Как вправить вывих плечевых суставов и ноги, основные методики и симптомы
Одним из важнейших знаний для современного человека является подробная инструкция, как вправить вывих. Данное нарушение является очень неприятной и болезненной для человека травмой, которая приводит к полной потере трудоспособности вплоть до момента его вправления на место. В особенности легко получить данное повреждение на плечевом суставе, так как он является самым подвижным в человеческом организме.

 Симптоматикой травмирования данного сустава считаются следующие факторы:
Симптоматикой травмирования данного сустава считаются следующие факторы:- падение на верхнюю конечность в прямом состоянии;
- мощный удар по плечам;
- наличие ослабленных мышечных тканей;
- сокращение мышц, имеющее резкий и сильный характер;
- аварии, ДТП;
- нарушение правил спортивных дисциплин;
- нарушение правил безопасности в рабочих процессах.
Как вправить вывих плеча: разновидности, симптомы
Данная травма имеет несколько разновидностей:
- травматического характера – проявляется вследствие механического нарушения;
- привычной разновидности – возникает как следствие родовой травмы либо неверно устраненного вывиха травматического характера.
Важно! Вывихи сустава плеча нередко сочетаются с иными нарушениями, такими как разрывы тканей сухожилий, и травмирование капсулы, локализованной в суставе. В указанной ситуации большая часть нагрузки попадает на мышцу надкостного типа.
Среди основных признаков травмирования данного характера выделяют следующие:
- на мышечной ткани дельтовидного типа формируется заметная впадина;
- поврежденное предплечье смещается ниже;
- присутствует чувство чрезмерной напряженности мышц;
- нарушение внешней части руки: появляется цианоз, пропадает чувствительность, а кожные покровы приобретают бледный вид.
Каждый четвертый вывих дополняется переломом сустава плеча. Такие травмы относят к особо сложным случаям, ибо после них сустав плеча укорачивается и теряет свою подвижность. Для уточнения диагноза требуется провести рентгенографическое исследование в двух проекциях.
Как вправить вывих плеча: особенности лечебной тактики

 Изначально специалисту потребуется выполнить рентгенографию сустава, чтобы получить информацию о наличии переломов. После точной диагностики, приступают к процедуре вправления. Стоит отметить, что используется наркоз местной разновидности.
Изначально специалисту потребуется выполнить рентгенографию сустава, чтобы получить информацию о наличии переломов. После точной диагностики, приступают к процедуре вправления. Стоит отметить, что используется наркоз местной разновидности.На сегодняшний день существует множество различных методик, позволяющих вправить такое повреждение. Данными навыками должен владеть любой человек, чтобы в случае потребности оказать необходимую медицинскую помощь пострадавшему.
Среди простых способов, как вправить вывих плеча, выделяют:
- манипуляцию лопаточного типа;
- использование отягощения;
- вращение сустава.
При лопаточной манипуляции, необходимо сесть либо же лечь на стол так, чтобы поврежденное плечо несущественно свисало. С помощью врача либо другого человека, травмированный начинает аккуратно вращать лопаткой поврежденной конечности. Данная методика дает возможность головке кости переместиться на свое начальное место. Чтобы исключить рецидив, осуществляется фиксация при помощи лангета из гипса.
Существует методика вправления при помощи отягощения, являющаяся отличным решением проблемы, как вправить вывих плеча. Для этой манипуляции больной размещается на поверхности лицом книзу так, чтобы поврежденный сустав выступал за крайнюю точку стола, а сама конечность свисала. На запястье устанавливают груз весом в один килограмм, и ожидают до смещения в правильное естественное положение.
Для методики внешнего вращения характерно размещение больного на столе, после чего необходимо выполнить сгиб руки в локте точно под прямым углом, после плавно вращать плечо в наружную сторону. По причине наличия мышечного спазма, процедура может занимать около десяти минут. Однако манипуляцию продолжают до полного вправления. Чтобы получить более быстрое решение, можно медленно поднять руку вверх в ходе процедуры.
Как вправить вывих ноги

 Эти травмы сопровождаются соответствующей симптоматикой, и основной признак – интенсивная и очень мучительная боль в зоне вывиха. Данное ощущение наблюдается не только в конкретный момент травмы, а также и в последующем при попытках двигательной активности либо нагрузках.
Эти травмы сопровождаются соответствующей симптоматикой, и основной признак – интенсивная и очень мучительная боль в зоне вывиха. Данное ощущение наблюдается не только в конкретный момент травмы, а также и в последующем при попытках двигательной активности либо нагрузках.В той зоне ноги, которая травмирована, отмечаются нарушения формы сочленений, появляются отеки, зоны с многочисленными синяками и небольшими опухолями болезненного характера, переходящие в гематомы. При неоказании своевременной врачебной помощи, могут проявляться симптомы паралича и онемения. Эти проявления обнаруживаются немного ниже той части, которая была повреждена травмой.
Любого рода попытки изменить положение ноги сопровождаются интенсивной болью, исходя из чего нужно предоставить абсолютный покой после выполнения первой помощи до приезда специалистов. Разбираясь, как вправить вывих ноги, необходимо не забывать, что давление на нервные окончания способно иметь эффект катализатора для процесса онемения травмированной конечности.
Среди осложнений данного повреждения можно отметить:
- разрывы мышечных тканей, сухожилий и связок;
- травмирование нервных окончаний и сосудов в зоне поврежденного сустава;
- риск рецидива;
- проявление артрита в зоне вывиха.
Вышеуказанные травмы могут происходить ввиду множества различных причин, к примеру, из-за внезапного падения с несущественной высоты, обычного механического повреждения при ударе, либо же при растяжениях связок ног.
Во множестве случаев, описанные вывихи ног являются следствием различных травм. Иные же считаются дефектами врожденного характера, которые всегда формируются на стадиях развития внутри утробы матери, однако проявляются уже после рождения на определенных этапах развития.
Как вправить вывих ноги: разновидности
В ходе диагностики необходимо определить, к какой разновидности необходимо относить полученную травму. При полном смещении сумок сустава, и отсутствии точек контакта, данный вывих называют полным.
При неполноценных его видах, соприкосновение сочленений сохраняется, однако не в полной мере. Такие нарушения всегда наблюдаются в комплексе с утратой целостности капсулы сустава. В ряде случаев может быть разрыв сухожилия, и сопутствующее кровоизлияние.
Существует и привычная разновидность. Она проявляется в одной локации не более двух раз. При отсутствии своевременного обращения, существуют высокие риски рецидива.
Как вправить вывих ноги: лечение
Своевременное и качественное лечение данного недуга очень важно, так как при его отсутствии имеются достаточно высокие риски опасных и серьезных осложнений. Самостоятельное вправление исключено, требуется помощь специалиста.
В качестве первичных процедур необходимо дать человеку анальгезирующее средство, после чего обездвижить травмированную конечность.
Для понижения уровня отеков необходимо приложить холодный компресс. После чего в кратчайшие сроки нужно доставить человека в травмпункт.
No tags for this post.
Вправление вывиха: цена в Москве
Такие травмы, как вывихи, в медицине классифицируются следующим образом:
- аномальное развитие суставов (врожденная патология),
- приобретенная в результате заболевания или жесткого контактного воздействия на сустав,
- свежая (не более 3 суток после получения травмы),
- застарелая (более 2 недель),
- открытая (вывих с нарушением целостности внешнего кожного покрова),
- закрытая (диагностированы только внутренние повреждения).
Наиболее часто вывихи случаются у пациентов, которые перенесли одно из аутоиммунных или эндокринных заболеваний, повлекшее за собой ослабление суставных связок, а также прочности капсулы. В этом случае даже незначительное натяжение мышц может привести к смещению концов сустава и его дестабилизации.
Травма также может возникнуть на фоне:
Чаще всего в медицинской практике встречаются вывихи локтевого сустава, надколенника, плеча и нижней челюсти.
Причины
- Причиной вывиха плеча может стать резкий выброс руки вперед.
- Вывих сустава бедра происходит при слишком резком повороте корпуса, а также приземлении с большой высоты на выпрямленные ноги.
- Смещение поверхности голеностопного сустава может случиться при сильном механическом воздействии на стопу, если она находится в неправильном положении, например, если пациент подвернул ногу.
- Локтевой сустав может быть вывихнут во время резкого рывка за руку или в результате падения на согнутую в локте руку.
- Вывих нижней челюсти нередко является последствием резкого открывания рта (при зевоте, крике), бокового удара в подбородок, паралича лицевых мышц.
- Акромиальный конец ключицы может сместиться во время падения на плечо, если рука в момент приземления была отведена в сторону.
Диагностика и симптоматика
Любой травматолог может определить вывих по ряду клинических признаков:
- отек в области поражения,
- синевато-красный оттенок кожи,
- пациент жалуется на сильную боль, которая возникает при каждом движении, которое затрагивает вывихнутый сустав.
Насколько повреждена суставная капсула и связки в результате вывиха, определить только лишь по внешним признакам бывает довольно сложно. Для уточнения степени поражения обязательно назначаются дополнительные диагностические исследования, такие как МРТ и рентгенограмма. На основании полученных результатов врач-травматолог разрабатывает схему последующего лечения.
Как проходит процедура: основные методики

Вправление вывиха, даже несложного и свежего, должно производиться врачом, самостоятельно пытаться справиться с этой проблемой небезопасно для пострадавшего.
Хирургическое вмешательство нельзя производить при наличии гнойной инфекции, заболеваниях сердца, воспалительном процессе в костной ткани, острых вирусных и бактериальных заболеваниях. Никаких других особых противопоказаний ни к одному из методов вправления вывихов не существует.
Лечение может быть произведено по одной из методик:
- Метод Джанелидзе,
- Метод Кохера,
- Метод Кефера.
Вывих бедра
Вправление нижних конечностей обычно проходит под общей анестезией. При вывихе бедра метод Джанелидзе заключается в следующем:
- Пострадавшего необходимо уложить на кушетку лицом вниз, таким образом, чтобы поврежденная конечность свисала вниз.
- В таком положении пациент должен провести не менее 20 минут.
- Ассистент травматолога, придавливая крестец рукой, фиксирует таз пострадавшего, а врач, становясь между ногой пациента и кушеткой, начинает сгибать пострадавшую конечность, немного отводя ее в сторону.
- Травматолог собственным коленом давит на подколенную ямку поврежденной ноги пациента, что приводит к вправлению сустава.
Задние вывихи бедра вправляются по методикам Кефера и Кохера.
Метод Кохера:
- Пациента располагают на полу на специальной подстилке, лицом вверх.
- Ассистент врача руками фиксирует тазовые кости пациента.
- Врач начинает вытягивать пострадавшую конечность вверх, сгибая ее в тазобедренном и коленном суставах под прямым углом.
Метод Кефера:
- Пациент лежит на полу, как и при предыдущем методе.
- Врач становится на колено, сгибая свою ногу под прямым углом, и подводит ее под колено пострадавшей конечности пациента.
- Врач давит на голень пациента, производя вращение с отведением вывихнутой ноги пациента.
Вывих плеча
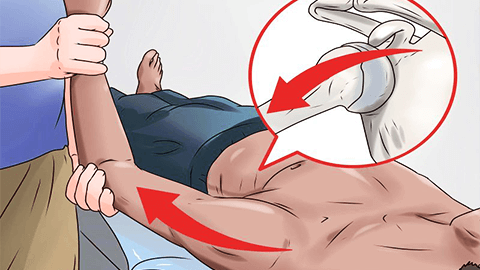
Передние вывихи плеча вправляются по Кохеру. Задние и нижние — по методикам Джанелидзе.
Важно помнить, что эта методика по Кохеру строго противопоказана пожилым людям, поскольку их кости очень хрупкие.
Метод Кохера:
- Ассистент фиксирует обеими руками плечи пациента.
- Врач одной рукой берет плечо (над локтем), а второй — за предплечье.
- Рука пострадавшего сгибается в локте под прямым углом.
- Врач тянет вниз плечо пациента, не спеша, с силой прижимая.
- О вправлении вывиха сигнализирует характерный щелчок.
- Накладывается повязка Дезо.
Метод Джанелидзе:
- Пострадавший ложится на кушетку на бок таким образом, чтобы вывихнутая рука свисала, а лопатка упиралась о край кушетки.
- Ассистент поддерживает голову пациента.
- Пациент проводит в таком положении не менее 15 минут.
- Врач начинает сгибать вывихнутую конечность в локте.
- Врач одной рукой захватывает предплечье больного у запястья, а другую кладет на внешнюю поверхность его предплечья.
- Хирург резко давит на предплечье вниз у сгиба локтя.
- Другой рукой он производит кругообразные движения конечности пациента (внутрь и наружу).
Вывих стопы
При вывихе стопы пострадавший ложится на спину, ассистент врача помогает производить противотягу за голень больного. Врач тем временем одной рукой начинает тянуть вывихнутую конечность за пятку, а другой — за переднюю часть стопы. Вывих вправляется с помощью давления на выступающую среднюю часть стопы пациента. В течение 5 недель после травмы пациенту показано ношение гипсового сапожка.
Хирургическое вмешательство при вывихах
Операции, открывающие доступ к суставу, применяются для сложных вывихов, а также для застарелых случаев. Производится операция с помощью специального оборудования — артроскопа. Все операции такого типа являются только плановыми.
Вывих — Википедия
Вывих — нарушение конгруэнтности суставных поверхностей костей, как с нарушением целостности суставной капсулы, так и без нарушения, под действием механических сил (травма) либо деструктивных процессов в суставе (артрозы, артриты).
По степени смещения[править | править код]
Вывих может быть полным (полное расхождение суставных концов) и неполным — подвывих (суставные поверхности остаются в частичном соприкосновении). Вывихнутой считается дистальная (дальняя от туловища) часть конечности.
Исключения составляют:
- позвоночник — вывихнутым считается вышележащий позвонок.
- ключица (различают вывихи стернального и акромиального конца ключицы, но не вывих лопатки).
По происхождению[править | править код]
Различают врождённые и приобретённые вывихи.
Врождённые[править | править код]
Такие повреждения возникают в результате неправильного внутриутробного развития плода— недоразвитие суставной впадины и головки бедра (дисплазия). Чаще отмечаются врожденные вывихи тазобедренных суставов (2–5 на 1000 новорождённых), реже — вывихи надколенника, коленного сустава. У грудного ребёнка вывих бедра проявляется асимметрией складок по внутренней поверхности бёдер, ограничением отведения ноги и т. п.; когда ребёнок начинает ходить и позже — хромотой и относительным укорочением одной нижней конечности, при двустороннем вывихе — «утиной» походкой. Врождённый вывих надколенника проявляется болями, полной неподвижностью сустава, его воспалением, гемартрозом; ходят дети плохо, часто падают. Лечение врождённого вывиха бедра (вправление, наложение специальных шин или гипсовых повязок) должно начинаться как можно раньше — наилучшие результаты даёт у детей 3 мес, но возможно и до 2 лет. При безрезультатности такого лечения в 2–4 года — хирургическая операция. Профилактика: ортопедическое обследование новорождённых. Нельзя туго пеленать (и тем более свивать), насильственно выпрямлять ножки, преждевременно ставить ребёнка (раньше, чем ребёнок встанет на ножки сам).
Приобретённые[править | править код]
Они возникают при травме — травматические или при заболеваниях (остеомиелит, полиомиелит и др.) — патологические, или самопроизвольные.
Травматические вывихи в большинстве случаев происходят под влиянием непрямой травмы, когда место приложения силы отдалено от повреждающегося сустава (например, при падении на кисть вытянутой руки происходит вывих в плечевом суставе). Причиной травматического вывиха может быть резкое сокращение мышц, вызывающее движение, выходящее за пределы нормальной подвижности данного сустава (например, вывих нижней челюсти при чрезмерном открывании рта). Значительно реже возникают вывихи от прямой травмы — удар в область сустава. У детей в возрасте 1–3 лет наблюдаются так называемые «вывихи от вытягивания», возникающие в суставах (плечевом, локтевом) от резкого рывка ребёнка за руку (когда его ведут за ручку и он оступился). Проявляются сильными болями в области сустава, деформацией, нарушением или утратой движений.
При вывихах почти всегда происходит разрыв капсулы суставов, могут быть повреждены сухожилия, мышцы, кости, сосуды и нервы; такие вывихи называются осложнёнными. Вывихи могут быть закрытыми — без повреждения кожи над суставом и открытыми, когда образуется рана, проникающая в полость сустава. Иногда вследствие значительного растяжения суставной сумки и связок при вывихе, а также без правильного лечения вывиха возникает вновь даже при небольшом усилии. Это так называемый привычный вывих (наиболее частый в плечевом суставе).
Патологический вывих возникает в суставах обычно в результате разрушения суставных поверхностей вследствие патологического процесса; паралитический вывих наблюдается при параличе или парезе окружающих сустав мышц. Эти вывихи возникают без заметного приложения внешней силы, как бы самопроизвольно, например, во время ходьбы, поворачивания в постели и т. п.
Первая помощь[править | править код]
Фиксация повреждённой конечности косынкой, шиной и т. п. (иммобилизация). Холод на область поражения. Небольшие вывихи могут быть вправлены самостоятельно, если есть уверенность в отсутствии повреждения костей. Вправление осуществляется обратно механизму травмы. Вправление суставных концов производится только врачом во избежание дополнительной травматизации тканей сразу же после установления диагноза с последующей иммобилизацией; в дальнейшем — функциональное лечение (гимнастика, массаж и т. д.). При застарелых вывихах (3 недели после повреждения) — хирургическая операция. При патологических вывихах — лечение заболевания, приведшего к вывиху. Для восстановления функции иногда необходима хирургическая операция.
Способы вправления[править | править код]
Вправление вывиха тем проще, чем мельче вправляемый сустав. Существует несколько наиболее распространённых методик вправления вывихов. Для примера рассмотрим вывих плеча, как одну из наиболее распространённых травм этого типа.
В целом все эти методы направлены на восстановление соотношения костей в суставе за счет повторения в обратном порядке пути, который прошла вывихнутая кость. То есть если вывих плеча произошел вследствие падения на разогнутую руку и плечевая кость сместилась вверх и медиально, то для вправления вывиха врач прикладывает силу так, чтобы кость сместилась вниз и латерально, то есть повторила свой путь в обратном порядке.
Вправление вывиха бедра трудно осуществимо без применения миорелаксантов, или наличия одного-двух физически крепких помощников. Мышечная группа вокруг тазобедренного сустава наиболее массивна, что значительно затрудняет вправление.
Порядок реабилитационных мероприятий определяется врачом, в зависимости от тяжести травмы. Как правило назначается физиолечение. Прописываются иглоукалывание, СВЧ лучи, массаж мышц электрическими разрядами. Следует полностью пройти курс лечения. В типичном случае, чтобы вернуть в нормальное состояние сустав, требуется не более месяца. Для профессиональных спортсменов требуется более длительное лечение.
Прогноз заболевания благоприятный. При адекватной терапии происходит полное восстановление трудоспособности.
Вправление вывихов: способы
Вывих – частая травма, характеризующаяся выходом суставов из их естественного положения. Травму сопровождает звук щелчка, ярко выраженный болевой синдром и ограничение подвижности конечности. Если с момента вывиха прошло менее 7 дней, то он считается свежим, а если более 7 дней – то застарелым. Застарелые вывихи сложнее поддаются вправлению, поскольку околосуставные мышцы спазмируются.
Вправление вывиха подразумевает устранение смещения костей. Возвращать суставы на место должен опытный медицинский работник: неумелые действия могут только усугубить и без того болезненную травму. Поэтому лучшая помощь пострадавшему – обеспечение покоя поврежденной конечности и вызов скорой помощи.
Авторские методы вправления


Вывихи крупных суставов должны вправляться в условиях медицинского учреждения. Медицинский работник предварительно обезболит зону повреждения, что поможет расслабить мышцы.
Существует несколько способов возврата сустава на место, которые подбираются в зависимости от типа повреждения. Врачу-травматологу при этом может потребоваться помощь ассистентов.
Рассмотрим некоторые методики возвращения суставных тканей на место.
Кохера


Одним из методов устранения травмы плеча является вправление вывиха по Кохеру. Этот способ обычно применяют людям крепкого телосложения с неосложненным вывихом. Этот метод не годится для людей пожилого возраста со слабой костной тканью.
Методика Кохера имеет 4 этапа:
- Пациент занимает сидячее положение на жесткой поверхности, пострадавшая конечность свисает с края. Врач-травматолог одной рукой держит предплечье травмированной руки снизу, другой рукой сгибает локоть с образованием прямого угла, плавно подводит его к туловищу пациента, вытягивая его тем самым по оси плеча. Врачу понадобится ассистент: он в это время фиксирует надплечье.
- Затем доктор медленно поворачивает прижатую к туловищу руку, сохраняя натяжение по оси плеча, в наружном направлении до тех пор, пока предплечье не станет в одной фронтальной плоскости с туловищем. Это способствует тому, что плечевая головка поворачивается, и поверхность ее сустава выступает вперед. Обычно именно в этот момент слышен специфический щелчок: сустав встал на место. Если нет, то переходят к этапу № 3.
- Врач сохраняет вытяжку и двигает руку в прежнем направлении, но медленно приподнимает надплечье. У больного в этот момент локоть медленно стремится в район солнечного сплетения. Тогда головка сустава размещается напротив суставной сумки. Если эти манипуляции не помогли вправить вывих, переходят к следующему этапу.
- Врач продолжает ротационно двигать рукой, а предплечье выступает рычагом для резкого возвращения сустава на место. Предплечье переместится на грудь пострадавшему, а кисть пострадавшей руки – на противоположное здоровое плечо.
Если сустав не вошел на место после всех 4 этапов манипуляций, то алгоритм повторяют сначала.
Интересно почитать — вывих челюсти.
Мота-Мухиной


Вправление вывиха по методу Мота-Мухиной также используется при травмах плеча.
Вывихнутое плечо нужно обернуть тканевой полоской, чтобы ее концы расположились по направлению к здоровой конечности. Первый врач тянет ткань за концы в сторону противоположного плеча, второй врач, согнув под углом 90 градусов локоть пациента, удерживает надплечье двумя руками. Врач нащупывает в подмышке сместившуюся плечевую головку и держит ее пальцами. Затем врач подает знак своему ассистенту, который двигает плечом по кругу, продолжая тянуть ткань. Врач давит на плечевую головку в направлении внутрь и вверх, и она возвращается на место.
Гиппократа


Иногда вправление вывиха требуется осуществить престарелым людям или при сопутствующем переломе шейки кости плеча. В этом случае прибегают к методу Гиппократа.
Для вправления вывиха по Гиппократу больной располагается спиной на твердой поверхности, а доктор стоит лицом к нему со стороны травмированного плеча. Далее доктор, упираясь своей пяткой в зону подмышки пациента, обеими руками обхватывает запястье травмированной конечности. Затем одномоментно доктор давит пяткой на сместившуюся головку в подмышке и тянет руку на себя. После осуществления этих действий вывих устраняется.
Виды вывихов
Вправление вывихов разных частей тела имеет свои нюансы. Любому человеку будет нелишним знать, как вправляют вывих, но надежнее все-таки доверить исправление травмы специалисту в медицинском учреждении. Виды вывихов.
Пальца


Вправление вывиха пальца является крайне болезненной процедурой. Поэтому все действия производятся под местным обезболиванием. Предварительно больному делают рентген для оценки степени травмы. Доктор держит конец вывихнутого пальца и уверенно двигает его вдоль других пальцев. Сустав возвращается на место – об этом свидетельствует щелкающий звук. Пальцу возвращается подвижность. Обязательно нужно зафиксировать палец повязкой на 2-3 недели.
Стопы
При повреждении стопы смещение возможно абсолютно в любом направлении: внутреннем, наружном, заднем, переднем, верхнем. Вывихи без переломов происходят крайне редко.
Если пострадал голеностоп, то пострадавшего в кратчайшие сроки необходимо доставить в травмпункт, пока повреждение свежее. Если травма старая, то не всегда можно вправить вывих без риска нарушить подвижность сустава.
Вправление вывиха переднего типа осуществляется по следующему принципу: пациент лежит спиной на кушетке, ассистент врача сгибает ему конечность в голеностопе и держит ее. Врач придает стопе ровное положение, прямо давит на нее спереди назад, придавая нужное положение.
Алгоритм исправления заднего вывиха схож с предыдущим. Стопа выравнивается, затем врач надавливает изнутри наружу. После устранения травмы на стопу накладывают гипс, срок ношения которого — около пяти недель.
Бедра


Вывихи сочленений крупных суставов, например, бедра, должны вправляться в условиях стационара. Чаще всего такая манипуляция осуществляется под наркозом, обязательно нужно рентгенологическое исследование.
Вправить вывих бедра можно разными способами:
- Метод Кохера. Пациент лежит на твердой поверхности, ассистент врача крепко держит его тазовые кости обеими руками. Доктор сгибает конечность пострадавшего в коленном суставе под углом в 90 градусов и вытягивает вверх, пока не раздастся щелчок.
- Метод Джанелидзе. Пострадавший занимает на кушетке положение лежа на животе со свисающей поврежденной ногой, которое сохраняет 15-20 минут. Далее помощник доктора фиксирует заднюю тазовую область руками, врач аккуратно двигает наружу согнутую в голеностопе ногу больного. Встав между конечностью пациента и кушеткой, давит своим коленом на подколенную область пациента. В итоге бедренная головка возвращается на место, издав щелчок.
Интересно также почитать — вывих локтевого сустава.
Важно помнить, что если человек не обладает достаточными знаниями и практическими навыками о том, как вправить вывих или подвывих, то не стоит экспериментировать – это нанесет непоправимый вред пострадавшему.
Особенности вправления вывихов у пациентов с политравмой
Под травматическим вывихом понимают полное стойкое смещение дистального суставного конца в каком-либо суставе вследствие действия травмирующей силы, чаще всего непрямой. При неполном разобщении суставных поверхностей говорят о подвывихе.Вывих сопровождается частичным или полным разрывом капсулы сустава, связочного аппарата и окружающих мышц. В особо тяжелых случаях повреждаются нервные стволы и магистральные сосуды. Наблюдаются преимущественно закрытые вывихи, однако при политравмах значительно чаще, чем при изолированных, отмечаются открытые вывихи главным образом в области голеностопного, локтевого и коленного суставов, костей стопы и кисти, т.е. там, где суставы прикрыты только кожей и тонким слоем клетчатки.
Ключичноакромиальные вывихи. Ключица удерживается в ключичноакромиальном суставе ключичноакромиальными связками, главным образом мощной клювовидноключичной связкой. Изолированный разрыв ключичноакромиальных связок вызывает частичные (неполные) подвывихи ключицы. Разрыв, помимо этих связок, клювовидноключичной связки приводит к тому, что ключица полностью выходит из сустава и смещается кверху и кзади.
Ключичноакромиальные вывихи происходят вследствие прямой травмы при сильном ударе или падении на область плечевого сустава, причем плечо вместе с лопаткой в этот момент должно быть максимально опущено. Такая ситуация возникает, если пострадавший в момент падения держит в руках какойлибо груз, который не может бросить. При ударе плечо и лопатка резко смещаются вниз, ключица упирается в I ребро и происходит разрыв связок ключицы и суставной капсулы. Тягой трапециевидной мышцы акромиальный конец ключицы смещается кверху и кзади.
Неполные ключично-акромиальные вывихи специального лечения не требуют. Полные вывихи с выстоянием ключицы кверху и положительными симптомами клавиши на реанимационном этапе иммобилизуют подвешиванием руки на косынку. Никаких гипсовых повязок не накладывают. Оперативное лечение полных вывихов переносят на более поздний срок после перевода пострадавшего в ОМСТ.
Вывихи стернального конца ключицы. Такие травмы встречаются редко. Ключица может смещаться кпереди и кверху или внедриться в переднее средостение позади грудины (при загрудинных вывихах).
Механизм травмы — падение на выпрямленную в локтевом суставе руку, отведенную кзади. Ключица упирается в I ребро и как бы выталкивается кпереди из ключичногрудинного сустава. Загрудинный вывих происходит в результате падения на плечо при смещенном кпереди надплечье и отведенной кзади руке или при прямом ударе по медиальной части ключицы. Загрудинные вывихи могут сопровождаться повреждением шейного сплетения, подключичных сосудов, купола плевры и легкого с развитием пневмоторакса.
Клинически при переднем вывихе стернального конца ключицы отмечается утолщение в области ключичногрудинного сустава, ключица смещена кпереди и кверху. Больные жалуются на боли, особенно усиливающиеся при запрокидывании головы и повороте головы в здоровую сторону. Функция плечевого сустава нарушена в меньшей степени, чем при акромиальноключичных вывихах. Пальпаторно симптом клавиши может не выявляться.
При загрудинном вывихе ключица укорочена, на месте ее стернального конца определяется западение, быстро нарастает отек, при повреждениях шейного сплетения наблюдается вялый парез всей верхней конечности или отдельных ее областей.
При подозрении на вывих стернального конца ключицы нужно производить рентгенографию сразу обеих ключиц на одной кассете, так как обычно смещение ключицы можно выявить при сравнении здоровой и больной стороны.
При загрудинном вывихе, особенно если он сочетается с переломом I ребра, может быть повреждены купол плевры и верхушка легкого с образованием пневмоторакса и подкожной эмфиземы.
На реанимационом этапе специального лечения не требуется, достаточно подвесить руку на косынку. После перевода в ОМСТ полные вывихи, особенно загрудинные с повреждением шейного и плечевого сплетения, подлежат оперативному лечению
Вывихи плеча по частоте занимают первое место. При политравме они нередко сочетаются с оскольчатыми переломами шейки плеча и отрывами большого бугорка. Чаще всего (75% случаев) встречаются передние вывихи, когда головка плечевой кости смещается кпереди и внутрь от суставной впадины. Головка располагается под грудинными мышцами ниже клювовидного отростка. Другие виды вывихов плеча (нижние и задние) встречаются реже (соответственно 23 и 2%).
Механизм травмы — падение на вытянутую руку, реже на локтевой сустав, резкая ротация плеча внутрь. Клинически отмечается удлинение плеча, головка плеча прощупывается кпереди от сустава, а на ееобычном месте определяется западение. Поврежденную руку в отведенном от туловища положении больные держат здоровой рукой. На рентгенограмме тень головки плеча накладывается в той или иной степени на тень суставной впадины лопатки. Проведение рентгенографии обязательно. Нельзя вправлять вывих без рентгенограммы даже при ясной клинической картине, так как, с одной стороны, могут быть одновременно отрывы большого бугорка или переломы шейки плеча, а с другой — часто необходимо объективное подтверждение факта вывиха, что возможно только рентгенологически.
Вправление вывихов плеча относится к числу срочных мероприятий, и чем оно раньше выполнено, тем оно более успешно. Основными условиями являются полноценное обезболивание и полное расслабление мышц плечевого пояса, поэтому если пострадавшему предполагают произвести экстренную операцию под общим наркозом, например лапаротомию, то вправление лучше совместить с этой операцией и выполнить его по окончании лапаротомии, пока пациент еще находится в состоянии наркоза. В этих случаях наиболее щадящим является вправление по способу Купера—Мота. Больную руку отводят в сторону до горизонтального уровня, сгибают в локтевом суставе и умеренно ротируют кнаружи. Затем производят вытяжение по оси плеча, стремясь подвести головку плеча к краю суставной впадины. Противотягу выполняет сам травматолог, упершись рукой в надплечье или шею больного. Продолжая тягу, совершают осторожные вращательные движения плечом, а помощник кулаком, обернутым салфеткой, смещает головку плеча кверху. Вправление происходит с мягким щелчком. Движения в плечевом суставе делаются свободными.
Если пациенту не предполагают производить какиелибо экстренные операции под наркозом, вправление осуществляют под местной внутрисуставной анестезией.
Кожу в области плечевого сустава дважды обрабатывают йодонатом. Тонкой иглой делают «лимонную корочку», на 10граммовый шприц с 1% раствором новокаина надевают длинную тонкую иглу и, предпосылая струю новокаина, вводят иглу в суставную впадину. При насасывании в шприце появляется кровь. Иглу отводят обратно на 0,51 см и вводят в сустав 4060 мл 1% раствора новокаина. Обезболивающий эффект наступает через 10 мин, которые надо обязательно выждать.
Вправление также вначале выполняют по способу Мота, описанному выше. В большинстве случаев оно удается, так как пациенты находятся под действием анальгетиков и седативных препаратов, чтообеспечивает расслабление мышц плечевого пояса. Оно также легковыполнимо у коматозных больных.
Если вправление по Моту безуспешно, вывих вправляют по способу Кохера.
Вправление состоит из 4 этапов, причем само вправление чаще всего происходит на 3-м этапе с характерным щелчком: 1) больную руку сгибают в локтевом суставе, медленно приводят к туловищу, осуществляя тягу по длине плеча; 2) медленно и осторожно ротируют плечо и предплечье кнаружи, продолжая тягу по оси плеча. В конце приема предплечье располагается во фронтальной плоскости; 3) локоть больной руки выводят вперед и медиально, передвигая его по передней поверхности грудной клетки пострадавшего; 4) руку ротируют кнутри, сгибая под острым углом в локтевом суставе таким образом, чтобы кисть была уложена на здоровое надплечье. В исключительных случаях возникает необходимость вправления под кратковременным внутривенным наркозом с релаксантами. После вправления гипсовой иммобилизации лонгетной повязкой от здорового надплечья подлежат только возбужденные пациенты. Вывихи предплечья по частоте занимают второе место после вывихов плеча. Около 80% составляют задние вывихи. Следующее место по частоте занимают передние и боковые вывихи. Может наблюдаться комбинация вывихов (заадневнутренний, передненаружный и т.д.). Вывихи могут сочетаться с переломами венечного отростка локтевой кости, повреждением крупных сосудов и нервов.
Задний вывих предплечья. Механизм травмы непрямой — падение на кисть разогнутой в локтевом суставе руки. Такой вывих наблюдается преимущественно улиц молодого возраста. Локтевой сустав утолщен, деформирован, предплечье на больной стороне укорочено по сравнению со здоровым. Рука полуразогнута в локтевом суставе, отмечаются сильные боли в нем. При пальпации в ранние сроки легко определяются выстоящий кзади локтевой отросток, расслабленное сухожилие трехглавой мышцы, западение мягких тканей по краям локтевого отростка. В более поздние сроки (через 1— 2 сут) развивается массивный отек в области сустава. Активные движения в суставе качательные, пассивные возможны в несколько большем объеме; при этом определяется симптом пружинистого сопротивления. Обязательно проверяют целостность нервов и сосудов предплечья. Рентгенография локтевого сустава окончательно подтверждает диагноз и позволяет исключить наличие внутрисуставных переломов.
Наиболее щадящим является вправление под общим наркозом с релаксантами. В стационаре к нему прибегают при неудачной попытке вправления в травматологическом отделении поликлиники.
Руку кладут плоско на приставной столик, несколько сгибая в локтевом суставе. Травматолог встает со стороны головы больного, охватывая кистями обеих рук нижнюю треть плеча, а большими пальцами упираясь в верхушку локтевого отростка. Помощник начинает тракцию предплечья за кисть больного. Тягу постепенно усиливают, одновременно подталкивая локтевой отросток в дистальном направлении и сгибая руку в локтевом суставе. В этот момент происходит вправление с мягким щелчком, движения в локтевом суставе делаются свободными. Ошибочно начинать вправление с насильственного сгибания предплечья до прямого угла, так как в этом случае венечный отросток является распоркой и препятствует вправлению. Кроме того, при насильственных действиях можно его сломать.
После вправления от лучезапястного сустава до верхней трети плеча накладывают заднюю гипсовую лонгету с ватной прокладкой с обязательной последующей рентгенографией. Руку подвешивают на косынке.
Если пациенту наркоз не проводят, то вправление осуществляют под местной анестезией, вводя 40—50 мл 1 % раствора новокаина в заднюю поверхность сустава сразу над локтевым отростком.
Вывихи и переломовывихи локтевого сустава относительно часто бывают нестабильными и после выявления могут рецидивировать, что выявляется на контрольной рентгенограмме. В этих случаях необходимо провести трансартикулярную фиксацию двумя спицами в положении сгибания под углом 90° с наложением гипсовой лонгеты. Передний вывих предплечья возникает при падении на локоть при согнутом под острым углом предплечье. Внешний вид локтевого сустава прямо противоположен таковому при заднем вывихе: предплечье удлинено, локтевой сустав утолщен и деформирован, рука согнута под острым углом в локтевом суставе. Локтевой отросток отсутствует на привычном месте, смещен кпереди, а на его месте прощупывается западение. Движения в локтевом суставе ограничены. Определяется симптом пружинистого сопротивления при попытке разогнуть предплечье. Рентгенография подтверждает диагноз.
Вправление вывиха осуществляют под местной внутрисуставной анестезией 40 мл 1% раствора новокаина. Больного укладывают на стол на спину, руку помещают на приставной столик. Предплечье сгибают под острым углом. Помощник фиксирует кисть больного в этомположении. Травматолог упирается кистью одной руки в верхнюю треть предплечья, а кистью другой — в нижнюю треть плеча и начинает сдвигать предплечье по оси плеча, а плечо смещать кпереди. Получив ощущение разобщения плеча и предплечья в локтевом суставе, помощнику предлагают постепенно разгибать предплечье, одновременно усиливая давление на плечо и предплечье. В этот момент наступает вправление с характерным щелчком. После вправления движения в локтевом суставе делаются свободными. Затем накладывают подкладочную гипсовую лонгету на 3 нед, руководствуясь теми же правилами, что и при заднем вывихе.
Боковые вывихи предплечья обычно комбинируются с задними или передними и переломами костей, составляющих локтевой сустав. В простых случаях без значительного повреждения костей их после вправления фиксируют трансартикулярно спицами с наложением гипсовой лонгеты. При переломовывихах иммобилизуют гипсовой лонгетой и оперативное лечение переносят на более поздний срок после перевода пострадавшего в отделение множественной и сочетанной травмы ОМСТ.
Вывихи в области лучезапястного сустава и запястья редки, но, может быть, именно по этой причине диагноз устанавливают приблизительно в половине случаев. Неточной диагностике способствует также то, что вывихи часто сочетаются с переломами костей предплечья и костей запястья (на это обращают основное внимание). Запоздалая диагностика и неквалифицированное лечение приводят к формированию стойких контрактур и деформаций лучезапястного сустава и пальцев кисти с последующим снижением трудоспособности пострадавшего.
Вывих кисти в лучезапястном суставе происходит в случае неожиданного резкого разгибания или сгибания кисти при фиксированном предплечье. Он встречается при автомобильной катастрофе, у парашютистов, автомотогонщиков и т.п. При падении на разогнутую кисть, как правило, происходит перелом лучевой кости в типичном месте. Клинически отличить вывих кисти от перелома лучевой кости в типичном месте, как правило, невозможно. Отмечаются штыкообразная деформация, сильные боли, нарушение функции лучезапястного сустава и суставов пальцев. Крепитации отломков может не быть, но если имеются краевые отрывы костной ткани от лучевой и локтевой костей, то хруст отломков можно ощутить при попытке движения кистью. Рентгенография лучезапястного сустава в двух проекциях помогает установить точный диагноз.
Вправление свежего вывиха кисти осуществляют под местной анестезией 20 мл 1% раствора новокаина, вводимого тонкой иглой в гематому с тыла кисти. После наступления анестезии осуществляют равномерную тракцию за большой и III—IV пальцы кисти, не отводя (в отличие от репозиции переломов лучевой кости в типичном месте) кисть в локтевую сторону. Помощник дополнительно смещает кисть больного в противоположную вывиху кисти сторону. После вправления на 3 нед накладывают двухлонгетную гипсовую повязку. Ведение больных аналогично таковому при переломах дистального метаэпифиза лучевой кости без смещения. Срок нетрудоспособности 4—5 нед.
Вывих головки локтевой кости в дистальном лучелоктевом сочленении, без перелома лучевой кости (перелом Галеацци) встречается редко. При вывихе головки локтевой кости к тылу кисть находится в положении фиксированной пронации, головка локтевой кости выступает на ладонной стороне предплечья.
На фасной рентгенограмме лучезапястного сустава определяется диастаз между локтевой и лучевой костями, на профильной — смещение головки локтевой кости к тылу или к ладони.
Вправление вывиха головки локтевой кости осуществляют под местной анестезией 10—15 мл 2% раствора новокаина путем тракции по длине. После достижения растяжения связок и мышц в лучезапястном суставе (через 5—10 мин) надавливанием на головку локтевой кости последнюю вправляют на место. На лучезапястный сустав накладывают двухлонгетную гипсовую повязку на 2 нед, после чего начинают восстановительное лечение.
Если после вправления наблюдается рецидив вывиха, то выполняют оперативное лечение в травматологической операционной. Так же поступают при застарелых вывихах.
Перилунарный вывих кисти встречается значительно чаще описанных выше вывихов кисти. Кисть на уровне сочленения костей запястья с полулунной костью смещается к тылу, а полулунная кость остается на своем месте, не теряя связи с лучевой костью. По клинической картине вывих напоминает перелом лучевой кости в типичном месте, однако крепитации отломков не ощущается, функция пальцев значительно нарушена. Четкие рентгенограммы в двух проекциях помогают установить диагноз.
Вправление вывиха осуществляют так же, как и вывих кисти, под местной анестезией. Тракция должна быть длительной и достаточно сильной. При неудаче вправления, застарелых вывихах, а также признаках повреждения срединного нерва в области карпального канала осуществляют оперативное лечение.
Вывих полулунной кости происходит, как правило, в ладонную сторону. Вывих к тылу наблюдается крайне редко. Страдают преимущественно молодые крепкие люди с хорошо развитыми мышцами. Механизм травмы — переразгибание кисти с одновременным действием силы по ее оси, в частности при падении на ладонь с одновременным упором в переднюю часть кисти. Полулунная кость при этом как бы выталкивается в ладонную сторону.
Клинически отмечается местное утолщение лучезапястного сустава, более выраженное с ладонной стороны. Там же можно прощупать вывихнутую полулунную кость (сравнить со здоровой стороной!). Движения в лучезапястном суставе, как и в пальцах, резко ограничены. Вывихнутая полулунная кость может вызывать сдавление срединного нерва, что проявляется гипостезией кожи ладони, ограничением или отсутствием разведения пальцев кисти в стороны, стреляющими и режущими болями. Рентгенография в двух проекциях подтверждает диагноз. Вывих полулунной кости подлежит вправлению в условиях стационара.
Вывих ладьевидной кости и других костей запястья происходит крайне редко. Диагноз устанавливают на основании клинической картины (отек лучезапястного сустава с ограничением функции, костный выступ в области «анатомической табакерки» или на тыле запястья) и рентгенологического исследования.
Вывих I пальца в пястно-фаланговом суставе является одним из частых видов травм кисти и занимает второе место среди вывихов кисти после вывихов в межфаланговых суставах пальцев кисти.
Механизм травмы — избыточное отведение пальца под форсированным воздействием значительной силы, например при падении на кисть, выворачивании пальца в драке, прямом ударе по внутренней стороне пальца.
Деформация пальца настолько характерна, что диагноз можно поставить при осмотре. Активные движения в I пальце практически отсутствуют, пассивные также невозможны, ощущается пружинистое сопротивление. Больные жалуются на сильные боли в пястно-фаланговом сочленении I пальца. Быстро нарастает отек, а при позднем обращении виден обширный кровоподтек. Отек особенно большой в тех случаях, когда больной обращается после многократных безуспешных попыток вправления, которые производят окружающие лица. Рентгенограмма I пальца подтверждает диагноз.
Различают три вида вывихов I пальца. При неполном вывихе (подвывихе) основная фаланга смещается к тылу и кнаружи под тупым углом по отношению к I пястной кости, но захождения костных фрагментов нет, сесамовидные кости остаются на ладонной стороне I пястной кости. Разновидностью полного вывиха является полный сложный вывих (по Фарабефу), при котором основная фаланга располагается по оси большого пальца, смещена к тылу с захождением, а между основной фалангой и I пястной костью располагаются сесамовидные кости. Такое положение может возникнуть после неумелого вправления I пальца.
Вправление вывиха I пальца производят под местной анестезией 10—15 мл 1% раствора новокаина, проникая иглой с ладонной стороны в пястно-фаланговый сустав. К вправлению приступают, когда исчезает боль.
Неполный вывих (подвывих) I пальца кисти вправляют следующим образом. Эмоционально-лабильных пациентов укладывают на стол в гипсовой, руку помещают на приставной столик. Предплечью придают среднее положение между пронацией и супинацией, чтобы оно опиралось на поверхность столика V пальцем и локтевой стороной предплечья. Травматолог становится со стороны ладони пострадавшего. Одной рукой он фиксирует кисть пострадавшего, а другой выпрямляет палец с одновременной тракцией по длине. Большой палец руки травматолога должен упираться в основание I пальца больного и сдвигать вывихнутый палец дистально и в ладонную сторону. Показателями достигнутого вправления являются исчезновение деформации пальца, выпрямление ногтевой фаланги, свободные активные и пассивные движения в 1 пястно-фаланговом суставе.
Полный вывих I пальца нужно вправлять с помощником или зафиксировав локтевой сустав лямкой для противотяги, как при репозиции переломов дистального метаэпифиза лучевой кости. Вначале осуществляют тракцию по длине вывихнутого пальца, не пытаясь сгибать или разгибать ногтевую фалангу. Одновременно большим пальцем руки смещают вывихнутый палец дистально, стремясь подвести его к линии пястно-фалангового сустава. Показателем успешности этих действий является уменьшение выступания головки I пястной кости в области ладони. После этого тракцию наращивают, не переставая смещать основную фалангу I пальца дистально, палец постепенно сгибают, и в этот момент происходит вправление. Ногтевая фаланга разгибается, движения пальца делаются свободными. Если вправить полный вывих не удается, то пострадавшему выполняютоперацию, так как неудачи чаще всего происходят вследствие ущемления сесамовидных костей и обрывков капсулы между суставными поверхностями.
После вправления I палец фиксируют тыльной гипсовой лонгетой, которую накладывают от конца пальца до середины предплечья в положении небольшого сгибания I пальца. Срок иммобилизации 7—10 дней.
Вывихи II—IV пальцев в пястно-фаланговых суставах, наблюдаются значительно реже вывихов I пальца, что связано с меньшим объемом их движений и особенностями анатомического строения. Вывихи происходят преимущественно в тыльную сторону, хотя II и V пальцы могут быть вывихнуты в боковую или ладонную сторону.
Фиксация вывихов пальцев гипсовыми лонгетами надежнее, поэтому после вправления их фиксируют трансартикулярно спицами в положении небольшого сгибания. У возбужденных больных с нарушением сознания требуется дополнительная иммобилизация ладонной гипсовой лонгетой.
Вывих фаланг пальцев кисти. Механизм вывихов аналогичен таковому при вывихах в пястно-фаланговых суставах. Чаще вывихи происходят в проксимальном межфаланговом суставе и могут сопровождаться отрывными внутрисуставными переломами. Дистальный отдел пальца смещается обычно к тылу или в сторону. Ладонные вывихи наблюдаются редко. При свежем (до 1 сут с момента травмы) вывихе фаланг пальцев вправление не представляет трудности. Его выполняют под местной анестезией 5— 7 мл 2% раствором новокаина. Иглу вкалывают с боковой поверхности пальца на уровне пальпируемой со стороны ладони головки проксимальной фаланги между ней и смещенной средней фалангой. Вправление осуществляют тракцией по длине и давлением на основание смещенной фаланги пальца. После вправления движения пальца делаются свободными.
Нестабильные вывихи фиксируют трансартикулярно спицами с дополнительной гипсовой иммобилизаций.
Вывихи бедра в большинстве случаев наблюдаются в составе сочетанной травмы, поскольку возникают вследствие приложения значительной силы. Механизм травмы — падение со значительной высоты на ногу, согнутую в тазобедренном суставе, или мощный удар по согнутой ноге при столкновении автомашин, или наезде на препятствие.
От угла сгибания ноги в тазобедренном суставе, а также отведения и ротации зависит тип вывиха. Чаще всего бывают задние вывихи — задневерхний (или подвздошный) и задненижний (седалищный). Значительно реже возникают передние вывихи — передневерхний (надлонный) и передненижний (запирательный). Тип вывиха определяют по положению головки бедра относительно вертлужной впадины, а от типа вывиха зависит техника вправления, которая прямо противоположна таковой при передних и задних вывихах. Ошибочная и небрежная диагностика вызывает неправильные действия при вправлении, что приводит к перелому шейки бедра, причем головка бедра после этого остается в прежнем смещенном положении.
При вывихе бедра разрывается мощная капсула тазобедренного сустава, отрывается круглая связка с артерией, питающей головку бедра, повреждаются мышцы, окружающие тазобедренный сустав. Более половины вывихов бедра сопровождаются переломами вертлужной впадины, т.е. являются переломовывихами и переломоподвывихами (что наблюдается чаще). Эти повреждения описаны в разделе «Переломы таза».
Вправление истинных вывихов бедра должно проводиться только под общим обезболиванием с релаксантами или спинномозговой анестезией в максимально ранние сроки по способу Кохера. Метод Джанелидзе у пострадавшего с политравмой неприменим. Все действия травматолога должны быть максимально аккуратными, и при ощущении препятствия нужно остановиться, еще раз оценить рентгеновские снимки, степень расслабления мышц и повторить все действия сначала.
Вправление задних вывихов. В положении больного лежа на спине помощник прижимает таз к постели или операционному столу, надавливая на ости подвздошных костей. Травматолог сгибает ногу в коленном и тазобедренном суставах под углом 90° и, осуществляя тракцию вверх, ротирует бедро кнаружи. Не прекращая тракцию, ногу постепенно разгибают, одновременно ротируя кнутри. В этот момент происходит вправление с характерным щелчком, движения в тазобедренном суставе делаются свободными, длина конечности восстанавливается.
Вправление надлонного вывиха. Таз пациента фиксируют к кровати или столу. Конечность, в отличие от вправления задних вывихов, немного сгибают в коленном и тазобедренном суставах (не более чем на 45°) и осуществляют энергичную тракцию с умеренной наружной ротацией и отведением бедра. Второй помощник охватывает бедро обеими руками в верхней трети и выполняет энергичную тракцию бедра кнаружи. Травматолог не прекращая тракцию, начинает осторожно ротировать бедро кнутри. В этот момент происходит вправление с характерным щелчком, головка бедра перестает пальпироваться под пупартовой связкой, движения делаются свободными.
Вправление запирательного вывиха требует больших усилий и большей аккуратности, так как практически все переломы головки и шейки происходят во время вправления этих вывихов. Все действия бригады травматологов такие же, как при вправлении надлонного вывиха, но требуется большая тракция бедра в сторону.
После вправления вывихов бедра накладывают скелетное вытяжение за мыщелки бедра и делают рентгенограмму тазобедренного сустава, чтобы убедиться в правильном положении головки бедра и отсутствии переломов головки и шейки бедра.
Основной причиной неудавшегося вправления является недостаточное расслабление мышц, которое чаще всего зависит от недостаточной дозы релаксантов.
Если и после коррекции дозы релаксантов вправление не удается и ощущается значительное сопротивление, необходимо еще раз проверить рентгенологически положение головки бедра и определить, передний или задний вывих у больного.
При трудностях вправления, особенно у лиц с большой мышечной массой, можно использовать следующий прием. В подвертельную область вводят два стержня аппарата наружной фиксации (АНФ), соединяют их короткой штангой и затем используют для боковой тракции бедра и ротационных движений. Если и этот прием не помогает, то вывих следует рассматривать как невправимыи с интерпозицией суставной капсулы. Он подлежит открытому вправлению во время артротомии в условиях ОМСТ.
Вывихи голени также относятся к числу тяжелых высокоэнергетических травм и встречаются при множественных и сочетанных травмах значительно чаще, чем при изолированных травмах. Механизм травмы — воздействие мощной силы на голень при фиксированном бедре. Подобное наблюдается, например, при наезде легкового автомобиля на человека, стоящего сзади другой машины, причем у этой машины должен быть высокий бампер.
Различают задние, передние и комбинированные вывихи в зависимости от того, куда смещается голень по отношению к бедру. Чаще всего наблюдаются передние вывихи. При полных вывихах всегда разрывается капсула сустава и в части случаев — мениски. Самым серьезным осложнением является повреждение подколенной артерии преимущественно в виде ее перерастяжения с частичным разрывом интимы. Если вывих остается невправленным в течение более 2 ч, то даже если его вправляют, развивается тромбоз подколенной артерии с необратимой ишемией голени и стопы. Поэтому вправление вывиха голени следует рассматривать как экстренную бескровную операцию, которая должна быть выполнена сразу после поступления пострадавшего в реанимационное отделение.
Вправление лучше выполнять под внутривенным обезболиванием с миорелаксантами короткого действия, но если по каким-либо причинам общее обезболивание срочно выполнить невозможно (занят анестезиолог, непереносимость лекарственных средств и т.п.), то вправление делают под местной анестезией. Для этого спереди под надколенник шприцем вводят 40—60 мл 1% раствора новокаина.
Вправление осуществляют через 7—10 мин путем тракции по оси за голень и давления на нижнюю треть бедра при задних вывихах или верхнюю треть голени при переднем вывихе. После этого накладывают заднюю глубокую гипсовую лонгету без стопы до ягодичной складке и делают пункцию коленного сустава для удаления гемартроза.
Обычно после раннего вправления явления ишемии голени и стопы проходят, восстанавливаются цвет кожных покровов и чувствительность, начинает определяться пульсация на тыле стопы и позади внутренней лодыжки. Если сосудистые расстройства остаются, то пострадавшего прицельно обследуют совместно с ангиохирургом для выявления тромбоза или разрыва подколенной артерии.
Открытые вывихи голени составляют около 5%. При этом рана располагается по передней поверхности коленного сустава при задних вывихах и редко — по задней поверхности. Рана проникает в коленный сустав, может быть пересечена собственная связка надколенника. Не следует дожидаться доставки пострадавшего в операционную, первым делом необходимо вправить вывих и зафиксировать голень гипсовой лонгетой, чтобы избежать необратимых повреждений подколенной артерии. Хирургическая обработка может быть выполнена позже и заключаться в иссечении краев раны и ее продольного расширения, для того чтобы отмыть коленный сустав от загрязнения и удалить инородные тела. Из связок сшивают только собственную связку надколенника. Крестообразные связки сшивают П-образными лавсановыми швами, только если полость коленного сустава не загрязнена. Если вывих имеет тенденцию к рецидиву в виде подвывиха, то необходимо, удерживая бедренную и большеберцовую кости в правильном положении, фиксировать их проведенными крестообразно двумя толстыми спицами. При обширных ранах коленного сустава и большом загрязнении сустава накладывают АНФ, сустав дренируют двухпросветным дренажем и устанавливают промывную систему.
Вывихи голени требуют полной иммобилизации в течение не менее 8 нед. В этот срок происходит сращение разорванных связок и у большинства пострадавших не требуется их пластика. Раннее прекращение гипсовой иммобилизации и переход к фиксации брэйсами и ортезами не дают возможности связкам срастись и в дальнейшем требуют сложных пластических операций для восстановления стабильности коленного сустава.
У каждого 5-го пострадавшего вывих голени осложняется повреждением малоберцового нерва, для которого характерны отсутствие тыльного разгибания стопы и анестезия кожи в первом межпальцевом промежутке на стопе. При закрытых вывихах имеется перерастяжение нерва, пересечение нерва наблюдается только при открытых ранах, да и то крайне редко. Сшивание нерва показано только при открытых ранах и его пересечении, в остальных случаях необходима иммобилизация стопы ортезом для предотвращения ее отвисания и через 8—10 нед начинают медикаментозную терапию (прозерин, витамины В1 и В12), проводимую курсами с перерывами. Тыльное разгибание стопы восстанавливается в срок от 6 мес до года, иногда позже.
Вывихи и подвывихи стопы в голеностопном суставе без повреждения лодыжек заднего или переднего края большеберцовой кости, а также без разрыва межберцового синдесмоза не встречаются. Подтаранные вывихи стопы, являясь большой редкостью при изолированных травмах, при сочетанных наблюдаются значительно чаще.
Механизм травмы — падение с высоты с ударом боковой поверхностью пяточной кости о какой-либо выступающий предмет или аналогичный удар частями разрушающегося автомобиля по пятке при фиксированной голени и голеностопном суставе.
Внешний вид стопы достаточно характерен, однако при наличии переломов других отделов стопы диагноз может быть затруднен. Различают внутренние, наружные и задние подтаранные вывихи в зависимости от того, куда смещена пяточная кость с передним отделом стопы по отношению к таранной кости. В подавляющем большинстве случаев наблюдаются внутренние вывихи, значительно реже — наружные и как казуистика — задние.
При внутреннем вывихе стопа имеет характерный вид. Стопа находится в подошвенном сгибании, укорочена, пятка супинирована, ее подошвенная поверхность повернута кнутри. Наружная лодыжка резко контурируется, кожа над ней натянута, пальпаторно определяется дефект тканей снаружи под таранной костью. При наружном вывихе внешние симптомы не так выражены. Пятка вальгирована,изнутри под таранной костью определяется дефект, выделяется внутренняя лодыжка. Для более точной диагностики очень важно правильно выполнить рентгеновские снимки. При невнимательном осмотре травматолог может назначить снимки голеностопного сустава, на которых не будет убедительных данных о подтаранном вывихе. Необходимо сделать рентгеновский снимок пяточной кости с соответствующей укладкой — тогда на снимке в анфас можно четко видеть смещение пяточной кости кнутри или кнаружи.
Вправление подтаранного вывиха можно производить под местным обезболиванием 1% раствором новокаина в максимально ранние сроки в реанимационном отделении. Если задерживаются с вправлением, что бывает при ошибках диагностики из-за неправильной рентгеновской укладки, быстро нарастают отек, ретракция икроножной мышцы, которая через ахиллово сухожилие фиксирует пяточную кость в вывихнутом положении.
В свежих случаях вправление относительно просто и осуществляется встречным давлением на пяточную кость и область голеностопного сустава. Стопа становится на место, восстанавливаются ее длина и форма, движения делаются свободными. В срок свыше 1 сут с момента травмы вправление производят под внутривенным обезболиванием релаксантами. Предварительно через пяточную кость проводят спицу, которую фиксируют в скобе. После наступления релаксации за скобу осуществляют тракцию и постепенно ставят пяточную кость на место. После вправления подтаранного вывиха стопу и голеностопный сустав иммобилизуют задней гипсовой лонгетой со стопой.
Более сложными являются вправление и лечение в тех случаях, когда подтаранные вывихи или (чаще) подвывихи сочетаются с переломами и вывихами других отделов стопы. Методика их лечения будет рассмотрена ниже.
Вывихи в суставе Шопара локализуются в пяточно-ладьевидном суставе и происходят вследствие прямого удара по переднему отделу стопы при фиксированной пятке и голеностопном суставе. Чаще всего стопа смещается к тылу и кнутри. В свежих случаях диагноз относительно прост, так как даже при внешнем осмотре видно смещение ладьевидной кости относительно пяточной к тылу. Позднее быстро развивающийся отек и гематома сглаживают эту деформацию и подвывих или (редко) вывих видны на профильной рентгенограмме стопы. Проекция должна быть точной, так как на косых проекциях подвывих может быть не виден.
Вправление подвывихов в суставе Шопара производят под общей или проводниковой анестезией в операционной путем давления на вывихнутую ладьевидную кость. Поскольку вывих имеет тенденцию рецидивировать, его необходимо фиксировать двумя спицами, проведенными через кости предплюсны и пяточную кость. Если закрытое вправление не удается, то вывих устраняют открытым путем. После вправления стопу фиксируют задней гипсовой лонгетой.
Вывихи в суставе Лисфранка, т.е. между костями предплюсны и плюсны, встречаются в самых различных вариантах и комбинируются с переломами оснований плюсневых костей. Механизм травмы — прямой удар по переднему отделу стопы частями разрушающегося автомобиля или выступающими предметами при падении с высоты. Наиболее существенное влияние на опорную функцию стопы имеют вывихи I плюсневой кости кнутри и к тылу, V плюсневой кости кнаружи и других костей к тылу. При вывихе всех плюсневых костей, которые могут происходить в разных направлениях, стопа укорачивается.
Вправление вывихов проводят под общей или проводниковой анестезией в операционной. Закрытое вправление удается только при вывихе отдельных костей к тылу стопы при отсутствии укорочения переднего отдела стопы, в остальных случаях приходится выполнять открытое вправление с фиксацией спицами. При тяжелом состоянии пострадавшего и сложных переломовывихах лучше отложить вправление на более поздний срок после перевода пострадавшего в ОМСТ. На этапе реанимации вывих фиксируют подхваченной задней гипсовой лонгетой.
Вывихи пальцев стопы, как правило, наблюдаются в плюснефаланговых суставах. Наиболее часто вывихивается I палец. Диагноз нетруден уже при осмотре стопы. Вывих вправляют под местной анестезией путем тракции за палец и прямого давления. Палец встает на место, движения делаются свободными. Поскольку эти вывихи имеют тенденцию к рецидиву, их необходимо фиксировать трансартикулярно спицей. На стопу накладывают гипсовую лонгету.
В.А. Соколов
Множественные и сочетанные травмы
Способы вправления вывихов
Способы вправления вывихов
Вправление вывиха бедра должно производиться под наркозом. Наиболее распространен способ вправления заднего вывиха по Кохеру. Больной лежит на спине на столе или на полу. Помощник удерживает таз больного двумя руками, положенными на гребни подвздошных костей. Хирург сгибает пострадавшую конечность под прямым углом в коленном и тазобедренном суставах и проводит вытяжение вертикально вверх, ротируя конечность кнутри (рис. 2, а — в). Очень часто в момент вправления слышен щелчок.
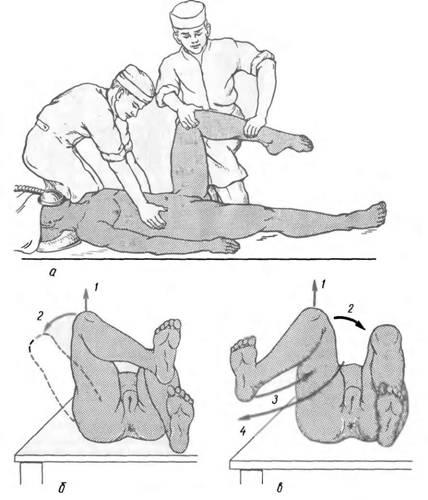
Рис. 2. Вправление вывиха бедра по Кохеру.
а — положение больного: б—вправление заднего вывиха; в — вправление переднего вывиха. Цифрами указана последовательность этапов вправления
При вправлении по способу Джанелидзе больного укладывают на стол на живот так, чтобы пострадавшая нога свисала. Для более прочной фиксации таза под ости подкладывают два небольших мешочка с песком (рис. 3). Помощник придавливает обеими руками таз больного к этим мешочкам, чем достигается прочная фиксация. Если вправление будет произведено под наркозом, то уложить больного на живот нужно после того, как наступит глубокий сон. Больной остается в таком положении в течение 10—20 мин. Помощник давлением рук на крестец фиксирует таз. Хирург становится между столом и свисающей ногой больного, сгибает ее в коленном суставе под прямым углом и при отведении и ротации кнаружи начинает надавливать на подколенную ямку (лучше своим коленом). В результате этих манипуляций головка сдвигается в вертлужную впадину, что сопровождается щелкающим звуком.
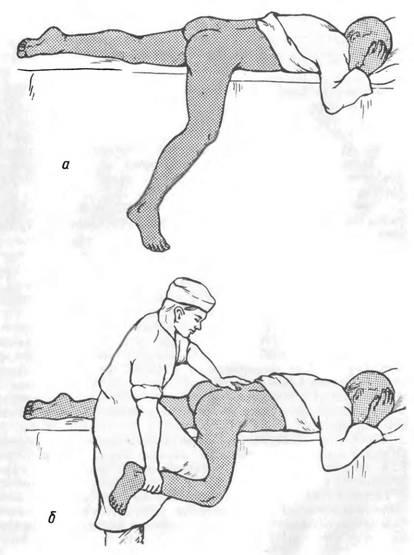
Рис. 3. Вправление вывиха бедра по Джанелидзе.
о, б — этапы вправления
Вправление переднего вывиха в тазобедренном суставе осуществляют несколько иначе. При этом необходимо сочетать тракцию по длине конечности за стопу с вытяжением в сторону при помощи мягкой петли, наложенной на проксимальный отдел бедра.
После вправления вывиха на конечность должна быть наложена задняя гипсовая лонгета, фиксирующая тазобедренный, коленный и голеностопный суставы. Через 30 сут больные начинают ходить с помощью костылей без нагрузки на ногу в течение 8—10 нед. Назначают физиотерапевтические процедуры. Трудоспособность восстанавливается через 3 мес после вправления. Прогноз после вправления вывиха бедра обычно хороший. У некоторых больных в дальнейшем вследствие нарушенного кровообращения в головке бедра могут развиться асептический некроз и деформирующий остеоартроз.
При застарелых и невправимых вывихах в тазобедренном суставе показано оперативное вправление. Однако, если при невправимом вывихе еще можно попытаться через задненаружный разрез произвести вправление, то при застарелом вывихе Целесообразно произвести артродез сустава.
Вправление вывиха плеча по Кохеру, Джанелидзе и Гиппократу (видео)
Большая половина из всех происходящих вывихов приходится на плечевой сустав – шесть случаев из десяти. Такое положение дел связано с очень высокой степенью свободы движений сустава плеча. В то же время, суставная выемка кости лопатки в несколько раз меньше плечевой головки, а сумка сустава довольно тонкая, что в целом, приводит к невысокой стабильности сустава и возникновению его вывиха.
Прямые вывихи плеча – явление довольно редкое, а вот травмирование при падении с опорой на руку вперед, назад или в бок, довольно часто заканчиваются вывихом сустава плеча. При этом, возникает патологическое смещение головки кости плеча — вперед, назад или вниз от суставной впадины. В зависимости от направления смещения, вывихи называют – передний, задний или нижний. Из них в подавляющем большинстве случаев наблюдают вывих передний – 95 случаев из 100.
Вправление вывихов
Современная травматология насчитывает порядка 50 методов вправления вывихов и все они требуют максимальной расслабленности мышц пациента, чего невозможно достичь, если он ощущает сильную боль, поэтому перед процедурой вправления, проводят обезболивание и седацию. Для этого вводят 2% раствор промедола внутримышечно и обезболивают сустав новокаином – внутрисуставно. При этом, снижается мышечный тонус и наступает общее расслабление организма, что облегчает процедуру вправления.
Остановимся на нескольких методах, которые применяются наиболее часто – методы Джанелидзе, Кохера и Гипократа:
- Метод Джанелидзе. Такой способ считается наименее травмоопасным, поскольку основан на поэтапном расслаблении мышц поврежденного сустава. Пациенту делают новокаиновую блокаду и укладывают на край кушетки, под лопатку подмащивают валик из свернутого полотенца, а его рука свободно свисает вниз. В течении 20 – 30 минут новокаин притормажывает чувствительность, постепенно обезболивая и расслабляя плечевой мышечный пояс. В это время, смещенная головка кости плеча постепенно стремится на положенное ей место и вправление вывиха плеча по методу Джанелидзе может произойти даже без помощи врача. Если же такое не случается, врач производит вправление самостоятельно – согнув руку в локте, давит одной рукой на локтевой участок предплечья, а второй крепко захватывает руку немного выше кисти и производит движения сначала наружу плечевого сустава, затем внутрь. На определенном этапе кость становится на место, что заметно по характерному звуку – щелчку. После вправления, рука фиксируется гипсовой повязкой и пациенту делают снимок сустава, на предмет возможных внутренних повреждений – переломов, ущемления нервов, разрывов связок и подобное. Повязку снимают примерно через 3 недели, а полное восстановление при отсутствии осложнений, наступает в течение 1 – 1.5 месяцев;
- Метод Кохера. Вправление вывиха плеча по Кохеру проводят в положении пациента лежа. Метод подходит для вправления старых вывихов, но он более травматичен чем рассмотренный выше и требует ассистирования. Хирург сгибает руку в локте до 90˚, взяв ее за плечевую кость в области запястья и тянет вдоль оси плеча, придвигая таким образом руку к корпусу. В это время, надплечье должно быть зафиксировано на месте ассистентом. Не снижая оттягивающего давления на руку, локоть отводят как можно больше вперед, после чего, при сохранении позиции локтевого сустава, делают внутреннюю ротацию плеча. Затем кисть травмированной руки перемещают на сустав здорового плеча так, чтобы предплечье оказалось на груди. Как и при вправлении по Джанелидзе, момент вправления четко заметен по щелчку. В период восстановления пациент носит гипсовую лонгету, подвязанную повязкой с валиком. Для полного восстановления суставной сумки и мышечного тонуса, пациент, после снятия лонгеты, некоторое время должен проходить курс физиопроцедур и лечебной гимнастики.
- Метод Гиппократа. Этот метод наиболее простой и древний из всех известных методов вправления плеча. Им пользуются как правило, в случаях травмирования в отдаленных местах, если быстро доставить потерпевшего в травмопункт нет возможности. Травмированного укладывают на спину, а вправляющий, находясь на стороне вывиха, помещает пятку своей ноги под мышку пострадавшему, берет руку выше запястья и вытягивает ее вниз, по оси туловища, одновременно с этим, своей пяткой давит на головку плеча вверх и во внешнюю от туловища сторону. Момент вправления определяется по щелчку.
Каким бы способом не проводилось вправление сустава, для создания максимально комфортных условий восстановления, его нужно обездвижить посредством гипсовой повязки в среднем его положении – мышцы сустава, его капсулы, связки и сухожилия должны быть в примерно одинаковом напряжении. Средний срок такой иммобилизации – 3-4 недели, на протяжении которых, запрещается нагружать больную руку незначительными и существенными усилиями. Несоблюдение этого условия нередко приводит к деградации тканей сустава и возникновению регулярных повторных вывихов – привычных.
Вправление вывиха бедра
Как и плечевой, сустав бедра очень подвижен, а поэтому подвержен частому травмированию – вывиху. В отличие от плечевого сустава, вправление вывиха бедра осуществляют под наркозом, поскольку местное обезболивание дает недостаточный эффект.
Метод Джанелидзе. Применяется в основном при лечении свежих вывихов. Вправление происходит в положении лежа на краю высокой кушетки, вниз животом, со свисающей вниз ногой. Через 20 минут после введения наркоза, тонус мышц снижается, и нога принимает расслабленное положение – перпендикулярно полу. Травматолог одной рукой сгибает ногу в колене, взяв ее за лодыжку, а второй упирается в крестец таза, таким образом его удерживая. После этого, своим согнутым коленом упирается во внутреннюю подколенную область травмированной ноги и тянет бедро вниз. В момент, когда бедро начинает уходить вниз, проводится плавное вращение бедра с участка голени. На этом этапе, сустав становится на место, что подтверждается заметным щелчком, после чего больную конечность укладывают рядом со здоровой.
Метод Кохера – Кефера. При застарелых вывихах, которым 5 – 8 дней, это лучший способ вправления. Для удачного проведения процедуры очень важно полное расслабление, поэтому пациента укладывают на спину и проводят глубокий наркоз. Один врач крепко, обеими руками удерживает таз, а второй, сгибает в колене травмированную конечность и ее голень опирает на свое колено, после чего нажимаю на голень как на рычаг, вытягивает его вверх одновременно вращая голень сначала внутрь, а потом наружу. В определенный момент сустав занимает положенное ему место, при этом слышен щелчок. На вправленную конечность накладывают гипсовую лангету – от поясницы до пальцев ноги, которую можно будет снять уже через 12 дней. С этого момента можно ходить при помощи костылей, а еще через месяц, сустав полностью восстанавливает свою функциональность.
Лечение вывихов хирургическим способом
Вывих сустава – это не только нарушение в нем геометрических соотношений. Любой вывих –это разрыв суставной капсулы, который довольно часто усложняется дополнительными травмами – частичным или полным разрывом связок, ущемлением или разрывом мышц, повреждениями близлежащих суставов и нервных пучков. А это может повлечь очень опасные осложнения, вплоть до некрозов косной ткани и атрофации сустава и в конце концов к инвалидности.
Сложные вывихи, с описанными выше симптомами, консервативным способом лечить не удается, поэтому прибегают к хирургической операции, во время которой, хирург убирает гематому, восстанавливает целостность сустава, и кровообращение в нем. В особо тяжелых случаях и при хронических привычных вывихах, иногда приходится прибегать даже к замене части или всего сустава искусственным имплантатом – эндопротезом.
Нужно понимать, что положительный результат оперативного лечения тем вероятен, чем раньше такое лечение проведено, но в любом случае, реабилитационно-восстановительный период после такого вправления, будет более длительным чем при консервативном лечении. Если нет существенных осложнений, трудоспособность восстанавливается в течении полутора – двух месяцев, а вот сложные вывихи лечат существенно дольше.