ВОЗ | Денге и тяжелая денге
Основные факты
- Денге – это вирусная инфекция, передаваемая комарами.
- Инфекция вызывает гриппоподобное заболевание и иногда приводит к развитию потенциально летального осложнения, называемого тяжелой денге.
- За последние десятилетия глобальная заболеваемость денге резко возросла.
- В настоящее время риску заболевания подвергается около половины населения мира.
- Денге распространена в условиях тропического и субтропического климата во всем мире, главным образом, в городских и пригородных районах.
- Тяжелая денге является одной из ведущих причин тяжелого заболевания и смерти среди детей и взрослых в некоторых азиатских и латиноамериканских странах.
- Специального лечения денге/тяжелой денге нет, но благодаря раннему выявлению и доступу к надлежащей медицинской помощи показатели смертности могут оставаться ниже 1%.
- Профилактика денге и борьба с этой болезнью зависит от эффективных мер борьбы с переносчиками болезни, которые включают индивидуальную защиту, устойчивые меры борьбы с переносчиками и химическую борьбу.

- Вакцина против денге была лицензирована несколькими национальными надзорными органами для использования среди людей в возрасте 9-45 лет, проживающих в эндемических районах.
Денге — это вирусная болезнь, передаваемая комарами, которая в последние годы быстро распространяется во всех регионах ВОЗ. Переносчиками вируса денге являются женские особи комаров, в основном вида Aedes aegypti и, в меньшей степени, Ae. albopictus. Этот комар передает также чикунгунью, желтую лихорадку и инфекцию Зика. Денге широко распространена в тропиках, причем местные различия в степени риска зависят во многом от осадков, температуры и стихийной стремительной урбанизации.
Тяжелая денге (известная еще и как геморрагическая лихорадка денге) была впервые распознана в 1950-х гг. во время эпидемий денге в Филиппинах и Таиланде. В настоящее время тяжелая денге поражает большинство азиатских и латиноамериканских стран и является одной из ведущих причин госпитализации и смерти среди детей в этих регионах.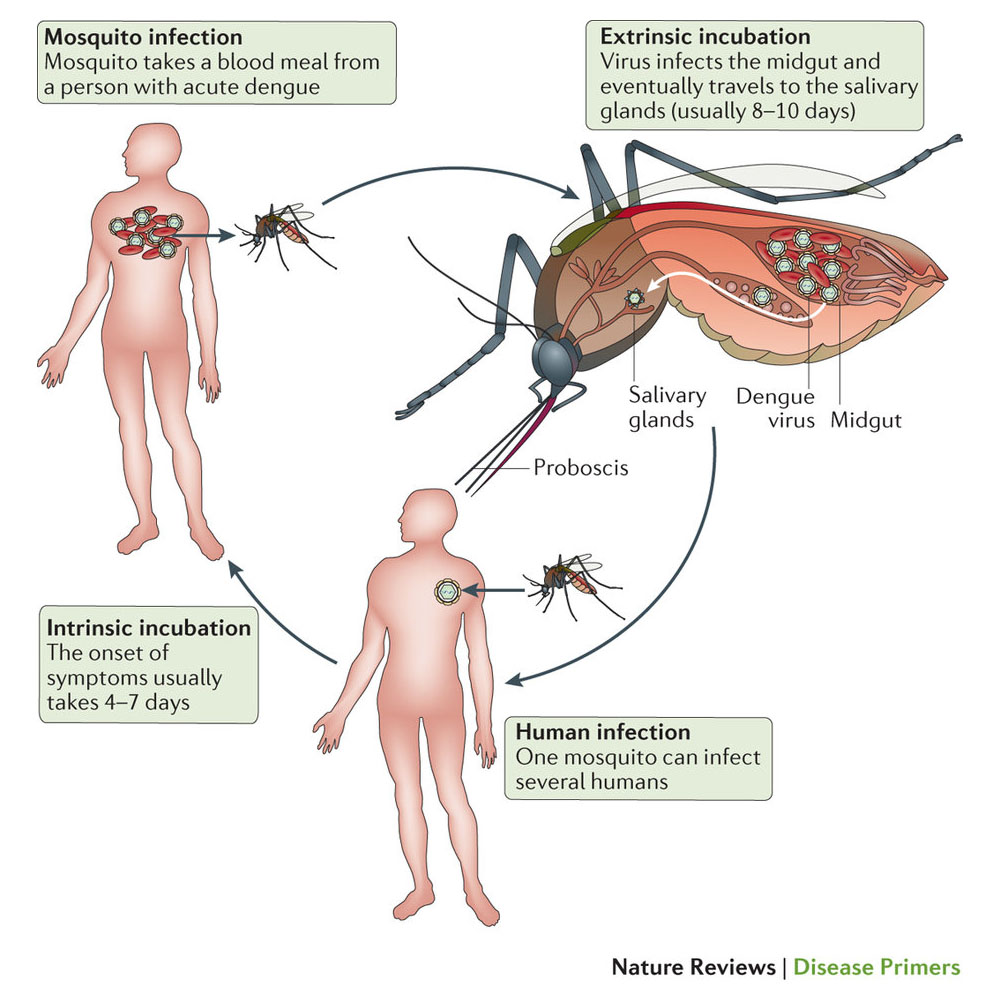
Существует 4 разных, но тесно связанных между собой серотипов вируса, вызывающих денге (DEN-1, DEN-2, DEN-3 и DEN-4). После выздоровления от инфекции, вызванной одним из этих серотипов, возникает пожизненный иммунитет к этому конкретному серотипу. Однако перекрестный иммунитет к другим серотипам после выздоровления бывает лишь частичным и временным. Последующие случаи инфицирования другими серотипами повышают риск развития тяжелой денге.
Глобальное бремя денге
Реальное количество случаев заболевания денге не отражается в полной мере, и многие случаи заболевания классифицируются неправильно. Согласно одной недавней оценке, ежегодно денге заражаются 390 миллионов человек (95%-ный доверительный интервал в 284–528 миллионов), из которых у 96 миллионов (67–136 миллионов) имеются клинические проявления (при любой тяжести болезни) человек в 128 странах. 2
человек в 128 странах. 2
Государства-члены трех регионов ВОЗ регулярно информируют о ежегодном количестве случаев заболевания. Количество зарегистрированных случаев заболевания увеличилось с 2,2 млн. — в 2010 г. до 3,5 млн. — в 2015 г. Хотя глобальное бремя этой болезни в полной мере не установлено, развертывание мероприятий по регистрации всех случаев заболевания денге частично объясняет резкое увеличение числа случаев заболевания, регистрируемых в последние годы.
К числу других характерных особенностей этой болезни относятся ее эпидемиологические паттерны, в том числе гиперэндемичность многочисленных серотипов вируса денге во многих странах и тревожные последствия как для здоровья людей, так и для глобальной и национальной экономики.
До 1970 года эпидемии тяжелой денге происходили лишь в 9 странах. В настоящее время болезнь является эндемической более чем в 100 странах регионов ВОЗ Африки, Америки, Восточного Средиземноморья и Западной части Тихого океана.
В 2008 году в Америке, Юго-Восточной Азии и Западной части Тихого океана было зарегистрировано более 1,2 миллиона случаев заболевания, а в 2015 году более 3,2 миллионов (по официальным данным, представленным ВОЗ государствами-членами). В последнее время число зарегистрированных случаев заболевания продолжает расти. В 2015 году в одной лишь Америке было зарегистрировано 2,35 миллиона случаев денге, 10 200 из которых были случаями тяжелой денге, повлекших за собой 1 181 смертей.
По мере распространения болезни в новые районы не только возрастает число случаев заболевания, но и происходят взрывные вспышки болезни. В настоящее время угроза возможной вспышки денге существует и в Европе. В 2010 году местная передача денге была впервые зарегистрирована во Франции и Хорватии, а завезенные случаи заболевания были выявлены в трех других европейских странах.
В 2013 году случаи заболевания имели место во Флориде (Соединенные Штаты Америки) и китайской провинции Юньнань. От денге также продолжают страдать несколько стран Южной Америки, в частности Гондурас, Коста-Рика и Мексика. В Азии Сингапур сообщил о росте заболеваний после перерыва в несколько лет, и вспышки также были зарегистрированы в Лаосе. В 2014 году наметилась тенденция к росту числа случаев заболевания на Островах Кука, в Малайзии, Фиджи и Вануату, а денге третьего типа (DEN 3) затронула островные государства Тихого океана после 10-летнего перерыва. После более чем 70-летнего перерыва денге также была зарегистрирована в Японии.
Для 2015 года были характерны крупные вспышки денге во всем мире – в Филиппинах было зарегистрировано более 169 000 случаев заболевания, а в Малайзии – более 111 000 предполагаемых случаев денге, то есть число случаев заболевания возросло по сравнению с предыдущим годом на 59,5% и 16% соответственно.
В одной лишь Бразилии в 2015 году было зарегистрировано более 1,5 миллиона случаев заболевания, то есть примерно в 3 раза больше, чем в 2014 году. Кроме того, в 2015 году в Дели, Индия, была зарегистрирована самая крупная вспышка за весь период с 2006 года – более 15 000 случаев заболевания.
Вспышка болезни произошла на острове Гавайи в штате Гавайи, Соединенные Штаты Америки, где в 2015 году был зарегистрирован 181 случай заболевания, и передача инфекции продолжается в 2016 году. Продолжают регистрироваться случаи заболевания в островных государствах Тихого океана Фиджи, Тонга и Французской Полинезии.
По оценкам, ежегодно необходима госпитализация для 500 000 человек с тяжелой денге, подавляющим большинством из которых являются дети. Около 2,5% из них умирает.
Около 2,5% из них умирает.
Передача инфекции
Основными переносчиками денге являются комары Aedes aegypti. Вирус передается людям при укусах инфицированных самок комаров. После инкубационного периода, длящегося 4-10 дней, инфицированный комар способен передавать вирус в течение всей своей оставшейся жизни.
Инфицированные люди являются основными носителями вирусов и способствуют их размножению, являясь источником вирусов для неинфицированных комаров. Пациенты, уже инфицированные вирусом денге, могут передавать инфекцию (в течение 4-5 дней; максимум 12 дней) через комаров Aedes после появления у них первых симптомов заболевания.
Комары Aedes aegypti живут в городских условиях и размножаются, главным образом, в искусственных емкостях. В отличие от других комаров 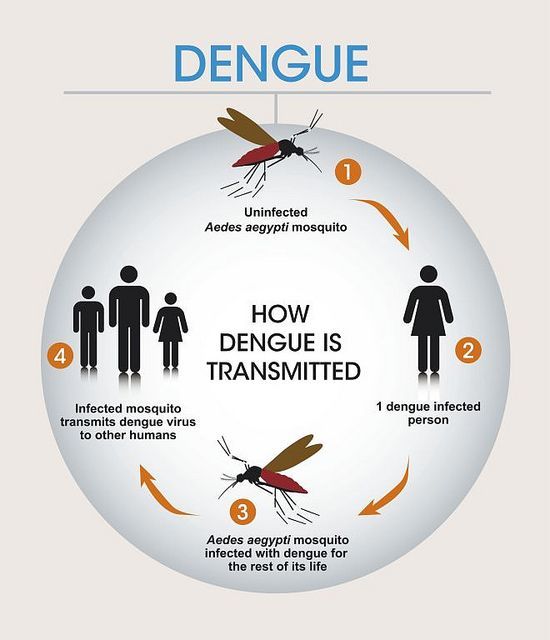 Aegypti кусает большое число людей.
Aegypti кусает большое число людей.
Aedes albopictus, второй по значимости переносчик денге в Азии, распространился в Северную Америку и более чем 25 стран в Европейском регионе, в значительной мере, в результате международной торговли старыми шинами (которые являются средой размножения) и движения товаров (например, декоративного бамбука). Ae. Albopictus легко адаптируются к новой среде и поэтому могут выживать в более холодных районах Европы. Причинами их распространения являются толерантность к температурам ниже нуля, гибернация и способность укрываться в микросредах.
Характерные особенности
Денге — это тяжелая гриппоподобная болезнь, которая поражает как детей грудного и раннего возраста, так и взрослых людей, но редко приводит к смерти.
Денге следует предполагать в случаях, когда высокая температура (40°C/ 104°F) сопровождается двумя из следующих симптомов: сильная головная боль, боль в области за глазами, мышечные и суставные боли, тошнота, рвота, увеличение лимфатических узлов или сыпь. Симптомы обычно длятся 2-7 дней после инкубационного периода, продолжающегося 4-10 дней после укуса инфицированного комара.
Симптомы обычно длятся 2-7 дней после инкубационного периода, продолжающегося 4-10 дней после укуса инфицированного комара.
Тяжелая денге — это потенциально смертельное осложнение, связанное с вытеканием плазмы, скоплением жидкости, дыхательной недостаточностью, сильным кровотечением или поражением органов. Настораживающие признаки появляются через 3-7 дней после первых симптомов наряду со снижением температуры (ниже 38°C/ 100°F) и включают сильные боли в области живота, неукротимую рвоту, учащенное дыхание, кровоточивость десен, усталость, возбужденность и наличие крови в рвотных массах. Последующие 24-48 часов этой критической стадии могут быть летальными; необходим надлежащий медицинский уход для предотвращения развития осложнений и смерти.
Лечение
Специального лечения лихорадки денге нет.
В случаях тяжелой денге медицинская помощь врачей и медицинских сестер, имеющих опыт в области проявлений и развития болезни, может способствовать спасению жизни и снижению показателей смертности более чем с 20% до менее 1%. При лечении тяжелой денге критическое значение имеет поддержание объема жидкостей организма пациента на надлежащем уровне.
При лечении тяжелой денге критическое значение имеет поддержание объема жидкостей организма пациента на надлежащем уровне.
Иммунизация
В конце 2015 г. – начале 2016 г. в ряде стран была зарегистрирована первая вакцина против денге — Dengvaxia (CYD-TDV) компании Sanofi Pasteur – для использования среди людей в возрасте 9-45 лет, проживающих в эндемических районах.
ВОЗ рекомендует странам рассматривать возможность применения вакцины против денге CYD-TDV только в географических районах (на национальном или субнациональном уровне), где эпидемиологические данные свидетельствуют о высокой заболеваемости. Полный текст рекомендаций представлен в документе с изложением позиции ВОЗ по денге:
Другие четырехвалентные живые аттенуированные вакцины находятся в процессе разработки, на III этапе клинических испытаний, и еще несколько других вакцин-кандидатов (на основе субъединичных, ДНК- и очищенных инактивированных вирусных платформ) находятся на более ранних стадиях клинической разработки. ВОЗ предоставляет технические рекомендации и обеспечивает руководство странам и частным партнерам для оказания поддержки исследованиям по разработке вакцин и оценке их эффективности. Ожидается, что в апреле 2016 г. Стратегическая консультативная группа экспертов (СКГЭ) пересмотрит рекомендации в отношении вакцины против денге.
ВОЗ предоставляет технические рекомендации и обеспечивает руководство странам и частным партнерам для оказания поддержки исследованиям по разработке вакцин и оценке их эффективности. Ожидается, что в апреле 2016 г. Стратегическая консультативная группа экспертов (СКГЭ) пересмотрит рекомендации в отношении вакцины против денге.
Профилактика и контроль
В настоящее время единственным способом контроля или предотвращения передачи вируса денге является борьба с комарами-переносчиками с помощью следующих мер:
- предотвращение доступа комаров в места для откладки яиц путем управления состоянием окружающей среды и соответствующих изменений;
- надлежащая утилизация твердых отходов и уничтожение искусственных, сделанных человеком сред обитания;
- хранение домашних запасов воды в закрытых емкостях и их еженедельное опорожнение и мытье;
- применение надлежащих инсектицидов для емкостей с водой, хранящихся вне помещений;
- использование индивидуальных средств защиты, таких как оконные противомоскитные сетки, одежда с длинными рукавами, обработанные инсектицидом материалы, спирали и испарители;
- улучшение участия и мобилизации отдельных сообществ для устойчивой борьбы с переносчиками инфекции;
- во время вспышек болезни чрезвычайные меры по борьбе с переносчиками могут также включать применение инсектицидов для распыления;
- для определения эффективности мероприятий по борьбе с переносчиками необходимо проводить активный мониторинг и эпиднадзор за переносчиками.

Деятельность ВОЗ
ВОЗ предпринимает следующие ответные меры по борьбе с денге:
- обеспечивает техническую поддержку и руководство для стран с целью эффективного управления вспышками денге;
- поддерживает страны в подтверждении вспышек болезни через ее сотрудничающую сеть лабораторий;
- оказывает поддержку странам для улучшения их систем отчетности и отражения истинного бремени болезни;
- совместно с некоторыми из сотрудничающих центров ВОЗ обеспечивают специальную подготовку в области клинического ведения, диагностирования и борьбы с переносчиками на региональном уровне;
- разрабатывает стратегии и политику на основе фактических данных;
- разрабатывает новые инструменты, включая инсектициды и технологии их применения;
- собирает официальные данные о денге и тяжелой денге, получаемые более чем из 100 государств-членов;
- периодически публикует руководящие принципы и пособия по лечению случаев заболевания, диагностике, профилактике денге и борьбе с этой болезнью для государств-членов.

1Bhatt S, Gething PW, Brady OJ, Messina JP, Farlow AW, Moyes CL et.al. The global distribution and burden of dengue. Nature;496:504-507.
2Brady OJ, Gething PW, Bhatt S, Messina JP, Brownstein JS, Hoen AG et al. Refining the global spatial limits of dengue virus transmission by evidence-based consensus. PLoS Negl Trop Dis. 2012;6:e1760. doi:10.1371/journal.pntd.0001760.
Лихорадка Денге
В последние годы страны Юго-Восточной Азии пользуются особой популярностью у российских туристов и в Российской Федерации стали регистрироваться завозные случаи лихорадки денге.
лихорадка денге распространена почти во всех тропических и субтропических зонах мира, где встречается главный переносчик комар Aёdes aegupti. Передача инфекции возрастает в сезон дождей. Риск заражения лихорадкой Денге выше у лиц, находящихся в эндемичной зоне более 3 недель.
Лихорадка Денге широко распространена в Южной и Юго-восточной Азии; странах Африки, расположенных южнее Сахары; Центральной и Южной Америке, включая регион Карибского моря; странах Океании (Тихоокеанский регион) и Австралии.
По данным ВОЗ, около 2,5 млрд человек живут в эндемичных зонах в условиях риска заражения, и ежегодно отмечают ориентировочно 50 млн случаев лихорадки денге, при этом 21000 человек умирает от этого заболевания.
За последние 30 лет отмечают увеличение заболеваемости лихорадкой денге почти в 4 раза. Росту заболеваемости способствует рост рождаемости в развивающихся странах, миграция населения и урбанизация.
Лихорадка денге впервые была описана под названием «суставная лихорадка» Давидом Билоном на о.Ява в 1779г.
Лихорадка Денге – острая вирусная инфекционная болезнь жарких стран, передающаяся кровососущими насекомыми, наиболее частая арбовирусная инфекция среди туристов.
Синонимы: костоломная лихорадка, суставная лихорадка, лихорадка жирафов, пятидневная лихорадка.
Основными местами размножения комаров являются глиняные сосуды, металлические бочки и бетонные цистерны, используемые для хранения домашних запасов воды, а также выброшенные пластиковые контейнеры для пищевых продуктов, старые автомобильные шины и другие предметы, в которых накапливается дождевая вода. В Африке комары широко размножаются также и в естественной среде — в дуплах деревьев и на листьях, образующих чашу, в которых собирается вода.
В Африке комары широко размножаются также и в естественной среде — в дуплах деревьев и на листьях, образующих чашу, в которых собирается вода.
Возбудитель инфекции – вирус рода Flavivirus. В настоящее время выделено четыре типа вируса денге.
Переносчик инфекции – комары рода Aёdes. Основной вид — Aёdes aegupti, который предпочитает нападать для кровососания в дневное время.
Основным источником инфекции является больной человек, который становится заразным за 6-18 часов до появления клинических симптомов и в течение 3-5 дней после начала болезни. В этот период происходит инфицирование комаров-переносчиков инфекции.
Также возможна передача инфекции человеку от обезьян, у которых заболевание может протекать в латентной форме.
Клиническая картина.
Инкубационный период длится от 3 до 15 дней, в среднем 5-8 дней с момента укуса инфицированного комара.
У детей и людей старших возрастных групп заболевание может протекать в более тяжелых формах.
Выделяют два основных клинических вариантов лихорадки денге:
• Лихорадка денге.
• Лихорадка денге с геморрагическим синдромом и шоком.
В отдельных случаях до появления температуры может отмечаться головная боль, утомляемость, боли в спине, озноб, ригидность мышц затылка.
Чаще всего болезнь начинается с резкого подъема температуры до 39-41оС. Главными симптомами являются боли по ходу позвоночника, в суставах, особенно в коленных, в костях, мышцах бедер и спины. Изредка отмечается припухлость мелких суставов. Походка больного, вследствие затруднения подвижности становится вертлявой. С первого же дня отмечается интенсивная головная боль, тошнота, головокружение, снижение аппетита, боль в глазных яблоках, иногда сопровождающаяся светобоязнью. Также отмечается увеличение всех лимфоузлов, увеличение печени. Нередко, на 2 день болезни отмечается диффузная эритема.
Характерный внешний вид больных – лицо резко гиперемировано, одутловато, отмечается блек глаз, инъекция сосудов склер.
В типичных случаях высокая температура держится 3 – 4 дня, затем резко падает, что сопровождается сильным потоотделением. Состояние больного улучшается, но боли в мышцах и суставах, а также напряженная походка сохраняются. Период ремиссии продолжается 1-2 дня.
Второй лихорадочный период длится 2-3 дня. В этой фазе на фоне лихорадки возможно появление сыпи.
Заболевание длится 6-10 дней.
Постинфекционный иммунитет стойкий и длится несколько лет. Повторные заболевания возможны по истечении этого времени или при инфицировании вирусом иного типа.
Осложнения заболевания:
• тромбофлебит;
• перикардит;
• миелит;
• полиневриты;
• постинфекционные психозы;
• пневмонии;
• орхиты;
• абсцессы;
• фурункулез;
• у беременных возможны выкидыши.
Прогноз обычно благоприятный. Смертность колеблется в пределах 2 %. В основном наблюдается среди лиц пожилого возраста и ослабленных детей.
Профилактика.
Основным средством борьбы с лихорадкой денге является уничтожение мест выплода комаров и истребление комаров в населенных пунктах.
Больных выявляют и изолируют в помещения, исключающие доступ переносчиков в заразном периоде.
Уничтожают комаров на пароходах, самолетах, в аэропортах, морских и речных портах.
Как предотвратить укусы насекомых:
Существует 2 основных пути профилактики укусов насекомых – репелленты и настороженность (избегание укусов).
• В помещениях должны быть сетки на окнах и дверях, если сеток нет – окна должны быть закрыты. Желательно наличие кондиционера.
• Репеллент наносить на кожу каждые 3-4 часа в период между сумерками и рассветом.
• Если комары проникают в помещение, над кроватями должна быть сетка, заправленная под матрас, убедиться, что сетка не порвана и под ней нет комаров.
• В помещениях, предназначенных для сна использовать аэрозоли и специальные спирали
• Одежда должна быть закрытая.
В целях профилактики инфекционных и паразитарных заболеваний соблюдайте меры предосторожности.
Лицам, перенесшим ранее лихорадку денге или лихорадку денге с геморрагическим синдромом и планирующим повторный выезд в эндемичный очаг, учитывая повышенный риск развития лихорадки денге с геморрагическим синдромом и лихорадки денге с геморрагическим синдромом и шоком, следует быть особо осторожными и использовать все меры защиты от кровососущих насекомых.
По возвращении из страны пребывания и в случае ухудшения состояния здоровья, следует обратиться к врачу, обязательно сообщив ему о месте вашего путешествия.
Лихорадка Денге: симптомы, возбудитель, пути передачи
Лихорадка Денге – инфекционное заболевание, переносчиком которого являются насекомые. Патология имеет четкую географическую привязку и чаще возникает в странах Юго-Восточной Азии, регионах с субтропическим климатом на территории Австралии и Южной Америки. Из-за интенсивного развития туризма в указанных регионах случаи заболевания отмечаются и в других государствах, но они носят единичный характер. Ежегодно лихорадка Денге диагностируется у сотен тысяч жителей планеты, часть из которых не имеет возможности получить своевременную медицинскую помощь и вынуждена мириться с серьезными осложнениями инфекции.
Причины лихорадки Денге
Возбудитель заболевания – арбовирус Денге, который может находиться в организме москитов и членистоногих. Существует несколько его серотипов, каждый из которых дает в организме человека приблизительно одинаковую картину заболевания. Возбудитель устойчив к воздействию климатических факторов, однако, быстро погибает под воздействием УФ излучения и при резком повышении температуры окружающей среды.
Существует несколько его серотипов, каждый из которых дает в организме человека приблизительно одинаковую картину заболевания. Возбудитель устойчив к воздействию климатических факторов, однако, быстро погибает под воздействием УФ излучения и при резком повышении температуры окружающей среды.
Механизм передачи болезни «лихорадка Денге» связан с комарами рода Aedes, которые питаются кровью человека и животных. При укусе зараженного субъекта возбудитель проникает в кровь комара, где быстро размножается без вреда для организма «хозяина». Инкубационный период может составлять до 14 дней, после чего насекомое и его укусы становятся заразными. Достаточно одного контакта переносчика лихорадки Денге со здоровым организмом, чтобы вирус попал в его кровь, и началось интенсивное развитие заболевания.
В организме человека инкубационный период вируса длится около 7-15 дней, а острый этап – от 7 до 12 дней. Течение заболевания волнообразное и состоит из двух пиков повышения температуры тела, между которыми наблюдается ослабление симптомов. Однако это не повод прекращать начатое лечение, иначе риск рецидива и осложнений возрастает в разы.
Однако это не повод прекращать начатое лечение, иначе риск рецидива и осложнений возрастает в разы.
Симптомы заболевания
После укуса комара вирус проникает в клетки лимфоузлов и сосуды, где начинается его интенсивная репликация. По мере увеличения объема патогенных частиц они распространяются по организму и проникают во внутренние органы, частично блокируя их функционирование. Возникает интоксикационный синдром, первым признаком которого является лихорадочное состояние.
Также в числе симптомов лихорадки Денге:
- головная боль;
- обильные выделения из дыхательных путей;
- ломота в мышцах и суставах;
- рвота и тошнота, другие признаки расстройства пищеварительной системы;
- диарея;
- падение уровня артериального давления.
Формы заболевания
Симптоматическая картина позволяет классифицировать заболевание следующим образом:
Классическая форма лихорадки Денге. Чаще наблюдается при первичном поражении. Характерные симптомы – значительное повышение температуры тела, которое через 3 дня сменяется нормализацией состояния пациента, после чего лихорадка повторяется вновь. Также на заболевание указывают признаки интоксикации, боль в мышцах, дискомфортные ощущения в позвоночнике, отечность лица, неврологические нарушения в виде головокружения и бессонницы. Сыпь на теле, возникшая на начальном этапе заболевания, проходит спустя 3-7 дней. Высыпания могут напоминать скарлатину, иметь вид мелких кровоизлияний или выглядеть как волдыри.
Чаще наблюдается при первичном поражении. Характерные симптомы – значительное повышение температуры тела, которое через 3 дня сменяется нормализацией состояния пациента, после чего лихорадка повторяется вновь. Также на заболевание указывают признаки интоксикации, боль в мышцах, дискомфортные ощущения в позвоночнике, отечность лица, неврологические нарушения в виде головокружения и бессонницы. Сыпь на теле, возникшая на начальном этапе заболевания, проходит спустя 3-7 дней. Высыпания могут напоминать скарлатину, иметь вид мелких кровоизлияний или выглядеть как волдыри.
Геморрагическая форма. Чаще наблюдается у лиц, вторично инфицированных возбудителем лихорадки Денге. Инкубационный период может длиться до 10 дней, после чего проявляются симптомы в виде интоксикации, заторможенности и характерных высыпаний. Последние могут иметь вид от нескольких точек до обширного пятна, которое часто имеет осложнения в виде носовых кровотечений и внутренних кровоизлияний. Частицы крови наблюдаются в кале и моче пациента.
Лихорадка Денге у детей. В детском организме возбудитель дает о себе знать смазанными симптомами, что осложняет диагностику и не позволяет вовремя принять меры по лечению. Чаще у пациентов отмечаются такие симптомы лихорадки Денге, как синдром интоксикации, повышение температуры тела и сыпь, сухой кашель и осложненное дыхание. Длительность заболевания составляет около 7 дней.
Вероятность осложнений
Отказ пациента от обращения к врачу за помощью при лихорадке Денге может вызвать:
- отек и поражение головного мозга;
- воспаление нервов;
- отит;
- тромбофлебит;
- признаки токсического шока;
- преждевременные роды или внутриутробную гибель плода для беременных женщин.
Методы диагностики
Предварительный диагноз врач ставит уже на этапе первичного осмотра и сбора анамнеза. Безошибочными признаками лихорадки являются высыпания на коже, увеличение лимфоузлов, боль в суставах и мышцах, а также волнообразное развитие лихорадочного состояния. Если пациент недавно находился в странах, «опасных» с точки зрения заражения, его немедленно направляют на лабораторные исследования:
Если пациент недавно находился в странах, «опасных» с точки зрения заражения, его немедленно направляют на лабораторные исследования:
- Метод полимеразной цепной реакции, который позволяет обнаружить содержание в крови частиц вируса. Благодаря высокой точности имеет приоритетное значение в диагностике.
- Серологические методы исследования крови, благодаря которым можно уточнить наличие в крови антител к возбудителю заболевания.
-
Общий анализ крови. При снижении уровня лейкоцитов и тромбоцитов относительно нормативного уровня можно говорить о патологическом состоянии организма.
Точно установить факт заражения позволяет дифференцированная диагностика. Ее цель — исключить малярию, грипп, корь и краснуху, которые на начальном этапе заболевания имеют схожие симптомы.
Установить геморрагическую форму лихорадки Денге позволяет так называемая жгутиковая проба. На верхнюю конечность пациента накладывается жгут, после снимания которого спустя пять минут на коже можно заметить новые участки высыпаний.
Лечение
Обязательным требованием для пациента при лечении лихорадки Денге является немедленная госпитализация. Лечение осуществляется под строгим контролем врача и включает прием следующих препаратов:
- Обезболивающие и противовоспалительные средства.
- Снотворные и успокаивающие составы.
- Глюкокортикостероиды для устранения симптомов интоксикации.
- Антибиотики, уничтожающие возбудителей заболевания.
- Поливитаминные комплексы для поддержки иммунной системы.
Для предотвращения обезвоживания при лечении симптомов лихорадки Денге рекомендованы обильное питье и инфузионная терапия (капельницы) с препаратами глюкозы.
Диагностика и лечение лихорадки Денге в клинике АО «Медицина»
Обнаружив у себя признаки опасного заболевания после возвращения из стран тропического региона Азии, немедленно запишитесь на прием к инфекционисту клиники АО «Медицина». К вашим услугам собственный диагностический центр и амбулатория, где можно пройти лечебный курс под наблюдением специалиста. Каждому посетителю гарантировано внимательное отношение, конфиденциальность, полный спектр необходимых диагностических и лечебных процедур. Запись на прием осуществляется в онлайн-режиме и по указанным телефонам в рабочие часы.
К вашим услугам собственный диагностический центр и амбулатория, где можно пройти лечебный курс под наблюдением специалиста. Каждому посетителю гарантировано внимательное отношение, конфиденциальность, полный спектр необходимых диагностических и лечебных процедур. Запись на прием осуществляется в онлайн-режиме и по указанным телефонам в рабочие часы.
Вопросы и ответы
Как передается лихорадка Денге?
Источник инфекции – кровь заболевшего человека, обезьян или летучих мышей. При укусе комара рода Aedes зараженная кровь попадает в организм насекомого, где возбудитель инфекции быстро размножается в благоприятных для себя условиях. При укусе здорового животного или человека инфекция проникает в организм пострадавшего, где скоро дает о себе знать характерными опасными симптомами.
Чем опасна лихорадка Денге?
При отсутствии своевременной медицинской помощи лихорадка Денге может стать причиной серьезных осложнений со стороны мозга, нервной системы и тканей печени. У заболевших могут развиться признаки следующих заболеваний:
У заболевших могут развиться признаки следующих заболеваний:
- менингит, энцефалит;
- воспаления нервов;
- состояние острого психоза;
- отит;
- тромбофлебит;
- состояние токсического шока.
Для беременных заболевание опасно риском преждевременных родов и внутриутробной гипоксии плода.
Как диагностируется лихорадка Денге?
Для постановки диагноза «лихорадка Денге» часто бывает достаточно осмотра врача-инфекциониста. На заболевание указывают характерные признаки – увеличенные лимфоузлы, ярко-красная сыпь, боль в суставах и мышцах. Для подтверждения диагноза проводятся исследования крови методом полимеразной цепной реакции и серологическими методами. Узнать степень поражения внутренних органов позволяет биохимический анализ крови.
Аналитическая справка
Аналитическая справка
12. 12.2018 г.
12.2018 г.
Лихорадка денге – зооантропонозное инфекционное заболевание с трансмиссивным механизмом передачи возбудителя, является эндемичным более чем для 100 стран Африки, Америки, Восточного Средиземноморья, Юго-Восточной Азии и Западной части Тихого океана. По ориентировочным оценкам, ежегодно в мире регистрируется от 50 до 100 миллионов случаев лихорадки денге. При развитии геморрагического синдрома летальность может достигать 2,5%, а в случае отсутствия квалифицированной медицинской помощи, при лихорадке денге, летальность может превышать 20 % [Dengue guidelines for diagnosis, treatment, prevention and control. WHO Library Cataloguing-in-Publication Data. 2009. TDR/World Health Organization. 147 p].
За последние десятилетие в Российской Федерации стали регистрироваться более 100 завозных случаев лихорадки денге в год. Заражение происходило при посещении Таиланда, Вьетнама, Индонезии, Индии, Бангладеша, Гонконга, Мальдивских островов и Бразилии.
Возбудитель лихорадки денге – это РНК-содержащий вирус, входящий в семейство Flaviviridae, род Flavivirus. Вирус денге наиболее часто передается человеку через укус комаров рода Aedes spp., причем в трансмиссию возбудителя вовлечены комары видов A. aegypti, A. albopictus и A. koreicus. Существует четыре субтипа вируса денге, причем пациенты могут последовательно заболеть лихорадкой денге несколько раз. Повторные случаи заболевания обычно связываются с различными субтипами вируса денге. Одна из особенностей иммунопатогенеза лихорадки денге связана с феноменом антитело-зависимого усиления инфекции. Иммунные комплексы вирионов вируса денге с антителами инфицируют макрофагальные клетки через клеточные рецепторы к Fc фрагментам иммуноглобулинов. Вовлечение клеток макрофагального ряда в патогенез заболевания, по всей вероятности, способствует утяжелению течения повторных случаев заболевания, индуцирует развитие геморрагического синдрома и возможно препятствует формированию полноценного иммунитета против лихорадки денге.
Вирус денге наиболее часто передается человеку через укус комаров рода Aedes spp., причем в трансмиссию возбудителя вовлечены комары видов A. aegypti, A. albopictus и A. koreicus. Существует четыре субтипа вируса денге, причем пациенты могут последовательно заболеть лихорадкой денге несколько раз. Повторные случаи заболевания обычно связываются с различными субтипами вируса денге. Одна из особенностей иммунопатогенеза лихорадки денге связана с феноменом антитело-зависимого усиления инфекции. Иммунные комплексы вирионов вируса денге с антителами инфицируют макрофагальные клетки через клеточные рецепторы к Fc фрагментам иммуноглобулинов. Вовлечение клеток макрофагального ряда в патогенез заболевания, по всей вероятности, способствует утяжелению течения повторных случаев заболевания, индуцирует развитие геморрагического синдрома и возможно препятствует формированию полноценного иммунитета против лихорадки денге.
Широкое распространение лихорадки денге в странах с теплым климатом и рост числа российских граждан, посещающих эти страны, увеличивает риск появления завозных случаев заболевания лихорадкой денге на территории Российской Федерации [Берилло С.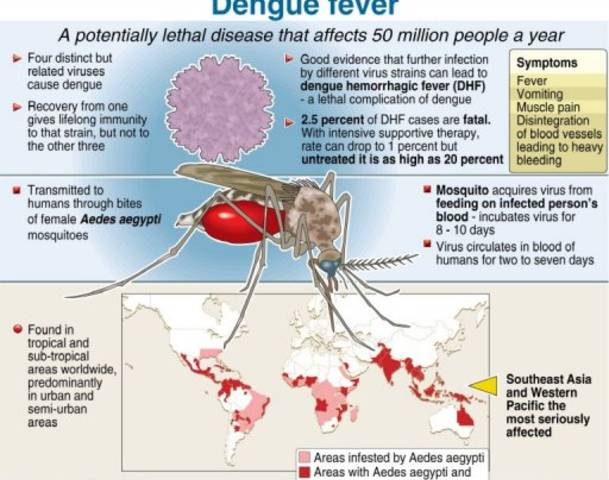 А., Демина О.К., Терновой В.А., Шиков А.Н., Сергеева Е.И., Демина А.В., Костина Н.Е., Винокурова А.В., Михеев В.Н., Агафонов А.П., Сергеев А.Н. Случаи лихорадки денге на территории РФ в 2010-2011 гг. среди туристов, вернувшихся из Юго-Восточной Азии. Эпидемиология и инфекционные болезни. 2012; 4: 12-5; Пьянков С.А., Иванова Е.В., Терновой В.А., Агафонов А.П. Специфическая дифференциальная диагностика кори, краснухи, цитомегаловирусной инфекции и лихорадки денге у российских туристов. Эпидемиология и инфекционные болезни. 2014; 19(6): 16-20; Sergeeva E.I., Ternovoi V.A., Chausov E.V., Berillo S.A., Demina O.K., Shikov A.N., Plasunova I.V., Kartashov M.J., Agafonov A.P. Imported cases of dengue fever in Russia during 2010-2013. Asian Pac J Trop Med. 2015; 8(2): 90-3]. Более того, комары A. aegypti, A. albopictus и A. кoreicus, являющиеся основными векторами для вируса денге, встречаются в регионах России, примыкающих к Черному морю [Ganushkina L.A., Patraman I.V., Rezza G., Migliorini L.
А., Демина О.К., Терновой В.А., Шиков А.Н., Сергеева Е.И., Демина А.В., Костина Н.Е., Винокурова А.В., Михеев В.Н., Агафонов А.П., Сергеев А.Н. Случаи лихорадки денге на территории РФ в 2010-2011 гг. среди туристов, вернувшихся из Юго-Восточной Азии. Эпидемиология и инфекционные болезни. 2012; 4: 12-5; Пьянков С.А., Иванова Е.В., Терновой В.А., Агафонов А.П. Специфическая дифференциальная диагностика кори, краснухи, цитомегаловирусной инфекции и лихорадки денге у российских туристов. Эпидемиология и инфекционные болезни. 2014; 19(6): 16-20; Sergeeva E.I., Ternovoi V.A., Chausov E.V., Berillo S.A., Demina O.K., Shikov A.N., Plasunova I.V., Kartashov M.J., Agafonov A.P. Imported cases of dengue fever in Russia during 2010-2013. Asian Pac J Trop Med. 2015; 8(2): 90-3]. Более того, комары A. aegypti, A. albopictus и A. кoreicus, являющиеся основными векторами для вируса денге, встречаются в регионах России, примыкающих к Черному морю [Ganushkina L.A., Patraman I.V., Rezza G., Migliorini L. , Litvinov S.K., Sergiev V.P. Detection of Aedes aegypti, Aedes albopictus, and Aedes koreicus in the Area of Sochi, Russia. Vector Borne Zoonotic Dis. 2016; 16(1): 58-60]. Наличие комаров переносчиков может способствовать формированию локальных природных очагов лихорадки денге в южных регионах РФ.
, Litvinov S.K., Sergiev V.P. Detection of Aedes aegypti, Aedes albopictus, and Aedes koreicus in the Area of Sochi, Russia. Vector Borne Zoonotic Dis. 2016; 16(1): 58-60]. Наличие комаров переносчиков может способствовать формированию локальных природных очагов лихорадки денге в южных регионах РФ.
Инкубационный период заболевания обычно составляет от 2 до 15 дней после укуса инфицированного комара, после чего развивается вирусная лихорадка, продолжающаяся 1-2 недели. Иногда она носит двухфазный характер и, как правило, закачивается выздоровлением. Лабораторная диагностика основана на выявлении РНК вируса, антигена NS1 и специфических IgG и IgM антител. Вирусная РНК может быть обнаружена методом ОТ ПЦР в сгустке крови, цельной крови, моче, а также в аутопсийном материале, с момента появления клинических симптомов лихорадки и до 5-7 дня заболевания. Антиген NS1 вируса денге успешно детектируется в крови пациентов методом ИФА и методом иммунохроматографии (ИХА) в течение первых 10 дней с момента появления клинических признаков заболевания.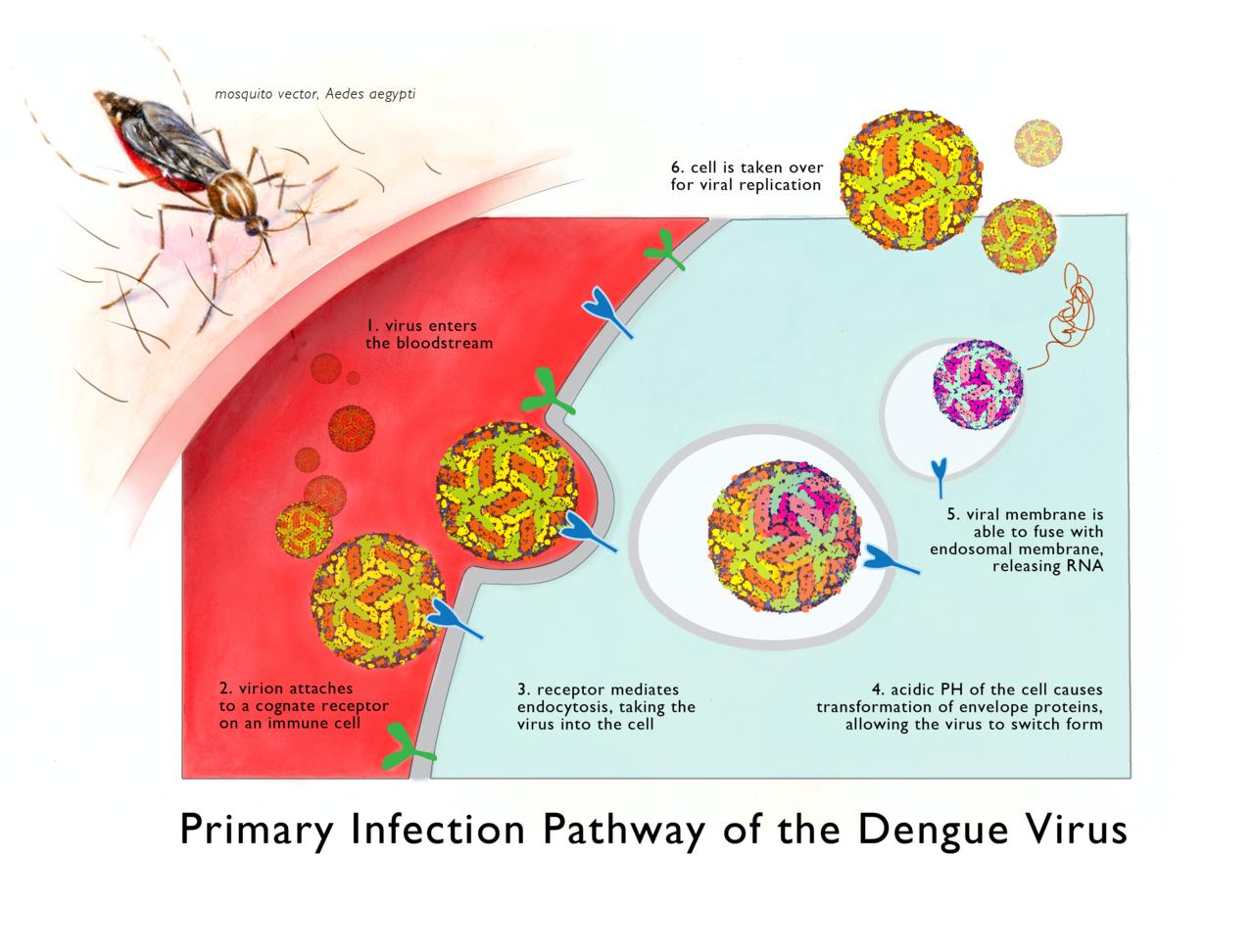 Наличие РНК или NS1 антигена в сыворотке крови указывает на размножение вируса денге в организме пациента.
Наличие РНК или NS1 антигена в сыворотке крови указывает на размножение вируса денге в организме пациента.
После 3-5 дней от начала заболевания лихорадкой денге начинают обнаруживаться специфические антитела, выявляемые методами ИФА и ИХА. Иммуноглобулины класса M в эти сроки выявляются у 50 % пациентов, а к 10 дню IgM антитела выявляются уже у большинства заболевших. Максимальный титр IgM антител регистрируется через две недели после появления симптомов заболевания, и постепенное его снижение происходит в последующие 2-3 месяца. Иммуноглобулины класса IgG обычно начинают обнаруживаться уже к концу первой недели заболевания, постепенно нарастая ко второй неделе и сохраняясь, как правило, в течение всей жизни. В случае повторного инфицирования пациента другим субтипом вируса денге титры антител нарастают быстрее, в основном, за счет иммуноглобулинов класса G. Титр IgM во время повторной инфекции значительно ниже, чем при первичной инфекции.
Большая часть подозрительных и лабораторно подтвержденных случаев лихорадки денге приходится на зимний период, что связано с более активным посещением туристами различных стран Юго-Восточной Азии в этот период.
Лихорадка Зика — ДЗМ
Лихорадка Зика – острое инфекционное заболевание, которое вызывает вирус Зика, переносимый комарами.
Где распространён
Впервые вирус был обнаружен у макак-резус в Уганде в 1947 году в рамках наблюдения за лесной формой желтой лихорадки. В 1952 году вирус был выявлен у людей в Уганде и в Объединенной Республике Танзания. Вспышки болезни, вызванной вирусом Зика, зарегистрированы в Африке, Северной и Южной Америке, Азии и Тихоокеанском регионе.
Первые сообщения о вспышках болезни, вызванной вирусом Зика, поступили из Тихоокеанского региона в 2007 и 2013 годах (острова Яп и Французская Полинезия).
В 2015 году на американском континенте началась крупнейшая в истории вспышка болезни, вызванной вирусом Зика
Случаи инфицирования вирусом Зика зарегистрированы уже более чем в 60 странах и территориях мира Североамериканского, Южноамериканского и Азиатско-тихоокеанского региона: Барбадос, Боливия, Бразилия, Кабо-Верде, Колумбия, Эквадор, Сальвадор, Фиджи, Французская Гвиана, Гваделупа, Гватемала, Гайана, Гаити, Гондурас, Мальдивы, Мартиника, Мексика, Новая Каледония, Панама, Парагвай, Пуэрто-Рико, Сен-Мартен, Самоа, Соломоновы острова, Суринам, Таиланд, Венесуэла, Доминиканская Республика
В США, Швеции, Дании, Швейцарии, Великобритании отмечены отдельные завозные случаи при возвращении туристов из неблагополучных регионов.
1 сентября 2016 г. состоялось очередное совещание Комитета по чрезвычайной ситуации, для рассмотрения текущего состояния проблем, связанных с вирусом Зика. Комитет вновь подтвердил свою прежнюю рекомендацию не вводить общих ограничений на поездки в страны, зоны и/или территории, где имеет место передача вируса Зика, и на торговлю с ними.
Как передаётся
Переносчиком вируса являются самки комаров рода Aedes (обычно кусают утром, ближе к вечеру и вечером), в основном вида Aedes aegypti (комар жёлто-лихорадочный), Aedes albopictus (азиатский тигровый комар), обитающих в тропических регионах. Эти же комары являются переносчиками лихорадки денге, лихорадки чикунгуньи и желтой лихорадки.
Человек и обезьяны являются носителями вирусами.
В зимний период риск местной передачи вируса Зика низок по причине отсутствия активности комаров, в конце весны и летом он увеличивается.
Климатические условия России, Украины и Беларуси не позволяют масштабно распространиться переносчикам-комарам, так как им для размножения необходима постоянная температура 25 градусов круглосуточно при большой влажности. Подобное возможно только в южных субтропических районах возле моря.
Подобное возможно только в южных субтропических районах возле моря.
Человек заражается через укус комара или при контакте с кровью и другими биологическими жидкостями инфицированного человека. В нескольких странах выявлены случаи передачи вируса Зика половым путем. Беременные женщины могут передавать вирус своему ребенку во время беременности.
Признаки и симптомы заболевания
Инкубационный период болезни, вызванной вирусом Зика, точно не известен, вероятно от составляет несколько суток.
Симптомы заболевания:
- повышение температуры тела
- недомогание, головная боль
- мелкая пятнисто-бугорковая сыпь
- покраснение глаз
- боль в мышцах и суставах
Симптомы обычно сохраняются в течение 2–7 дней
Какие возможны осложнения
До настоящего времени лихорадка Зика считается достаточно легким заболеванием. Только у 1 человека из 4-5 проявлялись симптомы заболевания.
Смертность от лихорадки Зика отсутствует.
Возможны неврологические осложнения: энцефалит, миелит, неврит зрительного нерва, менингоэнцефалит, полинейропатия Гийена-Барре.
Так же в настоящее время признана связь перенесенной лихорадки Зика беременными с рождением у них детей с микроцефалией. Наиболее опасен вирус и заражение лихорадкой в первом триместре беременности, когда мало кто догадывается о своём положении. Именно в этот период вирус, проникнув через плаценту, поражает мозг развивающегося плода.
Как диагностируется
Болезнь, вызванная вирусом Зика, может быть заподозрена на основе клинических симптомов и данных о проживании или поездках в какой-либо район с известным присутствием вируса Зика.
Подтвердить наличие вируса Зика можно только путем лабораторного тестирования на наличие РНК вируса Зика в крови или другой физиологической жидкости, такой как моча, слюна или сперма.
Исследование крови для определения антител к вирусу Зика используется для решения вопроса о наличии или отсутствия иммунитета к нему, в результате ранее перенесенного заболевания.
Лечение
Болезнь, вызванная вирусом Зика, обычно протекает легко и не требует специфического лечения. Возможно применение жаропонижающих (кроме ацетилсалициловой кислоты) и болеутоляющих средств, дезинтоксикационных растворов.
Люди, инфицированные вирусом Зика, должны много отдыхать, пить достаточно жидкости.
В настоящее время не существует лекарств для профилактики и специфического лечения лихорадки Зика, вакцина находится в стадии разработки.
Наблюдение беременных с лихорадкой Зика
Посещение стран, где есть возможность заразиться вирусом Зика, до наступления беременности не представляет никакой угрозы для беременности, возникающей после этого путешествия. Вирус Зика в организме человека долго не задерживается — не более 10-20 дней, и самостоятельно покидает его, после контакта с вирусом вырабатывается иммунитет к нему.
Ведение беременных, заболевших лихорадкой Зика, проводится врачом-инфекционистом и акушер-гинекологом.
Все беременные женщины, вернувшиеся из стран, где возможно заражение вирусом Зика, должны быть лабораторно обследованы независимо от наличия или отсутствия клинических симптомов болезни, если же в течение 2-х недель после поездки в вышеуказанные страны у беременной женщины появились симптомы болезни, подозрительные на лихорадку Зику, необходимо немедленно обратиться к врачу.
При выявлении микроцефалии у пода или других серьезных осложнений у беременных женщин, перенесших лихорадку Зика, по желанию женщины возможно проведение прерывание беременности по медицинским показаниям
В соответствии с п.9.1.1 приказа Департамента здравоохранения города Москвы от 13.02.2015 г. № 97 «Об обеспечении мероприятий по предупреждению заноса и распространения инфекционных (паразитарных) болезней, требующих проведения мероприятий по санитарной охране территории города Москвы» госпитализация больных прибывших из зарубежных стран, при наличии у них проявлений лихорадочных состояний и сыпи неясной этиологии — в течение 21 дня после прибытия, осуществляется в ГБУЗ «ИКБ № 1 ДЗМ»
В ИКБ № 1 имеется специализированное боксовое отделение, оснащенное необходимым оборудованием для приема больных, подозрительных на опасные инфекции, и врачебно-сестринская бригада, имеющая профильную медицинскую подготовку и опыт работы с опасными инфекциями.
ПРОФИЛАКТИКА ЗАРАЖЕНИЯ
Едиственным эффективным методом профилактики заражения (кроме отказа от поездок в страны, где это заражение возможно), является снижение вероятности укусов комарами.
Для этого можно использовать репелленты, носить одежду (желательно светлых тонов), закрывающую как можно большую часть тела, использовать москитные сетки, в том числе и во время дневного сна, закрывать двери и окна, очищать, опорожнять или накрывать емкости, в которых может скапливаться вода (такие как ведра, цилиндры, цветочные горшки использованные автошины, сточные канавы).
Экзотические страны прекрасны, но опасны — Профилактика заболеваний и ЗОЖ — Бюджетное учреждение Ханты-Мансийского автономного округа — Югры
Экзотические страны прекрасны, но опасны
Россияне, облюбовавшие для своего отдыха теплые края тропических и субтропических широт, все чаще «подхватывают» болезни, которые раньше в Российской Федерации никогда не регистрировались.
По данным Роспотребнадзора в 2013 году участились завозные случаи лихорадки Денге среди россиян. В 2012 году было выявлено 37 заболевших, в 2013 году только за январь – 29. Причем все заболевания связаны с пребыванием в Таиланде.
Откуда берется и как можно заразиться этим инфекционным заболеванием?
Возбудителем лихорадки Денге является вирус, имеющий 4 типа. Эта особенность затрудняет работу над созданием вакцины.
Вирусы передаются от больного человека к здоровому при укусе комаров определенного вида. Раньше эти насекомые обитали в определенных областях земного шара, на Филиппинах, Таиланде, но с развитием международных отношений, экономического обмена, интенсивной миграции населения земли, комары смогли найти благоприятную среду обитания в 125 странах мира, включая страны Африки, Латинской Америки.
Глобальное потепление позволит теплолюбивым переносчикам инфекции и дальше расширять свой ареал.
Что же такое лихорадка Денге, как она проявляется?
Костоломная лихорадка, суставная лихорадка, лихорадка жирафов, пятидневная, семидневная лихорадка, финиковая болезнь – это одна и та же вирусная инфекция. В этих названиях отражены многие симптомы болезни: озноб, боли в костях и мышцах, волнообразный подъем температуры до 400 и ее резкое снижение, потеря аппетита и полный упадок сил, точечные кровоизлияния, разнообразная сыпь на коже и слизистых.
В этих названиях отражены многие симптомы болезни: озноб, боли в костях и мышцах, волнообразный подъем температуры до 400 и ее резкое снижение, потеря аппетита и полный упадок сил, точечные кровоизлияния, разнообразная сыпь на коже и слизистых.
Инфекция для впервые заболевших, как правило, заканчивается благополучно, но повторное заражение может вызвать более тяжелую форму болезни – геморрагическую, когда поражаются кровеносные сосуды разного калибра. Такие случаи заболевания могут закончится летальным исходом.
Заболевший лихорадкой Денге заразен для окружающих при наличии вокруг него переносчиков – комаров. Напившись кровушки с вирусом, комарик становится опасным для здоровых только через 8-12 дней, при условии, что температура воздуха будет не ниже + 220 С. Кровопийца остается инфицированным более 3-х месяцев, и разносит инфекцию не жалея крылышек.
Как можно защитится от лихорадки Денге?
В настоящее время единственным способом контроля и предотвращения передачи вируса Денге является борьба с комарами – переносчиками, возбудителя болезнь.
Исследования показывают, что в Азии и Америке комары данного вида размножаются, главным образом, в созданных человеком емкостях, таких как глиняные сосуды, металлические бочки и бетонные цистерны, используемые для хранения домашних запасов воды, а также выброшенные пластиковые контейнеры для пищевых продуктов, старые автомобильные шины и другие предметы в которых накапливается дождевая вода. В Африке комары облюбовали для размножения дупла деревьев и широкие листья, образующие «чаши», в которых собирается вода.
Россиянам планирующим провести отпуск в странах Юго-Восточной Азии, Африки, Латинской Америки следует помнить:
Окна и дверные проемы помещений для проживания должны быть засечены;
От нападения комаров, в обязательном порядке, должны применятся реппеленты, в соответствии с прилагаемой инструкции;
Многие комары наиболее активны в сумерках и на рассвете. В это время, помимо применения реппелентов, следует носить одежду с длинными рукавами и брюки;
В помещении следует применять:
— фумигаторы- устройства, медленно испаряющие нисектециды, вещества, губительно действующие на комаров;
— спирали, выделяющие при сгорании дым, отпугивающий или убивающий комаров;
— ультразвуковые устройства, отпугивающие комаров;
— аэрозоли, выкуривающие комаров из помещения.
При появлении симптомов лихорадки во время отдыха необходимо сразу же обратиться к врачу;
Если температура поднялась в течение 14-21 дня после возвращения из экзотической страны, — срочно к врачу, и обязательно проинформируйте его о месте своего недавнего пребывания.
Муниципальное бюджетное учреждение здравоохранения
«Центр медицинской профилактики»
Лихорадка денге | Государственное учреждение «Минский городской центр гигиены и эпидемиологии»
Денге – вирусная болезнь, передаваемая комарами. Широко распространена во всех регионах земного шара, особенно в странах тропического и субтропического климата, где последние годы регистрируется эпидемиологическое неблагополучие, причем местные различия в степени риска зависят во многом от осадков, температуры и стихийной стремительной урбанизации.
Согласно оценке, ежегодно вирусом денге заражаются 390 миллионов человек, из которых у 96 миллионов имеются клинические проявления. Реальное количество случаев заболевания не отражается в полной мере.
Реальное количество случаев заболевания не отражается в полной мере.
Лихорадка денге широко распространена в странах Юго-Восточной Азии (Тайланд, Индонезия, Китай, Малайзия, Япония, Вьетнам, Мьянма, Сингапур, Филиппины), Индии, Африке (Мозамбик, Судан, Египет), в тропическом и субтропическом поясе Северной, Центральной и Южной Америки (Мексика, Гондурас, Коста-Рика, Пуэрто-Рико, Панама, Бразилия и др.). Вирус может быть занесён в отдалённые от этих стран районы при миграции заболевших людей (в т.ч. в инкубационном периоде) и завозе заражённых переносчиков (комаров) различными видами транспорта. Нередки вспышки лихорадки денге в Египте, Судане, Ливане, Греции, Саудовской Аравии, Южной Испании, на Кипре.
По данным министерства здравоохранения Перу только в январе 2019 года в стране зафиксировано 848 случаев заболеваний лихорадкой денге, из которых 2 закончились летальным исходом. В Бразилии также с начала 2018 года зарегистрировано более 9 тыс. случаев лихорадки денге среди местного населения, количество заболевших продолжает расти.
По данным Министерства здравоохранения Шри-Ланка за первые два месяца текущего года в стране зарегистрировано более 8,9 тыс. случаев лихорадки денге. В феврале 2019 г. зарегистрированы 338 случаев указанного заболевания с 18 летальными исходами в провинции Индонезии — Восточная Нуса-Тенгара.
В Малайзии число случаев заболевания лихорадкой денге составляет 973. Неуклонно растет число заболевших на Филиппинах, с января 2019 г. в городе Кагаян-де-Оро зарегистрировано 256 случаев заболевания. На о. Мальдивы зарегистрированы 107 случаев лихорадки денге.
Как происходит заражение?
Лихорадка денге передается людям при укусах инфицированных самок комаров, которые способны передавать возбудителя в течение всей жизни.
Переносчиками вируса денге являются комары, в основном вида Aedes aegypti и, в меньшей степени, Aedes albopictus.
Передавать инфекцию через комаров заболевшие люди могут в течение 4-5 дней – 12 дней после появления у них первых симптомов заболевания.
При отсутствии переносчиков инфекции (комаров) заболевание не может передаваться от человека к человеку.
Восприимчивость к лихорадке денге всеобщая, в эпидемических очагах болеют преимущественно дети и приезжие. После перенесенного заболевания иммунитет сохраняется около 2 лет, однако возможны повторные заболевания в тот же сезон (через 2-3 месяца) за счет заражения другим типом вируса.
Факторы риска для заражения лихорадкой денге
Проживание или путешествие в тропические регионы, особенно в Юго-Восточную Азию (Таиланд), Латинскую Америку (Панама) и на острова Карибского моря.
Инфицирование вирусом денге в прошлом. Предшествующая инфекция увеличивает риск тяжелой формы лихорадки, если человек заразится в будущем (другим типом вируса денге). Это особенно касается детей.
Какие клинические признаки заболевания?
Инкубационный период (т.е. период от момента попадания возбудителя в организм до появления симптомов заболевания) длится от 3 до 15 дней (чаще 5-7 дней). Заболевание лихорадкой денге начинается остро с озноба, головокружения, тошноты, обильной потливости и повышения температуры до 40-41℃, которая держится до 4-х дней, затем критически снижается до нормы, а через 1-3 дня повышается вновь. Заболевших беспокоят головные боли, боли в мышцах и суставах, боль в глазах.
Заболевание лихорадкой денге начинается остро с озноба, головокружения, тошноты, обильной потливости и повышения температуры до 40-41℃, которая держится до 4-х дней, затем критически снижается до нормы, а через 1-3 дня повышается вновь. Заболевших беспокоят головные боли, боли в мышцах и суставах, боль в глазах.
На 3-5 день лихорадки у заболевших, вначале на коже тыльной поверхности кистей и стоп, а затем и туловища, появляется зудящая мелкоточечная сыпь. У большинства заболевших выздоровление наступает через несколько дней после появления первых клинических признаков. В тяжелых случаях наблюдается резкое снижение артериального давления, требующее оказания экстренной медицинской помощи. Возможны смертельные исходы болезни, которые наблюдаются в 1% случаев.
Меры профилактики
Если Вы решили поехать в страны, неблагополучные по лихорадке денге, Вам необходимо знать, как свести риск заражения до минимума.
Вам следует придерживаться следующих правил:
- использовать индивидуальные средства защиты от комаров: кремы, мази, гели, отпугивающие комаров;
- применять физические барьеры: сетки, закрытые окна, двери, предусмотреть оконные противомоскитные сетки, пологи над кроватью в помещениях;
- использовать одежду (желательно светлых тонов) с длинными рукавами, закрывающую как можно большую часть тела;
В случае возникновения первых симптомов заболевания, и особенно, при появлении высокой температуры, нужно обратиться к врачу и обязательно сообщить ему о месте путешествия, чтобы он учел риски возникновения «экзотических» инфекций.
Денге и тяжелая денге
Денге — вирусное заболевание, переносимое комарами, которое в последние годы быстро распространилось во всех регионах ВОЗ. Вирус денге передается самками комаров в основном вида Aedes aegypti и, в меньшей степени, Ae. albopictus . Эти комары также являются переносчиками вирусов чикунгунья, желтой лихорадки и Зика. Денге широко распространен в тропиках, с местными вариациями риска, на которые влияют осадки, температура, относительная влажность и незапланированная быстрая урбанизация.
Денге вызывает широкий спектр болезней. Это может быть как субклиническое заболевание (люди могут даже не знать, что они инфицированы), так и тяжелые симптомы гриппа у инфицированных. Хотя встречается реже, у некоторых людей развивается тяжелая денге, число которой может быть любым.
осложнений, связанных с сильным кровотечением, поражением органов и / или утечкой плазмы. Тяжелая денге имеет более высокий риск смерти, если не лечить ее надлежащим образом. Тяжелая форма лихорадки денге была впервые выявлена в 1950-х годах во время эпидемии денге на Филиппинах.
и Таиланд.Сегодня тяжелая денге поражает большинство стран Азии и Латинской Америки и стала основной причиной госпитализации и смерти среди детей и взрослых в этих регионах.
Тяжелая форма лихорадки денге была впервые выявлена в 1950-х годах во время эпидемии денге на Филиппинах.
и Таиланд.Сегодня тяжелая денге поражает большинство стран Азии и Латинской Америки и стала основной причиной госпитализации и смерти среди детей и взрослых в этих регионах.
Денге вызывается вирусом семейства Flaviviridae, и существует четыре различных, но тесно связанных серотипа вируса, вызывающего денге (DENV-1, DENV-2, DENV-3 и DENV-4). Считается, что выздоровление от инфекции обеспечивает пожизненный иммунитет против этот серотип. Однако перекрестный иммунитет к другим серотипам после выздоровления является лишь частичным и временным.Последующие инфекции (вторичная инфекция) другими серотипами увеличивают риск развития тяжелой денге.
Денге имеет различные эпидемиологические закономерности, связанные с четырьмя серотипами вируса. Они могут совместно циркулировать внутри региона, и действительно, многие страны являются гиперэндемичными по всем четырем серотипам. Денге оказывает тревожное воздействие как на здоровье человека, так и на его здоровье.
а также глобальная и национальная экономики. Зараженные путешественники часто переносят DENV из одного места в другое; когда в этих новых районах присутствуют восприимчивые переносчики, существует возможность установления местной передачи.
Денге оказывает тревожное воздействие как на здоровье человека, так и на его здоровье.
а также глобальная и национальная экономики. Зараженные путешественники часто переносят DENV из одного места в другое; когда в этих новых районах присутствуют восприимчивые переносчики, существует возможность установления местной передачи.
Глобальное бремя денге
Заболеваемость денге резко выросла во всем мире за последние десятилетия. Подавляющее большинство случаев протекает бессимптомно или в легкой форме и проходит самостоятельно, поэтому фактическое количество случаев денге занижено. Многие случаи также ошибочно диагностируются как другие лихорадочные болезни [1] .
Одна оценка моделирования указывает на 390 миллионов случаев заражения вирусом денге в год (95% вероятный интервал 284–528 миллионов), из которых 96 миллионов (67–136 миллионов) проявляются клинически (при любой степени тяжести заболевания) [2] .Еще одно исследование на
По оценкам распространенности лихорадки денге 3,9 миллиарда человек подвергаются риску заражения вирусами денге. Несмотря на риск заражения, существующий в 129 странах [3] , 70% фактического бремени приходится на Азию [2] .
Несмотря на риск заражения, существующий в 129 странах [3] , 70% фактического бремени приходится на Азию [2] .
Число случаев денге, зарегистрированных в ВОЗ, увеличилось более чем в 8 раз за последние два десятилетия, с 505 430 случаев в 2000 году до более 2,4 миллиона в 2010 году и 5,2 миллиона в 2019 году. Зарегистрированные случаи смерти в период с 2000 по 2015 год увеличились с 960 к 4032.
Столь тревожный рост числа случаев частично объясняется изменением национальной практики регистрации и сообщения о денге в министерства здравоохранения и ВОЗ. Но он также представляет собой признание правительством этого бремени и, следовательно, уместности сообщить о бремени болезни денге. Таким образом, хотя полное глобальное бремя болезни является неопределенным, наблюдаемый рост только приближает нас к более точной оценке полной степени бремени.
Распространение и вспышки лихорадки денге
До 1970 года только 9 стран переживали тяжелые эпидемии денге. В настоящее время болезнь эндемична более чем в 100 странах в регионах ВОЗ в Африке, Северной и Южной Америке, Восточном Средиземноморье, Юго-Восточной Азии и Западной части Тихого океана. Америка, Юго-Восток
Наиболее серьезно затронуты регионы Азии и Западной части Тихого океана, при этом на Азию приходится ~ 70% глобального бремени болезней.
В настоящее время болезнь эндемична более чем в 100 странах в регионах ВОЗ в Африке, Северной и Южной Америке, Восточном Средиземноморье, Юго-Восточной Азии и Западной части Тихого океана. Америка, Юго-Восток
Наиболее серьезно затронуты регионы Азии и Западной части Тихого океана, при этом на Азию приходится ~ 70% глобального бремени болезней.
По мере распространения болезни на новые регионы, включая Европу, не только увеличивается число случаев заболевания, но и происходят взрывные вспышки. Угроза возможной вспышки лихорадки денге сейчас существует в Европе; о местной передаче сообщалось впервые
время во Франции и Хорватии в 2010 г., а завозные случаи были обнаружены в 3 других европейских странах.В 2012 году в результате вспышки лихорадки денге на островах Мадейра в Португалии было зарегистрировано более 2000 случаев, а завозные случаи были обнаружены на материковой части Португалии.
и 10 других стран Европы. Автохтонные случаи сейчас наблюдаются почти ежегодно во многих европейских странах. Среди путешественников, возвращающихся из стран с низким и средним уровнем дохода, лихорадка денге является второй после малярии наиболее диагностируемой причиной лихорадки.
Среди путешественников, возвращающихся из стран с низким и средним уровнем дохода, лихорадка денге является второй после малярии наиболее диагностируемой причиной лихорадки.
В 2020 году денге затронула несколько стран, с увеличением числа случаев заболевания в Бангладеш, Бразилии, Островах Кука, Эквадоре, Индии, Индонезии, Мальдивах, Мавритании, Майотте (Франция), Непале, Сингапуре, Шри-Ланке, Судане, Таиланде, Тиморе. -Лесте и Йемен.В 2021 году денге продолжит поражать Бразилию, Острова Кука, Колумбию, Фиджи, Кению, Парагвай, Перу и остров Реюньон.
Пандемия COVID-19 оказывает огромное давление на системы здравоохранения и управления во всем мире. ВОЗ подчеркнула важность продолжения усилий по профилактике, выявлению и лечению трансмиссивных болезней, таких как лихорадка денге и других арбовирусных заболеваний, в этот решающий период, поскольку число случаев заболевания увеличивается в нескольких странах, подвергая городское население наиболее высокому риску развития обеих болезней. Совместное воздействие эпидемии COVID-19 и денге может потенциально привести к разрушительным последствиям для групп риска.
Совместное воздействие эпидемии COVID-19 и денге может потенциально привести к разрушительным последствиям для групп риска.
Наибольшее количество случаев денге, когда-либо зарегистрированных в мире, было зарегистрировано в 2019 году. Пострадали все регионы ВОЗ, и передача денге была впервые зарегистрирована в Афганистане.
Только в Американском регионе зарегистрировано 3,1 миллиона случаев, из которых более 25 000 классифицированы как тяжелые. Несмотря на такое тревожное количество случаев, смертей от денге было меньше, чем в предыдущем году.
Большое количество случаев было зарегистрировано в Бангладеш (101 000), Малайзии (131 000), Филиппинах (420 000), Вьетнаме (320 000) в Азии.
2016 год также характеризовался крупными вспышками денге: в Американском регионе было зарегистрировано более 2,38 миллиона случаев. В течение этого года только в Бразилии было зарегистрировано около 1,5 миллиона случаев заболевания, что примерно в три раза больше, чем в США.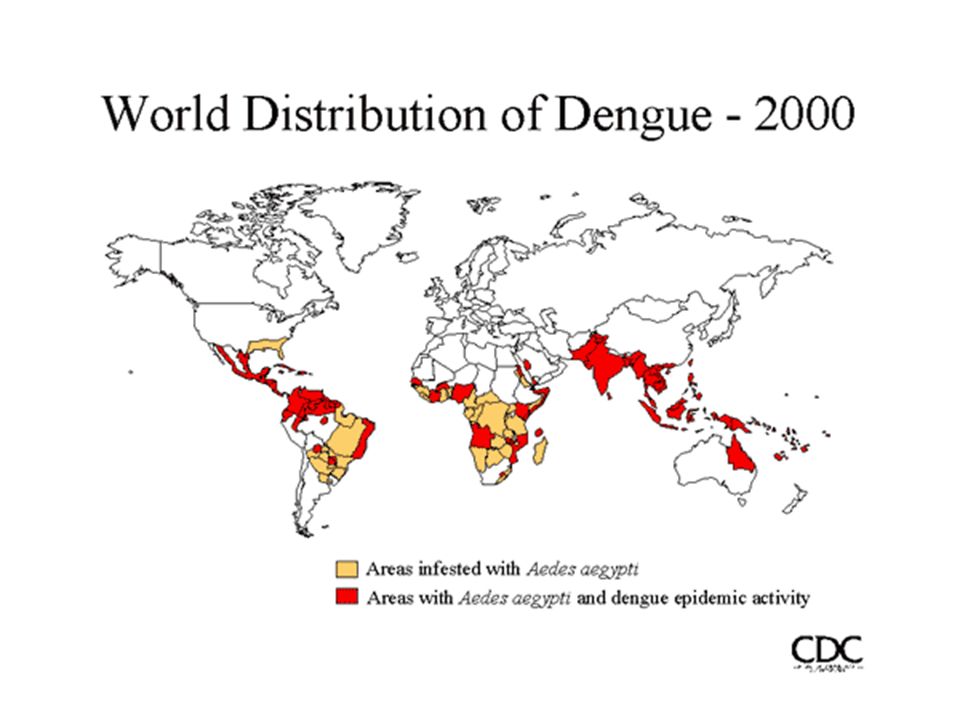 2014; Также в регионе зарегистрировано 1032 случая смерти от денге.В том же году в Регионе Западной части Тихого океана было зарегистрировано более 375 000 подозреваемых случаев, из которых Филиппины сообщили о 176 411 и Малайзия 100 028 случаев, что составляет аналогичное бремя.
к предыдущему году для обеих стран. На Соломоновых островах объявлена вспышка, подозреваемая более 7000 человек. В Африканском регионе Буркина-Фасо сообщила о локальной вспышке денге с 1061 вероятным случаем.
2014; Также в регионе зарегистрировано 1032 случая смерти от денге.В том же году в Регионе Западной части Тихого океана было зарегистрировано более 375 000 подозреваемых случаев, из которых Филиппины сообщили о 176 411 и Малайзия 100 028 случаев, что составляет аналогичное бремя.
к предыдущему году для обеих стран. На Соломоновых островах объявлена вспышка, подозреваемая более 7000 человек. В Африканском регионе Буркина-Фасо сообщила о локальной вспышке денге с 1061 вероятным случаем.
В 2017 году было зарегистрировано значительное сокращение в Северной и Южной Америке — с 2177171 случая в 2016 году до 584 263 случаев в 2017 году.Это представляет собой сокращение на 73%. Панама, Перу и Аруба были единственными странами, зарегистрировавшими увеличение случаев в течение 2017 года.
Аналогичным образом, в 2017 году было зарегистрировано 53% -ное сокращение случаев тяжелой денге. В период после вспышки вируса Зика (после 2016 года) число случаев денге снизилось, и точные факторы, приведшие к этому падению: пока неизвестно.
Передача
Передача от комаров человеку
Вирус передается людям через укусы инфицированных самок комаров, в первую очередь комара Aedes aegypti .Другие виды рода Aedes также могут действовать как переносчики, но их вклад является вторичным по отношению к Aedes aegypti .
После кормления человека, инфицированного DENV, вирус реплицируется в средней кишке комара, а затем распространяется на вторичные ткани, включая слюнные железы. Время, которое проходит от приема вируса до фактической передачи на новый хост, называется
внешний инкубационный период (EIP). EIP занимает около 8-12 дней при температуре окружающей среды 25-28 ° C [4-6] .На изменения внешнего инкубационного периода влияет не только температура окружающей среды; ряд факторов
такие как величина суточных колебаний температуры [7, 8] , генотип вируса [9] и начальная концентрация вируса [10] также могут изменить время, необходимое комару для передачи вируса. Когда-то заразный комар
способен передавать вирус всю оставшуюся жизнь.
Когда-то заразный комар
способен передавать вирус всю оставшуюся жизнь.
Передача от человека к комару
Комары могут заразиться от людей, инфицированных вирусом DENV.Это может быть кто-то, у кого симптоматическая инфекция денге, кто-то, у кого еще нет симптоматической инфекции (они предсимптоматичны), но также люди, у которых нет никаких признаков болезни. а также (они бессимптомны) [11] .
Передача от человека к комару может произойти за 2 дня до появления у кого-либо симптомов болезни [5, 11] , до 2 дней после исчезновения лихорадки [12] .
Риск заражения комарами положительно связан с высокой виремией и высокой температурой у пациента; и наоборот, высокие уровни DENV-специфических антител связаны со снижением риска заражения комарами (Nguyen et al, 2013 PNAS).Большинство людей виремия длится около 4-5 дней, но может длиться до 12 дней [13] .
Другие способы передачи
Основной способ передачи DENV от человека к человеку связан с комарами-переносчиками. Однако есть данные о возможности передачи инфекции от матери (от беременной матери ее ребенку). Хотя показатели вертикальной передачи кажутся низкими, с риском
вертикальной передачи, по-видимому, связанной со сроком инфицирования денге во время беременности [14-17] .Если у матери действительно есть инфекция DENV во время беременности, младенцы могут страдать от преждевременных родов, низкой массы тела при рождении и внутриутробного развития плода.
бедствие [18] .
Однако есть данные о возможности передачи инфекции от матери (от беременной матери ее ребенку). Хотя показатели вертикальной передачи кажутся низкими, с риском
вертикальной передачи, по-видимому, связанной со сроком инфицирования денге во время беременности [14-17] .Если у матери действительно есть инфекция DENV во время беременности, младенцы могут страдать от преждевременных родов, низкой массы тела при рождении и внутриутробного развития плода.
бедствие [18] .
Vector Ecology
Комар Aedes aegypti считается основным переносчиком DENV. Он обитает в городских условиях и размножается в основном в искусственных контейнерах. Ae. aegypti — дневная кормушка; пиковые периоды укусов — рано утром и вечером перед закатом. [19] Самка Ae.aegypti часто кормят несколько раз между каждым периодом яйцекладки [20] . После того, как самка отложила яйца, эти яйца могут оставаться жизнеспособными в течение нескольких месяцев и вылупляются при контакте с водой.
Aedes albopictus , вторичный переносчик лихорадки денге в Азии, распространился на более чем 32 штата США и более 25 стран Европейского региона, в основном благодаря международной торговле использованными шинами (среда обитания) и другие товары (например, счастливый бамбук).Ae. albopictus очень адаптивен. Его географическое распространение во многом связано с его переносимостью более холодных условий, таких как яйцо и взрослые особи [21, 22] . Aedes albopictus считается первичным переносчиком DENV в ограниченном количестве вспышек, где Aedes aegypt i либо отсутствует, либо присутствует в небольшом количестве [23, 24]
Характеристики заболевания (признаки и симптомы)
Денге — тяжелая форма, гриппоподобное заболевание, поражающее младенцев, детей младшего возраста и взрослых, но редко приводящее к смерти.Симптомы обычно сохраняются в течение 2–7 дней после инкубационного периода в течение 4–10 дней после укуса инфицированного комара [25] . Всемирная организация здравоохранения классифицирует денге на 2 основные категории: денге (с / без предупреждающих знаков) и тяжелая денге. Подклассификация лихорадки денге с предупреждающими признаками или без них предназначена для помощи практикующим врачам в сортировке пациентов.
для госпитализации, обеспечивая тщательное наблюдение и сводя к минимуму риск развития более тяжелой формы денге (см. ниже).
Всемирная организация здравоохранения классифицирует денге на 2 основные категории: денге (с / без предупреждающих знаков) и тяжелая денге. Подклассификация лихорадки денге с предупреждающими признаками или без них предназначена для помощи практикующим врачам в сортировке пациентов.
для госпитализации, обеспечивая тщательное наблюдение и сводя к минимуму риск развития более тяжелой формы денге (см. ниже).
Денге
Денге следует заподозрить, если высокая температура (40 ° C / 104 ° F) сопровождается 2 из следующих симптомов во время лихорадочной фазы:
- сильная головная боль
- боль за глазами
- мышечная и боли в суставах
- тошнота
- рвота
- опухшие железы
- сыпь.
Тяжелая форма лихорадки денге
Пациент обычно входит в так называемую критическую фазу примерно через 3-7 дней после начала болезни.Именно в это время, когда у пациента снижается температура (ниже 38 ° C / 100 ° F), могут проявляться предупреждающие признаки, связанные с тяжелой формой лихорадки денге. Серьезный Денге является потенциально смертельным осложнением из-за утечки плазмы, скопления жидкости, респираторной недостаточности, сильного кровотечения или поражения органов.
Предупреждающие знаки, на которые должны обратить внимание врачи:
- сильная боль в животе
- постоянная рвота
- учащенное дыхание
- кровоточивость десен
- усталость
- беспокойство
- кровь в рвоте.
Если у пациентов проявляются эти симптомы во время критической фазы, необходимо тщательное наблюдение в течение следующих 24–48 часов, чтобы можно было оказать надлежащую медицинскую помощь, чтобы избежать осложнений и риска смерти.
Диагностика
Для диагностики инфекции DENV можно использовать несколько методов. К ним относятся вирусологические тесты (которые непосредственно обнаруживают элементы вируса) и серологические тесты, которые обнаруживают иммунные компоненты человеческого происхождения, которые вырабатываются в ответ на вирус).В зависимости от времени обращения к пациенту использование различных диагностических методов может быть более или менее целесообразным. Образцы, взятые у пациентов в течение первой недели болезни, должны быть проверены как серологическими, так и вирусологическими методами. (ОТ-ПЦР).
Вирусологические методы
Вирус может быть выделен из крови в течение первых нескольких дней заражения. Доступны различные методы обратной транскриптазы-полимеразной цепной реакции (ОТ-ПЦР). В целом, анализы ОТ-ПЦР чувствительны, но они требуют специальных оборудование и техническое обучение персонала, проводящего тестирование, поэтому они не всегда доступны во всех медицинских учреждениях.Продукты ОТ – ПЦР из клинических образцов также могут использоваться для генотипирования вируса, что позволяет проводить сравнения с образцы вирусов из различных географических источников.
Вирус также может быть обнаружен путем тестирования на продуцируемый вирусом белок, называемый NS1. Для этого доступны коммерчески выпускаемые экспресс-диагностические тесты, поскольку для определения результата требуется всего ~ 20 минут, и для этого теста не требуются специализированные тесты. лабораторные методы или оборудование.
Серологические методы
Серологические методы, такие как твердофазный иммуноферментный анализ (ELISA), могут подтвердить наличие недавней или перенесенной инфекции с обнаружением антител IgM и IgG к денге.Антитела IgM обнаруживаются примерно через 1 неделю после заражения и являются самыми высокими. через 2-4 недели после начала болезни. Они остаются обнаруживаемыми около 3 месяцев. Присутствие IgM указывает на недавнюю инфекцию DENV. Уровни антител IgG развиваются дольше, чем уровни IgM, но IgG остаются в организме годами. Присутствие IgG указывает на перенесенную инфекцию.
Лечение
Специального лечения лихорадки денге не существует.
Снижающие температуру и обезболивающие можно принимать, чтобы контролировать симптомы мышечной боли и боли, а также лихорадку.
- Лучшими вариантами лечения этих симптомов являются парацетамол или парацетамол.
- НПВП (нестероидные противовоспалительные препараты), такие как ибупрофен и аспирин, следует избегать. Эти противовоспалительные препараты разжижают кровь, а при заболевании с риском кровотечения препараты для разжижения крови могут ухудшить прогноз.
При тяжелой форме лихорадки денге медицинская помощь врачей и медсестер, столкнувшихся с последствиями и прогрессированием заболевания, может спасти жизни, снизив уровень смертности с более чем 20% до менее 1%.Поддержание объема жидкости в организме пациента критически важны для лечения тяжелой денге. Пациентам с лихорадкой денге следует обратиться за медицинской помощью при появлении предупреждающих знаков.
Вакцинация против денге
Первая вакцина против денге, Dengvaxia® (CYD-TDV), разработанная Санофи Пастер, была лицензирована в декабре 2015 года и теперь одобрена регулирующими органами примерно в 20 странах. В ноябре 2017 года результаты дополнительного анализа ретроспективно определить серостатус на момент вакцинации.Анализ показал, что подмножество участников испытания, которые были признаны серонегативными во время первой вакцинации, имели более высокий риск более тяжелой формы лихорадки денге и госпитализаций. от денге по сравнению с невакцинированными участниками. Таким образом, вакцина предназначена для людей, живущих в эндемичных районах, в возрасте от 9 до 45 лет, которые ранее перенесли как минимум 1 задокументированную инфекцию вирусом денге.
Позиция ВОЗ в отношении вакцины CYD-TDV
Как описано в документе с изложением позиции ВОЗ по вакцине Dengvaxia (сентябрь 2018 г.), живая аттенуированная вакцина против денге CYD-TDV была показана в клинических испытаниях как эффективная и безопасная для людей, которые перенесла инфекцию вирусом денге в прошлом (серопозитивная лиц).Однако он несет в себе повышенный риск тяжелой формы лихорадки денге у тех, кто впервые испытал естественную инфекцию денге после вакцинации (те, кто был серонегативен на момент вакцинации). Для стран, рассматривающих вакцинацию как В рамках их программы борьбы с лихорадкой денге рекомендуется проводить предварительный скрининг. При такой стратегии вакцинации будут проводиться только лица с признаками перенесенной инфекции денге (на основе теста на антитела или лабораторных данных). подтвержденная инфекция денге в прошлом).Решения о внедрении стратегии предвакцинального скрининга потребуют тщательной оценки на уровне страны, включая рассмотрение чувствительности и специфичности имеющихся тестов и местных тестов. приоритеты, эпидемиология денге, частота госпитализаций по денге в конкретных странах и доступность как CYD-TDV, так и скрининговых тестов.
Вакцинацию следует рассматривать как часть комплексной стратегии профилактики денге и борьбы с ней. Существует постоянная необходимость придерживаться других мер профилактики болезней, таких как хорошо проводимая и устойчивая борьба с переносчиками болезней.Лица, вакцинированные или нет, следует немедленно обратиться за медицинской помощью при появлении симптомов, подобных денге.
Профилактика и борьба
Если вы знаете, что у вас лихорадка денге, избегайте новых укусов комаров в течение первой недели болезни. В это время в крови может циркулировать вирус, и поэтому вы можете передать вирус новым неинфицированным комарам, которые, в свою очередь, могут заразить других. люди.
Близость мест размножения комаров-переносчиков комаров к жилью людей является значительным фактором риска денге, а также других болезней, переносимых комарами Aedes .В настоящее время основным методом контроля или предотвращения передачи лихорадки денге вирус предназначен для борьбы с комарами-переносчиками. Это достигается за счет:
- Предотвращения размножения комаров:
- Предотвращения попадания комаров в места откладывания яиц за счет управления и модификации окружающей среды;
- Правильное удаление твердых отходов и удаление искусственных мест обитания, которые могут удерживать воду;
- Еженедельное укрытие, опорожнение и очистка емкостей для хранения бытовой воды;
- Нанесение соответствующих инсектицидов на наружные контейнеры для хранения воды;
- Персональная защита от укусов комаров:
- Использование индивидуальных средств защиты в доме, таких как оконные сетки, репелленты, обработанные инсектицидами материалы, змеевики и испарители.Эти меры необходимо соблюдать в течение дня как внутри, так и вне дома (например: на работе / в школе). потому что основные комары-переносчики кусаются в течение дня;
- Рекомендуется носить одежду, которая сводит к минимуму воздействие комаров на кожу;
- Вовлеченность сообщества:
- Информирование населения о рисках болезней, передаваемых комарами;
- Взаимодействие с сообществом с целью расширения участия и мобилизации для устойчивой борьбы с переносчиками болезней;
- Реактивная борьба с переносчиками:
- Чрезвычайные меры борьбы с переносчиками, такие как применение инсектицидов в виде космического опрыскивания во время вспышек, могут использоваться органами здравоохранения;
- Активный надзор за комарами и вирусами:
- Для определения эффективности контрольных вмешательств необходимо проводить активный мониторинг и наблюдение за численностью переносчиков и видовым составом;
- Перспективный мониторинг распространенности вируса в популяции комаров с активным скринингом дозорных коллекций комаров;
Кроме того, среди многих групп международных сотрудников продолжаются исследования в поисках новых инструментов и инновационных стратегий, которые будут способствовать глобальным усилиям по прекращению передачи денге, а также других болезней, переносимых комарами.ВОЗ поощряет интеграцию подходов к борьбе с переносчиками для достижения устойчивых, эффективных мероприятий по борьбе с переносчиками, адаптированных к местным условиям.
Ответные меры ВОЗ
ВОЗ реагирует на лихорадку денге следующим образом:
- поддерживает страны в подтверждении вспышек болезни через свою сеть лабораторий;
- предоставляет странам техническую поддержку и рекомендации для эффективного управления вспышками денге;
- поддерживает страны в улучшении их систем отчетности и отражении истинного бремени болезни;
- обеспечивает обучение по клиническому ведению, диагностике и борьбе с переносчиками болезней на национальном и региональном уровне с некоторыми из своих сотрудничающих центров;
- формулирует основанные на фактах стратегии и политику;
- поддерживать страны в разработке стратегий профилактики лихорадки денге и борьбы с ней и в принятии Глобальных ответных мер по борьбе с переносчиками (2017–2030 гг.).
- рассматривает разработку новых инструментов, включая инсектицидные продукты и технологии нанесения;
- собирает официальные отчеты о денге и тяжелой денге из более чем 100 государств-членов; и
- издает руководства и справочники по эпиднадзору, ведению больных, диагностике, профилактике лихорадки денге и борьбе с ней для государств-членов.
Цитированные ссылки
[1] Wagoner, J.J., et al., Виремия и клиническая картина у инфицированных никарагуанских пациентов Wi1. Вагонер, Дж. Дж. И др., Виремия и клинические проявления у никарагуанских пациентов, инфицированных вирусом Зика, вирусом чикунгунья и вирусом денге. Клинические инфекционные болезни, 2016. 63 (12): с. 1584-1590.
[2] Бхатт, С. и др., Глобальное распространение и бремя денге. Природа, 2013. 496 (7446): с. 504–507.
[3] Брэди, О.Дж. и др., Уточнение глобальных пространственных ограничений передачи вируса денге на основе консенсуса, основанного на фактических данных. PLOS «Забытые тропические болезни», 2012. 6 (8): p. e1760.
[4] Тьаден, Н.Б., и др., Внешний инкубационный период денге: знания, отставание и применение температурной зависимости. Плос, забытые тропические болезни, 2013. 7 (6): p. 5.
[5] Силер, Дж. Ф., М. В. Холл и А.П. Хитченс, Денге: история болезни, эпидемиология, механизм передачи, этиология, клинические проявления, иммунитет и профилактика. 1926, Манила: Бюро науки.
[6] Уоттс, Д.М. и др., Влияние температуры на эффективность вектора Aedes aegypti в отношении вируса денге 2. Американский журнал тропической медицины и гигиены, 1987. 36 (1): p. 143-152.
[7] Каррингтон, Л. Б. и др., Колебания при низких средних температурах ускоряют передачу вируса денге Aedes aegypti.PLOS «Забытые тропические болезни», 2013. 7 (4): p. e2190.
[8] Lambrechts, L., et al., Влияние суточных колебаний температуры на передачу вируса денге Aedes aegypti. Труды Национальной академии наук Соединенных Штатов Америки, 2011. 108 (18): п. 7460-7465.
[9] Андерсон, Дж. Р. и Р. Рико-Гессе, Aedes aegypti, векторная способность определяется генотипом инфицирования вируса денге. Американский журнал тропической медицины и гигиены, 2006 г.75 (5): с. 886-892.
[10] Ye, Y.X.H. и др., Wolbachia снижает потенциал передачи вируса денге Aedes aegypti. PLOS «Забытые тропические болезни», 2015. 9 (6): p. e0003894.
[11] Дуонг В. и др. Бессимптомные люди передают вирус денге комарам. Труды Национальной академии наук США, 2015. 112 (47): с. 14688–14693.
[12] Нгуен, Н.М. и др., Хозяева и вирусные особенности случаев денге человека формируют популяцию инфицированных и заразных комаров Aedes aegypti.Труды Национальной академии наук США of America, 2013. 110 (22): с. 9072-9077.
[13] Габлер, Д.Дж. и др., Виремия у пациентов с естественной инфекцией денге. Бюллетень Всемирной организации здравоохранения, 1981. 59: с. 623-630.
[14] Басурко К. и др., Оценка риска вертикальной передачи лихорадки денге: перспективное исследование. Американский журнал тропической медицины и гигиены, 2018.98 (6): с. 1826-1832 гг.
[15] Мазарин, Н., Дж. М. Розенталь и Дж. Девенге, Передача денге матери младенцу во время эпидемии денге 2009–2010 гг .: наблюдение за четырьмя случаями. Archives De Pediatrie, 20141. Wagoner, J.J., et al., Viremia. и клинические проявления у никарагуанских пациентов, инфицированных вирусом Зика, вирусом чикунгунья и вирусом денге. Клинические инфекционные болезни, 2016. 63 (12): с. 1584-1590.
[16] Синхабаху, В.П., Р. Сатанантан и Г. Малевич, перинатальный передача лихорадки денге: отчет о случае. BMC Research Notes, 2014. 7 (795).
[17] Басурко, г. C., et al., Материнский и плодный последствия лихорадки денге при беременности. Европейский журнал Акушерство, гинекология и репродуктивная биология, 2009. 147 (1): с. 29-32.
[18] Пулио, S.H. и др., Денге по материнской линии и Систематический обзор результатов беременности.Акушерство и гинекология Обзор, 2010. 65 (2): с. 107-118.
[19] Трпис, М. и др., ДИЕЛЬ ПЕРИОДИЧНОСТЬ ПОСАДКИ АЕДЕС-АЕГИПТИ НА ЧЕЛОВЕК. Бюллетень Всемирной организации здравоохранения, 1973. 48 (5): p. 623-629.
[20] Скотт, T.W. и др., Продольные исследования Aedes aegypti (Diptera: Culicidae) в Таиланде и Пуэрто-Рико: кормление кровью частота. Журнал медицинской энтомологии, 2000.37 (1): с. 89-101.
[21] Медлок, J.M. и др., Анализ потенциала для выживания и сезонной активности Aedes albopictus (Diptera: Culicidae) в Объединенное королевство. Журнал векторной экологии, 2006. 31 (2): с. 292-304.
[22] Роми, Р., Северини Ф., Тома Л. Холодная акклиматизация. и зимовка самки Aedes albopictus в Роме. Журнал Американская ассоциация по борьбе с комарами, 2006 г.22 (1): с. 149-151.
[23] Паупи, C., et al., Сравнительная роль Aedes albopictus и Aedes aegypti при появлении денге и чикунгуньи в Центральная Африка. Трансмиссивные и зоонозные болезни, 2010. 10 (3): с. 259-266.
[24] Metselaar, Д. и др., ВСПЫШКА ДЕНГЕ ТИПА-2 ЛИХОРАДКА НА СЕЙШЕЛЬСКИХ Островах, вероятно, передается AEDES-ALBOPICTUS (SKUSE). Бюллетень Всемирной организации здравоохранения, 1980 г.58 (6): с. 937-943.
[25] Весь мир Здоровье, О., Денге: Рекомендации для Диагностика, лечение, профилактика и контроль. Денге: Рекомендации для Диагностика, лечение, профилактика и контроль. 2009 г., Женева: Здоровье в мире. Организация. 1-147.
Информационный бюллетень о лихорадке Денге
Последняя редакция: июль 2017 г.
Что такое денге?
Денге — болезнь, вызываемая укусом комара, инфицированного одним из четырех конкретных вирусов денге.Это вызывает высокую температуру, сильную головную боль, боль за глазом, боль в суставах и мышцах. Комары, переносящие эту болезнь, в основном обитают в тропических регионах, поэтому путешественники могут прибыть в Соединенные Штаты с лихорадкой денге. Хотя большинство случаев заболевания в Соединенных Штатах связано с поездками в районы, где денге является эндемическим заболеванием, время от времени случались вспышки местной передачи вируса денге, особенно в южных штатах.
Что такое геморрагическая лихорадка денге?
Геморрагическая лихорадка денге — более тяжелая форма денге.Ваш лечащий врач должен своевременно лечить геморрагическую лихорадку денге.
Кто болеет денге?
Люди любого возраста могут заразиться лихорадкой денге при контакте с инфицированными комарами. Заболевание встречается в основном в тропической Азии и Карибском бассейне, обычно в сезон дождей в районах с большим количеством инфицированных комаров Aedes. Чтобы получить последнюю информацию о поездках, посетите Уведомление о поездках CDC.
Как распространяется денге?
Лихорадка денге в основном распространяется через укусы инфицированных комаров Aedes , в том числе A.aegypti и Комары A. albopictus . Комар заражается, когда кусает человека, у которого в крови лихорадка денге. Примерно через неделю комар способен передать болезнь другому человеку при укусе. Прямого распространения денге от одного человека к другому не происходит. Aedes aegypti Комары не встречаются в естественных условиях в штате Нью-Йорк.
Каковы признаки и симптомы лихорадки денге?
Симптомы лихорадки денге включают внезапное начало лихорадки, которое может длиться от 2 до 7 дней с сильной головной болью, болью в суставах и мышцах, а также сыпью.Может возникнуть легкое кровотечение из носа или десен. Геморрагическая форма лихорадки денге более тяжелая, и симптомы могут включать потерю аппетита, постоянную рвоту, высокую температуру, головную боль, затрудненное дыхание и боль в животе. Это может привести к шоку и нарушению кровообращения.
Лихорадка денге может возникнуть через 3–14 дней после укуса инфицированного комара, но обычно в течение 4–7 дней.
Как диагностируется лихорадка денге?
Симптомы и история поездок могут заставить врача заподозрить лихорадку денге.Для подтверждения диагноза потребуются лабораторные тесты, чтобы увидеть, присутствуют ли вирус или антитела против вируса в крови человека.
Как лечить лихорадку денге?
Специального лечения не существует. Внутривенные жидкости и кислородная терапия часто используются для тяжелых пациентов. Доступ к надлежащей медицинской помощи снижает вероятность обострения заболевания.
Делает ли перенесенное заражение вирусом денге иммунитетом?
Инфекция одним из четырех штаммов вируса денге обычно вызывает иммунитет к этому штамму, но не обеспечивает защиты от других штаммов.
Что можно сделать, чтобы предотвратить распространение лихорадки денге?
Пока нет одобренных вакцин для предотвращения заражения вирусом денге. Поскольку случаи лихорадки денге, появляющиеся в Нью-Йорке, являются завозными, путешественникам, направляющимся в пострадавшие районы, рекомендуется принимать профилактические меры, чтобы свести к минимуму контакт с комарами. Самые эффективные защитные меры — это те, которые позволяют избежать укусов комаров. Использование репеллентов от насекомых может помочь свести к минимуму воздействие. Более подробную информацию о репеллентах можно найти в Агентстве по охране окружающей среды — репелленты от насекомых.
Дополнительно:
- Обязательно следуйте инструкциям на этикетке.
- Постарайтесь сократить использование репеллентов, надевая длинные рукава и брюки, заправляя их в носки или ботинки.
- Дети должны обращаться с репеллентами только под присмотром взрослых. Взрослым следует сначала нанести репелленты на руки, а затем аккуратно нанести на открытые участки кожи ребенка. Избегайте нанесения непосредственно на детские руки. Вернувшись в дом, вымойте обработанную кожу и одежду вашего ребенка водой с мылом или вымойте ребенка.
- Не наносить возле глаз, носа или рта и экономно использовать вокруг ушей.
- Вернувшись в дом, вымойте обработанную кожу водой с мылом.
Информационный бюллетень о денге
ДенгеДенге — вирусное заболевание, переносимое комарами, широко распространенное в тропических и субтропических регионах. Болезнь переносится комарами Aedes , которые размножаются в перидоместной среде. Хотя в большинстве клинических случаев наблюдается лихорадочное заболевание, сообщается о тяжелых формах, включая геморрагические лихорадки и шок со смертельным исходом.Поскольку денге является «вирусной геморрагической лихорадкой», это заболевание находится под европейским наблюдением. Это, безусловно, самое серьезное вирусное заболевание, переносимое комарами, от которого страдает человек во всем мире; десятки миллионов случаев заболевания происходят каждый год, приводя к смерти примерно 20 000-25 000 человек, в основном среди детей. Существует четыре серологически различных вируса денге, поэтому люди, живущие в эндемичных по денге районах, могут за свою жизнь перенести несколько инфекций денге. В настоящее время вакцины от денге нет. Денге является эндемическим заболеванием в большинстве заморских стран, территорий и департаментов Европы, расположенных в тропических районах.В континентальной Европе ограниченные вспышки могут возникать в районах, зараженных Aedes albopictus , инвазивным видом комаров, который распространился за последние двадцать лет.
Обозначение корпуса Клинические критерии— Лихорадка
Лабораторные критерии1. Вероятный случай
— Обнаружение специфических антител IgM к денге в одном образце сыворотки
2. Подтвержденное дело
По крайней мере, один из следующих пяти:
— Выделение вируса денге из клинических образцов;
— Обнаружение нуклеиновой кислоты вируса денге в клиническом образце;
— Обнаружение антигена вируса денге из клинического образца;
— Обнаружение специфических антител IgM к денге в одном образце сыворотки И подтверждение нейтрализацией;
— Сероконверсия или четырехкратное увеличение титра антител, специфичных к денге, в парных образцах сыворотки
Эпидемиологические критерииИстория поездок или проживания в районе с задокументированной продолжающейся передачей лихорадки денге в течение двухнедельного периода до появления симптомов
Классификация корпуса1.Возможный случай NA
2. Вероятный случай
Любое лицо, отвечающее клиническим и эпидемиологическим критериям, а также лабораторным критериям вероятного случая
3. Подтвержденный случай
Любое лицо, отвечающее лабораторным критериям подтвержденного случая
- Денге вызывается вирусом семейства Flaviviridae, рода Flavivirus , который включает такие вирусы, как желтая лихорадка, Западный Нил и клещевой энцефалит.
- Существует четыре различных вируса денге без перекрестного иммунитета. Люди могут заразиться до четырех инфекций денге за свою жизнь. Принято считать, что все четыре вируса имеют азиатское происхождение.
- До 40–80% всех инфекций денге протекают бессимптомно.
- Обычно сообщаемые клинические симптомы включают внезапное начало высокой температуры, сильную головную и ретроорбитальную боль, миалгию, артралгию, макулопапулезную сыпь и незначительное кровотечение.Лихорадка и другие симптомы часто следуют «седловидной» последовательности с кратковременной ремиссией на третий день. Заболевание редко длится более десяти дней, но выздоровление может быть продолжительным и изнурительным.
- Часть случаев, обычно <5%, может быть тяжелой, а часть из них может быть летальной. Наиболее тяжелые случаи и летальные исходы происходят среди детей и подростков. Тяжелая денге, обычно называемая «геморрагической лихорадкой денге / шоковым синдромом денге (DHF / DSS)», чтобы отличить ее от «классической» лихорадки денге (DF), характеризуется повышением проницаемости сосудов, что может привести к опасной для жизни гиповолемии. шок.
- Причины этого тяжелого состояния денге обсуждаются десятилетиями, но остаются нерешенными. Горячо оспариваемая гипотеза заключается в том, что после «первичной» инфекции одним серотипом «вторичные» инфекции одним или несколькими другими серотипами могут вызвать «антитело-зависимое усиление» (ADE). Решению этого вопроса мешает отсутствие надежной модели на животных. Кроме того, остаются разногласия относительно обоснованности градуированного набора критериев для категоризации серьезности.Оба вопроса имеют первостепенное значение для ведения и лечения пациентов, а также для будущего принятия вакцин против денге.
- Инкубационный период составляет от 3 до 14 дней, в среднем 4–7 дней.
- Виремия достигает высоких титров за день до появления симптомов и, как правило, достаточно высока, чтобы заразить комаров в течение следующих четырех дней.
- Иммунитет к любому из четырех серотипов, вероятно, пожизненный, но это не дает защитного иммунитета к трем другим серотипам.
- Люди — основной усиливающийся хозяин вируса. В тропических и субтропических городских районах вирусы поддерживаются в цикле человек / комар.
- Укусы инфицированных комаров — единственный путь передачи.
- Комары приобретают вирус, когда питаются вирусом-хозяином, после чего (у восприимчивых видов) вирус заражает многие ткани, включая слюнные железы. Хотя заражение может занять несколько недель (и много еды с кровью), комары инфицированы на всю жизнь.Новые инфекции у людей могут возникать, когда слюна, содержащая вирус, вводится неиммунному хозяину во время последующего приема пищи с кровью. «Внешний инкубационный период», время, необходимое для того, чтобы комар стал заразным, составляет около десяти дней при 27 ° C.
- Есть некоторые свидетельства того, что лесные обезьяны участвуют в «круговороте джунглей», при этом лесные комары служат переносчиками в Юго-Восточной Азии и Западной Африке. Однако нет никаких доказательств того, что эти вирусы ответственны за крупные эпидемии.
- Вирус циркулирует между людьми в деревнях и городах. Денге — это, по сути, деревенская и городская болезнь, поскольку ее основной переносчик, Aedes aegypti, , широко распространен в перидоместных средах. Этот вид является очень эффективным переносчиком: он питается почти исключительно людьми, размножается в небольших искусственных предметах, содержащих воду, покоится внутри зданий и редко встречается на расстоянии более 50 метров от человеческого жилья. Его привычки кусаться, как правило, носят дневной характер.
- Второй вид, азиатский тигровый комар, Aedes albopictus , может быть обычным явлением в перидоместных условиях, особенно в городских районах с обильной растительностью.Однако он широко рассматривается как «вторичный» вектор, поскольку он не зависит от хозяина; пищу с кровью берут у животных, которые не восприимчивы к вирусу денге и поэтому не участвуют в цикле передачи. Тем не менее, эпидемии имели место в местах, где этот комар был единственным присутствующим видом переносчиков.
- Aedes aegypti когда-то присутствовал в Европе и стал причиной крупных эпидемий желтой лихорадки и денге. Его исчезновение после Второй мировой войны так и не было объяснено.В настоящее время он присутствует на Мадейре, и вполне возможно, что он может быть восстановлен и широко распространен в Европе.
- Комар Aedes albopictus , обитающий в южной Европе, хорошо приспособлен к зимним температурам и, вероятно, расширит свой ареал на север. Это уже является серьезной проблемой в нескольких средиземноморских странах, и в 2010 году оно стало причиной автохтонных случаев лихорадки денге во Франции и Хорватии.
- Геном вируса денге может быть обнаружен с помощью ОТ-ПЦР в образцах крови до пятого дня болезни.
- Другим подходом является обнаружение неструктурного-1 (NS1) антигена денге на четвертый день после начала заболевания. Однако чувствительность анализа зависит от серотипа.
- Определение серотипа и генотипа денге важно для эпидемиологических исследований; совместная циркуляция различных серотипов денге во время вспышки не является редкостью.
- Выделение вируса выполнено в исследовательских целях.
- Серологическая диагностика может быть выполнена путем обнаружения антител IgM к денге в образце сыворотки на 5–6-й день болезни или обнаружения четырехкратного повышения титра специфических антител IgG в паре сывороток (образцы в острой стадии и в период выздоровления).
- При вторичной инфекции денге антитела IgM к денге обычно появляются раньше, на 2-3 день после начала заболевания, и с более короткой продолжительностью. Необходимо измерить повышение титра IgG к денге.
- Сообщается о серологических перекрестных реакциях между вирусами денге и близкородственными флавивирусами.
- Поддерживающая терапия — единственный вариант, при котором строго следует избегать аспирина и других антикоагулянтов
- Денге эндемичен более чем в 100 странах Африки, Северной и Южной Америки, Юго-Восточной Азии, Западной части Тихого океана и Восточного Средиземноморья.ECDC отслеживает текущую передачу денге во всем мире.
- Вирусы денге очень мобильны, их переносят инфицированные путешественники; все четыре серотипа сейчас совместно циркулируют во многих городах мира. Число случаев денге резко возросло за последние несколько десятилетий, и были зарегистрированы крупные вспышки.
- Завозные случаи лихорадки денге часто регистрируются путешественниками, возвращающимися в ЕС из эндемичных районов, и могут вызывать локальную передачу в районах, где присутствует переносчик.В августе 2010 г. несколько автохтонных случаев (легкие случаи) были зарегистрированы в Хорватии и Франции в районах, зараженных Aedes albopictus . Случаи заболевания во Франции были обнаружены с помощью усиленного эпиднадзора. После этой вспышки в Европе было зарегистрировано несколько спорадических случаев местной передачи.
- Последние эпидемии денге на европейском континенте датируются 1927–28 годами в Греции, с высокой смертностью d Aedes aegypti как переносчиками комаров.
- Благодаря энтомологическому надзору регулярно обновляются карты распространения потенциальных переносчиков денге в Европе.Присутствие Aedes aegypti на Мадейре вызывает серьезную озабоченность.
- Усиленный надзор за лихорадкой денге в районах, где в сезон комаров присутствуют потенциальные переносчики, имеет решающее значение для раннего выявления и принятия соответствующих мер борьбы с переносчиками и болезнями.
- Раннее выявление пациентов с инфекционной лихорадкой денге важно для предотвращения локальной передачи в районах, где переносчик присутствует и активен. Денге является заболеванием, подлежащим регистрации в ЕС, и информация собирается через систему TESSy.
Меры общественного здравоохранения
- Недавно на рынок поступила лицензированная вакцина против денге, предназначенная для людей, ранее подвергавшихся воздействию вируса денге.
- Комплексная программа борьбы с переносчиками болезней, направленная на устойчивое снижение плотности переносчиков комаров, имеет первостепенное значение. Межсекторальное сотрудничество и эффективная стратегия связи с общественностью для обеспечения участия общественности необходимы для устойчивой программы борьбы с переносчиками болезней.
- Мероприятия, поддерживающие сокращение мест размножения комаров на открытом воздухе / в помещениях путем осушения или удаления источников стоячей воды на уровне сообществ, включают:
- регулярное удаление всех открытых емкостей со стоячей водой в домах и вокруг них (цветочные тарелки и горшки, использованные шины, дупла деревьев и каменистые бассейны) или, если это невозможно, обработка ларвицидами),
- герметичное покрытие емкостей с водой, бочек, колодцев и резервуаров для хранения воды,
- широкое применение населением оконных и дверных экранов.
- Меры, направленные на борьбу с личинками и взрослой популяцией комаров-переносчиков, могут применяться в случае вспышки.
- В пораженных очагами очагах можно рассмотреть возможность уничтожения взрослых комаров путем распыления инсектицидов с воздуха.
Инфекционный контроль, индивидуальная защита и профилактика
- Профилактика также основана на защите от укусов комаров. Комары Aedes в течение дня кусают как в помещении, так и на улице.Поэтому меры индивидуальной защиты следует применять в течение всего дня, особенно в часы наибольшей активности комаров (с утра, после полудня до сумерек). Меры индивидуальной защиты от укусов комаров включают использование противомоскитных сеток (предпочтительно сеток, обработанных инсектицидами), сон или отдых в помещениях с защитными экранами или кондиционерами, ношение одежды, закрывающей большую часть тела, и использование репеллентов от комаров в в соответствии с инструкциями, указанными на этикетке продукта.
- Путешественникам, особенно детям, беременным женщинам и людям с иммунными нарушениями или тяжелыми хроническими заболеваниями, следует проконсультироваться со своим врачом или обратиться за советом в туристическую клинику, чтобы получить персональные рекомендации по использованию репеллентов и средств защиты перед поездкой;
- Подобные защитные меры применяются к пациентам с симптомами, чтобы предотвратить передачу болезни неинфицированным комарам.
- Более подробную информацию о комарах можно найти здесь: Aedes albopictus и Aedes aegypti.
- Денге — одна из наиболее распространенных трансмиссивных болезней, которой заражаются путешественники в тропических и субтропических странах.
- Рекомендуется использование репеллентов, а также использование надкроватных сеток во время сиесты (эти комары кусаются в течение дня).
- Габлер Д. Геморрагическая лихорадка денге и денге: ее история и возрождение как глобальная проблема общественного здравоохранения.В: Гублер Д., Куно Г. Денге и геморрагическая лихорадка денге. Уоллингфорд: Оксон, Великобритания; Нью-Йорк: CAB International; 1997. стр. 478.
- La Ruche G et al., Первые две автохтонные инфекции вирусом денге в метрополии Франции, сентябрь 2010 г. Euro Surveill. 2010; 15 (39): pii = 19676
- Reiter P. Откладка, распространение и выживаемость яиц Aedes aegypti; последствия для эффективности стратегий контроля. Переносимые переносчиками зоонозы 2007: Лето; 7 (2): 261-73
- Рейтер П., Гублер DJ. Эпиднадзор и борьба с переносчиками денге в городах.В: Гублер Д., Куно Г. Денге и геморрагическая лихорадка денге. Нью-Йорк: CAB International 1997; п. 425–462.
- Reiter P. Желтая лихорадка и денге: угроза Европе ?. Euro Surveill. 2010; 15 (10): pii = 19509
- Schmidt-Chanasit J et al (2010). «Заражение вирусом денге у путешественника, возвращающегося из Хорватии в Германию». Euro Surveillance 2010; 15 (40): pii = 19677.
- Shepard DS, Coudeville L, Halasa YA, Zambrano B и Dayan GH. Экономические последствия болезни денге в Северной и Южной Америке. Am. J. Trop. Med. Hyg., 84 (2), 2011, стр. 200–207
- Wilder-Smith A, Ooi EE, Vasudevan SG, Gubler DJ. Обновленная информация о денге: эпидемиология, эволюция вирусов, противовирусные препараты и разработка вакцин. Curr Infect Dis Rep. 2010 Май; 12 (3): 157-64
- Уайлдер-Смит А. Риск лихорадки денге у путешественников: последствия для вакцинации против денге. Curr Infect Dis Rep., 2018, 29 октября; 20 (12): 50
Инфографика
Как передается денге?
Всемирная организация здравоохранения.Информационный бюллетень о денге и тяжелой денге. КТО. Доступно на http://www.who.int/mediacentre/factsheets/fs117/en/. Апрель 2017 г .; Доступ: 28 сентября 2017 г.
Bhatt S, Gething PW, Brady OJ, Messina JP, Farlow AW, Moyes CL, et al. Глобальное распространение и бремя денге. Природа . 2013 г. 25 апреля. 496 (7446): 504-7. [Медлайн].
Brady OJ, Gething PW, Bhatt S, Messina JP, Brownstein JS, Hoen AG и др. Уточнение глобальных пространственных ограничений передачи вируса денге на основе консенсуса на основе фактических данных. PLoS Negl Trop Dis . 2012. 6 (8): e1760. [Медлайн].
Уилсон ME, Chen LH. Денге: последние данные по эпидемиологии. Curr Infect Dis Rep . 2015 17 января (1): 457. [Медлайн].
Десять угроз глобальному здоровью в 2019 г. Всемирная организация здравоохранения. Доступно по адресу https://www.who.int/emergencies/ten-threats-to-global-health-in-2019. 2019; Доступ: 2 февраля 2019 г.
Кайл Дж. Л., Харрис Э. Глобальное распространение и стойкость денге. Анну Рев Микробиол . 2008. 62: 71-92. [Медлайн].
Statler J, Mammen M, Lyons A, Sun W. Сонографические данные здоровых добровольцев, инфицированных вирусом денге. J Clin Ультразвук . 2008 Сентябрь, 36 (7): 413-7. [Медлайн].
Гублер DJ. В городах распространяются эпидемические вирусы денге. Нат Мед . 2004 г., 10 (2): 129-30. [Медлайн].
Уайлдер-Смит А., Габлер DJ. Географическая экспансия денге: влияние международных поездок. Med Clin North Am . 2008 ноябрь 92 (6): 1377-90, x. [Медлайн].
Messina JP, Brady OJ, Scott TW, Zou C, Pigott DM, Duda KA, et al. Глобальное распространение типов вируса денге: картирование 70-летней истории. Trends Microbiol . 2014 марта 22 (3): 138-46. [Медлайн]. [Полный текст].
Холстед СБ. Денге. Ланцет . 2007 10 ноября. 370 (9599): 1644-52. [Медлайн].
Chowell G, Torre CA, Munayco-Escate C, Suárez-Ognio L, López-Cruz R, Hyman JM.Пространственная и временная динамика лихорадки денге в Перу: 1994-2006 гг. Эпидемиол. Инфекция . 2008 декабрь 136 (12): 1667-77. [Медлайн].
Остервелл Н. Денге «Недооценка» в качестве источника лихорадочного заболевания в США. Медицинские новости Medscape. 23 января 2014 г. Доступно по адресу http://www.medscape.com/viewarticle/819656. Доступ: 25 января 2014 г.
Sharp TM, Gaul L, Muehlenbachs A, Hunsperger E, Bhatnagar J, Lueptow R, et al. Смертельный гемофагоцитарный лимфогистиоцитоз, связанный с местной инфекцией вируса денге — Нью-Мексико и Техас, 2012 г. MMWR Morb Mortal Wkly Rep . 2014 24 января. 63 (3): 49-54. [Медлайн].
Фридман Д.О., Велд Л.Х., Козарский П.Е., Фиск Т., Робинс Р., фон Зонненбург Ф. Спектр болезней и связь с местом заражения среди больных, вернувшихся путешественников. N Engl J Med . 2006 12 января. 354 (2): 119-30. [Медлайн].
Лю-Хелмерссон Дж., Куам М., Уайлдер-Смит А., Стенлунд Х., Эби К., Массад Э и др. Изменение климата и переносчики Aedes: прогнозы передачи денге в Европе на XXI век. EBioMedicine . 2016 май. 7: 267-77. [Медлайн].
CDC. Денге завезенная — США, 1997 и 1998 годы. MMWR Morb Mortal Wkly Rep . 2000 31 марта, 49 (12): 248-53. [Медлайн]. [Полный текст].
Engelthaler DM, Fink TM, Levy CE, Leslie MJ. Возрождение Aedes aegypti в Аризоне. Emerg Infect Dis . 1997 апр-июн. 3 (2): 241-2. [Медлайн]. [Полный текст].
Chye JK, Lim CT, Ng KB, et al.Вертикальная передача денге. Clin Infect Dis . 1997 25 декабря (6): 1374-7. [Медлайн].
Wagner D, de With K, Huzly D, Hufert F, Weidmann M, Breisinger S, et al. Нозокомиальное заражение лихорадкой денге. Emerg Infect Dis . 2004 октября 10 (10): 1872-3. [Медлайн].
Dejnirattisai W., Duangchinda T., Lin CL, Vasanawathana S, Jones M, Jacobs M, et al. Сложное взаимодействие между вирусом, дендритными клетками, Т-клетками и цитокинами при инфекциях, вызванных вирусом денге. Дж Иммунол . 2008 г. 1. 181 (9): 5865-74. [Медлайн].
Halstead SB, Heinz FX, Barrett AD, Roehrig JT. Вирус денге: молекулярные основы проникновения клеток и патогенеза, 25-27 июня 2003 г., Вена, Австрия. Вакцина . 2005, 4 января, 23 (7): 849-56. [Медлайн].
Лимджиндапорн Т., Вонгвиват В., Нойсакран С., Срисават С., Нетсаванг Дж., Путтихунт С. и др. Взаимодействие белка оболочки вируса денге с резидентными шаперонами эндоплазматического ретикулума способствует образованию вируса денге. Biochem Biophys Res Commun . 2009 6 февраля. 379 (2): 196-200. [Медлайн].
Zhang JL, Wang JL, Gao N, Chen ZT, Tian YP, An J. Повышенная регуляция экспрессии интегрина бета3, индуцированная инфекцией серотипа 2 вируса денге, связанной с проникновением вируса в эндотелиальные клетки микрососудов кожи человека. Biochem Biophys Res Commun . 2007 г. 11 мая. 356 (3): 763-8. [Медлайн].
Ротман А.Л., Эннис Ф.А. Иммунопатогенез геморрагической лихорадки Денге. Вирусология . 1999, 25 апреля. 257 (1): 1-6. [Медлайн].
Chen LC, Lei HY, Liu CC, Shiesh SC, Chen SH, Liu HS. Корреляция сывороточных уровней фактора ингибирования миграции макрофагов с тяжестью заболевания и клиническим исходом у пациентов с лихорадкой денге. Ам Дж. Троп Мед Хиг . 2006 Январь 74 (1): 142-7. [Медлайн].
Грин С., Ротман А. Иммунопатологические механизмы денге и геморрагической лихорадки денге. Curr Opin Infect Dis .2006 Октябрь 19 (5): 429-36. [Медлайн].
Гусман М.Г., Альварес М., Родригес-Рош Р., Бернардо Л., Монтес Т., Васкес С. Нейтрализующие антитела после заражения вирусом денге 1. Emerg Infect Dis . 2007 13 февраля (2): 282-6. [Медлайн].
Рестрепо Б.Н., Рамирес Р.Э., Арболеда М., Альварес Г., Оспина М., Диас Ф.Дж. Уровни цитокинов в сыворотке крови у двух этнических групп, инфицированных вирусом денге. Ам Дж. Троп Мед Хиг . 2008 ноябрь 79 (5): 673-7.[Медлайн].
Ротман АЛ. Денге: определение защитного иммунитета против патологического. Дж. Клин Инвест . 2004 апр. 113 (7): 946-51. [Медлайн].
de Macedo FC, Nicol AF, Cooper LD, Yearsley M, Pires AR, Nuovo GJ. Гистологические, вирусные и молекулярные корреляты инфекции печени лихорадкой денге с использованием высокочувствительной иммуногистохимии. Диагностика Мол Патол . 2006 15 декабря (4): 223-8. [Медлайн].
Шах И.Денге и болезни печени. Scand J Infect Dis . 2008. 40 (11-12): 993-4. [Медлайн].
Dejnirattisai W., Jumnainsong A, Onsirisakul N, et al. Перекрестно реагирующие антитела усиливают инфицирование людей вирусом денге. Наука . 2010 7 мая. 328 (5979): 745-8. [Медлайн].
Schmidt AC. Реакция на лихорадку денге — хорошая, плохая и уродливая ?. N Engl J Med . 29 июля 2010 г. 363 (5): 484-7. [Медлайн].
Kurane I, Innis BL, Nimmannitya S, Nisalak A, Meager A, Ennis FA.Высокий уровень интерферона альфа в сыворотке крови детей, инфицированных вирусом денге. Ам Дж. Троп Мед Хиг . 1993, февраль, 48 (2): 222-9. [Медлайн].
Оджа А., Нанди Д., Батра Х., Сингхал Р., Аннарапу Г.К., Бхаттачарья С. и др. Активация тромбоцитов определяет тяжесть тромбоцитопении при инфекции денге. Научный сотрудник . 2017 31 января. 7: 41697. [Медлайн].
Hottz ED, Oliveira MF, Nunes PC, Nogueira RM, Valls-de-Souza R, Da Poian AT, et al.Денге вызывает активацию тромбоцитов, дисфункцию митохондрий и гибель клеток посредством механизмов, которые включают DC-SIGN и каспазы. J Тромб Haemost . 2013 май. 11 (5): 951-62. [Медлайн].
Ван Э, Ни Х, Сюй Р., Барретт А.Д., Ватович С.Дж., Гублер DJ. Эволюционные взаимосвязи эндемических / эпидемических и лесных вирусов денге. Дж Вирол . 2000 апр. 74 (7): 3227-34. [Медлайн].
Веб-сайт центров по контролю и профилактике заболеваний.Страница здоровья путешественника CDC. Денге. Доступно на http://www.cdc.gov/Dengue/travelOutbreaks/. Дата обращения: 20 октября 2011 г.
Chen WS, Wong CH, Cillekens L. Антитела денге в пригороде Малайзии. Med J Malaysia . 2003 Mar.58 (1): 142-3. [Медлайн].
Истурис Р. Э., Габлер Д. Д., Бреа дель Кастильо Дж. Денге и геморрагическая лихорадка денге в Латинской Америке и Карибском бассейне. Инфекция Dis Clin North Am . 2000 Март.14 (1): 121-40, ix. [Медлайн].
Hotez PJ, Bottazzi ME, Franco-Paredes C, Ault SK, Periago MR. Забытые тропические болезни Латинской Америки и Карибского бассейна: обзор бремени болезней и их распространения и дорожная карта по контролю и ликвидации. PLoS Negl Trop Dis . 2008 24 сентября 2 (9): e300. [Медлайн]. [Полный текст].
Центры по контролю и профилактике заболеваний (CDC). Эпиднадзор за лихорадкой денге, связанной с путешествиями — США, 2006-2008 гг. MMWR Morb Mortal Wkly Rep . 18 июня 2010 г. 59 (23): 715-9. [Медлайн]. [Полный текст].
Центры по контролю и профилактике заболеваний (CDC). Денге приобретено на месте — Ки-Уэст, Флорида, 2009-2010 гг. MMWR Morb Mortal Wkly Rep . 2010 21 мая. 59 (19): 577-81. [Медлайн].
Рей JR. Денге во Флориде (США). Насекомые . 2014 16 декабря. 5 (4): 991-1000. [Медлайн].
Malavige GN, Fernando S, Fernando DJ, Seneviratne SL.Вирусные инфекции денге. Постградская медицина J . 2004 окт. 80 (948): 588-601. [Медлайн]. [Полный текст].
Стивенсон-младший. Понимание патогенеза денге: значение для разработки вакцины. Орган здоровья Bull World . 2005 апр. 83 (4): 308-14. [Медлайн]. [Полный текст].
Всемирная организация здравоохранения. Влияние денге. Доступно по адресу http://www.who.int/csr/disease/dengue/impact/en/index.html. Дата обращения: 14 октября 2011 г.
Bhatt S, Gething PW, Brady OJ, Messina JP, Farlow AW, Moyes CL, et al.Глобальное распространение и бремя денге. Природа . 2013 г. 25 апреля. 496 (7446): 504-7. [Медлайн].
Brady OJ, Gething PW, Bhatt S, Messina JP, Brownstein JS, Hoen AG и др. Уточнение глобальных пространственных ограничений передачи вируса денге на основе консенсуса на основе фактических данных. PLoS Negl Trop Dis . 2012. 6 (8): e1760. [Медлайн].
Lin CC, Huang YH, Shu PY, et al. Характеристика болезни денге на Тайване: 2002-2007 гг. Ам Дж. Троп Мед Хиг . 2010 апр. 82 (4): 731-9. [Медлайн]. [Полный текст].
Андерсон К.Б., Чунсуттиват С., Нисалак А., Маммен М.П., Либрати Д.Х., Ротман А.Л. Бремя симптоматической инфекции денге у детей в начальной школе в Таиланде: проспективное исследование. Ланцет . 2007, 28 апреля. 369 (9571): 1452-9. [Медлайн].
Анкер М., Арима Ю. Различия между мужчинами и женщинами в количестве зарегистрированных случаев лихорадки денге в шести азиатских странах. Western Pac Surveill Response J . 2011 Апрель 2 (2): 17-23. [Медлайн].
Lahiri M, Fisher D, Tambyah PA. Смертность от денге: переоценка рисков в странах с переходной экономикой. Транс Р Соц Троп Мед Хиг . 2008 Октябрь 102 (10): 1011-6. [Медлайн].
Beatty ME, Beutels P, Meltzer MI, et al. Экономика здравоохранения лихорадки денге: систематический обзор литературы и оценка экспертной группы. Ам Дж. Троп Мед Хиг . 2011 Март.84 (3): 473-88. [Медлайн]. [Полный текст].
Shepard DS, Coudeville L, Halasa YA, Zambrano B, Dayan GH. Экономические последствия болезни денге в Северной и Южной Америке. Ам Дж. Троп Мед Хиг . 2011 Февраль 84 (2): 200-7. [Медлайн]. [Полный текст].
Суая Дж. А., Шепард Д. С., Сикейра Дж. Б. и др. Стоимость случаев денге в восьми странах Северной и Южной Америки и Азии: проспективное исследование. Ам Дж. Троп Мед Хиг . 2009 Май. 80 (5): 846-55. [Медлайн].
ВОЗ.Геморрагическая лихорадка денге: диагностика, лечение, профилактика и борьба. Всемирная организация здравоохранения . 1997. Доступно по адресу http://www.who.int/topics/dengue/en/.
Sanjay S, Wagle AM, Au Eong KG. Оптическая нейропатия денге. Офтальмология . 2009 январь, 116 (1): 170; ответ автора 170. [Medline].
Тевес Мария А. Неправильное лечение — наиболее частая причина смерти от денге. Новости ABS / CBN. Доступно по адресу http://www.abs-cbnnews.com/nation/09/03/09/wrong-treatment-most-common-cause-dengue-fatality.Доступ: 3 сентября 2010 г.
Боттио Э., Клеринкс Дж., Ван ден Энден Э, Ван Эсбрук М., Колебундерс Р., Ван Гомпель А. Лихорадка после пребывания в тропиках: диагностические предикторы ведущих тропических условий. Медицина (Балтимор) . 2007 Январь 86 (1): 18-25. [Медлайн].
Мальхотра Н., Чанана С., Кумар С. Инфекция денге во время беременности. Int J Gynaecol Obstet . 2006 август 94 (2): 131-2. [Медлайн].
Сингх Н., Шарма К.А., Дадхвал В., Миттал С., Сельви А.С.Успешное ведение лихорадки денге во время беременности: отчет о двух случаях. Индийский журнал J Med Microbiol . 2008 окт-дек. 26 (4): 377-80. [Медлайн].
Warrilow D, Northill JA, Pyke A, Smith GA. Единый экспресс-анализ ПЦР на основе флуорогенного зонда TaqMan, который выявляет все четыре серотипа денге. J Med Virol . 2002 апр. 66 (4): 524-8. [Медлайн].
Kong YY, Thay CH, Tin TC, Devi S. Быстрое обнаружение, серотипирование и количественное определение вирусов денге с помощью TaqMan одноэтапной ОТ-ПЦР в реальном времени. Дж. Вироловые методы . 2006 декабрь 138 (1-2): 123-30. [Медлайн].
Trung DT, Thao le TT, Hien TT, et al. Поражение печени, связанное с инфекцией денге, у взрослых во Вьетнаме. Ам Дж. Троп Мед Хиг . 2010 Октябрь 83 (4): 774-80. [Медлайн]. [Полный текст].
Potts JA, Rothman AL. Клинические и лабораторные особенности, отличающие лихорадку денге от других лихорадочных заболеваний в эндемичных популяциях. Троп Мед Инт Здоровье . 2008 ноя.13 (11): 1328-40. [Медлайн]. [Полный текст].
Lima EQ, Nogueira ML. Острое повреждение почек, вызванное вирусной геморрагической лихорадкой. Семин Нефрол . 2008 июл.28 (4): 409-15. [Медлайн].
Lombardi R, Yu L, Younes-Ibrahim M, Schor N, Burdmann EA. Эпидемиология острого повреждения почек в Латинской Америке. Семин Нефрол . 2008 июл.28 (4): 320-9. [Медлайн].
Чатерджи С., Аллен Дж.С. младший, Чоу А., Лео Ю.С., Оои Э.Оценка экспресс-теста NS1 и схем классификации денге ВОЗ для использования в качестве прикроватной диагностики острой лихорадки денге у взрослых. Ам Дж. Троп Мед Хиг . 2011 Февраль 84 (2): 224-8. [Медлайн]. [Полный текст].
Wichmann O, Stark K, Shu PY, Niedrig M, Frank C, Huang JH. Клинические особенности и подводные камни лабораторной диагностики лихорадки денге у путешественников. BMC Infect Dis . 2006. 6: 120. [Медлайн].
Доминго К., де Ори Ф., Санс Дж. К., Рейес Н., Гаскон Дж., Вичманн О. и др.Молекулярные и серологические маркеры острой инфекции лихорадки денге у путешественников, ранее не прошедших вакцинацию, и путешественников, вакцинированных флавивирусом. Диагностика микробиологических инфекций . 2009 Сентябрь 65 (1): 42-8. [Медлайн].
Srikiatkhachorn A, Krautrachue A, Ratanaprakarn W, Wongtapradit L, Nithipanya N, Kalayanarooj S. Естественная история утечки плазмы при геморрагической лихорадке денге: серийное ультразвуковое исследование. Pediatr Infect Dis J . 2007 апреля, 26 (4): 283–90; обсуждение 291-2. [Медлайн].
Сантош В.Р., Патил П.Г., Сринат М.Г., Кумар А., Джайн А., Арчана М.Сонография в диагностике и оценке лихорадки денге. J Clin Imaging Sci . 2014. 4:14. [Медлайн]. [Полный текст].
Srikiatkhachorn A, Gibbons RV, Green S, et al. Геморрагическая лихорадка денге: чувствительность и специфичность определения Всемирной организации здравоохранения для выявления тяжелых случаев денге в Таиланде, 1994–2005 гг. Clin Infect Dis . 15 апреля 2010 г. 50 (8): 1135-43. [Медлайн]. [Полный текст].
Сетиати Т.Э., Майруху А.Т., Корака П., Суприатна М., Мак Гиллаври М.Р., Бранджес Д.П. и др.Тяжесть болезни денге у индонезийских детей: оценка системы классификации Всемирной организации здравоохранения. BMC Infect Dis . 26 марта 2007 г., 7:22. [Медлайн]. [Полный текст].
Tassniyom S, Vasanawathana S, Chirawatkul A, Rojanasuphot S. Отсутствие высоких доз метилпреднизолона при установленном шоковом синдроме денге: плацебо-контролируемое двойное слепое исследование. Педиатрия . 1993 июл.92 (1): 111-5. [Медлайн].
ВОЗ.Денге. Доступно по адресу http://www.who.int/topics/dengue/en/. Дата обращения: 20 октября 2011 г.
Wills BA, Nguyen MD, Ha TL, Dong TH, Tran TN, Le TT, et al. Сравнение трех жидких растворов для реанимации при шоковом синдроме денге. N Engl J Med . 2005 сентябрь 1. 353 (9): 877-89. [Медлайн].
Ядав С.П., Сачдева А., Гупта Д., Шарма С.Д., Харья Г. Контроль массивного кровотечения при геморрагической лихорадке денге с тяжелой тромбоцитопенией с помощью внутривенного введения анти-D глобулина. Рак крови у детей . 2008 декабрь 51 (6): 812-3. [Медлайн].
Waduge R, Malavige GN, Pradeepan M, Wijeyaratne CN, Fernando S, Seneviratne SL. Инфекции денге во время беременности: серия случаев из Шри-Ланки и обзор литературы. Дж. Клин Вирол . 2006 Сентябрь 37 (1): 27-33. [Медлайн].
Исмаил Н.А., Кампан Н., Махди З.А., Джамиль М.А., Рази З.Р. Денге при беременности. Юго-Восточная Азия J Trop Med Public Health .2006 июл. 37 (4): 681-3. [Медлайн].
Биллингсли П.Ф., Фой Б., Расгон Дж. Москитоцидные вакцины: игнорируемое дополнение к стратегиям борьбы с малярией и денге. Trends Parasitol . 2008 24 сентября (9): 396-400. [Медлайн].
Erlanger TE, Keizer J, Utzinger J. Влияние вмешательств по борьбе с переносчиками денге на энтомологические параметры в развивающихся странах: систематический обзор и метаанализ. Мед Ветеринар Энтомол . 2008 сен.22 (3): 203-21. [Медлайн].
Кей Б., Ву С.Н. Новая стратегия против Aedes aegypti во Вьетнаме. Ланцет . 2005 12-18 февраля. 365 (9459): 613-7. [Медлайн].
Hanh TT, Hill PS, Kay BH, Quy TM. Разработка основы для оценки устойчивости проектов борьбы с лихорадкой денге на уровне сообществ. Ам Дж. Троп Мед Хиг . 2009 Февраль 80 (2): 312-8. [Медлайн].
Hoffmann AA, Montgomery BL, Popovici J, Iturbe-Ormaetxe I, Johnson PH, Muzzi F, et al.Успешное внедрение Wolbachia в популяциях Aedes для подавления передачи денге. Природа . 2011 24 августа. 476 (7361): 454-7. [Медлайн].
Ланг Дж. Последние достижения в области разработки вакцины против лихорадки денге санофи пастер. Дж. Клин Вирол . 2009 г., 46, Приложение 2: S20-4. [Медлайн].
Всемирная организация здравоохранения. Вакцина против денге: позиционный документ ВОЗ — июль 2016 г. Wkly Epidemiol Rec . 2016 29 июля. 91 (30): 349-64.[Медлайн].
Aguiar M, Stollenwerk N, Halstead SB. Риски, стоящие за рекомендацией Dengvaxia. Ланцет Infect Dis . 2016 16 августа (8): 882-3. [Медлайн]. [Полный текст].
Dengvaxia. Европейское агентство по лекарственным средствам. Доступно по адресу https://www.ema.europa.eu/en/medicines/human/EPAR/dengvaxia. 2018 Dec 18; Доступ: 15 февраля 2019 г.
Dengvaxia (вакцина против денге) [вкладыш в упаковке]. Свифтвотер, Пенсильвания: Санофи Пастер, Инк.Май 2019 г. Доступно в [Полный текст].
Monath TP. Денге и желтая лихорадка — проблемы для разработки и использования вакцин. N Engl J Med . 2007 29 ноября. 357 (22): 2222-5. [Медлайн].
McArthur JH, Durbin AP, Marron JA, Wanionek KA, Thumar B, Pierro DJ, et al. Фаза I клиническая оценка rDEN4Delta30-200,201: живая аттенуированная вакцина-кандидат от денге 4, разработанная для снижения гепатотоксичности. Ам Дж. Троп Мед Хиг .2008 ноябрь 79 (5): 678-84. [Медлайн]. [Полный текст].
О’Брайен Дж. 12-я ежегодная конференция по исследованиям вакцин. Вакцины Эксперт Рев . 2009 Сентябрь 8 (9): 1139-42. [Медлайн].
Вакцины Эдельмана Р. Денге приближаются к финишу. Clin Infect Dis . 2007 15 июля. 45 Приложение 1: S56-60. [Медлайн].
Блейни Дж. Э. младший, Дурбин А. П., Мерфи Б. Р., Уайтхед СС. Разработка живой аттенуированной вакцины против вируса денге с использованием обратной генетики. Вирусный иммунол . 2006 Весна. 19 (1): 10-32. [Медлайн].
Вопросы и ответы о вакцинах против денге. Всемирная организация здоровья. Доступно по адресу https://www.who.int/immunization/research/development/dengue_q_and_a/en/. 2018 20 апреля; Дата обращения: 10 февраля 2019 г.
Ларсен С.П., Уайтхед СС, Дурбин А.П. Модели заражения людей денге для продвижения разработки вакцины против лихорадки денге. Вакцина . 2015 28 сентября. [Medline].
Анкер М., Арима Ю.Различия между мужчинами и женщинами в количестве зарегистрированных случаев лихорадки денге в шести азиатских странах. Western Pac Surveill Response J . 2011 Апрель 2 (2): 17-23. [Медлайн].
Лихорадка Денге — Симптомы и причины
Обзор
Лихорадка денге (DENG-gey) — это болезнь, переносимая комарами, которая встречается в тропических и субтропических регионах мира. Легкая лихорадка денге вызывает высокую температуру и симптомы гриппа. Тяжелая форма лихорадки денге, также называемая геморрагической лихорадкой денге, может вызвать серьезное кровотечение, внезапное падение артериального давления (шок) и смерть.
Ежегодно во всем мире регистрируются миллионы случаев заражения денге. Лихорадка денге наиболее распространена в Юго-Восточной Азии, на западных островах Тихого океана, в Латинской Америке и Африке. Но болезнь распространилась на новые районы, включая локальные вспышки в Европе и южных частях Соединенных Штатов.
Исследователи работают над вакцинами против лихорадки денге. На данный момент в районах, где распространена лихорадка денге, лучший способ предотвратить заражение — это избегать укусов комаров и принимать меры по сокращению популяции комаров.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
Многие люди не испытывают никаких признаков или симптомов инфекции денге.
Когда симптомы действительно возникают, их можно принять за другое заболевание, например грипп, и обычно они проявляются через 4–10 дней после укуса инфицированного комара.
Лихорадка денге вызывает высокую температуру — 104 F (40 C) — и любой из следующих признаков и симптомов:
- Головная боль
- Боль в мышцах, костях или суставах
- Тошнота
- Рвота
- Боль за глазами
- Увеличение лимфатических узлов
- Сыпь
Большинство людей выздоравливают в течение недели или около того.В некоторых случаях симптомы ухудшаются и могут стать опасными для жизни. Это называется тяжелой денге, геморрагической лихорадкой денге или шоковым синдромом денге.
Тяжелая денге возникает, когда ваши кровеносные сосуды становятся поврежденными и негерметичными. И количество тромбоцитов (тромбоцитов) в крови падает. Это может привести к шоку, внутреннему кровотечению, отказу органов и даже смерти.
Предупреждающие признаки тяжелой лихорадки денге — опасной для жизни чрезвычайной ситуации — могут развиваться быстро. Предупреждающие знаки обычно появляются в первый или два дня после того, как у вас спадет температура, и могут включать:
- Сильная боль в животе
- Постоянная рвота
- Кровотечение из десен или носа
- Кровь в моче, стуле или рвоте
- Подкожное кровотечение, которое может выглядеть как синяк
- Затрудненное или учащенное дыхание
- Усталость
- Раздражительность или беспокойство
Когда обращаться к врачу
Тяжелая лихорадка денге представляет собой неотложную медицинскую помощь, опасную для жизни.Немедленно обратитесь за медицинской помощью, если вы недавно посетили район, где, как известно, возникает лихорадка денге, у вас была лихорадка и у вас появились какие-либо из предупреждающих знаков. К предупреждающим признакам относятся сильная боль в животе, рвота, затрудненное дыхание или кровь в носу, деснах, рвоте или стуле.
Если вы недавно путешествовали и у вас поднялась температура и появились легкие симптомы лихорадки денге, позвоните своему врачу.
Причины
Лихорадка денге вызывается одним из четырех типов вирусов денге.Вы не можете заразиться лихорадкой денге, находясь рядом с инфицированным человеком. Вместо этого лихорадка денге передается через укусы комаров.
Два типа комаров, которые чаще всего распространяют вирусы денге, распространены как в жилых помещениях людей, так и вокруг них. Когда комар кусает человека, инфицированного вирусом денге, вирус проникает в комара. Затем, когда инфицированный комар кусает другого человека, вирус попадает в кровоток этого человека и вызывает инфекцию.
После того, как вы выздоровели от лихорадки денге, у вас появится долгосрочный иммунитет к тому типу вируса, который вас заразил, но не к трем другим типам вируса лихорадки денге.Это означает, что вы можете снова заразиться в будущем одним из трех других типов вирусов. Риск развития тяжелой лихорадки денге увеличивается, если вы заболели лихорадкой денге во второй, третий или четвертый раз.
Факторы риска
У вас повышенный риск развития лихорадки денге или более тяжелой формы заболевания, если:
- Вы живете или путешествуете в тропических регионах. Пребывание в тропических и субтропических регионах увеличивает риск заражения вирусом, вызывающим лихорадку денге.Районы особенно высокого риска включают Юго-Восточную Азию, острова западной части Тихого океана, Латинскую Америку и Африку.
- Вы болели лихорадкой денге в прошлом. Предыдущее заражение вирусом лихорадки денге увеличивает риск серьезных симптомов, если вы снова заболеете лихорадкой денге.
Осложнения
Тяжелая лихорадка денге может вызвать внутреннее кровотечение и повреждение органов. Артериальное давление может упасть до опасного уровня, вызывая шок. В некоторых случаях тяжелая лихорадка денге может привести к летальному исходу.
Женщины, заболевшие лихорадкой денге во время беременности, могут передать вирус ребенку во время родов. Кроме того, дети женщин, заболевших лихорадкой денге во время беременности, имеют более высокий риск преждевременных родов, низкой массы тела при рождении или дистресс-синдрома плода.
Профилактика
Вакцина
В тех регионах мира, где широко распространена лихорадка денге, одна вакцина против лихорадки денге (Dengvaxia) одобрена для людей в возрасте от 9 до 45 лет, которые уже хотя бы раз перенесли лихорадку денге.Вакцина вводится тремя дозами в течение 12 месяцев.
Вакцина одобрена только для людей, у которых есть документально подтвержденная история лихорадки денге или у которых был анализ крови, который показывает предыдущую инфекцию одним из вирусов денге — так называемую серопозитивность. У людей, которые не болели лихорадкой денге в прошлом (серонегативные), вакцинация, по-видимому, увеличивает риск тяжелой лихорадки денге и госпитализации из-за лихорадки денге в будущем.
Dengvaxia недоступен для путешественников или людей, живущих в континентальной части США.Но в 2019 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило вакцину для людей в возрасте от 9 до 16 лет, перенесших лихорадку денге в прошлом и проживающих на американских территориях Американского Самоа, Гуама, Пуэрто-Рико и Виргинских островов США — где денге лихорадка — обычное явление.
Предотвращение укусов комаров
Всемирная организация здравоохранения подчеркивает, что вакцина сама по себе не является эффективным средством снижения лихорадки денге в регионах, где это заболевание распространено.Предотвращение укусов комаров и борьба с их популяциями по-прежнему остаются основными методами предотвращения распространения лихорадки денге.
Если вы живете или путешествуете в районе, где распространена лихорадка денге, эти советы помогут снизить риск укусов комаров:
- Пребывание в помещениях с кондиционированием воздуха или с хорошей защитой. Комары, переносящие вирусы денге, наиболее активны от рассвета до заката, но они также могут кусаться ночью.
- Носить защитную одежду. Когда вы заходите в районы, зараженные комарами, надевайте рубашку с длинными рукавами, длинные брюки, носки и обувь.
- Используйте средство от комаров. Перметрин можно наносить на одежду, обувь, походное снаряжение и сетку для кроватей. Вы также можете купить одежду, в которой уже есть перметрин. Для кожи используйте репеллент, содержащий не менее 10% ДЭТА.
- Сократить место обитания комаров. Комары, переносящие вирус денге, обычно живут в домах и вокруг них, размножаясь в стоячей воде, которая может накапливаться в таких вещах, как использованные автомобильные шины.Вы можете снизить популяцию комаров, исключив места обитания, в которых они откладывают яйца. По крайней мере, один раз в неделю опорожняйте и очищайте емкости, в которых есть стоячая вода, например емкости для растений, блюда для животных и вазы для цветов. Между чистками держите стоячие емкости с водой закрытыми.
18 ноября 2020 г.
Передача вируса денге без переносчика комара: внутрибольничная передача через кожно-слизистые оболочки и другие пути передачи | Клинические инфекционные болезни
Аннотация
Мы сообщаем о случае лихорадки денге у медицинского работника из Бостона, который в последнее время не путешествовал, но с кожно-слизистым контактом с инфицированной кровью от лихорадочного путешественника, который недавно вернулся из Перу.Серологические тесты подтвердили острую вирусную инфекцию денге как у путешественника, так и у медицинского работника. Мы считаем, что это первый задокументированный случай передачи вируса денге через кожно-слизистые оболочки. Мы представляем отчеты о случаях и рассматриваем другие пути передачи вируса денге без комаров-переносчиков.
Лихорадка денге, вирусная инфекция, переносимая комарами, вызываемая 4 антигенно различными серотипами вируса денге из семейства Flaviviridae , широко распространена в тропических и субтропических регионах.Инфекция характеризуется внезапным появлением лихорадки, миалгии, утомляемости и головной боли. Диффузная эритема может присутствовать на ранней стадии развития инфекции, а макулопапулезная сыпь может появиться позже. Сопутствующие осложнения включают геморрагическую лихорадку денге и синдром шока денге, которые диагностируются на основании наличия лихорадки, тромбоцитопении, кровотечения и чрезмерной проницаемости сосудов. Лабораторные исследования обычно включают лейкопению, тромбоцитопению и отклонения в результатах функциональных тестов печени.
Мы сообщаем о случае лихорадки денге у медицинского работника, который в последнее время не выезжал за пределы северо-востока США. Источником ее заражения был путешественник, недавно вернувшийся из Перу; Предполагаемым механизмом передачи был контакт со слизистой оболочкой во время оказания медицинской помощи. Мы описываем оба случая лихорадки денге и рассматриваем способы, которыми вирус денге может передаваться без комаров-переносчиков.
Отчеты о случаях. Пациентка 1, 48-летняя путешественница, обратилась в ноябре 2002 г. с 5-дневной историей лихорадки, миалгии и головной боли.Она недавно вернулась из Икитоса, Перу (поездка длилась с 1 по 10 ноября), где она работала медсестрой в медицинской миссии и путешествовала по джунглям Амазонки. Она остановилась в отеле с открытыми окнами без сеток. Перед поездкой пациентка получила вакцины против вируса гепатита А, В и орального брюшного тифа, а также приняла гидрохлорид мефлохина для профилактики малярии. В 1997 году ей сделали прививку от желтой лихорадки.
При обследовании температура у больной была 37.9 ° С. Патологические изменения включали выраженную эритродермию, особенно на спине пациентки, и пятнисто-папулезную сыпь вдоль линии роста волос. У нее была генерализованная эритема и слабая макулопапулезная сливная сыпь на руках, ногах и спине. Лабораторные результаты, полученные 18 ноября (т.е. на 2-й день болезни), приведены в таблице 1 вместе с результатами последующих исследований.
Таблица 1
Соответствующие лабораторные показатели и результаты для 2 пациентов, инфицированных вирусом денге в 2002 г., по дате заболевания.
Таблица 1
Соответствующие лабораторные значения и результаты для 2 пациентов, инфицированных вирусом денге в 2002 г., по дате заболевания.
Пациент 2, 37-летний медицинский работник, был осмотрен 19 декабря 2002 г. по поводу остаточной усталости, миалгии, головной боли и субфебрильной температуры, которые возникли после острого заболевания, начавшегося 28 ноября 2002 г. и включавшего боль в глазах, кровотечение из носа и снижение аппетита. За десять дней до появления симптомов у пациентки был контакт с кровью пациента 1.В то время как пациент 2 переносил кровь из шприца в бутыль для культивирования крови, игла вылетела из шприца, и она почувствовала брызги крови на ее лицо, включая глаза, нос и рот. В анамнезе она дважды подвергалась профессиональному уколу иглой (в 1995 и 1999 годах) и была вакцинирована против вируса гепатита В в 1995 году. После этих инцидентов результаты тестов на ВИЧ были отрицательными. Ее единственная международная поездка была на Багамы за 20 лет до заражения; она отрицала недавнюю поездку в Техас или Флориду.
Образцы сыворотки, полученные от обоих пациентов, были отправлены в отделение Денге Центров по контролю и профилактике заболеваний (CDC) в Пуэрто-Рико. Вирус не был изолирован от пациента 1 на 6-й день болезни, но титры IgM вируса денге были положительными, а титры IgG были положительными и составляли 1: 163 840. Образец сыворотки в фазе выздоровления (полученный на 23 день после начала заболевания) был положительным по IgM. Титры IgG были положительными и составили 1: 655360, что соответствует вторичной флавивирусной инфекции.Образец сыворотки от пациента 2 (полученный на 8-й день болезни) был положительным на IgM и отрицательным на IgG. Выделение вируса не производилось. Образец сыворотки в фазе выздоровления пациента 2 (полученный на 22-й день болезни) был положительным на IgM и IgG при титрах 1: 2560. Тесты на нейтрализацию антител показали наличие антител против серотипа 2 денге и серотипа 3 денге у пациента 1 и антител против серотипа 3 денге у пациента 2 (рисунок 1).
Рисунок 1
Последовательность событий в 2 случаях заражения вирусом денге, имевших место в 2002 г .; В 1 случае был путешественник, а в 1 случае — медицинский работник, у которого были кожно-слизистые контакты с кровью путешественника.
Рисунок 1
Последовательность событий в 2 случаях заражения вирусом денге, имевших место в 2002 г .; В 1 случае был путешественник, а в 1 случае — медицинский работник, у которого были кожно-слизистые контакты с кровью путешественника.
Обсуждение. Обычными переносчиками вируса денге являются комары Aedes aegypti и, реже, Aedes albopictus . Программы борьбы с переносчиками инфекции, начатые после Второй мировой войны, уничтожили A. aegypti из большей части Америки, но после прекращения программ в 1960-х годах A.aegypti повторное заражение произошло в большинстве стран, включая их городские районы. Денге получил широкое распространение в Северной и Южной Америке, и заболеваемость ею растет [1].
Хотя эпидемии денге произошли в Соединенных Штатах несколько десятилетий назад, большинство недавних случаев денге произошло среди международных путешественников. Автохтонная передача может происходить в регионах, где есть компетентные переносчики, например, в Техасе и Флориде. В 2001–2002 годах местная передача вируса денге на Гавайях привела к более чем 100 случаям заражения [2].
Диагноз лихорадки денге подтверждается путем выделения вируса из сыворотки либо путем инокуляции живых комаров, либо путем культивирования клеток [3, 4]. Хотя эти методы специфичны, чувствительность может составлять всего 50%, а выполнение процедур занимает не менее 1 недели. Виремия обычно начинается за 2–3 дня до появления симптомов и продолжается 4–5 дней во время острого заболевания [4]. Следовательно, существует ограниченный период, в течение которого вирус может быть изолирован. У тайских детей пик уровня вирусной РНК достиг за 2 дня до дефевуации [5].ПЦР обнаруживает вирусную РНК [5, 6], может выполняться быстрее, чем выделение вируса, но может обнаруживать вирусную РНК только в период виремии и имеет чувствительность, аналогичную чувствительности вирусной культуры.
Из-за недостатков культивирования и ПЦР тестирование парных образцов сыворотки острой фазы и фазы выздоровления с помощью ELISA стало основным методом диагностики лихорадки денге [7, 8]. Обнаружение IgM в образцах сыворотки острой фазы обычно подтверждает диагноз лихорадки денге, хотя IgM может не определяться на ранних стадиях инфекции.4-кратное увеличение уровней антител в образцах, полученных от острой фазы до фазы выздоровления, убедительно подтверждает диагноз острой инфекции вируса денге. Однако антитела к вирусу денге перекрестно реагируют с антителами многих других флавивирусов, включая вирус Западного Нила, японского энцефалита и вирусы желтой лихорадки. Острые или перенесенные инфекции другими флавивирусами или вакцинация против них (в случае вируса желтой лихорадки или японского энцефалита) могут затруднить интерпретацию серологических результатов денге.
Для пациента 1 (путешественник) результаты ELISA, проведенного на образцах сыворотки острой фазы, были положительными по IgG к вирусу денге, что могло быть связано с прошлой флавивирусной инфекцией или с иммунизацией против желтой лихорадки [4]. Хотя вирус не был выделен из образцов сыворотки, полученных на 6-й день болезни, образец сыворотки, полученный на 4-й день, был IgM-отрицательным, но стал IgM-положительным на 6-й день, что согласуется с предыдущими сообщениями о времени сероконверсии [9]. Кроме того, образцы сыворотки в фазе выздоровления дали положительный результат как на IgM, так и на IgG, с 4-кратным увеличением титров IgG, что убедительно подтверждает диагноз острой инфекции вируса денге.
У пациента 2 (медицинского работника) диагноз был более простым из-за отсутствия контакта с флавивирусами в прошлом. Хотя передача вируса Западного Нила происходит на северо-востоке США с 1999 г., начало болезни у пациента 2 произошло в декабре после окончания сезона передачи в Бостоне. Результаты ELISA были положительными на IgM вируса денге на 7 день, что убедительно свидетельствует о диагнозе острой инфекции вируса денге. Хотя две женщины были связаны эпидемиологически, для абсолютного доказательства наличия связанных инфекций потребовались бы положительные результаты вирусных культур с генетически идентичными изолятами от обоих.
Анализ нейтрализующих антител против вирусов денге выявил серотипы 2 и 3 у пациента 1 и серотип 3 у пациента 2. В тесте нейтрализации уменьшения бляшек используются эталонные вирусы (выраженные в виде бляшкообразующих единиц), которые смешиваются и инкубируются с разведенными тестируемыми сыворотками. в культуре клеток. Антитела, нейтрализующие определенные серотипы вируса, уменьшают количество образующихся бляшек [10]; поэтому часто можно определить конкретный серотип денге.
Сообщается о передаче вируса денге без комаров, хотя это редко документируется.Пути передачи включают укол иглой, трансплантацию костного мозга, а также внутриродовую и вертикальную передачу (таблица 2). В кратком сообщении на ProMed-mail описаны 2 подозреваемых случая лихорадки денге, перенесенные при переливании крови в Гонконге; в обоих случаях у донора появились симптомы, соответствующие лихорадке денге, через 1 день после сдачи крови и положительный результат теста на инфекцию денге [20].
Таблица 2
Подробная информация об опубликованных отчетах о передаче вируса денге без комаров.
Таблица 2
Подробная информация об опубликованных отчетах о передаче вируса денге без комаров.
Вирус денге предположительно заразил пациента 2 через контакт крови со слизистыми оболочками. Это биологически правдоподобно, учитывая хорошо задокументированное внутрибольничное распространение множества вирусов (например, вируса гепатита В, вируса гепатита С и ВИЧ) после кожно-слизистого контакта с кровью [21]. Было обнаружено, что средний объем крови, доставленный при уколе иглой иглой 22-го размера, прикрепленной к шприцу, содержащему 2 мл крови, составляет всего 1.40 мкл, однако передача многих инфекций, в том числе денге, произошла [22]. Количество крови, связанное с передачей патогенов через кожные и слизистые оболочки, не определено. Поскольку уровень виремии может достигать 10 9 копий РНК на миллилитр крови при острой вирусной инфекции денге, вполне вероятно, что брызги крови на поврежденную кожу или слизистую оболочку могут доставить достаточное количество вируса, чтобы вызвать инфекцию [5] .
Нозокомиальная передача, в том числе через кожно-слизистые, может происходить в эндемичных районах, но вряд ли будет распознана в районах, где широко циркулирует вирус денге.Кровоизлияние, характерное для геморрагической лихорадки денге, может увеличить риск внутрибольничной передачи. Оценить масштабы нозокомиальной передачи вируса денге в эндемичных районах сложно, поскольку все медицинские работники также потенциально подвергаются воздействию инфекционных комаров. Неудивительно, что нозокомиальная передача вируса денге была идентифицирована в основном в районах, не являющихся эндемичными, в условиях, в которых никакие другие контакты с вирусом невозможны.
Вирус Западного Нила передается при грудном вскармливании, а также при переливании крови, трансплантации органов, трансплантации стволовых клеток, внутриутробном контакте и при уколах иглой [23,24,25,26–27].Вполне возможно, что вирус денге может передаваться также через грудное молоко, хотя никаких документально подтвержденных случаев не зарегистрировано.
Медицинские работники часто контактируют с кровью. Одно недавно опубликованное исследование показало, что 43% врачей, 38,5% дипломированных медсестер, 26,4% лицензированных практических медсестер и 24,5% медицинских технологов сообщили как минимум об одном контакте с кожно-слизистой кровью в течение предыдущих 3 месяцев [28]. Соблюдение стандартных мер предосторожности было неидеальным, а об инцидентах часто не сообщалось.Оборудование для флеботомии, которое работает как закрытая система, может минимизировать количество брызг крови и уколов иглой.
Таким образом, медицинские работники должны знать, что внутрибольничная передача вируса денге может происходить при контакте со слизистыми и кожными покровами, а также при контакте с иглой. Это может быть особенно актуально для медицинских работников, которые ухаживают за пациентами с лихорадкой денге с кровотечением в районах с ограниченными ресурсами, где перчатки и доступ к надежным мерам инфекционного контроля ограничены.
Благодарности
Мы благодарим отделение центров по контролю и профилактике заболеваний денге за проведение исследований денге; Доктору Вэнсу Ворндаму, доктору Тимоти Брюеру и Керри Диросарио за рецензирование рукописи; и доктору Джойслин Дату, доктору Стэнли Сагову и Дайан Бойвин за их полезные комментарии.
Конфликт интересов. Все авторы: Нет конфликта.
Список литературы
1,.Денге в Северной и Южной Америке
,Бюллетень денге
,2002
, vol.26
(стр.44
—61
) 2Центры по контролю и профилактике заболеваний
Уведомление: лихорадка денге, Гавайи
,Выпущено 2 октября 2001 г .; обновлено 4 марта
,2002
3,,,,.Культуры клеток комаров и специфические моноклональные антитела в надзоре за вирусами денге
,Am J Trop Med Hyg
,1984
, vol.33
(стр.158
—65
) 4,.Диагностика лихорадки денге, достижения и проблемы
,Int J Infect Dis
,2004
, vol.8
(стр.69
—80
) 5« и др.Анализ уровней вирусной РНК в плазме крови во время острой инфекции вируса денге с использованием количественной конкурентной полимеразной цепной реакции с обратной транскрипцией
,J Med Virol
,2001
, vol.63
(стр.29
—34
) 6,,,,.Быстрое обнаружение и типирование вирусов денге из клинических образцов с использованием обратной транскриптазно-полимеразной цепной реакции
,J Clin Microbiol
,1992
, vol.30
(стр.545
—51
) 7« и др.Иммуноферментный анализ для характеристики инфекций денге, при ко-циркуляции денге и японского энцефалита
,Am J Trop Med Hyg
,1989
, vol.40
(стр.418
—27
) 8,,,,,.Оценка иммуноферментного анализа IgG для диагностики денге
,J Clin Virol
,1999
, vol.14
(стр.183
—9
) 9,,,.Оценка серодиагностики лихорадки денге на основе ИФА среди путешественников
,J Clin Virol
,2000
, vol.19
(стр.169
—73
) 10,,,.Тест на уменьшение бляшек нейтрализующими антителами к вирусу денге
,J Immunol
,1967
, vol.99
(стр.291
—6
) 11,,,.Внутрибольничная передача денге от укола иглой
,Ланцет
,1998
, т.351
стр.498
12« и др.Инфекция, вызванная вирусом денге, передается при уколе иглой
,J Infect
,2002
, vol.44
(стр.269
—70
) 13,,.Передача métropolitaine d’une dengue при инокуляции accidentelle hospitalière
,Ann Med Interne (Paris)
,1990
, vol.141
стр.629
14,,,,,.Nosokomiale ubertragung von dengue-fieber
,Infection
,2003
, vol.31
Дополнение 1
стр.117
15,,.Эпидемия денге и геморрагической лихорадки денге в Пуэрто-Рико, 1994–1995 гг.
,Am J Trop Med Hyg
,2001
, vol.64
(стр.67
—74
) 16,,,,,.Вертикальная передача денге
,Clin Infect Dis
,1997
, vol.25
(стр.1374
—77
) 17« и др.Перинатальная инфекция денге
,Юго-Восточная Азия J Trop Med Public Health
,2001
, vol.32
(стр.488
—93
) 18,,,,.Пренатальная передача денге: два новых случая
,J Perinatol
,2001
, vol.21
(стр.255
—7
) 19,,,.Инфекция денге, осложненная тяжелым кровотечением и вертикальной передачей у роженицы
,Clin Infect Dis
,1994
, vol.18
(стр.248
—9
) 20ProMed-mail
Архив 20021011.5526
,Вирус денге, трансфузионная передача — Китай (Гонконг). ProMed 11 октября
,2002
21,,,.Риск и лечение инфекций, передающихся через кровь, у медицинских работников
,Clin Microbiol Rev
,2000
, vol.13
(стр.385
—407
) 22,.Сколько крови в игле?
,J Infect Dis
,1987
, т.155
стр.828
23Центры по профилактике заболеваний
Возможная передача вируса Западного Нила младенцу через грудное вскармливание — Мичиган, 2002
,MMWR Morb Mortal Wkly Rep
,2002
, vol.51
(стр.877
—8
) 24« и др.Передача вируса Западного Нила от донора органов четырем реципиентам трансплантата
,N Engl J Med
,2003
, vol.348
(стр.2196
—203
) 25« и др.Энцефалит Западного Нила у 2 реципиентов трансплантата гемопоэтических стволовых клеток: серия случаев и обзор литературы
,Clin Infect Dis
,2003
, vol.37
(стр.1044
—9
) 26Центры профилактики заболеваний
Внутриутробная инфекция вируса Западного Нила — Нью-Йорк, 2002
,MMWR Morb Mortal Wkly Rep
,2002
, vol.51
(стр.1135
—6
) 27Центры профилактики заболеваний
Лабораторные вирусные инфекции Западного Нила — США, 2002 г.
,MMWR Morb Mortal Wkly Rep
,2002
, vol.51
(стр.1133
—5
) 28« и др.Чрескожная травма, контакт с кровью и соблюдение стандартных мер предосторожности: подвержены ли все еще работающие в больнице медицинские работники?
,Clin Infect Dis
,2003
, т.37
(стр.1006
—13
)© 2004 Американским обществом инфекционных болезней
Болезнь, вызванная вирусом денге — Better Health Channel
Вирус денге — вирусное заболевание, которое распространяется комарами. Это проблема во многих тропических и субтропических частях мира, включая Африку, Азию, Южную Америку и некоторые районы северного Квинсленда. По оценкам, ежегодно происходит около 100 миллионов случаев.Вирус денге по степени тяжести варьируется от легкого гриппоподобного заболевания до тяжелого заболевания. Специфического лечения и вакцины нет. Лучший способ защититься от вируса денге и других болезней, передаваемых комарами, — это избегать укусов комаров. Немедленно обратитесь за медицинской помощью, если вы подозреваете, что заразились вирусом денге. Ранняя диагностика и лечение симптомов имеют решающее значение для снижения риска осложнений и предотвращения дальнейшего распространения вируса.
Причина вируса денге
Вирус денге вызывается инфицированием одним из четырех близкородственных вирусов, известных как DEN-1, DEN-2, DEN-3 и DEN-4.Заражение одним типом дает вам пожизненный иммунитет к этому конкретному вирусу денге. Однако инфекция не дает иммунитета к трем другим типам, поэтому можно снова заразиться вирусом денге. Человек, который однажды переболел вирусом денге, подвергается повышенному риску развития более серьезных симптомов вируса денге в случае повторного заражения.Симптомы вируса денге
Типичные признаки и симптомы вируса денге могут включать:
- высокая температура
- сильная головная боль
- боль за глазами
- боли в суставах и мышцах
- потеря аппетита
- тошнота и рвота общее плохое самочувствие (недомогание)
- кожная сыпь
В большинстве случаев симптомы проходят в течение одной-двух недель.
Симптомы тяжелой формы вируса денге
Хотя это и встречается редко в Австралии, у некоторых людей может развиться тяжелая инфекция вируса денге. Младенцы, маленькие дети и люди, переболевшие лихорадкой денге более одного раза, подвергаются повышенному риску этого осложнения.
Предупреждающие признаки более тяжелой формы вируса денге включают типичные признаки и симптомы в дополнение к некоторым или всем из следующих:
- сильная боль в животе
- беспокойство и усталость
- постоянная рвота (которая может включать кровь)
- одышка дыхание
- кровотечение из носа и кровоточивость десен.
Большинство людей, испытывающих эти симптомы, полностью выздоравливают. У небольшого числа людей, испытывающих эти симптомы, разовьется тяжелая лихорадка денге, которая может включать:
- сильное кровотечение
- чрезвычайно низкое кровяное давление, вызванное кровопотерей (шоком)
- кома
- смерть.
Где обычно встречается вирус денге
Вирус денге распространен в тропических и субтропических областях:
- Африка
- Карибский бассейн
- Центральная Америка
- Центральная часть Тихого океана
- Китай
- Индия
- Ближний Восток
- Южная Америка
- Юго-Восточная Азия
- южная часть Тихого океана.
Вирус денге в Австралии
Случаи заражения вирусом денге время от времени происходят в северном Квинсленде, когда путешественники, заразившиеся за границей, возвращаются и представляют вирус местной популяции комаров. На сегодняшний день это не так распространено, как в других субтропических регионах.
Как распространяется вирус денге
Вирус денге не передается (передается) от человека к человеку. Только инфицированные комары переносят вирус денге. Считается, что комар заражается вирусом, когда кусает инфицированного человека.Комар остается заразным на всю оставшуюся жизнь и может распространять вирус каждый раз, когда кого-то кусает.
Предполагается, что переносчиками денге являются как минимум три различных вида комаров в Австралии. Это Aedes aegypti, Aedes scutellaris и Aedes katherinensis. Эти комары обитают в северном Квинсленде, Северной территории и северной части Западной Австралии. В Виктории их нет.
Избегайте укусов комаров и вируса денге в наиболее часто пораженных областях.
Защитите себя от укусов комаров, чтобы избежать вируса денге (и других переносимых комарами болезней) в районах, пораженных денге.Предложения включают:
- Носите носки, длинные брюки и рубашки с длинными рукавами. Из-за свободной одежды комарам будет сложнее укусить вас сквозь одежду.
- Используйте репеллент от комаров, содержащий активные компоненты ДЭТА (N, N-диэтил-м-толуамид) или пикаридин. Повторно наносите регулярно и убедитесь, что вы следуете инструкциям по безопасному использованию, указанным на этикетке. (Для детей может быть безопаснее распылять репеллент от насекомых на их одежду, а не на кожу.)
- Наносите репеллент первым делом утром, потому что комары денге кусают в течение дня как на улице, так и внутри домов и зданий.
- Нанесите продукт, например перметрин, на одежду или постельное белье.
- Используйте сетку для кровати (москитную сетку).
- Пребывание в номерах с кондиционером и противомоскитными сетками на окнах.
Диагностика вируса денге
Немедленно обратитесь к врачу, если вы подозреваете, что у вас может быть вирус денге. Ранняя диагностика важна для снижения риска осложнений и предотвращения дальнейшего распространения вируса.
Ваш врач спросит о вашей истории болезни, включая информацию о поездках, и проведет медицинский осмотр.


