Ошибка
Перейти на…
Перейти на…Форум дистанционного консультированияТитульный лист ЭУМКСистемные требованияКарта ЭУМКПояснительная записка ЭУМКСписок должников 3 к на 28.05.2021 гСписок должников 3 к ФПИГ на 28.05.2021 гСписок студентов 3 к, освобожденных от устного этапа экзамена в 2020-2021 уч.г.Список должниковВнимание студентов!Пересдача экзаменационного теста 25.05.2021 гЭкзаменационные тесты (тренировочные)Таблицы для экзаменаЭкз. вопросы (практические навыки)Вопросы к устному экзаменуРасписание экзамена по практическим навыкам 26-30.04.2021 г.Расписание ежедневных экзаменационных консультацийРасписание экзамена в летнюю экзаменационную сессиюТиповая программа пропедевтики внутренних болезнейУчебная программа пропедевтики внутренних болезнейПоложение о рейтингеКритерии оценки знанийРасписание практических занятий (весна)График итоговых (весна)Календарно-тематический план лекций (весна)Календарно-тематический план занятий (весна)График отработок (весна)График текущих консультаций (весна)Пальпация свойств пульсаПальпация свойств верхушечного толчкаПальпация высоты и резистентности верхушечного толчкаПеркуссия сердцаИсследование сердца (для андроид)Исследование органов пищеваренияПеркуссия живота в вертикальном положенииПеркуссия живота в горизонтальном положенииПоверхностная пальпация животаПоверхностная пальпация живота, глубокая пальпация желудка и кишечникаПеркуссия и пальпация печениПеркуссия и пальпация селезенкиИсследование почек и мочевыделительной системыБолезни органов дыханияБолезни органов кровообращенияПриобретенные пороки сердцаБолезни органов пищеваренияЗаболевания почек и мочевыводящих путейБолезни кровиБолезни эндокринной системыТема 18.


|
Пальпация области сердца позволяет выявить и уточнить характеристику верхушечного толчка и других пульсаций в прекардиальной области. МЕТОДИКА Ладонь правой руки необходимо положить на область сердца так, чтобы ее основание находилось у левого края грудины, а верхушка пальцев — у передней подмышечной линии между IV и VI ребрами. Сначала определяют толчок всей ладонью, затем в месте его пульсации кончиками 2-х пальцев, поставленных перпендикулярно к поверхности грудной клетки.  Ширина верхушечного толчка в норме 2 см. Если ширина верхушечного толчка меньше 2 см, то он называется ограниченным, если больше — разлитым. Высота верхушечного толчка характеризуется амплитудой колебания грудной клетки в области верхушки сердца, зависит от силы сердечных сокращений. Различают высокий и низкий верхушечный толчок. Резистентность верхушечного толчка определяется по сопротивлению пальпируемой области пальцам врача и позволяет получить представление о плотности сердечной мышцы. Пальпируя верхушечный толчок, необходимо обратить внимание на его расположение и на изменение ширины, высоты и силы. У здоровых людей смещение верхушечного толчка прежде всего может быть связано с изменением положения тела: в положении на левом боку он смещается влево на 3-4 см; на правом — на 1-1,5 см.  При правостороннем гидротораксе или пневмотораксе верхушечный толчок смещается влево и книзу. При заболеваниях сердца смещение верхушечного толчка связано с изменением размеров сердца и, прежде всего, левого желудочка. При гипертрофии левого желудочка (аортальные пороки, гипертоническая болезнь) верхушечный толчок смещается влево и вниз. При резкой гипертрофии правого желудочка происходит смещение верхушечного толчка только влево (недостаточность 3-хстворчатого клапана, митральные пороки сердца).  При органических поражениях сердца изменение верхушечного толчка, ширины и высоты, связано с изменением размеров сердца и сопровождается, хотя не всегда, изменением его силы. Усиленный верхушечный толчок, как правило, свидетельствует об усилении работы сердца, является признаком гипертрофии левого желудочка, при этом он разлитой и высокий. При ослаблении работы сердца он становится ослабленным.  Резко выраженный сердечный толчок указывает на гипертрофию правого желудочка. Резко выраженный сердечный толчок указывает на гипертрофию правого желудочка.При наличии у больного аортального или митрального стеноза выявляется симптом кошачьего мурлыканья — дрожание грудной клетки, обусловленное турбулентным током крови через узкое отверстие. Для его выявления необходимо положить ладонь на грудную клетку в области сердца. Различают систолическое и диастолическое дрожание прекардиальной области. ДРУГИЕ ПУЛЬСАЦИИ При пальпации надчревной области рука врача может уловить пульсацию под мечевидным отростком или несколько ниже. В первом случае пульсация чаще всего обусловлена резко гипертрофированным правым желудочком и при глубоком вдохе выражена более отчетливо. |
Методика определения верхушечного толчка, свойства верхушечного толчка и причины изменений.
При осмотре области верхушки сердца можно видеть ритмичную пульсацию – небольшое выпячивание в пределах одного межреберного пространства, возникающее синхронно с сокращением сердца. Такая пульсация носит название верхушечного толчка. У здорового человека она видна примерно на 1,5 см кнутри от левой срединноключичной линии в пятом межреберье. Этот толчок в норме вызван толчком левого желудочка в грудную стенку. Видимость верхушечного толчка зависит от многих факторов. Здесь играет роль возраст, положение тела, стояние диафрагмы, форма грудной клетки, податливость и толщина грудной стенки, состояние легочной ткани. У детей и молодежи до 20-летнего возраста он хорошо виден, то же самое касается взрослых людей со слабо развитой грудной мускулатурой.
У детей и молодежи до 20-летнего возраста он хорошо виден, то же самое касается взрослых людей со слабо развитой грудной мускулатурой.
Иногда можно видеть так называемый отрицательный верхушечный толчок – не выпячивание, а втяжение межреберья во время систолы сердца. Такое явление возникает при слипчивом перикардите.
Для определения верхушечного толчка кладут ладонь правой руки на грудь обследуемого основанием кисти к грудине, а пальцами к подмышечной области между 4 и 7 ребрами, причем первые фаланги должны располагаться приблизительно на уровне среднеподмышечной линии. Затем мякотью концевых фаланг трех согнутых пальцев, поставленных перпендикулярно к поверхности грудной клетки, уточняют место верхушечного толчка, продвигая их по межреберьям в сторону до того места, где пальцы при надавливании с умеренной силой начинают ощущать приподнимающие движения верхушки сердца. После этого кисть разворачивают вертикально и устанавливают локализацию верхушечного толчка.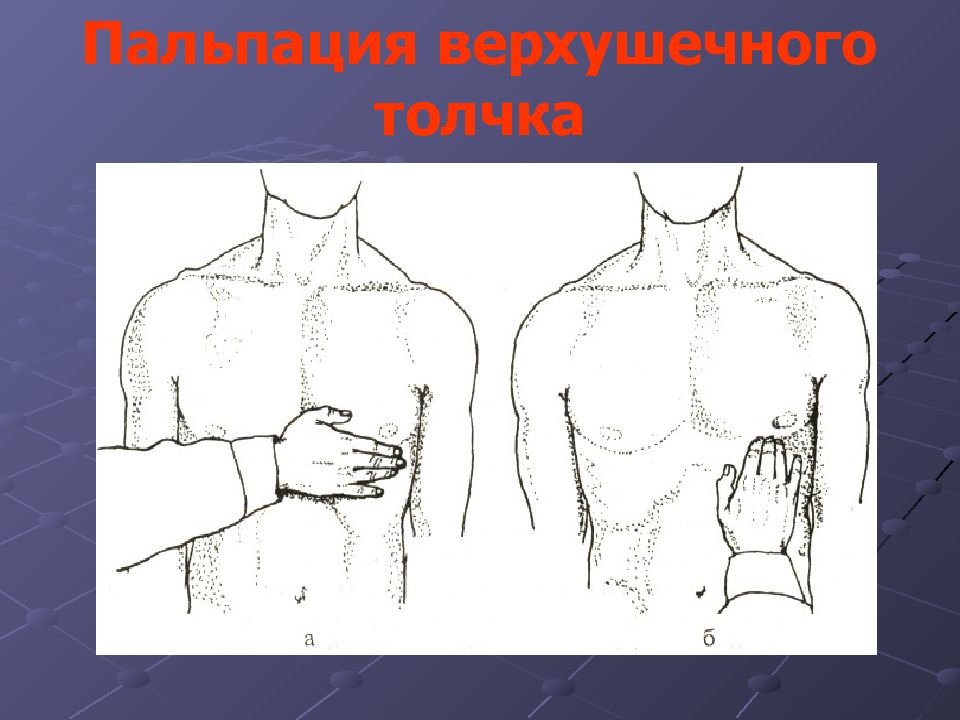
В норме верхушечный толчок расположен в пятом межреберье на 1 – 1,5 см кнутри от левой срединноключичной линии. В положении лежа на левом боку, верхушечный толчок смещается на 2 – 3 см по направлению к передней подмышечной линии, а в положении на правом боку он смещается медиально на 1,5 см к левой парастернальной линии. При смещении верхушечного толчка в положении на левом боку на 4 см и более, а в положении на правом боку до 2 см говорят о подвижном сердце.
При патологических состояниях можно обнаружить смещение верхушечного толчка. Наиболее важной причиной перемещения верхушечного толчка является увеличение камер сердца.
После того, как выявлена локализация верхушечного толчка определяют другие его свойства: ширину, высоту, силу и резистентность.
Под шириной верхушечного толчка понимается площадь производимого им сотрясения. В норме она имеет диаметр 1 – 2 см, если верхушечный толчок захватывает площадь более 2 см, он называется разлитым, если менее 1 см – ограниченный. В норме верхушечный толчок можно покрыть подушечкой пальца, ширина которого составляет у взрослого человека в среднем 1,5 см. Разлитой верхушечный толчок обычно обусловлен увеличением размеров левого желудочка. Это наблюдается при таких пороках сердца, как недостаточность аортального клапана, недостаточность митрального клапана, при гипертонической болезни. При очень больших дилатациях левого желудочка верхушечный толчок бывает в двух и даже в трех межреберьях ( пятое-седьмое). Высота верхушечного толчка – это амплитуда колебания грудной стенки в области верхушки сердца, которая хорошо видна только в боковой проекции и определяется амплитудой приподнятия пальпирующих пальцев. По высоте различают высокий и низкий верхушечный толчок. Это свойство изменяется, как правило, в одном направлении с его шириной. Кроме того, высота верхушечного толчка зависит от силы сердечных сокращений. Увеличение силы сердечных сокращений, а значит высокий верхушечный толчок наблюдается при физическом напряжении, при повышении температуры тела, во время приступа сердцебиения, при тиреотоксикозе, а также при тех причинах, которые приводят к увеличению площади верхушечного толчка.
В норме верхушечный толчок можно покрыть подушечкой пальца, ширина которого составляет у взрослого человека в среднем 1,5 см. Разлитой верхушечный толчок обычно обусловлен увеличением размеров левого желудочка. Это наблюдается при таких пороках сердца, как недостаточность аортального клапана, недостаточность митрального клапана, при гипертонической болезни. При очень больших дилатациях левого желудочка верхушечный толчок бывает в двух и даже в трех межреберьях ( пятое-седьмое). Высота верхушечного толчка – это амплитуда колебания грудной стенки в области верхушки сердца, которая хорошо видна только в боковой проекции и определяется амплитудой приподнятия пальпирующих пальцев. По высоте различают высокий и низкий верхушечный толчок. Это свойство изменяется, как правило, в одном направлении с его шириной. Кроме того, высота верхушечного толчка зависит от силы сердечных сокращений. Увеличение силы сердечных сокращений, а значит высокий верхушечный толчок наблюдается при физическом напряжении, при повышении температуры тела, во время приступа сердцебиения, при тиреотоксикозе, а также при тех причинах, которые приводят к увеличению площади верхушечного толчка.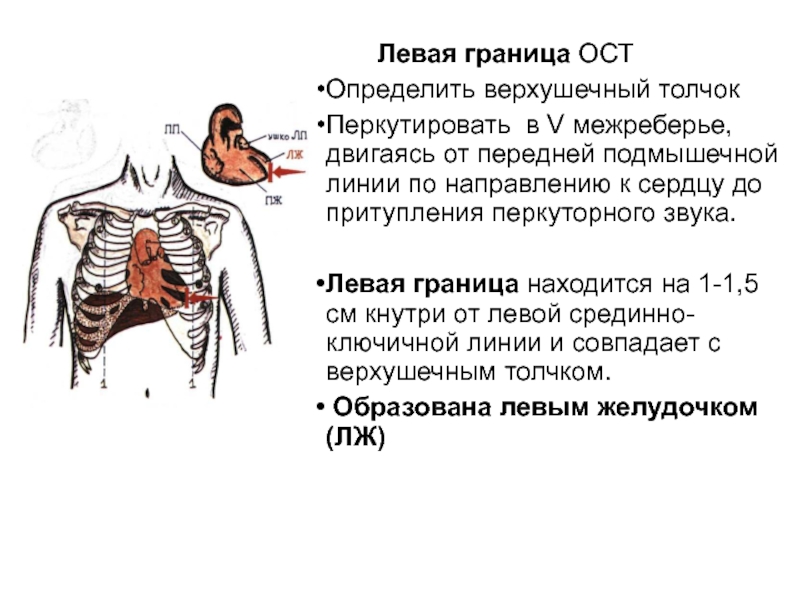 Низкий верхушечный толчок наблюдается в тех случаях, когда имеет место уменьшение его площади.
Низкий верхушечный толчок наблюдается в тех случаях, когда имеет место уменьшение его площади.
Сила верхушечного толчка измеряется тем давлением, которое оказывает верхушка сердца на пальпирующие пальцы. Как и первые два свойства, сила зависит от толщины грудной стенки и близости расположения верхушки сердца к пальпирующим пальцам, но главным образом – от силы сокращения левого желудочка. Различают сильный и слабый верхушечный толчок. Сильный верхушечный толчок наблюдается тогда, когда палец, приложенный кончиком перпендикулярно к месту толчка, отчетливо приподнимается даже при относительно сильном надавливании на грудную стенку. Сильный верхушечный толчок является важным признаком гиперфункции и гипертрофии левого желудочка.
Резистентность верхушечного толчка. Это свойство отражает плотность самой сердечной мышцы и вытекает из выше перечисленных свойств. Плотность мышцы левого желудочка значительно увеличивается при его гиперфункции и гипертрофии – тогда говорят о резистентном верхушечном толчке.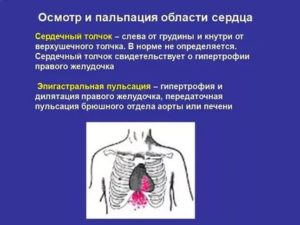 Таким образом, при гипертрофии и гиперфункции левого желудочка будет характерен разлитой, высокий, сильный, а значит резистентный (упругий) верхушечный толчок. Иногда может наблюдаться расширение площади верхушечного толчка, но нет ощущения силы и высота низкая, то говорят о снижении резистентности верхушечного толчка, т.е. плотность самой сердечной мышцы снижена. Такое состояние отражает миогенную дилатацию левого желудочка.
Таким образом, при гипертрофии и гиперфункции левого желудочка будет характерен разлитой, высокий, сильный, а значит резистентный (упругий) верхушечный толчок. Иногда может наблюдаться расширение площади верхушечного толчка, но нет ощущения силы и высота низкая, то говорят о снижении резистентности верхушечного толчка, т.е. плотность самой сердечной мышцы снижена. Такое состояние отражает миогенную дилатацию левого желудочка.
Узнать еще:
Тести по пропедевтиці внутрішньої медицини
“Исследование органов кровообращения” 1. Верхушечный толчок в норме расположен в: 1. 5 межреберьи по среднеключичной линии. 2. 5 межреберьи на 1—1,5 см внутрь от среднеключичной линии. 3. 5 межреберьи на 2–3 см внутрь от среднеключичной линии. 4. 5 межреберьи на 1–1,5 см кнаружи от среднеключичной линии. 5. 5 межреберьи на 0,5–2 см кнаружи от среднеключичной линии. 2. Верхушечный толчок смещается влево при: 1. Экссудативном перикардите. 2. Стенозе митрального отверстия. 3. Эмфиземе легких. 4. Левостороннем экссудативном плеврите. 5. Аортальных пороках сердца. 3. Патологическое смещение верхушечного толчка влево бывает при: 1. Гипертрофии левого желудочка. 2. Митральном стенозе. 3. Метеоризме. 4. Эмфиземе легких. 5. Пневмосклерозе. 4. Площадь нормального верхушечного толчка составляет: 1. 1-2 см2. 2. 3–4 см2. 3. 2,5–3.5 см2. 4. 2–4 см2. 5. 3,5–4,5 см2. 5. Разлитым (распространенным) называется такой верхушечный толчок, площадь которого составляет более: 1. 1 см2. 2. 2 см2. 3. 3 см2. 4. 4 см2. 5. 5 см2. 6. Разлитой верхушечный толчок возникает при: 1. Недостаточности митрального клапана. 2. Стенозе устья аорты. 3. Гипертрофии и дилатации левого желудочка. 4. Недостаточности клапанов аорты. 5. Гипертонической болезни. 7. При тонкой грудной клетке верхушечный толчок может исчезнуть при: 1. Пневмосклерозе. 2. Энтероптозе. 3. Метеоризме. 4. Усилении сокращений сердца. 5. Экссудативном перикардите. 8. Высокий верхушечный толчок свидетельствует о: 1. Гипертрофии левого желудочка.
3. Эмфиземе легких. 4. Левостороннем экссудативном плеврите. 5. Аортальных пороках сердца. 3. Патологическое смещение верхушечного толчка влево бывает при: 1. Гипертрофии левого желудочка. 2. Митральном стенозе. 3. Метеоризме. 4. Эмфиземе легких. 5. Пневмосклерозе. 4. Площадь нормального верхушечного толчка составляет: 1. 1-2 см2. 2. 3–4 см2. 3. 2,5–3.5 см2. 4. 2–4 см2. 5. 3,5–4,5 см2. 5. Разлитым (распространенным) называется такой верхушечный толчок, площадь которого составляет более: 1. 1 см2. 2. 2 см2. 3. 3 см2. 4. 4 см2. 5. 5 см2. 6. Разлитой верхушечный толчок возникает при: 1. Недостаточности митрального клапана. 2. Стенозе устья аорты. 3. Гипертрофии и дилатации левого желудочка. 4. Недостаточности клапанов аорты. 5. Гипертонической болезни. 7. При тонкой грудной клетке верхушечный толчок может исчезнуть при: 1. Пневмосклерозе. 2. Энтероптозе. 3. Метеоризме. 4. Усилении сокращений сердца. 5. Экссудативном перикардите. 8. Высокий верхушечный толчок свидетельствует о: 1. Гипертрофии левого желудочка. 2. Дилатации левого желудочка. 3. Стенозе митрального отверстия. 4. Недостаточности митрального клапана. 5. Стенозе устья аорты. 9. Низкий верхушечный толчок свидетельствует о: 1. Недостаточности митрального клапана. 2. Стенозе устья аорты. 3. Гипертрофии левого желудочка. 4. Недостаточности клапанов аорты. . 5. Дилатации левого желудочка при слабости его сократительной способности. 10. Резистентный верхушечный толчок свидетельствует о: 1. Недостаточности митрального клапана. 2. Недостаточности клапанов аорты. 3. Стенозе устья аорты. 4. Гипертрофии левого желудочка. 5. Дилатации полости левого желудочка. 11. Отрицательный верхушечный толчок наблюдается при: 1. Экссудативном перикардите. 2. Гипертрофии левого желудочка. 3. Дилатации левого желудочка. 4. Сращении обоих листков перикарда между собой и с грудной клеткой. 5. Гипертрофии правого желудочка. 12. Надчревная пульсация, усиливающаяся на вдохе, свидетельствует о: 1. Атеросклерозе аорты. 2. Гипертрофии левого желудочка. 3. Гипертрофии правого желудочка.
2. Дилатации левого желудочка. 3. Стенозе митрального отверстия. 4. Недостаточности митрального клапана. 5. Стенозе устья аорты. 9. Низкий верхушечный толчок свидетельствует о: 1. Недостаточности митрального клапана. 2. Стенозе устья аорты. 3. Гипертрофии левого желудочка. 4. Недостаточности клапанов аорты. . 5. Дилатации левого желудочка при слабости его сократительной способности. 10. Резистентный верхушечный толчок свидетельствует о: 1. Недостаточности митрального клапана. 2. Недостаточности клапанов аорты. 3. Стенозе устья аорты. 4. Гипертрофии левого желудочка. 5. Дилатации полости левого желудочка. 11. Отрицательный верхушечный толчок наблюдается при: 1. Экссудативном перикардите. 2. Гипертрофии левого желудочка. 3. Дилатации левого желудочка. 4. Сращении обоих листков перикарда между собой и с грудной клеткой. 5. Гипертрофии правого желудочка. 12. Надчревная пульсация, усиливающаяся на вдохе, свидетельствует о: 1. Атеросклерозе аорты. 2. Гипертрофии левого желудочка. 3. Гипертрофии правого желудочка. 4. Аневризме аорты. 5. Сосудистой опухоли печени (гемангиома). 13. Какой симптом может сопровождать наличие надчревной пульсации, обусловленной гипертрофией правого желудочка: 1. Ландольфи –(звуження зіниць у період систоли серця – недостатність аортальних клапанів). 2. Дмитренко. 3. Плеша. (Признак выраженной недостаточности трехстворчатого клапана (печеночно- яремный рефлекс): набухание яремных вен при надавливании на печень снизу вверх.) 4. Попова–Савельева. (послаблення пульсового наповнення променевої артерії – мітральний стеноз) 5. Мюллера. (Признак недостаточности аортальных клапанов: пульсация мягкого нёба, язычка, перемежающаяся покраснением миндалин, синхронна сердечному ритму. При надавливании на корень языка определяется его пульсация.) 14. Симптом Плеша свидетельствует о такой патологии сердца: 1. Относительной недостаточности митрального клапана. 2. Атеросклеротическом стенозе аорты. 3. Недостаточности клапанов аорты. 4. Стенозе устья аорты. 5. Недостаточности трикуспидального клапана.
4. Аневризме аорты. 5. Сосудистой опухоли печени (гемангиома). 13. Какой симптом может сопровождать наличие надчревной пульсации, обусловленной гипертрофией правого желудочка: 1. Ландольфи –(звуження зіниць у період систоли серця – недостатність аортальних клапанів). 2. Дмитренко. 3. Плеша. (Признак выраженной недостаточности трехстворчатого клапана (печеночно- яремный рефлекс): набухание яремных вен при надавливании на печень снизу вверх.) 4. Попова–Савельева. (послаблення пульсового наповнення променевої артерії – мітральний стеноз) 5. Мюллера. (Признак недостаточности аортальных клапанов: пульсация мягкого нёба, язычка, перемежающаяся покраснением миндалин, синхронна сердечному ритму. При надавливании на корень языка определяется его пульсация.) 14. Симптом Плеша свидетельствует о такой патологии сердца: 1. Относительной недостаточности митрального клапана. 2. Атеросклеротическом стенозе аорты. 3. Недостаточности клапанов аорты. 4. Стенозе устья аорты. 5. Недостаточности трикуспидального клапана. 3. Недостаточности клапанов аорты. 4. Стенозе устья аорты. 5. Симптоматических артериальных гипертензиях. 29. Медленный пульс наблюдается при: 1. Недостаточности митрального клапана. 2. Стенозе митрального отверстия. 3. Недостаточности клапанов аорты. 4. Стенозе устья аорты. 5. Артериальной гипертензии. 30. Полный пульс наблюдается при: 1. Недостаточности митрального клапана. 2. Стенозе митрального отверстия. 3. При артериальной гипотонии. 4. Стенозе устья аорты. 5. Недостаточности клапанов аорты. 31. Пульс слабого наполнения наблюдается при: 1. Гипертонической болезни. 2. Злоупотреблении кофе. 3. Симптоматических артериальных гипертензиях. 4. Артериальной гипотонии. 5. Недостаточности клапанов аорты. 32. Неравномерный пульс чаще всего встречается при: 1. Стенозе митрального отверстия. 2. Миокардите. 3. Мерцательной аритмии. 4. Экссудативном перикардите. 5. Аортальных пороках сердца. 33. По какому периоду Короткова следует судить о величине систолического артериального давления: 1. Первому.
3. Недостаточности клапанов аорты. 4. Стенозе устья аорты. 5. Симптоматических артериальных гипертензиях. 29. Медленный пульс наблюдается при: 1. Недостаточности митрального клапана. 2. Стенозе митрального отверстия. 3. Недостаточности клапанов аорты. 4. Стенозе устья аорты. 5. Артериальной гипертензии. 30. Полный пульс наблюдается при: 1. Недостаточности митрального клапана. 2. Стенозе митрального отверстия. 3. При артериальной гипотонии. 4. Стенозе устья аорты. 5. Недостаточности клапанов аорты. 31. Пульс слабого наполнения наблюдается при: 1. Гипертонической болезни. 2. Злоупотреблении кофе. 3. Симптоматических артериальных гипертензиях. 4. Артериальной гипотонии. 5. Недостаточности клапанов аорты. 32. Неравномерный пульс чаще всего встречается при: 1. Стенозе митрального отверстия. 2. Миокардите. 3. Мерцательной аритмии. 4. Экссудативном перикардите. 5. Аортальных пороках сердца. 33. По какому периоду Короткова следует судить о величине систолического артериального давления: 1. Первому. 2. Второму. 3. Третьему. 4. Четвертому. 5. Пятому. 34. По какому периоду Короткова следует судить о величине диастолического артериального давления: 1. Первому. 2. Второму. 3. Третьему. 4. Пятому. 5. Не используется для определения диастолического давления. 35. Каков в норме верхний предел артериального давления у здорового человека (по данным ВОЗ 1999 г.): 1. 120/80 мм рт. ст. 2. 130/90 мм рт. ст. 3. 145/95 мм рт. ст. 4. 155/100 мм рт. ст. 5. 139/89 мм рт. ст. 36. Положительный венный пульс на яремных венах наблюдается при: 1. Недостаточности митрального клапана. 2. Стенозе устья аорты. 3. Недостаточности клапанов аорты. 4. Стенозе митрального отверстия. 5. Недостаточности трикуспидального клапана. 37. Шум “волчка” наблюдается при: (шум волчка непрерывный жужжащий Ш., выслушиваемый над яремными венами при выраженной анемии и обусловленный пониженной вязкостью крови.) 1. Недостаточности трикуспидального клапана. 2. Анемии (гидремии). 3. Митральных пороках. 4. Аортальных пороках. 5. Тиреотоксикозе.
2. Второму. 3. Третьему. 4. Четвертому. 5. Пятому. 34. По какому периоду Короткова следует судить о величине диастолического артериального давления: 1. Первому. 2. Второму. 3. Третьему. 4. Пятому. 5. Не используется для определения диастолического давления. 35. Каков в норме верхний предел артериального давления у здорового человека (по данным ВОЗ 1999 г.): 1. 120/80 мм рт. ст. 2. 130/90 мм рт. ст. 3. 145/95 мм рт. ст. 4. 155/100 мм рт. ст. 5. 139/89 мм рт. ст. 36. Положительный венный пульс на яремных венах наблюдается при: 1. Недостаточности митрального клапана. 2. Стенозе устья аорты. 3. Недостаточности клапанов аорты. 4. Стенозе митрального отверстия. 5. Недостаточности трикуспидального клапана. 37. Шум “волчка” наблюдается при: (шум волчка непрерывный жужжащий Ш., выслушиваемый над яремными венами при выраженной анемии и обусловленный пониженной вязкостью крови.) 1. Недостаточности трикуспидального клапана. 2. Анемии (гидремии). 3. Митральных пороках. 4. Аортальных пороках. 5. Тиреотоксикозе. 38. Двойной тон Траубе возникает при:( Траубе двойной тон (L. Traube, 1818-1876, нем. терапевт; син. Траубе симптом) аускультативный феномен: удвоенный тон, выслушиваемый при сдавлении крупной артерии; признак недостаточности клапана аорты, обусловленный регургитацией крови в левый желудочек сердца в период диастолы.) 1. Недостаточности митрального клапана. 2. Стенозе митрального отверстия. 3. Недостаточности аортальных клапанов. . 4. Стенозе устья аорты. 5. Анемии (гидремии). 39. Двойной шум Виноградова—Дюрозье возникает при:( сочетание систолического и диастолического сосудистых шумов, выявляемых при надавливании головкой стетоскопа на область проекции сонной артерии; возникает при аортальной недостаточности вследствие поступательно-возвратного движения крови по крупным артериям.) 1. Недостаточности митрального клапана. 2. Стенозе митрального отверстия. 3. Анемии (гидремии). 4. Стенозе устья аорты. 5. Недостаточности клапанов аорты. 40. Величина поперечника сердца в норме составляет: 1.
38. Двойной тон Траубе возникает при:( Траубе двойной тон (L. Traube, 1818-1876, нем. терапевт; син. Траубе симптом) аускультативный феномен: удвоенный тон, выслушиваемый при сдавлении крупной артерии; признак недостаточности клапана аорты, обусловленный регургитацией крови в левый желудочек сердца в период диастолы.) 1. Недостаточности митрального клапана. 2. Стенозе митрального отверстия. 3. Недостаточности аортальных клапанов. . 4. Стенозе устья аорты. 5. Анемии (гидремии). 39. Двойной шум Виноградова—Дюрозье возникает при:( сочетание систолического и диастолического сосудистых шумов, выявляемых при надавливании головкой стетоскопа на область проекции сонной артерии; возникает при аортальной недостаточности вследствие поступательно-возвратного движения крови по крупным артериям.) 1. Недостаточности митрального клапана. 2. Стенозе митрального отверстия. 3. Анемии (гидремии). 4. Стенозе устья аорты. 5. Недостаточности клапанов аорты. 40. Величина поперечника сердца в норме составляет: 1. 8—9 см. 2. 4—6 см. 3. 12—15 см. 4. 11—13 см. 5. 13—16 см. 41. Ширина сосудистого пучка в норме составляет: 1. 4–6 см. 2. 6–8 см. 3. 7–9 см. 4. 9–12см. 5. 10–14 см. 42. Патологическое уменьшение площади абсолютной сердечной тупости наблю- дается при: 1. Сморщивании передних краев легких. 2. Экссудативном перикардите. 3. Эмфиземе легких. 4. При больших опухолях заднего средостения. 5. Аортальных пороках сердца. 43. Увеличение площади абсолютной сердечной тупости наблюдается при: 1. Левостороннем пневмотораксе. 2. Эмфиземе легких. 3. Пневмоперикардите. 4. Сморщивании передних краев левого легкого. 5. Приступе бронхиальной астмы. 44. Увеличение площади абсолютной сердечной тупости наблюдается при: 1. Левостороннем пневмотораксе. 2. Эмфиземе легких. 3. Приступе бронхиальной астмы. 4. Пневмоперикардите. 5. Воспалении передних краев левого легкого. 45. Патологическое увеличение площади абсолютной сердечной тупости наблюдается при: 1. Большой опухоли заднего средостения. 2. Эмфиземе легких. 3.
8—9 см. 2. 4—6 см. 3. 12—15 см. 4. 11—13 см. 5. 13—16 см. 41. Ширина сосудистого пучка в норме составляет: 1. 4–6 см. 2. 6–8 см. 3. 7–9 см. 4. 9–12см. 5. 10–14 см. 42. Патологическое уменьшение площади абсолютной сердечной тупости наблю- дается при: 1. Сморщивании передних краев легких. 2. Экссудативном перикардите. 3. Эмфиземе легких. 4. При больших опухолях заднего средостения. 5. Аортальных пороках сердца. 43. Увеличение площади абсолютной сердечной тупости наблюдается при: 1. Левостороннем пневмотораксе. 2. Эмфиземе легких. 3. Пневмоперикардите. 4. Сморщивании передних краев левого легкого. 5. Приступе бронхиальной астмы. 44. Увеличение площади абсолютной сердечной тупости наблюдается при: 1. Левостороннем пневмотораксе. 2. Эмфиземе легких. 3. Приступе бронхиальной астмы. 4. Пневмоперикардите. 5. Воспалении передних краев левого легкого. 45. Патологическое увеличение площади абсолютной сердечной тупости наблюдается при: 1. Большой опухоли заднего средостения. 2. Эмфиземе легких. 3. Левостороннем пневмотораксе. 4. Пневмоперикардите. 5. Приступе бронхиальной астмы. 46. Смещение левой границы относительной сердечной тупости влево наблюдается при: 1. Гипертрофии правого предсердия. 2. Гипертрофии левого предсердия. 3. Гипертрофии правого и левого предсердия. 4. Гипертрофии правого и левого желудочка. 5. Стенозе митрального отверстия. 47. Смещение левой границы относительной сердечной тупости влево может наблюдаться при: 1. Гипертрофии левого предсердия. 2. Гипертрофии левого желудочка. 3. Гипертрофии правого и левого предсердия. 4. Увеличении дуги аорты. 5. Стенозе митрального отверстия. 48. Расширение размеров поперечника сердца может наблюдаться при: 1. Гипертрофии правого предсердия. 2. Гипертрофии левого предсердия.???????????????????? 3. Гипертрофии левого желудочка.???????????????????? 4. Гипертензии малого круга кровообращения. 61. Усиление I тона на верхушке сердца встречается при: 1. Недостаточности митрального клапана. 2. Стенозе митрального отверстия. 3. Недостаточности клапанов аорты.
Левостороннем пневмотораксе. 4. Пневмоперикардите. 5. Приступе бронхиальной астмы. 46. Смещение левой границы относительной сердечной тупости влево наблюдается при: 1. Гипертрофии правого предсердия. 2. Гипертрофии левого предсердия. 3. Гипертрофии правого и левого предсердия. 4. Гипертрофии правого и левого желудочка. 5. Стенозе митрального отверстия. 47. Смещение левой границы относительной сердечной тупости влево может наблюдаться при: 1. Гипертрофии левого предсердия. 2. Гипертрофии левого желудочка. 3. Гипертрофии правого и левого предсердия. 4. Увеличении дуги аорты. 5. Стенозе митрального отверстия. 48. Расширение размеров поперечника сердца может наблюдаться при: 1. Гипертрофии правого предсердия. 2. Гипертрофии левого предсердия.???????????????????? 3. Гипертрофии левого желудочка.???????????????????? 4. Гипертензии малого круга кровообращения. 61. Усиление I тона на верхушке сердца встречается при: 1. Недостаточности митрального клапана. 2. Стенозе митрального отверстия. 3. Недостаточности клапанов аорты. 4. Стенозе устья аорты. 5. Недостаточности трикуспидального клапанов. 62. Усиление I тона на верхушке сердца встречается при: 1. Базедовой болезни. 2. Миокардите. 3. Миокардиодистрофии. 4. Миокардиосклерозе. 5. Инфаркте миокарда. 63. Усиление (акцент) II тона на аорте встречается при: 1. Недостаточности клапанов аорты. 2. Стенозе устья аорты. 3. Симптоматических артериальных гипертензиях. 4. Повышении давления в малом круге кровообращения. 5. Артериальных гипотониях. 64. В основе появления акцента II тона на аорте в основном лежит: 1. Повышение давления в большом круге кровообращения. 2. Повышение давления в малом круге кровообращения. 3. Повышение конечно-диастолического давления в левом желудочке. 4. Повышение конечно-диастолического давления в правом желудочке. 5. Повышение конечно-систолического давления в левом предсердии. 65. В основе появления акцента II тона на легочной артерии лежит: 1. Повышение конечно-диастолического давления в правом желудочке. 2. Эмфизема легких. 3. Недостаточность трикуспидальных клапанов.
4. Стенозе устья аорты. 5. Недостаточности трикуспидального клапанов. 62. Усиление I тона на верхушке сердца встречается при: 1. Базедовой болезни. 2. Миокардите. 3. Миокардиодистрофии. 4. Миокардиосклерозе. 5. Инфаркте миокарда. 63. Усиление (акцент) II тона на аорте встречается при: 1. Недостаточности клапанов аорты. 2. Стенозе устья аорты. 3. Симптоматических артериальных гипертензиях. 4. Повышении давления в малом круге кровообращения. 5. Артериальных гипотониях. 64. В основе появления акцента II тона на аорте в основном лежит: 1. Повышение давления в большом круге кровообращения. 2. Повышение давления в малом круге кровообращения. 3. Повышение конечно-диастолического давления в левом желудочке. 4. Повышение конечно-диастолического давления в правом желудочке. 5. Повышение конечно-систолического давления в левом предсердии. 65. В основе появления акцента II тона на легочной артерии лежит: 1. Повышение конечно-диастолического давления в правом желудочке. 2. Эмфизема легких. 3. Недостаточность трикуспидальных клапанов. 4. Пневмосклероз. 5. Повышение давления в малом круге кровообращения. 66. Акцент II тона на легочной артерии встречается при: 1. Стенозе устья аорты. 2. Стенозе митрального отверстия. 3. Недостаточности трикуспидальных клапанов. 4. Стенозе аортального клапана. 5. Остром катаральном бронхите. 67. “Хлопающий” I тон на верхушке сердца встречается при: 1. Недостаточности митрального клапана. 2. Стенозе устья аорты. 3. Недостаточности клапанов аорты. 4. Стенозе митрального отверстия. 5. Ппевмосклерозе. 68. “Хлопающий” тембр I тона при стенозе митрального отверстия в основном обусловлен: 1. Гипертрофией левого желудочка. 2. Растяжением хордиальных нитей. 3. Повышением давления в малом круге кровообращения. 4. Ускорением кровотока. 5. Склерозированием митрального клапана и ударом его створок о большое количество крови, находящееся в левом предсердии. 69. “Металлический” оттенок II тона на аорте (“клянгор”) встречается при: 1. Недостаточности аортального клапана. 2. Стенозе устья аорты ревматического происхождения.
4. Пневмосклероз. 5. Повышение давления в малом круге кровообращения. 66. Акцент II тона на легочной артерии встречается при: 1. Стенозе устья аорты. 2. Стенозе митрального отверстия. 3. Недостаточности трикуспидальных клапанов. 4. Стенозе аортального клапана. 5. Остром катаральном бронхите. 67. “Хлопающий” I тон на верхушке сердца встречается при: 1. Недостаточности митрального клапана. 2. Стенозе устья аорты. 3. Недостаточности клапанов аорты. 4. Стенозе митрального отверстия. 5. Ппевмосклерозе. 68. “Хлопающий” тембр I тона при стенозе митрального отверстия в основном обусловлен: 1. Гипертрофией левого желудочка. 2. Растяжением хордиальных нитей. 3. Повышением давления в малом круге кровообращения. 4. Ускорением кровотока. 5. Склерозированием митрального клапана и ударом его створок о большое количество крови, находящееся в левом предсердии. 69. “Металлический” оттенок II тона на аорте (“клянгор”) встречается при: 1. Недостаточности аортального клапана. 2. Стенозе устья аорты ревматического происхождения. 3. Склерозе клапанов аорты при ее атеросклеротическом поражении. 4. Гипертрофии левого желудочка. 5. Гипертонической болезни. 70. О расщеплении сердечных тонов следует говорить тогда, когда пауза между компонентами (или парами компонентов) составляет: 1. 0,05—0,06 с. 2. 0,03-0,04 с. 3. 0,035—0,050 с. 4. 0,02—0,03 с. 5. 0.015—0,02 с. 71. О раздвоении сердечных тонов следует говорить тогда, когда пауза между компонентами (или парами компонентов) составляет: 1. 0,05—0,06 с. 2. 0,03—0,04 с. 3. 0,035—0,05 с. 4. 0,02—0,03 с. 5. 0,015—0,02 с. 72. Расщепление (раздвоение) внутри одной пары компонентов I тона встречается при: 1. Полной поперечной блокаде сердца. 2. Атриовентрикулярной блокаде II степени. 3. Гипертонической болезни. 4. Остром бронхите. 5. Гипертрофии одного из желудочков сердца. 73. В основе расщепления (раздвоения) I тона сердца внутри одной пары компонентов лежит: 1. Поперечный асинхронизм деятельности сердца (за счет асинхронной деятельности односторонних предсердий и желудочка).
3. Склерозе клапанов аорты при ее атеросклеротическом поражении. 4. Гипертрофии левого желудочка. 5. Гипертонической болезни. 70. О расщеплении сердечных тонов следует говорить тогда, когда пауза между компонентами (или парами компонентов) составляет: 1. 0,05—0,06 с. 2. 0,03-0,04 с. 3. 0,035—0,050 с. 4. 0,02—0,03 с. 5. 0.015—0,02 с. 71. О раздвоении сердечных тонов следует говорить тогда, когда пауза между компонентами (или парами компонентов) составляет: 1. 0,05—0,06 с. 2. 0,03—0,04 с. 3. 0,035—0,05 с. 4. 0,02—0,03 с. 5. 0,015—0,02 с. 72. Расщепление (раздвоение) внутри одной пары компонентов I тона встречается при: 1. Полной поперечной блокаде сердца. 2. Атриовентрикулярной блокаде II степени. 3. Гипертонической болезни. 4. Остром бронхите. 5. Гипертрофии одного из желудочков сердца. 73. В основе расщепления (раздвоения) I тона сердца внутри одной пары компонентов лежит: 1. Поперечный асинхронизм деятельности сердца (за счет асинхронной деятельности односторонних предсердий и желудочка). 2. Асинхронность деятельности одноименных левых и правых отделов сердца (продольный асинхронизм). 3. Гипертрофия одного из предсердий или желудочков. 4. Повышение давления в большом или малом круге кровообращения. 5. Полная атриовентрикулярная блокада. 74. Физиологическое расщепление (раздвоение) тонов сердца отличается от патологического: 1. Своей стабильностью. 2. Отсутствием связи с фазой дыхания. 3. Тем, что чаще встречается у лиц пожилого и старческого возраста. 4. Тем, что чаще встречается у детей, лиц молодого возраста. 5. Тем, что не связано с мышечным напряжением и изменением положения тела. 75. Расщепление (раздвоение) II тона сердца происходит при: 1. Атриовентрикулярной блокаде I степени. 2. Атриовентрикулярной блокаде II степени. 3. Полной атриовентрикулярной блокаде. 4. Блокаде одной из ножек пучка Гиса. 5. Гипертензии большого круга кровообращения. 76. Расщепление (раздвоение) II тона сердца происходит при: 1. Экстрасистолической аритмии. 2. Дыхательной аритмии. 3. Гипертензии малого круга кровообращения.
2. Асинхронность деятельности одноименных левых и правых отделов сердца (продольный асинхронизм). 3. Гипертрофия одного из предсердий или желудочков. 4. Повышение давления в большом или малом круге кровообращения. 5. Полная атриовентрикулярная блокада. 74. Физиологическое расщепление (раздвоение) тонов сердца отличается от патологического: 1. Своей стабильностью. 2. Отсутствием связи с фазой дыхания. 3. Тем, что чаще встречается у лиц пожилого и старческого возраста. 4. Тем, что чаще встречается у детей, лиц молодого возраста. 5. Тем, что не связано с мышечным напряжением и изменением положения тела. 75. Расщепление (раздвоение) II тона сердца происходит при: 1. Атриовентрикулярной блокаде I степени. 2. Атриовентрикулярной блокаде II степени. 3. Полной атриовентрикулярной блокаде. 4. Блокаде одной из ножек пучка Гиса. 5. Гипертензии большого круга кровообращения. 76. Расщепление (раздвоение) II тона сердца происходит при: 1. Экстрасистолической аритмии. 2. Дыхательной аритмии. 3. Гипертензии малого круга кровообращения. 4. Полной атриовентрикулярной блокаде. 5. Анемиях. 77. Расщепление (раздвоение) II тона сердца может встречаться при: 1. Остром диффузном бронхите. 2. Дыхательной аритмии. 3. Гипертрофии левого желудочка, 4. Гипертрофии правого желудочка. 5. Гипертонической болезни. 78. Расщепление (раздвоение) II тона сердца может встречаться при: 1. Полной атриовентрикулярной блокаде. 2. Блокаде правой ножки пучка Гиса. 3. Остром бронхите. 4. Эмфиземе легких. 5. Сухом плеврите. 79. Тон открытия митрального клапана выслушивается при: 1. Недостаточности митрального клапана. 2. Стенозе митрального отверстия. 3. Митрализации аортальных пороков. 4. Перфорации митрального клапана при септическом эндокардите. 5. Отложении солей кальция на створках митрального клапана. 80. Щелчок открытия митрального клапана возникает через … секунд после II тона: 1. 0,05—0,06 с. 2. 0,07—0,20 с. 3. 0,05—0,11 с. 4. 0,10—0,18 с. 5. 0,12—0,18 с. 81. При одной и той же частоте сердечных сокращений расстояние от II тона до щелчка открытия митрального клапана будет зависеть от: 1.
4. Полной атриовентрикулярной блокаде. 5. Анемиях. 77. Расщепление (раздвоение) II тона сердца может встречаться при: 1. Остром диффузном бронхите. 2. Дыхательной аритмии. 3. Гипертрофии левого желудочка, 4. Гипертрофии правого желудочка. 5. Гипертонической болезни. 78. Расщепление (раздвоение) II тона сердца может встречаться при: 1. Полной атриовентрикулярной блокаде. 2. Блокаде правой ножки пучка Гиса. 3. Остром бронхите. 4. Эмфиземе легких. 5. Сухом плеврите. 79. Тон открытия митрального клапана выслушивается при: 1. Недостаточности митрального клапана. 2. Стенозе митрального отверстия. 3. Митрализации аортальных пороков. 4. Перфорации митрального клапана при септическом эндокардите. 5. Отложении солей кальция на створках митрального клапана. 80. Щелчок открытия митрального клапана возникает через … секунд после II тона: 1. 0,05—0,06 с. 2. 0,07—0,20 с. 3. 0,05—0,11 с. 4. 0,10—0,18 с. 5. 0,12—0,18 с. 81. При одной и той же частоте сердечных сокращений расстояние от II тона до щелчка открытия митрального клапана будет зависеть от: 1. Состояния тонуса миокарда левого желудочка. 2. Состояние проводящей системы желудочков. органических шумов: 1. Так как связаны с градиентными взаимоотношениями между двумя отделами сердца по обе стороны от суженного отверстия. 2. В связи с большей скоростью кровотока и лучшим проведением звука через сократившийся миокард. 3. Так как при систоле мышца сердца становится менее упругой и лучше проводит звук. 4. Так как при систоле митральный клапан приближается к передней трудной стенке. 5. Так как при диастоле наблюдается расслабление миокарда. 95. При каком из указанных пороков встречается органический систолический шум: 1. Стенозе митрального отверстия. 2. Стенозе устья аорты. 3. Недостаточности клапанов аорты. 4. Недостаточности клапанов легочной артерии (при гипертензии малого круга кровообращения). 5. Относительной недостаточности трикуспидального клапана. 96. При каком пороке сердца бывает органический диастолический шум: 1. Стенозе митрального отверстия. 2. Стенозе устья аорты. 3. Стенозе устья легочной артерии.
Состояния тонуса миокарда левого желудочка. 2. Состояние проводящей системы желудочков. органических шумов: 1. Так как связаны с градиентными взаимоотношениями между двумя отделами сердца по обе стороны от суженного отверстия. 2. В связи с большей скоростью кровотока и лучшим проведением звука через сократившийся миокард. 3. Так как при систоле мышца сердца становится менее упругой и лучше проводит звук. 4. Так как при систоле митральный клапан приближается к передней трудной стенке. 5. Так как при диастоле наблюдается расслабление миокарда. 95. При каком из указанных пороков встречается органический систолический шум: 1. Стенозе митрального отверстия. 2. Стенозе устья аорты. 3. Недостаточности клапанов аорты. 4. Недостаточности клапанов легочной артерии (при гипертензии малого круга кровообращения). 5. Относительной недостаточности трикуспидального клапана. 96. При каком пороке сердца бывает органический диастолический шум: 1. Стенозе митрального отверстия. 2. Стенозе устья аорты. 3. Стенозе устья легочной артерии. 4. Недостаточности митрального клапана. 5. Недостаточности трикуспидального клапана. 97. Местом наилучшего выслушивания систолического органического шума при стенозе устья аорты является: 1. Верхушка сердца. 2. Зона Боткина–Эрба. 3. Второе межреберье справа у края грудины. 4. Второе межреберье слева у края грудины. 5. Посередине грудины на уровне прикрепления к ней реберных хрящей третьих ребер. 98. Местом наилучшего выслушивания органического диастолического шума при недостаточности клапанов аорты является: 1. Верхушка сердца. 2. Зона Боткина–Эрба. 3. Основание мечевидного отростка. 4. Второе межреберье слева у края грудины. 5. Посередине грудины на уровне прикрепления к ней реберных хрящей третьих ребер. 99. Анемические (гидремические) функциональные шумы чаще бывают: 1. Систолическими. 2. Диастолическими. 3. Протодиастолическими. 4. Пресистолическими. 5. Систоло-диастолическими. 100. Анемические (гидремические) шумы выслушиваются лучше всего: 1. Над легочной артерией. 2. В точке Боткина.
4. Недостаточности митрального клапана. 5. Недостаточности трикуспидального клапана. 97. Местом наилучшего выслушивания систолического органического шума при стенозе устья аорты является: 1. Верхушка сердца. 2. Зона Боткина–Эрба. 3. Второе межреберье справа у края грудины. 4. Второе межреберье слева у края грудины. 5. Посередине грудины на уровне прикрепления к ней реберных хрящей третьих ребер. 98. Местом наилучшего выслушивания органического диастолического шума при недостаточности клапанов аорты является: 1. Верхушка сердца. 2. Зона Боткина–Эрба. 3. Основание мечевидного отростка. 4. Второе межреберье слева у края грудины. 5. Посередине грудины на уровне прикрепления к ней реберных хрящей третьих ребер. 99. Анемические (гидремические) функциональные шумы чаще бывают: 1. Систолическими. 2. Диастолическими. 3. Протодиастолическими. 4. Пресистолическими. 5. Систоло-диастолическими. 100. Анемические (гидремические) шумы выслушиваются лучше всего: 1. Над легочной артерией. 2. В точке Боткина. 3. Над всеми клапанными отверстиями. 4. На верхушке сердца. 5. Над аортой. 101. Гемодинамические функциональные шумы могут выслушиваться при: 1. Базедовой болезни. 2. Стенозе митрального отверстия. 3. Миокардите. 4. Миокардиосклерозе. 5. Гипертонической болезни. 102. Функциональный систолический шум отличается от органического тем, что: 1. На него не влияют фазы дыхания. 2. Он более грубый, громкий, продолжительный. 3. Не меняется при физическом напряжении. 4. Не имеет зон проведения (“где возникает, там и умирает”). 5. Часто сопровождается ощущением систолического “кошачьего мурлыканья”. 103. Шум трения перикарда обычно выслушивается лучше в: 1. На верхушке сердца. 2. В точке Боткина. 3. Над зоной абсолютной тупости сердца. 4. На основании сердца. 5. У основания мечевидного отростка. 104. Шум трения перикарда возникает при: 1. Уремии (“похоронный звон брайтиков”). 2. Гидроперикарде. 3. Бычьем сердце (кардиомегалии). 4. При стенокардии. 5. При сращении листков перикарда с плевральными листками.
3. Над всеми клапанными отверстиями. 4. На верхушке сердца. 5. Над аортой. 101. Гемодинамические функциональные шумы могут выслушиваться при: 1. Базедовой болезни. 2. Стенозе митрального отверстия. 3. Миокардите. 4. Миокардиосклерозе. 5. Гипертонической болезни. 102. Функциональный систолический шум отличается от органического тем, что: 1. На него не влияют фазы дыхания. 2. Он более грубый, громкий, продолжительный. 3. Не меняется при физическом напряжении. 4. Не имеет зон проведения (“где возникает, там и умирает”). 5. Часто сопровождается ощущением систолического “кошачьего мурлыканья”. 103. Шум трения перикарда обычно выслушивается лучше в: 1. На верхушке сердца. 2. В точке Боткина. 3. Над зоной абсолютной тупости сердца. 4. На основании сердца. 5. У основания мечевидного отростка. 104. Шум трения перикарда возникает при: 1. Уремии (“похоронный звон брайтиков”). 2. Гидроперикарде. 3. Бычьем сердце (кардиомегалии). 4. При стенокардии. 5. При сращении листков перикарда с плевральными листками. 105. Шум трения перикарда отличается от систоло-диастолического органического шума тем, что он: 1. Более нежный, чем органические шумы. 2. Слышен как бы издалека. 3. Слышен более близко к уху. 4. Всегда совпадает с систолой. 5. Хорошо проводится на другие аускультативные точки. 106. Шум трения перикарда отличается от систоло-диастолического органического шума тем, что он: 1. Усиливается при надавливании на грудную клетку стетоскопом. 2. Ослабевает при наклоне туловища вперед. 3. Выслушивается только над зонами проекции и местами наилучшего выслушивания сердечных клапанов. 4. Полностью совпадает с определенными фазами сердечной деятельности. 5. Никогда не дает осязательных ощущений. 107. Шум трения перикарда отличается от органических систоло-диастолических шумов тем, что он: 1. Никогда не дает пальпаторных ощущений. 2. Усиливается при наклоне туловища вперед. 3. Обязательно совпадает с систолой и диастолой. 4. Хорошо проводится на различные аускультативные точки, сонные артерии. 5. Тихий, слышен как бы издалека.
105. Шум трения перикарда отличается от систоло-диастолического органического шума тем, что он: 1. Более нежный, чем органические шумы. 2. Слышен как бы издалека. 3. Слышен более близко к уху. 4. Всегда совпадает с систолой. 5. Хорошо проводится на другие аускультативные точки. 106. Шум трения перикарда отличается от систоло-диастолического органического шума тем, что он: 1. Усиливается при надавливании на грудную клетку стетоскопом. 2. Ослабевает при наклоне туловища вперед. 3. Выслушивается только над зонами проекции и местами наилучшего выслушивания сердечных клапанов. 4. Полностью совпадает с определенными фазами сердечной деятельности. 5. Никогда не дает осязательных ощущений. 107. Шум трения перикарда отличается от органических систоло-диастолических шумов тем, что он: 1. Никогда не дает пальпаторных ощущений. 2. Усиливается при наклоне туловища вперед. 3. Обязательно совпадает с систолой и диастолой. 4. Хорошо проводится на различные аускультативные точки, сонные артерии. 5. Тихий, слышен как бы издалека. 108. Какой органический шум дает ощущение “кошачьего мурлыканья” на верхушке сердца: 1. Систолический шум недостаточности митрального клапана. 2. Диастолический шум стеноза митрального отверстия. 3. Систолический шум стеноза устья аорты. 4. Диастолический шум недостаточности клапанов аорты. 5. Систолический шум недостаточности трикуспидального клапана. 109. Какой органический шум дает ощущение “кошачьего мурлыканья” во II межреберьи справа у края грудины: 1. Систолический шум недостаточности митрального клапана. 2. Диастолический шум стеноза митрального отверстия. 3. Систолический шум стеноза устья аорты. 4. Диастолический шум недостаточности клапанов аорты. 5. Систолический шум недостаточности трехстворчатого клапана. . 110. ‘Какой сердечный шум дает пальпаторные ощущения над зоной абсолютной тупости сердца, усиливающиеся при наклоне туловища вперед: 1. Систолический шум недостаточности митрального клапана. 2. Диастолический шум стеноза митрального отверстия. 3. Систолический шум стеноза устья аорты. 4. Диастолический шум недостаточности клапанов аорты. 5. Систоло-диастолический шум трения перикарда. 111. I стандартное отведение в основном отражает потенциалы: 1. Правого предсердия. 2. Правого желудочка. 3. Межжелудочковой перегородки. 4. Передней стенки левого желудочка. 5. Задней стенки левого желудочка. 112. Третье стандартное отведение в основном отражает потенциалы: 1. Правого предсердия. 2. Правого желудочка. 3. Межжелудочковой перегородки. 4. Передней стенки левого желудочка. 5. Задней стенки левого желудочка. 113. Отведение aVL в основном отражает потенциалы: 1. Передней стенки левого желудочка. 2. Передне-боковой стенки левого желудочка. 3. Задней стенки левого желудочка. 2. 0,03—0,06 с. 3. 0,06—0,10 с. 4. 0,11—0,14 с. 5. 0,12—0,18 с. 129. Длительность нормального зубца Q: 1. До 0,01 с. 2. До 0,02 с. 3. До 0,03 с. 4. До 0,04 с. 5. До 0,05 с. 130. Амплитуда (глубина) нормального зубца Q: 1. 1–2 мм. 2. До 5 мм. 3. Не больше амплитуды зубца R в том же цикле. 4. Не больше 50 % амплитуды зубца R в том же цикле. 5. Не больше 30 % амплитуды зубца R в том же цикле. 131. Сегмент SТ отражает: 1. Деполяризацию межжелудочковой перегородки. 2. Деполяризацию правого желудочка. 3. Деполяризацию левого желудочка. 4. Полную деполяризацию обоих желудочков. 5. Полную реполяризацию обоих желудочков. 132. Амплитуда нормального зубца Т: 1. 1—2 мм. 2. 5—10 мм. 3. 3—8 мм. 4. Не более 50 % амплитуды зубца R в том же цикле. 5. Не более 25—30 % амплитуды зубца R в том же цикле. 133. Продолжительность нормального зубца Т при ЧСС 70—80 в 1 минуту: 1. 0,04—0,08 с. 2. 0,09—0,12 с. 3. 0,12—0,18 с. 4. 0,10—0,25 с. 5. 0,20—0,35 с. 134. В каком отведении зубец Т в норме всегда отрицательный: 1. I стандартном. 2. II стандартном. 3. III стандартном. 4. аVR. 5. аVF. 135. Что означает “Зубец Р синусового происхождения”: 1. Не перед каждым комплексом QRS есть зубец Р. 2. Перед каждым комплексом есть зубец Р, негативный во II стандартном отведении. 3. Зубец Р перед каждым комплексом QRS, одинаковый по форме, продолжительности, положительный во II стандартном отведении. 4. Зубец Р перед каждым комплексом ОКЗ, неодинаков в каждом цикле по амплитуде и полярности. 136. Что такое “нормальный синусовый ритм”: 1. Ритм, при котором зубец Р перед каждым комплексом QRS, негативный в отведении аVR, ЧСС=70—100 ударов в 1 мин. 2. Ритм, при котором зубец Р перед каждым комплексом QRS, длительность R —R колеблется в пределах 0,15—0,45 с. 3. Зубец Р перед каждым комплексом QRS, положительный во II стандартном отведении, колебания R—R 0,10—0,15 с; ЧСС 60—90 в 1 мин. 4. Зубец Р перед каждым комплексом QRS, неодинаков в разных циклах по амплитуде, форме, полярности, ЧСС 60—100 в 1 мин. 5. Ритм, при котором перед каждым комплексом ОК5 есть зубец Р, по- ложительный в отведении аVR, Р—Q колеблется от 0,25 до 0,35 с. 137. Нормальная электрическая ось сердца (угол альфа): 1. От —30 до —60°. 2. От 0 до —30°. 3. От 0 до +30°. 4. От +30 до +70°. 5. От +70 до +90°. 138. Угол альфа при горизонтальном положении электрической оси сердца: 1. От –30 до –60°. 2. От 0 до –30°. 3. От 0 до +30°. 4. От +30 до +60°. 5. От +70 до +90°. 139. Угол альфа при вертикальном положении электрической оси сердца: 1. От –30 до -60°. 2. От 0 до –30°. 3. От 0 до +30°. 4. От +30 до +70°. 5. От +70 до +90°. 140. Угол альфа при умеренном отклонении электрической оси сердца: 1. От —30 до —60°. 2. От 0 до —30°. 3. От 0 до +30°. 4. От +30 до +70°. 5. От +70 до +90°. 141. Угол альфа при резком отклонении электрической оси сердца влево: 1. От –30 до –60°. 2. От 0 до –30°. 3. От 0 до +30°. 4. От +30 до +70°. 5. От +70 до +90°. 142. Угол альфа при резком отклонении электрической оси сердца вправо: 1. От +30 до +70°. 2. От +70 до +90°. 3. От +90 до +120°. 4. От —30 до —60°. 5. От 0 до —30°. 143. Основной признак гипертрофии правого предсердия: 1. РIII< РI<РII. 2. РI>РII>РРII>РII>РРIII. 3. Р–mitrale. 4. Р–pulmonale. 5. Расширенный, двугорбый зубец Р. 144. Основной признак гипертрофии правого предсердия: 1. РIII>РII>РРII>РII>РРI. 2. РI>РII>РРII>РII>РРIII. 3. РII>РII>РРI>РII>РРIII. 4. Р –mitrale. 5. Расширенный, двугорбый зубец Р. 145. ЭКГ-признаки гипертрофии левого предсердия: 1. РIII >РII>Р РII >РII>Р РI. 2. РIII >РII>Р РI >РII>Р РII. 3. РI >РII>Р РII >РII>Р РIII. 4. РII >РII>Р РI >РII>Р РIII. 5. Р — pulmonale. 146. ЭКГ—признаки гипертрофии левого предсердия: 1. РIII >РII>Р РII >РII>Р РI. 2. РIII >РII>Р РI >РII>Р РII. 3. РII < РIII < РI. 4. Р –mitrale. 5. Р–pulmonale. 147. Основные ЭКГ-критерии гипертрофии левого желудочка: 1. RV6 >РII>Р RV5 >РII>Р RV4. 2. RV1 >РII>Р RV2 >РII>Р RV3. 3. RV4 >РII>Р RV5 >РII>Р RV6. 4. RII < RI < RIII. 5. RIII >РII>Р RII >РII>Р RI. 148. Основные ЭКГ-признаки гипертрофии левого желудочка: 1. Глубокий зубец S в левых грудных отведениях. 2. Глубокий зубец S в правых грудных отведениях. 3. RV6 < RV5 < RV4 4. RIII >РII>Р RII >РII>Р RI. 5. RV4 >РII>Р RV3 >РII>Р RV6 149. Основные ЭКГ-признаки гипертрофии правого желудочка: 1. Высокий RV5-6 2. Глубокий SV1-2
108. Какой органический шум дает ощущение “кошачьего мурлыканья” на верхушке сердца: 1. Систолический шум недостаточности митрального клапана. 2. Диастолический шум стеноза митрального отверстия. 3. Систолический шум стеноза устья аорты. 4. Диастолический шум недостаточности клапанов аорты. 5. Систолический шум недостаточности трикуспидального клапана. 109. Какой органический шум дает ощущение “кошачьего мурлыканья” во II межреберьи справа у края грудины: 1. Систолический шум недостаточности митрального клапана. 2. Диастолический шум стеноза митрального отверстия. 3. Систолический шум стеноза устья аорты. 4. Диастолический шум недостаточности клапанов аорты. 5. Систолический шум недостаточности трехстворчатого клапана. . 110. ‘Какой сердечный шум дает пальпаторные ощущения над зоной абсолютной тупости сердца, усиливающиеся при наклоне туловища вперед: 1. Систолический шум недостаточности митрального клапана. 2. Диастолический шум стеноза митрального отверстия. 3. Систолический шум стеноза устья аорты. 4. Диастолический шум недостаточности клапанов аорты. 5. Систоло-диастолический шум трения перикарда. 111. I стандартное отведение в основном отражает потенциалы: 1. Правого предсердия. 2. Правого желудочка. 3. Межжелудочковой перегородки. 4. Передней стенки левого желудочка. 5. Задней стенки левого желудочка. 112. Третье стандартное отведение в основном отражает потенциалы: 1. Правого предсердия. 2. Правого желудочка. 3. Межжелудочковой перегородки. 4. Передней стенки левого желудочка. 5. Задней стенки левого желудочка. 113. Отведение aVL в основном отражает потенциалы: 1. Передней стенки левого желудочка. 2. Передне-боковой стенки левого желудочка. 3. Задней стенки левого желудочка. 2. 0,03—0,06 с. 3. 0,06—0,10 с. 4. 0,11—0,14 с. 5. 0,12—0,18 с. 129. Длительность нормального зубца Q: 1. До 0,01 с. 2. До 0,02 с. 3. До 0,03 с. 4. До 0,04 с. 5. До 0,05 с. 130. Амплитуда (глубина) нормального зубца Q: 1. 1–2 мм. 2. До 5 мм. 3. Не больше амплитуды зубца R в том же цикле. 4. Не больше 50 % амплитуды зубца R в том же цикле. 5. Не больше 30 % амплитуды зубца R в том же цикле. 131. Сегмент SТ отражает: 1. Деполяризацию межжелудочковой перегородки. 2. Деполяризацию правого желудочка. 3. Деполяризацию левого желудочка. 4. Полную деполяризацию обоих желудочков. 5. Полную реполяризацию обоих желудочков. 132. Амплитуда нормального зубца Т: 1. 1—2 мм. 2. 5—10 мм. 3. 3—8 мм. 4. Не более 50 % амплитуды зубца R в том же цикле. 5. Не более 25—30 % амплитуды зубца R в том же цикле. 133. Продолжительность нормального зубца Т при ЧСС 70—80 в 1 минуту: 1. 0,04—0,08 с. 2. 0,09—0,12 с. 3. 0,12—0,18 с. 4. 0,10—0,25 с. 5. 0,20—0,35 с. 134. В каком отведении зубец Т в норме всегда отрицательный: 1. I стандартном. 2. II стандартном. 3. III стандартном. 4. аVR. 5. аVF. 135. Что означает “Зубец Р синусового происхождения”: 1. Не перед каждым комплексом QRS есть зубец Р. 2. Перед каждым комплексом есть зубец Р, негативный во II стандартном отведении. 3. Зубец Р перед каждым комплексом QRS, одинаковый по форме, продолжительности, положительный во II стандартном отведении. 4. Зубец Р перед каждым комплексом ОКЗ, неодинаков в каждом цикле по амплитуде и полярности. 136. Что такое “нормальный синусовый ритм”: 1. Ритм, при котором зубец Р перед каждым комплексом QRS, негативный в отведении аVR, ЧСС=70—100 ударов в 1 мин. 2. Ритм, при котором зубец Р перед каждым комплексом QRS, длительность R —R колеблется в пределах 0,15—0,45 с. 3. Зубец Р перед каждым комплексом QRS, положительный во II стандартном отведении, колебания R—R 0,10—0,15 с; ЧСС 60—90 в 1 мин. 4. Зубец Р перед каждым комплексом QRS, неодинаков в разных циклах по амплитуде, форме, полярности, ЧСС 60—100 в 1 мин. 5. Ритм, при котором перед каждым комплексом ОК5 есть зубец Р, по- ложительный в отведении аVR, Р—Q колеблется от 0,25 до 0,35 с. 137. Нормальная электрическая ось сердца (угол альфа): 1. От —30 до —60°. 2. От 0 до —30°. 3. От 0 до +30°. 4. От +30 до +70°. 5. От +70 до +90°. 138. Угол альфа при горизонтальном положении электрической оси сердца: 1. От –30 до –60°. 2. От 0 до –30°. 3. От 0 до +30°. 4. От +30 до +60°. 5. От +70 до +90°. 139. Угол альфа при вертикальном положении электрической оси сердца: 1. От –30 до -60°. 2. От 0 до –30°. 3. От 0 до +30°. 4. От +30 до +70°. 5. От +70 до +90°. 140. Угол альфа при умеренном отклонении электрической оси сердца: 1. От —30 до —60°. 2. От 0 до —30°. 3. От 0 до +30°. 4. От +30 до +70°. 5. От +70 до +90°. 141. Угол альфа при резком отклонении электрической оси сердца влево: 1. От –30 до –60°. 2. От 0 до –30°. 3. От 0 до +30°. 4. От +30 до +70°. 5. От +70 до +90°. 142. Угол альфа при резком отклонении электрической оси сердца вправо: 1. От +30 до +70°. 2. От +70 до +90°. 3. От +90 до +120°. 4. От —30 до —60°. 5. От 0 до —30°. 143. Основной признак гипертрофии правого предсердия: 1. РIII< РI<РII. 2. РI>РII>РРII>РII>РРIII. 3. Р–mitrale. 4. Р–pulmonale. 5. Расширенный, двугорбый зубец Р. 144. Основной признак гипертрофии правого предсердия: 1. РIII>РII>РРII>РII>РРI. 2. РI>РII>РРII>РII>РРIII. 3. РII>РII>РРI>РII>РРIII. 4. Р –mitrale. 5. Расширенный, двугорбый зубец Р. 145. ЭКГ-признаки гипертрофии левого предсердия: 1. РIII >РII>Р РII >РII>Р РI. 2. РIII >РII>Р РI >РII>Р РII. 3. РI >РII>Р РII >РII>Р РIII. 4. РII >РII>Р РI >РII>Р РIII. 5. Р — pulmonale. 146. ЭКГ—признаки гипертрофии левого предсердия: 1. РIII >РII>Р РII >РII>Р РI. 2. РIII >РII>Р РI >РII>Р РII. 3. РII < РIII < РI. 4. Р –mitrale. 5. Р–pulmonale. 147. Основные ЭКГ-критерии гипертрофии левого желудочка: 1. RV6 >РII>Р RV5 >РII>Р RV4. 2. RV1 >РII>Р RV2 >РII>Р RV3. 3. RV4 >РII>Р RV5 >РII>Р RV6. 4. RII < RI < RIII. 5. RIII >РII>Р RII >РII>Р RI. 148. Основные ЭКГ-признаки гипертрофии левого желудочка: 1. Глубокий зубец S в левых грудных отведениях. 2. Глубокий зубец S в правых грудных отведениях. 3. RV6 < RV5 < RV4 4. RIII >РII>Р RII >РII>Р RI. 5. RV4 >РII>Р RV3 >РII>Р RV6 149. Основные ЭКГ-признаки гипертрофии правого желудочка: 1. Высокий RV5-6 2. Глубокий SV1-2
Сайт медицинских конспектов — Селиховкин Иван Андреевич
Осмотр
- Обращают внимание на:
- Цвет кожи (нормальная окраска / бледность / цианотичность)
- Наличие пульсации сонных артерий, пляски каротид (расширение и сужение зрачков а также небольшие кивки головы в такт пульсации)
- Наличие набухания ярёмных вен (может быть вариантом нормы у детей при переходе в горизонтальное положение)
- Форму грудной клетки — наличие сердечного горба (выпячивание в проекции сердца)
- Выраженность верхушечного толчка
- Наличие сердечного толчка
- Выраженность эпигастральной пульсации
- Наличие отёков на ногах («кардиальные отёки), в области крестца
- Наличие деформации пальцев («барабанные палочки»)
Верхушечным толчком называется ритмичное выпячивание грудной клетки в проекции верхушки сердца. В норме он может быть незаметным на глаз или видимым (последнее — чаще у астеников). В основе верхушечного толчка лежит систола левого желудочка.
Существует также понятие «отрицательный верхушечный толчок» — во время систолы происходит не выпячивание, а втяжение грудной клетки. Это патологическое явление.
Сердечный толчок — выпячивание грудной клетки с вовлечением грудины и эпигастрия (сотрясаются в систолу). В его основе — систола правого желудочка. Этот толчок в норме отсутствует и определяется только при гипертрофии правого желудочка.
Деформация пальцев рук и ног в виде «барабанных палочек» (расширение дистальных фаланг), ногти в виде «часовых стёкол» (выпуклые, словно стекло в часах) — характерный признак хронической сердечной недостаточности.
Пальпация
Начинают с пальпации области сердца. Положение пациента — лёжа на спине. Ладонь врача накладывается на правую половину грудной клетки, в проекции сердца. На этом этапе можно исключить пальпаторные эквиваленты шумов (таких как систолическое дрожание и др.).
Верхушечный толчок
Ладонь врача накладывается на правую половину грудной клетки, в проекции сердца, пальцы направлены проксимально. Это позволяет ориентировочно определить нахождение верхушечного толчка (в норме это V межреберье, реже IV). Затем ладонь целесообразно развернуть на 90 градусов, так чтобы пальцы направлялись к левому боку, а ладонь к грудине, и более точно определиться с локализацией толчка. В области выявленной пульсации (обычно чуть в стороне от средне-ключичной линии V межреберья) устанавливают подушечки трёх пальцев (указательный, средний и безымянный) и локализуют толчок ещё более точно.
- Затем переходят к его описанию, включающему следующие пункты:
- локализация
- размеры (разлитой / не разлитой)
- сила (умеренный / ослабленный / усиленный / приподнимающий)
- иногда — высота
Локализация — проекция верхушечного толчка. Указывается по двум координатам: межреберью и средне-ключичной линии. Границы толчка — область его ослабления (так как верхушечный толчок хорошо проводится на переднюю грудную стенку, под его областью понимают участок на котором он имеет одинаковую силу. Это касается как границ по горизонтали (в пределах межреберья), так и вертикальных границ (на сколько межреберий приходится толчок). В норме верхушечный толчок раполагается в V межреберье на 2 см кнутри от среднеключичной линии, и имеет размеры не более 2 на 2 см.
Сила — усилие, необходимое создать пальпирующей рукой для прекращения выпячивания грудной клетки. В норме его сила умеренная. Если предотвратить выпячивания не удаётся даже при максимальном усилии, то толчок называется приподнимающим.
Высоту верхушечного толчка измерить весьма затруднительно, ибо под ней понимают степень выпячивания грудной клетки в систолу в проекции сердца (оценивается визуально, а, следовательно, весьма субъективно). Поэтому этим параметром в практике пользуются редко.
Если верхушечный толчок определить не удаётся, то высока вероятность того, что его уровень совпадает с ребром. Изменение положения пациента (на вертикальное) решает эту проблему.
Заключение по верхушечному толчку в норме звучит следующим образом: верхушечный толчок расположен в V межреберье, на 2 см кнутри от средне-ключичной линии, невысокий, умеренной силы, размеры 2 на 2 см.
Сердечный толчок
Ладонь врача накладывается на грудную клетку, между левым краем грудины и левой средне-ключичной линией, пальцы направлены проксимально, концевые фаланги на уровне III межреберья. В норме сердечный толчок не пальпируется.
Эпигастральная пульсация
Врач располагает ладонь на животе пациента, пальцы направлены проксимально, концевые фаланги — в области эпигастрия. Легким надавливанием пальцы погружаются в брюшную полость (не глубоко) и продвигаются чуть вверх, под грудину.
В норме эпигастральная пульсация не определятся, или имеет направление сзади на перёд (за счёт пульсации брюшного отдела аорты). В горизонтальном положении и на вдохе — ослабевает.
В патологических случаях направление пульсации может быть справа на лево (пульсирует печень, часто при пороках сердца с переполнением большого круга кровообращения) или сверху вниз (за счёт увеличенного правого желудочка).
Ретростернальная пульсация
Ладонь пальпирующей руки устанавливается на верхней трети грудины, пальцы направлены проксимально. Средний палец заводится неглубоко за грудину сверху вниз через ярёмную ямку, при этом больной должен приподнять плечи и опустить голову. В норме ретростернальная пульсация отсутствует. Исследование болезненно (или дискомфортно).
Перкуссия
Определяют последовательно: правую, верхнюю и левую границу сердца, затем — ширину сосудистого пучка.
Правая граница — определяется следующим образом. Палец-плессиметр устанавливают в первом межреберье справа, по средне-ключичной линии, параллельно рёбрам. Прекутируют сверху вниз, до печёночной тупости. Достигнув верхней границы печени, отступают на одно межреберье вверх, палец-плессиметр устанавливают перпендикулярно рёбрам. Перкутируют по межреберью в направлении к грудине, до определения притупления. Когда ясный перкуторный звук переходит в притуплённый говорят об относительной сердечной тупости. Это и есть правая граница сердца (обычно совпадает с правым краем грудины). Если перкуссию продолжить, то притуплённый звук перейдёт в тупой — это абсолютная сердечная тупость (обычно совпадает с левым краем грудины). Относительная сердечная тупость — это участок, где сердце прикрыто лёгочной тканью (поэтому звук только притуплённый а не тупой), абсолютная — там, где лёгочная ткань кончается. В обычных условиях перкуссия до абсолютной сердечной тупости не информативна и не требуется.
Верхняя граница. Палец-плессиметр устанавливают в первом межреберье слева, по средне-ключичной линии, параллельно рёбрам. Перкутируют по рёбрам и межреберьям сверху вниз, до обнаружения притупления (обычно — во II -III межреберье). Это относительная сердечная тупость (верхняя граница сердца). Также, продолжая перкуссию, можно обнаружить и переход к абсолютной сердечной тупости.
Левая граница. Исследование начинают с пальпаторного определения верхушечного толчка. Перкутируют по тому межреберью, в котором определяется верхушечный толчок, в направление к грудине. Палец-плессиметр располагают перпендикулярно рёбрам. Очень важно, перкутируя по боковой поверхности грудной клетки, держать палец-плессиметр не прижатым к ней ладонной поверхностью, а установленным строго во фронтальной плоскости (способ называется ортоперкуссия — необходим для того, чтобы определить именно левую, а не боковую поверхность сердца). Доходят до абсолютной сердечной тупости, что соответствует левой границе сердца. В норме, она совпадает с верхушечным толчком и располагается на 2 см кнутри от среднеключичной линии.
Ширина сосудистого пучка (в проекции аорты и лёгочной артерии) определяется перкуссией во тором межреберье, в направлении от среднеключичной линии к грудине. Палец-плессиметр направлен проксимально. В норме границы сосудистого пучка совпадают с краями грудины.
Аускультация
Исследование выполняется последовательно в положении стоя (или сидя), затем лёжа, и затем иногда — лёжа на левом боку. Аускультацию выполняют в пяти стандартных точках, в определённом порядке. Исследованию предшествует пальпаторное определение верхушечного толчка.
- I точка — верхушка сердца (аускультация митрального клапана)
- II точка — второе межреберье у правого края грудины (аускультация аорты)
- III точка — второе межреберье у левого края грудины (аускультация лёгочной артерии)
- IV точка — нижняя треть грудины у основания мечевидного отростка (проекция трикуспидального клапана)
- V точка (точка Боткина) — место прикрепления III ребра к грудине (аускультация аорты и митрального клапана)
У детей, помимо основных точек, обязательно выслушивается вся область сердца и сосуды шеи с обеих сторон.
- Исследование описывают следующим образом:
Ясность тонов и их ритмичность оценить сравнительно просто. Тоны, соответственно, должны хорошо проводиться (быть отчётливо слышны) и иметь одинаковые интервалы между каждой парой ударов.
Оценить соотношение тонов значительно сложнее. Для этого необходим знать, в какой точке, какой из тонов должен преобладать. Об этом сказано ниже.
Преобладающим называется тон, который слышен громче.
Отобразить это проще всего на графически:
Это фрагмент типичной аускультограммы. Здесь тоны сердца представлены в виде вертикальных линий. Преобладающий тон (первый) — в виде боле высокой линии, второй тон — тише (линия меньше). Горизонтальная линия — пауза между ударами. На рисунке — две систолы, две пары ударов. Далее приведены примеры аускультограмм для каждой из пяти классических точек. Сориентироваться, какой тон является ведущим — первый или второй можно, пальпируя у пациента одновременно пульс. Первый тон всегда совпадает с пульсовым ударом.
Заключение при нормальной аускультативной картине звучит следующим образом: тоны ясные, ритмичные, соотношение тонов не нарушено, дополнительных тонов и шумов нет.
Дополнительные тоны обычно не выслушиваются. Третий тон может быть физиологическим (у детей, за счёт активного расширения левого желудочка), четвёртый же тон всегда патологоический.
Аускультативно — дополнительные тоны всегда тише и короче основных, выслушиваются почти исключительно в диастолу.
| III тон | |
| IV тон | |
| III и IV тоны (картина тахикардии) |
Шумы при исследовании сердца — всегда патологическое явление. Они могут быть функциональными (например при анемии) и органическими (главным образом — при пороках сердца). Функциональные шумы — тихие, дующие, непродолжительные, выслушиваются локально (не проводятся) и нередко сочетаются с изменением основных сердечных тонов. Органические — грубые, громкие, продолжительные, выслушиваются надо всей поверхностью сердца, не исчезают при перемене положения.
При обнаружении шума, указывают его локализацию, связь с ситолой или диастолой, характер (убывающий, нарастающий, убывающий с пресистолическим усилением и др.), тембр (нежный, дующий, скребущий и др.), связан ли он с тонами сердца.
| на верхушке сердца диастолический шум, убывающий, связан о вторым тоном | |
| на верхушке сердца выслушивается диастолический шум, нарастающий, не связан с сердечными тонами | |
| на верхушке сердца выслушивается протодиастолический шум, убывающий,с пресистолическим усилением | |
| на верхушке сердца выслушивается протодиастолический шум, с пресистолическим усилением (то, что шум протодиастолический, означает что он занимает всю диастолу, и связан с первым и вторым тонами) |
Иногда выполняется и аускультация крупных сосудов.
- Например:
- аускультация бедренной артерии (могут выявляться такие патологические явления, как «двойной тон Траубе», «двойной шум Дюрозье»).
- аускультация ярёмных вен (при анемиивыслушивается патологический «шум волчка»)
Верхушечный толчок. Пальпация области сердца
Что такое сердечный толчок? Медицинским работникам хорошо знакомо это понятие. Тем же, кто не имеет отношения к медицинской деятельности, это определение мало о чем говорит. Как производить пальпацию, чтобы узнать местонахождение сердечного толчка, а также некоторые нюансы этой процедуры будут интересны каждому, при этом информация, представленная в настоящей статье, будет полезна и тем, кто только желает научиться медицинским азам.
Сердечный толчок
Сердечный толчок — это пульсация участка передней грудной стенки, которая совпадает с сокращениями сердца. Она может быть видна при осмотре больного. Хотя в некоторых случаях верхушечный толчок можно не увидеть:
- при ожирении;
- узких межреберных промежутках;
- развитой мускулатуре;
- больших молочных железах.
Лучше всего он заметен у людей с астеническим телосложением. Чтобы обнаружить его, помимо осмотра, пальпируют предсердечную область и определяют расположение сердечного толчка, оценивают его свойства для получения дополнительной информации.
Техника пальпации
Правую руку располагают в проекции предполагаемого толчка, между 3 и 6 ребром в области верхушки сердца. Определяют пульсацию всей ладонной поверхностью, а затем локализуют ее кончиком указательного пальца. Его необходимо устанавливать перпендикулярно грудной клетке. При распространенной пульсации определяют наиболее левую и нижнюю ее область. Эта точка и является местом сердечного толчка. Кстати, выбирают место, где определяется выпячивание грудной клетки, мякотью концевой фаланги ощупывающего пальца, а не его боковыми поверхностями.
Если почувствовать верхушечный толчок сердца из-за особенностей грудной клетки затруднительно, то проводят пальпацию с наклоненной вперед грудной клеткой, или пациента укладывают на левый бок. Мышца сердца в этих положениях плотно прилежит к грудной клетке и отодвигает край левого легкого.
В положении на левом боку, сердечный толчок опускается ниже и левее на 2 см, поэтому местом толчка принимают то межреберье, где определено сокращение, но на 2 см медиальнее от области толчка. Пальпация верхушечного толчка на выдохе повышает шансы определения его местоположения, потому что в момент подъема диафрагмы, сердце, совершая маятникообразное движение влево и вверх, переходит в более горизонтальное положение, отодвигая край левого легкого.
Медиками определяются определенные свойства сердечного толчка:
- расположение;
- резистентность;
- распространенность;
- высота.
Расположение сердечного толчка
Сокращения верхушки сердца формируют сердечный толчок. Верхушка лежит чуть медиальнее срединно-ключичной линии, в 5-м межреберье слева. Она располагается относительно свободно и совершает маятникообразные движения. Если изменяется положение тела, смещается и локализации толчка. Некоторые варианты смещения толчка были описаны выше.
При повороте человека на правый бок выраженного смещения области предсердной пульсации не происходит, а левое легкое, в это время, надвигаясь на сердце, может полностью отодвинуть его от грудной стенки. Поэтому, в норме, на правом боку, предсердная пульсация может почти исчезать.
Патологическое смещение пульсации сердца
Смещение пульсации разделяют на два типа:
- Смещение, не связанное с сердечной патологией (пневмоторакс, гидроторакс, сморщивание легкого, эмфизема легких, измененный уровень стояния диафрагмы — асцит, беременность, метеоризм, исхудание)
- Патологическая пульсация, связанная с сердечной патологией.
В последнем случае смещение происходит влево из-за увеличения левого желудочка, иногда до передней подмышечной линии, и вниз, до 6,7,8 межреберий. Расширение правого желудочка тоже дает смещение границы сердца влево, однако толчок остается в 5 межреберье.
Распространенность сердечной пульсации
Площадь выпячивания сердечного толчка составляет около 2 см². Если же она оказывается большей, то говорят о разлитом или распространенном толчке. При меньшей площади он является ограниченным.
Распространенная пульсация возникает, если сердце большей своей поверхностью прилежит к грудной стенке. Это наблюдается:
В отсутствии этих состояний разлитой толчок может являться результатом расширения сердца (всего или любых его отделов).
Ограниченный сердечный толчок возникает, когда сердце меньшей площадью прилежит к грудной клетке. Причиной этому может служить:
Высота сердечного толчка
Высота сердечного толчка — амплитуда пульсирующего участка грудной клетки. Различают высокий, низкий и нормальный сердечный толчок. Причины низкого такие же, как и для ограниченного. Соответственно, причины разлитого формируют высокий верхушечный толчок. Он также возникает при тахикардии, вследствие тиреотоксикоза, лихорадки, у курильщиков, при сильном напряжении.
Резистентный сердечный толчок – пульсация, которая дает ощущение толстой, плотной мышцы при пальпации, нелегко поддающейся давлению рукой. Так, в случае если она носит еще и разлитой, сильный характер, то ее определяют как куполообразный верхушечный толчок. В норме он не определяется, а формируется при аортальных пороках или гипертензии, когда развивается гипертрофия левого желудочка.
Отрицательный сердечный толчок
Втягивание грудной стенки в области сердечного толчка во время систолы — это отрицательный верхушечный толчок. Он появляется при выраженном расширении правого желудочка, который оттесняет кзади верхушку левого желудочка. Систолическое сокращение его может формировать подобный феномен.
Втягивание межреберных промежутков возникает при слипчивом перикардите.
Другие пульсации
Диагностически значимыми пульсациями являются пульсация аорты, легочной артерии и надчревная пульсация. Первая из них незаметна в норме. Патологическая же пульсация появляется во II межреберье справа у края грудины. К причинам ее возникновения относят:
- сморщивание правого легкого;
- расширение аорты (сифилис, аневризма восходящей аорты, пороки аортальных клапанов).
Пульсация легочной артерии (II межреберье слева от грудины) – результат легочной гипертензии при пороках митрального клапана.
Надчревная пульсация обнаруживается в подложечной ямке. Причины ее появления:
Заключение
Вышеописанные методы исследования важны для практического врача, однако в связи с развитием аппаратной диагностики, приверженность врачей к определению патологии путем осмотра и пальпации последние десятилетия значительно снизилась.
Вместе с тем, необходимость в продолжении вышеописанной практики весьма велика. Специалистов, определяющих верхушечный толчок путем пальпации, следует поощрять и распространять более активно информацию о применении этого метода в медицине.
Во многих случаях применение пальпации приводило к положительным результатам, в том числе и к раннему диагностированию болезни. Определяемый специалистом верхушечный толчок (в норме и при различных патологиях) является серьезным показателем для установления методов лечения пациентов.
Методика определения верхушечного толчка, свойства верхушечного толчка и причины изменений.
При осмотре области верхушки сердца можно видеть ритмичную пульсацию – небольшое выпячивание в пределах одного межреберного пространства, возникающее синхронно с сокращением сердца. Такая пульсация носит название верхушечного толчка. У здорового человека она видна примерно на 1,5 см кнутри от левой срединноключичной линии в пятом межреберье. Этот толчок в норме вызван толчком левого желудочка в грудную стенку. Видимость верхушечного толчка зависит от многих факторов. Здесь играет роль возраст, положение тела, стояние диафрагмы, форма грудной клетки, податливость и толщина грудной стенки, состояние легочной ткани. У детей и молодежи до 20-летнего возраста он хорошо виден, то же самое касается взрослых людей со слабо развитой грудной мускулатурой.
Иногда можно видеть так называемый отрицательный верхушечный толчок – не выпячивание, а втяжение межреберья во время систолы сердца. Такое явление возникает при слипчивом перикардите.
Для определения верхушечного толчка кладут ладонь правой руки на грудь обследуемого основанием кисти к грудине, а пальцами к подмышечной области между 4 и 7 ребрами, причем первые фаланги должны располагаться приблизительно на уровне среднеподмышечной линии. Затем мякотью концевых фаланг трех согнутых пальцев, поставленных перпендикулярно к поверхности грудной клетки, уточняют место верхушечного толчка, продвигая их по межреберьям в сторону до того места, где пальцы при надавливании с умеренной силой начинают ощущать приподнимающие движения верхушки сердца. После этого кисть разворачивают вертикально и устанавливают локализацию верхушечного толчка.
В норме верхушечный толчок расположен в пятом межреберье на 1 – 1,5 см кнутри от левой срединноключичной линии. В положении лежа на левом боку, верхушечный толчок смещается на 2 – 3 см по направлению к передней подмышечной линии, а в положении на правом боку он смещается медиально на 1,5 см к левой парастернальной линии. При смещении верхушечного толчка в положении на левом боку на 4 см и более, а в положении на правом боку до 2 см говорят о подвижном сердце.
При патологических состояниях можно обнаружить смещение верхушечного толчка. Наиболее важной причиной перемещения верхушечного толчка является увеличение камер сердца.
После того, как выявлена локализация верхушечного толчка определяют другие его свойства: ширину, высоту, силу и резистентность.
Под шириной верхушечного толчка понимается площадь производимого им сотрясения. В норме она имеет диаметр 1 – 2 см, если верхушечный толчок захватывает площадь более 2 см, он называется разлитым, если менее 1 см – ограниченный. В норме верхушечный толчок можно покрыть подушечкой пальца, ширина которого составляет у взрослого человека в среднем 1,5 см. Разлитой верхушечный толчок обычно обусловлен увеличением размеров левого желудочка. Это наблюдается при таких пороках сердца, как недостаточность аортального клапана, недостаточность митрального клапана, при гипертонической болезни. При очень больших дилатациях левого желудочка верхушечный толчок бывает в двух и даже в трех межреберьях ( пятое-седьмое). Высота верхушечного толчка – это амплитуда колебания грудной стенки в области верхушки сердца, которая хорошо видна только в боковой проекции и определяется амплитудой приподнятия пальпирующих пальцев. По высоте различают высокий и низкий верхушечный толчок. Это свойство изменяется, как правило, в одном направлении с его шириной. Кроме того, высота верхушечного толчка зависит от силы сердечных сокращений. Увеличение силы сердечных сокращений, а значит высокий верхушечный толчок наблюдается при физическом напряжении, при повышении температуры тела, во время приступа сердцебиения, при тиреотоксикозе, а также при тех причинах, которые приводят к увеличению площади верхушечного толчка. Низкий верхушечный толчок наблюдается в тех случаях, когда имеет место уменьшение его площади.
Сила верхушечного толчка измеряется тем давлением, которое оказывает верхушка сердца на пальпирующие пальцы. Как и первые два свойства, сила зависит от толщины грудной стенки и близости расположения верхушки сердца к пальпирующим пальцам, но главным образом – от силы сокращения левого желудочка. Различают сильный и слабый верхушечный толчок. Сильный верхушечный толчок наблюдается тогда, когда палец, приложенный кончиком перпендикулярно к месту толчка, отчетливо приподнимается даже при относительно сильном надавливании на грудную стенку. Сильный верхушечный толчок является важным признаком гиперфункции и гипертрофии левого желудочка.
Резистентность верхушечного толчка. Это свойство отражает плотность самой сердечной мышцы и вытекает из выше перечисленных свойств. Плотность мышцы левого желудочка значительно увеличивается при его гиперфункции и гипертрофии – тогда говорят о резистентном верхушечном толчке. Таким образом, при гипертрофии и гиперфункции левого желудочка будет характерен разлитой, высокий, сильный, а значит резистентный (упругий) верхушечный толчок. Иногда может наблюдаться расширение площади верхушечного толчка, но нет ощущения силы и высота низкая, то говорят о снижении резистентности верхушечного толчка, т.е. плотность самой сердечной мышцы снижена. Такое состояние отражает миогенную дилатацию левого желудочка.
Прекардиальные импульсы — Клинические методы
Техника
Сначала пациенту нужно лечь в удобное положение на спине с поднятым туловищем на 30–45 градусов. Если левая грудь скрывает импульс, ее следует приподнять. Пациенту следует медленно выдохнуть и задержать выдох в конце выдоха во время наблюдения и пальпации. Для наблюдения необходимо соответствующее верхнее освещение, которое можно усилить с помощью фонарика, направленного по касательной.
Встаньте справа от пациента и внимательно посмотрите на каждую важную область прекардиальной области (), представляя анатомию сердечно-сосудистой системы под ней ().Идет поиск верхушечного импульса с последующим поиском дополнительных пульсаций. Каждый импульс должен характеризоваться местоположением, размером, контуром и временем.
Осторожно пальпируйте пульсирующие участки кончиками пальцев и ладонью правой руки. Определите местоположение, размер, силу и продолжительность импульсов. Обследование следует повторить, когда пациент находится в положении лежа на левом боку.
Советы по улучшению техники
Опыт незаменим, так что наберитесь терпения.Чтобы отточить этот навык, необходимы сотни обследований с клинической и лабораторной корреляцией.
Предвидеть явление «разогрева». Визуальное и тактильное восприятие улучшится после некоторой концентрации.
Апикальное положение часто можно лучше всего оценить, наблюдая или пальпируя верхушку, когда пациент сидит, наклоняется вперед и выдыхает.
Поворот пациента в левое латеральное положение пролежня улучшает восприятие контура апикальной пульсации, но удлиняет толчок и смещает его вбок.
Чтобы лучше всего оценить тайминг импульсов, важно выслушивать сердечные тоны одновременно с наблюдением и пальпацией. Пальпация сонной артерии также полезна для определения времени, но задержка в 40 мсек перед подъемом сонной артерии может быть источником путаницы, особенно при тахикардии.
Фундаментальная наука
Импульс на верхушке обычно возникает в результате прекардиального смещения межжелудочковой перегородкой, когда он продвигается вперед во время изоволюмического сокращения желудочков.Максимальное прекардиальное движение происходит во время открытия аортального клапана или сразу после него. Импульс утихает с выбросом крови.
Увеличение и гипертрофия желудочка часто изменяют область миокарда, которая примыкает к стенке грудной клетки, вызывая импульс. При увеличении левого желудочка перегородка вращается медиально, а переднебоковая стенка желудочка образует верхушку. По мере увеличения правого желудочка, это может вызвать апикальный импульс.Сокращение желудочка заставляет левый желудочек двигаться как вниз, так и в сторону (против часовой стрелки), в то время как движение правого желудочка является передним и медиальным (по часовой стрелке).Это движение может быть обнаружено исследователем, чтобы различить импульс правого и левого желудочка.
Палец чувствителен как к амплитуде движения, так и к частоте вибрации. В целом, пульсация наружу пальпируется лучше, чем наблюдается, тогда как обратное верно при движении внутрь. Низкочастотные колебания, связанные с аномалиями диастолического наполнения, которые выслушиваются как третий или четвертый тоны сердца, часто можно наблюдать, но не прощупываются и не выслушиваются.
Клиническая значимость
Все прекардиальные импульсы наблюдаются и пальпируются с учетом местоположения, размера и характера, включая продолжительность, силу и контур.
Импульс на верхушке
Нормальный импульс на верхушке меньше 3 см в диаметре, локализуется в пределах среднеключичной линии и непродолжителен, то есть длится менее двух третей систолы и пальпируется как постукивание по кончику пальца.
Местоположение — наименее надежная характеристика для измерения, поскольку у многих пациентов с нормальным сердцем импульсы возникают латеральнее среднеключичной линии.Кроме того, при обследовании важно положение левого бока в пролежне, и почти всегда верхушка поворачивается в латеральном направлении.
Диаметр пальпируемого импульса должен быть менее 3 см как в положении лежа на спине, так и в положении на левом боку. Размер более 3 см свидетельствует о гипертрофии или увеличении левого желудочка. (Для справки, диаметр четверти составляет 2,4 см.)
Импульс на верхушке обычно достигает пика в пределах первой трети систолы и возвращается к исходному уровню к тому времени, когда систола завершается на две трети; это ощущается пальпатором как постукивание.Устойчивый толчок, рассчитанный на весь период систолы, предполагает увеличенный или гипертрофированный желудочек.
Степень тяги субъективна, а точность исследования пропорциональна опыту и интересу экзаменатора. Повышенная амплитуда наблюдается в «возбудимых» состояниях, вызванных лихорадкой, тревогой, анемией или гипертиреозом. Повышенная амплитуда также обнаруживается в увеличенных или гипертрофированных желудочках, способных к интенсивному сокращению.
Контур тоже важен (). Верхушка обычно наблюдается или пальпируется как одиночное систолическое движение наружу.Двойные систолические импульсы часто присутствуют при гипертрофической кардиомиопатии или блокаде левой ножки пучка Гиса. Ранний диастолический импульс может соответствовать выслушиваемому третьему тону сердца и обнаруживается в нормальном сердце у молодых или худых пациентов или в расширенных желудочках при хронической сердечной недостаточности или состояниях перегрузки объемом. Дополнительный импульс в поздней диастоле возникает после сокращения предсердий; он соответствует аускультации четвертого тона сердца и наблюдается в гипертрофированных или несовместимых желудочках (например, у пациентов с системной гипертензией, гипертонией аорты, стенозом аорты, гипертрофической кардиомиопатией или стенокардией).
Пациенты с гипертрофической кардиомиопатией часто имеют тройной апикальный импульс с пульсацией в поздней диастоле и двумя — в систолу. Редко присутствует четырехкратный импульс, когда также ценится быстрое наполнение желудочков в раннюю диастолу. Систолическое втягивание верхушки с последующим диастолическим расширением описано при констриктивном перикардите. Если время систолы и диастолы не подтверждено, это открытие будет ошибочно принято за нормальное. Систолическая ретракция также может происходить в апикальной области, когда имеется заметный парастернальный подъем от гипертрофии правого желудочка.
Апикальный импульс должен интерпретироваться в надлежащем контексте для каждого пациента. Например, постукивание 2-сантиметрового среднеключичного импульса у пациента с ожирением и обструктивной болезнью легких может указывать на тяжелую гипертрофию или увеличение левого желудочка, поскольку верхушка у этих пациентов редко различима. В качестве альтернативы, у худого человека с прямой спиной и открытой грудной клеткой может быть боковой сильный импульс при полностью нормальном сердце.
Парастернальный импульс
Небольшая внешняя пульсация иногда наблюдается у детей или худых взрослых с нормальным сердцем.Однако обычно левый парастернальный импульс вызывается расширенным или гипертрофированным правым желудочком. Расширенный правый желудочек часто связан с избыточным объемом, и импульс может быть сильным и коротким, тогда как импульс гипертрофированного правого желудочка сохраняется.
Наиболее частым состоянием, связанным с дилатацией правого желудочка, является функциональная трикуспидальная регургитация; менее частые причины включают инфаркт правого желудочка, дефект межпредсердной перегородки, легочную недостаточность и дефект межжелудочковой перегородки.Для последнего состояния характерно систолическое дрожание в области левой нижней границы грудины.
Гипертрофия правого желудочка обычно является вторичной по отношению к легочной болезни или тяжелой хронической левожелудочковой недостаточности. Менее распространенные причины включают митральный стеноз, стеноз легочной артерии или первичную гипертензию легочной артерии или вен.
Тяжелая митральная регургитация может вызвать прекардиальную пульсацию в отсутствие легочной гипертензии. Этот импульс имеет тенденцию достигать пика в конце систолы и вызван регургитирующим потоком в левое предсердие, расширяющим его и приподнимающим передний правый желудочек к стенке грудной клетки.
Пульсация легочной артерии
Пульсация во втором левом межреберье нормальна только у детей или молодых, худых людей. Его следует отличать от дискретного постукивания, которое часто ощущается при закрытии клапана легочной артерии.
Устойчивый импульс встречается у многих причин легочной гипертензии. Более короткий, более мощный импульс обнаруживается в состояниях большого объема с расширением легочной артерии.
Другие прекардиальные импульсы
Пульсация грудино-ключичного сустава может быть важным малозаметным признаком расслаивающейся аневризмы.Все виды заболеваний аорты с проксимальной дилатацией редко могут вызывать эту пульсацию.
Внематочная систолическая пульсация чаще всего находится медиальнее и выше верхушки. Они могут быть дискинетическими (например, выпирать наружу в систоле), когда вызваны аневризмой левого желудочка. Преходящая дискинезия может возникать при ишемии миокарда. Пациенты с сильно расширенными левыми желудочками часто имеют диффузный, покачивающий импульс на верхушке, который кажется дискинетическим, хотя истинная аневризма отсутствует.
Древние письменности на китайском, египетском и иврите описывают восхищение зрителей импульсами грудной клетки, вызванными бьющимся сердцем.Наше нынешнее понимание прекардиального наблюдения и пальпации развилось на основе наблюдений, тщательно записываемых на протяжении многих столетий. Перлофф написал прекрасное краткое изложение эволюции этого знания.
Прекардиальные импульсы — Клинические методы
Техника
Сначала пациенту нужно лечь в удобное положение на спине с поднятым туловищем на 30–45 градусов. Если левая грудь скрывает импульс, ее следует приподнять. Пациенту следует медленно выдохнуть и задержать выдох в конце выдоха во время наблюдения и пальпации.Для наблюдения необходимо соответствующее верхнее освещение, которое можно усилить с помощью фонарика, направленного по касательной.
Встаньте справа от пациента и внимательно посмотрите на каждую важную область прекардиальной области (), представляя анатомию сердечно-сосудистой системы под ней (). Идет поиск верхушечного импульса с последующим поиском дополнительных пульсаций. Каждый импульс должен характеризоваться местоположением, размером, контуром и временем.
Осторожно пальпируйте пульсирующие участки кончиками пальцев и ладонью правой руки.Определите местоположение, размер, силу и продолжительность импульсов. Обследование следует повторить, когда пациент находится в положении лежа на левом боку.
Советы по улучшению техники
Опыт незаменим, так что наберитесь терпения. Чтобы отточить этот навык, необходимы сотни обследований с клинической и лабораторной корреляцией.
Предвидеть явление «разогрева». Визуальное и тактильное восприятие улучшится после некоторой концентрации.
Апикальное положение часто можно лучше всего оценить, наблюдая или пальпируя верхушку, когда пациент сидит, наклоняется вперед и выдыхает.
Поворот пациента в левое латеральное положение пролежня улучшает восприятие контура апикальной пульсации, но удлиняет толчок и смещает его вбок.
Чтобы лучше всего оценить тайминг импульсов, важно выслушивать сердечные тоны одновременно с наблюдением и пальпацией.Пальпация сонной артерии также полезна для определения времени, но задержка в 40 мсек перед подъемом сонной артерии может быть источником путаницы, особенно при тахикардии.
Фундаментальная наука
Импульс на верхушке обычно возникает в результате прекардиального смещения межжелудочковой перегородкой, когда он продвигается вперед во время изоволюмического сокращения желудочков. Максимальное прекардиальное движение происходит во время открытия аортального клапана или сразу после него. Импульс утихает с выбросом крови.
Увеличение и гипертрофия желудочка часто изменяют область миокарда, которая примыкает к стенке грудной клетки, вызывая импульс. При увеличении левого желудочка перегородка вращается медиально, а переднебоковая стенка желудочка образует верхушку. По мере увеличения правого желудочка, это может вызвать апикальный импульс.Сокращение желудочка заставляет левый желудочек двигаться как вниз, так и в сторону (против часовой стрелки), в то время как движение правого желудочка является передним и медиальным (по часовой стрелке).Это движение может быть обнаружено исследователем, чтобы различить импульс правого и левого желудочка.
Палец чувствителен как к амплитуде движения, так и к частоте вибрации. В целом, пульсация наружу пальпируется лучше, чем наблюдается, тогда как обратное верно при движении внутрь. Низкочастотные колебания, связанные с аномалиями диастолического наполнения, которые выслушиваются как третий или четвертый тоны сердца, часто можно наблюдать, но не прощупываются и не выслушиваются.
Клиническая значимость
Все прекардиальные импульсы наблюдаются и пальпируются с учетом местоположения, размера и характера, включая продолжительность, силу и контур.
Импульс на верхушке
Нормальный импульс на верхушке меньше 3 см в диаметре, локализуется в пределах среднеключичной линии и непродолжителен, то есть длится менее двух третей систолы и пальпируется как постукивание по кончику пальца.
Местоположение — наименее надежная характеристика для измерения, поскольку у многих пациентов с нормальным сердцем импульсы возникают латеральнее среднеключичной линии.Кроме того, при обследовании важно положение левого бока в пролежне, и почти всегда верхушка поворачивается в латеральном направлении.
Диаметр пальпируемого импульса должен быть менее 3 см как в положении лежа на спине, так и в положении на левом боку. Размер более 3 см свидетельствует о гипертрофии или увеличении левого желудочка. (Для справки, диаметр четверти составляет 2,4 см.)
Импульс на верхушке обычно достигает пика в пределах первой трети систолы и возвращается к исходному уровню к тому времени, когда систола завершается на две трети; это ощущается пальпатором как постукивание.Устойчивый толчок, рассчитанный на весь период систолы, предполагает увеличенный или гипертрофированный желудочек.
Степень тяги субъективна, а точность исследования пропорциональна опыту и интересу экзаменатора. Повышенная амплитуда наблюдается в «возбудимых» состояниях, вызванных лихорадкой, тревогой, анемией или гипертиреозом. Повышенная амплитуда также обнаруживается в увеличенных или гипертрофированных желудочках, способных к интенсивному сокращению.
Контур тоже важен (). Верхушка обычно наблюдается или пальпируется как одиночное систолическое движение наружу.Двойные систолические импульсы часто присутствуют при гипертрофической кардиомиопатии или блокаде левой ножки пучка Гиса. Ранний диастолический импульс может соответствовать выслушиваемому третьему тону сердца и обнаруживается в нормальном сердце у молодых или худых пациентов или в расширенных желудочках при хронической сердечной недостаточности или состояниях перегрузки объемом. Дополнительный импульс в поздней диастоле возникает после сокращения предсердий; он соответствует аускультации четвертого тона сердца и наблюдается в гипертрофированных или несовместимых желудочках (например, у пациентов с системной гипертензией, гипертонией аорты, стенозом аорты, гипертрофической кардиомиопатией или стенокардией).
Пациенты с гипертрофической кардиомиопатией часто имеют тройной апикальный импульс с пульсацией в поздней диастоле и двумя — в систолу. Редко присутствует четырехкратный импульс, когда также ценится быстрое наполнение желудочков в раннюю диастолу. Систолическое втягивание верхушки с последующим диастолическим расширением описано при констриктивном перикардите. Если время систолы и диастолы не подтверждено, это открытие будет ошибочно принято за нормальное. Систолическая ретракция также может происходить в апикальной области, когда имеется заметный парастернальный подъем от гипертрофии правого желудочка.
Апикальный импульс должен интерпретироваться в надлежащем контексте для каждого пациента. Например, постукивание 2-сантиметрового среднеключичного импульса у пациента с ожирением и обструктивной болезнью легких может указывать на тяжелую гипертрофию или увеличение левого желудочка, поскольку верхушка у этих пациентов редко различима. В качестве альтернативы, у худого человека с прямой спиной и открытой грудной клеткой может быть боковой сильный импульс при полностью нормальном сердце.
Парастернальный импульс
Небольшая внешняя пульсация иногда наблюдается у детей или худых взрослых с нормальным сердцем.Однако обычно левый парастернальный импульс вызывается расширенным или гипертрофированным правым желудочком. Расширенный правый желудочек часто связан с избыточным объемом, и импульс может быть сильным и коротким, тогда как импульс гипертрофированного правого желудочка сохраняется.
Наиболее частым состоянием, связанным с дилатацией правого желудочка, является функциональная трикуспидальная регургитация; менее частые причины включают инфаркт правого желудочка, дефект межпредсердной перегородки, легочную недостаточность и дефект межжелудочковой перегородки.Для последнего состояния характерно систолическое дрожание в области левой нижней границы грудины.
Гипертрофия правого желудочка обычно является вторичной по отношению к легочной болезни или тяжелой хронической левожелудочковой недостаточности. Менее распространенные причины включают митральный стеноз, стеноз легочной артерии или первичную гипертензию легочной артерии или вен.
Тяжелая митральная регургитация может вызвать прекардиальную пульсацию в отсутствие легочной гипертензии. Этот импульс имеет тенденцию достигать пика в конце систолы и вызван регургитирующим потоком в левое предсердие, расширяющим его и приподнимающим передний правый желудочек к стенке грудной клетки.
Пульсация легочной артерии
Пульсация во втором левом межреберье нормальна только у детей или молодых, худых людей. Его следует отличать от дискретного постукивания, которое часто ощущается при закрытии клапана легочной артерии.
Устойчивый импульс встречается у многих причин легочной гипертензии. Более короткий, более мощный импульс обнаруживается в состояниях большого объема с расширением легочной артерии.
Другие прекардиальные импульсы
Пульсация грудино-ключичного сустава может быть важным малозаметным признаком расслаивающейся аневризмы.Все виды заболеваний аорты с проксимальной дилатацией редко могут вызывать эту пульсацию.
Внематочная систолическая пульсация чаще всего находится медиальнее и выше верхушки. Они могут быть дискинетическими (например, выпирать наружу в систоле), когда вызваны аневризмой левого желудочка. Преходящая дискинезия может возникать при ишемии миокарда. Пациенты с сильно расширенными левыми желудочками часто имеют диффузный, покачивающий импульс на верхушке, который кажется дискинетическим, хотя истинная аневризма отсутствует.
Древние письменности на китайском, египетском и иврите описывают восхищение зрителей импульсами грудной клетки, вызванными бьющимся сердцем.Наше нынешнее понимание прекардиального наблюдения и пальпации развилось на основе наблюдений, тщательно записываемых на протяжении многих столетий. Перлофф написал прекрасное краткое изложение эволюции этого знания.
Какие результаты обследования сердца характерны для дилатационной кардиомиопатии?
Shim SH, Kim DS, Cho W, Nam JH. Вирус Коксаки B3 регулирует инфильтрацию Т-клеток в сердце посредством активации антигена-1, связанной с функцией лимфоцитов, по оси cAMP / Rap1. J Gen Virol .2014 Сентябрь 95: 2010-8. [Медлайн].
Фридрих М.Г., Зехтем У., Шульц-Менгер Дж. И др., Для Международной консенсусной группы по сердечно-сосудистому магнитному резонансу при миокардите. Сердечно-сосудистый магнитный резонанс при миокардите: технический документ JACC. Дж. Ам Колл Кардиол . 2009 28 апреля, 53 (17): 1475-87. [Медлайн].
Karatolios K, Pankuweit S, Maisch B. Диагностика и лечение миокардита: роль эндомиокардиальной биопсии. Варианты лечения Curr Cardiovasc Med .2007 декабрь 9 (6): 473-81. [Медлайн].
Cooper LT, Baughman KL, Feldman AM, et al. Роль эндомиокардиальной биопсии в лечении сердечно-сосудистых заболеваний: научное заявление Американской кардиологической ассоциации, Американского колледжа кардиологов и Европейского общества кардиологов, одобренное Американским обществом сердечной недостаточности и Ассоциацией сердечной недостаточности Европейского общества кардиологии. Eur Heart J . 2007 декабря 28 (24): 3076-93.[Медлайн].
Mason JW, O’Connell JB, Herskowitz A, et al. Клиническое испытание иммуносупрессивной терапии миокардита. Исследователи по лечению миокардита. N Engl J Med . 1995 г. 3 августа. 333 (5): 269-75. [Медлайн].
Макнамара Д.М., Голубков Р., Старлинг Р.С. и др. Контролируемое испытание внутривенного иммуноглобулина при недавно возникшей дилатационной кардиомиопатии. Тираж . 2001 8 мая. 103 (18): 2254-9. [Медлайн].
Hia CP, Yip WC, Tai BC, Quek SC. Иммуносупрессивная терапия при остром миокардите: систематический обзор за 18 лет. Детский Арк Дис . 2004 июн. 89 (6): 580-4. [Медлайн].
Canter CE, Simpson KE. Диагностика и лечение миокардита у детей в современную эпоху. Тираж . 2014, 7 января. 129 (1): 115-28. [Медлайн].
van Spaendonck-Zwarts KY, van Tintelen JP, van Veldhuisen DJ, et al.Послеродовая кардиомиопатия как часть семейной дилатационной кардиомиопатии. Тираж . 2010 25 мая. 121 (20): 2169-75. [Медлайн].
Thavendiranathan P, Poulin F, Lim KD, Plana JC, Woo A, Marwick TH. Использование визуализации деформации миокарда с помощью эхокардиографии для раннего выявления кардиотоксичности у пациентов во время и после химиотерапии рака: систематический обзор. Дж. Ам Колл Кардиол . 2014 июл 1. 63 (25 пт A): 2751-68. [Медлайн].
Mendes LA, Dec GW, Picard MH, Palacios IF, Newell J, Davidoff R.Дисфункция правого желудочка: независимый предиктор неблагоприятного исхода у пациентов с миокардитом. Am Heart J . 1994 августа 128 (2): 301-7. [Медлайн].
Shields RC, Tazelaar HD, Berry GJ, Cooper LT Jr. Роль эндомиокардиальной биопсии правого желудочка при идиопатическом гигантоклеточном миокардите. Ошибка карты J . 2002 Апрель 8 (2): 74-8. [Медлайн].
Янси К.В., Джессап М., Бозкурт Б. и др., Для членов писательского комитета Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации по практическим рекомендациям.Руководство ACCF / AHA по лечению сердечной недостаточности, 2013: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации о практических рекомендациях. Тираж . 2013 15 октября 128 (16): e240-327. [Медлайн].
Veia A, Cavallino C, Bacchini S и др. Идиопатический гигантоклеточный миокардит: современное состояние. WJCD . 2014 май. 4 (6): 316-24. [Полный текст].
Cooper LT Jr, Берри Г.Дж., Шабетаи Р.Идиопатический гигантоклеточный миокардит — естественное течение и лечение. Исследователи группы по изучению многоцентрового гигантоклеточного миокардита. N Engl J Med . 1997, 26 июня. 336 (26): 1860-6. [Медлайн].
Hufnagel G, Pankuweit S, Richter A, Schonian U, Maisch B. Европейское исследование эпидемиологии и лечения сердечных воспалительных заболеваний (ESETCID). Первые эпидемиологические результаты. Герц . 2000 Май. 25 (3): 279-85. [Медлайн].
Drazner MH.Прогрессирование гипертонической болезни сердца. Тираж . 2011 25 января. 123 (3): 327-34. [Медлайн].
Эшоуффо-Чеугуи Дж. Б., Эркоу С., Батлер Дж., Янси К. В., Фонаров Г. К.. Оценка риска прогрессирования от бессимптомной дисфункции левого желудочка до явной сердечной недостаточности: систематический обзор и метаанализ. JACC Heart Fail . 2016 4 (4): 237-48. [Медлайн].
Zile MR, Baicu CF, Ikonomidis JS, et al. Жесткость миокарда у пациентов с сердечной недостаточностью и сохраненной фракцией выброса: вклад коллагена и тайтина. Тираж . 2015, 7 апреля. 131 (14): 1247-59. [Медлайн].
Шапиро Б.П., Ован Т.Э., Мохаммед С. и др. Передача сигналов минералокортикоидами при переходе к сердечной недостаточности с нормальной фракцией выброса. Гипертония . 2008 Февраль 51 (2): 289-95. [Медлайн].
Ахмед С.Х., Кларк Л.Л., Пеннингтон В.Р. и др. Матричные металлопротеиназы / тканевые ингибиторы металлопротеиназ: взаимосвязь между изменениями протеолитических детерминант состава матрикса и структурными, функциональными и клиническими проявлениями гипертонической болезни сердца. Тираж . 2006 г. 2 мая. 113 (17): 2089-96. [Медлайн].
Hsu RC, Burak J, Tiwari S, Chakraborti C, Sander GE. Кардиомиопатия Шагаса в Новом Орлеане и на юго-востоке США. Охснер Дж. . Осень 2016. 16 (3): 304-8. [Медлайн].
Вирани С.С., Хан А.Н., Мендоса С.Е., Феррейра А.С., де Марчена Э. Кардиомиопатия Такоцубо или синдром разбитого сердца. Tex Heart Inst J . 2007. 34 (1): 76-9. [Медлайн].
Барбаро Г.Сердечно-сосудистые проявления ВИЧ-инфекции. Тираж . 2002, 10 сентября. 106 (11): 1420-5. [Медлайн].
Barbaro G, Di Lorenzo G, Soldini M, et al. Интенсивность миокардиальной экспрессии индуцибельной синтазы оксида азота влияет на клиническое течение кардиомиопатии, связанной с вирусом иммунодефицита человека. Gruppo Italiano per lo Studio Cardiologico dei pazienti affetti da AIDS (GISCA). Тираж . 1999 31 августа, 100 (9): 933-9. [Медлайн].
Mehta PA, Dubrey SW.Сердечная недостаточность с высоким выбросом. QJM . 2009 апр. 102 (4): 235-41. [Медлайн].
Guzzo-Merello G, Cobo-Marcos M, Gallego-Delgado M, Garcia-Pavia P. Алкогольная кардиомиопатия. Мир Дж. Кардиол . 2014 26 августа. 6 (8): 771-81. [Медлайн].
Паван Д., Николози Г. Л., Лестуци С., Бурелли С., Зардо Ф, Зануттини Д. Нормализация переменных функции левого желудочка у пациентов с алкогольной кардиомиопатией после прекращения чрезмерного употребления алкоголя: эхокардиографическое исследование. Eur Heart J . 1987 май. 8 (5): 535-40. [Медлайн].
Mouhaffel AH, Madu EC, Satmary WA, Fraker TD Jr. Сердечно-сосудистые осложнения кокаина. Сундук . 1995 Май. 107 (5): 1426-34. [Медлайн].
Купер С.Дж., Саид С., Алхатиб Х. и др. Дилатационная кардиомиопатия, вторичная по отношению к хроническому злоупотреблению кокаином: отчет о болезни. BMC Res Notes . 2013 17 декабря, 6: 536. [Медлайн].
Hummel M, Unterwald EM.Рецептор допамина D1: предполагаемая нейрохимическая и поведенческая связь с действием кокаина. Дж. Клеточная физиология . 2002 апр. 191 (1): 17-27. [Медлайн].
Restrepo CS, Rojas CA, Martinez S, et al. Сердечно-сосудистые осложнения кокаина: результаты визуализации. Emerg Radiol . 2009 16 января (1): 11-9. [Медлайн].
Vasica G, Tennant CC. Употребление кокаина и сердечно-сосудистые осложнения. Med J Aust . 2 сентября 2002 г. 177 (5): 260-2.[Медлайн].
Lange RA, Cigarroa RG, Flores ED, et al. Усиление кокаин-индуцированной вазоконстрикции коронарных артерий за счет бета-адренергической блокады. Энн Интерн Мед. . 15 июня 1990 г. 112 (12): 897-903. [Медлайн].
Варгас Р., Гиллис Р.А., Рамвелл П.В. Пропранолол способствует спазму коронарной артерии свиньи, вызванному кокаином. J Pharmacol Exp Ther . 1991 Май. 257 (2): 644-6. [Медлайн].
Guinn MM, Bedford JA, Wilson MC.Антагонизм внутривенной летальности кокаина у нечеловеческих приматов. Клин Токсикол . 1980 июн.16 (4): 499-508. [Медлайн].
Hilfiker-Kleiner D, Haghikia A, Nonhoff J, Bauersachs J. Перипартальная кардиомиопатия: текущее лечение и перспективы на будущее. Eur Heart J . 2015 7 мая. 36 (18): 1090-7. [Медлайн].
Chung E, Leinwand LA. Беременность как модель сердечного стресса. Cardiovasc Res . 2014 15 марта. 101 (4): 561-70.[Медлайн].
Haghikia A, Podewski E, Libhaber E, et al. Фенотипирование и результаты современного лечения в немецкой когорте пациентов с перинатальной кардиомиопатией. Кардиол Базовый Рес . 2013 Июль 108 (4): 366. [Медлайн].
Форстер О., Хильфикер-Кляйнер Д., Ансари А.А. и др. Обратное изменение уровней IFN-гамма, oxLDL и пролактина в сыворотке коррелирует с клиническим улучшением у пациентов с перипартальной кардиомиопатией. Eur J Heart Fail .2008 Сентябрь 10 (9): 861-8. [Медлайн].
Слива К., Фетт Дж., Элькаям У. Перипартальная кардиомиопатия. Ланцет . 19 августа 2006 г. 368 (9536): 687-93. [Медлайн].
Sliwa K, Skudicky D, Candy G, Bergemann A, Hopley M, Sareli P. Добавление пентоксифиллина к традиционной терапии улучшает исход у пациентов с кардиомиопатией в период родов. Eur J Heart Fail . 2002 июн. 4 (3): 305-9. [Медлайн].
Слива К., Блаувет Л., Тибазарва К. и др.Оценка бромокриптина в лечении острой тяжелой перипартальной кардиомиопатии: пилотное исследование, подтверждающее правильность концепции. Тираж . 2010, 6 апреля. 121 (13): 1465-73. [Медлайн].
Сьюард Дж. Б., Касакланг-Верзоза Г. Инфильтративные сердечно-сосудистые заболевания: похожие кардиомиопатии. Дж. Ам Колл Кардиол . 2010, 27 апреля. 55 (17): 1769-79. [Медлайн].
Кляйн А.Л., Хатл Л.К., Бурстоу Д.Д. и др. Допплерография диастолической функции левого желудочка при сердечном амилоидозе. Дж. Ам Колл Кардиол . 1989 Apr, 13 (5): 1017-26. [Медлайн].
Falk RH. Диагностика и лечение сердечных амилоидозов. Тираж . 2005 27 сентября. 112 (13): 2047-60. [Медлайн].
Falk RH, Александр KM, Liao R, Dorbala S. AL (легкая цепь) кардиальный амилоидоз: обзор диагностики и терапии. Дж. Ам Колл Кардиол . 2016 20 сентября. 68 (12): 1323-41. [Медлайн].
О Дж. К., Сьюард Дж. Б., Таджик А. Дж. Руководство Echo . 3-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2006.
Голдман М.Э., Кантор Р., Шварц М.Ф., Бейкер М., Десник Р.Дж. Эхокардиографические аномалии и тяжесть заболевания при болезни Фабри. Дж. Ам Колл Кардиол . 1986 Май. 7 (5): 1157-61. [Медлайн].
Pieroni M, Chimenti C, De Cobelli F и др. Кардиомиопатия при болезни Фабри: эхокардиографическое обнаружение компартментализации эндомиокардиальных гликосфинголипидов. Дж. Ам Колл Кардиол . 18 апреля 2006 г. 47 (8): 1663-71. [Медлайн].
Оммен С.Р., Нисимура Р.А., Эдвардс В.Д. Болезнь Фабри: имитация обструктивной гипертрофической кардиомиопатии ?. Сердце . 2003 августа 89 (8): 929-30. [Медлайн].
Кунас С., Деметреску С., Пантазис А.А. и др. Бинарный вид эндокарда — плохой отличительный признак болезни Андерсона-Фабри от семейной гипертрофической кардиомиопатии. Дж. Ам Колл Кардиол .2008 27 мая. 51 (21): 2058-61. [Медлайн].
Vohringer M, Mahrholdt H, Yilmaz A, Sechtem U. Значение позднего увеличения гадолиния в сердечно-сосудистой магнитно-резонансной томографии (CMR). Герц . 2007 марта, 32 (2): 129-37. [Медлайн].
De Cobelli F, Esposito A, Belloni E, et al. МРТ сердца с отсроченным усилением для дифференциации болезни Фабри от симметричной гипертрофической кардиомиопатии. AJR Am J Roentgenol .2009 Март 192 (3): W97-102. [Медлайн].
Smedema JP, Snoep G, van Kroonenburgh MP, et al. Оценка точности сердечно-сосудистого магнитного резонанса с усилением гадолиния в диагностике сердечного саркоидоза. Дж. Ам Колл Кардиол . 2005 17 мая. 45 (10): 1683-90. [Медлайн].
Уэмура А., Моримото С., Хирамицу С., Като Й, Ито Т., Хисида Х. Гистологическая диагностика сердечного саркоидоза: оценка биопсии эндомиокарда. Am Heart J . 1999, август 138 (2, часть 1): 299-302. [Медлайн].
Chiu CZ, Nakatani S, Zhang G и др. Предотвращение ремоделирования левого желудочка с помощью длительной терапии кортикостероидами у пациентов с сердечным саркоидозом. Ам Дж. Кардиол . 2005 г. 1. 95 (1): 143-6. [Медлайн].
Smedema JP, Snoep G, van Kroonenburgh MP, et al. Поражение сердца у пациентов с легочным саркоидозом оценивалось в двух университетских медицинских центрах в Нидерландах. Сундук . 2005 июл.128 (1): 30-5. [Медлайн].
Сехри В., Санал С., Делорензо Л.Дж., Ароноу В.С., Магуайр Г.П. Сердечный саркоидоз: всесторонний обзор. Arch Med Sci . 2011 7 августа (4): 546-54. [Медлайн].
Grant SC, Levy RD, Venning MC, Ward C, Brooks NH. Гранулематоз Вегенера и сердце. Br Сердце J . 1994, январь 71 (1): 82-6. [Медлайн].
Hoffman GS, Kerr GS, Leavitt RY, et al.Гранулематоз Вегенера: анализ 158 больных. Энн Интерн Мед. . 1992 15 марта. 116 (6): 488-98. [Медлайн].
Oliveira GH, Seward JB, Tsang TS, Specks U. Эхокардиографические данные у пациентов с гранулематозом Вегенера. Mayo Clin Proc . 2005 ноябрь 80 (11): 1435-40. [Медлайн].
Гуджа П., Розинг Д.Р., Триподи Д.Д., Шизукуда Ю. Кардиомиопатия с перегрузкой железом: лучшее понимание возрастающего расстройства. Дж. Ам Колл Кардиол .2010 21 сентября. 56 (13): 1001-12. [Медлайн].
Дерево JC. Сердечное железо при различных заболеваниях, зависимых от переливания крови. Кровь Ред. . 2008 г., 22 декабря, приложение 2: S14-21. [Медлайн].
Wu VC, Huang JW, Wu MS и др. Влияние запасов железа на скорректированную дисперсию QT у пациентов, находящихся на перитонеальном диализе. Am J Kidney Dis . 2004 Октябрь 44 (4): 720-8. [Медлайн].
Schmitt B, Голуб Р.М., Грин Р.Скрининг пациентов первичного звена на наследственный гемохроматоз с насыщением трансферрина и уровнем ферритина в сыворотке: систематический обзор для Американского колледжа врачей. Энн Интерн Мед. . 2005 г., 4 октября. 143 (7): 522-36. [Медлайн].
Qaseem A, Aronson M, Fitterman N и др., Для Подкомитета по оценке клинической эффективности Американского колледжа врачей. Скрининг наследственного гемохроматоза: руководство по клинической практике Американского колледжа врачей. Энн Интерн Мед. . 2005 Октябрь 4. 143 (7): 517-21. [Медлайн].
McKee PA, Castelli WP, McNamara PM, Kannel WB. Естественная история застойной сердечной недостаточности: исследование Фрамингема. N Engl J Med . 1971, 23 декабря. 285 (26): 1441-6. [Медлайн].
Костанцо М.Р., Августин С., Бурж Р. и др. Отбор и лечение кандидатов на трансплантацию сердца. Заявление для медицинских работников Комитета по сердечной недостаточности и трансплантации сердца Совета по клинической кардиологии Американской кардиологической ассоциации. Тираж . 1995 15 декабря. 92 (12): 3593-612. [Медлайн].
Манчини Д.М., Эйзен Х., Куссмаул В., Малл Р., Эдмундс Л. Х. мл., Уилсон-мл. Значение пикового потребления кислорода при физической нагрузке для оптимального времени трансплантации сердца у амбулаторных пациентов с сердечной недостаточностью. Тираж . 1991, март, 83 (3): 778-86. [Медлайн].
Ликофф MJ, Чендлер SL, Кей HR. Клинические детерминанты смертности при хронической застойной сердечной недостаточности, вторичной по отношению к идиопатической дилатационной или ишемической кардиомиопатии. Ам Дж. Кардиол . 1987 г. 1. 59 (6): 634-8. [Медлайн].
Стелкен А.М., Юнис Л.Т., Дженнисон С.Х. и др. Прогностическая ценность кардиопульмональных нагрузочных тестов с использованием процента достижения прогнозируемого пикового потребления кислорода для пациентов с ишемической и дилатационной кардиомиопатией. Дж. Ам Колл Кардиол . 1996 27 февраля (2): 345-52. [Медлайн].
Albouaini K, Egred M, Alahmar A, Wright DJ. Сердечно-легочная физическая нагрузка и ее применение. Постградская медицина J . 2007 ноябрь 83 (985): 675-82. [Медлайн].
Опасич С., Пинна Г.Д., Боббио М. и др. Пиковое потребление кислорода при физической нагрузке при хронической сердечной недостаточности: к эффективному использованию у каждого отдельного пациента. Дж. Ам Колл Кардиол . 1998 15 марта. 31 (4): 766-75. [Медлайн].
Corra U, Mezzani A, Bosimini E, Giannuzzi P. Кардиопульмональные упражнения и прогноз при хронической сердечной недостаточности: алгоритм прогнозирования для отдельного пациента. Сундук . 2004 Сентябрь 126 (3): 942-50. [Медлайн].
La Vecchia L, Mezzena G, Zanolla L, et al. Сердечный тропонин I как диагностический и прогностический маркер тяжелой сердечной недостаточности. J Пересадка легкого сердца . 2000 июля 19 (7): 644-52. [Медлайн].
Peacock WF, Emerman CE, Doleh M, Civic K, Butt S. Ретроспективный обзор: частота ИМ без подъема сегмента ST у пациентов отделения неотложной помощи с декомпенсированной сердечной недостаточностью. Застойная сердечная недостаточность . 2003 ноябрь-декабрь. 9 (6): 303-8. [Медлайн].
Ван К.С., Фитцджеральд Дж. М., Шульцер М., Мак Э., Аяс Н. Т.. У этого пациента с одышкой в отделении неотложной помощи застойная сердечная недостаточность? ЯМА . 2005 Октябрь 19, 294 (15): 1944-56. [Медлайн].
Цутамото Т., Вада А., Маеда К. и др. Ослабление компенсации эндогенной сердечной натрийуретической пептидной системы при хронической сердечной недостаточности: прогностическая роль концентрации натрийуретического пептида в плазме мозга у пациентов с хронической симптоматической дисфункцией левого желудочка. Тираж . 1997 15 июля. 96 (2): 509-16. [Медлайн].
McMurray JJ, Packer M, Desai AS и др., Для исследователей и комитетов PARADIGM-HF. Ингибирование ангиотензин-неприлизина по сравнению с эналаприлом при сердечной недостаточности. N Engl J Med . 2014 11 сентября. 371 (11): 993-1004. [Медлайн].
Sachdeva A, Horwich TB, Fonarow GC. Сравнение эффективности каждого из пяти предикторов смертности и срочной трансплантации у пациентов с тяжелой сердечной недостаточностью. Ам Дж. Кардиол . 2010 сен 15. 106 (6): 830-5. [Медлайн].
Francone M. Роль магнитного резонанса сердца в оценке дилатационной кардиомиопатии: диагностический вклад и прогностическое значение. ISRN Radiol . 2014. 2014: 365404. [Медлайн]. [Полный текст].
Лессик Дж., Мутлак Д., Рисплер С. и др. Сравнение мультидетекторной компьютерной томографии и эхокардиографии для оценки регионарной функции левого желудочка. Ам Дж. Кардиол . 2005 октября 1. 96 (7): 1011-5. [Медлайн].
Abunassar JG, Yam Y, Chen L, D’Mello N, Chow BJ. Полезность шкалы Агатстона = 0 для исключения ишемической кардиомиопатии у пациентов с сердечной недостаточностью. Ам Дж. Кардиол . 2011 г. 1 февраля. 107 (3): 428-32. [Медлайн].
Levine A, Hecht HS. КТ-ангиография сердца при застойной сердечной недостаточности. Дж. Nucl Med . 2015 Июнь 56, приложение 4: 46S-51S. [Медлайн].
Бхатти С., Хаким А., Юсуф М.А., Аль-Халиди Х.Р., Мазур В., Шизукуда Ю.Диагностическая эффективность компьютерной томографической ангиографии для дифференциации ишемической и неишемической кардиомиопатии. Дж. Нукл Кардиол . 2011 Май. 18 (3): 407-20. [Медлайн].
Maemura K, Ikeda Y, Oki T, et al. Клиническое значение ишемической электрокардиографии во время лечения сердечной недостаточности при восстановлении левого желудочка у пациентов с неишемической дилатационной кардиомиопатией. Дж Кардиол . 2021 19 февраля [Medline].
[Рекомендации] Хант С.А., Абрахам В.Т., Чин М.Х. и др. Для Фонда Американского колледжа кардиологов., Американская Ассоциация Сердца. 2009 Целенаправленное обновление, включенное в Руководящие принципы ACC / AHA 2005 по диагностике и лечению сердечной недостаточности у взрослых Отчет Фонда Американского колледжа кардиологов / Американской кардиологической ассоциации о практических рекомендациях, разработанных в сотрудничестве с Международным обществом сердца и легких Трансплантация. Дж. Ам Колл Кардиол . 14 апреля 2009 г. 53 (15): e1-e90. [Медлайн].
[Рекомендации] Янси К.В., Джессап М., Бозкурт Б. и др.ACC / AHA / HFSA 2016 сосредоточили внимание на обновленной информации о новой фармакологической терапии сердечной недостаточности: обновленное руководство ACCF / AHA по лечению сердечной недостаточности 2013 года: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по клиническим практическим рекомендациям и Американское общество сердечной недостаточности. Дж. Ам Колл Кардиол . 2016 27 сентября. 68 (13): 1476-88. [Медлайн].
Соломон С.Д., Мак-Мюррей JJV, Ананд И.С., а также следователи и комитеты Paragon-HF.Ингибирование ангиотензин-неприлизина при сердечной недостаточности с сохранением фракции выброса. N Engl J Med . 2019 24 октября. 381 (17): 1609-1620. [Медлайн]. [Полный текст].
Сведберг К., Комайда М., Бом М. и др., Для исследователей SHIFT. Влияние ивабрадина на исходы снижения частоты сердечных сокращений у пациентов с застойной сердечной недостаточностью: влияет ли доза бета-адреноблокаторов?: Данные исследования SHIFT (лечение систолической сердечной недостаточности с помощью испытания I (f) ингибитора ивабрадина). Дж. Ам Колл Кардиол . 2012 29 мая. 59 (22): 1938-45. [Медлайн].
Teerlink JR. Ивабрадин при сердечной недостаточности — СМЕНЫ парадигмы… пока. Ланцет . 2010 сен 11.376 (9744): 847-9. [Медлайн].
van Veldhuisen DJ, Genth-Zotz S, Brouwer J, et al. Ингибирование АПФ в высоких и низких дозах при хронической сердечной недостаточности: двойное слепое плацебо-контролируемое исследование имидаприла. Дж. Ам Колл Кардиол . 1998 Декабрь 32 (7): 1811-8. [Медлайн].
Группа исследования испытаний CONSENSUS. Влияние эналаприла на смертность при тяжелой застойной сердечной недостаточности. Результаты совместного исследования выживаемости эналаприла в Северной Скандинавии (CONSENSUS). N Engl J Med . 4 июня 1987 г.. 316 (23): 1429-35. [Медлайн].
Следователи СОЛВД. Влияние эналаприла на выживаемость у пациентов со сниженной фракцией выброса левого желудочка и застойной сердечной недостаточностью. N Engl J Med .1 августа 1991 г. 325 (5): 293-302. [Медлайн].
Пакер М., Пул-Уилсон П.А., Армстронг П.В. и др. Сравнительные эффекты низких и высоких доз ингибитора ангиотензинпревращающего фермента, лизиноприла, на заболеваемость и смертность при хронической сердечной недостаточности. Исследовательская группа ATLAS. Тираж . 1999, 7 декабря. 100 (23): 2312-8. [Медлайн].
Пфеффер М.А., Браунвальд Э., Мойе Л.А. и др. Влияние каптоприла на смертность и заболеваемость у пациентов с дисфункцией левого желудочка после инфаркта миокарда.Результаты исследования выживаемости и увеличения желудочков. Следователи SAVE. N Engl J Med . 1992, 3 сентября. 327 (10): 669-77. [Медлайн].
Пул-Уилсон П.А., Сведберг К., Клеланд JG и др., Для европейских исследователей исследования карведилола или метопролола. Сравнение карведилола и метопролола по клиническим исходам у пациентов с хронической сердечной недостаточностью в Европейском исследовании карведилола или метопролола (COMET): рандомизированное контролируемое исследование. Ланцет .5 июля 2003 г. 362 (9377): 7-13. [Медлайн].
Flather MD, Shibata MC, Coats AJ, et al, для SENIORS Investigators. Рандомизированное исследование для определения влияния небиволола на смертность и госпитализацию сердечно-сосудистых заболеваний у пожилых пациентов с сердечной недостаточностью (SENIORS). Eur Heart J . 2005 26 февраля (3): 215-25. [Медлайн].
Waagstein F, Bristow MR, Swedberg K и др. Благоприятные эффекты метопролола при идиопатической дилатационной кардиомиопатии.Метопролол в группе исследования дилатационной кардиомиопатии (MDC). Ланцет . 1993, 11 декабря. 342 (8885): 1441-6. [Медлайн].
Пакер М., Бристоу М.Р., Кон Дж. Н. и др. Влияние карведилола на заболеваемость и смертность пациентов с хронической сердечной недостаточностью. Группа исследования сердечной недостаточности карведилола в США. N Engl J Med . 1996 г. 23 мая. 334 (21): 1349-55. [Медлайн].
Исследовательская группа MERIT-HF. Эффект метопролола CR / XL при хронической сердечной недостаточности: рандомизированное исследование метопролола CR / XL при застойной сердечной недостаточности (MERIT-HF). Ланцет . 1999, 12 июня. 353 (9169): 2001-7. [Медлайн].
Hjalmarson A, Goldstein S, Fagerberg B, et al. Влияние метопролола с контролируемым высвобождением на общую смертность, количество госпитализаций и благополучие пациентов с сердечной недостаточностью: рандомизированное исследование метопролола CR / XL при застойной сердечной недостаточности (MERIT-HF). Исследовательская группа MERIT-HF. ЯМА . 2000 марта 8. 283 (10): 1295-302. [Медлайн].
Следователи и комитеты CIBIS-II.Исследование сердечной недостаточности бисопролола II (CIBIS-II): рандомизированное исследование. Ланцет . 1999, 2 января. 353 (9146): 9-13. [Медлайн].
Packer M, Fowler MB, Roecker EB, et al, для группы исследования проспективной рандомизированной кумулятивной выживаемости карведилола (COPERNICUS). Влияние карведилола на заболеваемость пациентов с тяжелой хронической сердечной недостаточностью: результаты проспективного рандомизированного исследования совокупной выживаемости карведилола (COPERNICUS). Тираж .2002, 22 октября. 106 (17): 2194-9. [Медлайн].
Питт Б., Сигал Р., Мартинес Ф.А., Мурерс Г. и др. Рандомизированное исследование лозартана по сравнению с каптоприлом у пациентов старше 65 лет с сердечной недостаточностью (оценка лозартана в исследовании пожилых людей, ELITE). Ланцет . 1997 15 марта. 349 (9054): 747-52. [Медлайн].
Питт Б., Пул-Уилсон П., Сигал Р. и др. Эффекты лозартана по сравнению с каптоприлом на смертность у пациентов с симптоматической сердечной недостаточностью: обоснование, дизайн и исходные характеристики пациентов в исследовании выживания при сердечной недостаточности с лозартаном — ELITE II. Ошибка карты J . 1999 июн. 5 (2): 146-54. [Медлайн].
МакМюррей Дж. Дж., Остергрен Дж., Сведберг К. и др. Для следователей и комитетов CHARM. Эффекты кандесартана у пациентов с хронической сердечной недостаточностью и сниженной систолической функцией левого желудочка, принимающих ингибиторы ангиотензинпревращающего фермента: исследование с добавлением CHARM. Ланцет . 2003, 6 сентября. 362 (9386): 767-71. [Медлайн].
Granger CB, McMurray JJ, Yusuf S, et al, для следователей и комитетов CHARM.Эффекты кандесартана у пациентов с хронической сердечной недостаточностью и сниженной систолической функцией левого желудочка, непереносимостью ингибиторов ангиотензинпревращающего фермента: исследование CHARM-Alternative. Ланцет . 2003 6 сентября. 362 (9386): 772-6. [Медлайн].
Питт Б., Заннад Ф., Ремме В.Дж. и др. Влияние спиронолактона на заболеваемость и смертность у пациентов с тяжелой сердечной недостаточностью. Исследователи рандомизированного оценочного исследования альдактона. N Engl J Med .1999, 2 сентября. 341 (10): 709-17. [Медлайн].
Питт Б., Ремме В., Заннад Ф. и др., Для исследователей исследования эффективности и выживаемости эплеренона после острого инфаркта миокарда, сердечной недостаточности. Эплеренон, селективный блокатор альдостерона, у пациентов с дисфункцией левого желудочка после инфаркта миокарда. N Engl J Med . 2003, апрель. 348 (14): 1309-21. [Медлайн]. [Полный текст].
Zannad F, McMurray JJ, Krum H, et al, для исследовательской группы EMPHASIS-HF.Эплеренон у пациентов с систолической сердечной недостаточностью и легкими симптомами. N Engl J Med . 2011 6 января. 364 (1): 11-21. [Медлайн].
Jaeschke R, Oxman AD, Guyatt GH. В какой степени пациенты с застойной сердечной недостаточностью с синусовым ритмом получают пользу от терапии дигоксином? Систематический обзор и метаанализ. Am J Med . 1990 Март 88 (3): 279-86. [Медлайн].
Rich MW, McSherry F, Williford WO, Yusuf S. Влияние возраста на смертность, госпитализацию и реакцию на дигоксин у пациентов с сердечной недостаточностью: исследование DIG. Дж. Ам Колл Кардиол . 2001 Сентябрь 38 (3): 806-13. [Медлайн].
Cohn JN, Archibald DG, Ziesche S, et al. Влияние сосудорасширяющей терапии на смертность при хронической застойной сердечной недостаточности. Результаты совместного исследования администрации ветеранов. N Engl J Med . 1986, 12 июня. 314 (24): 1547-52. [Медлайн].
Taylor AL, Ziesche S, Yancy C, et al, для исследователей исследования сердечной недостаточности афроамериканцев. Комбинация изосорбида динитрата и гидралазина у чернокожих с сердечной недостаточностью. N Engl J Med . 2004 г. 11 ноября. 351 (20): 2049-57. [Медлайн].
Комитет по публикациям исследователей VMAC (Расширение сосудов в лечении острой ЗСН). Внутривенное введение несиритида в сравнении с нитроглицерином для лечения декомпенсированной застойной сердечной недостаточности: рандомизированное контролируемое исследование. ЯМА . 2002, 27 марта. 287 (12): 1531-40. [Медлайн].
Burger AJ, Horton DP, LeJemtel T и др., Для проспективной рандомизированной оценки сердечной эктопии с добутамином или терапией Natrecor.Влияние несиритида (натрийуретический пептид B-типа) и добутамина на желудочковые аритмии при лечении пациентов с остро декомпенсированной застойной сердечной недостаточностью: исследование PRECEDENT. Am Heart J . 2002 декабрь 144 (6): 1102-8. [Медлайн].
О’Коннор С.М., Старлинг Р.С., Эрнандес А.Ф. и др. Эффект несиритида у пациентов с острой декомпенсированной сердечной недостаточностью. N Engl J Med . 2011 июл 7. 365 (1): 32-43. [Медлайн].
Пакер М., Карвер Дж. Р., Родехеффер Р. Дж. И др.Влияние перорального милринона на смертность при тяжелой хронической сердечной недостаточности. Исследовательская группа PROMISE Study. N Engl J Med . 1991, 21 ноября. 325 (21): 1468-75. [Медлайн].
Группа по изучению ксамотерола при тяжелой сердечной недостаточности. Ксамотерол при тяжелой сердечной недостаточности. Ланцет . 1990, 7 июля. 336 (8706): 1-6. [Медлайн].
Мэсси Б.М., Коллинз Дж.Ф., Аммон С.Е. и др., Для исследователей испытаний WATCH. Рандомизированное исследование варфарина, аспирина и клопидогреля у пациентов с хронической сердечной недостаточностью: исследование варфарина и антитромбоцитарной терапии при хронической сердечной недостаточности (WATCH). Тираж . 2009 31 марта, 119 (12): 1616-24. [Медлайн].
Homma S, Thompson JL, Pullicino PM, et al, для исследователей WARCEF. Варфарин и аспирин у пациентов с сердечной недостаточностью и синусовым ритмом. N Engl J Med . 2012 17 мая. 366 (20): 1859-69. [Медлайн].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Допуск на премаркет (PMA): Thoretec Heartmate XVE LVAS. Доступно по адресу http://www.accessdata.fda.gov/scripts/cdrh/cfdocs/cfPMA/pma.cfm? ID = 332296. 4 апреля 2003 г .; Дата обращения: 17 ноября 2016 г.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Thoratec HeartMate II LVAS — P060040 / S005 [обновлено 5 марта 2014 г.]. Доступно по адресу http://www.fda.gov/MedicalDevices/ProductsandMedicalProcedures/DeviceApprovalsandClearances/Recently-ApprovedDevices/ucm201473.htm. 20 января 2010 г .; Дата обращения: 17 ноября 2016 г.
Центры услуг Medicare и Medicaid. Памятка для решения вспомогательных устройств для желудочков в качестве целевой терапии (CAG-00119R2).Доступно по адресу https://www.cms.gov/medicare-coverage-database/details/nca-decision-memo.aspx?NCAId=243&ver=9. Дата обращения: 17 ноября 2016 г.
Pagani FD, Miller LW, Russell SD и др., Для исследователей HeartMate II. Расширенная механическая поддержка кровообращения с роторным вспомогательным устройством левого желудочка с непрерывным потоком. Дж. Ам Колл Кардиол . 2009 21 июля. 54 (4): 312-21. [Медлайн].
Slaughter MS, Rogers JG, Milano CA и др., Для исследователей HeartMate II.Сердечная недостаточность на поздних стадиях лечится с помощью вспомогательного аппарата левого желудочка с непрерывным потоком. N Engl J Med . 2009 декабрь 3. 361 (23): 2241-51. [Медлайн].
Heller SR, для группы сотрудничества ADVANCE. Краткое изложение исследования ADVANCE. Уход за диабетом . 2009, ноябрь 32, приложение 2: S357-61. [Медлайн].
Slaughter MS, Pagani FD, McGee EC и др., Для HeartWare Bridge to Transplant ADVANCE Trial Investigators. Система помощи желудочков HeartWare для моста к трансплантату: объединенные результаты испытания моста к трансплантату и протокола непрерывного доступа. J Пересадка легкого сердца . 2013 июл.32 (7): 675-83. [Медлайн].
Bristow MR, Saxon LA, Boehmer J, et al., Для сравнения медицинской терапии, Pacing, et al. Сердечная ресинхронизирующая терапия с имплантируемым дефибриллятором или без него при запущенной хронической сердечной недостаточности. N Engl J Med . 2004 20 мая. 350 (21): 2140-50. [Медлайн].
Ван Боммель Р.Дж., Моллема С.А. и др. Нарушение функции почек связано с отсутствием ответа на эхокардиографию и плохим прогнозом после сердечной ресинхронизирующей терапии. Дж. Ам Колл Кардиол . 2011 г. 1. 57 (5): 549-55. [Медлайн].
Мосс А.Дж., Холл В.Дж., Кэнном Д.С. и др. Для исследователей испытаний MADIT-CRT. Сердечная ресинхронизирующая терапия для предотвращения сердечной недостаточности. N Engl J Med . 2009 Октябрь 1. 361 (14): 1329-38. [Медлайн].
Зареба В., Пиотрович К., МакНитт С., Мосс А.Дж., для следователей МАДИТ II. Эффективность имплантируемого кардиовертера-дефибриллятора у пациентов с сердечной недостаточностью и дисфункцией левого желудочка (из популяции MADIT II). Ам Дж. Кардиол . 2005 15 июня. 95 (12): 1487-91. [Медлайн].
Freudenberger RS, Hellkamp AS, Halperin JL, et al, для исследователей SCD-HeFT. Риск тромбоэмболии при сердечной недостаточности: анализ исследования внезапной сердечной смерти при сердечной недостаточности (SCD-HeFT). Тираж . 2007 г. 22 мая. 115 (20): 2637-41. [Медлайн].
Кобер Л., Тьюн Дж. Дж., Нильсен и др. Для DANISH Investigators. Имплантация дефибриллятора пациентам с неишемической систолической сердечной недостаточностью. N Engl J Med . 2016 29 сентября. 375 (13): 1221-30. [Медлайн].
Гоэль К., Леннон Р.Дж., Тилбери Р.Т., Сквайрс Р.В., Томас Р.Дж. Влияние кардиологической реабилитации на смертность и сердечно-сосудистые события после чрескожного коронарного вмешательства в сообществе. Тираж . 2011 31 мая. 123 (21): 2344-52. [Медлайн].
Тейлор Р.С., Унал Б., Кричли Дж. А., Кейпвелл С. Снижение смертности у пациентов, получающих кардиологическую реабилитацию на основе физических упражнений: насколько можно отнести к улучшению факторов риска сердечно-сосудистых заболеваний ?. Eur J Cardiovasc Назад Rehabil . 2006 июн.13 (3): 369-74. [Медлайн].
Suaya JA, Stason WB, Ades PA, Normand SL, Shepard DS. Кардиологическая реабилитация и выживаемость у пожилых пациентов с коронарной болезнью. Дж. Ам Колл Кардиол . 2009, 30 июня. 54 (1): 25-33. [Медлайн].
Джоллифф Дж. А., Рис К., Тейлор Р. С., Томпсон Д., Олдридж Н., Эбрагим С. Реабилитация на основе физических упражнений при ишемической болезни сердца. Кокрановская база данных Syst Rev .2001. CD001800. [Медлайн].
Стивенс МБ. Кардиологическая реабилитация. Врач Фам . 2009 г. 1. 80 (9): 955-9; раздаточный материал 960. [Medline].
Тейлор Р.С., Браун А., Эбрахим С. и др. Реабилитация на основе физических упражнений для пациентов с ишемической болезнью сердца: систематический обзор и метаанализ рандомизированных контролируемых исследований. Am J Med . 2004 15 мая. 116 (10): 682-92. [Медлайн].
Гринберг Б., Батлер Дж., Фелкер Г.М. и др.Повышение уровня кальция путем чрескожного введения генной терапии у пациентов с сердечными заболеваниями (CUPID 2): рандомизированное, многонациональное, двойное слепое, плацебо-контролируемое исследование фазы 2b. Ланцет . 2016 19 марта. 387 (10024): 1178-86. [Медлайн].
Siminiak T, Fiszer D, Jerzykowska O, et al. Чрескожная транскоронарно-венозная трансплантация аутологичных скелетных миобластов в лечении постинфарктного нарушения сократимости миокарда: исследование ПОЗНАН. Eur Heart J . 2005, 26 июня (12): 1188-95. [Медлайн].
Menasche P, Alfieri O, Janssens S, et al. Исследование аутологичной трансплантации миобластов при ишемической кардиомиопатии (MAGIC): первое рандомизированное плацебо-контролируемое исследование трансплантации миобластов. Тираж . 2008, 4 марта. 117 (9): 1189-200. [Медлайн].
Диб Н., Маккарти П., Кэмпбелл А. и др. Возможность и безопасность аутологичной трансплантации миобластов у пациентов с ишемической кардиомиопатией. Трансплантация клеток . 2005. 14 (1): 11-9. [Медлайн].
Каспи О., Хубер И., Кехат И. и др. Трансплантация кардиомиоцитов, полученных из эмбриональных стволовых клеток человека, улучшает работу миокарда в инфаркте сердца крысы. Дж. Ам Колл Кардиол . 2007 6 ноября. 50 (19): 1884-93. [Медлайн].
Пател А.Н., Дженовезе Дж. Терапия стволовыми клетками для лечения сердечной недостаточности. Curr Opin Cardiol . 2007 сентября, 22 (5): 464-70. [Медлайн].
Генри Т.Д., Траверс Дж. Х., Хэммон Б.Л. и др. Безопасность и эффективность ixmyelocel-T: расширенная аутологичная многоклеточная терапия при дилатационной кардиомиопатии. Circ Res . 2014 26 сентября. 115 (8): 730-7. [Медлайн].
Perin EC, Dohmann HF, Borojevic R, et al. Трансэндокардиальная трансплантация аутологичных клеток костного мозга при тяжелой хронической ишемической сердечной недостаточности. Тираж . 2003 13 мая. 107 (18): 2294-302. [Медлайн].
Abraham WT, Adamson PB, Bourge RC и др. Для группы экспериментальных исследований CHAMPION. Беспроводной мониторинг гемодинамики легочной артерии при хронической сердечной недостаточности: рандомизированное контролируемое исследование. Ланцет . 19 февраля 2011 г. 377 (9766): 658-66. [Медлайн].
[Рекомендации] Пониковски П., Вурс А.А., Анкер С.Д. и др. Для авторов / членов рабочей группы. Рекомендации ESC по диагностике и лечению острой и хронической сердечной недостаточности, 2016 г .: Целевая группа по диагностике и лечению острой и хронической сердечной недостаточности Европейского общества кардиологов (ESC), разработанная при особом участии Ассоциации сердечной недостаточности (HFA). ) регулятора ESC. Eur Heart J . 2016 14 июля. 37 (27): 2129-200. [Медлайн].
Jaiswal A, Nguyen VQ, Le Jemtel TH, Ferdinand KC. Новая роль ингибиторов фосфодиэстеразы в лечении терминальной сердечной недостаточности. Мир Дж. Кардиол . 2016 26 июля. 8 (7): 401-12. [Медлайн].
Буско М. Генетический тест помогает выявить семейную кардиомиопатию. Heartwire от Medscape. 22 октября 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/812935.Доступ: 2 ноября 2013 г.
Тадрос Р., Чами Н., Бодуан М. и др. Новые мутации при семейной дилатационной кардиомиопатии идентифицированы с помощью секвенирования всего экзома [аннотация 696]. Представлено на: Canadian Cardiovascular Congress (CCC) 2013; 19 октября 2013 г .; Монреаль, Квебек. Банка J Cardiol . Октябрь 2013. 29 (10) Suppl: S364.
Ямада Т., Хирашики А., Окумура Т. и др. Прогностическое влияние комбинированного позднего повышения гадолиния на сердечно-сосудистый магнитный резонанс и пиковое потребление кислорода у амбулаторных пациентов с неишемической дилатационной кардиомиопатией. Ошибка карты J . 2014 20 ноября (11): 825-32. [Медлайн].
Гулати А., Исмаил Т.Ф., Джаббур А. и др. Клиническая ценность и прогностическая ценность оценки объема левого предсердия с помощью сердечно-сосудистого магнитного резонанса при неишемической дилатационной кардиомиопатии. Eur J Heart Fail . 2013 июн.15 (6): 660-70. [Медлайн].
Felker GM, Lee KL, Bull DA и др., Для сети клинических исследований сердечной недостаточности NHLBI. Диуретические стратегии у пациентов с острой декомпенсированной сердечной недостаточностью. N Engl J Med . 2011 г., 3 марта. 364 (9): 797-805. [Медлайн].
Бейкер Д.В., Райт РФ. Ведение сердечной недостаточности. IV. Антикоагулянтная терапия для пациентов с сердечной недостаточностью из-за систолической дисфункции левого желудочка. ЯМА . 1994 23-30 ноября. 272 (20): 1614-8. [Медлайн].
Moss AJ, Hall WJ, Cannom DS и др. Повышение выживаемости с имплантированным дефибриллятором у пациентов с ишемической болезнью сердца с высоким риском желудочковой аритмии.Исследователи по испытаниям многоцентровой автоматической имплантации дефибриллятора. N Engl J Med . 1996 26 декабря. 335 (26): 1933-40. [Медлайн].
Мосс А.Дж. Имплантируемый кардиовертер-дефибриллятор: наибольшая польза от самых тяжелых пациентов. Тираж . 2000, 11 апреля. 101 (14): 1638-40. [Медлайн].
Suma H. Частичная левовентрикулэктомия. Циркуляр J . 2009 июн.73, доп. A: A19-22. [Медлайн].
Матса Л.С., Сагурти С.Р., Анантапур В., Налла С., Наллари П.Ген эндотелина 1 как модификатор дилатационной кардиомиопатии. Ген . 2014 Сен 15. 548 (2): 256-62. [Медлайн].
Динов Б., Фидлер Л., Шонбауэр Р. и др. Результаты катетерной аблации желудочковой тахикардии при дилатационной неишемической кардиомиопатии по сравнению с ишемической кардиомиопатией: результаты исследования проспективного кардиологического центра Лейпцига (HELP-VT). Тираж . 2014 18 февраля. 129 (7): 728-36. [Медлайн].
Roy D, Talajic M, Nattel S и др., Для исследователей фибрилляции предсердий и застойной сердечной недостаточности.Контроль ритма по сравнению с контролем частоты при фибрилляции предсердий и сердечной недостаточности. N Engl J Med . 19 июня 2008 г. 358 (25): 2667-77. [Медлайн].
Porcari A, De Angelis G, Romani S и др. Современные стратегии диагностики дилатационной кардиомиопатии: сравнение методов визуализации. Эксперт Rev Cardiovasc Ther . 2018 20 ноября. 1-11. [Медлайн].
Camino M, Morales MD. Бета 1 антитела к рецепторам адренорецепторов у детей с дилатационной кардиомиопатией. Front Biosci (Elite Ed) . 1 января 2019 г. 11: 102-8. [Медлайн].
Слива К., ван дер Меер П., Петри М.С. и др. Стратификация риска и ведение женщин с кардиомиопатией / сердечной недостаточностью, планирующих беременность или поступающих во время / после беременности: заявление о позиции Ассоциации сердечной недостаточности Европейского общества кардиологов Исследовательской группы по перинатальной кардиомиопатии. Eur J Heart Fail . 2021 20 февраля. [Medline].
Ответ на кардиологическое обследование
Ответ на кардиологическое обследование Видео-самооценка физического осмотра
Викторина
ОТВЕТЬТЕ ПОЯСНЕНИЯ И БОЛЬШЕ
СЕРДЕЧНОЕ ОБСЛЕДОВАНИЕ
1.«Устойчивый» верхушечный толчок (или апикальный импульс, также когда-то называемый «PMI» или точка максимального импульса) соответствует в основном левожелудочковой гипертрофия, поэтому иногда наблюдается у людей с длительной гипертонией, или стеноз аорты (в обоих случаях сердечная мышца работает против увеличенного нагрузки и утолщается — но это не очень хорошо для сердца, даже если это для ваш бицепс). «Устойчивый» означает, что импульс приподнимает ваш палец. или стетоскоп через весь или почти весь систолический интервал.Может быть ключом к пониманию того, как долго у человека было высокое кровяное давление или насколько хорошо он был его контроль. Но устойчивый апикальный импульс можно встретить и в расширенное сердце кардиомиопатии. При оценке того, является ли сокращение апекса «Устойчивый», вы должны делать это, когда пациент лежит на спине. Апекс бьет могут быть «выведены» (облегчено обнаружение) с пациентом на левая сторона, но это положение меняет их качество. Только около 40% человек в положении лежа на спине будет пальпироваться верхушечный толчок.
2. Часто тихий низкий звук S3 (lub –dub-duh) иногда лучше всего слышно, когда пациент находится в положении лежа на левом боку (на полпути перекатился на левую сторону), прислушиваясь к области верхушечной доли (если можно чувствовал), слегка удерживая колокольчик стетоскопа. Оказывая давление с помощью колокол делает кожу «диафрагмой» и может отфильтровывать низкие звук. Три — это несколько звуков, которые можно принять за S3, например, широко распространенный расщепление S2 (как при блокаде правой ножки пучка Гиса).Но широко расколотый S2 будет обычно хорошо слышен у основания и состоит из пары высоких звуков. S3 является признаком недостаточности левого желудочка, хотя его можно услышать у людей. с митральной регургитацией, у которых отсутствует активная недостаточность. Как ни странно, своего рода переменная S3 часто можно услышать у совершенно здоровых молодых людей (например, до 20 лет).
3. В целом второй тон сердца громче в «базовых» областях. (2-е промежутки) и S1 в «апикальных» областях, хотя во многих нормальным людям это различие не так ясно.Второй звук сердца имеет тенденцию к более отчетливому «расщеплению», которое увеличивается с вдохновением.
4. Существует значительная путаница и некоторые споры о том, как позиционировать пациенту, чтобы увидеть пульсацию яремной вены или вены. Большинство экзаменаторов будут начните с 30 или 45 градусов. Высота верхней части видимой вены или высота пульсации по отношению к «углу грудины» (маркер для правого предсердия) не сильно зависит от угла наклона пациента.Шея вены (например, пульсация или верхняя часть видимого столбика), видимые до угла челюсти когда пациент сидит, как правило, убедительно свидетельствует о перегрузке жидкостью. или сердечная недостаточность.
5. В зависимости от причины диастолический «дующий» шум.
аортальной регургитации (lub — dub — WOOOOO) лучше всего можно услышать в различных
пациенты в любом месте из правого второго промежутка (традиционный «аортальный
площадь ») к вершине. Но очень часто этот звук лучше всего слышен на
с 3-го по 4-й левый промежуток.В то время как аортальная регургитация когда-то была
обычно в результате ревматического порока клапанов, сегодня чаще всего от «двустворчатого клапана».
аортальный клапан; Есть и другие причины.
Оценка и расположение апикального пульса
Изучите , как оценить апикальный пульс . В этой статье объясняется, как найти апикальное расположение пульса , а также как прослушать и пальпировать верхушечный пульс .
Как медсестра, вы будете оценивать апикальный пульс во время обследования с головы до ног и перед введением таких лекарств, как дигоксин.У взрослого человека нормальный апикальный пульс составляет 60-100 ударов в минуту.
Где находится верхушечный пульс? Располагается на левой стороне грудной клетки в межреберье 5 th (ICS) по среднеключичной линии.
Апикальный пульс — это точка максимального импульса, расположенная на верхушке сердца. Если вы посмотрите на сердце в теле, оно перевернуто вверх дном, основание находится вверху, а вершина внизу.
Видеодемонстрация оценки апикального пульса
Как оценить апикальный пульс
Положение пациента? Откидная
Во-первых, вам нужно найти апикальный пульс. Затем вы будете его прощупывать, слушать и считать.
Чтобы определить пульс, выполните следующие действия:
- Расположен грудной вырез. Он расположен между ключицами и представляет собой область с выемкой над грудиной.
- Слегка опустите указательный палец, и вы почувствуете «горб».Это известно как Угол Людовика.
- Затем проведите пальцем слева от пациента до среднеключичной линии. Здесь вы будете в межреберье 2 и по среднеключичной линии.
- Двигайтесь вниз и считайте межреберные промежутки, пока не дойдете до 5-й ICS. Это расположение апикального пульса.
Пальпация верхушечного пульса
- Найдите пульс, используя шаги, описанные выше.
- Положите руку на площадку.
- Обратите внимание на легкое ощущение толчка… оно регулярное или нерегулярное, сильное или слабое?
Совет : Иногда бывает трудно пальпировать верхушечный пульс у пациентов с ожирением или толстой грудью. Если у вашей пациентки большая грудь, попросите ее приподнять грудь, чтобы вы могли измерить пульс.
Аускультация апикального пульса
- Убедитесь, что ваш стетоскоп чистый. Вы будете использовать диафрагму стетоскопа.
- Найдите пульс, используя шаги, описанные выше.
- Прослушайте апикальный пульс и посчитайте удары в течение 1 полной минуты.
- У взрослых апикальный пульс должен быть 60 ударов в минуту или больше.
Совет: если вам трудно обнаружить пульсацию, слегка наклоните пациента влево. Это сместит сердце ближе к грудной стенке.
Повышение квалификации медсестер
Апикальный пульс — Измерение показателей жизненно важных функций на протяжении всей жизни — 1-е канадское издание
Апикальный пульс выслушивается с помощью стетоскопа над грудной клеткой в том месте, где лучше всего слышен митральный клапан сердца.У младенцев и детей младшего возраста верхушечный пульс располагается в четвертом межреберье по левой среднеключичной линии. У взрослых апикальный пульс расположен в пятом межреберье по левой среднеключичной линии (OER # 1). См. Рисунок 3.5 ниже.
Рисунок 3.5: Апикальный пульс (Изображение предоставлено Хилари Танг)
Апикальная частота пульса указывается во время некоторых обследований, например, при оценке сердечно-сосудистой системы и когда клиент принимает определенные кардиологические препараты (например,g., дигоксин) (ООР №1). Иногда до и после введения лекарств выслушивают апикальный пульс. Также рекомендуется оценивать апикальный пульс у младенцев и детей в возрасте до пяти лет, потому что в этой популяции радиальный пульс трудно пальпировать и подсчитывать. У детей младше восемнадцати лет обычно оценивают верхушечный пульс, особенно в больничных условиях. Апикальный пульс также можно измерить у людей с ожирением, потому что их периферический пульс иногда трудно пальпировать.
ТехникаРасположите клиента в положении лежа на спине или сидя. Физически пальпируйте межреберные промежутки, чтобы найти ориентир апикального пульса. Попросите клиентку изменить положение собственной ткани груди, чтобы выслушать верхушечный пульс. Например, клиент осторожно сдвигает грудь в сторону, чтобы обнажить верхушечный ориентир пульса. См. Рисунок 3.6 ниже. В качестве альтернативы врач может использовать локтевую сторону руки, чтобы переместить ткань груди и выслушать верхушечный пульс.Обеспечьте драпировку, чтобы защитить конфиденциальность клиента.
Колокол или диафрагма используются для выслушивания пульса и ритма клиента. Для младенцев есть стетоскоп детского размера. Обычно частота пульса на апикальной части берется в течение полной минуты для обеспечения точности; это особенно важно у младенцев и детей из-за возможного наличия синусовой аритмии. При выслушивании апикального пульса вы услышите звуки «lub dup» — это считается одним ударом. Подсчитайте апикальный пульс в течение одной минуты .Обратите внимание на скорость и ритм.
Рисунок 3.6: Женщина-клиентка меняет положение груди, чтобы выслушать верхушечный пульс
Прослушайте Audio clip 3.1 и посчитайте апикальный пульс. Для практики мы сделали этот клип 30 секунд, поэтому вам нужно будет умножить его на два, чтобы получить количество ударов в минуту (но помните, , самое точное измерение — это подсчет апикального пульса за одну минуту ). Сообщенная апикальная скорость в Аудиоклипе 3.1 — это: 60 ударов в минуту (30 x 2) с обычным ритмом
Аудиоклип 3.1: Подсчет апикальной частоты пульса
В качестве альтернативы, если вы просматриваете учебник в формате pdf, воспользуйтесь этой ссылкой: https://www.youtube.com/embed/yL4E_6PaPgg?rel=0
Что должен учитывать поставщик медицинских услуг?Хотя пульс лучше всего измерять в состоянии покоя, иногда это невозможно. Важно задокументировать другие факторы, например, когда человек испытывает боль или младенец / ребенок плачет.
Советы по техникеПощупайте межреберные промежутки, чтобы точно определить местонахождение апикального пульса и получить физический ориентир. Под ключицей есть пространство, но первое межреберье расположено ниже первого ребра. Вы также можете провести пальцами вниз по рукоятке, где она встречается с грудиной: это называется грудным углом (углом Луи). Второе ребро выходит из грудинного угла.
_________________________________________________________________________
Часть этого контента была адаптирована из ООР № 1 (как указано в скобках выше):
© 2015 Технологический институт Британской Колумбии (BCIT).Клинические процедуры для более безопасного ухода за пациентами, Глинда Риз Дойл и Джоди Анита МакКатчеон, Технологический институт Британской Колумбии. Под лицензией Creative Commons Attribution 4.0 International License, если не указано иное. Загрузите эту книгу бесплатно по адресу http://open.bccampus.ca
.Точка максимального импульса
Изображения: Ссылки по теме на внешние сайты (из Bing)
Онтология: Apex beat (C0277909)
| Концепции | Биологическая функция ( T038 ) |
| SnomedCT | 68031002 |
| Английский | Наличие сердцебиения на верхушке, сердцебиение, функция, сердечный импульс, сердцебиение, сердечные импульсы, верхушечный импульс, сердечный импульс, удары верхушки, апикальный импульс, апикальный толчок, верхушечное сердцебиение, функция (наблюдаемая сущность), апекс-биение, апекс-биение (функция) |
| Испанский | choque de la punta (наблюдаемый энтидад), choque de la punta, choque de punta (función), латидо апикальный |
Онтология: Смещение вершины биения (C0425602)
| Концепции | Находка ( T033 ) |
| SnomedCT | 248661003 |
| Английский | Смещение верхушечного толчка сердца, смещение верхушечного сокращения, смещение верхушечного сокращения (находка) |
| Испанский | latido del vértice desplazado (халлазго), latido del vértice desplazado, latido del ápex desplazado |
Онтология: Нахождение вершины биения (C0578482)
| Концепции | Находка ( T033 ) |
| SnomedCT | 301803006 |
| Испанский | latido del vértice — hallazgo, choque de la punta — hallazgo, latido del vértice — hallazgo (халлазго), latido de la punta — hallazgo, hallazgo relacionado con el latido de la punta (халлазго), hallazgo relacionado con el choque de la punta, hallazgo relacionado con el latido de la punta, latido del ápex — hallazgo |
| Английский | Наблюдение за толчком на верхушке, Определение толчка на верхушке (нахождение), Определение толчка на верхушке |
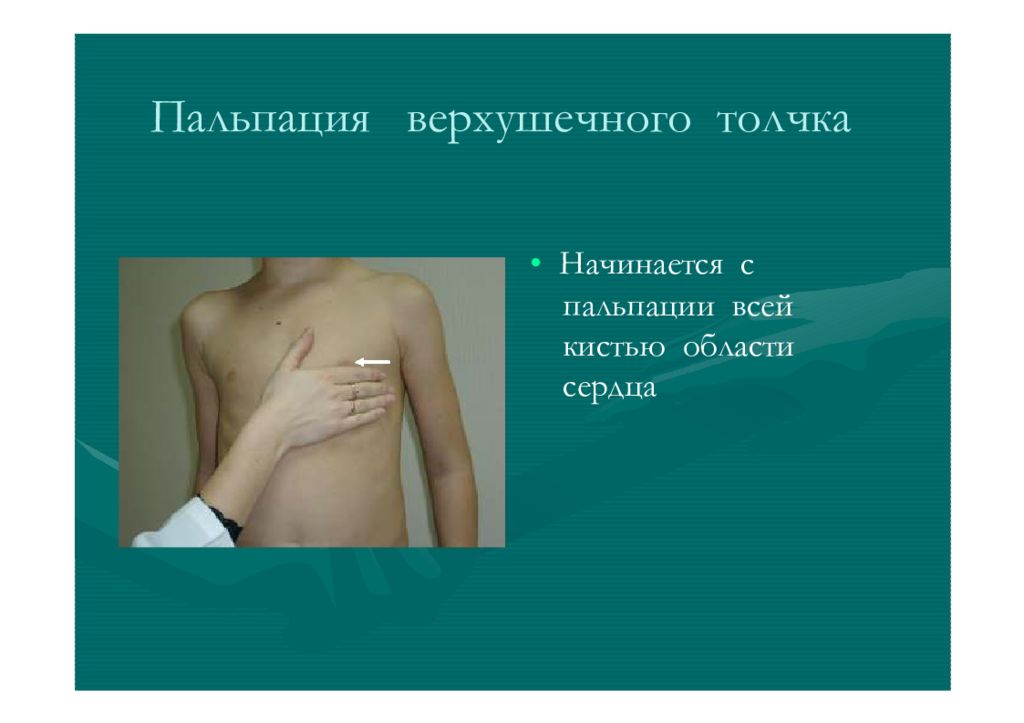 Во втором — расширением брюшной аорты (или тонкой брюшной стенкой) и при глубоком вдохе становится менее отчетливой. При патологии сердца, в частности, недостаточности трехстворчатого клапана, выявляется пульсация печени.
Во втором — расширением брюшной аорты (или тонкой брюшной стенкой) и при глубоком вдохе становится менее отчетливой. При патологии сердца, в частности, недостаточности трехстворчатого клапана, выявляется пульсация печени. осмотр).
осмотр).