Травматический пневмоторакс
Травматический пневмоторакс возникает при повреждениях грудной клетки. Травматический пневмоторакс может быть наружным или внутренним, закрытым или открытым. Наружный пневмоторакс называют открытым, если воздух при вдохе всасывается через рану в полость плевры, а при выдохе выходит обратно. При закрытом пневмотораксе количество воздуха, одномоментно проникшего в плевру, остается затем стабильным. Наконец, если воздух при каждом вдохе всасывается в плевральную полость, но при выдохе из нее не выходит, то пневмоторакс называют клапанным. Такой пневмоторакс обычно бывает при внутреннем пневмотораксе, но встречается и при наружном.
Всякое проникающее ранение грудной клетки сопровождается поступлением в плевральную полость какого-то количества воздуха. Однако закрытый пневмоторакс не всегда распознается клинически, и окончательный диагноз устанавливают лишь при раннем рентгенологическом исследовании. Открытый пневмоторакс может превратиться в закрытый, если рана грудной стенки прикрылась тканями и поступление воздуха в полость плевры прекратилось. Если же воздух через рану грудной стенки или бронх поступает при вдохе в плевральную полость, а при выдохе рана прикрывается тканями наподобие клапана, то давление в полости плевры постепенно нарастает, что ведет к полному коллапсу легкого и значительному смещению средостения. Открытый пневмоторакс может быть двойным, если в одной плевральной полости имеются две раны (В. И. Колесов). Двусторонний пневмоторакс может возникнуть как в результате ранения обеих плевральных полостей, так и вследствие одновременного повреждения одной половины грудной клетки и средостения.
Патологическая физиология травматического пневмоторакса зависит от степени и характера повреждения. При открытом пневмотораксе, если величина раневого отверстия больше диаметра главного бронха, развивается так называемый широко открытый пневмоторакс, при котором наступает коллапс легкого, смещение средостения в сторону неповрежденной плевральной полости, что приводит к грубым нарушениям механизма дыхания и сердечно-сосудистой деятельности. При широко открытом пневмотораксе давление в плевральной полости приближается к атмосферному (по В. Б. Дмитриеву, норма — от 30 до 45 см вод. ст.).
Помимо ряда рефлекторных воздействий, связанных с охлаждением плевральной полости, перегибом и ротацией крупных сосудов сердца, нарушением достаточного оттока в системе полых вен (особенно при правостороннем пневмотораксе) и др., уменьшается общая дыхательная поверхность легких. Средостение не только смещается в неповрежденную сторону, но и возникают колебания его (флотация), резко снижается экскурсия диафрагмы, а также наблюдается парадоксальное дыхание — перекачивание воздуха, насыщенного углекислотой, из спавшегося легкого в здоровое. В малом круге кровообращения наступают расстройства, связанные с затрудненным прохождением крови в коллабированном легком. Глубина вдоха падает до 200 мл (М. Н. Аничков). Все это приводит к выраженному нарушению газообмена.
Патофизиологические изменения при закрытом пневмотораксе выражены менее резко и зависят главным образом от количества проникшего в плевральную полость воздуха и степени спадения легкого. При этом возникает снижение легочной вентиляции, не приводящее, как правило, к тяжелым нарушениям дыхания.
Наиболее тяжелым видом травматического пневмоторакса является клапанный, при котором наступают глубокие нарушения механизма дыхания.
Клиническая картина травматического пневмоторакса зависит от характера повреждения. При закрытом пневмотораксе развиваются умеренно выраженная одышка (см.), цианоз (см.), тахикардия (см.). При перкуссии грудной клетки определяется коробочный звук, а при аускультации — ослабленное дыхание.
Клиническая картина открытого пневмоторакса характеризуется тяжелым состоянием, сопровождающимся циркуляторными расстройствами и резко выраженными нарушениями дыхания. Тяжесть состояния зависит от развития шока (см.), который получил название плевропульмонального из-за отличия его по патогенезу от шока при травмах других локализаций. В основе плевропульмонального шока лежит раздражение многочисленных рецепторов париетальной и висцеральной плевры.
При осмотре больного с открытым пневмотораксом в области раны грудной стенки (если раневой канал узкий) при вдохе может быть слышен «сосущий» звук, связанный с проникновением воздуха в плевральную полость. При выдохе и кашле, наоборот, воздух выталкивается из плевральной полости, часто с пенистой кровью, так как в результате ранения, почти как правило, развивается и гемоторакс (см.). В случае большого дефекта грудной стенки воздух проникает в плевральную полость без шума. При небольшой кожной ране (огнестрельное ранение, повреждение грудной стенки колющим орудием или отломком ребра и т. п.) необходимо произвести тщательную пальпацию для выявления перелома ребер, подкожной эмфиземы (см.). Пальпация в области большой грудной мышцы и лопатки представляет значительные трудности, и определить перелом ребер бывает очень трудно. Подкожная эмфизема является очень важным симптомом, указывающим на необходимость хирургического вмешательства при прекратившемся присасывании воздуха. Нарастание подкожной эмфиземы свидетельствует о повреждении легкого, а особенно быстро нарастающая и распространяющаяся эмфизема характерна для клапанного пневмоторакса (С. Л. Либов). Установить степень повреждения легкого до операции очень трудно. Основными симптомами повреждения легкого служат кровохарканье, значительная эмфизема и гемоторакс. Однако эмфизема и гемоторакс могут наблюдаться и при открытом пневмотораксе без повреждения легкого.
При огнестрельных ранениях грудной клетки может развиться вторичный пневмоторакс, который возникает через несколько дней после ранения и является следствием инфекционных осложнений огнестрельной раны груди. При этом в результате гнойного расплавления мягких тканей или кровяных сгустков, закупоривших раневой канал в момент ранения, из плевральной полости изливается накопившийся экссудат, воздух проникает в плевральную полость и развивается картина открытого пневмоторакса. Вторично наступающий пневмоторакс следует отличать от вторично открывшегося пневмоторакса, который развивается в результате расхождения раны после ликвидации открытого пневмоторакса (зашивание раны грудной клетки). Причинами вторично открывшегося пневмоторакса могут быть раневая инфекция или технические погрешности во время первичной хирургической обработки раны.
Клиническая картина клапанного пневмоторакса характеризуется быстро нарастающим расстройством дыхания и сердечно-сосудистой деятельности с тяжелой одышкой, резко выраженным цианозом, тахикардией. При перкуссии определяется коробочный звук на стороне поражения, границы сердечной тупости значительно смещены в сторону неповрежденной плевральной полости. Один из ведущих симптомов клапанного пневмоторакса — быстро прогрессирующая подкожная эмфизема, которая за короткий промежуток времени может достичь крайних степеней. Если в ближайшие часы после травмы не оказана хирургическая помощь, то подкожная эмфизема может распространиться по всему телу. Лицо пострадавшего приобретает вид раздутого воздухом шара; глаза, рот, ноздри превращаются в узкие щели.
Лечение зависит от вида пневмоторакса. Закрытый пневмоторакс с небольшим количеством воздуха в плевральной полости специального лечения не требует, так как обычные консервативные мероприятия (покой, медикаментозное лечение) в течение нескольких дней приводят к рассасыванию воздуха из плевральной полости.
В случае развития полного коллапса легкого необходима пункция плевральной полости с максимальным отсасыванием воздуха до полного расправления легкого. Пункцию следует производить в VI—VIII межреберье по задней подмышечной линии под местной инфильтрационной анестезией (0,25—0,5% раствор новокаина). Для предупреждения проникновения воздуха в плевральную полость во время пункции следует пользоваться иглой с насаженной резиновой трубкой, которую пережимают зажимом. Для откачивания может быть использован аппарат для наложения искусственного пневмоторакса или шприц Жане.
При открытом пневмотораксе необходимы срочные мероприятия. Первая помощь заключается в предупреждении дальнейшего поступления воздуха в плевральную полость, что может быть осуществлено наложением так называемой окклюзионной повязки из полос липкого пластыря или непроницаемой ткани (например, оболочка индивидуального перевязочного пакета). Необходимо ввести обезболивающие средства, противостолбнячную сыворотку (1500 АЕ), а при очень загрязненных ранах — и противогангренозную. Транспортировать пострадавшего в лечебное учреждение лучше в полусидячем положении и с ингаляцией кислорода. При первой врачебной помощи необходимо произвести шейную вагосимпатическую новокаиновую блокаду (см. Блокада новокаиновая).
Хирургическое лечение заключается в первичной обработке раны и ушивании раны грудной стенки. Операцию выполняют под местной инфильтрационной анестезией или под эндотрахеальным наркозом с применением мышечных релаксантов и управляемого дыхания. Общее обезболивание рациональнее, так как эндотрахеальный наркоз обеспечивает полноценную вентиляцию легких, что имеет особо важное значение при повреждениях легкого; кроме того, при этом наркозе можно отсасывать кровь и слизь из бронхов. После иссечения краев раны, включая мышцы, накладывают двух-, трехрядный узловой кетгутовый шов на плевру, мышцы (рис. 1) и фасцию. Кожу оставляют незашитой или же накладывают редкие шелковые швы. При симптомах повреждения легкого необходима ревизия плевральной полости, для чего производят широкую торакотомию (см.). Характер разреза зависит от локализации раны и направления раневого канала. При небольших ранах легкого производят ушивание легкого, при более обширных повреждениях — сегментэктомию, лобэктомию (см. Легкие, хирургия). Операцию заканчивают введением постоянного дренажа в VIII—IХ межреберье по задней подмышечной линии. Дренаж соединяют с аппаратом для постоянной аспирации под небольшим отрицательным давлением или налаживают подводный клапанный дренаж по Н. Н. Петрову (см. Дренирование). В случае больших дефектов грудной стенки могут быть применены пластика лоскутом мышцы на ножке, надкостницей ребра, лоскутом диафрагмы на ножке (рис. 2), пневмопексия — пришивание легкого или к грудной стенке, или к медиальной плевре.
При клапанном пневмотораксе необходимы экстренные мероприятия, так как резкое повышение внутриплеврального давления может в очень короткие сроки привести к тяжелым нарушениям дыхания и смерти. Первая помощь, помимо общих мероприятий, включает пункцию плевры. При обширной подкожной эмфиземе необходима также пункция подкожной клетчатки несколькими толстыми иглами, в том числе в области шеи (медиастинальная эмфизема). Хирургическое лечение наружного клапанного пневмоторакса заключается в иссечении раны грудной стенки и наложении на нее глухого шва. При внутреннем клапанном пневмотораксе показаны торакотомия и ушивание раны легкого. Если тяжелое состояние больного не позволяет выполнить торакотомию, то в качестве паллиативного мероприятия может быть предпринято дренирование плевральной полости и постоянная активная аспирация в течение 5—7 суток. При двустороннем клапанном пневмотораксе необходимо дренирование обеих плевральных полостей также с постоянной активной аспирацией на протяжении 7—8 суток. При невозможности наладить активную аспирацию применяют подводный клапанный дренаж. В послеоперационном периоде для борьбы с гипоксией необходимы ингаляция увлажненным кислородом (через носовые катетеры или маску), а также назначение антибиотиков широкого спектра действия и сульфаниламидных препаратов.
Рис. 1. Операция ушивания раны при открытом пневмотораксе: 1 — первый ряд швов на плевру с мышцами; 2 — второй ряд швов на мышцы.
Рис. 2. Закрытие дефекта грудной стенки при открытом пневмотораксе при помощи лоскута диафрагмы.
Пневмоторакс: клинические рекомендации
Пневмоторакс возникает в том случае, когда воздух получает доступ в плевральную полость и накапливается в ней.
Первичный спонтанный пневмоторакс возникает в отсутствие предшествующей травмы или провоцирующего события и развивается без клинически выраженного заболевания легких. Наибольшему риску подвергаются те пациенты, в анамнезе которых присутствует курение, синдром Марфана, гомоцистинурия, или те, у которых в семейном анамнезе имеются случаи пневмоторакса. Пациенты с первичным спонтанным пневмотораксом — это преимущественно высокие, худощавые молодые мужчины.
Вторичный спонтанный пневмоторакс возникает как осложнение основного заболевания легких. В США ХОБЛ, развивающаяся на фоне табакокурения, является наиболее распространенной предрасполагающей патологией и отвечает примерно за 70% случаев вторичного спонтанного пневмоторакса. Другие предрасполагающие патологии органов дыхания включают респираторную инфекцию, вызываемую аскомицетами Pneumocystis jirovecii (пневмоцистную пневмонию), кистозный фиброз (муковисцидоз) и туберкулез. Вероятность развития вторичного спонтанного пневмоторакса у пациента коррелирует со степенью тяжести имеющейся дисфункции легких. Менструальный пневмоторакс возникает на фоне торакального эндометриоза.
Травматический пневмоторакс возникает вследствие либо проникающей, либо тупой травмы в области грудной клетки.
Напряженный пневмоторакс может возникнуть как осложнение первичного и вторичного спонтанного пневмоторакса, а также травматического пневмоторакса.
Пневмоторакс обусловлен накоплением газов в плевральной полости. В норме альвеолярное давление превышает внутриплевральное давление, в то же время внутриплевральное давление ниже, чем атмосферное давление. Таким образом, если открывается сообщение между альвеолами и плевральной полостью или между атмосферой и плевральной полостью, то газы будут следовать по градиенту давления в направлении плевральной полости. Этот поток будет продолжаться до тех пор, пока не исчезнет градиент давления или пока аномальные пути поступления газов не будут закрыты. Поскольку объем грудной полости в норме меньше ее объема покоя, а объем легкого больше его объема покоя, то, когда развивается пневмоторакс, грудная полость расширяется, а легкое становится меньше.
Напряженный пневмоторакс является критическим состоянием, требующим неотложной медицинской помощи; он возникает, когда внутриплевральное давление превышает атмосферное давление, особенно во время выдоха, это состояние развивается по механизму клапанного шара, который способствует накоплению газов в плевральной полости во время вдоха. Повышение давления в плевральной полости в конечном итоге приводит к развитию гипоксемии и дыхательной недостаточности вследствие сдавления легких.
Патофизиология менструального пневмоторакса не выяснена. Предполагается, что воздух получает доступ в брюшную полость во время менструации, а затем в качестве газов вторичного происхождения поступает в плевральную полость через дефекты диафрагмы.
В соответствии с другим вариантом, было высказано предположение, что эктопический интраторакальный эндометриоз приводит к эрозированию висцеральной плевры, что обусловливает развитие пневмоторакса.
Спонтанный пневмоторакс: возникает в отсутствие предшествующей травмы или какого-либо провоцирующего события. Этот вид пневмоторакса подразделяется на следующие подвиды:
- Первичный пневмоторакс: возникает в отсутствие клинически выраженного легочного заболевания
- Вторичный пневмоторакс: возникает как осложнение основного легочного заболевания, включая менструальный пневмоторакс на фоне торакального эндометриоза.
Травматический пневмоторакс: возникает вследствие проникающей или тупой травмы в области грудной клетки. Это может произойти в результате случайной или умышленно нанесенной травмы. Ятрогенный пневмоторакс является формой травматического пневмоторакса, развившегося вследствие случайной травмы; он возникает как результат осложнений, связанных с различными видами медицинского вмешательства. Они включают:
- Медицинские процедуры, такие как чрескожная пункционная биопсия поражений легких, плевроцентез, эндоскопическая трансбронхиальная биопсия и введение центрального венозного катетера, а также баротравмы, возникшие вследствие проведения механической вентиляции легких.
Напряженный пневмоторакс: возникает, когда внутриплевральное давление превышает атмосферное давление на протяжении вдоха и часто во время выдоха. Это критическое состояние, требующее неотложной помощи с соответствующим медицинским вмешательством.
Пневмоторакс ex vacuo (с нарушением вакуума): является редкой формой пневмоторакса и возникает, когда быстрый коллапс легкого вызывает снижение внутриплеврального давления. Это наиболее часто наблюдается при ателектазе верхней доли правого легкого. Повышение отрицательного внутриплеврального давления вызывает миграцию молекул газообразного азота из легочных капилляров в плевральную полость.
Диагностика
Если пациент обращается с симптомами напряженного пневмоторакса, требуется немедленное медицинское вмешательство.
Пациенты с пневмотораксом обычно жалуются на одышку и боль в груди. Степень развития одышки зависит от размера пневмоторакса и выраженности фонового заболевания легких, если оно имеется. Пациенты чаще всего могут точно определить начало своих симптомов.
Необходимо оценить факторы риска развития спонтанного пневмоторакса, например, наличие хронических респираторных заболеваний. Поскольку легочная инфекция Pneumocystis jirovecii может привести к развитию пневмоторакса, пациент должен пройти опрос на предмет выявления факторов риска ВИЧ-инфекции.
Клиническая картина
Напряженный пневмоторакс
- Пациенты жалуются на одышку в тяжелой форме, продолжающую усугубляться, они находятся в критическом болезненном состоянии, характеризуемом частым затрудненным дыханием, цианозом, профузным потоотделением и тахикардией.
- Это состояние требует немедленного медицинского вмешательства для понижения давления в гемитораксе на стороне пораженного легкого.
Первичный спонтанный пневмоторакс
- Пациенты обычно жалуются на внезапное начало симптомов — на одышку и ипсилатеральную боль в груди. Степень тяжести одышки связана с объемом воздуха в плевральной полости.
- Большинство приступов первичного спонтанного пневмоторакса возникает в состоянии покоя. Поэтому чаще всего пациент может вспомнить точное время, когда развился пневмоторакс.
- В некоторых случаях типичные симптомы — боль в груди и одышка — могут быть незначительными или даже отсутствовать, подразумевая, что необходимо применять высокий индекс клинического подозрения. .
Вторичный спонтанный пневмоторакс
- Пациенты жалуются на одышку и ипсилатеральную боль в груди. Вследствие наличия основного заболевания легких их симптомы, как правило, выражены в более тяжелой форме, чем у тех пациентов, симптомы которых связаны с первичным спонтанным пневмотораксом.
- Менструальный пневмоторакс представляет собой вторичный спонтанный пневмоторакс. Обычно он является правосторонним. Диагноз в данном случае поставить несложно, если рассматривается возможность пневмоторакса.
Пневмоторакс ex vacuo
- Из-за обструкции дыхательных путей пациенты могут жаловаться на кашель. Выраженность одышки может зависеть от степени коллапса легкого и/или объема воздуха в плевральной полости.
Физикальное обследование
Напряженный пневмоторакс
- Выявленные нарушения аналогичны тем, которые наблюдаются при обширном спонтанном пневмотораксе; однако гемиторакс на стороне пораженного легкого имеет более крупные размеры с учетом расширения межреберных промежутков, и трахея смещается к противоположному гемитораксу.
- Предвестником развития напряженного пневмоторакса обычно бывает внезапное ухудшение кардиопульмонального статуса пациента. Вслед за этим может быстро наступить потеря сознания, поскольку нарушается приток крови к мозгу.
Первичный спонтанный пневмоторакс
- Выявленные нарушения включают уменьшение экскурсии грудной клетки, ипсилатеральное чрезмерное расширение гемиторакса с ослаблением дыхания, а также «коробочный» тон при перкуссии.
Вторичный спонтанный пневмоторакс
- Выявленные нарушения носят такой же характер, как при первичном спонтанном пневмотораксе; однако вследствие имеющихся первопричинных нарушений со стороны дыхательной системы пациента результаты физикального осмотра являются менее надежными. Обследование может также помочь сделать выводы по поводу выявленных нарушений, связанных с основным заболеванием дыхательных путей.
- Менструальный пневмоторакс представляет собой вторичный спонтанный пневмоторакс. Обычно он является правосторонним. Диагноз в данном случае поставить несложно, если рассматривается возможность пневмоторакса.
Пневмоторакс ex vacuo
- Выявленные нарушения включают в себя ослабление дыхания и «коробочный» перкуторный звук. Грудная клетка, однако, не выглядит чрезмерно расширенной.
Визуализационные методы
Напряженный пневмоторакс считается состоянием, требующим неотложной медицинской помощи. Если имеется клиническое подозрение на напряженный пневмоторакс, немедленно должны быть приняты меры для понижения давления в гемитораксе на стороне пораженного легкого. Не следует тратить ценное время в ожидании рентгенографического подтверждения. Задержка в проведении необходимого медицинского вмешательства может привести к смерти пациента.
Рентгенографию грудной клетки обычно рекомендуют в качестве исследования первой линии при большинстве других видов пневмоторакса; она показывает линию висцеральной плевры. Для рутинной диагностики не рекомендуется делать рентгенограмму на выдохе. При вторичном спонтанном пневмотораксе плевральную линию бывает трудно визуализировать поскольку прилежащее больное легкое может быть прозрачным на снимке (например, у больных с эмфизематозными изменениями). Кроме того, может быть трудно отличить крупную, тонкостенную буллу от пневмоторакса. В этой ситуации может быть необходимо получить КТ грудной клетки для подтверждения диагноза.
Для пневмоторакса ex vacuo, помимо наличия линии висцеральной плевры, характерно ипсилатеральное уменьшение объема и ателектаз легких. КТ позволяет выявить эндобронхиальную обструкцию. Благодаря возросшей оснащенности различных лечебных учреждений аппаратурой для УЗИ этот метод визуализации набирает популярность как средство диагностики пневмоторакса у постели больного.
В руках опытных практикующих специалистов ультразвук обладает необходимой чувствительностью и специфичностью для диагностики пневмоторакса.
Предполагается, что УЗИ грудной клетки может быть полезным для выявления пневмоторакса у взрослых неподвижных пациентов с тупыми травмами грудной клетки. Некоторые исследователи рекомендуют ультразвук в качестве дополнения к алгоритму интенсивной терапии при травме на догоспитальном этапе (ATLS).
Для выявления пневмоторакса КТ-сканирование грудной клетки оказывается более чувствительным методом, чем рентгенограмма или УЗИ грудной клетки. Он часто используется в случае пациентов с множественными травмами или при подозрении на скрытый пневмоторакс.
Другие исследования
Если подозревается пневмоторакс ex vacuo, для постановки диагноза и устранения эндобронхиальной обструкции может быть необходима бронхоскопия.
Дифференциальная диагностика
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
| |
|
| |
|
|
|
|
|
|
|
|
|
Диагностические критерии
Рентгенограмма грудной клетки в ЗП проекции часто используется для количественного определения размера пневмоторакса. Пневмоторакс с размером 2 см по-видимому краю между полем легкого и стенкой грудной клетки, при измерении на уровне ворот легких (корня легкого), составляет приближенно 50% от полного размера пневмоторакса. Поэтому Британское торакальное общество рекомендует следующее положение для калибровки размера пневмоторакса:
- Малый пневмоторакс — с размером <2 см по-видимому краю между полем легкого и стенкой грудной клетки, при измерении на уровне корня легкого на рентгенограммах грудной клетки в ЗП проекции
- Большой пневмоторакс — с размером не менее 2 см по-видимому краю между полем легкого и стенкой грудной клетки, при измерении на уровне корня легкого на рентгенограммах грудной клетки в ЗП проекции
Выбор размера пневмоторакса 2 см в качестве определителя малого или большого пневмоторакса является компромиссом между теоретическим риском прокола иглой легкого с пневмотораксом меньшего размера и значительным объемом и продолжительностью спонтанного разрешения патологического процесса для более крупного пневмоторакса.
К сожалению, коллапс легкого не всегда характеризуется единообразием, особенно у пациентов с больными легкими. Поэтому бывает более трудно оценить размеры этих локализованных пневмотораксов. Хотя КТ-сканирование может быть использовано как средство для оценки размера пневмоторакса, не все лечебно-диагностические учреждения приобретают программное обеспечение, необходимое для такой оценки.
Лечение
Основной целью при лечении спонтанного пневмоторакса является удаление воздуха из плевральной полости и уменьшение вероятности возникновения рецидива. При подозрении на пневмоторакс требуется немедленное медицинское вмешательство для понижения давления в гемитораксе на стороне пораженного легкого.
Начальный этап лечения включает в себя наблюдение за состоянием больного с подключением кислородной терапии, чрескожной аспирации воздуха из плевральной полости, и торакостомия с установлением плевральной дренажной трубки в зависимости от типа и размера пневмоторакса. Может возникнуть необходимость в применении видеоторакоскопии или торакостомии для устранения места утечки воздуха.
Для ограничения вероятности рецидива используется плевродез. Такая операция может быть выполнена либо путем механического выскабливания плевры, либо с помощью введения специального вещества в плевральную полость, которое вызывает раздражение плевральных поверхностей с последующим сцеплением париетальной и висцеральной плевры. Выбор процедуры зависит от особенностей пациента и клинических обстоятельств.
Было предложено несколько методов для оценки размера пневмоторакса с помощью обзорных рентгенограмм грудной клетки в задне-передней проекции. К сожалению, каждый из этих методов страдает неточностями и/или отсутствует валидация метода. Британское торакальное общество рекомендует упрощенный метод определения размера пневмоторакса: пневмоторакс может быть малым (размер по видимому краю < 2 см между полем легких и стенкой грудной клетки) или большим (размер по видимому краю составляет, по крайней мере 2 см между полем легких и стенкой грудной клетки).
Напряженный пневмоторакс
Напряженный пневмоторакс является состоянием, требующим неотложной медицинской помощи. Декомпрессия осуществляется незамедлительно путем непосредственного введения стандартного внутривенного катетера 14-го калибра в плевральную полость в точке пересечения срединно-ключичной линии и второго или третьего межреберного промежутка на стороне пневмоторакса. Однако у почти одной трети пациентов толщина стенки грудной клетки может быть больше, чем длина этого катетера; в таком случае целесообразно использовать точку в четвертом или пятом межреберном промежутке как альтернативную возможность для проведения декомпрессии. Такой тип декомпрессии является переходным к формированию зондовой торакостомии. Необходимое вмешательство нельзя откладывать в ожидании радиографических данных для подтверждения напряженного пневмоторакса.
Первичный спонтанный пневмоторакс
Для клинически стабильных пациентов с первичным спонтанным пневмотораксом малого размера возможно проведение обследования и лечения консервативными методами с дополнительным введением высококонцентрированного (10 л/мин) кислорода, а также наблюдения без инвазивного вмешательства. Показано, что дополнительная терапия с применением высококонцентрированного кислорода приводит к 4-кратному увеличению темпов реабсорбции пневмоторакса в течение периода дополнительной оксигенации.
Если пневмоторакс большой, то необходимо проводить чрескожную игольчатую аспирацию. Это может быть достигнуто путем введения внутривенного катетера в плевральную полость в точке пересечения срединно-ключичной линии и второго или третьего межреберного промежутка. Можно использовать большой шприц для вывода воздуха из плевральной полости. Необходимо позаботиться о том, чтобы не допустить обратный доступ воздуха через катетер в плевральную полость. Это можно предотвратить, проинструктировав пациента не делать выдох в тот момент, когда шприц отсоединяется от катетера. С помощью краника-клапана, прикрепленного к катетеру, достигается преимущество «запечатывания» плевральной полости в момент отсоединения шприца от краника с предотвращением доступа воздуха из атмосферы. Как только весь доступный объем воздуха будет удален из полости, следует отсоединить катетер и сделать рентгеновский снимок грудной клетки. Как правило, игольчатая аспирация при первичном спонтанном пневмотораксе так же безопасна и эффективна, как и зондовая торакостомия. Часто эта процедура может осуществляться в подразделении экстренной медицинской помощи без госпитализации больного.
Вероятность успешного проведения игольной аспирации снижается у пациентов старше 50 лет. В большой степени это считается результатом нераспознанного первопричинного заболевания легких в этой возрастной группе. Поэтому к пациентам старше 50 лет или к курильщикам со значительным стажем рекомендуется применять допущение о наличии первопричинного респираторного заболевания (то есть, проводить лечение как при вторичном спонтанном пневмотораксе). Если аспирацию произвести не удалось, в плевральную полость следует ввести плевральную дренажную трубку или катетер малого диаметра. Катетеры малого диаметра могут быть прикреплены к одноходовому вибро-клапану и обычно не требуют отсасывания при отрицательном давлении.
Если имеется постоянная утечка воздуха, а через дренажную трубку спустя 48 часов продолжают интенсивно выделяться пузырьки воздуха, для разрешения пневмоторакса следует рассмотреть назначение пациентам процедуры отсасывания путем создания отрицательного давления (с помощью систем большого объема и низкого давления). Хотя нет никаких доказательств в поддержку стандартного применения аспирации при лечении пневмоторакса, полагают, что у этих отдельных пациентов данное вмешательство помогает вызвать сближение висцеральной и париетальной плевры, тем самым способствуя заживлению повреждения в месте утечки воздуха. У большинства аспираторов имеется заполненная водой камера, через которую воздух удаляется из плевральной полости. Постоянную утечку воздуха легко определить по видимому выделению пузырьков воздуха через дренажную трубку.
Дальнейшее вмешательство необходимо только в том случае, если утечка воздуха сохраняется или у пациента имеется ипсилатеральный рецидивный пневмоторакс. Видеоторакоскопия со сшиванием скобочным швом места утечки воздуха и плевродезом в большинстве случаев является процедурой выбора. При первичном спонтанном пневмотораксе видеоторакоскопия, по сравнению с открытой плеврэктомией, приводит к сокращению продолжительности госпитализации и потребности в обезболивающих препаратах для снятия боли. Однако, частота рецидивов после плеврэктомии с видеоторакоскопией выше, чем после открытой плеврэктомии.
Торакоскопическая клиновидная резекция является альтернативной процедурой для пресечения утечки воздуха в случае, если она упорно сохраняется. Часто эту операцию проводят в сочетании с механическим плевродезом для предотвращения рецидива пневмоторакса. Однако добавление механического плевродеза не снижает частоту рецидивов по сравнению с вариантом выполнения только клиновидной резекции. Более того, у пациентов, подвергающихся клиновидной резекции в сочетании с механическим плевродезом, выше показатели частоты интраоперационных кровотечений и послеоперационного плеврального оттока. Есть некоторые основания полагать, что вместо выполнения механического плевродеза после клиновидной резекции лучшим вариантом будет покрытие висцеральной плевры поверх скрепочного шва сеткой из рассасывающейся целлюлозы и фибриновым клеем; данный метод эквивалентен механическому плевродезу, но отличается отсутствием связанных с ним потенциальных осложнений.
Вторичный спонтанный пневмоторакс
Размер вторичного спонтанного пневмоторакса может не коррелировать в достаточной степени с клиническими проявлениями, так как они зависят от степени развития основного заболевания и дыхательного резерва пациента. В целом, клинические симптомы, связанные с вторичным спонтанным пневмотораксом являются более тяжелыми, чем те, что связаны с первичным спонтанным пневмотораксом; поэтому такие пациенты требуют госпитализации. Более того, частота рецидивов у пациентов с заболеваниями легких несколько выше, чем у пациентов с первичным спонтанным пневмотораксом.
У клинически стабильных пациентов с вторичным спонтанным пневмотораксом, который слишком мал для безопасной установки плевральной дренажной трубки (< 1 см), лечение должно включать дополнительное введение высококонцентрированного (10 л/мин) кислорода, а также наблюдение по принципу выжидательной лечебной тактики. У пациентов с хроническим заболеванием легких и гиперкапнической дыхательной недостаточностью (например, ХОБЛ) кислород следует использовать с осторожностью.
В случае пациентов с пневмотораксом умеренного размера (от 1 см до 2 см) может быть предпринята попытка выполнения игольчатой аспирации. Однако у пациентов с вторичным спонтанным пневмотораксом успешность этой процедуры ограничена. Поэтому, если с помощью игольчатой аспирации не удается значительно сократить размер пневмоторакса (до < 1 см), то следует установить плевральную дренажную трубку или катетер малого диаметра.
Если пневмоторакс большой (> 2 см), то пациенту необходимо установить в плевральную полость плевральную дренажную трубку или катетер малого диаметра для дренирования пневмоторакса. Большинству пациентов с вторичным спонтанным пневмотораксом требуется установка плевральной дренажной трубки или катетера малого диаметра.
Как и в случае первичного пневмоторакса, если при наличии постоянной утечки воздуха через дренажную трубку спустя 48 часов продолжают интенсивно выделяться пузырьки воздуха, для разрешения пневмоторакса следует рассмотреть назначение пациентам процедуры отсасывания путем создания отрицательного давления (с помощью систем большого объема и низкого давления).
Если не удалось достичь разрешения пневмоторакса несмотря на вышеописанное лечение, то пациенту может потребоваться сшивание скобками места утечки воздуха при содействии видеоторакоскопии, а также проведение процедуры плевродеза. Это более эффективная методика, чем плевродез с использованием химического вещества. Однако показатели периоперационной заболеваемости и смертности после проведения видеоторакоскопии у пациентов с вторичным спонтанным пневмотораксом могут быть чрезмерно высокими.
Учитывая значительный риск заболеваемости и смертности после видеоторакоскопии или открытой торакотомии, можно попытаться использовать менее инвазивные методики, особенно у больных с тяжелым заболеванием легких — ХОБЛ, кистозным фиброзом /муковисцидозом или другой патологией легких. У безоперационных пациентов следует проводить плевродез с помощью химического вещества или суспензии талька. Последующие вмешательства направлены на предотвращение рецидивов. В общем случае, плевральная дренажная трубка должна оставаться на месте до тех пор, пока не выполнена процедура для предотвращения рецидивного пневмоторакса.
В то время как для всех пациентов с вторичным спонтанным пневмотораксом должна учитываться необходимость превентивного вмешательства, пациенты, которые являются потенциальными кандидатами на трансплантацию легких, требуют особого рассмотрения. У больных с кистозным фиброзом /муковисцидозом или с дефицитом альфа-1-антитрипсина, а также у более молодых пациентов с ХОБЛ, связанной с курением, для которых в настоящее время рассматривается вопрос пересадки легких, следует избегать проведения диффузного плевродеза с видеоторакоскопией или внутриплевральной химической инстилляцией. Проведенный ранее диффузный плевродез приводит в дальнейшем к повышению трудности исполнения и кровоточивости рассечения при операции по трансплантации легких. В этой подгруппе пациентов предпочтительны консервативные меры лечения и наблюдения или видеоторакоскопия без целенаправленно воздействующей механической абразии.
Катамениальный пневмоторакс
Актуальное лечение при катамениальном пневмотораксе сходно с терапией при других видах вторичного спонтанного пневмоторакса. Если пневмоторакс небольшой, следует проводить дополнительную оксигенацию. Пациенткам с большим пневмотораксом в дополнение к кислородной терапии проводят чрескожную аспирацию или торакостомию с использованием плевральной дренажной трубки.
У некоторых пациенток с катамениальным пневмотораксом развивается также гемоторакс, что приводит к формированию гемопневмоторакса в качестве осложнения торакального эндометриоза. Наличие крови в плевральной полости требует проведения дренажа путем торакостомии с использованием дренажной трубки большого диаметра. Поскольку пациентки с катамениальным пневмотораксом — это, как правило, молодые женщины, не имеющие в анамнезе основных паренхиматозных заболеваний легких, их лечение высококонцентрированным кислородом можно осуществлять без опасения гиперкапнической дыхательной недостаточности.
Стратегия долгосрочного лечения катамениального пневмоторакса состоит в подавлении эктопического эндометрия путем вмешательства в секрецию эстрогена яичников. Это может быть достигнуто путем применения оральных контрацептивов, аналогов гонадотропин-рилизинггормона, прогестагенов и даназола. У многих пациенток с катамениальным пневмотораксом не возникают рецидивы до тех пор, пока происходит медикаментозное подавление овуляции и менструации.
Если пациентка не может принимать препараты для подавления овуляции, желает прекратить эту терапию, чтобы забеременеть, или воздействие гормонами терпит неудачу, то следует рассмотреть инвазивные процедуры для предотвращения рецидивов катамениального пневмоторакса. В этом случае можно выполнить видеоторакоскопию или открытую торакотомию. Плевру следует проверить на наличие эндометриальных имплантов, а диафрагму обследовать на предмет перфорации. Имплантаты должны быть иссечены, а дефекты диафрагмы исправлены. Для предотвращения рецидива следует также провести химический или механический плевродез.
Травматический пневмоторакс
Терапия первой линии включает в себя чрескожную игольную аспирацию. Если проведение аспирации не приносит успеха или пневмоторакс слишком большой, то, как правило, требуется установка плевральной дренажной трубки.
Гемоторакс может сопутствовать и/или осложнять травматический пневмоторакс. Наличие гемоторакса делает необходимым дренирование через плевральную дренажную трубку. Если кровотечение продолжается, для достижения гемостаза может потребоваться исследование грудной полости. Если легкие не удается расправить или спустя 72 часа продолжается постоянная утечка воздуха, то, вероятно, для пациента потребуется проведение видеоторакоскопии или торакотомии.
Пневмоторакс ex vacuo
Пациентам с пневмотораксом ex vacuo следует проводить оксигенотерапию высококонцентрированным кислородом (до той степени, пока они не подвергаются риску гиперкапнической дыхательной недостаточности), но им также может потребоваться бронхоскопия для устранения эндобронхиальной обструкции. Зондовая торакостомия не показана.
Пневмоторакс – это патологическое состояние, при котором в полость плевры попадает атмосферный воздух и возможно его накопление с развитием коллапса легкого.
Данная патология может возникать как на фоне полного благополучия больного, так и в результате какого-либо повреждения, заболевания легких, или специально созданной врачами ситуации (искусственный пневмоторакс).
- Клинические проявления
- Диагностика
- Напряженный пневмоторакс
- Пневмоторакс у детей
- Искусственный пневмоторакс
Классификация
Существует классификация пневмоторакса по разным принципам: по механизму образования, по связи с внешней средой и по особенностям расположения и развития процесса, по степени коллабирования легкого.
По механизму выделяют:
Спонтанный:
- Первичный – без предшествующего заболевания легких.
 Вторичный – на фоне хронического легочного заболевания.
Вторичный – на фоне хронического легочного заболевания.
- Посттравматический пневмоторакс – состояние, возникающее при повреждениях грудной клетки.
- Ятрогенный – является осложнением при проведении манипуляций медицинским персоналом.
- Искусственный – используется как метод лечения туберкулеза, заключается во введении в плевральную полость воздуха для создания воздушной подушки между листками плевры для достижения определенного регенеративного эффекта.
По связи с внешней средой:
- Закрытый – нет контакта с окружающей средой. В дальнейшем увеличения количества воздуха не происходит и теоретически данный вид пневмоторакса может разрешиться самопроизвольно (является самой легкой формой).
Открытый – при данном виде патологии существует связь между внешней средой и плевральной полостью. Происходит выравнивание давлений между плевральной полостью и атмосферой, из-за чего возникает спадание легкого.
 Легкое почти полностью выключается из процесса дыхания.
Легкое почти полностью выключается из процесса дыхания.Клапанный – одна из самых тяжелых форм. Возникает в результате образования «клапана» в полости груди. То есть существует контакт с внешней средой, но односторонний, таким образом, воздух поступает внутрь полости, но обратно не выходит.
Опасной эта форма считается не только из-за коллапса легкого. В это же время происходит раздражение нервных волокон плевры, что ведет к плевропульмональному шоку. Так же накопление воздуха приводит к смещению органов средостения и сдавлению крупных сосудов в нем.
По особенностям расположения и развития процесса:
- Пристеночный – небольшое количество воздуха в полости плевры, обычно нет связи с окружающей средой, легкое не полностью расправлено, частично участвует в акте дыхания. Характерно для закрытых пневмотораксов.
- Полный левосторонний или правосторонний пневмоторакс – легкое в полностью спавшемся состоянии, не участвует в процессе дыхания.
- Осумкованный – развивается, если между висцеральным и париетальным листком плевры находятся спайки, ограничивающими этот процесс. Часто протекает бессимптомно.
- Полный двухсторонний – самая опасная форма, так как происходит быстрое спадание обоих легких. При отсутствии быстрого лечения – летальный исход от легочно-сердечной недостаточности.
По степени коллабирования легкого:
 Частичный:
Частичный:- Малый – спадение легкого на треть первоначального объема.
- Средний – спадение на половину.
- Тотальный пневмоторакс – спадание больше чем на половину от начального объема.
Механизм развития пневмотораксов
Данное заболевание имеет несколько форм и для каждой формы характерны свои этиологические факторы.
 Для первичного спонтанного пневмоторакса основной причиной является разрыв субплевральных эмфизематозных булл. Их находят почти у всех пациентов с данным видом патологии. Фактором риска развития булл является курение. Разрыв буллы может произойти неожиданно, под воздействием провоцирующего фактора, например, при смехе, сильном кашле, изменении давления в грудной клетке.
Для первичного спонтанного пневмоторакса основной причиной является разрыв субплевральных эмфизематозных булл. Их находят почти у всех пациентов с данным видом патологии. Фактором риска развития булл является курение. Разрыв буллы может произойти неожиданно, под воздействием провоцирующего фактора, например, при смехе, сильном кашле, изменении давления в грудной клетке.Для вторичного спонтанного вида характерно наличие выраженных заболеваний легких:
- бронхиальная астма,
- ХОБЛ,
- муковисцидоз,
- рак легких,
- пневмонии.
Причиной травматического пневмоторакса являются травмы:
- открытые – огнестрельные, ножевые проникающие ранения,
- закрытые – повреждения, полученные при падении или отломками ребер при переломе.
Ятрогенный пневмоторакс связан с врачебными манипуляциями:
- биопсия плевры,
- пунктирование центральной вены,
- введение катетера в центральные вены,
- баротравма при проведении ИВЛ.
 В норме давление в грудной клетке ниже атмосферного. За счет этого легкие находятся в полностью расправленном состоянии. Под воздействием вышеназванных причин происходит попадание воздуха в грудную полость, вследствие этого происходит сдавление и коллапс легкого.
В норме давление в грудной клетке ниже атмосферного. За счет этого легкие находятся в полностью расправленном состоянии. Под воздействием вышеназванных причин происходит попадание воздуха в грудную полость, вследствие этого происходит сдавление и коллапс легкого.
Большое количество воздуха способствует пережатию и смещению сосудов и органов, находящихся в средостении в противоположную сторону.
Клинические проявления
Клиника при пневмотораксе может сильно различаться. Выделяют типичную для данного состояния картину и стертую. Это определяется количеством проникшего внутрь воздуха. Жалобы:
- боли различного характера в области груди,
- резко возникшая одышка,
- возможен кашель.
При осмотре и физикальном исследовании:
- сознание пациента возбужденное, в будущем угнетение вплоть до комы (при напряженном),
- тахикардия (ЧСС выше 135 ударов – возможно, развивается напряженный пневмоторакс),
 вынужденное сидячее положение,
вынужденное сидячее положение,- цианоз,
- артериальная гипотония,
- снижение подвижности легкого на стороне повреждения, увеличение расстояния между ребрами и выбухание межреберных промежутков
- коробочный звук над пораженным легким при перкуссии,
- ослабление голосового дрожания,
- при аускультации дыхательные шумы отсутствуют либо плохо слышимы,
- повышение альвеолярно-артериального градиента и острый респираторный алкалоз при измерении газового состава крови.
Диагностика
Постановка диагноза пневмоторакса основана на данных опроса и симптоматики. Из инструментальных методов обследования «золотым стандартом» является рентгенография грудной клетки в сидячем положении или стоя. Для диагносцирования пневмоторакса с маленьким количеством воздуха, используется рентгеноскопия или рентгенография на выдохе.
 Рентгенологически пневмоторакс проявляет себя как просветление легочной ткани у края легочного поля, без видимого легочного рисунка, с четкими границами, представленными висцеральной плеврой. Может наблюдаться смещение диафрагмы книзу, структур средостения в здоровую сторону (при левостороннем пневмотораксе соответственно вправо), а легкие коллабированы.
Рентгенологически пневмоторакс проявляет себя как просветление легочной ткани у края легочного поля, без видимого легочного рисунка, с четкими границами, представленными висцеральной плеврой. Может наблюдаться смещение диафрагмы книзу, структур средостения в здоровую сторону (при левостороннем пневмотораксе соответственно вправо), а легкие коллабированы.
Для постановки окончательного диагноза необходимо получение воздуха из грудной клетки при торакоцентезе. Для дифференциации с иными заболеваниями грудной клетки (кисты, ателектаз легкого, гемоторакс, грыжи пищевода и другие) могут использоваться такие методы исследования как:
- КТ легких,
- Бронхография,
- ангиопульмонография легких,
- диагностическая торакоскопия.
Для диагностики изменений в работе сердца в результате давления на перикард, проводят электрокардиографию.
К осложнениям пневмоторакса можно отнести такие заболевания как:
- плевральные кровотечения,
- эмпиема плевры,
- серозно-фиброзный пневмоплеврит,
- подкожная эмфизема.
Отдельные виды пневмотораксов
Особое внимание следует обратить на такие виды пневмоторакса как:
- напряженный,
- пневмоторакс у новорожденных,
- искусственный пневмоторакс.
Напряженный пневмоторакс
Напряженный пневмоторакс – это состояние, когда идет поступление воздуха в плевральную полость, но нет возможности выхода, происходит заполнение газом полости. Возникает полный коллапс легкого и воздух не попадает в него даже при глубоком вдохе.
Основной причиной является травма, при которой отверстие прикрыто тканью пациента (клапанный пневмоторакс).
Характерные симптомы рассмотрены выше. Стоит отметить, что состояние быстро развивающееся, тяжелое, поэтому клиническая картина ярко выражена.
Пневмоторакс у детей
У младенцев встречается данная патология примерно в 1% случаев, и ее развитие происходит по нескольким причинам. Наиболее частыми является перерастяжение и разрыв альвеол вследствие травм (в том числе и неправильно проведенные реанимационные мероприятия), врожденных патологий (эмфизема или киста легкого).
 Воздух из разорвавшихся альвеол поступает в интерстициальную ткань, доходит до корня легкого. При большом количестве воздуха происходит разрыв соединительнотканных сосудистых влагалищ и развивается пневмомедиастинум или пневмоторакс. Возможна смерть ребенка от воздушной эмболии.
Воздух из разорвавшихся альвеол поступает в интерстициальную ткань, доходит до корня легкого. При большом количестве воздуха происходит разрыв соединительнотканных сосудистых влагалищ и развивается пневмомедиастинум или пневмоторакс. Возможна смерть ребенка от воздушной эмболии.
Пневмоторакс у детей имеет яркую клинику лишь у 10% (симптоматика характерная для всех видов пневмоторакса). В основном же наблюдается только появление коробочного звука и ухудшение проведения дыхательных шумов.
При быстром развитии процесса сначала обнаруживается тахикардия и повышение артериального давления, которые постепенно уступают место гипотензии и брадикардии, ведущих к нарушению мозгового кровотока. Диагностика тоже проводится рентгенологически. В экстренных случаях возможна трансиллюминация – пораженная сторона проводит свет лучше.
Искусственный пневмоторакс
Используется как один из методов лечения больных туберкулезом легких. После создания пневмоторакса легкое находится в состоянии относительного покоя. Во-первых, уменьшается экскурсия легких, а во-вторых происходит избирательное спадение пораженных участков в легких и лимфостаз. Возникают предпосылки для развития фиброзной ткани и зарастания каверн.
 Применяется эта методика при:
Применяется эта методика при:
- инфильтративном и очаговом туберкулезе легких в периоде распада,
- кавернозный туберкулез легких,
- неэффективность проводимой в течение полугода терапии.
Возможно также использование этого способа для остановки легочного кровотечения.
Лечение, прогноз и профилактика
Пневмоторакс легкого – это заболевание, которое может привести к смерти больного. Поэтому важно вовремя и качественно оказать первую помощь пострадавшему. Самым опасным является напряженный пневмоторакс.
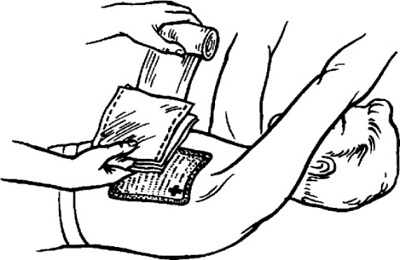 Это состояние требует срочной декомпрессии и перевода клапанного типа в открытый. Это производится толстой иглой обычно во втором межреберном промежутке на линии, проведенной от середины ключицы.
Это состояние требует срочной декомпрессии и перевода клапанного типа в открытый. Это производится толстой иглой обычно во втором межреберном промежутке на линии, проведенной от середины ключицы.
Так же возможно наложение окклюзионной повязки на рану, таким образом, переводя пневмоторакс в закрытый. Необходим вызов бригады скорой медицинской помощи. При транспортировке необходимо обеспечить пациенту удобное положение и подачу увлажненного кислорода для уменьшения симптомов дыхательной недостаточности.
После оказания первой помощи, пациент доставляется в травматологическое или торакальное отделение. Проводимое лечение будет зависеть от вида пневмоторакса, но в любом случае назначается обезболивание и кислородотерапия. В случае с закрытой формой проводится пунктирование плевральной полости с последующей аспирацией воздуха.
Так же возможна установка дренажной системы или электровакуумного прибора для искусственной аспирации воздуха во избежание быстрого расправления легкого и возможной шоковой реакции.
При бессимптомном виде рекомендуется соблюдение покоя и ингаляции кислорода. Пневмоторакс в этом случае разрешается самостоятельно. При травматическом пневмотораксе необходимо ушить рану, и лечить как закрытый.
Считается, что если процесс длится более 3-х месяцев, то он переходит в хронический пневмоторакс. Тогда производится торакоскопия или торакотомия для выяснения и удаления первопричины заболевания. Для данной патологии в 30% случаев характерны рецидивы. Для недопущения повторных случаев используют плевродез для создания сращения между листками плевры.
Прогноз заболевания в целом благоприятный. Во многом это зависит от причины развития патологии и вида пневмоторакса. Самыми грозными считаются напряженный и двусторонний пневмоторакс. При отсутствии лечения больные могут погибнуть от дыхательной или сердечной недостаточности.
Профилактика заключается в отказе от курения, уменьшения производимой физической нагрузки, постоянный контроль и своевременное лечение заболеваний дыхательной системы, которые могут привести к рецидиву заболевания.
 Загрузка…
Загрузка…Пневмоторакс — это воздух в плевральной полости, что обычно является результатом повреждения висцеральной плевры или средостения.
Пневмоторакс в отделении интенсивной терапии (ОРИТ) обычно наблюдается из-за ятрогенных причин, таких как катетеризация магистральных сосудов или баротравма у пациентов с механической вентиляцией. Напряженный пневмоторакс в отделениях анестезиологии и реанимации наблюдается у 4-15% пациентов с механической вентиляцией. Кроме того, у пациентов с хроническими заболеваниями легких, перенесших кардиоторакальные хирургические вмешательства или травмы, повышен риск пневмоторакса.
Простой пневмоторакс может быстро прогрессировать до фатального напряженного пневмоторакса с последствиями в виде гипоксии и/или гипотонии с кардиогенным шоком. Поэтому крайне важно, чтобы медицинские работники были способны быстро диагностировать и лечить пневмоторакс.
Патофизиология
Пневмоторакс чаще всего является результатом разрыва висцеральной плевры, но воздух может также проникать в плевральное пространство из атмосферы (травма/ ятрогенные повреждения) или через газообразующие организмы в условиях эмпиемы.Прогрессирование от простого пневмоторакса до напряженного зависит от длительности выхода газа в закрытое плевральное пространство, что приводит к увеличению трансплеврального давления, коллапсу легких, ателектазу и гипоксемии. Когда напряженный пневмоторакс становится более выраженным, венозный возврат ограничивается, что приводит к снижению сердечного выброса и шоку.
Патофизиология напряженного пневмоторакса изучалась в исследованиях на животных. Предполагаемые механизмы, способствующие напряжению физиологических механизмов, включают гипоксию из-за шунтирования крови через ателектазированное легкое, гиповентиляцию из-за повышенного трансплеврального давления, вызывающего уменьшение экскурсии диафрагмы, и снижение преднагрузки из-за увеличения внутригрудного давления. Традиционное понимание механизма механической обструкции полой вены, вероятно, играет незначительную роль. Основные клинические данные могут разниться в зависимости от того, находится ли пациент на спонтанном дыхании или со вспомогательной вентиляцией под положительным давлением. Гипоксия обычно является основным симптомом у пациентов при спонтанном дыхании. Однако у пациентов с поврежденным респираторным драйвом (что необходимо для снижения внутригрудного давления и увеличения венозного возврата) или гиповолемией возможно снижение сердечного выброса.
Пациенты с механической вентиляцией несут в себе наибольший риск гемодинамической нестабильности. Темп нарастания объема воздуха в плевральной полости зависит от объема и/или давления, а также тяжести травмы. С ростом объема газа, поступающего в плевральное пространство, достигается критическая точка, приводящая к уменьшению венозного возврата и, в конечном счете, к выравниванию давления в камерах сердца, что приводит к снижению сердечного выброса, а в финале — к остановке сердца.
Виды пневмоторакса
Существуют следующие виды пневмоторакса:- спонтанный;
- неспонтанный.
Спонтанный пневмоторакс
Спонтанный пневмоторакс считается:
- «первичным», когда нет очевидных основных заболеваний легких,
- «вторичным», когда есть основное заболевание легких, такое как эмфизема или кистозное заболевание легких.
Первичный спонтанный пневмоторакс
Первичный спонтанный пневмоторакс обычно возникает у высоких худых мужчин с «эктоморфным» габитусом тела, и считается, что это происходит из-за увеличения плевральной пористости или разрыва ранее невидимых субплевральных пузырьков.
Вторичный спонтанный пневмоторакс
Поскольку у пациентов со вторичным спонтанным пневмотораксом имеется основное заболевание легких с меньшими сердечно-легочными резервами, то пневмоторакс типично развивается более остро, чем у лиц с первичным спонтанным пневмотораксом, что требует более срочного дренирования. Также лицам с вторичным пневмотораксом рекомендуется госпитализация.
Неспонтанный пневмоторакс (травматический, ятрогенный)
Неспонтанный пневмоторакс возникает либо вследствие проникающей, либо тупой травмы, а также может быть обусловлен ятрогенным повреждением стенки грудной клетки или висцеральной плевры. Травматический пневмоторакс является второй из наиболее распространенных клинических находок после повреждений грудной клетки, сопровождающихся переломами ребер. Ятрогенный пневмоторакс чаще всего возникает после центрального венозного доступа, торакоцентеза, трансбронхиальной биопсии легкого и вентиляции с положительным давлением.
Диагностика
Различные методы диагностики пневмотораксаА — рентгенограмма грудной клетки; В — М-режим УЗИ; С — КТ; D — аспирация через иглу.
Для диагностики пневмоторакса у пациентов в критическом состоянии иногда достаточно информации из истории болезни и физикального осмотра. Отмечается острое начало одышки, боль в груди, тахикардия, гипотония, уменьшение дыхательных шумов, парадоксальный пульс или контралатеральное смещение трахеи. Хотя клинические признаки и могут указывать на наличие пневмоторакса, следует отметить, что многие из этих находок неспецифичны и не являются надежным показателем масштаба пневмоторакса, особенно в случае спонтанного вторичного пневмоторакса, когда могут наблюдаться тяжелые симптомы одышки, не соответствующие размеру пневмоторакса, а скрытая эмфизема также способна вызывать ослабление дыхания. Острые изменения параметров вентиляции, такие как уменьшение дыхательного объема или повышение давления в дыхательных путях, вызванные снижением комплаенса дыхательной системы, могут быть связаны с пневмотораксом, но также могут быть обнаружены при других болезненных состояниях и, следовательно, потенциально могут быть неправильно истолкованы в различных клинических ситуациях. Как следствие, рентгенологическое исследование остается золотым стандартом диагностики пневмоторакса.
Несмотря на то, что рентгенографическое обследование является оптимальным выбором для диагностики пневмоторакса, оборудование не всегда может быть доступным, тогда как нестабильным пациентам терапевтическое лечение (то есть декомпрессия с помощью иглы или дренирование) может потребоваться по клиническим признакам до рентгенографического подтверждения.
Рентгенография
Привычные рентгенограммы грудной клетки для диагностики пневмоторакса традиционно были первым диагностическим тестом. При выполнении большинства этих рентгенограмм пациент находится в положении лежа на спине или полусидя, но не в вертикальном положении. Однако следует проявлять осторожность при интерпретации рентгенограмм, выполненных в положении лежа, из-за самой краевой части грудной клетки — реберно-диафрагмального угла (где будет собираться воздух), что известно как признак «глубокой борозды». За пневмоторакс может быть принята кожаная складка на рентгенограмме грудной клетки, имитируя острый край легкого, но, по сути, она представляет собой нормальный результат. Складки кожи могут наблюдаться у пожилых пациентов или у пациентов с ожирением; складки можно подтвердить повторной рентгенограммой в другом положении. Поскольку рентгенография грудной клетки имеет определенные ограничения, важно помнить о лечении пациента, а не результатах рентгенограммы. В клинической ситуации, связанной с напряженным пневмотораксом, правильным для клиницистов будет решение о немедленной плевральной декомпрессии — дренировании, чтобы избежать дальнейшей клинической декомпенсации. Если есть сомнения в отношении результатов рентгенографии грудной клетки и пациент стабилен, рекомендуется обращаться к специалисту-рентгенологу и/или к дальнейшей визуализации с помощью ультразвукового исследования, а также компьютерной томографии (КТ) грудной клетки.
Компьютерная томография (КТ)
Компьютерная томография (КТ) является золотым стандартом для подтверждения диагноза и размеров пневмоторакса. КТ также позволяет оценить паренхиму легкого и плевральную патологию, а также может помочь дифференцировать буллезные заболевания от пневмоторакса, что потенциально позволяет избежать неправильного дренирования и создания паренхиматозно-плеврального свища. С широким внедрением КТ-диагностики стал чаще появляться диагноз скрытого пневмоторакса. Скрытый пневмоторакс определяется как пневмоторакс, обнаруженный с помощью КТ, который не был клинически заподозрен или не был диагностирован с помощью стандартной рентгенографии грудной клетки. С увеличением доступности компьютерных томографов этот диагноз становится более частым. Общая заболеваемость пациентов с травматическим скрытым пневмотораксом колеблется от 2 до 15% и может достигать 64% у пациентов с политравмой. Существует противоречие в том, как лечить пациентов с подобным видом пневмоторакса при механической вентиляции из-за потенциальной эскалации его до варианта напряженного пневмоторакса.
Многоцентровое рандомизированное исследование пациентов с травмами при механической вентиляции не выявило различий в респираторном дистресс-синдроме при простом динамическом наблюдении и профилактическим дренированием грудной клетки (относительный риск: 0,71, доверительный интервал 95%: 0,40-1,27). В конечном счете, 31% наблюдаемых пациентов в последующем был установлен дренаж, при этом не наблюдалось осложнений в виде визуального ухудшения пневмоторакса или утяжеления состояния. Это единственное исследование дает основание для наблюдения травматических скрытых пневмотораксов у пациентов с механической вентиляцией. Однако необходимы дальнейшие исследования, чтобы направлять лечение у различных пациентов и в различных ситуациях.
По-прежнему сохраняется необходимость коллегиального принятия решения по поводу клинических ситуаций, если необходимо решать вопрос о постановке дренажа. Согласие консилиума предполагает, что должна проводиться клиническая оценка для определения необходимости в дренировании.
Ультразвуковое исследование (УЗИ) грудной клетки
Ультразвуковое исследование грудной клетки для диагностики пневмоторакса становится все более доступным инструментом. Существует несколько преимуществ УЗИ перед рентгенограммой и КТ грудной клетки, включая исследование у постели больного, отсутствие излучения, визуализацию в реальном времени и способность легко выполнять динамические и повторные оценки. Недавно проведенный мета-анализ показал, что для диагностики пневмоторакса ультразвук является более чувствительным и специфичным, чем стандартная рентгенограмма грудной клетки, и его можно использовать для оценки повторного расправления легочной ткани после торакостомического дренирования. Главным недостатком ультразвука является необходимость приобретения навыков визуализации и интерпретация врачом, который не является рентгенологом. Другим недостатком может быть выраженная подкожная эмфизема, что ограничивает проникновение ультразвуковых волн в грудную полость. Исследование, сравнивавшее ультразвук в диагностике скрытого пневмоторакса с рентгенограммами/КТ грудной клетки показало, что использование ультразвука выявило 92% случая скрытого пневмоторакса, диагностированных с помощью КТ. Ультразвук чрезвычайно полезен для исключения пневмоторакса после плевральных процедур и катетеризации центральных сосудов, что лишает необходимости и задержки во времени для выполнения портативной рентгенографией.
При дыхании нормальное движение подлежащего легкого имеет вид «скольжения» или «плавного движения», это динамическое движение позволяет идентифицировать висцеральную плевру и паренхиму легкого. При обследовании легкого ультразвуком обычно обнаруживаются A-линии и В-линии:
- А-линии — горизонтальные, гиперэхогенные линии, которые представляют артефакты отражения висцерально-париетального изображения плевры.
- В-линии, также известные как артефакты хвоста кометы, вызваны эхо-отражением заполненного воздухом легкого и проявляются в виде узких гиперэхогенных непрозрачных участков, похожих на лучи, которые простираются от плевральной линии до края ультразвукового экрана без выцветания и движутся с легким скольжением. Поскольку плевральный воздух блокирует визуализацию лежащего ниже легкого, наличие В-линий и скользящих движений ткани легкого исключает пневмоторакс в местоположении датчика на грудной клетке с прогностической значимостью в 100 %.
Необходимо изучить несколько точек на грудной клетке, особенно верхние отделы передней и боковые стенки грудной клетки, где воздух имеет тенденцию к накоплению. Скользящее легкое также невозможно визуализировать в условиях контралатеральной интубации главного бронха, плеврально-паренхиматозных спаек, эндобронхиальной обструкции или паралича диафрагмы. Таким образом, основное достоинство ультразвука для оценки пневмоторакса заключается в его способности исключить пневмоторакс. При этом, УЗИ легких можно также использовать в ходе разрешения пневмоторакса, определяя точку, где легкое отделяется от стенки грудной клетки. Точка видна как область, где нормальное движение легкого соприкасается с зоной, где не наблюдается скольжение ткани легкого, соприкосновение называется точкой легкого. Точку легкого можно визуализировать как с помощью ультразвука в В-режиме, так и в М-режиме. Ее визуализация имеет 100% специфичность для пневмоторакса. Чувствительность в диагностике точки легкого для пневмоторакса обратно пропорциональна размеру пневмоторакса, поскольку выраженный пневмоторакс препятствует паренхиме прилегать к стенке грудной клетки. Лишь недавно ультразвук стал использоваться для последовательной оценки точки легкого и наблюдением за динамикой пневмоторакса.
Лечение
Основная цель лечения пневмоторакса: восстановить нормальную оксигенацию и гемодинамическую стабильность, эвакуировать воздух из плевральной полости, позволяя восстановить нормальное расположение висцеральной и париетальной плевры. Несмотря на то, что многим пациентам в лечении пневмоторакса достаточно кислородной поддержки и наблюдения, большинство пациентов с пневмотораксом в отделении интенсивной терапии требуют дренирования плевральной полости. Этиология пневмоторакса и клинические параметры, наблюдаемые у пациента, будут определять объем лечения. Вторичный пневмоторакс, вызванный баротравмой, напряженный пневмоторакс и сопутствующий ему сепсис, достоверно и независимо связывались с повышенным риском смерти. Британское торакальное общество рекомендует межреберное дренирование во всех случаях пневмоторакса у пациентов, находящихся на механической вентиляции, а также у тех пациентов, кто имеет симптомы или подозрение на развивающийся напряженный пневмоторакс, травматический гемопневмоторакс и во всех случаях послеоперационного пневмоторакса. До конца не определено значение декомпрессии с помощью игл для пациентов на искусственной вентиляции легких. Имеются данные, свидетельствующие о том, что терапевтический эффект от этого вмешательства может быть недостаточным, несмотря на правильную постановку и позиционирование. При выполнении декомпрессии с помощью иглы в качестве окончательной лечебной меры обычно требуется стандартная постановка торакостомического дренажа.Стандартное лечение пациента на механической вентиляции с пневмотораксом или напряженным пневмотораксом — дренирование плевральной полости. Оптимальный размер торакального дренажа остается неясным из-за трудности в оценке травмы висцеральной плевры. Последние рекомендации Британского торакального общества рекомендуют использовать трубку малого диаметра при начальном этапе в лечении пневмоторакса. Эти трубки в меньшей степени вызывают боль и, вероятно, способны снизить осложнения у пациентов с тромбоцитопенией или коагулопатией. Риск серьезных осложнений, связанных с катетерами малого диаметра, невелик; частота травм органов составляет 0,2%, а коэффициент неправильного расположения — 0,6%. Наибольший риск — это закупорка дренажа с частотой 8,1 %, которую легко можно предотвратить с помощью планового стерильного промывания для поддержания функционирования дренажа. Использование ультразвука снизило частоту осложнений и должно использоваться в рутинном режиме, особенно при плановой постановке грудных катетеров. Если есть серьезное клиническое подозрение на напряженный пневмоторакс, не следует откладывать постановку дренажа, ожидая рентгенографического подтверждения диагноза, поскольку промедление в лечении может стать фатальным. Однако в этом случае, с целью избежать травм легких, сердца или других органов, целесообразным может оказаться проведение открытой (хирургической) торакостомии, в отличие от модифицированной методики Сельдингера, в случае, если диагноз пневмоторакса не подтвердится.
Длительная утечка воздуха при лечении
Длительная или стойкая утечка воздуха (> 3-5 дней) может представлять более сложную проблему, требующую дополнительного лечения помимо установки торакального дренажа. Такие факторы, как плохое питание, размер плевральной травмы, механическая вентиляция и применение лекарственных средств (например, стероидов) могут препятствовать успешному лечению пневмоторакса. Актуальные рекомендации советуют проводить консультацию торакального хирурга с привлечением видеоторакоскопической хирургии в ранние сроки с полной или частичной торакотомией в качестве метода выбора, при условии, если плевральная утечка воздуха длится достаточно долго. Несмотря на то, что при стойкой утечке воздуха хирургическое вмешательство является эффективным и безопасным, большинство исследований не включало пациентов в критическом состоянии. Для пациентов, которые не являются оптимальными кандидатами для хирургического лечения, как безопасное и эффективное рекомендовано бронхоскопическое лечение, устанавливающее однонаправленный эндобронхиальный клапан с целью изоляции и закрытия свища; в Соединенных Штатах Америки метод одобрен как щадящая альтернативная мера. В настоящее время клапаны показаны для лечения длительных утечек воздуха или утечек, которые могут иметь длительное течение (более 7 дней) после лобэктомии, сегментарной или любой другой хирургической резекции легких. Тем не менее в Соединенных Штатах Америки многие клапаны у пациентов с вторичным спонтанным пневмотораксом использовались без показаний. Процедура требует сначала определить «целевой» бронх путем последовательной бронхоскопической баллонной окклюзии. Когда бронх, ведущий к альвеолярно-плевральному свищу, перерыт, утечка воздуха в системе дренажа прекратится или значительно уменьшится. Затем клапан калибруется и вводится через рабочий канал гибкого бронхоскопа.
Похожие медицинские статьи
- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой показатель крови .. Цианоз
- [Ш] Штамм
- [Э
 Пневмоторакс – это избыточное накопление воздуха между плевральными листками, приводящее к кратковременному или длительному расстройству дыхательной функции легких и сердечно-сосудистой недостаточности.
Пневмоторакс – это избыточное накопление воздуха между плевральными листками, приводящее к кратковременному или длительному расстройству дыхательной функции легких и сердечно-сосудистой недостаточности.
Все случаи пневмоторакса можно отнести к одной из трех основных форм: ятрогенный (осложнение диагностических и лечебных манипуляций), травматический (имеется прямая связь с травматизацией костного аппарата грудной полости) или спонтанный пневмоторакс легкого (внезапное нарушение целостности висцерального плеврального листка).
В ситуации, когда полость плевры не имеет прямого сообщения с воздухом окружающей среды, объем воздуха, попавшего в момент травмы в одну или обе поевральные полости, остается на прежнем уровне, поэтому возникает закрытый пневмоторакс.
Открытый пневмоторакс развивается в случае, когда дефект между плевральной полостью и окружающей средой сохраняется, в результате чего воздух беспрепятственно как скапливается между листками плевры, так и удаляется из плевральной полости во время дыхательных движений.
Что это такое?
Пневмоторакс — скопление воздуха или газов в плевральной полости. Он может возникнуть спонтанно у людей без хронических заболеваний лёгких («первичный»), а также у лиц с заболеваниями лёгких («вторичный») и искусственный пневмоторакс (введение воздуха в плевральную полость, приводящее к коллапсу поражённого лёгкого). Многие пневмотораксы возникают после травмы грудной клетки или как осложнение лечения.
Симптомы пневмоторакса определяются размером и скоростью поступления воздуха в плевральную полость; к ним относятся в большинстве случаев боль в груди и затруднённое дыхание. Диагноз в некоторых случаях может быть поставлен при физикальном обследовании, но иногда необходима рентгенография грудной клетки или компьютерная томография (КТ). В некоторых ситуациях пневмоторакс приводит к тяжёлой нехватке кислорода и снижению кровяного давления, прогрессируя при отсутствии лечения в остановку сердца; такое состояние называют напряжённый пневмоторакс.
Небольшой спонтанный пневмоторакс обычно разрешается самостоятельно, и лечение не требуется, особенно в случаях без сопутствующих заболеваний лёгких. При крупном пневмотораксе или при возникновении тяжёлых симптомов воздух может быть откачан с помощью шприца или наложением одностороннего дренажа Бюлау, вводимого для удаления воздуха из плевральной полости. Иногда необходимы хирургические меры, особенно если дренажная трубка неэффективна или возникают повторные эпизоды пневмоторакса. Если существует риск повторных эпизодов пневмоторакса, могут быть использованы различные методы лечения, например применение плевродеза (прилипание лёгких к грудной стенке).
Классификация
Существуют различные виды пневмоторакса, которые разделены классификацией исходя из причин их появления, локализации и масштабности поражения. В зависимости от того, насколько пострадала легочная ткань и плевра, пульмонолог назначает план лечения и озвучивает прогноз.
В зависимости от масштаба поражения легочной ткани бывает:
- Тотальный пневмоторакс (полный). Характеризуется полным пожатием легкого из-за выброса большого количества газа в плевральную полость.
- Ограниченный пневмоторакс (частичный). Опадание органа дыхания неполное.
Если поражение находится на левой стороне, диагностируется левосторонний пневмоторакс, на правом легком — правосторонний пневмоторакс. Также существует двусторонний вид заболевания, который развивается из-за тотального поджатия двух легких одновременно и чреват стремительный гибелью пострадавшего.
Также заболевание подразделяется по причинам возникновения:
- Травматический пневмоторакс. Такой вариант возможен при повреждении грудной клетки. Развивается в результате проникающего ранения (например, ножевого), а также вследствие травмы легочной ткани осколком ребра при открытом или закрытом переломе.
- Спонтанный. Возникает из-за стремительного разрыва легочной ткани на фоне хронического заболевания или предрасполагающих факторов. Так, причиной первичного (идиопатического) пневмоторакса может становиться врожденная недостаточность плевральной ткани, сильный смех или резкий кашель, стремительное погружение на глубину, а также полет на самолете. Вторичный развивается из-за тяжелых болезней легких.
- Искусственный. Создается намеренно под наблюдением грамотного специалиста для лечения некоторых болезней органов дыхания.
По сообщению с воздухом из окружающей среды:
- Закрытый. Происходит разовое попадание небольшого количества воздуха в полость плевры, после чего его объем больше не меняется.
- Открытый. Наблюдается визуальный дефект грудины, через которую при каждом вдохе происходит попадание воздуха в полость, а при выдохе – его выход. Процесс может сопровождаться слышимым хлюпаньем и бульканьем.
- Клапанный. Имеет самые тяжелые последствия. Во время напряженного пневмоторакса при каждом вдохе происходит попадание воздуха в окололегочное пространство, однако выхода его наружу не наблюдается.
Каждое из состояний, вне зависимости от степени тяжести, требует тщательного осмотра врачом и проведения грамотного лечения. Это поможет максимально снизить риски возникновения рецидивов, а в некоторых случаях спасти жизнь пострадавшему.
Причины развития
В легком нет мышечной ткани, поэтому оно не может само себя расправлять, чтобы обеспечивать дыхание. Механизм вдоха следующий. В нормальном состоянии давление внутри плевральной полости отрицательное – меньше атмосферного. При движении грудной стенки грудная стенка расширяется, благодаря отрицательному давлению в плевральной полости ткани легкого «подхватываются» тягой внутри грудной клетки, легкое расправляется. Далее грудная стенка движется в обратном направлении, легкое под действием отрицательного давления в плевральной полости возвращается к исходному положению. Так у человека осуществляется акт дыхания.
Если в плевральную полость попадает воздух, то давление внутри нее растет, нарушается механика расправления легкого – полноценный акт дыхания невозможен.
Воздух может попасть в плевральную полость двумя путями:
- при повреждениях грудной стенки с нарушением целостности плевральных листков;
- при повреждениях органов средостения и легких.
Три основных составляющих пневмоторакса, которые создают проблемы, это:
- легкое не может расправиться;
- воздух постоянно подсасывается в плевральную полость;
- пораженное легкое отекает.
Невозможность расправления легкого связана с повторным поступлением воздуха в плевральную полость, закупоркой бронха на фоне ранее отмеченных заболеваний, а также в том случае, если плевральный дренаж был установлен неправильно, из-за чего он работает неэффективно.
Подсасывание воздуха в плевральную полость может проходить не только через образовавшийся дефект, но и через отверстие в грудной стенке, выполненное для установки дренажа.
Отек легкого может возникнуть как результат растяжения легочной ткани после врачебных действий, направленных на то, чтоб быстро возобновить отрицательное давление в плевральной полости.
Симптомы и первые признаки
Выраженность симптомов пневмоторакса зависит от причины заболевания и степени сдавления легкого.
Пациент с открытым пневмотораксом принимает вынужденное положение, лежа на поврежденной стороне и плотно зажимая рану. Воздух засасывается в рану с шумом, из раны выделяется пенистая кровь с примесью воздуха, экскурсия грудной клетки асимметрична (пораженная сторона отстает при дыхании).
Развитие спонтанного пневмоторакса обычно острое: после приступа кашля, физического усилия либо без всяких видимых причин. При типичном начале пневмоторакса появляется пронзительная колющая боль на стороне пораженного легкого, иррадиирующая в руку, шею, за грудину. Боль усиливается при кашле, дыхании, малейшем движении. Нередко боль вызывает у пациента панический страх смерти. Болевой синдром при пневмотораксе сопровождается одышкой, степень выраженности которой зависит от объема спадения легкого (от учащенного дыхания до выраженной дыхательной недостаточности). Появляется бледность или цианоз лица, иногда — сухой кашель.
Спустя несколько часов интенсивность боли и одышки ослабевают: боль беспокоит в момент глубокого вдоха, одышка проявляется при физическом усилии. Возможно развитие подкожной или медиастинальной эмфиземы – выход воздуха в подкожную клетчатку лица, шеи, грудной клетки или средостения, сопровождающийся вздутием и характерным хрустом при пальпации. Аускультативно на стороне пневмоторакса дыхание ослаблено или не выслушивается.
Примерно в четверти случаев спонтанный пневмоторакс имеет атипичное начало и развиваться исподволь. Боль и одышка незначительные, по мере адаптации пациента к новым условиям дыхания становятся практически незаметными. Атипичная форма течения характерна для ограниченного пневмоторакса, при незначительном количестве воздуха в полости плевры.
Отчетливо клинические признаки пневмоторакса определяются при спадении легкого более, чем на 30-40% . Спустя 4-6 часов после развития спонтанного пневмоторакса присоединяется воспалительная реакция со стороны плевры. Через несколько суток плевральные листки утолщаются за счет фибриновых наложений и отека, что приводит впоследствии к формированию плевральные сращений, затрудняющих расправление легочной ткани.
Пневмоторакс — первая помощь во время приступа
Пневмоторакс — крайне тяжелый патологический процесс дыхательной системы, который может привести к необратимым процессам в организме и летальному исходу. Оказание первой помощи при приступе заболевания должно быть безотлагательным. Когда у пациента развивается резкий рецидив или острый приступ пневмоторакса, без врачебной помощи не обойтись, скорую помощь нужно вызывать сразу.
Как можно помочь пациенту? Если пневмоторакс вызван проникающим ранением грудной клетки, нужно закрыть рану, чтобы предупредить выход воздуха и крови из нее. Для этого используются тряпки или бинты с ватой. Чтобы воздух перестал выходить через рану, можно использовать пленку, которой закрывается отверстие. По возможности предметы, которые будут использоваться для перекрытия раны, нужно максимально дезинфицировать. Пленка должна перекрыть раневое отверстие герметично, в противном случае в такой повязке не будет никакого смысла.
Если произошел клапанный пневмоторакс, необходимо дать доступ кислороду путем легочной пункции. Но сделать это правильно, без ущерба здоровью может только человек с медицинским образованием или навыками проведения данной манипуляции. Пункция позволяет расправить легкое, предупредить сращение средостения и смещение внутренних органов.
Осложнения
Осложнения пневмоторакса – частое явление и встречается у половины заболевших:
- Плеврит — это частое последствие пневмоторакса легкого. Он нередко сопровождается образованием спаек, что мешает нормальному расправлению легкого.
- Средостение наполняется воздухом, что приводит к спазму сердечных сосудов.
- Воздух поступает в подкожную клетчатку, так называемая подкожная эмфизема.
- Кровотечение в плевральной области.
- При длительном течении болезни, пораженное легкое начинает обрастать соединительной тканью. Оно съеживается, теряет эластичность, не в состоянии расправиться и после удаления воздушных масс из плевральной области. Это ведет к дыхательной недостаточности.
- Отек легкого.
- При обширной зоне поражения легочных тканей возможен смертельный исход.
Диагностика
Диагностика пневмоторакса основывается на данных, полученных при осмотре и обследовании больного. Перкуторно обнаруживается коробочный или тимпанический звук, распространяющийся до нижних ребер, смещение или расширение границ сердечной тупости. Пальпаторно определяется ослабление или отсутствие голосового дрожания. Дыхание ослаблено или не прослушивается.
Рентгенологическое исследование позволяет обнаружить зону просветления и смещение органов средостения, легочной рисунок отсутствует. Более детальное изображение можно получить с помощью компьютерной томографии. Дополнительными диагностическими методами являются: плевральная пункция с манометрией, видеоторакоскопия, исследование газового состава крови, электрокардиография.
При гемопневмотораксе и пиопневмотораксе проводят диагностическую пункцию для определения клеточного состава и наличия болезнетворных микробов.

Лечение пневмоторакса
Пневмоторакс – состояние, требующее неотложной помощи, которую окажут в стационаре. Лечат пневмоторакс хирурги и пульмонологи. Открытый пневмоторакс требует герметичной повязки, клапанный – срочной пункции с удалением воздуха и дальнейшей операции по устранению всасывающего клапана.
В дальнейшем лечение в стационаре будет зависеть от причин пневмоторакса – это удаление воздуха, восстановление нормального давления внутри плевры, и ушивание ран, удаление отломков ребер, операции на легком и т.д.
С целью пресечения развития пневмоторакса повторно, проводят процедуру плевродеза – создания искусственных спаек в плевре с расправленным полностью легким.
Хирургическое вмешательство
При проникающем ранении в грудную полость (допустим, в условиях военных действий), после чего развивается пневмоторакс и происходит односторонняя утечка воздуха, появляется необходимость доврачебного вмешательства. Для этого были разработаны декомпрессионные иглы, которые при правильных манипуляциях производят откачивание поступающего в полость плевры воздуха, за счет чего давление может стабилизироваться. Так же разработаны специальные окклюзионные повязки (пленки), на клеящейся основе, которые приклеиваются даже к мокрой коже, создавая герметичное перекрытие в месте ранения и не позволяя давлению в грудной клетке сравняться с атмосферным.
Пневмоторакс в любом его проявлении требует хирургического вмешательства. К ним относятся такие виды процедур:
- Закрытый тип — при помощи пункции откачивают воздух из плевральной полости.
- Открытый тип — проводят торакоскопию или торакотомию с проверкой легочной ткани и плевры. Ушивают дефект, тем самым останавливают поступление воздуха в плевральную полость. Далее повторяют мероприятие как при закрытом типе.
- Клапанный пневмоторакс — проводят пункцию с помощью толстой иглы. После этого лечат хирургическим способом.
- Рецидивирующий пневмоторакс — удаляют его причины хирургическим путем. Зачастую проводят не обычную плевральную пункцию, а устанавливают дренажную трубку для откачивания воздуха.
Прогноз и профилактика
Обычно несложные проявления болезни не имеют неблагоприятных последствий для организма человека. Прогноз определяется степенью и размерами поражения органов дыхания. Чем быстрее будет оказана помощь, тем меньше вероятности усугубления состояния.
До 40% людей могут испытать рецидив. Обычно повторение происходит в период полугода после первого приступа.
Процентность смерти:
- ВИЧ-инфицированные — не более 25%.
- У людей с врожденным кистозным фиброзом, при развитии одностороннего пневмоторакса 5%. Двусторонний дает 25%.
- У людей с хронической обструктивной болезнью лёгких в среднем 5%.
Специальных медицинских мер по предупреждению возникновения пневмоторакса нет. Чтобы снизить риск развития тяжелой патологии, важно всегда своевременно обращаться за медицинской помощью при развитии заболеваний внутренних органов дыхательной системы. В особенности касается это бронхитов, астмы, воспаления легких.
Пациентам, которые перенесли пневмоторакс, необходимо внимательно относиться к своему здоровью. Исключаются тяжелые физические нагрузки. Раз в год необходимо проходить полное медицинское обследование, особое внимание уделяется рентгену грудной клетки и анализам крови и мокроты на туберкулез. При часто повторяющихся рецидивах единственным методом лечения пневмоторакса является проведение операции — торакоскопии.
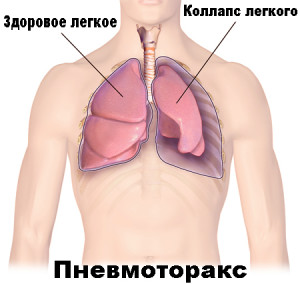
Пневмоторакс определяется как наличие воздуха или газа в плевральной полости, например, в пространстве между висцеральным и париетальным листами плевры, которое могут ухудшить оксигенацию и вентиляцию в легких. Клинические результаты зависят от степени коллапса легкого на стороне поражения. Если пневмоторакс является значительным, это может вызвать сдвиг средостения и компромисс гемодинамики стабильности. Воздух может попасть во внутриплевральное пространство через травму грудной клетки или со стороны легко, что наблюдается при некоторых сложных патологиях.
Причины развития пневмоторакса
Спонтанный пневмоторакс делится на два типа:
- Первичный, который возникает в отсутствие уточненной болезни легких.
- Вторичный, развивающийся по причине какого-либо заболевания легких.
Причины первичного спонтанного пневмоторакса неизвестны, но установленные факторы риска включают мужской пол, курение и семейную историю пневмоторакса. Различные базовые механизмы обсуждаются ниже.
Вторичный спонтанный пневмоторакс возникает в условиях разнообразных заболеваний легких. Наиболее распространенным является хроническая обструктивная болезнь легких (ХОБЛ), на долю которой приходится около 70% случаев.
Известными заболеваниями легких, которые могут значительно увеличить риск пневмоторакса, являются:
- Заболевания дыхательных путей — ХОБЛ, особенно при эмфиземе легких и развитии полостей с воздухом, астматический статус, муковисцидоз.
- Инфекции легких — пневмоцистная пневмония, туберкулез, некротизирующая пневмония.
- Интерстициальные заболевания легких — саркоидоз, идиопатический легочный фиброз, гистиоцитоз, лимфангиолейомиоматоз.
- Заболевания соединительной ткани — ревматоидный артрит, болезнь Бехтерева, полимиозит и дерматомиозит, системная склеродермия, синдром Марфана и синдром Элерса-Данлоса.
- Онкологические заболевания — рак легких, саркомы с участием легких.
- Менструальной пневмоторакс, связанный с менструальным циклом и сопутствующим эндометриозом.
У детей дополнительными причинами могут стать корь, эхинококкоз, проникновение в легкие инородного тела и другие заболевания, например, врожденные пороки развития кистозного аденоматоида и врожденная долевая эмфизема.
11,5% людей со спонтанным пневмотораксом имеют члена семьи, который ранее страдал этим заболеванием. Наследственными предрасполагающими патологиями могут стать:
- Синдром Марфана.
- Гомоцистинурия.
- Синдром Элерса-Данло.
- Дефицит альфа-1-антитрипсина, что приводит к эмфиземе.
- Синдром Берта-Хогга-Дубе.
В целом, эти условия вызывают и другие симптомы, кроме пневмоторакса, который чаще является лишь дополнительным признаком.
Травматический пневмоторакс может возникнуть вследствие тупой травмы или проникающего повреждения в стенке грудной клетки. Наиболее распространенным механизмом является проникновение острых костных обломков при переломах ребер, которые повреждают ткани легких. Травматический пневмоторакс может также наблюдается у пациентов, находившихся рядом со взрывом, хотя очевидной травмы грудной клетки может и не быть.
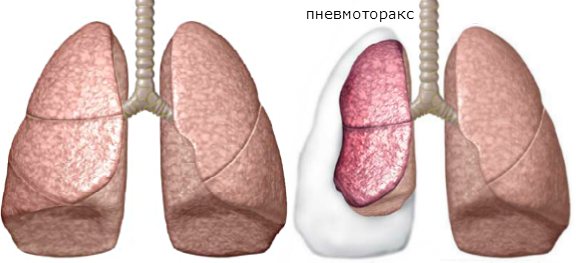
Медицинские процедуры, такие как вставка центрального венозного катетера в одну из вен грудной клетки или взятие образцов биопсии из тканей легких, также могут привести к пневмотораксу. Искусственная вентиляция легких с положительным давлением, либо механическая неинвазивная вентиляция способна привести к баротравмам, связанным с перепадом давления, что часто приводит к пневмотораксу.
Дайверы, которые используют для дыхания специальные системы, заплывая на большую глубину, часто повреждают свои легки и плевру. Водолазы часто страдают пневмотораксом в результате баротравмы от резкого подъема с глубины, либо при задержках дыхания на длительное время.
Как классифицируется заболевание в зависимости от ведущего фактора?
Спонтанный пневмоторакс обычно подробно исследуется в поиске подхода к лечению, которое варьируется от наблюдения до активного вмешательства. Первичный спонтанный пневмоторакс возникает вследствие отсутствия в основе заболевания легких и провоцирующих факторов в том числе. Иными словами, воздух поступает во внутриплевральное пространство без предварительной травматизации и без основной истории клинической формы болезни легких.
Тем не менее, многие пациенты, состояние которых обозначено как первичный пневмоторакс, часто страдают субклиническими заболеваниями легких, обуславливающими наличие плевральных пузырьков, которые могут быть обнаружены с помощью компьютерной томографии (КТ). Классический пациент при данной форме болезни, как правило, в возрасте 18-40 лет, высокий, худой, и, зачастую, является заядлым курильщиком.
Вторичный спонтанный пневмоторакс возникает у пациентов с широким спектром заболеваний паренхимы легких. Больные имеют основную легочную патологию, которая изменяет нормальную структуру легких. Воздух поступает в плевральную полость через растянутые или поврежденные альвеолы. Клиническая картина этих пациентов может включать в себя более серьезные симптомы и осложнения из-за сопутствующих заболеваний.
Ятрогенный пневмоторакс является, по сути, травматическим, поскольку появляется вследствие повреждения плевры и является вторичными по отношению к диагностической или лечебной процедуре. Полвека назад ятрогенный пневмоторакс был преимущественно результатом преднамеренного введения воздуха в плевральную полость для лечения туберкулеза.
Травматический пневмоторакс от тупой травмы или проникающего ранения возникает в результате нарушения париетального или висцерального листа плевры. Шаги терапии для травматического пневмоторакса схожи в таковыми при лечении болезни, возникшей в результате нетравматических причин. Если травма обуславливает сообщение плевральной полости с внешней средой или приводит к гемодинамическим нарушениям, выполняется дренирование плевральной полости с целью удаления воздуха, что позволяют легким раскрыться.
Существует подмножество травматических разновидностей пневмоторакса, классифицируемых как нетипичные — они не могут быть видны на рентгенограмме, но их можно различить на КТ. Словом, патологически процессы пневмоторакса можно наблюдать и лечить, если они проявляются симптоматически.
Напряженный пневмоторакс
Данный вид пневмоторакса является опасным для жизни состоянием, которое развивается, если воздух находится в ловушке в плевральной полости при положительном давлении. Воздушные массы вытесняют средостенные структуры и наносят ущерб сердечной функции. Спасение жизни пациента возможно только в современном отделении интенсивной терапии. Так как напряженный пневмоторакс возникает нечасто и имеет потенциально разрушительные результаты, высокий индекс подозрительности, знания основных чрезвычайных грудных декомпрессионных процедур важны для всех медицинских работников. Немедленная декомпрессия грудной клетки является обязательной при подозрении на напряженный пневмоторакс. Ситуация требует безотлагательного рентгенографического подтверждения.
Пневмомедиастинум
Пневмомедиастинум представляет наличие газа в тканях средостения, появляется там спонтанно, после медицинской процедуры или травматизма. Пневмоторакс может возникать вторично вследствие пневмомедиастинума.
Симптомы развития пневмоторакса
Симптомы пневмоторакс варьируются в зависимости от его типа.
Спонтанный и ятрогенный пневмоторакс
Пока воздушный пузырь не разрывается и не вызывает пневмоторакс, никаких клинических признаков или симптомов не присутствует при спонтанном пневмотораксе. Молодые и не страдающие другими болезнями пациенты могут терпеть основные физиологические последствия снижения жизненной емкости легких и дефицит парциального давления кислорода достаточно сносно, с минимальными изменениями в качестве жизни. Однако, если присутствует основная болезнь легких, то пневмоторакс на этом фоне может иметь респираторный дистресс.
Классическими признаками пневмоторакса являются развитие острых болей в груди и одышка. Как правило, оба симптома присутствуют у 64-85% пациентов. Боль в груди, описываемая как тяжелая и колющая, часто иррадиирует в ипсилатеральную часть плеча и усиливается на вдохе. При вторичном пневмотораксе боль в груди будет проявляться с более выраженными клиническими симптомами.
Одышка характеризуется, как правило, внезапным началом и более тяжело проявляется при вторичном спонтанном пневмотораксе из-за снижения дыхательного резерва легких. Тревога, кашель и неспецифические симптомы, например, общее недомогание и усталость, наблюдаются реже. Наиболее распространенной основной аномалией при спонтанном пневмотораксе является хроническая обструктивная болезнь легких (ХОБЛ) и кистозный фиброз.
Спонтанный пневмоторакс обычно развивается в состоянии покоя. По определению, эта разновидность болезни не связана с травмой или стрессом. Симптомы ятрогенного пневмоторакса аналогичны спонтанному и зависят от возраста пациента, наличия сопутствующих заболеваний легких и от степени пневмоторакса.
История предыдущего пневмоторакса крайне важна, так как рецидив является обычным явлением, с частотой 15-40%. До 15% рецидивов могут возникать на противоположной стороне. Вторичный пневмоторакс зачастую более вероятен и повторяется при кистозном фиброзе в 68-90% случаев. Ни в одном исследовании не выявлено, что число или размер пузырьков, найденных в легких, могут быть использованы для прогнозирования рецидива.
Напряженный пневмоторакс
Признаки и симптомы напряженного пневмоторакса, как правило, более впечатляющие, чем при простой форме, а корректная клиническая интерпретация имеет решающее значение для диагностики и лечения. Напряженный пневмоторакс классически характеризуется гипотонией и гипоксией. При осмотре звуки дыхания отсутствуют, наблюдается отклонение трахеи от пораженной стороны. Грудная клетка может быть раздута, набухание яремной вены и тахикардия являются частыми симптомами.
Симптомы напряженного пневмоторакса могут включать:
- Боль в груди (у 90% пациентов).
- Одышку (80%).
- Беспокойство.
- Усталость.
- Острую или тупую боль в эпигастрии (редко).
Менструальной пневмоторакс
Женщины в возрасте 30-40 лет, которые обращаются за помощью с характерной симптоматикой правого пневмоторакса в течение 48 часов после начала менструации, дают повод подозревать менструальный пневмоторакс.
Пневмомедиастинума
Пневмомедиастинум необходимо дифференцировать от спонтанного пневмоторакса. Пациенты могут иметь или не иметь симптомов, так как данная разновидность легко переносится, хотя смертность в случае разрыва пищевода очень высока. Это, как правило, происходит, когда внутригрудное давление значительно повышается, например, при обострении бронхиальной астмы, кашля, рвоты, родов, судорог. У многих пациентов, страдающих пневмомедиастинумом, разрыв пищевода возможен в результате эндоскопии.
Другие симптомы могут включать в себя боль за грудиной, как правило, с иррадиацией в шею, спину, плечи, усугубляющиеся при глубоком вдохе, кашле или положении на спине. Кроме того, часто встречаются одышка, боли в области шеи или челюсти, дисфагия, дисфония и боли в животе. Травматизм средостения, хотя присутствует у 6% больных, не дает серьезные его повреждения.
Клинические признаки пневмоторакса могут варьироваться от абсолютно бессимптомной формы до угрожающих жизни дыхательной недостаточности. Симптомы могут включать:
- Потоотделение.
- Шинирование стенки грудной клетки с целью облегчения болевых ощущений.
- Цианоз (в случае напряженного пневмоторакса).
Пострадавшие пациенты могут также иметь изменения психического состояния, включая снижение бдительности и редко потерю сознания.
Респираторные симптомы могут включать в себя следующее:
- Дыхательная недостаточность считается универсальным признаком. Возможна остановка дыхания.
- Тахипноэ или брадипноэ как претерминальное явление.
- Асимметричное расширение легких: смещение средостения и трахеи к противоположной стороне может произойти с большой вероятностью при напряженном пневмотораксе.
- Поверхностное дыхание.
- Звуки дыхания в легких слышны только в непораженной половине грудной клетки.
- Гиперсоннанс при перкуссии: редкий симптом, который может отсутствовать даже на поздней стадии заболевания.
- Снижение тактильной чувствительности.
- Патологические шумы в легких — влажные хрипы, одышка.
Сердечно-сосудистые показатели могут проявляться следующим образом:
- Тахикардия встречается наиболее часто. Если ЧСС быстрее, чем 135 ударов в минуту, это может свидетельствовать о напряженном пневмотораксе.
- Парадоксальный пульс.
- Гипотензию следует рассматривать как неспецифический симптом, хотя, как правило, она считается ключевым признаком напряженного пневмоторакса.
- Набухание яремных вен.
Хирургическое лечение при скоплении газа в плевральной полости и возможные осложнения
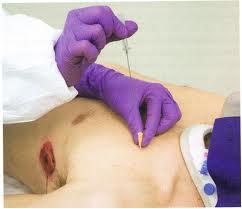
Лекарства могут быть необходимы для лечения легочного расстройства, которое вызывает пневмоторакс. Например, внутривенное введение антибиотиков включено в терапию пневмоторакса, при наличии осложнения в виде стафилококковой пневмонии. Кроме того, исследования показывают, что введение антибиотиков с профилактической целью в период вставки грудной трубки может уменьшить частоту осложнений, таких как эмфизема.
Очевидно, что использование анальгетиков может обеспечить комфорт пациента до тех пор, пока дренирование плевральной полости трубкой не будет исключено. Некоторые авторы выступают за использование блокировки межреберных нервов для повышения комфорта пациента и снижении потребности в наркотических анальгетиках.
У пациентов с повторным пневмотораксом, которые не являются кандидатами на хирургическое вмешательство, склеротерапия с тальком или доксициклином может быть весьма актуальной.
На принятие решения о наблюдении или лечении с немедленным вмешательством, влияет оценка риска в соотношении помощи пациенту и вероятности возможного спонтанного разрешения или рецидива.
Ниже приведено возможное поведение специалиста в зависимости от состояния больного с пневмотораксом:
- Бессимптомное течение — решение о лечении руководствуется оценкой долгосрочного риска рецидива.
- Симптоматика присутствует, но течение клинически стабильное — простая аспирация и отсроченная госпитализация при спонтанном пневмотораксе, если пациент стабилен. Кроме того, рекомендуется небольшой катетер или грудная трубка для отвода воздуха.
- Сложное течение с характерной симптоматикой, в том числе и болевыми ощущениями — установка грудной трубки и наблюдение в условиях госпитализации.
- Течение, угрожающее жизни — пневмоторакс, вызывающий нестабильность гемодинамики является опасным для жизни, что требует немедленной установки дренажной трубки.
Если пациент имел повторные эпизоды пневмоторакса, или если легкое остается нераскрытым через 5 дней после установки дренажной трубки, может быть необходимо оперативное лечение. Хирург может использовать варианты лечения, такие как торакоскопия, электрокоагуляция, лазерная обработка, резекция пузырьков или открытую торакотомии.
Другие признаки, требующие немедленного хирургического вмешательства:
- Стойкая утечка воздуха в плевру дольше, чем 7 дней.
- Периодические проявления ипсилатерального пневмоторакса.
- Контралатеральный пневмоторакс.
- Двусторонний пневмоторакс.
- Пациенты с синдромом приобретенного иммунодефицита.
Ошибочный диагноз является наиболее распространенным осложнением. Простой пневмоторакс может перейти в напряженный. Кроме того, если пневмоторакса не существует, у больного он может развиться после декомпрессии иглой инструмента. Игла может повредить легкое, хотя это происходит достаточно редко. И это может вызвать значительное повреждение легких или гемоторакс. Если игла изначально находится слишком медиально к грудине, инструмент может привести к гемотораксу от разрывая нижнего набора межреберных сосудов или внутренней грудной артерии.
Повреждение межреберного сосудисто-нервного пучка и паренхимы легких может возникнуть после дренирования плевральной полости трубкой, особенно если применяется троакары. Коме того, повышенный риск послеоперационного кровотечения обусловлен процессом трансплантации легких в целях медицинского плевродеза и хирургии.
Осложнения пневмоторакса включают следующие:
- Гипоксемическая дыхательная недостаточность.
- Остановка дыхания или сердечной деятельности.
- Гемопневмоторакс.
- Бронхолегочные свищи.
- Отек легких.
- Эмпиема.
- Пневмомедиастинум.
- Пневмоперикардиум.
- Пневмоперитонеум.
- Пиопневмоторакс.
Осложнения хирургических процедур включают:
- Острый респираторный дистресс.
- Заражение плевральной полости.
- Кожная или системная инфекция.
- Стойкая утечка воздуха.
- Отек легких.
- Боль в месте введения трубки в грудную полость.
Травматический пневмоторакс — что нужно знать
- CareNotes
- Травматический пневмоторакс
Этот материал нельзя использовать в коммерческих целях или в каких-либо больницах или медицинских учреждениях. Невыполнение может привести к судебному иску.
ЧТО ВЫ ДОЛЖНЫ ЗНАТЬ:
Что такое травматический пневмоторакс и что его вызывает?
Травматический пневмоторакс — это когда часть вашего легкого разрушается. Травматический пневмоторакс вызван травмой, которая разрывает легкое и позволяет воздуху проникать в плевральное пространство.Это область между легкими и грудной стенкой. Воздух, попавший в ваше плевральное пространство, не позволяет вашему легкому наполниться воздухом, что приводит к его разрушению. Пневмоторакс может случиться в одном или обоих легких. Травмы, которые вызывают травматический пневмоторакс, включают:
- Авария на велосипеде или падение
- ДТП
- Случайная травма, которая случается во время медицинской процедуры, такой как биопсия легкого
- Огнестрельное ранение
- Травма ножа
| |
Каковы признаки и симптомы травматического пневмоторакса?
У вас может быть одно или несколько из следующих:
- Одышка
- Мягкие выпуклости под кожей, вызванные пузырьками воздуха.Эти пузырьки можно найти где угодно, например, на груди или шее.
- Боль в груди
- Неравномерное движение грудной клетки при дыхании
- Быстрое сердцебиение
- Кашель
Как диагностируется травматический пневмоторакс?
Ваш лечащий врач спросит вас о ваших признаках и симптомах и осмотрит вас. Он будет слушать ваши легкие. Вам может понадобиться любой из следующих тестов:
- Анализы крови: Возможно, вам понадобится кровь, чтобы предоставить медицинским работникам информацию о том, как работает ваш организм.Кровь может быть взята из вашей руки, руки или IV.
- Газы крови: Это также называется газом артериальной крови, или ABG. Кровь берется из артерии (кровеносного сосуда) в вашем запястье, руке или паху. Ваша кровь проверяется на количество кислорода и углекислого газа в ней. Результаты могут сказать медицинским работникам, насколько хорошо работают ваши легкие.
- Монитор сердца: Это также называется ЭКГ или ЭКГ. Липкие прокладки на вашей коже регистрируют электрическую активность вашего сердца.
- Рентген грудной клетки: Это изображение костей, легких и других тканей в вашей груди. Медицинские работники используют рентген грудной клетки, чтобы проверить, не сломаны ли ребра. Эти рентгенограммы могут показать вашему врачу, насколько велик ваш пневмоторакс. Рентген грудной клетки также может показывать жидкость вокруг сердца и легких.
- КТ: Этот тест также называется сканированием CAT. Рентгеновский аппарат использует компьютер для съемки груди и легких. Медицинские работники проверяют наличие пневмоторакса, который не обнаружен на рентгенограмме грудной клетки.Вы можете получить краситель в капельнице, чтобы помочь вашим медицинским работникам лучше видеть изображения. Сообщите врачу, если у вас аллергия на моллюсков или йод. Вы также можете иметь аллергию на краситель.
- Ультразвук: Ультразвук использует звуковые волны, чтобы показать изображения ваших легких на мониторе.
Как лечится травматический пневмоторакс?
Лечение будет зависеть от размера вашего пневмоторакса. Если у вас небольшой пневмоторакс, он может рассосаться самостоятельно.Целью лечения является удаление воздуха из плеврального пространства. Как только ваше легкое наполнится воздухом, вы сможете легче дышать. Вам может понадобиться любое из следующего:
- Медикаменты:
- Антибиотики: Это лекарство предназначено для лечения или предотвращения инфекции, вызванной бактериями.
- Лекарство от боли: Вам может быть назначено лекарство по рецепту для уменьшения сильной боли, если другие обезболивающие лекарства не действуют. Принимайте лекарство в соответствии с указаниями.Не ждите, пока боль станет сильной, прежде чем принимать лекарства.
- Седативное средство: Это лекарство предназначено, чтобы помочь вам оставаться спокойным и расслабленным.
- Процедуры: Вы можете получить укол в коже лекарства под названием местная анестезия. Это делается для того, чтобы обезболить область и притупить боль, чтобы вы чувствовали себя более комфортно во время процедуры или операции. Вы можете все еще чувствовать давление или давление после того, как вы получите это лекарство.
- Аспирация иглы: Во время аспирации иглы игла, покрытая трубкой, вводится через кожу в плевральное пространство.Ваш лечащий врач будет использовать шприц для удаления воздуха из плеврального пространства.
- Грудная трубка: Грудная трубка может быть размещена для удаления воздуха, крови или жидкости из вашего сжатого легкого. Это позволяет вашему легкому наполняться воздухом, когда вы дышите, и помогает вашему сердцу нормально биться. Грудная трубка прикреплена к контейнеру для удаления воздуха и сбора крови или жидкости.
- Плевродез: Поставщики медицинских услуг используют химические вещества, такие как йод или тальк, для раздражения стенок плеврального пространства.Это приводит к тому, что стены вашего плеврального пространства сближаются, поэтому воздух больше не может там задерживаться.
- Торакоскопическая хирургия с помощью видео: Торакоскопическая хирургия с помощью видео (VATS) — это операция, выполняемая для того, чтобы заглянуть внутрь вашей груди с помощью видеообъектива. Во время операции между 2-3 ребрами делаются небольшие порезы. Видеоразъем и другие специальные инструменты вставляются в эти разрезы для восстановления легких.
- Торакотомия: Во время торакотомии в груди делают разрез для восстановления легких.
Каковы риски травматического пневмоторакса?
- Воздух может продолжать проникать в плевральное пространство, и у вас может появиться пневмоторакс напряжения. При напряженном пневмотораксе поврежденное легкое и захваченный воздух толкают ваше неповрежденное легкое. Напряженный пневмоторакс может привести к снижению артериального давления, снижению содержания кислорода в крови и проблемам с сердцем.
- Процедуры, требующие порезов на коже, чтобы достичь легких, могут привести к инфекции в области легких.Во время декомпрессии игла, используемая для процедуры, может повредить легкое или порезать кровеносный сосуд. Это может вызвать кровотечение вокруг легкого. Грудные трубки могут быть болезненными, могут быть изогнуты или забиты, или могут выпасть или протечь. Грудные трубки также могут вызвать легочную инфекцию, или жидкость может заполнить легкие вместо воздуха. Грудные трубки могут повредить кровеносные сосуды или другие органы и вызвать кровотечение и травму.
- Без лечения ваши легкие могут полностью разрушиться. Ваше сердце может перестать работать.Эти риски могут быть опасными для жизни.
Когда я должен связаться с моим врачом?
- У вас есть новые или худшие признаки и симптомы.
- У вас есть вопросы по поводу вашего состояния или ухода.
Когда мне следует немедленно обратиться за помощью или позвонить по номеру 911?
- У вас новая или повышенная одышка.
- Ваше горло или передняя часть шеи сдвинуты в одну сторону.
- Вы потеете и чувствуете, что потеряли сознание.
- Ваши ногти, ногти на ногах или губы начинают синеть.
- Ваши вены на шее становятся больше, чем обычно.
Соглашение об уходе
Вы имеете право помочь в планировании вашего ухода. Узнайте о состоянии своего здоровья и о том, как его можно лечить. Обсудите варианты лечения с поставщиками медицинских услуг, чтобы решить, какую помощь вы хотите получить. Вы всегда имеете право отказаться от лечения. Приведенная выше информация является только образовательной помощью. Он не предназначен в качестве медицинского совета для индивидуальных условий или лечения.Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы узнать, является ли она безопасной и эффективной для вас.© Copyright IBM Corporation 2020 Информация предназначена только для конечного пользователя и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
Дополнительная информация
Всегда консультируйтесь с вашим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Медицинский отказ от ответственности
Узнайте больше о травматическом пневмотораксе
Сопутствующие препараты
,«Пневмоторакс» — медицинский термин для коллапса легкого. Пневмоторакс возникает, когда воздух попадает в пространство вокруг ваших легких (плевральное пространство). Воздух может попасть в плевральное пространство, когда в стенке грудной клетки имеется открытая рана, или в ткани легкого разрыв или разрыв, разрушая давление, которое держит ваши легкие раздутыми.
Причины разрыва или повреждения стенок грудной клетки или легких могут включать заболевание легких, травму в результате спорта или несчастного случая, искусственное дыхание с помощью вентилятора или даже изменения давления воздуха, которые вы испытываете при подводном плавании или альпинизме.Иногда причина пневмоторакса неизвестна.
Изменение давления, вызванное отверстием в груди или стенке легкого, может привести к коллапсу легкого и давлению на сердце.
Состояние варьируется по серьезности. Если в плевральном пространстве задерживается лишь небольшое количество воздуха, как это может быть в случае спонтанного пневмоторакса, он может часто заживать самостоятельно, если не было никаких дальнейших осложнений.
Более серьезные случаи, в которых используются большие объемы воздуха, могут стать смертельными, если их не лечить.
Два основных типа пневмоторакса — травматический пневмоторакс и нетравматический пневмоторакс. Любой тип может привести к напряженному пневмотораксу, если давление воздуха, окружающего легкое, увеличивается. Натяжной пневмоторакс распространен в случаях травмы и требует неотложной медицинской помощи.
Травматический пневмоторакс
Травматический пневмоторакс возникает после травм или травм грудной клетки или стенки легких. Это может быть легкая или серьезная травма. Травма может повредить структуры грудной клетки и привести к утечке воздуха в плевральное пространство.
Примеры травм, которые могут вызвать травматический пневмоторакс:
- травма грудной клетки в результате дорожно-транспортного происшествия
- перелом ребер
- сильное попадание в грудь от контактного вида спорта, например, от футбольного снаряжения
- колотая рана или пулевая рана в грудь
- медицинские процедуры, которые могут повредить легкое, такие как расположение центральной линии, использование вентилятора, биопсия легких или CPR
Изменения давления воздуха в результате подводного плавания или альпинизма также могут вызывать травматический пневмоторакс.Изменение высоты может привести к появлению пузырьков воздуха в легких и их разрыву, что приведет к коллапсу легких.
Быстрое лечение пневмоторакса из-за значительной травмы грудной клетки имеет решающее значение. Симптомы часто бывают тяжелыми и могут привести к потенциально смертельным осложнениям, таким как остановка сердца, дыхательная недостаточность, шок и смерть.
Нетравматический пневмоторакс
Этот тип пневмоторакса не возникает после травмы. Вместо этого это происходит самопроизвольно, поэтому его также называют спонтанным пневмотораксом.
Существует два основных типа спонтанного пневмоторакса: первичный и вторичный. Первичный спонтанный пневмоторакс (PSP) возникает у людей, у которых нет известных заболеваний легких, часто поражая молодых мужчин высокого и худого возраста. Вторичный спонтанный пневмоторакс (SSP) имеет тенденцию встречаться у пожилых людей с известными проблемами с легкими.
Некоторые условия, которые повышают ваш риск SSP, включают:
Спонтанный гемопневмоторакс (SHP) — это редкий подтип спонтанного пневмоторакса. Это происходит, когда кровь и воздух заполняют плевральную полость без какой-либо недавней травмы или истории болезни легких.
Симптомы травматического пневмоторакса часто появляются во время травмы или травмы груди или вскоре после нее. Появление симптомов спонтанного пневмоторакса обычно происходит в покое. Внезапный приступ боли в груди часто является первым симптомом.
Другие симптомы могут включать в себя:
- постоянная боль в груди
- одышка, или одышка
- , вспыхивающая в холодном поту
- стеснение в груди
- синеватый, или цианоз
- тяжелая тахикардия, или учащенное сердцебиение
Факторы риска различны для травматического и спонтанного пневмоторакса.
Факторы риска травматического пневмоторакса включают в себя:
- , занимающихся спортом в жестких контактах, таких как футбол или хоккей,
- , выполняющих трюки, которые могут привести к повреждению грудной клетки,
- с историей жестоких боев,
- с недавней автомобильной аварией или падение с высоты
- недавняя медицинская процедура или текущая вспомогательная респираторная помощь
Наибольшим риском для PSP являются люди, которые:
- молодые
- худощавые
- мужчины
- в возрасте от 10 до 30
- пострадавших от врожденных расстройств, таких как синдром Марфана
- курильщиков
- подверженных воздействию факторов окружающей среды или профессиональных факторов, таких как силикоз
- , подверженных изменениям атмосферного давления и суровым погодным изменениям
Основным фактором риска для SSP ранее был диагностирован болезнь легких.Чаще встречается у людей старше 40 лет.
Диагностика основана на наличии воздуха в легких вокруг легких. Стетоскоп может регистрировать изменения в звуках легких, но обнаружение небольшого пневмоторакса может быть затруднено. Некоторые тесты визуализации могут быть трудно интерпретировать из-за положения воздуха между грудной стенкой и легким.
Визуальные тесты, обычно используемые для диагностики пневмоторакса, включают в себя:
- вертикальная заднезадняя рентгенограмма грудной клетки
- a компьютерная томография
- ультразвуковое исследование грудной клетки
Лечение будет зависеть от тяжести вашего состояния.Это также будет зависеть от того, был ли у вас ранее пневмоторакс и какие симптомы вы испытываете. Доступны как хирургические, так и нехирургические методы лечения.
Варианты лечения могут включать тщательное наблюдение в сочетании с введением грудных трубок или более инвазивные хирургические процедуры для устранения и предотвращения дальнейшего коллапса легкого. Кислород может быть введен.
Наблюдение
Наблюдение или «бдительное ожидание», как правило, рекомендуется для тех, у кого маленькая PSP и у кого нет дыхания.В этом случае ваш врач будет регулярно следить за вашим состоянием, поскольку воздух всасывается из плеврального пространства. Частые рентгеновские снимки будут взяты, чтобы проверить, полностью ли расширилось ваше легкое снова. Ваш доктор, скорее всего, проинструктирует вас избегать воздушных перелетов до полного исчезновения пневмоторакса.
Не было показано, что обычная физическая активность ухудшает или задерживает заживление пневмоторакса. Тем не менее, часто советуют отложить интенсивную физическую активность или занятия спортом до тех пор, пока легкое полностью не излечится и не исчезнет пневмоторакс.
Пневмоторакс может вызвать снижение уровня кислорода у некоторых людей. Это состояние называется гипоксемией. Если это так, ваш врач закажет кислородные добавки вместе с ограничениями активности.
Слив лишнего воздуха
Аспирация иглы и вставка грудной трубки — это две процедуры, предназначенные для удаления избытка воздуха из плеврального пространства в груди. Это можно сделать у постели больного, не требуя общего наркоза.
Аспирация иглы может быть менее неудобной, чем размещение грудной трубки, но ее также необходимо повторить.
Для введения грудной трубки ваш врач вставит полую трубку между ребрами. Это позволяет воздуху стекать, а легкое перекачивать. Грудная трубка может оставаться на месте в течение нескольких дней, если существует большой пневмоторакс.
Плевродез
Плевродез является более инвазивной формой лечения пневмоторакса. Эта процедура обычно рекомендуется для людей, у которых были повторные эпизоды пневмоторакса.
Во время плевродеза ваш доктор раздражает плевральное пространство, так что воздух и жидкость больше не могут накапливаться.Термин «плевра» относится к мембране, окружающей каждое легкое. Плевродез выполняется для того, чтобы мембраны легких прилипали к грудной полости. Как только плевра прикрепляется к стенке грудной клетки, плевральное пространство перестает расширяться, и это предотвращает образование будущего пневмоторакса.
Механический плевродез выполняется вручную. Во время операции ваш хирург чистит плевру, чтобы вызвать воспаление. Химический плевродез является еще одной формой лечения. Ваш доктор доставит химические раздражители в плевру через грудную трубку.Раздражение и воспаление приводят к слипанию легочной плевры и внутренней стенки грудной клетки.
Хирургия
Хирургическое лечение пневмоторакса требуется в определенных ситуациях. Вам может потребоваться операция, если у вас был повторный спонтанный пневмоторакс. Большое количество воздуха, попавшего в грудную полость или другие заболевания легких, также может потребовать хирургического вмешательства.
Существует несколько видов хирургии пневмоторакса. Одним из вариантов является торакотомия. Во время этой операции ваш хирург сделает разрез в плевральной полости, чтобы помочь им увидеть проблему.Как только ваш хирург выполнит торакотомию, они решат, что нужно сделать, чтобы помочь вам вылечиться.
Другим вариантом является торакоскопия, также известная как торакоскопическая хирургия с использованием видео (VATS). Ваш хирург вставляет крошечную камеру через стенку грудной клетки, чтобы помочь им заглянуть внутрь вашей груди. Торакоскопия может помочь вашему хирургу принять решение о лечении вашего пневмоторакса. Возможности включают в себя шитье волдырей в закрытом состоянии, закрытие утечек воздуха или удаление свернутой части легкого, что называется лобэктомией.
Ваш долгосрочный прогноз зависит от размера пневмоторакса, а также от причины и требуемого лечения. В общем, небольшой пневмоторакс, который не вызывает значительных симптомов, может разрешиться с помощью наблюдения или минимального лечения. Когда пневмоторакс большой, возникает в результате травмы, поражает оба легких или является следствием основного заболевания легких, лечение и восстановление могут быть более сложными. Пневмоторакс, который продолжает повторяться, может быть еще более сложным для лечения.
Наличие одного пневмоторакса увеличивает шансы на секунду.Обратитесь за медицинской помощью как можно скорее, если ваши симптомы появляются снова. Во многих случаях менее чем у 5 процентов людей, перенесших операцию в сочетании с плевродезом для восстановления пневмоторакса, вновь развивается пневмоторакс.
Пневмоторакс: причины, симптомы и лечение
Пневмоторакс, обычно называемый коллапсом легкого, может быть болезненным и тревожным опытом.
В здоровом теле легкие касаются стенок грудной клетки. Пневмоторакс возникает, когда воздух попадает в пространство между грудной стенкой и легким, называемое плевральным пространством.
Давление этого воздуха вызывает легкое коллапс на себя. Легкое может полностью разрушиться, но чаще всего разрушается только его часть. Этот коллапс может также оказать давление на сердце, вызывая дальнейшие симптомы.
Несколько разных вещей могут вызвать пневмоторакс, и симптомы могут широко варьироваться. Врачи могут помочь диагностировать и лечить пневмоторакс.
Причины пневмоторакса подразделяются на первичные спонтанные, вторичные спонтанные или травматические.
Первичная спонтанная
Поделиться на PinterestЕсли воздух попадает между легким и грудной стенкой, это может привести к коллапсу легкого.Первичный спонтанный пневмоторакс (PSP) возникает, когда у человека нет известных историй болезни легких.Прямая причина PSP неизвестна.
Группы риска по первичному спонтанному пневмотораксу включают:
- курильщиков табака или каннабиса
- мужчин в возрасте
- людей в возрасте 15-34
- человек с семейной историей пневмоторакций
Наиболее важный фактор риска, связанный с PSP курит табак. Обзор в медицинском журнале BMJ отметил, что мужчины, которые курят табак, в 22 раза чаще заболевают PSP, чем некурящие.Женщины, которые курят табак, в девять раз чаще, чем некурящие, заболевают PSP.
При своевременном лечении PSP обычно не смертелен.
Вторичный спонтанный
Вторичный спонтанный пневмоторакс (SSP) может быть вызван различными заболеваниями легких.
SSP имеет более серьезные симптомы, чем PSP, и с большей вероятностью может привести к смерти.
Заболевания легких, которые могут увеличить риск развития пневмоторакса, включают:
Некоторые заболевания соединительной ткани также могут вызывать SSP.Эти нарушения включают в себя:
При определенных условиях дети также подвержены риску SSP. Причины SSP у детей включают в себя:
- врожденных пороков развития
- вдыхание инородного тела
- корь
- эхинококкоз
Риск также может быть выше, если у члена семьи ранее был SSP.
Травматический пневмоторакс
Поделиться на PinterestA Травматический пневмоторакс может возникнуть без заметной раны, например, при подводном плавании или после взрыва.Травматический пневмоторакс является результатом удара или травмы. Потенциальные причины включают тупую травму или травму, которая повреждает грудную стенку и плевральное пространство.
Один из самых распространенных способов — это когда кто-то ломает ребро. Острые точки сломанной кости могут проколоть стенку грудной клетки и повредить легочную ткань. Другие причины включают спортивные травмы, автомобильные аварии и колотые или колотые раны.
Травматический пневмоторакс может возникнуть, даже если на груди нет заметной раны.Это часто встречается у людей, которые испытали взрывную травму от взрыва.
Аквалангисты должны соблюдать меры предосторожности под водой, чтобы предотвратить пневмоторакс. Когда дайверы дышат из баллона со сжатым воздухом, они испытывают различные уровни давления со стороны воды и самого воздуха. Сила этих различных давлений может привести к повреждению легких, которое может принимать форму пневмоторакса.
Некоторые медицинские процедуры могут также привести к травматическому пневмотораксу. Введение катетера в вену грудной клетки или взятие образца легочной ткани может привести к пневмотораксу.Врачи будут часто контролировать людей после этих процедур, чтобы выявить любые ранние признаки, которые могут нуждаться в лечении.
Натяжной пневмоторакс
Любой из этих типов пневмоторакса может превратиться в напряженный пневмоторакс. Это вызвано утечкой в плевральной полости, которая напоминает односторонний клапан.
Когда человек вдыхает, воздух просачивается в плевральное пространство и попадает в ловушку. Это не может быть выпущено во время выдоха. Этот процесс приводит к повышению давления воздуха в плевральной полости, что угрожает жизни и требует немедленного лечения.
Симптомы пневмоторакса поначалу едва ли могут быть заметны и их можно спутать с другими расстройствами.
Симптомы пневмоторакса могут варьироваться от легкого до угрожающего жизни и могут включать в себя:
- одышка
- боль в груди, которая может быть более сильной на одной стороне груди
- острая боль при вдыхании
- давление в грудь, которая ухудшается со временем
- синий обесцвечивание кожи или губ
- учащенное сердцебиение
- учащенное дыхание
- спутанность сознания или головокружение
- потеря сознания или кома
В некоторых случаях пневмоторакоз почти не имеет симптомов.Их можно диагностировать только с помощью рентгенографии или другого типа сканирования. Другие требуют неотложной медицинской помощи. Любой, кто испытывает вышеуказанные симптомы, должен обратиться к врачу или немедленно обратиться за медицинской помощью.
Диагностика пневмоторакса может быть затруднена из-за множества симптомов и причин.
В не чрезвычайных ситуациях врачи сначала физически обследуют человека на наличие признаков расстройства. Они могут постучать по груди, чтобы проверить наличие ненормальных звуков, или прослушать дыхание через стетоскоп.
Поделиться на PinterestA Врач обычно использует рентген для поиска признаков коллапса легкого.Врачи также расспросят кого-либо об истории болезни и привычках, таких как курение. Они также могут спросить о любой семейной истории заболеваний легких.
Визуализация является важной частью большинства диагнозов. Врачи используют рентген, чтобы сделать снимки грудной клетки и найти признаки коллапса легкого. Техник делает рентген, пока человек полностью вдыхает и задерживает дыхание.
Размер пневмоторакса обычно измеряется как пространство между легким и грудной стенкой.Размер пневмоторакса часто определяет, как он лечится.
КТ используются для получения лучшего изображения легких, чем рентген. Врачи часто используют компьютерную томографию в травматических ситуациях, когда для лечения им требуется точное изображение колотой раны или другого повреждения.
Ультразвук используется в некоторых ситуациях и позволяет быстро определить размер и тяжесть пневмоторакса. Он может быть более чувствительным, чем рентген, для изучения тупой травмы.
В случаях тяжелого пневмоторакса, свидетельствующего о коллапсе легкого, часто очень очевидно и требует немедленного внимания для предотвращения необратимого повреждения или смерти.
Большинство форм пневмоторакса требуют медицинской помощи. Степень этой медицинской помощи может варьироваться так же, как и само расстройство.
Стандартное медицинское лечение обычно включает в себя вставку небольшой трубки между ребрами или под ключицей, чтобы выпустить скопившийся газ. Это будет медленно декомпрессировать легкое.
Врачи могут назначать различные лекарства для обезболивания, помочь удалить токсины или предотвратить инфекцию в организме. Некоторым людям может понадобиться кислород, если у них недостаточная емкость легких.
Хирургическое лечение может быть необходимо в некоторых случаях, особенно у людей, у которых были повторные пневмотораксы.
Люди с SSP чаще нуждаются в медицинской помощи из-за серьезного характера заболеваний легких, связанных с этим заболеванием. Те, у кого есть SSP, могут испытывать более серьезные симптомы и подвергаться большему риску серьезных осложнений и смерти.
Некоторые очень маленькие пневмофоры могут заживать без какого-либо лечения. Врачи могут дать своим пациентам возможность лечить пневмоторакс под наблюдением без каких-либо медицинских или хирургических действий.
Человек, который испытывает какие-либо признаки или симптомы, должен сообщить о них врачу. Они могут решить, необходимо ли медицинское вмешательство для снижения риска серьезных событий.
Перспектива
Пневмоторакс может быть трудно диагностировать и лечить. Человек должен тесно сотрудничать со своим врачом, чтобы убедиться, что лечение прошло успешно.
Пневмофоры не следует воспринимать легкомысленно и в некоторых ситуациях может быть опасным для жизни.
Большинство случаев можно лечить с помощью оперативного медицинского вмешательства.Работа с врачом, как только обнаруживаются симптомы, — лучший способ обеспечить правильное заживление пневмоторакса.
Этот материал нельзя использовать в коммерческих целях или в каких-либо больницах или медицинских учреждениях. Невыполнение может привести к судебному иску.
ЧТО ВЫ ДОЛЖНЫ ЗНАТЬ:
Травматический пневмоторакс — это когда часть вашего легкого разрушается. Травматический пневмоторакс вызван травмой, которая разрывает легкое и позволяет воздуху проникать в плевральное пространство. Это область между легкими и грудной стенкой.Воздух, попавший в ваше плевральное пространство, не позволяет вашему легкому наполниться воздухом, что приводит к его разрушению. Пневмоторакс может случиться в одном или обоих легких. Травмы, которые вызывают травматический пневмоторакс, включают несчастные случаи на велосипеде, дорожно-транспортные происшествия, огнестрельные и ножевые ранения.
| |
, КОГДА ВЫ ЗДЕСЬ:
Информированное согласие
— это юридический документ, в котором разъясняются анализы, процедуры или процедуры, которые могут вам понадобиться.Информированное согласие означает, что вы понимаете, что будет сделано, и можете принимать решения о том, что вы хотите. Вы даете свое разрешение, когда подписываете форму согласия. Вы можете попросить кого-нибудь подписать эту форму для вас, если вы не можете ее подписать. Вы имеете право понимать свое медицинское обслуживание словами, которые вы знаете. Прежде чем подписать форму согласия, разберитесь с рисками и преимуществами того, что будет сделано. Убедитесь, что на все ваши вопросы ответили.
Вам может понадобиться дополнительный кислород
, если уровень кислорода в крови ниже, чем должен быть.Вы можете получить кислород через маску, надетую на нос и рот, или через маленькие трубки в ноздри. Попросите вашего поставщика медицинских услуг, прежде чем снимать маску или кислородные трубки.
Импульсный оксиметр
— это устройство, которое измеряет количество кислорода в вашей крови. Шнур с зажимом или липкой полоской помещается на палец, ухо или носок. Другой конец шнура подключен к машине.
Вентилятор
— это машина, которая дает вам кислород и дышит для вас, когда вы не можете дышать самостоятельно.Эндотрахеальную (ET) трубку помещают в рот или нос и прикрепляют к вентилятору. Вам может понадобиться трек, если трубка ET не может быть установлена. Трек — это труба, вставленная через разрез в дыхательное отверстие.
Лекарства:
- Антибиотики: Это лекарство предназначено для лечения или предотвращения инфекции, вызванной бактериями.
- Лекарство от боли: Вам может быть назначено лекарство, отпускаемое по рецепту, для уменьшения сильной боли, если другие обезболивающие лекарства не действуютПринимайте лекарство в соответствии с указаниями. Не ждите, пока боль станет сильной, прежде чем принимать лекарства.
- Седативный: Это лекарство, чтобы помочь вам оставаться спокойным и расслабленным.
Тесты:
Вам может потребоваться один или несколько следующих тестов, чтобы помочь медицинским работникам планировать ваше лечение:
- Анализы крови: Возможно, вам понадобится кровь, чтобы дать врачам информацию о том, как работает ваш организм. Кровь может быть взята из вашей руки, руки или IV.
- Газы крови: Это также называется газом артериальной крови, или ABG. Кровь берется из артерии (кровеносного сосуда) в вашем запястье, руке или паху. Ваша кровь проверяется на количество кислорода и углекислого газа в ней. Результаты могут сказать медицинским работникам, насколько хорошо работают ваши легкие.
- Монитор сердца: Это также называется ЭКГ или ЭКГ. Липкие прокладки на вашей коже регистрируют электрическую активность вашего сердца.
- Рентген грудной клетки: Это изображение костей, легких и других тканей в вашей груди.Медицинские работники используют рентген грудной клетки, чтобы проверить, не сломаны ли ребра. Эти рентгенограммы могут показать вашему врачу, насколько велик ваш пневмоторакс. Рентген грудной клетки также может показывать жидкость вокруг сердца и легких.
- КТ: Этот тест также называется сканированием CAT. Рентгеновский аппарат использует компьютер для съемки груди и легких. Медицинские работники проверяют наличие пневмоторакса, который не обнаружен на рентгенограмме грудной клетки. Вы можете получить краситель в капельнице, чтобы помочь вашим медицинским работникам лучше видеть изображения.Сообщите врачу, если у вас аллергия на моллюсков или йод. Вы также можете иметь аллергию на краситель.
- Ультразвук: Ультразвук использует звуковые волны для отображения изображений ваших тканей на мониторе.
Процедуры:
Вы можете получить укол в коже лекарства под названием местная анестезия. Это делается для того, чтобы обезболить область и притупить боль, чтобы вы чувствовали себя более комфортно во время процедуры или операции. Вы можете все еще чувствовать давление или давление после того, как вы получите это лекарство.Вам может понадобиться одна или несколько из следующих процедур или операций:
- Аспирация иглы: Во время аспирации иглы игла, покрытая трубкой, вводится через кожу в полость плевры. Ваш лечащий врач будет использовать шприц для удаления воздуха из плеврального пространства.
- Грудная трубка: Грудная трубка может быть помещена для удаления воздуха, крови или жидкости из вашего сжатого легкого. Это позволяет вашему легкому наполняться воздухом, когда вы дышите, и помогает вашему сердцу нормально биться.Грудная трубка прикреплена к контейнеру для удаления воздуха и сбора крови или жидкости.
- Плевродез: Поставщики медицинских услуг используют химические вещества, такие как йод или тальк, для раздражения стенок плеврального пространства. Это приводит к тому, что стены вашего плеврального пространства сближаются, поэтому воздух больше не может там задерживаться.
- Торакоскопическая хирургия с помощью видео: Торакоскопическая хирургия с помощью видео (VATS) — это операция, выполняемая для осмотра вашей груди с помощью видеообъектива.Во время операции между 2-3 ребрами делаются небольшие порезы. Видеоразъем и другие специальные инструменты вставляются в эти разрезы для восстановления легких.
- Торакотомия: Во время торакотомии в груди делается разрез для восстановления легких.
РИСКИ:
- Воздух может продолжать проникать в плевральную полость, и у вас может возникнуть напряженный пневмоторакс. При напряженном пневмотораксе поврежденное легкое и захваченный воздух толкают ваше неповрежденное легкое.Напряженный пневмоторакс может привести к снижению артериального давления, снижению содержания кислорода в крови и проблемам с сердцем.
- Процедуры, требующие порезов на коже, чтобы достичь легких, могут привести к инфекции в области легких. Во время декомпрессии игла, используемая для процедуры, может повредить легкое или порезать кровеносный сосуд. Это может вызвать кровотечение вокруг легкого. Грудные трубки могут быть болезненными, могут быть изогнуты или забиты, или могут выпасть или протечь. Грудные трубки также могут вызвать легочную инфекцию, или жидкость может заполнить легкие вместо воздуха.Грудные трубки могут повредить кровеносные сосуды или другие органы и вызвать кровотечение и травму.
- Без лечения ваши легкие могут полностью разрушиться. Ваше сердце может перестать работать. Эти риски могут быть опасными для жизни.
СОГЛАШЕНИЕ ОБ УХОДЕ:
Вы имеете право помочь в планировании вашего ухода. Узнайте о состоянии своего здоровья и о том, как его можно лечить. Обсудите варианты лечения с поставщиками медицинских услуг, чтобы решить, какую помощь вы хотите получить. Вы всегда имеете право отказаться от лечения.© Copyright IBM Corporation 2020 Информация предназначена только для конечного пользователя и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
.Приведенная выше информация является только образовательной помощью. Он не предназначен в качестве медицинского совета для индивидуальных условий или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы узнать, является ли она безопасной и эффективной для вас.
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы убедиться, что информация, отображаемая на этой странице, относится к вашим личным обстоятельствам.
Медицинский отказ от ответственности
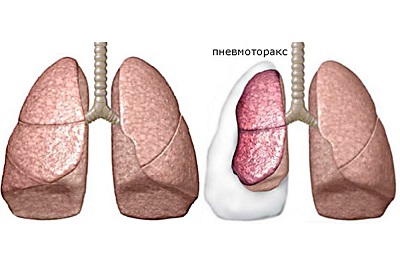 Вторичный – на фоне хронического легочного заболевания.
Вторичный – на фоне хронического легочного заболевания. Легкое почти полностью выключается из процесса дыхания.
Легкое почти полностью выключается из процесса дыхания.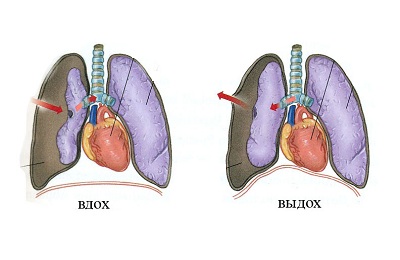 Частичный:
Частичный: Для первичного спонтанного пневмоторакса основной причиной является разрыв субплевральных эмфизематозных булл. Их находят почти у всех пациентов с данным видом патологии. Фактором риска развития булл является курение. Разрыв буллы может произойти неожиданно, под воздействием провоцирующего фактора, например, при смехе, сильном кашле, изменении давления в грудной клетке.
Для первичного спонтанного пневмоторакса основной причиной является разрыв субплевральных эмфизематозных булл. Их находят почти у всех пациентов с данным видом патологии. Фактором риска развития булл является курение. Разрыв буллы может произойти неожиданно, под воздействием провоцирующего фактора, например, при смехе, сильном кашле, изменении давления в грудной клетке.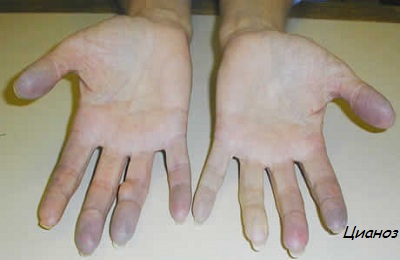 вынужденное сидячее положение,
вынужденное сидячее положение,