стадии развития и симптомы на ранних стадиях болезни, формы СПИДа
 Вирус иммунодефицита человека — очень коварное и страшное заболевание, которое по праву можно назвать бичом нашего времени. Возбудитель инфекции, попав в организм, может затаиться на долгое время (иногда даже на несколько лет) ничем себя не проявляя, но при этом медленно и настойчиво подрывает работу иммунной системы. Продолжительный инкубационный период является основной причиной внезапного всплеска заболеваемости этим недугом и быстрого распространения болезни среди различных групп населения.
Вирус иммунодефицита человека — очень коварное и страшное заболевание, которое по праву можно назвать бичом нашего времени. Возбудитель инфекции, попав в организм, может затаиться на долгое время (иногда даже на несколько лет) ничем себя не проявляя, но при этом медленно и настойчиво подрывает работу иммунной системы. Продолжительный инкубационный период является основной причиной внезапного всплеска заболеваемости этим недугом и быстрого распространения болезни среди различных групп населения.
Мужчины и женщины, больные ВИЧ порой даже сами не знают о своём недуге и непреднамеренно становятся разносчиками инфекции. Единственным и самым надёжным способом избежать заражения является бдительное отношение к своему здоровью, в том числе и в интимной сфере. Как же распознать начало болезни? Означает ли страшный диагноз ВИЧ полное окончание жизненного пути и стоит ли впадать в панику?
Клиника заболевания
Определяют четыре этапа развития инфекции:
- Первая стадия — инкубационный период. Скрытая форма заболевания продолжается от одного до трёх месяцев, однако, в некоторых случаях этот период может длиться до года и даже больше. Попав в организм вирус иммунодефицита изначально нацелен на уничтожение защитной системы человека. Но на первоначальной стадии, до тех пор, пока организм не начал вырабатывать ВИЧ-антитела, иммунитет остаётся в сохранности.
- При переходе заболевания во вторую стадию наблюдаются первые признаки заражения. Организм начинает реагировать на вирус и вырабатывает антитела для борьбы с ним.
- Третья стадия характеризуется наличием явных симптомов ВИЧ-инфекции.
- Четвёртая стадия — СПИД.
Чтобы не пропустить момент заражения и вовремя принять необходимые меры, следует пройти специальные лабораторные исследования на выявление в крови ВИЧ антител.
В первый раз анализы сдаются спустя две недели после предположительного заражения, второй раз — по истечении трёх-шести месяцев. Такие сроки определяются так называемым серологическим окном, то есть промежутком времени, когда инфекция не выявляется, даже если вирус уже находится в организме человека.
ВИЧ: симптомы у мужчин на различных стадиях развития заболевания
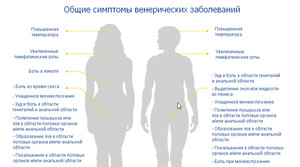
Первыми признаками СПИДа у мужчин могут быть следующие:
- Симптомы обычной простуды: внезапное повышение температуры тела (до 37,5 градуса), озноб, боли в мышцах, заложенность носа и т. д.
- Неопределённые, расплывчатые расстройства психики: общее снижение тонуса, настроения. У больного наблюдается раздражительность, он страдает от скуки и апатии.
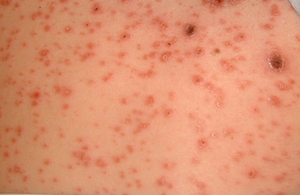
- Возможно появление высыпаний на коже в области половых органов либо по всему телу.
Однако, по истечении 30-50 дней симптомы заболевания полностью исчезают и наступает стадия затишья, которая может длиться до нескольких месяцев и более. Но это совсем не означает, что болезнь сама собой излечилась. Патологический процесс продолжает развиваться и во время бессимптомной стадии. По её окончании у больного наблюдаются новые, более серьёзные проявления ВИЧ. Если не предпринимать никаких мер, то вскоре наступает терминальная и уже неизлечимая стадия — СПИД.
Продолжительность бессимптомной стадии зависит от особенностей течения болезни и общего состояния организма и может составлять от нескольких месяцев до пяти лет.
А можно ли выявить ВИЧ без явной симптоматики. Нет. Без медицинского обследования пока это не представляется возможным. Определить наличие инфекции можно путём проведения лабораторных исследований крови и если у вас имеются хоть малейшие подозрения на заражение ВИЧ — необходимо срочно обратиться в клинику и пройти проверку на вирус.
Вторая стадия: признаки ВИЧ-инфекции у мужчин
Сроки окончания стадии временного затишья весьма размыты и могут составлять от одного года до трёх лет. После инкубационного периода дальнейшее развитие характеризуется увеличением лимфатических узлов нескольких групп. Если вы заметили эти признаки, значит у вас началась ещё одна стадия — генерализированная лимфаденопатия, которая вскоре может перейти в СПИД.
На этом этапе, помимо увеличения лимфатических узлов, у больных наблюдаются следующие симптомы заражения ВИЧ:
- Повышение температуры до 38 градусов.
- Кашель с отделением мокроты.
- Новообразования на теле красно-фиолетового оттенка. Чаще всего такой признак очень ярко проявляется у мужчин.
- Ухудшение памяти. Инфекция может вызвать развитие слабоумия.
Если больной в это время злоупотребляет алкоголем, принимает наркотики и/или является заядлым курильщиком, то латентная стадия проходит намного быстрее и может закончиться уже по истечении двух месяцев.
Несмотря на то что явные симптомы заболевания отсутствуют, вирус заявит о себе, например, незаживающей царапиной или ранкой. Если вы обратили внимание на какие-либо изменения в вашем организме: вы стали часто болеть грибковыми или простудными заболеваниями либо страдаете от долго незаживающих порезов и т. д. — необходимо пройти консультацию у специалиста на предмет выявления ВИЧ-инфекции.
Необходимо знать, что ВИЧ передаётся через незащищённый половой акт (в том числе совершённый оральным, анальным и вагинальным способом) и через кровь (коллективное использование одного шприца при введении наркотических инъекций, переливание крови).
Симптоматика острой формы заболевания
 На третьей стадии симптомы иммунодефицита проявляются достаточно ярко, необходимо лишь следить за состоянием своего организма и записывать всё, что с ним происходит.
На третьей стадии симптомы иммунодефицита проявляются достаточно ярко, необходимо лишь следить за состоянием своего организма и записывать всё, что с ним происходит.
Основные признаки ВИЧ-инфекции в запущенной форме напоминают инфекционный мононуклеоз
- Также, как и на начальной стадии проявляются симптомы простуды (заложенность носа, боль и першение в горле и пр.).
- Повышается температура тела (до 38 градусов) без явных причин. Приём жаропонижающих средств результата не даёт.
- Появляется апатия, вялость, общая слабость организма. Больной сторонится друзей, коллег и даже любимой женщины, его больше не интересует работа и хобби.
- В области паха и на шее увеличиваются лимфатические узлы. При этом болезненность полностью отсутствует даже если нажать на уплотнения.
- Без видимых причин начинается повышенное потоотделение, особенно в ночное время суток.
- На теле хорошо заметны красные высыпания, которые периодически исчезают.
На третьем этапе развития ВИЧ-инфекции фиксируется сильное разрушение внутренних органов и почти полное отсутствие иммунитета. Защитная система организма уже ослабла настолько, что просто не справляется с вирусными клетками. Для этой стадии характерно присоединение сопутствующих патологий, вызванных онкологическими процессами, различной вредоносной микрофлорой, а также различными инфекциями.
Максимальная продолжительность острой стадии составляет два года. В этот период чаще всего у мужчин, страдающих ВИЧ, диагностируют следующие заболевания:

- опоясывающий лишай;
- герпес;
- грибковое поражение ногтевых пластин рук и ног;
- лейкоплакия языка;
- кандидоз полости рта.
Течение вышеуказанных патологий проходит в острой форме с возможным появлением нехарактерных для ВИЧ довольно неприятных симптомов. Например, нарушения в работе системы кровоснабжения дополняются обширными гематомами, а кандидоз ротовой полости сопровождается повышенной кровоточивостью дёсен.
Такие заболевания, как синусит, отит или фарингит могут быть отягощены сильными осложнениями, а лечение этих патологий затягивается на продолжительный срок.
По окончании острой стадии ВИЧ заболевание принимает последнюю терминальную форму, а диагноз при этом звучит уже как синдром приобретённого иммунодефицита (СПИД).
СПИД — терминальная стадия ВИЧ
По сути, это уже последняя стадия заболевания, которая на 100% заканчивается летальным исходом. Продолжительность жизни больного составляет не более трёх лет в зависимости от наличия либо отсутствия антиретровирусной терапии.
Состояние пациента, больного СПИДом характеризуется полным разрушением всех внутренних органов, отказом иммунной системы, вследствие чего мужчина не может полностью избавиться от сопутствующих патологий, в то время как инфекционные процессы развиваются с космической скоростью, не встречая сопротивления организма. В этом случае терапия сопутствующих заболеваний направлена только на купирование симптоматики, а не на излечение патологии.
Проявления СПИДа на терминальной стадии развития ВИЧ
К уже имеющимся вирусным инфекциям и патологиям присоединяются тяжёлые недуги, сильно влияющие на здоровье пациента. Это могут быть следующие заболевания:
- Криптококкоз;
- саркома;
- злокачественные лимфомы;
- туберкулёз лёгких;
- пневмония;
- криптоспоридиоз;
- токсоплазмоз;
- грибковые поражения генерализированного характера.
Кроме наличия патологий внутренних органов, СПИД характеризуется изменениями в головном мозге мужчины: у пациента наблюдается ухудшение памяти, снижение уровня интеллекта, при этом любые умственные нагрузки, даже незначительные даются с огромным трудом.
Синдром приобретённого иммунодефицита условно подразделяется на четыре формы, каждая из которых имеет определённый набор проявлений.
 Первая форма носит название лёгочной, поскольку СПИД сопровождается патологиями лёгких и грудной клетки: грибками, инфекциями и воспалительными процессами, которые вызваны различными вирусами.
Первая форма носит название лёгочной, поскольку СПИД сопровождается патологиями лёгких и грудной клетки: грибками, инфекциями и воспалительными процессами, которые вызваны различными вирусами.- Вторая форма — кишечная, связана с развитием патологий желудочно-кишечного тракта. Пищеварительная система пациента работает с перебоями, при этом процесс всасывания полезных микроэлементов из продуктов питания нарушен. Ещё одним проявлением этой формы СПИДа являются часто повторяющиеся расстройства кишечника. Объясняется это развитием вредоносной микрофлоры кишечника, вытесняющей полезные и необходимые организму бактерии.
- Третья форма характеризуется наличием поражений головного мозга, поэтому носит название неврологической. У мужчины происходит развитие раковых новообразований в головном мозге, менингиты, абсцессы, инсульт. При этом у больного ухудшается речь, наблюдается выраженное снижение умственных способностей, возможно появление проблем с недержанием мочи и кала, иногда случается паралич конечностей.
- Четвёртая форма СПИДа является самой распространённой. У пациента могут присутствовать симптомы различных заболеваний, однако, чаще всего к летальному исходу приводит острая почечная недостаточность. Среди особенностей этой формы заболевания можно выделить грибковые поражения кожных покровов и патологии зрительных органов.
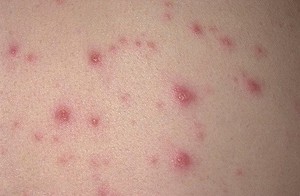 Любая форма СПИДа характеризуется сильной потерей массы тела, вплоть до полного истощения. Для диагностирования болезни на терминальной стадии даже не требуются какие-либо клинические обследования.
Любая форма СПИДа характеризуется сильной потерей массы тела, вплоть до полного истощения. Для диагностирования болезни на терминальной стадии даже не требуются какие-либо клинические обследования.
Вирус иммунодефицита человека — это довольно серьёзная и опасная патология, поражающая иммунитет человека. Полностью избавиться от этого заболевания нельзя, однако, на ранних стадиях сдержать развитие ВИЧ-инфекции можно, используя для этого современные лекарственные препараты.
ВИЧ — это не приговор. При своевременном обращении в клинику и соблюдении всех врачебных рекомендаций вполне возможно вести привычный образ жизни, ни в чём себе не отказывая.
Вич симптомы у мужчин
Вич в последней стадии: стадия болезни собственно СПИД
Здравствуйте!
Сейчас придется поговорить о печальном. Вич в последней стадии это собственно СПИД. Само иммунодефицитное заболевание со всеми проявлениями терминальной стадии инфекции.
СПИД
Данное состояние некоторые авторы подразделяют на преСПИД и собственно СПИД. При такой далеко зашедшей стадии болезни проявляются оппортунистические болезни, онкологические процессы. У человека постоянно присутствует какой либо патологический процесс из-за того, что происходит снижение иммунитета,вследствие активного размножения вирусов.
Изменения в ЖКТ
У пациентов резко снижен и нарушен обмен веществ, отмечается расстройство функции желудочно-кишечного тракта. Вследствие поносов развивается обезвоживание и нарушается деятельность сердечно-сосудистой системы.

Плохое всасывание продуктов переваривания пищи не дает организму поддерживать жизнедеятельность на должном уровне.Такие больные истощены, кожные покровы бледные, тургор кожи снижен. Вследствие постоянной диареи происходит нарушение бактериального баланса в кишечнике. Что приводит к возможному паразитированию патогенной флоры. Довольно часто на фоне дисбактериоза присоединяется сальмонеллез, что усугубляет состояние пациентов. Приводит к продолжающейся потере жидкости, выраженной интоксикации и разбалансированию работы внутренних органов.Часто ВИЧ инфекция сопровождается хроническим гепатитом С. В таком случае на этой стадии болезни со стороны печени развивается цирроз. С проявлениями декомпенсации и печеночной недостаточности.

Поражение легких
Бронхолегочная система страдает также довольно интенсивно, учитывая постоянную возможность инфицирования и отсутствие защитных сил у организма. Воспалительные процессы в легких обусловлены как пневмоцистами, так и банальными пневмококками. А также туберкулезом.Туберкулез является наиболее часто встречаемой причиной смерти у больных СПИДом.Не встречая достойного отпора микобактерия( возбудитель туберкулеза) активно размножается, приводя к дыхательной недостаточности, легочному кровотечению, инфекционно-токсическому шоку.

Банальные пневмонии могут спровоцировать абсцесс легкого, гнойный плеврит. На фоне размножения пневмоцист происходит формирование дистресс синдрома, при котором функциональная поверхность альвеолы замещается гиалином, нарушается газообмен. Это приводит к недостаточному снабжению крови кислородом. У больных развивается дыхательная недостаточность.
Патология нервной системы
Тяжело протекают поражения центральной нервной системы. Вследствие непосредственного воздействия вируса прогрессируют признаки воспаления головного мозга. На фоне которых отмечается очаговая симптоматика, снижается интеллект, прогрессирует слабоумие. Больные постепенно теряют приобретенные в течение жизни навыки. Они становятся беспомощными , но в тоже время агрессивными.
Интоксикация
Летальный исход наступает при прогрессирующих симптомах общей интоксикации. На этой стадии болезни у больных развиваются тяжелые генерализованные инфекции. Быстро происходит распространение патологического начала пр всему организму.Сопротивляемость настолько снижена, что возможно постоянное течение явного инфекционного заболевания. Генерализованный герпес проявляется обильными высыпаниями на слизистых с тяжелым афтозным стоматитом. Возможно поражение мозговых оболочек и развитие герпетического энцефалита. Грибковые поражения локализуются на коже, в полости рта, пищеводе, внутренних органах. По сути развивается кандидозный сепсис.Часто помимо постоянных инфекционных поражений присоединяется лимфома или саркома Капоши. Локализация может быть совсем разнообразной. Опухоли множественные, расположены на коже и слизистых, внутренних органах. Больные страдают кахексией, развивается анемия.

Причина развития и длительность течения
Продолжительность финальной стадии 1.5 — 2 года.Болезнь быстро прогрессирует, учитывая отсутствие адекватного иммунного ответа. Наступает последняя стадия чаще всего вследствие отсутствия адекватной противовирусной терапии и нарушении рекомендованного режима.
Так что выполнение рекомендаций и назначений врача обязательны для пациентов в любой стадии болезни.
До свидания!
Спид терминальная стадия вич — Лечение ВИЧ и СПИД
КЛИНИКА СПИДа
ВИЧ-инфекция не имеет ярких патогномоничных признаков, тем не менее тщательно собранный эпидемиологический анамнез и физикальное обследование больного позволяют врачу поставить предположительный клинический диагноз, который может быть подтвержден специфической лабораторной диагностикой.
ВОЗ в 1985 г. разработала определение случая СПИДа без серологического подтверждения. Эти критерии могут представлять определенный интерес и в настоящее время, ориентируя врача на выявление ВИЧ-инфекции. Критерии содержат «большие» и «малые» признаки.
Большие признаки
- потеря массы тела > 10% от исходной
- хроническая диарея в течение > 1 мес.
- длительная лихорадка в течение > 1 мес. (постоянная или интермиттирующая).
Малые признаки
- упорный кашель > 1 мес.
- генерализованный зудящий дерматит
- герпес зостер в анамнезе
- ротоглоточный кандидоз
- хроническая прогрессирующая или диссеминированная герпетическая инфекция (herpes simplex)
- генерализованная лимфаденопатия
Диагноз СПИДа может быть выставлен по этим критериям, если у больного обнаружены одновременно по крайней мере 2 больших признака и 1 малый. Обнаружение генерализованной СК или криптококкового менингита — также достаточное основание для диагноза СПИДа.
Достоинства этого определения — простота и дешевизна (не требуется серологического подтверждения), недостатки — низкая чувствительность и низкая специфичность. В дальнейшем ВОЗ расширила эти критерии, включив также требование серологического подтверждения клинического диагноза.
По мере накопления данных о динамике ВИЧ-инфекции с момента заражения ВИЧ, появилась возможность классифицировать ее стадии.
Покровский В.И. и Покровский В.В. (1989) предложили следующую классификацию ВИЧ-инфекции:
Клиническая классификация инфекции ВИЧ
I Стадия инкубации
II Стадия первичных проявлений:
а) острая лихорадочная фаза
б) бессимптомная фаза
в) персистирующая генерализованная лимфаденопатия
III Стадия вторичных заболеваний
А — Потеря веса менее 10 кг, поверхностные бактериальные, вирусные, грибковые поражения кожи и слизистых, опоясывающий лишай, повторные фарингиты, синуситы.
Б — Прогрессирующая потеря в весе > 10 кг, необъяснимая диарея, лихорадка > 1 мес., волосатая лейкоплакия, туберкулез легких, повторные или стойкие бактериальные, грибковые, вирусные, протозойные поражения внутренних органов (без диссеминации) или глубокие поражения кожи и слизистых, повторный и диссеминированный опоясывающий лишай, локализованная саркома Капоши.
В — Генерализованные бактериальные, грибковые, вирусные, протозойные, паразитарные заболевания, пневмоцистная пневмония, кандидоз пищевода и др., внелегочный туберкулез, кахексия, диссеминированная саркома Капоши, поражения ЦНС разной этиологии.
IV Терминальная стадия
ВОЗ в 1990 г. разработала вариант классификации, сочетающий в себе клинические симптомы и признаки (4 стадии) и динамику числа Т-лимфоцитов, величина которого подразделяет каждую из 4-х клинических стадий в 3 категории, отличающиеся выраженностью и тяжестью.
Эта классификация (ее последняя модификация), вобравшая в себя колоссальный международный опыт, является наиболее распространенной и признанной во многих странах мира
Классификация стадий ВИЧ-инфекции (ВОЗ)
Число Т-хелперов (CD4+) в мкл крови | A | В | С |
1. >500 (>29%) | А1 | В1 | С1* |
2. 200-499 (14-28%) | А2 | В2 | С2* |
3. <200 (<14%) | А3* | В3* | С3* |
* Категории АЗ, ВЗ и С1, С2 и СЗ подлежат учету как больные СПИДом.
Клинические категории А включают в себя одну из следующих форм:
- бессимптомная ВИЧ-инфекция;
- острая (первичная) ВИЧ-инфекция,
- персистирующая генерализованная лимфаденопатия у лиц с подтвержденной инфицированностью.
В категорию В входят случаи, которые еще нельзя включать в категорию С. В клиническую категорию В включаются случаи с такими заболеваниями, как например:
- бациллярный ангиоматоз,
- кандидоз ротоглоточный или вульвовагинальный (упорный, повторяющийся),
- цервикальная дисплазия/цервикальный рак,
- лихорадка 38,5њ или диарея длительностью > 1 мес.,
- волосатая лейкоплакия языка,
- герпес зостер,
- идиопатическая тромбоцитопеническая пурпура,
- листериоз,
- воспалительные заболевания в малом тазу,
- периферические нейропатии.
Категория С — включает следующий перечень клинических проявлений, входящих в определение случая СПИДа:
- Кандидоз бронхов, трахеи или легких
- Кандидоз пищевода
- Цервикальный инвазивный рак
- Кокцидиомикоз с внелегочной диссеминацией
- Внелегочный криптококкоз
- Кишечный хронический криптоспоридиоз (продолжительностью > 1 месяца)
- Цитомегаловирусная инфекция (за исключением печени, селезенки, лимфузлов)
- Цитомегаловирусный ретинит (с потерей зрения)
- Энцефалопатия
- Herpes simplex: хроническая язва (язвы) продолжительностью > 1 месяца или бронхит, пневмония, эзофагит
- Гистоплазмоз диссеминированный или внелегочный
- Изоспороз хронический кишечный (продолжительностью > 1 месяца)
- Саркома Капоши
- Лимфома Беркитта
- Лимфобластная лимфома
- Лимфома мозга
- Внелегочный или диссеминированный Mycobacterium avium complex или Mycobacterium kansasii
- Mycobacterium tuberculosis различной локализации (легочный или внелегочный)
- Mycobacterium другие виды или неидентифицированные виды, диссеминированные или внелегочной локализации
- Пневмоцистная пневмония
- Повторяющаяся пневмония
- Прогрессирующая мультифокальная лейкоэнцефалопатия
- Повторяющаяся сальмонеллезная септицемия
- Токсоплазмоз мозга
- Wasting-синдром
Классификацией предусмотрено, что если признаки категории С выявлялись у больного хотя бы один раз, этот больной должен относиться к категории С,
Стадия острой ВИЧ-инфекции отличается большим клиническим полиморфизмом, однако среди ее симптомов и признаков можно выделить некоторые, помогающие «узнаванию» заболевания клиницистами, особенно в группах риска.
На практике диагноз острой ВИЧ-инфекции ставится, как правило, ретроспективно, катамнестически, спустя несколько месяцев и даже лет при дальнейшем прогрессировании процесса и выявлении Ат. Продолжительность этой стадии колеблется в пределах нескольких дней-недель, она всегда заканчивается спонтанно. Чаще всего стадия острой ВИЧ-инфекции проявляется как мононуклеозоподобный синдром. По данным различных авторов он наблюдается у 15-30% ВИЧ-инфицированных. На фоне субфебрильной или умеренно высокой температуры (37,5-38њ, реже 39њ), которая сохраняется от недели до 2-З-х недель, сопровождающейся познабливанием и потливостью, увеличиваются печень и селезенка. Явления тонзиллита сохраняются около 2-З-х недель. В периферической крови появляются молодые формы лимфоцитов, которые зачастую принимают за широкоплазменные (атипичные) мононуклеары. Иногда острая стадия проявляется гриппа подобным синдромом, напоминающим ОРВИ. Начало заболевания может быть внезапным, появляется озноб, поднимается температура тела до высоких цифр. Появляются симптомы интоксикации: головная боль, миальгии, артральгии, анорексия, недомогание. Могут выявляться умеренная полиаденопатия, увеличение селезенки. У 1/3 больных на фоне вышеуказанных симптомов может появиться кореподобная или краснухоподобнаясыпь. Отмечается экссудативный фарингит. Слизистые ротоглотки умеренно гиперемированы и слегка отечны, миндалины гиперемированы и несколько увеличены в размерах. У больных с экзантемой на слизистых твердого и мягкого неба может развиться энантема. Иногда наблюдается потливость. Течение заболевания может быть волнообразным, напоминать течение аденовирусной инфекции. У ряда больных острой стадией ВИЧ-инфекции заболевание манифестирует полиаденопатией. Болезнь, как правило, начинается постепенно, однако может быть и острое начало. Температура колеблется от субфебрильных до фебрильных цифр. Беспокоят больных слабость, снижение работоспособности, утомляемость, познабливание, повышенная потливость. Постепенно увеличиваются поверхностные лимфоузлы, чаще всего увеличение лимфоузлов начинается с затылочной или заднешейной области, позднее увеличиваются подчелюстные, подмышечные, паховые лимфоузлы. Лимфоузлы мягкие, тестоватой консистенции, 1-3 см в диаметре, на более поздних сроках течения острой стадии ВИЧ-инфекции эластической, плотноватой консистенции. Пальпация их безболезненна, лимфоузлы не спаяны друг с другом, кожа над ними не изменена. Полиаденопатия продолжается от 2-х до 4-х, иногда более недель. В некоторых случаях полиаденопатия, определяемая в острую стадию ВИЧ-инфекции может быть непрерывно текущей или рецидивирующей, продолжаясь более 3-6 мес., трансформируясь в персистирующую генерализованную лимфаденопатию. На фоне нормальной температуры у ряда больных появляются признаки гастроэнтерита — жидкий стул от 2-З-х раз в сутки, до без счета (редко). Стул кашицеобразный, с остатками непереваренной пищи, слизи, кровь наблюдается редко. Диарея может носить перемежающий характер. Одновременно с диареей у больных может развиться анорексия, тошнота, реже рвота. У некоторых больных возникают боли в животе спастического характера. Иногда острая стадия ВИЧ-инфекции протекает с признаками поражения нижних отделов респираторного тракта, Развивается сухой, малопродуктивный кашель, одышка, чаще на фоне субфебрильной или реже высокой лихорадки. При перкуссии укорочение перкуторного звука может сменяться нормальным легочным звуком, аускультативно в местах укорочения выслушиваются непостоянные влажные хрипы. Рентгенологически обнаруживаются признаки интерстициальной пневмонии. Поражение легких в острой стадии ВИЧ-инфекции продолжается обычно в пределах месяца, при этом рентгенологические признаки поражения легких в виде усиленного легочного рисунка обнаруживаются значительно позже клинического выздоровления. Острая ВИЧ-инфекция может впервые проявиться клиникой серозного менингита. Острое начало заболевания, лихорадка до 38,5-39њ длится от З-х дней до недели. Проявляются довольно интенсивные головные боли, рвота, слабость. При осмотре выявляются склерит, фарингит, ригидность мышц затылка, реже положительный симптом Кернига. Описаны варианты серозного менингита без наличия менингеальных знаков, проявляющиеся только изменениями состава СМЖ: небольшое увеличение белка, плеоцитоз, преимущественно лимфоцитарный. Течение серозного менингита в острой стадии ВИЧ-инфекции носит доброкачественный характер, очаговая симптоматика преходящего характера, неврологические осложнения отсутствуют, резидуальные явления чаще всего представлены цереброастенией, длящейся не более 6 мес. У некоторых больных в острой стадии ВИЧ-инфекции определяются признаки энцефалопатии. У пациентов появляется слабость, снижение работоспособности, сонливость, отмечается снижение памяти на фамилии, имена, номера телефонов. У отдельных больных описаны эпизоды дезориентации, судороги. Энцефалопатия, как правило, развивается на фоне нормальной, реже субфебрильной температуры. Постепенно признаки энцефалопатии регрессируют, либо переходят в ВИЧ-энцефалопатию, деменцию. Иногда признаки поражения спинного мозга — острая миелопатия — сопровождается головными болями, лихорадкой, болями в горле, полиаденопатией, спленомегалией, выявляются тетрапарез, повышение сухожильных рефлексов. Из сыворотки крови и СМЖ выделяют ВИЧ. У 4-15% больных в острой стадии ВИЧ-инфекции определяются признаки нефропатии, что клинически проявляется протеинурией, изменениями осадка мочи, почечной недостаточностью, реже наблюдается артериальная гипертензия. У 2-3% пациентов с клиникой острой ВИЧ-инфекции выявляются признаки тромбоцитопенической пурпуры, повышенная кровоточивость в виде повторных носовых кровотечений, легко возникают экхимозы, синяки при легкой травме, ударе, в зоне медицинских манипуляций, реже могут быть геморрагии, петехии на коже и слизистых. Отмечается кровоточивость десен, у женщин репродуктивного возраста — маточные кровотечения. Содержание тромбоцитов в крови при явных признаках тромбоцитопенической пурпуры составляет 40,0 х 109л, продолжительность тромбоцитопении у больных острой стадией колеблется от одного до трех мес.
В качестве иллюстрации к сказанному можно привести следующие данные.
При детальном обследовании 31 пациента с острой ВИЧ-инфекцией было обнаружено, что продолжительность этой стадии инфекции составляла в среднем 2-3 нед. с колебаниями от 5 до 60 дней. Частота симптомов и признаков, с которыми обращались больные, характеризуется данными таблицы .
Симптомы у больных при обращении в госпиталь
по поводу первичной ВИЧ-инфекции
Симптомы | Число (%) пациентов |
Лихорадка | 27(87,1) |
Сыпь | 21(67,7) |
Язвы в горле | 15(48,4) |
Миальгии | 13(41,9) |
Головные боли | 12(38,7) |
Диарея | 10(32,3) |
Боли в животе | 10(32,3) |
Артральгии | 9(29,9) |
Кашель | 8(25,8) |
Тошнота | 8(25,8) |
Утомляемость | 8(25,8) |
Сонливость | 8(25,8) |
Рвота | 7(22,6) |
Потеря веса | 4(12,9) |
Язвы ротовой полости | 4(12,9) |
Другие | 15(48,4) |
Обследование выявило у 73,9% тромбоцитопению и у 47,8% — лейкопению. Основной локализацией выявленных признаков острой ВИЧ-инфекции были кожа (73,3%), ротовая полость (76,7%), лимфатические узлы (56,7%), ЖКТ (38,3%) и слизистая гениталий (36,6%). Дифференциальный диагноз проводили с обычными инфекциями — гриппом, краснухой, гепатитом, токсоплазмозом, сифилисом, ЦМВИ. Выраженная сочетанность поражений на коже (макулопапулезная сыпь) и слизистых (язвы в ротовой полости и на гениталиях) может считаться относительно специфичной для острой стадии ВИЧ-инфекции у пациентов, заразившихся половым путем. Наличие этой триады у лихорадящего пациента из группы риска — прямое показание для исследования крови на наличие Аг р24 ВИЧ (если имеется такая возможность). Авторы выявили этот патогномоничный признак в 73%, Ат — только в 23% случаев (!).
Вторая стадия — бессимптомная ВИЧ-инфекция (бессимптомное вирусоносительство) верифицируется наличием и длительным персистированием Ат к ВИЧ. Распространенность бессимптомных форм превосходит (по оценке) в сотни и даже тысячи раз число выявляемых больных с манифестными формами. Различают состояние первичной латенции (когда изначально отсутствуют какие-либо симптомы ВИЧ-инфекции) и вторичную латенцию, которая формируется после острой ВИЧ-инфекции. Продолжительность течения бессимптомной формы по данным различных авторов исчисляется годами — 2-5-10 и более лет. За последние годы все больше распространяется мнение, что бессимптомный процесс у какой-то части заразившихся ВИЧ будет пожизненным.
При ВИЧ-инфекции с асимптомным течением с помощью некоторых лабораторных тестов удается выявить своеобразную патологию:
- У 10% пациентов обнаружено транзиторное снижение числа тромбоцитов в периферической крови (менее 150,0 х 109л), исчезающее спонтанно через 2-3 мес. и только у 2-3% проявляющееся тромбоцитопенической пурпурой (< 40 х 109л), что по времени совпадает с острой ВИЧ-инфекцией.
- У 45% ВИЧ-инфицированных обнаружено повышенное содержание в сыворотке крови продуктов распада основного белка миелина. Эти данные дают основание считать, что несмотря на отсутствие клинических симптомов поражения ЦНС у ВИЧ-инфицированных имеет место демиелинизирующий процесс.
Третья стадия — персистирующая генерализованная лимфаденопатия (ПГЛП) — диагностируется либо вслед за острой ВИЧ-инфекцией, когда после самокупирования мононуклеозоподобного синдрома, спустя несколько месяцев появляются увеличенные лимфоузлы, либо изначально бессимптомный процесс «вдруг» манифестируется ПГЛП. Персистирующая лимфаденопатия у 1/3 инфицированных может протекать бессимптомно, лишь случайный осмотр или сам больной выявят увеличенные лимфоузлы без каких-либо других клинических проявлений. ПГЛП сопровождается подъемом температуры, иногда до 390 и более, наблюдаются различные типы температурных кривых. Лихорадка часто сопровождается ознобами, проливными ночными потами. У части больных увеличиваются печень и селезенка, что является неблагоприятным прогностическим признаком, свидетельствующим о быстром прогрессировании процесса. Больной начинает терять в весе. Увеличиваются периферические (поверхностные) и глубокие лимфоузлы, которые достигают размеров 1-5 и более см. Периферические лимфоузлы обычно пальпируются в 2-3 регионарных зонах (шейные, особенно заднешейные, подмышечные, над- и подключичные, даже кубитальные). По рекомендациям экспертов ВОЗ диагностическое значение имеет увеличение по 1 лимфатическому узлу в 2-х разных областях (кроме паховых). Консистенция лимфоузлов варьирует в зависимости от стадии болезни. Так, в течение первого года болезни лимфоузлы сочные, тестоватой консистенции. Гистологическая картина на этот период проявляется неспецифической очаговой гиперплазией фолликулов. По истечению некоторого срока начинается инволюция фолликулов с обеднением клеточного состава зародышевых центров, гиперплазией паракортикальных зон и плазмоклеточной инфильтрацией тяжей мозгового вещества. Лимфоузел уплотняется и уменьшается в размерах. На поздних стадиях лимфоузлы плотные, маленькие, безболезненные. Каждый лимфоузел, пораженный ВИЧ, проходит 3 стадии:
- гиперплазию лимфоидных фолликулов;
- атрофию фолликулов с диффузной гиперплазией лимфоидных и васкулярных элементов
- фиброз с лимфоцитарным истощением.
Стадия ПГЛП переходит в терминальную стадию либо непосредственно, либо сопровождается так называемым СПИД-ассоциируемым комплексом (САК), протекающим на фоне умеренного иммунодефицита с содержанием CD4+ Т-лимфоцитов < 400мм3. Для САК характерны продолжающаяся потеря массы тела, высокая температура с ознобами и потами, отмечается, недомогание, усталость, сонливость, анорексия, неприятные ощущения в области живота, диарея без видимой причины, головная боль, кожный зуд, у женщин аменорея. Поражение кожи и слизистых являются первым сигналом развития САК. Возникают пиодермиты в виде рецидивирующих фурункулов или карбункулов, фолликулиты. Себорейный дерматит чаще всего локализуется на коже щек и носа, реже в подмышечной области. Иногда развивается ихтиоз. Герпетические высыпания (локализованные и генерализованные) утяжеляют течение болезни. В этот период больные часто обращаются за медицинской помощью, госпитализируются в стационары в отделения различного профиля (пульмонологические, гематологические, неврологические, гастроэнтерологические, инфекционные и др.).
Терминальная стадия ВИЧ-инфекции манифестирует появлением инфекций, вызываемых условно-патогенной флорой. Врачу не всегда легко определить, когда кончается ПГЛП и начинается САК и уж тем более, когда происходит переход последнего в собственно СПИД. Клинические критерии расплывчаты и зыбки, а лабораторная служба оказывается подчас неспособной в определении этиологии той или иной оппортунистической инфекции. Поэтому определение CD4+ Т-лимфоцитов приобретает особо важное диагностическое значение как объективный тест для определения клинических стадий ВИЧ-инфекции. За стандарт в определении начала терминальной стадии принято считать снижение числа хелперов ниже 200 клеток/мм3. В этот период больной, как правило, крайне истощен. У него появляется череда тяжелых, порой смертельных оппортунистических инфекций. В результате необратимого иммунодефицита создаются условия для возникновения СПИД-ассоциируемых инфекций и злокачественных опухолей. Возникает тяжелая патология жизненно важных органов и систем, вызываемая безусловными патогенами и оппортунистами. Развиваются системные поражения респираторного и желудочно-кишечного трактов (инфекто-СПИД и онко-СПИД), а также поражения ЦНС (нейро-СПИД).
Инфекто-СПИД
Инфекции, которые характерно сопровождают терминальную стадию ВИЧ-инфекции, представляют собой особую, четко очерченную группу оппортунистических инфекций, которые обозначают как «СПИД-индикаторные» или «СПИД-ассоциируемые».
Из большого числа известных оппортунистических инфекций в перечень СПИД-ассоциируемых включены 13 нозоединиц.
Простейшие
1. Toxoplasma gondii
2. Isospora belli
3. Criptosporidium spp.
4. Pneumocystis carinii
Грибы
5. Candida albicans
6. Cryptococcus neoformans
7. Histoplasma capsulatum
8. Coccidioides immitis
Бактерии
9. Salmonella spp.
10. Mycobacterium avium complex
11. Mycobacterium tuberculosis
Вирусы
12. Herpes simplex
13. Cytomegalovirus hominis
На фоне иммунодефицитного состояния, вызванного ВИЧ, латентно протекающие СПИД-ассоциируемые инфекции обостряются, их возбудители приобретают ряд определенных особенностей, вызывающих необычный характер клинического течения заболеваний:
- инфекции имеют тенденцию протекать с опасной для жизни пациента остротой
- имеют тенденцию к диссеминации возбудителя с обнаружением его в эктопических органах и тканях
- слабую податливость специфической терапии с тенденцией ко множественным рецидивам, что особенно характерно для пневмоцистоза, токсоплазмоза, криптоспоридиоза, атипичных микобактериозов и др.
- слабый специфический иммунный ответ на оппортунистического возбудителя
Выше перечисленные особенности отчетливо видны при сравнении течения инфекции у лиц с различным иммунным статусом (Таблица ).
Риск развития тех или иных оппортунистических инфекций у больных СПИДом различен (Рис. ). Из рисунка видно, что чрезвычайно высок риск развития пневмоцистной пневмонии при существенно более низкой вероятности туберкулеза.
Различные оппортунистические инфекции присоединяются на разных стадиях ВИЧ-инфекции в зависимости от числа Т4-лимфоцитов (Рис. )
онко-СПИД
Из онкологической патологии наиболее частым проявлением ВИЧ-инфекции является саркома Капоши.
Множественная идиопатическая геморрагическая саркома Капоши (син.: ангиоретикулез) — своеобразное кожное, реже системное ангиоматозное заболевание, обусловленное пролиферативными процессами в эндотелии и перителии сосудов, характеризующееся образованием экстравазатов и отложением гемосидерина. Заболевание не является истинной саркомой. Некоторые авторы включают его в группу лимфом. Возможно, правильнее относить процесс к обширной группе ангиоматозов, исходящих из полипотентных сосудистых клеток.
Симптоматика и течение саркомы Калоши могут быть различными. В его развитии различают три (иногда больше) стадии: воспалительную, гранулематозную и саркоматозную.
Начальными проявлениями болезни могут быть эритематозные или геморрагические пятна, бляшки и узловатые инфильтраты различной величины. Чаще процесс начинается с возникновения небольших, четко очерченных красноватых (синюшно-красные, буровато-красные) пятен, превращающихся по мере роста в гладкие плотные фиолетово-красные липидные или аспидно-серые узелки, бляшки и узлы. Узелковые и бляшечные элементы часто сливаются, а узловатые высыпания, особенно на нижних конечностях, могут изъязвляться. Старые элементы со временем рассасываются, оставляя пигментацию или рубцовую атрофию, причем одновременно появляются новые высыпания на тех же или отдаленных участках. Нередко в местах высыпаний наблюдаются кровоизлияния. Описаны случаи распространенной петехиальной и пурпурозной сыпи при нормальных показателях свертываемости крови.
Обычно элементы высыпаний первоначально локализуются на костных выступах нижних конечностей (лодыжки, пальцы и тыл стоп). Однако проявления заболевания могут возникать на любом участке кожи и даже во внутренних органах. Вначале очаги располагаются асимметрично, но по мере прогрессирования -болезни отмечается тенденция к их симметричному расположению. Могут поражаться слизистые оболочки полости рта и наружных половых органов, иногда первично. Часто наблюдается отек конечностей (вплоть до элефантиаза), который может возникнуть на несколько месяцев раньше, чем появятся высыпания. На фоне отека могут образоваться крупные пузыри. Сочетание отека и обширных бляшечно-узловатых инфильтратов с бородавчатым гиперкератозом на поверхности часто приводит к обезображиванию кистей и стоп.
Субъективные ощущения обычно не выражены. При обширных изъязвлениях узлов отмечается болезненность. При наличии резкого отека иногда возникают зуд и жжение.
Висцеральные и другие очаги поражения выявляются приблизительно у 10% больных. Наиболее часто поражаются лимфатические узлы, желудочно-кишечный тракт, легкие, печень, сердце, кости. Симптомами висцеральных поражений являются желудочно-кишечные кровотечения, одышка, кашель, кровохарканье, сердечная аритмия, очаговый остеопороз и др.
Возможна злокачественная трансформация очагов саркомы
Капоши. Трудно установить, являются ли эти очаги метастазами или они представляют собой анаплазию предшествовавших доброкачественных поражений. Саркома Капоши может сочетаться с грибовидным микозом, лимфогранулематозом, лимфасаркомой.
нейро-СПИД
Поражения центральной нервной системы при ВИЧ-инфекции обусловлены в основном развитием прогрессирующей мультифокальной лейкоэнцефалопатии (progressive multifocal leukoencephalopathy) и деменции (AIDS dementia complex).
Возникают дисфории, психопатоподобные формы поведения с эксплозивностью, гневливостью, агрессивностью, эпилептиформные припадки. Происходит так называемая психологическая дезорганизация. Нередко тревога, возникающая у лиц при диагностировании СПИДа, сопровождается, как правило, ажитацией, паникой, анорексией, бессонницей, а также чувством безысходности и гнева, часто направленного на врачей. При этом встречается анозогнозя, когда больные отрицают наличие у них болезни, не верят врачам, обвиняют их в некомпетентности. В дальнейшем, по мере прогрессирования болезни, все более отчетливыми становятся симптомы органического поражения головного мозга. Однако еще до выявления отчетливого его поражения у многих больных обычно в течение нескольких месяцев выявляются самые различные психотические расстройства в виде состояний помрачения сознания, особенно делирия, галлюцинозов, острых параноидных психозов, гипоманиакальных и маниакальных состояний. Нередко психопатологические симптомы СПИДа похожи на переживания больных раком в терминальной стадии.
Основным проявлением СПИДа является поражение головного мозга с быстрым нарастанием деменции (у 60-90% всех заболевших). В связи с этим даже появились такие термины, как «СПИД-Дементный синдром» или «СПИД-дементный комплекс».
В 25% наблюдений СПИД-дементный комплекс может выявляться уже в манифестном периоде болезни. Деменция развивается в связи с возникновением таких поражений мозга, как диффузный подострый энцефалит, менингит, менингеальная и церебральная лимфомы (псевдоопухолевые проявления болезни), церебральные геморрагии, церебральные артерииты. При этом у больных постепенно нарастают трудности концентрации внимания, потеря памяти на текущие события, провалы памяти, снижение либидо, симптомы летаргии. Очень быстро (в течение нескольких недель или месяцев) у больных усиливаются симптомы нарастающего слабоумия с психомоторной ретардацией, периодами помрачения сознания (вначале в основном по типу сумеречного помрачения сознания), эпилептиформными припадками, нередко переходящими в эпилептический статус, мутизмом. Затем появляются недержание мочи и кала, нарастает оглушенность, заканчивающаяся комой.
Подводя итог данному разделу, необходимо еще раз отметить, что картина клиники ВИЧ-инфекции может быть чрезвычайно сложной и трудно поддающейся диагностике.
В качестве иллюстрации сказанному можно привести следующий клинический случай.
Больной К.0.М., 21 год, не работает. Поступил в инфекционную клинику РМАПО 2.05.90 г. с диагнозом: сепсис? иерсиниоз? При поступлении предъявлял жалобы на лихорадку, слабость, потливость, исхудание, шелушение кожи, боли в конечностях. Анамнез заболевания: заболел остро в декабре 1989 г. (после демобилизации из СА). Повысилась температура тела до 37,6 — 390С с ознобами и проливными потами. В январе 1990 г. на фоне лихорадки появился жидкий стул до 3-4 раз в сутки, шелушилась кожа лица, конечностей и туловища. Впервые обратился за медицинской помощью 10.03.90 г., госпитализирован в кожно-венерологический диспансер с диагнозом «ихтиоз»; в связи с сохраняющейся лихорадкой и подозрением на брюшной тиф 27.03 был переведен в инфекционную клинику. Беспокоили высокая температура, мышечная слабость, жидкий стул до 7-8 раз в сутки, выпадение волос, похудание на 30 кг, обильные пластинчатые шелушения кожи лица, туловища, конечностей, лимфаденопатия (увеличение всех групп лимфоузлов от 0,3 до 1,0 см в диаметре), гепатолиенальный синдром, асцит, отсутствие эффекта от антибиотикотерапии. Рентгенография грудной клетки — двусторонняя пневмония. При ректороманоскопии — атрофический прокто-сигмоидит. В крови Нb — 120 г/л, эр — 3,6 x 1012/л, лейк — 5,3 х 109/л, эоз — 1%, мон — 3%, лимф — 18%, пал — 14%, сег — 64%, СОЭ — 3 мм/час. Последний ан, крови: Нb — 50 г/л, эр — 2,8 х1012/л, лейк — 2,0 х 109/л, эоз — 1%, мон — 4%, лимф — 3%, пал — 8%, сегм — 84%, СОЭ — 4 мм/час. Б/х крови: общ белок — 68,7%, альбумин — 58%, a 1-7%, b — 13%, g — 22%, мочевина — 5,9 ммоль/л, холестерин — 165 мг%, общ. билирубин — 78,6, прямой — 56,0. Обследование на брюшной тиф — гемокультура трижды отрицательна, РНГА — отрицательна; р. Райта-Хеддльсона, РНГА с бруцеллезным антигеном отрицательны, РСК и РНГА с риккетсиями Провачека — отрицательны, ИФА на Ат к ВИЧ трижды отрицателен (!!!), РНГА на иерсиниоз (серотип 09) — 1:400, далее 1:100
Лечение: клафоран 1,0 х 2 — 7 дней в/в, гентамицин 80 мг х 3 в/м — 5 дней,
бисептол 2 т х 2 — 7 дней, метиндол, нистатин, фуросемид, гемодез, реополиглюкин, декстроза, ацесол, альбумин, имодиум, плазма, витамины А, B6, С.
Эпиданамнез: больной имел многочисленные беспорядочные половые контакты. В связи с отсутствием эффекта от проводимой терапии больной самолетом был транспортирован в инфекционную клинику РМАПО 2.05.90 г. При поступлении состояние очень тяжелое, ослаблен, истощен, астенизирован. Снижен интеллект, односложные ответы на вопросы, быстро истощается, снижена память на прошедшие события, негативно относится к лечению, порой агрессивен. Кахексия III степени, потеря в весе — 40 кг. Легкая желтушность кожи и склер, гнездная алопеция волосистой части головы. Волосы ломкие, хрупкие, в чешуйках перхоти, бровей и ресниц нет. Кожная поверхность лица, туловища, конечностей в крупнопластинчатых чешуйках, которые при осмотре больного падают легко, как хлопья снега. В углах рта — кровоточащие заеды, на передней поверхности груди кровоизлияния на месте электродов после ЭКГ. На животе — кровоизлияния после пальпации. Кожа лица хрупкая, при малейшей гримасе образуются необильные кровотечения в складках у наружной поверхности глаз, губ. Периферические лимфоузлы плотные, от 0,5 до 1,0 см в диаметре. В легких — перкуторный звук с коробочным оттенком, при аускультации — влажные хрипы с обеих сторон. ЧДД — 20/мин. Тоны сердца глухие, границы сердца расширены в поперечнике, ЧСС . — 90/мин, АД — 100/60 мм рт.ст. Язык обложен. Живот увеличен в объеме, определяется свободная жидкость. Печень +8 из под края реберной дуги, плотная, гладкая, безболезненная. Селезенка +3, плотная. Стул 1-2 в день, кашицеобразный. Пастозность голеней. Менингеольных знаков нет. Сухожильные рефлексы несколько снижены, очаговой неврологической симптоматики нет.
За время пребывания больного в клинике (умер 28.05.90 г.) состояние его продолжало ухудшаться — высоко лихорадил, отмечались ознобы, ночные поты, продолжал падать вес, нарастала сонливость, больной не общался с больными по палате, не вступал в контакт с врачами, отказывался от лечения, на расспросы отвечал короткими отрицаниями, жестами или молчанием, перестал ходить, появился тремор конечностей. На основании выявленной длительной лихорадки, полиаденопатии, гепатоспленомегалии, кахексии, ихтиоза, алопеции, пневмонии, диареи, панцитопении, гипопротеинемии с увеличением g -фракций, указания на беспорядочные половые связи в прошлом, проводился дифференциальный диагноз с ВИЧ-инфекцией в стадии СПИДа и системными заболеваниями крови.
При поступлении в крови Нb — 64 г/л, эр — 1,9 х 1012/л, ретик — 1,8%0, тромб — 60000, лейк — 0,8 х 109/л, пал — 1%, сегм — 51%, эоз — 1%, лимф — 45%, мои — 2%, СОЭ — 15 мм/час. В последнем анализе крови: Нb — 47 г/л, эр — 1,6 x 1012/л, ретик — 0,1%0, тромб — 30000, лейк — 2,2 х 109/л, пал — 1%, сегм — 69%, эоз — О, лимф — 28%, мон — 2%, СОЭ — 10 мм/ч. В б/х крови: общ. белок — 40 г/л, альбумииы — 64%, a 1 — 6%, a 2 — 10%, b — 10%, g — 8%, А/Г — 1,76, протромбин — 43%, билирубин общ. — 55, прямой — 25, АЛТ — 93 ЕД, ACT — 173, церулоплазмин — 47 мг%, сыворот. железо — 11 ,0 ммоль/л, креатинин — 0,7 мг%, сахар — 4,5 ммоль/л, серомукоид — 4,88. Общ. ан. мочи: белок, сахар — отсутствуют, уд, вес — 1021 , лейк — 5-8 в п/зр, эр — нет. Кал на дисбактериоз — общее количество киш. палочки — 110 млн/г, лактознегативные энтеробактерии — 67%, кокковая флора — 3%, патогенный стафилококк — 20000, бифидумбактерии — 106, протей, грибы рода кандида — не обнаружены. Рентгенограмма грудной клетки — легкие прозрачны, увеличение границ сердца, начительно расширен левый желудочек. УЗИ брюшной полости — гепатоспленомегалия, асцит. Диффузные изменения в печени. Гематолог — системное заболевание крови исключается, изменения вторичного характера. Необходимо дифференцировать с ХАГ, коллагенозом, ВИЧ- инфекцией. ИФА на Ат к ВИЧ (НИИ эпидемиологии) — отрицателен (!!!). Иммуноблот -отрицательный (!!!).
28.05. констатирована смерть. На секцию больной отправлен со следующим клиническим диагнозом: острый лимфоретикулез (лимфогранулематоз?). Цирроз печени в исходе хронического активного гепатита. Осложнения: кахексия, пеллагра, ихтиоз, дисбактериоз, асцит, энцефалопатия, панцитопения, гипоальбуминемия.
Патологоанатомический диагноз: лимфогранулематоз с поражением КМ, печени, селезенки, лимфоузлов кишечника. Осложнение основного заболевания: эрозивный эзофагит. Асцит. Отек легких и мозга. Дистрофия миокарда. Анемия, желтуха.
Ретроспективно клинический материал от пациента К.0.М. исследовали с помощью молекулярной гибридизации с использованием радиоактивного зонда и выявили в мононуклеарных клетках наличие вирусоспецифических последовательностей ВИЧ-1.
Посмертно был выставлен диагноз: ВИЧ-инфекция, терминальная стадия (вирусологически). Кахексия III ст. Энцефалопатия, нефропатия, панцитопения, вторичный ихтиоз, гепатоспленомегалия, полиаденопатия, алопеция.
На этом примере можно видеть исключительную ценность вирусологической диагностики даже по сравнению с серологической, особенно у детей младшего возраста, у которых уровень Ат к р24 в терминальной стадии может снижаться до трудно определяемого рутинными методами.
Source: uhrn.civicua.org
Читайте также
Стадии развития спида
Последние:- Жизненные формы организмов
- Лечение частого мочеиспускания у детей
- Жизненные формы растений в нашей местности
- Сколько мочи нужно собрать у ребенка для анализа
- Своевременно обнаружение гидроцеле и сохранение мужского здоровья
Терминальная стадия вич инфекции — ZPPP
Если в Вашем окружении есть ВИЧ-инфицированный человек, необходимо помнить, что нельзя заразится ВИЧ при:
Кашле и чихании.
Рукопожатии.
Объятиях и поцелуях.
Употреблении общей еды или напитков.
В бассейнах, банях, саунах.
Через «уколы» в транспорте и метро. Сведения о возможном заражении через инфицированные иглы, которые подкладывают на сидения ВИЧ-инфицированные люди, или пытаются уколоть ими людей в толпе, не более, чем мифы. Вирус в окружающей среде сохраняется крайне недолго, кроме того, содержание вируса на кончике иглы слишком мало.
В слюне и других биологических жидкостях содержится слишком малое количество вируса, которое не способно привести к инфицированию. Риск заражения имеет место, если биологические жидкости (слюна, пот, слезы, моча, кал) содержат кровь.
Симптомы вич Острая лихорадочная фаза
Острая лихорадочная фаза появляется примерно через 3-6 недель после заражения. Она имеет место не у всех больных – примерно у 50-70%. У остальных после инкубационного периода сразу наступает бессимптомная фаза.
Проявления острой лихорадочной фазы неспецифичны:
Лихорадка: повышение температуры, чаще субфебрилитет, т.е. не выше 37,5ºС.
Боли в горле.
Увеличение лимфоузлов: появления болезненных припухлостей на шее, подмышками, в паху.
Головная боль, боль в глазах.
Боли в мышцах и суставах.
Сонливость, недомогание, потеря аппетита, похудание.
Тошнота, рвота, понос.
Кожные изменения: сыпь на коже, язвы на коже и слизистых.
Может развиваться также серозный менингит – поражение оболочек головного мозга, что проявляется головной болью, светобоязнью.
Острая фаза продолжается от одной до нескольких недель. У большинства больных вслед за ней следует бессимптомная фаза. Однако примерно у 10% больных наблюдается молниеносное течение ВИЧ-инфекции с резким ухудшением состояния.
Бессимптомная фаза вич-инфекции
Продолжительность бессимптомной фазы колеблется в широких пределах – у половины ВИЧ-инфицированных она составляет 10 лет. Длительность зависит от скорости размножения вируса.
Во время бессимптомной фазы прогрессивно снижается число лимфоцитов CD 4, падение их уровня ниже 200/мкл свидетельствует о наличии СПИДа .
Бессимптомная фаза может не иметь никаких клинических проявлений.
У некоторых больных имеется лимфаденопатия – т.е. увеличение всех групп лимфоузлов.
Развернутая стадия вич — спид
На этой стадии активируются так называемые оппортунистические инфекции – это инфекции, вызыванные условно-патогенными микроорганизмами, являющимися нормальными обитателями нашего организма и в обычных условиях не способные вызывать заболевания.
Выделяют 2 стадии СПИДа :
А. Снижение массы тела на 10% по сравнению с исходной.
Грибковые, вирусные, бактериальные поражения кожи и слизистых:
Кандидозный стоматит: молочница – белый творожистый налет на слизистой рта.
Волосатая лейкоплакия рта – белые бляшки, покрытые бороздками на боковых поверхностях языка.
Опоясывающий лишай – является проявлением реактивации вируса varicella zoster – возбудителя ветряной оспы. Проявляется резкой болезненностью и высыпаниями в виде пузырьков на обширных участках кожи, в основном туловища.
Повторные частые явления герпетической инфекции.
Кроме того, больные постоянно переносят фарингиты (боль в горле), синуситы (гаймориты, фронититы), отиты (воспаление среднего уха).
Кровоточивость десен, геморрагическая сыпь (кровоизлияния) на коже рук и ног. Это связано с развивающейся тромбоцитопенией, т.е. снижением числа тромбоцитов – клеток крови, участвующих в свертывании.
Б. Снижение массы тела более, чем на 10% от исходной.
При этом к вышеописанным инфекциям присоединяются и другие:
Необъяснимая диарея и/или лихорадка более 1 месяца.
Туберкулез легких и других органов.
Токсоплазмоз.
Гельминтоз кишечника.
Пневмоцистная пневмония.
Саркома Капоши.
Кроме того, возникают тяжелые неврологические нарушения.
Подробнее об осложнениях развернутой стадии ВИЧ-инфекции (см. в разделе Осложнени)
Является наиболее опасной в современном мире, ведь полностью излечить её невозможно. Если своевременно сдать анализы на определение патологии, можно выявить инфекцию на раннем этапе, что поможет назначить правильное лечение для подавления вируса. Развивается эта болезнь в несколько стадий, каждая из них характеризуется своими симптомами. Острая стадия ВИЧ отличается от первой тем, что в организме человека уже появляются антитела к вирусу и возникает возможность их обнаружить. У каждого пациента инкубационный период проходит по разному, у кого-то он будет длиться 2-3 недели, а кому-то необходимо ждать по нескольку месяцев или даже лет.
Обычно острый ВИЧ можно диагностировать при возникновении вторичных проявлений. Острые симптомы ВИЧ начитают довольно ярко выражаться и приносить проблемы человеку именно в этот период заболевания. Чтобы узнать о присутствии болезни, необходимо подождать несколько недель со дня возможного заражения и сдать анализы. У вируса за это время должен закончиться инкубационный период, и начнут выделяться антитела. Симптомы на острой стадии ВИЧ-ин
Клиническая картина ВИЧ-инфекции
Клинические проявления болезни, механизмы их развития существенно различаются в разные ее периоды, поэтому для правильного подхода к оценке клинических проявлений, результатов иммунологических и вирусологических исследований, определении терапевтической тактики важное значение имеет рациональная клинико-патогенетическая классификация.
В России используется классификация, разработанная в 2001 г. В.И. Покровским и учитывающая проводимую терапию. Согласно этой классификации различают 5 стадий ВИЧ-инфекции.1. Стадия инкубации
2. Стадия первичных проявлений
Варианты течения:
- A. Бессимптомная
- Б. Острая ВИЧ-инфекция без вторичных заболеваний
- B. Острая инфекция с вторичными заболеваниями
3. Латентная стадия
4. Стадия вторичных заболеваний
4А. Потеря массы тела менее 10 %; грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек; опоясывающий лишай; повторные фарингиты, синуситы
- Фазы: прогрессирование (при отсутствии противоретровирус- ной терапии, на фоне противоретровирусной терапии)
- Ремиссия (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии)
4Б. Потеря массы тела более 10 %; необъяснимая диарея или лихорадка более 1 мес; волосистая лейкоплакия; туберкулез легких; повторные или стойкие вирусные, бактериальные, грибковые, протозойные поражения внутренних органов; повторный или диссеминированный опоясывающий лишай; локализованная саркома Капоши
- Фазы: прогрессирование (при отсутствии противоретровирусной терапии, на фоне противоретровирусной терапии)
- Ремиссия (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии)
4В. Кахексия; генерализованные бактериальные, вирусные, грибковые, протозойные и паразитарные заболевания; пневмоцистная пневмония; кандидоз пищевода, бронхов, легких; внелегочный туберкулез; атипичные микобактериозы; диссеминированная саркома Капоши; поражения ЦНС различной этиологии
- Фазы: прогрессирование (на фоне отсутствия противоретровирусной терапии, на фоне противоретровирусной терапии)
- Ремиссия (спонтанная, после ранее проводимой противоретровирусной терапии, на фоне противоретровирусной терапии)
5. Терминальная стадия.
Продолжительность инкубационного периода определяется от момента заражения до появления первых симптомов болезни и составляет от 2—3 нед до 2—3 мес или сероконверсии, которая происходит в сроки от 2 нед до 3 мес после заражения. В большинстве случаев болезнь начинается остро, характеризуется полиморфизмом клинических проявлений.
Почти у всех больных наблюдается лихорадка. Частый симптом — полиаденопатия. Чаще всего увеличиваются подмышечные, затылочные и шейные лимфатические узлы. Нередко бывают кашель, першение в горле, обусловленные фарингитом. У большинства больных имеется сыпь (эритематозная, пятнисто-папулезная, розеолезная, уртикарная) на лице, туловище и конечностях. Нередки изъязвления слизистых оболочек рта, пищевода, половых органов. Реже наблюдают миалгии и артралгии, диарею, гепатолиенальный синдром.
Возможно поражение нервной системы (менингоэнцефалит, менингит, полирадикулоневрит и др.). У 10—15 % больных имеются и проявления оппортунистических инфекций (кандидоз слизистых оболочек рта, пищевода, пневмоцистная пневмония, герпетическая инфекция). У части больных стадия первичных проявлений протекает бессимптомно.
При исследовании крови в первые дни болезни возможна лимфопения со снижением количества СD4 и в меньшей степени СD8. В дальнейшем она сменяется лимфоцитозом в основном за счет увеличения уровня СD8. Нередко в крови обнаруживают атипичные широкоплазменные мононуклеары, что позволяет наряду с такими клиническими симптомами, как лихорадка, полиадренопатия, увеличение селезенки и печени, обозначать эти проявления болезни как мононуклеозо-подобный синдром.
Продолжительность острой лихорадочной фазы составляет от 5 дней до 1,5 мес, чаще в пределах 2—4 нед. Острая фаза в отдельных случаях, особенно у детей раннего возраста, может закончиться летальным исходом, но у подавляющего большинства больных в результате стимуляции всех защитных систем организма огромное количество непрерывно продуцируемых вирусов уничтожается и болезнь переходит в латентную стадию (3), продолжительность которой от нескольких месяцев до 20 лет (в среднем 6—7 лет). Эта фаза может отсутствовать и после стихания клинических проявлений острой инфекции обнаруживают полиаденопатию, в других случаях полиаденопатия развивается через несколько месяцев или лет после острой лихорадочной фазы и в течение длительного времени служит единственным клиническим проявлением ВИЧ-инфекции.
Условно считают, что генерализованная лимфаденопатия может быть диагностирована, когда обнаруживается увеличение не менее двух лимфатических узлов до размера более 1 см в двух группах лимфатических узлов и более (кроме переднешейных и паховых) на протяжении 3 мес и больше.
Лимфатические узлы имеют мягкоэластическую консистенцию, безболезненны, не спаяны между собой и с окружающими тканями, размеры их от 1 до 5 см. Чаще поражаются заднешейные, надключичные, подмышечные, локтевые лимфатические узлы, но возможно вовлечение в патологический процесс и других групп. При динамическом наблюдении отмечают появление новых увеличенных узлов, в то же время размеры увеличенных ранее лимфатических узлов уменьшаются или они перестают пальпироваться. В этой фазе болезни, которая выявляется у 2/3 больных, наблюдают медленное неуклонное снижение числа СD4-лимфоцитов и увеличение «вирусной нагрузки», т.е. количества вирусных частиц в 1 мкл крови. Критическим уровнем считают снижение числа СD4-клеток до 0,5•10⁹/л.
Вслед за этим болезнь переходит в 4-ю стадию (стадию вторичных заболеваний), обусловленную развитием оппортунистических инфекций и новообразований. Как правило, у больных имеется несколько оппортунистических инфекций. Их спектр и клинические проявления существенно различаются в зависимости от выраженности иммунодефицита и циркуляции в данном регионе соответствующих возбудителей. Так, у жителей Африки распространены протозойные инфекции и гельминтозы, в Северной Америке и Западной Европе — пневмоцистная пневмония, на территории РФ — цитомегаловирусная инфекция, туберкулез, кандидоз, токсоплазмоз.
При уровне СD4-лимфоцитов в пределах 0,2—0,5•10⁹/л появляются бактериальные поражения кожи, пневмония, опоясывающий лишай, кандидоз слизистых оболочек рта, туберкулез легких, саркома Капоши, В-клеточные лимфомы и др. При снижении уровня СD4-лимфоцитов до 0,2—0,5•10⁹/л развиваются пневмоцистная пневмония, генерализованный простой герпес, токсоплазмоз, криптококкоз, милиарный и внелегочный туберкулез, многоочаговая лейкоэнцефалопатия, кандидоз пищевода. При этом нарастают истощение, деменция, поражение периферической нервной системы. При уменьшении количества СD4-клеток ниже 0,05•10⁹/л присоединяются генерализованная цитомегаловирусная инфекция, атипичные микобактериозы.
Кожные поражения чаще всего вызывает стафилококк (фолликулиты, фурункулы, карбункулы), также характерен рецидивирующий простой герпес с тенденцией к длительному течению, появлению глубоких язвенных поражений. То же касается и поражений, вызванных вирусом ветряной оспы — опоясывающего лишая, который оставляет после себя стойкие рубцы. Характерны кандидозные поражения в виде аннулярного хейлита, трещин и мацерации углов рта. В паховых складках, подмышечных ямках, под грудными железами появляются ярко-красные пятна инфильтрации кожи.
Из неинфекционных поражений кожи чаще всего наблюдают себорейный дерматит, ксеродермию. Типичным вторичным поражением является саркома Капоши, особенно у мужчин. Она характеризуется появлением на коже множественных узелков различных оттенков (багровых, фиолетовых, аспидно-серых), которые постепенно укрупняются и достигают диаметра 5 см и более. Узелки четко отграничены от окружающей кожи, которая часто пигментируется. В поздних стадиях формируются опухолевые узлы, которые часто изъязвляются. Поражаются также слизистые оболочки и внутренние органы. Элементы саркомы Капоши могут появиться на конечностях (голень, стопа), лице (кончик носа, околоушная область), туловище.
Поражение органов дыхания проявляется кашлем (часто с мокротой), кровохарканьем, одышкой, лихорадкой. Они могут иметь различную этиологию (туберкулез, атипичный микобактериоз, легионеллез, кокковая флора, цитомегаловирусы, пневмоцисты, токсоплазмы, криптококки, кандиды, аспергиллы). Возможны лимфомы легких.
Поражение желудочно-кишечного тракта на всем протяжении болезни является одним из типичных проявлений болезни. Часто наблюдают картину эрозивного или язвенного стоматита, гингивит, волосатую лейкоплакию языка, при которой на боковой поверхности языка появляются вертикально расположенные белесые складки. При этом больные не предъявляют каких-либо жалоб. Нередки кандидозные поражения в виде белесых творожистых наложений на языке, миндалинах и других участках слизистой оболочки рта.
Диарейный синдром при поздних стадиях ВИЧ-инфекции характеризуется длительностью, частым рецидивированием, в некоторых случаях может приводить к обезвоживанию организма. В основе диареи лежит полиэтиологическое поражение всего пищеварительного тракта (бактериальное, грибковое, вирусное, протозойное, гельминтозное). При эндоскопическом исследовании выявляются катаральные, эрозивные и язвенные поражения.
Поражения миокарда, проявляющиеся тахикардией, глухостью тонов сердца, чаще неспецифические, однако они могут быть связаны с оппортунистической вирусной инфекцией (цитомегаловирусная инфекция). При ЭКГ и УЗИ сердца выявляют различные по характеру изменения, которые прогрессируют по мере развития болезни и в терминальной стадии обнаруживаются у всех больных. Одним из вторичных поражений является бактериальный эндокардит.
Возможно поражение почек в виде прогрессирующей нефропатии, вплоть до развития почечной недостаточности.
Поражение всех отделов нервной системы — одно из типичных проявлений ВИЧ-инфекции. Непосредственно с действием ВИЧ связано развитие СПИД-дементного комплекса. Уже в ранних стадиях ВИЧ-инфекции отмечается снижение памяти, внимания, утрата практических навыков. Затем нарушается ориентация в пространстве и времени, прогрессирует снижение интеллекта вплоть до полной деменции, появляются апатия, мышечный тремор, парезы. Поражения ЦНС могут вызываться токсоплазмами. При этом развивается картина очагового энцефалита. Поражения, вызванные цитомегаловирусом, имеют полиморфную симптоматику, включающую психические нарушения, деменцию, судорожный синдром, очаговую симптоматику, расстройства сознания вплоть до развития комы.
Возможны менингоэнцефалиты, вызываемые другими представителями семейства герпетических вирусов, а также грибковые и бактериальные поражения. Важную роль в клинической картине болезни играют нарушения социально-психологической адаптации, асоциальное поведение больных, суицидальные эксцессы.
Картина крови при ВИЧ-инфекции характеризуется прогрессирующей анемией, тромбоцитомией, лимфопенией и увеличением СОЭ.Ющук Н.Д., Венгеров Ю.Я.
Проявления ВИЧ на 5 терминальной стадии. Сколько живут на последней стадии СПИДа?
Опубликовано: 23 июн 2016,
23 июн 2016,  01:27
01:27

«Чума двадцать первого века» – так называют эту болезнь. Сегодня ВИЧ больны почти 5% населения Земли. Патология на ранних стадиях визуально не заметна, чего нельзя сказать о конечной стадии развития ВИЧ-инфекции. Давно было доказано, что от вируса иммунодефицита не умирают, смерть наступает от болезней, развивающихся на фоне СПИДа.
Человек, который находится на последней стадии ВИЧ, обычно пребывает в реабилитационном центре под контролем врачей-инфекционистов. Признаки последней стадии СПИДа очень хорошо видны. У больного совершенно отсутствует иммунитет, нет сил бороться с болезнью. Он, как правило, очень худой и на теле много черных пятен и синяков. Последние образуются от любого прикосновения, это связанно с нарушением показателей крови. Кожа при этом лишается возможности регенерации.
Терминальная стадия ВИЧ (СПИДа) может продлиться от недели до трех лет. Шансов на восстановление у пациента практически нет. Этот период является необратимым. Состояние может на время улучшаться, но это лишь видимые положительные изменения. У больного незначительно нормализуется цвет кожи и появляется аппетит, но через некоторое время СПИД все же побеждает. Люди с последней стадией СПИДа живут не более трех лет, это при условии пребывания в стационаре под круглосуточным наблюдением и постоянным приемом антиретровирусных препаратов и средств, помогающих справиться с сопутствующими недугами. Если больной не обращается в центр СПИДа и последняя стадия ВИЧ проходит дома, то его жизнь значительно сокращается. Отсчет может идти на месяцы или даже недели, зависит это от того, на сколько сильно развился недуг и какие сопутствующие болезни есть у человека.
На любой из пяти стадий ВИЧ-инфекции могут воспалиться лимфоузлы. На последнем периоде этот признак является особенно опасным, так как клетки кожи настолько повреждены, что не в силах выдержать такую припухлость. Разрывы тканей и гнойные выделения – явные признаки ВИЧ пятой стадии. В таких случаях стоит быть особенно осторожными при контакте с зараженным человеком. Больные СПИДом даже на последней стадии не могут заразить окружающих бытовым путем, но так как у них бывают частые кровотечения, есть риск передачи инфекции при контакте с биологической жидкостью.

Спид на последней стадии имеет ряд симптомов, которые можно перепутать с другими болезнями, такими как туберкулёз, тяжелая пневмония, рак кожи или псориаз тяжелой формы. Человеку также становится тяжело дышать, нередко кашель сопровождается выделением слизи с кровью. Это свидетельствует о поражении легких и дыхательных путей. Иногда подобный признак может быть симптомом внутреннего кровотечения. Все тело часто покрывается красными пятнами. На месте их образования слазит кожа, именно это явление похоже на псориаз.
В 5 периоде иммунодефицита человек нередко лишается способности логически мыслить. Это связанно с поражением мозга. Причины тому различны. У кого-то побеждает жалость к себе и ненависть к окружающим, доказано, что такие люди особенно подвержены физическим изменениям. У иных пациентов начинается абсцесс опухолей, которые часто возникают на фоне иммунодефицита, он поражает мозг. Бороться с такими последствиями бесполезно.
Хочется отметить, что терминальная стадия ВИЧ-инфекции (СПИДа) наступает спустя долгое время после заражения. То есть у больного, есть как минимум десятки лет до наступления пятого периода болезни. Конечно, это все индивидуально и зависит от наличия сопутствующих болезней, приема терапии и стадии, на которой удалось распознать ВИЧ.

На последней стадии симптомы ВИЧ всегда ярко выражены. В сравнении с третьим периодом заметно отличается цвет лица больного. Анализируя фото людей, больных СПИДом на разных фазах, можно заметить постепенное потемнение кожи. Этот признак не является естественным, он не похож на загар. Кожа приобретает оттенок сине-черного цвета. Особенно поражается область вокруг глаз и губ.
Если лицо практически все равномерно темнеет, на теле же появляются пятна, как правило, их цвет варьирует от синего до черного. Они покрывают практически все тело больного. Поражение кожи начинается с ног, что не позволяет вовремя заметить наступление последней стадии ВИЧ (СПИДа). Если присмотреться, то каждое такое пятно имеет очень маленькие язвочки, которые в дальнейшем начинают гноиться или кровоточить.
Нередкое явление при иммунодефиците – наличие серьезных сопутствующих заболеваний, таких как сифилис. В этом сочетании у пациента вдавлен нос и кадык. Такие люди умирают достаточно быстро, потому что и без того ослабленному иммунитету сложно бороться с болезнями и восстановлением костей, что приводит к полному истощению организма.

Можно ли помочь людям на последней стадии ВИЧ? Терапия способна лишь поддерживать жизнь. Конечная стадия развития ВИЧ-инфекции необратима. При своевременном принятии терапии можно лишь отстрочить неизбежный летальный исход. Пациент, находящийся на стационарном лечении в СПИД центре, получает не только противовирусную терапию, но и лекарства от сопутствующих болезней, развывшихся на фоне иммунодефицита, а также обезболивающие средства.
Еще одним из симптомов последней стадии СПИДа является изменение глаз. Сильное покраснение или посинение белковой оболочки сочетается с поражением слизистых. Может быть поврежден глазной нерв, в следствие такого изменения наблюдается частичная или полная потеря зрения у больного.
В связи с тем, что СПИД является болезнью, на прямую связанной с иммунитетом, больной на этой стадии страдает от любой даже самой незначительной инфекции, которая далее перерастает в серьезные недуги. На пятом периоде иммунодефицита даже обычная простуда не поддается лечению.
Клетки лишаются способности к восстановлению, то есть кожа при порезе не регенерируется, не заживает. Повреждения, ссадины и царапины начинают гноиться. Кровь из них, как правило сильно не выделяется. Больной при поражении кожи чувствует ноющую боль, которая со временем не проходит самостоятельно.
Больным СПИДом назначают сеансы физио- и химиотерапии, что приводит к некоторому улучшению состояния, но несет с собой ряд последствий. Наблюдается выпадение волос и полное облысение. Такой итог может быть не только результатом процедур, но и следствием самой болезни.

Можно отметить, что срок жизни больного на последней стадии СПИДа нельзя точно назвать. Если пациент находится на домашнем лечении и не обращается в больницу за помощью, длительность его жизни можно измерять в неделях или месяцах. Все это время он будет ощущать боль и прочие симптомы сопутствующих болезней. При обращении в специализированный центр по борьбе со СПИДом можно продлить жизнь до трех лет. При отказе пациента от госпитализации необходимо объяснить ему последствия принятого решения и настоять все же обратиться за помощью. При поступлении в стационар СПИД центра стоит сообщить о давности симптомов, последнем результате анализов на вирусную нагрузку и сопутствующих болезнях. В больнице будут проведены исследования для уточнения диагноза.
Стоит помнить, что последнюю стадию можно отсрочить только при своевременном обращении к инфекционисту, строго соблюдая все его наставления и принимая бесплатную терапию по борьбе с ретровирусом. Инфицированный человек может вести обычный образ жизни, завести семью и детей, получить образование и работать в любой сфере деятельности, однако все это реально только при проведении антиретровирусной терапии.
загрузка…
загрузка…
загрузка…
Интересные материалы по этой теме!

 27 июн 2016,
27 июн 2016,  00:11Ранняя стадия ВИЧ
00:11Ранняя стадия ВИЧВИЧ является одной из самых страшных патологий на данный момент. Во-первых, потому…
загрузка…
загрузка…
загрузка…
загрузка…

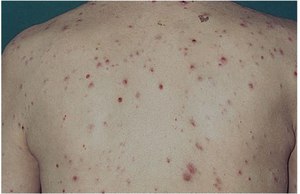 Первая форма носит название лёгочной, поскольку СПИД сопровождается патологиями лёгких и грудной клетки: грибками, инфекциями и воспалительными процессами, которые вызваны различными вирусами.
Первая форма носит название лёгочной, поскольку СПИД сопровождается патологиями лёгких и грудной клетки: грибками, инфекциями и воспалительными процессами, которые вызваны различными вирусами.