причины учащенного сердцебиения и лечение
Тахикардия после еды (увеличение пульса более 100 ударов в минуту) – нечасто встречающееся явление.


В норме, даже у здоровых людей пульс немного повышается, после того как они покушали, однако сильное его увеличение свидетельствует о возможном наличии сердечно-сосудистой патологии.
Давайте разберемся о каких заболеваниях может идти речь и как их лечат.
Почему может учащаться сердцебиение?
Существуют факторы риска, способствующие учащению сердечного ритма как у здоровых людей, так и у пациентов, с различными патологиями:
- Ожирение.
- Неврозы.
- Грыжи диафрагмы.
- Постоянное переедание.
- Жирная или острая пища.
- Еда всухомятку.
- Повышенное стояние диафрагмы.
- Проблемы с ЖКТ (желудочно-кишечным трактом): гастрит, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), язвенные поражения желудка или 12-перстной кишки, опухоли.
- Панкреатит.
Сами же причины развития аритмии после еды довольно разнообразны, рассмотрим их подробнее, в зависимости от ситуации.


У здоровых людей
Если Вы уверены, что абсолютно здоровы, и нарушения ритма после еды никак не связаны с органическими поражениями каких-либо органов и систем, то Вам стоит просто пересмотреть свой рацион питания, либо кратность и время приема пищи.
Но, как известно, полностью здоровых людей нет и болезни могут появиться за довольно короткий промежуток времени. Поэтому не стоит сразу списывать со счетов возможность происхождения тахикардии из-за каких-либо заболеваний.
Никогда не помещает лишний раз пройти медицинский осмотр, заранее сообщив врачам о целях обследования, для принятия ими правильных решений.
По причине болезни
Чаще всего тахикардия после еды начинается все-таки по причине наличия заболеваний. В большинстве случаев это поражения сердечно-сосудистой и пищеварительной систем, но также это могут быть и нарушения в нервной и гормональной регуляции или дыхательной системе.
Отдельно стоит выделить гастрокардиальный синдром (синдром Ремхельда). Для него характерна неправильная интерпретация блуждающим нервом импульсов с механо- и хеморецепторов желудка, в результате чего у пациентов возникают проблемы не только с пищеварением, но и с величиной коронарного кровотока, при значительном уменьшении которого возникает некое подобие сердечного приступа.
После сладкого
Довольно часто повышение ЧСС (частоты сердечных сокращений) и ухудшение состояния больного наблюдается после приема большого количества сладостей. Связано это с постпрандиальным гипогликемическим синдромом.
После поступления огромной дозы глюкозы, организм должен снизить ее концентрацию, но часто она падает до низких цифр, что вызывает такие симптомы, как:
- Слабость.
- Усталость.
- Голова начинает кружиться.
- Голод.
- Тошнота.
- Сердцебиение.
- Беспокойство.
- Дрожь в руках.
- Потливость.
Обычно они начинают чувствоваться спустя час-два после еды.


Во время беременности
При беременности организм матери по факту работает за двух человек: за себя и плод. Поэтому нагрузка на сердце повышается, а связи с этим учащается количество его сокращений в покое, что значительно усиливает дисбаланс после плотного обеда.
После еды у беременных увеличивается внутрибрюшное давление, диафрагма поджимается, вследствие чего дыхательные объемы сокращаются, а сердце начинает биться быстрее.
Плохо на сердце влияет и дефицит магния и калия в организме будущей мамы. При их недостатке наблюдается увеличение концентрации ионов кальция в кардиомиоцитах, из-за чего сердце начинает сильно колотиться.
Нормальные значения ЧСС после приема пищи
Как уже было сказано выше – после еды сердцебиение учащается всегда.
Однако, нормальными показателями ЧСС при этом считаются:
| Возраст | Мужчины | Женщины |
| 20-50 лет | 80 уд/мин | 85 уд/мин |
| 50-70 лет | 85 уд/мин | 90 уд/мин |
| Старше 70 лет | 90 уд/мин | 95 уд/мин |
Полезно знать свой пульс в спокойном состоянии, чтобы точнее определить наличие нарушения. Если после того, как Вы покушали, он поднимается не более чем на 10-15 ударов – значит все нормально.
Исходя из этой таблицы, можно сделать вывод, что 100-110 ударов являются чаще всего верхней границей нормы, а вот цифры 120-130 ударов и выше – уже расцениваются как однозначная патология.
Механизм развития аритмии
Не всю люди знают о взаимосвязи между системами пищеварения и кровоснабжения.
Поэтому давайте рассмотрим основные механизмы возникновения данного явления:
- После еды увеличивается кровоснабжение органов желудочно-кишечного тракта. В связи с недостаточным поступлением питательных веществ к другим тканям организма, они сигнализируют об этом в высшие нервные центры. Те, в свою очередь, посредством симпатической нервной системы, воздействуют на сердце. Таким образом, недостаток объема циркулирующей крови компенсируется усиленными и частыми сердечными сокращениями.
- Нарушения системы регуляции приводят к тому, что сигналы рецепторов с поверхности полости рта, желудка и кишечника воспринимаются неправильно и снижают тонус вагуса или повышают симпатические влияния на сердце. В результате этого – сердечный ритм учащается.
- Нарушения в самой сердечной мышце или в кровеносных сосудах могут приводить к изменениям в работе сердца.
- Повышенное давление на диафрагму обуславливает ее высокое стояние, что ограничивает ее участие в акте дыхания и уменьшает дыхательные объемы. Возникает недостаток кислорода в крови и в тканях, одышка и сердце начинает стучать.
Сопутствующие симптомы
Самый главный признак аритмии – чувство перебоев в работе сердца и жжение в нем же.
Но конкретно при аритмиях, возникающих после еды, могут появляться еще и кое-какие специфические симптомы:
- Головокружение.
- Чувство тошноты и тяжести в желудке, ощущение что он “пульсирует”.
- Отрыжка воздухом.
- Давит в груди.
- Потливость.
- Красное лицо.
- Слабость во всем теле.
- Повышенная температура тела.
- Озноб.
- Сухость во рту.
Часто аритмия сочетается с проявлениями вегетососудистой дистонии, которая сопровождается следующими симптомами:
- Слабость.
- Панические атаки, страх смерти.
- Давящие боли в груди.
- Головокружение.
- Становится тяжело дышать.
Приступы ВСД значительно различаются по продолжительности и могут занимать от 2 минут до 3 дней.


Принципы лечения
Главными направлениями лечения являются:
- Терапия основного заболевания (при его наличии).
- Рационализация питания.
- Назначение и прием лекарств.
Медикаментозная терапия
Основные группы назначаемых врачами препаратов:
| Группа | Цель применения | Пример средства |
| Седативные | Увеличивают тормозное влияние парасимпатической иннервации на сердце | Персен, Ново-Пассит |
| Спазмолитики | Устраняют напряжение мышц желудочно-кишечного тракта, чем улучшают пищеварение | Но-шпа, Папаверин |
| Снижающие газообразование | При нарушениях пищеварения понижают газообразование и уменьшают давление на диафрагму | Метеоспазмил, Эспумизан |
Принимать их следует регулярно, но рассматривать эти лекарственные вещества в качестве основной терапии не стоит, они лишь могут избавить больного от сопутствующих симптомов.
Правильное питание
Самым важным пунктом для выздоровления является соблюдение диеты и рекомендаций по питанию:
- Старайтесь распределить пищу на 3-4 приема, а не наедаться за один раз.
- После еды не надо ложиться спать (в положении лежа кровь еще больше отливает от сердца), лучше наоборот прогуляться.
- Отказаться от употребления жирных, жареных, острых и сладких продуктов, а также от фастфуда.
- Увеличить количество фруктов, овощей и зелени в меню.
- При большой массе тела (лишнем весе) желательно делать разгрузочные дни.
- Подогревать еду лучше всего до комнатной температуры.
- Не есть много на ночь, лучше чуть больше съесть утром.
- Пейте меньше кофе, лучше перейти на чай.
Кроме этого следует отказаться от вредных привычек – курения и употребления алкоголя.
Отзывы пациентов
Мы получили следующие отзывы от наших читателей, касательно этой проблемы:
Алексей, 35 лет
Во время перерыва всегда успеваю заехать домой и перекусить. Если остается время – ложился спать, а в последнее время не могу уснуть, сердце колотится и голова иногда болит. После прочтения статьи решил, что вместо обеденного сна лучше прогуляюсь по парку.
Екатерина, 43 года
Я сталкивалась с этой проблемой, точнее мой муж. После еды у него перехватывало дыхание и сердце чуть не выскакивало из груди, даже пару раз скорую вызывали. Но оказалось, избавиться от проблемы было достаточно просто. Подкорректировала мужу питание: на ночь не ест, питается 4 раза в день, пить тоже бросил – боится повторения. Никаких таблеток не принимали. И приступы постепенно сошли на нет, а еще замечаю, что он стал выглядеть моложе.
Сергей, 39 лет
Пару раз наблюдал за собой такое, особенно по утрам, после плотного завтрака, но значения не предавал. Оказалось у меня гастроэзофагеальный рефлюкс, хочу плотно заняться его лечением.
Федор, 40 лет
У меня нет возможности питаться много раз в день, чаще всего ем один-два раза. Работа тяжелая и ответственная, поэтому даже перерыв не могу сделать. Врач посоветовал брать с собой мешочек сухарей. Конечно же не из магазина, а то еще больше заработаете. Мне жена сушит. Делюсь с вами, может кому поможет.

 Автор статьи: Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.
Автор статьи: Дмитриева Юлия (Сыч) — В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.Как снять приступ тахикардии в домашних условиях: что делать?
Тахикардией называется сбой сердечного ритма, при котором ЧСС превышает 90-100 ударов в минуту. Данное состояние может быть вызвано различными интракардиальными или экстракардиальными причинами и встречается у людей практически всех возрастных категорий. Патология может носить пароксизмальный характер, проходить самостоятельно, или только после определенного лечения.
Содержание статьи:
Симптомы приступа тахикардии
Приступом тахикардии считается состояние, при котором ЧСС достигает 120-140 ударов в минуту и имеет устойчивую тенденцию к росту. В некоторых случаях снять приступ тахикардии можно самостоятельно, в домашних условиях, с помощью аптечных лекарств или средств народной медицины. Однако при ярко выраженной симптоматике и критических показаниях тонометра необходимо в срочном порядке вызывать бригаду неотложной помощи.
 Выраженность клинической картины во многом зависит от основной причины возникновения приступа и его продолжительности. Если пароксизм был вызван внешними условиями, то при устранении провоцирующего фактора он проходит уже через несколько минут. При этом человек не успевает почувствовать то, что бывает во время приступа, вызванного органическими поражениями сердечной мышцы, хотя первичные симптомы могут быть в обоих случаях одинаковыми. К признакам приступа тахикардии относятся следующие состояния и ощущения:
Выраженность клинической картины во многом зависит от основной причины возникновения приступа и его продолжительности. Если пароксизм был вызван внешними условиями, то при устранении провоцирующего фактора он проходит уже через несколько минут. При этом человек не успевает почувствовать то, что бывает во время приступа, вызванного органическими поражениями сердечной мышцы, хотя первичные симптомы могут быть в обоих случаях одинаковыми. К признакам приступа тахикардии относятся следующие состояния и ощущения:
- одышка;
- потемнение в глазах, размытость зрения;
- головокружение;
- тошнота, редко – рвота;
- ощущение собственного сердцебиения;
- поверхностное дыхание;
- тянущие или царапающие боли за грудиной;
- предобморочные состояния;
- повышенная потливость;
- панические атаки;
- упадок сил;
- дрожание конечностей;
- высокая температура;
- потеря сознания;
- пульсация шейных сосудов.

Некоторые из этих симптомов могут проявляться особенно сильно, что приводит человека в замешательство и вызывает эмоциональное потрясение, поскольку включается инстинкт самосохранения. В этот момент больному или его близкому окружению необходимо как можно быстрее осознать произошедшее, вызвать скорую помощь и постараться до приезда медработников облегчить проявления приступа. Для этого нужно знать, что делать при приступе тахикардии и какие препараты можно использовать.
Как снять приступ в домашних условиях?
Бывают случаи, когда тахикардия сочетается с пониженным давлением, например, если больному ранее выставлялся диагноз ВСД (вегетососудистая дистония). Учащенный пульс также может возникать на фоне гипотонии, вызванной различного рода отравлениями, закупоркой сосудов или шоковыми состояниями. Все это необходимо учитывать перед приемом антиаритмических препаратов до приезда скорой помощи, поскольку некоторые таблетки могут только усугубить положение, понизив АД до критического состояния.
Тахикардия сама по себе вызывает гипотонию из-за кислородного голодания тканей всех органов, и мозга в том числе. Если при этом упадет давление, сердцу не хватит сил выталкивать кровь в нужном объеме, в результате это может привести к сердечному приступу и остановке дыхания. Риск такого исхода многократно возрастает в ночное время, когда больной находится в стадии глубокого сна. Причины приступов тахикардии бывают разными, а потому надо соблюдать особую осторожность, предпринимая действия, не согласованные с врачом.
Народные рецепты лекарственных средств при данном заболевании лучше всего подходят в качестве профилактики, но многие из них хорошо и быстро купируют сердечные приступы, вызванные физиологическими причинами. Также важно помнить, что домашние целебные заготовки разумно принимать при нарастающей тахикардии, а не в критическом состоянии, граничащим между жизнью и смертью. Поэтому, если у человека начался приступ и пульс стремительно повышается каждую минуту, то предпочтение следует отдать именно медикаментозным препаратам быстрого действия.
Доврачебная помощь
В некоторых случаях определенных последовательных действий бывает достаточно для того, чтобы остановить стремительное учащение пульса и привести ритм сердца в норму. Если знать, как снять приступ тахикардии с помощью специальных приемов, можно избежать тяжелых последствий.
Первая доврачебная помощь представляет собой следующий алгоритм действий, направленных на купирование приступа и восстановление синусового ритма:
- Больного необходимо уложить на горизонтальную поверхность (если есть возможность – на диван или кровать), подложив подушку или мягкий предмет под голову так, чтобы она оказалась выше уровня тела. При этом нельзя допускать сильного загиба шеи, так как он провоцирует усугубление состояния из-за передавливания артерий и ухудшения кровообращения.
- Пострадавший от сердечного приступа всегда испытывает нехватку воздуха, мозгу и сердцу не хватает кислорода для нормального функционирования, поэтому следует как можно скорее открыть окна в помещении.
- Лицо больного лучше всего смочить холодной водой и положить на лоб марлевый бинт или любую тряпку. Это вызывает рефлекторное понижение частоты сердечных сокращений и улучает общее состояние.
- Следующий этап – избавление от аксессуаров (галстук, ремень), не дающих больному осуществлять полноценное дыхание.
- В стакан с водой согласно инструкции по применению накапать «Валокордина» или «Корвалола» (настойки на основе валерианы или пустырника тоже подойдут).
 Попросить больного закрыть глаза и осторожно надавить пальцами ему на глазные яблоки, выждав приблизительно десять секунд. Данная манипуляция также вызывает замедление частоты сердечных сокращений на уровне рефлексов, ее можно провести несколько раз. Если больной носит контактные линзы, необходимо постараться их снять или сразу перейти к следующему пункту.
Попросить больного закрыть глаза и осторожно надавить пальцами ему на глазные яблоки, выждав приблизительно десять секунд. Данная манипуляция также вызывает замедление частоты сердечных сокращений на уровне рефлексов, ее можно провести несколько раз. Если больной носит контактные линзы, необходимо постараться их снять или сразу перейти к следующему пункту.- Если признаки тахикардии не пошли на спад, нужно, чтобы больной глубоко вдохнул, задержал дыхание и сильно потужился с раскрытым ртом, а после громко покашлял.
В процессе выполнения данных действий нужно позвонить в скорую помощь. Даже если к приезду медиков от приступа не останется и следа, они проведут диагностику, сделав электрокардиограмму. С полученными на руки результатами нужно в ближайшее время посетить кардиолога, который пропишет лечение и посоветует наиболее подходящие препараты в случае рецидива приступа.
Антиаритмические препараты, купирующие приступ тахикардии
К числу лекарств, замедляющих частоту сердечных сокращений, относятся:
- «Кордарон». Являясь блокатором сразу трех групп каналов (кальциевого, натриевого и калиевого), оказывает быстрое действие при наджелудочковой пароксизмальной тахикардии, фибрилляции предсердий и других состояний, при которых наблюдается ускоренное прохождение электрического импульса по нервным проводникам.
- «Верапамил» в таблетках. В 80% случаев всех сердечных приступов данный препарат справляется со своей задачей, быстро восстанавливая синусовый ритм сердца. Его также используют медики в виде внутривенных инъекций при необходимости получения срочного результата.
 «Новокаинамид» способен замедлить сердцебиение, однако имеет слишком много побочных действий (например, угнетение работы миокарда, ухудшение кровотока в сосудах легких, токсичное воздействие на организм), поэтому применение данного препарата должно осуществляться тогда, когда ожидаемая польза превышает все возможные риски.
«Новокаинамид» способен замедлить сердцебиение, однако имеет слишком много побочных действий (например, угнетение работы миокарда, ухудшение кровотока в сосудах легких, токсичное воздействие на организм), поэтому применение данного препарата должно осуществляться тогда, когда ожидаемая польза превышает все возможные риски.- «Аймалин» обладает антиаритмическим действием и хорошо переносится всеми больными, которым противопоказаны вышеперечисленных препараты. Его можно использовать практически при любых видах пароксизмальной аритмии.
- «Пропранолол» можно применять при приступе синусовой тахикардии на фоне выраженной артериальной гипертензии, тахисистолической форме мерцательной аритмии и не только.
- «Флекаинид». Применяется при продолжительном приступе тахикардии. Однако перед его употреблением нужно связаться с дежурной медсестрой скорой помощи и попросить пригласить к телефону врача. Следует описать общее состояние, клиническую картину и уточнить дозировку, а также целесообразность использования лекарства в данном случае.
- «Аденозин». Данное антиаритмическое средство назначается при наджелудочковой тахикардии, но, как и большинство медикаментов, имеет противопоказания к применению, которыми являются синусовая брадикардия, блокады сердца второй и третьей степени, бронхиальная астма).
Иногда ответственность за исход сердечного приступа ложится не столько на медиков, сколько на людей, оказавшихся рядом в критический момент. Поэтому важно помнить, что нельзя без разбора давать пострадавшему любые препараты, находящиеся в его или чужой аптечке. Внезапный приступ тахикардии может случиться и у ребенка, например, при врожденных пороках сердца, отравлениях или шоковых состояниях. Но сразу же требовать от него принять эти препараты недопустимо даже в минимальных дозах, это может стать причиной серьезных осложнений или даже летального исхода. При выраженной аритмии у детей следует незамедлительно обращаться в скорую помощь и, дожидаясь ее приезда, сделать все возможное для облегчения состояния и выравнивания сердечного ритма.
Средства народной медицины
Как можно снять приступ тахикардии в домашних условиях без применения синтетических препаратов и прочих медикаментозных средств? Далеко не каждое состояние требует врачебного вмешательства и те, кто страдает от хронической формы заболевания, хорошо это знают. Снять приступ можно с помощью домашних настоек, настоев и отваров, которые не только выравнивают сердечный ритм, но и благотворно влияют на организм в целом. Если ситуация позволяет, то выбор лекарственных средств растительного происхождения гораздо предпочтительнее таблеток, имеющих в своем составе химические вещества.
При первых симптомах приступа тахикардии можно, не выходя из дома, приготовить лекарство, которое понизит артериальное давление и ЧСС. Ниже приведена таблица народных рецептов:
| Название продукта | Способ приготовления | Дозировка и рекомендации по применению |
|---|---|---|
| Настой на основе шиповника | Две столовых ложки вымытых плодов залить 300 мл кипятка и охладить до комнатной температуры. | Стакан можно разделить на два приема, по 150 мл в день или выпить разово при учащении сердечного ритма. |
| Ромашковый чай | Горсть сухих цветков растения положить в заварочный чайник и выдержать в течение 15-20 минут. | Употреблять при повышенной частоте сердечных сокращений маленькими глотками. |
| Настойка мяты | Взять домашнюю или купленную в аптеке настойку мяты, добавить 10 капель в стакан прохладной воды. | Данное средство помогает при тахикардии и снимает тошноту. Пить его следует медленно, не чаще двух раз за день. |
| Отвар из плодов и листьев целебных трав | Необходимо взять листья пустырника, добавить к ним по 0,5 ст. ложки измельченных плодов боярышника и шиповника и заварить смесь вместе с щепоткой зеленого чая. | По пол стакана 3 раза в день. |
| Васильковый настой | Одну столовую ложку измельченных и высушенных цветков залить стаканом кипятка. Перед приемом остудить до комнатной температуры. | По 100 мл не более трех раз за день. |
| Чай из листьев мяты и мелиссы | В заварочный чайник положить свежие листья мяты и мелиссы, залить кипятком и выдержать в течение 20 минут. | Пить чай можно на протяжении всего дня маленькими порциями. |
| Настой валерианы | 15 гр измельченных корней растения залить 250 мл кипяченой прохладной воды и оставить на 24 часа, накрыв крышкой. | По одной столовой ложке 3-4 раза в день перед едой. |
| Настой из шишек хмеля | 75 гр шишек смешать со 100 гр перечной мяты и добавить одну столовую ложку полученной смеси в термос, залив ее 300 мл кипятка. Настаивать напиток нужно не менее 45 минут, после чего процедить. | Данное средство обладает довольно мощным эффектом и быстро понижает частоту сердечных сокращений, а потом прием ограничен 50 граммами за один раз. Использовать не более четырех раз за день. |
| Ягодный бальзам | 500 гр свежих плодов шиповника и клюквы смешать с 1 кг боярышника и 1 кг калины. Все это высыпать в большую кастрюлю, добавить 3 маленьких кружки меда и сахара, после чего залить 40% водкой так, чтобы содержимое было полностью погружено в нее. Срок настаивания – 21 день. | По 30 мл три раза в день. Не рекомендуется использовать при брадикардии и сердечных блокадах, но хорошо подойдет людям, страдающим тахикардией на фоне артериальной гипертензии.Целебный бальзам |
| Целебный бальзам | Полкилограмма свежих лимонов, грецких орехов и высушенных абрикосов помолоть в кухонном комбайне, добавить 0,5 липового меда и залить в отдельную банку с крышкой. | По одной столовой ложке ежедневно. |
| Клеверная настойка | Наполнить полулитровую бутылку свежими цветками клевера и залить их водкой. Закрыть крышкой и убрать настаивать в шкаф не менее трех с половиной недель. | Дозировку необходимо обговорить с лечащим врачом, но начинать нужно с 10-15 капель на 1/3 стакана воды. Применять настойку нельзя чаще одного раза за день, если кардиолог не дал других рекомендаций. |
 Многие средства, приготовленные по рецептам народной медицины, обладают приблизительно такими же фармакологическими свойствами, как и некоторые медикаментозные препараты (за исключением сильных быстродействующих лекарств, применяемых в экстренных случаях). Поэтому необходимо использовать их с осторожностью и только после консультации с наблюдающим кардиологом. Злоупотребление домашними заготовками на основе спирта может вызывать зависимость и другие заболевания органов, поэтому больному требуется соблюдать такую же осторожность, как и при выборе аптечных лекарств.
Многие средства, приготовленные по рецептам народной медицины, обладают приблизительно такими же фармакологическими свойствами, как и некоторые медикаментозные препараты (за исключением сильных быстродействующих лекарств, применяемых в экстренных случаях). Поэтому необходимо использовать их с осторожностью и только после консультации с наблюдающим кардиологом. Злоупотребление домашними заготовками на основе спирта может вызывать зависимость и другие заболевания органов, поэтому больному требуется соблюдать такую же осторожность, как и при выборе аптечных лекарств.
Когда нужно вызывать скорую помощь?
Если приступ тахикардии спровоцировали внешние условия, то, как правило, необходимости в применении лекарственных средств и неотложной медицинской помощи не возникает. Такое состояние является естественной реакцией на определенные раздражители, при устранении которых достаточно быстро проходит самостоятельно или после несложных манипуляций, выравнивающих ритм и частоту сердечных сокращений.
Если учащенное сердцебиение возникло в результате различных заболеваний сердца или других дистрофических изменений органа, а ЧСС колеблется в рамках 180-240 и более ударов в минуту – нужно срочно звонить в скорую помощь. Параллельно этому, если больной или его близкие знают, как снять приступ тахикардии, имеют под рукой необходимые препараты, то нужно обязательно испробовать все доступные методы.
причины, признаки и лечение нарушения ритма сердца в 30, 40 и после 50 лет, опасность симптомов при беременности
 Тахикардия у женщин может возникать по разным причинам. Симптоматика будет зависеть от возраста пациентки и тяжести патологии. Лечение назначается только после полного диагностического обследования и выявления причины. Самолечение опасно, и может привести к развитию серьезных осложнений.
Тахикардия у женщин может возникать по разным причинам. Симптоматика будет зависеть от возраста пациентки и тяжести патологии. Лечение назначается только после полного диагностического обследования и выявления причины. Самолечение опасно, и может привести к развитию серьезных осложнений.
Нарушение нормальной работы сердца
Здоровое сердце бьется с частотой в 60-80 ударов в минуту. На фоне эмоциональной реакции или физической нагрузки частота сокращений может увеличиться до 80-90 ударов. Тахикардия наблюдается при 100 ударах в минуту. Она свидетельствует о наличии проблем с сердечно-сосудистой системой.

Причины у пациенток в 30, 40 и после 50 лет
Тахикардия в 30 лет часто возникает по причине гормонального сбоя. Этому способствуют колебания в концентрации тироксина, трийодтиронина и кальцитонина.
Самая распространенная причина развития патологии у женщин в возрасте от 40 лет – сбой в работе щитовидной железы, а именно ее гиперфункция. Такое нарушение не опасно и быстро поддается лечению.
В 50 лет у женщин наступает климакс. В организме происходит множество изменений, которые могут способствовать развитию патологического состояния.
Сбои сердечных сокращений возникают на фоне следующих клинических ситуаций:
- патологии сердца;
- повышение показателей артериального давления;
- снижение эластичности сосудов.
Сердечный ритм зависит от работы щитовидной железы. К числу других растворенных причин относится:
- врожденное сердечное заболевание;
- чрезмерное употребление кофе;
- эндокринные расстройства;
- наличие лишнего веса;
- употребление алкоголя;
- прохождение химиотерапии.
В зависимости от причин развития болезни назначается терапия. Она должна быть направлена не только на улучшение общего состояния пациентки, но и на устранение фактора, который спровоцировал его.
По каким признакам распознать?
Главный симптом наличия тахикардии – учащенный пульс. У пациентки наблюдается также ряд дополнительных признаков:
- быстрая утомляемость;
- головокружения;
- болевые ощущения в области грудной клетки;
- состояние удушья;
- периодическое потемнение в глазах;

Иногда возникают вегетативные симптомы. К их числу можно отнести:
- одышку;
- тошноту;
- рвоту;
- постоянное чувство тревоги и паники;
- проблемы со вздохом;
- боязнь умереть.
У женщин присутствуют сбои в менструальном цикле, перепады настроения и резкое похудение. При возникновении первых симптомов заболевания необходимо обратиться к врачу.
Пубертатный период (до и при месячных)
В женском организме в период пубертатного развития происходит большое количество изменений. Часто возникает ситуация, когда сосуды не успевают за ростом сердечной мышцы. В результате наблюдаются сбои в сердечных сокращениях.
Основные причины развития тахикардии в подростковом периоде:
- отсутствие стабильного менструального цикла;
- слабые мышцы;
- астеническая конституция тела.
 Большое значение имеет эмоциональное состояние девочки-подростка. В этот период могут возникать довольно резкие перепады настроения. Учащенное сердцебиение может проявиться в любой момент, и также быстро стабилизироваться.
Большое значение имеет эмоциональное состояние девочки-подростка. В этот период могут возникать довольно резкие перепады настроения. Учащенное сердцебиение может проявиться в любой момент, и также быстро стабилизироваться.
Приступы тахикардии у девочек в пубертатном возрасте сопровождаются потемнением в глазах, головокружением или же потерей сознания. Такие симптомы указывают на необходимость пройти обследование у квалифицированного специалиста.
При беременности
Тахикардия у беременных наблюдается довольно часто. Причиной развития патологического состояния может быть:
- дефицит полезных веществ;
- значительная прибавка в весе;
- гипертония;
- анемия;
- рост плода;
- повышение нагрузки на сердце;
- гестоз.
 Во время роста плод постоянно смещает внутренние органы женщины, что негативно сказывается на сердечном ритме. Большинство приступов учащенного сердцебиения не опасны для будущей мамы и плода.
Во время роста плод постоянно смещает внутренние органы женщины, что негативно сказывается на сердечном ритме. Большинство приступов учащенного сердцебиения не опасны для будущей мамы и плода.
Если органические причины развития отклонения отсутствуют, то врач просто рекомендует соблюдать режим покоя и ограничить физическую нагрузку.
Климактерический период
Во время климактерического периода на организм оказывается большое воздействие, так как все органы и системы начинают работать по-другому. Часто у женщин в таком возрасте ухудшается общее самочувствие.
Тахикардия при климаксе возникает на фоне следующие изменений:
- сгущение крови;
- снижения эластичности сосудов;
- эмоциональная нестабильность;
- увеличение массы тела;
- пассивный образ жизни;
- наличие вредных привычек.
Во время менопаузы в крови скапливается большое количество холестерина. Ее состав начинает меняться, что приводит к увеличению вязкости. Процесс перекачки крови становится более трудозатратным, поэтому сердце должно работать активнее.
С возрастом сосуды теряют свою эластичность. Они становятся более хрупкими, на их стенках образовываются бляшки из холестерина. В результате таких изменений повышаются показатели артериального давления.
Женщина в климактерический период склонна к частым перепадам настроения, повышенной тревожности и нервозности.
При наступлении меностаза дефицит эстрогена начинает компенсироваться жировой прослойкой. Лишний вес плохо отражается на сердечно-сосудистой системе, и как следствие у пациенток возникает тахикардия.
Важно! Состояние пациентки усугубляется пассивным образом жизни и наличием вредных привычек.

Диагностика и лечение
Существует большое количество методов, которые позволяют диагностировать тахикардию и установить причину ее появления. Часть диагностики врач может провести во время проведения первичного осмотра.
Если же учащенный ритм сердца возник по причине инфекционного заболевания, то скрупулезное исследование сердечного ритма не требуется.
Диагностические процедуры:
- визуальный осмотр пациента;
- аускультация сердца;
- электрокардиография;
- измерение показателей пульса;
- фонокардиография.
 Если тахикардия имеет физиологические причины, то она не нуждается в лечении. Нормальные показатели восстанавливаются сами и в довольно короткие сроки.
Если тахикардия имеет физиологические причины, то она не нуждается в лечении. Нормальные показатели восстанавливаются сами и в довольно короткие сроки.
Отдельная терапия тахикардии не предусмотрена, если она является симптомов одного из следующих заболеваний:
- большие кровопотери;
- анемия;
- шоковое состояние;
- врожденный порок сердца;
- инфекционные заболевания.
В этом случае проводится лечение основного заболевания, а синусовый ритм восстанавливается самостоятельно. Устранение такого патологического состояния предусматривает:
- прием лекарственных препаратов;
- оперативное вмешательство;
- электроимпульсную терапию;
- применение народных препаратов.
В большинстве случаев терапия проводится амбулаторно. Однако, иногда требуется срочная госпитализация.
Основные направления в лечении отклонения:
- замедление частоты сокращения сердечной мышцы;
- профилактика приступов тахикардии;
- устранение причины болезни.
Для замедления частоты сокращений сердца используются такие простые методы, как изменение положения тела или использование холодного компресса. В которых случаях назначается прием Флекаинида или Пропафенона.
С целью профилактики новых приступов тахикардии используются бета-блокаторы (Метапролол, Бисопролол, Атенолол).
При необходимости назначается курс блокаторов кальциевых каналов. Параллельно нужно принимать лекарства, которые помогут предотвратить формирование тромба.
Важно! Обязательное условие эффективного лечения – воздействие на причину болезни.
Полезное видео
В следующем ролике практикующие врачи дадут четкие рекомендации по профилактике заболевания и раскрывают нюансы новейших методов лечения тахикардии.
Для будущих родителей рекомендуем к просмотру лекцию кардиолога и врача функциональной диагностики о нарушениях сердечного ритма при беременности.
Заключение
Тахикардия у женщин может иметь разную форму. Если это патологический процесс, то необходимо пройти диагностическое обследование. Врач назначает лечение в зависимости от тяжести заболевания, его типа и общего самочувствия женщины.
Вконтакте
Google+
Одноклассники
Мой мир
LiveJournal
симптомы и лечение в домашних условиях
Тахикардия, что это такое и как лечить сердце при тахикардии?
Тахикардия сердца – это не отдельная болезнь, но симптом или состояние, при котором возможно возникновение дополнительных неприятных проявлений со стороны организма, кроме учащенного сердцебиения. В ряде случаев протекать тахикардия способна и «фоново», не принося никакого дискомфорта. В зависимости от специфики состояния общий ритм сердца может быть «рваным» и нестабильным или же находиться в пределах нормы по данному основанию.
На физиологическом уровне при этой форме аритмии сердце не успевает полностью заполниться кровью, прежде чем осуществляется сокращение мышцы. Скорость кровяного потока в организме увеличивается, возникают перепады давления, потому оказывается значительная нагрузка на всю сердечно-сосудистую систему. В ситуации, когда тахикардия становится постоянным спутником человека, возрастает риск скорого истощения сердца и развития сердечной недостаточности.

Что это такое?
Тахикардия — увеличение частоты сердечных сокращений (ЧСС) от 90 ударов в минуту. Следует различать тахикардию как патологическое явление, то есть увеличение ЧСС в покое, и тахикардию как нормальное физиологическое явление (увеличение ЧСС в результате физической нагрузки, волнения или страха).
Стоит понимать, что тахикардия — это не болезнь, а симптом, поскольку она может возникать как проявление многих заболеваний. Наиболее частыми причинами тахикардии служат нарушения вегетативной нервной системы, нарушения эндокринной системы, нарушения гемодинамики и различные формы аритмии.
Причины тахикардии
Чтобы понять, что такое тахикардия, важно учесть, что тахикардия сердца проявляется из-за многих и разных причин. Так, подобное состояние может возникнуть в качестве естественной реакции человеческого организма на эмоциональную нагрузку и слишком сильный физический труд.
Также тахикардия может сопутствовать повышению температуры тела, курению, употреблению больших доз алкогольных напитков. Сердцебиение становится более частым и в случае резкого понижения артериального давления, при анемии и, соответственно, уменьшении уровня гемоглобина, как следствие развития злокачественных опухолей, инфекций гнойного характера, повышенной функции щитовидной железы. Также тахикардия может возникать как следствие лечения некоторыми медицинскими препаратами.
Существуют также тахикардии, возникающие ввиду наличия патологии сердечной мышцы либо ввиду нарушений в процессе электрической проводимости сердца. Тахикардия сердца – это первый признак сердечной декомпенсации. Также подобное состояние является следствием шока или коллапса (это может быть обморочное состояние, кровотечение и др.), как результат рефлекса на понижение кровяного давления.
Склонность к тахикардии является характерным симптомом у людей, больных вегето-сосудистой дистонией. Как правило, в данном случае это пациенты молодого возраста. Учащенное сердцебиение наблюдается и у больных неврозами.

Симптомы тахикардии
В зависимости от типа тахикардии, симптомы болезни будут разниться. Рассмотрим детальнее каждую форму.
Синусовая тахикардия у взрослых может протекать бессимптомно или сопровождаться незначительными симптомами:
- частые головокружения,
- чувство нехватки воздуха,
- слабость,
- одышка,
- бессонница,
- утомляемость,
- снижение аппетита,
- стойкое учащенное сердцебиение,
- снижение работоспособности и ухудшение настроения.
- синусовая тахикардия характеризуется постепенными началом и концом. Уменьшение сердечного выброса сопровождается нарушением кровоснабжения тканей и различных органов. Могут наблюдаться головокружения, обмороки, в случае поражения сосудов головного мозга — судороги, очаговые неврологические нарушения.
Выделяют два типа желудочковой тахикардии, отличающихся своими симптомами:
- Гемодинамически стабильные — учащенное сердцебиение, тяжесть, сжатие в области сердца, в груди, головокружение;
- Гемодинамически нестабильные — пациент теряет сознание через несколько секунд после первых проявлений желудочковой тахикардии. Возникает внезапно, во втором случае потеря сознания является единственным проявлением повышения ЧСС.
Предсердная тахикардия может протекать бессимптомно или пациенты ощущают лишь сильное сердцебиение. В некоторых случаях наблюдается головокружение, одышка, боли в груди. Люди старшего возраста могут не обратить внимание на незначительное увеличение ЧСС.
Атриовентрикулярная тахикардия. Протекает с высокой частотой редкие приступы очень значимы клинически. Они сопровождаются:
- снижением артериального давления,
- ангиозными болями,
- удушьем,
- пульсацией в области шеи,
- нарушением сознания.
Начинается внезапно, продолжительность приступа — от нескольких минут до нескольких суток. Чаще всего встречается у женщин и обычно не связана с сердечными заболеваниями.
Что будет, если не лечить?
Тахикардия патологического порядка, оставаясь без внимания продолжительное время, способна спровоцировать следующие состояния:
Основную угрозу для самочувствия и жизни представляют хронические нарушения в ритме, скорости работы сердца. А также патологические варианты тахикардии, которые способны спровоцировать инфаркт и фибрилляцию желудочков, ведущую к смерти.
Кроме быстрого износа сердца, учащенное сердцебиение, возникающее часто, ведет к гипоксии, так как быстро циркулирующая по организму кровь не успевает насыщаться кислородом. При неожиданных сильных приступах, вызывающих головокружение и обмороки, возможны травмы при падении.
Лечение тахикардии сердца
Основными направлениями лечения тахикардии является предотвращение ее приступов в будущем, минимизация вызываемых осложнений и приведение частоты сердечного ритма к нормальному состоянию. Лечение тахикардии может быть медикаментозным, с назначением специальных лекарственных средств, либо может состоять в смене образа жизни заболевшего, избежании стрессовых ситуаций и полноценном отдыхе.
Поэтому в основе лечения тахикардии лежат изменение образа жизни и исключение факторов, провоцирующих усиление сердечного ритма или влияющих на работу сердца. К этим факторам относятся:
- Острая пища;
- Стрессы, эмоционально нагруженные состояния;
- Физические нагрузки;
- Напитки с кофеином, другие стимулирующие вещества;
- Спиртные напитки;
- Курение.
При пароксизмах предсердной тахикардии прибегают к использованию так называемых вагусных приемов, призванных придать дополнительный тонус блуждающему нерву, гасящему возбуждение в сердечной мышце:
- Надавливание на область, расположенную под углом нижней челюсти;
- Вызывание рвотного рефлекса;
- Глубокий вдох и натуживание;
- Интенсивный выдох при закрытом носе и рте;
- Надавливание на внутренний верхний угол глазного яблока;
- Погружение лица в холодную воду (или обтирание лица).
Вагусные приемы не должны осуществляться при сердечной ишемии, атеросклерозе коронарных сосудов. В большинстве случаев, не угрожающих жизни, основу лечения тахикардии составляют медикаментозные средства. [adsen]
Медикаментозное лечение
При патологической тахикардии назначаются медикаменты, однако самостоятельное их применение не рекомендовано, т.к. они влияют на различные отделы организма и только врач назначать медикамент, подходящий пациенту.
- Конкор, антенолол и эгилок – препараты, снижающие стрессовое состояние. Используются при синусовом проявлении тахикардии.
- Ритмонорм, аллапинин – при тахикардии, спровоцированной экстрасистолией.
- Дигоксин – при тахикардии, спровоцированной сердечной недостаточностью.
- Кордарон, сотагексал – при пароксизмах тахикардии.
- Пациентам, страдающим тахикардией на фоне излишней эмоциональности, назначают седативные препараты.
Тахикардии также лечат, применяя методы малоинвазивной хирургии — без шрамов, под местной анестезией. Это может быть Радиочастотная катетерная аблация, установка искусственного кардиостимулятора и др.

Народные средства
Если с синусовой тахикардией (и то не с каждой!) народные средства могут как-то справиться, то о лечении желудочковой тахикардии, которая зачастую требует срочной реанимации, просто речи быть не может, поэтому больной должен знать, какой вариант ему достался и что с ним делать. Но все равно предварительно следовало бы посоветоваться с врачом. А вдруг у пациента еще нет уточненного диагноза?
- Бальзам витаминный. Рецепт лекарства, названного витаминным бальзамом, состоит из ягод боярышника и калины, взятых по литровой банке, ягод клюквы (хватит и пол-литра) и плодов шиповника тоже пол-литра. Все это потихоньку укладывают слоями в банку емкостью 5 л, пересыпая каждый из слоев стаканом сахара, а лучше заливая таким же количеством меда. К приготовленному таким образом лекарству добавляется литр водки, которая через три недели впитает в себя все целебные свойства ингредиентов и станет полноценным народным средством для лечения тахикардии. Принимается полученная смесь, пока не закончится (по 50 мл утром и вечером). Если кому-то алкоголь противопоказан, то настой можно приготовить без водки. Оставшиеся от настоя ягоды умные люди не выбрасывают, а добавляют в чай, которому они придают аромат и вносят полезные вещества, поскольку они не растеряли их в процессе настаивания.
- Боярышник. Многие настойки от тахикардии в своем составе имеют боярышник, валериану и пустырник. Отличаются они лишь тем, какую настойку к ним еще добавить. Одни добавляют корвалол, другие – пион, а некоторые вообще покупают в аптеке готовый сбор, сами настаивают на водке или спирте и принимают. Хотелось бы заметить, что вряд ли настои на водке могут быть абсолютно безвредны при длительном употреблении, особенно, детям. Все-таки это спиртовые растворы и настойку боярышника не зря называют в народе «аптечным коньяком». Принимая трижды в день по столовой ложке, человек слегка привыкает к лекарствам, настоянным на спирте и это необходимо помнить. Особенно это касается лиц с отягощенным анамнезом в этом плане. К тому же, есть рецепты, которые не требуют обязательного добавления спиртосодержащих жидкостей.
- Соки овощей и фруктов. Говорят, очень полезны овощные соки, которые если и не вылечат тахикардию, то вреда не принесут однозначно. Например, сок свеклы, моркови и редьки (смешанных в одинаковых пропорциях) следует пить 3 раза в день по 100 мл в течение 3 месяцев. Или сок черной редьки, сдобренный медом (соотношение – 1:1) нужно месяц принимать по ст. ложке утром, в обед и вечером. А можно делать кашицу из луковицы и яблока и съедать ее ежедневно в перерывах между трапезами.
Кроме народных средств, в домашних условиях можно использовать:
- Дыхание йогов. Восстановить нормальный ритм ЧСС получится, если на протяжении минуты вдыхать воздух одной ноздрей и выдыхать через другую. Для этого попеременно закрывайте ноздри пальцем.
- Целебная смесь от тахикардии. Измельчите 2 грецких ореха, смешайте с 1 ст. л. меда, добавьте лимонную цедру. Съедайте порцию такой кашицы перед сном ежедневно на протяжении месяца, после сделайте 10-дневный перерыв и повторите курс.
- Массаж глаз. Надавите на глазницы пальцами, обеспечивая давление в течение нескольких секунд. Дайте глазам отдохнуть и повторите массаж. Интенсивность надавливания не должна быть слабой или чрезмерной.
Профилактика
К мерам профилактики тахикардии можно отнести:
- ограничение употребления кофеиносодержащих напитков и энергетиков;
- ограничение или полное исключение алкоголя и курения;
- раннюю диагностику и выявление причин ее устранения для прохождения своевременного лечения;
- прием витаминно-минеральных комплексов, содержащих калий и магний;
- ограничение физической нагрузки, пешие прогулки на свежем воздухе;
- соблюдение режима сна и отдыха;
- включение в питание продуктов, богатых калием и магнием: виноград, петрушка, черная смородина, ананас, персики, бананы;
- сбалансированное питание, которое должно быть регулярным, дробным и небольшими порциями. Огранить употребление жирной, жареной пищи, сладких продуктов.
При повторяющихся приступах тахикардии на фоне развития других симптомов является поводом обратиться к врачу. Следует помнить, что тахикардия – симптом многих серьезных заболеваний.
Прогноз
Синусовая и наджелудочковая тахикардия прогностически более благоприятны, чем желудочковая. Прогноз для последней определяется характером основного заболевания. Например, при успешной хирургической коррекции пороков сердца и медленным развитием сердечной недостаточности, прогноз благоприятный, а при обширном остром инфаркте миокарда с возникшей на его фоне желудочковой тахикардией неблагоприятный.
Также прогноз зависит от того, сохранена ли функция левого желудочка. Если фракция выброса по УЗИ сердца в пределах нормы (60% и более), риск развития сердечной смерти меньше, чем при низкой фракции выброса, так как нормально функционирующий желудочек менее подвержен действию аритмогенных факторов. При условии постоянного приема антиаритмиков в сочетании с бета – блокаторами риск сердечной смерти существенно снижается.
Усиленное сердцебиение — причины и первая помощь при тахикардии
 «И так бьется сильно, что кажется, будто вот-вот выпрыгнет» — именно так обычно объясняют свое состояние люди, столкнувшиеся с симптомами тахикардии. Кроме того, отмечается затруднение дыхания, появляется «комок в горле», бросает в пот, темнеет глаза.
«И так бьется сильно, что кажется, будто вот-вот выпрыгнет» — именно так обычно объясняют свое состояние люди, столкнувшиеся с симптомами тахикардии. Кроме того, отмечается затруднение дыхания, появляется «комок в горле», бросает в пот, темнеет глаза.
Откуда берется тахикардия, и что делать, если она застала вас врасплох?
Содержание статьи:
Причины частых и сильных сердцебиений – из-за чего бывает тахикардия?
Сердечный ритм представляет собой бессменный процесс сокращений главного органа в организме человека. И малейший сбой работы сердца всегда является сигналом к обследованию.
Частота сокращений сердечного ритма в случае здорового человека обычно равна 60-80-ти ударам в минуту. При резком повышении данной частоты до значения 90 ударов и более говорят о тахикардии.
Таким приступам свойственно неожиданно начинаться — и так же неожиданно заканчиваться, а длительность приступа может достигать от 3-4 секунд до нескольких суток. Чем человек эмоциональнее, тем выше для него риск встретиться с тахикардией.
Впрочем, причин у данного симптома (именно симптома, потому как тахикардия – отнюдь не заболевание, а признак какого-либо нарушения в организме) немало.

Также важно отличать тахикардию от естественной реакции организма на физическую нагрузку или приступ волнения, страха. На сердечный ритм могут влиять различные факторы…
Например, заболевания сердца:
- Миокардит (сопутствующие симптомы: боли, слабость, субфебрилитет).
- Порок сердца (прим. – врожденный или же приобретенный дефект).
- Артериальная гипертензия (давление в этом случае повышается от 140/90 и выше).
- Миокардиодистрофия (прим нарушенном питании серд/мышцы).
- Ишемическая болезнь (прим. – проявляется инфарктом или стенокардией).
- Аномалия развития сердца.
- Кардиомиопатия (прим. – деформация серд/мышцы).
- Аритмия.
А также при…
- Климаксе.
- Различных отклонениях в работе щитовидной железы.
- Опухолях.
- Снижении/повышении давления.
- Анемии.
- При гнойных инфекциях.
- При ОРВИ, гриппе.
- Потере крови.
- ВСД.
- Аллергии.
Стоит отметить и другие факторы, способные вызвать приступ тахикардии:
- Психические/нервные расстройства, стресс, страх и пр.
- Отсутствие физ/нагрузок, сидячая работа.
- Бессонница.
- Прием определенных лекарств. Например, антидепрессантов. Или же слишком длительный (беспорядочный) прием лекарств.
- Прием наркотиков или алкоголя.
- Злоупотребление различными напитками, содержащими кофеин.
- Лишний вес или преклонный возраст.
- Дефицит магния.
- Злоупотребление шоколадом.
Причин немало. И их больше, чем в вышеизложенном списке. Сердце может реагировать на любые изменения или расстройства организма.
Как определить – стоит ли беспокоиться?
Единственный вариант – обратиться к врачу.
Особенно, если это уже не первый приступ тахикардии, и он сопровождается следующими симптомами:
- В глазах темнеет и кружится голова.
- Появляется слабость и одышка.
- Ощущаются боли в груди.
- Потливость, одышка.
- Покалывание в пальцах.
- Паника.
- И пр.
Виды тахикардии – бывает ли усиленное сердцебиение хроническим?
При обследовании специалист, прежде чем поставить диагноз, выяснит – какая именно тахикардия наблюдается у пациента.
Она может быть…
- Хронической. В этом случае симптомы носят постоянный характер или же повторяются через равные промежутки времени.
- Приступообразной. Этот вид тахикардии обычно является признаком аритмии.
Аритмия же, в свою очередь, может быть следующих видов:
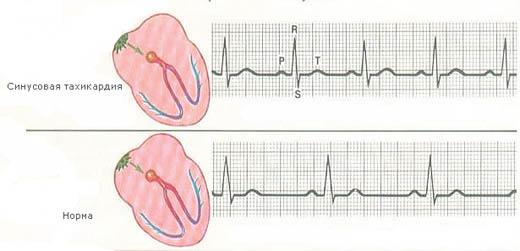
- Синусовая. Обычно пациент самостоятельно определяет начало и конец приступа. Ее лечат устранением факторов влияния и изменением образа жизни.
- Пароксизмальная. Она подтверждается в процессе приступа с помощью электрокардиографии. Очаг возбуждения, как правило, располагается в одном из отделов сердечной системы – предсердие или желудочек.
Чем опасно учащенное сердцебиение – все риски и последствия
Наивно полагать, что тахикардия – просто временное неудобство. Тем более при повторении приступов.
Следует помнить о рисках и осложнениях тахикардии.
Например…
- Сердечная недостаточность (при отсутствии возможности транспортировки сердцем нужного количества крови).
- Отек легких.
- Инфаркт, инсульт.
- Остановка сердца, внезапная смерть.
- Обморок. Что делать при обмороке — первая помощь
- Судороги.
- Появление тромбов в лег/артерии.
Опаснее всего, когда приступ «догоняет» человека внезапно и там, где никто не может прийти на помощь.
Например, за рулем в дороге, во время купания, при возвращении домой с работы и пр.
Поэтому даже при минимальных подозрениях на тахикардию нельзя терять время!
Своевременная консультация специалиста может спасти жизнь!

Первая помощь при внезапном учащенном сердцебиении
Чтобы не допустить осложнений после приступа тахикардии, важно правильно оказать первую помощь до момента приезда врача и максимально снизить риск повреждений слабых участков миокарда и последующего инфаркта.
Первое, что вы должны сделать – это вызвать скорую помощь.
Далее нужно…
- Уложить человека с приступом таким образом, чтобы тело располагалось ниже, чем голова.
- Нараспашку открыть все окна. Больному нужен кислород.
- Приложить на лоб влажную прохладную ткань (или умыть ледяной водой).
- Освободить человека от одежды, которая мешает полноценному дыханию. То есть, снять лишнее, расстегнуть ворот рубашки и пр.
- Найти в аптечке успокаивающий препарат для смягчения симптомов.
- Сделать дыхательные упражнения. 1-е: глубокий вдох, задержка дыхания на 2-5 секунд и резкий выдох. 2-е: глубокие вдохи и поверхностные выдохи с высунутым языком в течение 15 сек. 3-е: кашляйте как можно сильнее или вызывайте рвоту. 4-е: вдох на 6-7 сек., выдох – на 8-9 сек. в течение 3-х мин.
- Заварить чай из мелиссы или ромашки (зеленый или обычный чай, а также кофе категорически нельзя!).
- Также поможет массаж. 1: мягко и нежно надавливаем в течение 4-5 минут на правую сторону шеи – на тот участок, где находится сонная артерия. Массаж недопустим в пожилом возрасте (может вызвать инсульт). 2: пальцы кладем на прикрытые веки и массируем глазные яблоки в течение 3-5 минут круговыми движениями.
Крайне важно при приступе не потерять сознание! Поэтому используйте все средства для снижения частоты серд/ритма. Включая питье холодной воды мелкими глотками, точечный массаж и даже сведение глаз к переносице (способ тоже был отмечен, как один из эффективных).
Программа диагностики при частых сильных сердцебиениях
Так все-таки тахикардия или что-то другое? Как врач определит – стоит ли волноваться и лечиться, или можно расслабиться и забыть о приступе?
Диагностировать тахикардию (или ее отсутствие) будут с помощью следующих процедур и методов:
- Конечно же, электрокардиограмма сердца для определения частоты/ритма сокращений сердца.
- Далее мониторинг ЭКГ «по Холтеру» для исследования всех изменений в сердце в течение суток, как при нагрузке, так и в состоянии покоя.
- Электрофизиологическое исследование.
- УЗИ, МРТ и Эхокардиография – они нужны для выявления патологий.
- Иногда назначается велоэргометрия. Данный метод предполагает обследование пациента с помощью аппаратуры при занятии на велотренажере.
- Также будут назначены анализы, исследование щитовидки, измерение давления и прочие процедуры.
О чем может спросить врач (будьте готовы)?
- Сколько длится приступ (можно засекать время, если приступы повторяются).
- Как часто, в какое время и после чего обычно возникают приступы.
- Какой пульс во время приступа.
- Что пациент ел, пил или принимал перед приступом.
Даже, если приступ «накрыл» вас впервые, помните: это крайне серьезный сигнал вашего организма. То есть, пора не только обследоваться и выполнять предписания врача, но и менять образ жизни!
И, конечно — необходимо организовать правильное питание для здоровья.
Сайт Colady.ru предупреждает: информация предоставлена исключительно в ознакомительных целях, и не является врачебной рекомендацией. Ни в коем случае не занимайтесь самолечением! При возникновении проблем со здоровьем проконсультируйтесь с врачом!
Тахикардия — причины возникновения учащенного сердцебиения
Тахикардия – это не заболевание, а симптом, который характеризуется увеличением частоты сокращений сердечной мышцы свыше 90 ударов/минуту. У детей до 7 лет учащенное сердцебиение является физиологической нормой, когда пульс более 100 уд/мин, у подростков норма 80-100.
Тахикардия считается вариантом нормы у здорового человека при эмоциональном напряжении, переутомлении, недостатке кислорода, при приеме некоторых лекарственных препаратов, во время интенсивной физической нагрузки, при приеме алкоголя или кофе.
Проявляется такой симптом беспокойством, ощущением учащенных ударов сердца и пульсацией шейных сосудов, может быть обморок или головокружение. Если возникает патологическая тахикардия — причинами возникновения служат заболевания сердечно-сосудистой системы или прочие болезни органов и систем, которые мы перечислим в этой статье.
Различают синусовую и пароксизмальную тахикардию, поскольку имеет значение источник, который генерирует электрические сердечные импульсы:
- Синусовая тахикардия- она возникает при нарастании активности синусового узла
- Пароксизмальная тахикардия — может быть из синусового узла, из предсердий, из атриовентрикулярного узла или из желудочка, при этом возникает своеобразный резонанс собственных частот сосудов и частот водителя ритма.
Пароксизмальная протекает в виде пароксизмов, то есть приступов, которые внезапно начинают и так же внезапно прекращаются, могут длиться как несколько минут, так и несколько дней.
При приступе пароксизмальной тахикардии может развиться жизнеугрожающая ее форма, когда частота сокращений превышает 200 уд/минуту, она сопровождается потерей сознания, предобморочным состоянием и может вызвать смерть. В таких ситуациях следует немедленно вызвать скорую помощь. Даже в случае, когда пароксизм самостоятельно прошел, следует затем обязательно обратиться к врачу.
Сердечные — интракардиальные причины
Ранним симптомом нарушения функций левого желудочка или сердечной недостаточности является синусовая тахикардия. К причинам тахикардии интракардиального характера следует относить:
- Застойную и острую сердечную недостаточность — помимо тахикардии человека беспокоит одышка, повышенная утомляемость, потливость, отечность нижних конечностей, бледность кожных покровов. Чаще всего тахикардия бывает при левосторонней сердечной недостаточности.
- Тяжелая стенокардия
- Инфаркт миокарда — при этом может быть как брадикардия, так и тахикардия, характерным симптомом инфаркта является боль, отдающая в левую руку, челюсть, плечо, боль за грудиной.
- Пороки сердца
- Кардиосклероз
- Бактериальный эндокардит
- Миокардиты инфекционного, ревматического, токсического и прочего происхождения
- Кардиомиопатии
- Экссудативный и адгезивный перикардит
- Эмболия легочной артерии — перед этим опасным состоянием, как правило,- возникает боль в груди, одышка.
Такой болезни как тахикардия нет — это лишь симптом массы заболеваний. Когда следует обращаться к врачу? Когда без видимых на то причин, после еды или ночью возникает учащенное сердцебиение, или в случаях, когда после пробежки, подъема по лестнице, эмоционального напряжения прошло 20-30 минут, а сердцебиение не восстанавливается. Очень удобно для своевременного выявления проблемы регулярно замерять АД электронным тонометром, который указывает и сердцебиение.
Если у человека начался приступ тахикардии, а скорая помощь еще в пути, врачи рекомендуют принять 40 капель корвалола или валокордина. Также облегчает состояние стакан прохладной воды или умывание холодной водой, принятие горизонтального положения без подушки. Может помочь и такой способ — если нажать пальцами на глазные яблоки, а затем отпустить.
Внесердечные — экстракардиальные причины тахикардии у взрослых и детей
Недостаточность надпочечников — это заболевание кроме учащенного сердцебиения характеризуется слабым пульсом, слабостью, повышенной утомляемостью, раздражительностью, иногда болезнь сопровождается рвотой, тошнотой, диспепсией, снижением веса, нарушениями обоняния, вкуса (подробнее про надпочечную недостаточность).
Феохромоцитома — при опухоли надпочечников скачки выработки адреналина также проявляются тахикардией, головными болями, перепадами АД, повышенным потоотделением, приступами паники, гнева, тремором, тошнотой, бессонницей.
Нарушения вегетативной нервной системы — это эмоциональная тахикардия, которая бывает у пациентов с неврозами, психозами и прочими заболеваниями нервной системы.
Эндокринные нарушения — при повышенном уровне гормонов щитовидной железы также появляется нервозность, потливость, снижение веса при хорошем аппетите, повышенное сердцебиение, понос.
Диабетический кетоацидоз — при этом заболевании происходит нарушение дыхания, появляется слабый пульс, тахикардия, вкус и запах фруктов во рту, слабость, рвота, боль в животе — это опасное состояние организма, когда человек может впасть в кому.
Анемия — одной из причин тахикардии у взрослых и детей может быть пониженный гемоглобин, кроме того для анемии характерна бледность кожных покровов, одышка, слабость.
Гипогликемия — при пониженном уровне сахара в крови (см. глюкоза в крови — норма) наблюдается падение температуры тела, учащается сердцебиение, происходит нарушение сознания, головные боли, двоение в глазах, повышенная потливость, постоянное чувство голода, нервозность.
Гипонатриемия — при недостатке натрия в крови очень редко, но может возникать тахикардия, при этом человек испытывает жажду, тошноту, мышечные подергивания, могут быть припадки и раздражительность.
Острая сосудистая недостаточность — при большой кровопотере, при шоке, обмороке также возникает учащенное сердцебиение. При кровопотере у пациента пульс становится слабым, понижается температура тела, появляется жажда, сухость кожи, сухость во рту, беспокойство.
Гипоксия — при недостатке кислорода может наблюдаться нарушение координации движений, синюшность кожных покровов, обморочное состояние, учащенное дыхание.
Пневмоторакс — при проникновении воздуха в плевральную полость возникает тахикардия, одышка, сухой кашель, цианоз, сокращение движений грудной клетки во время дыхания, хрипы.
Любые инфекционно-воспалительные заболевания с высокой температурой — ангина, туберкулез, воспаление легких, любая очаговая инфекция.
ХОБЛ, бронхиальная астма — хронические обструктивные заболевания бронхов и легких также сопровождаются учащенным дыханием, хрипами, одышкой, кашлем.
Тяжелые аллергические реакции, анафилактический шок — также сопровождаются падением давления, одышкой, спазмом и отеком дыхательных путей, при этом человек нуждается в экстренной медицинской помощи.
Гипертонический криз — скачек АД кроме учащенного сердцебиения может сопровождаться тошнотой, рвотой, носовым кровотечением, припадками, головокружением, головной болью, звоном в ушах.
Физиологические причины — при сильных болевых приступах, при физической нагрузке или эмоциональном переживании тахикардия является физиологической и при ослаблении провоцирующего фактора, она проходит самостоятельно.
Прочие причины
Фармакологическая или токсическая синусовая тахикардия — причинами может быть прием кофеина в больших дозах, алкоголя, никотина, а также при лечении некоторыми лекарственными препаратами — эуфиллин, диуретики, кортикостероиды, гипотензивные средства и пр.. Они вызывают рефлекторную тахикардию, посредством возбуждения симпатической нервной системы.
Неадекватная синусовая тахикардия — она может возникать и в состоянии покоя, при этом человеку не хватает воздуха и чувствуется сильное сердцебиение, это явление сегодня считается малоизученным и редким заболеванием.
Синдром отмены у алкоголиков — такая тахикардия сочетается с жаром, потоотделением, отсутствием аппетита, беспокойством, бессонницей, повышенной раздражительностью, агрессией, возникновением галлюцинаций.
Беспокойство и страх — любой эмоциональный стресс, возбуждение, переживание, испуг, вызывает головокружение, боль в груди, учащенное дыхание, тошноту, после того, как человек успокоиться симптомы проходят.
 Попросить больного закрыть глаза и осторожно надавить пальцами ему на глазные яблоки, выждав приблизительно десять секунд. Данная манипуляция также вызывает замедление частоты сердечных сокращений на уровне рефлексов, ее можно провести несколько раз. Если больной носит контактные линзы, необходимо постараться их снять или сразу перейти к следующему пункту.
Попросить больного закрыть глаза и осторожно надавить пальцами ему на глазные яблоки, выждав приблизительно десять секунд. Данная манипуляция также вызывает замедление частоты сердечных сокращений на уровне рефлексов, ее можно провести несколько раз. Если больной носит контактные линзы, необходимо постараться их снять или сразу перейти к следующему пункту. «Новокаинамид» способен замедлить сердцебиение, однако имеет слишком много побочных действий (например, угнетение работы миокарда, ухудшение кровотока в сосудах легких, токсичное воздействие на организм), поэтому применение данного препарата должно осуществляться тогда, когда ожидаемая польза превышает все возможные риски.
«Новокаинамид» способен замедлить сердцебиение, однако имеет слишком много побочных действий (например, угнетение работы миокарда, ухудшение кровотока в сосудах легких, токсичное воздействие на организм), поэтому применение данного препарата должно осуществляться тогда, когда ожидаемая польза превышает все возможные риски.