причины, симптомы, лечение и признаки на экг
Изменение характера сердечной деятельности в обобщенной форме называется аритмией. Это состояние, при котором мышечный орган начинает биться чрезмерно быстро (тахикардия), либо слишком медленно (брадикардия).
Возможны нарушения временного интервала между каждым последующим сокращением. Вариантов проблемы множество, некоторые более, другие менее опасны.
Представленная желудочковая тахикардия — это ускорение сердечной деятельности свыше 100 ударов в минуту, по причине органических нарушений миокарда, и реже со стороны эндокринной системы. Состояние несет огромную угрозу жизни и здоровью. Среди всех видов аритмий она считается едва ли не самой фатальной для пациента, поскольку быстро прогрессирует, трудно поддается терапии и возникает внезапно.
По статистике, между проявлением первых симптомов и наступлением смерти больного проходит от месяца до трех лет при условии лечения. Все по причине позднего начала терапии.
При описанной форме патологического процесса происходит нарушение генерации и проведения электрического импульса по кардиальным структурам и тканям. Сердце работает не так, как требуется для нормальной жизнедеятельности.
Терапия и диагностика строго в рамках стационара на протяжении недели и более. До стабилизации состояния и полной компенсации.
Процесс характеризуется ускорением ритма мышечного органа до 100 ударов в минуту и свыше того.
Механизм развития патологии
Болезнетворный процесс формируется сравнительно быстро. Толчком к началу изменений становится травма, нарушение целостности сердца или иной органическое поражение в результате инфаркта, кардиосклероза, инфекционных моментов.
Чтобы понять, как появляется проблема, нужно обратиться к анатомии и нормальной физиологии.
Адекватное положение вещей характеризуется полноценной работой сердца. Сокращения мышечного органа происходят в автономном режиме под контролем ствола головного мозга.
Факторы извне могут лишь незначительно повлиять на работу сердца, но не изменить ее кардинально.
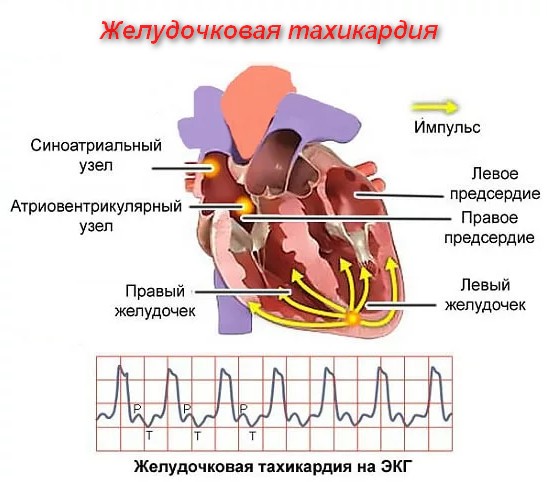
Ритмичные удары возможны по причине генерации электрического импульса особым пучков кардиальных клеток — так называемым синусовым узлом. От водителя (альтернативное название этого образования) сигнал передается по пучкам Гиса иным тканям органа. Это приводит к сокращению мускулатуры. Так происходит постоянно.
Желудочковая тахикардия (ЖТ) характеризуется патологической локализацией генерации электрического импульса. Остальные кардиальные структуры не должны участвовать в создании сигнала, они проводники и своего рода «насосы», перенаправляющие кровь в нужном направлении.
В данном же случае к генерации сигнала присоединяются желудочки.
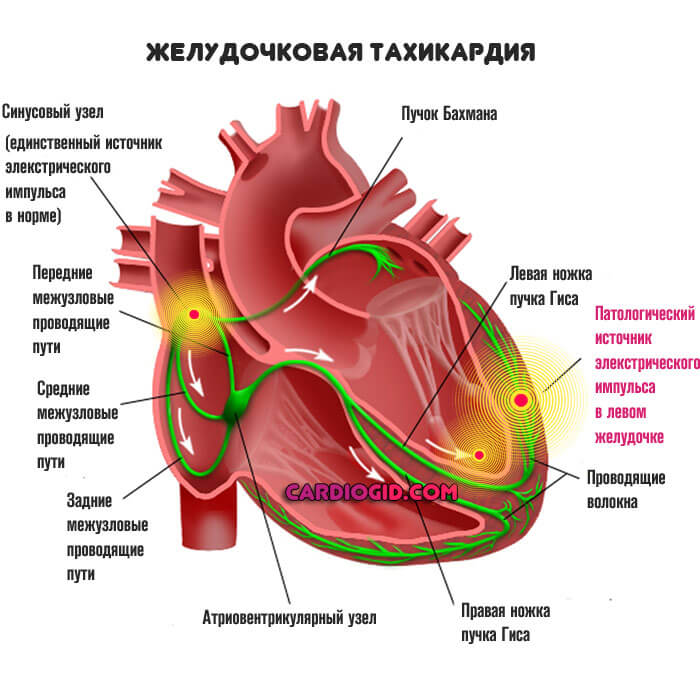
Это заканчивается катастрофическими последствиями:
- Интенсивность выброса крови падает. Органы и системы недополучают питательных веществ и кислорода. Дефицит существенный. Отсюда гипоксия, которая нередко заканчивается фатально.
- Даже если это не приводит к смерти пациента, желудочки сокращаются хаотично. Отсюда вероятность остановке сердца в один момент. Возобновление деятельности органа возможно после реанимационных мероприятий, но основной процесс продолжает течь. Велика вероятность рецидива. Когда это случится: сию же минуту, через час или месяц — не известно. Таких пациентов направляют в кардиологический стационар для срочной диагностики и экстренного лечения.
Наиболее часто страдает миокард левого желудочка по причине анатомического строения.
Никогда проблема подобного рода не бывает естественной. Это прямое указание на патологический процесс. При проявлении выраженной клинической картины времени на диагностику и лечение почти не остается.
Классификация
Типизировать патологический процесс можно по разным основаниям.
В зависимости от интенсивности начала, времени возникновения явления:
| Пароксизмальная желудочковая тахикардия | Непароксизмальная форма |
Стартует резко, без видимых причин. Но триггерный фактор есть всегда, хотя он и не очевиден для пациента. Это может быть прием препарата, кофе, стресс и т.д. Течет приступообразно. На ранних этапах длительность составляет от нескольких минут до пары часов. Затем патология «закрепляется», становится постоянным спутником больного, учащенный пульс сохраняется неделями. | Встречается чаще. Характеризуется появлением множественных экстрасистол. Требует быстрого лечения. Желательно в стационарных условиях. Несет меньшую опасность по сравнению с предыдущей разновидностью. |
Исходя из тяжести течения, можно назвать:
- Приступообразную форму. Наблюдается в 55% клинических случаев. Соответствует раннему этапу патологического процесса. Каждый пароксизм длится от 2 минут до нескольких часов.
- Постоянная разновидность. Все тот же тип болезнетворного процесса, но продолжительность приступов выше. 2-3 дня это не предел. Распространенность явления — 20%
- Хронический тип. Для него типично постоянство нарушений частоты сердечных сокращений. Однако пациент привыкает к состоянию и почти не чувствует проблемы, что осложняет позднюю диагностику.
Наконец, в зависимости от формы выделяют:
- Моноформную разновидность. Появляется 1 участок патологической генерации ритма. Обычно это левый желудочек. Прямое указание на органическое поражение сердца.
- Полиморфный тип. Возникает 2 и более места, где продуцируется электрический импульс (не считая синусового узла). Это последствие внекардиальных факторов, передозировки психоактивных веществ, в том числе медикаментов.
Желудочковая разновидность тахикардии многогранна. Поскольку пациенты обращаются за помощью относительно поздно, особенно в условиях отсутствия нормальной скрининговой программы, времени на тщательное выявление первопричины и формы процесса не так много.
Все приходится делать в авральном режиме. Отсюда высокая летальность: сами препараты при неграмотном применении могут усугублять течение болезни. Вывод: при первых подозрениях на неполадки в работе сердца нужно обращаться к кардиологу.
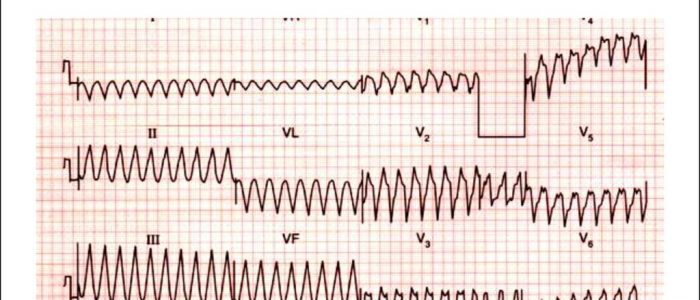
Характерные изменения на ЭКГ
Электрокардиография — основной метод диагностики желудочковой тахикардии на любой стадии.
Типичные признаки:
- Увеличение частоты сердечных сокращений до 100-300 ударов в минуту. Даже в состоянии полного покоя. После нагрузочных тестов ЧСС может резко упасть.
- Ширина QRS комплекса свыше 0.12-0.14 секунд.
- Осевое значение того же комплекса в градусах более 30.
- Присутствует захват желудочка, AB-диссоциация.
- Зубец R высокий, уширенный, не расщеплен как при наджелудочковой типе.
- S зазубренный.
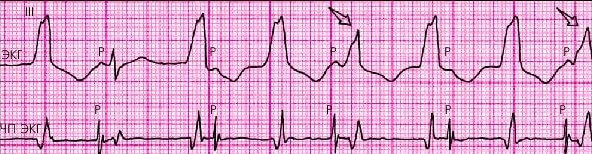
Желудочковая форма тахикардии на ЭКГ характеризуется увеличением ЧСС, отклонением пиков. Отграничить по кардиограмме данную форму патологического процесса относительно просто при наличии квалификации.
Самостоятельная расшифровка невозможна. При сомнительных результатах рекомендуется получить мнение другого специалиста.
Кардиальные причины разаития
Как было сказано, всегда патологические. В основном кардиального происхождения. Среди вероятных явлений, обуславливающих желудочковую тахикардию:
- Диспластический процесс в желудочках сердца. Проще говоря, замещение функциональной активной ткани, клеток-кардиомиоцитов адипоцитами.
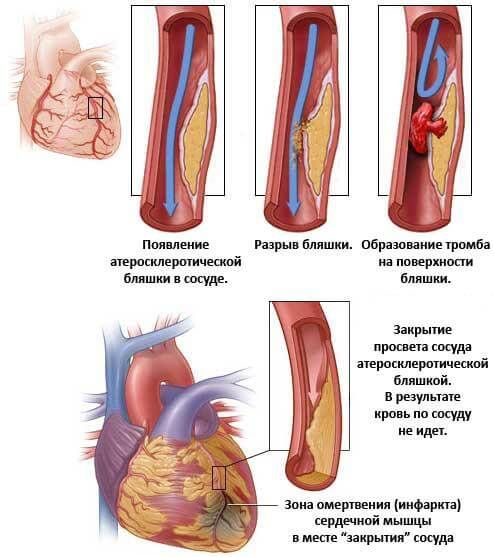
- Инфаркт миокарда. Заключается в остром нарушении питания мышечных структур органа. Результатом становится некроз мускулатуры на рубцовую ткань, которая не способна ни к автоматизму, ни даже к сокращению и выступает, своего рода, «наполнителем». Процесс заживления заканчивается формированием стойкого кардиосклероза. Желудочковая тахикардия в таком случае выступает странным адаптивным механизмом, который не имеет ничего общего с нормальным функционированием системы.
- Пороки сердца, как врожденные, так и приобретенные. Остаются незамеченными в большинстве случаев. Симптомов нет, обнаруживаются случайно в ходе более глубокого обследования пациентов. Однако и это не гарантия. Известно немало случаев диагностики постфактум, когда больной скончался. Это обусловлено погрешностями скрининга и недостаточным вниманием людей к собственному здоровью.
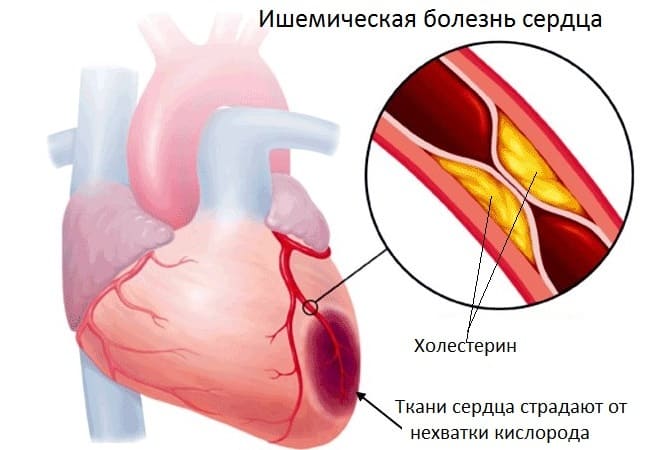
- Ишемическая болезнь сердца. Хроническое нарушение питания миокарда на определенном участке. Это предшественник инфаркта. В перспективе пары лет неотложное состояние наступит. Необходима квалифицированная помощь на раннем этапе.
- Ревматизм. Аутоиммунное поражение мышечного органа. Не лечится, может только корректироваться в незначительной степени. Задача терапии кроется в необходимости предотвращения генерации патологических импульсов.
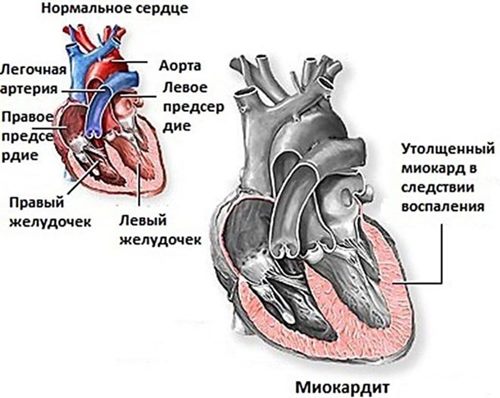
- Воспалительные заболевания сердца. Обычно инфекционного генеза. Миокардиты и иные. Без грамотной и срочной помощи приводят к тотальному разрушению кардиальных структур. В такой ситуации тахикардия — не самая большая проблема. Есть риск остановки сердца. В случае успешного лечения все равно вероятен кардиосклероз с понятными вытекающими последствиями.
- Аневризма сосуда, локализованного в желудочке. Выбухание стенки крупной артерии приводит к нарушению питания. Итогом может оказаться разрыв и массивное кровотечение, летальное в 100% случаев.
Внекардиальные причины
Возникают реже. Среди них:
- Эндокринные нарушения, сопряженные с дефицитом гормонов коры надпочечников, щитовидной железы или гипофиза.
- Обезвоживание или избыток воды в организме.
- Генетические синдромы и отклонения. Многие врожденные патологии сказываются на работе сердца. В некоторых случаях дети не доживают до диагностики, болезнь определяется постфактум.
- Недостаток калия и магния. Обусловлен алиментарным фактором. Скудное питание — еще один момент риска.
- Избыточное потребление препаратов для лечения артериальной гипертензии, проблем с сердечнососудистой системой.
- Интоксикация алкоголем, кофеином, никотином, психоактивными веществами (кокаин и героин), солями тяжелых металлов, соединениями ядовитых химических элементов.
В отсутствии данных за органические изменения со стороны сердца или иных систем говорят об идиопатической форме. Ее лечение сводится к купированию картины на протяжении всей жизни.
Симптомы
Проявления желудочковой тахикардии требуют квалифицированной оценки. Нужно обратить внимание на следующие признаки вероятной проблемы:
- Учащение сердцебиения. Ощущается субъективно, но не долго.
- Паническая атака. Характерна для приступообразного течения болезни.
- Потеря ориентации в пространстве. Головокружение.
- Тошнота.
- Рвота (редко).
- Обморочное состояние.
- Одышка. Обуславливается гипоксией тканей. Это тревожное проявление, указывающее на быстрое прогрессирование процесса.
- Цианоз носогубного треугольника. Посинение области.
- Бледность кожных покровов.
- Повышенная потливость.
- Слабость.
- Боли в груди.
Это типичные проявления пароксизма или длительно текущего, но еще не хронического процесса. По мере движения вперед, клиническая картина сглаживается, пациент перестает что-либо чувствовать. Жизнь вроде как приходит в норму, но это лишь видимость. Подспудно проблема продолжает существовать и прогрессировать. На ранних этапах симптомов также нет, либо они настолько слабы, что человек не обращает внимание.
Осложнения желудочковой тахикардии возникают почти в 70% случаев.
На неотложные состояния указывают такие признаки:
- Резкая головная боль без видимых причин, в области затылка или темени. Стучит в такт сердцу.
- Дискомфорт за грудиной давящего характера. Не дает дышать.
- Потеря сознания неоднократная.
- Очаговые неврологические нарушения, со стороны зрения, слуха или осязания.
- Параличи, парезы, ощущение онемения конечностей.
- Перекос лица.
- Невозможность нормально говорить.
Все это моменты, присущие двум грозным состояниям: инфаркту и инсульту. Второй распознать проще, существуют доступные простые тесты (поднять руки, улыбнуться, произнести фразу, если хотя бы одно действие невыполнимо — вызывать скорую помощь). Первый же диагностируется только в больнице.
Симптомы желудочковой тахикардии со стороны головного мозга, нервной, сердечнососудистой систем объясняются нарушением гемодинамики на общем уровне, снижением концентрации кислорода в крови.
Неотложная помощь при приступе
Действовать нужно быстро.
- Проводится измерение артериального давления и частоты сокращений органа. При низком уровне АД (менее 90 на 60) сразу же вызывать скорую, самостоятельно помощь нельзя. Велика вероятность аритмического коллапса.
- Далее следует принять таблетку Анаприлина или Карведилола.
- Выпить пустырник, валериану (1-2 таб.).
- Обеспечить приток свежего воздуха в помещение.
- Не совершать резких движений, максимально аккуратно добраться до постели, лечь.
- Ослабить давящие украшения, предметы гардероба. Шея должна быть свободна.
- Спустя 20 минут снова проверить показатели АД и ЧСС.
В отсутствии эффекта вызывать неотложку. До приезда сохранять стабильное физическое положение.
Внимание:Ни в коем случае нельзя прибегать к контрастному душу, горячим ванным, применению фитотерапевтических средств. Это опасно и зачастую фатально. Большие дозировки препаратов также противопоказаны. Они могут усугубить течение приступа. Никакого алкоголя, гликозидов, иных средств.
Диагностика
Проходит под контролем кардиолога. По мере необходимости привлекаются сторонние специалисты. Однако основная «тяжесть» ложится на профильного врача.
Среди методик обследования:
- Опрос пациента. Выявляются жалобы на здоровье. Человек должен рассказывать все, даже если кажется, что момент не имеет отношения к вопросу. Сортировать информацию будет уже сам доктор.
- Сбор анамнеза. Вредные привычки, образ жизни, наследственность и семейная история заболеваний. Вот лишь некоторые важные факты.
- Измерение артериального давления и частоты сердечных сокращений. Несколько раз, с интервалом в 5-15 минут и более.
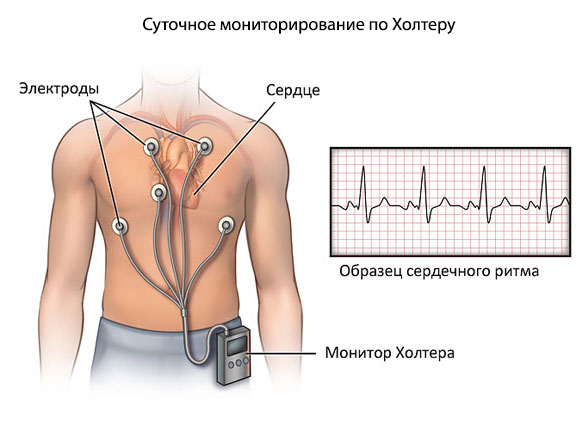
- Суточное мониторирование по Холтеру. Лучше в условиях амбулатория. Так данные будут точнее, больной окажется в естественной, привычной среде. Исключены стрессы, фобии. Физическая активность на адекватном уровне. Динамика процесса обнаруживается точно.
- Электрокардиография. Применяется в первую же очередь. Специфические данные позволяют быстро поставить диагноз. Важно верно расшифровать информацию.
- Эхокардиография. УЗИ-исследование. Визуализация показана для обнаружения органических изменений.
- Для получения более детальной картины используется МРТ или КТ.
Полная диагностика проводится в течение 2-4 дней. В стационарных условиях быстрее. Тянуть время не стоит. На ранних этапах срочности нет, в перспективе нескольких лет произойдет ухудшение.
Терапевтический курс
Лечение желудочковой тахикардии медикаментозное, хирургическое или смешанное. Изменение образа жизни, народные рецепты, коррекция рациона, все эти способы эффекта не возывают, поскольку причина процесса в органическом поражении сердца.
Препараты:
- Сердечные гликозиды. Нормализуют работу за счет ослабления генерации патологических сигналов. Дигоксин и настойка ландыша. В строго выверенных количествах.
- Антагонисты кальция. Верапамил или Дилтиазем.
- Бета-блокаторы. Карведилол, Метропролол, Анаприлин.
- Антиаритмические средства. Для восстановления нормальной ЧСС. Амиодарон, Хиндин и иные.
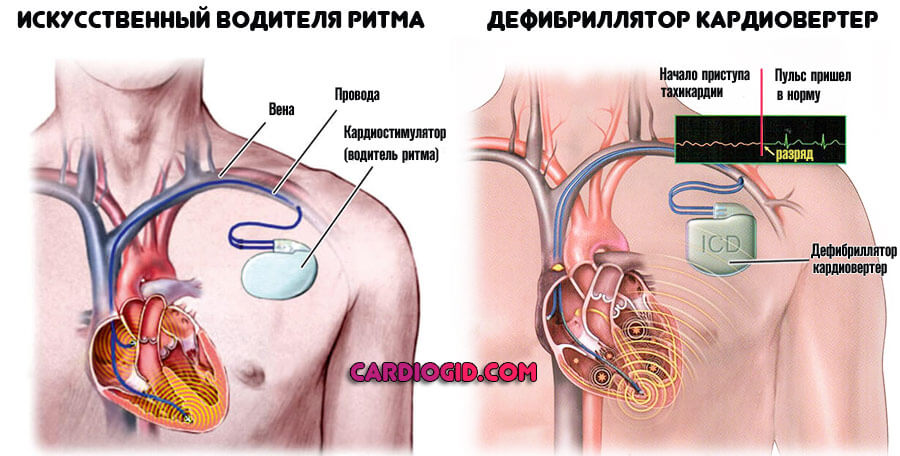
Хирургическое вмешательство показано в крайних случаях. Заключается в прижигании патологического пучка сердечных клеток (эндоваскулярная абляция), имплантации кардиовертера или искусственного водителя ритма. При разрушении тканей показано протезирование.

Лечат желудочковую форму тахикардии в основном медикаментозно с применением нескольких групп средств. Нередко имеет место пожизненное назначение симптоматических лекарственных препаратов.
Прогноз и осложнения
Вероятные последствия включают в себя:
- Остановку сердца в результате фибрилляции желудочков. Восстановить работу органа в таком случае почти невозможно. Это смертный приговор.
- Кардиогенный шок. Резкое нарушение деятельности кардиальных структур. Летальность близится к 100%. Даже выжившие умирают в 80% ситуаций в течение первых 2-3 лет. Доводить до этого не нужно.
- Сердечная недостаточность или ишемическая болезнь. При длительном течении патологического процесса.
- Отек легких.
Все это на фоне существенного снижения качества жизни: в сложных ситуациях пациент не может сам себя обслуживать, физическая нагрузка минимальной интенсивности становится мучением и настоящей проблемой. Не то что спорт, но и даже поход в магазин становится большим испытанием.
Прогнозы довольно оптимистичны:
- При раннем начале лечения вероятность летальных осложнений составляет не более 10-15% в течение 5 лет. Возможно и меньше.
- Позднее начало лечения повышает число до 30-40% случаев и это на начальной стадии.
- В отсутствии терапии любой этап процесса ассоциирован почти с 80% летальностью.
Неблагоприятные факторы:
- Плохой отклик на лечение.
- Присутствие сердечной недостаточности.
- Снижение сократительной функции.
Во всех остальных ситуациях пациенты могут рассчитывать на долгую полноценную жизнь.
Желудочковая тахикардия означает ускорение сердечного ритма до 100 ударов в минуту и более, по причине органических нарушений. Купируется состояние под контролем врача-кардиолога. Прогноз вариативен.
Тахикардия левого желудочка сердца ⋆ Лечение Сердца
Сердце и его ритм
Как устроено Ваше сердце
Сердце — это уникальный мышечный орган, расположенный в середине грудной клетки. Cердце перекачивает кровь по всему организму, насыщая клетки кислородом и питательными веществами. Мышечная перегородка делит сердце продольно на левую и правую половины. Клапаны разделяют каждую половину на две камеры: верхнюю (предсердие) и нижнюю (желудочек).
Сокращаясь, сердечная мышца проталкивает кровь сначала через предсердия, а затем через желудочки. В легких кровь насыщается кислородом и через легочные вены поступает в левое предсердие, потом в левый желудочек и из него через аорту и ответвляющиеся от нее артериальные сосуды разносится по всему телу. Отдав кислород, кровь собирается в полые вены, а через них в правое предсердие и правый желудочек. Оттуда через легочную артерию кровь попадает в легкие, где вновь обогащается кислородом. Основным показателем работы сердца является то количество крови, которое оно должно перекачивать за 1 мин. Обычно для взрослого человека это не менее 5.0 л (300 л в час, 7200 л в сутки). Сердце сокращается более 100 000 раз в день, перегоняя кровь по 20 000 км вен и артерий, составляющих кровеносную систему человека.
Когда взрослый человек находится в состоянии покоя, сердце совершает от 60 до 80 сокращений в минуту. При физической нагрузке, в момент стресса или возбуждения частота сокращений сердца может возрастать до 200 ударов в минуту.
Нарушения сердечного ритма и проводимости
Нормальный сердечный ритм называется синусовым ритмом.
Сердце имеет свою собственную электрическую (проводящую) систему, состоящую из генератора электрических импульсов – главного водителя ритма – и проводящих путей, соединяющих всю электрическую цепь. Главный водитель ритма, расположенный в правом предсердии, генерирует регулярные электрические импульсы с определенной частотой, вроде метронома. В ответ на каждый импульс происходит сокращение камер сердца в строгой последовательности.
Сначала волна электрического возбуждения охватывает предсердия, в результате чего они одновременно сокращаются, выбрасывая кровь в желудочки. Пройдя по предсердиям, волна не сразу переходит на желудочки, поскольку от предсердий их отделяет ткань, неспособная проводить электрические импульсы. Только в одном маленьком участке через эту ткань проходит единственный «пучок проводов», по которому после небольшой задержки электрический импульс может перейти на желудочки и вызвать такое же волнообразное их сокращение, как и в предсердиях. Этот пучок называется предсердно-желудочковым соединением (АV – узел), а задержка между сокращением предсердий и желудочков необходима для того, чтобы предсердия успели «протолкнуть» кровь в желудочки до того, как последние начнут сокращаться.
В норме предсердно-желудочковое соединение – единственное место в сердце, где происходит переход электрического возбуждения на желудочки. После этого электрический импульс распространяется по обоим желудочкам, вызывая их сокращение. При этом кровь из них выталкивается в артерии, обеспечивая кровоснабжение всех органов тела и самого сердца.
Таким образом, нормальный сердечный ритм отличается от аномального двумя основными чертами: регулярностью и определенной частотой. Любое нарушение сердечного ритма всегда является следствием нарушений функционирования проводящей системы.
Что такое аритмия?
Аритмией или нарушением ритма называют такое состояние, при котором нарушаются одна или обе главные характеристики нормального ритма – регулярности и частоты. Условно все нарушения ритма делят на брадиаритмии (слишком редкие сокращения сердца) и тахиаритмии (слишком частые сокращения сердца), а в зависимости от того, где располагается аномалия – на желудочковые и наджелудочковые.
Брадикардия. Медленный ритм сердца
Ритм Вашего сердца обычно бьется с частотой между 60 и 80 ударами в минуту.
Показатель ниже 60 ударов минуту называется брадикардией. У многих людей с хорошей физической формой или если такой ритм возникает во время отдыха и сна, то такой ритм является нормальный. Отличительной особенностью такой брадикардии является то, что при увеличении физической нагрузки сердечный ритм начинает ускоряться, покрывая своей частотой потребность организма.
О брадикардии как о болезни мы говорим тогда, когда ритм имеет очень маленькую частоту, не реагирует увеличением частоты на физическую нагрузку или в ритмичном сокращении возникают большие паузы, которые могут достигать и даже превышать более 2 -х секунд. Такие нарушения приводят к усталости, головокружению и потери сознания.
Наиболее частой причиной медленного ритма сердца:
- Дисфункция синусового узла (CУ).
- Нарушение проведения через атрио-вентрикулярный узел (AV) электрического сигнала из предсердий в желудочки.
Когда брадикардия подтверждена диагностически и такой ритм является единственным проявлением, то такой ритм эффективно корректируется кардиостимулятором. ИКД также может применяться при брадикардиях, но при условии, если к имплантации ИКД есть соответствующие показания (опасные для жизни нарушения ритма сердца).
Тахикардия
Если ваш пульс превышает 100 ударов в минуту, это называется тахикардией. Тахикардия может быть синусовой и относиться к нормальной, физиологической тахикардии. Тахикардии с большой частотой, которые превышают 180 ударов в минуту, возникающие в связи с частой, групповой экстрасистолией, дополнительных путей проведения относятся в группу не нормального быстрого сердечного ритма.
Физическая нагрузка, эмоциональный стресс, некоторые заболевания могут быть причиной ускоренного сердечного ритма, который превышает 100 ударов в минуту.
Когда ритм вашего сердца очень частый или сердцебиение возникает без причины с большой частотой и нерегулярно, это называется тахиаритмией.
Патологическая тахикардия вредна по нескольким причинам. Во-первых, при частом сердцебиении снижается эффективность работы сердца, поскольку желудочки не успевают наполниться кровью, в результате чего понижается артериальное давление и уменьшается приток крови к органам. Во-вторых, ухудшаются условия кровоснабжения самого сердца, поскольку оно совершает большую работу в единицу времени и требует больше кислорода, а плохие условия кровоснабжения сердца увеличивают риск ишемической болезни и последующего инфаркта.
Тахикардия — это не болезнь, а симптом, поскольку она может возникать как проявление многих различных заболеваний. Наиболее частыми причинами тахикардии служат нарушения вегетативной нервной системы, нарушения эндокринной системы, нарушения гемодинамики и различные формы аритмии.
Тахиаритмия
Это патологически быстрый сердечный ритм (обычно от 100 до 400 ударов в минуту, который возникает либо в верхних камерах сердца (фибрилляция предсердий, наджелудочковая тахикардия) или в нижних (фибрилляция желудочков, желудочковая тахикардия)).
Причины тахиаритмии:
- Заболевания сердца, такие, как высокое кровяное давление, заболевание коронарных артерий (атеросклероз), заболевания клапанов сердца, сердечная недостаточность, кардиомиопатия, опухоли и инфекции.
- Другие заболевания, например, заболевания щитовидной железы, некоторые заболевания лёгких, электролитический дисбаланс, а также злоупотребление алкоголем и наркотиками.
- Вызванные аномальными дополнительными путями проведения или экстрасистолией.
Тахиаритмии происходят в случае, когда импульс сокращающий сердечную мышцу поступает раньше, чем предполагает нормальный сердечный ритм. Тахиаритмии могут начинаться в верхних или нижних сердечных камерах.
Тахиаритмия включает в себя различные типы аритмий сердца:
- Наджелудочковая тахикардия.
- Желудочковая тахикардия (ЖТ).
- Фибрилляция желудочков (ФЖ).
Наджелудочковые тахиаритмии
Нарушения ритма, в которых участвуют предсердия, называют наджелудочковыми (суправентрикулярными) аритмиями. Эта группа нарушений ритма является наиболее распространенной, и с ней врачам и пациентам приходится сталкиваться наиболее часто. Существует 5 основных типов наджелудочковых аритмий:
- атриовентрикулярная узловая тахикардия;
- синдром Вольфа-Паркинсона-Уайта;
- внутрипредсердная тахикардия;
- трепетание предсердий;
- фибрилляция предсердий.
Фибрилляция предсердий (ФП)
Фибрилляция предсердий — наиболее распространенная аритмия, обычно являющаяся проявлением других заболеваний сердца (ишемической болезни сердца, клапанных пороков, миокардита и пр.) или нарушений обмена (тиреотоксикоз, электролитный дисбаланс и пр.). Иногда она возникает без очевидной причины, и тогда ее называют идиопатической.
Механизмы развития фибрилляции предсердий до сих пор полностью не изучены. У некоторых пациентов она возникает вследствие наличия множества хаотических круговых волн электрического возбуждения в предсердиях.
Фибрилляцию предсердий обычно лечат лекарствами, которые поддерживают нормальный ритм или предотвращают слишком большую частоту сердечного ритма. Обязательным условием при мерцательной аритмии является прием антикоагулянтной терапии. Ее применяют для разжижения крови, чтобы предотвратить образование кровяных сгустков.
Для хирургического лечения мерцательной аритмии применяются метод радиочастотной абляции (РЧА), которую применяют для урежения сердечного ритма (РЧА АВ соединения) или выполняют РЧА «изоляцию легочных вен» для восстановления синусового ритма.
Желудочковая тахикардия (ЖТ)
ЖТ относится к ненормальному учащенному сердцебиению. Источником такого ритма может быть эктопический очаг в миокарде правого или левого желудочка. Обычно причиной возникновения желудочковых аномальных водителей ритма являются заболевания сердечной мышцы (ишемическая болезнь сердца, аритмогенная дисплазия правого желудочка и пр.). При ЖТ, сердце перекачивает кровь не столь эффективно, как при нормальном синусовом ритме. Быстрый ритм сокращений препятствует полному заполнению желудочков между отдельными сердцебиениями. В результате – снижается объем циркуляции крови в организме.
При ЖТ возникают такие симптомы, как головокружение, обмороки, предобморочные состояния, потеря сознания. Для большинства пациентов ЖТ считается очень опасным ритмом, которая может повлечь смерть больного.
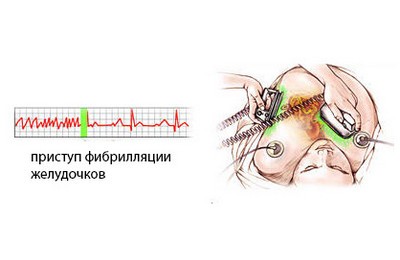
Фибрилляция желудочков (ФЖ)
ФЖ – это очень быстрый, нерегулярный сердечный ритм, возникающий в правом или левом желудочке сердца. ФЖ – более серьезная патология, нежели ЖТ, поскольку электрическая система сердца и цикл сердечного сокращения являются полностью дезорганизованными. Происходит дрожание желудочков и организм получает лишь небольшое количество перекачиваемой крови или вообще ее не получает.
Когда сердце не перекачивает кровь, организм быстро начинает испытывать кислородное голодание и возникает внезапная остановка сердца.
Симптомы развиваются немедленно: сначала исчезает пульс, затем – сознание, затем – способность дышать. Если возникает внезапная остановка сердца, необходима сердечно-легочная реанимация (СЛР), которая способна поддержать циркуляцию крови до момента, когда можно будет применить наружный дефибриллятор для восстановления сердечного ритма. Выполнить дефибрилляцию может врач или медицинский персонал скорой медицинской помощи при помощи наружного дефибриллятора разрядом электрического тока через пластины расположенные на грудной клетке. Если у пациента имплантирован ИКД, дефибрилляция будет выполнена автоматически через несколько секунд начала приступа ФЖ.
Симптомы, причины и лечение гипертрофии миокарда левого желудочка
Причины
Причины, по которым увеличивается нагрузка на левый желудочек сердца, могут быть как врожденными, так и приобретенными. В первом случае подразумеваются пороки клапанов или наследственные нарушения строения сердца:
Приобретенная гипертрофия чаще всего связана со следующими патологическими состояниями:
- Гипертоническая болезнь занимает первое место среди причин приобретенного увеличения массы миокарда. За счет того, что сердце постоянно работает в усиленном режиме и должно поддерживать более высокий уровень системного давления, постепенно происходит увеличение в объеме мышечных клеток.
- Атеросклероз аорты и ее клапана сопровождается отложением холестериновых бляшек, которые со временем кальцинируются. В связи с этим основная артерия человека и створки клапана становятся менее эластичным и податливыми. Поэтому увеличивается сопротивление току крови и ткань левого желудочка сердца испытывает повышенную нагрузку.
В 90% случаев гипертрофия левого желудочка связана с гипертонической болезнью.
Гипертрофия левого желудочка у спортсменов является физиологической и развивается в ответ на постоянную нагрузку. Наряду с увеличением массы сердца, у этой категории людей отмечается уменьшение частоты сердечных сокращений, а иногда и небольшое снижение артериального давления в покое. Назвать это состояние патологическим нельзя, потому что оно не приводит к появлению неблагоприятных последствий.
Если же у спортсмена увеличение массы левого желудочка настолько выражено, что препятствует поступлению крови в большой круг, следует искать другие причины таких изменений.
Классификация
В зависимости от того, увеличен в объеме весь левый желудочек или только какая-то его часть, выделяют несколько типов:
- Концентрическая, или симметричная, гипертрофия характеризуется равномерным увеличением толщины стенок желудочка.
- Эксцентрическая гипертрофия обычно поражает межжелудочковую перегородку, но иногда могут вовлекаться область верхушки или боковой стенки.
Причины тахикардии: перебои в работе сердца
03 Мая 2012
Как правило, тахикардия вызвана перебоями в подаче электрических импульсов, которые контролируют ритм прокачки крови в сердце, то есть сердечный ритм. Таким образом, тахикардия представляет собой учащенное сердцебиение.
Иногда точную причину тахикардии установить не удается.
Нарушения сердечного ритма и проводимости на мониторе
что это, причины, чем опасна, лечение
 Желудочковая тахикардия чаще всего возникает при серьезном поражении сердечной мышцы (миокард). Основной симптом – нарушение сердечного ритма. Основная опасность в нарушении гемодинамики, которое даже может привести к летальному исходу. По этой причине в случае сбоя ритма, источником которого выявлен миокард желудочка сердца, медицинская помощь должна быть оказана как можно быстрей.
Желудочковая тахикардия чаще всего возникает при серьезном поражении сердечной мышцы (миокард). Основной симптом – нарушение сердечного ритма. Основная опасность в нарушении гемодинамики, которое даже может привести к летальному исходу. По этой причине в случае сбоя ритма, источником которого выявлен миокард желудочка сердца, медицинская помощь должна быть оказана как можно быстрей.
Опасность желудочковой тахикардии усугубляется частотой возникновения – около 85% пациентов, у которых выставлен диагноз ишемическая болезнь сердца. У мужчин диагноз выставляется в два раза чаще чем у женщин.
Особо выделяется желудочковая тахикардия типа пируэт, характеризующаяся постоянно меняющейся амплитудой и полярностью тахикардических комплексов (на ЭКГ видно, как меняется форма комплекса QRS). Сердце то замрет, то ускоренно застучит.
Еще есть одна форма, относящаяся к желудочковым – вентрикулярная тахикардия. Эта форма связана с атриовентрикулярным узлом, который располагается между предсердиями и желудочками и пропуская через себя импульсы от водителя ритма с частотой, при которой сердце сокращается 50 – 80 раз в минуту. Сбой в этом узле и приводит к вентрикулярной тахикардии.
Содержание статьи
Что такое желудочковая тахикардия
Справочно. Желудочковая тахикардия – это сбой ритма сердца, спровоцированный течением патологических процессов в миокарде. Для него характерны серьёзные нарушения в течении крови по сосудам и сосудистой сердечной системе. Данная патология представляет собой серьёзную угрозу для здоровья человека.
Тахикардией в клинике именуют любое учащение частоты сердечных сокращений свыше 80 сокращений сердца в минуту. При этом тахикардия подразделяется на физиологическую – после физической нагрузки, излишнего волнения и патологическую.
К примеру, тахикардия, возникшая в наджелудочковой области, или возле атриовентрикулярного узла, является опасной для здоровья, и такому человеку необходимо неотложно оказать медицинскую помощь. Желудочковая тахикардия является самым опасным учащением ритма сердца, и помощь медиком должна быть оказана без промедления.
Нормальным физиологическим явлением считается постепенная передача электрических импульсов из синусового узла к атриовентрикулярному и ниже, по пучкам Гиса и волокнам Пуркинье. Благодаря такому течению импульсов сначала происходит сокращение предсердий, а затем – желудочков сердца. В такой ситуации мышечная оболочка сердца сокращается равномерно с частотой 60-80 ударов за минуту.
При патологических процессах, протекающих в мышечной стенке сердца, некоторое количество импульсов не способны дойти до желудочков из-за того, что поражённая ткань не может способствовать возникновению контакта, ввиду этого импульсы как бы задерживаются на одном месте.
Таким образом формируется несколько участков, и группировки электрических импульсов вынуждают желудочки работать в ускоренном режим. При данной ситуации частота сердечных сокращений может составлять 150 ударов в минуту и намного выше. Данное заболевание называется “пароксизмальная тахикардия”. Ее подразделяют на устойчивую и неустойчивую.
Справочно. Устойчивая желудочковая тахикардия проявляется как неожиданное учащение сердцебиения, которое длится свыше тридцати секунд (отсчитывается по электрокардиограмме) и характеризуется многочисленными видоизменениями вентрикулярных комплексов.
Такая форма патологии способна превратиться в фибрилляцию желудочков, что крайне опасно для жизни пациента.
Неустойчивая желудочковая тахикардия не так опасна, как предыдущая. На электрокардиограмме регистрируют обычно около трёх и выше видоизменённых вентрикулярных комплексов. Такое заболевание сопровождает обычно нередко выявляемые внеочередные сокращения желудочков (желудочковая экстрасистолия).
Причины развития желудочковой тахикардии
У 98% пациентов желудочковая тахикардия является следствием наличия у человека какого-либо сердечного заболевания. В остальных  случаях причину распознать не получается, и такая патология носит название “идиопатическая”.
случаях причину распознать не получается, и такая патология носит название “идиопатическая”.
Основные причины развития желудочковой тахикардии:
- Острая форма инфаркта миокарда – обуславливает вентрикулярную тахикардию в большинстве случаев ввиду выраженных некротических изменений в желудочковой мышечной ткани.
- Генетически обусловленные заболевания, нарушающие работу каналов калия и натрия. Эти патологии приводят к сбоям в процессах де- и реполяризации, что вызывает ускоренное сокращение желудочков сердца. К таким заболеваниям относят синдром Джервелла-Ланге-Нильсена, который сопровождается также потерей слуха, и синдром Романо-Уорда – у пациентов с нормальным слухом. Помимо того, вентрикулярная тахикардия возникает у пациентов с синдромом Бругада, синдромом Вольфа-Паркинсона-Уайта и синдромом Клерка-Леви-Кристеско.
- Избыточный приём противоаритмических медикаментов – амиодарона, хинидина, соталола, бета-адреномиметиков или же диуретиков.
- Воспалительные процессы в мышечной стенке желудочков, сердечные пороки или поражения, возникшие после перенесённого инфаркта миокарда.
- Отравления алкогольными напитками или наркотическими веществами.
Справочно. Данные причины лишь обуславливают предрасположенность организма к возникновению желудочковой тахикардии.
Факторы, служащие провокатором развития патологии:
- неадекватная физическая нагрузка;
- чрезмерное количество потребляемой пищи;
- стрессовые состояния;
- резкое изменение температуры окружающей среды (поход в баню и т.д.).
Симптомы желудочковой тахикардии
К физическим чувствам больного при вентрикулярной тахикардии относятся:
- ощущение собственного биения сердца,
- “ком в горле”,
- жгучее ощущение в грудной клетке,
- ухудшение самочувствия.
Кроме того, человек чувствует себя слабым, у него кружится голова, кожные покровы бледнеют. В любой момент он может потерять сознание.
Если данным заболеванием страдает младенец, у него может возникнуть диспноэ, отёки и посинение кожных покровов. Симптоматика у более старших детей ничем не отличается от таковой у взрослых.
Внимание. Симптоматика вентрикулярной тахикардии способна сильно разниться у одного и того же человека в разные промежутки времени. В некоторых ситуациях рассматриваемую патологию можно выявить лишь на электрокардиограмме, а в других – при сборе анамнеза, включающего субъективные ощущения у пациента болей или нехарактерного сердцебиения.
Достаточно часто приступ вентрикулярной тахикардии приводит к тяжёлому состоянию, сопровождается потерей сознания, болями в груди, диспноэ. Кроме того, он способен мгновенно вызвать фибрилляцию желудочков, что может привести к остановке сердца. Иначе говоря, человек может впасть в состояние клинической смерти.
Прогнозировать исход желудочковой тахикардии невозможно, поэтому очень важно при обнаружении данного заболевания незамедлительно начать терапию.
Диагностика желудочковой тахикардии
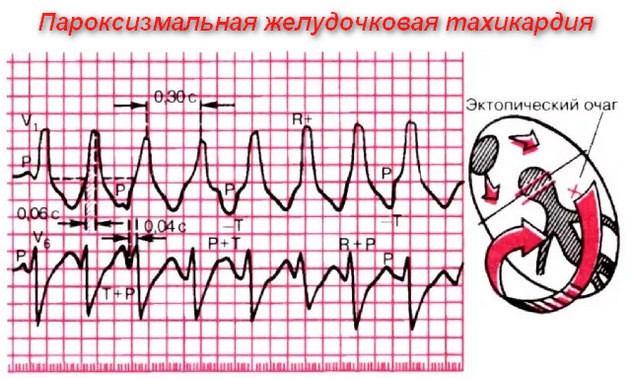
Для постановки диагноза на электрокардиограмме регистрируют течение пароксизма. Напомним, что пароксизм – это медицинский термин, обозначающий ситуацию усиления периодического приступа болезни. В рассматриваемом случае это резкое увеличение частоты сердечных сокращений.
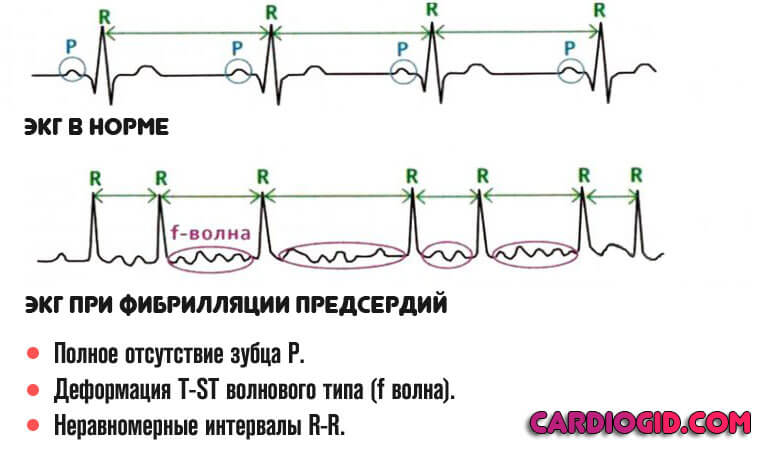
Справочно. Признаки желудочковой тахикардии на ЭКГ – присутствие на электрокардиограмме более трёх видоизменённых вентрикулярных комплексов QRST, частота сердечных сокращений 150-300 ударов в минуту и подтверждение синусового узла, как главного водителя ритма.
Вентрикулярная тахикардия типа “пируэт” на электрокардиограмме характеризуется повышением и понижением в форме волнообразной амплитуды желудочковых комплексов QRST, количество ударов сердца в минуту составляет 200-300.
Многоформенная вентрикулярная тахикардия проявляется видоизменёнными QRST, различными по длине и форме. Этот факт подтверждает присутствие в тканях желудочков некоторого количества группировок “циркулирующих” импульсов.
Внимание. В том случае, когда тахикардический приступ у больного остановился, и на результате ЭКГ не было обнаружено вышеперечисленных признаков, нужно диагностировать болезнь по методу суточного Холтеровского мониторирования.Если этот метод не помог обнаружить желудочковую тахикардию, её можно специально спровоцировать с помощью физической нагрузки – иными словами, диагностика по методу нагрузочных проб (тредмил-тест) либо провести внутрисердечное электрофизиологическое исследование.
Эти диагностические способы чаще всего применяются для выявления пробежки учащения сердечных сокращений, её регистрации и детального изучения в целях оценивания её клинического значения и постановки прогноза заболевания.
Кроме того, для прогнозирования проводится ультразвуковое исследование сердца, для оценки фракции выброса и сократительной способности желудочков. Также проводится магнитнорезонансная томография сердца с целью определения болезни, которая могла спровоцировать вентрикулярную тахикардию.
Справочно. В некоторых ситуациях используют радионуклидные способы с целью обнаружения зоны в мышце сердца, где идёт патологический процесс, имеется ишемия, которые провоцируют развитие желудочковой тахикардии.
Виды желудочковой тахикардии
Имеется несколько классификаций вентрикулярного учащения сердцебиения. 
По времени возникновения патологию подразделяют на два вида:
- Пароксизмальная – приступ формируется неожиданно, частота сердечных сокращений стартует от 130 ударов в минуту и больше. Пациенту требуется без промедления оказать профессиональную помощь;
- Непароксизмальная – выражается групповыми внеочередными сокращениями. Характер приступов ей не свойственен.
По форме заболевание делят на:
- Одноформенная – если имеется один патологический очаг, вырабатывающий ритм. Чаще всего возникает при наличии сердечного поражения.
- Полиморфная желудочковая тахикардия – при наличии нескольких очагов, формирующих электрические толчки. Является результатом наследственного дефекта либо излишнего приёма лекарственных препаратов.
По клиническому течению желудочковая тахикардия бывает:
- Пароксизмальная желудочковая тахикардия устойчивая – для неё характерно зарегистрированное на электрокардиограмме наличие нескольких видоизменённых комплексов в течение половины минуты и больше. Частота сердечных сокращений составляет около 200 ударов за минуту. Имеет огромное влияние на ток крови по сосудам, представляет серьёзную угрозу жизни пациента.
- Пароксизмальная неустойчивая – эктопические комплексы регистрируются на электрокардиограмме в течение половины минуты.
- Хроническая – клинически проявляется продолжительное время, иногда больных на протяжении нескольких месяцев беспокоят краткие пароксизмы вентрикулярной тахикардии, при этом патологическое разрушение сосудистой системы происходит постепенно.
Желудочковая тахикардия – изменения на ЭКГ
 Главное значение в диагностике вентрикулярной тахикардии является её дифференцировка с наджелудочковым ускорением сердцебиения с аномальным проведением электрических импульсов (поскольку и в том, и в другом случае комплекс QRS будет шире, чем в норме).
Главное значение в диагностике вентрикулярной тахикардии является её дифференцировка с наджелудочковым ускорением сердцебиения с аномальным проведением электрических импульсов (поскольку и в том, и в другом случае комплекс QRS будет шире, чем в норме).
В этом есть необходимость, поскольку приступы этих типов заболевания устраняются по-разному. Также они различаются по вызываемым осложнениям. Кроме того, пароксизм, исходящий из желудочков, представляет для здоровья наибольшую опасность.
Желудочковая тахикардия на ЭКГ отмечается следующими признаками:
- Протяжённость вентрикулярного комплекса QRS составляет больше 0,12 секунд (на электрокардиограмме по сравнению с суправентрикулярной формой тахикардии QRS шире).
- AB-диссоциация (несинхронная работа предсердий и желудочков на электрокардиограмме либо при интракардиальном ЭФИ).
- Вентрикулярные комплексы имеют несколько фаз (по типу RS либо QR).
Характеристика суправентрикулярной формы тахикардии с аномальным проведением импульсов:
- Вентрикулярный комплекс имеет три фазы в первом грудном отведении.
- Протяжённость желудочкового комплекса не превышает 0,12 секунд.
- Зубец T располагается по разные стороны от изоэлектрической прямой электрокардиограммы по отношению к желудочковому комплексу.
- Зубцы P имеют связь с вентрикулярными комплексами.
Желудочковая тахикардия – лечение
 Лечение вентрикулярной тахикардии направлено на устранение приступов и предупреждение развития их в будущем. Больной с вентрикулярной формой тахикардии вне зависимости от её типа нуждается в неотложном поступлении в стационар.
Лечение вентрикулярной тахикардии направлено на устранение приступов и предупреждение развития их в будущем. Больной с вентрикулярной формой тахикардии вне зависимости от её типа нуждается в неотложном поступлении в стационар.
Кроме того, учитывая тот факт, что у больных с нередкими приступами внеочередных вентрикулярных сокращений часто развивается желудочковая тахикардии, их также следует госпитализировать и провести необходимую терапию.
Устранить приступ вентрикулярной тахикардии можно при помощи введения лекарственных средств либо устранения фибриляции желудочков сердца (применение дефибриллятора).
Справочно. Как правило, дефибрилляцию используют для больных с устойчивой формой вентрикулярной тахикардии либо неустойчивой формой, осложнённой сбоем кровотока, потерей сознания, низким кровяным давлением и т.д.).
В ходе данной процедуры больному через переднюю грудную стенку подают электрический разряд в 100, 200 или 360 Джоулей. Одновременно с этим проводится искусственная вентиляция лёгких. В некоторых ситуациях дефибрилляцию чередуют с непрямым массажем сердца. Помимо того, внутривенно вводятся лекарственные средства. При асистолии применяют введение в сердце адреналина.
Наиболее зарекомендовали себя такие лекарственные средства, как раствор лидокаина и амиодарона.
Справочно. Чтобы не допустить развития приступов тахикардии в будущем, пациенту прописывают приём амиодарона в таблетированной форме.
Если приступы вентрикулярной тахикардии беспокоят больного более двух раз в месяц, нередко назначается вживление искусственного водителя ритма – кардиовертера-дефибриллятора. Данное устройство при возникновении приступа мгновенно купирует его, вынуждая сердце работать в нормальном режиме сокращений.
Прогноз
Прогноз вентрикулярной тахикардии при отсутствии терапии крайне печальный. Но в случае сохранённой способности желудочков сокращаться, отсутствии недостаточного функционирования сердца и своевременного получения терапии можно излечить заболевание и гарантировать больному шансы на нормальную жизнь.
Внимание! При подозрении на вентрикулярную тахикардию человеку необходимо немедленно обратиться к квалифицированному специалисту.
Левожелудочковая тахикардия — что это такое. Левожелудочковая тахикардия у взрослых и детей, нормы сердцебиения на ЭКГ.
Среди различных форм желудочковой тахикардии особенным образом выделяется левожелудочковая тахикардия. Подобное состояние не часто встречается, но оно может представлять опасность, если своевременно не будет оказана должная медицинская помощь.
Левожелудочковая тахикардия представляет собой отдельную форму пароксизмальной мономорфной желудочковой тахикардии. Имеет много других обозначений, например, септальная ЖТ, верапамил-чувствительная ЖТ, интрафасцикулярная ЖТ, но наиболее известный термин — левожелудочковая фасцикулярная тахикардия (ЛЖФТ).
Среди левожелудочковых идиопатических тахикардий чаще всего возникает фасцикулярная форма. В большинстве случаев развивается в молодом возрасте, при этом органическая патология сердца, как правило, отсутствует.
Из числа идиопатических желудочковых тахикардий на долю ЛЖФТ приходится до 15%. Болезнь чаще определяется у мужчин, довольно редко в пожилом возрасте, при этом не отмечается связь с физической активностью, поскольку нередко приступы развиваются во время отдыха. Чтобы получить ответ на вопрос, чем опасна левожелудочковая тахикардия, стоит рассмотреть эту тему более подробно.
Видео Желудочковая тахикардия. Симптомы, Признаки и Методы Лечения
Описание левожелудочковой тахикардии
В основе патологии лежит механизм ре-ентри, при котором образуется круговая циркуляция импульса, способствующая повышению частоты сердечных сокращений.
Контур патологического прохождения волны возбуждения чаще всего соотносится с задне-нижним разветвлением правой ножки пучка Гиса. Не столь часто затрагивается левая ножка пучка Гиса.
Симптомы левожелудочковой тахикардии
Во время приступа частота сердечных сокращений в среднем составляет 170 уд/мин. В редких случаях патология протекает бессимптомно. Чаще всего определяются следующие признаки:
- пароксизмы длятся 30 секунд и более;
- почти в 80% больных отмечается провокация приступов физической активностью;
- тахикардия чаще всего возникает в дневное время.
Зачастую симптомы левожелудочковой тахикардии переносятся нормально, течение болезни относительно благоприятное. В редких случаях возникают синкопальные и пресинкопальные состояния, или же развивается общее ухудшение самочувствия. Последнее в основном связано с имеющейся органической патологией сердца.
Виды левожелудочковой тахикардии
Разделение ЛЖФТ на формы основывается на морфологии электрокардиографии, в частности на анатомическом местонахождении пути ре-ентри:
1. Почти в 95% случаев определяется задняя левожелудочковая фасцикулярная тахикардия — контур циркуляции патологического импульса начинается сверху межжелудочковой перегородки, где определяется верапамил-чувствительная зона. С нее импульс спускается к верхушке сердца и переходит на быстрый задний пучок, подобно ретроградному колену.
2. До 10% случаев приходится на переднюю фасцикулярную желудочковую тахикардию — циркуляция волны возбуждения происходит подобным образом, как и в случае с задним ЛЖФТ, только в конце задачу ретроградного колена выполняет передний пучок.
3. В редких случаях выявляется верхне-септальная левожелудочковая тахикардия — развитие этой формы ЛЖФТ может проходить с или без вовлечения среднего пучка.
Крайне редко может выявляться межфасцикулярная левожелудочковая тахикардия. Ее развитие характеризуется вовлечением обоих пучков. Возникновение данной формы ЛЖФТ часто связано со структурными изменениями сердца.
Диагностика левожелудочковой тахикардии
Заболевание очень похоже на наджелудочковую тахикардию, поэтому диагностика проводится непросто. В постановке диагноза помогает наблюдение за специфическими свойствами желудочковой тахикардии:
- наличие атриовентрикулярной диссоциации;
- определение захватов или сливных комплексов.
Характерные для ЛЖФТ ЭКГ-признаки:
- При заднем прохождении патологического импульса наблюдается отклонение оси сердца влево, желудочковый комплекс морфологически подобна блокаде правой ножки пучка Гиса, по ширине они узкие или расширены.
- При переднем — ось сердца отклонена вправо, желудочковые комплексы, как и при первой форме, узкие или немного расширены, определяется блокада правой ножки пучка Гиса.
- При верхней — ось сердца нормальная, желудочковые комплексы узкие, блокада может быть как правой, так и левой ножки пучка Гиса.
Реакция на лечение также помогает определиться с формой заболевания. В случае с ЛЖФТ лидокаин, аденозин, вагусные пробы оказываются бесполезны, тогда как введение верапамила сразу приносит результат. Также при введении антител к дигоксину может развиваться дигоксин-чувствительная фасцикулярная желудочковая тахикардия.
В диагностике патологии часто использует холтеровский мониторинг. С его помощью удается зафиксировать приступ у большинства больных, которому, отмечено, нередко предшествует синусовая тахикардия. В 95% случаев определению ЛЖФТ способствует велоэргометрия, которая выступает в качестве физической нагрузки. Как диагностический метод полезна эхокардиография, с помощью которой у больных с ЛЖФТ нередко определяются дополнительные составляющие в полости левого желудочка в виде лишних трабекул и ложных хорд.
Лечение и профилактика левожелудочковой тахикардии
Назначение антиаритмической терапии больным с ЛЖФТ зачастую оказывается неэффективным. Больным нередко назначается изоптин, кордарон, анаприлин, но результат от их введения наблюдается лишь в небольшом проценте случаев.
Для купирования пароксизма левожелудочковой тахикардии может использоваться программируемая или учащающая стимуляция правого желудочка.
Методом выбора в лечении левожелудочковой тахикардии является радиочастотная абляция. Эта процедура проводится, как правило, в планово порядке. Перед ее выполнением обязательно проводится электрофизиологическое исследование, которым индуцируют желудочковую или фасцикулярную тахикардию. Картирование или прижигание ЛЖФТ проводится посредством ретроградного доступа в левый желудочек через аорту. Для контроля расположения электродов применяется мультиплановый флюороскоп. После абляции патологического очага за больным на протяжении некоторого времени проводиться наблюдение и как показывает опыт лишь у 10% снова развиваются приступы тахикардии, которые после повторной операции практически полностью исчезают.
Специфической профилактики левожелудочковой тахикардии на сегодня не существует, поэтому стоит придерживаться общих рекомендаций, которые даются всем кардиологическим больным.
4.50 avg. rating (88% score) — 2 votes — оценок
Желудочковая тахикардия: симптомы, лечение, профилактика
Такой вид аритмии, как желудочковая тахикардия, имеет самый неблагоприятный прогноз. Патология не есть самостоятельным заболеванием, а является проявлением серьезных нарушений в работе сердца. Это состояние подразумевает полное или частичное нарушение гемодинамики, что, в свою очередь, грозит летальным исходом. Чаще всего тахикардия желудочков начинается острыми приступами, которые купировать самостоятельно проблематично. В таких случаях рекомендуется немедленно обратиться за квалифицированной помощью.
Механизм развития
Сердечная мышца имеет проводящую систему, которая проводит и вырабатывает электрические импульсы, обеспечивая этим самым координированную работу разных отделов сердца. Слаженная работа всех проводящих центров гарантирует ритмичное сокращение и правильную частоту ударов сердца. При повреждении участков миокарда физиологические центры автоматизма могут, перестать работать. В таких случаях включается защитная реакция и активируются эктопические очаги возбуждения, которые при нормальном состоянии сердечной мышцы являются неактивными. Количество циркулируемых импульсов в одном микроочаге возбуждения сильно превышает физиологическую норму, как результат, сокращение сердца может достигать 150—200 ударов на минуту.
Вернуться к оглавлениюНаджелудочковая тахикардия или трепетания предсердий иногда очень похожи на тахикардию желудочков по своим проявлениям. Отличие между состояниями хорошо просматривается при морфологическом анализе комплекса QRS в грудных отведениях V1 и V.
Причины возникновения
Тахикардия желудочков чаще всего формируется на фоне ишемической болезни сердца. В двух случаях из 100 не удается установить истинную причину возникновения патологии. Тогда такое состояние называется фасцикулярная тахикардия. Причины, которые могут спровоцировать развитие отклонения, представлены в таблице:
| Группа | Причины |
| Нарушение гемодинамики в коронарной системе | Инфаркт |
| Постинфарктная аневризма | |
| Реперфузионные аритмии | |
| Отклонения в организме генетического характера | Дисплазия левого желудочка сердца |
| Измененный интервал QT | |
| Аномалии строения сердца | |
| Катехоламинергическая полиморфная тахикардия | |
| Другие | Миокардит |
| Кардиосклероз | |
| Кардиомиопатия | |
| Пороки сердца | |
| Хирургические процедуры | |
| Амилоидоз | |
| Саркоидоз | |
| Тиреотоксикоз | |
| Злоупотребление сердечными гликозидами |
Классификация
 При устойчивом типе патологии внезапная остановка сердца встречается гораздо чаще.
При устойчивом типе патологии внезапная остановка сердца встречается гораздо чаще.Желудочковая тахикардия делится на 2 группы по клиническим проявлениям:
- Устойчивая:
- приступ длится больше полминуты;
- гемодинамика нарушается;
- риск внезапной остановки работы сердца великий.
- Неустойчивая:
- приступ менее 30 секунд;
- гемодинамика не нарушена;
- вероятность образования фибрилляции и остановки сердца большая.
Желудочная тахикардия определенных видов представляет особую опасность, так как во время приступов риск фибрилляция особенно высокий. К ним относят:
- Полиморфная желудочковая тахикардия — характеризуется одновременным возникновением нескольких очагов возбуждения.
- Рецидивирующая — постоянное возникновение приступов, которые чередуются с нормальным сердцебиением.
- Двунаправленная — очаг возбуждения находится в общем стволе, или в передней, или задней ветви левой ножки пучка Гиса.
- Пируэтная тахикардия — подразумевает высокую частоту сердцебиения, ритм сердца неправильный.
Симптомы состояния
 При такой патологии человек может испытывать трудности с глотанием.
При такой патологии человек может испытывать трудности с глотанием.На ранних этапах формирования патология не имеет ярко выраженных проявлений. Признаки желудочковой тахикардии возникают во время острого приступа и нарастают по мере прогрессирования отклонения. Симптомы в начале пароксизма:
- частое сердцебиение, которое похоже на трепетание;
- ощущение затрудненного глотания;
- отдышка;
- резкая боль за грудной клеткой и ощущение сдавливания;
- сильная слабость, недомогание;
- бледность кожного покрова;
- плохое зрение;
- эпизоды панической атаки.
Диагностические мероприятия
Диагноз может поставить, только специалист после результатов дополнительных исследований. Основной диагностической процедурой считается ЭКГ при желудочковой тахикардии. Мероприятия для утверждения диагноза:
 Коронароангиография поможет выяснить, в каком состоянии находятся сосуды.
Коронароангиография поможет выяснить, в каком состоянии находятся сосуды.- Электрокардиограмма. Определяет все изменения в состоянии сердечной мышцы. Желудочковая тахикардия на ЭКГ проявляется расширением комплекса QRS на 0,14—0,16 сек.
- Холтеровское мониторирование ЭКГ. Улавливает момент начала и конца приступов на протяжении 24 часов, устанавливает место локализации патогенных очагов.
- Эхокардиография. Показывает способность миокарда к сокращению, дает возможность определить причины формирования тахикардии.
- Коронароангиография. Оценивает состояние сосудистой системы.
- Вентрикулография. Исследование проводится для того, чтобы оценить изменения и функциональность желудочков сердца.
Вернуться к оглавлениюМономорфная форма патологии имеет самый благоприятный прогноз на лечение, но без соответствующих мер воздействий может привести к развитию серьезных осложнений.
Лечение патологии
Если возникает желудочковая тахикардия без пульса, то необходимо срочно вызвать экстренную медицинскую помощь. Специалист сделает внутривенное введение «Лидокаина», при отсутствии положительной реакции применяется электроимпульсная терапия с разрядом 100—360 Дж. В случаях, когда состояние не улучшается врач введет внутривенно раствор «Адреналина» с комплексом «Амиодарона». Очередность мер воздействия и выбор препаратов специалист может менять в зависимости от состояния больного и от жизненно важных показателей. Желудочковая тахикардия без пульса очень серьезное состояние, которое часто приводит к летальному исходу.
Вернуться к оглавлениюТерапия лекарствами
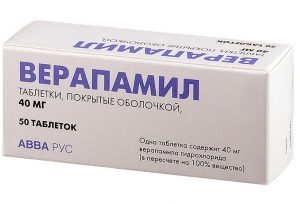 Чтобы такая патология реже давала о себе знать, больному может быть назначен Верапамил.
Чтобы такая патология реже давала о себе знать, больному может быть назначен Верапамил.Лечение состоит не только в купировании острых приступов, но и в поддерживающей терапии, которая уменьшит частоту возникновения пароксизмов. Особое значение имеет тахикардия при беременности. Она требует индивидуального подхода и специальных схем лечения. Препараты, которые применяются в поддерживающий терапии:
- Антиаритмические средства 1 и 3 классов — «Хинидин», «Новокаинамид» или «Амиодарон».
- Бета-адреноблокаторы — «Пропранолол», «Ацебуталол», «Алпренолол».
- Антагонисты кальция — «Верапамил».
Хирургическое вмешательство
Чаще всего применяют, такие виды операции:
- Имплантация кардиовертера-дефибриллятора. Вживленный имплантат отрегулирует сердечный ритм, эффективно применяется при устойчивых видах тахикардии.
- Радиочастотная абляция. Суть метода в прижигании мест локализации патогенного очага возбудимости.
- Установление электрокардиостимулятора. Прибор вживляется под кожу и способствует нормальной работе сердечной мышцы.
Осложнения
 При такой патологии у человека может появиться постоянная одышка.
При такой патологии у человека может появиться постоянная одышка.Вентрикулярная тахикардия без соответствующих мер воздействия очень часто приводит к фибрилляции желудочков. Это состояние характеризуется нарушением насосной функции сердца, что в свою очередь, может закончиться клинической смертью, а затем и летальным исходом. А также желудочковая тахикардия вызывает такие осложнения:
- постоянная одышка;
- отечность легких;
- сердечная недостаточность.
Вернуться к оглавлениюКупирование приступа пируэтной тахикардии начинается с применения Магния сульфата.
Профилактика
Чтобы предупредить возникновения повторных приступов, рекомендуется принимать специальные препараты, например, «Соталол» или «Амиодарол». Если в больного случился инфаркт миокарда, то профилактика включает прием препаратов, которые представлены в таблице:
| Название | Характеристика |
| «Аторвастатин» | Контролируют уровень плохого холестерина |
| «Ловастатин» | |
| «Полокард» | Лекарства, которые препятствуют тромбообразованию |
| «Аспирин-кардио» | |
| «Эналаприл» | Регулируют артериальное давление |
| «Лизиноприл» | |
| «Бисопролол» | Нормализуют роботу сердечной мышцы |
| «Метопролол» |
Прогноз на выздоровление
Полностью излечиться от приступов нельзя. Их можно только купировать и сократить частоту повторения к минимуму. Если не проводить терапевтические меры, прогноз очень неблагоприятный. В случаях, когда диагноз подтвердился на ранних стадиях прогрессирования, отсутствует сердечная недостаточность и проводится регулярное лечение, то больной человек может прожить полноценную жизнь, практически не ощущая дискомфорта.
ВАЖНО ЗНАТЬ! Табаков О.: ‘Я могу порекомендовать лишь одно средство для быстрой нормализации давления’ читать далее…
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с давлением пока не на вашей стороне…
Последствия высокого давления известны всем: это необратимые поражения различных органов (сердца, мозга, почек, сосудов, глазного дна). На более поздних стадиях нарушается координация, появляется слабость в руках и ногах, ухудшается зрение, значительно снижаются память и интеллект, может быть спровоцирован инсульт.
Чтобы не доводить до осложнений и операций, Табаков Олег рекомендует проверенный способ… Читать полностью про способ >>
симптомы, что надо делать, а что нельзя
Нарушение ритма представляет собой вторичный процесс. Это не самостоятельный диагноз, а симптом, указывающий на возможные отклонения в работе, как самого сердца, так и нервной системы, гормонального дислбаланса. Выделяют несколько форм, некоторые опаснее, другие не несут угрозы жизни до определенного момента.
Тахикардия — это увеличение частоты сердечных сокращений до уровня 100 ударов в минуту и выше. Симптомы не ограничиваются ускоренным биением в груди. Возникает масса отклонений. Это связано с нарушением сократительной способности миокарда, падением объема кровообращения в головном мозгу, самом мышечном органе.
Встречается ускорение ЧСС при многих патологиях. От гипертиреоза до сердечной недостаточности и прочих состояний.
Терапия зависит от формы. Основу составляет применение специальных препаратов: антиаритмических, бета-блокаторов. Но без воздействия на первопричину единственное, чего можно добиться — купировать признаки.
Механизм развития
Всего выделяют два вида тахикардии: синусовую и пароксизмальную.
Синусовая формируется в результате избыточной стимуляции естественного водителя ритма (синусового узла). Это может быть как итог отклонений со стороны нервной системы, так и следствие ишемии сердца, кислородного голодания. ЧСС растет незначительно, ритм правильный.
Пароксизмальная форма почти всегда ассоциирована с пороками сердца, врожденными нарушениями. В основе лежит чрезмерная возбудимость кардиомиоцитов за пределами синусового узла.
В желудочках, либо предсердиях возникает очаг аномальной активности. Он тоже вырабатывает электрический импульс и начинает сокращаться в собственном ритме. Опасность налицо. Раскоординация приведет к остановке сердца и смерти от асистолии.
Причины
Факторы развития тахикардии множественны. На их описание уйдет ни один том, поэтому рассмотрим наиболее частые.
- Врожденные и приобретенные пороки сердца. Например, формирование еще одного проводящего пучка в кардиальных структурах (синдром WPW). Это влечет стабильный рост ЧСС, постоянные проблемы с сократительной способностью и кровообращением. Состояние требует радиочастотной абляции.
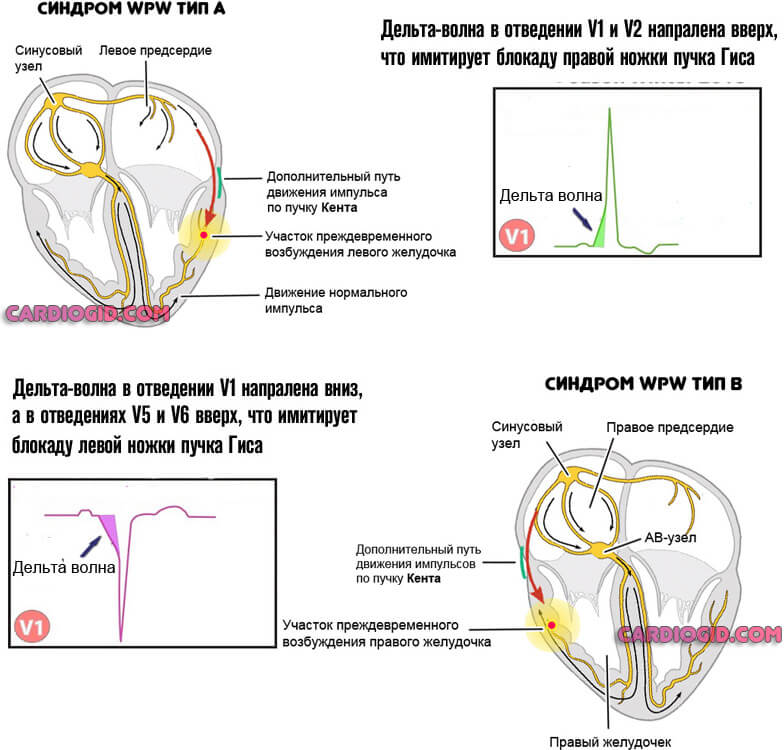

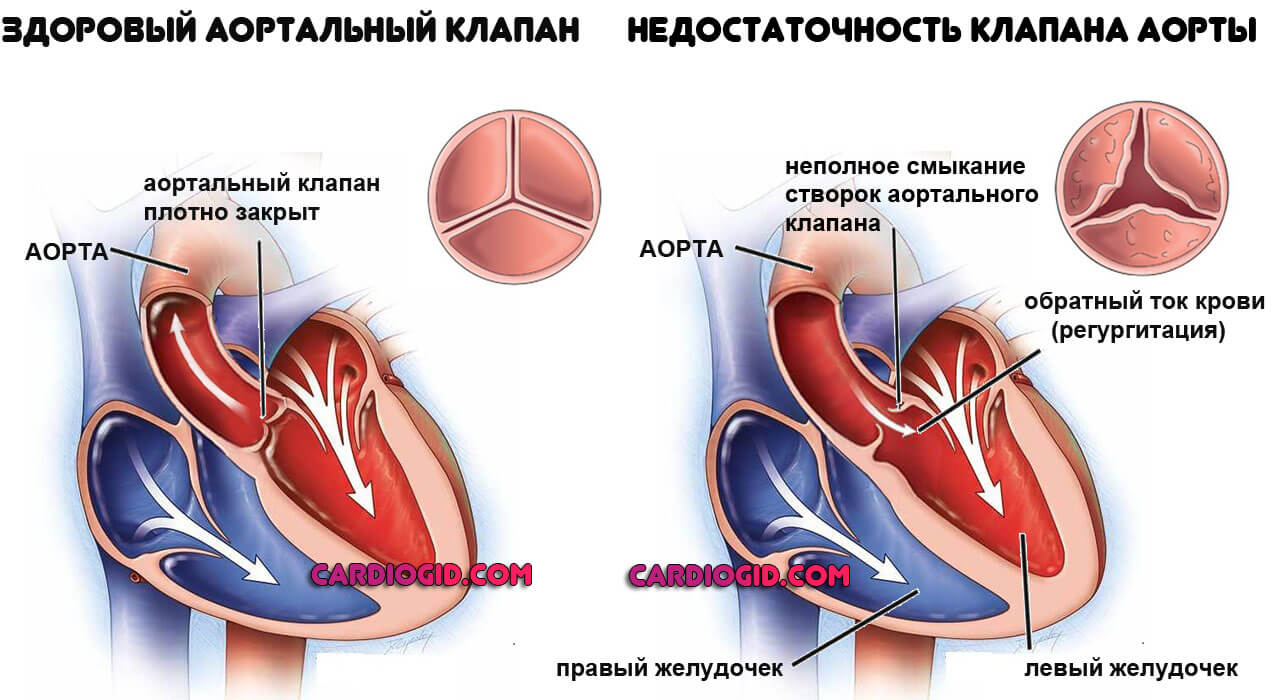
Другой вариант — недостаточность перегородок и клапанов (трикуспидального, аортального, митрального). Фактор развития — ишемия, слабое питание тканей и, как итог, рефлекторный рост активности сердца, чтобы как-то компенсировать голодание.
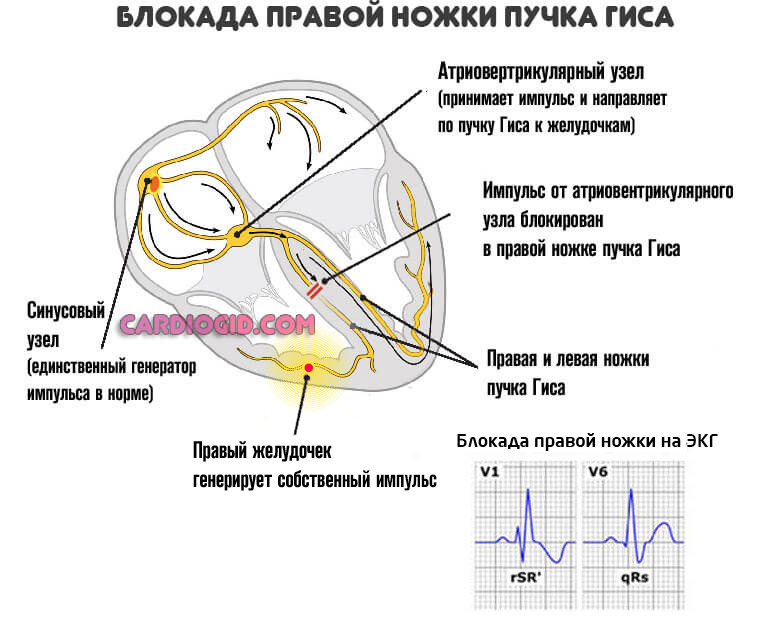
- Нарушение проводимости миокарда. Блокада ножек пучка Гиса и прочие подобные состояния. Выявляются в ходе электрокардиографии. Подробнее о блокаде правой ножки читайте здесь, а левой — тут.
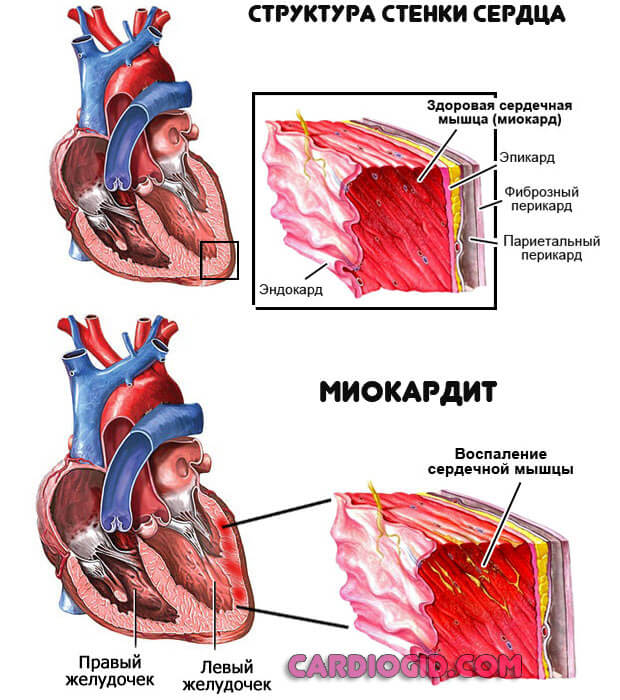
- Распространенная причина тахикардии — воспаление сердечной мышцы инфекционного или аутоиммунного характера. Обычно синусовая по своему типу, она отличается большой стойкостью. Не проходит до самого окончания воспалительного процесса.
- Возможны неврологические факторы. Вегетативный криз, опухоли головного мозга, сотрясения и прочие травмы.
Не говоря о массе тривиальных причин: перемена климата, недосып, стресс, психоэмоциональное потрясение, реакция на болевой раздражитель, интенсивная физическая нагрузка, потребление кофе, чая, курение и прочие.
Симптоматика синусовой тахикардии
Классическое отклонение. Развивается в результате раздражение особого скопления клеток-кардиомиоцитов. Это естественный водитель ритма, который генерирует электрический импульс и заканчивается сокращением всего миокарда.
Она не несет большой опасности на ранних стадиях, но дискомфортна для пациента и дает массу проявлений:
- Умеренное ускорение сердцебиения от 100 ударов в минуту и выше, но не более 180-ти. Субъективно ощущается как стук в груди. Каждый удар отдает в голову, глаза. При определенных индивидуальных особенностях организма возможна полная нечувствительность к росту ЧСС. Такой же эффект наблюдается при длительном течении нарушения. Пациент привыкает к новому состоянию. Но тахикардия никуда не уходит и регистрируется аппаратными методами.
- Боли в грудной клетке неясного происхождения. Слабые, обычно на фоне длительного течения нарушения. От 10 минут и более. Давящие или жгучие. Это негативный признак. Он говорит о начинающемся ишемическом процессе — недостаточном питании миокарда.
- Одышка в состоянии полного покоя. Имеет внелегочное происхождение. Причина в слабом выбросе крови в малый круг. А значит и кислородом она обогащается в меньшей степени, чем обычно. Обедненная кровь движется через аорту, но покрыть потребности органов и систем не способна. Число сокращений в минуту достигает 120 и более.
- Бледность кожи. Также слизистых оболочек. Вызывается рефлекторным сужением периферических сосудов, капилляров. Недостаточным кровообращением тканей.
- Цианоз носогубного треугольника возникает сравнительно редко. Только на фоне кислородного голодания всего организма. Это негативный прогностический признак и обуславливается не самим нарушением, а тем, что за ним стоит. Сердечной, коронарной недостаточностью, перенесенным или текущим инфарктом.
- Повышенная потливость. Этот признак тахикардии, как и прочие вегетативные моменты — результат нарушения работы нервной системы.
- Слабость, сонливость, невозможность концентрировать внимание на предмете, падение скорости и продуктивности мышления. Временное явление.
Синусовая тахикардия продолжается не более 10-60 минут. Заканчивается полным регрессом состояния — возвращением в исходную точку.
Внимание:При инфекционных поражениях сердца (миокардит, прочие), заболеваниях аутоиммунного профиля, инфаркте, вегетативном кризе наблюдается стойкое увеличение ЧСС. Даже в ночное время суток.
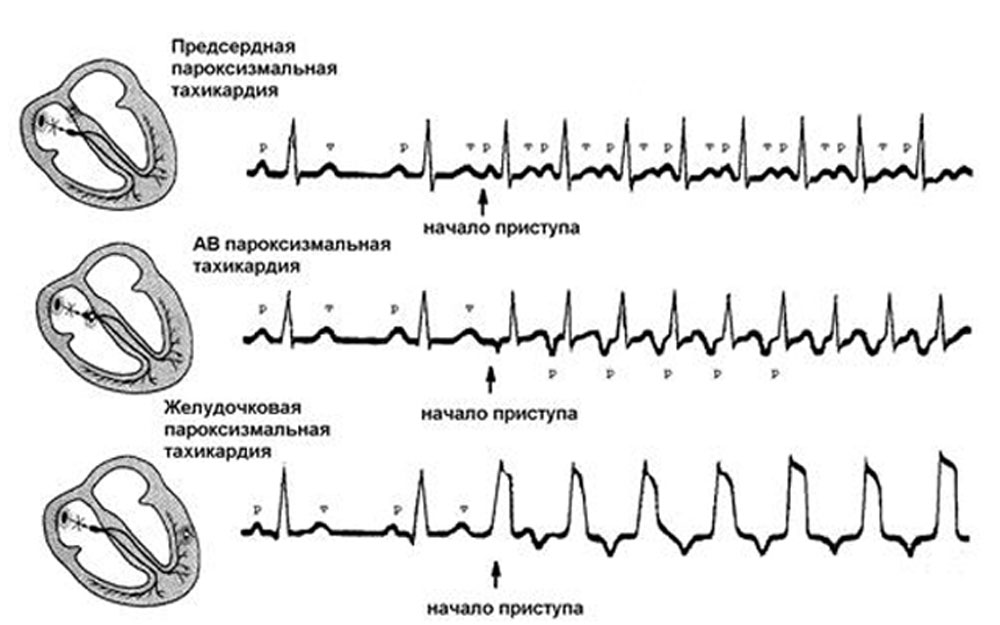
Симптомы пароксизмальной формы
Развивается не по причине дисфункции синусового узла, а в результате возникновения дополнительных источников генерации электрического импульса. Протекает состояние намного тяжелее.

Сопровождается такими симптомами:
- Выраженное увеличение частоты сердечных сокращений. Если первый вид дает учащение пульса до 120-180 уд. в мин., в таком случае и 300 не предел. Это не полноценные удары, а незначительные подергивания мышечных волокон (фибрилляция). Они не ощущаются, но выявляются на электрокардиографии.
- Сильные толчки в груди, пропускание ударов, замедление или остановка сокращений, переворачивания, «завязывание узлом» — вот типичные описания пациентов острой пароксизмальной тахикардии сердца.
- Олигурия, снижение количества выходящей мочи. Или даже полное отсутствие диуреза. Это временное явление, связано оно с недостаточной фильтрующей функцией почек. Но при длительном течении может представлять смертельную опасность. При этом урина темная, что говорит об избыточной концентрации пигмента, с резким затхлым запахом, могут быть примеси крови.
- Боли в грудной клетке. Слабые, эпизодические. Незначительные по характеру. Продолжаются от пары секунд до 2-3 минут. Могут повторяться на протяжении одного эпизода.
- Одышка. Даже в состоянии полного покоя, при физической активности существенно усиливается.
- Нестабильность артериального давления — то высокое то низкое.
- Церебральные симптомы тахикардии: головная боль, вертиго (нарушение ориентации в пространстве), потеря сознания, глубокие обмороки. Такие моменты говорят о слабой трофике нервных тканей. Без лечения следующий закономерный этап — инсульт. Острый некроз.
- Бледность кожных покровов, слизистых оболочек.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Повышенная потливость.
- Слабость, сонливость. Астенические проявления.
- Возможно ощущение страха, паники.
Тахикардия такого рода длится от 10 до 120 минут и редко дольше. Протекает, как и следует из названия, пароксизмами (приступами). Требует срочной коррекции, так как может привести к остановке сердца. Подробнее читайте в этой статье.
По окончании эпизода отмечается обильное и частое мочеиспускание. Полиурия. Это хороший признак, он говорит о нормализации фильтрации, сердечной активности.
Как отграничить одно состояние от другого?
Дифференциальная диагностика тахикардии проводится внутри группы. Симптом очевиден, но требует уточнения.
- Синусовая форма возникает внезапно, но без видимого манифестирующего признака. Старт смазанный, не сопровождается специфическими ощущениями. Пароксизм начинается с резкого, тяжелого удара в груди. Далее симптомы «наслаиваются» друг на друга и складываются в клиническую картину.
- ЧСС при синусовой форме достигает максимум 180 уд. в мин. Другая разновидность сопровождается частотой сердечных сокращений свыше 300 или около того.
- Пароксизм дает признаки ишемии миокарда (бледность, цианоз, головная боль, потеря сознания и прочие). Чего практически не бывает при нарушении работы естественного водителя ритма.
- Купирование синусовой тахикардии возможно подручными методами. Хорошо показывают себя бета-блокаторы в экстренных дозировках. Например, Анаприлин.
С пароксизмальной формой это срабатывает не всегда. Требуется комплексная первая помощь. Возможно проведение электрокардиоверсии для прерывания приступа и нормализации ритма.
Синусовая тахикардия менее опасна и лучше поддается лечению. Дифференциальная диагностика проводится инструментальными методами.
Что делать при приступе?
Сначала нужно вызвать скорую помощь, своими силами можно только примерно определить, какая форма тахикардии развилась. Желательно сообщить родственникам или друзьям о состоянии.
До приезда специалистов алгоритм такой:
- Открыть форточку или окно для обеспечения вентиляции. Кислород необходим для нормализации дыхательной функции.
- Измерить артериальное давление. Частоту сердечных сокращений. Зафиксировать данные.
- При наличии назначения от врача — принять прописанные препараты. Если консультации еще не было, рисковать не стоит.
Единственное, что можно выпить — Анаприлин в количестве 25-50 мг (половина или целая таблетка), при условии, что систолическое (верхнее) давление не меньше 90 мм рт.ст.
- Сесть, успокоиться. Руки и ноги свесить вниз, не поднимать. Это позволит обеспечить нормальную гемодинамику (кровоток).
- Снять тугие нательные украшения, ослабить воротник одежды.
По прибытии бригады рассказать о состоянии. Врачи помогут на месте или транспортируют в стационар. Отказываться от госпитализации не рекомендуется. Не известно, когда произойдет рецидив.
Вагусные приемы (вроде надавливания на глаза, контроля дыхания) применять не рекомендуется, как и маневр Вальсальвы. Они крайне опасны, могут спровоцировать кровотечения, разрывы сосудов сетчатки, повреждение слуховых ходов и прочие результаты.
Чего делать нельзя
Категорически воспрещается:
- Пить неизвестные препараты и средства из Интернета, либо те что посоветовал сосед, знакомые и т.д. Организм уникален, особенности аритмии тоже. Потому усредненные схемы использовать нельзя. Это опасно для жизни.
- Заниматься физической культурой, проявлять какую-либо активность. Возможна остановка сердца, смерть от асистолии.
- Нельзя умываться, ходить в душ, ванну. Эффект тот же, на сей раз в результате рефлекторного сужения коронарных артерий. Также вероятен инфаркт.
- Ложиться. Лучше сесть. В горизонтальном положении мозг снабжается кровью еще хуже. Кроме того, в случае выраженного пароксизма возможен отек легких. Асфиксия и смерть.
- Принимать пищу. Во избежание аспирации желудочным содержимым, если наступит обморок и рвота.
- Паниковать. Эмоции провоцируют выброс кортизола, адреналина, дальнейший рост ЧСС и артериального давления. Нужно взять себя в руки.
Какие обследования показаны
- Устный опрос больного на предмет жалоб. Сбор анамнеза. На первичной консультации кардиолога. Позволяет врачу выдвинуть гипотезы. Далее — вопрос верификации. Подтверждения или опровержения.
- Измерение частоты сердечных сокращений. Обычно с помощью автоматического тонометра при проверке аускультацией (выслушиванием с применением стетоскопа). Артериальное давление также оценивается. В отсутствии органических поражений показатель, скорее всего, будет в норме. На фоне пароксизма АД падает из-за недостаточного выброса крови.
- Электрокардиография. Проводится для выявления функциональных проблем. Это основной метод отграничения нарушений ЧСС друг от друга. Отличительный признак — частота сокращений.
- Эхокардиография. Позволяет увидеть последствия течения аритмии. Органические, анатомические дефекты (пороки).
- МРТ по мере необходимости.
- ЭФИ при подозрениях на непроходимость специальных волокон, которые призваны обеспечивать движения от синусового узла к предсердиям и желудочкам.
- Лабораторные исследования (анализ крови общий, биохимия, на гормоны щитовидной железы, гипофиза) назначаются для выявления происхождения процесса. Также возможно проведение исследований головного мозга (МРТ, энцефалография).
Тахикардия проявляется внезапно, спусковой механизм не всегда понятен. Потому лучше обследовать больного в стационаре, посредством суточного мониторирования по Холтеру. Далее, исходя из динамики процесса, делать выводы.

Как лечить тахикардию?
В зависимости от формы, терапия проводится в стационарных или амбулаторных (домашних) условиях.
Основу составляет устранение первопричины патологического процесса и купирование симптомов. Задача превенции осложнений решается параллельно. Начальные методы — консервативные, медикаментозные.
Применяются препараты нескольких групп:
- Противогипертонические. Снижают артериальное давление. Ингибиторы АПФ, антагонисты кальция, средства центрального действия, диуретики. Наименования подбирает специалист. Самостоятельно нельзя, неправильное сочетание приведет к стремительному развитию почечной и сердечной недостаточности.
- Бета-блокаторы. Нормализуют АД, ЧСС, частично восстанавливают питание миокарда. Метопролол, Анаприлин, Карведилол, они же помогают снять приступ тахикардии в экстренных случаях.
- Антиаритмические. В основном при пароксизмальной форме. Амиодарон или Хинидин.
Средства на основе калия и магния. - Кардиопротекторы. Милдронат и аналоги. Восстанавливают обмен веществ.
Синусовая тахикардия лечится только медикаментами. Что касается устранения первопричины — возможна операция (пороки, анатомические дефекты).
Пароксизмальный тип трудно поддается медикаментозной коррекции, но принципы лекарственной терапии идентичны.
Что касается радикальных мер. Приступообразный тип может быть устранен электрокардиоверсией. Пропусканием тока через сердечную мышцу.
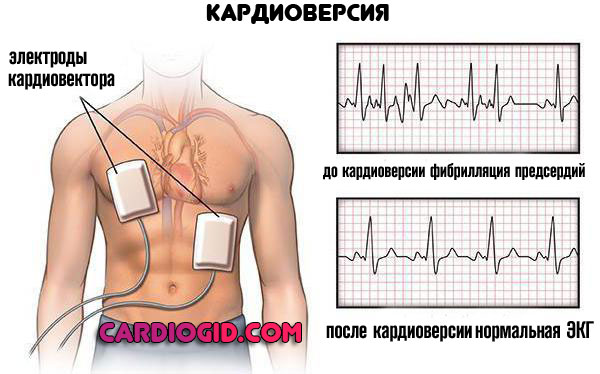
Это крайняя мера экстренной помощи. Она не дает долгосрочного эффекта и не предотвращает рецидивы. Но снимает состояние здесь и сейчас.
По мере необходимости назначаются радиочастотную абляцию. То есть прижигание сердечных тканей, которые ответственны за избыточную активность. Только на фоне пароксизмальной формы.

Сами симптомы снимаются с помощью бета-блокаторов и антиаритмических.
В дальнейшей жизни рекомендуется придерживаться ряда ограничений:
- Отказ от курения, спиртного, наркотиков. Также препаратов. Все по назначению специалистов.
- Диета с низким содержанием жиров. Подойдет лечебный стол №10. По мере надобности его следует скорректировать, при наличии возможности стоит проконсультироваться с диетологом.
- Полноценный сон. 8 часов минимум.
- Пешие прогулки.
- Избегание стрессов, освоение методик релаксации.
Тахикардия сердца — это увеличение числа его сокращений в минуту более 100. Сопровождается массой симптомов со стороны сердца, дыхательной и нервной систем. Лечение требуется всегда, но сначала важно установить причину нарушения. Прогноз благоприятный.
симптомы и лечение, признаки на экг
Изменение ЧСС сопряжено с рядом патологических, реже естественных факторов, которые могут встречаться в разных, порой причудливых сочетаниях, и существенно усложнять процесс диагностики.
В зависимости от характера патологического явления, можно говорить о трех видах отклонений в работе органа: тахикардии, замедлении деятельности или аритмии. Последнее понятие обобщает иные, характеризуется изменением временного интервала между каждым ударом. Все три явления опасны для здоровья и жизни, но не в равной степени.
Названная разновидность процесса наджелудочковая тахикардия — это изменение частоты сердечных сокращений в сторону их увеличения по причине появления еще одного очага генерации электрического импульса и возбуждения кардиальных структур.
Поскольку не участвуют желудочки, вероятность летальных осложнений относительно низкая, но не стоит расслабляться. При первых же признаках проблемы следует обращаться к врачу.
Механизм развития патологического процесса
Понимание путей формирования НЖТ играет большую роль в деле выявления способов устранения ускоренного ритма и восстановления адекватной работоспособности всего организма в целом.
Наджелудочковая (суправентрикулярная) тахикардия — результат возникновения дополнительного (эктопического) очага электрического сигнала в кардиальных структурах.
Краткая анатомическая справка
При нормальном положении вещей, сердце работает автономно. Его ткани, представленные клетками кардиомиоцитами способны к спонтанному возбуждению, без сторонних стимулов.
Исходя из этого, можно понять, почему орган продолжает работать у казалось бы мертвых пациентов.
За нормальную генерацию импульса отвечает синусовый узел или естественный водитель ритма. Это скопление наиболее активных структур.
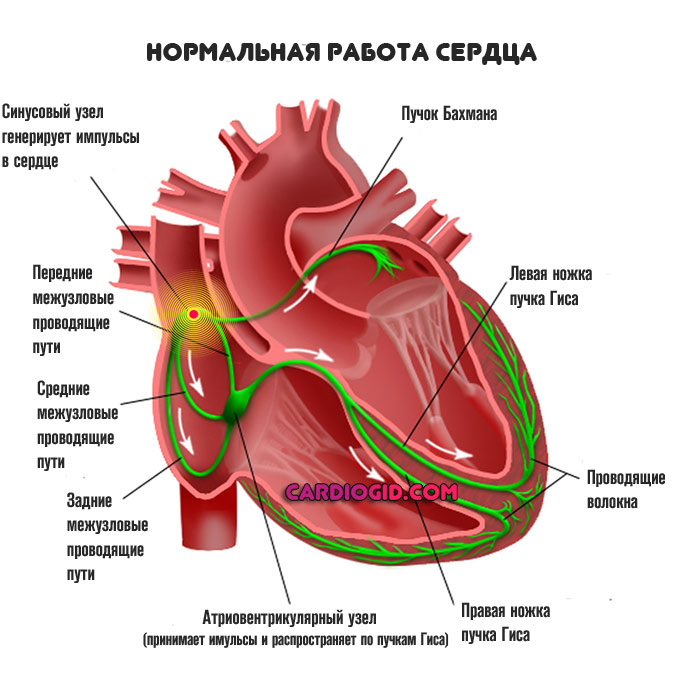
Но, на фоне работы названного образования, возможно формирование сторонних очагов сигналов. Обычно они появляются в предсердиях или же атриовентрикулярном узле.
Оба варианта опасны, но в меньшей степени, если сравнивать с желудочковой разновидностью тахикардии.
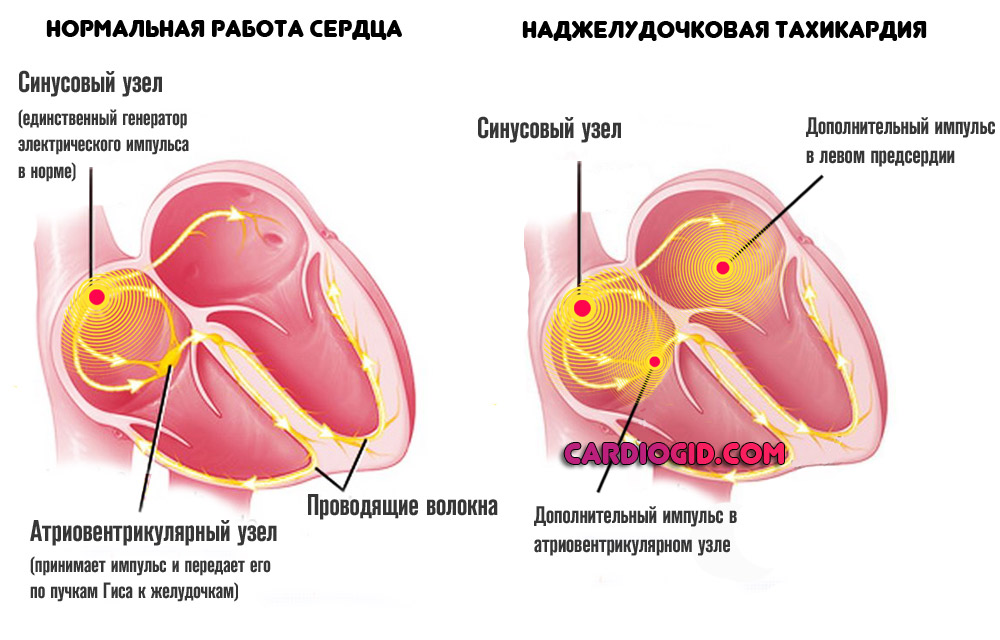
Тем самым, лечение заключается в устранении атипично измененного участка и восстановлении адекватной проводимости кардиальных структур.
Классификация
Исходя из места развития отклонения, можно выделить три основных типа патологического процесса:
- Увеличение активности предсердий. Встречается в 80% случаев. Наиболее распространенный вариант. Может быть даже у вполне здоровых людей. В такой ситуации тахикардия длится от минуты до пяти или чуть больше, если провоцирующий фактор интенсивен.
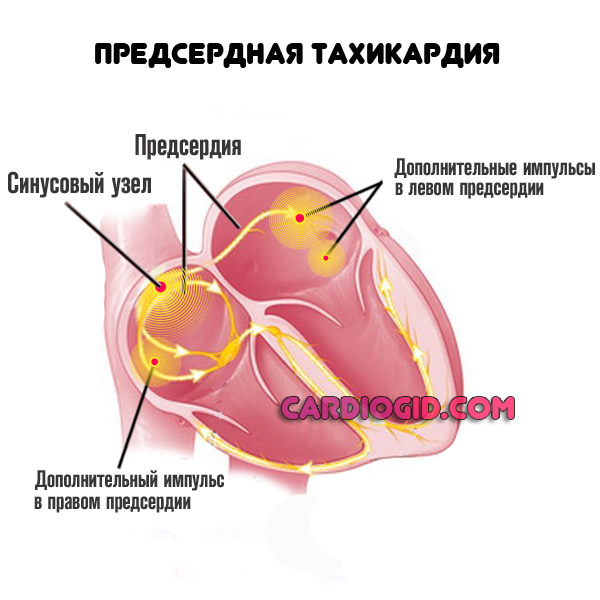
- Повышение возбудимости атриовентрикулярного узла. Приводит к стойким изменениям функциональной активности мышечного органа.
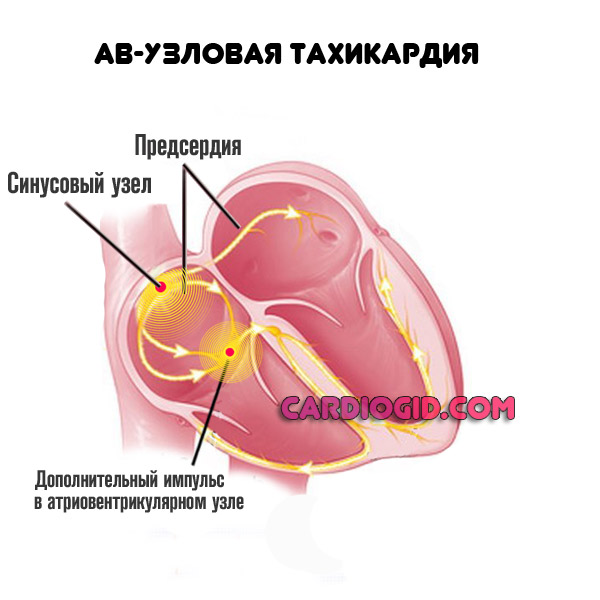
- Смешанный вариант. Относительно редок, характеризуется высокой резистентностью к терапии медикаментами, требует хирургической помощи.
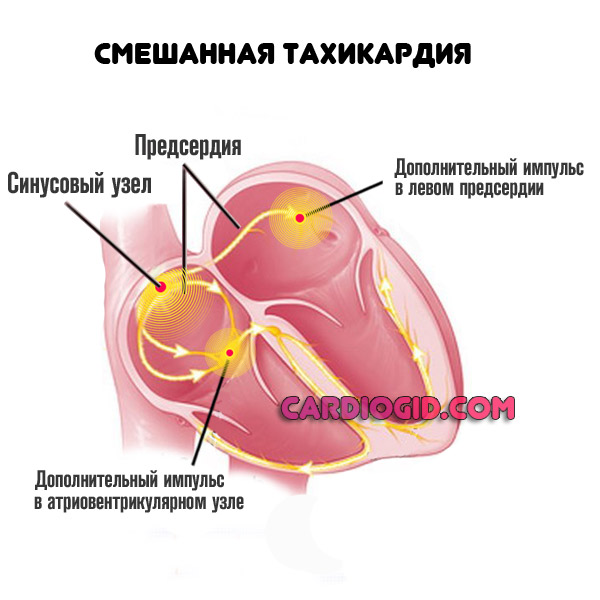
В зависимости от характера течения процесса, возможно выделение таких типов:
- Пароксизмальная тахикардия. Она протекает волнообразно, приступами. Каждый эпизод длится от нескольких минут до пары часов. Сопровождается выраженной клиникой, особенно, если развивается впервые. Вне органических патологий не несет опасности жизни или здоровью. Специфическая медикаментозная коррекция нужна не всегда.
- Персистирующий вариант. Уже тяжелее. Формируется из предыдущего типа в отсутствии грамотной помощи. Длительность пароксизмов выше, примерно 3-4 суток, бывает до недели.
- Постоянная разновидность. Появляется спонтанно, в любой момент. Хронизация процесса обуславливает непреходящие перебои в работе сердца, отсюда невозможность нормальной жизнедеятельности, обслуживания себя в быту. Тем не менее, пациент постепенно привыкает к состоянию и частично перестает обращать на него внимание.
Методы терапевтического воздействия на каждом этапе разные. Так, на первой стадии еще можно обойтись коррекцией образа жизни, на последней же смысла в этом мало.
Требуется хирургическое вмешательство, радиочастотная абляция или открытая операция на кардиальных структурах. Пути воздействия определяет кардиолог или профильный хирург в тяжелых клинических ситуациях.
Причины
Факторы развития болезнетворного явления могут быть как естественными (примерно 30% клинически зафиксированных эпизодов), так и патологическими, которые сопряжены с течением тех или иных процессов в сердце или других структурах организма.
Среди основных моментов:
- Легочная или дыхательная недостаточность. Приводит к постоянной, хронической невозможности обеспечения органов и систем кислородом по причине малого газообмена. Это не основной фактор становления перебоев в работе сердца. Однако же, пациенты с ХОБЛ или бронхиальной астмой подвержены ему в большей мере. На первом этапе развивается предсердная тахикардия, возникновение патологического водителя ритма в области одноименных кардиальных структур. По мере прогрессирования основного диагноза происходит политопная трансформация, то есть очагов становится несколько. Это угрожающий вариант, чреватый скорым летальным исходом. В большей мере рискуют курильщики, работники вредных производств и аллергики.
- Врожденные и приобретенные пороки сердца. Они многообразны как по этиологии, так и по симптоматике. Однако в большей части ситуаций проявлений нет вообще, что существенно усугубляет прогнозы. Тем более, что в развивающихся и отсталых странах скрининговых программ нет вообще. Когда же они есть — то только на бумаге, номинально, для освоения государственных программ. Если помножить безразличие врачей на отсутствие нормальной медицинской культуры у населения, становится понятна высокая летальность от сердечнососудистых патологий.

- Опухоли надпочечников, травматические поражения органа. Сопровождаются выраженным гормональным дисбалансом. Он смещается в сторону интенсивной продукции кортизола и адреналина. Они обуславливают неадекватную работу всего организма. Клинический вариант патологического процесса — синдром Иценко-Кушинга. Феохромоцитомы, аденомы гипофиза. Эти неоплазии подлежат лечению в срочном порядке. На кону здоровье и жизнь.

- Перенесенный в недавнем прошлом инфаркт миокарда. Нарушение питания сердечных структур сказывается на состоянии всего тела. В ранний реабилитационный период, примерно до трех месяцев возможны редкие пароксизмы наджелудочковой тахикардии — приступы ускорение кардиальной деятельности. Они требуют помощи, потому как возможен рецидив или даже остановка сердца.
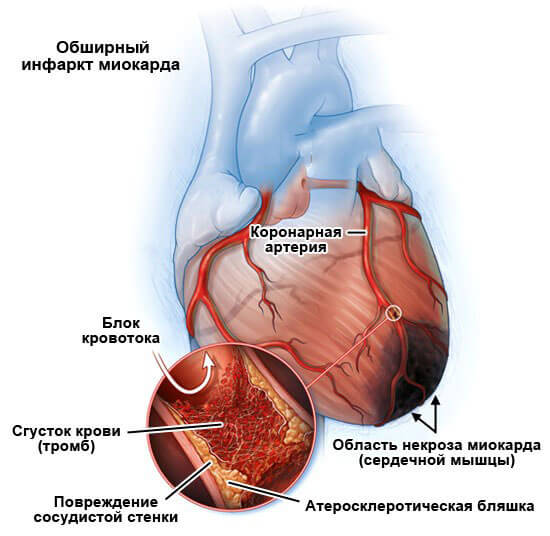
- Избыточная продукция гормонов щитовидной железы. На фоне тиреотоксикоза все метаболические процессы и обменные явления в теле ускоряются в несколько рад. Сердце, почки, все органы начинают работать на износ. Если вовремя не среагировать, вероятны необратимые изменения и тяжелая инвалидность. Лечение длительное, сложное.
- Ишемическая болезнь сердца. Состояние, предшествующее инфаркту миокарда. Заключается в невозможности нормального выброса крови и питания самого мышечного органа. Часто оказывается результатом тяжелых пороков или отклонений развития. Потому даже наджелудочковая тахикардия подобного происхождения несет колоссальную опасность. Лечение строго стационарное.
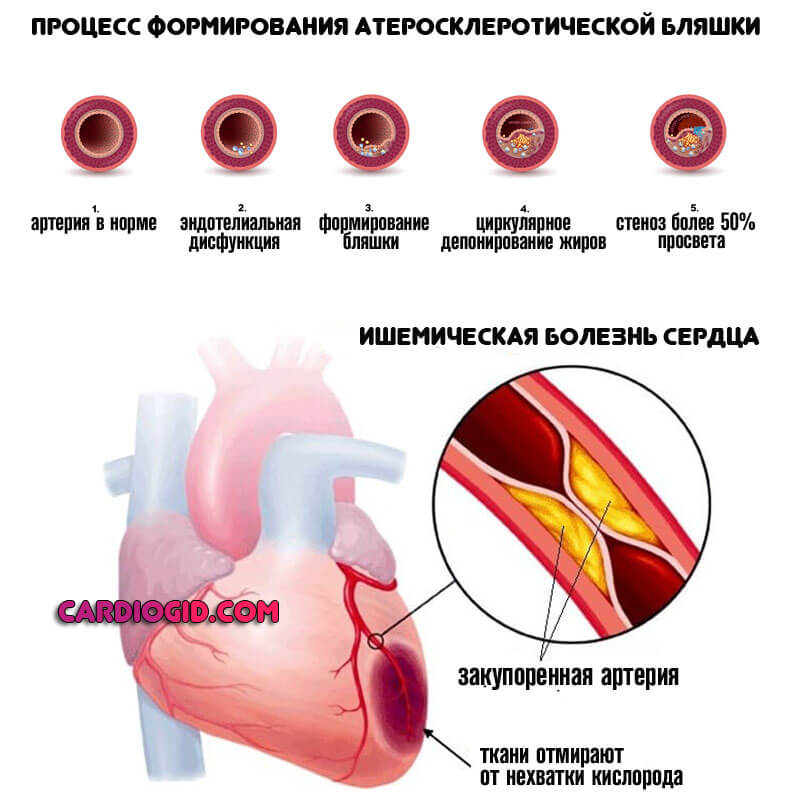
- Дисциркуляторные изменения в головном мозге. На фоне так называемой вегето-сосудистой дистонии. Это не самостоятельный диагноз и не нозологическая единица, в классификаторе его не найти. Речь об симптоматическом комплексе, присущем разным болезнетворным процессам.
- Стеноз митрального клапана или его полное заращение.
- Миокардит. Воспалительное поражение кардиальных структур. В 80% ситуаций инфекционное, реже аутоиммунное на фоне ревматизма.

- Анемия тяжелой степени. Сопровождается низкой концентрацией гемоглобина. Отсюда малая эффективность газообмена в организме. Восстановление длительное, под контролем профильного специалиста.
- Генетические отклонения. Они многообразны. Почти все, от синдрома Дауна до Вольфа-Паркинсона-Уайта сопровождаются пороками сердца. Хотя последний можно назвать таковым с большой долей условности.
Физиологические факторы представлены реже. Среди них курение, злоупотребление алкоголем, использование наркотиков, тяжелая физическая работа, неадекватные нагрузки на нетренированный организм и т.д.
Лица с ожирением, пожилые пациенты рискуют в большей мере.
Выявление факторов — первый этап диагностики. Если причина осталась не выясненной (менее 2% клинических ситуаций), говорят о идиопатической наджелудочковой тахикардии.
Высокую опасность наджелудочковая тахикардия несет при органических поражениях сердца. В их отсутствии прогноз намного лучше.
Характерные симптомы
Как правило, процесс течет волнообразно, в форме приступов. Начало острое, резко нарастает число сердечных сокращений. Без видимых причин на первый взгляд.
Примерная клиническая картина такова:
- Ощущение ударов в груди. В норме человек их не чувствует, это уже указание на неполадки в работе органа.
- Одышка. Нарастающая. Сначала на фоне выраженных физических нагрузок, потом в полном покое. Обуславливается нарушением газообмена и гипоксией.
- Перебои в работе сердца. Сокращения пропускаются, отклоняется ритм. Частота повышается до 150 и более ударов в минуту.
- Потливость, гипергидроз.
- Бледность кожных покровов.
- Цианоз носогубного треугольника.
- Ощущение бегания мурашек по телу или же озноб.
- Тремор.
- Отечность нижних конечностей.
После приступа возникает полиурия: обильное мочеиспускание. Продолжается оно несколько часов.
Симптомы наджелудочковой тахикардии появляются в 70% ситуаций.
Но на фоне длительно текущего отклонения клиническая картина смазывается, пациент перестает чувствовать проблему. Это усложняет раннее выявление состояния.
Пароксизм и доврачебная помощь
Приступ начинается следующим образом:
- Пациент ощущает давление в груди, резкий толчок.
- Существенно в один момент возрастает частота сердечных сокращений до 150-200 ударов в минуту.
Далее проявляются сопутствующие симптомы синдрома. Меры первичного, догоспитального воздействия лучше начать своими силами. Но вызов скорой необходим, самостоятельно и полностью устранить явление не выйдет.
Как действовать в такой ситуации:
- Снять тугую одежду с шеи, ослабить воротник или украшения.
- Открыть форточку или окно для обеспечения притока свежего воздуха.
- Измерить артериальное давление и частоту сердечных сокращений.
- Принять таблетку Анаприлина и Верапамила, сразу и вместе. Они позволят быстро купировать приступ, восстановят функциональную активность сердца. Не стоит превышать дозировку, это может быть опасно.
- Попробовать применить вагусные приемы. Глубокое дыхание (по 5 секунд на движение), надавливание на глазные яблоки (только если нет проблем офтальмологического профиля).
- Лечь, расслабиться. Не делать резких движений, возможна остановка сердца.
До приезда скорой помощи больше ничего не предпринимать, вероятны осложнения. Далее решается вопрос о транспортировке больного в стационар.
Диагностика
Обследование пациентов с проблемами сердечнососудистой системы проводится под контролем профильного врача-кардиолога.
Поскольку происхождение отклонения способно оказаться внекардиальным, по мере надобности привлекаются сторонние доктора. Подобный консилиум может быть весьма вариативным.
Приблизительная схема диагностики выглядит таким образом:
- Опрос пациента на предмет жалоб, их давности и характера. С этого начинается мероприятие по оценке состояния больного.
- Сбор анамнеза. Образ жизни, вредные привычки. Принимаемые лекарства, соматические патологии, семейная история и иные факторы.
- Измерение АД и ЧСС, в комплексе.
- Выслушивание тонов. На фоне рассматриваемого явления они глухие или избыточно громкие, неправильные, если присутствует комплексный процесс — еще и хаотичные. Экстрасистолия часто идет «бонусом», особенно при органических поражениях сердца.
- Суточное холтеровское мониторирование. С помощью специального автоматического тонометра. Проводится в амбулаторных условиях, для оставления пациента в стандартной, привычной среде. Стационар для этих целей адаптирован плохо, поскольку больной находится в «теплице», нет возможности оценить положение вещей адекватно.

- Электрокардиография. Профильное и наиболее информативное исследование. Показывает малейшие изменения в состоянии кардиальных структур. Проблема в том, что расшифровать результаты может далеко не каждый, требуется большая квалификация врачей. Потому вероятны ошибки, причем последствия подобной небрежности или незнания могут быть катастрофическими.
- Эхокардиография. Ультразвуковая методика оценки органических отклонения состояния сердца. Эффективно диагностируются пороки развития, гипертрофия.
- Ангиография.
- КТ или МРТ. Возможно, с применением контрастных препаратов на основе йода или гадолиния соответственно.
В рамках расширенной диагностики возможно применение иных способов. Все решается на усмотрение тандема специалистов. Так, показаны гормональные анализы, оценка неврологического статуса рутинными методами, исследования мочи.
Признаки на ЭКГ
Наджелудочковая тахикардия на ЭКГ определяется системой неспецифических отклонений:
- Раннее появление зубца P.
- Отрицательный или же незаметный, слитый с QRS пик P.
- Деформация одноименного комплекса.
- Частота составляет 150 ударов в минуту или свыше того.

Пробежка наджелудочковой тахикардии (6 эпизодов):

Выявить патологический процесс крайне сложно даже при высокой квалификации. Нужен опыт. В отсутствии вероятны ошибки. Если есть сомнения в расшифровке, рекомендуется получить второе или третье мнение.
Методы лечения
Терапия комплексная. Представлена медикаментозными способами, хирургическим воздействием, изменением образа жизни.
Применение препаратов. Назначаются средства следующих групп:
- Сердечные гликозиды. Настойка ландыша, Дигоксин. Нормализуют частоту сокращений органа.
- Антагонисты кальция. Верапамил или Дилтиазем. Что-то одно.
- Калиевые и магниевые комплексы. На усмотрение врача. Аспаркам и другие.
- Карведилол, Анаприлин, Метопролол, Амиодарон.
Это первые же способы восстановления ритма при патологиях малой степени интенсивности (персистирующая тахикардия и начало хронической).
По мере необходимости подключаются другие медикаменты: статины, витамины, противотромбические, нормализующие реологические свойства крови.
Хирургическая терапия представлена радиочастотной абляцией. Прижигается очаг атипичного сигнала. Открытые операции требуются при пороках сердца или же тяжелых отклонениях в работе органа на фоне миокардита и разрушения кардиальных структур.

Лечение наджелудочковой тахикардии народными средствами НЕ производится. Это пустая трата сил и времени.
Изменение образа жизни требуется на ранних этапах и может стать основным методом устранения процессов.
- Отказ от курения и спиртного, тем более психоактивных компонентов.
- Нормализация сна: 8 часов за ночь.
- Прогулки, физическая активность или ЛФК каждый день.
- Питьевой режим — 2 литра.
- Адекватное питание. Можно все, но с ограничениями и в разумных количествах.
- Соль не более 7 граммов.
Шаги по нормализации состояния лучше обсуждать с кардиологом. Также с другими специалистами, в зависимости от происхождения проблемы.
Осложнения и прогноз
Вероятные последствия течения наджелудочковой тахикардии:
- Остановка сердца. Внезапная или на фоне приступа. Каждый пароксизм повышает риски.
- Инфаркт.
- Инсульт.
- Недостаточность, дисфункциональные расстройства.
- Когнитивные нарушения вплоть до сосудистой деменции, которая по симптомам напоминает болезнь Альцгеймера и плохо поддается коррекции.
Прогнозы отличаются и зависят от основного диагноза. На фоне органических расстройств всегда неблагоприятные. После проведения хирургического лечения несколько лучше.
В отсутствии данных за изменения со стороны самих кардиальных структур положительны. Риск возникновения описанных выше осложнений и внезапной смерти составляет, примерно, 20-50% в перспективе 5-ти лет.
В заключение
Наджелудочковая форма тахикардии, является частным случаем аритмии и представляет собой ускорение сердцебиения по причине появления дополнительного (эктопического) очага генерации импульса.
Лечение под контролем специалистов нескольких профилей. Для предотвращения развития процесса нужно регулярно проходить осмотры: как минимум снимать электрокардиограмму.