Лимфогранулематоз — Википедия
| Лимфогранулематоз | |
| Названо в честь | Ходжкин, Томас |
|---|---|
| Медицинская специальность | онкология |
| Лекарство, используемое для лечения | Ломустин[2] и Хлорамбуцил[3] |
| Генетическая связь | GATA3[d][4], TCF3[d][5], CLSTN2[d][6], EOMES[d][7], IL13[d][8] и PVT1[d][9] |
| МКБ-9-КМ | 201.0[1], 201.2[1], 201.1[1], 201[1] и 201.9[1] |
| Код ICPC 2 | B72 |
| Код NCI Thesaurus | C26956[1], C9357[1] и C6914[1] |
 | |
Лимфома Ходжкина (синонимы: лимфогранулематоз, болезнь Ходжкина, злокачественная гранулёма) — злокачественное заболевание лимфоидной ткани, характерным признаком которого является наличие гигантских клеток Рид — Березовского — Штернберга (англ.)русск., обнаруживаемых при микроскопическом исследовании поражённых лимфатических узлов.
В 1832 году Томас Ходжкин описал семерых больных, у которых наблюдалось увеличение лимфатических узлов и селезёнки, общее истощение и упадок сил. Во всех случаях болезнь имела летальный исход. Спустя 23 года С. Уилкс назвал это состояние болезнью Ходжкина, изучив описанные Ходжкином случаи и добавив к ним 11 собственных наблюдений.
Эта болезнь принадлежит к большой и достаточно разнородной группе заболеваний, относящихся к злокачественным лимфомам. Основная причина возникновения болезни не совсем ясна, но некоторые эпидемиологические данные, такие как совпадение по месту и времени, спорадические множественные случаи у некровных родственников, говорят об инфекционной природе болезни, а точнее вирусной (вирус Эпштейна — Барр, англ. Epstein-Barr virus, EBV). Ген вируса обнаруживается при специальных исследованиях в 20—60% биопсий. Эту теорию подтверждает и некоторая связь болезни с инфекционным мононуклеозом. Другими способствующими факторами могут быть генетическая предрасположенность и, возможно, некоторые химические субстанции.
Это заболевание встречается только у человека и чаще поражает представителей европеоидной расы. Лимфогранулематоз может возникнуть в любом возрасте. Однако существует два пика заболеваемости: в возрасте 15—29 лет и старше 55 лет. Мужчины болеют лимфогранулематозом чаще, чем женщины с соотношением 1,4:1.
Частота возникновения заболевания — примерно 1/25 000 человек/год, что составляет около 1% от показателя для всех злокачественных новообразований в мире и примерно 30% всех злокачественных лимфом.
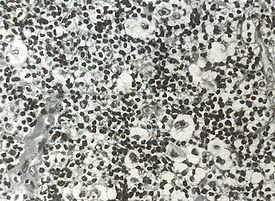
Обнаружение гигантских клеток Рид-Березовского-Штернберга и их одноядерных предшественников, клеток Ходжкина, в биоптате есть обязательный критерий диагноза лимфогранулематоза. По мнению многих авторов, только эти клетки являются опухолевыми. Все остальные клетки и фиброз есть отражение иммунной реакции организма на опухолевый рост. Главными клетками лимфогранулематозной ткани, как правило, будут мелкие, зрелые Т-лимфоциты фенотипа CD2, CD3, CD4 > CD8, CD5 с различным количеством В-лимфоцитов. В той или иной степени присутствуют гистиоциты, эозинофилы, нейтрофилы, плазматические клетки и фиброз. Соответственно различают четыре основных гистологических типа:
- Лимфогистиоцитарный вариант — примерно 15 % случаев лимфомы Ходжкина. Чаще болеют мужчины моложе 35 лет, обнаруживается в ранних стадиях и имеет хороший прогноз. Преобладают зрелые лимфоциты, клетки Рид-Березовского-Штернберга редки. Вариант низкой злокачественности.
- Вариант с нодулярным склерозом — наиболее частая форма, 40—50 % всех случаев. Встречается обычно у молодых женщин, располагается часто в лимфатических узлах средостения и имеет хороший прогноз. Характеризуется фиброзными тяжами, которые делят лимфоидную ткань на «узлы». Имеет две главные черты: клетки Рид-Березовского-Штернберга и лакунарные клетки. Лакунарные клетки большие по размеру, имеют множество ядер или одно многолопастное ядро, цитоплазма их широкая, светлая, пенистая.
- Смешанноклеточный вариант — примерно 30 % случаев лимфомы Ходжкина. Наиболее частый вариант в развивающихся странах, у детей, пожилых людей. Чаще болеют мужчины, клинически соответствует II—III стадии болезни с типичной общей симптоматикой и склонностью к генерализации процесса. Микроскопическая картина отличается большим полиморфизмом со множеством клеток Рид-Березовского-Штернберга, лимфоцитов, плазмоцитов, эозинофилов, фибробластов.
- Вариант с подавлением лимфоидной ткани — самый редкий, меньше 5 % случаев. Клинически соответствует IV стадии болезни. Чаще встречается у пожилых больных. Полное отсутствие лимфоцитов в биоптате, преобладают клетки Рид-Березовского-Штернберга в виде пластов или фиброзные тяжи или их сочетание.
Заболевание обычно начинается с увеличения лимфатических узлов на фоне полного здоровья. В 70—75 % случаев это шейные или надключичные лимфатические узлы, в 15—20 % подмышечные и лимфатические узлы средостения и 10 % это паховые узлы, узлы брюшной полости и т. д. Увеличенные лимфатические узлы безболезненны, эластичны.
Вследствие того, что часто поражается лимфатическая ткань, расположенная в грудной клетке, первым симптомом заболевания может быть затруднение дыхания или кашель вследствие давления на лёгкие и бронхи увеличенных лимфатических узлов, но чаще всего поражение средостения обнаруживается при случайной обзорной рентгенографии грудной клетки.
Увеличенные лимфатические узлы могут спонтанно уменьшаться и снова увеличиваться, что может привести к затруднению в постановке диагноза.
У небольшой группы больных отмечаются общие симптомы: температура, ночная проливная потливость, потеря веса и аппетита. Обычно это пожилые люди (старше 50 лет) со смешанноклеточным гистологическим вариантом или вариантом с подавлением лимфоидной ткани. Известная лихорадка Пеля — Эбштайна (температура 1—2 недели, сменяемая периодом апирексии), сейчас наблюдается значительно реже. Появление этих симптомов в ранних стадиях утяжеляет прогноз.
У некоторых больных наблюдаются генерализованный кожный зуд и боль в поражённых лимфатических узлах. Последнее особенно характерно после приёма алкогольных напитков.
Поражение органов и систем[править | править код]
- Увеличение лимфатических узлов средостения наблюдается в 45 % случаев I—II стадии. В большинстве случаев не сказывается на клинике и прогнозе, но может вызывать сдавливание соседних органов. О значительном увеличении можно говорить, когда ширина новообразования на рентгенограмме превышает 0,3 (МТИ > 3 Mass Thorac Index) по отношению к ширине грудной клетки.
- Селезёнка — спленомегалия, поражается в 35 % случаев и, как правило, при более поздних стадиях болезни.
- Печень — 5 % в начальных стадиях и 65 % в терминальной.
- Лёгкие — поражение лёгких отмечается в 10—15 % наблюдений, которое в некоторых случаях сопровождается выпотным плевритом.
- Костный мозг — редко в начальных и 25—45 % в IV стадии.
- Почки — чрезвычайно редкое наблюдение, может встречаться при поражении внутрибрюшных лимфатических узлов.
- Нервная система — главным механизмом поражения нервной системы является сдавление корешков спинного мозга в грудном или поясничном отделах уплотнёнными конгломератами увеличенных лимфатических узлов с появлением боли в спине, пояснице.
Инфекции[править | править код]
Из-за нарушения клеточного иммунитета при лимфоме Ходжкина часто развиваются инфекции: вирусные, грибковые, протозойные, которые ещё более утяжеляются химиотерапией и/или лучевой терапией. Среди вирусных инфекций первое место занимает вирус опоясывающего герпеса (
Стадии заболевания лимфогранулематозом[править | править код]
В зависимости от степени распространённости заболевания выделяют четыре стадии лимфогранулематоза (энн-арборская классификация):
- 1 стадия — опухоль находится в лимфатических узлах одной области (I) или в одном органе за пределами лимфатических узлов.
- 2 стадия — поражение лимфатических узлов в двух и более областях по одну сторону диафрагмы (вверху, внизу) (II) или органа и лимфатических узлов по одну сторону диафрагмы (IIE).
- 3 стадия — поражение лимфатических узлов по обе стороны диафрагмы (III), сопровождающееся или нет поражением органа (IIIE), или поражение селезёнки (IIIS), или всё вместе.
- Стадия III(1) — опухолевый процесс локализован в верхней части брюшной полости.
- Стадия III(2) — поражение лимфатических узлов, расположенных в полости таза и вдоль аорты.
- 4 стадия — заболевание распространяется помимо лимфатических узлов на внутренние органы: печень, почки, кишечник, костный мозг и др. с их диффузным поражением
- Для уточнения расположения используют буквы E, S и X, значение их приведено ниже.
Расшифровка букв в названии стадии[править | править код]
Каждая стадия подразделяется на категорию А и В соответственно приведённому ниже.
- Буква А — отсутствие симптомов заболевания у пациента
- Буква В — наличие одного или более из следующего:
- необъяснимая потеря массы тела более 10 % первоначальной в последние 6 месяцев,
- необъяснимая лихорадка (t > 38 °C),
- проливные поты.
- Буква Е — опухоль распространяется на органы и ткани, расположенные рядом с поражёнными группами крупных лимфатических узлов.
- Буква S — поражение селезёнки.
- Буква X — объёмное образование большого размера.
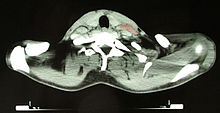 КТ изображение пациента 46 лет с лимфомой Ходжкина, снимок на уровне шеи. На правой стороне шеи пациента визуализируются увеличенные лимфатические узлы (отмечены красным).
КТ изображение пациента 46 лет с лимфомой Ходжкина, снимок на уровне шеи. На правой стороне шеи пациента визуализируются увеличенные лимфатические узлы (отмечены красным).Основным критерием для постановки диагноза служит обнаружение гигантских клеток Рид — Березовского — Штернберга и/или клеток Ходжкина в биоптате, извлечённом из лимфатических узлов. Используются и современные медицинские методы: (ультразвуковое исследование органов брюшной полости, компьютерная рентгеновская или магнитно-резонансная томография органов грудной клетки). При выявлении изменений в лимфатических узлах необходима гистологическая верификация диагноза.
- Обязательные методы
- Хирургическая биопсия
- Подробный анамнез с упором на выявление или нет симптомов группы В
- Полное физикальное обследование с оценкой лимфаденопатии
- Лабораторное исследование с полной гемограммой (гематокрит, эритроциты, СОЭ, лейкоциты-тип, глобулины, проба Кумбса, функциональные пробы печени и т. д.)
- Рентгенография грудной клетки в двух проекциях
- Миелограмма и биопсия костного мозга
- Исследования по показаниям
- Компьютерная томография, ПЭТ/КТ.
- Лапаротомия для определения стадии и спленэктомия
- Торакотомия и биопсия лимфатических узлов средостения
- Сцинтиграфия с галлием
Данные лабораторного исследования[править | править код]
Показатели периферической крови не специфичны для данного заболевания. Отмечаются:
Антигены[править | править код]
В диагностике лимфогранулематоза могут быть полезны два антигена.
- CD15, идентифицированный как моноклональное антитело Leu M1 и относящийся к Lewis X кровяному антигену; функционирует как адгезивный рецептор, обнаруживается при всех подтипах лимфогранулематоза, кроме лимфогистиоцитарного варианта.
- Антиген CD30 (Ki-1), который появляется во всех клетках Рид — Березовского — Штернберга.
В настоящее время используются следующие методы лечения:
При I—II стадиях болезни Ходжкина, при отсутствии симптомов В лечение, как правило, включает только облучение в дозе 3600—4400 cGy (1000-cGy еженедельно), с помощью которого достигается до 85 % длительных ремиссий. Лучевая терапия проводится специальными аппаратами. Облучаются определённые группы лимфатических узлов. Действие облучения на другие органы нейтрализуется с помощью специальных защитных свинцовых фильтров.
Для химиотерапии в настоящее время используются различные схемы, в частности BEACOPP (блеомицин, этопозид, доксорубицин (адриамицин), циклофосфамид, винкристин (онковин), прокарбазин, преднизолон) и его вариации BEACOPP-esc (BEACOPP с эскалацией доз ряда компонентов по сравнению со стандартной схемой) и BEACOPP-14 (BEACOPP с сокращением междозового интервала до 14 дней). Используются также более старые схемы — протокол Stanford IV, Stanford V, схемы COPP, ABVD (доксорубицин, блеомицин, винбластин, дакарбазин) циклами по 28 дней в течение, как минимум, 6 месяцев. Недостатком схемы MOPP (мехлоретамин, винкристин (Oncovin), прокарбазин, преднизолон) является более частое развитие лейкоза в отдалённом будущем (через 5—10 лет) по сравнению со схемой COPP. Схема ChlVPP (хлорамбуцил, винбластин, прокарбазин, преднизолон).
Наиболее перспективным и эффективным методом лечения является комбинированная химио-лучевая терапия, которая позволяет получить длительные, 10—20-летние ремиссии более чем у 90 % больных, что равноценно полному излечению.
Как правило, большинство больных с болезнью Ходжкина начинают первый курс лечения в стационаре, а затем, при условии хорошей переносимости лекарств, продолжают получать лечение в амбулаторных условиях.
В 2011 году FDA дало согласие на ускоренное одобрение первого таргетного препарата «Адцетрис» (МНН — брентуксимаб ведотин) для лечения CD30-позитивных лимфом по двум показаниям: 1) лечение лимфомы Ходжкина после 2 линий химиотерапии и аутологичной траснплантации/без трансплантации для лиц, не являющихся кандидатами по медицинским показаниям; 2) лечение системной анапластической крупноклеточной лимфомы после как минимум одной линии химиотерапии.[10] Адцетрис является конъюгатом антитела и цитотоксического агента, который селективно воздействует на опухолевые клетки. В 2016 году препарат зарегистрирован в Российской Федерации и доступен для пациентов по решению врачебной комиссии. [11]
В 2017 году FDA впервые одобрил иммунологический препарат «Кейтруда» для лечения рецидивов лимфомы Ходжкина.[12]
В настоящее время терапия лимфомы Ходжкина, а это злокачественное заболевание, осуществляется достаточно успешно (в 70—84 % случаев удаётся достичь 5-летней ремиссии). По данным Национального института рака (США), пациенты, у которых полная ремиссия продолжается более 5 лет после окончания лечения, могут считаться окончательно излеченными. Количество рецидивов колеблется в пределах 30—35 %.
Наиболее часто используются по меньшей мере 3 системы клинических прогностических факторов, предложенных наиболее крупными кооперированными группами: EORTC (European Organization for the Research and Treatment of Cancer), GHSG (German Hodgkin’s lymphoma Study Group) и NCIC/ECOG (National Cancer Institute of Canada и Eastern Cooperative Oncology Group).
| Прогностическая группа | EORTC | GHSG | NCIC/ECOG |
|---|---|---|---|
| Благоприятная | благоприятная — favorable CS* I и II стадии без факторов риска | ранняя — early CS I и II стадии без факторов риска | низкого риска — low risk CS IA с поражением одного лимфатического узла, гистологический вариант только лимфоидное преобладание или нодулярный склероз, размеры лимфатического узла не более 3 см и локализация в верхней трети шеи, СОЭ менее 50 мм/ч, возраст менее 50 лет |
| Промежуточная | неблагоприятная — unfavorable CS I—II стадии с факторами риска A, B, C, D | промежуточная — intermediate CS I—II А стадии с факторами риска A, B, C, D и II В стадия с факторами риска B, C | не специфицирована CS I—II стадии, не входящие в группы низкого и высокого риска |
| Неблагоприятная | распространенная — advanced III и IV стадии | неблагоприятная — unfavorable CS IIB стадия с факторами риска A, D, а также III и IV стадии | высокого риска — high risk CS I и II стадии с массивным поражением средостения или периферических лимфатических узлов или интраабдоминальное поражение, а также III и IV стадии |
| Факторы риска | А. массивное поражение средостения — МТИ > 0,35 B. поражение лимфатических узлов > 4 областей (area) C. СОЭ > 50 при стадии А и СОЭ > 30 при стадии В D. возраст > 50лет | А. массивное поражение средостения — МТИ > 0,35 B. поражение лимфатических узлов > 3 областей C. СОЭ > 50 при стадии А и СОЭ > 30 при стадии В D. экстранодальное поражение (стадия Е) | А.возраст > 40 лет B. гистологический вариант смешанноклеточный или лимфоидное истощение C. СОЭ > 50 D.поражение лимфатических узлов > 4 областей (area) |
- Патологоанатомическая диагностика опухолей под редакцией академика АМН СССР Н. А. Краевского
- англ. Harrison’s Principles of Internal Medicine, 14th Edition, McGraw-Hill, Health Professions Division.
Лимфома Ходжкина — что надо знать
Лимфома Ходжкина – это опухолевое заболевание, которое, как считается, развивается из ненормальных лимфатических клеток. Заболевание получило название по имени Томаса Ходжкина. Английский врач Ходжкин открыл эту болезнь в 1832 году, задолго до того, как что-то стало известно о существовании лимфоцитов и об их функции. Все остальные типы лимфомы называют неходжкинскими лимфомами. Они берут начало или из измененных В-лимфоцитов (более распространены), или из Т-лимфоцитов (встречаются реже).
Оглавление
Что это за болезнь
Симптомы
Сколько живут
Диагноз
Нодулярный склероз
Причины
Химиотерапия
Классическая
У детей
Смешанно-клеточный вариант
Что это за болезнь
Лимфома Ходжкина (её также называют болезнью Ходжкина, или лимфогранулематоз, рак лимфатических узлов) – злокачественное заболевание лимфатической системы [лимфатическая система]. Лимфомы бывают разные. Эта болезнь является злокачественной.
Название „злокачественная лимфома“ дословно обозначает „злокачественное увеличение лимфатических узлов“. Этот медицинский термин объединяет большую группу онкологических болезней, которые начинаются в клетках лимфатической системы (лимфоцитах). Основной симптом — увеличение лимфатических узлов (лимфома).
Злокачественные лимфомы делятся на два главных типа: лимфома Ходжкина (сокращённо: ЛХ) и неходжкинские лимфомы (сокращённо: НХЛ). Лимфома Ходжкина носит имя врача и патолога Томаса Ходжкина, который впервые описал эту болезнь. Определить тип лимфомы можно только после исследования образца поражённой ткани.
Болезнь Ходжкина возникает из-за злокачественного изменения (мутация) В-лимфоцитов. Это группа белых кровяных телец (клеток крови), которые находятся в основном в лимфатической ткани. Поэтому лимфома Ходжкина может появляться везде, где есть лимфатическая ткань. Чаще всего лимфомы возникают в лимфоузлах (лимфатические узлы), но они могут поражать и другие органы – печень, костный мозг, лёгкие или селезёнку. Как правило, это случается уже на поздних стадиях болезни. Если лимфому Ходжкина не лечить, то в большинстве случаев она смертельна.
Симптомы
Большинство больных обращаются к врачу с безболезненными увеличенными шейными лимфоузлами. Однако боль в области пораженных мест может возникать после употребления алкогольных напитков, что является одним из ранних признаков заболевания, хотя механизм возникновения боли неясен. Иная манифестация болезни развивается при распространении опухоли через ретикулоэндотелиальную систему в смежные ткани. Для нее характерно раннее появление интенсивного зуда. Общими симптомами являются подъем температуры, ночные поты, самопроизвольная потеря веса (>10 % веса тела за 6 месяцев), могут присутствовать признаки поражения внутренних лимфоузлов (медиастинапьных или забрюшинных), висцеральных органов (печень) или костного мозга. Часто имеется спленомегалия, может развиваться гепатомегалия. Иногда имеется лихорадка Пеля-Эбштейна (чередование повышенной и нормальной температуры тела; появление в течение нескольких дней высокой температуры тела, затем в последующие несколько дней или недель смена на нормальную или пониженную температуру). При прогрессировании заболевания возникает кахексия.
Вовлечение костей часто происходит бессимптомно, но могут возникать вертебральные остеобластные повреждения (слоновьи позвонки) и реже боли из-за остеолитических повреждений и компрессионных переломов. Внутричерепные поражения, а также поражения желудка и кожи встречаются редко и предполагают наличие ВИЧ-ассоциированной лимфомы Ходжкина.
Локальные компрессии опухолевыми массами часто вызывают симптомы, такие как желтуха, вызванная внутрипеченочной или внепеченочной обструкцией желчного протока; отек ног, обусловленный обструкцией лимфатических протоков в паховой области или тазу; одышка и хриплое дыхание, при трахеобронхиальной компрессии; легочные абсцессы или каверны вследствие инфильтрации легочной паренхимы, которые могут симулировать долевую консолидацию или бронхопневмонию. Эпидуральная инвазия может привести к компрессии спинного мозга и вызвать параплегию. Синдром Горнера и паралич гортани могут быть вызваны компрессией увеличенными лимфоузлами симпатического шейного и возвратного гортанного нервов. Невралгии могут быть следствием компрессии корешка нерва.
Сколько живут
Сколько живут люди с лимфомой Ходжкина? Сегодня при своевременном и качественном лечении (стационарном и амбулаторном) прогноз считается условно благоприятным. В 85% всех случаев удаётся достичь ремиссии в 5 лет. Чуть реже достигается ремиссия в 10 лет и дольше. Рецидивы случаются примерно в 35% всех случаев. В целом, немало людей доживает с этим диагнозом до весьма преклонного возраста.
Диагноз
Диагноз «лимфома» устанавливается исключительно при гистологическом исследовании лимфатических узлов, полученных в результате операции, называемой биопсией пораженных лимфатических узлов или опухоли. Диагноз «лимфома» считается доказанным только в том случае, если при гистологическом исследовании найдены специфические многоядерные клетки Штернберга (синонимы – клетка Березовского-Штернберга или Штернберга-Рид). В сложных случаях необходимо иммунофенотипирование. Цитологического исследования (пункция опухоли или лимфатического узла) обычно недостаточно для установки диагноза.
Биопсия лимфатического узла
Общий анализ крови
Биохимический анализ крови
Рентгенография легких – обязательно в прямой и боковой проекциях
Компьютерная томография средостения для исключения невидимых при обычной рентгенографии увеличенных лимфатических узлов в средостении в первом случае и поражения легочной ткани и перикарда
Ультразвуковое исследование всех групп периферических, внутрибрюшных и забрюшинных лимфатических узлов, печени и селезенки, щитовидной железы при больших лимфатических узлах шеи
Трепанбиопсия подвздошной кости для исключения поражения костного мозга
Скенирование костей и при показаниях – рентгенография костей
Нодулярный склероз
Нодулярный склероз — наиболее распространенная форма лимфомы Ходжкина, преобладающая у женщин и поражающая, как правило, нижние шейные, надключичные и медиастинальные лимфатические узлы. Болезнь встречается у молодых лиц и характеризуется хорошим прогнозом (особенно при стадиях I или II), а также тремя морфологическими признаками, отличающими ее от других форм лимфомы Ходжкина:
— в большинстве случаев в пораженном лимфатическом узле лимфоидная ткань в виде изолированных узлов разделена то более, то менее развитыми кольцевидными фиброзными прослойками;
— помимо лимфоцитов, эта ткань может содержать в разном количестве эозинофилы и гистиоциты; «классические» клетки Рид— Штернберга встречаются редко;
— в ткани лимфомы обнаруживается один из вариантов опухолевой дифференцировки клеток Рид— Штернберга — лакунарные клетки (син. клетки Ходжкина), тоже имеющие крупные размеры, одно дольчатое ядро с мелкими ядрышками и развитую бледную цитоплазму; последняя часто подвергается сморщиванию, из-за которого вокруг клетки создается оптически пустое пространство — лакуна; иммунофенотип лакунарных клеток тот же, что у клеток Рид-Штернберга: они экспрессируют CD 15, CD30, но обычно не содержат антигены В- и Т-клеток.
Причины
Точной причины развития рака лимфоузлов не выявлено. Однако ученые выделяют факторы риска, которые способствуют появлению заболевания:
Носительство вируса Эпштейн-Барр;
Генетические аномалии, наследственная предрасположенность;
Радиоактивное облучение: работа на атомных электростанциях, чрезмерное воздействие рентгеновского излучения;
Снижение иммунитета в результате лучевой терапии, химиотерапии, трансплантации органов, ВИЧ;
Вдыхание канцерогенов при работе с опасными химическими веществами;
Аутоиммунные заболевания;
Прием кортикостероидных препаратов.
Химиотерапия
Препарат каждого типа по-своему воздействует на пораженные лимфомой клетки. Сочетание имеющих разный тип медикаментов может увеличить эффективность лечения. Как правило, такие комбинации обозначаются аббревиатурой, составленной из первых букв наименований средств. Наиболее эффективные для лечения ХЛ комбинации:
— ABVD. Доксорубицин, блеомицин, винбластин, дакарбазина;
— BEACOPP. Бленоксан, этопозид, адриамицин,циклофосфамид, винкристин, прокарбазин, преднизолон;
— Stanford V. Меклоретамин, адриамицин, цитоксан, онковин, бленоксан, этопозид, преднизолон.
Комбинация ABVD применяется как для лечения ХЛ I и II стадии (в сочетании с лучевой терапией), так и при III и IV стадиях развития болезни (в ходе более длительного периода лечения). ABVD является основной комбинацией для лечения большинства взрослых пациентов, что обусловлено его эффективностью и тем, что курс характеризуется менее высоким риском возникновения серьёзных побочных эффектов (бесплодие и лейкемия), нежели иные комбинации. Среди пациентов, заболевание которых находится на I и II стадии, количество излечившихся составляет более чем 95%.
Пациенты с ХЛ I и II стадией, как правило, проходят лишь два цикла ABVD, которые занимают несколько недель, после чего подвергаются лучевой терапии с уменьшенной дозой излучения. Если они относятся к группе повышенного риска, то перед лучевой терапией может потребоваться от четырёх до шести циклов. Общий курс лечения длится от шести до восьми месяцев.
Пациенты, подверженные ХЛ III и IV стадии, проходят 6-8 курсов химиотерапии, таких как ABVD либо BEACOPP. BEACOPP характеризуется хорошими показателями эффективности лечения, однако предполагает повышенный риск развития лейкемии и вторичного рака. BEACOPP может применяться для лечения агрессивных подтипов ХЛ.
Stanford V и иные комбинации лекарств могут применяться совместно с лучевой терапией либо без неё. Один цикл занимает меньше времени, чем ABVD, но периоды между циклами также уменьшаются.
Последствия и побочные эффекты
Некоторые побочные эффекты химиотерапии (такие, как усталость и депрессия) могут сохраняться в течение нескольких лет после лечения. Другие заболевания (такие, как болезни сердца и прочие виды рака) могут проявить себя только через несколько лет после окончания лечебного курса.
К долгосрочным и отдалённым последствиям химиотерапии относятся:
Болезни сердца;
Дисфункция щитовидной железы;
Бесплодие;
Вторичный рак;
Общая слабость;
Потеря слуха;
Депрессия;
Посттравматическое стрессовое расстройство;
Потеря способности к концентрации;
Расстройства памяти;
Классическая
Гистологически классическая лимфома Ходжкина построена из различных количеств клеток Рид-Штренберга, мононуклеарных клеток Ходжкина и их вариантов (H/RS), расположенных среди малых лимфоцитов (преимущественно Т-клеток), эозинофил, нейтрофилон, гистиоцитов, плазмоцитов, фибробластов фоновой популяции и коллагена. Для четырех подтипов классической лимфомы Ходжкина, определенных в значительной степени по фоновой популяции, характерны значительные отличия по клиническим проявлениям и таким признакам, как ассоциация с вирусом Эпштейна-Барр. иммуногистохимические же и молекулярно-геветическис характеристики H/RS клеток идентичны во подтипах лимфомы Ходжкина.
Классическая лимфома Ходжкина может встречаться в любом возрасте, в том числе в раннем детстве. Для нее характерно бимодальное возрастное распространение с ранним пиком заболеваемости между 15 и 35 годами и поздним, менее четко опредсленным, в пожилом возрасте. Повышенная заболеваемость классической лимфомой Ходжкина отмечается у больных с наличием н анамнезе инфекционного мононуклеоза и ВИЧ-инфекции.
При классической лимфоме Ходжкина типично поражаются центральные группы лимфатических узлов (шейные, медиастинальные, подмышечные, паховые и парааортальные), реже встречается поражение брыжеечных узлов. У 60 г больных с узловой склерозируюшей лимфомой Ходжкина (NSHL) встречаются опухоли средостения с поражением лимфатических узлов и вилочковой железы. Опухолевое поражение селезенки обнаруживается у 20 % больных и, как показано, является причиной дальнейшего гематогенного распространения в печень и костный мозг. Первичное поражение кольца Вальдейера (небные и глоточная миндалины) и желудочно-кишечного тракта встречается редко.
• Стадия 1: поражение одной группы лимфатических узлов или лимфоидной структуры.
• Стадия 2: поражение двух или более групп лимфатических узлов или лимфоидных структур но одну сторону диафрагмы.
• Стадия 3: поражение групп лимфатических узлон или лимфоидных структур по обе стороны диафрагмы.
• Стадия 4: поражение внеузловых зон, чаких как печень и костный мозг.
У детей
Основной симптом лимфомы Ходжкина у ребенка — увеличение лимфатических узлов (лимфаденопатия).
Среди экстранодулярных локализаций следует отметить (до четверти случаев) поражение селезёнки, нередко в процесс вовлекаются плевра и лёгкие. Возможно поражение любых органов — костей, кожи, печени, костного мозга. Крайне редко наблюдают прорастание опухоли в спинной мозг, специфическую инфильтрацию почек и щитовидной железы.
Лечение
В разных странах разработаны многочисленные программы лечения лимфомы Ходжкина. Их принципиальные элементы — лучевая терапия и полихимиотерапия с использованием относительно узкого спектра препаратов. Возможно применение только радиотерапии, только химиотерапии или комбинации обоих методов. Программы радио- и химиотерапии лимфогранулематоза постоянно совершенствуются: увеличивается их эффективность, уменьшается непосредственная и поздняя токсичность без развития резистентности. Тактику терапии лимфомы Ходжкина определяют стадия болезни и возраст пациента.
Прогноз
Болезнь Ходжкина у детей имеет различный прогнозю, он, прежде всего, зависит от того, в какой стадии начато лечение. При локальных формах лимфогранулематоза (ІА, IIА) полное выздоровление возможно у 70-80% детей, хотя полную ремиссию достигают у 90%. О выздоровлении можно говорить лишь через 10 лет после окончания успешного курса первичного лечения. Большинство рецидивов возникает в первые 3-4 года после окончания терапии.
Смешанно-клеточный вариант
Смешанно-клеточный вариант лимфомы Ходжкина составляет, по данным разных авторов, от 15 до 25 % случаев от всех классических вариантов лимфомы Ходжкина .
Поражение лимфатических узлов средостения отмечается в 40 % случаев. Гистологическая картина характеризуется диффузным ростом опухоли, представленной в основном классическими клетками Березовского — Штернберга среди реактивного фона, нередко с локализацией в паракортикальной зоне между фолликулами со светлыми атрофичными или регрессивно трансформированными зародышевыми центрами (так называемый интерфолликулярный подвариант смешанно-клеточного варианта лимфомы Ходжкина ).
Капсула лимфатического узла не утолщена, могут определяться участки диффузного фиброза без формирования широких коллагеновых тяжей. Некрозы встречаются нечасто. Клеточный состав реактивного фона представлен « смешанно-клеточной » популяцией с наличием плазматических клеток, эозинофилов, макрофагов, эпителиоидных гистиоцитов, нейтрофильных лейкоцитов, лимфоцитов в основном с Т-клеточным фенотипом (CD3+, CD45R0+).
Возможно преобладание одного из перечисленных компонентов. Т-лимфоциты формируют вокруг крупных опухолевых клеток розеткоподобные структуры. Эпителиоидные гистиоциты могут формировать гранулемоподобные скопления, что описано как подвариант, богатый эпителиоидными клетками. Среди опухолевых клеток в значительном количестве могут отмечаться «мумифицированные» клетки.
симптомы, стадии, лечение, прогноз жизни и рекомендации
Онкология – страшное слово, от которого пробирает дрожь. Люди воспринимают диагноз как приговор. От типа опухоли и терапии зависит продолжительность жизни человека. В этой статье речь пойдёт о лимфоме Ходжкина (гранулеме). В статье предлагается узнать о болезни больше: симптомы, стадии развития у взрослых и детей, рекомендации и прогноз жизни.
Лимфома Ходжкина – злокачественное заболевание лимфатической системы, объединяющее обширную группу раковых болезней, начинающихся в лимфоцитах. Диагноз выявляется при микроскопическом изучении поврежденных лимфатических узлов, что сложно определить на первой стадии развития недуга. Неправильные клетки становятся агрессивными и неуправляемыми, убивают фильтрующие органы и лимфатический узел один за другим. При лимфогранулематозе остаётся больше непоражённых областей, чем при прочих лимфомах. Остальные лимфомы называют неходжинские.
Примеры неходжинской лимфомы:
- Венерический (паховый) лимфогранулематоз – передается путём незащищённого полового контакта, но не исключаются прочие пути заражения (бытовые, от матери к ребёнку, через роды).
- Болезнь Вегенера – недуг аутоиммунного характера, поражаются клетки кровеносных сосудов, изменяются стенки гортани.
Симптомы
Органы лимфатической системы связаны между собой, неправильные клетки беспрепятственно поражают лимфоузлы организма.
Симптомы лимфомы Ходжкина:
- При прогрессировании болезни увеличиваются лимфоузлы.
- Часто воспаление проходит безболезненно, но случаются проявления боли при употреблении алкоголя.
- Воспаляются шейные и надключичные области.
- Редко встречается воспаление лимфоузлов в паховой и брюшной областях.
- Сильная потливость ночью, температура, жар.
Подобные проявления говорят о воспалении, но без клинического исследования нельзя определить стадию болезни.

Проявления лимфомы Ходжкина
Сильная боль в спине, ощущение тяжести и расстройство желудка также свидетельствуют о прогрессировании.
Одышка, хронический кашель, бледность кожи, быстрая утомляемость, ломота в суставах – редкие симптомы, но также считаются поводом для анализа на лимфогранулематоз. У большинства больных при лимфоме обнаруживаются неправильные клетки Рида-Штернберга. Наличие указанных клеток в организме не гарантирует диагноз. Люди способны прожить всю жизнь, и лимфогранулематоз не проявится.
Стадии развития болезни
1 стадия. Опухоль в единственном месте либо органе, но за пределами лимфатических узлов. В медицинской карте стадию отмечают буквой «В».
2 стадия. Опухоль расположена в двух областях и более, но в пределах единственной стороны диафрагмы.
3 стадия. Опухоль в ряде мест, с двух сторон диафрагмы.
3 (I) – воспаление локализуется в брюшной полости.
3 (II) – поражение в паховой полости.
4 стадия: из-за диффузного поражения воспаление распространяется на лимфоузлы и органы. Указанная стадия – самая тяжелая. Метастазы выявляются в костном мозге, печени, почках, кишечнике, в лёгких. В медицинской карте отмечают буквами E, S, X. На поздних сроках терапия порой показывает положительный результат.
Стадирование букв в карте:
- В – наличие одного или нескольких симптомов рака.
- Е – опухоль рядом с органами и тканями лимфоузлов.
- S – селезёнка.
- Х – большой размер образования опухоли.
Без выявления стадии развития доктор не даст точного прогноза выживания пациента.
Лимфома Ходжкина у детей
Врачи до сих пор не могут выявить причины возникновения болезни. Принято думать, что болезнь возможна, если у ребёнка возникает одновременно ряд факторов риска.
Взрослый человек и ребёнок мало отличаются при выявлении болезни, симптомы одинаковые, но выделяется различие. При попадании клеток в костный мозг ребенка начинается анемия. В этой ситуации лечению способствует аутотрансплантация костного мозга. Воспалённый лимфоидный узел возможно нащупать руками в области шеи и затылка. Неблагоприятными факторами у детей являются приобретённые или врождённые дефекты иммунитета.
Беременность и лимфогранулематоз
Раньше считалось, что беременность с лимфомой Ходжкина нужно прервать. Но за последнее время опубликованы результаты исследования, показавшие что болезнь успешно лечится препаратами, не проникающими через плацентарный барьер. Для тактики ведения терапии главными показателями являются срок беременности и степень заболевания. ЛХ не передаётся по наследству.
Код по МКБ-10 и его подпункты
Для кодирования диагнозов всемирной организацией здравоохранения разработана международная классификация болезней 10-го пересмотра, сокращенно МКБ-10. В упомянутой классификации лимфома Ходжкина стоит под кодом С81. Выделяются разновидности с различиями.
С81.0 Нодулярный тип лимфоидного преобладания ЛХ. Непрогрессирующее заболевание с ухудшением выживаемости. Пациент с лимфоидным преобладанием не нуждается в срочной госпитализации и начале терапии. Нодулярный тип редко встречается, чаще болеют мужчины. Характерно поражение шейных, подмышечных и паховых зон.
С81.1 Нодулярный склероз ЛХ. Процесс начинается с правой стороны, разделен на два типа: ns1 и ns2. У второго типа прогноз хуже первого. Когда заболевание прогрессирует и неправильные клетки попадают в органы, у пациента начинается интоксикация. Признаки: высокая температура, тошнота, снижение веса, обильное потовыделение. Также может начаться зуд, не считающийся признаком интоксикации. При заболевании этой разновидностью лимфатические узлы становятся подвижными и эластичными. В чрезвычайных случаях они плотно сливаются, образовывается большой конгломерат, который хорошо просматривается в эхографической КТ.
С81.2 Смешанно-клеточный вариант ЛХ. По сведениям, указанный тип развивается от 15 до 25% у больных классической ЛХ. В зоне риска находятся мужчины от 50 лет. В 40% случаев происходит поражение лимфатических узлов средостения. Характеризуется увеличенным количеством клеток Рида-Штернберга, окружённых мелкими участками некроза и лимфоцитами. Эозинофильный лейкоцит тоже присутствует в реактивном микроокружении. Очаги некроза не определяют особенности клинического лечения болезни.

Признаки лимфомы Ходжкина
С81.3 Лимфоидное истощение ЛХ. С лимфоидным истощением уменьшается число лимфоцитов в пораженной ткани и очагами некрозов. Чаще всего проявляется как истощающая лихорадка. Поражается ткань ниже диафрагмы и костный мозг. Рецидивов у подобного типа в разы меньше, чем у прочих.
С81.4 Лимфоцитарная ЛХ. Исключена: вместо болезни указана характеристика нодулярного типа лимфоидного преобладания ЛХ С81.0.
C81.7 Другие формы ЛХ. Описание не дано.
С81.9 ЛХ неуточнённая. Описание не дано.
Диагностика и лечение
Питание играет важную роль для жизни, при лечении рака – особенно. С правильно составленным меню уменьшается нагрузка на поражённый орган. Строгая диета должна соблюдаться по выявленным пунктам, чтобы укреплённая иммунная система предоставляла организму необходимые вещества. Меню разрабатывает врач, в зависимости от повреждённого органа и проводимой терапии.
Если у лечащего врача появляется подозрение на лимфому Ходжкина, первым делом нужно сделать исследования, сдать анализы на онкомаркеры. Проводят анализ крови. Следует определить степень развития болезни, узнать, какие органы повреждены, назначить скорейшее лечение. Больного отправляют в специализированную онкологическую больницу.
Изначально делают анализ поражённой ткани (биопсию) – основной метод определения диагноза. От поражённого лимфоузла отщипывают кусочек ткани и осматривают под микроскопом (гистология). Биопсия точно показывает форму заболевания пациента. Гистологическим анализом отличают саркоидоз от ЛХ. Если диагноз подтверждается, дифференциальная тактика помогает выбрать интенсивное лечение рака.
После пациента отправляют на компьютерную томографию (КТ). Это важный инструмент для диагностики рака и контроля состояния больного. Если пациенту назначена лучевая терапия, компьютерная томография будет хорошим вспомогательным средством. На снимке легко проверить анатомическую структуру органов и костей. Перед обследованием в вену вводят йодсодержащее вещество.

Следом назначают сеанс позитронно-эмиссионной компьютерной томографии (ПЭТ). Через вену вводят радиоактивный индикатор, его иммунофенотип помогает безошибочно добираться до раковых клеток. Чаще всего они отличаются повышенным обменом веществ. Снимки КТ и ПЭТ соединяются, врач определяет общую картину. Иммунотерапия является неотъемлемой частью лечения, влияет на поддержку иммунитета пациента во время лечения.
Если предыдущее лечение не помогло, врачи идут на рискованную процедуру – ТСК – пересадка стволовых клеток считается действенным лечением. Процедуру не назначают людям, у которых диагноз обнаружен впервые, лишь больным с рецидивом.
Рефракторные ХЛ. Это название используют для определения диагноза, не впадающего в ремиссию даже после полного курса терапии или, если возобновляется через полгода после проведения. Для лечения этого типа используют высокодозную химиотерапию и трансплантацию стволовых клеток.
Рецидивные ХЛ. Описывает стадию, когда рецидив наступает через полгода терапии и больше. Вначале пациенту проводят более интенсивную химиотерапию, чем в первый раз. Когда наступает ремиссия, проводят трансплантацию стволовых клеток.
Трансплантация клеток поделена на 2 метода. Первый метод называется «аутологичная», при использовании этого метода используются здоровые клетки больного. Он несет минимальный риск для пациента. Второй метод называется «аллогенная», в этом виде трансплантации применяют клетки подходящего донора, что рискованно для пациента. Сейчас проводят клинические испытания для разработки двух подтипов аллогенной пересадки с минимальной и стандартной интенсивностью. Вылечить болезнь полностью нельзя, но правильным лечением возможно добиться ремиссии.

Обследование лимфатических узлов
Этапы проведения ТСК
- Получение стволовых клеток: основным источником происхождения является костный мозг, его получают за счёт многократных пункций плоских костей. Процедура проводится под общим наркозом. Медицина и прогресс не стоят на месте, теперь найден более лёгкий способ получения нужных клеток. Из периферической крови с помощью сепаратора вырабатывают нужные клетки.
- Высокодозная химиотерапия: в этом курсе терапии единственной целью является полное уничтожение злокачественного образования, которое не было затронуто предыдущим курсом. У людей разная переносимость процедуры. В виде побочного эффекта немеют кончики пальцев, возможно необратимое изменение в крови, иммунной системы.
- Введение стволовых клеток: новые клетки служат для восстановления повреждённой при химиотерапии системы пациента. При пересадке начинается уничтожение поражённых раком клеток.
- Восстановление: указанный период считается самым сложным в лечении. Проводятся многообразные противобактериальные, противовирусные и противогрибковые терапии, потому что после высокодозной химиотерапии у пациента нет самостоятельного кроветворения. В этот момент организм подвержен опасным для жизни вирусным инфекциям. Пациента помещают в стерильный бокс, за время реабилитации человеку переливают препараты из донорской крови. Заключительный этап соответствует сроку от двух до четырёх недель.
Успешно лечат лимфогранулематоз в Израиле, в России. В Израиле славится клиника Сураски, новейшие технологии и лекарства увеличили показатели выживаемости людей до 80%.
Клинические рекомендации
При лимфогранулематозе шкала положительного влияния терапии проверяется в четыре шага: после 2,4 циклов химиотерапии, окончания курса и всего лечения. В ситуации с абсолютной ремиссией после лимфомы: проверка данных из лаборатории, УЗИ брюшной полости и рентген органов, расположенных в грудной клетке. Начиная со второго года, эти исследования проводят каждые полгода, после ежегодный вариант. Для пациентов, которые получили облучение шейно-надключичных лимфатических коллекторов, назначается ежегодное обследование функций щитовидной железы.

На первом обследовании выполняют полную компьютерную томографию, чтобы подтвердить полноту ремиссии. Если присутствует остаточный опухолевый процесс, назначают ПЭТ. Если есть основы для начала рецидива, назначают вновь КТ. ПЭТ больным не рекомендуется, поражать организм лишний раз нет смысла.
При каждом посещении пациента следует опрашивать, имеется ли хоть один симптом болезни.
Прогноз жизни
Прогноз жизни у лимфомы Ходжкина хороший, но не стоит забывать о последствиях, возникающих после лечения. Рак молочной железы у женщин, бесплодие у мужчин могут проявиться через несколько лет. Женщинам, родившим во время болезни, после лимфогранулематоза рекомендуется внимательное наблюдение в течение трёх лет. Большинство людей живут без каких-либо последствий. Инвалидность от злокачественных новообразований составляет 2%.
В сумасшедшем ритме жизни люди откладывают здоровье на второй план. Кажется, что воспаленный лимфатический узел пустяк, не несущий доброкачественного либо злокачественного уклона. Даже минимальная температура сигнализирует о воспалении, происходящем в организме. Тело посылает много знаков о своём состоянии, им требуется придавать значение. Иначе в гонке за жизнью можно потерять самое главное – здоровье. Без здоровья жизнь закончится. Не стоит пропускать сигналы тела, они важны.
причины, симптомы, диагностика и лечение
Лимфогранулематоз — злокачественная гиперплазия лимфоидной ткани, характерным признаком которой является образование гранулем с клетками Березовского-Штернберга. Для лимфогранулематоза специфично увеличение различных групп лимфатических узлов (чаще нижнечелюстных, надключичных, медиастинальных), увеличение селезенки, субфебрилитет, общая слабость, похудание. С целью верификации диагноза осуществляется биопсия лимфоузлов, диагностические операции (торакоскопия, лапароскопия), рентгенография грудной клетки, УЗИ, КТ, биопсия костного мозга. В лечебных целях при лимфогранулематозе проводится полихимиотерапия, облучение пораженных лимфоузлов, спленэктомия.
Общие сведения
Лимфогранулематоз (ЛГМ) – лимфопролиферативное заболевание, протекающее с образованием специфических полиморфно-клеточных гранулем в пораженных органах (лимфоузлах, селезенке и др.). По имени автора, впервые описавшего признаки заболевания и предложившего выделить его в самостоятельную форму, лимфогранулематоз также называют болезнью Ходжкина, или ходжкинской лимфомой. Средний показатель заболеваемости лимфогранулематозом составляет 2,2 случая на 100 тыс. населения. Среди заболевших преобладают молодые люди в возрасте 20-30 лет; второй пик заболеваемости приходится на возраст старше 60 лет. У мужчин болезнь Ходжкина развивается в 1,5-2 раза чаще, чем у женщин. В структуре гемобластозов лимфогранулематозу отводится втрое место по частоте возникновения после лейкемии.
Лимфогранулематоз
Причины лимфогранулематоза
Этиология лимфогранулематоза до настоящего времени не выяснена. На сегодняшний день в числе основных рассматриваются вирусная, наследственная и иммунная теории генеза болезни Ходжкина, однако ни одна из них не может считаться исчерпывающей и общепризнанной. В пользу возможного вирусного происхождения лимфогранулематоза свидетельствует его частая корреляция с перенесенным инфекционным мононуклеозом и наличием антител к вирусу Эпштейна-Барр. По меньшей мере, в 20% исследуемых клеток Березовского-Штернберга обнаруживается генетический материал вируса Эпштейна-Барр, обладающего иммуносупрессивными свойствами. Также не исключается этиологическое влияние ретровирусов, в т. ч. ВИЧ.
На роль наследственных факторов указывает встречаемость семейной формы лимфогранулематоза и идентификация определенных генетических маркеров данной патологии. Согласно иммунологической теории, имеется вероятность трансплацентарного переноса материнских лимфоцитов в организм плода с последующим развитием иммунопатологической реакции. Не исключается этиологическое значение мутагенных факторов — токсических веществ, ионизирующего излучения, лекарственных препаратов и других в провоцировании лимфогранулематоза.
Предполагается, что развитие лимфогранулематоза становится возможным в условиях Т-клеточного иммунодефицита, о чем свидетельствует снижение всех звеньев клеточного иммунитета, нарушение соотношения Т-хелперов и Т-супрессоров. Главным морфологическим признаком злокачественной пролиферации при лимфогранулематозе (в отличие от неходжкинских лимфом и лимфолейкоза) служит присутствие в лимфатической ткани гигантских многоядерных клеток, получивших название клеток Березовского-Рид-Штернберга и их предстадий – одноядерных клеток Ходжкина. Кроме них опухолевый субстрат содержит поликлональные Т-лимфоциты, тканевые гистиоциты, плазматические клетки и эозинофилы. При лимфогранулематозе опухоль развивается уницентрически — из одного очага, чаще в шейных, надключичных, медиастинальных лимфатических узлах. Однако возможность последующего метастазирования обусловливает возникновение характерных изменений в легких, ЖКТ, почках, костном мозге.
Классификация лимфогранулематоза
В гематологии различают изолированную (локальную) форму лимфогранулематоза, при которой поражается одна группа лимфоузлов, и генерализованную – со злокачественной пролиферацией в селезенке, печени, желудке, легких, коже. По локализационному признаку выделяется периферическая, медиастинальная, легочная, абдоминальная, желудочно-кишечная, кожная, костная, нервная формы болезни Ходжкина.
В зависимости от скорости развития патологического процесса лимфогранулематоз может иметь острое течение (несколько месяцев от начальной до терминальной стадии) и хроническое течение (затяжное, многолетнее с чередованием циклов обострений и ремиссий).
На основании морфологического исследования опухоли и количественного соотношения различных клеточных элементов выделяют 4 гистологические формы лимфогранулематоза:
- лимфогистиоцитарную, или лимфоидное преобладание
- нодулярно-склеротическую, или нодулярный склероз
- смешанно-клеточную
- лимфоидное истощение
В основу клинической классификации лимфогранулематоза положен критерий распространенности опухолевого процесса; в соответствии с ним развитие болезни Ходжкина проходит 4 стадии:
I стадия (локальная) – поражена одна группа лимфоузлов (I) либо один экстралимфатический орган (IE).
II стадия (регионарная) — поражены две или более группы лимфатических узлов, расположенных с одной стороны диафрагмы (II) либо один экстралимфатический орган и его регионарные лимфоузлы (IIE).
III стадия (генерализованная) – пораженные лимфоузлы расположены с обеих сторон диафрагмы (III). Дополнительно может поражаться один экстралимфатический орган (IIIE), селезенка (IIIS) либо они вместе (IIIE + IIIS).
IV стадия (диссеминированная) – поражение затрагивает один или несколько экстралимфатических органов (легкие, плевру, костный мозг, печень, почки, ЖКТ и др.) с одновременным поражением лимфоузлов или без него.
Для обозначения наличия или отсутствия общих симптомов лимфогранулематоза на протяжении последних 6 месяцев (лихорадки, ночной потливости, похудания) к цифре, обозначающей стадию болезни, добавляются буквы А или В соответственно.
Симптомы лимфогранулематоза
К числу характерных для лимфогранулематоза симптомокомплексов относятся интоксикация, увеличение лимфатических узлов и возникновение экстранодальных очагов. Часто заболевание начинается с неспецифических симптомов – периодической лихорадки с температурными пиками до 39°С, ночной потливости, слабости, похудания, кожного зуда.
Нередко первым «вестником» лимфогранулематоза служит увеличение доступных для пальпации лимфоузлов, которые больные обнаруживают у себя самостоятельно. Чаще это шейные, надключичные лимфатические узлы; реже — подмышечные, бедренные, паховые. Периферические лимфоузлы плотные, безболезненные, подвижные, не спаяны между собой, с кожей и окружающими тканями; обычно тянутся в виде цепочки.
У 15-20% пациентов лимфогранулематоз дебютирует с увеличения лимфоузлов средостения. При поражении медиастинальных лимфоузлов первыми клиническими признаками болезни Ходжкина могут служить дисфагия, сухой кашель, одышка, синдром ВПВ. Если опухолевый процесс затрагивает забрюшинные и мезентериальные лимфоузлы, возникают абдоминальные боли, отеки нижних конечностей.
Среди экстранодальных локализаций при лимфогранулематозе наиболее часто (в 25% случаев) встречается поражение легких. Лимфогранулематоз легких протекает по типу пневмонии (иногда с образованием каверн в легочной ткани), а при вовлечении плевры сопровождается развитием экссудативного плеврита.
При костной форме лимфогранулематоза чаще поражаются позвоночник, ребра, грудина, кости таза; значительно реже – кости черепа и трубчатые кости. В этих случаях отмечаются вертебралгии и оссалгии, может происходить деструкция тел позвонков; рентгенологические изменения обычно развиваются спустя несколько месяцев. Опухолевая инфильтрация костного мозга приводит к развитию анемии, лейко- и тромбоцитопении.
Лимфогранулематоз ЖКТ протекает с инвазией мышечного слоя кишечника, изъязвлениями слизистой, кишечными кровотечениями. Возможны осложнения в виде перфорации стенки кишки и перитонита. Признаками поражения печени при болезни Ходжкина служат гепатомегалия, повышение активности щелочной фосфатазы. При поражении спинного мозга в течение нескольких дней или недель может развиться поперечный паралич. В терминальной стадии лимфогранулематоза генерализованное поражение может затрагивать кожу, глаза, миндалины, щитовидную железу, молочные железы, сердце, яички, яичники, матку и др. органы.
Диагностика лимфогранулематоза
Увеличение периферических лимфоузлов, печени и селезенки наряду с клинической симптоматикой (фебрильной лихорадкой, потливостью, потерей массы тела) всегда вызывает онкологические опасения. В случае с болезнью Ходжкина методы инструментальной визуализации играют вспомогательную роль.
Достоверная верификация, правильное стадирование и адекватный выбор метода лечения лимфогранулематоза возможны только после проведения морфологической диагностики. С целью забора диагностического материала показано проведение биопсии периферических лимфоузлов, диагностической торакоскопии, лапароскопии, лапаротомии со спленэктомией. Критерием подтверждения лимфогранулематоза служит обнаружение в исследуемом биоптате гигантских клеток Березовского-Штернберга. Выявление клеток Ходжкина позволяет только предположить соответствующий диагноз, но не может служить основанием для назначения специального лечения.
В системе лабораторной диагностики лимфогранулематоза обязательно исследуются общий анализ крови, биохимические показатели крови, позволяющие оценить функцию печени (щелочная фосфата, трансаминазы). При подозрении на заинтересованность костного мозга выполняется стернальная пункция или трепанобиопсия. При различных клинических формах, а также для определения стадии лимфогранулематоза требуется проведение рентгенографии грудной клетки и брюшной полости, КТ, УЗИ брюшной полости и забрюшинной клетчатки, КТ средостения, лимфосцинтиграфии, сцинтиграфии скелета и др.
В дифференциально-диагностическом плане требуется разграничение лимфогранулематоза и лимфаденитов различной этиологии (при туберкулезе, токсоплазмозе, актиномикозе, бруцеллезе, инфекционном мононуклеозе, ангине, гриппе, краснухе, сепсисе, СПИДе). Кроме этого, исключаются саркоидоз, неходжкинские лимфомы, метастазы рака.
Лечение лимфогранулематоза
Современные подходы к лечению лимфогранулематоза основываются на возможности полного излечения данного заболевания. При этом лечение должно быть поэтапным, комплексным и учитывающим стадию болезни. При болезни Ходжкина используются схемы лучевой терапии, цикловой полихимиотерапии, комбинации лучевой терапии и химиотерапии.
В качестве самостоятельного метода лучевая терапия применяется при I-IIА стадии (поражениях единичных лимфоузлов или одного органа). В этих случаях облучению может предшествовать удаление лимфоузлов и спленэктомия. При лимфогранулематозе проводится субтотальное или тотальное облучение лимфоузлов (шейных, аксиллярных, над- и подключичных, внутригрудных, мезентериальных, забрюшинных, паховых), захватывающее как группы пораженных, так и неизмененных лимфатических узлов (последних – в профилактических целях).
Больным с IIВ и IIIА стадиями назначается комбинированная химиолучевая терапия: сначала вводная полихимиотерапия с облучением только увеличенных лимфоузлов (по минимальной программе), затем – облучение всех остальных лимфоузлов (по максимальной программе) и поддерживающая полихимиотерапия в течение последующих 2-3 лет.
При диссеминированных IIIВ и IV стадиях лимфогранулематоза для индукции ремиссии используется цикловая полихимиотерапия, а на этапе поддержания ремиссии — циклы медикаментозной терапии или радикального облучения. Полихимиотерапия при лимфогранулематозе выполняется по специально разработанным в онкологии схемам (МОРР, СОРР, СУРР, СVPP, ДОРР и др.).
Результатами проводимой терапии могут служить:
- полная ремиссия (исчезновение и отсутствие субъективных и объективных признаков лимфогранулематоза в течение 1 месяца)
- частичная ремиссия (купирование субъективных признаков и сокращение размеров лимфоузлов или экстранодальных очагов более чем на 50% в течение 1 месяца)
- клиническое улучшение (купирование субъективных признаков и сокращение размеров лимфоузлов или экстранодальных очагов менее чем на 50% в течение 1 месяца)
- отсутствие динамики (сохранение или прогрессирование признаков лимфогранулематоза).
Прогноз при лимфогранулематозе
Для I и II стадий лимфогранулематоза безрецидивная 5-летняя выживаемость после лечения составляет 90%; при IIIA стадии – 80%, при IIIВ – 60%, а при IV – менее 45%. Неблагоприятными прогностическими признаками являются острое развитие лимфогранулематоза; массивные конгломераты лимфоузлов более 5 см в диаметре; расширение тени средостения более чем на 30% объема грудной клетки; одновременное поражение 3-х и более групп лимфатических узлов, селезенки; гистологический вариант лимфоидное истощение и др.
Рецидивы лимфогранулематоза могут возникать при нарушении режима поддерживающей терапии, провоцироваться физическими нагрузками, беременностью. Пациенты с болезнью Ходжкина должны наблюдаться у гематолога или онколога. Доклинические стадии лимфогранулематоза в ряде случаев могут быть выявлены при проведении профилактической флюорографии.
Лимфома Ходжкина (Болезнь Ходжкина) | Симптомы и лечение лимфомы Ходжкина
Лечение лимфомы Ходжкина
Лечение больных при IA, IIА, IB или IIВ стадиях заболевания обычно проводится с использованием химиотерапии в сочетании с лучевой терапией. Такая терапия приводит к выздоровлению 80 % больных. У больных с наличием основной опухолевой массы в средостении сроки проведения химиотерапии могут быть более продолжительными и перед началом лучевой терапии применяются различные схемы химиотерапии.
При IIIA стадии обычно используется комбинированная химиотерапия в сочетании с лучевой терапией на зоны основного поражения или без нее. Выздоровление достигается в 75-80 % случаев.
При IIIB стадии требуется проведение полихимиотерапии, иногда в сочетании с лучевой терапией. Применение только лучевой терапии не приводит к излечению. Выздоровление достигается в 70- 80 % случаев.
При IVA или IVB стадиях используется полихимиотерапия по схеме ABVD [доксорубицин (адриамицин), блеомицин, винбластин, дакарбазин], приводя к полной ремиссии 70-80 % больных, с 10-15-летней выживаемостью без признаков заболевания у 50 % больных. Схема МОРР [мехлоретамин, винкристин (онковин), прокарбазин, преднизолон] больше не используется из-за побочных эффектов, включая вторичную анемию. Эффективны также следующие препараты: нитрозомочевина, ифосфамид, цисплатин или карбоплатин, этопозид. Обещающей является комбинация препаратов Stanford V, представляющая 12-недельный режим химиотерапии. Больные, которые не достигли полной ремиссии или у которых произошел рецидив болезни в пределах 12 месяцев, имеют плохой прогноз. У больных с рецидивом или рефрактерной формой заболевания при наличии ответа на химиотерапию может быть эффективной аутологичная трансплантация стволовых кроветворных клеток.
Осложнения терапии болезни Ходжкина
Химиотерапия с применением режимов подобных МОРР повышает риск возникновения вторичного лейкоза, который обычно развивается спустя 3 года. Химиотерапия и лучевая терапия повышают риск возникновения злокачественных солидных опухолей (например, рак молочной железы, ЖКТ, легкого, саркомы мягких тканей). Облучение средостения повышает риск развития коронарного атеросклероза. Риск возникновения рака молочной железы повышается у женщин спустя 7 лет после завершения лучевой терапии на близлежащие лимфатические узлы.
Лимфома Ходжкина. Наблюдение после завершения лечения
Оценка | Программа |
Врачебный осмотр, общий анализ крови, тромбоциты, СОЭ, биохимический анализ крови | Первые 2 года — через 3-4 месяца, 3-5 лет — через 6 месяцев, > 5 лет — через 12 месяцев |
Рентгенография органов грудной клетки при каждом визите, если КТ грудной клетки не выполнялось | Первые 2 года — через 3 месяца, 3-5 лет — через 6 месяцев, > 5 лет — через 12 месяцев |
КТ органов грудной клетки | Первые 2 года — через 6-8 месяцев, 3-5 лет — через 12 месяцев, > 5 лет при обнаружении нарушений на рентгенографии |
КГ органов брюшной полости малого таза | Стадии I и II: первые 5 лет ежегодно, При других стадиях: первые 2 года каждые 6 месяцев, от 3 до 5 лет — ежегодно |
Уровень тиреоидных гормонов | Каждые 6 месяцев после облучения шеи |
Ежегодная маммография спустя 7 лет после лечения | При облучении выше диафрагмы у больных до 30 лет |
Ежегодная маммография начиная с 37-летнего возраста | При облучении выше диафрагмы у больных старше 30 лет |
 [25], [26], [27], [28], [29], [30], [31], [32], [33], [34], [35], [36]
[25], [26], [27], [28], [29], [30], [31], [32], [33], [34], [35], [36]
Болезнь ходжкина (лимфогранулематоз)
Болезнь Ходжкина относится к лимфомам, которые занимают 3 место среди опухолей детского возраста.
Лимфомы подразделяются на 2 основных типа: болезнь Ходжкина (лимфома Ходжкина, или лимфогранулематоз) и неходжкинские лимфомы (лимфосаркомы). Они отличаются в значительной степени по клиническому течению, микроскопическому строению, метастазированию и ответу на лечение.
Болезнь Ходжкина чаще наблюдается у старших детей и подростков.
Болезнь Ходжкина названа по имени Томаса Ходжкина, который впервые описал это заболевание в 1832 году.
Эта лимфома возникает в лимфоидной ткани иммунной и кроветворной систем (лимфатических узлов, селезенки, вилочковой железы, аденоидов, миндалин, костного мозга, желудочно-кишечного тракта и многих других органов, содержащих лимфоидную ткань.
Поэтому болезнь Ходжкина может возникнуть в любом органе, содержащем лимфоидную ткань, но чаще развивается в лимфатических узлах грудной полости, шеи и подмышечных областей. По лимфатическим путям опухолевые клетки могут распространиться в другие лимфатические узлы, обычно сначала в близлежащие группы лимфатических узлов. Редко опухолевые клетки по кровеносным сосудам достигают печени, легкие и костный мозг.
Типы болезни Ходжкина
Опухолевые клетки при болезни Ходжкина носят названия клеток Рида-Штернберга, по фамилии авторов, которые впервые их описали.
На основании микроскопических данных выделены несколько типов болезни Ходжкина. Такое подразделение имеет большое значение, т.к. различные типы заболевания отличаются по клиническому течению, распространению и лечению.
- Нодулярный склероз (чаще поражаются лимфатические узлы средостения)
- Смешанно-клеточный (наиболее частый подтип у детей)
- Обогащенный лимфоцитами (вариант лимфоидного преобладания)
- С угнетением лимфоцитов (вариант лимфоидного истощения) — самый редкий подтип у детей.
Частота возникновения болезни ходжкина
Болезнь Ходжкина возникает как у детей, так и взрослых, но чаще всего в двух возрастных периодах: в раннем взрослом возрасте (15-40 лет, но обычно 25-30 лет) и зрелом возрасте (после 55 лет).
В возрасте до 1 года болезнь Ходжкина не встречается. До 5 лет болезнь Ходжкина выявляется крайне редко. В 10-15% случаев заболевание наблюдается у лиц моложе 16 лет.
Заболеваемость болезнью Ходжкина в детском возрасте составляет 0,7-0,8 случаев на 100 000 детского населения, что значительно ниже частоты заболевания у взрослых. Стандартизованный показатель заболеваемости в России составляет 1,9 на 100000 детского населения. Мальчики заболевают чаще девочек, причем в возрастной группе до 10 лет преобладание мальчиков особенно значительно (3:1).
Факторы риска возникновения болезни ходжкина
В настоящее время известно несколько факторов, которые могут способствовать возникновению болезни Ходжкина.
Инфекционный мононуклеоз (вызывается вирусом Эпштейна-Барр) в некоторой степени повышает риск развития болезни Ходжкина. Однако у 50% больных болезнью Ходжкина не было ранее этой инфекции.
Угнетение иммунитета также сопровождается повышенным риском развития болезни Ходжкина. Это возможно при таких состояниях как синдром приобретенного иммунодефицита (СПИД), трансплантация органов, врожденные синдромы иммунодефицита, например, атаксия-телангиэктазия.
Известны случаи болезни Ходжкина в одной семье. При этом если один из близнецов заболел болезнью Ходжкина, то у другого вероятность развития того же заболевания повышается.
К сожалению, в настоящее время нет достоверных путей предотвращения развития болезни Ходжкина как у детей, так и у взрослых.
Диагностика болезни ходжкина
Ранняя диагностика болезни Ходжкина у детей может быть затруднена в связи с тем, что у некоторых больных симптомы могут отсутствовать вообще, а у других они могут быть неспецифичными и наблюдаются при других неопухолевых заболеваниях, например, инфекции.
Кроме того, в настоящее время методов скрининга (досимптомного выявления) болезни Ходжкина не существует.
На фоне полного благополучия у ребенка можно заметить увеличенный лимфатический узел на шее, в подмышечной или паховой области. Иногда припухлость в области лимфатического узла может самостоятельно исчезнуть, но вскоре появляется вновь. Появившийся лимфатический узел постепенно увеличивается в размерах, но не сопровождается болью. Иногда возможно появление таких узлов сразу в нескольких областях.
Увеличение размеров лимфатических узлов возможно также при наличии инфекции. В случае отсутствия инфекции следует немедленно обратиться к врачу.
При увеличении лимфатических узлов в грудной клетке (средостении) их обнаружение на ранних этапах затруднительно без применения специальных методов обследования. Дальнейшее увеличение этих узлов может привести к сдавлению трахеи, вызывая кашель и затруднение дыхания. У некоторых больных появляется повышение температуры, ночные обильные поты или похудание, а также зуд кожи, повышенная утомляемость, снижение аппетита.
При появлении вышеуказанных симптомов необходимо незамедлительно обратиться к врачу. Чем раньше установлен диагноз и начато лечение, тем лучше прогноз (исход) заболевания.
Единственным достоверным методом уточнения диагноза болезни Ходжкина является биопсия (взятие кусочка опухоли для микроскопического исследования) с последующим иммунологическим исследованием для подтверждения болезни Ходжкина.
Определение стадии болезни ходжкина
Уточнение степени распространения опухолевого процесса (стадии заболевания) имеет важное значение для выбора тактики лечения больного и оценки прогноза (исхода) заболевания.
Болезнь Ходжкина обычно возникает в одном или нескольких близлежащих лимфатических узлах и затем постепенно распространяется на другие лимфатические узлы и органы. В редких случаях болезнь Ходжкина может первично развиться в коже, миндалинах, печени, селезенке, а не в лимфатических узлах.
Рентгенография грудной клетки позволяет выявить увеличенные лимфатические узлы в грудной полости (средостении).
Ультразвуковое исследование (УЗИ) — дает возможность выявить увеличенные лимфатические узлы всех локализаций, наличие опухолевых очагов в печени и селезенке.
Компьютерная томография (КТ) дает возможность детально рассмотреть лимфатические узлы в грудной полости, животе и области таза.
Магнитно-резонансная томография (МРТ) особенно целесообразна при обследовании головного и спинного мозга.
Сканирование лимфатической системы с галлием-67 необходимо для выявления степени вовлечения в опухолевый процесс лимфатических узлов.
В общем анализе крови можно выявить снижение количества эритроцитов (анемию), повышение СОЭ (скорости оседания эритроцитов) у больных с распространенным процессом, а в биохимическом анализе крови — признаки поражения печени.
При исследовании костного мозга, особенно у больных с анемией, высокой температурой и ночными потами, уточняется наличие или отсутствие опухолевых клеток в костном мозге.
После детального обследования больного устанавливается стадия заболевания — с 1 по 4 — в зависимости от степени распространения опухолевого процесса.
К стадии добавляют символы «А» или «Б», указывающих на отсутствие или наличие таких симптомов, как снижение веса более чем на 10% за предыдущие 6 месяцев, значительное повышение температуры без видимых причин, сильные ночные поты, зуд кожи.
Кроме того, учитываются признаки биологической активности заболевания по показателям крови (уровни СОЭ, фибриногена, гаптоглобина), наличие или отсутствие которых обозначаются символами «б» и «а».
Под прогрессией заболевания подразумевается продолжение роста опухоли, несмотря на проводимое лечение. Рецидив означает возврат болезни после окончания всей программы лечения. Причем рецидив может быть как в области первичной опухоли, так и в другом месте.
Лечение болезни ходжкина
Основной целью лечения каждого ребенка, страдающего болезнью Ходжкина, является полное излечение.
Химиотерапия и лучевая терапия являются основными методами лечения этих детей.
Трансплантация костного мозга применяется у отдельных больных, когда другие методы оказались неэффективными. Оперативный метод имеет ограниченное значение при лечении детей с болезнью Ходжкина и применяется в основном с целью выполнения биопсии опухоли.
ХИМИОТЕРАПИЯ
Под химиотерапией подразумевается применение противоопухолевых препаратов для уничтожения злокачественных клеток. При этом некоторые препараты используются внутрь, другие — внутривенно. Химиотерапия относится к системным видам лечения. Это указывает на то, что препарат достигает кровотока и разносится по всему организму, воздействую на опухолевые клетки.
Для химиотерапии используются одновременно препараты различного механизма действия, что повышает эффективность лечения. Известны многие комбинации химиопрепаратов, применяемых для лечения детей с болезнью Ходжкина, однако наиболее часто используются следующие: ACOPP — адриамицин, циклофосфан, винкристин (онковин), натулан (прокарбазин), преднизолон.
ABVD — адриамицин, блеомицин, винбластин, дакарбазин.
OEPA — онковин, этопозид, преднизолон, адриамицин.
BEACOPP — блеомицин, этопозид, адриамицин, циклофосфан, винкристин(онковин), прокарбазин (натулан), преднизолон.
Во время лечения могут быть использованы различные чередующиеся комбинации химиопрепаратов. Причем в зависимости от степени распространения (стадии) заболевания используют от 2 до 6 циклов химиотерапии.
Противоопухолевые препараты воздействуют не только на злокачественные, но и на нормальные клетки организма, что приводит к различным побочным эффектам.
Клетки костного мозга, волосяных фолликулов и выстилающий эпителий (покровные клетки) полости рта и желудочно-кишечного тракта относятся к быстро растущим клеткам. Побочные эффекты зависят от типа, разовой и общей дозы препаратов, а также длительности химиотерапии.
В результате химиотерапии у ребенка может возникнуть выпадение волос, появление язв в полости рта, кровоточивость, тошнота, рвота и другие явления.
Указанные побочные явления временные и проходят после прекращения лечения. Кроме того, имеются препараты, помогающие уменьшить или предотвратить побочные явления химиотерапии.
Некоторые противоопухолевые препараты могут вызвать отдаленные последствия спустя много месяцев и лет после окончания лечения. Препараты могут повреждать сердце, легкие, влиять на рост и способность к продолжению рода.
При прогнозировании бесплодия у старших детей возможен забор и консервация спермы до начала химиотерапии. Нужно знать о том, что к препаратам, вызывающим бесплодие, относятся такие как:
BCNU (кармустин),
CCNU (ломустин),
циклофосфан,
натулан (прокарбазин)
и другие более редко применяющиеся препараты.
Тяжесть отдаленных последствий химиотерапии может быть различной и во многом зависит от возраста больного на момент лечения.
Необходимо помнить и о возможности в дальнейшем возникновения второй злокачественной опухоли, особенно лейкоза.
У детей с болезнью Ходжкина применяется наружное облучение, причем в том случае, когда имеется большая масса опухоли, и химиотерапия не может полностью уничтожить опухолевые клетки в какой-либо области. Как правило, лучевая терапия сочетается с химиотерапией, но оба метода применяются раздельно.
Лечение начинается с химиотерапии, а лучевая терапия назначается на остаточную опухоль. Разовая доза облучения обычно составляет 1,8-2 грея, а суммарная — 20-36 грей. Лучевая терапия продолжается обычно в течение 2-3 недель.
Из непосредственных побочных явлений лучевой терапии следует отметить повреждение наружных кожных покровов в виде покраснения, слабость, тошноту и жидкий стул (в зависимости от зоны облучения).
Самым серьезным отдаленным последствием лучевой терапии является развитие второй опухоли. У девочек, получавших лучевую терапию на область грудной клетки, может быть повышенный риск возникновения рака молочной железы. Кроме того, облучение области грудной клетки повышает риск рака легкого, особенно у курильщиков.
Лучевая терапия на область яичников и яичек, особенно в сочетании с химиотерапией, повышает риск бесплодия.
У некоторых детей с болезнью Ходжкина возникает резистентность (невосприимчивость) к химиотерапии и облучению. В этом случае возникает необходимость применения высоких доз химиопрепаратов, которые серьезно повреждают или даже уничтожают костный мозг больного, который вырабатывает клетки крови.
Забор костного мозга или периферических стволовых клеток у больного с последующей трансплантацией в период резкого угнетения кроветворения помогают осуществить высокодозную химиотерапию и дать больному шансы на излечение.
В результате современного лечения 5-летняя выживаемость (практически означающая излечение) детей значительно улучшилась и составляет 90-95% при 1 и 2 стадиях, 80-85% — при 3 и около 75% — при 4 стадии.
На выживаемость больных, кроме стадии, оказывают влияние и другие факторы, например, скорость оседания эритроцитов (СОЭ), количество областей пораженных лимфатических узлов, масса опухоли, тип опухоли, число лейкоцитов и эритроцитов, пол и возраст ребенка.
Что происходит после окончания лечения?
После завершения всей программы лечения у ребенка в течение нескольких месяцев могут сохраняться побочные эффекты химиотерапии и облучения. Поэтому столь важно динамическое наблюдение в поликлинике и периодическое обследование ребенка с целью выявления и лечения побочных эффектов и осложнений, а также своевременной диагностики рецидива (возврата) заболевания или второй опухоли.
Лимфогранулематоз смешанно клеточный вариант. Причины развития лимфогранулематоза, симптомы заболевания, методы лечения, прогноз. Что представляет собой лимфогранулематоз
Лимфогранулематоз симптомы анализ крови определяет очень быстро, принимая во внимание не специфичность симптомов заболевания, именно этот тип диагностики позволяет своевременно заподозрить патологические изменения в системе крови пациента. В процессе исследования, лабораторные сотрудники изучают состав крови, а также оценивают размеры и формы каждого типа клеток, что присутствуют в плазме. Сопоставив их процентное соотношение, врач может сделать выводы о наличии заболевания и осложнений.
Болезнь лимфогранулематоз анализ крови, которую показывает на ранних этапах, развивается достаточно быстро. Известно, что в организме пациента есть специальные клетки – лейкоциты, которые состоят из ряда ферментов. Лимфоциты защищают организм от чужеродных агентов и формируют иммунитет. Под воздействием определенных факторов, клетка начинает мутировать, не проходя до конца полный цикл своего развития.
Требуется отметить, что в организме каждого человека ежедневно формируется тысячи мутаций, вследствие взаимодействия молекул ДНК и нуклеозидов, но в здоровом состоянии, организм сразу же запускает механизм самоуничтожения и атипичные клетки не могут размножаться – соответственно умирают. Второй системой защиты является как раз иммунитет. Если эти механизмы нарушены, то у человека нет сил противостоять атипичным клеткам, и они начинают массово делиться, формируя тысячи своих копий, создавая опухолевое новообразование.
Эти атипичные клетки, что созрели с В-лимфоцитов, принято называть Ходжкина – на честь ученого, что их исследовал. Гранулы этих клетки начинают проявляться изначально в одном из лимфоузлов человека, но со временем к месту опухоли мигрируют и остальные клетки нейтрофилы, эозинофилы. В конечном итоге, вокруг мутировавших лимфоцитов образуется плотный фиброзный рубец. Из-за наличия воспалительных реакций, лимфоузел очень сильно увеличивается в размерах и развивается, так называемая гранулема.
Признаки болезни могут появляться и в других, рядом лежащих лимфоузлах и тканях, это случается, когда гранулема достигла внушительных размеров и не получала соответственного лечения. На сегодняшний день причины заболевания до конца не изучены, но есть предположение, что на развитие патологии может повлиять нарушение функций кровяной системы, что передались по наследству, а также один из видов герпетических инфекций, что мутировал.
Симптомы заболевания
Особенностью патологического состояния является то, что длительное время, оно может протекать и вовсе без каких-либо симптомов, поэтому врачам удается диагностировать ее на поздних стадиях или же случайно, на ранних этапах в процессе биохимического анализа. Первыми признаками патологии являются увеличены в размерах подчелюстные и шейные лимфоузлы в области горла. С течением болезни поражаются лимфоузлы грудной клетки, живота, органов малого таза и конечностей. На фоне этого, также наблюдается ухудшение общего состояния пациента, ведь лимфоузлы могут увеличиваться настолько, что начинают сдавливать рядом находящиеся органы и ткани.
Показатели развития заболевания могут выглядеть следующим образом:
- кашель – проявляется при сдавливании бронхов, как правило, он сухой и мучительный, не поддается купированию противокашлевыми препаратами;
- отдышка – развивается при сдавливании легочной ткани;
- отеки – образуются при сдавливании полой вены, которая впадает в сердце;
- нарушение пищеварительных процессов наблюдается, если имеет место сдавливание кишечника. Это состояние часто сопровождается диареей, вздутием живота и запорами;
- нарушение работы нервной системы наблюдается редко, но может быть спровоцировано передавливанием отделов спинного мозга. Больной теряет чувствительность определенных отделов рук, ног или шеи;
- если в патологическом процессе задействованы лимфатические узлы спинного пояса, отмечается нарушение работы почек;
- имеют место и общие симптомы, что проявляются в резком снижении веса, бледности кожных покровов, слабости и снижении работоспособности.
Как и любое опухолевое злокачественное образование, гранулема может, к примеру, из горла пускать метастазы и нарушать работу целых систем. Увеличение печени – растущая гранулема вытесняет здоровые клетки печени, что провоцирует постепенное ее разрушение. Увеличение в размерах селезенки встречается в 30% случаев и, как правило, проходит безболезненно для пациента. Поражение костной ткани характеризуется нарушением целостности и плотности костей, частыми переломами и нарушением двигательной функции. Нарушение процессов кроветворения – снижается количество всех клеток крови, развивается апластическая анемия. Кожный зуд – при разрушении клеток лейкоцитов высвобождается гистамин, что приводит к зуду и шелушению кожного покрова. Поражение легких характеризуется кашлем, отдышкой.

На основе вышеперечисленных симптомов, что могут проявляться в области горла и других участков тела, существуют несколько стадий патологии. Для первой стадии патологического процесса характерны патологические процессы, что развиваются в пределах одного органа, к примеру, только в селезенке, в легких или печени. На данном этапе человек вовсе не ощущает симптомов, если болезнь обнаруживается, то это случайность.
Вторая стадия характеризуется двумя группами пораженных лимфоузлов, что размещаются выше или ниже диафрагмы. На третьей стадии отмечается поражение лимфоузлов, что могут находиться на задней стенке диафрагмы, выше ее или ниже. Как правило, на третьей стадии поражаются лимфоузлы горла, селезенки, костного мозга и печени. На четвертой стадии отмечается такое увеличение лимфатических улов, что приводит к некротизации органа, в котором развивается.
Диагностика патологического состояния лимфоузлов
Лимфогранулематоз симптомы анализ крови дает возможность определить, но, как правило, назначают и ряд инструментальных исследований. Забор крови для анализа проводится обязательно натощак, утром. Для лабораторной диагностики подходит и капиллярная и венозная кровь.
В процессе исследования врач наносит незначительное количество крови на предметное стекло и окрашивает его с помощью специальных веществ. Далее рассматривает кровь под микроскопом, и оценивает количество и размер ферментов.
Микроскопическое исследование мазка крови очень редко устанавливает атипичные клетки в материале, но может уловить существенные отличия от нормы:
- количество эритроцитов в норме составляет у мужчин 4,0 – 5,0 х 1012/л, а у женщин 3,5 – 4,7 х 1012/л. При данном заболевании может уменьшаться;
- уровень гемоглобина также будет уменьшаться, ведь зависит от количества эритроцитов;
- нарушается скорость оседания эритроцитов – в крови здорового человека эритроциты отталкиваются друг от друга, при наличии лимфогранулематоза в составе крови повышается количество фермента, что склеивает их между собой;
- снижается процент лимфоцитов, вследствие нарушения функционирования костного мозга;
- моноциты принимают активное участие в формировании гранулемы, поэтому в крови отмечается их существенное увеличение;
- количество нейтрофилов увеличивается только на поздних этапах заболевания, на 1-2 стадии показатели в норме;
- эозинофилы принимают активное участие в борьбе с новообразованием, поэтому процент увеличения этих ферментов в крови прямо пропорциональный размеру опухоли;
- тромбоциты, как и остальные ферменты крови, формируются в костном мозге, поэтому на поздних стадиях, когд