Синдром Хортона: симптомы и причины заболевания


Височный артрит: диагностика и лечение опасного недуга
Состояние кровеносных сосудов очень важно для организма. По артериям кровь несет клеткам всего организма кислород и питание.
Самыми уязвимыми являются нервные клетки, они первыми погибают при недостатке питательных веществ. Поэтому нарушение кровоснабжения мозга может привести к тяжелым последствиям.
При височном артрите (или синдроме Хортона по имени открывателя) воспаляются мозговые сосуды. Страдают средние и большие артерии, чаще всего височная.
Болезни подвержены лица пожилого возраста и старики. Пик заболеваемости приходится на возраст 70 лет, хотя в медицине встречались случаи выявления патологии у лиц младше 40 лет.
Причины заболевания
Болезнь названа в честь американского ученого Хортона, который ее подробно описал в 1931 году. Этимология височного артрита до конца не выявлена.
По мнению большинства специалистов, провоцирующий эффект на развитие болезни оказывают инфекции, в частности, герпес, фурункулез, вирусы гепатита, гриппа.
Подтверждением гипотезы является то, что у трети заболевших в стенках пораженных артерий найден антиген гепатита В (HbsAg) и антитела к нему.
Выявление среди больных носителей генов HLA В14, А10, В8 свидетельствует о наличии генетической предрасположенности к синдрому Хортона.
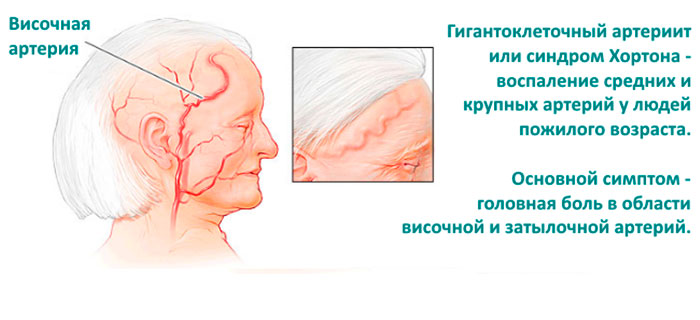

Височный артрит у пожилых
Чаще всего недугом страдают представители Северной Европы и скандинавских стран. Здесь частота заболеваемости составляет до 35 человек на 100-тысячное население.
Реже болеют арабы и жители азиатских стран. В Японии височный артрит встречается лишь у 1,5 человека на 100 тысяч.
Заболевание чаще проявляется у женщин. Соотношение больных женского и мужского пола составляет 5 к 3.
Симптомы синдрома Хортона
Проявление недуга в обычном режиме появляется постепенно — в течение 14-30 дней.
Но после вирусных болезней (ОРВИ, гепатита) возможно резкая симптоматика. Больного лихорадит, появляются частые мигрени.
Головная боль имеет односторонний или двусторонний характер. Возможна локализация болезненных ощущений в височной области.
Для височного артрита характерны следующие общие клинические симптомы:
- лихорадка с повышением температуры тела до 40°;
- снижение аппетита, анорексия;
- сверлящая или пульсирующая головная боль, головокружение;
- ревматическая полимиалгия, проявляющаяся в скованности мышц плечевого и тазового пояса;
- общая слабость;
- депрессия.
- изменение цвета висков.
При синдроме Хортона в стенках сосудов идет скопление неправильных измененных клеток — гигантских клеток.
Поэтому недуг часто называют гигантоклеточным артритом. В результате патологии воспаляются оболочки артерий, сужается просвет сосудов, образуются тромбы.
Часто поражаются сонные артерии, аорта и другие средние и большие сосуды, отходящие от нее. Вероятность воспаления снижается с уменьшением калибра сосудов.
Механизм болезни носит аутоиммунный характер. То есть организм перестает распознавать собственные клетки и начинает атаковать их.
Главной структурой, подвергающейся иммунопатологической реакции, является эластиновое волокно артерии. Симптомы синдрома Хортона зависят от области поражения.
Сосудистые проявления выражаются в уплотнении стенок магистралей, отсутствии пульсации. При пальпации чувствуются узелки. В височной области наблюдается изменение цвета и отечность.
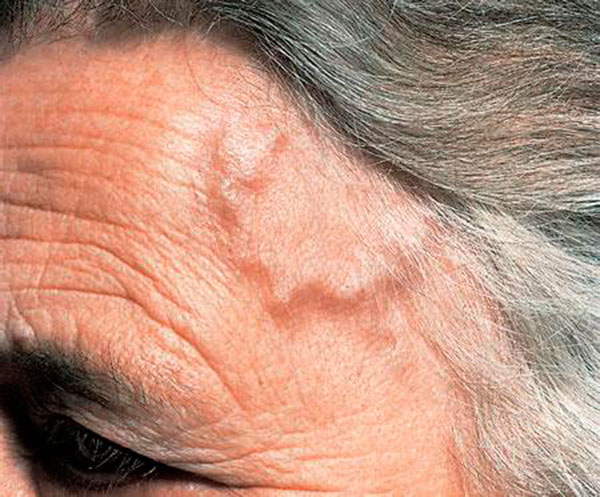

Набухшая вена при синдроме Хортона
Контуры артерии четко просматриваются сквозь кожу. При более редких нарушениях других ветвей наружной сонной артерии возникают боли в глотке и полости рта, немота языка, гул в ушах, ухудшение слуха.
Если нарушено кровоснабжение зрительного нерва пациенты жалуются на размытую картинку, нечеткость зрения, двоение предметов и боль в глазных яблоках. У 36% больных развивается односторонняя необратимая слепота.
При своевременном выявлении симптомов височного артрита лечение позволяет избежать необратимых изменений.
Во время начатая терапия носит благоприятный прогноз, показатели смертности больных синдромом Хортона не отличаются от общепринятых значений.
Однако на поздних стадиях недуга возможны осложнения в виде инфарктов мозга и ишемических атак. Бывают рецидивы.
Диагностика болезни
Диагноз височный артрит ставят по совокупности факторов клинических проявлений, возраста пациента, данных лабораторных исследований, результатов биопсии сонной артерии, заключения офтальмолога и невролога.
При синдроме Хортона обычно сильно повышена СОЭ. О наличии патологии также говорят показатели воспаления, наличие антител к VIII фактору, анемия, лейкоцитоз.
Ускоренные показатели СОЭ (50-70 мм/ч) способствуют принятию решения о терапии глюкокортекоидами.


Диагностика височного артрита
Положительный эффект от лечения доказывает правильность поставленного диагноза. Биохимический анализ крови выявит характерную диспротеинемию с уменьшением количества альбуминов, повышение Ig G.
Большое значение при диагностике недуга придается биопсии височной артерии.
Гистологическая картина показывает:
- утолщение стенок сосудов;
- скопление гигантских многоядерных клеток в инфильтратах;
- образование в стенках артерий гранулем, содержащих лимфоциты и гистиоциты;
- сужение просвета сосудов;
- пристеночный тромбоз.
Однако отсутствие характерных признаков височного артрита не говорит об ошибке в диагнозе, так как сосудистые воспаления сегментированы.
При биопсии возможно взятие материала со здорового участка артерии. Положительный результат в 70% случаев выявляется при взятии двусторонней биопсии.
При консультации офтальмолога специалист проводит проверку остроты зрения и осматривает глазное дно. Невролог выявляет сосудистые нарушения у пациента. Проводится КТ и МРТ головного мозга, УЗГД и ангиография сосудов.
Американские ревматологи разработали пять критериев для выявления синдрома Хортона:
- Возраст больного старше 50 лет.
- Появление новых головных болей по типу и локализации.
- Модификация височной артерии без проявлений атеросклероза — уплотнение, отсутствие пульсации, боль.
- Ускорение СОЭ выше 50 мм/ч.
- Гистологическая картина биопсии височной артерии типичная для височного артрита.
Если у пациента присутствуют три из пяти указанных критериев, ему диагностируется болезнь Хортона.
*Читайте также — о других причинах головных болей у пожилых
Лечение
Височный артрит обычно легко поддается лечению. Врачи при терапии используют медикаменты.
Так же применяются народные средства, улучшающие состояние больных.
Медикаментозное
Основное направление официальной терапии при синдроме Хортона — прием глюкокортекоидных гормонов.
Эти вещества имеют противовоспалительный эффект и тормозят развитие системных заболеваний. Но возможны серьезные побочные эффекты — изменения костей, набор веса.
Гормональные препараты назначаются до получения результатов биопсии. Врач выписывает преднизолон, доза которого зависит от поражения артерий и снижения зрительного восприятия. Прием препаратов внутрь должен продолжаться не менее двух лет.
При резком ухудшении зрения возможна пульс-терапия метилпреднизолоном. Снижение дозы предусмотрено не раньше, чем через месяц от начала лечения.

Преднизолон для лечения синдрома Хортона
Развитие височного артрита проходит в прогрессивном направлении. Однако при ранней диагностике и своевременной терапии наблюдается устойчивый регресс.
Если пациент обратился к врачу на позднем этапе болезни, врач назначит дополнительные препараты — анальгетики, успокоительные, противомалярийные лекарства, метотрексат.
Комплексное лечение включает физиотерапию, длительность которой определяется индивидуально. При наличии противопоказаний к терапии глюкокортекоидами (язвенная болезнь, гастрит) возможно хирургическая операция по удалению пораженных стенок артерий.
Народные средства
При лечении больному рекомендуется чай из ромашки или кардамона. Он успокаивает, обладает противовоспалительным эффектом и обвалакивает слизистую желудка.
Так же можно заварить календулу. Рецепт настоя — пять столовых ложек сухого сбора заварить одним литром кипящей воды. Дать чаю настояться в течение часа. Принимать по пол стакана перед каждым приемом пищи.
Для повышения иммунитета больному рекомендуется делать физические упражнения, обливаться холодной водой. Чтобы предотвратить остеропороз следует отказаться от алкогольных напитков и курения.


Чай из ромашки для облегчения симптомов височного артрита
Пациенту следует укреплять кости. Для этого нужно употреблять в пищу продукты богатые кальцием и витамином D.
Это рыба, морепродукты, молоко, грецкие орехи. Снижению холестерина и повышению иммунитета способствует употребление шпината, лука, чеснока, сельдерея, салата.
Пациенту нужно знать, что народные средства не излечивают болезнь, а способствуют облегчению побочных эффектов и общему укреплению организма. Для победы над недугом необходимо вовремя обращаться к доктору.
Заключение
Болезнь Хортона успешно излечивается современными медицинскими препаратами.
Но для благоприятного исхода важно диагностировать недуг на раннем этапе. Затягивание терапии ведет к тяжелым последствиям.
Видео: Болезнь Хортона или височный артериит
причины, симптомы, диагностика и лечение
Одним из наиболее частых и опасных для здоровья заболеваний сосудов является болезнь Хортона. Чем она опасна и как лечится, будет рассказано здесь.
Природа заболевания
Болезнь Хортона также известна под такими названиями, как гигантоклеточный темпоральный артериит или васкулит. Это заболевание относится к разряду аутоиммунных и носит воспалительный характер. Как и другие системные васкулиты, оно, как правило, поражает вены, артерии и другие большие кровеносные сосуды. Очень часто это заболевание локализуется в пределах оболочки сонной артерии.
Этот синдром назван в честь врача Хортона. Болезнь была открыта в Америке, в тридцатых годах двадцатого века. Статистика показывает, что височный артериит чаще всего встречается в северной части Европы и скандинавских странах. Как правило, болезнь поражает людей пенсионного возраста, причем женщины болеют чуть ли не вдвое больше мужчин.

Предпосылки
Считается, что болезнь Хортона возникает вследствие падения уровня иммунитета человека. Многочисленные исследования крови показывают, что в месте поражения артерии васкулитом скапливаются антитела. Более того, развитие этого заболевания может зависеть от наличия в организме блуждающих вирусов, таких как герпес, гепатиты, возбудители простудных заболеваний. Кроме всего вышеперечисленного, у ученых имеется также и теория о возможной генетической предрасположенности, так как на это указывает наличие у заболевших одинаковых генов.
Болезнь Хортона, симптомы которой носят самый разнообразный характер, может проявлять свои признаки от нескольких недель до нескольких месяцев. Иногда развитие болезни ускоряется после перенесенного вирусного, инфекционного или простудного заболевания. Симптомы болезни можно поделить на общие, проявления поражения сосудов и падение уровня зрения. Как правило, наличие хотя бы одного из них и определяет, к какому врачу обращаться.

Общие симптомы
Проявление болезни Хортона заключается в повышении температуры тела, частых и сильных головных болях, стремительной потере веса, быстрой утомляемости, расстройствах сна, болях в суставах и мышцах. Что касается боли в голове, то она может возникать как в одной части черепа, так и в нескольких сразу и, как правило, имеет пульсирующий характер. Чаще всего боли возникают в ночное время и со временем становятся только интенсивнее. Помимо мигрени, пациентов может беспокоить онемение кожи головы, боль при разговоре или принятии пищи, неприятные ощущения в области лица. Боли в мышцах и суставах локализируются, как правило, в области плеч или бедер. Характер боли в суставах имеет похожую природу с артритами.
Поражение сосудов
Сосуды при болезни Хортона подвергаются уплотнению. Обычно они имеют вид узелков, болезненных и горячих на ощупь. При этом в таких сосудах отсутствуют признаки наличия пульса и движения крови. На коже головы также возможно присутствие уплотнений и припухлостей. Более того, очень часто близлежащие к артериям участки кожи меняют свой цвет на красновато-бордовый. Возможно появление отеков при синдроме Хортона.
Болезнь, протекающая в области внутренней сонной артерии, отличается особой опасностью. Это связано с тем, что выявление внешних симптомов бывает затруднено. Осложнения подобного течения болезни связаны и с тем, что сильное повреждение крупного сосуда, не обнаруженное вовремя, может привести к серьезным негативным последствиям, таким как инсульт и кровоизлияния.
Падение зрения
Еще одним органом, который страдает больше всего при развитии болезни Хортона, являются глаза. Проявление сосудистого заболевания очень часто бывает связано с повышением давления, болями, раздвоением и другими отклонениями в зрении. Это связано прежде всего с отсутствием должного кровообращения в этом месте. При своевременно начатом лечении серьезных последствий можно избежать, в противном случае пациенту грозит полная атрофия зрительного нерва и последующая слепота.
Диагностика
Данное заболевание выявляется преимущественно путем внешнего клинического обследования, а также исследования результатов анализов. При оценке состояния пациента уделяют особое внимание неврологическому здоровью. Стоит учесть, что это заболевание способно сильно влиять на уровень зрения, поэтому его проверке отводится важная роль. В качестве лабораторных исследований берется биопсия из поврежденного сосуда, а также пациенту назначается ультразвуковая доплерография, магнитно-резонансная или компьютерная томография головного мозга.

Результаты исследований
По полученным во время диагностики данным можно судить о стадии заболевания и принимать решение о лечении. Как правило, результаты представляют собой комплексную информацию, полученную после прохождения осмотра и лабораторных исследований.
В результате забора крови устанавливают наличие недостаточности кровяных телец, повышение уровня лейкоцитов и ускорение оседания эритроцитов. При полном анализе из вены обычно выявляют изменение соотношения белковых фракций крови и уменьшение уровня альбуминов.
При исследовании зрения врачи обращают особое внимание на установление его остроты и наличие дефектов и разрушений внутреннего дна глаза.

Биопсия и исследования клеточного материала поврежденного сосуда дают возможность установить доброкачественные изменения в толщине и структуре сосуда при синдроме Хортона. Болезнь обычно протекает в виде появления в стенках артерий грануловидных узелков. Такое развитие не может не повлиять на функциональность самого сосуда: со временем его просвет становится все уже и уже.
Однако бывают случаи, когда такие изменения в артерии или вене не наблюдаются. Это может объясняться тем, что поражение сосуда имеет очень точечный характер и не всегда поддается установлению. Это связано с тем, что поражение артерии носит сегментарный характер и в ходе биопсии возможно взятие непораженного участка артерии.
Кроме того, все описанные симптомы зависят только от особенностей организма каждого отдельного пациента, в том числе от его возраста, образа жизни и других факторов. Так, Ассоциация американских ревматологов приводит статистику, свидетельствующую о том, что на течение болезни очень сильно влияют самые разнообразные демографические факторы. В них входит возраст пациента, особенно если он превышает 50 лет.
Проблемы в диагностировании
При установлении симптомов болезни Хортона также следует различать ее со схожими заболеваниями, такими как артрит, ревматизм, невралгия, патологии лимфатической системы, системные васкулиты. Особенно это касается людей преклонного возраста. Течение может отличаться от такового у других возрастных групп, поскольку очень часто изменения в венах и артериях, связанные с другими диагнозами, подходят под описание синдрома Хортона. Болезнь путают, например, с атеросклерозом. Однако боли в голове в данном случае носят совсем другой характер. Кроме того, васкулит отличается гораздо более интенсивным уровнем оседания эритроцитов и более яркими изменениями в стенках сосудов, которые проявляются при биопсии. Иногда такие смешанные симптомы могут вызывать проблему у пациента в вопросе, к какому врачу обращаться.
Лечение
Избавление от данного недуга проводится с помощью применения глюкокортикоидов. Как правило, в начале лечения врач приписывает терапию из этих препаратов, которая продолжается в течение двух лет. Курс прекращается, если у больного наступает полное избавление от болезни и не наблюдается рецидивов. Применение кортикостероидов имеет положительное влияние на болезнь Хортона.
Лечение гормональными препаратами проводится по соответствующей схеме, учитывающей нюансы течения болезни. При медленном развитии пациенту предписываются для принятия таблетки, содержащие преднизолон в расчете от 20 до 80 миллиграмм в сутки. При интенсивном развитии болезни целесообразнее применять ударную терапию большими дозами метилпреднизолона. После месяца обильного лечения возможно снижение дозировки. В таком случае каждую неделю дозу препарата снижают до уровня поддержания, который составляет около 5-7,5 миллиграмма в сутки. После двух лет лечения может возникнуть вопрос об отмене терапии в связи с отсутствием рецидивов. Последние полгода пациент может находиться на поддерживающей дозе в 2-2,5 миллиграмма гормонального препарата в день.
Однако возможна ситуация, когда лечение глюкокортикоидами не дает ожидаемого эффекта. В таком случае целесообразно назначение лечения цитостатиками. Более того, в дополнение к гормональной терапии могут быть выписаны препараты из разряда антикоагулянтов, а также антигистаминные средства.

Прогноз болезни
Следует заметить, что подобное заболевание угрозы для жизни пациента, как правило, не представляет. Отдельные редкие запущенные случаи течения недуга могут привести к ухудшению зрения, вплоть до слепоты, а также к развитию инсульта, инфаркта и некрозам. Однако болезнь поддается лечению в абсолютном большинстве случаев. Прогнозы при правильно подобранной терапии преимущественно благоприятные. При отсутствии рецидивов в ближайшие два года жизни пациента говорят о том, что, скорее всего, они не будут иметь места и в дальнейшей его жизни. Редкие осложнения во время лечения могут быть связаны исключительно с личной непереносимостью больным кортикоидной терапии. Не стоит забывать главное правило успешного лечения – диагноз должен ставить только врач! Он же имеет исключительное право назначать лечение.
Поскольку одним из факторов возникновения болезни является вирусная ее природа, очень важно придерживаться здорового образа жизни и проводить закаливание организма. Также следует помнить, что вероятность развития васкулита обусловлена генетически, и не подвергать себя излишнему риску.
Также пациентов часто интересует вопрос: дают ли инвалидность при болезни Хортона? Как правило, сильные неудобства при заболевании могут привести к ее выдаче, поскольку сложное течение недуга, которое проявляется в сильных головных болях и слезоточивости, не дает работнику возможности выполнять свои обязанности в течение длительного времени, при ярком свете в том числе.
причины, симптомы, диагностика, лечение, профилактика
Гигантоклеточный темпоральный артериит представляет собой воспалительное поражение с аутоиммунным механизмом развития, обусловленный преимущественным поражением крупных и средних интра- и экстракраниальных сосудов.
Причины
Основной механизм в развитии болезни Хортона – это нарушение иммунной реакции по типу аутоиммунного процесса, что подтверждается выявлением антител к иммуноглобулинам М и А и скоплением циркулирующих иммунных комплексов в эластическом слое сосудистой стенки поврежденной артерии.
Чаще всего триггерами болезни Хортона являются инфекционные агенты, чаще всего вирусного генеза. Примерно у 33% пациентов, страдающих этим недугом, в крови обнаруживаются Hbs-антигены и антитела к ним, также Hbs-антиген нередко обнаруживается и в стенках пораженных артерий. В большинстве случаях при болезни Хортона носительство генов HLA В14, А10, В8 подтверждает немаловажную роль в развитии заболевания генетического фактора.
Симптомы
Симптомы заболевания формируются постепенно на протяжении нескольких недель. Иногда симптомы заболевания возникают после перенесенной острой респираторной инфекции либо другой вирусной инфекции. Для заболевания характерно острое начало. Симптомами классической клинической картины болезни Хортона считается общая симптоматика, сосудистые нарушения и поражение органов зрения.
Типичными симптомами недуга является незначительная лихорадка, выраженные головные боли, анорексия, снижение массы тела, повышенная утомляемость, расстройства сна, артралгии и миалгии. Головная боль при данном недуге может носить одно- или двусторонний характер. Боль может быть пульсирующий или тупой, локализоваться в височной области, усиливаться в ночное время и нарастать в течении от 2 до 3 недель. У больных может возникать болезненностью кожи головы, острые боли и онемение в области лица, боль при жевании. Мышечные боли могут локализоваться в плечевом или тазовом поясе и могут быть похожи по клиническому течению на ревматическую полимиалгию.
Сосудистые нарушения обусловлены появлением уплотнения и болезненности при прощупывании теменных и височных артерий, а также отсутствием их пульсации. При прощупывании волосистой части головы могут выявляться узелковые образования. Иногда при осмотре пациента может выявляться отечность и покраснение кожи в височной области. Поражение отдельных ветвей внутренней сонной артерии, может проявляться приступами транзиторных ишемических атак либо ишемическим инсультом в соответствующей зоны головного мозга. В редких случаях у пациента может обнаруживаться поражение других крупных артерий, что проявляется развитием соответствующих симптомов. Такие изменения могут сопровождаться возникновением перемежающейся хромоты, инфарктов головного мозга и соматических органов.
При поражении органов зрения может выявляться двоение в глазах, боль в глазном яблоке, приходящие расстройства четкости зрения, что обусловлено нарушением кровоснабжения зрительного нерва и возникновением его ишемической невропатии, которая может привести к ухудшению зрения и слепоте.
Диагностика
Для постановки диагноза больному потребуется проведение клинического анализа крови, неврологического осмотра, ультразвуковой допплерографии экстракраниальных сосудов и глазных сосудов, а также компьютерной и магниторезонансной томографии головного мозга и ангиографии сосудов головного мозга.
Также больным в большинстве случаев назначается проведение гистологического исследования биоптата, полученного из участка височной артерии.
Лечение
Для лечения болезни Хортона чаще всего используются глюкокортикоидные гормональные препараты. Начальная терапия проводится преднизолоном, доза которого подбирается с учетом выраженности повреждений и осложнений со стороны зрения. При тяжелых поражения зрительного аппарата показано применение пульс-терапии и высоких доз метилпреднизолона.
Если не отмечается развития положительного эффекта от применения глюкокортикоидной терапии или из-за наличия выраженных побочных эффектов при ее проведении переходят на лечение цитостатиками. В качестве симптоматической терапии возможно использование противовоспалительных препаратов, антикоагулянтов и вазодилятаторов.
Профилактика
Пока не разработано эффективных методов профилактики болезни Хортона. Для снижения вероятности развития недуга рекомендуют вести здоровый образ жизни, отказаться от вредных привычек и своевременно лечить любые заболевания инфекционной этиологии.
Болезнь Хортона. Причины, симптомы и лечение болезни Хортона!
1.Общие сведения
Почему мишенью оказывается именно тот орган, а не этот, почему среди заболевших преобладают лица одного из полов, почему то или иное аутоиммунное расстройство чаще всего начинается в определенном возрасте – все эти загадки природа отдает крайне неохотно, словно стыдится случаев подобного «предательства» со стороны столь выверенной и отлаженной в ходе эволюции иммунной системы. Относительным утешением (да и то не для пациентов) может служить лишь редкость таких заболеваний; однако исследователи получают все больше доказательств того, что аутоиммунный характер носит значительно больше болезней, чем принято было считать еще недавно.
Болезнь Хортона – один из специфических вариантов васкулита, т.е. аутоиммунного сосудистого воспаления. У этого диагноза есть множество синонимов: темпоральный (височный) артериит, синдром Хортона, сенильный (старческий) артериит/васкулит, гигантоклеточный артериит, краниальный артериит. Во многом он напоминает другие артерииты, например, болезнь Такаясу, поскольку патогенез этих заболеваний очень схож: поражаются крупные кровоснабжающие сосуды, т.е. артерии. Однако у болезни Хортона есть и собственная специфика.

Обязательно для ознакомления!
Помощь в лечении и госпитализации!
2.Причины
Как указано выше, триггерные (пусковые) и этиопатогенетические (причинно-следственная логика развития) механизмы аутоиммунного височного артериита неизвестны. Наиболее обсуждаемые и аргументируемые гипотезы касаются наследственности; наиболее вероятным фактором риска является присутствие и активность патогенных вирусов (герпес, грипп и т.д.). Во всяком случае, подмечено, что болезнь Хортона манифестирует остро именно после перенесенных вирусных инфекций.

Посетите нашу страницу
Ревматология
3.Симптомы и диагностика
Среди перечисленных выше определений васкулита Хортона встречается слово «краниальный». Тем самым подчеркивается, что при этом заболевании страдают наружно- и внутричерепные сосуды (височные в том числе). Как и при любом другом васкулите, клиническую картину формирует недостаточное кровоснабжение того органа или той системы, которая в норме должна полноценно васкулироваться пораженными сосудами. Отсюда понятна доминирующая при болезни Хортона симптоматика: выраженные головные боли (преимущественно височные, что и отражено одним из синонимических вариантов диагноза), явления лихорадки, общее недомогание, нередко высокая температура, слабость, «провальная» утомляемость, диссомния (те или иные нарушения сна), апатия, депрессия, а также боли в суставах и мышцах. Такая клиническая картина действительно напоминает синдром Такаясу, но гораздо больше она похожа на симптоматику ОРВИ (и гораздо чаще принимается именно за эту «банальную» инфекцию).
Лишь при присоединении более специфических, но зачастую малозаметных нюансов опытный и внимательный врач может заподозрить это редкое заболевание. Так, при болезни Хортона многие пациенты жалуются на боль при жевании, «боль в лице», болезненность кожи головы при прикосновении, а также на зрительные нарушения: двоение, болезненность при повороте глазных яблок, снижение четкости зрительного восприятия.
При данном варианте васкулита могут поражаться различные артерии, но чаще всего страдает сонная. Закономерным исходом этого может стать ОНМК (острое нарушение мозгового кровообращения) по ишемическому типу, с транзиторными или необратимыми (инсульт) нарушениями мозговых функций – вплоть до полного их выключения.
Диагноз устанавливается клинически и анамнестически, с назначением стандартного и биохимического анализа крови, а также с применением инструментальных диагностических методов (УЗ-допплерография, ангиография, МРТ, МСКТ). Обязательны консультации невропатолога и офтальмолога. Окончательный ответ в некоторых случаях дает лишь гистологический анализ (биопсия) ткани височной артерии.

О нашей клинике
м. Чистые пруды
Страница Мединтерком!
4.Лечение
Терапия при болезни Хортона носит, как правило, длительный характер и в первую очередь предполагает назначение гормонов-глюкокортикостероидов, а в отдельных случаях их неэффективности применяют цитостатики. Дополнительно могут назначаться сосудорасширяющие и противовоспалительные средства, антикоагулянты для предотвращения тромбозов, протекторы когнитивных функций и пр.
Болезнь Хортона — это… Что такое Болезнь Хортона?
 | В этой статье не хватает ссылок на источники информации. Информация должна быть проверяема, иначе она может быть поставлена под сомнение и удалена. Вы можете отредактировать эту статью, добавив ссылки на авторитетные источники. Эта отметка установлена 23 февраля 2012. |
Гигантоклеточный темпоральный артериит (ТА или височный артериит или черепной артериит) или болезнь Хортона — системное заболевание почти исключительно лиц пожилого или старческого возраста (после 50 лет). Болезнь Хортона характеризуется гранулематозным гигантоклеточным воспалением преимущественно экстракраниальных ветвей сонной артерии и височной артерии.
Эпидемиология болезни Хортона
По данным американских медиков, заболевают 24 человека из 100 000 населения. В возрасте старше 80 лет заболевают 843 человека из 100 000. Женщины болеют несколько чаще.
Причина болезни Хортона
Причина болезни Хортона до конца не известна. Предполагается влияние инфекционных агентов, в частности вирусов гриппа и гепатита. У трети больных обнаруживаются HBsAg и AT к нему, выявлен HBsAg и в стенке пораженных артерий. Имеется генетическая предрасположенность — установлено носительство DR4.
Патогенез болезни Хортона
Ведущий механизм болезни Хортона — иммунологические нарушения: обнаружены AT к иммуноглобулинам G, А, М и СЗ-фрак-ции комплемента, отложение иммунных комплексов в интиме сосуда и в эластическом слое. Определенную роль в повреждении сосудистой стенки играет ретикулярная формация.
Патоморфология болезни Хортона
При болезни Хортона наиболее часто поражаются височные и экстракраниальные артерии, но возможно вовлечение в процесс любых артерий. Характерна сегментарность поражения. Развивается утолщение средней оболочки с пролиферацией в ней лимфоцитных клеток, происходит образование гранулем и гигантских клеток. Внутренняя оболочка утолщается и суживает просвет сосудов, возможно образование пристеночного тромбоза.
Клиника болезни Хортона
Болезнь Хортона начинается остро или подостро с общего недомогания, бессонницы, субфебрильной температуры тела, болей в мышцах плечевого и тазового пояса («ревматическая полимиалгия»), головной боли. Нередко заболеванию предшествует респираторная инфекция. Выделяют сосудистые симптомы заболевания: болезненность при пальпации и уплотнение височных и теменных артерий, узелки на волосистой части головы, редко синдром дуги аорты и поражение других крупных артерий, что дает свою симптоматику. Боли в области сосудов усиливаются во второй половине дня и ночью, а также при жевании и при разговоре. Поражение органа зрения проявляется снижением остроты зрения, слепотой, диплопией, которые обусловлены поражением задней цилиарной артерии и ветвей глазных сосудов. Развиваются ирит, иридоциклит, конъюнктивит и т. д.
Диагностика болезни Хортона
СОЭ увеличивается до 50-70 мм/ч, характерны гипо-хромная анемия, лейкоцитоз, диспротеинемия (гипоальбу-минемия, увеличение а- и g-глобулинов.
Для подтверждения диагноза проводится биопсия височной артерии, однако отрицательный результат при полной клинической симптоматике не снимает диагноза. К диагностическим критериям также относят положительный результат лечения глюкокортикоидами.
Лечение болезни Хортона
Наиболее эффективно применение ГКС. Начальная суточная доза преднизолона составляет не менее 40 мг, при нарушении зрения доходит до 60 мг и более.
После достижения клинико-лабораторной ремиссии снижение дозы преднизолона осуществляют постепенно (по 1,25 мг через каждые 3 дня).
Поддерживающая терапия должна быть длительной, не менее 2 лет. НПВП, вазодилататоры и антикоагулянты имеют вспомогательное значение. При остром течении заболевания и нарастании глазных симптомов или при тяжелых общих проявлениях болезни показана внутривенная пульс-терапия большими дозами метилпреднизолона: по 1000 мг внутривенно капельно 1 раз в день в течение 3 дней с последующим переводом больного на пероральный прием преднизолона в дозе 80 мг в сутки.
Прогноз болезни Хортона
Прогноз для жизни обычно благоприятный, основное осложнение болезни Хортона — слепота Прогноз ухудшается при редко встречающемся поражении крупных артерий.
Ссылки
Болезнь Хортона — признаки, причины, симптомы, лечение и профилактика
Диагностика
При обнаружении вышеописанных признаков следует немедленно обратиться к неврологу и окулисту. Для диагностики необходим врачебный осмотр, сбор анамнеза, сдача общего анализа крови, проба на преднизолон.
Анализ крови обычно выявляет гипохромную анемию, лейкоцитоз и значительное ускорение СОЭ (50-70мм/ч), присутствие диспротеинемии с уменьшением количества альбуминов, повышение Ig G. На консультации определяется острота видения и проводится осмотр глазного дна. Для выявления отклонения в головном мозге проводят неврологический осмотр.
Лечение
Терапия должна быть комплексной. В первую очередь осуществляется преимущественно глюкокортикоидными гормонами, проводится с применением преднизолона (20-80 мг/сут), доза которого зависит от сосудистого повреждения и осложнений зрения. Острое возникновение зрительного дефекта является показанием для пульс-терапии высокими дозами метилпреднизолона. Постепенное понижение дозы медикамента может быть начато не ранее, чем через месяц от начала терапии.
Длительность физиатрии определяется индивидуально. Если же больной обратился к врачу поздно, назначают и другие медикаментозные препараты: противомалярийные, анальгетики, успокаивающие, метотрексат.
Прогноз лечения положительный, если терапия проводилась вовремя.
При сложных случаях применяют химиотерапию и цитостатические иммунодепрессанты.
Профилактика
Очень важно после выписки продолжать назначенное лечение, вести здоровый образ жизни. Необходимо постараться беречь себя от стрессов и переживаний, больше времени проводить на свежем воздухе. Часто после курса лечения прописывают противовоспалительные препараты, антикоагулянты и другие анальгетики для улучшения состояния.
Литература и источники
Видео по теме:
Гигантоклеточный (височный) артериит (болезнь Хортона)
Гигантоклеточный (височный) артериит (болезнь Хортона) — гранулематозный артериит, возникающий у лиц старше 50 лет и характеризующийся своеобразной клинической картиной с обязательным поражением височных артерий, избирательным вовлечением ветвей глазничных артерий и частым сочетанием с ревматической полимиалгией.В 1880 г. заболевание достаточно полно было описано J. Hatchinson, наблюдавшим больного с головной болью и резким набуханием височных артерий. В 1932 г. В. Horton подробно описал клиническую картину заболевания, характеризующуюся лихорадкой, похуданием в сочетании с болью в теменной области и изменением сосудов сетчатки. Им же было дано морфологическое описание гигантоклеточного гранулематозного артериита. С этого времени данное заболевание стало описываться в литературе по имени автора — болезнь Хортона (БХ).
Заболеваемость БХ, по данным эпидемиологических исследований, варьирует в широких пределах: от 0,49 до 15—30 на 100 тыс. населения в возрасте старше 50 лет, что объясняется использованием различных диагностических критериев, а также географическими факторами. Отмечается повышение заболеваемости в северных широтах. Заболеваемость БХ на седьмом и восьмом десятилетии жизни почти в 3 раза выше, чем на шестом.
Этиология заболевания неизвестна. Несколько чаще болеют женщины. Предполагают наличие генетической предрасположенности в связи с тем, что заболевание связано с частым выявлением HLA-DR4. Резкое повышение заболеваемости у людей старше 50 лет и преобладание среди них женщин свидетельствует о роли возрастных и гормональных изменений в развитии БХ.
Патоморфология
Патоморфологическая картина БХ характеризуется системностью поражения артериального русла, своеобразием локализации основных зон поражения и наличием гигантских клеток в составе инфильтрата. При БХ может быть поражен любой артериальный бассейн, но чаще всего (практически во всех случаях) находят изменения аорты и отходящих от нее крупных сосудов. С уменьшением калибра артерии признаки воспаления отмечаются реже (в коронарных артериях — в 42%, почечных — в 32%, абдоминальных — в 40% случаев).Эту закономерность некоторые авторы объясняют убылью по мере уменьшения калибра артерии эластического каркаса кровеносных сосудов, который, по-видимому, служит основным объектом поражения при БХ. Исключением является поражение у большинства больных височных и глазничных артерий, причина которого остается неизвестной.
Характерной гистологической картиной при БХ является:
• лимфоидная инфильтрация всех слоев стенки кровеносного сосуда, прежде всего мышечной оболочки;
• фрагментация внутренней эластической мембраны;
• образование гранулем, содержащих лимфоциты и гистиоциты;
• наличие гигантских многоядерных клеток в составе инфильтратов. Первые два признака считаются обязательными для БХ, другие менее постоянны. При этом особенностью гистологических изменений является сегментарность, что требует изучения серийных «ступенчатых» срезов одного кровеносного сосуда.
Не вызывает сомнений иммунопатологическая характеристика изменений сосудов при БХ. Внутри- и внеклеточные отложения иммуноглобулинов и комплемента выявляются с большим постоянством в биоптатах височных артерий.
Предполагается, что основной структурой, на которую направлена иммунопатологическая реакция, является эластиновое волокно артерии.
Клиническая картина БХ складывается из различных сочетаний синдромов, перечисленных в соответствии с частотой встречаемости:
• синдром поражения артерий черепа и глаз;
• общие неспецифические признаки заболевания;
• ревматическая полимиалгия;
• синдром дуги аорты;
• синдром поражения артерий среднего калибра внечерепной локализации.
Классический вариант БХ включает поражение артерий черепа, главным образом височных артерий, а также артерий глаз. Типично острое или подострое начало. Как правило, в первые дни и недели заболевания преобладают общие симптомы, а появление локальных признаков болезни отмечается несколько позже. Боли развиваются в своде черепа, почти всегда захватывают височные области и носят постоянный и интенсивный характер, иногда становятся мучительными.
В ряде случаев они могут локализоваться также в области нижней челюсти и усиливаться при жевании (12%) и широком открывании рта, а также сопровождаться судорогами или ощущением стягивания жевательных мышц (эквивалент перемежающейся хромоты) вследствие артериита лицевой артерии. Данные жалобы могут быть единственными проявлениями БХ, поэтому их активному выявлению придают большое значение в диагностике заболевания. Пальпация зон, где локализуется головная боль, всегда болезненна.
Наиболее часто отмечается болезненность ствола височной артерии и ее фронтальной и париетальной ветвей. Они могут уплотняться и при этом отчетливо контурироваться под кожей. Боли в области черепа могут со временем самостоятельно проходить без лечения. Пульс на одной или обеих височных артериях становится слабым или полностью исчезает. Реже поражаются другие ветви наружной сонной артерии, что может приводить к появлению болей в полости рта и глотке, потере вкусовых ощущений и даже некрозу языка, сопровождаться шумом в ушах или снижением слуха. Гистологические признаки артериита могут отмечаться и при внешне неизмененных височных артериях.
Поражение органа зрения встречается у 25—50% больных, первые симптомы появляются обычно через 2-4 недели от начала заболевания. Больные предъявляют жалобы на ухудшение зрения, боль в глазных яблоках, диплопию (12%). Могут наблюдаться ирит, конъюнктивит, склерит и др. Такое разнообразие зрительных расстройств обусловлено артериитом задней цилиарной артерии и отдельных ветвей глазничных артерий. Развитие внезапной односторонней необратимой слепоты считается специфическим симптомом БХ и наблюдается в среднем у 36% больных.
Чаще всего слепота обусловлена окклюзией задних коротких ресничных артерий, питающих передний отрезок зрительного нерва. На глазном дне отмечаются отек и бледность диска зрительного нерва, признаки инфаркта всего диска или его сегментов, мелкие геморрагии в околодисковой области; сетчатка же в основном не поражается. Реже причиной слепоты является окклюзия центральной артерии сетчатки. В этих случаях диск зрительного нерва не изменен, а сетчатка становится бледной и мутной, артерии ее резко сужены. Потеря зрения может быть полной или частичной, центральной или сегментарной.
По клиническим данным у 6,9—13,7% больных БХ наблюдается поражение аорты с формированием в ряде случаев аневризм и недостаточности аортального клапана, а также окклюзией крупных артериальных стволов конечностей и церебральных артерий, как внутренних сонных, так и позвоночных. Данному процессу соответствуют такие симптомы, как отсутствие пульса, стенотические шумы, перемежающаяся хромота, парестезии, синдром Рейно, церебральные инсульты. Частота сосудистых церебральных расстройств колеблется, по данным различных авторов, от 2,5 до 25%. В большинстве случаев одновременно могут наблюдаться клинические признаки поражения не более 2—4 артериальных бассейнов, включая височные и глазничные артерии.
Клинические признаки поражения висцеральных артерий среднего калибра и тем более мелких внутриорганных ветвей при БХ встречаются редко, что объясняет относительно благоприятное течение заболевания. Имеются наблюдения развития инфаркта миокарда вследствие коронарита; артериита дистальных отделов конечностей, в том числе с развитием гангрены, а также мезентериальных сосудов, приведшего к некрозу кишечника и органов малого таза.
Примерно у 50% больных БХ отмечается ревматическая полимиалгия. Диагностические критерии ревматической полимиалгии следующие:
1) боль и скованность мышц плечевого и тазового пояса;
2) отсутствие мышечной слабости;
3) утренняя скованность;
4) возраст старше 60 лет;
5) увеличение СОЭ более 50 мм/ч;
6) отсутствие признаков полиартрита;
7) эффективность глюкокортикоидной терапии.
Она может быть начальным симптомом или возникать одновременно с развитием других проявлений.
Общие неспецифические симптомы заболевания встречаются у каждого больного БХ. К ним относятся лихорадка, снижение массы тела, анорексия, артралгий, общая слабость, депрессия.
Лихорадка, достигающая 39° С, обычно является первым симптомом БХ или возникает в период рецидива. В ряде случаев она превалирует в клинической картине болезни в течение нескольких недель.
Течение БХ, как правило, благоприятное. Обострения наблюдаются редко. По мнению большинства исследователей, продолжительность жизни больных БХ не снижена по сравнению с пожилыми людьми, не страдающими данным заболеванием.
Диагностика
При БХ характерно резкое повышение СОЭ, показателей «острой фазы» воспаления, печеночных ферментов, антител к VIII фактору, наличие нормохромной нормоцитарной анемии, увеличение количества тромбоцитов. Величина СОЭ в подавляющем большинстве случаев соответствует выраженности патологического процесса и может быть использована для решения вопроса об адекватности глюкокортикоидной терапии. Однако в некоторых случаях БХ протекает на фоне умеренного повышения СОЭ.Особое значение придают морфологической диагностике височного артериита. Биопсия важна не только для подтверждения диагноза, но также для оценки активности процесса и адекватности проводимого лечения ГК. Нередко диагноз БХ устанавливается на основании биопсии у пациентов, у которых отсутствуют классические симптомы заболевания.
Поражение височных артерий может быть билатеральным и носит сегментарный характер, в связи с чем требуется иссечение как минимум 2-3 см сосуда в длину и исследование не менее 10 поперечных срезов артерии.
Классическая картина гигантоклеточного гранулематозного васкулита обнаруживается у 50% больных, у остальных 50% имеет место панартериит со смешанноклеточной инфильтрацией, которая представлена преимущественно лимфоцитарно-макрофагальными клетками и содержит небольшое количество нейтрофилов и эозинофилов, при этом гигантские клетки отсутствуют.
Длительность заболевания, клиническая картина, СОЭ и другие лабораторные тесты не обязательно коррелируют с морфологическими проявлениями височного артериита. Предшествующее лечение ГК не полностью изменяет морфологическую картину артериита, однако ее диагностическая ценность снижается примерно вполовину, если ГК были назначены за 1 неделю до проведения биопсии. Классификационные критерии височного артериита представлены в табл. 8.8.
Таблица 8.8. Классификационные критерии височного артериита, принятые Американской коллегией ревматологов (1990)
Примечание. Наличие трех и более критериев из пяти соответствует височному артерииту. Чувствительность трех и более критериев составляет 93,5%, специфичность — 91,2%.
Примерная формулировка диагноза. Височный артериит в сочетании с ревматической полимиалгией, подострое течение с поражением левой височной артерии, левой центральной артерии сетчатки (склерит), синдромом Рейно, активность II степени.
Прогноз для жизни благоприятный, показатели смертности при БХ не отличаются от общепопуляционных.
В.И. Мазуров
Опубликовал Константин Моканов