как они воздействуют на плод, может ли на фоне гипотериоза быть нарушения в работе органов плода, и что делать
От работы щитовидки зависит не только здоровье беременной женщины, но и развитие ее будущего ребенка. Очень часто беременность негативно влияет на состояние этого органа и провоцирует развитие некоторых заболеваний. Как распознать первые неприятные симптомы, и что предпринять в таком случае?
Как беременность связана с заболеваниями щитовидной железы?
 В период вынашивания ребенка эндокринная система женщины работает в удвоенном режиме, гормональный фон сильно изменяется. В этом прямое участие принимает парный орган щитовидная железа.
В период вынашивания ребенка эндокринная система женщины работает в удвоенном режиме, гормональный фон сильно изменяется. В этом прямое участие принимает парный орган щитовидная железа.
Она отвечает за синтез йода, необходимого для здоровья мамы и ее будущего малыша. Любые отклонения в работе щитовидки влекут за собой развитие патологий. Именно поэтому очень важно вести регулярный контроль за состоянием этого органа.
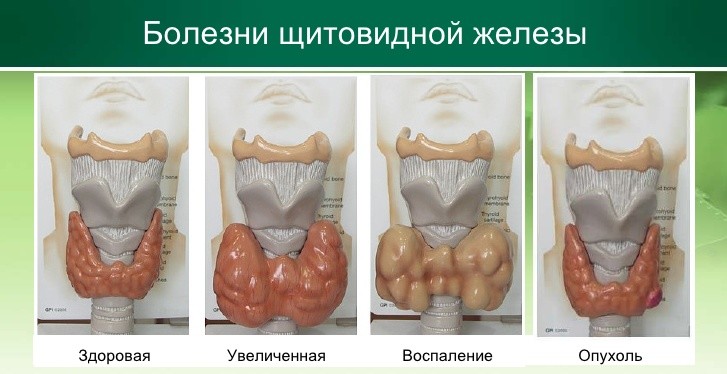
Роль щитовидной железы для организма
Этот орган является парным, по форме напоминает бабочку и располагается в районе шеи. Отвечает за синтез тиреоидных гормонов, которые принимают непосредственное участие в процессах метаболизма, транспортер кислорода и энергетических затрат организма человека.

В период внутриутробного развития гормоны щитовидной железы участвуют в формировании нервной системы плода, в том числе и в развитии головного мозга. Их нехватка приводит к серьезным патологиям, которые сказываются на будущем умственном развитии ребенка.
Заболевания щитовидки при беременности: риски
Патологии этого органа связаны с повышенной или сниженной активностью секреторной функции. В результате в организме наблюдается переизбыток или нехватка тиреоидных гормонов. Такое состояние несет прямую угрозу для жизни будущей мамы и ее ребенка.
При гиперактивности щитовидной железы у женщины развиваются заболевания сердечно-сосудистой системы, проблемы при родах. Дети, развивающиеся при тиреотоксикозе, имеют врожденные патологии щитовидки.
 При нехватке гормонов развивается гипотиреоз, который часто приводит к нарушениям внутриутробного развития. Дети рождаются с низким весом, недоразвитым скелетом, умственной отсталостью различной степени и т.д. Для женщины такое состояние также опасно и влечет следующие последствия:
При нехватке гормонов развивается гипотиреоз, который часто приводит к нарушениям внутриутробного развития. Дети рождаются с низким весом, недоразвитым скелетом, умственной отсталостью различной степени и т.д. Для женщины такое состояние также опасно и влечет следующие последствия:
- преждевременная отслойка плаценты;
- выкидыши;
- роды, раньше положенного срока;
- гипертония;
- маточные кровотечения после родов.
Очень важно своевременно диагностировать патологии щитовидной железы и провести эффективное лечение.
Нормы гормонов щитовидки: таблица
Беременность очень сильно влияет на гормональный фон женщины, поэтому нормы для этой категории пациенток имеют свои установленные цифры. Стоит отметить, что в период вынашивания малыша наблюдается резкое повышение Т4 и снижение ТТГ, при этом Т3 имеет нормальные значения.
| Наименование гормона | Нормальный показатель |
| Т3 общий | 1,3-2,7 нмоль/л |
| Т3 свободный | 2,3-6,3 пмоль/л |
| Т4 общий | 54-156 нмоль/л |
| Т4 свободный | 10,3-24,5 пмоль/л |
| ТТГ | 0,4-2,0 ммЕд/л |
Любые отклонения от этих значений требуют консультации специалиста.
Первые признаки заболевания во время беременности
 Нарушения в работе щитовидки не проходят для женщины бесследно, они сопровождаются рядом неприятных симптомов. Понижение или повышения уровня гормонов влечет за собой разные признаки.
Нарушения в работе щитовидки не проходят для женщины бесследно, они сопровождаются рядом неприятных симптомов. Понижение или повышения уровня гормонов влечет за собой разные признаки.
Гестационный гипотиреоз
В данном случае наблюдается нехватка в выработке тироксина и трийодтиронина. Такое состояние сопровождается повышенной утомляемостью, учащением сердцебиения и пульса, резким снижением артериального давления, проблемами в работе кишечника (запоры или диареи), головной болью, незначительным повышением температуры тела.
Женщина наблюдается у себя сильную отечность на теле, особенно по утрам, выпадение волос, шелушение кожи, резкие перепады настроения.
Гипертиреоз
Это заболевание сопровождается повышенным синтезом тиреодиных гормонов. Основными симптомами являются:
- раздражительность;
- повышение потоотделения;
- увеличение щитовидки в размерах;
- резкая потеря веса;
- расстройство кишечника;
- постоянный токсикоз.

При сильном проявлении симптоматики женщине рекомендуют провести прерывание беременности, в противном случае гипертиреоз несет прямую угрозу для ее жизни.
Субклинический гипотиреоз

- чувство озноба, вялость, сонливость;
- потеря аппетита;
- ухудшение внимания и памяти.
Субклинический гипотиреоз влечет за собой развитие бесплодия, поэтому не часто встречается среди беременных женщин.
Тиреоидит
Наблюдается при аутоиммунных нарушениях, когда организм вырабатывает антитела к собственным клеткам иммунной системы. Среди основных симптомов наблюдается:
- незначительная тошнота и рвота;
- учащение сердцебиения;
- повышенная раздражительность и нервозность;
- потеря веса.
Тиреотоксикоз и увеличена щитовидка
Одним из первых симптомов проявления является сильная рвота, повышенная потливость, учащение сердцебиения. Также у женщин с таким диагнозом щитовидная железа сильно увеличивается в размерах и четко прощупывается при пальпации.
Влияние заболевания щитовидки на развитие плода
 Любое отклонение в работе щитовидной железы влечет за собой негативные последствия для внутриутробного развития плода. Ребенок при рождении имеет недостаточный вес или неправильное строение опорно-двигательного аппарата. Часто наблюдаются отклонения в умственном развитии, врожденные патологии щитовидки. Такие дети раздражительные, появляются раньше положенного срока.
Любое отклонение в работе щитовидной железы влечет за собой негативные последствия для внутриутробного развития плода. Ребенок при рождении имеет недостаточный вес или неправильное строение опорно-двигательного аппарата. Часто наблюдаются отклонения в умственном развитии, врожденные патологии щитовидки. Такие дети раздражительные, появляются раньше положенного срока.
Гипертиреоз грозит преждевременными родами, замершей беременностью или выкидышем. При аутоиммунном тиреоидите наблюдается острая плацентарная недостаточность и проблемы в формировании щитовидки плода.
Как меняется гормональный фон женщины при болезнях щитовидки во время беременности
Самым важным показателем в период вынашивания ребенка считается уровень ТТГ, именно по результатам этого анализа полностью оценивается здоровье женщины. Стоит отметить, что цифры могут меняться в течение всей беременности. Понижение нормы ТТГ на первых месяцах связано с повышением ХГЧ в организме, такое состояние считается физиологически нормальным.
Однако если этот показатель сильно понижен, то может идти речь о развитии патологии беременности. Поэтому очень важно сдавать несколько повторных анализов на ТТГ, которые позволяют проследить за изменением показателя в динамике.
Лечение
 Важным показателем является не только уровень гормонов щитовидки, но и общее состояние женщины.
Важным показателем является не только уровень гормонов щитовидки, но и общее состояние женщины.
Если у нее не наблюдается неприятной симптоматики, и отсутствуют отклонения в течение беременности, то лечебные мероприятия не требуются. В противном случае схему терапии подбирают зависимо от существующего заболевания и степени его тяжести.
Медикаментозное
При недостатке синтеза гормонов щитовидной железы женщине назначают прием тироксина в допустимых дозах, этот препарата не несет опасности для здоровья плода. Для лечения гипертиреоза назначают антитиреоидные препараты, которые уменьшают синтезе тироксина. Также в составе комплексной медикаментозной терапии применяются бетаблокаторы (для купирования неприятной симптоматики) и лекарства на основе йода.
Оптимальным сроком для проведения медикаментозного лечения считается первый триместр беременности. В некоторых случаях пациенткам назначают прерывание беременности или проведение хирургического вмешательства (не ранее, чем во втором триместре).
Оперативное
Если щитовидная железа сильно увеличилась в размерах, то женщине проводят удаление зоба. Операция проводится только по строгим показаниям (в случае сильного давления зоба на трахею и затруднении дыхания) и не ранее, чем во втором триместре. После хирургического удаления женщине назначают поддерживающую гормональную терапию.
Неотложные состояния
 В тяжелых случаях течения патологий щитовидной железы женщине показано искусственное прерывание беременности с дальнейшим лечением проблемы.
В тяжелых случаях течения патологий щитовидной железы женщине показано искусственное прерывание беременности с дальнейшим лечением проблемы.
После окончания курса терапии разрешается повторная беременность при отсутствии прямых противопоказаний.
Определение родового разрешения
В большинстве случаев при заболеваниях щитовидки женщина рожает естественным способом. Кесарево сечение проводится только при наличии прямых противопоказаний (неправильное предлежание плода, аномалия тазовых костей и т.д.).
Обычно при заболеваниях щитовидки беременность протекает с рядом неприятных симптомов, зависимо от смены уровня гормонов (в сторону уменьшения или увеличения) могут развиваться внутриутробные патологии плода. Очень важно провести своевременную диагностику и лечение существующих заболеваний, чтобы повысить шансы на нормальное течение беременности и рождение здорового ребенка.
Полезное видео
Щитовидная железа и беременность / Mama66.ru
Беременность – один из самых сложных этапов в жизни женщины. Несмотря на то что материнство – величайшая радость, этот период не всегда проходит так, как хотелось бы. Во время вынашивания ребенка организм полностью перестраивается: изменяется кровоток, смещается центр иннервации, меняется гормональный фон. Самая серьезная перестройка во время беременности происходит в щитовидной железе: изменяется внутренняя структура эндокринного органа, а также соотношение гормонов, которые она выделяет в кровь.

Однако патология щитовидной железы при беременности не столь не опасны, как многим может казаться. Современная медицина позволяет выносить и родить здорового малыша даже с заболеваниями данного органа.
Щитовидная железа
Щитовидная железа – это один из органов эндокринной системы человека. Локализуется железа в норме на передней поверхности шеи, а по форме многим может напомнить бабочку, так как имеет два полюса – «крыла», и перешеек между ними. Железа состоит из паренхимы и стромы.
Главные клетки носят название тириоцитов. Они осуществляют основную функцию железы – выработку гормонов тироксина (Т4) и трийодтиронина (Т3). Это одни из самых важных гормонов в теле, так как способны регулировать все виды обмена, ускоряя или замедляя их, а также практически все процессы роста и созревания клеток, тканей и органов, которые протекают в организме.
Гормоны щитовидки содержат в себе йод. Это говорит еще об одной важной функции – кумуляция и хранение йода в организме. Он входит в огромное количество ферментов и химических веществ, которые синтезируются в теле человека.
Помимо тириоцитов, в железе содержатся С-клетки, относящиеся к диффузной эндокринной системе и вырабатывающие кальцитонин, который регулирует обмен кальция в организме.
Гормоны щитовидной железы при беременности приобретают колоссальное значение для нормального развития плода. Т3 и Т4 участвуют во всех процессах роста и созревания клеток и тканей. Организм плода не исключение.
Нормальное развитие нервной, сердечно-сосудистой, половой, мочевыделительной и всех остальных систем ребенка возможно только при достаточной концентрации этих гормонов в крови будущей мамы.
В первые три года после рождения малыша, гормоны, полученные еще из материнского организма, приобретают важное значение для нормального развития головного мозга, становления и поддержания интеллекта, так как собственная щитовидная железа у новорожденных детей еще не функционирует.


Функционирование щитовидки при беременности
Щитовидная железа во время беременности подвергается некоторым изменениям. Происходит ее физиологическое увеличение и разрастание паренхимы. Таким образом, вырабатывается большее количество гормонов на 30-50%.
Довольно интересно, что факт увеличения щитовидной железы при беременности был замечен еще в древнем Египте. Там применялся довольно необычный тест. Египтянки носили на шее тончайшую шелковую нить. Если нить рвалась, это считалось подтверждением беременности.
Процесс закладки и дифференцировки щитовидной железы у плода начинается уже с 12 недели беременности. Окончательное формирование происходит к 17 неделе.
С этого момента щитовидная железа плода способна самостоятельно синтезировать гормоны. Однако источником йода являются гормоны материнской щитовидки. К тому же масса щитовидной железы у плода составляет всего около 1,5-2 грамм, то есть она неспособна полностью обеспечивать организм малыша.
Из приведенных выше данных, можно сделать несколько выводов:
- Адекватное функционирование и выработка достаточного количества гормонов щитовидки имеет важное значение как для материнского организма, так и для плода. Развитие всех без исключения органов и систем происходит только при участии Т3 и Т4 материнского организма. Такое положение сохраняется вплоть до конца первого триместра. После этого у плода уже дифференцируется собственная щитовидная железа, которая тем не менее «забирает» йод из организма мамы, так как других источников поступления данного микроэлемента у организма нет. В обычном состоянии суточная потребность йода 150 мкг, но во время беременности, данная потребность возрастает до 200-250 мкг. При поступлении меньшего количества йода развивается заболевание, которое носит название гипотиреоз.
- Чрезмерная выработка гормонов может вызывать целый ряд проблем у матери и у плода. Чаще всего такая интоксикация наблюдается в первом триместре беременности, так как влияние щитовидной железы на беременность в этом триместре максимальное. Таким образом, развивается заболевание – гипертиреоз. В большинстве случаев, такая реакция при беременности все-таки считается вариантом нормы, не требует лечения и способна самостоятельно проходить через некоторое время. Поэтому данный вид гиперфункции щитовидки носит название транзиторный или временный тиреотоксикоз беременности. Но тиреотоксикоз и гиперфункция – не всегда хорошо, в некоторых случаях развивается заболевание, носящее название болезнь Грейвса или Базедова, которая требует немедленного терапевтического вмешательства и лечения.
Сдвиг работы щитовидной железы в ту или иную сторону, чреват осложнениями и нарушениями функций. Но существуют современные способы компенсации и стабилизации при каждом отдельном состоянии.

Гипофункция щитовидной железы
Гипотиреоз – заболевание, характеризующееся недостатком йода в организме и, как следствие, недостатком гормонов. Но в некоторых случаях поступлении йода в организм может быть не снижено.
Жалобы при гипотиреозе могут быть следующие:
- слабость, повышенная утомляемость, прибавление в весе выше нормативных показателей, чувство зябкости;
- нарушение аппетита, вялость, апатия, постоянная сонливость, снижение концентрации и внимания;
- сухость кожи, ее шелушение, выпадение волос, ломкость ногтей;
- появление отеков, особенно в области лица и голени;
- появление одышки, снижение АД;
- часто возникает осиплость голоса.
Следует понимать, что недостаток йода в организме и снижение функции щитовидной железы может возникнуть еще до беременности. Поэтому крайне важно проводить исследование гормонов щитовидной железы при планировании, а также обязательна консультация эндокринолога. Подробнее о планировании беременности→
Врач, опираясь на результаты исследования, назначает заместительную терапию препаратами гормонов щитовидки – то есть Т3 и Т4 в организм будут поступать извне.
Таким образом, происходит коррекция уровня гормонов и после этого можно смело планировать зачатие. В большинстве случаев при гипотиреозе щитовидной железы прием заместительных гормонов продолжается и во время беременности.
При гипотиреозе значительно увеличивается риск самопроизвольных выкидышей, преждевременных родов, гибели малыша внутриутробно, особенно на ранних сроках.
При значительном снижении концентрации гормонов щитовидки во время беременности может привести к рождению малыша с пороками развития: умственная отсталость, глухота, косоглазие и др.
Во избежание всех этих проблем необходимо посетить эндокринолога при планировании беременности, или уже непосредственно на ранних сроках.
Не пренебрегайте витаминными комплексами, которые назначаются лечащим врачом.


Для профилактики отлично подходит и йодированная соль или молоко, однако, не забывайте, что употребление слишком соленой пищи чревато последствиями для беременной женщины. Многие врачи рекомендуют разнообразить рацион морепродуктами.
В морской рыбе, кальмарах, креветках, мидиях содержится огромное количество йода, как в молочных продуктах и мясе. Ни в коем случае нельзя увлекаться вегетарианством при беременности. Еще один продукт, содержащий большое количество йода – сушеный инжир.
Помимо всего прочего, важно отмечать все изменения, происходящее в организме. Сонливость, апатия, ломкость волос, ногтей, сухость кожи – это ненормальные признаки, сопровождающие беременность.
Вынашивание ребенка – это ни в коем случае не болезнь, поэтому обратив внимание на такие симптомы, рекомендуется обратиться к специалистам для проведения подробного исследования и выяснения причин.
Гиперфункция щитовидной железы
Так же, как и снижение функции щитовидки, возможно ее повышение. Как было сказано, гиперфункция носит физиологический характер, чтобы обеспечить потребности плода. Но, в некоторых случаях, это может быть патологией.
Узловая форма зоба
Узловой зоб – это целая группа заболеваний щитовидки, которые протекают с развитием крупных узловых образований. Этиология заболевания самая разнообразная. В случаях образования зоба больших размеров, возможен еще и косметический дефект. Беременность и узел щитовидной железы не исключают друг друга.
Узлы не опасны при правильной коррекции концентрации гормонов в крови. Беременность, при наличии узлов в щитовидке, должна вестись под строгим контролем эндокринолога. Если узлы имеют размер более 4 см, то необходимо оперативное вмешательство, но не во время беременности. Операции во время вынашивания плода проводят только в случаях сдавления трахеи.
Симптомы гипертиреоза
Повышенное содержание в крови гормонов щитовидки может приводить к:
- повышенной утомляемости, снижению веса, повышению температуры, вплоть до лихорадки;
- повышенной нервной возбудимости, раздражительности, беспричинному чувству страха, бессоннице;
- усилению работы сердечно-сосудистой системы, повышению пульса, артериального давления;
- мышечной слабости, тремору рук;
- возможным нарушениям со стороны пищеварительной системы: нарушением аппетита, жидкому стулу, болям;
- расширению глазных щелей и появлению блеска в глазах.

Сложность в диагностике гипертиреоза заключается в том, что довольно непросто отличить физиологическую норму усиления работы органа от патологической активности. Поэтому такие симптомы: субфебрилитет, чувство жара, потеря веса и рвота в начале беременности – должны быть расценены, как возможные проявления гипертиреоза и тщательно обследованы.
Увеличение пульса выше 100 ударов в минуту, большая разница между числовыми значениями систолического и диастолического давления в большинстве случаев говорят о наличии гипертиреоза. Решающее значение в диагностике принадлежит определению уровня гормонов в крови и УЗИ щитовидной железы при беременности.
Гипертиреоз может вызывать целый ряд осложнений:
Выявление заболевания должно проводится на ранних сроках, тогда шансы родить здорового и крепкого малыша значительно увеличиваются.
Терапия гипертиреоза направлена на подавление функции железы. Вот тут возникает сложность, так как ни в коем случае нельзя затрагивать щитовидку плода. Поэтому при лечении используются только минимальные концентрации тех средств, которые не обладают проницаемостью через плацентарный барьер.
Очень редко встает необходимость удаления части щитовидной железы. Данную операцию можно осуществлять только во втором триместре беременности, если риск осложнений превышает риск хирургического вмешательства.
Аутоиммунные процессы в железе
Аутоиммунными называют заболевания, которые возникают в результате выработки антител к собственным клеткам, то есть, иммунная система уничтожает клетки своего же организма. Зачастую такие заболевания наследственные или обусловлены мутациями.
Эта патология наиболее сложна, с точки зрения ведения беременности, так как терапия аутоиммунных процессов основывается на применении больших доз стероидных препаратов и цитостатиков, которые противопоказаны при вынашивании плода.
Осложняется заболевание и тем, что не происходит гиперпродукции тиреоидных гормонов, так необходимых для нормального развития плода. Лечение может быть консервативное или оперативное.
Консервативное заключается в предупреждении развития гипотиреоза введением гормонов внутрь. Хирургическое – резекция щитовидки назначается только при угрозе жизни матери.
Тиреотоксикоз
Тиреотоксикоз – заболевание, сопровождающееся увеличением продукции тиреоидных гормонов. Главное отличие от гипертиреоза – не наблюдается увеличения самой железы. Тиреотоксикоз при беременности встречается очень редко. Симптомы и лечение такие же, как при гипертиреозе.

Опухоли щитовидной железы
Рак щитовидной железы – это ни в коем случае не показание к прерыванию беременности. При правильном подходе удается выносить и родить здорового малыша практически во всех лучах.
Лечение оперативное. Удаление рака щитовидной железы и беременность также не противопоказаны друг другу. Тем не менее чаще всего операция откладывается на послеродовой период. Если этого сделать нельзя, то ее осуществляют во втором триместре, до 24 недели, так как риск негативного влияния на плод минимален.
Диагностика заболеваний
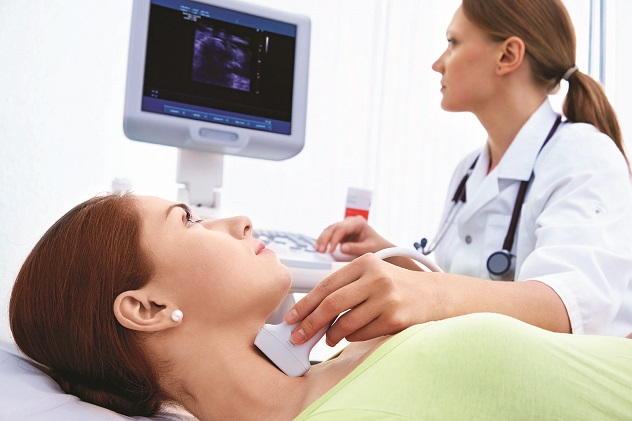
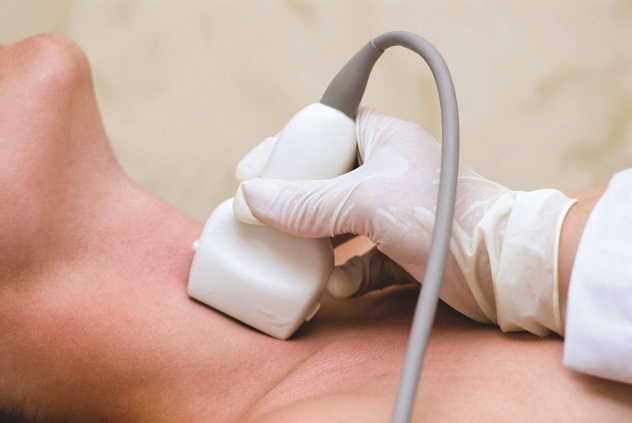
Заболевания щитовидной железы во время беременности осложняются тем, что многие виды диагностики могут навредить плоду, поэтому проводить исследования необходимо крайне аккуратно. Самый распространенный способ диагностики, дающий 100% результат и абсолютно безопасный для плода, – УЗИ. Данное исследование желательно проводить при малейшем подозрении на нарушении работы органа.
УЗИ и анализ крови на гормоны – вот 2 незаменимых исследования, которые помогут поставить безошибочный диагноз практически во всех случаях.
Беременность после оперативного удаления железы
Беременность после операции на удаление щитовидной железы возможна, но не раньше чем через два года. Этот срок нужен для полной реабилитации и восстановления гормонального баланса женского организма.
После удаления щитовидки женщина всю жизнь будет вынуждена находиться на заместительной терапии гормонами, даже во время беременности. Поэтому при планировании обязательно необходима консультация с эндокринологом-гинекологом, который будет вести беременность вплоть до родов.
Беременность и заболевания щитовидной железы тесно взаимосвязаны. Грамотный лечащий врач – единственное, что нужно в ситуации обнаружения патологии щитовидки при вынашивании плода.
Патология эндокринного органа может серьезно сказаться на здоровье, как мамы, так и малыша. Возможно, даже не раз за всю беременность встанет вопрос о необходимости прерывания.
Но только благодаря психологическому настрою матери и грамотному лечению можно добиться невероятных результатов.
Автор: Зулета Хапсирокова,
специально для Mama66.ru
Полезное видео о щитовидной железе
Советуем почитать: УЗИ 4д: преимущества и недостатки методики
Как влияет щитовидная железа на беременность?

Во время беременности с особым вниманием нужно относится к щитовидной железе. Этот внутренний орган расположен на передней поверхности шеи и по форме немного напоминает бабочку. Вес щитовидки взрослого человека в норме составляет около 20 г. Не смотря на это, гормоны, которые вырабатывает щитовидная железа, оказывают разнообразное влияние на обмен веществ, нормальный рост, физическое развитие и даже интеллект. Когда говорят о гормонах щитовидки, имеют в виду тироксин (Т4) и трийодтиронин (Т3). В их состав входит йод. Этот микроэлемент необходим для того, чтобы щитовидная железа могла синтезировать вышеупомянутые гормоны в нужном для организма количестве. Если гормонов вырабатывается достаточно, то в норме будет происходить обмен углеводов, белков и жиров, витаминов и минералов. Гормоны этого органа требуются для нормального внутриутробного развития нервной, сердечно-сосудистой, половой систем, а также опорно-двигательного аппарата, поэтому во время беременности очень важно следить за состоянием щитовидной железы.
Особенности функционирования щитовидной железы беременной
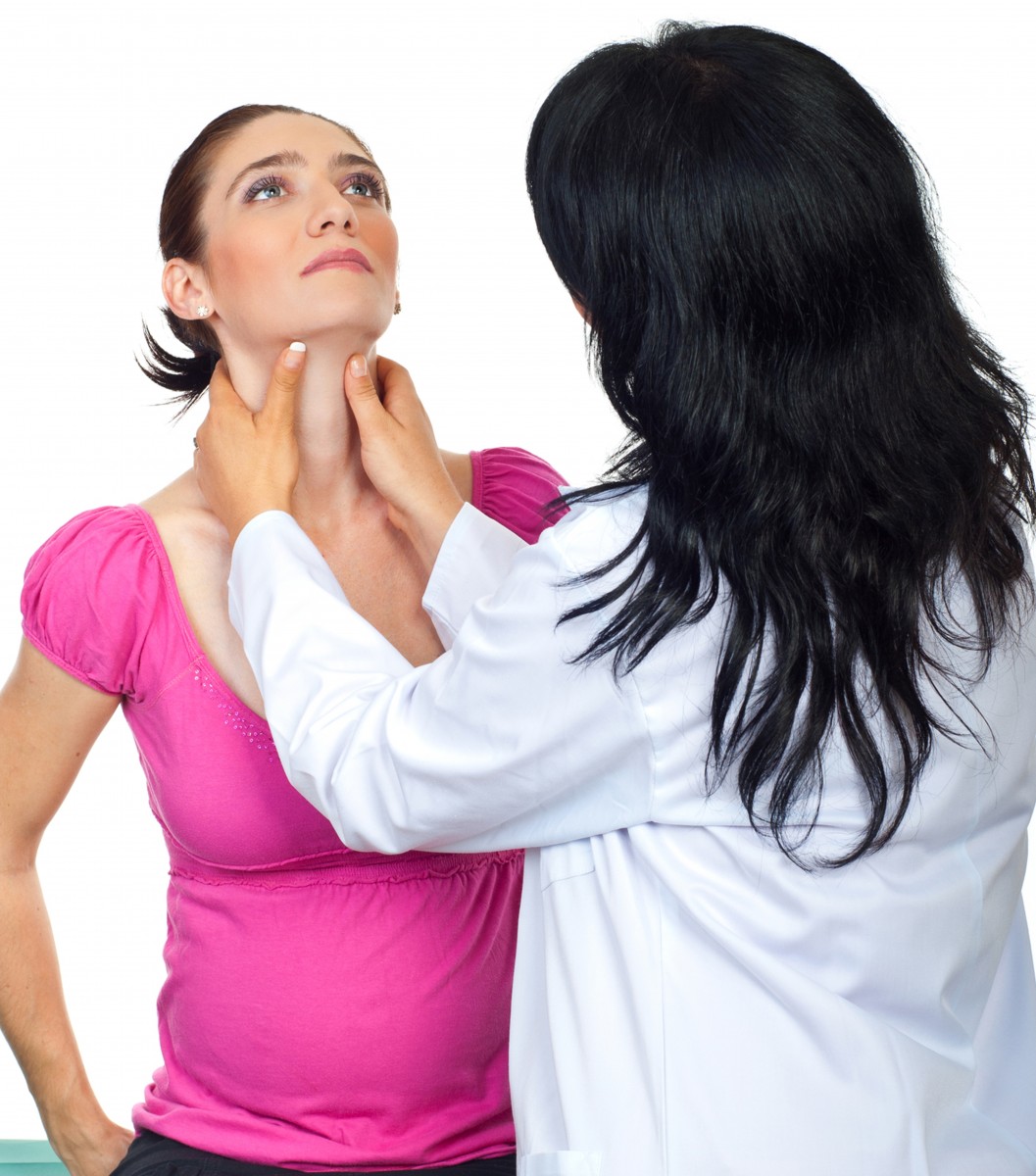
Беременной очень важно самой интересоваться состоянием своей щитовидной железы, поскольку этот орган, при нарушении его функционирования, не болит, а ее увеличение может долгое время оставаться незамеченным.
Щитовидка беременной ощущает двойную нагрузку, ведь теперь она работает на два организма сразу. Закладка щитовидной железы ребенка происходит на 4-5-й неделе внутриутробного развития, с 12-й недели она начинает функционировать (накапливать йод и синтезировать гормоны), а к 16-17-й уже сформирована полностью и активно функционирует. Кроме того, единственным источником йода для сформированной щитовидной железы ребенка служит тот йод, который циркулирует в крови матери. Если в питании женщины недостаточное количество йода, то щитовидная железа резко снижает выработку гормонов. А это опасно нарушениями в развитии малыша: даже если он родится физически здоровым, умственные способности у него могут быть ниже, чем у его сверстников. Поэтому, делаем вывод: питание беременной должно быть полноценным и сбалансированным. Много йода содержится в морепродуктах: рыбе, морской капусте. Также богаты йодом киви, хурма, фейхоа.
Заболевания щитовидной железы
Среди основных нарушений в работе щитовидки выделяют гипертиреоз и гипотериоз. Оба состояния обладают отрицательным воздействием на плод и исход беременности.
Гипертиреоз (тиреотоксикоз) — повышение активности щитовидной железы. Во время беременности это состояние опасно возникновением сердечно-сосудистой недостаточности и других осложнений у женщины, нарушениями течения родов, а также риском врожденных заболеваний щитовидной железы у малыша.
Пребывая в этом состоянии, женщина может ощущать слабость, усталость, чувство жара. Возможна лихорадка. Кроме того, больной с гипертиреозом, как правило, раздражителен, испытывает чувство страха, его мучает бессонница. Среди симптомов гипертиреоза еще выделяют: частый пульс, перебои в работе сердца, повышение артериального давления, мышечную слабость, дрожание рук и всего тела, нарушение аппетита, частый жидкий стул, боли в желудке, потливость, выпадение волос. Сказывается гипертиреоз и на внешнем виде женщины — у нее отмечается нездоровый блеск глаз, расширение глазных щелей, потеря в весе.
Американские ученые доказали, что избыток гормонов щитовидной железы обладает токсическим действием на человеческий плод, то есть происходит самоотравление организма. Если его не лечить, или лечить некомпетентно, то возникает риск гестоза второй половины беременности, преждевременных родов, пороков развития новорожденного, низкого веса плода. При тиреотоксикозе часто возникает угроза самопроизвольного выкидыша (особенно на ранних сроках) и ранний токсикоз, который протекает тяжело и плохо поддается лечению (часто в таких случаях беременность прерывают). Чем на более ранних стадиях диагностировано заболевание и приняты необходимые меры, тем лучше прогноз для матери и ребенка.
Пациенткам с диагнозом гипертиреоз (тиреотоксикоз) назначают препараты, подавляющие функцию щитовидной железы. В некоторых случаях проводят хирургическую операцию по удалению части ткани щитовидной железы. Выполняют эту операцию не раньше второго триместра беременности.
Гипотериоз — противоположное гипертиреозу состояние, при котором щитовидная железа работает недостаточно эффективно, вследствие чего не вырабатывается нужное количество гормонов. Обычно при гипотиреозе беременная жалуется на общую слабость, снижение работоспособности, судорожные сокращения мышц, боль в суставах, сонливость, депрессию, забывчивость, снижение внимания и интеллекта, повышение массы тела, брадикардию и уменьшение частоты дыхания, сухость кожных покровов, выпадение волос, грубый голос, тошноту, запоры, отек кожи. Гипотериоз также способен спровоцировать выкидыш или гибель плода, также возможны случаи мертворождения или рождения детей с разнообразными нарушениями, такими как, например, умственная отсталость, глухонемота, косоглазие, карликовость и т.д.
Чтобы всего этого избежать, назначают дополнительный прием гормона тироксина, а также проводят йодопрофилактику (препараты, содержащие йодид калия).
Специально для beremennost.net – Ольга Павлова
Беременность и заболевания щитовидной железы
 Беременность является особым состоянием для женщины. Это состояние относится к физиологичным (то есть нормальным), но вместе с тем требует от организма больших затрат и задействует все органы и системы. Сегодня мы будем говорить о том, как протекает беременность на фоне заболеваний щитовидной железы и как беременность может спровоцировать такие состояния как гипотиреоз и тиреотоксикоз.
Беременность является особым состоянием для женщины. Это состояние относится к физиологичным (то есть нормальным), но вместе с тем требует от организма больших затрат и задействует все органы и системы. Сегодня мы будем говорить о том, как протекает беременность на фоне заболеваний щитовидной железы и как беременность может спровоцировать такие состояния как гипотиреоз и тиреотоксикоз.
Что такое щитовидная железа?
Щитовидная железа, несмотря на свои малые размеры, является крайне важным органом внутренней секреции (гормональным органом). Щитовидная железа состоит из двух долей и перешейка, расположена на передней поверхности шеи. В функции щитовидной железы входит синтез и выделение гормонов.
Гормоны щитовидной железы: тироксин (Т4) и трийодтиронин (Т3). Гормон, который регулирует выработку этих гормонов, синтезируется в особом отделе головного мозга (гипофизе) и называется ТТГ (тиреотропный гормон).
Гормоны щитовидной железы участвуют практически во всех видах обмена (особенно обращает на себя внимание белковый и энергетический обмен), синтезе витаминов (витамин А в печени), а также принимают участие в регуляции выработки других гормонов. Все гормоны щитовидной железы содержат атомы йода, поэтому йод фигурирует во многих лекарственных препаратах, используемых для лечения (профилактический прием препаратов калия йодида, радиоактивный йод для лечения опухолей щитовидной железы).
Влияние беременности на щитовидную железу
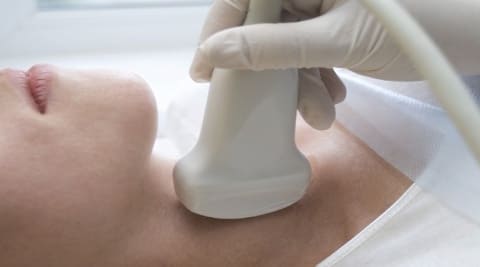 Щитовидная железа во время беременности увеличивается в размерах и усиливает свои функции. Тироксина вырабатывается на 30 — 50% больше по сравнению с исходным уровнем. Физиологическая функция щитовидной железы начинается с самых ранних сроков, так как достаточный уровень тиреоидных гормонов кардинальным образом влияет на рост и развитие плода (подробнее о влиянии гормонов щитовидки на развитие малыша мы расскажем ниже), а закладка всех жизненных систем происходит в первые 12 недель. Поэтому очень важно подойти к беременности со здоровой железой, либо компенсированным состоянием, если есть какой — либо заболевание.
Щитовидная железа во время беременности увеличивается в размерах и усиливает свои функции. Тироксина вырабатывается на 30 — 50% больше по сравнению с исходным уровнем. Физиологическая функция щитовидной железы начинается с самых ранних сроков, так как достаточный уровень тиреоидных гормонов кардинальным образом влияет на рост и развитие плода (подробнее о влиянии гормонов щитовидки на развитие малыша мы расскажем ниже), а закладка всех жизненных систем происходит в первые 12 недель. Поэтому очень важно подойти к беременности со здоровой железой, либо компенсированным состоянием, если есть какой — либо заболевание.
В областях, эндемичных по зобу и гипотиреозу, необходимо получать йодную профилактику еще при подготовке к беременности, а затем весь срок вынашивания и кормления грудью. Эндемичная область — это область, на которой преобладают определенные заболевания, наличие заболеваний не связано с миграцией населения или заносом заболевания извне. Например, в нашем случае, эндемичными областями будут являться: Красноярский край, Республики Саха, Бурятия, Тыва, Пермская и Оренбургская области, Алтай, Забайкалье (йододефицит выявляется у 80% населения).
Увеличение щитовидной железы в размерах происходит из-за усиленного кровоснабжения, которое требуется для обеспечения повышенной функции. В Древнем Египте на шею девушке, только вступившей в брак, повязывали тонкую шелковую нить и наблюдали. Когда нить рвалась, это считали признаком беременности.
Болезни щитовидной железы делятся на те, которые протекают с понижением функции и, наоборот, с избыточной выработкой гормонов. Отдельно учитываются онкологические заболевания щитовидной железы, это рак и кисты щитовидной железы.
Диагностика заболеваний щитовидной железы
Прежде всего, беременная с подозрением на любое заболевание щитовидной железы должна быть осмотрена врачом – эндокринологом. Он проводит опрос пациентки для сбора характерных жалоб, общий осмотр (цвет кожного покрова, влажность или, наоборот, сухость кожи и слизистых, тремор рук, отеки, размер глазной щели и степени ее смыкания, визуальное увеличение щитовидной железы и передней части шеи), пальпацию щитовидной железы (увеличение ее размеров, изолированное утолщение перешейка железы, консистенция, болезненность и подвижность, наличие крупных узлов).
1. Уровень гормонов щитовидной железы. ТТГ (тиреотропный гормон) — это показатель, который используется для скрининга заболеваний щитовидной железы, если этот показатель в норме, то дальнейшее исследование не показано. Это самый ранний маркер всех дисгормональных заболеваний щитовидной железы.
Норма ТТГ у беременных 0.2 — 3.5 мкМЕ/мл
Т4 (тироксин, тетрайодтиронин) в плазме циркулирует в двух видах: свободный и связанный с белками плазмы. Тироксин являет неактивным гормоном, которым в процессе метаболизма преобразуется в трийодтиронин, который уже оказывает все эффекты.
 Норма Т4 свободного:
Норма Т4 свободного:
I триместр 10.3 — 24.5 пмоль/л
II, III триместр 8.2 — 24.7 пмоль/л
Норма Т4 общего:
I триместр 100 — 209 нмоль/л
II, III триместры 117 — 236 нмоль/л
Норма ТТГ, Т4 свободного и Т4 общего у беременных отличаются от общих норм для женщин.
Тз (трийодтиронин) образуется из Т4 путем отщепления одного атома йода (было 4 атома йода на 1 молекулу гормона, а стало 3). Трийодтиронин является самым активным гормоном щитовидной железы, он участвует в пластических (построение тканей) и энергетических процессах. Большое значение Т3 имеет для обмена веществ и энергообмена в тканях головного мозга, сердечной ткани и кости.
Норма Т3 свободного 2.3 — 6.3 пмоль/л
Норма Т3 общего 1.3 — 2.7 нмоль/л
2. Уровень антител к различным составляющимщитовидной железы. Антитела — это защитные белки, которые вырабатывает организм в ответ на попадание агрессивного агента (вирус, бактерия, грибок, инородное тело). В случае с заболеваниями щитовидной железы, организм проявляет иммунную агрессию по отношению к своим собственным клеткам.
Для диагностики заболеваний щитовидной железы используются показатели антител к тиреоглобулину (АТ к ТГ) и антитела к тиреопероксидазе (АТ к ТПО).
Норма АТ к ТГ до 100 МЕ/мл
Норма АТ к ТПО до 30 МЕ/мл
Из антител для диагностики целесообразно исследовать антитела к тиреоидной пероксидазе либо оба вида антител, так как изолированное носительство антител к тиреоглобулину встречается редко и имеет меньшее диагностическое значение. Носительство антител к тиреоидной пероксидазе — очень распространенная ситуация, которая не указывает на определенную патологию, но у носительниц этих антител в 50 % случаев развивается послеродовый тиреоидит.
3. УЗИ щитовидной железы. При ультразвуковом исследовании определяется структура железы, объем долей, наличие узлов, кист и других образований. При доплерометрии определяется кровоток в железе, в отдельных узлах. УЗИ выполняют при первичной диагностике, а также в динамике для мониторинга размеров долей или отдельных узлов.

4. Пункционная биопсия — это взятие анализа точно из очага (узла или кисты) тонкой иглой под контролем УЗИ. Полученную жидкость исследуют микроскопически для поиска онкологических клеток.
Радионуклидные и рентгенологические методы при беременности категорически запрещены.
Беременность на фоне гипотиреоза
Гипотиреоз — это состояние, при котором снижена выработка гормонов щитовидной железы.
Причины:
1. Аутоиммунный тиреоидит (самая распространенная причина гипотиреоза, суть заболевания заключается в повреждении щитовидной железы собственными защитными антителами)
2. Недостаток йода
3. Повреждение различными видами воздействия (препараты, лучевое воздействие, оперативное удаление и другие)
4. Врожденный гипотиреоз
Отдельной причиной считается относительный гипотиреоз, развивающийся во время беременности. Для обычной жизни гормонов щитовидной железы достаточно, а в условиях повышенного потребления во время беременности – уже нет. Это может свидетельствовать, что в железе есть нарушения, но проявились они только на фоне усиленной нагрузки.
Классификация:
1. Субклинический гипотиреоз. Гипотиреоз, который выявлен по данным лабораторного исследования, но не проявляется явными клиническими признаками. Эта стадия гипотиреоза может быть обнаружена при обследовании бесплодной пары или при обращении по поводу набора излишнего веса, а также в других случаях диагностического поиска. Несмотря на то, что нет яркой клиники, изменения обмена веществ уже начались, и они будут развиваться, если не начать лечение.
2. Манифестный гипотиреоз. Эта стадия гипотиреоза сопровождается характерными симптомами.
В зависимости от наличия и эффекта лечения различают:
— компенсированный (есть клинический эффект от лечения, уровень ТТГ пришел в норму)
— декомпенсированный
3. Осложненный. Осложненный (или тяжелый) гипотиреоз — это состояние, которое сопровождается тяжелыми нарушениями функции органов и систем, и может угрожать жизни.
Симптомы:
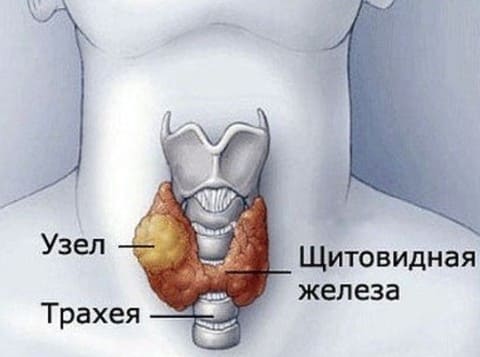 1. Изменения кожи и ее придатков (сухость кожи, потемнение и огрубление кожи локтей, ломкость ногтей, выпадение бровей, которое начинается с внешней части).
1. Изменения кожи и ее придатков (сухость кожи, потемнение и огрубление кожи локтей, ломкость ногтей, выпадение бровей, которое начинается с внешней части).
2. Артериальная гипотония, реже повышение артериального давления, которое плохо поддается терапии обычными антигипертензивными препаратами.
3. Утомляемость, вплоть до выраженной, слабость, сонливость, снижение памяти, депрессия (часто фигурирует жалоба на то, что «просыпаюсь уже уставшей»).
4. Ослабление вкуса, осиплость голоса.
5. Набор веса при сниженном аппетите.
6. Микседема, микседематозное поражение сердца (отечность всех тканей), накопление жидкости в плевральной полости (вокруг легких) и в перикардиальной области (вокруг сердца), микседематозная кома (крайне тяжелое проявление гипотиреоза с поражением центральной нервной системы).
Диагностика:
При пальпации щитовидная железа может быть увеличена диффузно или только перешеек, безболезненна, подвижна, консистенция может различаться от мягкой (тестоватой) до умеренно плотной.
1. Исследование гормонов щитовидной железы. Уровень ТТГ выше 5мкМЕ/мл, Т4 в норме или снижен.
2. Исследование антител. АТ к ТГ выше 100 МЕ/мл. АТ к ТПО выше 30 МЕ/мл. Повышенный уровень аутоантител (антител к собственным тканям) указывает на аутоиммунное заболевание, вероятнее всего в этом случае причиной гипотиреоза является аутоиммунный тиреоидит.
3. УЗИ щитовидной железы. УЗИ позволяет выявить изменения в структуре и однородности ткани щитовидной железы, что является косвенным признаком заболеваний щитовидной железы. Могут также обнаруживаться мелкие узелки или кисты.
Гипотиреоз и его влияние на плод.
Гипотиреоз встречается примерно у каждой 10 беременной женщины, но только у одной он проявляется явными симптомами. Но влияние недостатка тиреоидных гормонов на плод проявляется и у тех, и у других.
1. Влияние на развитие центральной нервной системы плода (ЦНС). В первом триместре щитовидная железа плода еще не функционирует, и развитие нервной системы происходит под влиянием материнских гормонов. При их недостатке последствия будут весьма печальными: пороки развития нервной системы и другие пороки, кретинизм.
2. Риск внутриутробной гибели плода. Особенно имеет значение первый триместр, пока еще не функционирует щитовидная железа плода. Без тиреоидных гормонов нарушается весь спектр обмена веществ, и развитие эмбриона становится невозможным.
3. Хроническая внутриутробная гипоксия плода. Недостаток кислорода неблагоприятно сказывается на всех процессах развития плода и повышает риск внутриутробной гибели, рождения маловесных детей, преждевременных и дискоординированных родов.
4. Нарушение иммунной защиты. Дети при недостатке гормонов щитовидной железы у матери рождаются со сниженной функцией иммунитета и плохо сопротивляются инфекциям.
5. Врожденный гипотиреоз у плода. При наличии заболевания у матери и неполной компенсации, у плода высокий риск врожденного гипотиреоза. Последствия гипотиреоза у новорожденных самые разнообразные, и надо знать, что при отсутствии лечения они приобретают необратимый характер. Характерны: замедленное физическое и психо — моторное развитие, вплоть до развития кретинизма. При ранней диагностике и своевременном начале лечения, прогноз для малыша благоприятный.
Последствия гипотиреоза для матери
Манифестный гипотиреоз по сравнению с субклиническим имеет те же осложнения, но значительно чаще.
1. Преэклампсия. Преэклампсия — это патологическое состояние, характерное только для беременных, проявляется триадой симптомов отеки — артериальная гипертензия — наличие белка в моче (читайте подробнее в нашей статье «Преэклампсия»).
2. Отслойка плаценты. Преждевременная отслойка нормально расположенной плаценты случается вследствие хронической фетоплацентарной недостаточности. Это очень грозное осложнение беременности с высокой материнской и перинатальной смертностью.
3. Анемия беременных. Анемия беременных и так чрезвычайно распространена в популяции, но у женщин с гипотиреозом клиника анемии (сонливость, утомляемость, заторможенность, кожные проявления и гипоксическое состояние плода) накладывается на те же проявления гипотиреоза, что усиливает негативный эффект.
4. Перенашивание беременности. На фоне гипотиреоза нарушаются разные виды обмена, в том числе и энергетический, что может вести к тенденции к перенашиванию беременности. Переношенной считается беременность сроком более чем 41 неделя и 3 дня.
5. Осложненное течение родов. По той же причине роды могут осложняться слабостью родовых сил и дискоординацией.
6. Кровотечение в послеродовом периоде. Повышен риск гипотонического и атонического кровотечения в последовом и раннем послеродовом периоде, так как замедлен общий обмен и снижена реактивность сосудов. Кровотечения значительно осложняют течение послеродового периода и стоят на 1 месте среди причин материнской смертности.
7. Риск гнойно — септических осложнений в послеродовом периоде повышен из-за сниженного иммунитета.
8. Гипогалактия. Сниженная продукция грудного молока в послеродовом периоде также может иметь причиной недостаточность тиреоидных гормонов.
Лечение:
Единственным научно обоснованным методом лечения является заместительная гормональная терапия. Пациенткам с гипотиреозом показана пожизненное лечение L-тироксином (левотироксин) в индивидуальной дозировке. Доза препарата рассчитывается исходя из клинической картины, веса пациентки, срока беременности (на ранних сроках дозировка гормона больше, а затем снижается). Препарат (торговые названия «L-тироксин», «L-тироксин Берлин Хеми», «Эутирокс», «Тиреотом») независимо от дозировки принимается утром натощак, не менее чем за 30 минут до еды.
Профилактика:
В эндемичных районах йодная профилактика показана пожизненно в различных режимах (с перерывами).
Во время беременности прием препаратов йода показан всем беременным в дозе не менее 150 мкг, например в составе комплексных витаминов для беременных (фемибион наталкеа I, витрум пренатал).
Обратите внимание, что популярный препарат Элевит пронаталь не содержит в своем составе йода, поэтому дополнительно назначаются препараты калия йодида (йодомарин, йод-актив, 9 месяцев калия йодид, йодбаланс).
Дозировка препаратов йода начинается с 200 мкг, как правило, для профилактики этого достаточно.
Прием препаратов йода начинают за 3 месяца до предполагаемой беременности (при уверенности, что щитовидная железа здорова и нужна только профилактика) и продолжают весь срок вынашивания и лактации.
Беременность на фоне гипертиреоза
Гипертиреоз (тиреотоксикоз) – это заболевание щитовидной железы, сопровождающееся повышенной выработкой тиреоидных гормонов.
Тиреоидные гормоны являются катаболическими, то есть ускоряющими обмен веществ. При их избытке обмен веществ ускоряется в разы, с большой скоростью сжигаются калории, получаемые из углеводов и жиров, а затем наступает распад белков, организм работает на пределе и «изнашивается» гораздо быстрее.Распад белков мышц ведет к дистрофии сердечной мыщцыи скелетных мышц, нарушается проводимость нервных волокон и всасываемость питательных веществ в кишечнике. Практически все осложнения тиреотоксикоза для матери и плода связаны с усиленным катаболическим эффектом.
Тиреотоксикоз при беременности встречается гораздо реже, чем гипотиреоз. Частота встречаемости примерно 1-2 случая на 1000 беременных, однако это более грозное состояние и есть трудности при подборе препаратов.
Причины:
1. Диффузный токсический зоб (или болезнь Грейвса-Базедова, которая заключается в том, что в организме вырабатываются аутоантитела к рецепторам к ТТГ, поэтому рецепторы становятся нечувствительны к регуляторному воздействию гипофиза и выработка гормона становится неконтролируемой).
2. Узловой зоб (в щитовидной железе образуются узлы, которые обеспечивают гиперпродукцию тиреоидных гормонов).

3. Опухоли (аденома щитовидной железы, ТТГ-секретирующие опухоли гипофиза, струма яичников – это опухоль в яичнике, которая состоит из клеток, подобных клеткам щитовидной железы и производят гормоны)
4. Передозировка тиреоидными гормонами.
Специфические причины тиреотоксикоза у беременной заключаются в:
— транзиторном повышении уровня гормонов щитовидной железы, которое обусловлено физиологически (зависит от уровня ХГЧ). Как правило, это состояние временное, не сопровождается клиникой и не требует лечение. Но иногда беременность может стать стартовой точкой заболевания щитовидной железы, которое формировалось постепенно, но проявилось только в условия повышенной нагрузки.
— чрезмерная рвота беременных (ранний токсикоз тяжелой степени) может спровоцировать гиперфункцию щитовидной железы.
— пузырный занос (опухолевидное разрастание ворсин хориона, при этом беременность наступила, но не развивается). Состояние выявляется на самых ранних сроках беременности.
Классификация
1. Субклинический гипертиреоз (уровень Т4 в норме, ТТГ понижен, характерных симптомов нет).
2. Манифестный гипертиреоз или явный (уровень Т4 повышен, ТТГ значительно снижен, наблюдается характерная клиническая картина).
3. Осложненный гипертиреоз (аритмией по типу фибрилляции и/или трепетания предсердий, сердечной или надпочечниковой недостаточностью, явной психоневротической симптоматикой, дистрофией органов, выраженным дефицитом массы и некоторыми другими состояниями).
Симптомы
1. Эмоциональная лабильность, безосновательное беспокойство, тревожность, страхи, раздражительность и конфликтность (появившиеся в короткий период времени).
2. Нарушение сна (бессонница, частые просыпания ночью).
3. Тремор (дрожание рук, а иногда и общий тремор).
4. Сухость и истончение кожи.
5. Учащение пульса, которое наблюдается стойко, ритм не урежается в покое и во время сна; нарушения ритма по типу фибрилляции и трепетания предсердий (разобщенное сокращение предсердий и желудочков сердца, частота ритма иногда превышает 200 ударов в минуту).
6. Одышка, снижение переносимости физической нагрузки, утомляемость (является следствием сердечной недостаточности).
7. Редкое моргание глазами, сухость роговицы, слезоточивость, в клинически запущенных случаях выпячивание глазного яблока, снижение зрения из-за дистрофии зрительного нерва.
8. Повышенный («волчий») аппетит, коликообразные боли в животе без видимой причины, периодический беспричинный жидкий стул.
9. Снижение веса на фоне повышенного аппетита.
10. Учащенное и обильное мочеиспускание.
Диагностика
При пальпации железа диффузно увеличена, могут пальпироваться узелки, пальпация безболезненна, консистенция, как правило, мягкая.
1) Анализ крови на количественное содержание гормонов: ТТГ снижен или в норме, Т4 и Т3 повышены, АТ у ТПО и ТГ, как правило, в норме.
2) УЗИ щитовидной железы для определения ее размеров, однородноститкани и наличия узелковых образований различных размеров.
3) ЭКГ для определения правильности и частоты сердечного ритма, наличия косвенных признаков дистрофии сердечной мышцы и нарушений реполяризации (проведения электрического импульса).
Последствия гипертиреоза для плода
— самопроизвольный аборт,
— преждевременные роды,
— задержка роста и развития плода,
— рождение маловесных детей,
— врожденные патологии развития плода,
— антенатальная гибель плода,
— развитие тиреотоксикоза внутриутробно или сразу после рождения малыша.
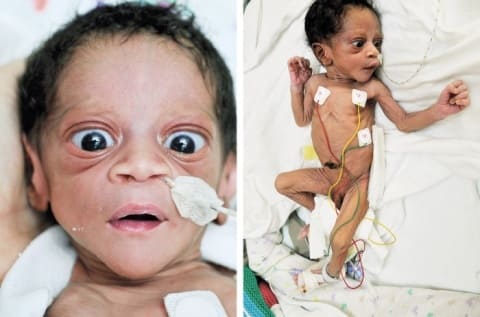
Тиреотоксикоз у новорожденного
Последствия для матери
— Тиреотоксический криз (резкий подъем тиреоидных гормонов, сопровождаемый выраженным возбуждением, вплоть до психоза, учащением пульса, подъемом температуры тела до 40-41°С, тошнотой, рвотой, желтухой, в тяжелых случаях развивается кома).
— Анемия беременной.
— Преждевременная отслойка нормально расположенной плаценты.
— Развитие и прогрессирование сердечной недостаточности, которая при запущенном течении становится необратимой.
— Артериальная гипертензия.
— Преэклампсия.
Лечение
Лечение проводят тиреостатическими препаратами двух видов, производными имидазола (тиамазол, мерказолил) или пропилтиоурацилом (пропицил). Пропилтиоурацил является препаратом выбора во время беременности, так как в меньшей степени проникает через плацентарный барьер и воздействует на организм плода.
Дозу препарата подбирают таким образом, чтобы поддерживать уровень тиреоидных гормонов на верхней границе нормы или немного выше ее, так как в больших дозах, которые приводят Т4 к нормальным значениям, эти препараты проникают через плаценту и могут приводить к угнетению функции щитовидной железы плода и формированию зоба у плода.
Если беременная получает тиреостатики, то грудное вскармливание запрещено, так как препарат проникает в молоко и будет токсически воздействовать на плод.
Единственным показанием к оперативному лечению (удалению щитовидной железы) является непереносимость тиреостатиков. Оперативное лечение в первом триместре противопоказано, по жизненным показанием операция производится, начиная со второго триместра. После операции пациентке пожизненно назначается заместительная гормональная терапия левотироксином.
В качестве сопутствующей терапии часто назначаются бета-блокаторы (беталок-ЗОК) с подбором индивидуальной дозы. Этот препарат урежает сердцебиение за счет блокирования рецепторов к адреналину, и тем самым снижает нагрузку на сердце и профилактирует развитие сердечной недостаточности и артериальной гипертензии.
Беременные с развившейся на фоне тиреотоксикоза сердечной патологией подлежат совместному ведению акушером – гинекологом, эндокринологом и кардиологом.
Профилактика
 Профилактировать данное состояние, как самостоятельное заболевание, к сожалению нельзя. Но можно максимально обезопасить себя и будущего малыша, минимизировать риск осложнений, если знать о заболевании до беременности и своевременно начать лечение.
Профилактировать данное состояние, как самостоятельное заболевание, к сожалению нельзя. Но можно максимально обезопасить себя и будущего малыша, минимизировать риск осложнений, если знать о заболевании до беременности и своевременно начать лечение.
Опухолевые заболевания щитовидной железы
Первичное обнаружение опухолей щитовидной железы во время беременности – большая редкость. В плане диагностики ничего не меняется, следует определить уровень гормонов щитовидной железы, выполнить УЗИ.
Дифференциальная диагностика между кистами железы и злокачественными новообразованиями производится с помощью пункции образования под контролем УЗИ. По результатам цитологического исследования будет устанавливаться диагноз.
Кисты щитовидной железы при нормальном уровне гормонов и отрицательном результате пункции (то есть онкологических клеток найдено не было) подлежат наблюдению.
Опухоли щитовидной железы подлежат наблюдению и лечению у онколога. Возможность пролонгирования беременности на фоне злокачественного новообразования щитовидной железы решается на консилиуме, однако окончательное решение всегда принимает сама пациентка.
Гипотиреоз и тиреотоксикоз не лишают вас возможности подарить жизнь желанному малышу, а только лишь требуют от вас гораздо большей дисциплинированности по отношению к своему здоровью. Заболевания щитовидной железы не являются категоричным противопоказанием к самостоятельным родам. Планируйте беременность заранее. Подходите к ней с уверенностью в своем здоровье или компенсированным состоянием хронических заболеваний, не пропускайте визиты к своему акушеру-гинекологу, эндокринологу и другим врачам – специалистам и выполняйте их рекомендации. Следите за собой и будьте здоровы!
Врач акушер-гинеколог Петрова А.В.
Заболевания щитовидной железы и беременность: симптомы, лечение
Ожидание материнства – особый период в жизни каждой женщины. В это время тело женщины испытывает повышенную нагрузку. Это объясняется анатомическими и физиологическими перестройками, необходимыми для полноценного внутриутробного формирования зародыша.
Работа щитовидной железы во время беременности
Она отвечает за регуляцию обменных операций путем выделения ряда гормонов. При вынашивании ребёнка нагрузка на эндокринную систему возрастает.
Происходит её стимуляция, связанная с возрастанием потребности в йодсодержащих биологически активных веществах. К ним относятся трийодтиронин и тироксин, которые также обозначаются как Т3 и Т4.
Роль гормонов в развитии плода
Усиление влияния щитовидной железы при беременности связано с тем, что йодсодержащие гормоны требуются для закладки и обновления клеток. Поэтому до образования собственной эндокринной среды малыш нуждается в биологических веществах матери.
Для образования тироксина и трийодтиронина нужно большое обилие чистого йода и аминокислот, в частности тирозина.
Йододефицит — одной из частых предпосылок патологий щитовидной железы при беременности.
Заболевания щитовидной железы при беременности
Диффузный токсический зоб
Это возрастание количества и размеров фолликулов, сопровождается ее гиперфункцией. Также носит название болезнь Грейвса.
Симптомы
Внешне пациентов можно определить по наличию экзофтальма или пучеглазия.
Помимо этого, характерно расширение, заметное при пальпации, учащение сердцебиение, тремор, чувство хронической усталости, тревожность, потливость и усиление аппетита.
Причины
До сих пор этиология выяснена не до конца. Известно лишь, что вероятно генетическое наследование данного аутоиммунного процесса.
К факторам, повышающим вероятность его появления относятся стресс, образ жизни, инфекции и ультрафиолетовое облучение.
Осложнения
Одним из серьезных обострений зоба при беременности это невынашивание, повышается вероятность выкидыша и преждевременных родов.
Возможно его малигнизация или озлокачествление.
Тиреотоксикоз
Это клинический синдром, обусловленный длительным повышением уровня йодсодержащих веществ и их токсического действия на ткани.
Он может быть следствием гиперфункции и иметь аутоиммунное происхождение.
Симптомы
Характеризуется определенной симптоматикой — увеличение размеров, стабильное возрастание систолического артериального давления, постоянная тахикардия.
Причины
Важным звеном в патогенезе является не избыток тиреоидов, а присутствие тиреостимулирующих антител в крови у матери. Таким образом, если до зачатия женщина страдала гиперфункцией и антитела остались в крови, проникая через плаценту они блокируют работу собственной эндокринной системы будущей крохи.
Осложнения
Он увеличивает риск мертворождения, гестоза и выкидыша. Они могут быть спровоцированы принятием антитиреоидных препаратов, проникающих через плацентарный барьер.
Это приводит к снижению и возрастанию функции эндокринной систем у будущего дитя.
Нельзя отрицать сильную связь между нормальным функционированием щитовидки и беременности.
Рак
Злокачественное новообразование из фолликулов железистого эпителия.
Симптомы
В большинстве своем, связаны с увеличением размеров щитовидки и шейных лимфатических узлов. К ним относятся: боль в передней части шеи, затруднение дыхания и глотания, осиплый голос, инспираторная или экспираторная одышка.
Начальные стадии онкологии могут протекать бессимптомно, ограничиваясь дисплазией.
Причины
К этиологии относятся облучения, аутоиммунные процессы, наследственная предрасположенность, хронические воспаления.
Осложнения
Рак щитовидной железы и беременность не взаимоисключаемы. Опухоль может серьезно осложнить нормальное формирование малыша, однако не опасна для его развития. Опасность при делении эмбриона представляют методы лечения рака, такие как химиотерапия и облучение.
У такого онкологического воздействия могут быть следующие последствия: выкидыш, замирание плода, метастазирование и летальный исход.
Узлы
Образования увеличенных фолликулов, ощутимые при пальпации, могут достигать диаметра в 1 см. Обусловливаются гиперфункцией, вследствие чего, избыток коллоида, вкладываясь в фолликулах провоцирует их расширение.
Для того, чтобы определить являются ли опухоли злокачественными или доброкачественными, проводится тонкоигольная аспирационная биопсия.
Если по итогам биопсии ставится диагноз рак, то операция по удалению может проводиться во втором триместре. После которой начинается заместительная гормональная терапия.
Симптомы появления уплотнений
Неприятные ощущения в горле, нарушенные акты дыхания и глотания, ощущение давления на трахею.
Причины
Могут быть наследственная предрасположенность и неблагоприятная экология.
Осложнения
Узел в щитовидной железе и беременность не связаны. Он не оказывает сильного влияния на созревание эмбриона. Серьезным осложнением может быть малигнизация.
Гипотиреоз
Стойкое снижение Т3 и Т4, обусловленных структурными изменениями ткани щитовидки.
Симптомы
Среди признаков преобладают слабость во всём теле, снижение работоспособности, изменение структуры кожных покровов и производных кожи. Они становятся истонченными и сухими.
У большинства женщин гипофункция проявляется в момент вынашивания малыша, однако он также может протекать в скрытой форме.
Причины
Может быть проживание в регионе с недостатком йода и недостаточное суточное поступление его с пищей, наличие антитиреоидных антител к собственным клеткам и уменьшение функционирующих клеток, вследствие операций по иссечению или удалению всего органа.
Осложнения
Связаны с тем, что тироксин играет большую роль в процессе формирования тела, особенно нервной. Поэтому снижение функции может угрожать нарушением образования зародыша как во внутриутробном периоде, так и постнатальном. Вопрос недостатка Т3 и Т4 обычно решается приёмом заместительных препаратов.
Влияние патологий щитовидки на будущего ребёнка
В этот момент потребности организма в йоде сильно увеличивается. Это объясняется функциями трийодтиронина и тироксина в гестации. Они играют ключевую роль в первые недели в нейрогенезе зародыша и образовании всех структур мозга, включая влияние на слух.
Недостаток микроэлементов сказывается на пролиферации клеток головного мозга малыша.
Гипотиреоз, как и гипертиреоз могут протекать в скрытых формах. Именно поэтому так важна своевременная диагностика отклонений в функциях.
Диагностика заболеваний щитовидной железы у беременных
Проводится с помощью лабораторных и инструментальных методов обследований.
Один из которых это сдача анализа крови на показатели тироксина и трийодтиронина. По результатам которого может понадобиться УЗИ.
Ультразвуковое исследование – это один из простых и достаточно информативных инструментальных исследований. Несомненное преимущество — безопасность, необходимая при гестации зародыша. Он позволяет выявить патологические новообразования в железистом эпителии и определить его диаметры.
При показании также может проводиться биопсия для определения природы новообразования, которая может проводиться в первом или втором триместре.
Исследование болезней щитовидной железы во время беременности усложняется, ведь некоторые признаки вероятны в этом положении.
Лечение выявленной патологии
При заболеваниях щитовидной железы и беременности лечение зависит от симптомов.
Оно напрямую зависит от присутствия тиреоидных активных биологических веществ в сыворотке крови и характере изменений. Однако, терапия для будущей мамы может кардинально отличаться от обычной фармакотерапии.
Для правильного назначения учитывается ряд нюансов. Такие, как, срок зачатия эмбриона, проницаемость плаценты, период лактации и передача лекарств с молоком матери, анамнез и индивидуальные особенности пациентов.
При наличии нарушений, характеризующихся повышенным количеством Т3 и Т4 назначаются группы антитиреоидных препаратов, тиреостатиков.
Если симптоматика не устраняется в первые 12 недель вынашивания, это может быть показанием к искусственному медицинскому прерыванию.
При деформациях, сопровождающихся сильной дисплазией возможно оперативное вмешательство с удалением части органа.
Сразу же после операции назначается заместительная гормональная терапия с учетом повышенной потребности будущей мамы.
Рекомендации для беременных при увеличении щитовидной железы
Что делать если наблюдается увеличение щитовидной железы при беременности?
Разумеется, необходимо сразу же обратиться к врачу, для своевременного обследования. Обратите внимание на свое самочувствие, повысился ли у вас аппетит, появилась не характерная слабость или утомляемость, заметили ощущение усталости?
Дополнительным методом профилактики может быть соблюдение диеты и употребление йодсодержащих продуктов питания.
Данные патологические изменения проще предупредить. Поэтому не стоит забывать о том, какую угрозу несет нарушение функции щитовидки при беременности.
Видео: Заболевания щитовидной железы у детей и беременных
причины увеличения щитовидки во время беременности
Щитовидная железа — орган эндокринной системы, который отвечает за течение обменных процессов в организме человека и умственное развитие. Железа вырабатывает трийодтиронин и тироксин – два важнейших гормона, при недостатке которых нарушается работа всего организма в целом.
Оглавление: 1. Почему при беременности увеличивается щитовидка 2. Заболевания щитовидной железы и беременность - Опухоли и кисты - Тиреоидит при беременности - Гипотиреоз при беременности - Зоб при беременности
Почему увеличивается щитовидка
Нарушения в работе щитовидной железы возникают, чаще всего, по причине нехватки йода в организме. Такая недостаточность отмечается практически у каждой женщины в период вынашивания ребенка – беременность подразумевает потребление важных веществ и элементов организмом в увеличенном количестве.
Рекомендуем прочитать: Сколько йода необходимо человеку: признаки, последствия и профилактика йододефицита Анализ крови на гормоны щитовидной железы: расшифровка и правила сдачи
Кроме недостатка йода в организме, причиной увеличение щитовидной железы может стать плохая экологическая обстановка в регионе проживания – по статистике медицинских работников количество заболеваний щитовидной железы значительно выше именно у жителей таких областей.
Очень важно учитывать в период беременности и гормональный фон женщины – даже небольшое его «колебание» становится провоцирующим фактором для увеличения щитовидки.
Обратите внимание: именно рассматриваемый орган эндокринной системы вырабатывает гормоны, которые непосредственно влияют на формирование и развитие нервной системы, опорно-двигательного аппарата и сердца с сосудами плода. Если во время беременности увеличена щитовидка, то это может привести к врожденным патологиям и снижению интеллекта будущего ребенка.
Заболевания щитовидной железы и беременность
Рассматриваемый орган эндокринной системы работает во время беременности в усиленном режиме. Дело в том, что у плода синтезирование гормонов собственной щитовидной железой начинается на 12-13 неделе беременности, поэтому в этот период будущая мама должна принимать около 200 мкг йода в сутки.
Если во время беременности диагностируют заболевание щитовидной железы, то решение о том, какие лечебные меры можно и нужно предпринять принимает гинеколог в тандеме с эндокринологом. Возможно два варианта развития событий:
- заболевание щитовидной железы не угрожает здоровью и жизни будущего ребенка, и врачи проводят терапию в щадящем режиме;
- патология серьезная, благополучное развитие плода исключается – врачи будут настаивать на искусственном прерывании беременности по медицинским показателям.
Заболевания щитовидной железы:
- частичное отсутствие щитовидки;
- полное отсутствие щитовидки;
- опухоли доброкачественного и/или злокачественного;
- киста щитовидной железы;
- тиреоидит – воспалительный процесс в щитовидке;
- гипотиреоз – снижение функций железы;
- зоб.
Опухоли и кисты щитовидной железы при беременности
Очень сложно диагностировать именно опухоль щитовидной железы – чаще всего такое новообразование не сопровождается никакими симптомами. Причем, даже если у женщины развивается злокачественная опухоль щитовидной железы, то симптомы патологии могут быть полностью идентичны первым признакам беременности – тошнота и рвота, изменение вкуса, нарушение обоняния, слабость и головокружение, повышенная сонливость. Точно диагностировать опухоль щитовидной железы можно только на ультразвуковом исследовании, поэтому гинекологи все чаще делают подобные назначения беременным женщинам.
Обратите внимание: развитие злокачественной опухоли щитовидной железы и нарушения гормонального фона между собой никак не связаны. Этим же отличаются и кисты щитовидки, поэтому для дифференциации диагноза специалисты проводят женщине гистологическое исследование новообразования (биопсия) и анализ крови на присутствие онкомаркеров.
Рекомендуем прочитать: Рак щитовидной железы: признаки, диагностика и лечение
Если раньше женщине после перенесенного рака щитовидной железы беременность и роды были противопоказаны, то современные возможности медицины позволяют стать матерью даже тем пациенткам, у кого была проведена операция по полному удалению щитовидной железы. Женщине разрешают забеременеть через 12 месяцев после проведения терапевтического или хирургического лечения рака щитовидной железы, но врачи будут пристально наблюдать все 9 месяцев за состоянием здоровья пациентки. Если на фоне развития беременности у женщины обнаруживается рецидив злокачественного заболевания, то целесообразно сделать аборт.
Тиреоидит при беременности
Это заболевание щитовидной железы тоже невозможно быстро и просто диагностировать – его симптомы практически полностью совпадают с характерными признаками наступления беременности. Женщина жалуется на немотивированную раздражительность, быструю утомляемость, повышенную сонливость, тошноту и рвоту после приема даже привычной и любимой пищи.
Тиреоидит обязательно должен лечиться, даже во время беременности. Так как эта патология развивается при недостатке йода, специалисты назначают женщине прием лекарственных препаратов с высоким содержанием йода.
Гипотиреоз при беременности
Установить факт снижения функции щитовидной железы врач может только по результатам лабораторных исследований крови – они покажут снижение уровня гормонов, которые синтезирует именно рассматриваемый орган эндокринной системы. Гипотиреоз развивается на фоне нарушений в иммунной систему, является хроническим заболеванием и поэтому в период беременности за женщиной ведет наблюдение не только гинеколог, но и эндокринолог.
Лечение гипотиреоза осуществляется с использованием гормональных лекарственных препаратов, если женщина будет игнорировать назначения врача в период вынашивания ребенка, то есть высокий риск рождения малыша с тяжелыми поражениями головного мозга, глухотой и немотой, другими тяжелыми патологиями.
Рекомендует прочитать: Гипотиреоз: симптомы, диагностика, лечение и профилактика
Обратите внимание: если гипотиреоз не был диагностирован до наступления зачатия, то женщине может быть рекомендовано искусственное прерывание беременности по медицинским показателям. Неконтролируемое прогрессирование данного заболевания щитовидной железы приводит к рождению малыша с тяжелыми, несовместимыми с жизнью, патологиями.
Зоб при беременности
Во время беременности у женщины именно зоб чаще всего и развивается. Под этим названием подразумевается стойкое увеличение щитовидной железы, не связанное с воспалением или злокачественным ростом данного органа.
Зоб, как правило, не является противопоказанием к вынашиванию беременности и родам, но пациентка должна находиться под контролем гинеколога и эндокринолога на протяжении всех 9 месяцев, возможно, понадобится периодически проходить лечение в стационаре.
Увеличение щитовидной железы, заболевания этого органа эндокринной системы не всегда являются поводом для искусственного прерывания беременности. В любом случае, окончательное решение принимают гинеколог и эндокринолог.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
11,437 просмотров всего, 10 просмотров сегодня
 Загрузка…
Загрузка… Патологии щитовидки во время беременности
Эндокринные патологии на сегодняшний день чрезвычайно распространены. Часто регистрируются поражения щитовидной железы, причем все чаще подобная патология выявляется среди женщин во время вынашивания плода.
Можно сказать, что щитовидная железа во время беременности начинает работать по-особенному уже с первых недель зачатия. Характерна стимуляция ее работы, что связано с периодом формирования у плода органов и нервной системы. Нормальное протекание данного процесса обеспечивается повышенным количеством тиреоидных гормонов, поступающих из организма матери. Так, в норме продукция тиреоидных гормонов существенно увеличивается (до 50%), и за счет этого обеспечивается как перестройка материнского организма, так и закладка и развитие органов и систем плода.
Что происходит в щитовидной железой во время беременности?
 Стоит отметить, что работа щитовидки стимулируется тиреотропным гормоном гипофиза, а также хорионическим гонадотропин (ХГ), который вырабатывается плацентой. При высокой концентрации ХГ образования ТТГ уменьшается. Это наблюдается уже в первые недели беременности, но на четвертом месяце уровень ХГ снижается, что приводит к повышению тиреотропного гормона, что является нормой.
Стоит отметить, что работа щитовидки стимулируется тиреотропным гормоном гипофиза, а также хорионическим гонадотропин (ХГ), который вырабатывается плацентой. При высокой концентрации ХГ образования ТТГ уменьшается. Это наблюдается уже в первые недели беременности, но на четвертом месяце уровень ХГ снижается, что приводит к повышению тиреотропного гормона, что является нормой.
У некоторых беременных может возникать транзиторный гипертиреоз, когда хорионический гонадотропин характеризуется постоянно высоким уровнем, что полностью подавляет синтез ТТГ. Чаще всего такая ситуация возникает при многоплодной беременности и требует дифференцировки с диффузной токсической формой зоба.
Гормоны щитовидной железы при беременности выделяются в зависимости от продукции эстрогенов, уровень которых в данный период повышается. Это стимулирует образование тироксинсвязывающего белка, который образуется в печени и связывает тиреоидные гормоны, делая их неактивными. Данный процесс провоцирует дополнительную стимуляцию щитовидки. Именно поэтому концентрация свободного Т3 и Т4 находится в пределах нормы, а общие Т4 и Т3 повышаются. Учитывая такую тенденцию, во время беременности клинически значимыми является уровень только свободных фракций гормонов.
У беременных женщин развиваются нарушения в работе щитовидки, которые проявляются как повышением ее секреторной активности, так и снижением, что обусловливает развитие тиреотоксикоза или гипотиреоза.
При тиреотоксикозе активность щитовидки усиливается. Это может вызывать развитие сердечно-сосудистой недостаточности, нарушения нормального протекания родов и увеличения риска рождения детей с врожденными болезнями щитовидной железы. Больные женщины начинают жаловаться на слабость, ощущение жара, может подниматься температура. Беременные становятся раздражительны, плохо спят, отмечают сердцебиение, дрожание рук, слабость мышц, повышенную потливость и нарушения стула в виде поносов.
Если же развивается гипотиреоз, то беременные отмечают судороги мышц, суставные боли, нарушения памяти, развивается депрессия, брадикардия, сухость кожи, запоры, тошнота. Женщины быстро набирают вес, жалуются на интенсивное выпадение волос.
Влияние щитовидное железы на беременность
Надо сказать, что щитовидная железа влияет на беременность, развитие плода и протекание самих родов или послеродового периода. При ее патологии возникает ряд тяжелых осложнений, среди которых следует отметить:
- артериальную гипертонию или транзиторное повышение уровня артериального давления;
- преэклампсию;
- отслойку плаценты;
- сердечную недостаточность;
- самопроизвольные выкидыши или преждевременные роды;
- послеродовое маточное кровотечение.
Кроме этого, при нарушениях работы щитовидной железы женщины рождают детей с пороками развития, малым весом, карликовостью, глухонемотой или умственной отсталостью. Вследствие гипотиреоза регистрируются случаи мертворождения.

Учитывая такие тяжелые осложнения, женщинам еще перед беременностью стоит проконсультироваться с эндокринологом и определить функциональное состояние щитовидки.
Диагностика щитовидное железы во время беременности
Стоит отметить, что диагностика состояния щитовидки во время беременности имеет некоторые особенности:
- определяют уровень ТТГ, а также свободного Т4 и антител к ТРО (тиреоидная пероксидаза). При этом надо помнить, что нормальным является уменьшение концентрации ТТГ и повышение свободного Т4 в первые три месяца беременности, поэтому рекомендуется определять уровень данных гормонов раньше 10 недели беременности. Кроме этого, изолированное повышение антител к ТРО нельзя считать диагностическим критерием при условии, если уровень гормонов в норме, поскольку оно встречается примерно в 10% беременных и не требует лечения. В конце беременности наблюдается нормальное значение ТТГ и снижение уровня свободного Т4, что также считается нормой и не может рассматриваться как гипотиреоз;
- для мониторинга узловых образований проводится УЗИ щитовидной железы, также при беременности разрешено проводить пункционную биопсию, если размеры узлов более одного сантиметра;
- сцинтиграфия и радиоизотопные методы обследования во время беременности противопоказаны вследствие того, что ионизирующая радиация и рентгеновское излучение негативно сказываются на состоянии плода на любом сроке беременности.
При обнаружении каких-либо отклонений назначается соответствующая терапия, которая также имеет определенные особенности.
Так, если гипотиреоз был выявлен еще до беременности, а лечение проводилось L-тироксином, то дозу данного препарата нужно повышать, причем важно создавать в организме матери гормональный профиль, подобный профилю тиреоидных гормонов при беременности, возникающей на фоне эутиреоидного состояния. Если же сниженная функциональная способность щитовидки обнаружена при беременности впервые, то больным назначается L-тироксин в полной заместительной дозе без последующего его повышения.
При лечении тиреотоксикоза основной задачей является поддержание оптимального уровня свободного Т4, поэтому назначают минимальные дозы лекарств, которые оказываются достаточными для этой цели. В третьем триместре происходит физиологическое снижение уровня гормонов щитовидки, поэтому препараты в данном периоде отменяют. После родов часто наблюдается рецидив тиреотоксикоза, поэтому прием тиреостатиков возобновляют.
Программа ведения беременности у женщин, страдающих нарушениями функциональной активности щитовидной железы, требует внимательного и последовательного наблюдения за пациенткой, изменениями гормонального профиля и функциональных показателей, но отказа от использования в диагностике потенциально опасных методик или лекарственных препаратов.
Как забыть о заболеваниях щитовидной железы?
Уплотнения на шее, отдышка, боль в горле, сухость кожи, тусклость, выпадение волос, ломкость ногтей, отёчность, одутловатость лица, потухшие глаза, усталость, сонливость, плаксивость и т.д. — это всё нехватка йода в организме. Если симптомы «на лицо» — возможно, ваша щитовидка уже не в состоянии работать в нормальном режиме… Вы не одни, согласно статистике, проблемами в работе щитовидки страдает до трети всего населения планеты.
Как забыть о болезнях щитовидной железы? Об этом рассказывает профессор Ивашкин Владимир Трофимович здесь.
Читать статью >