Реабилитация после инфаркта: этапы, особенности, рекомендации
По официальной статистике, до 40% смертей в России спровоцировано инфарктом миокарда. И даже если врачам удалось спасти жизнь, пациенту придется пройти длительный курс восстановления. Почему реабилитация после инфаркта так важна, каковы ее продолжительность, этапы и виды — обо всем этом в данной статье.
Задачи реабилитации после инфаркта
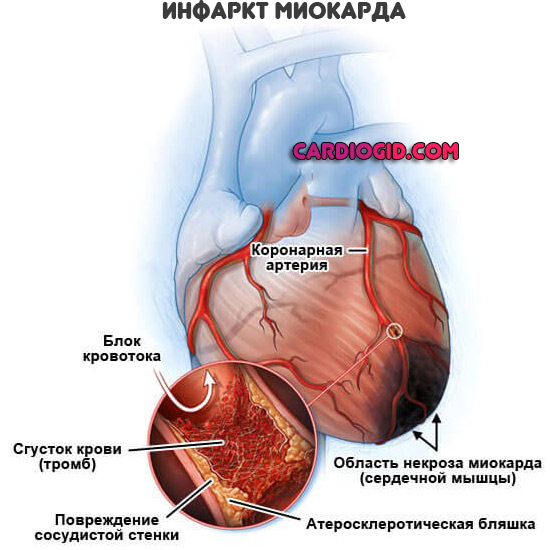
Инфаркт — это паталогическое состояние, сопровождающееся некрозом тканей из-за нарушения их кровоснабжения. Заболевание, вопреки частому заблуждению, может поразить не только сердце, но и другие органы и ткани. Однако именно инфаркт миокарда (мышечных тканей сердца) является самым распространенным и опасным проявлением болезни.
Согласно медицинской классификации, по объему поражения выделяют два вида инфаркта миокарда: мелкоочаговый и крупноочаговый. Первый считается относительно легкой патологией, второй характеризуется тяжелым состоянием, которое может привести к полной потере трудоспособности. Однако оба вида требуют немедленного медикаментозного или хирургического вмешательства, стационарного лечения и в последующем продолжительного периода восстановления.
Ключевую роль в выздоровлении пациента, а значит, и в том, как скоро он сможет вернуться к полноценной жизни, играет реабилитация. В ходе последней пациент пересматривает режим и рацион питания, образ жизни, отказывается от вредных привычек, приобщается к лечебной физкультуре. Восстановительные мероприятия не только позволяют существенно продлить жизнь пациента, но и снижают риск повторных приступов.
Особенности и сроки реабилитации
Проявления инфаркта миокарда в каждом конкретном случае индивидуальны. Однако некоторые закономерности все же есть. Так, согласно официальной классификации, врачи выделяют 4 степени тяжести протекания заболевания. Например, к первой относятся случаи мелкоочагового инфаркта без осложнений, а к четвертой — крупноочаговые инфаркты с аневризмой или иными серьезными осложнениями.
Присвоение того или иного класса существенно влияет на продолжительность восстановительного периода: если при небольшом размере некроза время реабилитации больного около полугода, то после обширного инфаркта миокарда с осложнениями этот срок увеличивается вдвое и более. Каждый из последующих этапов проходит медленнее: например, тяжелым пациентам значительно позже разрешают вставать с постели, с осторожностью увеличивают физические нагрузки.
Этапы реабилитации больных после инфаркта
Реабилитация начинается следом за острой фазой инфаркта миокарда. Буквально с первых дней пребывания в больнице пациент под присмотром врачей начинает борьбу за возвращение здоровья и физических навыков. Реабилитацию после инфаркта можно условно разделить на несколько этапов, каждый из которых имеет особенности.
Стационарный этап восстановления
В условиях стационара пациент делает первые шаги к выздоровлению. Этап включает в себя медикаментозное лечение, а также посильные для ослабленного организма физические нагрузки и первичную психологическую помощь.
Основное значение в стационарный период реабилитации имеет профессионализм медицинских работников, постоянное наблюдение и внимательное отношение к пациенту. Тщательный контроль жизненных показателей позволяет своевременно назначать больному прием тех или иных видов лекарств, физическую активность (комплекс ЛФК) и оказывать психологическую помощь.
Продолжительность пребывания в стационаре составляет от одной до трех недель в зависимости от тяжести состояния больного. Стоит учитывать, что в медицинском центре пациент проходит лишь базовую часть реабилитации после инфаркта миокарда. В этот период больной восстанавливает простейшие физические навыки, ему назначается программа питания, даются дальнейшие рекомендации по реабилитации.
Постстационарный период
Значение этого периода сложно переоценить: именно в этот промежуток времени состояние пациента стабилизируется, он адаптируется к новому режиму питания и образу жизни, нормализуется психологический настрой. При успешном прохождении этапа риски повторных приступов будут минимальны.
Существует несколько вариантов прохождения постстационарного периода:
- в домашних условиях. Такой вариант является комфортным для больного, но реализовать его достаточно сложно: пациенту требуются регулярные осмотры кардиолога, проведение анализов и оздоровительных процедур, помощь профессионального психолога, сторонний контроль соблюдения режима питания и приема лекарственных препаратов.
- в специализированных реабилитационных центрах.
- в специализированном санатории. Подобные учреждения имеют квалифицированный персонал и оборудование для проведения всех необходимых медицинских процедур, но при этом выгодно сочетают лечение с отдыхом, общением и развлекательными мероприятиями. Это благотворно влияет на состояние пациента — он ощущает себя как на отдыхе, а не как в больнице. Минусом обычно является расположение санаториев, дорога до которых человеку, недавно перенесшему инфаркт, может оказаться не по силам. Кроме того, из-за удаленности учреждения частота контактов с близкими может сводиться к минимуму.
- в пансионате для пожилых людей. Людям преклонного возраста сложнее реабилитироваться после инфаркта миокарда. Поэтому пребывание в специализированном пансионате, в котором престарелым доступно медицинское обслуживание и квалифицированная помощь психологов, будет для них неплохим вариантом. Однако при выборе подобного учреждения необходимо обратить особое внимание на степень его оснащенности и на уровень квалификации персонала. Например, следует убедиться, что в штате есть врач-кардиолог.
Постационарный период реабилитации обычно продолжается от полугода до года: как правило, врачи рекомендуют начать с одного или нескольких курсов санаторно-курортного лечения, а после стабилизации состояния больного приступить к восстановлению организма дома — под наблюдением специалистов районной поликлиники.
Поддерживающий этап
Включает в себя соблюдение диеты, ведение правильного образа жизни, физические нагрузки, прием поддерживающих медикаментозных препаратов, а также регулярное наблюдение у специалистов. Данный этап реабилитации продолжается всю последующую жизнь: следование предписанным рекомендациям позволяет снизить риски повторных приступов.
Это важно
Примерно 20% всех смертей от инфаркта миокарда фиксируются в первый час приступа. Виной тому отнюдь не низкое качество медицины: больной просто не распознает симптомы болезни либо близкие не в состоянии оказать первую помощь. Если вы или ваши родственники находитесь в группе риска, рекомендуется тщательно изучить проявления данного заболевания и пройти курсы первой помощи!
Методы восстановления
В каждый из рассмотренных периодов применяется комплекс мер, которые помогают организму восстановиться после перенесенного приступа. Это и прием лекарств, и физические упражнения, и диета, и, конечно, изменение образа жизни.
Медикаментозная реабилитация
Современные подходы к лечению острого инфаркта миокарда подразумевают восстановление кровотока по инфарктсвязанной артерии. Оно может быть выполнено с помощью тромболитической терапии либо путем экстренного эноваскулярного вмешательства с установкой стента, которое является наиболее эффективным методом. Оно позволяет полностью восстановить коронарный кровоток более чем в 90% случаев. При этом тромболитическая терапия рассматривается как временная мера (если нет возможности провести эноваскулярное вмешательство в течение двух часов), поскольку позволяет приступить к спасению пациента немедленно, еще на догоспитальном этапе, без потери времени на транспортировку больного[1]. В некоторых случаях требуется проведение операции аортокоронарного шунтирования[2].
Обезболивание проводится путем внутривенного дробного введения наркотического анальгетика. Выполняется антитромботическая терапия для предупреждения повторного образования тромбов (ретромбоза). Антикоагулянтная терапия применяется по показаниям. Для снижения уровня холестерина назначаются статины. При наличии осложнений острого инфаркта миокарда, таких, как кардиогенный шок, острая левожелудочковая недостаточность, нарушения ритма сердца, механические осложнения инфаркта миокарда и др., также назначается соответствующее лечение.
В постстационарный и поддерживающий периоды реабилитации терапия назначается индивидуально в зависимости от наличия сопутствующих заболеваний и от особенностей организма. Это могут быть препараты для снижения давления, снятия отечности, для нормализации уровня холестерина и так далее. Крайне важным, особенно в первые месяцы после инфаркта, является осуществление регулярного мониторинга состояния больного: в случае ухудшения врач может оперативно назначить пациенту необходимые лекарства.
Физическая реабилитация после инфаркта
Восстановлению физических навыков уделяется особое внимание с первых дней после инфаркта. Начинается процесс в стационаре с самых незначительных физических нагрузок — возвращения навыков сидеть и поворачиваться на кровати, самостоятельно умываться, чистить зубы. По мере рубцевания поврежденной ткани врачи разрешают больному простую гимнастику, передвижение по палате, затем — по больничному коридору и лестницам.
После стационарного лечения физические нагрузки плавно увеличиваются: особенно полезными считаются ходьба и лечебная гимнастика. Рекомендуют начать с 15 минут занятий в день, еженедельно увеличивая время на пять минут, пока продолжительность занятия физической нагрузкой не достигнет часа. Однако определять количество и тип упражнений должен врач: чрезмерное усердие может привести к негативным результатам.
Психическая реабилитация
В первые недели после приступа очень важна работа над психологическим состоянием пациента: именно сейчас он сталкивается с осознанием своей болезни и ее последствий, чувствует себя беспомощным, испытывает острый страх перед повторным инфарктом. Родственники жалуются на повышенную раздражительность больного, иногда даже агрессию. В такой ситуации не обойтись без помощи психолога — он поможет пациенту принять ситуацию и понять, что инфаркт не приговор.
Восстановление положительного настроя благотворно сказывается на скорости выздоровления, поэтому не стоит пренебрегать обращением к специалистам.
Диета
Правильное питание является одним из ключевых моментов восстановления после инфаркта и профилактики повторных сердечных приступов.
В первые дни в больнице для снижения нагрузки на сердце пациенту уменьшают порции, в рационе присутствуют супы и протертые продукты без соли и специй. В период рубцевания питание становится обильным, однако ограничение на прием соленой и жирной пищи остается.
В последующие этапы реабилитации следование принципам правильного питания должно стать привычным: небольшие порции, исключение из рациона вредных продуктов (жирных, соленых, сладостей, соусов и пряностей) и, напротив, включение свежих овощей, рыбы и морепродуктов, нежирных сортов мяса. В сутки необходимо выпивать не более одного–полутора литров жидкости.
Людям с повышенной массой тела следует привести вес в норму. Разумеется, речь не идет о строгой диете, а лишь о снижении калорийности рациона до допустимых показателей.
Образ жизни
Вредные привычки не зря называют вредными: они наносят существенный урон здоровью человека и провоцируют тяжелые заболевания. Тем, кто столкнулся с инфарктом миокарда, придется пересмотреть свой образ жизни — отказаться от курения и алкоголя, ввести регулярные физические нагрузки оптимальной для текущего состояния человека интенсивности. Также важными являются полноценный сон и отдых.
Реабилитация после инфаркта и перенесенных операций на сердце (например, стентирования) является крайне необходимой для возвращения пациента к нормальной жизни. Впрочем, эта жизнь будет кардинально отличаться от прежней: больному придется поменять свои привычки и вкусы. Чтобы выздоровление прошло как можно более гладко, без стрессов и «срывов», необходимо уделить максимум внимания восстановительному периоду, который поможет сформировать правильные привычки и жизненные установки.
этапы восстановления в домашних условиях и стационаре
Реабилитация после острого некроза миокарда требует решения трех задач, от которых зависит выживание пациента и прогнозы на дальнейшее сохранение хотя бы минимального уровня деятельности организма.
- Первая помощь. В рамках догоспитального этапа. Собственно лечение в стационаре с применением медикаментов для стабилизации состояния и вывода человека из тяжелого положения.
- Реабилитация или восстановительный период. Адаптация к новым условиям существования.
- Третья задача решается после прибытия в больницу. Собственно процесс начинается уже по окончании выведения из критического состояния. В ход идет масса методов: лечебная физкультура, применение препаратов, психологическая помощь и поддержка, так называемая семейная терапия и прочие.
Качественная реабилитация нужна не только для привыкания, повторной адаптации, но и для превенции осложнений, рецидива инфаркта, смерти от сердечной недостаточности.
Помощь оказывается группой специалистов. Основной — так называемый реабилитолог. Это сравнительно новое направление в российской медицине. Потому чаще его функции делят доктора других профилей, в том числе основной — кардиолог.
Этапы реабилитации
Собственно процесс восстановления продолжается около года. Он делится на несколько стадий, каждая проводится в собственных условиях и требует определенного подхода различных специалистов.
- Ранний госпитальный этап. Самое начало восстановления. С момента поступления пациента в кардиологическое отделение и проведения первичных терапевтических мероприятий, примерно до десятых суток. Иногда сроки сдвигаются, увеличиваются.
- Поздний стационарный этап. До тридцатого дня (конца первого месяца) после транспортировки пациента. Состояние частично стабилизируется, но полного контроля над положением вещей у врачей пока нет. Человек ходит по краю, риски сохраняются. Основная задача — предотвращение рецидива, развития поздних осложнений.
- Ранний послегоспитальный этап. Примерно первые 2-3 месяца после выписки. Проводится регулярный скрининг, каждые несколько недель. Пациент привыкает к новому положению вещей, соблюдает предписанные рекомендации. Основная цель — восстановить функциональную активность кардиальных структур.
- Поздний послегоспитальный этап. С 3 по 6 месяцы после перенесенного инфаркта. Поддерживающее лечение, физкультура. Купирование остаточных явлений, нормализация функциональной активности сердца на достаточном для поддержания качественной жизни уровне.
- Заключительный этап. С 6 по 16 месяцы, у некоторых более. Контроль над состоянием, верификация предложенной схемы постоянной поддерживающей терапии. При необходимости повторная госпитализация, изменение тактики восстановления.
В общем и целом, длительность реабилитации составляет год, бывает больше, меньше крайне редко.
Какие направления реализуются за весь период воздействия:
- Восстановление минимальной сократительной способности миокарда и метаболизма в сердечной мышце.
- Психологическая помощь и поддержка больных, выведение из стрессового состояния, адаптация к новым условиям существования.
Профилактика рецидивов.
Речь об обширном комплексе мероприятий. Самостоятельно дома сделать нельзя почти ничего, в любой ситуации требуется помощь грамотных специалистов.
Если нет возможности оплатить нахождение в реабилитационном центре, нужно уточнить все моменты у врача.
Первый этап — раннее восстановление
Длительность начальной фазы реабилитационного периода — 10 дней. Это общее правило. При наличии позитивной динамики возможно сокращение продолжительности до недели.
Целесообразность упрощенной схемы решает врач. Не всегда это нужно, форсировать опытные специалисты не рискуют, потому, как признаки могут быть обманчивы.
Стадия ранней реабилитации сама подразделяется на несколько периодов.
1 сутки
Человек находится в реанимации (палате интенсивной терапии). Требуется применение специализированных препаратов. В том числе:
- Тромболитиков. После острого некроза сердца возникают сгустки крови, которые могут перекрыть просвет аорты или коронарных артерий, остановить кровоток и за секунды унести жизнь пациента. Используется Аспирин, Гепарин и прочие.
- Бета-блокаторов, антагонистов кальция. Для восстановления нормального уровня артериального давления. Применяются на длительной основе.
- В крайних случаях назначают антиаритмические. Но в строго выверенных дозировках, поскольку возможны осложнения, вплоть до остановки сердца (асистолии).
Это тоже часть реабилитации. В первый день показан строгий постельный режим. Время от времени (каждые несколько часов или менее) нужно переворачивать пациента ну другой бок или на спину, чтобы не было застоя крови в тканях тела.
Поскольку гемодинамика сильно ослаблена, есть риск стремительного развития пролежней. А это повышает вероятность инфекционного поражения, некроза мягких тканей и ухудшает общий прогноз.
Раз в 2-3 часа подушку поднимают на 10-15 минут для обеспечения нормального мозгового кровотока. Риск инсульта как неспецифического осложнения после инфаркта также растет.
2-3 сутки
Показано продолжение динамического наблюдения. Пациенту рекомендовано сидеть на кровати в течение получаса 2 раза в день или более, зависит от состояния. Принимать пищу также лучше в таком положении.
Это хорошая тренировка организма, она позволяет нормализовать кровоток, обеспечить адекватную состоянию гемодинамику.
Со второго дня возможно проведение пассивной лечебной физкультуры или минимальных активных занятий (движения в кистях, ступнях, сгибание-разгибание конечностей).
Кинезитерапия способствует устранению застойных явлений, нормализации питания периферических тканей. Значит риски ишемии ниже. Продолжительность ЛФК не более 60 минут в сутки. Нагрузка дозированная, по 3-5 м. за один раз.
4-10 день
Реабилитация после инфаркта на этом периоде предполагает незначительную физическую активность. Допустимо вставать с кровати, ходить в течение 10 минут 3 раза в сутки, перенапрягаться нельзя.
Внимание:При обнаружении признаков нарушения самочувствия нужно срочно возвращаться в постель и сообщать врачу об отклонениях.
Лечебная физкультура проводится по той же схеме. Но длительность каждого занятия составляет 10-12 минут. Основной упор делается на активную зарядку, под присмотром инструктора.
Ранняя стадия проводится под эгидой минимальной нагрузки под постоянным контролем инструментальными методами. Применяются препараты.
Это еще не восстановление. Основная задача — не позволить пациенту «залежаться», устранить застойные явления. Длительное нахождение в одном положении, иммобилизация повышают риски рецидива, смерти от пневмонии и кардиальной недостаточности.
Второй этап — частичная стабилизация
Начинается с 10 дня. Пациента переводят на общий режим, в кардиологическое отделение стационара. Принципиальной разницы еще нет. Основу второго восстановительного этапа составляет лечебная физкультура.
Активность минимальная. Это дыхательные упражнения. Легкие движения, также ходьба на месте. Возможно наращивание количества метров в сутки до 100-300, более не рекомендуется из-за высоких рисков.
Каждые 20-30 метров нужно отдыхать, переводить дух, следить за частотой сердечных сокращений. Любые изменения в сторону увеличения или урежения требуют прерывания процесса.
Продолжительность специфических упражнений — все тот же час в сутки, распределенный на два подхода. Первый с раннего утра до или после легкого завтрака. Второй — перед ужином. На ночь заниматься протиавопоказано, это повлияет на сон и качество отдыха.
Дальнейший период — до 30 дня включительно. Ни один здравомыслящий врач не выпишет пациента с инфарктом в анамнезе на улицу.
Человека направляют в специальный реабилитационный центр на бесплатной основе. Такой возможностью настоятельно рекомендуется воспользоваться, тем более что учреждения подобного плана есть не везде.
Восстановление проводится в рамках групп временного посещения (дневной стационар). Под контролем специалистов пациенты занимаются на тренажерах, показаны велоэргометрия, беговые дорожки с умеренными и незначительными нагрузками.
Пешие прогулки на свежем воздухе по 20-40 минут 2 раза в сутки. Любые нарушения в самочувствии фиксируются врачами. Идеальный вариант — разработка индивидуальной схемы физической активности.
Реабилитационные центры в крупных городах давно функционируют по такому принципу. В остальных ситуациях рекомендуется сообщать о самочувствии сразу же.
Третий этап — выписка и первое время вне стен больницы
Механические нагрузки составляют основу терапии. Постоянно пациент принимает кардиопротекторы (Милдронат и средства «родственные» ему по группе), медикаменты для понижения артериального давления.
По показаниям — антиаритмические. Витаминно-минеральные комплексы, лекарства на основе калия и магния.
Прописывается индивидуальный рацион. Меню составляется с учетом слабости сердца, необходимости его поддержки.
Основные принципы питания:
- Отказ от жирного, жареного, копченого, полуфабрикатов и консервов. Это не обсуждается, речь об аксиоме. В дальнейшем ввести подобную еду в меню можно, но в существенно ограниченных количествах.
- Соль не более 7 граммов в день. Лучше 4-5. Совсем отказываться нельзя — без натриевых соединений нет нормальной работы сердца. Но отсутствует она и при избытке вещества.
- Жидкость не более 1.5 литров. Во избежание роста артериального давления. Можно чуть пренебречь, если нет застойной сердечной недостаточности и заболеваний почек.
- Дробное питание. 3-6 раз небольшими порциями. Перегрузка пищеварительного тракта провоцирует рефлекторное ускорение кардиальной активности. Витаминизированный рацион.
Вопрос меню лучше обсудить с диетологом. В отсутствии возможности (которая возникает редко), стоит придерживаться стандартизированного лечебного стола №10. Его нетрудно «подогнать» под себя.
Третья фаза проводится в условиях дома, амбулатория. Однако требуется постоянный инструментальный контроль состояния здоровья.
Четвертый этап — выздоровление
Восстановление после инфаркта миокарда на финальной стадии проходит дома. Пациент занимается привычной активностью с незначительными оговоренными ограничениями.
Скорректированный рацион должен стать постоянным, это не диета, а трансформация парадигмы. Нового принципа нужно придерживаться долгие годы, поскольку речь об основах восстановления. Как только человек вернется на исходную позицию, риски вырастут в разы.
На длительной основе принимают кардиопротекторы. При наличии соматических патологий кардиального профиля (гипертония наиболее частый вариант) назначаются ингибиторы АПФ, блокаторы кальциевых каналов, средства центрального действия. По необходимости в программу лечения ИМ включают диуретики и прочие медикаменты.
Каждые 2-3 недели пациента проверяется у кардиолога. Проходит ЭКГ, ЭХО, обязательны регулярные измерения артериального давления (3-4 раза в день), частоты сердечных сокращений, занесение показателей в специальный дневник.
Использование народных методов рекомендуется в разумных пределах после консультации с лечащим специалистом.
Рекомендуемые рецепты:
- Сок топинамбура в количестве 50 мл в сутки. Отвар того же растения в объеме стакана-двух в день (100 г сырья на 200 мл кипящей воды, готовится полчаса).
- Ромашка, мята, валериана и пустырник в сочетании. Способ приготовления идентичен описанному выше.
Прочие средства лучше не использовать. Риски слишком высоки. Никаких настоек тем более, они на спирту. Этанол сужает сосуды, вызывает рост артериального давления.
Ментальное восстановление
Проводится клиническими специалистами или психотерапевтами, зависит от эмоционального состояния пациента.
Инфаркт миокарда, тем более обширный или ставящий человека на грань смерти — тяжелейший стресс. Необходима коррекция положения.
Речь не только о гуманистических соображениях. Избыток негативных эмоций провоцирует выброс кортизола, адреналина, прочих гормонов, повышающих артериальное давление и подстегивающих сердца работать активнее.
На ранней стадии проводятся разъяснительные беседы в дружеской неформальной обстановке.
Интересно:Специалисты еще век назад и даже более указывали на недопустимость проведения сеансов в строгих условиях.
Это неестественно, не располагает к раскрепощению и ухудшает результат, в некоторых случаях сводя его на нет. Необходимо успокоить пациента, дать ему надежду, но не перевирать действительность.
Незначительная тревожность снимается седативными средствами на основе растительных компонентов: Пустырник, Валериана в таблетках, специализированные травяные сборы в форме чая.
Сложные случаи требуют коррекции слабыми транквилизаторами. Антидепрессанты используются часто, с большой осторожностью. Воздействие на серотонин — не единственный эффект подобных препаратов. Возможно влияние на сердце.
Проводятся групповые психологические тренинги. Это полезно не только в плане терапии, но и с точки зрения понимания общности проблемы. Человек видит, что он не одинок в своей беде. В качестве мотиваторов привлекаются выздоровевшие люди.
Сформировавшиеся фобии прорабатываются с применением когнитивно-поведенческой терапии. Практика показывает, что достаточно 10-12 сеансов. При необходимости назначают эриксоновский гипноз для формирования правильных установок.
В дальнейшем рекомендуется семейная терапия. Нахождение в привычной, спокойной атмосфере. Полностью исключаются конфликтные ситуации, стрессы в домашних условиях.
Перспективным методом считается пет-терапия. Животные оказывают благоприятное влияние на психику человека. Кошки, собаки, лошади, грызуны, птицы, рыбы в аквариуме.
Примерная продолжительность терапии составляет до года. Стоит освоить техники релаксации для борьбы со стрессом.
Дальнейшие клинические рекомендации
Восстановление в домашних условиях после формального выздоровления предполагает соблюдение следующих советов:
- Полный отказ от курения. Табак, смолы, никотин, кадмиевые соединения вызывает коронарную недостаточность. Риск рецидива растет почти вдвое.
- Спиртное тоже употреблять нельзя. Ни для очищения сосудов, ни в целях эфемерной помощи организму. От этанола будет только вред. Причем отказ тотальный: нельзя принимать даже настойки.
- Не посещать бани, сауны, не париться в ванной. Это опасно. Нередки случаи смерти от обширного инфаркта прямо во время тепловых процедур.
- Дозировать физическую нагрузку. На протяжении всей жизни, с учетом рекомендаций ведущего специалиста.
- Проходить регулярные профилактические осмотры. Каждые 3-6 месяцев. У кардиолога.
- Сексуальная активность допустима. Без выраженных ограничений спустя полгода. Возможно раньше. Но перед процессом стоит измерять артериальное давление. Если оно выше 160 на 90 — надо повременить, дождаться лучшего момента. В целом, перенесенный инфаркт — не основание для долгосрочного отказа.
- Питание по разработанному рациону.
- Сохранение эмоциональной стабильности, покоя.
В заключение
Восстановление после перенесенного инфаркта — ответственный процесс. Учитывается масса факторов. Реабилитация в пожилом возрасте может удлиняться до полутора лет.
Грамотный подход гарантирует восстановление основных функций и минимальное снижение качества жизни. В некоторых случаях его нет вообще.
Важно на протяжении всего периода сохранять позитивный настрой и верить в благоприятный исход.
Реабилитация после инфаркта миокарда в домашних условиях: особенности и рекомендации
Инфаркт возникает при закупорке тромбом коронарных артерий и приводит к тому, что некоторые участки сердца остаются без кислорода. Если медицинская помощь не была оказана вовремя, клетки отмирают, на их месте образуются рубцы и сердце перестают выполнять свои функции.
Людям, которые перенесли инфаркт, требуется длительная и квалифицированная реабилитация, направленная на восстановление полноценной жизнедеятельности и предотвращение рецидивов, которые случаются в 20-40% случаев.
Этапы восстановления больных, перенесших болезнь
Реабилитация после инфаркта включает ряд мероприятий, задача которых состоит в предотвращении повторных приступов, устранении осложнений и возвращении больного к нормальной жизни.
 Основными направлениями восстановительного процесса являются:
Основными направлениями восстановительного процесса являются:
- нормализация физической активности;
- медикаментозная терапия;
- диета;
- психологическая помощь.
Выбор тактики реабилитации основывается на индивидуальном состоянии больного, а также его возрасте и причинах, которые привели к развитию сердечного приступа.
Если болезнь не вызвала серьезных осложнений, реабилитация пациентов после инфаркта миокарда может успешно осуществляться и в домашних условиях.
При тяжелом состоянии пациента, когда у него выявлены такие осложнения как аритмия или сердечная недостаточность, реабилитация первое время должна проводиться в специализированном медицинском учреждении, с дальнейшим переводом на домашнее восстановление организма и соблюдением сестринского процесса при инфаркте миокарда.
Первые рекомендации
Лечебная физкультура является важнейшим этапом восстановления физической активности перенесшего инфаркт человека. Время начала ЛФК назначается врачом в зависимости от степени поражения миокарда и состояния больного.
 При средней тяжести патологии к гимнастике приступают уже на 2-3 день, при тяжелой обычно требуется выждать неделю. Основные принципы восстановления физической активности пациента сводятся к следующим шагам:
При средней тяжести патологии к гимнастике приступают уже на 2-3 день, при тяжелой обычно требуется выждать неделю. Основные принципы восстановления физической активности пациента сводятся к следующим шагам:
- первые несколько дней необходим строгий постельный режим;
- на 4-5 день больному разрешается принимать сидячее положение со свешенными с кровати ногами;
- на 7 день, при благоприятной ситуации, пациент может начать передвигаться недалеко от постели;
- через 2 недели можно будет совершать короткие пешие прогулки по палате;
- с 3 недели после приступа обычно разрешено выходить в коридор, а также спускаться по лестнице под контролем инструктора.
Расстояние, которое преодолевает больной, должно увеличиваться с каждым днем.
После повышения нагрузки врач обязательно измеряет давление и пульс пациента. Если показатели отличаются от нормы, нагрузки потребуется снизить. Если же восстановление происходит благоприятно, пациента могут направить в кардиологический реабилитационный центр (санаторий), где он продолжит свое восстановлением под наблюдением профессионалов.
Правила питания
В процессе реабилитации большое значение уделяется правильному питанию пациента. Диеты могут быть различные, но все они имеют общие принципы:

- снижение калорийности пищи;
- ограничение жирных, мучных и сладких продуктов;
- отказ от острых и пряных блюд;
- минимум потребления соли – не более 5 г в день;
- количество потребляемой жидкости должно составлять около 1,5 л ежедневно;
- питание должно быть частым, но небольшими порциями.
Какое должно быть питание после инфаркта? В рацион обязательно нужно включить продукты, содержащие клетчатку, витамины С и Р, полиненасыщенные жирные кислоты, калий. Разрешено есть следующие продукты:
- маложирное мясо;
- фрукты и овощи, кроме шпината, грибов, бобовых, щавеля, редиса;
- растительные масла;
- овощные супы;
- компоты и соки без сахара, слабо заваренный чай;
- отрубной и ржаной хлеб, каши;
- нежирная рыба;
- молочные продукты без жиров;
- омлет.
Потребуется отказаться от:
- жирного мяса;
- натурального кофе;
- свежего хлеба, любой сдобы;
- яиц в жареном или вареном виде;
- маринадов, солений, консервов;
- тортов, шоколада, пирожных и других сладостей.
От каких еще продуктов нужно отказаться при диете после инфаркта миокарда, смотрите на видео:
Пищу необходимо варить или готовить на пару, изредка разрешается принимать запеченные блюда. Готовить еду нужно без добавления соли.
В первую неделю реабилитации желательно есть только перетертую пищу 6 раз в день.
Со 2 недели частоту приемов пищи сокращают, при этом еда должна быть измельченной.
Через месяц можно будет принимать обычную пищу, строго контролируя ее калорийность. Суточная норма не должна превышать 2300 ккал. При избыточном весе калорийность нужно будет немного снизить.
Физические нагрузки и половая жизнь
 Возвращение к физической активности начинается еще в условиях стационара. После стабилизации состояния, больному разрешают выполнять небольшие физические упражнения, сначала пассивные (просто сидеть в кровати), затем более активные.
Возвращение к физической активности начинается еще в условиях стационара. После стабилизации состояния, больному разрешают выполнять небольшие физические упражнения, сначала пассивные (просто сидеть в кровати), затем более активные.
Восстановление простейших двигательных навыков должно произойти в течение первых нескольких недель после приступа.
С 6 недели пациентам обычно назначают лечебную физкультуру, занятия на велотренажере, пешие прогулки, подъем по лестнице, легкий бег трусцой, плавание. Нагрузка должна увеличиваться очень аккуратно.
Лечебная физкультура очень важна в реабилитации после сердечного приступа. Благодаря специальным упражнениям, можно улучшить кровообращение и восстановить функцию сердца.
ЛФК назначают лишь при удовлетворительном состоянии больного и благоприятном течении восстановительного периода.
Полезное видео с комплексом упражнений ЛФК для гимнастики больных после инфаркта миокарда в домашних условиях:
Людям, перенесшим инфаркт, заниматься домашними делами можно в зависимости от функционального класса заболевания. Больным третьего класса разрешается мыть посуду, протирать пыль, второго класса – выполнять мелкие работы по дому, при этом запрещено заниматься пилением, работать с дрелью, стирать вручную белье. Для больных первого класса возможности почти не ограничены. Необходимо лишь избегать работы в неудобном положении тела.
Половую жизнь больные могут начинать через месяц-полтора после приступа. О возможности сексуальных контактов будет свидетельствовать сохранение нормального пульса и давления даже при подъеме на 2 этаж.
 Основные рекомендации к половым контактам:
Основные рекомендации к половым контактам:
- рядом всегда должны быть приготовлены таблетки нитроглицерина;
- заниматься сексом рекомендуется только с проверенным партнером;
- температура в помещении не должна быть слишком высокой;
- позы нужно выбирать такие, которые не будут вызывать чрезмерную физическую нагрузку – например, не рекомендуются позы в вертикальном положении;
- не употреблять перед половым актом алкоголь, жирную пищу и энергетические напитки, не принимать горячие ванны.
Применять средства для повышения потенции нужно с предельной осторожностью. Многие из них негативно сказываются на работе сердца.
Если такое средство вызвало приступ стенокардии, строго запрещено глотать нитроглицерин – совокупное действие этих препаратов обычно резко снижает давление и нередко приводит к летальному исходу.
Узнайте больше о сексе после инфаркта из видео:
Привычки
Курящие люди намного чае подвержены различным заболеваниям сердца. Курение вызывает спазмы сосудов сердца, а также кислородное голодание сердечной мышцы. В период реабилитации после инфаркта необходимо полностью отказаться от курения, а для профилактики рецидивов понадобится предпринять все усилия, чтобы бросить навсегда эту пагубную привычку.
С вопросом употребления алкоголя все не так кардинально, но умеренность соблюдать все же потребуется. В реабилитационный период от алкоголя нужно отказаться совсем, а в дальнейшем придерживаться строгой дозировки. Максимальная разрешенная доза чистого спирта в день составляет: мужчинам – 30 мл, женщинам – 20 мл.
Медицинский и врачебный контроль
Лечение медикаментами играет ведущую роль в профилактике возможных рецидивов. В постинфарктный период назначаются следующие препараты:

- Средства для снижения вязкости крови: Плавикс, Аспирин, Тиклид.
- Средства для лечения аритмии, стенокардии, гипертонии (зависит от того, какое заболевание привело к развитию инфаркта): бета-адреноблокаторы, нитраты, антагонисты кальция, ингибиторы ангиотензипревращающего фермента.
- Средства для профилактики атеросклероза: фибраты, статины, секвестры желчных кислот, никотиновая кислота.
- Препараты для улучшения обменных процессов в тканях: Солкосерил, Актовегин, Милдронат, Пирацетам.
- Антиоксиданты: Рибоксин, витамин Е.
Кроме того, могут быть назначены ежегодные месячные курсы поливитаминных комплексов, которые помогут укрепить организм и предотвратить пагубное влияние внешних факторов на состояние сердечно-сосудистой системы.
Психологическая помощь при этой проблеме
Переживший инфаркт человек нередко подвержен депрессивным состояниям. Его опасения вполне обоснованы – ведь приступ может случиться снова. Поэтому в постинфарктный период психологической реабилитации отводится особое место.
Основными задачами психотерапии являются предотвращение неврозов, нормализация психического состояния, устранение фобий и проблем со сном.
Для устранения страхов у больного проводится обучение техникам релаксации, мотивация к работе.
Психолог обычно работает и с родственниками пациента. Зачастую после инфаркта они начинают считать больного инвалидом, окружают чрезмерной заботой и пытаются ограничить его физическую активность – такое отношение плохо сказывается на психологическом состоянии больного и затрудняет его возвращение к полноценной жизни.
Требуется ли инвалидность или можно возвращаться к работе
Трудоспособность пациента определяется по нескольким параметрам:
Восстановление трудоспособности зависит от индивидуальных особенностей течения болезни. Решение о возможности выполнять ту или иную деятельность принимает специальная комиссия.
После инфаркта запрещено заниматься следующими видами профессиональной деятельности: вождение транспортных средств, тяжелые физические работы, суточные и ночные дежурства, а также работы, требующие повышенного внимания и связанные с психоэмоциональным напряжением.
Дополнительные советы
 Для предотвращения рецидивов инфаркта больному необходимо избегать нервных и физических нагрузок. Первые дни он должен соблюдать постельный режим. Если в положении лежа наблюдается одышка, лучше находиться в приподнятом состоянии.
Для предотвращения рецидивов инфаркта больному необходимо избегать нервных и физических нагрузок. Первые дни он должен соблюдать постельный режим. Если в положении лежа наблюдается одышка, лучше находиться в приподнятом состоянии.
Занятия лечебной физкультурой запрещены при выраженной аритмии, высокой температуре тела, пониженном артериальном давлении и сердечной недостаточности.
При наличии у пациента почечной недостаточности или тяжелой степени сердечной недостаточности, внутричерепных гематом и повышенной кровоточивости некоторые препараты ему могут быть противопоказаны – например, Маннитол. Ряд диагностических обследований могут негативно сказаться на состоянии больного. Например, коронарную ангиографию проводят только перед хирургическим лечением.
Меры предотвращения рецидивов
Профилактика повторных приступов инфаркта предполагает комплекс мер, которые способствуют укреплению организма и снижают негативное воздействие патологий, которые привели к развитию болезни. Соблюдение следующих рекомендаций поможет предотвратить рецидивы:
- отказ от курения;
- умеренные физические нагрузки;
- снизить количество вредной и жирной пищи и сладостей в рационе;
- меньше пить крепкого кофе;
- избегать стрессов.
Большинству людей, перенесшим инфаркт, назначается пожизненный прием препаратов для снижения вязкости крови.
Рекомендуется чаще гулять на свежем воздухе, не переедать, заниматься щадящими видами спорта, которые будут способствовать тренировке сердечной мышцы, а также укреплять нервную систему.
Программа о реабилитации больных в стационарных и домашних условиях и жизни после инфаркта миокарда в двух частях:
Реабилитация после инфаркта миокарда
Наиболее опасное осложнение патологий сердечно-сосудистой системы – инфаркт миокарда. Согласно статистике, данное заболевание является основной причиной смертельных исходов на территории России и на всей планете. Если врачам удалось спасти пациента, то больной нуждается в длительной реабилитации после инфаркта миокарда. Это позволяет улучшить прогноз заболевания и общее состояние, предотвратить повторное развитие патологии.
Задачи реабилитации после инфаркта
Инфаркт является патологическим состоянием, которое приводит к некрозу тканей на фоне нарушенного кровотока. Патологический процесс способен поразить любой внутренний орган. Однако наибольшую опасность представляет именно инфаркт миокарда.
Важно! Медики выделяют 2 типа инфаркта сердечной мышцы: мелкоочаговый и крупноочаговый. Первую форму считают относительно легким заболеванием, вторую – тяжелым состоянием, способным привести к полной утрате трудоспособности.
Реабилитация имеет ключевое значение в выздоровлении, в возвращении человека к повседневной жизни. В рамках восстановительного периода необходимо пересмотреть рацион и режим питания, отказаться от вредных привычек, придерживаться правил здорового образа жизни, приобщиться к лечебной гимнастике.
Выделяют такие этапы реабилитации после инфаркта:
- Стационарный этап. После проведения экстренных терапевтических манипуляций в отделении реанимации больного переводят в кардиологию. Срок пребывания в больнице определяется общим состоянием, наличием осложнений. Наиболее опасным периодом считают 28 суток, которые пациент должен провести под контролем врача. Однако пациенты младше 70 лет могут быть выписаны спустя 5-10 дней после приступа. В условиях стационара пациенты получают необходимое лечение, консультацию по последующей терапии, питанию, физической активности и образу жизни;
- Постстационарный этап. На данном этапе состояние пациента стабилизируется, происходит адаптация к новому образу жизни. В данный период больной нуждается в регулярных осмотрах кардиолога, оздоровительных процедурах, психологической поддержке, контролем за соблюдением предписаний врача. Поэтому медики рекомендуют отказаться от домашнего лечения в пользу восстановления в реабилитационном центре или специализированном санатории. Продолжительность этапа составляет 6-12 месяцев;
- Поддерживающий этап. Период предполагает соблюдение правил здорового образа жизни, сбалансированного питания. Пациенты нуждаются в приеме поддерживающих лекарственных средств, умеренных физических нагрузках, регулярном наблюдении у врача. Данный этап реабилитации продолжается до конца жизни больного. Это позволит предотвратить развитие повторного приступа.
Важно! В 20% случаев смерть от инфаркта миокарда развивается в течение 60 минут от начала приступа, потому что больной не смог вовремя распознать симптоматику заболевания.


Что включает в себя реабилитация?
Тактика реабилитации после инфаркта подбирается в индивидуальном порядке, учитывая выраженность поражений миокарда, общее состояние пациента, сопутствующие патологии. Обычно восстановительный этап предполагает такие мероприятия:
- Медикаментозная терапия;
- Диетическое питание;
- Лечебная физкультура;
- Психологическая поддержка.
Если пациент не может пройти реабилитацию в санатории или специализированном центре по финансовым причинам, то дальнейшее восстановление возможно в домашних условиях. В таком случае человек нуждается в помощи и поддержке близких и родных людей.
Медикаментозное лечение
После перенесенного инфаркта сердечной мышцы пациенты нуждаются в длительной медикаментозной терапии. В некоторых случаях человеку приходится принимать медикаментозные препараты пожизненно. При этом тактика терапии зависит от периода заболевания.
В рамках острого периода инфаркта пациенты нуждаются в приеме тромболитиков и Гепарина, внутривенных инъекциях нитратов и бета-блокаторов. При этом лечение Аспирином следует продолжать после завершения острого периода.


Важно! Если у пациента диагностирован тромбоз левого желудочка, то Аспирин следует заменить Варфарином.
Чтобы нормализовать артериальное давление, поддержать сердечную мышцу, предотвратить осложнения, следует использовать ингибиторы АПФ и бета-блокаторы. Прием статинов позволяет снизить уровень холестерина. Дозировку и сочетание лекарственных средств должен подбирать исключительно врач в индивидуальном порядке.
Инфаркт приводит к развитию рубца на сердечной мышце, который со временем начинает затягиваться. На этом фоне возникает постинфарктный кардиосклероз, который провоцирует развитие симптоматики хронической сердечной недостаточности. Лечение в данном случае направлено на устранение неприятных симптомов, предотвращение повторных приступов.
Особенности диетического питания
В рамках детального обследования пациентов, которые перенесли инфаркт, врачи нередко устанавливают наличие таких провоцирующих факторов:
- Повышенная масса тела;
- Повышение уровня холестерина в кровяном русле;
- Артериальная гипертензия.
Устранить перечисленные состояния позволяет лечебное питание. Для этого достаточно снизить калорийность еды, избегать заедания проблем. Специалисты рекомендуют снизить количество жиров животного происхождения, отказаться от употребления соусов, острых закусок, пряностей.


Важно! Не следует форсировать события, быстро сбрасывать вес. Оптимальной является потеря 3-5 кг в месяц.
Для нормализации артериального давления рекомендуют ограничить потребление соли до 5 г в сутки. Чтобы предотвратить появление чувства голода, следует организовать дробное питание до 6 раз в сутки. Большое значение имеет питьевой режим, поэтому следует ежедневно выпивать 1,5-2 л воды в сутки.
Рацион должен основываться на следующих продуктах:
- Творог 5%, кисломолочная обезжиренная продукция;
- Свежие фрукты, зелень и овощи;
- Диетические сорта рыбы и мяса;
- Яйца, отварные или приготовленные на пару;
- Макароны из твердых сортов пшеницы;
- Гречка, рис, манка, овсянка;
- Отвара шиповника, чай и некрепкий кофе без сахара, компоты;
- Вегетарианские супы.
Пациентам с избыточной массой тела рекомендуют сократить калорийность до 1800 ккал. Суточная калорийность пациентов с нормальным весом может достигать 2800 ккал. Однако 1-2 раза в неделю рекомендовано проводить разгрузочные дни (употребление исключительно 1,5 кг яблок в сутки или 2 кг огурцов). Пациентам следует ограничить потребление кондитерских изделий, жирных, копченых, жареных блюд, алкогольных напитков.
Физическая реабилитация
Вернуться к полноценной физической активности пациенты должны в условиях стационара под контролем медицинского персонала. После стабилизации самочувствия больной может сидеть в кровати, а затем самостоятельно передвигаться по палате, коридору, подниматься на 2-3 ступени. Перечисленные навыки обычно восстанавливаются в течение 3-6 недель после приступа.
Важно! Занятия лечебной физкультурой (велоэргометрия, плавание, лечебный бег) следует начинать лишь с 6 недели.


Если результаты ЭКГ подтвердили рубцевание миокарда, то пациенту разрешаются пешие прогулки. Завершать физическую активность следует не при появлении чувства усталости, а после развития следующих признаков:
- Повышение артериального давления;
- Пульс повышается до 200 ударов в минуту. Но если после прогулок ЧСС не превышает 120 ударов, то это свидетельствует о выздоровлении;
- Не следует учитывать одышку, если пациент имеет в анамнезе астму;
- Повышенное потоотделение.
Важно! Пациенты нуждаются в индивидуальном режиме при наличии сахарного диабета, аневризмы аорты, нарушениях мозгового кровообращения в анамнезе.
Психологическая поддержка
Пациенты, которые перенесли инфаркт миокарда, нуждаются в психологической реабилитации. Некоторым людям достаточно заботы и поддержки членов семьи, более чувствительным необходима помощь психолога или психотерапевта. Ведь во время восстановительного периода у больного может развиться депрессивное состояние, страх рецидива.
Важно! Не стоит относиться к пациенту как к тяжело больному человеку и ограничивать его физическую активность.
Нормализация психологического состояния возможна лишь при упорядоченном режиме дня, регулярном приеме лекарственных средств. Если у пациента появился страх смерти, безысходность, то он нуждается в помощи специалиста.
Диспансерное наблюдение
Инфаркт миокарда представляет собой тяжелую патологию сердечной мышцы. Осложнения нередко развиваются спустя значительное время, поэтому пациенты нуждаются в длительном наблюдении специалистов.


Диспансерное наблюдение предполагает:
- Ежедневное измерение пульса и артериального давления;
- В течение первых 6 месяцев нужно посещать кардиолога дважды в месяц, последующие полгода – 1 раз в 30 дней. При благоприятном исходе далее достаточно посещать доктора до 4 раз в год;
- Дважды в год пациенты нуждаются в проведении велоэргометрии;
- Трижды в год необходимо проходить исследование свертывающей системы;
- Дважды в год посещать психолога или психотерапевта;
- 2-3 раза в год необходимо сдавать общий и биохимический анализ крови.
Для быстрого восстановления после инфаркта миокарда, предотвращения рецидива необходимо точно следовать предписаниям врача. Вернуться к полноценной жизни помогут сбалансированное питание, умеренная физическая активность, отказ от вредных привычек, регулярный прием лекарственных средств.
Реабилитация после инфаркта миокарда в домашних условиях
Как проводится реабилитация после инфаркта: особенности, этапы и методы восстановления
По официальной статистике, до 40% смертей в России спровоцировано инфарктом миокарда. И даже если врачам удалось спасти жизнь, пациенту придется пройти длительный курс восстановления. Почему реабилитация после инфаркта так важна, каковы ее продолжительность, этапы и виды — обо всем этом в данной статье.
Задачи реабилитации после инфаркта
Инфаркт — это паталогическое состояние, сопровождающееся некрозом тканей из-за нарушения кровоснабжения организма. Заболевание, вопреки частому заблуждению, может поразить не только сердце, но и другие органы и ткани. Однако именно инфаркт миокарда (мышечных тканей сердца) является самым распространенным и опасным проявлением болезни.
Согласно медицинской классификации выделяют два вида инфаркта миокарда: мелкоочаговый и крупноочаговый. Первый считается относительно легкой патологией, второй — характеризуется тяжелым состоянием, которое может привести к полной потере трудоспособности. Однако оба вида требуют немедленного медикаментозного или хирургического вмешательства, стационарного лечения и, в последующем, продолжительного восстановления.
Ключевую роль в выздоровлении пациента, а значит — в его возращении к полноценной жизни, играет реабилитация. В ходе последней пациент пересматривает режим и рацион питания, образ жизни, отказывается от вредных привычек, приобщается к лечебной физкультуре. Восстановительные мероприятия не только позволяют существенно продлить жизнь пациента, но и снижают риск повторных приступов.
Особенности и сроки реабилитации
Проявления инфаркта миокарда в каждом конкретном случае индивидуальны. Однако некоторые закономерности все же есть. Так, согласно официальной классификации, врачи выделяют 4 степени тяжести протекания заболевания. Например, к первой относятся случаи мелкоочагового инфаркта без осложнений, а к четвертой — крупноочаговые инфаркты с аневризмой или иными серьезными осложнениями.
Присвоение того или иного класса существенно влияет на продолжительность восстановительного периода: если при небольшом размере некроза время реабилитации больного около полугода, то после обширного инфаркта миокарда с осложнениями этот срок увеличивается вдвое и более. Каждый из последующих этапов проходит медленнее: например, тяжелым пациентам значительно позже разрешают вставать с постели, с осторожностью увеличивают физические нагрузки.
Этапы реабилитации больных после инфаркта
Реабилитация начинается следом за острой фазой инфаркта миокарда. Буквально с первых дней пребывания в больнице пациент под присмотром врачей начинает борьбу за возвращение здоровья и физических навыков. Реабилитацию после инфаркта можно условно разделить на несколько этапов, каждый из которых имеет особенности.
Стационарный этап восстановления
В условиях стационара пациент делает первые шаги к выздоровлению. Этап включает в себя медикаментозное лечение, а также посильные для ослабленного организма физические нагрузки и первичную психологическую помощь.
Основное значение в стационарный период реабилитации имеет профессионализм медицинских работников, постоянное наблюдение и внимательное отношение к пациенту. Тщательный контроль жизненных показателей позволяет своевременно назначать больному те или иные виды лекарств, физической активности и психологической помощи.
Продолжительность пребывания в стационаре составляет 1–3 недели, в зависимости от тяжести состояния больного. Стоит учитывать, что в медицинском центре пациент проходит лишь базовую часть реабилитации после инфаркта миокарда. В этот период больной восстанавливает минимальные физические навыки, ему назначается программа питания, даются дальнейшие рекомендации по реабилитации.
Постстационарный период
Значение этого периода сложно переоценить: именно в этот промежуток времени состояние пациента стабилизируется, он адаптируется к новому режиму питания и образу жизни, нормализуется психологический настрой. При успешном прохождении этапа риски повторных приступов будут минимальны.
Существует несколько вариантов прохождения постстационарного периода:
- в домашних условиях . Такой вариант комфортен для больного, но достаточно сложен в реализации: пациенту требуются регулярные осмотры кардиолога, проведение анализов и оздоровительных процедур, помощь профессионального психолога, сторонний контроль за соблюдением режима питания и приема лекарственных препаратов.
- в реабилитационных центрах . Как правило, данный подход психологически сложен для пациента: зачастую реабилитационные центры напоминают больницы, контакты с родственниками обычно ограничены. Однако вариант все же превосходит по эффективности домашнее восстановление: здесь созданы все условия для реабилитации, работают опытные врачи и применяются зарекомендовавшие себя методики.
- в специализированном санатории . Подобные учреждения имеют квалифицированный персонал и современное оборудование для проведения всех необходимых медицинских процедур, но при этом выгодно сочетают лечение с отдыхом, общением и развлекательными мероприятиями. Это благотворно влияет на состояние пациента — он ощущает себя на отдыхе, а не в условиях больницы. Кроме того, в санаторий можно поехать всей семьей: пока больной проходит курс реабилитации, его близкие могут укрепить свое здоровье и в то же время оказать поддержку перенесшему инфаркт миокарда родственнику.
- в пансионате для пожилых людей . Людям преклонного возраста сложнее реабилитироваться после инфаркта миокарда. Поэтому специализированный пансионат с высоким уровнем медицинского обслуживания и квалифицированной помощью психологов будет для них оптимальным вариантом.
Постационарный период реабилитации обычно продолжается от полугода до года: как правило, врачи рекомендуют начать с одного или нескольких курсов санаторно-курортного лечения, а после стабилизации состояния больного приступить к восстановлению организма дома, под наблюдением специалистов районной поликлиники.
Поддерживающий этап
Данный этап восстановления включает в себя соблюдение диеты, ведение правильного образа жизни, физические нагрузки, прием поддерживающих медикаментозных препаратов, а также регулярное наблюдение у специалистов. Этот период реабилитации продолжается всю последующую жизнь: следование предписанным рекомендациям позволяет снизить риски повторных приступов.
Примерно 20% всех смертей от инфаркта миокарда фиксируются в первый час приступа. Виной тому отнюдь не низкое качество медицины: больной просто не распознает симптомы болезни либо близкие не в состоянии оказать первую помощь. Если вы или ваши родственники находитесь в группе риска, рекомендуется тщательно изучить проявления данного заболевания и пройти курсы первой помощи!
Методы восстановления
В каждый из рассмотренных периодов применяется комплекс мер, которые помогают организму восстановиться после перенесенного приступа. Это и прием лекарств, и физические упражнения, и диета, и, конечно, изменение образа жизни.
Медикаментозная реабилитация
Медицинское вмешательство при инфаркте обычно начинается с приема лекарственных препаратов. В первую очередь устраняют болевые симптомы (наркотическими анальгетиками) и тромб (тромболитиками). При дальнейшем лечении в стационаре применяют прямые и непрямые антикоагулянты, бета-блокаторы, ингибиторы АПФ — словом, препараты, снижающие нагрузку на сердце и препятствующие образованию тромбов.
В постстационарный и поддерживающий периоды реабилитации лекарства назначаются индивидуально, в зависимости от сопутствующих заболеваний, причин образования тромба и особенностей организма. Это могут быть препараты для снижения давления, снятия отечности, уменьшения свертываемости крови и т.п. Крайне важным, особенно в первые месяцы после инфаркта, является регулярный мониторинг состояния больного: в случае ухудшения врач может оперативно назначить пациенту необходимые лекарства.
Физическая реабилитация после инфаркта
Восстановлению физических навыков уделяется особое внимание с первых дней после инфаркта. Начинается процесс в стационаре с самых незначительных физических нагрузок — возвращения навыков сидеть и поворачиваться на кровати, самостоятельно умываться, чистить зубы. По мере рубцевания поврежденной ткани врачи разрешают больному простую гимнастику, передвижение по палате, затем — по больничному коридору и лестницам.
После стационарного лечения физические нагрузки плавно увеличиваются: особенно полезными считаются ходьба, лечебная гимнастика, аэробика. Рекомендуют начать с 15 минут занятий в день, еженедельно увеличивая время на 5 минут до достижения часа. Однако определять количество и тип упражнений должен врач: чрезмерное усердие может привести к негативным результатам.
Психическая реабилитация
В первые недели после приступа очень важна работа над психологическим состоянием пациента: именно сейчас он сталкивается с осознанием своей болезни и ее последствий, чувствует себя беспомощным, испытывает острый страх перед повторным инфарктом. Родственники жалуются на повышенную раздражительность больного, иногда даже агрессию. В такой ситуации не обойтись без помощи психолога — он поможет пациенту принять ситуацию и понять, что инфаркт — не приговор.
Восстановление положительного настроя благотворно сказывается на скорости выздоровления, поэтому не стоит пренебрегать обращением к специалистам.
Диета
Правильное питание является одним из ключевых моментов восстановления после инфаркта и профилактики повторных сердечных приступов.
В первые дни в больнице для снижения нагрузки на сердце пациенту уменьшают порции, в рационе присутствуют супы и протертые продукты без соли и специй. В период рубцевания питание становится обильным, однако ограничение на прием соленой и жирной пищи остается.
В последующие этапы реабилитации следование принципам правильного питания должно стать привычным: небольшие порции, исключение из рациона вредных продуктов (жирных, соленых, сладостей, соусов и пряностей) и добавление свежих овощей, рыбы и морепродуктов, нежирных сортов мяса. Количество выпиваемой в сутки жидкости не должно превышать 1–1,5 литров.
Людям с повышенной массой тела необходимо привести вес в норму. Разумеется, речь не идет о строгой диете, а лишь о снижении калорийности рациона до допустимых норм.
Образ жизни
Вредные привычки не зря называют вредными: они наносят существенный урон здоровью человека и провоцируют тяжелые заболевания. Тем, кто столкнулся с инфарктом миокарда, придется пересмотреть свой образ жизни — отказаться от курения и алкоголя, ввести регулярные физические нагрузки. Также важными являются полноценные сон и отдых.
Реабилитация после инфаркта и перенесенных операций на сердце (например, стентирования) является крайне необходимой для возвращения пациента к нормальной жизни. Впрочем, эта жизнь будет кардинально отличаться от прежней: больному придется поменять свои привычки и вкусы. Чтобы выздоровление прошло как можно более гладко, без стрессов и «срывов», необходимо уделить максимум внимания восстановительному периоду, который поможет сформировать правильные привычки и жизненные установки.

Реабилитация после инфаркта в частном пансионате может стать оптимальным вариантом для пожилого человека. Команда опытных специалистов окажет квалифицированную помощь пациенту, а общение со сверстниками и домашняя атмосфера помогут восстановить душевное равновесие.
Реабилитация после инфаркта миокарда
Сегодня я хочу поговорить с читателями о таком серьезном осложнении ишемической болезни сердца как инфаркт миокарда, точнее о реабилитации после него. Это очень важно, поскольку многие в нашей стране страдают от гипертонической болезни, ишемической болезни сердца, и случаи инфаркта миокарда в следствие этих заболеваний достаточны часты.
Цель информирования пациентов об инфаркте миокарда — снижение частоты осложнений.
Говоря об инфаркте миокарда, важно помнить, что при наличии повышенного артериального давления необходим постоянный прием гипотензивной терапии. Соблюдение этого простого правила с очень большой вероятностью убережет вас от инфаркта миокарда, а также инсульта.
Формы инфаркта. То, о чем не все знают
То, что нужно не только следить за артериальным давлением, и принимать препараты, понижающие АД регулярно, но и купировать приступы стенокардии, думаю, знают все. Особого внимания заслуживают формы инфаркта, об этом действительно стоит знать и помнить.
- Б езболевая форма инфаркта миокарда. Такая форма инфаркта миокарда возникает при сильном склерозе коронарных артерий. При отсутствии явных жгучих болей возникают перебои в сердце, очень сильное ощущение нехватки воздуха, сердечная астма, могут быть даже расстройства желудочно-кишечного тракта, слабость, потливость, резкое снижение АД. Инфаркт, перенесенный на ногах, ведет к последствиям, таким как рубец, нарушающий нормальную функцию сердечной мышцы, ослабление сократительной функции миокарда, хроническая сердечная недостаточность, тромбоэмболия.
- Нетипичная форма инфаркта миокарда — абдоминальная. При такой форме инфаркта возникают очень сильные боли в животе. При этом у больного часто подозревают катастрофу в брюшной полости, требующей оперативного вмешательства. Об этих формах стоит помнить всегда.
- Также важно обратить внимание на боли в голове, головокружения, двигательные расстройства и расстройства мышления. При таких симптомах нельзя исключить инсульт, но это может быть и церебральная форма инфаркта миокарда.
- И, конечно, о классике инфаркта миокарда со жгучими болями за грудиной и отдающими в левое плечо и лопатку не стоит забывать.
Вот о чем хотелось написать, кратко вспоминая об инфарктах. Исходя из этого, ЭКГ необходимо делать не только при болях за грудиной, но и при болях в животе, при перебоях в сердце, и даже при головных болях и головокружениях.
Инфаркт миокарда, даже мелкоочаговый, требует срочной госпитализации и лечения, чтобы предотвратить такие осложнения как кардиогенный шок, тромбоэмболия, нарушение ритма и проводимости, отек легких, аневризма, перикардит.
Невозможно заранее прогнозировать, сколько больной проживет после инфаркта, любой инфаркт может быть последним.
Попадая в стационар, больные получают лечение, часто хирургическое, стентирование или аортокоронарное шунтирование. Реабилитация помогает восстановить нормальный уровень жизни, предотвратить повторное появление инфаркта. Если больной настроен на реабилитацию и восстановление качества жизни, тогда она достаточно эффективна.

Реабилитация после инфаркта миокарда: ЛФК и психолог
Большое значение в реабилитации больного играет ЛФК. При средней тяжести состояния больному можно начинать занятия ЛФК с разрешения врача и вместе с инструктором на 2-3 день после инфаркта. А при тяжелом состоянии приходится ждать неделю.
Чаще всего больному разрешают сидеть на кровати на 4-5 день, на 7 день можно немного походить возле кровати. И только через 2-3 недели больной может ходить от кровати до лестницы. Через некоторое время расстояние, которое проходит больной, увеличивается до 500 – 1000 м с инструктором. При этом необходимо тщательно следить за ЧСС, АД и ЭКГ пациента. Если есть отклонения, то необходимо уменьшить нагрузки.
Если все идет хорошо, то больного переводят в специальный кардиологический санаторий, где он занимается ЛФК, ходит пешком 5-7 км каждый день, получает диетпитание и принимает лекарственные препараты. Также в санатории есть психологи и психотерапевты, которые настраивают больного на благополучный исход. После стационара больной либо возвращается к труду, либо идет на инвалидность.
Для того, чтобы рассчитать тренировки пациенту, перенесшему инфаркт, необходимо не только учитывать тяжесть состояния, но и для ясности ввести понятие функционального класса.
- Первый функциональный класс – это пациенты, перенесшие мелкоочаговый инфаркт миокарда с незначительными повреждениями
- Второй функциональный класс – это также пациенты, которые перенесли мелкоочаговый инфаркт миокарда, но с осложнениями, а также пациенты, перенесшие крупноочаговый инфаркт, но с минимальными осложнениями.
- Третий ФК – это больные, перенесшие мелкоочаговый ИМ без осложнений и с частыми приступами стенокардии (4 – 6 раз в сутки)
- Четвертый ФК
- Больные с мелкоочаговым инфарктом и с серьезными последствиями (перенесенной клинической смерти, АВ-блокаде, кардиогенном шоке)
- Пациенты перенесшие трансмуральный ИМ
- Пациенты, перенесшие трансмуральный ИМ, при наличии любых осложнений
После проведения велгоэргометрической пробы пациентам с 1 и 2 функциональным классом назначают специальные тренировки. Также для назначения тренировок учитывают тяжесть состояния пациента и выраженность коронарной недостаточности. Противопоказанием к тренировкам является аневризма сердца, аритмии, которые ухудшаются с физической нагрузкой и выраженная сердечная недостаточность.
Необходимо помнить, что при тренировках могут возникнуть боли в сердце, одышка, хрипы, увеличение размеров сердца, тревожно-депрессивные расстройства. Нужно контролировать ЧСС, АД, ЭКГ пациента, чтобы предотвратить повторный инфаркт.
Для того, чтобы пациента реабилитировать в условиях поликлиники, необходимо чтобы пациент был 1-2 функционального класса. Программа реабилитации в поликлинике также включает лечебную гимнастику ЛФК 3 раза в неделю, медикаментозную терапию, занятия с психологом или психотерапевтом, а также борьбу с вредными привычками. Важно помнить о пеших прогулках!
Пациенты группы повышенного врачебного контроля – это пациенты 3-4 ФК. Их необходимо научить себя обслуживать и перемещаться по квартире. У них своя программа на дому под контролем врача-терапевта и кардиолога. Больной выполняет работу на дому, по возможности занимается ЛФК с третьей недели и по часу гуляет во дворе.
Нельзя недооценивать работу психолога с больным, потому что многие пациенты уверены, что жизнь после инфаркта неполноценна. У больных могут быть страхи, тревожно-депрессивные расстройства. И такие убеждения очень негативно влияют на прогноз и лечение пациента. Доказано, что положительный настрой дает надежду даже безнадежным больным, а возможности человеческого организма колоссальны!
Роль диеты в реабилитации после инфаркта
Диетотерапия начинается со стационара, продолжается в санатории и на дому. Нужно убедить больного бросить курить и употреблять алкоголь, если он это делает. А также нормализовать массу тела, чтобы снизился холестерин и нормализовался липидный профиль. И постоянно, пожизненно, применять препараты, нормализующие артериальное давление, а также антитромботическую терапию.
Говоря о диете, стоит отметить, что необходимо отказаться от жаренной, острой, жирной пищи, ограничить количество поваренной соли, и, употребляя жидкость, отдавать предпочтение чистой питьевой воде, а не чаю, кофе и газировке. И, конечно, не злоупотреблять жидкостью, чтобы не отекали ножки. Забыть о соусах, к сожалению! Конечно, ограничить тортики. Стараться питаться дробно, не перегружая организм.
Основной упор в диетотерапии отводится борьбе с лишним весом, гиперхолестеринемией и артериальной гипертензией. Необходимо снижать массу тела не более 3 – 5 кг в месяц. В любой диете нужно взять на вооружение несколько принципов:
- Снизить калорийность питания
- Исключить или свести к минимуму употребление «быстрых углеводов», т.е. сладкого
- Ограничить жирную пищу
- Количество поваренной соли должно быть не более 5 г в сутки
- Употреблять не более 1,5 л жидкости в сутки
- Есть мало и понемногу
Такой диеты нужно придерживаться пожизненно.
Примерное однодневное меню:
- Первый завтрак: мясо отварное 50 г, винегрет с растительным маслом, чай с обезжиренным молоком 200 мл
- Второй завтрак: салат с морской капустой 150 г
- Обед: овощной суп 250 мл, отварное мясо с картофелем 55/150
- Полдник: отвар шиповника 200, яблоко 100
- Ужин: рыба, запеченная с овощным гарниром 130/250 г
- На ночь кефир 200 мл.
Трудоустройство и инвалидность
Больные с 3-4 функциональным классом получают группу инвалидности с полным исключением физических нагрузок. Больным с 1-2 ФК обычно переводят на облегченный труд.
Больным после инфаркта миокарда противопоказан тяжелый физический труд, суточные и 12-ти-часовые дежурства.
Больные после инфаркта наблюдаются в поликлинике с диагнозом постинфарктный кардиосклероз. Получить санаторно-курортное лечение он может только через год.
Подведем итог. Пациенту и близким, ухаживающим за ним, важно распределить свое внимание на 8 пунктов реабилитации после инфаркта миокарда. Во-первых, это умеренная физическая нагрузка. Не стоит себя жалеть, но и усердствовать с физическим трудом (на грядках, например) опасно.
Во-вторых — особое внимание диете, это станет стилем питания на всю жизнь и будет профилактикой других инфарктов. Третий пункт — избегать переутомления, стрессов. Окружите пациента вниманием и позитивом.
На четвертом месте расположился психолог. Если вначале реабилитации психолог необходим, то дома роль психолога могут взять на себя близкие пациента, перенесшего инфаркт. Создайте копилку счастливых примеров жизни после инфаркта, историй как болезнь преобразила жизнь человека. Помогите себе или своим близким получить максимальную пользу для души и саморазвития в сложившихся обстоятельствах.
Если до инфаркта присутствовало курение и злоупотребление алкоголем, то во избежание повторных инфарктов миокарда жизненно необходимо освободиться от груза зависимостей. Сюда же можно отнести и зависимость от вредных продуктов, приводящих к ожирению.
Мне приходилось видеть, как близкие с любовью помогают осуществить это на практике. Одному пациенту родственница помогла избавиться от курения словами: «Да все равно закуришь, не выдержишь.» Эта фраза настолько задела мужчину, что вот уже на протяжении 10 лет он к сигаретам не притрагивается, освежая в памяти то высказывание. Это частность, конечно. Сегодня столько литературы, помогающей избавиться от зависимостей! Важно понять, зачем это нужно и идти к цели.
Два последний момента — регулярный прием лекарств и посещение врача с проведением плановых исследований. Это то, чему пациент, заботящийся о себе и своих близких, должен неукоснительно отдавать свое время.
Многие пациенты, перенесшие инфаркт, считают это событие вторым рождением. Изменение качества жизни и переосмысление ценностей сделали их жизнь лучше, чище и осознанней.
Источники:http://azbyka.ru/zdorovie/reabilitaciya-posle-infarkta-miokardahttp://oserdce.com/serdce/ibs/infarkty/shuntirovanie.html
Реабилитация после инфаркта миокарда: этапы восстановления, упражнения
Содержание статьи:
Реабилитация после инфаркта миокарда и стентирования включает комплекс мероприятий, направленных на скорейшее и как можно более полное восстановление организма, а именно – медикаментозную терапию, диету, физическую активность, психологическую помощь.
Инфаркт миокарда – это форма ишемической болезни сердца (ИБС), которая возникает при остром нарушении кровотока в коронарных артериях и приводит к некрозу участков сердечной ткани с последующим снижением функций органа.
Поскольку функции сердца после перенесенного пациента нарушаются безвозвратно, пациентам требуется длительное лечение, медицинская и социальная реабилитация, во время которой осуществляется максимально возможное восстановление нарушенных функций и адаптация организма к новым условиям существования. Основными задачами реабилитации являются возвращение к нормальному образу жизни и профилактика осложнений, в том числе повторного приступа. Между тем, риск развития рецидива достаточно высок, он составляет 20–40% в зависимости от формы заболевания.
Реабилитация потребует усилий и терпения как от самого пациента, так и от его окружения.
В чем заключается постинфарктная реабилитация
Выбор в пользу той или иной программы реабилитации зависит от состояния больного, степени тяжести перенесенного заболевания, наличия противопоказаний, этиологического фактора и ряда других индивидуальных параметров. Какой срок занимает постинфарктная реабилитация? Обычно полгода, однако этот срок также может меняться в зависимости от тяжести заболевания. Например, обширный инфаркт, больше повреждая сердечную мышцу, требует более длительного лечения и последующих восстановительных мероприятий. Поэтому составляет план восстановления в соответствии с клиническими рекомендациями лечащий врач, для каждого пациента индивидуально.
 Постинфарктная реабилитация начинается примерно через 2-3 дня после приступа
Постинфарктная реабилитация начинается примерно через 2-3 дня после приступаОднако есть и ряд общих рекомендаций. Правильное питание, адекватные физические нагрузки, отказ от вредных привычек и другие профилактические меры показаны не только на всех этапах реабилитации, пациенту следует их соблюдать всю последующую жизнь.
Где пройти реабилитацию
К постинфарктной и постинсультной реабилитации приступают еще на этапе пребывания пациента в стационаре, после стабилизации его состояния. В это больной находится под постоянным медицинским надзором, и регулярный контроль жизненно важных показателей позволяет назначать те или иные виды физической активности своевременно, контролировать их влияние на организм и корректировать нагрузку в соответствии с состоянием пациента.
Основными задачами реабилитации являются возвращение к нормальному образу жизни и профилактика осложнений, в том числе повторного приступа.
После инфаркта пациент обычно находится в стационаре от одной до трех недель (в зависимости от степени тяжести болезни). В течение этого времени восстанавливаются минимальные физические навыки, подбирается диета, врач разрабатывает план восстановления и предоставляет рекомендации пациенту и его близким, при необходимости проводя их обучение.
В дальнейшем, как правило, реабилитация продолжается в домашних условиях (поликлинический этап). Однако восстановление может происходить и в специализированном реабилитационном центре, в санатории или профилактории. Курс реабилитации в специализированном центре, обеспечивающем все условия для эффективного восстановления под круглосуточным медицинским контролем, обычно демонстрирует лучшие результаты.
Реабилитация в домашних условиях
Пациентам, перенесшим инфаркт, требуется помощь близких. В первую очередь, их ограждают от физических нагрузок, которые в дальнейшем, по мере восстановления, могут быть разрешены, однако увеличиваться должны постепенно, а некоторые, предполагающие тяжелые физические усилия, запрещаются на все время реабилитации. Кроме того, больной должен быть огражден от чрезмерных психоэмоциональных всплесков, окружен заботой и вниманием близких. Нужно понимать, что реабилитация потребует усилий и терпения как от самого пациента, так и от его окружения.
В домашних условиях необходимо продолжать лечебные мероприятия, назначенные врачом. Это касается аккуратного приема лекарственных средств, тщательного соблюдения правил и режима питания, а также выполнения лечебных упражнений, специальной зарядки, делать которую требуется обычно несколько раз день по несколько минут.
Риск развития повторного инфаркта достаточно высок, он составляет 20–40% в зависимости от формы заболевания.
Больным, которые проходят реабилитацию дома, необходимы регулярные осмотры врачом-кардиологом, который контролирует ход восстановления организма. Для этого может потребоваться проведение электрокардиограммы, эхокардиограммы, нагрузочных проб, лабораторных исследований крови и ряда других диагностических методик. Некоторые из них могут быть осуществлены на дому, для других пациенту потребуется посетить поликлинику.
Физическая реабилитация после инфаркта
Важной частью реабилитации является лечебная физкультура (ЛФК). Начинать гимнастику следует только после разрешения лечащего врача. Время начала физической реабилитации зависит от степени поражения сердечной мышцы и состояния пациента. Так, средняя степень тяжести заболевания позволяет приступить к физической реабилитации уже через 2-3 суток, а тяжелая – не ранее чем через неделю.
Комплекс упражнений лечебной физкультуры показывает врач или инструктор по ЛФК. Они несложны, на начальном этапе пациент выполняет их под контролем специалиста, затем самостоятельно. После физической нагрузки измеряется артериальное давление и пульс пациента. Если показатели выходят за пределы нормы, нагрузку уменьшают, если нет – продолжают, постепенно (ни в коем случае не быстро) увеличивая нагрузку.
 Занятия ЛФК проводит опытный инструктор, отслеживая артериальное давление и пульс
Занятия ЛФК проводит опытный инструктор, отслеживая артериальное давление и пульсПримерный план физической реабилитации после инфаркта:
- в первые несколько суток после приступа больному показан строгий постельный режим;
- через 2-3 дня разрешается медленно, используя опору, принимать сидячее положение, если состояние позволяет, приступают к гимнастике;
- спустя неделю после приступа пациенту разрешается передвигаться на короткие расстояния;
- с второй-третьей недели больному разрешаются медленные прогулки на свежем воздухе в сопровождении помощника.
Расстояние немного увеличивают с каждым днем, следя при этом, чтобы во время прогулки у больного не возникало никаких дискомфортных ощущений (боли в области сердца, одышка и т. д.).
Правильное питание, адекватные физические нагрузки, отказ от вредных привычек и другие профилактические меры показаны не только на всех этапах реабилитации, пациенту следует их соблюдать всю последующую жизнь.
В дальнейшем, после благоприятного завершения реабилитации больному могут быть рекомендованы другие физические нагрузки, например, йога, пилатес, спортивная ходьба, езда на велосипеде, плавание.
Читайте также:7 методик щадящей физической нагрузки
7 эффективных методов релаксации
Анималотерапия: 6 видов лечения с помощью животных
Принципы диетического питания после инфаркта
С целью скорейшего и как можно более полного восстановления после инфаркта миокарда, а также для профилактики развития осложнений пациенту показана диета. Основные правила постинфарктного диетического питания:
- Исключение из рациона тяжелой и раздражающей пищи.
- Значительное ограничение соли (не более 5 г в сутки).
- Общее количество жидкости – не более 1,5 л в сутки.
- Дробное питание – не менее 5 приемов пищи в день небольшими порциями.
- Включение в рацион продуктов, богатых клетчаткой, витаминами, полиненасыщенными жирными кислотами, микроэлементами.
- Пищу следует варить, готовить на пару, тушить, запекать. Запрещается жарить в масле.
В основе рациона должны быть нежирные сорта мяса, рыба, морепродукты, свежие и термически обработанные овощи (за исключением бобовых, пряных трав, редиса, грибов), фрукты и ягоды, сухофрукты, растительные масла, крупы, хлеб из муки грубого помола, молочные и кисломолочные продукты.
Категорически исключен алкоголь в любом виде. Нередко можно услышать мнение, что пациентам после инфаркта врачами рекомендуется ежедневно выпивать небольшое количество алкоголя – в некоторых случаях упоминается коньяк, в других речь идет о красном вине. Это мнение не имеет ничего общего с медицинскими рекомендациями и опровергается врачами. Не существует рекомендованных видов или доз алкоголя для пациентов, перенесших инфаркт миокарда.
После благоприятного завершения реабилитации больному могут быть рекомендованы йога, пилатес, спортивная ходьба, езда на велосипеде, плавание.
Другие рекомендации по постинфарктной реабилитации
Кроме алкоголя, пациентам необходимо отказаться от курения. Установлено, что курение табака подвергает пациента серьезному риску сердечно-сосудистых заболеваний, а у пациентов, перенесших инфаркт – риску развития рецидива. Кроме того, следует избегать пассивного курения, которое оказывает не менее вредное воздействие на организм в целом и сердечно-сосудистую систему в частности.
В период реабилитации, а также в дальнейшем пациенту обычно назначается поддерживающая медикаментозная терапия. Она включает прием противоаритмических препаратов, гипотензивных средств, препаратов, снижающих вязкость крови, понижающих содержание холестерина в крови, улучшающих обмен веществ (антиоксиданты, витаминные комплексы) и других в зависимости от показаний. Помимо этого, могут применяться физиотерапевтические методы реабилитации, массаж, фитотерапия, дыхательная гимнастика, магнитотерапия и т. д.
Больным с избыточной массой тела настоятельно рекомендуется коррекция веса. Однако следует иметь в виду, что экстремальные низкокалорийные диеты противопоказаны. Питание в реабилитационном периоде играет важную роль, оно должно быть сбалансированным и удовлетворять потребности организма в макро- и микронутриентах. Оптимальный способ снижения веса для пациентов, восстанавливающихся после инфаркта – дробное питание с понижением суточной калорийности рациона на 200-300 ккал от возрастной нормы. Этого достаточно, чтобы добиться плавного снижения массы тела.
 Рекомендуется проводить больше времени на свежем воздухе
Рекомендуется проводить больше времени на свежем воздухеВ восстановительном периоде, а также в дальнейшем пациенту необходим полноценный ночной сон и разумный режим чередования активности и отдыха. Недосыпание и переутомление – одни из основных факторов нарушения функций сердечно-сосудистой системы, наряду с гиподинамией и погрешностями питания.
Не существует рекомендованных видов или доз алкоголя для пациентов, перенесших инфаркт миокарда.
Необходимо ежедневно проводить время на свежем воздухе.
Нередко после перенесенного инфаркта миокарда у пациентов возникают депрессивные состояния и другие психические расстройства. Они могут быть связаны как непосредственно с расстройствами кровообращения, так и с психологическими причинами, например, нарушением привычного жизненного уклада, зависимостью от других. Таким пациентам и их близким рекомендуются консультации психотерапевта или психолога. Специалист поможет нормализовать настроение, предотвратить развитие невроза, решить проблемы со сном, избавиться от фобий – того, что создает эмоциональные препятствия для возвращения к полноценной жизни.
Следует помнить, что на всем протяжении реабилитации, а также в дальнейшем, пациенту необходимо избегать психоэмоциональных и физических перегрузок.
На период постинфарктной реабилитации пациенты становятся временно нетрудоспособными. Впоследствии, после завершения восстановительных мероприятий, трудоспособность пациента может быть восстановлена, ограничена или утрачена полностью. Решение о возможности человека выполнять тот или иной вид деятельности принимается специальной комиссией, которая, в случае соответствия определенным критериям, присваивает больному группу инвалидности.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Реабилитация после инфаркта миокарда
Острый инфаркт миокарда — это поражение сердечной мышцы из-за закупорки одной из артерий сердца — тромбоза. Тромбоз приводит к прекращению кровоснабжения и отмиранию участка сердечной мышцы, с последующей заменой соединительной ткани — рубцеванием. Его признаки хорошо видны на ЭКГ.
Реабилитация после инфаркта миокарда
|
82% |
26% |
|
пациентов с инфарктом, прошедших реабилитацию, возвращаются к работе и социально активной жизни |
из тех, кто не прошел реабилитацию, могут вернуться к работе и социально активной жизни |
Из выступления академика Е.И. Чазова на Всероссийском форуме «Развитие санаторно-курортной помощи и медицинской реабилитации»
Центр сердечной медицины «Черная речка» работает более 60 лет. По нашей статистике, более 80% людей, которые прошли грамотную реабилитацию после инфаркта миокарда, возвращаются к полноценной, гармоничной и активной жизни. Те, кому выполнена операция по восстановлению кровоснабжения сердечной мышцы, успешно реабилитируются в 90% случаев.
О том, как проходит реабилитация и как получить помощь, мы рассказали в нашей статье.
Что такое инфаркт миокарда
Острый инфаркт миокарда — это поражение сердечной мышцы из-за закупорки одной из артерий сердца — тромбоза. Тромбоз приводит к прекращению кровоснабжения и отмиранию участка сердечной мышцы, с последующей заменой соединительной ткани — рубцеванием. Его признаки хорошо видны на ЭКГ.
Инфаркт является осложнением ишемической болезни сердца (ИБС), а значит, возникает «не на пустом месте». При осложнении на стенках артерий образуются атеросклерозные бляшки, отложения холестерина, которые и являются основной причиной.
Именно поэтому снижению смертности способствует комплексная реабилитация в сочетании со вторичной профилактикой болезней сердца, основанной на борьбе с факторами риска и коррекцией образа жизни на практике.
Что делать после инфаркта
Реабилитация после инфаркта миокарда, наравне с лечением острой фазы, является крайне важным процессом восстановления организма. Она помогает:
- закрепить результаты лечения,
-
предупредить прогрессирование ишемической болезни сердца и возможные в будущем осложнения,
-
восстановить физическую активность и справиться с психологической травмой,
-
создать устойчивую мотивацию к вторичной профилактике в течение жизни — соблюдению здорового образа жизни.
Проходит реабилитация в 3 этапа: стационарный, этап реабилитационного центра, амбулаторный. В целом реабилитация может длиться от полугода до года — в зависимости от того, насколько обширным оказалось поражения сердца.
«Соблюдение этапности лечения помогает снизить риск повторных операций — в 4 раза, повторных госпитализаций — в 6 раз, смертность в результате рецидива болезни — в 2,5 раза. Экономия расходов на лечение рецидивов составляет 30-40%», — Е.В.Шляхто, главный кардиолог Санкт-Петербурга и Северо-западного ФО, Президент Российского кардиологического общества.
Лечение и наблюдение в стационаре
Стационар — первый шаг на пути к восстановлению после инфаркта миокарда.
Стационарный этап длится от 1 до 3 недель, в этот период пациент получает следующую медицинскую помощь:
-
оперативное лечение — стентирование в случае выраженного поражения стенок сосудов;
-
медикаментозное лечение — с помощью лекарств устраняются болевые синдромы, снижаются нагрузки на сердце и предотвращается образование новых тромбов;
-
посильные физические нагрузки — восстанавливается способность сидеть, поворачиваться на кровати и умываться, разрешается легкая гимнастика и прогулки.
На этом этапе большое значение имеет внимательное отношение со стороны сильной медицинской команды и постоянное наблюдение за жизненными показателями пациентов. Именно это помогает своевременно назначать правильное лечение.
Реабилитация после выписки из стационара
Лечение и наблюдение за состоянием больных продолжается на этапе реабилитационного центра или специализированного на кардиореабилитации санатория. Задачи этапа: стабилизировать физическое и психологическое состояние человека, пробудить мотивацию вести здоровый образ жизни и адаптировать к его режиму.
В этот период пациент получает:
-
индивидуальную программу реабилитации — фармакологическую поддержку и физическое восстановление;
-
практическую коррекцию факторов риска: контроль артериального давления, уровня сахара и холестерина в крови — после диагноза «инфаркт» это особенно важно.
-
психологическую помощь — анализ личностных характеристик и особенностей реакции на болезнь, психологическую поддержку;
-
обучение навыкам здорового образа жизни и саморегуляции организма, подготовку к возвращению на работу, в семью и социум;
-
рекомендации на дальнейшую жизнь — лекарственной терапии и наблюдению, программе питания и физической активности, образу жизни в самых важных её проявлениях.
В реабилитационном центре протекает самый важный процесс выздоровления: полностью раскрывается действие лекарств, а контакт пациента и врача максимально продуктивен. Срок реабилитации составляет около 3 недель: 18-21 день.
Отметим, что справиться с задачей по силам только центру, который сочетает в себе большой опыт работы, солидную методическую базу и квалифицированных специалистов: кардиолога, психо- и физиотерапевта, врачей и инструкторов ЛФК со специальной подготовкой, специалистов лабораторной и функциональной диагностики.
Тесное сотрудничество пациента и медицинского персонала, позитивный настрой и благоприятный климат также помогают минимизировать риск повторного приступа и вернуться к гармоничной жизни.
Поддержка результатов реабилитации
Реабилитация после инфаркта миокарда — это непростой, но позитивный и плодотворный путь. Пройдя его, уже нет дороги назад. Только вперед, к активной и счастливой жизни! Для этого необходимо поддерживать полученные результаты:
-
вести здоровый образ жизни,
-
заниматься спортом,
-
соблюдать диету и принимать поддерживающие сердце медикаменты,
-
регулярно наблюдаться у специалистов.
Как получить помощь
Комплексная реабилитация улучшает клиническое течение заболевания, его прогноз и становится перспективным и эффективным средством вторичной профилактики.
Где пройти реабилитацию:
В домашней обстановке. Такой вариант, на первый взгляд, комфортен для больного, но достаточно сложен в реализации: пациенту требуются регулярные осмотры кардиолога, проведение анализов и оздоровительных процедур, помощь профессионального психолога, сторонний контроль за соблюдением режима питания и приема лекарственных препаратов. Также этот вариант реабилитации связан с высокими рисками в первый месяц после инфаркта и, к сожалению, малоэффективен.
В реабилитационном отделении больницы. Плюсы метода — постоянное наблюдение квалифицированных специалистов и возможность оказания неотложной помощи. Минусами являются больничная обстановка, продолжение психологической роли «больного» и, зачастую, отсутствие возможностей для полноценных физических тренировок: например, маршрутов дозированной ходьбы, тренажерных залов.
В специализированном на реабилитации кардиологическом санатории. Это самый эффективный метод за счет постоянного наблюдения специалистов, возможности реализации клинических рекомендаций и коррекции факторов риска. В этом случае у пациента есть возможность получать грамотное лечение и морально восстанавливаться в комфортной обстановке. Путевку-направление в санаторий можно получить при выписке из больницы, или купить самостоятельно.
Центр сердечной медицины «Черная речка» был создан более 60 лет назад, и за это время в нем удалось успешно реабилитировать 140 000 человек. Поможем и вам!