Плевральная пункция. Почему в ЕМС?
Пациенты нередко слышат от врачей: «жидкость в плевральной полости, жидкость в легких, вокруг легких»… Речь идет о плевральном выпоте — скоплении жидкости в плевральной полости, образованной стенкой грудной клетки, средостением, диафрагмой и легким. В норме в этой полости содержится несколько миллилитров жидкости, равномерным тонким слоем покрывающей поверхность легкого, что обеспечивает его гладкое скольжение относительно грудной клетки при дыхании. Увеличение этого количества, как правило, является осложнением или проявлением заболеваний различных органов, находящихся как в грудной клетке, так и за ее пределами.
Как правило, при обращении к врачу общей практики пациенты жалуются на кашель, одышку и боль в грудной клетке, которая усиливается при глубоком дыхании, кашле, чихании. Эти симптомы, а также данные аускультации легких (прослушивания фонендоскопом) дают основания заподозрить наличие жидкости в плевральной полости и выполнить больному рентгенографию легких.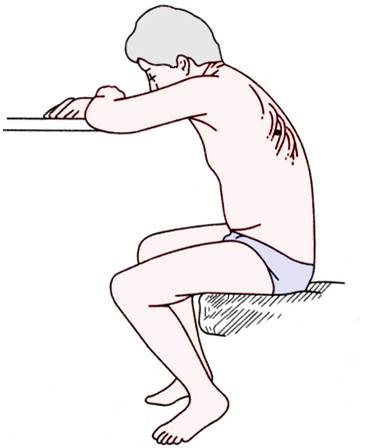
При подтверждении диагноза плеврального выпота врач общей практики может направить пациента к фтизиатру, пульмонологу, кардиологу, иногда онкологу, которые будут искать причины его возникновения. Для этого обычно требуется плевральная пункция — удаление жидкости из плевральной полости с последующим изучением полученного образца. Кроме того, пункция может понадобиться для облегчения дыхания тем пациентам, у которых плевральный выпот вызывает коллапс (спадение) легкого. В некоторых случаях жидкость может продолжать накапливаться в плевральной полости — тогда плевральную пункцию необходимо повторять.
Любая плевральная пункция, несмотря на кажущуюся простоту, является ответственной манипуляцией, так как врач должен эвакуировать скопление жидкости в непосредственной близости от легкого. Классическая пункция предполагает произведение прокола острой незащищенной иглой. Малейшее касание легкого (при кашле, движении пациента, разговоре) повышает риск пневмоторакса (попадания воздуха в плевральную полость). Используемые нами системы для торакоцентеза (прокола грудной клетки) предусматривают введение в плевральную полость тонкого пластикового катетера, которым невозможно травмировать легкое даже при соприкосновении. При необходимости пациента можно двигать, спрашивать о его самочувствии. Катетер позволяет аспирировать практически всю жидкость. Чтобы свести к минимуму риск процедуры, в EMC успешно применяется система Covidien, имеющая специально сконструированный механизм, срабатывающий при прохождении в плевральную полость и «отодвигающий» легкое до момента введения пластикового катетера.
Классическая пункция предполагает произведение прокола острой незащищенной иглой. Малейшее касание легкого (при кашле, движении пациента, разговоре) повышает риск пневмоторакса (попадания воздуха в плевральную полость). Используемые нами системы для торакоцентеза (прокола грудной клетки) предусматривают введение в плевральную полость тонкого пластикового катетера, которым невозможно травмировать легкое даже при соприкосновении. При необходимости пациента можно двигать, спрашивать о его самочувствии. Катетер позволяет аспирировать практически всю жидкость. Чтобы свести к минимуму риск процедуры, в EMC успешно применяется система Covidien, имеющая специально сконструированный механизм, срабатывающий при прохождении в плевральную полость и «отодвигающий» легкое до момента введения пластикового катетера.
Мы выполняем пункции плевральной полости только после ультразвукового исследования (УЗИ), а также, при необходимости, под контролем УЗИ или компьютерной томографии.
В сложившейся практике проведения плевральной пункции определены «стандартные точки» введения иглы по принципу «наибольшая вероятность попадания в жидкость при наименьшей травме для пациента в случае неудачи». Всю жидкость забрать в таких случаях почти никогда не удается, кроме того, по статистике выявляется до 10% осложнений (ранение легкого, пневмоторакс). В процессе УЗИ мы выбираем оптимальную точку введения иглы, направление её движения в обход внутренних органов, а также наиболее короткий путь к жидкости. Таким образом, удается забрать максимальное количество жидкости с наименьшими неприятными ощущениями для больного.
Удаленную жидкость подвергают цитологическому, бактериологическому и иммунологическому исследованиям. В отдельных ситуациях может потребоваться торакоскопия с биопсией плевры для точной диагностики причины накопления жидкости и выбора необходимой тактики лечения.
В Клинико-диагностической лаборатории многофункционального госпиталя ЕМС на ул. Щепкина анализ может быть проведен сразу после процедуры, что позволит быстро и точно выявить причину появления жидкости в плевральной полости, установить диагноз и выработать оптимальную тактику лечения.
Щепкина анализ может быть проведен сразу после процедуры, что позволит быстро и точно выявить причину появления жидкости в плевральной полости, установить диагноз и выработать оптимальную тактику лечения.
Торакоцентез | Ветеринарная клиника доктора Шубина
Определение
Торакоцентез – пункция грудной клетки для эвакуации жидкости и/или воздуха из плевральной полости.
Показания:
• Стабилизация животного при дыхательном дистрессе по причине скопления воздуха и/или жидкости.
• Получение образцов жидкости для диагностических исследований.
Оборудование
Катетер-бабочка
либо
Внутривенный катетер (браунюля):
• 18-20 gage – собаки средних и крупных пород (>10 кг).
• 20-22 gage – кошки и собаки малых пород.
Трех ходовый кран.
Шприцы от 10 до 50 мл в зависимости от ожидаемого объема воздуха или жидкости.
Подготовка пациента
В зависимости от степени возбудимости и клинического состояния животного – ручное удержание или легкая седация. У животных с дыхательным дистрессом следует предпринимать максимальные предосторожности. Укладка – грудное положение, в качестве альтернативы – сидя или лежа на боку. Поле готовится как стерильное место для пункции (выстригание, антисептики). Вероятно использование локальных анестетиков в месте пункции.
У животных с дыхательным дистрессом следует предпринимать максимальные предосторожности. Укладка – грудное положение, в качестве альтернативы – сидя или лежа на боку. Поле готовится как стерильное место для пункции (выстригание, антисептики). Вероятно использование локальных анестетиков в месте пункции.
Техника
Пункция проводится в 7-м-8-м межреберье, место введения иглы зависит от предполагаемого характера содержимого (выпот или воздух):
• Вентральная треть грудной полости, при наличии жидкости.
• Дорсальная треть грудной клетки, при наличии воздуха.
Игла вводится вдоль краниального края ребра, направление слегка вентральное (около 45 гр), так что бы фаска иглы была параллельна легким. После провала в грудную полость проводится попытка аспирации шприцом (не более 2 мл). При положительных результатах, проводится откачивание жидкости или воздуха через трех-ходовый кран. Затем проводятся те же манипуляции на противоположной стороне (предпочтительно проводить именно двустороннее дренирование).
Предосторожности:
• Избегать пункции по каудальному краю ребра – места прохождения межреберных сосудов и нервов.
• Избегать пункции сразу над грудиной – вероятна пункция внутренней грудной артерии.
Вероятные осложнения
Не преднамеренная пункция внутренней грудной артерии, межреберных или коронарных сосудов а также миокарда.
Лацерация легких с последующим ятрогенным пневмотораксом.
Фото. Торакоцентез производится в 6-м, 7-м или 8-м межреберном промежутке, рядом с уровнем костно-хрящевого соединения. (источник Small Animal Surgery, Theresa W. Fossum).
Ветеринарная клиника доктора Шубина, г. Балаково
что это, показания и противопоказания, подготовка
15 марта 2019
Пункция подразумевает под собой прокол какого-либо органа, или полости — например, патологических полостей (абсцесс, киста, гематома), костей, плевральной полости, спинномозгового канала, мочевого пузыря, брюшной полости и др.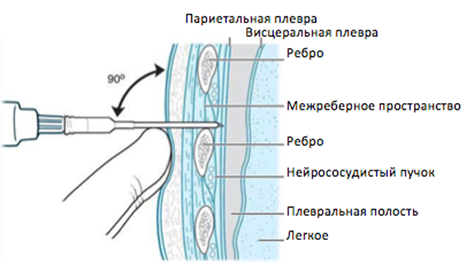
В хирургии достаточно часто применяют пункцию плевральной полости
Далее в статье расскажем более детально про пункцию плевральной полости, ознакомимся с показаниями и противопоказаниями к данной манипуляции, особенностях предварительной подготовки к процедуре и этапах ее проведения.
Что такое плевральная пункция. Показания и противопоказания к ее проведению
Плевральная пункция, или плевроцентез — это малоинвазивная диагностическая и лечебная манипуляция, которая заключается в проколе специальной полой иглой плевры с целью доступа к плевральной полости и ее содержимому.
Когда может понадобиться плевральная пункция? Показания к данной процедуры можно поделить на диагностические и терапевтические. Итак, диагностические показания к плевроцентезу включают следующее:
- Наличие в плевральной полости жидкости неизвестной этиологии. Это может быть транссудат, экссудат, гнойное содержимое, кровь, лимфа
- Наличие в плевральной полости воздуха
- Наличие у пациента таких симптомов, как боль при кашле или глубоком вдохе, одышка, асимметрия грудной клетки в случае исключения таких заболеваний, как сердечная недостаточность, цирроз печени и др.
К плевроцентезу (плевральная пункция) показания могут быть и терапевтическими, а именно:
- Пневмоторакс
- Гидроторакс
- Пневмогидроторакс
- Эмпиема плевры
- Хилоторакс
Существуют ли к процедуре плевральная пункция противопоказания? Как и в случае любой лечебной, или диагностической манипуляции, плевроцентез имеет свои противопоказания. Абсолютных противопоказаний к плевральной пункции нет, но в ряде случаев от нее следует воздержаться.
Абсолютных противопоказаний к плевральной пункции нет, но в ряде случаев от нее следует воздержаться.
Итак, для проведения диагностическо-лечебной процедуры плевральная пункция противопоказания включают следующее:
- Наличие неконтролируемого, безостановочного кашля
- Анатомические особенности грудной клетки, которые не позволяют провести плевроцентез качественно
- Сопутствующие серьезные заболевания легких
- Нарушение свертываемости крови
- Инфицирование кожи в месте манипуляции
- Незначительное количество жидкости в плевральной полости
Как подготовится к плевральной пункции
Нужна ли к процедуре плевральная пункция подготовка пациента и в чем она заключается? Обычно какая-либо специальная подготовка пациента к плевральной пункции не требуется.
Предварительно перед процедурой рекомендуется сдать анализы крови, в частности, оценить показатели свертываемости крови, провести ЭКГ и УЗИ плевральной полости, или рентгенографию.
Последнее лучше всего делать непосредственно в день проведения пункции.
Максимально безопасно и качественно пункция может быть проведена только при условии полного спокойствия пациента. Поэтому, если пациент страдает сильным, изнуряющим кашлем, перед плевроцентезом (плевральная пункция) подготовка должна включать прием противокашлевых средств.
Кроме этого, непосредственная подготовка пациента к плевральной пункции включает:
- В день процедуры пациенту следует воздержаться от приема пищи и жидкости
- Пациенту следует обеспечить максимально удобное положение — обычно сидя, несколько наклонившись вперед, опершись руками на стол, или спинку стула
Как проводится плевральная пункция
Проведение плевральной пункции не являет собой ничего сложного. Главное — правильно определить место прокола. Пунктирование плевральной полости при пневмотораксе проводиться во ІІ межреберье по среднеключичной линии, если пациент сидит, и в V-VI межреберье в положении стоя. При гидротораксе плевральную пункцию проводят в VII-IX межреберье по лопаточной, или задней подмышечной линии. Определяется место пункции перкуторно, поможет также рентгенография, УЗИ.
При гидротораксе плевральную пункцию проводят в VII-IX межреберье по лопаточной, или задней подмышечной линии. Определяется место пункции перкуторно, поможет также рентгенография, УЗИ.
Проведение плевральной пункции включает следующие этапы:
- Антисептическая обработка места пункции
- Анестезия
- Пункционной иглой проводится прокол по верхнему краю ребра
- Проведение иглы внутрь до появления чувства провала, которое свидетельствует о вхождении в плевральную полость
- Эвакуация жидкости. Не рекомендуется эвакуировать однократно более, чем 1000 мл жидкости
- Извлечение иглы и заклеивание прокола лейкопластырем
- Проведение контрольной рентгенографии.
Торакоцентез, или плевральная пункция – выполнение в «ОН КЛИНИК Рязань»
Торакоцентез, или плевральная пункция, представляет собой сравнительно несложное хирургическое вмешательство на грудной клетке. Это прокол стенки грудной полости, который осуществляется для того, чтобы врач мог получить доступ к плевральной полости пациента.
Это прокол стенки грудной полости, который осуществляется для того, чтобы врач мог получить доступ к плевральной полости пациента.
В нашем медицинском центре в Рязани плевральную пункцию проводят как в диагностических целях, так и для лечения. В первом случае содержимое плевральной полости берут для дальнейшего исследования в лаборатории – физико-химического, бактериологического, цитологического. Для облегчения состояния пациента торакоцентез и дренирование плевральной полости делают с целью удаления ее патологического содержимого. Это может быть жидкость – экссудат или транссудат, кровь, гной и т.д.
Показания к выполнению торакоцентеза
Данная хирургическая манипуляция проводится в случае скопления в плевральной полости пациента патологического содержимого жидкой консистенции. Это может быть следствием тяжело протекающей пневмонии или травмы грудной клетки с нарушением целостности ребер или повреждением одного или обоих легких. Кроме того, прокол стенки грудной полости производится также и в случае развития у пациента пневмоторакса – скопления воздуха в плевральной полости. Такое состояние также может быть следствием травмы или наличия у человека бронхиальной астмы и развиться стремительно: в этом случае проведение плевральной пункции носит экстренный характер.
Кроме того, прокол стенки грудной полости производится также и в случае развития у пациента пневмоторакса – скопления воздуха в плевральной полости. Такое состояние также может быть следствием травмы или наличия у человека бронхиальной астмы и развиться стремительно: в этом случае проведение плевральной пункции носит экстренный характер.
В лечебных целях торакоцентез проводится прежде всего для того, чтобы освободить плевральную полость пациента от ее патологического содержимого. Это позволяет значительно улучшить состояние больного. В ряде случаев бывает необходимо установить дренаж для дальнейшего оттока жидкости или выведения «лишнего» воздуха.
Техника выполнения торакоцентеза
Прокол производится с использованием местного обезболивания. Пациент находится в положении сидя, а его рука с соответствующей стороны заведена за голову. Кожу на месте будущего прокола обрабатывают антисептиком, после чего хирург быстрым и точным движением прокалывает кожу и подкожно-жировую клетчатку с помощью специальной пункционной иглы. При этом ее острие двигается по краю ребра: это предотвращает риск повреждения кровеносных сосудов и межреберных нервов.
При этом ее острие двигается по краю ребра: это предотвращает риск повреждения кровеносных сосудов и межреберных нервов.
Наиболее эффективным и безопасным является проведение плевральной пункции под контролем УЗИ. Впрочем, это не обязательно. Опытные торакальные хирурги – а именно такие специалисты принимают пациентов в соответствующем отделении нашей частной клиники в Рязани – успешно проводят и экстренный торакоцентез без какой-либо предварительной подготовки.
Правила организации плевральной пункции, показания и противопоказания к процедуре | Все о ЛОР заболеваниях
Плевральная пункция – это прокол в грудной стенке и оболочке, перекрывающей легкие – плевры. Проводится процедура для реализации диагностики или в лечебных целях. Это несложное вмешательство, главное условия – правильная техника плевральной пункции, но во многих случаях она помогает избежать летального исхода.
Общая информация
С технической точки зрения плевральная пункция непростое вмешательство, которое имеет важное диагностическое и лечебное значение. Метод характеризуется хорошей информативности. Не следует исключать рисков осложнений, поэтому требуется внимательное следование правилам реализации.
Пункция проводится в больнице. Вне стационара только, когда требуется оказание неотложной помощи. В соответствии с задачей подбирается уровень организации. Обязательное правило пункции плевральной – четкое следование алгоритму, соблюдение установленных мер антисептики, асептики, чтобы не произошло заражения микробами.
Метод характеризуется хорошей информативности. Не следует исключать рисков осложнений, поэтому требуется внимательное следование правилам реализации.
Пункция проводится в больнице. Вне стационара только, когда требуется оказание неотложной помощи. В соответствии с задачей подбирается уровень организации. Обязательное правило пункции плевральной – четкое следование алгоритму, соблюдение установленных мер антисептики, асептики, чтобы не произошло заражения микробами.С технической точки зрения плевральная пункция непростое вмешательство, которое имеет важное диагностическое и лечебное значение. Метод характеризуется хорошей информативности. Не следует исключать рисков осложнений, поэтому требуется внимательное следование правилам реализации.
Пункция проводится в больнице. Вне стационара только, когда требуется оказание неотложной помощи. В соответствии с задачей подбирается уровень организации. Обязательное правило пункции плевральной – четкое следование алгоритму, соблюдение установленных мер антисептики, асептики, чтобы не произошло заражения микробами.
Симптомы нарушений
Плевральная полость – замкнутое пространство, оно располагается внутри грудной клетки, снаружи от легких. Полость ограничивается листками плевры, покрывающими легкие и грудную клетку внутри. Плевра формирует замкнутую полость, включающую органы дыхательной системы. В здоровом состоянии в полостях есть жидкость, но совсем в небольшом объеме. Она помогает предотвратить трение листков. Таким образом, при движении легкого в процессе дыхания трение не причиняет дискомфорта. Но многие патологии изменяют состав и количество плевральной жидкости, тогда может понадобиться ее удаление или обследование. Состояние избыточного содержания серозной жидкости называется гидротораксом, а образующийся выпот – это транссудат. По составу он почти как нормальная плевральная жидкость, но объем может доходить до нескольких литров. При получении человеком травм грудного отдела, при туберкулезе, опухолях – развиваются кровотечения, тогда кровь поступает в плевральную полость – возникает гемоторакс. Такой патологический процесс требует срочного выведения содержимого.
Открытые раны в зоне грудной клетки, разрывы больших эмфизематозных булл – провоцирующие условия для проникновения воздуха в полость – развития пневмоторакса. Опаснее всего клапанный тип, когда при вдыхании воздух всасывается, а на выдохе из-за наличия механического препятствия не может выйти. Так, с каждым вдохом объем воздуха увеличивается, состояние человека ухудшается.
Опасность большого объема жидкости и попадания воздуха заключается в том, что легкое начинает сдавливаться, резко нарушается кровоток в малом круге. Там резко повышаются показатели давления, а миокарду приходится работать интенсивнее. В связи с чем увеличиваются риски недостаточности сердца и дыхательных процессов.
Симптомы нарушений бывают такими:
Такой патологический процесс требует срочного выведения содержимого.
Открытые раны в зоне грудной клетки, разрывы больших эмфизематозных булл – провоцирующие условия для проникновения воздуха в полость – развития пневмоторакса. Опаснее всего клапанный тип, когда при вдыхании воздух всасывается, а на выдохе из-за наличия механического препятствия не может выйти. Так, с каждым вдохом объем воздуха увеличивается, состояние человека ухудшается.
Опасность большого объема жидкости и попадания воздуха заключается в том, что легкое начинает сдавливаться, резко нарушается кровоток в малом круге. Там резко повышаются показатели давления, а миокарду приходится работать интенсивнее. В связи с чем увеличиваются риски недостаточности сердца и дыхательных процессов.
Симптомы нарушений бывают такими:Плевральная полость – замкнутое пространство, оно располагается внутри грудной клетки, снаружи от легких. Полость ограничивается листками плевры, покрывающими легкие и грудную клетку внутри. Плевра формирует замкнутую полость, включающую органы дыхательной системы.![]() В здоровом состоянии в полостях есть жидкость, но совсем в небольшом объеме. Она помогает предотвратить трение листков. Таким образом, при движении легкого в процессе дыхания трение не причиняет дискомфорта.
Но многие патологии изменяют состав и количество плевральной жидкости, тогда может понадобиться ее удаление или обследование. Состояние избыточного содержания серозной жидкости называется гидротораксом, а образующийся выпот – это транссудат. По составу он почти как нормальная плевральная жидкость, но объем может доходить до нескольких литров.
При получении человеком травм грудного отдела, при туберкулезе, опухолях – развиваются кровотечения, тогда кровь поступает в плевральную полость – возникает гемоторакс. Такой патологический процесс требует срочного выведения содержимого.
Открытые раны в зоне грудной клетки, разрывы больших эмфизематозных булл – провоцирующие условия для проникновения воздуха в полость – развития пневмоторакса. Опаснее всего клапанный тип, когда при вдыхании воздух всасывается, а на выдохе из-за наличия механического препятствия не может выйти.
В здоровом состоянии в полостях есть жидкость, но совсем в небольшом объеме. Она помогает предотвратить трение листков. Таким образом, при движении легкого в процессе дыхания трение не причиняет дискомфорта.
Но многие патологии изменяют состав и количество плевральной жидкости, тогда может понадобиться ее удаление или обследование. Состояние избыточного содержания серозной жидкости называется гидротораксом, а образующийся выпот – это транссудат. По составу он почти как нормальная плевральная жидкость, но объем может доходить до нескольких литров.
При получении человеком травм грудного отдела, при туберкулезе, опухолях – развиваются кровотечения, тогда кровь поступает в плевральную полость – возникает гемоторакс. Такой патологический процесс требует срочного выведения содержимого.
Открытые раны в зоне грудной клетки, разрывы больших эмфизематозных булл – провоцирующие условия для проникновения воздуха в полость – развития пневмоторакса. Опаснее всего клапанный тип, когда при вдыхании воздух всасывается, а на выдохе из-за наличия механического препятствия не может выйти. Так, с каждым вдохом объем воздуха увеличивается, состояние человека ухудшается.
Опасность большого объема жидкости и попадания воздуха заключается в том, что легкое начинает сдавливаться, резко нарушается кровоток в малом круге. Там резко повышаются показатели давления, а миокарду приходится работать интенсивнее. В связи с чем увеличиваются риски недостаточности сердца и дыхательных процессов.
Симптомы нарушений бывают такими:
Так, с каждым вдохом объем воздуха увеличивается, состояние человека ухудшается.
Опасность большого объема жидкости и попадания воздуха заключается в том, что легкое начинает сдавливаться, резко нарушается кровоток в малом круге. Там резко повышаются показатели давления, а миокарду приходится работать интенсивнее. В связи с чем увеличиваются риски недостаточности сердца и дыхательных процессов.
Симптомы нарушений бывают такими:
- болевые ощущения при кашле или глубоком вдохе;
- одышка;
- частый рефлекторный сухой кашель;
- иногда проявление асимметрии грудной клетки;
- врач улавливает притупление перкуторного звука в процессе простукивания конкретных зон;
- отсутствие или значительное ослабление голосового дрожания, дыхания;
- видимость темных участков на снимке рентгена;
- смещение средостения к непораженной стороне.
Когда требуется проведение
Процедура реализуются в перечисленных ситуациях:
- выявление жидкости в полости – транссудата, воспалительного экссудата;
- пневмоторакс;
- гемоторакс – наличие крови в полости;
- скопление нагноения – эмпиема;
- лимфатическая жидкость – хилоторакс.

Пункция обязательно проводится при следующих показаниях:
- плеврите, новообразованиях в легких, плевре, а также при других патологиях, которые диагностирует и лечит пульмонолог;
- системной красной волчанке, патологиях соединительной ткани и при заболеваниях, которые относятся к сфере диагностики и лечения ревматолога;
- сердечной недостаточности хронической формы;
- переломе ребер, а также при других травмах грудного отдела;
- онкологиях, когда метастазы проникают в плевру.
Плевральную пункцию, как лечебное мероприятие проводят тогда, когда она действительно облегчает состояние и помогает предотвратить гибель человека. При организации лишняя жидкость, воздух убираются, полость промывается антибактериальным препаратом, антисептиком.
Противопоказания
Бывают ситуации, что пункция является противопоказанием. Например, при высоких рисках осложнений после процедуры или в момент ее реализации. Также к противопоказаниям относятся:
- опоясывающий лишай;
- нарушение процессов свертываемости крови;
- травмирование кожи в месте, где планируется проводить пункцию;
- нагноения кожного покрова;
- нестабильность состояния пациента – стенокардия, острое кислородное голодание, аритмия, инфаркт;
- нарушение свертываемости крови;
- бесконтрольный непрекращающийся кашель;
- эмфизема буллезная;
- особенности анатомии грудной клетки;
- сращение плевральных листков друг с другом или с облитерацией жидкости плевры;
- сильное ожирение.

Подготовительные мероприятия
Несмотря на отсутствие необходимости специальной подготовки к плевральной пункции, врач организует УЗИ или рентгенографическое обследование, где устанавливается состояние органов грудного отдела. Такая диагностика помогает убедиться, что проводить пункцию нужно. Благодаря рентгену выявляются границы плевральной жидкости, подтверждается отсутствие облитерации, то есть склеивания листков полости. Пациенту нужно постараться максимально расслабиться, чтобы выровнялось дыхание. Боль с сильным кашлем требует приема анальгетиков, противокашлевых средств с целью сделать минимальными риски осложнений. Когда операция плановая, то пациенту для подготовки рекомендуется примерно за 6–8 часов отказаться от приема пищи.Несмотря на отсутствие необходимости специальной подготовки к плевральной пункции, врач организует УЗИ или рентгенографическое обследование, где устанавливается состояние органов грудного отдела. Такая диагностика помогает убедиться, что проводить пункцию нужно. Благодаря рентгену выявляются границы плевральной жидкости, подтверждается отсутствие облитерации, то есть склеивания листков полости.
Пациенту нужно постараться максимально расслабиться, чтобы выровнялось дыхание.
Боль с сильным кашлем требует приема анальгетиков, противокашлевых средств с целью сделать минимальными риски осложнений.
Когда операция плановая, то пациенту для подготовки рекомендуется примерно за 6–8 часов отказаться от приема пищи.
Благодаря рентгену выявляются границы плевральной жидкости, подтверждается отсутствие облитерации, то есть склеивания листков полости.
Пациенту нужно постараться максимально расслабиться, чтобы выровнялось дыхание.
Боль с сильным кашлем требует приема анальгетиков, противокашлевых средств с целью сделать минимальными риски осложнений.
Когда операция плановая, то пациенту для подготовки рекомендуется примерно за 6–8 часов отказаться от приема пищи.
Реализация процедуры
- Пациент садится на стул, поворачивается лицом спинке, используя ее в качестве опоры. Если имеет место пневмоторакс, то больному допустимо лечь на здоровый бок, верхнюю руку отвести за голову.
- Область прокола обкладывается стерильной тканью, кожный покров промазывается антисептиками.
- Врач должен правильно определить зону прокола. При воздухе в полости – пункция делается во втором межреберье по среднеключичной линии, когда пациент находится в положении сидя. Когда пациент лежит, то по средней подмышечной линии – в пятом–шестом межреберье.

Когда врач подозревает наличие жидкости, то прокол делается по задней подмышечной, лопаточной линии на седьмом–девятом межреберье. Пациент обязательно сидит.
Если диагностировано скопление жидкости, то доктор сам выявляет место прокола – где перкуторное звучание укорачивается. Обязательно учитывается информация, полученная после рентгенографии.
- Перед непосредственным проведением прокола, требуется обезболивание тканей в выбранном месте. Для процедуры инфильтрационная анестезия – раствор анестетика медленно вводится в ткань – обычно это раствор 0,5% новокаина.
 После того, как игла достигает назначения, чувствуется провал, больной говорит о резкой боли.
Прокол должен проводиться по верхнему краю ребер, так как с внизу располагается нерв, межреберный сосуд, их запрещено травмировать.
После того, как игла достигает назначения, чувствуется провал, больной говорит о резкой боли.
Прокол должен проводиться по верхнему краю ребер, так как с внизу располагается нерв, межреберный сосуд, их запрещено травмировать.Доктор надевает на шприц трубку длиной 10 см, на трубку – иглу более 1 мм в диаметре. Раствор набирается в шприц, врач левой рукой фиксирует кожный покров, оттягивая его немного вниз, правой – вводит иголку. Игла постепенно без резких движений проталкивается вперед посредством нажима на поршень, а перед иглой попадается обезболивающий препарат. Таким образом, анестетик первый проникает в мышцы, клетчатку, межреберные нервы, лист париетальной плевры. После того, как игла достигает назначения, чувствуется провал, больной говорит о резкой боли. Прокол должен проводиться по верхнему краю ребер, так как с внизу располагается нерв, межреберный сосуд, их запрещено травмировать.
- После провала иглы, поршень медленно оттягивается, врач смотрит, как внутрь шприца поступает плевральная жидкость.
 Специалист может провести визуальную оценку внешнего вида и сделать соответствующие выводы уже на данном этапе диагностики.
Специалист может провести визуальную оценку внешнего вида и сделать соответствующие выводы уже на данном этапе диагностики. - Эвакуация содержимого. После заполнения шприца пережимается просвет трубки, шприц отсоединяется и опорожняется, потом снова присоединяется и все повторяется, пока полость не освободится. При больших объемах жидкого содержимого применяется электроотсос.
- Плевральная жидкость собирается в стерильные пробирки для диагностики в лаборатории.
- После полной эвакуации полость промывают растворами антисептиков, кроме того, в нее вводится антибиотик.
- После завершения процедуры врач резко вытаскивает иглу, обрабатывает место, где осуществлялся прокол, препаратом с йодом, заклеивает пластырем.
- Больного отвозят в палату, он проводит там минимум 3 часа.
Вместе со специалистом обязательно работает медсестра, которая следит за самочувствием пациента: за частотой пульса и дыхания, мерит давление. Если какие-либо замеры оказываются ненормальными, то пункция завершается.
Лабораторная диагностика образца жидкости
После выведения излишков жидкости требуется лабораторная диагностика содержимого, чтобы установить его природу и патогенность. Это может быть:
- транссудат – он не провоцирует воспалительный процесс;
- экссудат – образуется по причине воспаления и провоцирует его дальнейшее развитие.
Плотность экссудата высокая, в нем большая концентрация белка. Кроме того, проводится оценка внешнего вида, присутствие холестерина, эритроцитов и лейкоцитов, глюкозы.
Может дополнительно назначаться гистологическое обследование полученного участка ткани плевры и жидкости. Чтобы поставить точный диагноз требуется анализ крови, рентгенография.
Возможные осложнения
При выполнении операции и допущении врачебных ошибок иногда возникают осложнения пункции. К ним относятся:
- смещение средостения;
- учащение биения сердца;
- травмирование иглой близлежащих органов;
- травма диафрагмы;
- кровотечение;
- коллапс – недостаточность сосудов из-за резкого снижения показателей давления;
- воздушная эмболия сосудов в мозге.

 Во время проведения доктор внимательно следует правилам техники пункций плевральной полости. Только так процесс поможет эффективно облегчить состояние и минимизировать осложнения.
Во время проведения доктор внимательно следует правилам техники пункций плевральной полости. Только так процесс поможет эффективно облегчить состояние и минимизировать осложнения.Если повреждается легкое, человек сильно закашливается, по мере введения препарата появляется специфический привкус. При кровотечении становится видно кровь в шприце. Образование бронхоплеврального свища провоцирует сильные откашливания.
Эмболия мозговых сосудов проявляется потерей зрения, обморочным состоянием, судорогами. Если игла попала в желудок – в шприц попадает его содержимое, одновременно в нем образуются пузырьки воздуха.
При проявлении хотя бы одного из указанных симптомов или других признаков, нехарактерных для нормальной пункции, игла сразу извлекается, пациента укладывают на спину. Ему требуется оказание срочной помощи хирурга. Если имеет место потеря сознания – помощь реаниматолога и невропатолога.
Последствия пункции могут оказаться тяжелыми и необратимыми, поэтому очень важно выбрать опытного специалиста. Иногда пункция необходима, без нее увеличиваются риски летального исхода.
Итак, пункция – очень важный метод для обследования и лечения. Он реализуется при накоплении излишков жидкости, гноя, воздуха. Во время проведения доктор внимательно следует правилам техники пункций плевральной полости. Только так процесс поможет эффективно облегчить состояние и минимизировать осложнения.
Иногда пункция необходима, без нее увеличиваются риски летального исхода.
Итак, пункция – очень важный метод для обследования и лечения. Он реализуется при накоплении излишков жидкости, гноя, воздуха. Во время проведения доктор внимательно следует правилам техники пункций плевральной полости. Только так процесс поможет эффективно облегчить состояние и минимизировать осложнения.
Еще больше полезных статей о ЛОР заболеваниях можете найти на сайте https://lor-uhogorlonos.ru/
Торакоцентез у кошек и собак. Техника выполнения торакоцентеза у животных.
Торакоцентез (плевроцентез) – процедура, при которой производится прокол плевры через межреберное пространство с целью отведения и аспирации патологического содержимого (транссудат или экссудат), нормализации дыхательной функции, а также для диагностики содержимого.
Выпоты транссудата возникают вследствие уменьшения плазмы и следуют из уменьшенной плазмы онкотического давления и повышения гидростатического давления. Наиболее распространенные причины – сердечная недостаточность, метастазирование в грудной полости, патологии почек и печени.
Наиболее распространенные причины – сердечная недостаточность, метастазирование в грудной полости, патологии почек и печени.
Выпоты экссудата образуются под воздействием местных патологических либо хирургических процессов, вызывающих повышение проходимости капилляров и последующий экссудат внутрисосудистых компонентов. Причин тому множество: новообразования, пневмония, легочная эмболия, сухой плеврит, заболевания инфекционной этиологии др.
Характер и объем плевральных выпотов и количества воздуха определяется врачом по рентгену грудной полости и непосредственно во время торакоцентеза у собаки или кошки.
Показания
Основные показания для торакоцентеза – это наличие воздуха, больших плевральных выпотов или плевральных излияний любого размера в плевральном пространстве, которые вызывают затруднение дыхания.
Противопоказания и осложнения
Противопоказанием к проведению торакоцентеза у животных является повышенная кровоточивость, но при наличии достаточно большого количества крови в плевральном пространстве может возникать дыхательная недостаточность. Тогда врач взвешивает риски и решает нужна ли данная процедура сейчас. Если случай не экстренный, то есть время для корректировки свертываемости крови.
Тогда врач взвешивает риски и решает нужна ли данная процедура сейчас. Если случай не экстренный, то есть время для корректировки свертываемости крови.
Необходимо предупреждать владельцев о возможных осложнения процедуры – пневмоторакс, гемоторакс, травма легкого.
Техника проведения
Техника выполнения торакоцентеза у собак и кошек заключается в следующем. Процедура проводится чаще всего без седации и местной анестезии, она не болезненна и хорошо переносится животными. Одновременно производят подачу кислорода. Однако с агрессивными или очень беспокойными пациентами иногда приходится прибегать к седативным средствам.
Для торакоцентеза необходимы стерильные иглы 18–22 диаметра, шприцы 20 мл, система для инфузий, трехходовый краник или гемостатический зажим, сосуд для сбора жидкости.
Торакоцентез проводится обычно в 7–8 межреберье с правой стороны (это наиболее безопасная зона для введения игл) или в области максимального скопления жидкости. Положение животного зависит от типа патологии, Так, при наличии воздуха в грудной полости животное укладывают на бок и прокол делается дорсальнее, а при наличии жидкости – в положении стоя, сидя или на груди, а прокол – вентральнее. Место введения тщательно выстригается и обрабатывается антисептическим раствором.
Положение животного зависит от типа патологии, Так, при наличии воздуха в грудной полости животное укладывают на бок и прокол делается дорсальнее, а при наличии жидкости – в положении стоя, сидя или на груди, а прокол – вентральнее. Место введения тщательно выстригается и обрабатывается антисептическим раствором.
Пункцию проводят по краниальному краю ребра, так как на каудальном крае есть межреберные сосуды и нервы.
Игла вводится в плевральное пространство срезом к легким и параллельно грудной стенке для исключения травм ткани легкого. Аспирация содержимого производится пока возможно выведение жидкости по системе, проводится с небольшим отрицательным давлением, чтобы не допустить засасывание ткани легкого в иглу. Полностью удалить содержимое обычно нельзя.
Торакоцентез проводится 1–3 раза, если жидкость собирается снова, рекомендовано применить дренаж.
Здоровья Вам и Вашим питомцам!
Презентация на тему: Пункция плевральной полости при пневмотораксе гидротораксе и ее осложнения
1
Первый слайд презентации: Пункция плевральной полости при пневмотораксе гидротораксе и ее осложнения
Изображение слайда
2
Слайд 2
Плевральная пункция – это пункция полости, расположенная между висцеральным и париетальным листками плевры. Обычно в плевральной полости скапливается жидкость при различных заболеваниях – при опухоли легкого или плевры, при плеврите, при туберкулезе, при сердечных отеках и т.д. Основным показанием к плевральной пункции служит наличие в ней жидкости, которую можно определить при УЗИ плевральной полости, при рентгенографии.
Показаниями к пункции плевральной полости являются также: плевриты, внутриплевральные кровотечения, эмпиема плевры, транссудат в плевральной полости при отеках.
Диагностическую плевральную пункцию выполняют в перевязочной, а у тяжелых больных — в палате.
Обычно в плевральной полости скапливается жидкость при различных заболеваниях – при опухоли легкого или плевры, при плеврите, при туберкулезе, при сердечных отеках и т.д. Основным показанием к плевральной пункции служит наличие в ней жидкости, которую можно определить при УЗИ плевральной полости, при рентгенографии.
Показаниями к пункции плевральной полости являются также: плевриты, внутриплевральные кровотечения, эмпиема плевры, транссудат в плевральной полости при отеках.
Диагностическую плевральную пункцию выполняют в перевязочной, а у тяжелых больных — в палате.
Изображение слайда
3
Слайд 3: Проведение плевральной пункции
Изображение слайда
4
Слайд 4
Для выполнения исследования используют иглу длиной 9-10 см, диаметром 2,0 мм с круто скошенным (до 60°) острием. С помощью переходника — резиновой трубочки иглу соединяют с 20 граммовым шприцем. Переходник по мере заполнения шприца удаленным из плевральной полости содержимым периодически пережимают инструментом.
Пунктируют плевральную полость в положении больного сидя с отведенной в сторону и размещенной на опоре рукой.
Прокол грудной стенки выполняют в VII-VIII межреберье по задней подмышечной, или лопаточной линиям.
С помощью переходника — резиновой трубочки иглу соединяют с 20 граммовым шприцем. Переходник по мере заполнения шприца удаленным из плевральной полости содержимым периодически пережимают инструментом.
Пунктируют плевральную полость в положении больного сидя с отведенной в сторону и размещенной на опоре рукой.
Прокол грудной стенки выполняют в VII-VIII межреберье по задней подмышечной, или лопаточной линиям.
Изображение слайда
5
Слайд 5
1) Набираем в шприц новокаин 0,5%. Лучше всего взять шприц 2-граммовый. И набрать его новокаином полностью. 2 ) Прокалываем кожу и сразу начинаем медленно вводить новокаин, медленно надавливая на поршень шприца, также медленно продвигая иглу дальше – в мышцы и мягкие ткани грудной стенки. Запомните: пункционную иглу вводят в намеченном межреберье, ориентируясь на верхний край ребра. 3) Чувствуем упругое сопротивление тканей, расположенных в области внутригрудной фасции. А в момент проникновения иглы в плевральную полость появляется чувство « свободного пространства ». 4) Обратным движением поршня в шприц извлекают содержимое плевральной полости: кровь, гной или иной экссудат. 5) Меняем тонкую иглу от одноразового шприца, которым делали обезболивание, на более толстую, многоразовую, подсоединяем к ней через переходник шланг от электроотсоса и снова прокалываем грудную стенку по уже обезболенному месту. И откачиваем экссудат из плевральной полости с помощью отсоса.
Изображение слайда
6
Слайд 6
Пункция плевральной полости при гидротораксе Гидроторакс- скопление жидкости невоспалительного характера и происхождения (транссудата) в плевральных полостях.
Изображение слайда
7
Слайд 7: Техника П.П. при гидротораксе
Плевральную пункцию производят в положении больного сидя с опорой на руки перед собой под местной анестезией. Используется специальная длинная и толстая пункционная игла. Типичным местом для пункции является восьмое межреберье по задней поверхности грудной клетки. В области прокола тонкой иглой послойно вводят в мягкие ткани 0,5 раствор новокаина, объёмом 10-15 мл, после чего врач вводит в плевральную полость пункционную иглу, через которую медленно отсасывает жидкость. Рекомендуется одновременно удалять не более 1,5 литров жидкости, так как эвакуация большего количества может вызвать быстрое смещение органов средостения и падение артериального давления. После удаления иглы место прокола заклеивается стерильной повязкой.
Изображение слайда
8
Слайд 8: Пункция плевральной полости при пневмотораксе
Пневмоторакс- скопление воздуха или газов в плевральной полости.
Изображение слайда
9
Слайд 9: Пункция плевральной полости при пневмотораксе
Дренаж устанавливают в V межреберье по переднеподмышечной линии, создаются условия для эвакуации из плевральной полости, как жидкости, так и воздуха. Выбор пятого межреберья по переднеподмышечной линии, как наиболее рационального для дренирования плевральной полости, объясняется тем, что этот участок груди практически не прикрыт мышцами и после операции причиняет минимальные беспокойства пострадавшему, позволяя ему находиться в горизонтальном положении.
Изображение слайда
10
Слайд 10
Изображение слайда
11
Слайд 11: Осложнения плевральной пункции
Прокол легкого – кашель Прокол диафрагмы Прокол печени Внутриплевральное кровотечение – алая кровь Воздушная эмболия сосудов головного мозга — слепота на один или оба глаза.
Изображение слайда
12
Слайд 12: Осложнения
При всех осложнениях во время плевральной пункции необходимо фазу же извлечь иглу из плевральной полости, уложить больного на спину в горизонтальное положение, вызвать хирурга. а при воздушной эмболии сосудов головного мозга — невропатолога и реаниматолога.
Изображение слайда
13
Последний слайд презентации: Пункция плевральной полости при пневмотораксе гидротораксе и ее осложнения: Спасибо за внимание !!!
Изображение слайда
Плевральная пункция (торакоцентез) — UCLA Lung Cancer, Los Angeles, CA
Обучение пациентов — UCLA
Изучение рака легких:
Процедуры: плевральная пункция; Торакоцентез
Плевральный отвод; Торакоцентез
Определение
Торакоцентез — это процедура по удалению жидкости из пространства между внешней оболочкой легких (плеврой) и стенкой грудной клетки. Обычно в этом пространстве присутствует очень мало жидкости.Скопление лишней жидкости между слоями плевры называется плевральным выпотом.
Альтернативные названия
Аспирация плевральной жидкости; Плевральный отвод; Торакоцентез
Как проводится тест
Небольшой участок кожи на груди или спине промывают стерилизующим раствором. В эту область вводят обезболивающее (местный анестетик). Затем игла вводится через кожу грудной стенки в пространство вокруг легких, называемое плевральным пространством.Жидкость отбирается и собирается и может быть отправлена в лабораторию для анализа (анализ плевральной жидкости).
Как подготовиться к тесту
Перед процедурой не требуется специальной подготовки. Рентген грудной клетки может быть выполнен до и после теста.
Не кашляйте, не дышите глубоко и не двигайтесь во время теста, чтобы не повредить легкие.
Как будет выглядеть тест
Вы будете лежать на кровати, сидеть на краю стула или кровати, положив голову и руки на стол.Кожа вокруг места проведения процедуры дезинфицируется, а область драпируется. Под кожу вводится местный анестетик. Игла для плевроцентеза вводится над ребром в плевральную полость.
При введении местного анестетика будет ощущение покалывания, и вы можете почувствовать давление, когда игла вводится в плевральную полость.
Сообщите своему врачу, если у вас возникнет одышка или боль в груди.
Почему проводится тест
Тест проводится для определения причины скопления жидкости или для облегчения симптомов, связанных с накоплением жидкости.
Нормальные результаты
Обычно плевральная полость содержит очень небольшое количество жидкости.
Что означают аномальные результаты
Анализ жидкости покажет возможные причины плеврального выпота, такие как инфекция, рак, сердечная недостаточность, цирроз и заболевание почек. При подозрении на инфекцию часто проводится посев жидкости, чтобы определить, присутствуют ли микроорганизмы, и, если есть, идентифицировать их.
Дополнительные условия, при которых может быть проведен тест, включают следующее:
- Пневмония
- Гемоторакс
- Легочная веноокклюзионная болезнь
- Панкреатит
- Тромбоэмболия легочной артерии
- Заболевание щитовидной железы
- Коллагеновая сосудистая болезнь
- Асбестозависимое заболевание плевральный выпот
- Лекарственные реакции
Риски
- Пневмоторакс (коллапс легкого)
- Повторное накопление жидкости
- Отек легких
- Кровотечение
- Инфекция
- Респираторный дистресс
0009000 9000 После процедуры часто делают рентген грудной клетки, чтобы выявить возможные осложнения. При входе в плевральную полость возникает некоторое сопротивление, после чего следует аспирация плевральной жидкости в шприц. Введите оставшийся лидокаин в плевральную полость, обратите внимание на глубину введения иглы и извлеките иглу под отрицательным давлением. С помощью скальпеля надрежьте кожу в месте введения иглы, сделав разрез 2-3 мм. Используя идентичную технику, вставьте катетер 8 Fr и продвиньте его над иглой, перпендикулярно к коже и к верхнему краю ребра, затем проведите иглой над межреберным промежутком.Затем под отрицательным давлением введите иглу в плевральную полость, учитывая глубину плевральной полости, определяемую анестезирующей иглой. После того, как плевральная жидкость вернется в шприц, продвиньте иглу / катетер и еще на 3-4 мм, чтобы убедиться, что кончик катетера находится внутри плевры. Удерживая узел иглы в стабильном состоянии, продвиньте катетер над иглой в плевральную полость. Извлеките иглу, оставив катетер на месте.Когда игла вынимается из втулки катетера, втулка автоматически блокируется. После того, как игла удалена, ступица не может быть разблокирована, и игла не может быть повторно вставлена. Это сделано для предотвращения случайного попадания воздуха в плевральную полость. Присоедините Y-образную трубку к трехходовому запорному крану на втулке катетера. Короткое плечо Y идет к шприцу на 60 мл, длинное плечо — к мешку для сбора, а горлышко — к втулке катетера. Откройте запорный кран, переместив клапан в открытое положение, и с помощью шприца на 60 мл откачайте 60 мл жидкости.Удалите шприц и отложите в сторону, чтобы засеять культуральные пробирки. Присоедините запасной шприц на 60 мл и выполните аспирацию, чтобы заполнить мешок для сбора. Узел трубок содержит одностороннюю клапанную систему, которая позволяет оператору всасывать жидкость в шприц, а затем опорожнять шприц непосредственно в сборный мешок без изменения конфигурации трубки. Удалите жидкость, попеременно вытягивая и толкая поршень шприца до тех пор, пока не перестанет быть удалена дополнительная жидкость или не будет удалено всего не более 1500 мл жидкости.Рекомендуется ограничить удаление жидкости до 1500 мл, чтобы теоретически снизить риск повторного отека легких. Сообщите пациенту, что он может испытывать некоторый дискомфорт в груди и кашель, поскольку ателектатическое легкое повторно расширяется за счет удаления жидкости. Когда удаление жидкости будет завершено, закройте запорный кран пациента и попросите пациента гудеть, чтобы создать положительное внутригрудное давление. Пока пациент мычит, удалите катетер одним плавным движением и закройте место входа стерильной повязкой. Прикроватные пробирки для культивирования инокулята и пробирки с ЭДТА, промаркируйте все образцы и поместите в пакеты для образцов для транспортировки в лабораторию. Рекомендации после процедуры Рентгенограммы после процедуры исторически были получены для исключения значительного пневмоторакса, однако исследования показали, что в этом нет необходимости у пациентов с низким риском спаек, требуется только один проход иглы, и не иметь новых симптомов во время или после процедуры. Интерпретация результатов Анализ плевральной жидкости Диагностический торакоцентез полезен для определения причины плеврального выпота и проведения терапевтических вмешательств. Визуальный осмотр жидкости — это первый шаг в анализе, который может помочь определить разницу и потребность в передовых методах лечения. Кровянистая жидкость предполагает травму, злокачественное новообразование, инфаркт легких или пневмонию. Белая или молочная жидкость предполагает наличие липидов. Грубая гнойная жидкость указывает на эмпиему. Исследования плевральной жидкости всегда должны включать лактатдегидрогеназу (ЛДГ), общий белок, количество клеток с дифференциалом, посев с окраской по Граму, глюкозу и тестирование pH. Также должны быть получены одновременные уровни ЛДГ и белка в сыворотке. Первый шаг в анализе жидкости — определить, является ли жидкость экссудатом (богатым белком) или транссудатом. Это достигается с помощью критериев Лайта. Наличие любого из следующих признаков предполагает экссудативный характер выпота: 1.) Отношение плевральной жидкости к белку сыворотки> 0,5 2.) Плевральная жидкость ЛДГ> двух третей верхнего предела сывороточного референсного диапазона 3.) Отношение плевральной жидкости к сыворотке ЛДГ> 0,6 Транссудативные выпоты вызваны повышенное капиллярное гидростатическое давление, что чаще всего наблюдается при застойной сердечной недостаточности и циррозе печени. В целом, транссудативный выпот обычно не требует дальнейшего анализа жидкости, и терапия направлена на устранение основной причины выпота. Для всех экссудативных выпотов должны проводиться дополнительные исследования плевральной жидкости, включая подсчет клеток с дифференциалом, глюкозой, pH и цитологией. Следует рассмотреть возможность проверки уровня триглицеридов в плевральной жидкости, если есть опасения по поводу хилезного выпота. Дифференциация экссудатов широкая и включает травмы, злокачественные новообразования, пневмонию, инфаркт легкого, соединительнотканные / аутоиммунные заболевания, туберкулезный плеврит, разрыв пищевода и панкреатит. При соблюдении определенных условий может потребоваться дренирование экссудативного выпота.Как правило, сильно гнойная жидкость при плевроцентезе, pH <7,2 или глюкоза <60 мг / дл является показанием для дренирования выпота. Американский колледж грудных врачей опубликовал руководство по оценке и лечению парапневмонического выпота в 2000 году, в котором подчеркивалось, что предполагаемый риск неблагоприятного исхода должен быть основой для определения необходимости дренирования парапневмонического выпота. Согласно рекомендациям ACCP, парапневмонические выпоты категорий 3 и 4 должны подвергаться дренированию, в то время как выпоты категорий 1 и 2 имеют меньший риск неблагоприятного исхода и не обязательно требуют дренажа. % PDF-1.4
%
211 0 объект
>
эндобдж
xref
211 607
0000000016 00000 н.
0000013470 00000 п.
0000013617 00000 п.
0000016461 00000 п.
0000016496 00000 п.
0000016649 00000 п.
0000016803 00000 п.
0000017064 00000 п.
0000017571 00000 п.
0000017824 00000 п.
0000018174 00000 п.
0000018797 00000 п.
0000018824 00000 п.
0000019071 00000 п.
0000019419 00000 п.
0000019675 00000 п.
0000019986 00000 п.
0000020013 00000 п.
0000020470 00000 п.
0000020582 00000 п.
0000020696 00000 п.
0000020747 00000 п.
0000021174 00000 п.
0000021483 00000 п.
0000021725 00000 п.
0000022224 00000 п.
0000022486 00000 п.
0000022622 00000 п.
0000022762 00000 п.
0000022893 00000 п.
0000077684 00000 п.
0000148685 00000 н.
0000208839 00000 н.
0000267149 00000 н.
0000324909 00000 н.
00003 00000 н.
00006 00000 н.
0000691794 00000 н.
0000691891 00000 н.
0000692040 00000 н.
0000692310 00000 н.
0000692407 00000 п.
0000692556 00000 н.
0000692860 00000 н.
0000692957 00000 н.
0000693106 00000 п.
0000693374 00000 н.
0000693471 00000 п.
0000693620 00000 н.
0000693885 00000 п.
0000693982 00000 н.
0000694131 00000 п.
0000694394 00000 п.
0000694491 00000 н.
0000694640 00000 н.
0000694900 00000 н.
0000694997 00000 н.
0000695146 00000 п.
0000695406 00000 п.
0000695503 00000 н.
0000695652 00000 п.
0000695912 00000 н.
0000696009 00000 н.
0000696158 00000 п.
0000696418 00000 н.
0000696515 00000 н.
0000696664 00000 н.
0000696924 00000 н.
0000697021 00000 н.
0000697170 00000 п.
0000697430 00000 н.
0000697527 00000 н.
0000697676 00000 н.
0000697936 00000 п.
0000698033 00000 н.
0000698182 00000 п.
0000698488 00000 н.
0000698585 00000 п.
0000698734 00000 н.
0000698994 00000 н.
0000699091 00000 н.
0000699240 00000 н.
0000699500 00000 н.
0000699597 00000 н.
0000699746 00000 н.
0000700006 00000 п.
0000700103 00000 н.
0000700252 00000 н.
0000700512 00000 н.
0000700609 00000 н.
0000700758 00000 н.
0000701018 00000 н.
0000701115 00000 н.
0000701264 00000 н.
0000701524 00000 н.
0000701621 00000 н.
0000701770 00000 н.
0000702030 00000 н.
0000702127 00000 н.
0000702276 00000 н.
0000702536 00000 н.
0000702633 00000 н.
0000702782 00000 н.
0000703042 00000 н.
0000703139 00000 н.
0000703288 00000 н.
0000703548 00000 н.
0000703645 00000 н.
0000703794 00000 н.
0000704076 00000 н.
0000704173 00000 н.
0000704322 00000 н.
0000704582 00000 н.
0000704679 00000 н.
0000704828 00000 н.
0000705088 00000 н.
0000705185 00000 н.
0000705334 00000 п.
0000705594 00000 н.
0000705691 00000 п.
0000705840 00000 н.
0000706100 00000 п.
0000706197 00000 н.
0000706346 00000 п.
0000706606 00000 н.
0000706703 00000 н.
0000706852 00000 н.
0000707112 00000 н.
0000707209 00000 н.
0000707358 00000 н.
0000707618 00000 п.
0000707715 00000 н.
0000707864 00000 н.
0000708124 00000 н.
0000708221 00000 п
0000708370 00000 н.
0000708630 00000 н.
0000708727 00000 н.
0000708876 00000 н.
0000709136 00000 н.
0000709233 00000 н.
0000709382 00000 н.
0000709637 00000 н.
0000709734 00000 п.
0000709883 00000 п.
0000710143 00000 п.
0000710240 00000 н.
0000710389 00000 п.
0000710649 00000 н.
0000710746 00000 н.
0000710895 00000 н.
0000711155 00000 н.
0000711252 00000 н.
0000711401 00000 н.
0000711661 00000 н.
0000711758 00000 п.
0000711907 00000 н.
0000712167 00000 н.
0000712264 00000 н.
0000712413 00000 н.
0000712673 00000 н.
0000712770 00000 н.
0000712919 00000 н.
0000713179 00000 н.
0000713276 00000 н.
0000713425 00000 н.
0000713685 00000 н.
0000713782 00000 н.
0000713931 00000 н.
0000714191 00000 н.
0000714288 00000 н.
0000714437 00000 н.
0000714697 00000 н.
0000714794 00000 н.
0000714943 00000 н.
0000715213 00000 н.
0000715310 00000 н.
0000715459 00000 н.
0000715719 00000 н.
0000715816 00000 н.
0000715965 00000 н.
0000716225 00000 н.
0000716322 00000 н.
0000716471 00000 н.
0000716731 00000 н.
0000716828 00000 н.
0000716977 00000 н.
0000717237 00000 н.
0000717334 00000 н.
0000717483 00000 н.
0000717743 00000 н.
0000717840 00000 н.
0000717989 00000 н.
0000718249 00000 н.
0000718346 00000 п.
0000718495 00000 н.
0000718755 00000 н.
0000718852 00000 н.
0000719001 00000 н.
0000719261 00000 п.
0000719358 00000 п.
0000719507 00000 н.
0000719767 00000 н.
0000719864 00000 н.
0000720013 00000 н.
0000720273 00000 н.
0000720370 00000 н.
0000720519 00000 н.
0000720894 00000 н.
0000721140 00000 н.
0000721261 00000 н.
0000721410 00000 н.
0000721670 00000 н.
0000721767 00000 н.
0000721916 00000 н.
0000722176 00000 п.
0000722273 00000 н.
0000722422 00000 н.
0000722682 00000 п.
0000722779 00000 н.
0000722928 00000 н.
0000723394 00000 н.
0000723861 00000 н.
0000723977 00000 н.
0000724126 00000 н.
0000724386 00000 н.
0000724483 00000 н.
0000724632 00000 н.
0000724892 00000 н.
0000724989 00000 н.
0000725138 00000 н.
0000725606 00000 н.
0000726073 00000 н.
0000726189 00000 н.
0000726338 00000 н.
0000726598 00000 н.
0000726695 00000 н.
0000726844 00000 н.
0000727104 00000 н.
0000727201 00000 н.
0000727350 00000 н.
0000727818 00000 н.
0000728285 00000 н.
0000728401 00000 н.
0000728550 00000 н.
0000728855 00000 н.
0000728952 00000 н.
0000729101 00000 н.
0000729361 00000 н.
0000729458 00000 н.
0000729607 00000 н.
0000729867 00000 н.
0000729964 00000 н.
0000730113 00000 п.
0000730582 00000 н.
0000731049 00000 н.
0000731165 00000 н.
0000731314 00000 н. n ݴ QPP BU) $ M ٳ ۶ K} 9s Торакоцентез — это процедура по удалению жидкости или воздуха вокруг легких.Через грудную стенку в плевральную полость вводится игла. Плевральный
пространство — тонкий промежуток между плеврой легкого и внутренней грудной клетки
стена. Плевра — это двойной слой оболочек, окружающий легкие.
Внутри пространства небольшое количество жидкости. Жидкость предотвращает появление плевры
от трения друг о друга при дыхании. Избыток жидкости в плевральной полости
называется плевральный выпот. Когда это происходит, становится труднее дышать
потому что легкие не могут полностью надуть. Это может вызвать одышку.
и боль.Эти симптомы могут усиливаться при физической активности. Для выяснения причины плеврального выпота может быть проведен торакоцентез. Может
также следует проводить для лечения симптомов плеврального выпота путем удаления жидкости. В
затем жидкость исследуется в лаборатории. Торакоцентез помогает диагностировать такие проблемы со здоровьем, как: Застойная сердечная недостаточность (ЗСН), наиболее частая причина плевральной недостаточности.
излияние Вирусные, грибковые или бактериальные инфекции Рак Системная красная волчанка (СКВ) и другие аутоиммунные заболевания Воспаление поджелудочной железы (панкреатит) Сгусток крови в легком (тромбоэмболия легочной артерии) Участок гноя в плевральной полости (эмпиема) Отказ печени Туберкулез (туберкулез) Пневмония Реакции на лекарства У вашего лечащего врача могут быть другие причины посоветовать плевроцентез. Все процедуры сопряжены с определенными рисками. Риски этой процедуры могут включать: Воздух в пространстве между покровом легких (плевральная полость), который
вызывает коллапс легкого (пневмоторакс) Кровотечение Инфекционное заболевание Травма печени или селезенки (редко) Ваши риски могут варьироваться в зависимости от вашего общего состояния здоровья и других факторов.Спросить
ваш поставщик медицинских услуг, который больше всего относится к вам. Говорить о любом
у вас есть проблемы. Торакоцентез не следует делать людям с определенным кровотечением.
условия. Ваш лечащий врач объяснит вам процедуру. Спросите у любого
вопросы у вас есть. Вас могут попросить подписать форму согласия, в которой
разрешение на проведение процедуры. Внимательно прочтите форму. Задавайте вопросы, если
ничего не понятно. Сообщите своему врачу, если вы: Вы беременны или думаете, что беременны Вы чувствительны к любым лекарствам, латексу, липкой ленте или имеют аллергию на них.
обезболивающие (местные и общие) Принимайте любые лекарства, в том числе рецептурные, без рецепта.
лекарства, витамины, травы и другие добавки У вас было нарушение свертываемости крови Принимайте разжижающие кровь лекарства (антикоагулянты), аспирин или другие препараты.
лекарства, влияющие на свертываемость крови Убедись в: Прекратите прием некоторых лекарств перед процедурой, если это рекомендовано.
вашим лечащим врачом Запланируйте, чтобы кто-нибудь отвез вас домой из больницы Следуйте любым другим инструкциям, которые дает вам ваш лечащий врач. Перед процедурой вы можете пройти визуализацию.Это сделано, чтобы найти
расположение удаляемой жидкости. У вас может быть любое из следующих: Рентгенограмма грудной клетки Рентгеноскопия грудной клетки УЗИ компьютерная томография Вы можете пройти процедуру амбулаторно. Это означает, что вы идете домой
в тот же день.Или это может быть сделано в рамках более длительного пребывания в больнице. В
способ выполнения процедуры может отличаться. Это зависит от вашего состояния и вашего
методы поставщика медицинских услуг. В большинстве случаев плевроцентез последует.
этот процесс: Вас могут попросить снять одежду. Если это так, вам будет предоставлен
больничный халат, который нужно носить. Вас могут попросить снять украшения или другое
объекты. Кислород может подаваться через носовую трубку или маску для лица.Ваш
частота сердечных сокращений, артериальное давление и дыхание будут отслеживаться во время
процедура. Вы будете сидеть на больничной койке. Ваши руки будут
отдыхать на прикроватном столе. Эта позиция помогает разложить
промежутки между ребрами, куда вставляется игла. если ты
не можете сидеть, вы можете лечь на бок на краю
кровать. Кожа, в которую будет вводиться игла, будет очищена
антисептический раствор. В эту область будет введено обезболивающее (местный анестетик). Когда область онемел, врач вставит иглу.
между ребрами в спине. Вы можете почувствовать некоторое давление там, где
игла входит. Жидкость медленно втягивается в иглу. Вам будет предложено подождать, глубоко выдохнуть или задержать дыхание.
дыхание в определенные моменты во время процедуры. Если имеется большое количество жидкости, к прибору можно присоединить трубку.
иголка. Это позволит жидкости стечь еще больше. Жидкость будет стекать
в бутылку или сумку. В некоторых случаях гибкая трубка (катетер)
будет вставлен вместо иглы, и трубка будет прикреплена
на день или два. Вы останетесь в больнице до тех пор, пока катетер
устранен. Когда будет удалено достаточное количество жидкости, игла будет извлечена.А
на эту область будет наложена повязка или повязка. Образцы жидкости можно отправить в лабораторию. Вам могут сделать рентген грудной клетки сразу после процедуры. Это
чтобы убедиться, что ваши легкие в порядке. После процедуры ваше кровяное давление, пульс и дыхание будут
смотрели. Повязка на месте прокола проверяется на кровотечение.
или другая жидкость.Если у вас была амбулаторная процедура, вы вернетесь домой, когда
ваш лечащий врач говорит, что все в порядке. Кому-то нужно будет отвезти вас домой. Дома вы можете вернуться к своей обычной диете и занятиям, если вас проинструктировали.
вашим лечащим врачом. Возможно, вам не нужно заниматься физическими нагрузками.
активность в течение нескольких дней. Позвоните своему врачу, если у вас есть что-либо из следующего: Температура 100,4 ° F (38 ° C) или выше, или по рекомендации врача.
провайдер Покраснение или припухлость в месте укола Кровь или другая жидкость вытекает из места укола. Чувство нехватки дыхания Затрудненное дыхание Грудная боль Ваш лечащий врач может дать вам другие инструкции после
процедура. Прежде чем согласиться на тест или процедуру, убедитесь, что вы знаете: Название теста или процедуры Причина, по которой вы проходите тест или процедуру Какие результаты ожидать и что они означают Риски и преимущества теста или процедуры Каковы возможные побочные эффекты или осложнения Когда и где вы должны пройти тест или процедуру Кто будет проводить тест или процедуру и что это за человек
квалификации Что бы произошло, если бы вы не прошли тест или процедуру Любые альтернативные тесты или процедуры, о которых стоит подумать Когда и как вы получите результат Кому звонить после теста или процедуры, если у вас есть вопросы или
проблемы Сколько вам придется заплатить за тест или процедуру Multidiscip Respir Med.2013; 8 (1): 18. 1 Больница скорой помощи, Кастельнуово Гарфаньяна Общая больница , Лукка, Италия 2 Отделение пульмональной медицины, Университетская больница А. Джемелли, Рим, Италия 2 Отделение легочной медицины, Университетская больница А.Gemelli, Рим, Италия 3 Отделение анестезии и интенсивной терапии, Больница Нигуарда Ка Гранда, Милан, Италия 2 Отделение легочной медицины, Университетская больница А. Джемелли, Рим, Италия 2 Отделение легочной медицины, Университетская больница А. Джемелли, Рим, Италия 1 Отделение неотложной медицины, Общая больница Кастельнуово Гарфаньяна, Лукка, Италия 2 Отделение легочной медицины, Университет Больница А.Gemelli, Рим, Италия 3 Отделение анестезии и интенсивной терапии, Больница Нигуарда Ка Гранда, Милан, Италия Поступило 23 сентября 2012 г .; Принято 1 февраля 2013 г. Целью данного исследования является оценка осуществимости, безопасности и эффективности доступа к плевральной полости в положении пациента лежа на спине или на боку под постоянным ультразвуковым контролем вдоль реберно-диафрагмального синуса. Всем пациентам с плевральным выпотом, направленным на торакоцентез или плевральный дренаж с февраля 2010 г. по январь 2011 г. в двух учреждениях, дренировали либо лежа на спине, либо лежа на боку посредством эхомониторинговой канюляции реберно-диафрагмального синуса.Подробно описывается методика и проводится анализ безопасности и осуществимости. Сто один торакоцентез был выполнен 76 пациентам и 30 катетеров типа «косичка» были вставлены 30 пациентам (всего 131 плевральная операция у 106 пациентов, включенных в исследование). Выполнимость процедур была 100%, и в каждом случае можно было проследить прохождение кончика иглы в плевральной полости в реальном времени. Девяносто восемь торакоцентезов (97%) и все катетерные дренажи были успешно выполнены.Четыре плевроцентеза были остановлены из-за появления осложнений, при этом процедура дренажа косичкой не была остановлена. Через 24 часа наблюдался один болевой синдром в груди (1,3% завершенных торакоцентезов) и два пневмоторакса (1,4%). Среднее время получения плеврального пространства составляло 76 ± 9 секунд для плевроцентеза и 185 ± 46 секунд для введения дренажа (p <0,05). Это исследование подчеркивает безопасность и эффективность этой техники пункции плевральной полости с эхомониторингом в реальном времени, которая предлагает более удобное положение пациента, более легкий доступ для оператора, очень низкий уровень осложнений при коротком времени сбора данных. плевральной полости. Ключевые слова: Дренаж грудной клетки, УЗИ грудной клетки, плевральный выпот, торакоцентез, игла Вереса За последние несколько лет использование портативных ультразвуковых аппаратов значительно улучшило оценку и оперативное лечение многих заболеваний плевры [ 1]. К преимуществам процедур на грудной клетке под контролем ультразвука относятся: отсутствие ионизирующей энергии, чувствительность ультразвука для обнаружения плевральной жидкости и возможность получения изображений в реальном времени. Плевральный выпот — это часто встречающееся клиническое явление, и большинству пациентов предстоит пройти торакоцентез или трубочную торакостомию, чтобы определить этиологию плеврального выпота и / или облегчить симптомы. Эти инвазивные процедуры могут выполняться с помощью диагностической визуализации или без нее. Как правило, ультразвуковое наблюдение показано, если некоторые трудности можно предсказать, если во время процедуры возникла проблема или если плевральный выпот небольшой и / или локализованный, и использование ультразвука часто ограничивается отметкой лучшей точки введения, чтобы пациенты на ИВЛ и после неудачного клинически направленного плевроцентеза [2-5].Однако в последнее время плевральная пункция под контролем УЗИ приобретает все большее значение в качестве стандартной процедуры [6]. В этих случаях, как и при классической технике слепого доступа, плевральная пункция проводится с прямым теменным переходом и иглой, направленной под углом 90 ° по отношению к паренхиме легкого. Хотя не существует слепых рандомизированных исследований, сравнивающих плевроцентез под контролем физикального (слепого) и плевроцентез под контролем УЗИ, несколько испытаний показали более низкую частоту осложнений под контролем сонографии [3,7].Следовательно, интерес многих врачей (легочная медицина, реанимация, хирургия, неотложная медицина) к интервенционной сонографии грудной клетки растет. Другой областью исследований является разработка специальных процедурных методов для безопасного плевроцентеза, должным образом разработанных для ультразвукового исследования. Фактически, в большинстве исследований по этой теме не используются инструкции по вводу иглы в реальном времени, но они используют ультразвуковое сканирование для определения подходящего места укола («X отмечает точку» или ультразвуковой «ориентированный» метод) [2-4 , 7], не учитывая ни правильную плоскость сканирования относительно прокола, ни место выборного прокола, тем самым упуская преимущества визуализации в реальном времени продвижения иглы в плевральной полости. По нашему мнению, выбор места плановой пункции с точки зрения оперативного доступа и расположения пациента, возможность непосредственного наблюдения за продвижением иглы, эхогенная аспирация жидкости и контролируемое извлечение иглы могли бы избежать случайных повреждений теменных и паренхиматозных тканей и позволить больше полный дренаж жидкости. Целью этого исследования было разработать методику введения иглы под полным ультразвуковым контролем вдоль реберно-диафрагмального синуса. Чтобы оценить безопасность и эффективность процедуры, мы включили ряд пациентов, которым был направлен плевральный дренаж под ультразвуковым контролем, и были проанализированы как возможность, так и осложнения. С февраля 2010 г. по январь 2011 г. все пациенты были направлены на торакоцентез в отделение неотложной помощи больницы общего профиля Валле-дель-Серкио, Лукка, и в отделение легочной медицины «А. Университетская больница Джемелли, Рим, Италия, были включены в исследование. Исследование было одобрено Внутренним наблюдательным советом (Этический комитет Католического университета Святого Сердца, Рим, номер одобрения: A.1278 / C.E. / 2010), и каждый пациент дал письменное информированное согласие. Все пациенты прошли эхографическое сканирование легких для постановки диагноза на основании клинических данных, характеристик выпота и количественной оценки.Показанием к плевроцентезу было диагностическое, терапевтическое или и то, и другое, в то время как катетер «косичка» устанавливали в присутствии тельцеобразной, септической, неопластической или гематомической плевральной жидкости и в любом случае большого (по оценкам, более 1500 мл) или рецидивирующего выпота. Соответствующие лаборатории были выполнены (отношение МНО, количество тромбоцитов) и в конечном итоге скорректированы (тромбоциты> 50000 / мкл, МНО <1,5). В периферическую вену канюлировали медленную инфузию физиологического раствора, контролировали частоту сердечных сокращений, артериальное давление и пульсоксиметрию. Процедуры выполнял один из трех врачей (два пульмонолога и один специалист по неотложной медицине) с опытом работы не менее одного года в клинической ультразвуковой диагностике и не менее двух месяцев в области интервенционной сонографии грудной клетки. Для всех процедур использовались аппараты Toshiba Aplio XV (Toshiba Medical Systems S.r.l., Рим, Италия) или MyLab ™ 50 Gold Cardiovascular (EsaoteS.p.a., Рим, Италия) с датчиками 3,5–5 и 7,5–10 МГц. Выпуклый зонд 3,5–5 МГц использовался для определения места сбора жидкости, когда пациент сидел или лежал на спине, а пораженная сторона находилась сверху.Множественные сканы были получены как в сагиттальной, так и в межреберной плоскости. Согласно современной литературе, для положительной идентификации плевральной жидкости требуется демонстрация ретропариетального и наддиафрагмального жидкостного пространства с ателектатическим или сдавленным легким [8]. Реберно-диафрагмальный синус определялся в его латеральном или заднебоковом положении (рисунок). Пациент лежит на боку, сторона, которую нужно дренировать, находится сверху. Оператор определяет местонахождение реберно-диафрагмального синуса в базальной, заднебоковой области грудной клетки с помощью зонда Convex. Плевральный выпот оценивался полуколичественно по четырем классам: a) Минимальный: плевральный выпот ограничен плоскостью сканирования реберно-диафрагмального синуса; b) Маленький: выпот за пределы реберно-диафрагмального синуса, но в пределах одной продольной плоскости сканирования при использовании выпуклого зонда, установленного на глубину 8 см; c) Среда: выпот, требующий двух непрерывных продольных сканирований; d) Большой или массивный: выпот после двух продольных сканирований на глубине 8 см. При предварительном сканировании излияния классифицировались как: a) Трансзвуковой: отсутствие внутреннего эхо; б) Комплекс: корпускуляция с эхосигналами во взвешенном состоянии; c) фибринозный: когда в жидкости присутствовали линейные ответвления; d) Ареолярный: аспект жидкости в виде паутины. Эхографическое описание сравнивалось с экссудативным или транссудативным характером жидкости, последовательно определяемым с использованием критериев Света [9]. Не существовало формального нижнего предела размера выпота, ниже которого не пытались выполнить плевроцентез, но обычно требовалось расстояние от висцерального до теменного не менее 10 мм в реберно-диафрагмальном синусе. Пациентов помещали в положение лежа на спине или на противоположных боковых сторонах, голова и грудь были подняты на 30-45 ° (рисунок). Выявлена плевральная жидкость над диафрагмой. Кожный участок очищали повидон-йодом. Кожная, подкожная, мышечная, периостальная и париетальная плевральная анестезия проводилась под постоянным ультразвуковым зрением с использованием 1% лидокаина без адреналина с использованием спинальной иглы № 25. Линейный зонд 7,5–10 МГц использовался для анестезии и для всех интервенционных процедур под контролем УЗИ в реальном времени. Положения пациентов, описанные в тексте: A ) лежа на спине с поднятой головой и грудью на 30-45 °; B ) лежа на боку с поднятыми на 30-45 ° головой и грудью. Черные стрелки указывают место проведения плевральных процедур. Межреберные снимки были получены над заднебоковым реберно-диафрагмальным синусом непосредственно над диафрагмой с зондом, проведенным продольно между средней и задней подмышечными линиями. На эхографическом изображении синус был воспроизведен в виде трансзвукового треугольника, ограниченного диафрагмой и грудной стенкой.Место прокола было идентифицировано на вершине этого треугольника, и был использован подход в плоскости. Игла находилась под постоянным зрением и при входе в плевральную полость отслеживалась с безопасной осью проникновения и путем, почти параллельным грудной стенке (рисунок). Торакоцентез: оператор размещает линейный датчик поперечно. Небольшой плевральный выпот в реберно-диафрагмальном синусе выглядит как трансзвуковой треугольник, ограниченный латерально диафрагмой и грудной стенкой.Место прокола обозначается как вершина этого треугольника. Подход в плоскости позволяет следить за иглой Вереса на протяжении всей процедуры. Для плевроцентеза использовали иглу Вереса 15 калибра с наружным диаметром 1,8 мм (Toraset, Bioservice S.p.a., Poggio Rusco MN, Италия). Эта игла с тройной заточкой обеспечивает легкое проникновение при пересечении грудной стенки, в то время как при попадании в плевральную полость вводится гладкая канюля, предотвращающая травматические поражения паренхимы (рисунок). В комплект иглы Вереса входили: трехходовой кран, большой шприц (60 мл) и мешок (2000 мл).Эта система позволяет отводить жидкость без отсоединения шприца. Игла Вереса 15 калибра: деталь наконечника. Катетеры Pigtail были введены с использованием техники Сельдингера. Местная анестезия и пункция иглой (игла 18G) проводились под постоянным эхографическим мониторингом, как описано выше, через латеральный реберно-диафрагмальный синус (рисунок). Катетерный дренаж: катетер «косичка» вводится в очень низком латеральном положении (между средней и задней подмышечными линиями). Таким образом, пациент, лежащий в положении лежа на спине, не сжимает его, и он может легко дренировать плевральный выпот. Через иглу в плевральную полость был введен проводник с точкой J размером 0,038 дюйма, затем два последовательных расширителя (8 и 12 Fr) и, наконец, косичка (Jinro 10,3 F, Boston Scientific). Отток жидкости был приостановлен при возникновении одного или нескольких из следующих условий: 1) удалено более 2 л жидкости, 2) возникновение боли в груди, 3) начало кашля, 4) вазовагальное событие, 5) появление одышки, 6 ) кровотечение.Каждое из этих событий считалось процессуальным осложнением, если они требовали приостановления процедуры. Вместо этого мы рассматривали по отдельности, а не как осложнения, местную боль и кашель, если они носят временный характер и легко исчезают при замедлении аспирации жидкости. Боль определялась как более чем незначительный дискомфорт после сонографической анестезии. Кашель считался чрезмерным, когда было так важно помешать выполнению линейной процедуры. Вазовагальное событие определялось как ощущение легкого головокружения, потоотделения, гипотонии или внезапной преходящей потери сознания с последующим выздоровлением.Одышка характеризовалась неприятным ощущением одышки с тахипноэ или десатурацией кислорода или без них. Мы произвольно считали, что побочные эффекты постпроцедурных осложнений произошли в течение 24 часов после завершения процедуры. Они включали: пневмоторакс (PNX), гемоторакс, повторный отек легких, вазовагальный эпизод и боль в груди с поздним началом. PNX считался осложнением плевроцентеза и определялся как новый воздух, обнаруженный в передней плевральной полости на постпроцедурной сонографии грудной клетки в положении лежа на спине [10].В случае катетерного дренажа PNX считался осложнением только в том случае, если эхографически он присутствовал после полной аспирации жидкости, если он прогрессировал и проявлялся симптомами, и если был спровоцирован контрольным контактом иглы с паренхимой легкого, поскольку метод Сельдингера часто позволяет умеренное количество транспариетального воздуха для входа в плевральную полость. Сонографические признаки PNX были описаны в предыдущей работе [11] и могут быть найдены в литературе [12,13]. По данным литературы [14,15], постпроцедурные рентгенограммы грудной клетки не использовались, и поскольку в нашей и других группах опыт сонографии грудной клетки более чувствителен, чем рентгенография грудной клетки, при обнаружении небольших пневмотораксов [11]. Компьютерная томография грудной клетки выполнялась в соответствии с клиническими показаниями (например, диагностическое обследование, ультразвуковое исследование PNX или гемоторакса). Проанализировано время получения плевральной полости и время проведения процедуры. Это время рассчитывалось от прокола анестетика до первого появления жидкости в шприце. Зарегистрированы все неудачные дренажи. Статистический анализ был выполнен с использованием программного обеспечения SPSS v.13.0 для Windows (Чикаго, Иллинойс, США).Результаты были выражены как среднее ± стандартное отклонение и категориальные данные. Различия между группами рассчитывались с использованием независимого теста t , непараметрического теста Манна-Витни и Вилкоксона, где это необходимо. Значение p менее 0,05 считалось значимым. Всего было включено 106 пациентов. Сто один отдельный торакоцентез был выполнен 76 пациентам (некоторым пациентам были выполнены последовательные плевроцентезы), и 30 катетеров типа «пигтейл» были вставлены 30 пациентам (всего 131 плевральная операция у 106 пациентов, включенных в исследование).Две группы, перенесшие плевроцентез и дренаж плевры, были сопоставимы по возрасту, сопутствующему заболеванию и симптоматике, за исключением одышки, более присутствующей в группе плеврального дренажа. Демографические и эпидемиологические данные пациентов приведены в таблице. Демографические и клинические характеристики включенных пациентов мужчин, средний возраст — шестьдесят восемь лет (средний возраст — 64%). тридцать восемь (36%) были женщины со средним возрастом 70,5 ± 15 лет (p: ns). Семьдесят семь процедур были выполнены мужчинам (58,7% из 131 процедуры) и пятьдесят четыре процедуры — женщинам (41,3% из 131 процедуры). Выполнимость процедуры была 100%, и в каждом случае можно было проследить за концом иглы, входящим в плевральную полость, с получением жидкости. Девяносто четыре выпота были классифицированы как средние (71,8%), 10 — небольшие (7,6%) и 27 — большие или массивные скопления жидкости (20,6%). После дренирования 90,8% (119) излияний были минимальными, а 12 (9,2%) — небольшими. Окончательный диагноз и причина всех плевральных выпотов показаны в таблице, где жидкость классифицируется как транссудация или экссудация [9] и в зависимости от характера заболевания. Двадцать шесть выпотов были транссудатами (19,8%) и 105 — экссудатами (80,2%). Семьдесят восемь (59.5%) были трансзвуковыми и 53 были сложными (37 корпусколизированных, 8 фибринозных и 8 ареолярных, 28,2%, 6,1% и 6,1% соответственно). Сложная сонографическая картина была статистически связана с экссудативным характером выпота. Выпоты при сердечной недостаточности наблюдались как трансзвуковые в 95% случаев. Окончательный диагноз и причина плеврального выпота Девяносто восемь торакоцентезов (97%) и все катетерные дренажи были успешно выполнены. Двадцать четыре плевральные интервенционные вмешательства (18,3%) были остановлены после достижения максимального объема дренированной жидкости в 2000 мл. Четыре торакоцентеза были остановлены из-за появления осложнений. В частности, у двух пациентов развился кашель (1,5%), у одного пациента — PNX (0,7%) и у одного — вазовагальное событие (0,7%). Из-за появления осложнений дренаж пигтейла не прекращался. В таблице показаны процедурные и постоперационные осложнения. Характеристики и события (процедурные и постпроцедурные осложнения) плевральных проколов Не сообщалось о пунктах грудных или брюшных органов, пунктах межреберных сосудов и внутриполостных / наружных кровотечений. В течение 24 часов наблюдения за пациентом мы обнаружили только одну боль в груди (0,78% от выполненных процедур), которая частично объяснялась внутренним заболеванием плевры (злокачественная опухоль), и случай PNX (0,78%) у пациента с буллезной эмфиземой. при стафилококковой пневмонии. Мы не сообщали о случаях гемоторакса, повторного отека легких и поздних вазовагальных явлений. Незначительные симптомы, такие как кашель или боль, не требующие приостановки процедуры, были более частыми и существенно не коррелировали с какой-либо из двух задействованных процедур. Семьдесят три пациента (55,7%) испытали кашель, а семнадцать субъектов (13%) сообщили по крайней мере об одном эпизоде преходящей боли. Среднее время процедуры составило 76 ± 9 секунд для торацентеза и 185 ± 46 секунд для введения дренажа (p <0,05). В этом исследовании описывается другой метод эхогенного торацентеза, включая серию случаев с анализом успешности и осложнений.Основными преимуществами этого метода являются комфорт пациента, возможность его применения у всех типов пациентов, короткое время процедуры и снижение рисков и осложнений из-за постоянного атравматичного прокола иглой. На сегодняшний день торакоцентез обычно выполняется, когда пациент сидит на краю кровати и наклоняется вперед, опираясь руками на прикроватный столик [4]. Боковое положение лежа или лежа на спине ограничено пациентами, которые не могут сидеть. Преимущество описанной выше техники заключается в том, что она легко выполняется в положении лежа, что повышает комфорт пациента и снижает частоту вазовагальных обмороков, а также легко выполняется у пациентов с облигатным пролежнем, например, на койках в отделениях интенсивной терапии. Боковое положение лежа или на спине с поднятой головой и грудью на 30-45 ° позволяет жидкости накапливаться в самой глубокой части плевральной полости под действием силы тяжести, как это было бы в «обычном» положении (пациент сидит на краю плевральной полости). кровать и наклон вперед), что позволяет легко обнаружить его с помощью ультразвука и сделать его доступным для плевральных процедур даже в небольшом количестве. Сонография легких позволяет предварительно оценить объем и характеристики выпота, что, на наш взгляд, важно для клинических целей [8].Небольшой выпот, занимающий реберно-диафрагмальный синус, не виден на рентгенограмме грудной клетки и составляет не более 150 мл. Ретропариетальный выпот, который можно увидеть при однократном сканировании (латеральная высота 5–7 см), соответствует 500–600 мл жидкости. Любое дальнейшее сканирование, необходимое для выявления всего видимого выпота, добавляет около 500–600 мл. Следовательно, выпот, классифицированный как массивный (три или более сканирования, высота 21–24 см), будет относиться к более чем 1800 мл жидкости. Эти данные соответствуют Reuss e coll. [16]. Эхографический аспект выпота важен при выборе дренажной системы, ее калибра и времени проведения процедуры. Фактически, экссудативный выпот и, в частности, ареолярный комплексный выпот, чаще всего связан с инфекционным или неопластическим заболеванием и обычно требует дренажа через большой канал [8,17]. Большинство исследований плевроцентеза с эхоподавлением не предоставляют подробных сведений об используемой методике и не могут связать комфорт пациента в положении лежа с полной визуализацией каждой операционной фазы в реальном времени.Правильное эхографическое ведение должно обеспечивать постоянный мониторинг положения острия иглы, а это по физическим причинам возможно только в том случае, если игла расположена в той же плоскости сканирования, что и зонд [18]. В частности, в грудной клетке это возможно только в том случае, если зонд расположен вдоль межреберного промежутка, а игла проникает внутрь плоскости сканирования (в плоскости). При подходе в плоскости игла входит в кожу сбоку от зонда. Затем игла пересекает плоскость, и весь стержень визуализируется по мере продвижения к цели.По этой причине реберно-диафрагмальный угол является идеальным местом для этого эхогенного захвата. Ятрогенная ПНКС — наиболее частое и важное осложнение после плевральной пункции [19]. Было идентифицировано несколько факторов риска, таких как тип используемой иглы [20], наличие искусственной вентиляции легких, характеристики пациента, такие как наличие эмфиземы легких, опыт оператора и даже отсутствие эхографического шаблона [21,22]. Недавно было подтверждено, как программы «передовой практики» могут снизить риск постпроцедурного PNX [23], и в связи с этим обсуждением мы считаем, что в дополнение к обучению операторов важно стандартизировать используемые материалы и методы.Фактически, следуя этим рекомендациям, частота ятрогенного PNX, которая, как сообщается в литературе, составляет от 5-10% до 28% [24-26], может быть снижена примерно до 2% [23]. Это снижение риска особенно заметно при использовании эхографии. Другие сообщенные осложнения не очень значимы ни с клинической точки зрения, ни с точки зрения количества (вазовагальные явления 3%, боль 5%, кашель 24%) или очень редки (гемоторакс, поражения органов брюшной полости) [23]. PNX может развиться во время плевроцентеза, если связь между атмосферой и плевральным пространством устанавливается из-за отрицательного плеврального давления, которое возникает, когда игла для плеврального проникновения разрывает легкое и позволяет воздуху проникать в плевральную полость из альвеол, или при быстрой декомпрессии плевральной полости из-за удаления жидкости разрывает висцеральную плевру [14,19,22,26].Последнее явление относительно часто встречается у пациентов с опухолевыми и хроническими выпотами, а также с хроническим ателектатическим легким. В нашей серии мы наблюдали случай PNX у пациента с раком легких и хроническим большим плевральным выпотом, у которого игла ни разу не контактировала с паренхимой легких. Другой случай PNX развился после процедуры у пациента с буллезной эмфиземой и стафилококковой эмпиемой. Таким образом, PNX представлялась осложнением только в 1,4% случаев. В обоих случаях прямого контакта иглы с паренхимой легких не наблюдалось, и, таким образом, вероятно, что их этиология связана не с предсказуемым процедурным поражением, а скорее с механизмом «ex vacuo».Их хорошо документированная этиология связана с дренажом, а не с проникающей травмой легких или попаданием наружного воздуха [22]. В наших случаях эхографический диагноз был поставлен немедленно, дренирование не потребовалось. Фактически, сообщалось, что в ex vacuo PNX после плевроцентеза установка плевральной трубки не требуется у бессимптомных пациентов и вряд ли принесет клиническую пользу [27]. В группе пациентов, получавших катетер с косичкой, небольшой проход воздуха в плевральную полость при введении проволочного проводника имел место, если объем выпота был менее 1500 мл и внутриплевральное давление предположительно низкое.Это часто приводило к возникновению небольшого переднего пневмоторакса, который легко обнаруживался при УЗИ легких и всегда дренировался через введенный катетер без каких-либо клинических последствий. Ни в одном случае не было доказательств контакта иглы с паренхимой легкого, эхографических свидетельств фильтрации воздуха из легких или стойкого или прогрессирующего PNX после аспирации воздуха . По этой причине это обычно не рассматривается как осложнение плевральной пункции, и мы рассматривали его как осложнение только в двух описанных случаях. Возможно, что наша методика снизила осложнения как из-за особенностей иглы Вереса, так и благодаря постоянному прямому просмотру иглы в реальном времени в реберно-диафрагмальном синусе. Атравматическая игла Вереса была введена в клиническую практику в 1932 году Яношом Вересом [28] для создания искусственной PNX. Любопытно, что его недавнее и реальное использование почти полностью посвящено лапароскопическим процедурам. Насколько нам известно, единственным исследованием, рассматривающим этот тип иглы для плевроцентеза, является исследование Jenkins et al.[29]. Таким образом, наше исследование является первым исследованием с использованием иглы Вереса для процедур торакоцентеза с эхогенным контролем. Что касается начала кашля, то предыдущие исследования сообщают о частоте от 9 до 24% [21,30]. У наших пациентов преходящий кашель, не требующий остановки процедуры, был частым (55,7%) и без различий среди пациентов, перенесших плевроцентез или дренирование катетера с косичками, в то время как начало кашля как осложнение, ведущее к прерыванию процедуры, было только 1,5%. Мы согласны с Jones et al.что появление стойкого кашля должно указывать на прекращение процедуры [7]. Фактически, начало кашля является фактором риска контакта иглы с паренхимой легких, что может привести к поражению легких. Поскольку в предлагаемой нами технике острие иглы можно легко переместить к грудной стенке, можно ожидать, что любое резкое движение пациента станет менее опасным. Что касается вазовагальных явлений, в литературе указывается частота встречаемости от 2 до 3,9% [31]. Мы сообщаем о гораздо меньшем уровне — 0.7%, возможно, из-за более удобного положения пациента. Пресинкопальные симптомы у одного из наших пациентов привели к прерыванию процедуры. Ни одного случая повторного расширения отека легких (осложнение плевроцентеза, описанное в литературе [32,33]) в нашей серии не было. Медленное удаление плевральной жидкости, связанное с ранее определенными пределами процедуры, позволило снизить риск этого осложнения. Небольшое количество осложнений, о которых сообщается в нашей серии, по нашему мнению, связано с особым выбором точки укола, получением эхографических данных в реальном времени и отслеживанием острия иглы на всех этапах, а также с использованием прибора Вереса. иголка. Недавно, Патель и колл. подчеркнули важность руководства США по плевроцентезу с точки зрения более низких общих затрат на пребывание в больнице и более низкой частоты PNX и кровотечений [34]. Хотя сборка иглы Вереса дороже, чем обычно используемые иглы, низкая частота осложнений, наблюдаемых в этом исследовании, делает нашу процедуру рентабельной, и возможно, что низкая частота осложнений, наблюдаемая в настоящем исследовании, может соответствовать стоимости иглы. по сравнению с другими отчетами. Это обсервационное исследование, описывающее новую технику выполнения торакоцентеза. Хотя в литературе нет проспективных исследований, сравнивающих «слепой» плевральный дренаж с «эхогенным», существуют доказательства того, как эхографическая поддержка снижает риски и осложнения торакоцентеза как у пациентов со спонтанным дыханием, так и у пациентов с механической вентиляцией легких [23,34-36]. Фактически, цель этого исследования не состояла в сравнении слепых и эхогенных методов, поскольку преимущества второго метода уже хорошо определены и не могут быть этически поддержаны в настоящее время. Эта работа подчеркивает безопасность и эффективность торакоцентеза в реальном времени с точки зрения более удобного положения пациента, более легкого доступа для оператора, очень низкой частоты осложнений и короткого времени исследования плевральной полости. Частота наших основных осложнений (PNX, сухая пункция, гемоторакс, висцеральные поражения) меньше или почти сопоставима с лучшими результатами недавних исследований, в которых использовалось иглоукалывание плевральной полости с помощью УЗИ или под контролем. Наиболее полезным преимуществом предложенной методики реберно-диафрагмальной канюляции является доступ иглы в плоскости ультразвукового луча и параллельно грудной стенке. Таким образом, вся процедура контролируется визуализацией, а кончик иглы находится под постоянным обзором вдали от легких (процедура с эхомониторингом). Хотя роль иглы Вереса специально не рассматривалась в этом исследовании, ее задокументированная безопасность в области живота может быть логически применена к грудной клетке, и это, по нашему мнению, оправдывает ее использование. PNX: пневмоторакс. Авторы сообщили Multidisciplinary Respiratory Medicine , что не существует потенциальных конфликтов интересов с любыми компаниями / организациями, продукты или услуги которых могут быть обсуждены в этой статье. GS, AS и RI в равной степени способствовали дизайну исследования, выполнению процедур, сбору данных и написанию рукописи.С.С. участвовал в написании рукописи и исправлении языка. GMC внесла свой вклад в анализ и интерпретацию данных. SV участвовал в рецензировании рукописи и окончательном утверждении версии, которая будет опубликована. Все авторы прочитали и одобрили окончательную рукопись. 119023. [PubMed] [CrossRef] [Google Scholar] Торакоцентез — это процедура, которая выполняется для удаления жидкости из грудной полости. Это можно делать как в диагностических, так и в лечебных целях. Потенциальное пространство существует в левой и правой части грудной полости между внутренней грудной стенкой и легким.У здоровых людей в этом пространстве обнаруживается следовое количество жидкости, которая обеспечивает смазку между паренхимой легких и скелетно-мышечными структурами грудной клетки во время расширения и отдачи. Однако избыток жидкости — это патология. Объем избыточной жидкости, скорость накопления, клеточный состав жидкости и химический состав жидкости — все это используется для руководства и дифференциальной диагностики основной этиологии. В этом упражнении рассматриваются показания, противопоказания и методы, используемые при выполнении торакоцентеза, и подчеркивается роль межпрофессиональной команды в уходе за пациентами, подвергающимися этой процедуре. Объективы: Определить анатомические структуры, имеющие отношение к плевроцентезу. Изучите показания для плевроцентеза. Объясните возможные осложнения плевроцентеза. Опишите важность сотрудничества и координации между межпрофессиональной командой для обеспечения безопасного торакоцентеза, минимизации осложнений и улучшения результатов для пациентов. Торакоцентез — это процедура, которая выполняется для удаления жидкости из грудной полости как в диагностических, так и в терапевтических целях. [1] [2] Возможное пространство существует в левой и правой части грудной полости между внутренней грудной стенкой и легким. В этом пространстве обнаруживается следовое количество жидкости как часть здорового лимфатического дренажа, обеспечивающего смазку между паренхимой легких и скелетно-мышечными структурами грудной клетки во время расширения (вдох) и отдачи (выдох). Избыток жидкости — это патология. Объем избыточной жидкости, скорость накопления, клеточное содержание жидкости и химический состав жидкости — все это используется для руководства и дифференциальной диагностики основной этиологии. Торакоцентез выполняется в положении лежа на спине или сидя в зависимости от комфорта пациента, основного состояния и клинических показаний [3]. Показания к плевроцентезу относительно широки, включая диагностические и терапевтические клинические методы лечения.[4] Торакоцентез следует проводить диагностически всякий раз, когда избыточная жидкость имеет неизвестную этиологию. Его можно проводить терапевтически, когда объем жидкости вызывает значительные клинические симптомы. Обычно диагностический торакоцентез представляет собой небольшой объем (один шприц объемом от 20 до 30 куб. См). Если этиология не очевидна, при первичном торакоцентезе должен быть взят диагностический образец для лабораторного и патологического анализа. Обычно терапевтический плевроцентез представляет собой большой объем (несколько литров жидкости).Небольшой образец плевроцентеза большого объема следует отправить на анализ, если этиология жидкости неизвестна или есть вопрос об изменении этиологии (например, новая инфекция, декомпенсированное хроническое состояние). Если ожидается быстрое повторное накопление объема жидкости, часто оставляют дренаж для сбора этой жидкости. Это часто наблюдается при травмах (например, гемоторакс), раке (например, злокачественный выпот), в послеоперационном периоде (например, при кардиоторакальном послеоперационном заживлении / воспалительных состояниях) и на конечных стадиях метаболических состояний с системной чрезмерной утечкой коллоидов (e .g., цирроз печени или синдромы мальабсорбции). Сбор жидкости, который считается инфицированным, следует слить, чтобы устранить источник инфекции и / или резервуары инфекции. Абсолютных противопоказаний нет. Относительные противопоказания включают любое состояние, которое запрещает безопасное положение пациента, неконтролируемый дефицит коагуляции, вызванный лекарствами / ятрогенными или внутренними, или состояния, при которых потенциальные осложнения процедуры не приносят пользы. Доступно множество коммерчески доступных предварительно упакованных комплектов. Они удобны, но не необходимы и не требуются для безопасного выполнения процедуры. Это инвазивная процедура. Во избежание ятрогенной инфекции следует использовать следующие средства индивидуальной защиты и стерильные процедуры для подготовки: стерильные перчатки, средства защиты глаз, маска для лица стерильные простыни или полотенца хлоргексидин или бетадин Безопасность процедуры повышается, если она выполняется под прямым ультразвуковым контролем.Если это возможно, следует использовать линейный зонд со стерильной оболочкой. Чтобы войти в грудное пространство, местный анестетик следует ввести подкожно в предполагаемое место введения катетера, а затем ввести анестетик глубоко в кожу до границы плевральной полости. Комфорт для пациента значительно повысится, если в межреберную мышцу в области предполагаемого введения введено большое количество анестетика. Хотя можно использовать любую потребность и анестетик, обычно это достигается с помощью шприца объемом 5 или 10 см3 и иглы с малым диаметром (например, 20 г подойдет) и 5-10 см3 0.5-1% лидокаина. В зависимости от катетера, используемого для плевроцентеза, однократный ножевой разрез через поверхностную кожу анестезированной кожи облегчит прохождение катетера. Если используется имеющийся в продаже набор, необходимо ознакомиться с инструкцией производителя. Для большинства комплектов используется техника Селинджера. Жидкость обычно собирается либо с помощью медленного дренажа самотеком, либо вручную с помощью серийных шприцевых вытяжек с мешком для сбора и трехходовым запорным краном. Исторические признаки патологической внутригрудной жидкости (например, плевральный выпот, гемоторакс) включают симптомы, связанные с уменьшением объема легких (одышка, ортопноэ, ощущение утопления в положении лежа), внутригрудное раздражение (например, давление / боль в груди, кашель, плевритная боль) и снижение альвеолярного газообмена (например, усталость, головокружение) Признаки физического осмотра включают ослабление или отсутствие звуков дыхания.Это особенно верно, если можно оценить уровень изменений при аускультации. Часто ценится эгофония, притупление перкуссии и тактильная фримита. Очень большой выпот может вызвать массовый эффект и сдвиг средостения с отклонением трахеи. Объемы жидкости, которым может помочь плевроцентез, обычно видны на рутинных рентгенограммах грудной клетки. Ультразвук — это полезный метод визуализации для определения точного уровня жидкости в грудной полости и выявления респираторных изменений.Ультразвук может помочь идентифицировать свободный выпот по сравнению с локализованным. При использовании стерильного чехла для зонда плевроцентез может быть облегчен с помощью ультразвукового контроля, улучшающего определение ориентиров и выбор места. Ультразвук также можно использовать для контроля разрешения жидкости во время плевроцентеза или после процедуры. Ультразвук также более рентабелен и более доступен, если проводится у постели больного. КТ может предоставить анатомию паренхимы и анатомию средостения, которые могут быть полезны для определения основной этиологии.КТ особенно полезна для выявления структур, которые могут быть скрыты или полностью покрыты большими скоплениями жидкости. Пациент должен получить анамнез и пройти физическое обследование до начала процедуры. Согласие должно быть получено. Сторона и участок должны быть отмечены в соответствии с политикой инвазивных процедур местного учреждения. Соберите все необходимое оборудование перед началом процедуры. Поместите пациента на пульсоксиметр.На протяжении всей процедуры следует контролировать артериальное давление и частоту сердечных сокращений. Предпочтительное место для процедуры находится на пораженной стороне либо по средней подмышечной линии, если процедура выполняется в положении лежа на спине, либо по задней средней лопаточной линии, если процедура выполняется в вертикальном или сидячем положении. УЗИ у постели больного следует использовать для определения подходящего места для процедуры. Размещение пациента в вертикальном сидячем положении и использование ультразвука у постели больного может помочь в выявлении карманов с жидкостью у пациентов с меньшими объемами жидкости. Стерильно обработайте и закройте пациента драпировкой. Очистите кожу антисептическим раствором. Введите местную анестезию на кожу (игла 25 калибра, чтобы образовать волдырь на поверхности кожи) и мягкие ткани. После введения местного анестетика используйте иглу большего размера 20 или 22 размера, чтобы пропитать ткань вокруг ребра, продвигая кончик иглы чуть выше края ребра. Вставьте иглу или катетер, прикрепленный к шприцу, или предварительно упакованный катетер прямо перпендикулярно коже.При использовании комплекта катетера может оказаться полезным сделать небольшой надрез на коже с помощью скальпеля с 11 лезвиями, чтобы катетер мог плавно продвигаться через кожу и мягкие ткани. Во время введения иглы или катетера прикладывайте к шприцу отрицательное давление до тех пор, пока не почувствуете потерю сопротивления и не получите стабильный поток жидкости. Это очень важно для обнаружения нежелательного проникновения в судно или другое сооружение. Продвиньте катетер над иглой в грудную полость. После того, как вы наберете в шприц достаточное количество жидкости для анализа жидкости, либо снимите иглу (если выполняется диагностический отвод), либо подсоедините коллекторную трубку либо к игле, либо к запорному крану катетера.Слейте большие объемы жидкости в пластиковый дренажный мешок, используя подачу под действием силы тяжести или серийный шприц с трехходовым запорным краном. После того, как вы слили желаемое количество жидкости, удалите катетер и удерживайте давление, чтобы остановить кровотечение из места введения. Осложнения включают кровотечение, боль и инфекцию в месте введения иглы. Если доступ осуществляется высоко в межреберье, возможно повреждение прибрежной сосудистой сети и повреждение нерва.Если удаляется слишком много жидкости или если жидкость удаляется слишком быстро (например, с использованием камер отрицательного давления), может возникнуть повторное расширение (также называемое пост-расширением) отек легких. Удаление значительных объемов жидкости также может вызвать вазовагальную физиологию. Если процедурная игла / катетер проходит через больную ткань до попадания в грудную полость, этот процесс может быть распространен на грудное пространство. Например, при прохождении иглы через опухоль грудной клетки или плевры можно засеять грудную полость, а при прохождении иглы через абсцесс грудной стенки или иным образом инфицированную ткань может возникнуть эмпиема. Если место введения слишком низкое, возможна пункция селезенки или печени. За исключением локализованной боли от самой процедуры, пневмоторакс является наиболее частым осложнением и регистрируется в 12-30% случаев. Рентгенограммы грудной клетки до и после операции являются обычной практикой. Сообщалось о редких случаях сохранения фрагментов внутриплеврального или внутригрудного катетера. Обычно это наблюдается только при использовании метода катетера над троакаром. Чтобы помочь в перемещении катетера, его продвигают назад над троакаром, что приводит к разрыву и нарушению целостности катетера. Торакоцентез может уменьшить давление жидкости на легкие, облегчая такие симптомы, как боль и одышка. Оценка удаления жидкости может определить основную причину избытка жидкости в плевральной полости. Торакоцентез обычно выполняется врачом. Уход до и после процедуры обычно осуществляется медсестрой. Для обезболивания может потребоваться помощь фармацевта.Пациента информируют о том, как будет проводиться процедура, о возможных осложнениях, преимуществах и постпроцедурном уходе. Согласие получено от пациента или члена семьи. Пациенту также следует рассказать, как минимизировать риски; т. е. правильным положением и сохранением неподвижности. В большинстве случаев медсестра присутствует у постели больного, чтобы обеспечить пациенту уверенность и комфорт во время процедуры. Должна быть обеспечена адекватная анестезия. Выполняется послеродовой рентген грудной клетки.Если нет никаких осложнений, медсестра может посоветовать пациенту передвигаться. Любое изменение показателей жизнедеятельности или состояния пациента требует немедленного расследования на предмет возможных процедурных осложнений. Медсестра может дать вам информацию о смене одежды. Врач и медсестра могут подсказать пациенту, что нужно делать, и когда звонить поставщику медицинских услуг. Медсестры могут помочь в обеспечении доступности материалов, размещении пациентов, назначении лекарств, процедурном мониторинге и постпроцедурном мониторинге и проверках на рисунке показан человек, перенесший плевроцентез.Человек сидит прямо и опирается на стол. Лишняя жидкость из плевральной полости сливается в мешок. Предоставлено Национальным институтом сердца, легких и крови (PD-US NIH) Синоним: плевроцентез, плевральный отвод См. также отдельную статью о плевральном выпоте. Выполняется чрескожная аспирация плеврального выпота: Чтобы исследовать причину плеврального выпота Для облегчения симптомов одышки Это можно сделать в клинике или у постели больного [1] . Радиологический контроль (особенно с использованием ультразвука) все чаще используется и снижает риск осложнений [4] . Если процедура проводится для снятия одышки, обычно необходимо слить больший объем жидкости: Для дренажа плевральной жидкости также можно установить дренаж из грудной клетки [5, 6] . BTS предлагает следующие предварительные исследования [1] : Микробиология Биохимия Цитология При определенных обстоятельствах следует запросить дополнительные исследования: См. Отдельную статью о плевральном выпоте. Торакоцентез — Руководство — IMRESPDX
00000 н.
0000455579 00000 п.
0000521023 00000 н.
0000521092 00000 н.
0000521170 00000 н.
0000531458 00000 н.
0000539172 00000 н.
0000547005 00000 н.
0000559578 00000 н.
0000560102 00000 н.
0000560363 00000 п.
0000572247 00000 н.
0000572358 00000 н.
0000572428 00000 н.
0000572611 00000 н.
0000572858 00000 н.
0000575674 00000 н.
0000575760 00000 н.
0000575830 00000 н.
0000576207 00000 н.
0000576277 00000 н.
0000576370 00000 н.
0000583206 00000 н.
0000583473 00000 н.
0000583729 00000 н.
0000583756 00000 н.
0000584124 00000 н.
0000585363 00000 н.
0000585654 00000 н.
0000586013 00000 н.
0000595137 00000 н.
0000595176 00000 п.
0000632938 00000 н.
0000632977 00000 н.
0000633083 00000 н.
0000633185 00000 п.
0000633301 00000 п.
0000633450 00000 н.
0000633757 00000 п.
0000633854 00000 п.
0000634003 00000 н.
0000634306 00000 п.
0000634403 00000 п.
0000634552 00000 п.
0000634812 00000 н.
0000634909 00000 н.
0000635058 00000 н.
0000635526 00000 н.
0000635993 00000 н.
0000636109 00000 п.
0000636258 00000 н.
0000636518 00000 н.
0000636615 00000 н.
0000636764 00000 н.
0000637024 00000 н.
0000637121 00000 п.
0000637270 00000 п.
0000637735 00000 п.
0000638202 00000 н.
0000638318 00000 п.
0000638467 00000 п.
0000638727 00000 н.
0000638824 00000 н.
0000638973 00000 п.
0000639233 00000 н.
0000639330 00000 н.
0000639479 00000 п.
0000639947 00000 н.
0000640414 00000 н.
0000640530 00000 н.
0000640679 00000 н.
0000640939 00000 п.
0000641036 00000 н.
0000641185 00000 н.
0000641445 00000 н.
0000641542 00000 н.
0000641691 00000 н.
0000641994 00000 н.
0000642091 00000 н.
0000642240 00000 н.
0000642706 00000 н.
0000643173 00000 н.
0000643289 00000 н.
0000643438 00000 н.
0000643698 00000 н.
0000643795 00000 н.
0000643944 00000 н.
0000644204 00000 н.
0000644301 00000 н.
0000644450 00000 н.
0000644915 00000 н.
0000645382 00000 п.
0000645498 00000 п.
0000645647 00000 н.
0000645907 00000 н.
0000646004 00000 н.
0000646153 00000 н.
0000646413 00000 н.
0000646510 00000 н.
0000646659 00000 н.
0000647124 00000 н.
0000647591 00000 н.
0000647707 00000 н.
0000647856 00000 н.
0000648116 00000 н.
0000648213 00000 н.
0000648362 00000 н.
0000648622 00000 н.
0000648719 00000 п.
0000648868 00000 н.
0000649334 00000 н.
0000649801 00000 н.
0000649917 00000 н.
0000650066 00000 н.
0000650367 00000 н.
0000650464 00000 н.
0000650613 00000 н.
0000650873 00000 н.
0000650970 00000 н.
0000651119 00000 н.
0000651379 00000 п.
0000651476 00000 н.
0000651625 00000 н.
0000652091 00000 н.
0000652558 00000 н.
0000652674 00000 н.
0000652823 00000 н.
0000653083 00000 н.
0000653180 00000 н.
0000653329 00000 н.
0000653589 00000 н.
0000653686 00000 н.
0000653835 00000 н.
0000654301 00000 н.
0000654768 00000 н.
0000654884 00000 н.
0000655033 00000 н.
0000655293 00000 н.
0000655390 00000 н.
0000655539 00000 н.
0000655799 00000 н.
0000655896 00000 н.
0000656045 00000 н.
0000656511 00000 н.
0000656978 00000 н.
0000657094 00000 н.
0000657243 00000 н.
0000657503 00000 н.
0000657600 00000 н.
0000657749 00000 н.
0000658049 00000 н.
0000658146 00000 н.
0000658295 00000 н.
0000658555 00000 н.
0000658652 00000 н.
0000658801 00000 н.
0000659267 00000 н.
0000659734 00000 н.
0000659850 00000 н.
0000659999 00000 н.
0000660259 00000 н.
0000660356 00000 н.
0000660505 00000 н.
0000660765 00000 н.
0000660862 00000 н.
0000661011 00000 н.
0000661479 00000 п.
0000661946 00000 н.
0000662062 00000 н.
0000662211 00000 н.
0000662471 00000 н.
0000662568 00000 н.
0000662717 00000 н.
0000662977 00000 н.
0000663074 00000 н.
0000663223 00000 н.
0000663691 00000 н.
0000664158 00000 п.
0000664274 00000 н.
0000664423 00000 п.
0000664683 00000 п.
0000664780 00000 н.
0000664929 00000 н.
0000665189 00000 н.
0000665286 00000 н.
0000665435 00000 н.
0000665733 00000 н.
0000665830 00000 н.
0000665979 00000 н.
0000666444 00000 н.
0000666911 00000 н.
0000667027 00000 н.
0000667176 00000 н.
0000667436 00000 н.
0000667533 00000 п.
0000667682 00000 н.
0000667942 00000 н.
0000668039 00000 н.
0000668188 00000 п.
0000668655 00000 н.
0000669122 00000 н.
0000669238 00000 п.
0000669387 00000 н.
0000669852 00000 н.
0000670319 00000 п.
0000670435 00000 п.
0000670584 00000 н.
0000670844 00000 н.
0000670941 00000 п.
0000671090 00000 н.
0000671350 00000 н.
0000671447 00000 н.
0000671596 00000 н.
0000671864 00000 н.
0000671961 00000 н.
0000672110 00000 н.
0000672376 00000 н.
0000672473 00000 н.
0000672622 00000 н.
0000672885 00000 н.
0000672982 00000 н.
0000673131 00000 п.
0000673428 00000 н.
0000673525 00000 н.
0000673674 00000 н.
0000673934 00000 н.
0000674031 00000 н.
0000674180 00000 н.
0000674438 00000 н.
0000674535 00000 н.
0000674684 00000 н.
0000674939 00000 н.
0000675036 00000 н.
0000675185 00000 н.
0000675437 00000 н.
0000675534 00000 н.
0000675683 00000 н.
0000675935 00000 н.
0000676032 00000 н.
0000676181 00000 н.
0000676433 00000 н.
0000676530 00000 н.
0000676679 00000 н.
0000676942 00000 н.
0000677039 00000 п.
0000677188 00000 н.
0000677452 00000 н.
0000677549 00000 н.
0000677698 00000 н.
0000677958 00000 н.
0000678055 00000 н.
0000678204 00000 н.
0000678323 00000 н.
0000678443 00000 н.
0000678559 00000 н.
0000678708 00000 н.
0000679004 00000 н.
0000679101 00000 п.
0000679250 00000 н.
0000679370 00000 н.
0000679491 00000 н.
0000679607 00000 н.
0000679756 00000 н.
0000679876 00000 н.
0000679997 00000 н.
0000680113 00000 п.
0000680262 00000 н.
0000680381 00000 п.
0000680501 00000 п.
0000680617 00000 н.
0000680766 00000 н.
0000681135 00000 н.
0000681232 00000 н.
0000681389 00000 н.
0000681771 00000 н.
0000682161 00000 н.
0000682282 00000 н.
0000682431 00000 н.
0000682677 00000 н.
0000683005 00000 н.
0000683335 00000 н.
0000683476 00000 н.
0000683625 00000 н.
0000684013 00000 н.
0000684110 00000 н.
0000684267 00000 н.
0000684557 00000 н.
0000684846 00000 н.
0000684967 00000 н.
0000685116 00000 н.
0000685412 00000 н.
0000685509 00000 н.
0000685658 00000 н.
0000685952 00000 н.
0000686049 00000 н.
0000686198 00000 н.
0000686490 00000 н.
0000686587 00000 н.
0000686736 00000 н.
0000687041 00000 н.
0000687138 00000 н.
0000687287 00000 н.
0000687578 00000 н.
0000687675 00000 н.
0000687824 00000 н.
0000688113 00000 п.
0000688210 00000 н.
0000688359 00000 н.
0000688646 00000 н.
0000688743 00000 н.
0000688892 00000 н.
0000689175 00000 н.
0000689272 00000 н.
0000689421 00000 н.
0000689703 00000 н.
0000689800 00000 н.
0000689949 00000 н.
00006 00000 н.
00006 00000 н.
00006 00000 п.
00006 00000 н.
00006 00000 н.
00006 Торакоцентез | Johns Hopkins Medicine
Что такое плевроцентез?
Зачем нужен плевроцентез?
Каковы риски плевроцентеза?
Как мне подготовиться к плевроцентезу?
Что происходит во время плевроцентеза?
Что происходит после плевроцентеза?
Следующие шаги
Пункция плевры под контролем УЗИ в положении лежа на спине или лежа на боку
Джино Солдати
Андреа Смарджасси
Риккардо Инчинголо
Sara Sher
Сальваторе Валенте
Джузеппе Мария Корбо
Abstract
Предпосылки
Методы
Результаты
Выводы
Предпосылки
Методы
Результаты
Таблица 1
Характеристики пациентов (первая госпитализация) n. % Торакоцентез Общее количество пациентов 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 61.8 Неинвазивная вентиляция 3 3,9 Инвазивная вентиляция 1 1,3 7907 9028 9029 907 907 907 907 907 907 907 Боль в груди 19 25 Лихорадка 2 2,6 Dysoughpnea 547 9025 907 907 907 9 11.8 Дренаж грудной клетки Общее количество пациентов 30 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 907 Неинвазивная вентиляция 3 10 Инвазивная вентиляция 0 Симптомы в грудной клетке при поступлении 907 907 907 907 907 907 18 60 Лихорадка 10 3.3 Одышка 28 93,3 Кашель 5 16,6 Таблица 2
N % Всего Транссудат 26 19.8 Застойная сердечная недостаточность 26 19,8 Экссудат 105 80.2 80,2 7 Парапневмония 54 41,2 Травма 16 12,2 Заболевание соединительной ткани 5 7 7.3 Таблица 3
N % 907 плевральные дренирования 131 Успешно завершенные плевральные проколы 127 97 Проколы остановлены для максимального отвода жидкости (2000 мл) 3 Процедурные осложнения 4 3 Боль в груди 0
ough Вазовагальное событие 1 0,7 Одышка 0 Кровоизлияние
9028 907 9025 907 907 907 907 907 907 907 907 0.7 Осложнения после проведения процедуры 2 1,5 Пневмоторакс 1 0,7 0,7 7 907 Повторный отек легких 0 Вазовагальное событие 0 Поздняя боль в груди 1 1 1 1 7 Обсуждение
Выводы
Сокращения
Конкурирующие интересы
Вклад авторов
Ссылки
Торакоцентез — StatPearls — Книжная полка NCBI
Непрерывное обучение
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме. Введение
Анатомия и физиология
Показания
Противопоказания
Оборудование
Персонал
Preparation
Техника
Осложнения
Клиническая значимость
Улучшение результатов команды здравоохранения
Вмешательство группы медсестер, смежных медицинских и межпрофессиональных групп
Ссылки
Аспирация плеврального выпота.Причины плеврального выпота; симптомы
Показания
Рекомендации Британского торакального общества (BTS) рекомендуют зарезервировать плевральную аспирацию для исследования односторонних экссудативных плевральных выпотов. Его не следует проводить при подозрении на односторонний или двусторонний транссудативный выпот, за исключением случаев атипичных признаков или отсутствия ответа на терапию [1] . Относительные противопоказания к аспирации плеврального выпота
Процедура
Требуются исследования плевральной жидкости
Отправьте одну емкость для белка, лактатдегидрогеназы (ЛДГ) и pH. Интерпретация результатов плевральной жидкости
Осложнения
[4, 9, 10]
.

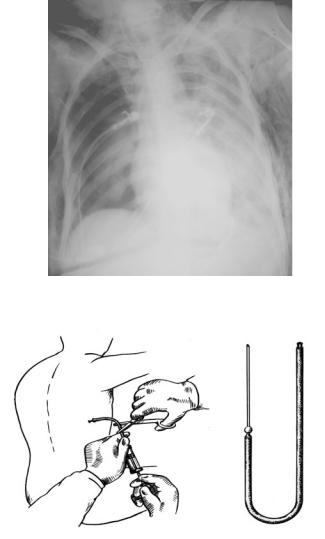

 Специалист может провести визуальную оценку внешнего вида и сделать соответствующие выводы уже на данном этапе диагностики.
Специалист может провести визуальную оценку внешнего вида и сделать соответствующие выводы уже на данном этапе диагностики.