Дренирование плевральной полости: показания, техника процедуры, реабилитация
Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах. Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
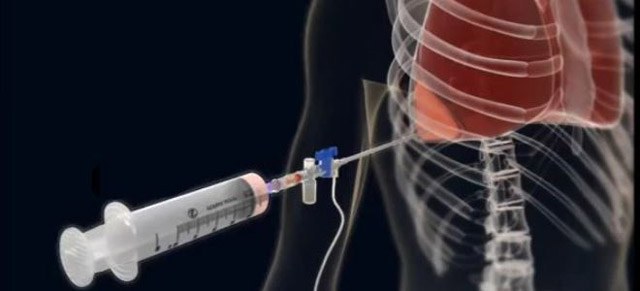
Дренирование плевральной полости представляет собой хирургическую манипуляцию, в ходе которой происходит эвакуация патологического содержимого из одной или обеих плевральных полостей (кровь или иная жидкость, воздух). Проведение процедуры обусловлено необходимостью устранения расстройств кровообращения, возникающих при дислокации средостенных структур и сдавлении легочной ткани.
Внутриплевральное дренирование — неотъемлемый компонент лечения хирургической патологии грудных полостей. Часто это и первая помощь пациенту, и основной этап устранения пневмоторакса, скопления крови и другого выпота. При кажущейся простоте выполнения, процедура требует аккуратности, правильной техники, создания хирургического доступа, адекватной анестезии и оценки характера патологии и особенностей анатомии пациента, ведь ошибка может стоит ему жизни.
В зависимости от способа, который обеспечивает эвакуацию патологического содержимого из плевральной полости, различают открытое, клапанное, аспирационное дренирование. Применяются самые разные комбинированные методики.
Открытые методики постепенно уступают место более щадящим и безопасным, но хирурги от них отказываться не намерены: при нагноительных процессах открытое дренирование (плевростомия) является возможностью сохранить легкое. Открытая плевростомия производится с иссечением участка ребра или ребер для обеспечения доступа к грудной полости для ее очищения при хроническом нагноении плевры и отсутствии эффекта от закрытого дренажа либо при невозможности удаления участка легкого или плевры ввиду тяжелого состояния больного.
дренирование по принципу сообщающихся сосудов
По мере совершенствования метода Бюлау, появления возможности искусственной вентиляции легких, развития анестезиологии появились другие системы, основанные на том же принципе, но включающие не один, а сразу несколько сообщающихся сосудов.
В настоящее время разработаны самые современные устройства для цифрового мониторинга состояния пациента, изменений давления внутри плевральной полости, а также для подсчета объема удаляемых жидкости и газа. Они дали возможность развития амбулаторной торакальной хирургии, прогнозирования вероятных рисков и осложнений дренирования.
Показания и противопоказания к дренированию плевральных полостей
Плевральная полость — герметичное пространство, ограниченное снаружи и внутри листками серозной оболочки, окутывающей поверхность органов дыхания и грудную стенку с ее внутренней стороны. В норме она содержит небольшое количество серозной жидкости, позволяющей листкам плевры плавно и безболезненно скользить при вдохе и выдохе.
Попадание воздуха, жидкого воспалительного или инертного выпота в грудную полость вызывает сдавление легочной ткани, смещение сердца и крупных сосудов относительно продольной оси, что провоцирует тяжелые дыхательные и гемодинамические расстройства. Подобные случаи зачастую требуют незамедлительных хирургических мер по эвакуации жидкости и газа — дренирование плевральной полости.
 Показаниями к дренированию плевральных полостей считаются:
Показаниями к дренированию плевральных полостей считаются:
- Пневмоторакс с кровотечением;
- Посттравматический, напряженный пневмоторакс;
- Скопление в плевральных полостях жидкого содержимого — при опухоли, воспалительном процессе, внутриплевральном кровотечении, истечении лимфы;
- Послеоперационное скопление жидкости в грудной полости.
Препятствием к дренированию плевральных полостей считаются тяжелые нарушения свертываемости крови, шоковое, терминальное состояние пациента, острые инфекционные заболевания, гнойничковое поражение кожи в месте пункции. Этими противопоказаниями врач может пренебречь, если пункция будет необходима по жизненным показаниям.
Подготовка к процедуре и техника ее проведения
При плановом дренировании плевральной полости пациент пройдет обследование и соответствующую подготовку, которая поможет сделать процедуру максимально безопасной. Подготовка включает беседу с хирургом и другими специалистами, подписание добровольного согласия на вмешательство, будучи информированным о возможных рисках и осложнениях.
Обследование перед дренированием включает:
- Рентген или КТ грудной клетки;
- Ультразвуковое обследование при наличии жидкого содержимого;
- Общий анализ крови с обязательным определением уровня тромбоцитов;
- Коагулограмму;
- Определение группы крови и резус-фактора;
- Консультации узких специалистов (онколога, кардиолога, эндокринолога).
Заблаговременно должны быть отменены кроверазжижающие препараты, но при высоком риске тромбоза за сутки до вмешательства вводится лечебная доза гепарина, а за 12 часов — последняя профилактическая. На этапе подготовки производится коррекция уровня сахара крови, гемодинамических показателей (при необходимости), могут быть назначены антибиотики и т. д.
Между тем, плановое дренирование плевральной полости проводится очень редко, чаще врачи имеют дело со случаями, когда необходима неотложная помощь, а времени на обследования и подготовку нет совсем. В срочном порядке могут быть проведены общий анализ крови, УЗИ или рентген грудной клетки.
Непосредственно перед дренированием катетеризируется одна из периферических вен, пациент располагается на здоровой половине грудной клетки, а рука той стороны, где будет проводиться дренирование, поднимается вверх.
Для дренирования плевральной полости необходимо соответствующее оснащение:
- Антисептики для обработки операционного поля, перевязочный стерильный материал;
- Дренаж, игла со шприцем, трубки для отвода содержимого, проводники;
- Скальпель, ножницы, пинцеты, иглы с шовным материалом при хирургическом дренировании;
- Колбы со стерильным физраствором, электроотсос, аспиратор.
 В зависимости от типа содержимого грудной полости хирург выбирает точку прокола грудной стенки:
В зависимости от типа содержимого грудной полости хирург выбирает точку прокола грудной стенки:
- При наличии воздуха — в 5-8 межреберном промежутке по среднеключичной линии, реже во 2-ом межреберье;
- При скоплении свободной жидкости — в 5-8 межреберном промежутке по среднеподмышечной линии;
- При ограниченном скоплении газа или жидкости — в зависимости от его локализации по результату КТ, УЗИ, рентгеновского снимка.
Вне зависимости от выбранной точки пункции дренаж плевральной полости вводится всегда по верхнему краю ребра, чтобы избежать повреждения межреберных сосудов и нервов. Процедура проводится натощак, амбулаторно или в условиях операционной торакальной хирургии.
Техника дренирования включает несколько последовательных этапов:
- Обработка операционного поля антисептиком, введение местного анестетика;
- Прокол иглой грудной стенки или выполнение кожного разреза до 2 см;
- Установка дренажа по Сельдингеру;
- Фиксация дренажа и наложение шва при кожном разрезе, обработка антисептиком и укрытие раны стерильной салфеткой.
При пневмотораксе дренаж ставится в направлении верхушки легкого, а при наличии жидкого содержимого — в сторону диафрагмы. Для более точного введения дренажа при гидротораксе манипуляции инструментами лучше проводить под контролем ультразвука. Извлекать можно не более полутора литров жидкости за один час. После того, как дренаж установлен, хирург подключает вакуум-аспиратор с клапанным механизмом и фиксирует дренаж к груди пациента.
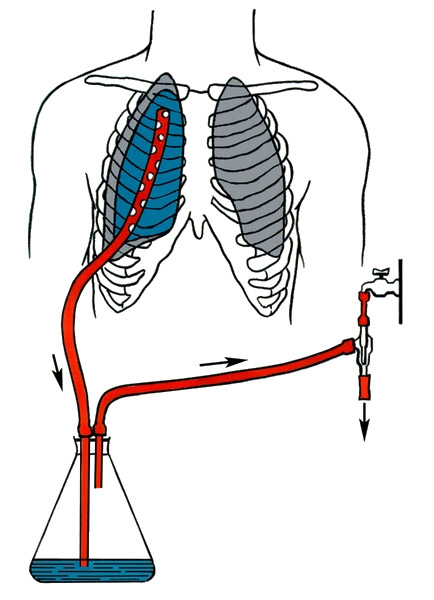
Один из способов эвакуации патологического содержимого грудных полостей — дренирование плевральной полости по Бюлау. При этой манипуляции используют трубчатый дренаж, который вводится путем прокалывания стенки грудной клетки троакаром и работает по типу сообщающихся сосудов. Внешний отрезок дренажа снабжен клапаном, который предупреждает обратное засасывание воздуха.
Дренирование по Бюлау проводится при наличии гноя, воздуха, крови, невоспалительного выпота в плевральной полости, а также в случае диагностированного абсцесса легкого. Необходимый инструментарий — шприцы и иглы, троакар, скальпель, катетеры и гибкие трубки.
При наличии в плевральной полости свободного газа дренирование по Бюлау выполняется во 2-3-ем межреберьях по передней грудной стенке путем прокола и с использованием специального проводника.
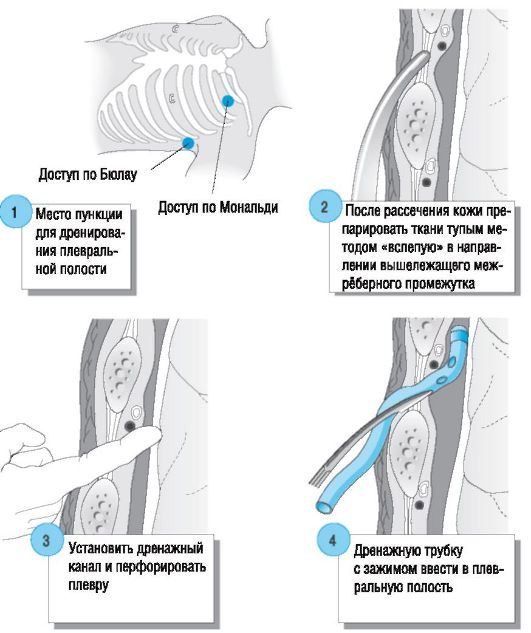 Техника установки дренажа по Бюлау:
Техника установки дренажа по Бюлау:
- Обработка кожных покровов в месте прокола антисептиком, введение обезболивающего препарата в мягкие ткани;
- Игла идет по верхней поверхности нижележащего ребра, под прямым углом к грудной стенке, анестетик вводится под надкостницу ребра;
- Когда игла как бы провалилась в пустоту, оказавшись в плевральной полости, сквозь нее вводится проводник, а игла вынимается наружу;
- Введение мягкого катетера по проводнику, фиксация его к коже;
- Присоединение аспиратора и трехампульной системы Субботина-Пертеса.
Когда конструкция для аспирации жидкости установлена, содержимое плевральной полости выводится наружу. За счет высокого отрицательного давления в системе достигается полное расправление легочной ткани, что предупреждает осложнения (нагноение, в частности).
Видео: дренирование плевральной полости по Бюлау
Послеоперационный период
После проведения дренирования плевральной полости пациенту предстоит сделать контрольный рентгеновский снимок грудных полостей и средостения. Врач будет постоянно контролировать количество жидкости, удаляемой из плевральной полости, а также наличие пузырьков газа в одной из колб, заполненных физраствором. Система дренирования должна быть исправна и герметична, дренаж нельзя передавливать.
После того, как плевральная полость будет освобождена, хирург направит пациента на извлечение дренажа. Показанием к нему считаются:
- Отсутствие воздушных пузырьков в системе дренирования;
- Полное восстановление воздушности легкого на рентгенограмме на протяжении нескольких часов;
- Объем дренируемого жидкого содержимого не более 100 мл в сутки.
Для удаления дренажа хирург срезает швы, его удерживающие, затем просит пациента выдохнуть, а во время выдоха ассистент быстро извлекает дренаж. После описанных манипуляций сразу же завязывается шов, уплотняющий дренажный канал.
Осложнения дренирования плевральной полости часто связаны с нарушением техники проведения процедуры. К ним относят:
- Подкожную эмфизему;
- Нагноение, присоединение инфекции с поражением плевры, кожно-мышечного лоскута грудной стенки;
- Повреждение легочной паренхимы;
- Травму сосудов с внутриплевральным кровотечением;
- Отек легкого после восстановления его воздушности;
- Травмирование нервов межреберья.
Технически верно проведенное плевральное дренирование имеет низкий риск осложнений, но позволяет избавить пациента от патологии, которая не только серьезно нарушает состояние здоровья, но и угрожает жизни.
Видео: дренирование плевральной полости
Видео: дренирование плевральной полости троакаром
© Операция.Инфо
Пункция и дренирование плевральной полости

Основные манипуляции в торакальной хирургии, позволяющие решить множество экстренный состояний и применяемые в лечении различных заболеваний, проявляющих себя патологией плевральной полости.
Плевральная полость, если совсем упрощать — узкое пространство между легким и грудной стенкой; в норме в нём отрицательное давление (чтобы нежная ткань легкого расправлялась) и несколько миллилитров жидкости (чтобы во время акта дыхания легкое свободно скользило в полости).
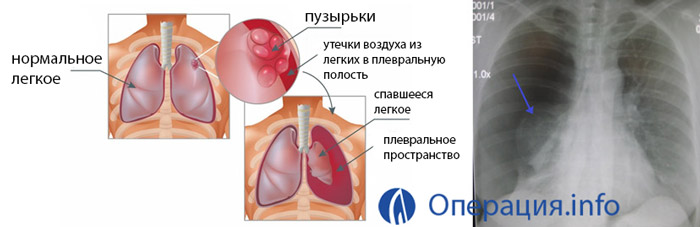
При травмах грудной клетки (переломах рёбер и травматизации лёгкого) в плевральной полости скапливается воздух и кровь, сдавливая лёгкое и уменьшая дыхательный объём, развивается дыхательная недостаточность.
Также нежелательный воздух образуется при спонтанном пневматораксе — следствии булёзной болезни.
Патологический выпот (плеврит) может образовываться при сердечной и почечной недостаточности.
Нередко жидкость между листками плевры сопровождает пневмонии и туберкулёз.
Случается и злокачественное поражение плевры, когда плеврит содержит раковые клетки и является осложнением опухолей разных локализаций (рак молочной железы, яичников, лёгкого, желудка и т.д.)
Эмпиема — гнойное заболевание, при котором выпот имеет гнойный характер.
Вне зависимости от причин и механизма возникновения жидкости или воздуха в груди, первой лечебной и одновременно диагностической процедурой после рентгеновского исследования является пункция, а затем, возможно, и дренирование плевральной полости.

Пункция (торакоцентез) выполняется под местной анестезией с помощью длинной иглы, она позволяет эвакуировать большое количество жидкости, оценить её характер, направить на цитологическое исследование, в некоторых случаях наметить путь установки дренажа (при обнаружении, например, воздуха или гноя)
Дренирование также выполняется под местным обезболиванием и представляет из себя установку в межреберье пластиковой трубки, конец которой соединяется с вакуумной системой. Трубка стоит в плевральной полости сколько это необходимо для лечебного эффекта в зависимости от патологии.
Смотрите также:
Попасть на приём
Задать вопрос врачу
Дренирование плевральной полости: техника проведения дренажа по Бюлау, противопоказания
Дренаж плевральной полости – это внедрение в нее трубки через хирургический разрез. Метод используется после оперирования органов средостения.
Он необходим для профилактической компрессии легких, для вывода чрезмерных выделений. Применим при ряде тяжелых заболеваний внутренних органов грудного отдела.
Базовый приборный набор для дренажа:
- стерильные средства перевязки и перчатки,
 шприц с анестезирующим препаратом,
шприц с анестезирующим препаратом,- скальпель,
- шелковая нить,
- ножницы,
- иглодержатель,
- зажимы,
- катетеры,
- тары с обеззараженной водой (при методике Бюлау).
- Порядок манипуляций
- Активное дренирование плевральной полости
- Показания и противопоказания
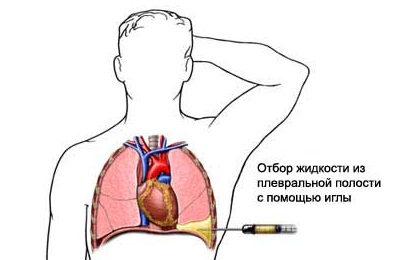
Забор пункции
Реализация дренирования схожа с принципом сифонной вытяжки. Для вывода воздуха дренаж фиксируется в высочайшей позиции на плевральной полости – второе межреберье на центральной линии ключицы. В случае образования массивной эмпиемы плевры он ставится в самом низу – с пятого по седьмое межреберное схождение по срединному подмышечному сечению.
 По технике выполнения предусмотрено применение сразу двух установок через прорезы. При ней получается, что одна трубка будет подавать воздух, а вторая выводить жидкое содержимое. По такому же методу можно производить промывку и стерилизацию внутренней полости путем прогонки жидкого препарата.
По технике выполнения предусмотрено применение сразу двух установок через прорезы. При ней получается, что одна трубка будет подавать воздух, а вторая выводить жидкое содержимое. По такому же методу можно производить промывку и стерилизацию внутренней полости путем прогонки жидкого препарата.
Но перед произведением любых манипуляций изначально забирается пункция плевры. Ее анализ позволит определить, чем наполнены легкие, и что нужно предпринять для улучшения состояния пациента.
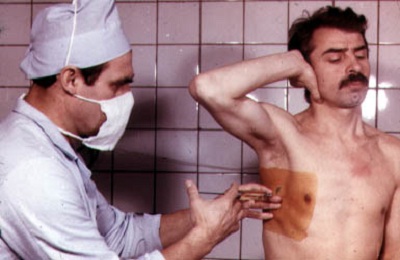
Для большей сноровки привлекается ассистент. Пациент усаживается на перевязочный стол и свешивает ноги, поставив стопы на специальную подставку. С одного бока будет забираться пункция, другой упирается в стул с мягкой накладкой (подушка, свернутая ткань, др.). Рука от свободной стороны отводится к противоположному предплечью.
Врач надевает стерильные перчатки и марлевую маску. Затем берет шприц с анестезией и, предварительно обеззаразив место прокола под прибор, обкалывает его препаратом, обработав кожу, мышцу промеж ребер и верхние ткани под кожей.
После окончания игла шприца заменяется на стерильную. Немного выше верхнего края ребра при помощи этого же шприца проводится прокол. Игла при этом вводится аккуратно до полного прохода сквозь межреберные ткани (понять это можно по ощущению рукой, когда игла потеряет сопротивление при давлении).
 Главное – точно соблюдать позицию прокола. В противном случае, возможно повреждение артерии. После этого проверяется наполнение полости жидкостью путем отвода поршня шприца, подобно набору препарата из ампулы.
Главное – точно соблюдать позицию прокола. В противном случае, возможно повреждение артерии. После этого проверяется наполнение полости жидкостью путем отвода поршня шприца, подобно набору препарата из ампулы.
Теперь полость нужно проверить на наличие воздуха. Стерильной иглой повторяется прокол. На насадке крепится манометр. При нормальном состоянии его шкала должна выдавать давление ниже атмосферного (от 0.98 до 1.5 кПа). При положительных показателях осуществляется подготовка пациента и инструмента к дренированию.
Дренирование плевральной полости по Бюлау
Если после забора из камеры в шприц вытянулась жидкость – он откладывается, на месте укола производится малый разрез скальпелем, шириной не более 1 см. После этого в него заводится вращательными движениями троакар до потери упора под ним.
 После введения стилет извлекается, в гильзу троакара запускается трубка (катетер), пережатая на обратной стороне зажимом для исключения проходимости воздуха. Она пропускается через тубус срезанным концом, над которым проделано два несимметричных боковых отверстия, так, чтобы верхний прокол не попал в плевральную полость.
После введения стилет извлекается, в гильзу троакара запускается трубка (катетер), пережатая на обратной стороне зажимом для исключения проходимости воздуха. Она пропускается через тубус срезанным концом, над которым проделано два несимметричных боковых отверстия, так, чтобы верхний прокол не попал в плевральную полость.
Чтобы предотвратить наполнение воздухом камеры плевры все описанные выше операции выполняются быстро, а полный инструментальный набор, вместе с дренажом, должен быть простерилизован и находиться в подготовленном состоянии на стеллаже для инструмента возле перевязочного стола.
По введению катетера на требуемую глубину на окружающую ткань с ее поджимом закладывается П-образный шов, что обеспечит герметичность в месте ввода. Далее тубус медленно выводится, при этом трубка придерживается для сохранения положения. Появившаяся в катетере жидкость свидетельствует о правильности произведенных действий.
Подсоединяется аспирационная установка. В качестве нее применяются:
- электрический отсос с водяной подачей,
- трехъемкостная система сообщающихся сосудов Субботина-Пертеса.
 Все соединения герметизируются пластырной лентой. Дренаж по Бюлау позволяет сохранять пониженное давление внутри плевральной полости. Если анестезия заканчивается – повторно вводится обезболивающее.
Все соединения герметизируются пластырной лентой. Дренаж по Бюлау позволяет сохранять пониженное давление внутри плевральной полости. Если анестезия заканчивается – повторно вводится обезболивающее.
Швы ослабляются, но не снимаются полностью. Пациент задерживает дыхание – медленно выводится дренаж. При помощи ослабленного шва зона воздействия затягивается, накладывается фиксирующая повязка.
Дренирование плевральной полости при пневмотораксе
Пневмоторакс в основном прогрессирует среди молодежи как результат разрыва альвеол в верхних долях легких. У старшего поколения он имеет побочный характер при проявлении эмфизем. Развитию болезни может предшествовать травма грудного отдела, в частности перелом ребер, полученная при бытовой ситуации.
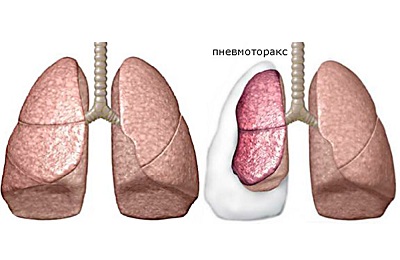 Необходимость дренажа возникает при напряженных симптомах, как: эмфизема, приступы кислородного голодания. Процедура проводится исключительно при эмфиземе плевры и скоплении экссудата — это ключевые показания. Часто она применяется как послеоперационная мера для конечной откачки жидкости, сохранения низкого давления.
Необходимость дренажа возникает при напряженных симптомах, как: эмфизема, приступы кислородного голодания. Процедура проводится исключительно при эмфиземе плевры и скоплении экссудата — это ключевые показания. Часто она применяется как послеоперационная мера для конечной откачки жидкости, сохранения низкого давления.
Если легкие при основном оперировании не задеты, внедряют 1 перфорированный катетер по срединной подмышечной оси, ниже диафрагмы. Если легкое травмировано или проведено удаление его части – подводится 2 дренажа.
Порядок манипуляций
Подготавливаются 2 синтетические или резиновые трубки с несколькими отверстиями и косым срезом на одном конце и длиной по 40 см. За полчаса до процесса пациент проходит премедикацию опиатами. Его необходимо усадить, немного наклонив корпус вперед. Для фиксации положения нужно подставить опору (стул, стол, др.).
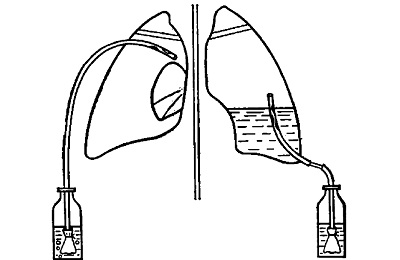 Размечается место внедрения в 4-ом межреберье. Производится забор пункции. По ее консистенции подбирается ширина трубки:
Размечается место внедрения в 4-ом межреберье. Производится забор пункции. По ее консистенции подбирается ширина трубки:
- большая — для вытяжки гноя, сгустков крови,
- средняя — через нее удаляется слизевая жидкость,
- малая — вытягивает воздух.
Катетер пропускается к грудной камере, обжимается швом и фиксируется на груди повязкой. Другой его конец опускается в водную емкость через аспирацию. Для проверки установки делается снимок в кабинете рентгенолога.
Если объем суточного отвода менее 100 мл, то наружный конец катетера, предварительно зажав, перекладывают в емкость с чистой водой для расправления легких.
После этого больной делает максимальный вдох и постепенный полный выдох, при котором трубка вытягивается из прореза. Зона внедрения перекрывается вымоченной в масле марлей.
Активное дренирование плевральной полости
Активное дренирование – дополнительное воздействие для более эффективного оттока скоплений внутри плевры.
 Принцип работы построен на установлении меньшего, чем внутриплевральное, давления на конце выводящей системы. Благодаря принудительной откачке вытягивается полностью экссудат.
Принцип работы построен на установлении меньшего, чем внутриплевральное, давления на конце выводящей системы. Благодаря принудительной откачке вытягивается полностью экссудат.
В полость вводят 1-2 силиконовых и полихлорвиниловых катетера со стенозными отверстиями через отдельный разрез. Обеспечивается герметизация на стыках с тканями. Другой конец подключают к закрытой камере, внутри которой разряжается давление. В ее качестве применяют как ручные (пластиковая «гармошка» или контейнер), так и автоматизированные приспособления (водоструйный, электронный аппарат).
Методы дренирования плевральной полости
Для более эффективной работы дренажа в разное время специалистами разных стран были опробованы и утверждены вспомогательные методы. Их воздействие значительно упрощает задачу врачам, сокращают сроки протекания процедуры.
- Вакуумный метод Редона. Нагретая до кипения вода закрывается в медицинской бутылке резиновой пробкой. В ходе охлаждения внутри сосуда образуется разряжение. Подключение его к выводящей трубке позволяет вытянуть до 180 мл внутриплевральных скоплений.
Способ Субботина. Подготавливается 2 герметичных сосуда, которые фиксируются один над другим в плотном соединении трубкой между собой. Вода из верхнего под воздействием притяжения переливается вниз, при этом объем свободного пространства увеличивается. При создавшемся разряжении в верхнюю емкость вытягивается снизу недостающий для нормализации давления воздух.
 Причем в нижнем образуется временное понижение давления на момент прокачки воздуха. Катетер от дренажа подводится к одной из емкостей, что обеспечивает его пневмостимуляцию до окончания переливания воды.
Причем в нижнем образуется временное понижение давления на момент прокачки воздуха. Катетер от дренажа подводится к одной из емкостей, что обеспечивает его пневмостимуляцию до окончания переливания воды.- Вакуумный метод (закрытый). Подбирается плотно закрывающийся флакон (емкость от спирта, физраствора, прочее). Шприцом Жане откачивается воздух. Затем к таре подводится трубка. Применение доступно только при обеспечении герметичности полости.
- Среди всех перечисленных методик, активная аспирация является самым эффективным. Помимо откачивания излишек накоплений она также способствует быстрейшему стягиванию технологической раны. При активной аспирации из плевральной полости короткая стеклянная трубочка соединяется с гибкой трубкой, ведущей к водоструйному насосу. При контроле давления манометром насосом производится откачка. Разряжение определяется по водяной струе и соответствует 10-40 см ее длины. Для дозированного разряжения в полости плевры применяются электронасосы.
Показания и противопоказания
Плевральный дренаж выполняется только при установлении врачом его необходимости. Вне зависимости от применяемого метода существуют общие допуски и ограничения.
Применение допускается при спонтанном/травматическом пневмотораксе, повлекшем коллапс легкого более четверти объема, а также при быстром прогрессировании. Является обязательным при появлении дыхательной недостаточности или аномальных состояний в газообмене.
Дренаж необходим при массивном/рецидивирующем выпоте доброкачественного образования, не выводимого торакоцентезом. Он показан при жидкостных и гнойных скоплениях из-за выпотов злокачественных опухолей вне зависимости от проведения химиотерапии.
 Дренаж плевры должен быть аккуратным и мало травмирующим. Особой осторожности требует установка на теле больного с проблемной свертываемостью крови.
Дренаж плевры должен быть аккуратным и мало травмирующим. Особой осторожности требует установка на теле больного с проблемной свертываемостью крови.
При внедрении дренажной трубки вероятны сложности, связанные со сращениями и выраженным утолщением плевры. В отдельных случаях недостаточное дренирование сопровождается наличием сгустковых или желеобразных скоплений, закупориванием или появлением перегиба трубки.
Важные осложнения: кровоизлияние разреза, эмфизема подкожного типа, неверная постановка трубки, сторонняя инфекция или болевые ощущения. По предотвращению продолжительного коллапса расправившееся легкое может отечь из-за попадания жидкости из капилляров.
 Загрузка…
Загрузка…Плевральная пункция и дренирование плевральной полости Инструментальные методы
- Главная
- О сайте
- Политика защиты авторских прав
- Контакты
Advertisements
что это, показания и противопоказания, подготовка
15 марта 2019
Пункция подразумевает под собой прокол какого-либо органа, или полости — например, патологических полостей (абсцесс, киста, гематома), костей, плевральной полости, спинномозгового канала, мочевого пузыря, брюшной полости и др.
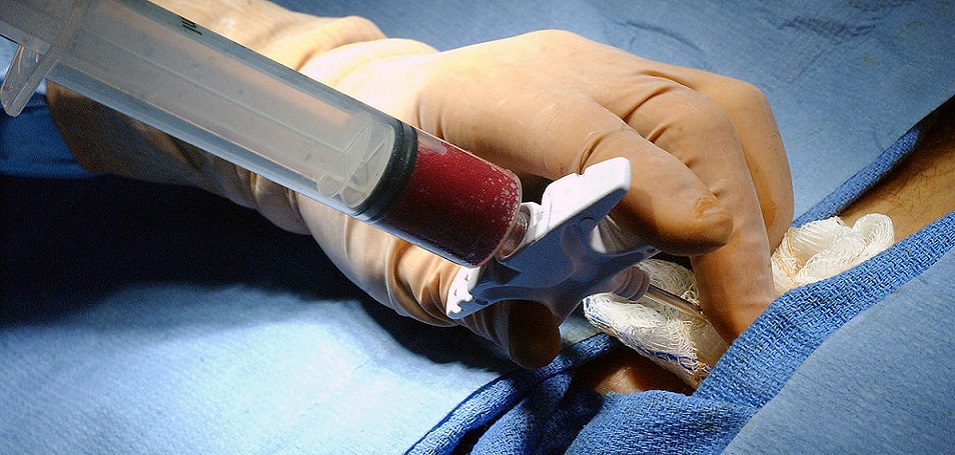
В хирургии достаточно часто применяют пункцию плевральной полости (плевральную пункцию), или плевроцентез — как с диагностической, так и с лечебной целью. Метод проведения диагностической и лечебной плевральной пункции одинаковый, но показания различны. Каждый врач, даже не хирургической специальности, должен знать, как проводить плевроцентез. Так она может понадобиться в случае экстренной медицинской помощи при пневмо-, или гидротораксе.
Далее в статье расскажем более детально про пункцию плевральной полости, ознакомимся с показаниями и противопоказаниями к данной манипуляции, особенностях предварительной подготовки к процедуре и этапах ее проведения.
Что такое плевральная пункция. Показания и противопоказания к ее проведению
Плевральная пункция, или плевроцентез — это малоинвазивная диагностическая и лечебная манипуляция, которая заключается в проколе специальной полой иглой плевры с целью доступа к плевральной полости и ее содержимому.
 Когда может понадобиться плевральная пункция? Показания к данной процедуры можно поделить на диагностические и терапевтические. Итак, диагностические показания к плевроцентезу включают следующее:
Когда может понадобиться плевральная пункция? Показания к данной процедуры можно поделить на диагностические и терапевтические. Итак, диагностические показания к плевроцентезу включают следующее:
- Наличие в плевральной полости жидкости неизвестной этиологии. Это может быть транссудат, экссудат, гнойное содержимое, кровь, лимфа
- Наличие в плевральной полости воздуха
- Наличие у пациента таких симптомов, как боль при кашле или глубоком вдохе, одышка, асимметрия грудной клетки в случае исключения таких заболеваний, как сердечная недостаточность, цирроз печени и др.
К плевроцентезу (плевральная пункция) показания могут быть и терапевтическими, а именно:
- Пневмоторакс
- Гидроторакс
- Пневмогидроторакс
- Эмпиема плевры
- Хилоторакс
Существуют ли к процедуре плевральная пункция противопоказания? Как и в случае любой лечебной, или диагностической манипуляции, плевроцентез имеет свои противопоказания. Абсолютных противопоказаний к плевральной пункции нет, но в ряде случаев от нее следует воздержаться.
Итак, для проведения диагностическо-лечебной процедуры плевральная пункция противопоказания включают следующее:
- Наличие неконтролируемого, безостановочного кашля
- Анатомические особенности грудной клетки, которые не позволяют провести плевроцентез качественно
- Сопутствующие серьезные заболевания легких
- Нарушение свертываемости крови
- Инфицирование кожи в месте манипуляции
- Незначительное количество жидкости в плевральной полости
Как подготовится к плевральной пункции
Нужна ли к процедуре плевральная пункция подготовка пациента и в чем она заключается? Обычно какая-либо специальная подготовка пациента к плевральной пункции не требуется.
Предварительно перед процедурой рекомендуется сдать анализы крови, в частности, оценить показатели свертываемости крови, провести ЭКГ и УЗИ плевральной полости, или рентгенографию.
Последнее лучше всего делать непосредственно в день проведения пункции.
Максимально безопасно и качественно пункция может быть проведена только при условии полного спокойствия пациента. Поэтому, если пациент страдает сильным, изнуряющим кашлем, перед плевроцентезом (плевральная пункция) подготовка должна включать прием противокашлевых средств.
Кроме этого, непосредственная подготовка пациента к плевральной пункции включает:
- В день процедуры пациенту следует воздержаться от приема пищи и жидкости
- Пациенту следует обеспечить максимально удобное положение — обычно сидя, несколько наклонившись вперед, опершись руками на стол, или спинку стула
Как проводится плевральная пункция
Проведение плевральной пункции не являет собой ничего сложного. Главное — правильно определить место прокола. Пунктирование плевральной полости при пневмотораксе проводиться во ІІ межреберье по среднеключичной линии, если пациент сидит, и в V-VI межреберье в положении стоя. При гидротораксе плевральную пункцию проводят в VII-IX межреберье по лопаточной, или задней подмышечной линии. Определяется место пункции перкуторно, поможет также рентгенография, УЗИ.
Проведение плевральной пункции включает следующие этапы:
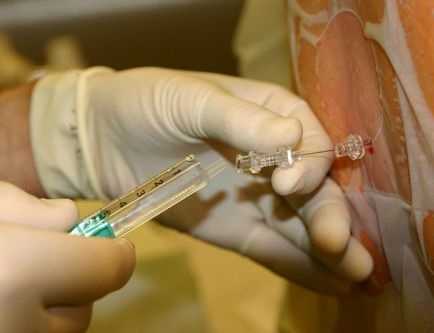
- Антисептическая обработка места пункции
- Анестезия
- Пункционной иглой проводится прокол по верхнему краю ребра
- Проведение иглы внутрь до появления чувства провала, которое свидетельствует о вхождении в плевральную полость
- Эвакуация жидкости. Не рекомендуется эвакуировать однократно более, чем 1000 мл жидкости
- Извлечение иглы и заклеивание прокола лейкопластырем
- Проведение контрольной рентгенографии.
Дренирование плевральной полости. — Студопедия
Показания к дренированию плевральной полости:
1. устранение пневмоторакса, являющегося причиной дыхательной недостаточности и сниженного венозного возврата к сердцу, вызывающих ухудшение вентиляции лёгких, увеличение работы дыхания, гипоксию и гиперкапнию;
2. эвакуация плеврального выпота.
Оборудование: стерильные пелёнки, марлевые салфетки, шёлк для наложения швов, изогнутые гемостатические зажимы, скальпель №15, ножницы и иглодержатель, катетеры или дренажные трубки соответствующих размеров, стерильные перчатки и халат, вакуумно-дренажная система.
Техника выполнения:
1. место введения дренажной трубки определяют клиническими данными. Воздух преимущественно скапливается в верхней части грудной клетки, жидкость — в нижних отделах. Для удаления воздуха дренажную трубку вводят в передне-верхние отделы грудной клетки, для удаления жидкости — в задне-боковые поверхности грудной клетки над соском и в аксиллярной области;
2. положить пациента так, чтобы место введения трубки было доступным. Положение на спине с отведенной на 90 градусов рукой на стороне поражения;
3. выбрать необходимое место пункции. При передней позиции трубки (пневмоторакс) место плевральной пункции должно располагаться во 2-м или 3-м межреберье по среднеключичной линии. При задней позиции трубки (гидроторакс) пункцию выполняют в 6-м или 7-м межреберьях по аксиллярной линии;
4. надеть стерильные перчатки. Протереть место пункции раствором йода-повидона и обложить его стерильными пелёнками;
5. в месте пункции 1 % раствором лидокаина выполнить поверхностную инфильтрацию кожи и нижележащих тканей по направлению к ребру. Сделать небольшой разрез над ребром, расположенным ниже межреберья, в которое будет введена трубка;
6. в кожный разрез ввести изогнутый гемостатический зажим и раздвинуть нижележащие ткани по направлению к ребру. Кончиком зажима сделать отверстие в плевре над ребром. Не забывать, что межреберные нервы, артерия и вена расположены под нижней частью ребра. Такая методика создаёт подкожный канал, который служит герметичному закрытию отверстия в грудной стенке после удаления трубки;
7. после перфорации плевры слышно, как воздух выходит из плевральной полости;
8. ввести трубку через открытый гемостатический зажим. Проследить, чтобы боковые отверстия в трубке были внутри плевральной полости. Появление влаги в трубке говорит о её правильном положении;
9. соединить трубку с вакуумной дренажной системой. Создать отрицательное давление от 5 до 10 см вод.ст., возможно, методом погружения конца трубки в ёмкость со стерильным раствором;
10. закрепить трубку кисетным швом. При необходимости укрепить края кожного разреза швами.
Осложнения:
- инфекция;
- кровотечение возникает при перфорации одного из крупных сосудов во время выполнения процедуры. Если оно продолжается, то необходима консультация больного хирургом;
- повреждение нерва. Введение пункционной иглы по верхнему краю ребра поможет избежать травмы межреберного нерва;
- травма лёгкого. Никогда не прикладывать усилий при введении трубки в плевральную полость.

Дренирование брюшной полости проводится при перитоните, панкреатите, после операции на органах брюшной полости. Используются дренажи открытого и закрытого типа.
Проводится отток содержимого брюшной полости, введение лекарственных средств по микроирригатору и промывание полости проточно-аспирационном методом. Применяются одинарные, двойные, многопросветные трубчатые дренажи. При пассивном дренировании дренаж от пациента опускается в открытый стерильный сосуд с раствором антисептика, который помещается на 60 см ниже уровня тела пациента. При активном дренировании дренаж от пациента соединяется с электроотсосом или шприцом. При дренировании пациенту придают полу-сидячее положение. Для промывания брюшной полости используются проточно-аспирационное дренирование с введением 4-6 дренажей в пазухи и каналы брюшной полости.
Дренирование мочевого пузыря — это создание условий для оттока из него мочи. Дренирование может осуществляться путём катетеризации, то есть проведением катетера через мочеиспускательный канал или наложением цистостомы — дренажной трубки, выходящей из мочевого пузыря на переднюю стенку живота.
Дренирование полости мочевого пузыря может быть достигнуто:
- введением на определённый срок резинового катетера через уретру;
- оперативным путём через внешнебрюшинную часть передней стенки.
Первое имеет ограниченное применение при специальных к тому показаниях. Высокое сечение мочевого пузыря применяют с целью более длительного временного или постоянного отведения мочи из мочевого пузыря при существовании препятствия для оттока мочи через уретру и при травмах мочевого пузыря или уретры. При внешнебрюшинных разрывах мочевого пузыря травматического или огнестрельного происхождения, особенно если они сопровождаются переломом тазовых костей и затёками мочи в нижние отделы околопузырной клетчатки, дренирование мочевого пузыря и клетчатки таза необходимо в максимально ранние с момента травмы сроки.
При заболеваниях и повреждениях спинного мозга, сопровождающихся расстройствами мочеиспускания, применяют продолжительное дренирование мочевого пузыря по Монро, сущность которого заключается в создании постоянно действующей сифонной системы, позволяющей чередовать наполнение мочевого пузыря с его опорожнением. Помимо промывания мочевого пузыря в целях борьбы с инфекцией, метод Монро способствует восстановлению рефлекса на мочеиспускание.
В тех случаях, когда необходимости промывания мочевого пузыря нет, дренирование его удобно осуществлять при помощи двухпросветного катетера Фолея, соединяемого через промежуточную трубку со сборником мочи.
Катетер может быть соединён с подвешиваемым к кровати мягким градуированным сборником ёмкостью от 100 до 2000 мл, имеющим дополнительную сливную трубку с зажимом. Преимущество такой дренажной системы заключается в возможности постоянного поддержания её стерильности.
Для дренирования мочевого пузыря применяют и головчатые катетеры номеров 12-40 по шкале Шаррьера. Длина катетера 30-40 см.
После некоторых гинекологических операций, при стриктурах мочеиспускательного канала, аденоме предстательной железы и в некоторых других случаях для надлобкового дренирования мочевого пузыря удобно применять замкнутые дренажные системы. При использовании такой системы на кожу живота больного наклеивают перфорированную плёнку силиконового каучука с прикреплённым к ней фиксатором для катетера. Через центральное отверстие плёнки производят прокол брюшной стенки в надлобковой области специальным троакаром с пластмассовой канюлей, через которую после извлечения из неё троакара в мочевой пузырь вводят катетер из мягкого силиконизированного эластомера. Основное преимущество такой системы по сравнению с дренированием через уретру заключается в том, сто она обеспечивает более раннее развитие самопроизвольного опорожнения мочевого пузыря и уменьшает опасность инфицирования его. Наличие в системе трёхходового краника даёт возможность, не разъединяя её, осуществлять промывание промывание мочевого пузыря.
Дренирование трубчатых костей и суставов проводится при остеомиелите, артрите. Применяются дренажи открытого, введение лекарственных препаратов и промывание полости проточно-аспирационным методом. Применяются различные трубчатые дренажи. При пассивном дренировании отток осуществляется по дренажу в стерильную повязку, которая меняется несколько раз в день. Конечность при дренировании находится в гипсовой лонгете.
Все дренажи должны быть стерильными и использоваться только один раз. Хранятся они на стерильном столе или в стерильном растворе антисептика. Перед использованием промываются в стерильном 0,9% раствором натрия хлорида. Трубчатые дренажи вводит в рану или полость врач.
Дренажи могут выводится через рану, но чаще они выводятся через отдельные дополнительные проколы рядом с послеоперационной раной и фиксируются швами к коже. Кожу вокруг дренажа ежедневно обрабатывают 1% раствором бриллиантовой зелени и проводят смену марлевых салфеток — «штанишек». Медицинская сестра наблюдает за количеством и характером отделяемого по дренажу.
При наличии геморрагического содержимого обязательно вызывается врач, измеряется АД и подсчитывается пульс. Дренажная трубка от пациента может удлиняться с помощью стеклянных и резиновых трубок, сосуд, в который она опускается, должен быть стерильным и наполнен на 1/4 часть раствором антисептика. Для профилактики проникновения инфекции по дренажной трубке проводится смена сосуда ежедневно. Пациента укладывают на функциональную кровать так, чтобы дренаж был виден и уход за ним не был затруднён, придают положение, способствующее свободному оттоку отделяемого. При использовании активного дренирования с помощью электроотсоса надо наблюдать за его работой, поддерживая в системе давление в пределах 20-40 мм. рт. ст., за заполняемостью сосуда. При сомнении в проходимости дренажа срочно вызывается врач. По назначению врача отделяемый экссудат может быть направлен на исследование в бактериологическую лабораторию.
Удаление трубчатых дренажей проводит врач. Если дренаж при манипуляциях выпадает из раны или полости, то медицинская сестра срочно сообщает об этом врачу. Использованный дренаж обратно не вводится.
Пункция плевральной полости (торакоцентез) техника проведения
Пункция плевральной полости (торакоцентез, плевроцентез) проводится при скоплении в ней большого количества жидкости или воздуха. Это технически несложное вмешательство, которое проводится как с лечебной, так и с диагностической целью. Взятый материал можно отправить на анализ с целью определения его состава и уточнения диагноза.
Откуда в плевральной полости жидкость
Между легкими и грудиной есть плевральная полость, заполненная серозной жидкостью. Она позволяет снизить трение легочной оболочки (плевры) при глубоких вдохах. Та часть плевры, которая примыкает к грудине (наружная), называется париетальной. А внутренняя оболочка, покрывающая легкие, называется висцеральной плеврой.
В норме серозная жидкость равномерно распределена по плевральной полости, не оказывая давления на ее оболочки. При механических травмах или вследствие различных легочных заболеваний количество жидкости может значительно увеличиться. Это приводит к смещению легкого и нарушению его функций.
Нередки случаи, когда количество плевральной жидкости остается прежним, но приобретает иную структуру. Гнойные массы в ней приводят к развитию воспалительных процессов и возникновению сопутствующих легочных заболеваний. Также пункция либо дренирование плевральной полости может потребоваться для откачки (эвакуации) из полости воздуха, попавшего в нее вследствие травм или болезней.
Показания и противопоказания к процедуре
Если пункцию делают с диагностической целью, то показаниями являются подозрения на различные легочные патологии. Получив материал, врач может первично оценить его состав путем визуального осмотра. Кровь в жидкости говорит о гемотораксе; лимфа – о хилотораксе; гнойные хлопья указывают на эмпиему плевры; включения зеленоватого или желтоватого цвета намекают на экссудативный плеврит, туберкулез или наличие опухоли. Более точный диагноз можно будет поставить после подробного анализа.
Проведение плевральной пункции с лечебной целью показано уже при поставленном диагнозе. Основная задача в этом случае – откачать как можно больше патологической жидкости, избавив пациента от симптомов, которые она вызывает. Так, пункцию проводят при всех вышеперечисленных выявленных патологиях, плюс при абсцессе легкого, скоплении в плевральной полости воздуха (пневмоторакс) либо с целью локального введения антибиотиков для лечения воспаления.
В ряде случаев плевральная пункция противопоказана:
- острая гипоксия;
- стенокардия;
- простуда, сопряженная с частым неконтролируемым кашлем;
- недавно перенесенный инфаркт;
- тяжелая сердечная недостаточность;
- несвертываемость крови;
- буллезная эмфизема;
- облитерация (заращение) плевральной полости;
- сильное ожирение.
Все противопоказания считаются относительными. Т.е. ими можно пренебречь, если у пациента тяжелая легочная недостаточность (например, клапанный пневмоторакс), и пункция – единственная возможность спасти ему жизнь.
Техника проведения пункции
По сути, плевральная пункция – это прокол, т.е. нарушение целостности нескольких оболочек. Поэтому проводить пункцию плевральной полости следует в стерильных условиях. Обычно это процедурный кабинет (реже – операционная).
Набор инструментов для плевральной пункции стандартен. Прежде всего, это игла для пункции, один конец которой скошен под углом 60 градусов, а второй имеет канюлю для присоединения резиновой трубки. Трубка также имеет канюлю у выходного конца – туда присоединяется шприц (объемом 20-30 мл) для эвакуации жидкости или воздуха. Также понадобится кровоостанавливающий зажим, стерильная повязка-пластырь, этиловый спирт, новокаин.
Техника проведения плевральной пункции подразумевает определенный алгоритм действий.
- Сначала пациенту измеряют артериальное давление. Если оно сильно завышено или понижено, процедуру переносят.
- Для удаления жидкости из 5-6 межреберья подмышечной линии, пациент должен сесть больным боком к врачу, закинув руку за голову. Для удаления жидкости из 8-9 межреберья по лопаточной линии, пациент садится к врачу спиной, опустив голову вниз.
- Место прокола определяется путем простукивания (перкуссией).
- Зону воздействия обрабатывают этиловым спиртом, беря радиус « с запасом»: 10-15 см от точки прокола.
- Затем кожу в месте будущей пункции обкалывают новокаином для местного обезболивания.
- Пункционную иглу с уже присоединенной резиновой трубкой вводят в грудную клетку, продвигая ее в глубину прокручивающими движениями. Как только начнет изливаться жидкость, продвижение иглы останавливается.
- Если глубина введения иглы достигла нужной точки (это определяет врач), а эвакуация жидкости не происходит, к концу резиновой трубки присоединяют шприц. С его помощью откачивают содержимое плевральной полости.
- Между каждым отсоединением шприца для сливания жидкости в лоток резиновая трубка пережимается во избежание кровотечения и обратного хода содержимого.
- По окончании процедуры игла извлекается, а место прокола заклеивается повязкой-пластырем. Пациент может отправляться домой, если у него нет жалоб.
Для диагностической плевральной пункции игла с трубкой не требуется. Используется только шприц. Объема в 20-30 мл вполне достаточно для анализа.
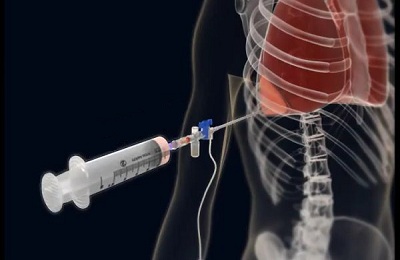
Установка дренажа в плевральную полость
Эта процедура – своеобразное продолжение или дополнение пункции. Дренирование плевральной полости проводится при необходимости эвакуации жидкости в течение длительного времени.
Первые несколько действий при установке дренажа те же самые. Антисептическая обработка, прокол, откачка какого-то количества жидкости. Затем врач делает надрез скальпелем, потому что вводиться в плевральную полость уже будет не игла, а троакар – полая металлическая трубка. Когда троакар достигнет нужной глубины, в него вводят уже резиновую трубку – это и будет будущий дренаж. Для его фиксации через кожу продевают хирургическую нить. Ее наматывают на трубку, которая теперь удерживается даже тогда, когда человек двигается (ходит, ложится, встает).
К нижнему концу дренажной установки приматывают небольшую емкость, которую нужно будет периодически опорожнять. Дренирование плевральной полости может растянуться на несколько дней, пока врачи будут искать причину болезни, проводить сопутствующие процедуры или готовить пациента к более сложной операции на легких. Также дренаж устанавливается после проведенного хирургического вмешательства для отвода гнойных выделений.
Возможные риски процедуры
Осложнения плевральной пункции могут быть связаны как с нарушением техники проведения процедуры, так и с независящими от врача причинами. Иногда это индивидуальная реакция организма, поэтому просчитать все риски наверняка невозможно.
Травматический пневмоторакс
Происходит при прокалывании висцеральной (внутренней) плевры иглой или троакаром. Дополнительно может повредиться и легкое. Избежать этого осложнения поможет правильное и равномерное дыхание во время процедуры.
Кровоизлияние
Редкое осложнение, потому что даже при прокалывании легочного сосуда сильного кровотечения не будет. Кровоизлияние развивается после повреждения сосудистой стенки, но чтобы это случилось, нужно очень «постараться». У людей с анатомически правильным расположением и параметрами легочной системы таких проблем не возникает.
Воздушная эмболия
Или попадание в сосуды легких воздушного пузырька. Последствия могут быть роковыми, вплоть до мгновенной смерти. Избежать этого позволит грамотная подготовка инструментов, в частности, шприцев.
Анафилактический шок
Может случиться, если врач случайно надавит на поршень шприца, в который уже набралась жидкость, и впрыснет ее обратно. Поэтому необходима помощь ассистента, который будет своевременно перекрывать резиновую трубку зажимом.
Повреждение соседних органов
Чаще всего при слишком быстром введении иглы или неверно выбранном направлении ее хода повреждаются кровеносные сосуды, в частности, аорта. Это может привести к аневризме. Поэтому врач, проводящий плевральную пункцию, должен быть уверен в своих действиях.
Инфицирование
Происходит при недостаточной обработке операционного поля, перчаток, иглы и других инструментов. Чревато различными воспалительными заболеваниями легких и иных систем организма.
Если показания к проведению плевральной пункции были точно определены, а противопоказания исключены, и пациент точно соблюдал требования опытного врача, то все пройдет спокойно и без осложнений. В любом случае, медики всегда оценивают риски и взвешивают все за и против. И если процедуру все же назначают, значит, она действительно необходима.
Плевральная пункция: техника, показания, набор инструментов
Психологическая подготовка к процедуре имеет первостепенное значение. Это ответственность медсестры. Он должен разъяснять суть, настраивать на положительный результат, поддерживать в нем уверенность.
Важно относиться к пациенту дружелюбно и мило, проявляя к нему уважение, ссылаясь на его имя и отчество. Если человек знает суть процедуры, она примерно представляет, как и в каком порядке она будет проходить, перенести будет намного проще.Незнание всегда вызывает больше страха и паники. Пациент должен понимать, какие результаты планирует получить врач и для чего, собственно, нужна процедура. Пациенту необходимо пройти предварительное обследование, термометрию.
Обязательным этапом является премедикация, во время которой пациента подготавливают к анестезии. Консультация анестезиолога. Он осматривает пациента, проводит необходимые лабораторные исследования, затем подбирает соответствующие лекарства.
Способы плевральной пункции
Существует множество различных методов удаления плевральной жидкости из полости.У каждого из них есть свои достоинства и недостатки. Самый распространенный метод — торакоцентез, который используется в основном при тяжелых заболеваниях позвоночных, пневмотораксе и скоплении крови в самой полости. Также используется дренаж полости, метод Былау. Также активный дренаж осуществляется с помощью резиновой груши, проточно-аспирационного дренажа.
 [4], [5], [6], [7]
[4], [5], [6], [7]
Плевральная пункция диагностическая
Нашла широкое применение в различных областях медицины: используется ревматологами, травматологами, пульмонологами.Онкологам тоже приходится довольно часто применять эту процедуру. Его проводят для своевременного выявления патологии, а также сбора биологического материала для дальнейших исследований. Выполняется прием жидкости и биопсия, при которой кусочек ткани берется для дальнейшего гистологического исследования. Жидкость может быть транссудативной неэкссудативной патологией, вызывающей воспалительный процесс. Для этого исследуют плотность полученных биологических образцов и другие параметры. После извлечения биоматериала его подвергают дальнейшему биохимическому анализу.При подозрении на инфекционный процесс проводится бактериологический, вирусологический анализ. Если есть подозрение, что развивается онкологический процесс, проводится гистологическое исследование.
Диагностические исследования проводятся довольно часто, так как они отличаются высокой информативностью. При необходимости исследуют внутриполостную кровь, лимфу, гной, воздух. Если есть кровотечение или подозрение на его возникновение, также берется проба (взять пробу, контролировать ее). Это значительно облегчает жизнь с тяжелыми поражениями плевры, часто спасая жизнь пациента.Часто сначала проводится диагностическая пункция, которая при обнаружении патологии становится лечебной манипуляцией.
 [8], [9], [10], [11], [12]
[8], [9], [10], [11], [12]
Пункция и катетеризация плевральной полости
Проводится при гнойно-воспалительных процессах с целью устранения экссудата, транссудата, крови и воздуха.
Наборы для плевральной пункции
В аптеках продаются готовые наборы, в которых есть все необходимое для проведения пункции. Основа набора — шприц и иглы.Объем шприцев и диаметр игл различаются, поэтому нужно четко знать, что именно требуется для процедуры. Также комплект снабжен специальными зажимами, которые используются для предотвращения попадания воздуха в плевру. В каждый набор входят 2 пробирки для сбора биоматериала, лоток с набором необходимых инструментов. Обычно это пинцеты, тампоны, ватные палочки. Также в комплекты входят простейшие препараты для ухода за кожей и оказания первой помощи.
Pleurofics
Включает шприц, иглы различного диаметра, зажимы, пробирки для забора биологического материала, пинцет, тампоны и ватные палочки.
Одноразовый набор для плевральной пункции
Набор предназначен для проведения концентраций грудной клетки, пункций. Их применяют в основном при наличии жидкости в плевральной полости, развитии гнойных патологий. Комплект представляет собой лоток с инструментами, шприцами и пункционными иглами. Иногда в комплекты входят раствор новокаина для наркоза, спирт, различные медицинские принадлежности.
Инструменты для плевральной пункции
Сегодня фармацевтическая промышленность выпускает множество наборов, в которые входят все необходимые инструменты для процедуры, а также некоторые медицинские изделия и лекарства.Преимущество таких наборов в том, что они одноразовые, соответственно, значительно снижается риск заражения.
Игла для плевральной пункции
Диаметр иглы обычно сильно различается. Предназначены для соединения со шприцем. Подключение осуществляется через резиновые трубки. Предназначены наборы для одноразового использования.
.Жидкость вокруг легких (плевральный выпот) Причины, симптомы, дренаж
Что такое плевральный выпот?
Плевральный выпот — это термин, обозначающий скопление жидкости в плевральной полости вокруг легких. Его обычно называют жидкостью вокруг легких или водой, окружающей легкие. Его следует дифференцировать от отека легких, который обычно называют водой или жидкостью в легких. Плевральная полость — это потенциальное пространство между париетальной плеврой , выстилающей внутреннюю часть грудной стенки, и висцеральной плеврой , выстилающей внешнюю часть легкого.
В этом пространстве есть небольшое количество жидкости ( плевральная жидкость, ), которая служит смазкой. Это гарантирует, что два плевральных слоя не трутся друг о друга, когда легкое расширяется и сжимается во время дыхания. Обычно в плевральной полости содержится около 15 мл серозной жидкости. Эта плевральная жидкость прозрачна и похожа на интерстициальную жидкость. В плевре нет секреторных клеток, которые производят и секретируют слизь, как это наблюдается в других полостях.

Вместо плевры представляют собой серозные оболочки, которые позволяют небольшому количеству интерстициальной жидкости (тканевой жидкости) непрерывно проникать в плевральную полость.Наличие мелких тканевых белков придает жидкости легкую слизистую консистенцию. Плевральная жидкость постоянно поглощается лимфатическими сосудами, чтобы предотвратить накопление в плевральной полости. Это поддерживается за счет гидростатического давления плевры и кровеносных сосудов, а также осмотического давления в плевральной полости.
Типы плеврального выпота
Накопление жидкости вокруг легких похоже на отек в любой части тела, а плевральный выпот — это, по сути, отек плевральной полости.Это объясняется далее в «Патофизиология отека ».
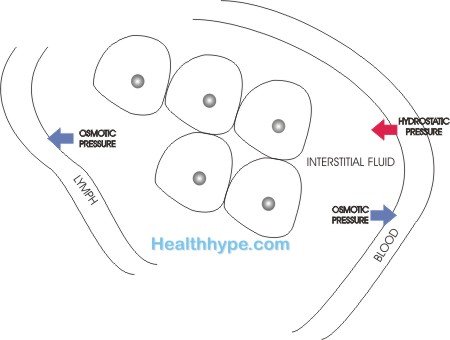
Как и в случае отека в других частях тела, излияние может происходить посредством одного или нескольких из следующих механизмов.
- Повышенное гидростатическое давление в сосудах, из-за которого избыток жидкости выталкивается в плевральную полость.
- Пониженное осмотическое давление в сосудах, что позволяет жидкости проходить в плевральную полость.
- Повышенная проницаемость сосудов при повреждении кровеносных сосудов, что позволяет жидкости просачиваться в плевральную полость.
- Повышенное отрицательное давление в плевральной полости, которое втягивает жидкость в плевральную полость.
- Уменьшение лимфодренажа плевральной жидкости, часто из-за закупорки лимфатического сосуда или окружающих лимфатических узлов.
Плевральный выпот может быть двух типов:
- Транссудат , когда жидкость протекает или выталкивается в плевральную полость, как это видно при повышенном гидростатическом давлении или пониженном осмотическом давлении (транссудативный выпот).
- Экссудат , когда проницаемость сосудов увеличивается из-за повреждения или лимфатический дренаж жидкости нарушен (экссудативный выпот).
Причины плеврального выпота
Транссудативные выпоты
Транссудаты указывают на нарушение баланса между гидростатическим и осмотическим давлением, и обычно нет воспаления плевры или повреждения плевральных капилляров. Это серозная жидкость, которая по составу похожа на нормальную плевральную жидкость, но в избытке.Он может быть односторонним или двусторонним и известен как гидроторакс .
Причины транссудативного экссудата включают:
- Застойную сердечную недостаточность
- Печеночную недостаточность
- Цирроз
- Почечную недостаточность
- Нефротический синдром
- Инфаркт легкого (обычно геморрагический экссудат)
00005 Экссудат Экссудат возникать из-за воспаления плевры или окружающей ткани и повреждения микрососудов и часто является признаком воспалительных состояний.Экссудат может быть серозным, серозно-фибринозным или фибринозным. Серозный экссудат похож на нормальную плевральную жидкость с минимальным воспалительным инфильтратом, таким как лимфоциты. Фибринозный экссудат — это когда проницаемость микрососудов значительно увеличивается и фибрин проникает в тканевые пространства. Это может привести к организации и спайкам.
Причины экссудата, обычно без крови или гноя, включают:
- Системная красная волчанка (СКВ)
- Ревматоидная болезнь
- Туберкулез
- Острый панкреатит (также может быть окрашен кровью)
Различные типы плевральной Экссудаты
Гнойный экссудат — это гной в плевральном экссудате, известный как эмпиема .Это происходит при инфекциях плевральной полости, чаще всего от бактерий, но также может проявляться при грибковых инфекциях. Патогенные микроорганизмы обычно распространяются в плевральное пространство из окружающих участков, в частности, из легких или бронхов, или могут достигать плеврального пространства через кровоток или лимфатическую систему (распространение). Гнойный экссудат имеет цвет от желтого до зеленого, кремовый по сравнению с нормальной жидкой серозной жидкостью с рядом воспалительных клеток — нейтрофилов и других лейкоцитов.
Причины гнойного экссудата включают:
- Инфекционный плеврит — гнойные бактерии, грибки
- Пневмония
- Внутрибрюшной / поддиафрагмальный или абсцесс, особенно абсцесс печени
Геморрагический экссудат — наличие плеврального экссудата в крови. , Это не настоящий гемоторакс, при котором плевральное пространство заполняется только кровью, как при травме грудной клетки. Геморрагический экссудат, однако, может быть не менее серьезным. Это связано с серьезным повреждением сосудов, поскольку клетки крови могут просачиваться в плевральный экссудат.Он может быть микроскопическим и невидимым невооруженным глазом или может окрашивать экссудат в розовый, красный или более темные оттенки при разрушении эритроцитов.
Причины геморрагического экссудата включают:
- Инфаркт легкого
- Тромбоэмболия легочной артерии
- Злокачественная опухоль — рак плевры, легкого, бронхов, грудной стенки
- Острый панкреатит
Хилоторакс — термин, обозначающий скопление хилуса. молочная жидкость с высоким содержанием жиров в плевральной полости.Это наблюдается при лимфатической обструкции, когда отток плевральной жидкости через лимфатическую систему нарушен. Хилоторакс также может возникнуть при разрыве лимфатических сосудов.
Причины хилоторакса включают:
- Обструкция грудного протока
- Злокачественная опухоль — плевра, карциноматоз средостения
- Лимфангит
Симптомы плеврального выпота
Накопление жидкости в плевральной полости может ограничить распространение жидкости в плевральной полости.Это может проявляться как одышка , а степень тяжести может варьироваться в зависимости от степени излияния. Частое поверхностное дыхание может быть четко обнаружено.
Другие признаки и симптомы могут быть связаны с раздражением плевры, а не только с результатом излияния. Сюда входят:
- Плевритная боль — боль в груди, которая усиливается при глубоком дыхании и кашле
- Шум трения плевры
- Сухой кашель
Другие симптомы, такие как лихорадка , могут наблюдаться в инфекционные причины и непреднамеренная потеря веса должны вызывать беспокойство по поводу таких состояний, как опухоли плевры.
Диагностика плеврального выпота
Признаки плеврального выпота
Плевральный выпот клинически определяется только тогда, когда количество скопившейся жидкости превышает 500 мл. Могут быть очевидны следующие признаки:
- Движение грудной клетки относительно дыхания на пораженной стороне уменьшено.
- Шум дыхания на пораженной стороне снижен.
- Перкуссия по заполненной жидкостью области дает тупую ноту (каменную тупость).
- Отклонение трахеи может быть результатом выталкивания легких противоположно пораженной стороне в результате массивного выпота.
Рентген, УЗИ и компьютерная томография
Радиологическое обследование — самый полезный тест для выявления наличия плеврального выпота. Для получения значительного рентгенологического результата (притупление реберно-диафрагмального угла) на обычном рентгеновском снимке грудной клетки (задний вид спереди) требуется скопление минимум 300 мл жидкости. Выпот размером до 150 мл можно увидеть на рентгеновском снимке грудной клетки, сделанном в специальных проекциях (вид сбоку при пролежне).

Изображение нормальной рентгенограммы грудной клетки (задний вид спереди)

Изображение рентгеновского снимка грудной клетки с плевральным выпотом (Источник: Wikimedia Commons)
Ультразвук и компьютерная томография могут предоставить более подробная и точная информация о плевральном выпоте.Эти исследования могут также выявить другие аномалии, которые могут присутствовать в легких и плевре. Рентгенологические исследования также позволяют дифференцировать пневмоторакс (скопление воздуха в плевральной полости) и гидропневмоторакс (скопление воздуха и жидкости в плевральной полости) от плеврального выпота.
Плевральная пункция, биопсия и исследование
Для определения причины плеврального выпота обычно проводятся определенные инвазивные диагностические процедуры. Плевральная пункция (торакоцентез) является наиболее важной инвазивной диагностической процедурой, выполняемой у людей с плевральным выпотом.Другие инвазивные процедуры включают биопсию плевры и исследование плевры.
Лечение плеврального выпота
Лечение плеврального выпота зависит от причины. У некоторых пациентов плевральный выпот может исчезнуть спонтанно. Избыток жидкости может быть слит для улучшения симптомов наряду с мерами, принятыми для лечения причины. У пациентов с более легкими излияниями обычно достаточно расширенной аспирации плевральной жидкости (терапевтический торакоцентез) после диагностической пункции плевры.Терапевтический торакоцентез, включающий удаление большого количества жидкости, может потребовать введения дренажной трубки. Следует удалять более 1–1,5 литра плевральной жидкости за один раз, а не
, поскольку это может привести к отеку легких ( жидкости в легких ). Подробнее о дренаж плевральной жидкости . Рецидивирующие плевральные выпоты
Рецидивирующие плевральные выпоты, вызывающие значительные затруднения дыхания, лечат более агрессивно. В таких случаях можно провести повторную пункцию плевры.Если выпот не контролируется с помощью плевральных кранов, проводится дренаж через зонд или торакоскопический дренаж. Может сочетаться с химическим плевродезом. Выпот дренируют по возможности полностью. Химический плевродез может быть выполнен, если выпот, отводимый за сутки, упадет до 150 мл.
Химический плевродез
Химический плевродез включает рубцевание двух противоположных слоев плевры такими химическими веществами, как тальк, доксициклин или блеомицин. Химические вещества вводятся через грудную трубку или после торакоскопического дренирования.В результате образуются спайки, предотвращающие скопление жидкости между двумя слоями.
Если плевродез не принес желаемого результата, можно установить плевральную дренажную трубку с односторонним клапаном. Дренаж с его помощью можно проводить ежедневно и управлять им дома. Плевральный выпот с высокой рефрактерностью может потребовать механического плевродеза (механическое рубцевание плевры во время операции) или плеврэктомии.
Лечение выпота при различных заболеваниях
Большинство транссудативных выпотов улучшаются при коррекции основного заболевания, такого как сердечная недостаточность, нефритический синдром и так далее.
Вытоки в результате легочных инфекций , таких как пневмония или абсцесс легкого , могут исчезнуть спонтанно с помощью антибактериальной терапии или иногда могут потребовать дренирования. Осложненный выпот с гноем в плевральной полости ( empyema ) требует немедленного дренирования и агрессивной эмпирической антибактериальной терапии. Обычно дренирование осуществляется через дренажную трубку.
Туберкулезные плевральные выпоты обычно мягкие и проходят в течение нескольких недель после начала противотуберкулезного лечения.Тяжелобольным может потребоваться короткий курс кортикостероидов. При туберкулезном выпоте хирургический дренаж требуется редко.
Выпот в результате разрыва пищевода лечится немедленным хирургическим закрытием пищевода. Отсроченное хирургическое ушивание должно поддерживаться антибиотиками против анаэробных бактерий и плевральным дренажем.
Плевральный выпот, связанный с иммунологическими расстройствами , такими как ревматоидный артрит или волчанка, у некоторых пациентов может разрешиться спонтанно.Некоторым пациентам требуется короткий курс стероидной терапии для разрешения выпота.
Плевральный выпот в результате злокачественной опухоли лучше всего лечить с помощью комбинированного подхода. Подход предполагает лечение злокачественных новообразований и лечение выпота. Выпот лечится с помощью торакоцентеза, введения дренажной трубки или дренажа VATS. Рецидивирующие выпоты, вызванные злокачественными новообразованиями, можно лечить с помощью постоянного плеврального дренажного катетера, плевродеза (химического или механического) или открытой хирургической плеврэктомии.
Дренаж плеврального выпота
Плевральный кран
Плевральный кран можно использовать в диагностических целях или в терапевтических целях для отвода жидкости вокруг легких . Иглу или канюлю вводят в плевральную полость и собирают небольшое количество жидкости, примерно от 30 до 50 мл, для анализа. У некоторых пациентов с небольшим плевральным выпотом эта диагностическая процедура обычно сочетается с лечением. Плевральная пункция помогает в диагностике причины плеврального выпота примерно у 80% пациентов.Это может помочь в исключении некоторых заболеваний у остальных людей, даже если процедура не является диагностической.
Процедура не показана лицам с нарушениями свертывания крови, которые невозможно контролировать. Это также делается с большой осторожностью у пациентов на ИВЛ, таких как эмфизема легких, у пациентов с одним функциональным легким и другими состояниями высокого риска.
Плевральная пункция может быть осложнена пневмотораксом (скопление воздуха в плевральной полости) или кровотечением.Эти осложнения можно свести к минимуму с помощью ультразвука для направления иглы, используемой для плевральной пункции. У некоторых людей во время процедуры может развиться внезапная гипотензия (вазовагальная реакция). Другие осложнения включают боль, хирургическую эмфизему (скопление воздуха в коже и подкожной клетчатке), инфекцию и пункцию селезенки или печени.
Чрескожная биопсия плевры
Пациентам с экссудативным выпотом, диагноз которых не диагностирован после пункции плевры, может потребоваться биопсия плевры для дальнейшего обследования.Пациентам, у которых есть плевральная жидкость с преобладанием лимфоцитов, также может быть полезна биопсия плевры. Наиболее частый диагноз у этих пациентов — рак или туберкулез.
Торакоскопия
Торакоскопия может выполняться пациентам с невыявленным плевральным выпотом. Биопсия плевры может выполняться под прямой визуализацией с помощью торакоскопии.
Анализы и результаты
Для определения причины плеврального выпота с плевральной жидкостью проводится множество различных анализов.Плевральная жидкость подразделяется на экссудативный и транссудативный выпот на основе содержания белка в плевральной жидкости и концентрации в ней лактатдегидрогеназы (ЛДГ).
- В транссудативном выпоте отношение общего белка плевральной жидкости к общему белку сыворотки составляет менее 0,5, а отношение ЛДГ в плевральной жидкости к сыворотке менее 0,6. Транссудативный выпот указывает на нарушение баланса жидкости в плевральной полости (например, сердечная недостаточность или печеночная недостаточность).Обычно присутствует с обеих сторон.
- Экссудативный выпот возникает в результате повреждения или нарушения целостности плевры или ее лимфатического дренажа (например, инфекции легких или злокачественные новообразования). Чаще присутствует на одной стороне.
- pH жидкости меньше 7,2 в таких условиях, как эмпиема ( гной вокруг легких ), ревматоидный или туберкулезный плеврит.
- Уровень глюкозы в плевральной жидкости также исследуется и может быть обнаружен низким у пациентов с выпотом из-за таких состояний, как ревматоидное заболевание или инфекции.
- Плевральная жидкость Уровни амилазы повышены у пациентов, у которых заболевание поджелудочной железы или разрыв пищевода являются причиной выпота.
Цвет выпота
- Транссудативный выпот обычно прозрачный , а экссудативный выпот мутный .
- Кровь Плевральная жидкость, окрашенная , может наблюдаться при злокачественных новообразованиях и травмах. Наличие красных кровяных телец является подтверждающим признаком кровотечения. При явном кровотечении жидкость темного или красного цвета (гемоторакс).
- Бледный Выпот обычно наблюдается у пациентов с генерализованными отечными состояниями, такими как сердечная недостаточность.
- Млечный выпот может быть вызван хилотораксом.
Подсчет клеток и цитология
Подсчет клеток и цитология может быть выполнена на плевральной жидкости. Увеличение количества лейкоцитов свидетельствует об инфекции. Образец с преобладанием нейтрофилов указывает на бактериальную инфекцию, а образец с преобладанием лимфоцитов может быть на туберкулез или лимфому. Посев плевральной жидкости также делается для идентификации организма и определения чувствительности к антибиотикам.
Цитология играет важную роль в диагностике злокачественных заболеваний, которые могут вызвать выпот. Раковые клетки могут быть обнаружены в плевральной жидкости при раке легких, злокачественной мезотелиоме и метастатических раковых поражениях из других мест. Наличие раковых клеток в плевральной жидкости является диагностическим признаком рака, но их отсутствие не исключает рак.
Жиры в жидкости
Уровни холестерина и триглицеридов в плевральной жидкости повышены у лиц с утечкой лимфатических сосудов в плевральную полость (хилоторакс).Хилоторакс часто наблюдается у пациентов с разрывом грудного протока из-за травмы или рака. Плевральная жидкость у этих пациентов обычно имеет молочный вид.
Ссылки
- Плевральный выпот. Medscape
- Плевральный выпот. Merck
. Прокол легкого (пневмоторакс): симптомы, лечение и выздоровление
Прокол легкого — это воздух, выходящий из легкого в пространство между ним и грудной стенкой. Это состояние может вызвать коллапс легких, что затрудняет дыхание.
Чтобы человек понял, как происходит прокол легкого, полезно узнать больше об анатомии легкого.
Легкое окружено двумя слоями защитной ткани, называемыми висцеральной и париетальной плеврой.Пространство между двумя слоями называется плевральной полостью или плевральной полостью.
Когда воздух скапливается в плевральной полости, это называется проколотой легкого.
Краткие сведения о проколотом легком:
- Медицинский термин для проколотого легкого — пневмоторакс.
- Есть разные причины и типы проколов легких.
- У некоторых людей прокол легкого случается спонтанно.
Поделиться на PinterestПункт легкого, который может вызвать коллапс легкого, может быть вызван тяжелой травмой. Если воздух скапливается в плевральной полости вне легких, ему больше некуда деваться.
Воздух оказывает давление на легкое, препятствуя правильному расширению и вызывая его коллапс.
Размер пневмоторакса может варьироваться, в некоторых случаях только небольшая часть легкого разрушается.
Каковы причины?
Прокол легкого может возникнуть в результате сильной травмы, например ножевого ранения или огнестрельного ранения в грудь.
Состояние также может развиться как осложнение из-за нахождения на аппарате искусственной вентиляции легких.
Чаще спонтанная пункция легкого возникает у людей с основным заболеванием легких.
Это называется вторичным спонтанным пневмотораксом, когда он возникает у людей с заболеваниями легких.
Прокол легкого у человека без заболевания легких называется первичным спонтанным пневмотораксом.
Симптомы прокола легкого могут быть разными. Обычно, чем больше коллапс легкого, тем хуже симптомы.
Типичные симптомы включают:
- Одышка : Поскольку легкие не могут полностью расширяться, проблемы с дыханием являются обычным явлением.
- Боль в груди : Само легкое имеет мало болевых рецепторов. Боль в груди из-за прокола легкого возникает из-за раздражения ткани, выстилающей легкое. Боль часто описывается как острая.
- Боль в плече : Боль может распространяться в плечо и спину и часто усиливается при кашле.
- Снижение шума дыхания : Поскольку легкие не расширяются должным образом, невозможно услышать, как воздух входит и выходит из легких на пораженной стороне.
- Голубоватый цвет кожи : Кожа может приобретать синеватый оттенок из-за недостатка кислорода, поступающего в органы и конечности.
- Повышенная частота сердечных сокращений : Прокол легкого может привести к снижению уровня кислорода в организме, что может повлиять на работу сердца и привести к учащению пульса.
- Головокружение : снижение уровня кислорода в крови может вызвать у человека головокружение.
Признаки прокола легкого также можно увидеть на рентгеновском снимке грудной клетки, где будут видны черные области воздуха между легким и стенкой грудной клетки.
Поделиться на PinterestЕсли симптомы отсутствуют, врач может проверить легкие с помощью повторных рентгеновских снимков. Необходимое лечение зависит от тяжести состояния и наличия у человека проблем.
При отсутствии симптомов
В случаях, когда коллапс только небольшой части легкого и пневмоторакс считается ограниченным, лечение может не потребоваться. Избыточный воздух в плевральной полости реабсорбируется, и легкое повторно расширяется без посторонней помощи.
Если лечение не требуется, врач обычно контролирует легкие с помощью повторных рентгеновских снимков грудной клетки, чтобы убедиться, что состояние исчезло.
Некоторым людям, у которых из-за прокола легкого снизился уровень кислорода, может потребоваться дополнительный кислород до тех пор, пока их легкое не расширится полностью.
При появлении симптомов
При наличии таких симптомов, как одышка или коллапс большой части легкого, необходимо лечение.
Лечение пневмоторакса включает уменьшение давления на пораженное легкое, чтобы оно могло снова расшириться.
Самый распространенный и эффективный способ лечения прокола легкого — введение дренажной трубки или полой иглы.
Для этой процедуры врач вводит полую иглу или грудную трубку в плевральную полость, чтобы выпустить воздух. К игле прикреплен шприц, чтобы удалить лишний воздух из пространства.
Пневматическая трубка сделана из пластика и вводится в тело, как игла, для удаления воздуха. Пневматическая трубка может быть подключена к аспиратору для удаления лишнего воздуха из плевральной полости.
Если большая часть легкого коллапсировала, плевральную трубку, возможно, придется оставить на месте в течение нескольких дней.
По мере выхода воздуха давление на легкое уменьшается, и легочная ткань может снова расширяться.
Дополнительные процедуры могут потребоваться, если не удается удалить весь воздух или в плевральную полость попадает больше воздуха.
Время, необходимое для восстановления после прокола легкого, будет различным. Время восстановления зависит от степени пневмоторакса и необходимого лечения. Как правило, восстановление занимает несколько недель.
Во время выздоровления за человеком можно наблюдать, чтобы убедиться, что его легкие работают правильно.
Людей, выздоравливающих после прокола легкого, могут попросить выполнять дыхательные упражнения, чтобы стимулировать полное расширение легких.
Лучше всего поговорить с врачом, чтобы определить, как часто и как долго следует делать дыхательные упражнения.
Хотя прокол легкого может быть серьезным заболеванием, обычно это не смертельный исход.
Перспективы прокола легкого часто зависят от причины, но лечение обычно бывает эффективным. После заживления проколотого легкого это обычно не вызывает неблагоприятных последствий для здоровья.
У многих людей с проколом легкого в какой-то момент может развиться другое. Согласно исследованиям, около 35 процентов людей с проколом легкого имеют рецидивы.
Поскольку некоторые пункции легких происходят спонтанно без определенной причины, во всех случаях может быть трудно предотвратить это состояние.
Но курение сигарет может увеличить риск рецидива, если у человека уже был пневмоторакс. Небольшое исследование с участием 115 человек показало, что курение оказывает значительное влияние на развитие еще одного спонтанного прокола легкого.
. PPT — Основы дренажа плевральной полости Презентация PowerPoint, скачать бесплатно
Основы дренажа плевральной полости Кафедра общей, онкологической и торакальной хирургии Медицинского университета Лодзи Руководитель: проф. доктор хаб. мед. Мариан Броки Авторы: Роберт Груда, доктор медицины, Роберт Столарек, доктор медицины
Дренирование или пункция плевральной полости — относительно обычное явление. Операция в палатах торакальной хирургии или в отделениях общей, интенсивной терапии, терапевтического или онкологического отделения. • Это простая процедура, но обычно встречается несколько мелких проблем
История • VI век до нашей эры.- Гиппократ — описал открытый плевральный дренаж и использование металлического дренажа при эмпиеме плевры • XV век нашей эры. — Цельсия — описано удаление ребер, использование токара и металлическая трубка для плеврального дренажа • 1860 — Хантер — применена игла для подкожных инъекций для плеврального дренажа • 1875 — Playfair — введен дренаж с подводным клапаном для терапии эмпиемы плевры • 1876 — Хьюитт — описана закрытая система для непрерывного дренаж в терапии эмпиемы плевры • 1910 — Робинсон — ввел вакуум в дренаж грудной клетки с использованием отсасывающего насоса • 1922 — Лилиенталь — ввел закрытый вакуумный плевральный дренаж у пациента после операции на груди • 1945 — введение трех наборов бутылочек • 1986 — введение одноразовых наборов
Анатомия и физиология плевральной полости • Плевральная полость — это двустороннее пространство для сыворотки внутри грудной клетки, ограниченное париетальной плеврой, выстилающей стенки грудной клетки и висцеральной плеврой, которая выстилает легкие • В физиологических условиях париетальная и висцеральная плевры образуют капиллярное пространство шириной 7 — 24 мкм, содержащее небольшое количество • В нормальных условиях висцеральная жидкость производится из расчета 0,01 мл / кг м.с. / ч • Эластичная отдача грудной стенки поддерживает отрицательное давление в полости грудной клетки и постоянное расширение легких. • Проникновение в грудную клетку, скопление жидкости или воздуха внутри плевральной полости устраняет внутреннее отрицательное давление, что приводит к уменьшению объема легких и увеличению объема плевры. • Плевральный дренаж необходим для восстановления физиологического состояния
Физиология плевральной полости
Дренаж плевральной полости • открытый — когда плевральная полость напрямую соединяется с атмосферой (используется редко, в основном при хронических эмпиема плевры) • закрытая — при отделении плевры от атмосферы с помощью дренажного набора • пассивная — без вакуума • активная — с вакуумом
Показания к дренажу плевры • пневмоторакс • плевральная жидкость (экссудация, эмпиема, гематома, лимфа) • Послеоперационный плевральный дренаж • Плевробронхиальный свищ
Противоречие для плеврального дренажа Нет безусловных противоречий для плеврального дренажа
пневмоторакс Наличие газа в плевральной полости • Внутреннее (через стенку бронха) • грудная стенка) • Спонтанный • Первичный (без патологии легких ) • Вторичный (наличие патологии легких) • Травматический • Неятрогенный (открытая / закрытая травма) • Ятрогенный (после БАХ легких, средостения, субкальвукулярной вены и др.)) • полностью • частично
Плевральные дренажные системы Система плеврального дренажа включает: • Дренажные системы • Плевральный дренаж • соединители • Соединительный дренаж • Система бутылей • Дренажная бутыль • Подводный клапан • Редукторная бутыль
Дренажные системы • Отсутствие токсичности • Отсутствие аллергических реакций • Отсутствие взбалтывания • Должен быть гибким и в то же время достаточно жестким, чтобы избежать разрушения • Должен быть прозрачным • Рентгеновский маркер встроен в стену • Концевой просвет должен быть таким же, как диаметр дренажа
Малый дренаж Это пластиковые дренажные трубы размером до 10F с иглой внутри для проникновения или снаружи для введения дренажа.Тонкие дренажи используются в диагностике и лечебном плевроцентезе, хирургической анестезии и перикардиоцентезе. Они хрупкие, легко застревают, могут сломаться и поэтому не подходят для обычного плеврального дренажа.
Средний дренаж Это виниловый дренаж размером 10-20F с ланцетом внутри. Наличие жесткого ланцета внутри позволяет вводить его через крошечное отверстие на поверхности кожи. Этот дренаж особенно полезен при дренировании инкапсулированных контейнеров и дренаже верхушки легкого из надключичного доступа.
Большой дренаж Виниловый дренаж размером 20-36F может включать ланцет. Обычно они вводятся во время торакотомии, а их суженный конец облегчает введение через канал разреза. Введение дренажа в закрытую грудную клетку потребовало большего усилия и расширения тканей инструментом или пальцем.
Подключение дренажа Это дренаж между плевральным дренажем и дренажной бутылкой. Он должен быть прозрачным, легким, гибким, устойчивым к разрушению и разрушению.Оптимальный размер присоединительного дренажа определяет его оптимальное сопротивление потоку: длина 1,8 м, внутренний диаметр 9,5 — 12 мм
Дренажные патрубки Существуют различные типы соединителей для дренажа разного диаметра. Их фиксация должна обеспечивать плотное герметичное соединение, хорошую видимость внутри соединителя и дренажа, а также безопасность соединения
Дренажные бутыли Характеристики дренажных бутылок • Герметичность • Качество соединения • Устойчивость к случайным поломкам • Легкость , жесткий материал, устойчивый к разрушению • Конструкция, предотвращающая обратную сборку
Дренажные бутыли
Пассивный дренаж Пассивный дренаж самотечный дренаж, включая одну бутылку.Это самый грубый вид плеврального дренажа. Его функция включает в себя сдерживающий и подводный клапан. Клапан позволяет удалять воздух из множественной полости и предотвращает всасывание воздуха. Проникновение воздуха в плевральную полость блокируется подводным клапаном.
Пассивный дренаж Дренажная труба должна быть погружена на 2 см под водой. Меньшее погружение может привести к потере герметичности сборки, увеличению сопротивления воздушному потоку. Отсутствие чередующихся уровней жидкости указывает на застойный поток, изогнутое соединение, скопление жидкости в соединительном дренаже или полное расширение легкого.Комплект следует размещать ниже уровня груди, чтобы поддерживать градиент давления.
Пассивный дренаж
Пассивный дренаж для двух бутылок В этот набор входит основная бутыль и бутыль с погружным клапаном. Кровь или экссудативная жидкость скапливается в одной бутылке, а воздух попадает в другую. Дренаж позволяет беспрепятственно удалять воздух. Давление в основной бутылке всегда равно давлению внутри плевральной полости.
Активный дренаж с двумя бутылками Это наиболее распространенная система активного всасывания. В него входили погружной клапан и баллон, регулирующий мощность всасывания.
Активный дренаж с тремя баллонами В этот набор входит основная баллон, погружной клапан и баллон для регулирования мощности всасывания. Редукционный баллон снижает пониженное давление, создаваемое всасывающими устройствами.
Активный дренаж из четырех бутылок Система бутылей Fuor включает дополнительную бутылку с погружным клапаном, подключенную к набору из трех бутылок.Клапан давления воздуха дополнительного баллона защищает от повышения давления в случае сбоя отсоса, предоставляя информацию о текущем давлении в плевральной полости.
Характеристики вакуумных аппаратов • Поддержание пониженного давления в диапазоне от 0 до 60 см ч3O • Наличие высокого потока (20 л / мин) при давлении — 10 см ч3О • Поддержание отрицательное давление в системе • Удаление дренированного воздуха в атмосферу за счет дренажа для удаления воздуха, даже если отсасывание не работает
Другие дренажные системы Плеврально-перитонеальный клапан денверского типа — однонаправленный клапан для перемещения жидкости из плевры в брюшная полость у пациентов с рецидивирующим скоплением плевральной жидкости без возможности полного расширения легких
Другие дренажные системы Клапан Геймлиха — изобретен в 1968 году как одинарный или двойной płatowa клапан, особенно полезен при транспортировке пациентов
Другое дренажные системы Набор для амбулаторного плеврального дренажа — пластиковый мешок с клапаном płatkową и d клапан избыточного воздуха.Пациенты могут переносить его так же, как контейнеры для мочи. Используется в терапии хронических плевробронхиальных свищей и рецидивирующего экссудативного плеврита.
Цифровые дренажные системы
Открытая плевростомия
Доступ в плевральную полость, как правило, в межреберное пространство II. по средней передней ключичной или подмышечной линии. Чаще всего при пневмотораксе.
Доступ к плевральной полости Боковой доступ — дренаж вводится в межреберье от IV до VI по передней или средней подмышечной линии.Дренаж, заканчивающийся во время откачки воздуха, направлен рострально (к верхушке), тогда как при отводе жидкости каудально и вниз (к верхней части диафрагмы).
Доступ к плевральной полости Надлопаточный доступ — второе межреберье ниже лопатки по задней линии лопатки. Только для патологии с ограниченным апексом.
Доступ к плевральной полости Задний доступ — используется для дренирования инкапсулированного гнойного сосуда в дорсальной области ниже лопатки.Руководствуется CT или USG.
КОЛЛЕДЖ РЕСПИРАТОРОВ ОНТАРИО Январь 2009 г.
Выбрать сайт • Trójkąt bezpieczeństwa Шовная трубка к грудной клетке Исследовать пальцем
00030003 Британский
0003 Вопросы? .


Основы дренажа плевральной полости Кафедра общей, онкологической и торакальной хирургии Медицинского университета Лодзи Руководитель: проф. доктор хаб. мед. Мариан Броки Авторы: Роберт Груда, доктор медицины, Роберт Столарек, доктор медицины
Дренирование или пункция плевральной полости — относительно обычное явление. Операция в палатах торакальной хирургии или в отделениях общей, интенсивной терапии, терапевтического или онкологического отделения. • Это простая процедура, но обычно встречается несколько мелких проблем
История • VI век до нашей эры.- Гиппократ — описал открытый плевральный дренаж и использование металлического дренажа при эмпиеме плевры • XV век нашей эры. — Цельсия — описано удаление ребер, использование токара и металлическая трубка для плеврального дренажа • 1860 — Хантер — применена игла для подкожных инъекций для плеврального дренажа • 1875 — Playfair — введен дренаж с подводным клапаном для терапии эмпиемы плевры • 1876 — Хьюитт — описана закрытая система для непрерывного дренаж в терапии эмпиемы плевры • 1910 — Робинсон — ввел вакуум в дренаж грудной клетки с использованием отсасывающего насоса • 1922 — Лилиенталь — ввел закрытый вакуумный плевральный дренаж у пациента после операции на груди • 1945 — введение трех наборов бутылочек • 1986 — введение одноразовых наборов
Анатомия и физиология плевральной полости • Плевральная полость — это двустороннее пространство для сыворотки внутри грудной клетки, ограниченное париетальной плеврой, выстилающей стенки грудной клетки и висцеральной плеврой, которая выстилает легкие • В физиологических условиях париетальная и висцеральная плевры образуют капиллярное пространство шириной 7 — 24 мкм, содержащее небольшое количество • В нормальных условиях висцеральная жидкость производится из расчета 0,01 мл / кг м.с. / ч • Эластичная отдача грудной стенки поддерживает отрицательное давление в полости грудной клетки и постоянное расширение легких. • Проникновение в грудную клетку, скопление жидкости или воздуха внутри плевральной полости устраняет внутреннее отрицательное давление, что приводит к уменьшению объема легких и увеличению объема плевры. • Плевральный дренаж необходим для восстановления физиологического состояния
Физиология плевральной полости
Дренаж плевральной полости • открытый — когда плевральная полость напрямую соединяется с атмосферой (используется редко, в основном при хронических эмпиема плевры) • закрытая — при отделении плевры от атмосферы с помощью дренажного набора • пассивная — без вакуума • активная — с вакуумом
Показания к дренажу плевры • пневмоторакс • плевральная жидкость (экссудация, эмпиема, гематома, лимфа) • Послеоперационный плевральный дренаж • Плевробронхиальный свищ
Противоречие для плеврального дренажа Нет безусловных противоречий для плеврального дренажа
пневмоторакс Наличие газа в плевральной полости • Внутреннее (через стенку бронха) • грудная стенка) • Спонтанный • Первичный (без патологии легких ) • Вторичный (наличие патологии легких) • Травматический • Неятрогенный (открытая / закрытая травма) • Ятрогенный (после БАХ легких, средостения, субкальвукулярной вены и др.)) • полностью • частично
Плевральные дренажные системы Система плеврального дренажа включает: • Дренажные системы • Плевральный дренаж • соединители • Соединительный дренаж • Система бутылей • Дренажная бутыль • Подводный клапан • Редукторная бутыль
Дренажные системы • Отсутствие токсичности • Отсутствие аллергических реакций • Отсутствие взбалтывания • Должен быть гибким и в то же время достаточно жестким, чтобы избежать разрушения • Должен быть прозрачным • Рентгеновский маркер встроен в стену • Концевой просвет должен быть таким же, как диаметр дренажа
Малый дренаж Это пластиковые дренажные трубы размером до 10F с иглой внутри для проникновения или снаружи для введения дренажа.Тонкие дренажи используются в диагностике и лечебном плевроцентезе, хирургической анестезии и перикардиоцентезе. Они хрупкие, легко застревают, могут сломаться и поэтому не подходят для обычного плеврального дренажа.
Средний дренаж Это виниловый дренаж размером 10-20F с ланцетом внутри. Наличие жесткого ланцета внутри позволяет вводить его через крошечное отверстие на поверхности кожи. Этот дренаж особенно полезен при дренировании инкапсулированных контейнеров и дренаже верхушки легкого из надключичного доступа.
Большой дренаж Виниловый дренаж размером 20-36F может включать ланцет. Обычно они вводятся во время торакотомии, а их суженный конец облегчает введение через канал разреза. Введение дренажа в закрытую грудную клетку потребовало большего усилия и расширения тканей инструментом или пальцем.
Подключение дренажа Это дренаж между плевральным дренажем и дренажной бутылкой. Он должен быть прозрачным, легким, гибким, устойчивым к разрушению и разрушению.Оптимальный размер присоединительного дренажа определяет его оптимальное сопротивление потоку: длина 1,8 м, внутренний диаметр 9,5 — 12 мм
Дренажные патрубки Существуют различные типы соединителей для дренажа разного диаметра. Их фиксация должна обеспечивать плотное герметичное соединение, хорошую видимость внутри соединителя и дренажа, а также безопасность соединения
Дренажные бутыли Характеристики дренажных бутылок • Герметичность • Качество соединения • Устойчивость к случайным поломкам • Легкость , жесткий материал, устойчивый к разрушению • Конструкция, предотвращающая обратную сборку
Дренажные бутыли
Пассивный дренаж Пассивный дренаж самотечный дренаж, включая одну бутылку.Это самый грубый вид плеврального дренажа. Его функция включает в себя сдерживающий и подводный клапан. Клапан позволяет удалять воздух из множественной полости и предотвращает всасывание воздуха. Проникновение воздуха в плевральную полость блокируется подводным клапаном.
Пассивный дренаж Дренажная труба должна быть погружена на 2 см под водой. Меньшее погружение может привести к потере герметичности сборки, увеличению сопротивления воздушному потоку. Отсутствие чередующихся уровней жидкости указывает на застойный поток, изогнутое соединение, скопление жидкости в соединительном дренаже или полное расширение легкого.Комплект следует размещать ниже уровня груди, чтобы поддерживать градиент давления.
Пассивный дренаж
Пассивный дренаж для двух бутылок В этот набор входит основная бутыль и бутыль с погружным клапаном. Кровь или экссудативная жидкость скапливается в одной бутылке, а воздух попадает в другую. Дренаж позволяет беспрепятственно удалять воздух. Давление в основной бутылке всегда равно давлению внутри плевральной полости.
Активный дренаж с двумя бутылками Это наиболее распространенная система активного всасывания. В него входили погружной клапан и баллон, регулирующий мощность всасывания.
Активный дренаж с тремя баллонами В этот набор входит основная баллон, погружной клапан и баллон для регулирования мощности всасывания. Редукционный баллон снижает пониженное давление, создаваемое всасывающими устройствами.
Активный дренаж из четырех бутылок Система бутылей Fuor включает дополнительную бутылку с погружным клапаном, подключенную к набору из трех бутылок.Клапан давления воздуха дополнительного баллона защищает от повышения давления в случае сбоя отсоса, предоставляя информацию о текущем давлении в плевральной полости.
Характеристики вакуумных аппаратов • Поддержание пониженного давления в диапазоне от 0 до 60 см ч3O • Наличие высокого потока (20 л / мин) при давлении — 10 см ч3О • Поддержание отрицательное давление в системе • Удаление дренированного воздуха в атмосферу за счет дренажа для удаления воздуха, даже если отсасывание не работает
Другие дренажные системы Плеврально-перитонеальный клапан денверского типа — однонаправленный клапан для перемещения жидкости из плевры в брюшная полость у пациентов с рецидивирующим скоплением плевральной жидкости без возможности полного расширения легких
Другие дренажные системы Клапан Геймлиха — изобретен в 1968 году как одинарный или двойной płatowa клапан, особенно полезен при транспортировке пациентов
Другое дренажные системы Набор для амбулаторного плеврального дренажа — пластиковый мешок с клапаном płatkową и d клапан избыточного воздуха.Пациенты могут переносить его так же, как контейнеры для мочи. Используется в терапии хронических плевробронхиальных свищей и рецидивирующего экссудативного плеврита.
Цифровые дренажные системы
Открытая плевростомия
Доступ в плевральную полость, как правило, в межреберное пространство II. по средней передней ключичной или подмышечной линии. Чаще всего при пневмотораксе.
Доступ к плевральной полости Боковой доступ — дренаж вводится в межреберье от IV до VI по передней или средней подмышечной линии.Дренаж, заканчивающийся во время откачки воздуха, направлен рострально (к верхушке), тогда как при отводе жидкости каудально и вниз (к верхней части диафрагмы).
Доступ к плевральной полости Надлопаточный доступ — второе межреберье ниже лопатки по задней линии лопатки. Только для патологии с ограниченным апексом.
Доступ к плевральной полости Задний доступ — используется для дренирования инкапсулированного гнойного сосуда в дорсальной области ниже лопатки.Руководствуется CT или USG.
КОЛЛЕДЖ РЕСПИРАТОРОВ ОНТАРИО Январь 2009 г.
Выбрать сайт • Trójkąt bezpieczeństwa Шовная трубка к грудной клетке Исследовать пальцем
0003 Британский
 шприц с анестезирующим препаратом,
шприц с анестезирующим препаратом,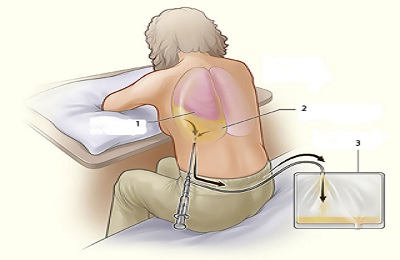 Причем в нижнем образуется временное понижение давления на момент прокачки воздуха. Катетер от дренажа подводится к одной из емкостей, что обеспечивает его пневмостимуляцию до окончания переливания воды.
Причем в нижнем образуется временное понижение давления на момент прокачки воздуха. Катетер от дренажа подводится к одной из емкостей, что обеспечивает его пневмостимуляцию до окончания переливания воды.