Менингококковая инфекция: причины, признаки, распространённость
Лактазная недостаточность: признаки и помощь крохе
В нашей стране менингококковой инфекцией ежегодно заболевает 2-3 взрослых из 100 000 населения и 8-9 детей. Всемирная организация здравоохранения (ВОЗ) тщательно следит за болезнью и на это есть веские причины. Дело в том, что смертность от менингококковой инфекции остаётся очень высокой: в мире погибает каждый десятый заболевший взрослый и каждый третий ребёнок до пяти лет. Особенно часто гибнут дети до года.
Бактерия, живущая в носоглотке
Статистические данные впечатляют: 20% людей являются носителями возбудителя менингококковой инфекции! Каждый пятый! Пока учёные не выяснили, почему в большинстве случаев бактерия ограничивается «пропиской» на слизистой оболочке носа и глотки, а в кровь не проникает, и не вызывает типичного заболевания. Однако совершенно понятно, что именно этот огромный легион носителей позволяет инфекции выживать и распространяться.
Факт: в носоглотке одного человека менингококки живут 2-3 недели, в редких случаях дольше, затем исчезают, чтобы спустя какое-то время появиться снова.
Бактерия менингита (менингококк) называется нейссерией, точнее — Neisseria meningitidis. Она достаточно крупная — выделяясь при разговоре, чихании и кашле не улетает далеко, «падает» практически рядом с носителем. Нейссерия быстро погибает под воздействием солнца, высыхании и температуре ниже комнатной. Слабые дезинфектанты, к примеру, полупроцентная перекись водорода справляются с инфекцией за пару минут. Любит менингококк понежится в тёплой влажной слизи — там ему вполне комфортно.
Как может ребёнок заразиться менингококковой инфекцией?
В 100% случаев дети заражаются от людей — носителей менингококка. Чаще всего ими оказываются приехавшие родственники или сверстники из ближайшего окружения. Те, которые после длительного перерыва или впервые общаются с малышом тесно и достаточно длительно. К примеру: папа приехал из командировки и расцеловал малыша, активная бабушка навестила внучонка и поиграла с ним в «бушки-бушки», в детском саду кроха отобрал обслюнявленный кубик и с удовольствием принялся сам точить об него зубы…
Это интересно: замечено, что менингококковая инфекция чаще поражает детей крепких, обычно ничем до этого не болеющих, с нормальной или слегка повышенной массой тела.
Чем проявляется менингококковая инфекция у детей?
После того, как менингококки попали в носоглотку ребёнка, существуют четыре варианта дальнейшего развития событий.
Вариант первый: носительство
Бактерии уютненько располагаются на слизистой оболочке носоглотки и не вызывают никаких изменений. Носительство может быть кратковременным, а может длиться годами. Ребёнок сам не болеет, но активно распространяет нейссерий вокруг себя.
Вариант второй: менингококковый назофарингит
О том, что ребёнок болел именно менингококковым назофарингитом вы узнаете лишь в том случае, если обследуете его (мазок из носоглотки), либо тогда, когда последует генерализация инфекции — сепсис или менингит. В другом случае вам покажется, что малыш переболел простой ОРВИ. Правда выздоровел не как обычно за 5-7 дней, а за 2-3 недели. Но ведь любая мама знает, какой низкий иммунитет у современных детей и не сильно испугается. Во время болезни и некоторое время после неё ребёнок активно распространяет нейссерий и может стать источником заболевания для детей и взрослых. Прогноз при назофарингите благоприятный — полное выздоровление.
Вариант третий: менингококковый менингит или менингоэнцефалит
Это тяжёлое заболевание начинается внезапно. У ребёнка повышается температура тела до высоких цифр. Он стонет (грудные дети кричат на одной ноте) становится очень бледным и принимает вынужденную позу, вытягиваясь в виде лука (закидывает назад голову). Если вы попробуете прижать его подбородок к груди — не сможете этого сделать. Так же, как и поднять прямую ногу вверх. Часто наблюдается однократная или многократная рвота. Даже без врача любая мама сразу поймёт, что состояние ребёнка очень тяжёлое. Медлить нельзя, нужно срочно отправляться в инфекционную больницу наикратчайшим путём.
Вариант четвёртый: менингококковый сепсис (менингококцемия)
У ребёнка повышается температура тела до высоких цифр, он бледнеет и становится беспокойным. Внимательная мама отметит бледно-розовую сыпь, похожую на аллергическую. Сыпь может располагаться в любой части тела ребёнка, иногда её может и не быть. В течение нескольких часов появляются пугающие пятна тёмно-вишнёвого цвета, с неровными краями. При надавливании они не исчезают (это можно проверить, надавив на сыпь стеклянным фужером или линзой очков). Как только вы заметили такую сыпь, даже если это всего лишь один или два элемента (как в случае с крохой, у которого был единственный элемент, который фельдшер приняла за «ущип»), знайте — у вас есть всего несколько часов, чтобы успеть спасти жизнь своему ребёнку. Поэтому немедленно отправляйтесь в больницу, даже если вам кажется, что ребёнок не так плохо себя чувствует. Только представьте: такая же «сыпь» поражает все внутренние органы ребёнка, нарушая их работу. Без лечения выжить не получится. Прогноз тем хуже, чем больше сыпи и чем ближе она располагается к голове. Каждая минута промедления играет против вас.
Существуют смешанные формы инфекции, когда менингит и сепсис сочетаются. Они развиваются чаще всего у детей до пяти лет и имеют крайне неблагоприятный прогноз.
Как вы считаете, почему у одних детей развивается менингококковый сепсис или менингит, а у других — нет?
Вакцинация детей от гепатитов: подробности в нашей следующей статье.
Менингококковая инфекция? Спасибо, не надо!
симптомы у детей и взрослых
Содержание статьи
Менингококковая инфекция – это патология, которая объединяет группу болезней, имеющих различные проявления. Общим тут является то, что провоцируются эти недуги менингококками, которые передаются воздушно-капельным путем.

 Менингококковая инфекция
Менингококковая инфекцияЭта инфекция считается достаточно опасной, так как способна очень быстро развиваться и давать тяжелые осложнения. Она может даже привести к смерти.
Общая информация
Менингококковая инфекция распространена практически во всех странах мира. Чаще всего эпидемии случаются там, где большая часть населения проживает в антисанитарных условиях. Инфекция является острой и тяжелой. Она может привести к смерти всего за несколько часов.
Источником патологии считается человек. Заразиться ею можно воздушным путем. Однако в детском коллективе передача бактерии происходит посредством контакта. Часто совершенно здоровые люди становятся носителем болезни, многие годы, даже не подозревая об этом. Дело в том, что у них вырабатывается стойкий иммунитет к определенному штамму возбудителя.
Видео-сюжет на тему:
Больше всего такому виду заболеваний подвержены дети до 5 лет, так как их иммунная система сформирована еще не достаточно хорошо. Также нередко она встречается у молодых людей в возрасте от 15 до 25 лет.
Причем провоцирует развитие инфекции курение, которое угнетает защитные силы организма.


Возбудитель менингококкового заболевания – грамотрицательный диплококк, который не живет в условиях влажности, перепада температур, а также слишком высокого уровня солнечной радиации. То есть вне человеческого организма он погибает в течение получаса.
Попав на слизистые оболочки носоглотки, далее, патологический микроорганизм начинает распространяться с кровью.
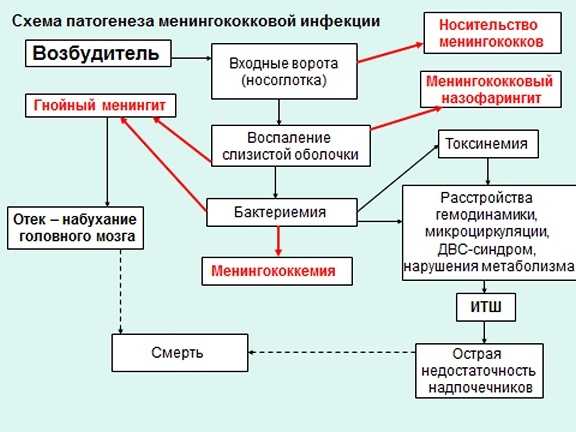
После заражения менингококк распадается, вследствие чего в организме появляется огромное количество эндотоксина, провоцирующего микроциркуляторные нарушения в сосудах.
То есть у человека могут появляться обширные кровоизлияния во внутренних органах. Так как возбудитель способен проникать сквозь гематоэнцефалический барьер и вызывать менингит или даже энцефалит.
Болезнь лучше предупредить, чем ее лечить — узнайте .
Группы риска
Есть люди, риск у которых подхватить менингококковую инфекцию выше, чем у других. Это могут быть:
- Дети до 5 лет. В этом возрасте иммунитет малыша еще не совсем сформировался, поэтому под «ударом» менингококка он бессилен. Маленькие дети не всегда контролируют свое поведение. Им свойственно забывать о правилах гигиены. Кроме того, дети посещают дошкольные учреждения или школы, где риск распространения инфекции повышается.
- Люди от 15 до 25 лет. Сюда входят те молодые ребята, которые часто посещают ночные увеселительные заведения, курят, злоупотребляют спиртными напитками.


В любом случае профилактика патологии лучше, чем ее лечение. Важно заботиться о своем здоровье.
Симптомы менингококковой инфекции
Инкубационный период данной патологии составляет 1-10 дней. Чаще всего он длится всего 2-3 дня. Источник заражения – больной человек или носитель менингококка. В основном начало патологии острое, симптомы проявляются ярко.
Однако у некоторых больных есть продромальный период, на протяжении которого у них незначительно повышается температура, появляется общая слабость и сильная потливость.
Менингококковая инфекция характеризуется такими симптомами:
При назофарингите:
- Слабая интоксикация организма.
- Повышение температуры до значения в 38 градусов (при тяжелом течении — до 39 градусов).
- Головная боль.
- Общая слабость.
- Головокружение.
- Першение в горле, сухой кашель.
- Заложенность носа и небольшие выделения из него.
- Рвота (иногда).


При менингококковом менингите:
- Каждый симптом проявляется очень остро.
- Повышение температуры до 40 градусов.
- Резкое ухудшение общего самочувствия.
- Очень .
- Боязнь света.
- , которые быстро проявляются и прогрессируют.
- Повышенная чувствительность кожных покровов.
- Расстройство сознания.
На видео история, рассказанная отцом девочки, перенесшей менингококковую инфекцию:
При менингококкемии:
- Сильная лихорадка.
- Высокая температура.
- Значительное нарушение работы сердечно-сосудистой системы.
- Характерная для этой патологии сыпь при менингококковой инфекции на туловище и ногах.
- Кровоизлияния в области глазной склеры и конъюнктивы.

При менингококковом менингоэнцефалите:
- Нарушения сознания.
- Зрительные и даже слуховые галлюцинации.
- Судороги.
- Парезы и параличи.
Как видно, менингококковая инфекция является достаточно опасной. Поэтому медицинская помощь больному необходима категорически.
Лечение в домашних условиях равносильно смерти.
Формы менингококковой инфекции
Можно выделить несколько форм представленной патологии.
Локализованная:
- Острый назофарингит. Он может быть как самостоятельным заболеванием, так и началом развития менингита. Его проявления очень похожи на симптоматику простудной патологии, поэтому распознать его правильно можно не всегда. Нужно сказать, что эта форма проявления инфекции считается самой легкой.
- Носительство. Несмотря на то что у человека-носителя никаких признаков заболевания нет, размножение менингококка на слизистых оболочках носа все-таки происходит. При этом возбудитель выделяется в окружающую среду. Тут возможна передача патологии воздушно-капельным путем.
- Изолированная менингококковая пневмония.

Генерализованная:
- Менингококковый сепсис. Это очень тяжелая форма болезни, для которой характерно быстрое нарастание интенсивности симптомов. При этом появляется специфическая сыпь, развивается серьезная недостаточность всех органов и систем. Если медицинская помощь больному в этом случае не оказана вовремя, то он может умереть.
- Менингококковый менингит. Тут уже поражается головной мозг, что чревато летальным исходом.
- Острая или хроническая менингококкемия.
Есть и редкая форма представленной патологии: менингококковый артрит. Иногда формы могут быть смешанными. Если течение болезни неблагоприятное, то возбудитель попадает в кровь, разносится по всему организму и вызывает серьезные осложнения.
Особенности диагностики
Для того чтобы диагностика патологии была точной и правильной, необходимо произвести некоторые исследования:
- Фиксация жалоб больного и общий визуальный осмотр пациента.
- Исследование анамнеза пациента, в котором может быть указан контакт с другими людьми, у которых диагностировался менингит или другие формы инфекции менингококка.
- Определение характерной сыпи на коже в виде звездочек.
- Выявления менингеальных признаков.
- Мазок толстой кровяной капли.
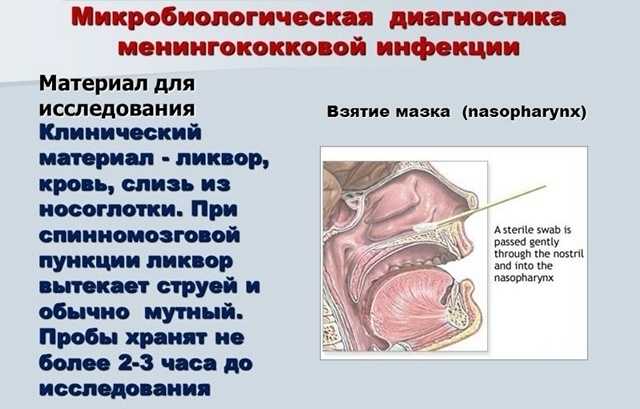

- Клинический анализ крови (повышение уровня СОЭ, снижение количества лимфоцитов).
- Спинномозговая пункция. Ликвор берется на анализ. Это даст возможность определить наличие воспалительного процесса.
- Мазок слизистой носа для определения возбудителя.
- Посев крови на определение чувствительности возбудителя к антибиотикам.
- ПЦР крови и спинномозговой жидкости.
Кроме визита к терапевту, может потребоваться еще консультация невролога, а также инфекциониста. Ранняя диагностика патологии позволяет оказать больному помощь как можно быстрее. Таким образом, уменьшается риск возникновения осложнений.
Следует также проводить дифференциальную диагностику менингококковой инфекции, ведь симптомы могут говорить о наличии другого заболевания. Даже сыпь может быть разная.
Возможные осложнения
Менингококковая инфекция способна провоцировать разного рода осложнения:
- Острая почечная недостаточность.
- Маточное, желудочное или кишечное кровотечение.
- Инфекционно-токсический шок.
- Отек головного мозга.
- Отек легких.
- Нарушение работы гормональной системы.
- Парезы и параличи разных частей тела.
- .
- Эпилепсия.
Это может быть полезно: читайте .
- Пиелонефрит, отит, герпес.
- Хронические боли в голове.
- Проблемы с памятью, зрением, слухом и концентрацией внимания.
- Неадекватность поведения, расстройства настроения.
- Стойкое снижение интеллекта.
- Рубцы на месте кровоизлияний на коже, которые устраняются только оперативным путем.
- Тромбы в кровеносных сосудах вследствие нарушения свертываемости крови.
- Синдром хронической усталости.
- Повышение внутричерепного давления.
- Снижение мышечной силы в одной половине тела.
Как видно менингококковая инфекция бывает крайне опасной, поэтому ее лечение является обязательным.
Лечение менингококковой инфекции
Врачебная помощь, как мы уже выяснили, при этом заболевании является обязательной. Самолечение здесь строго воспрещено, так как оно лишь ускорит фатальный исход. Для полноценного лечения больного необходима быстрая госпитализация на ранних сроках развития патологии. Если течение заболевания сложное, то пациента определяют в реанимационное отделение.

Для лечения инфекции могут потребоваться такие препараты:
- Антибиотик, который позволяет снять признаки лихорадки и интоксикации организма, а также воспалительный процесс.
- Дезинтоксикационные препараты – глюкозо-солевые растворы.
- Противосудорожные лекарства.
- Анальгетики.
- Кортикостероиды: «Преднизолон».
- Витаминные комплексы.
- Ноотропные средства: «Диазепам».
- Сердечные глюкозиды.
- Антисептики. Они используются для промывания глотки при назофарингите.
- Мочегонные препараты. Они используются в том случае, если у больного диагностируется менингит.
- Антибактериальные лекарства: «Рифампицин», «Эритромицин», «Азитромицин».
- Жаропонижающие средства (внутримышечные).
- Гормоны.
Иногда требуется кислородная терапия с применением искусственной вентиляции легких. Выписать пациента из стационара можно только после полного исчезновения симптомов болезни.
Если терапия была назначена вовремя, и лечение было произведено правильно, то прогноз в основном благоприятный. Если же терапия была назначена на поздних сроках развития болезни, то некоторых остаточных влияний избежать не получится.
Лечение часто начинается еще до того момента, как будут готовы анализы. Сыпь какими-либо препаратами лечить не следует, так как она в основном проходит самостоятельно. Лечение людей-носителей можно производить в домашних условиях.
Это может быть полезно: ?
Профилактика менингококковой инфекции
Естественно, без лечения представленной патологии человек может быстро умереть. Однако можно не допустить заражения. Для этого следует соблюдать такие меры профилактики:
- Важно в самые ранние сроки поставить диагноз тем людям, у которых развиваются ранние формы менингококковой инфекции. Они должны быть изолированы, так как передача возбудителя происходит воздушно-капельным путем, поэтому может начаться эпидемия.
- Санация носоглотки у носителей.
- Повышение иммунитета посредством правильного питания и употребления поливитаминных комплексов. Особенно важно принимать витаминные препараты в осенне-зимний период.
- Вакцинация.
На видео обращение руководителя отдела профилактики детских инфекционных заболеваний:
- Запрет на обмен личными предметами, продуктами питания и жвачками.
- Соблюдение простых правил гигиены: мытье рук или использование маски во время инфекционной болезни поможет избежать заражения.
- Исключение переохлаждений. Организм необходимо закалять.
- Во время патологий менингококковой инфекции не следует посещать те места, где скапливается большое количество людей.
- Если у человека произошел контакт с больным, то профилактика предусматривает использование антибиотиков и иммуноглобулинов.
Вот и все особенности представленного заболевания. Лучше беречь себя от различных вирусов и бактерий, а также укреплять свой иммунитет.
Дорогие читатели, если у вас остались вопросы или вы хотите высказать свое мнение, или что-то добавить к статье – пишите нам в комментариях!
Признаки и симптомы менингококцемии у детей и взрослых
Менингококцемия у детей и взрослых. Симптомы. Осложнения. Молниеносная форма. Неотложная помощь. ФотоМенингококцемия (менингококковый сепсис) является генерализованной формой менингококковой инфекции. Заболевание характеризуется поступлением менингококков из первичного воспалительного очага в кровеносное русло и их быстрым размножением. При массовой гибели бактерий выделяются эндотоксины, воздействие которых на внутренние органы и системы организма определяют клиническую картину заболевания.
Чаще всего менингококцемия у детей развивается в возрасте от 3-х месяцев до 1-го года. Среди всех генерализованных форм менингококковой инфекции менингококцемия составляет от 35 до 43%.
Рис. 1. На фото менингококцемия (менингококковый сепсис).
Как развивается менингококцемия
Из очага поражения с макрофагами, в которых сохранились жизнеспособные бактерии, или по лимфатическим путям менингококки попадают в кровь. Развивается менингококковый сепсис или менингококцемия. Распространению инфекции способствует множество факторов: вирулентность возбудителей, массивность инфицирующей дозы, состояние иммунной системы организма и др. В период менингококцемии формируются очаги вторичных поражений и иммунологические реакции. Заболевание протекает стремительно, непредсказуемо и всегда очень тяжело.
Массовая гибель менингококков и высвобождение эндотоксина сопровождается токсическими реакциями. Нарушается кислотно-основное состояние, гемокоагуляция, водно-электролитный баланс, функция внешнего и тканевого дыхания, активность симпатико-адреналовой системы.
Эндотоксин возбудителей поражает сосуды, образуются стазы и множественные кровоизлияния в кожу, слизистые оболочки и внутренние органы. Развивается синдром внутрисосудистого свертывания (ДВС-синдром). Кровоизлияния в надпочечники приводит к развитию синдрома Уотерхауза-Фридериксена и инфекционно-токсического шока. Поражаются внутренние органы, нарушение функции которых приводит к гибели больного.
Рис. 2. На фото менингококцемия у детей. На коже видны обширные кровоизлияния. На фото слева отмечается некроз кожи.
к содержанию ↑Признаки и симптомы менингококцемии
Инкубационный период при менингококцемии составляет от 5 -до 6 дней. Колебания составляют от 1 до 10 дней. Начало заболевания чаще всего острое, внезапное. О генерализации процесса говорит ухудшающееся общее состояние больного, значительное повышение температуры тела, усиливающаяся головная боль, нарастающая бледность кожных покровов, тахикардия и одышка. Появляются мышечные и суставные боли, сыпь на кожных покровах и кровоизлияния на слизистых оболочках.
Сыпь при менингококцемии появляется в первые часы заболевания. Гемморагические элементы могут иметь огромные размеры и сопровождаться некрозом кожи. Наряду с геморрагической сыпью отмечаются кровоизлияния в конъюнктиву глаз и склеры, слизистые оболочки носа и глотки, внутренние органы. Иногда возникают желудочные, носовые и маточные микро- и макрокровотечения, субарахноидальные кровоизлияния.
Крайне тяжелая форма менингококцемии осложняется поражением сердца и его оболочек, тромбозом крупных сосудов, инфекционно-токсическим шоком, кровоизлиянием в надпочечники (синдромы Уотерхауза-Фридериксена). Нарушения функций жизненно важных органов приводит к гибели больного.
В некоторых случаях отмечается более легкое течение заболевания и атипичная менингококцемия, протекающая без кожных высыпаний. При этом в клинической картине заболевания превалируют симптомы поражения того или иного органа.
Очень редко менингококцемия может приобретать хроническое или рецидивирующее течение. Заболевание протекает с субфебрильной температурой тела, часто с сыпью и поражением суставов. Заболевание длится месяцы, и даже годы. Спустя месяцы от начала заболевания у больного может развиться эндокардит и менингит. Периоды ремиссии характеризуются исчезновением сыпи и нормализацией температуры тела. При хронической менингококцемии может развиться узловатая эритема, подострый менингококковый эндокардит и нефрит.
Рис. 3. На фото хроническая форма менингококцемии.
к содержанию ↑Сыпь при менингококковой инфекции
Под воздействием эндотоксина, который выделяется при массовой гибели менингококков, повреждаются стенки артерий и артериол, повышается их проницаемость. Развивается синдром внутрисосудистого свертывания (ДВС-синдром). Запускается система свертывания крови. В кровеносных сосудах образуются тромбы, что значительно затрудняет кровоток. В качестве компенсаторного механизма организмом запускается противосвертывающая система. Кровь начинает разжижаться, из-за чего в организме больного одновременно образуются тромбы и развиваются кровотечения.
Сыпь при менингококковой инфекции имеет характер геморрагий (кровоизлияний), которые появляются на коже и внутренних органах и имеют разные размеры. Особо опасны кровоизлияния в надпочечники. Развившийся синдром Уотерхауза-Фридериксена и нарушение функции жизненно важных органов приводят к гибели больного.
Рис. 4. На фото кровоизлияния в брюшину (слева) и слизистую оболочку языка (справа).
Сыпь при менингококковом сепсисе появляется уже в первые часы заболевания. Вначале на дистальных отделах конечностей и далее распространяется по всему телу.
Ее признаки:
- Петехии — точечные кровоизлияния в кожу и слизистые.
- Экхимозы — мелкие кровоизлияния (от 3-х мм до 1 см. в диаметре).
- Кровоподтеки – крупные кровоизлияния.
При значительных поражениях кожи появляются некрозы — труднозаживаемые язвы, на месте которых при заживании остаются келоидные рубцы.
Рис. 5. Сыпь при менингококковой инфекции имеет багрово-красную окраску и не исчезает при надавливании.
Элементы сыпи плотные на ощупь, возвышаются над кожными покровами, имеют звездчатую форму. Сыпь при менингококцемии иногда появляется на лице и ушных раковинах. Свободная от сыпи кожа имеет бледную окраску. Часто до появления сыпи на кожных покровах появляются кровоизлияния на слизистых оболочке полости рта, конъюнктиве и склерах. При воспалении сосудистой оболочки глазного яблока радужная оболочка становится ржавого цвета.
Чем тяжелее протекает менингококцемия, тем больше площадь кровоподтеков. Высыпания огромных размеров всегда сопровождаются развитием инфекционно-токсического шока.
При выздоровлении больного петехии и экхимозы пигментируются. Мелкая сыпь проходит в течение 3-х дней, крупная — в течение 7 — 10 дней. Кровоподтеки больших размеров некротизируются и покрываются корками. После отторжения корок остаются разной глубины дефекты тканей, заживающие рубцом. Поражение кожи кончика носа, ушных раковин и фаланг пальцем протекает по типу сухой гангрены.
При тяжелых формах менингококцемии развиваются кровотечения: маточные, носовые, желудочно-кишечные, появляются кровоизлияния на глазном дне. При кровоизлияниях в надпочечники развивается синдром Уотерхауза—Фридериксена.
Рис. 6. Сыпь при менингококцемии. Точечные и мелкие кровоизлияния в кожу.
Рис. 7. Большие кровоизлияния на коже при менингококковом сепсисе приобретают звездчатую форму.
Рис. 8. На фото симптомы менингококцемии: кровоизлияния больших размеров на коже конечностей.
Рис. 9. Менингококцемия у детей. Обширные кровоизлияния у ребенка при тяжелой форме заболевания (слева) и мелкие кровоизлияния в кожу (справа).
Рис. 10. На фото некроз и корки на месте обширных кровоизлиянии при тяжелой форме менингококцемии у детей.
Рис. 11. На фото тяжелая форма менингококцемии у ребенка. Кожа над обширным кровоподтеком некротизирована.
Рис. 12. После заживления глубоких дефектов ткани после перенесенной менингококковой инфекции развиваются келоидные рубцы.
к содержанию ↑Признаки и симптомы менингококковой инфекции при поражении сердца
Токсин менингококков содержит аллергизирующую субстанцию, что приводит к выраженной сенсибилизации организма уже с момента заселения носоглотки. Образованные иммунные комплексы оседают на стенках сосудов, усиливая повреждающий эффект (синдром Швартцмана-Санарелли). Сенсибилизация организма лежит в основе развития артритов, нефритов, перикардитов, эписклеритов и васкулитов.
Менингококковый кардит составляет половину всех случаев поражения внутренних органов при менингококковой инфекции. При токсическом поражении сердца поражается эндокард, перикард и миокард. Снижается сократительная способность сердечной мышцы, учащается сердцебиение. Кровоизлияния в сердечную мышцу, трикуспидальный клапан и субэндокардиальное пространство приводят к развитию сердечной слабости, что часто является причиной смерти больного.
При заносе инфекции в перикард развивается гнойный перикардит. При аускультации прослушивается шум трения перикарда.
У пожилых людей после перенесенного заболевания часто развивается миокардиосклероз.
Рис. 13. На фото кровоизлияния в эндокард (слева) и перикард (справа) при менингококковом сепсисе.
к содержанию ↑Признаки и симптомы менингококковой инфекции при поражении легких
При повреждении сосудов легочной ткани развивается специфическое воспаление — менингококковая пневмония. Заболевание развивается на фоне тяжелой интоксикации.
Жидкость пропотевает в просвет альвеол, нарушается иннервация, снижается уровень сродства гемоглобина к кислороду, развивается дыхательная недостаточность и отек легких, может поражаться плевра. Вначале отмечается очаговое поражение, но со временем инфекция распространяется на всю долю легкого. При кашле выделяется большое количество мокроты.
Выздоровление при менингококковой пневмонии идет медленно. Больного долго беспокоит кашель, развивается астения.
к содержанию ↑Признаки и симптомы менингококковой инфекции при поражении суставов
Поражение суставов при менингококковой инфекции регистрируется в 5 — 8% случаев. Чаще поражается один сустав, реже — два и более. Обычно поражаются лучезапястные, локтевые и тазобедренные суставы. Вначале появляется боль и припухлость. При запоздалом лечении воспаление приобретает гнойный характер, что приводит к развитию контрактур и анкилозу.
Рис. 14. Артрит при менингококковой инфекции.
к содержанию ↑Редкие формы менингококцемии
Поражение придаточных пазух носа
Воспаление придаточных пазух носа возникает при менингококковом назофарингите и при генерализованной форме инфекции.
Поражение уретры
Менингококковый назофарингит может стать причиной специфического уретрита у гомосексуалистов при орогенитальном контакте.
Менингококковый иридоциклит и увеит
При менингококковом сепсисе может поражаться сосудистая оболочка глаз (увеит). Поражение чаще двухстороннее. Отмечается помутнение стекловидного тела. Происходит его отслаивание от сетчатки. В местах отслаивания образуются грубые спайки. Снижается острота зрения. Иногда развивается вторичная глаукома и катаракта.
При воспалении цилиарного тела и радужной оболочки (иридоциклит) уже в первые сутки появляется сильная боль, резко снижается острота зрения, вплоть до слепоты. Радужка выпячивается вперед и приобретает ржавый оттенок. Понижается внутриглазное давление.
Вовлечение в воспалительный процесс всех тканей глазного яблока (панофтальмит) может закончиться полной слепотой.
Рис. 15. Менингококковый увеит (слева) и иридоциклит (справа).
к содержанию ↑Молниеносная форма менингококцемии
Молниеносная форма менингококцемии или синдром Уотерхауса-Фридериксена является остро протекающим сепсисом на фоне множественных кровоизлияний в надпочечники. Заболевание возникает в 10 — 20% случаев генерализованной менингококковой инфекции и является самой неблагоприятной формой в прогностическом плане. Смертность составляет от 80 до 100%.
Признаки и симптомы молниеносной формы менингококцемии
При заболевании отмечаются множественные обширные кровоизлияния в кожу и быстрое развитие бактериального шока. При кровоизлияниях в надпочечники возникает дефицит глюко и минералокортикоидов, в результате чего в организме больного быстро возникают нарушения обмена и функции целого ряда органов и систем. Развившийся криз (острая надпочечниковая недостаточность) протекает по типу аддисоновой болезни и нередко заканчивается летальным исходом.
Молниеносная форма менингококцемии возникает внезапно. Температура тела повышается значительно — до 40оС, появляется сильная головная боль и тошнота. Больной становиться вялым. На кожных покровах появляются обширные участки кровоизлияний.
Падает артериальное давление, появляется тахикардия, пульс становится нитевидным, дыхание учащается, снижается диурез. Больной погружается в состояние глубокого сна (сопор). Развивается кома.
Рис. 16. Тяжелая форма менингококковой инфекции у ребенка.
Диагностика молниеносной формы менингококцемии
В крови больных с молниеносной формой менингококцемии отмечается значительное повышение лейкоцитов и остаточного азота, снижение тромбоцитов, натрия, хлора и сахара.
При развитии менингита при менингококцемии проводится спинномозговая пункция.
Неотложная помощь при молниеносной форме менингококцемии
Лечение синдрома Уотерхауса-Фридериксена в первую очередь направлено на борьбу с дефицитом кортикостероидов, параллельно проводится коррекция водно-электролитного обмена, применяются препараты для повышения артериального давления и сахара крови, антибактериальное лечение направлено на борьбу с инфекцией.
Для возмещения недостатка кортикостероидов вводится гидрокортизон и преднизолон.
С целью коррекции водно-электролитного обмена вводится раствор натрия хлорида с аскорбиновой кислотой. С целью повышения артериального давления вводится мезатон или норадреналин. Для поддержки сердечной деятельности вводится строфантин, камфора, кордиамин.
Рис. 17. На фото кровоизлияния в надпочечники при синдроме Уотерхауса-Фридериксена.
к содержанию ↑Инфекционно-токсический шок при менингококцемии
Инфекционно-токсический шок развивается при молниеносных формах менингококковой инфекции и является самым грозным ее осложнением.
В основе инфекционно-токсического шока лежит бактериальная интоксикация. В результате массовой гибели менингококков высвобождаются эндотоксины, которые повреждают сосуды и приводят к параличу мелких сосудов. Они расширяются, кровь в сосудистом русле перераспределяется. Снижение объема циркулирующей крови приводит к нарушению микроциркуляции и снижению ее перфузии в органы и ткани. Развивается синдром внутрисосудистого свертывания. Нарушаются окислительно-восстановительные процессы. Снижается функция жизненно важных органов. Стремительно падает артериальное давление.
Введение пенициллина приводит к массовой гибели менингококков и высвобождению эндотоксина, что усугубляет развитие шока и ускоряет гибель больного. В данном случае вместо пенициллина следует вводить левомицетин. После выведения больного из шока введение пенициллина можно продолжить.
О развитии инфекционного шока можно судить по следующим признакам:
- быстрому распространению сыпи и ее появлению на лице и слизистых оболочках,
- снижению артериального давления, нарастанию тахикардии и одышки,
- быстрому нарастанию расстройства сознания,
- развитию цианоза и гипергидроза,
- снижению в периферической крови лейкоцитов и нейтрофилов, появлению эозинофильных гранулоцитов, замедлению СОЭ,
- снижению белка, выраженному ацидозу, снижению сахара крови.
Температура тела у больных стремительно падает до нормальных цифр. Отмечается возбуждение. Моча прекращает выделяться. Развивается прострация. Появляются судороги. Наступает смерть больного.
Рис. 18. На фото менингококковая инфекция у взрослого.
к содержанию ↑Течение и исходы и прогноз при менингококковой инфекции
Без адекватного лечения течение заболевания длительное и тяжелое. Обычно менингококковая инфекция длится от одного до полутора месяцев. Отмечаются случаи более длительного течения — до 2 — 3 месяцев.
Генерализованные формы менингококковой инфекции в 10 — 20% случаев заканчиваются летальным исходом. Самая высокая смертность отмечается у детей первого года жизни. При менингококцемии без лечения отмечается 100% смертность. Основной причиной летального исхода при менингококковом сепсисе является инфекционно-токсический шок. При развитии менингококкового менингита причиной смерти больных является паралич дыхания, вызванный отеком и набуханием головного мозга.
Рис. 19. На фото тяжелая форма менингококцемии у детей.
При своевременном и адекватном лечении прогноз при менингококковой инфекции благоприятный.
ССЫЛКИ ПО ТЕМЕ Статьи раздела «Менингококковая инфекция»Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Менингококковая инфекция» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2020 Наверхчто нужно знать, чтобы защитить себя и своих близких
В январе 2019 года Всемирная организация здравоохранения признала отказ от прививок одной из главных глобальных угроз человечеству1. Эксперты ВОЗ поясняют, что вакцинация — один из способов борьбы с заболеваниями, который позволяет предотвратить до 3 миллионов смертей ежегодно. Еще 1,5 миллиона человеческих жизней могут быть спасены1, если прививки будут сделаны еще большему числу людей. Отказ от прививок сводит на нет тот прогресс, который достигнут в борьбе с различными инфекциями.
Что такое менингококковая инфекция, и насколько она распространена?
Инфекция, возбудителем которой является бактерия Neisseria meningitidis, передается только от человека к человеку. Заражение происходит воздушно-капельным путем при контакте с инфицированным. Например, во время чихания, кашля, поцелуя, использования общей посуды.
В течение многих лет заболеваемость менингококковой инфекцией в России снижалась2, однако с 2017 г. стал наблюдаться ее рост: в 2018 г. заболеваемость составила 0,7 на 100 тысяч населения, что на 40% больше, чем в 2016 году, когда был зафиксирован исторический минимум. В 2019 г. рост заболеваемости продолжился3, число случаев выросло еще на 16%.
Как распознать менингококковую инфекцию?
Инкубационный период менингококковой инфекции4 составляет от 2 до 10 дней. После попадания в организм бактерии начинают размножаться на слизистых верхних дыхательных путей — в носоглотке. Этот процесс может протекать бессимптомно, либо сопровождаться назофарингитом и характерными для него симптомами — покраснением слизистой, насморком, отеком, болями и першением в горле, иногда — повышением температуры.
Бактерии могут попадать в кровь и по сосудам распространяться по всему организму, вызывая менингококкемию — менингококковый сепсис, поражающий различные органы человека. При преодолении гематоэнцефалического барьера и попадании бактерий в головной мозг возникает менингококковый менингит. Оба эти состояния могут развиваться стремительно и приводить к летальному исходу.
Прогрессирование менингококкемии сопровождается высокой (до 40 градусов) температурой, развивается озноб, учащается пульс, артериальное давление падает. Еще один настораживающий симптом — покрывающая все тело темная сыпь, которая не исчезает при сильном нажатии на кожу.
К характерным признакам менингита принято относить ригидность (сильное напряжение) затылочных мышц, из-за которых становится невозможным прижать голову к груди. Также отмечается головная боль, нередко судороги, встречающиеся обычно у детей, а также рвота и нарушения сознания.
Симптомами менингококкового менингита у малышей также является высокая температура, светобоязнь, рвота, не приносящая облегчения, и головная боль, распознать которую можно по пронзительному плачу.
В чем опасность инфекции и как ее лечат?
Менингококковую инфекцию лечат антибиотиками4. Терапию нужно начинать незамедлительно, так как состояние пациентов стремительно ухудшается. К сожалению, даже своевременно начатое лечение не всегда помогает спасти жизнь. Даже в том случае, если лечение начато вовремя, погибает каждый пятый заболевший2. При отсутствии лечения в 50% случаев болезнь заканчивается5 смертельным исходом.
Примерно у каждого пятого6 пациента, излечившегося от менингококковой инфекции, сохраняются последствия болезни, существенно меняющие качество жизни и даже приводящие к инвалидности, например, потеря слуха и повреждения головного мозга. На месте элементов сыпи могут появляться язвы и некротические элементы, что может привести к гангренам пальцев на руках и ногах и последующей ампутации.
Кто в группе риска?
В группу риска инфицирования менингококковой инфекцией входят7:
- дети в возрасте до 5 лет;
- подростки от 13 до 17 лет;
- люди старше 60 лет;
- люди, проживающие в общежитиях;
- медработники инфекционных отделений;
- специалисты, которые работают с живой культурой менингококка;
- люди, выезжающие в эндемичные по менингококковой инфекции районы;
- персонал и воспитанники социальных учреждений с круглосуточным пребыванием;
- участники массовых международных спортивных и культурных мероприятий;
- пациенты, перенесшие кохлеарную имплантацию;
- пациенты с ликвореей;
- пациенты с первичными и вторичными иммунодефицитными состояниями.
Одним из способом профилактики менингококковой инфекции является вакцинация. В России прививка против менингококковой инфекции не входит в Национальный календарь, однако включена в календарь прививок, которые делаются по эпидемическим показаниям.
Министерство здравоохранения рассматривает возможность расширения Национального календаря профилактических прививок8 и, возможно, в скором времени привиться от менингококка можно будет в обычной поликлинике.
Вакцинация не вызывает аутизм?
Одним из аргументов, которые заставляют родителей отказываться от вакцинации или опасаться ее, является боязнь аутизма, спровоцированного прививкой. Говорить о возможной взаимосвязи начали около 20 лет назад, когда в журнале Lancet появилась9 публикация команды ученых под руководством Эндрю Уэйкфилда. Авторы статьи утверждали, что между аутизмом и прививками, защищающими от кори, паротита и краснухи, есть связь.
В исследовании9 нашли неточности и факты, указывающие на подтасовку данных, повторить результаты другим исследовательским группам не удалось. Статья Уэйкфилда была отозвана, а сам он был лишен права заниматься медицинской деятельностью.
С момента публикации прошло два десятилетия, и в настоящее время накоплено большое число научных исследований10,11,12, результаты которых указывают на то, что вакцины не вызывают аутизм.
ПРЕДСТАВЛЕННАЯ ИНФОРМАЦИЯ НЕ ЗАМЕНЯЕТ КОНСУЛЬТАЦИЮ СПЕЦИАЛИСТА, ОБРАТИТЕСЬ К ВРАЧУ
Примечания
1 Доклад ВОЗ «10 глобальных угроз здоровью»
2 Государственный доклад «О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2018 году»
3 Сравнение показателей инфекционных заболеваний по ЦФО по данным НПО Криста
4Менингококковая инфекция. Клинические рекомендации МЗ РФ. Электронный ресурс http://cr.rosminzdrav.ru/#! /schema/892 (по состоянию на 29.06.2020)
5 Менингококковый менингит. ВОЗ. Электронный ресурс https://www.who.int/ru/news-room/fact-sheets/detail/meningococcal-meningitis (по состоянию на 29.06.2020)
6 Менингококковая инфекция: диагностика, лечение и последствия. Электронный ресурс https://www.cdc.gov/meningococcal/about/diagnosis-treatment.html#complications (по состоянию на 29.06.2020)
7 Профилактика менингококковой инфекции. Санитарные правила СП.3.1.3542-18 от 20.12.2018. Электронный ресурс http://docs.cntd.ru/document/552061091 (по состоянию на 29.06.2020)
8 Национальный календарь профилактических прививок. Приложение N 1 к приказу Министерства здравоохранения РФ от 21 марта 2014 г. N 125н
9 Публикация в журнале Lancet RETRACTED: Ileal-lymphoid-nodular hyperplasia, non-specific colitis, and pervasive developmental disorder in children. Электронный ресурс https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(97)11096-0/fulltext (по состоянию на 29.06.2020)
10 Доклад Центра контроля и профилактики заболеваний. Vaccines Do Not Cause Autism Электронный ресурс: https://www.cdc.gov/vaccinesafety/concerns/autism.html (по состоянию на 29.06.2020)
11 Исследование Jeffrey S. Gerber и Paul A. Offit Vaccines and Autism: A Tale of Shifting Hypotheses Электронный ресурс https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2908388/ (по состоянию на 29.06.2020)
12 Доклад National Capital Poison Center Vaccines Do Not Cause Autism Электронный ресурс https://www.poison.org/articles/2010-oct/vaccines-do-not-cause-autism (по состоянию на 29.06.2020)
Материал был подготовлен совместно с французской фармацевтической компанией «Санофи», которая занимается научными исследованиями, производством лекарственных препаратов и вакцин, в том числе и в России. Узнать больше о компании с более чем 100 000 сотрудников по всему миру можно здесь.
Представительство АО «Санофи-авентис груп» (Франция). 125009, г. Москва, ул. Тверская, д. 22. Тел.: (495) 721-14-00, факс: (495) 721-14-11 www.sanofi.ru. SPRU.MENAC.20.05.0128
Менингококковая инфекция — симптомы, лечение, профилактика у детей
 Менингококковая инфекция – это относительно редкое инфекционное заболевание антропонозного профиля, при котором отмечается распространение вируса-возбудителя исключительно воздушно-капельным способом, а также формирование полиморфной клинической симптоматикой. Клиника менингококковой инфекции настолько многообразна, что в некоторых ситуациях даже опытные инфекционисты не могут достоверно установить диагноз без лабораторного подтверждения. Менингококконосительство является редкой патологией, а в большинстве ситуаций клиника менингококковой инфекции заключается в появлении у пациента признаков менингита. При имеющемся неблагоприятном фоне у части пациентов отмечается молниеносное развитие тяжелого септического состояния.
Менингококковая инфекция – это относительно редкое инфекционное заболевание антропонозного профиля, при котором отмечается распространение вируса-возбудителя исключительно воздушно-капельным способом, а также формирование полиморфной клинической симптоматикой. Клиника менингококковой инфекции настолько многообразна, что в некоторых ситуациях даже опытные инфекционисты не могут достоверно установить диагноз без лабораторного подтверждения. Менингококконосительство является редкой патологией, а в большинстве ситуаций клиника менингококковой инфекции заключается в появлении у пациента признаков менингита. При имеющемся неблагоприятном фоне у части пациентов отмечается молниеносное развитие тяжелого септического состояния.
В экономически развитых странах заболеваемость менингококковой инфекцией находится на достаточно низком уровне и составляет в среднем 1 случай на 100000 населения, причем практически в 70% случаев развивается менингококковая инфекция у детей, не достигших трехлетнего возраста. Тяжелые гипертоксические формы менингококковой инфекции в большинстве ситуаций развиваются у детей грудного возраста.
Заболеваемость менингококковой инфекцией увеличивается с периодичностью в 10 лет, что инфекционистами объясняется сменой штаммов возбудителя, а также ослаблением иммунологической структуры людей. Кроме того, инфекционистами доказана связь повышения уровня заболеваемости среди населения в весенний период времени, хотя не исключается возможность заражения менингококковой инфекцией в любом периоде.
В качестве источника распространения менингококковой инфекции может выступать как человек, находящийся в остром периоде заболевания, так и бактерионоситель, которые передают инфекционные агенты здоровым лицам воздушно-капельным способом. Максимальную контагиозность в отношении распространения менингококковой инфекции составляют лица, у которых имеются катаральные проявления в виде назофарингита. Инкубационный период менингококковой инфекции может значительно варьировать по времени, однако в среднем составляет шесть суток.
Патогенез менингококковой инфекции у здорового человека может развиваться и при контакте с бактерионосителем, у которого клинические проявления вовсе не развиваются. Менингококковая инфекция у детей, посещающих организованные коллективы, распространяется очень быстро. Восприимчивость к мданной инфекции у лиц различного возраста очень высокая, однако, патогномоничные клинические проявления развиваются в 0,5% случаев. Инфекционистами также не исключается возможность развития менингококковой инфекции семейного типа.
Максимальный уровень летальности от менингококковой инфекции регистрируется в возрастной группе до одного года, что обусловлено высоким процентом развития сверхострого менингококкового сепсиса и осложненного инфекционно-токсического шока, тяжелого гнойного менингита с развитием отека — набухания головного мозга. Благоприятный исход заболевания наблюдается при своевременной верификации диагноза и подборе адекватной схемы терапии.
Причины и возбудитель менингококковой инфекции
В качестве провокатора развития менингококковой инфекции выступает специфический возбудитель Neisseria meningitidis, который относится к грамотрицательным диплококкам. Возбудитель менингококковой инфекции отличается высокой чувствительностью по отношению к воздействию различных факторов окружающей среды. Губительными для возбудителя является воздействие как пониженных, так и повышенных температур, повышенной влажности, ультрафиолетового облучения.
В настоящий момент в лабораторных условиях было верифицировано 13 серотипов Neisseria meningitidis, среди которых эпидемиологически значимыми являются только три. В некоторых ситуациях также могут встречаться полиагглютинирующие штаммы возбудителя. При микроскопическом исследовании препарата крови или ликвора часто удается обнаружить возбудителя, который располагается попарно внутриклеточно. Эндотоксиноподобное действие возбудитель оказывает благодаря наличию липополисахарида в оболочке. Neisseria meningitidis проявляет тропность, прежде всего к слизистым оболочкам носоглотки, где происходит ее активное размножение, после чего отмечается выделение возбудителя в окружающую среду вместе со слизью, то есть формируется менингококконосительство.
Здоровые носители менингококковой инфекции часто страдают хроническими воспалительными изменениями носоглотки. Достоверная верификация диагноза становится возможной только после проведения бактериологического анализа, причем в качестве биоматериала для исследования предпочтительно использовать носоглоточную слизь.
Патогенез менингококковой инфекции тяжелого течения связан с проникновением возбудителя через слизистые оболочки в общий кровоток, что может носить транзиторный характер или становиться причиной развития классического варианта менингококцемии. Тяжесть состояния пациента в этой ситуации определяется массивным распадом менингококков и поступлением в кровь большой концентрации эндотоксинов, которые максимальное негативное влияние оказывают на сосудистое русло.
Пагубное влияние эндотоксина при менингококцемии оказывается на эндотелий сосудов микроциркуляторного русла, в результате чего запускается каскад гемокоагуляционных нарушений, что способствует развитию диссеминированного внутрисосудистого свертывания. Клинически данные патогенетические изменения проявляются обширными кровоизлияниями на коже, а также во внутренних органах.
Развитие клиники инфекционно-токсического шока при менингококковой инфекции чаще всего обусловлено наличием кровоизлияний в кору надпочечников и проявляется появлением резкой артериальной гипотензии, нитевидного пульса, расстройства микроциркуляции, нарушения сознания различной степени.
В ситуации, когда возбудитель менингококковой инфекции преодолевает гематоэнцефалический барьер, создаются благоприятные условия для развития воспалительного процесса в оболочках головного мозга с развитием клиники менингита. Тяжелое течение менингита сопровождается развитием отека — набухания вещества головного мозга, что в большинстве ситуаций заканчивается летально.
После перенесенной менингококковой инфекции у пациента формируются нестойкие, типоспецифические иммунные механизмы.
После перенесенной менингококковой инфекции у человека формируются иммунные реакции, напряженность и продолжительность которых в настоящее время недостаточно изучена. При первичном контакте с возбудителем развивается так называемый бустер-эффект, проявляющийся выраженной иммунологической реакцией организма. Многочисленные научные исследования заканчивались выводами о том, что при частом инфицировании возбудителем у человека формируется носительство и вместе с тем ослабление местного иммунитета слизистых оболочек носоглотки, что обуславливает возможность повторного заражения. Риск заражения менингококковой инфекцией максимальный в условиях скученности населения, нарушения температурного режима в помещении, низкого уровня влажности воздуха.
На основании данных специалистов всемирной организации здравоохранения каждый год во всем мире регистрируется более 300 000 случаев менингококковой инфекции, из которых до 10% заканчиваются летальным исходом. При эпидемическом течении менингококковой инфекции отмечается регистрация заболеваемости во всех возрастных категориях с максимумом в весенние месяцы.
Симптомы и признаки менингококковой инфекции
Инкубационный период менингококковой инфекции не зависит от клинической формы заболевания, однако, отмечается четкая корреляционная зависимость продолжительности периода инкубации от концентрации возбудителя. В ситуации, когда менингококковая инфекция протекает в форме назофарингита, у пациента появляются неспецифические симптомы, не отличающие данную патологию от ОРЗ. Продолжительность лихорадочного периода в этой ситуации составляет в среднем трое суток, и температурная кривая носит субфебрильный характер. На протяжении лихорадки пациенты часто жалуются на умеренно-выраженную головную боль и заложенность носа без явных катаральных проявлений.
При объективном осмотре пациента удается обнаружить умеренно-выраженную гиперемию зева с цианотичным оттенком, а также наличие слизисто-гнойной дорожки по задней стенке. Остальные клинические формы менингококковой инфекции развиваются на фоне менингококкового назофарингита.
Дебют менингококцемии, как правило, острый и начинается с появления у пациента фебрильной лихорадочной реакции, потрясающего озноба, распространенной миалгии и артралгии, головной боли и рвоты. Несмотря на все вышеперечисленные проявления, самым патогномоничным клиническим маркером менингококцемии является сыпь. Появляется сыпь при менингококковой инфекции к концу первых суток заболевания и носит геморрагический характер.
Сыпь при менингококковой инфекции гипертоксического типа может появляться с первых часов заболевания и рассматривается инфекционистами, как крайне неблагоприятный клинический признак. Появление первых элементов геморрагической сыпи происходит диффузно на кожных покровах туловища и конечностей и чаще всего они имеют пятнистый характер светло-розовой окраски. Впоследствии пятнистая сыпь угасает и появляются типичные геморрагические элементы различного размера, неправильной «звездчатой» формы, возникающие на неизмененных кожных покровах. Излюбленной локализацией сыпи при менингококковой инфекции являются боковые поверхности и нижняя треть туловища, а также бедра. В дальнейшем геморрагические элементы сыпи претерпевают изменения в виде появления в центре некрозов, потемнения окраски, увеличения не только размеров, но и количества элементов, местами сливающихся, тем самым поражая большую часть кожных покровов. Возможны некрозы и сухая гангрена ушных раковин, носа, фаланг пальцев. Появление геморрагической сыпи на кожных покровах лица, век, а также склерах, является неблагоприятным прогностическим признаком.
При тяжелом течении менингококцемии у пациента формируются множественные кровоизлияния, локализующиеся как в слизистых оболочках, так и внутренних органах. При условии полного отсутствия медикаментозной коррекции менингококцемия сопровождается развитием инфекционно-токсического шока, способного провоцировать развитие летального исхода.
Менингококковая инфекция, протекающая в форме гнойного менингита, также имеет острый дебют, проявляющийся резким подъемом температуры тела до гектических цифр, сопровождающимся интенсивным болевым синдромом в голове, который носит разлитой характер. Вышеперечисленная симптоматика в дальнейшем дополняется появлением многократной рвоты, не связанной с актом приема пищи. Стандартная анальгетическая терапия в этой ситуации не приносит выраженного положительного эффекта, что является принципиальным диагностическим признаком. В качестве сопутствующих клинических симптомов, которые развиваются не во всех случаях менингита, выступает гиперестезия и светобоязнь.
Головная боль при менингококковом менингите настолько интенсивная, что пациенты даже боятся шевелить головой, а максимально комфортной позой, приносящей облегчение пациенту, является «лежа на боку с запрокинутой головой». Характерными клиническими маркерами менингита является обнаружение положительных симптомов Кернига и Брудзинского, а также обнаружение выраженной ригидности затылочных мышц.
Менингококковая инфекция у детей, протекающая в форме гнойного менингита, проявляется напряжением и выбуханием родничка, положительным симптомом Лессажа. Очень часто у ребенка формируется повышенная судорожная готовность и кратковременная утрата сознания.
К атипичным формам менингококковой инфекции относится появление у пациента с менингитом или менингококцемией герпетических высыпаний распространенной локализации.
При генерализованных формах менингококковой инфекции часто пациенты предъявляют жалобы на появление болевого синдрома и признаков воспаления в различных группах суставов, которые чаще всего носят односторонний характер.
Диагностика менингококковой инфекции
Врач любого профиля должен помнить о таких патогномоничных признаках менингококковой инфекции, как острый дебют, гектическая лихорадка и геморрагическая сыпь. В ситуации, когда у пациента отмечается стертая клиническая симптоматика, с подозрением на менингококковую инфекцию, следует госпитализировать человека в стационар для проведения динамического клинического наблюдения и лабораторного обследования.
Специфические лабораторные исследования на предмет наличия у пациента менингококковой инфекции заключаются в проведении бактериологических, а также серологических типов анализов.
В качестве материала для проведения бактериологического анализа следует использовать различные биологические выделения пациента в виде носоглоточной слизи, крови, спинномозговой жидкости. В амбулаторных условиях в стандартной лаборатории доступно исследование только слизи из носоглотки. Для забора биологического материала с целью дальнейшего исследования на предмет наличия возбудителя менингококковой инфекции следует использовать стерильный тампон без предварительной санитарной обработки ротовой полости.
В условиях стационара инфекционного профиля доступно проведение бактериологического исследования крови, спинномозговой жидкости и носоглоточной слизи. В качестве серологических методов исследования, позволяющих достоверно установить диагноз «менингококковая инфекция» следует использовать РПГА и ВИЭФ. Кроме того, в настоящее время достаточно широко инфекционистами используются такие экспресс-методик, как бактериоскопия спинномозговой жидкости и крови по методу «толстая капля», позволяющая обнаруживать внутриклеточное парное расположение кокков.
При проведении стандартного исследования периферической крови пациента, страдающего генерализованной формой менингококковой инфекции, наблюдается резкое увеличение показателя лейкоцитов в крови, повышение СОЭ. При осуществлении спинномозговой пункции отмечается выделение ликвора под давлением, причем отделяемое имеет белесоватый, мутный оттенок.
Для установления достоверного диагноза «менингококковая инфекция» на догоспитальном этапе важное значение имеет проведение дифференциации имеющихся у пациента клинических проявлений с симптомами других заболеваний. Так, в стадии продромальной сыпи, которая наблюдается в дебюте менингококцемии, тяжело отличить элементы сыпи от таковых при лекарственной аллергии. Принципиальное значение в этой ситуации имеет быстрая динамика и кратковременный характер. Сыпь в начале развития менингококцемии также сходна с коревой, однако отсутствие продолжительного катарального периода исключают корь. Кроме того, первоначально при кори появляется энантема, а в дальнейшем отдельные элементы сыпи распространяются по кожным покровах туловища.
Лечение менингококковой инфекции
Первоначальные лечебные мероприятия в отношении пациента, у которого подозревается наличие менингококковой инфекции, должны осуществляться незамедлительно.
В качестве этиотропной медикаментозной коррекции уже в первые часы заболевания пациенту следует ввести раствор Левомицетина сукцината в разовой расчетной дозе 25 мг на кг в дополнение к Преднизолону в расчетной дозе 2 мг на кг веса пациента. Ввиду того, что при менингококковой инфекции отмечается раннее развитие гемодинамических нарушений на микроциркуляторном уровне, введение любых медикаментозных препаратов должно производиться парентерально методом внутривенной инфузии. Когда у пациента, страдающего тяжелой гипертоксической формой менингококковой инфекции, отмечается появление признаков инфекционно-токсического шока, следует незамедлительно применить боллюсный метод введения глюкокортикостероидных препаратов в максимальной расчетной дозе 20 мг на кг веса пациента в сочетании с внутривенной инфузионной терапией растворов, восполняющих объем циркулирующей крови.
Все пациенты, у которых имеются клинические проявления, подозрительные на менингококковую инфекцию, должны подлежать незамедлительной госпитализации в стационар инфекционного профиля, а при наличии осложненного инфекционно-токсическим шоком течения, в реанимационное отделение.
В некоторых ситуациях больные, страдающие менингококковой инфекцией в легкой степени тяжести, допускаются для амбулаторного лечения.
В настоящее время инфекционистами разработана эффективная схема лечения различных форм менингококковой инфекции. Так, при менингококковом назофарингите больному показано применение антибактериальной терапии Рифампицином в расчетной дозе 10 мг на кг в сутки курсом 5 суток, а при отсутствии эффекта – Макролидами. Продолжительность лечения менингококконосителей Рифампицином составляет трое суток.
Гнойный менингит на догоспитальном этапе нуждается в проведении массивной антибактериальной терапии с применением Левомицетина сукцината в расчетной дозе 25 мг на кг веса пациента и Глюкокортикостероидов в расчетной разовой дозе 3 мг на кг веса. При данной форме менингококковой инфекции существует высокий риск развития генерализации патологического процесса и инфекционно-токсического шока, поэтому в отношении пациента должна постоянно применяться расширенная инфузионная терапия, подразумевающая использование солевых и коллоидных растворов. С целью предотвращения развития судорожного синдрома следует проводить активную дегидратационную терапию с применением мочегонных препаратов типа Фуросемида в расчетной дозе 1 мг на кг веса пациента. В реконвалесцентном периоде гнойного менингита больному обязательно необходимо принимать ноотропные препараты и витамины группы В перорально длительным курсом до двух месяцев.
При установлении диагноза менингококцемия уже на догоспитальном этапе пациенту необходимо обеспечить венозный доступ и ввести первую дозу антибактериального препарата Левомицитина сукцината в расчетной дозе 25 мг на кг веса пациента внутривенно. Глюкокортикостероидная терапия назначается на догоспитальном этапе в случае имеющихся у пациента клинических критериев инфекционно-токсического шока, и объем ее напрямую зависит от стадии шока. Так, при первой стадии шока показано введение Преднизолона или Гидрокортизона в дозе 5 мг на кг веса, при второй стадии доза увеличивается до10 мг на кг, а при третьей стадии принимается максимальная дозировка 20 мг на кг веса пациента. С целью коррекции гемодинамических нарушений при менингококцемии обязательно назначается расширенная схема инфузионной терапии с применением солевых растворов или Реополиглюкина.
Введение инотропов типа Допамина при менингококковой инфекции с целью коррекции гемодинамических нарушений допускается только в условиях стационара. В ситуации, когда у больного отмечается осложненное течение менингококцемии, проявляющееся в развитии клинических признаков инфекционно-токсического шока, препаратом выбора является Левомицетина сукцинат в суточной максимальной дозе 100 мг на кг веса пациента, после чего предпочтительно переводить пациента на Пенициллин в суточной расчетной дозе 0,2 г на кг веса или Цефтриаксон по 100 мг на кг веса пациента, разделенного на два приема. Осложненная менингококцемия склонна к развитию нозокомиальной инфекции, поэтому основную антибактериальную терапию следует дополнять назначением Аминогликозидов 3-го поколения (Амикацин в суточной дозировке 20 мг на кг, Нетилмицин в расчетной разовой дозе 1,5 мг на кг) с периодичностью в 8 часов.
Решение о выписки пациента из инфекционного стационара принимает лечащий врач на основании нормализации клинических и лабораторных показателей крови, а также ликвора. Контрольное бактериологическое исследование мазка из носоглотки проводится в течение трех суток после окончания антибактериальной терапии.
Осложнения и последствия менингококковой инфекции
Прогноз в отношении жизни и клинического выздоровления пациента, страдающего менингококковой инфекцией, напрямую зависит от своевременности проведения диагностики этиологии имеющихся у пациента патологических изменений, а также от адекватности подбора схемы медикаментозного лечения.
Следует учитывать, что позднее обращение пациента, страдающего менингококковой инфекцией в форме гнойного менингита, является крайне неблагоприятным для пациента, ввиду развития повышенного риска осложненного течения инфекции. При условии своевременного применения медикаментозной коррекции менингококковой инфекции в полном объеме отмечается полное выздоровление пациента. Самым распространенным осложнением менингококковой инфекции, проявляющимся в различной степени тяжести, является поражение слуховых нервов с тугоухости, которая может носить как одностороннюю, так и двухстороннюю локализацию. В педиатрической практике инфекционисты сталкиваются больше с бактериальными осложнениями менингококковой инфекции в виде вентрикулита, гидроцефалии, субарахноидальной эмпиемы, абсцесса головного мозга, парезов и параличей. При менингококковой инфекции, проявляющейся в форме менингококцемии, у части пациентов отмечается вторичное инфицирование кожных покровов с формированием обширных некрозов.
Многочисленные клинико-лабораторные научные наблюдения подтверждают, что даже при улучшении самочувствия пациента, перенесшего менингококковую инфекцию, полное восстановление нарушенных функций не наступает, в связи с чем, данная категория пациентов подлежит диспансеризации у невропатологов продолжительностью до трех лет.
Самым распространенным негативным последствием менингококковой инфекции у детей является развитие признаков церебрастенического синдрома, который проявляется в виде повышенной утомляемости, расстройства сна и аппетита, снижения когнитивных функций, психоэмоциональной неустойчивостью, двигательной расторможенностью, рассеянностью внимания и даже агрессивностью.
При имеющихся даже минимальных клинических проявлениях церебростении у ребенка, следует использовать различные виды психокоррекции, а также длительный прием ноотропных препаратов и поливитаминных комплексов.
Профилактика менингококковой инфекции
Основной функцией эпидемиологического надзора по уровню заболеваемости менингококковой инфекцией является профилактика развития смертельных случаев, а также снижения уровня «выявляемости» данной нозологии среди лиц, относящихся к группе риска. Таким образом, специалисты эпидемиологического надзора должны осуществлять динамическое наблюдение за уровнем заболеваемости среди различных слоев населения, отслеживание циркуляции менингококков на различных территориях, а также наблюдение за иммунологическими характеристиками населения. Проведение оперативного эпидемиологического исследования обстановки по распространению заболеваемости менингококковой инфекцией, является хорошим подспорьем в выявлении начала эпидемического неблагополучия, а также организации профилактических мероприятий.
Обнаружение двукратного и более повышения количества зарегистрированных случаев менингококковой инфекции в течение тридцати суток является предвестником эпидемического подъема уровня заболеваемости, нуждающимся в проведении незамедлительной профилактической работы с населением.
Прививка от менингококковой инфекции в настоящий момент не применяется повсеместно, хотя в отдельных странах давно разработана вакцина от менингококковой инфекции группы А и С, содержащая очищенный групповой полисахарид. Полисахаридная вакцина от менингококковой инфекции групп А и С позволяет выработать иммунные защитные механизмы организму на период в три года, поэтому эпидемиологическая эффективность прививки составляет не менее 85%.
Прививка от менингококковой инфекции относится к категории малоиммуногенной, и вместе с тем, ее применение способно провоцировать развитие тяжелых неврологических осложнений. Все усилия фармакологов и инфекционистов в настоящий момент направлены на разработку поливалентной менингококковой конъюгированной вакцины, которая бы содержала капсулярные полисахариды различных серогрупп возбудителя.
Проведение иммунизации в плановом порядке является нецелесообразным, а использование вакцины против менингококковой инфекции должно производиться по строгим показаниям, среди которых главным звеном является предположительная поездка человека в эпидемиологически опасные районы (Непал, Кения, Саудовская Аравия).
Противоэпидемические меры при менингококковой инфекции применяются с целью раннего выявления больных, а также здоровых носителей возбудителя. Так, после выписки реконвалесцента по менингококковой инфекции из стационара, человек допускается для посещения организованных коллективов не только после клинического выздоровления, но и однократного отрицательного результата бактериологического обследования, которое должно быть проведено не ранее чем через 5 суток после последнего приема антибактериального препарата. В ситуации, когда у человека сохраняются признаки носительства менингококка, обязательно необходимо проводить дополнительную санацию.
Все, лица, имевшие близкий контакт с человеком, болеющим менингококковой инфекцией, должны находиться под наблюдением врача продолжительностью не менее 10 суток, в течение которых человеку осуществляют ежедневную термометрию, осмотр носоглотки на предмет катаральных явлений, а также кожных покровов на предмет наличия элементов сыпи. Все лица, у которых выявляются клинические и визуальные признаки острого назофарингита, должны в обязательном порядке пройти бактериологическое обследование.
Профилактические мероприятия, действие которых направлено на прерывание возможных путей распространения инфекции заключаются в осуществлении своевременной госпитализации лиц, у которых имеются клинические признаки, подозрительные на менингококковую инфекцию, причем в очаге, где был обнаружен эпизод заболевания, не следует проводить заключительную дезинфекцию. Дезинфекция не является обязательным профилактическим мероприятием ввиду того, что возбудитель менингококковой инфекции не отличается устойчивостью к факторам окружающей среды и быстро погибает. В большинстве ситуаций достаточно лишь проведения ежедневной влажной уборки и проветривания помещения.
В эпидемически неблагоприятных районах вакцинация населения проводится в отношении определенных групп лиц, к которым относятся: дети, проживающие в интернатах, студенты первого курса того учебного заведения, в котором был зарегистрирован случай заболевания. В ситуации, когда у человека в момент вакцинации имеются признаки назофарингита без температурной реакции, прививка от менингококковой инфекции все же применяется. Для проведения экстренной вакцинации не требуется предварительного определения серогруппы возбудителя, установления карантина и бактериологического обследования.
Каждый случай заболевания менингококковой инфекцией среди населения должно сопровождаться подачей экстренного извещения в снитарно-эпидемиологическую службу.
Менингококковая инфекция – какой врач поможет? При наличии или подозрении на развитие данной патологии следует незамедлительно обратиться за консультацией к таким врачам как инфекционист, невропатолог.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
Информация о здоровье детей: Менингококковая инфекция
Менингококковая инфекция (или менингококковая инфекция) вызывается бактериями, называемыми менингококками. Существует 13 штаммов менингококка, пять из которых можно предотвратить с помощью вакцин (штаммы A, B, C, W и Y). Менингококковая инфекция встречается редко и не распространяется легко, но может вызвать серьезные осложнения, в том числе:
- менингит — инфекция оболочки головного и спинного мозга
- сепсис — инфекция крови
- инфекции других частей тела, например суставов.
Менингококковые инфекции могут начаться внезапно и очень быстро стать очень серьезными. Они могут стать причиной пожизненной инвалидности или смерти примерно каждого десятого пострадавшего.
Если у вашего ребенка менингококковая инфекция, ранняя диагностика и лечение антибиотиками имеют жизненно важное значение.
Признаки и симптомы менингококковой инфекции
У детей могут быть один или несколько из следующих симптомов, если у них менингококковая инфекция:
- высокая температура (температура выше 39 ° C)
- сильная головная боль
- скованность и боль в шее, плечах, спине и других мышцах
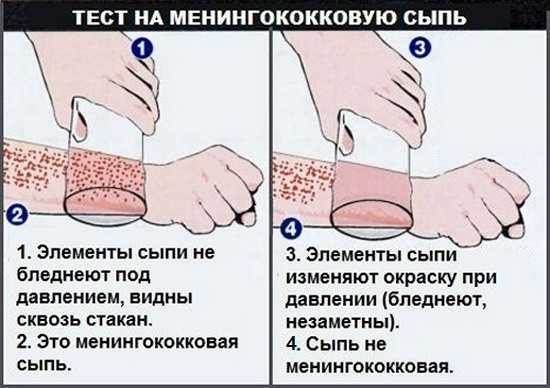
- кожная сыпь (маленькие ярко-красные пятна или пурпурные пятна или синяки необъяснимого характера), не сопровождающаяся становятся телесного цвета (бланшируют), когда вы нажимаете на них пальцем (вы также можете прижать бок прозрачного стакана к сыпи и посмотреть, не побледнеет ли он сквозь стекло)
- неприязнь к яркому свету (светобоязнь)
- летаргия, сонливость или спутанность сознания
- тошнота и рвота.
У младенцев бывает труднее обнаружить типичные симптомы, но они могут включать:
- лихорадка (температура выше 38 ° C)
- пронзительный стонущий крик
- раздражительность, возбуждение или беспокойство
- отказ от пищи или отсутствие пробуждения
- рвота
- трудно проснуться, сонливость или вялость
- бледная или пятнистая кожа
- кожная сыпь (маленькие ярко-красные пятна или пурпурные пятна или синяки необъяснимого характера), которые не становятся телесного цвета (бланшируют), когда вы нажимаете на них пальцем или стенкой прозрачного стакана.
Симптомы проявятся в течение 2–10 дней (но обычно примерно через 3–4 дня) после контакта вашего ребенка с менингококком. Симптомы часто начинаются внезапно.
Когда обращаться к врачу
При появлении признаков менингококковой инфекции необходимо немедленно обратиться к врачу или доставить в ближайшее отделение неотложной помощи.
При подозрении на менингококковую инфекцию берутся образцы крови и жидкости вокруг спинного мозга и проверяются на наличие менингококковых бактерий, но антибиотики обычно начинают незамедлительно в качестве меры предосторожности.
Лечение менингококковой инфекции
Если у вашего ребенка есть симптомы менингококковой инфекции, его будут лечить в больнице с помощью антибиотиков. Раннее лечение антибиотиками — ключ к спасению их жизни и предотвращению длительной инвалидности.
Диагностика не всегда проста в начале. Если ваш ребенок отправлен домой врачом или в больницу после некоторых начальных симптомов, но его состояние ухудшилось или не улучшилось, отвезите его прямо в ближайшее отделение неотложной помощи больницы.
Как распространяется менингококковая инфекция?
Бактерии менингококка передаются крошечными каплями жидкости из носа и горла при кашле, чихании, разбрызгивании и совместном использовании чашек, бутылок для питья и столовых приборов. Однако его нелегко поймать, потому что после выхода из организма бактерии не живут долго.
Многие люди переносят менингококковые бактерии в носу и горле, не заболевая. Этих людей называют здоровыми носителями. Здоровые носители могут передавать бактерии другим людям, которые затем могут заболеть.
Чтобы защитить вашего ребенка от менингококковой инфекции:
- Сделайте прививку вашему ребенку от менингококковой инфекции. Некоторые штаммы включены в Национальную программу иммунизации. Дополнительные вакцины можно приобрести в частном порядке, вам следует обсудить это с вашим терапевтом или педиатром.
- Дети, подвергающиеся воздействию сигаретного дыма, подвергаются большему риску заболеть менингококковой инфекцией. Не позволяйте никому курить в вашем доме или рядом с вашим ребенком.
Соблюдение правил гигиены снижает вероятность заражения или передачи бактериальных инфекций другим людям.Хорошая гигиена включает:
- регулярное тщательное мытье рук
- запрет на совместное использование чашек или столовых приборов
- поощрение детей к кашлю или чиханию в локоть
- обучение вашего ребенка выбрасывать салфетки в мусорное ведро, как только они их использовали, и мыть руки после этого.
Лечение контактных лиц
По закону врачи, лечащие пациентов с подозрением или подтвержденной менингококковой инфекцией, должны уведомить об этом Департамент здравоохранения и социальных служб (DHHS).Сотрудники DHHS могут связаться с вами для получения дополнительной информации.
Люди, контактировавшие с больным менингококковой инфекцией в течение семи дней до того, как они заболели, сами могут подвергаться более высокому риску развития менингококковой инфекции. Некоторым контактным людям потребуется лечение антибиотиками, чтобы предотвратить заболели — ваш врач посоветует вам, если это необходимо. Контактные лица могут включать:
- человек, контактировавших с инфицированным человеком с выделениями изо рта или носа, e.грамм. с помощью одних и тех же столовых приборов или поцелуев
- кого-то, кто живет в том же доме и разделяет еду и жилое пространство
- детей, которые жуют и сосут общие игрушки, например, в детских учреждениях, в игровой группе или детском саду.
Рифампицин — это антибиотик, который обычно используется для контактов. Рифампицин подходит не всем людям и имеет некоторые возможные временные побочные эффекты (например, боли в животе, головные боли, окрашивание жидкостей организма, таких как слюна и моча, в красный или оранжевый цвет).Ваш врач будет предоставить вам всю необходимую информацию.
Прием рифампицина не гарантирует предотвращения менингококковой инфекции. Если у вас развиваются какие-либо симптомы заболевания, вам все равно следует обратиться за неотложной медицинской помощью.
Ключевые моменты, которые следует запомнить
- Бактерия менингококка может вызывать серьезные инфекции, включая менингит, сепсис и инфекции суставов. Эти инфекции могут быть смертельными примерно у каждого десятого пострадавшего.
- Если у вашего ребенка симптомы менингококковой инфекции, обратитесь за неотложной медицинской помощью. Раннее лечение антибиотиками — ключ к спасению их жизни.
- Если врач или больница отправили вашему ребенку домой, ему стало хуже или не стало лучше, немедленно отвезите его в ближайшее отделение неотложной помощи.
- Людям, которые контактировали с больным менингококковой инфекцией, может потребоваться лечение антибиотиками в качестве меры предосторожности.
Дополнительная информация
Общие вопросы, которые задают нашим врачам
Всегда ли сыпь появляется при менингококковой инфекции инфекция?
Сыпь не всегда появляется при менингококковой инфекции, или это может быть один из последних проявившихся симптомов.Если у вашего ребенка есть другие симптомы менингококковой инфекции, немедленно обратитесь за медицинской помощью лечение имеет решающее значение. Не ждите появления сыпи и обратитесь за медицинской помощью.
Я слышал, что даже если ребенок выздоравливает от менингококковой инфекции инфекция, они могут иметь серьезные последствия. Что это могло быть?
Примерно каждый четвертый человек испытывает некоторые последствия после выздоравливает от менингококковой инфекции. К ним могут относиться головные боли, рубцы. кожи, глухота или звон в ушах, нечеткость или двоение в глазах, боль суставы и трудности в обучении.Однако большинство из этих последствий со временем лучше.
Разработано отделением общей медицины Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в мае 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
,МЕНИНГОКОККАЛЬНАЯ ИНФЕКЦИЯ
МЕНИНГЕАЛЬНЫЙ СИНДРОМ
http://www.nlm.nih.gov/medlineplus/meningococcalinfections.html
Определение
Менингококковая инфекция острое инфекционное заболевание человека, вызванного менингококковой инфекцией Neisseria Meningitigis. Механизм передачи инфекция воздушно-капельная. Болезнь характеризуется повреждением слизистая оболочка носоглотки (назофарингит), обобщение процесса в виде специфическая септицемия (менингококкемия) и воспаление мягких оболочек головного мозга (менингит).
История и географическое распространение
Эпидемия цереброспинальный менингит (один из самых клинически выраженные формы заболевания) был известен еще в глубокой древности. описание вспышек этой инфекции содержится в сообщениях Аретея (III века нашей эры), Египетский (VII век).
Менингококковый заражение происходит на всех континентах. Это это серьезная проблема для здоровья населения.Это зарегистрирован в 170 странах мира Мир.
Этиология
возбудитель — Neisseria meningitidis. Это маленький грамм-отрицательный диплококк, аэробный, каталитический и оксидазоположительный, неподвижный и обладает полисахаридная капсула, которая является основным антигеном и определяет серотип вида. Менингококк можно увидеть внутри и снаружи нейтрофиллов. Основные серогруппы патогенных организмов: A, B, C, D и W135, X, Y, Z и я.Бактериальная мембрана — липополисахарид.
Менингококки очень требовательны к составу питательных сред. это воспроизведение может быть только в присутствии белка человека или животного белка. Из-за разрушения эндотоксин микробной клетки доставляется (из липополисахаридного происхождения). Экзотоксин не вырабатывается. возбудителем менингококковой инфекции является характеризуется низким сопротивлением в Окружающая среда.Менингококки погибают при температуре 50 ° C через 5 минут, при температуре 100 ° C — через 30 секунд. У менингококков мало устойчивость к низким температурам.
Эпидемиология
http://www.ijmm.org/article.asp?issn=0255-0857;year=2006;volume=24;issue=1;spage=7;epage=19;aulast=Manchanda
Менингококковый инфекция — типичный антропоноз. Источники инфекции являются здоровыми носителями менингококк, пациенты с менингококковым назофарингитом и пациенты с генерализованными формами болезнь.
пациенты с генерализованной формой больше опасно. Доказано, что они опасен для окружающих в 6 раз, чем здоровые носители. Однако основные источники инфекции — носители, потому что 1200-1800 (по другим данным — 50000) у носителей есть повод к одному пациенту при генерализованной форме болезни.
Механизм передачи инфекции — воздушно-капельный.Заражение реализуется при кашле, чихании. В этом узком контакте и необходима достаточная экспозиция. Это доказано А.А. Фаворова (1976), что инфекция реализуется на расстоянии менее 0,5 метр.
В менингококковая инфекция — одна из важных характеристика эпидемического процесса периодические подъемы и спады заболеваемости. Продолжительность периода с высокой заболеваемость бывает разной.Может быть 5-10 лет и более. Тогда период падение заболеваемости становится. Это длится от 5 до 20 лет.
В Эпидемический процесс менингококковой инфекции характеризуется сезонным распространением. Это проявляется особенно во время эпидемий. Заболеваемость может составить 60-70% от годового заболеваемость во время сезонного подъема. Начало сезонного роста в кванте в странах с умеренным климатом.Это достигает максимума в марте — апреле.
Возраст носителей менингококка инфекция отличается от возраста пациента. Большая часть носители упиваются среди взрослых. часть детей немного. В городах заболеваемость выше, чем в сельская местность.
значительные вспышки болезней были описаны в учебных заведениях закрытого типа и особенно среди военных (как в мирное время такие дядя во время войны).
Патогенез
http://www.ijmm.org/article.asp?issn=0255-0857;year=2006;volume=24;issue=1;spage=7;epage=19;aulast=Manchanda
В Входные ворота для менингококковой инфекции слизистая оболочка носоглотки. Это место первичной локализации агента. В дальнейшем менингококки могут сохраняться в эпителий носоглотки у большинства случаи. Проявляется бессимптомным здоровые носители.В некоторых случаях менингококки может вызвать воспаление слизистой оболочки верхних дыхательных путей. Это ведет к развитие назофарингита.
Менингококки способны преодолевать местные барьеры с помощью факторов распространения (гиалуронидаза). Капсула защищает менингококки от фагоцитоза. Гематогенный путь — основной путь распространения агента в организм (бактериемия, токсинемия). Только агент с высокой вирулентностью и инвазивными штаммами может проникать через гематоэнцефалитный барьер.Штаммы серогруппы А высокая инвазивность.
Менингококки проникают в кровь после разрыва защитных барьеров слизистой оболочки верхних дыхательных путей. Есть гематогенный распространение (менингококкемия). Сопровождается массовое уничтожение агентов с высвобождение эндотоксина. Менингококкемия и токсинемия приводит к повреждению эндотелия сосудов. Кровоизлияния наблюдаются в слизистая оболочка, кожа и паренхиматозные органы.Это может быть септическое течение менингококкемия с образованием вторичных метастатических очагов в эндокард, суставы, внутренние среды глаз.
Таким образом, менингококки проникают в субарахноидальное пространство, размножаются и распространяются серозно-гнойное и гнойное воспаление мягких мозговых оболочек. воспалительный процесс локализуется на поверхности большого черепно-мозгового полушариями, реже — на основании, но иногда может распространяться в покрытии спинного мозга.Во время тяжелой продолжительности воспалительный процесс череп покрыт гнойной массой (так простуда «Гнойный колпачок»). Это может привести к вовлечение материи мозга в воспалительный процесс и менингоэнцефалит.
отросток может охватывать корешки — VII, VIII, V, VI, III и XII пар черепных нервов.
Патогенный свойства возбудителя, состояние макроорганизма, состояние иммунной системы, функциональное состояние гематоэнцефалитный барьер имеют значение в появление менингита любого Этиология.
следующие этапы могут быть выделены в патогенез гнойного менингита:
1. Проникновение возбудителя через гематоэнцефалический барьер, раздражение рецепторов мягких церебральная оболочка головного мозга и систем, формирование спинномозговой жидкости.
2. Гиперсекреция спинномозговой жидкости.
3. Нарушение кровообращения в сосудах головного мозга и оболочки головного мозга, задержка резорбции спинномозговая жидкость.
4. Отек-отек головного мозга при гиперитритации оболочек и корешков головного мозга спинномозговых нервов.
В В патогенезе менингококковой инфекции играют роль токсические и аллергические компоненты. важная роль. Таким образом, в молниеносных формах менингококковая инфекция; инфекционно-токсический шок. развивается из-за массового уничтожения менингококк и либератон в большом количестве эндотоксина.При инфекционно-токсическом шоке развитие тромбозов, кровоизлияний, некрозов в разные органы наблюдаются даже в надпочечники (синдром Уотерхауса — Фридрехсена).
Менингококк менингит характеризуется серозным или гнойным воспалением мягкой мозговой оболочки.
Клиническое проявление
инкубационный период 1-10 дней, чаще 5-7 дней.
Классификация клинических форм менингококковой инфекции:
И.Преимущественно локализованные формы:
а) состояние носителя менингококка
б) острый назофарингит;
в) пневмония.
II. Гематогенно генерализованных форм:
а) менингококкемия: типичный острый менингококковый сепсис; хронический;
б) менингит; менингоэнцефалит;
в) смешанный формы (менингококкемия + менингит, менингоэнцефалит).
г) редкий формы (эндокардит, артрит, иридоциклит).
В Менингококковые носители клинические проявления отсутствуют.
Менингококковый ринофарингит
Самый частые жалобы пациентов — головная боль, преимущественно лобно-теменная регион, боль в горле, сухой кашель, заложенный нос, утомляемость, слабость, потеря аппетит, нарушение сна. У большинства пациентов температура тела повышается до субфебрильной и держится не более 3-7 дней, иногда 5-7 дней. Кожа бледная, сосуды конъюнктивы и склеры обнажены. впрыскивается.Наблюдаются гиперемия и отек слизистой оболочки. нос. У многих пациентов задняя стенка глотки кажется покрытой через слизистую или слизистую — гнойный экссудат.
Воспалительный изменения в носоглотке можно заметить через 5-7 дней, гиперплазия лимфоидных фолликулы держатся дольше (до 14-16 дней). В периферической крови умеренный лейкоцитоз с нейтрофилезом и сдвиг лейкоцитарной формулы в слева, может быть выявлено увеличение ERS.назофарингит предшествует развитию обобщенного формы болезни.
Менингит
Это может начаться после менингококкового ринофарингита, но иногда первичные симптомы болезнь возникает внезапно. У менингита три симптома выявляются постоянно: повышение температуры тела, головная боль и рвота. температура быстро увеличивается при ознобе и может достигать 40-41 ° C в течение нескольких часов. Прерывистые, ремиттирующие, постоянные, двухволновые типы температуры возникают при менингите. пациенты страдают от сильной головной боли, диффузный или пульсирующий характер. Головная боль очень интенсивно ночью. Это увеличивается из-за изменения положения тела, резкое звуки, яркий свет. Рвота возникает без прецедент тошноты. Нет соединения с едой и облегчением после рвоты. Это Правило изобилия, повторяется «фонтаном». Иногда, рвота возникает на пике головной боли.
В менингит, гипертермия, гиперкинезия, светобоязнь, гипералгезия, отмечаются гиперосмия.Эти симптомы чаще выявляется у детей. сильные судороги возникают у многих пациенты в первые часы заболевание (клонический, тонический или смешанный типы). В малых детский менингококковый менингит может начаться с судорогами.
расстройства сознания занимают отличное место в клинической картине (от сопора до комы). Развивается потеря сознания после психомоторного возбуждения.Потери из сознание в первые часы заболевание — неблагоприятный признак.
Во время объективное обследование менингеальные симптомы стоять в первую очередь. Описано около 30 менингеальных признаков. Несколько менингеальных на практике используются знаки: жесткость затылочные мышцы, симптом Кернига, синдром Брудзинского симптом (верхний, средний и нижний). Оценка состояние родничка очень важно у младенцев.Есть три симптомы менингита у грудничка: отек, напряжение и отсутствие пульсации родничков.
Там нет соответствия между выражением менингеальный синдром и тяжесть заболевания. Выражения разных симптомов нет. похоже у того же больного. Терпение имеет обязательную позу в серьезных случаях. Он лежит на боку с отклонением голова назад. Ноги изогнутые в коленном и тазобедренном суставах. ноги подтянуты к животу. Асимметрия и усиление сухожильных, периостальных и кожных у больных наблюдаются рефлексы. Эти рефлексы могут снижаться во время выраженное опьянение. Патологические рефлексы могут быть раскрыты (например, Бабинского, Хордона, Рефлексы Россолимо, клоны стопы), а также симптомы поражения черепной нервной системы (подробнее часто III, VI, VII, VIII пары).
Фульминантное течение менингита
с синдром отека мозга и отек — самый неблагоприятный вариант.При этой форме наблюдается гипертоксикоз. и высокий процент смертности. Главный симптомы являются следствием склонности к мозг в большое затылочное отверстие и удушение продолговатого мозга миндалины мозжечка. Иммитирующие симптомы от сердечно-сосудистая и дыхательная системы развиваются быстро. Появляется брадикардия. Потом его меняют по тахикардии. Артериальное давление может упасть катастрофически, но увеличивается еще больше часто до высокого уровня.Возникает тахипноэ (до 40-60 раз / мин) с помощью подмышечные мышцы. Расстройства дыхания привести к его внезапному прерыванию. Эти симптомы развиваются гипертермия, клонические судороги и выпадение сознания. Цианоз кожных покровов, гиперемия лица отмечены. Пирамидальные знаки, иногда симптомы поражения черепных нервов, снижение рефлексов роговицы, сокращение учеников и его пониженная реакция на свет определены.Смерть наступает из-за к дыхательной недостаточности в первую очередь часов болезни, редко по 2-3 день или на 5-7 день.
Менингит с синдромом церебральной гипотензии
Это редкий вариант течения менингококковый менингит. Наблюдается в основном у детей.
Менингит с синдромом эпендиматита (вентрикулита)
Сейчас это редкая форма менингита.это форма развивается при позднем или недостаточном лечение пациентов. Особая тяжесть болезни связано с распространение воспаления на мембраны желудочков (эпендим) и вовлечение мозга субстанция в патологический процесс.
Менингоэнцефалит
Это редкая форма менингококковой инфекции. В в этом случае симптомы энцефалита преобладают, но менингеальный синдром выражен слабо выражены.Менингококковый энцефалит характеризуется быстрым началом и резкими судорогами, парезы и параличи. Прогноз неблагоприятный. Смертность высокая, выздоровление неполно даже в современных условиях.
Менингококкемия (менингококковый сепсис)
болезнь протекает более стремительно, с симптомами токсикоза и развитием вторичные метастатические очаги. Начало болезни острое. Температура тела может повышаться до 39-41 0С и держится 2-3 дня.Это может быть непрерывный, прерывистый, беспокойный, волнообразный. Возможно, ход болезнь без температуры. Здесь нет соответствие степени увеличения температура и тяжесть течение болезни.
возникают другие симптомы интоксикации одновременно с повышением температуры тела: головная боль, снижение аппетита или ее отсутствие, общая слабость, боли в мышцы спины и конечностей.Жажда, ощущение жжения во рту, бледность кожи или цианоз, тахикардия и иногда дисфноэ отмечен. Артериальное давление увеличивается в начало болезни. Затем он уменьшается. Это может уменьшиться количество мочи. У некоторых пациентов может быть диарея. Это более характерен для детей.
Кожный высыпания появляются через 5-15 часов, иногда на второй день с момента наступления болезнь.При менингококковой инфекции сыпь может отличаться по символу, размеру элементов сыпи и локализации. геморрагический более характерна сыпь (петехии, экхимозы и пурпура).
элементы сыпи имеют неправильные («Звездообразная») форма, плотная, выходящая уровень кожи. геморрагический сыпь редко сочетается с розеолезом и папулезная сыпь.
сильное развитие сыпи зависит от характера, размера и глубины его элементы.Глубокий и могут быть некрозы обширные кровоизлияния. затем это может быть образование глубоких язв. Иногда наблюдается глубокий некроз на конечности, а также некроз уха, нос и пальцы рук и ноги.
Во время при биопсии выявлены менингококки. Экзантема — это лейкоцитарно-фибринозный тромбоз, содержащий агент менингококковой инфекции. Таким образом, при менингококковой инфекции инфекционная сыпь — вторичный метастатический очаги инфекции.
В высокий лейкоцитоз периферической крови, нейтрофилез со сдвигом формулы слева анэозинофилия, наблюдается повышение СОЭ. тромбоцитопения развивается редко.
Там изменения в моче, как во время синдром «инфекционно-токсических почек». Отмечаются протеинурия, микрогематурия, цилиндрурия.
Менингококковый сепсис в большинстве случаев сочетается с менингитом.В 4-10% у пациентов может быть менингококкемия без повреждения мягких мозговых покрытие. Частота менингококкового сепсиса составляет обычно выше в период эпидемии.
Фульминат менингококкемия (острый менингококковый сепсис, Waterhause-Friedrichen синдром)
Это более тяжелая, неблагоприятная форма менингококковой инфекции. В основе его — инфекционно-токсический шок. Фульминатный сепсис — это характеризуется резким внезапным началом и стремительным течением.Температура тела повышается до 40-41 ° С. Сопровождается ознобом. Однако переохлаждение может наблюдаться через некоторые ч. Геморрагическая обильная сыпь появляется при первые часы болезни с склонность к слиянию и образованию крупных кровоизлияния, некрозы. На коже возникают пурпурно-синюшные пятна («животы»). Mortalis»). Кожа бледная, но с полным цианозом. Пациенты обеспокоены и взволнованы. Наблюдаются судороги часто, особенно у детей.Периодическая рвота кровью возникают редко. Также может быть кровавый понос. Постепенно прострация становится более сильной, что приводит к потере сознание.
Heat’s активность катастрофически снижается. Анурия развивается (шоковая почка). Гепатолиенальный синдром — это выявляется часто. Менингеальный синдром — это непостоянно.
В гиперлейкоцитоз периферической крови (до 60 * 109 / л), нейтрофилез, резкий сдвиг лейкоцитарной формулы на слева, тромбоцитопения, повышение СОЭ (50-70 мм / ч) упиваются.Резкие расстройства отмечается гемостаз — метаболический ацидоз, коагулопатия потребления, снижение фибринолитическая активность крови и Другой.
Смешанные формы (менингококкемия + менингит)
Эти формы встречаются в 25-50% случаев генерализованной менингококковой инфекции. В в последние годы наблюдается тенденция увеличения частоты смешанных форм в общая структура заболевания, особенно в периоды эпидемий.Для него характерно сочетание симптомов менингококкового сепсиса и повреждение оболочек головного мозга.
Редкий формы менингококковой инфекции
Эти формы (артрит, полиартрит, пневмония, иридоциклит) являются следствием менингококкемия. Прогноз благоприятный при благоприятном и достаточная терапия.
Диагностика
http://www.ijmm.org/article.asp?issn=0255-0857;year=2006;volume=24;issue=1;spage=7;epage=19;aulast=Manchanda
диагностика всех форм менингококковой инфекции основывается на комплексе эпидемиологические и клинические данные.Окончательный диагноз устанавливается с помощью лабораторное обследование. У отдельных методов разные диагностическое значение при различных клинических формах менингококковых инфекций.
диагностика менингококкового носителя возможна только с помощью бактериологического метод. Материалом для анализа служит слизь проксимальных отделов верхние дыхательные пути. В диагностике менингококкового ринофарингита эпидемиологические и бактериологические методы занимают основные место.Клиническая дифференциация менингококкового назофарингита от ринофарингит другого генеза невозможен или очень сложен.
В распознавание генерализованных форм, анамнестические и клинические методы Диагностика имеет реальное диагностическое значение, в основном в сочетании менингококкемия и менингит.
исследование спинномозговой жидкости (CSF) имеет большое значение в диагностике менингита. В поясничной пункции вытекает спинномозговая жидкость. под высоким давлением и частыми каплями.Спинномозговая жидкость может вытекать через редкие выпадения только из-за повышенного вязкость гнойного экссудации или частичного блокада ликворных путей. Спинномозговая жидкость опалесцирует на начальных стадиях болезнь. Затем он мутный, гнойный, иногда с зеленоватым оттенком.
Плеоцитоз достигает до 10-30 103 в 1 мкл. Neuthrophils в цитограмме преобладают лейкоциты. Neuthrophilous составляют 60-100% всех ячеек.В микроскопии нейтрофилы охватывают полностью все области видение, в редких случаях. Количество протеина увеличивается спинномозговая жидкость (до 0,66-3,0 г / л). Есть положительная реакция Нонне-Аппельта. реакция Панди составлена (+++). концентрация глюкозы и хлоридов обычно уменьшилось.
В обобщенные формы окончательный диагноз подтверждено бактериологическим методом. В Для диагностики используются также иммунологические методы.Реакции гемагглютинации, латекс-агглютинации более чувствительный.
Дифференциальная диагностика
В менингококкемия наличие сыпи требует дифференциальной диагностики с корь, скарлатина, краснуха, болезни крови (тромбоцитопеническая пурпура, болезнь Верльгофа; геморрагический васкулит — Шейнлайна-Геноха болезнь). Иногда это необходимо исключить эпидемический сыпной тиф, грипп, геморрагические лихорадки.
Это необходимо для дифференциации менингококковой менингит с обширной группой болезней:
1. Инфекционные и неинфекционные заболевания с менингеальный синдром, но без органических поражение центральной нервной системы (менингизм). Менингизм может быть при гриппе, остром шигеллезе, уремия, крупозная пневмония, токсические пищевые инфекционные, брюшной тиф, эпидемический тиф, инфекционный мононуклеоз, пиелит, средний отит.
2. Заболевания с органическим поражением центрального нервная система, но без менингита (абсцесс мозга, столбняк, субарахноидальное кровоизлияние).
3. Менингит другой этиологии. При гнойных менингитах этиологическими факторами могут быть пневмококки, стафилококки, стрептококки, кишечная палочка, сальмонелла, грибы, гемофильные бактерии грипп. При неменингококковом гнойном менингите этиологию необходимо выявить первичный гнойный очаг (пневмония, гнойные процессы на коже, отит, синусит, остеомиелит).
Лечение
http://www.ijmm.org/article.asp?issn=0255-0857;year=2006;volume=24;issue=1;spage=7;epage=19;aulast=Manchanda
лечебная тактика зависит от клинические формы, тяжесть течения болезнь, наличие осложнений, премордальный штат. В серьезном и средне-серьезном курсе антибактериальных средств от назофарингита являются используемый. Пероральные антибиотики оксациллин, ампиокс, хлорамфеникол, эритромицин.
продолжительность терапии 3-5 дней и больше. Сульфаниламиды пролонгированного действия используются в обычных дозировках. В свете продолжительность назофарингита по рецепту антибиотиков и сульфаниламидов нет обязательно.
В терапия генерализованных форм менингококковая инфекция центральное место занимает антибиотики, в которых соль бензил пенициллин стоит на первом месте.Бензил пенициллин используется в дозировке 200000-300000 МЕ / кг / день. В тяжелой форме менингококковой инфекции Суточная доза инфекции может быть увеличена до 500000 МЕ / кг / сутки. Такие дозы рекомендуются особенно при менингококковом менингоэнцефалите. В наличие эпендиматита или признаков консолидации кошки доза пенициллина увеличивается до 800 000 МЕ / кг / сут.
В при подобных обстоятельствах необходимо вводить натриевую соль пенициллина путем внутривенно в дозе 2000000-12000000 ЕД в день.Калийной соли пенициллина нет вводится внутривенно, потому что это возможно развитие гиперкалиемии. внутримышечный доза пенициллина сохраняется.
Эндолюмбальный инъекция пенициллина не используется практически в последние годы. Суточная доза вводится до пациенту каждые 3 часа. В некоторых случаях интервал между инъекциями может быть увеличился до 4 часов. Продолжительность терапии пенициллином решается индивидуально в зависимости от клинических и лабораторные данные.Продолжительность терапии пенициклином обычно 5-8 дней.
в в последние годы увеличились резистентные штаммы менингококков (до 5-35%). Кроме что в некоторых случаях инъекция массивные дозы пенициллина приводят к неблагоприятные последствия и осложнения (эндотоксический шок, гиперкалиемия из-за употребления калия соль пенициллина, некрозы в местах инъекций и др.). Так же пациенты страдают аллергией на пенициллин и тяжелые реакции в анамнезе.В в таких случаях необходимо проводить этиотропную терапию с использованием других антибиотики. При менингококковой инфекции полусинтетические пенициллины очень эффективны. Эти средства более надежны и предпочтительны для «Старт-терапия» пациентов с гнойный менингит до установления этиологического диагноза. При менингококковой инфекции ампициллин лучшее лекарство, которое назначают в дозировка 200-300 мг / кг / сут внутримышечно каждые 4 ч.
В самые серьезные случаи со стороны ампициллин вводится внутривенно. Ежедневная доза увеличивается до 400 мг / кг / сут. Оксациллин — это используется в дозе не менее 300 мг / кг / сут каждые 3 часа. Метициллин назначают в дозе — 200-300 мг / кг каждые 4 часа. При менингококковой инфекции хлорамфеникол очень эффективен. Это лекарство выбора в молниеносном менингококкемия. Показано, что эндотоксический реже реакции возникают при лечении пациенты, принимавшие хлорамфеникол, чем во время терапия пенициллином.В случае менингоэнцефалита хлорамфеникол не назначают по причине: его токсическое действие на нейроны головного мозга. Хлорамфеникол применяют в дозе 50-100 г. мг / кг 3-4 завязки в день. В молниеносном менингококцемия вводится внутривенно каждые 4 часа до стабилизации артериальное давление. Затем вводят левомицетин. внутримышечно. Продолжительность лечения больных этим антибиотиком 6-10 дней.
Там удовлетворительные результаты лечения менингококковой инфекции средствами от группа тетрациклина. Тетрациклин — это вводят в дозе 25 мг / кг внутримышечно и внутривенно при резистентных агенты к другим антибиотикам.
Патогенетический терапия имеет исключительное значение в лечебные мероприятия. Это выполняется одновременно с этиотропной терапией.Основа патогенетической терапии — это борьба при токсикозе. Солевые растворы, макромолекулярный коллоид используются растворы, плазма, альбумин. Обычно 50-40 мл жидкости инъекционный на 1 кг массы тела в день у взрослых под контролем диуреза. Профилактика гипергидратации головного мозга выполняется одновременно. Диуретики (лазикс, урегит) являются впрыскивается. В тяжелых случаях глюкокортикостероиды прописаны. Полные дозы определяются индивидуально.Это зависит от динамики основные симптомы и наличие осложнений. Обычно гидрокортизон используется в дозе 3-7 мг / кг / сут, преднизолон — 1-2 мг / кг / сут. кислород терапия имеет большое значение в лечение пациентов
терапия молниеносной менингококкемии включает борьба с шоком. Адреналин и адреномиметики не используются из-за возможность спазма капилляров, усиление гипоксии мозг и почки и развитие острой почечной недостаточности.Рано гемодиализ рекомендуется в случае острой почечной недостаточности вследствие токсикоза.
основу терапии инфекционно-токсического шока составляет комплекс мероприятий, в том числе применение антибиотиков, улучшение кровообращения. течение инфекционно-токсического шока очень тяжелое, с высокой летальностью (50% пациент умирает в течение первых 48 часов заболевания). Потому что это так необходимо немедленно назначить интенсивную терапию.Антибиотики широкого Спектр действия назначают. Стероидные гормоны имеют важное значение в лечение инфекционно-токсического шока. Гормоны снижают общую реакцию организм на токсины, положительно действуют на гемодинамику. Лечение глюкокортикоиды проводят в течение 3-4 дней.
Профилактика
Профилактическое меры, направленные на источники менингококковая инфекция включает раннее выявление пациентов, санация менингококковой инфекции носители, изоляция и лечение пациентов.Медицинское наблюдение установлено в очаги инфекции о контактные лица в течение 10 дней.
меры против передаточного механизма, заключены во исполнение санитарных гигиенические мероприятия и дезинфекция. Это необходимо ликвидировать скопление, особенно в закрытых заведениях (детские учреждения, казармы и Другой). Влажная уборка с использованием хлорсодержащие дезинфицирующие средства, частая вентиляция, ультрафиолетовое облучение проводится в полегания.
меры, направленные на принимающие контингенты, включают повышают неспецифическую резистентность людей (закаливание, своевременное лечение заболеваний дыхательные пути, миндалины) и образование специфическая защита от менингококковой инфекции. Активная иммунизация более перспективна с помощью менингококковых вакцин. Есть несколько вакцин, например, полисахаридные вакцины А и С.
Вакцина от менингококка группы В был тоже получается.Однако капсульный полисахарид группы B не является иммуногенностью, достаточной для получения надежного ответа антител у людей, чтобы быть эффективные, изучаются несколько решений этой проблемы, в том числе химические изменения капсульного антигена B, чтобы сделать его более иммуногенным и поиск других антигенов клеточной стенки, способных выработка бактерицидных антител против менингококков B с минимальным серьезные побочные эффекты. Новые вакцины против менингококка находятся в стадии разработки.
,Менингококковая инфекция (включая менингит) | Министерство здравоохранения NZ
Резюме
Менингококковая инфекция может вызвать смерть или стойкую инвалидность, например глухоту.
Это может повлиять на кого угодно, но чаще встречается у детей до 5 лет, подростков и молодых людей. Студенты первого года высшего образования, проживающие в общежитиях, также могут подвергаться более высокому риску.
Важно знать признаки и симптомы менингококковой инфекции, поскольку она может развиваться очень быстро (см. Вкладку «Симптомы»).Его можно лечить антибиотиками, но очень важно раннее лечение.
Если вы заметили какие-либо симптомы менингококковой инфекции или у вас возникли другие проблемы, незамедлительно обратитесь к врачу или позвоните по бесплатному телефону Healthline по номеру 0800 611 116 в любое время дня и ночи, даже если вы уже были осмотрены медперсоналом. профессионал.
Как распространяется?
Менингококковые бактерии трудно поймать, поскольку они не живут очень долго вне тела. Они передаются от человека к человеку через выделения из носа или горла, при тесном или продолжительном контакте, например:
- при кашле или чихании (воздушно-капельным путем)
- по поцелуям
- при совместном использовании посуды для еды или питья, зубных щеток, пустышек.
Основные действия, такие как прикрытие носа или рта при чихании или кашле, а также мытье и сушка рук, могут снизить вероятность распространения бактерий, вызывающих болезнь.
Кто подвергается наибольшему риску?
Кто угодно может потенциально заразиться менингококковой инфекцией, но чаще встречается у:
- младенцев и детей раннего возраста
- подростков и молодежи
- человек со слабой иммунной системой — например, те, кто проходят курс химиотерапии или имеют ВИЧ
- тесные контакты заболевших менингококковой инфекцией (например, в одном доме)
- больные другими респираторными инфекциями (например, гриппом)
- человек, проживающих в совместном размещении, таком как общежития (университет), интернат и общежития
- проживающих в перенаселенных домах
- человек, подвергшихся воздействию табачного дыма.
Заболеть менингитом можно более одного раза.
Менингококковые бактерии
Менингококковая инфекция вызывается бактерией Neisseria meningitidis . Существует несколько различных групп менингококковых бактерий, включая группы A, B, C, Y и W (ранее называвшиеся W135). Эти группы бактерий можно разделить на определенные штаммы.
- Большинство случаев заболевания в Новой Зеландии вызывается группой B.
- Следующей по распространенности группой была группа C.
- С 2017 года растет число случаев менингококковой инфекции, вызванной группами W и Y, и группа W теперь является второй по распространенности группой, за ней следует группа Y.
- Ранее отмечались ограниченные вспышки менингококковой инфекции, вызванной группой А.
До 15% людей переносят бактерии, вызывающие менингококковую болезнь, в носу и горле, не будучи больными. У некоторых людей по причинам, которые мы не до конца понимаем, эти бактерии иногда продолжают вызывать заболевание, распространяясь через кровоток (вызывая заражение крови) или в мозг (вызывая менингит).
Насколько это распространено?
В период с 2013 по 2017 год в Новой Зеландии ежегодно регистрировалось от 26 до 70 случаев менингококковой инфекции и от 2 до 9 смертей от менингококковой инфекции, с общей тенденцией к росту с 2014 года. Заболевание чаще встречается зимой и весной.
Отчеты эпиднадзора можно найти на веб-сайте СОЭ (см. Разделы, посвященные отчетам о менингококковой инфекции и годовому обзору эпиднадзора).
Лучше перестраховаться: видео
Дочь Марка и Лизы Галлахер Летиция умерла от менингококковой инфекции в 2012 году.С тех пор они работают над повышением осведомленности о болезни и имеющихся вакцинах, защищающих от нее. Узнать больше
«За 5 часов у нее не было головной боли и лихорадки, и они ничего не могли поделать».
Выписка
Название: Марк и Лиза Галлахер — Дочь Летиция умерла в 2012 году от менингококковой инфекции
[Видео — это интервью с Марком и Лизой, хотя большую часть говорит Марк.Он включает семейные фотографии их дочери Летиции в подростковом возрасте.]
Марка: Это началось в воскресенье вечером. Наша дочь пришла на ужин, как обычно в воскресенье вечером, со своим парнем, но ей было не очень хорошо, у нее была небольшая температура, поэтому она ничего не ела. Затем она легла спать той ночью с небольшой головной болью, поэтому она приняла Панадол.
Она проснулась около 3 часов ночи с очень очень болезненной головой. К счастью, ее парень был там, и он сразу же позвонил в скорую, и они перестреляли ее прямо в Палмерстон A и E.Мы оба попали туда, мы были шокированы тем, что увидели, это было довольно ужасно.
Нам сказали, что реанимация будет закрыта на пару часов, пока врачи обойдутся. Нас попросили просто уйти, выпить кофе и освежиться, а затем вернуться через час или около того. Мы дошли только до автостоянки. Парень остался в зале ожидания, он написал нам и сказал: «Послушайте, вам лучше вернуться, произошли изменения».
Мы вернулись, они перевели нас в другую комнату и сказали: «Послушайте, она очень плохая, они ничего не могут с ней поделать, она умирает.’
И это было в 8:30 утра. Таким образом, за 5 часов у нее перестали болеть голова и поднялась температура, и они перестали ничего делать. Единственными реальными симптомами были головные боли, температура, рвота и все.
Я имею в виду, хорошо, у них много симптомов менингита, не все они проявляются сразу, это то, что мы обнаружили. Так что лучше перестраховаться, чем сожалеть.
Мы не знали, понятия не имели. Только сейчас мы понимаем, что, хорошо, мужчины (менингококковая инфекция) C, вы действительно можете получить отдельную вакцину от этой вакцины, от одной вакцины от мужчины B до одной вакцины для мужчин A, так что есть много разных видов вакцины.Так что, к сожалению, да, она не была вакцинирована против Men C.
.Да, мы были очень активны. Мы были в парламенте для запуска новой кампании по иммунизации, чтобы просто осознать все это и получить информацию о том, чтобы, знаете ли, сделать людей иммунизацией, рассказать им об этом и заставить их сказать: «Послушайте, да». знаете, начните об этом говорить. И в этом вся суть, это вопрос того, чтобы ваши люди знали об этом, сделали иммунизацию и вакцинировали своих детей.
Итак, мы немного поработали, мы делаем все, что в наших силах.
Lisa: И мы еще будем.
Марка: И будем, обязательно будем. Да, у нас еще много дел.
Лиза: Продолжай.
Марка: Наша дочь надрала бы нам задницы, если бы мы этого не сделали!
Симптомы
Менингококковую инфекцию сложно диагностировать, потому что она может выглядеть как другие болезни, например, грипп.
Симптомы менингита могут развиться внезапно и включают:
- высокая температура
- головная боль
- сонливость
- боли в суставах и мышцах.
Также могут быть более специфические симптомы, например:
- жесткая шея
- Нелюбовь к яркому свету
- рвота
- плачет
- отказ от кормления (у младенцев)
- Сыпь, состоящая из красновато-лиловых пятен от уколов булавками или синяков.
Что делать
- Если у вас или у кого-либо из членов вашей семьи есть эти симптомы, немедленно позвоните своему врачу или наберите 111.
- Назовите симптомы.
- Вы также можете бесплатно позвонить в Healthline по номеру 0800 611 116 круглосуточно, даже если вас уже осматривал медицинский работник.
- Если вы обратились к врачу и пошли домой, но по-прежнему обеспокоены, не стесняйтесь снова позвонить своему врачу или обратиться за медицинской помощью. Не откладывайте. Настаивайте на немедленных действиях.
Лечение
Менингококковая инфекция может развиваться очень быстро.
Важно знать симптомы, чтобы сразу же получить медицинскую помощь — днем или ночью.
Менингококковую болезнь можно лечить антибиотиками, но очень важно начать лечение на ранней стадии.
Профилактика
Бактерии менингококковой инфекции могут передаваться от человека к человеку через секреты и респираторные капли.
Следовательно:
- прикрывайте нос или рот, когда чихаете или кашляете, а также мойте и сушите руки
- Избегайте совместного использования посуды для еды или питья, зубных щеток, пустышек.
Иммунизация
Существуют вакцины, обеспечивающие защиту от пяти различных групп менингококковой инфекции — A, C, W, Y и B. Две разные менингококковые вакцины — одна защищает от болезни из группы C (Neisvac-C), а другая который защищает от групп A, C, W и Y (Menactra) — финансируются некоторыми людьми (см. ниже).
Существуют и другие вакцины, в том числе одна, защищающая от группы B (Bexsero). Эти вакцины не финансируются, но они доступны для частной покупки через общие врачи, если они нужны людям.
Местные окружные управления здравоохранения могут также финансировать иммунизацию против менингококков в целях общественного здравоохранения, например, в случае вспышки заболевания.
С 1 декабря 2019 года люди в возрасте 13-25 лет, проживающие в общежитиях школ-интернатов, общежитиях высшего образования, военных казармах или тюрьмах, могут получить разовую дозу менингококковой вакцины ACWY (Menactra) бесплатно.Для получения дополнительной информации посетите веб-сайт Консультативного центра по иммунизации.
Кому нужна менингококковая вакцина
Некоторые менингококковые вакцины рекомендованы и доступны бесплатно для физических лиц:
- подростков или молодых людей в возрасте 13–25 лет, проживающих в тесном контакте, например, в общежитии школы-интерната, общежитии университета, казарме или тюрьме
- которые перенесли или проходят операцию по частичному или полному удалению селезенки (спленэктомия)
- с селезенкой не работает должным образом (функциональная аспления)
- ВИЧ-инфицированных
- с наследственной или приобретенной недостаточностью комплемента
- до или после трансплантации солидных органов
- пациентов с трансплантацией костного мозга
- после иммуносупрессии более 28 дней
- , которые находятся в тесном контакте с больными менингококковой инфекцией.
Они также рекомендованы, но не профинансированы, для:
- микробиологов и лаборантов, которые могут подвергнуться воздействию менингококковых бактерий
- путешественников в регионы, где распространена эта болезнь, в частности люди, участвующие в хадже, и люди, путешествующие в страны Африки к югу от Сахары (так называемый «пояс менингита»).
Перед тем, как записаться на прием для вакцинации от менингококковой инфекции, проконсультируйтесь со своим врачом, есть ли у него вакцина на складе.
Вакцины
Существует ряд менингококковых вакцин, которые защищают от различных штаммов болезни, но ни одна из них не обеспечивает долговременной защиты. Срок годности перечисленных ниже вакцин составляет примерно 3–5 лет.
Даже если вы были вакцинированы в прошлом, вы все равно не защищены от болезни. Поэтому важно, чтобы вы знали о признаках и симптомах менингококковой инфекции и быстро обращались за медицинской помощью, если вас это беспокоит.
В Новой Зеландии доступны два основных типа менингококковой вакцины:
- «Конъюгированные» менингококковые вакцины — две вакцины, защищающие от менингококковых бактерий A, C, Y и W135, и вакцина, защищающая только от группы C. Возраст, в котором можно вводить эти вакцины, зависит от используемой вакцины.
- Менингококковая вакцина B, рекомбинантная вакцина для детей и взрослых.
Некоторые подробности об этих вакцинах приведены ниже.
Менингококковая конъюгированная вакцина A, C, Y и W135
Менингококковые конъюгированные вакцины A, C, Y и W135, одобренные в Новой Зеландии:
Конъюгированная вакцина против менингококка С
Также доступна отдельная конъюгированная вакцина против менингококка C, которая защищает только от менингококковых бактерий группы C. Эта вакцина может использоваться для детей в возрасте до двух лет и финансируется государством для некоторых групп риска, как указано выше.
- Младенцам до 12 месяцев необходимо 3 дозы для защиты.
- Детям старше 12 месяцев и взрослым требуется 1 доза для защиты.
Вакцина против менингококка С действует от двух до трех лет у детей младше шести лет и около пяти лет у взрослых и детей старше шести лет.
Менингококковая вакцина B
В 2018 году вакцина Bexsero была одобрена для использования в Новой Зеландии после утверждения за рубежом с 2013 года. Младенцам младше шести месяцев требуется три дозы для полной защиты, тогда как младенцам старшего возраста, детям, подросткам и взрослым требуется две дозы.
Bexsero отличается от вакцины MeNZB, используемой в Новой Зеландии с 2004 по 2008 год.
Возможные реакции на менингококковые вакцины
Общие побочные эффекты вакцин
- Болезненность, покраснение и / или припухлость вокруг места инъекции
- Легкая лихорадка — парацетамол рекомендуется для использования с Бексеро, чтобы снизить риск высокой температуры и боли в месте инъекции
- Пониженный аппетит, тошнота, рвота и / или диарея
- Раздражительность
- Головная боль
- Утомляемость, недомогание, сонливость
Вакцина с необычными побочными эффектами
Редкие / очень редкие побочные эффекты вакцины
- Анафилаксия (тяжелая аллергическая реакция)
- Крапивница (кожная аллергическая реакция)
Серьезные реакции случаются редко.
Чтобы получить дополнительную информацию о менингококковых вакцинах и их доступности, поговорите со своим врачом или практикующей медсестрой или позвоните по бесплатному телефону доверия 0800 IMMUNE (0800 466 863).
,Менингококковая инфекция — Better Health Channel
Менингококковая инфекция вызывается бактерией Neisseria meningitidis (также известной как менингококковые бактерии). Эти бактерии разделены на 13 штаммов или «серогрупп», обозначенных буквами алфавита, такими как A, B, C, W и Y.
У некоторых людей менингококковые бактерии естественным образом обитают в носу и горле. У небольшого числа людей опасный штамм бактерий может стать инвазивным и проникнуть через слизистую оболочку горла, вызывая менингококковое заболевание (или «инвазивное менингококковое заболевание»).
Менингококковая инфекция обычно принимает форму инфекции крови (сепсиса) или инфекции мембран, покрывающих головной и спинной мозг (менингит). Эти инфекции могут быстро развиваться и вызвать серьезное заболевание или смерть. Ранняя диагностика и лечение антибиотиками жизненно важны. Другие менее распространенные формы менингококковой инфекции включают пневмонию, артрит, эпиглоттит, перикардит и конъюнктивит.
Доступны менингококковые вакцины для защиты от штаммов болезней A, B, C, W и Y.
Менингококковая вакцина ACWY и менингококковая вакцина B также доступны для приобретения по рецепту для лиц, не отвечающих критериям вакцинации Национальной программы иммунизации.
Менингококковая вакцинация рекомендуется людям с высоким риском заражения этими штаммами бактерий (см. Ниже) или всем, кто желает защитить себя от менингококковой инфекции
Обзор менингококковой инфекции
Менингококковые бактерии естественным образом живут в задней части носа и горла примерно у 10 процентов населения, не вызывая заболеваний.Эти люди известны как «носители». Эти люди могут передать болезнь кому-то другому. У небольшого числа людей определенный штамм бактерий проникает через слизистую оболочку горла, попадает в кровоток и вызывает менингококковое заболевание.
Инфекция может развиваться очень быстро. Если инфекция диагностируется на достаточно ранней стадии и быстро вводятся нужные антибиотики, большинство людей полностью выздоравливает. Даже при лечении антибиотиками инвазивная менингококковая инфекция приводит к смерти примерно в 5–10% случаев.
Большинство случаев возникают внезапно и не связаны с другими случаями. Вспышки, при которых поражено более одного человека, редки. Хотя каждый человек когда-то является носителем, носители чаще всего встречаются среди молодых людей и курящих людей.
Как распространяется менингококковая инфекция
Менингококковые бактерии распространяются с трудом. Они передаются от человека к человеку только при тесном, продолжительном домашнем контакте (проживание в одном доме) или интимном контакте с инфицированными выделениями из задней части носа и горла (например, при глубоком поцелуе).
Исследования показывают, что низкий уровень контакта с слюной маловероятен для передачи менингококковых бактерий. Фактически, слюна замедляет рост бактерий.
Менингококковые бактерии встречаются только у людей и не могут жить дольше нескольких секунд вне тела. Вы не можете заразиться менингококковой инфекцией от окружающей среды или животных.
Менингококковая инфекция может возникать круглый год, но чаще встречается зимой и ранней весной.
Группы высокого риска по менингококковой инфекции
Хотя менингококковая инфекция встречается редко, это очень серьезное заболевание, которое может встречаться во всех возрастных группах.В Виктории группы самого высокого риска:
- младенцев и детей младшего возраста, особенно в возрасте до двух лет
- подростков от 15 до 19 лет
- человек, находящихся в тесном бытовом контакте с больными менингококковой инфекцией и не прошедших вакцинацию
- человек едут в такие места, как Африка, где есть эпидемии, вызванные серогруппами A, C, W и Y
- паломников на ежегодный хадж в Саудовской Аравии — властям Саудовской Аравии требуется действующий сертификат вакцинации для въезда в страну
- человек, работающих в лаборатории и работающих с менингококковыми бактериями
- пациентов особого риска и пациентов с ослабленным иммунитетом — дети (в возрасте от шести недель и старше) и взрослые с состояниями высокого риска, такими как плохое функционирование или отсутствие селезенки, расстройство компонента комплемента, ВИЧ, текущее или будущее лечение экулизумабом или гематопоэтическими препаратами. трансплантация стволовых клеток.
Поговорите со своим врачом о том, какую вакцину вам следует сделать (и как долго продлится защита), если вы относитесь к одной из этих групп высокого риска.
Менингококковая инфекция у населения
Самый распространенный штамм менингококковой бактерии, вызывающей заболевание, в популяции со временем меняется. Существуют различные штаммы (серогруппы) менингококковых бактерий, известные по буквам алфавита, включая A, B, C, W и Y. В последние годы количество некоторых из этих штаммов увеличилось по всей Австралии.
Было обнаружено, что в разных странах разные штаммы бактерий вызывают менингококковую болезнь.
В Австралии:
- Заболеваемость, вызванная штаммом C, снизилась с момента включения менингококковой вакцины C в Национальную программу иммунизации в 2003 году.
- Самые высокие показатели менингококковой инфекции, вызываемой менингококковыми бактериями B, встречаются у детей в возрасте до пяти лет (особенно у младенцев в возрасте до одного года), а также в позднем подростковом и раннем взрослом возрасте.
- В последние годы в Австралии значительно увеличилось количество менингококка W. Этот штамм вызывает более тяжелые реакции при заражении, с большей вероятностью смерти от него, чем другие штаммы.
Симптомы менингококковой инфекции
Менингококковая инфекция (сепсис или менингит) вызывает ряд симптомов. Если у вас (или вашего ребенка) есть какие-либо из этих симптомов, как можно скорее обратитесь за медицинской помощью: немедленно обратитесь к врачу, вызовите скорую помощь по телефону «тройной ноль» (000) или обратитесь в ближайшее отделение неотложной помощи больницы.
Симптомы у младенцев и детей раннего возраста
Симптомы менингококковой инфекции у младенцев и детей раннего возраста могут включать:
- лихорадка
- отказывается кормить
- Раздражительность, раздражительность
- кряхтение или стон
- крайняя усталость или вялость
- неприязнь к обращению с собой
- тошнота или рвота
- понос
- отвращение от света (светобоязнь)
- сонливость
- судороги (припадки) или подергивания
- сыпь в виде красных или пурпурных уколов или более крупных синяков.
Симптомы у детей старшего возраста и взрослых
Симптомы менингококковой инфекции у детей старшего возраста и взрослых могут включать:
- лихорадка
- головная боль
- потеря аппетита
- жесткость шеи
- дискомфорт при взгляде на яркий свет (светобоязнь)
- тошнота и / или рвота
- понос
- Боль в мышцах
- болезненные или опухшие суставы
- трудности при ходьбе
- общее недомогание
- стонет, речь неразборчива
- сонливость
- путаница
- развал
- сыпь в виде красных или пурпурных уколов или более крупных синяков.
Обратиться за медицинской помощью при менингококковой инфекции
Если у кого-то из близких есть какие-либо из этих признаков и симптомов, немедленно обратитесь за медицинской помощью. На самых ранних стадиях менингококковая инфекция может походить на другие, менее серьезные заболевания, и поэтому ее трудно диагностировать.
Вы — знаток здоровья своей семьи. Не стесняйтесь обращаться за неотложной медицинской помощью:
- , если вы беспокоитесь о том, что человек заболел больше, чем вы ожидали
- если человеку кажется, что ему становится хуже, внезапно появляется сыпь или становится сонливым
- , даже если с момента последнего обращения за помощью прошел всего час или два, вы всегда можете позвонить МЕДСЕСТРЕ ПО ЗВОНКУ, вызвать скорую помощь по три ноля (000) или обратиться в отделение неотложной помощи больницы.
Молодых людей и детей нельзя оставлять одних, если у них внезапно поднимется температура, так как они могут очень быстро серьезно заболеть.
Последствия менингококковой инфекции
Около четверти людей, выздоравливающих от менингококковой инфекции, испытывают некоторые последствия инфекции.
Некоторые из наиболее распространенных побочных эффектов включают:
- головные боли
- рубцевание кожи
- Деформация конечности
- глухота на одно или оба уха
- тиннитус (звон в ушах)
- нечеткость и двоение в глазах
- Боли и скованность в суставах
- трудности обучения.
- Необратимое повреждение головного мозга
Диагностика менингококковой инфекции
Ранняя диагностика инвазивной менингококковой инфекции чрезвычайно важна. Ваш врач изучит историю болезни. При подозрении на менингококковое заболевание берутся образцы крови и жидкости вокруг спинного мозга (спинномозговая жидкость).
Образцы отправляются в лабораторию для проверки на наличие менингококковых бактерий. Рост бактерий подтверждает диагноз и помогает определить, какой тип бактерий вызывает инфекцию.
Лечение менингококковой инфекции
При подозрении на менингококковое заболевание немедленно вводится инъекция антибиотика (обычно пенициллина). Люди с менингококковой инфекцией всегда поступают в больницу, и им может потребоваться госпитализация в отделение интенсивной терапии.
Чем раньше люди получат лечение, тем меньше вреда может причинить болезнь. Важно помнить, что это непредсказуемая инфекция, которая может очень быстро прогрессировать, несмотря на лучшее лечение.
Лечение близких людей с менингококковой инфекцией
Большинство людей, например школьные и рабочие друзья, которые контактировали с больным, не нуждаются в антибиотиках.
Очень близким контактам инфицированного человека предлагается короткий курс «клиренса» антибиотиками в соответствии с австралийскими рекомендациями. Эти люди обычно идентифицируются и с ними связываются Департамент здравоохранения и социальных служб или лечащий врач.
Антибиотики «Клиренс» эффективны при уничтожении менингококковых бактерий в горле.Они не являются средством лечения менингококковой инфекции и не обязательно предотвращают развитие болезни у кого-либо.
Очень близкие контакты могут включать:
- членов одного домохозяйства
- подруга или парень
- любой, кто ночевал в одном доме с этим человеком в течение семи дней до того, как он заболел.
- детей в учреждении по уходу за детьми, которые провели не менее четырех или более часов в одной комнате с пострадавшим в течение семи дней до того, как человек заболел.
Иммунизация против менингококковой инфекции
Иммунизация против менингококковых бактерий — лучшая защита от менингококковой инфекции.
Важно знать, что даже если у вас есть менингококковая инфекция, у вас может не развиться пожизненный иммунитет, и вам все же рекомендуется пройти иммунизацию от дальнейшего рецидива этого опасного для жизни заболевания.
Менингококковая вакцина ACWY
Менингококковая вакцина ACWY обеспечивает хорошую защиту от серогрупп штамма ACWY.Иммунизация против менингококковой серогруппы ACWY доступна в Виктории бесплатно в рамках расписания Национальной программы иммунизации для:
- детей в 12 месяцев
- Программа наверстывания для детей в возрасте от 13 месяцев до 19 лет включительно, которые ранее не получали вакцину против менингококковой инфекции С в 12 месяцев
- с апреля 2019 года бесплатная программа вакцинации от менингококковой инфекции ACWY в школах будет предоставляться в рамках Национальной программы иммунизации для учащихся 10-го класса средней школы или эквивалентного возраста.Молодые люди в возрасте от 15 до 19 лет, которые еще не получили вакцину в школе, смогут пройти вакцинацию у своего поставщика иммунизации.
- Найдите мой местный совет
- Найдите ближайшего поставщика услуг вакцинации
Вакцинация ACWY доступна для приобретения по рецепту всем, кто хочет защитить себя или свою семью. Эта вакцина рекомендована для групп высокого риска, указанных выше.
Вакцинация против менингококка В
Иммунизация против менингококковой инфекции серогруппы B доступна по частным рецептам, но не предоставляется бесплатно в соответствии с графиком Национальной программы иммунизации.
Эта вакцина рекомендована для групп высокого риска, в том числе:
- младенцы и дети младшего возраста, дети в возрасте до пяти лет, особенно младенцы в возрасте до двух лет, имеют наибольшее количество менингококков, вызываемых менингококковой инфекцией штамма B, подростки в возрасте от 15 до 19 лет
- Пациенты особого риска и пациенты с ослабленным иммунитетом — дети и взрослые с заболеваниями, которые подвергают их высокому риску менингококковой инфекции, например, плохое функционирование или отсутствие селезенки, расстройство компонента комплемента, ВИЧ, текущее или будущее лечение экулизумабом или гематопоэтическим стволом персонал лаборатории трансплантации клеток, который часто имеет дело с менингококковыми бактериями.
Вакцина против менингококка серогруппы B обычно вызывает жар у детей младше двух лет и кожные реакции в месте инъекции.
Парацетамол рекомендуется за 30 минут до вакцинации против менингококка B или как можно скорее после нее для детей младше двух лет. Две дополнительные дозы парацетамола рекомендуются с интервалом в шесть часов, независимо от наличия лихорадки.
Иммунизация беременных и менингококковой инфекции
Менингококковые вакцины обычно не рекомендуются беременным женщинам, но они могут быть введены, если ваш врач считает, что ваша ситуация подвергает вас риску заболевания.