Преждевременное излитие (отхождение) околоплодных вод
Околоплодные воды во время беременности выполняют множество функций и в идеале изливаются после начала регулярных схваток. Преждевременное излитие околоплодных вод или преждевременный разрыв плодных оболочек — это ситуация, когда воды отходят до начала родовой деятельности.Причём существует две принципиально разные ситуации: разрыв плодных оболочек происходит после 37 недель, то есть при доношенной беременности, или воды отходят до этого срока. Естественно, что в первой ситуации прогноз более благоприятный.
Чем опасно преждевременное отхождение вод.
Преждевременное отхождение вод на любом сроке беременности опасно инфицированием плода. Во влагалище в норме обитает определённое количество микроорганизмов, которые могут попадать в матку и приводить к воспалению плодных оболочек, воспалению выстилки матки.
Особенно опасны больничные микробы, поэтому после разрыва плодных оболочек гинекологические осмотры стараются не проводить или делать это как можно реже. При длительном безводном периоде (более 24 часов) значительно повышается риск инфицирования плода и риск возникновения осложнений у матери, в частности послеродового эндометрита (воспаления слизистой оболочки матки).
Так как излитие околоплодной жидкости часто заканчивается родами в ближайшие несколько дней, при отхождении околоплодных вод до 37 недель беременности существует большой риск рождения недоношенного ребёнка.
Преждевременное отхождение вод до срока беременности повышает риск отслойки плаценты. При большом объёме излившихся околоплодных вод и длительном безводном периоде существует риск сдавления плода в матке, гипоплазии лёгких плода.
После преждевременного излития околоплодных вод обязательно проводится УЗИ с допплером, определяется объём вод и состояние плода.
Причины преждевременного излития вод.
Причины преждевременного излития вод до конца не изучены. Предрасполагающими факторами считаются: курение, употребление наркотиков, низкое социально-экономическое положение, низкий вес тела, инфекции мочевыделительной системы и влагалища, перерастяжение матки из-за многоводия или многоплодной беременности.
Также факторами риска преждевременного разрыва плодных оболочек являются инвазивные процедуры во время беременности (амниоцентез), травмы беременной.
Преждевременное излитие околоплодных вод при доношенной беременности.
Если беременность доношенная, то в большинстве случаев в течение суток после преждевременного излития околоплодных вод самопроизвольно начинается родовая деятельность. Если регулярных схваток нет, то через 12-24 часов женщине предлагается родоразрешение, кесарево или индукция родов в зависимости от состояния ребёнка и матери.
При доношенной беременности для профилактики инфекции у ребёнка и у матери обычно через 12 часов после отхождения вод назначают антибиотики.
При отхождении или подтекании околоплодных вод женщина должна немедленно ехать в роддом и находиться там уже до самых родов.
Раннее отхождение вод.
При раннем отхождении вод, то есть до 37 недели, медицина стоит перед сложным выбором: если беременность сохранить, то с каждым днём увеличивается опасность инфицирования ребёнка, а если допустить роды, то недоношенный ребёнок не всегда выживает.
Тактика зависит от срока беременности, состояния плода, количества околоплодных вод. Если количество вод достаточное, состояние плода нормальное, то беременность стараются продлить. Это удаётся не всегда, примерно половина женщин с преждевременным разрывом плодных оболочек рожает в течение нескольких дней после излития вод.
Именно поэтому после отхождения вод с 24 по 34 неделю беременности всем женщинам назначают уколы дексаметазона или бетаметазона (гормональные препараты) для созревания лёгких плода.
Одна из основных причин смертности недоношенный детей — это дыхательный дистресс, синдром, который возникает из-за незрелости лёгких. Терапия гормонами глюкокортикоидами значительно повышает шансы на выживание недоношенного ребёнка.
Если принимается решение о продлении беременности, то для предупреждения инфицирования обязательно назначаются антибиотики, обычно курсом на семь дней.
Женщина находится в стационаре, где ведётся наблюдение за состоянием плода. Строгий постельный режим обычно не рекомендуется, так как он повышает риск тромбозов.
Иногда излитие околоплодных вод прекращается, а их объём восстанавливается. Небольшие разрывы могут затягиваться самостоятельно и женщина донашивает беременность до срока.
Преждевременное излитие околоплодных вод — это серьёзное осложнение беременности, которое нельзя оставлять без внимания. Тем не менее при разрыве плодных оболочек в третьем триместре шансы на рождение здорового ребёнка достаточно высоки, если вовремя обратиться за медицинской помощью и принять необходимые меры.
Если срок беременности меньше 34 недель, то при преждевременном излитии околоплодных вод желательно сразу ехать в специализированное учреждение, где вынашивают недоношенных детей.
Подтекание околоплодных вод (преждевременное излитие околоплодных вод)
 Подтекание околоплодных вод или преждевременное излитие околоплодных вод (ПИВ или ПИОВ в разных источниках) – это разрыв плодных оболочек излитие амниотических вод до начала регулярной родовой деятельности с раскрытием шейки матки до 7 – 8 см.
Подтекание околоплодных вод или преждевременное излитие околоплодных вод (ПИВ или ПИОВ в разных источниках) – это разрыв плодных оболочек излитие амниотических вод до начала регулярной родовой деятельности с раскрытием шейки матки до 7 – 8 см.
В норме излитие околоплодных вод наступает самопроизвольно в I периоде родов, по достижении раскрытия шейки матки на 7 – 8 см, в очередную схватку женщина отмечает обильное истечение жидкости, не связанное с мочеиспускание. После излития вод схватки, как правило, усиливаются и родовой процесс ускоряется.
Преждевременное излитие вод может произойти на любом этапе беременности, так как имеется множество факторов, провоцирующих это состояние.
Предрасполагающие факторы подтекания околоплодных вод:
1. Инвазивные методы диагностики (амниоцентез)
Амниоцентез – это диагностический метод, заключающийся в проколе плодного пузыря через переднюю брюшную стенку под обезболиванием и УЗИ-контролем и заборе околоплодной жидкости для биохимического и хромосомного анализа.
Примерно в 1% случаев данная процедура осложняется прерыванием беременности, об этом вас предупредят заранее и окончательное решение всегда принимает пациентка.
2. Нелеченный кольпит различной этиологии
Воспаление половых путей без лечения прогрессирует, бактерии (чаще всего это микст – инфекция) обладают инвазивной способностью и с помощью своих ферментов растворяют плодные оболочки. Связь между инфекцией и преждевременным излитием околоплодных вод доказана многими клиническими исследованиями, примерно в трети случаев подтекания вод это основная причина.
3. Интраамниотическая инфекция
Интраамниотическая инфекция действует тем же путем (повреждает плодные оболочки) только изнутри. Инфекция в плодный пузырь заносится разными путями, как через кровь, так и восходящим путем из половых путей (инфекция из влагалища проникает в околоплодные воды НЕ повредив плодный пузырь и уже внутри массивно развивается).
4. Клинически узкий таз, неправильные положения плода (косое, поперечное, тазовое), многоплодная беременность, многоводие
В норме головка плода в доношенном сроке прижимается к костному кольцу входа в малый таз, и тем самым делит околоплодные воды на передние (перед головкой плода) и задние (все остальные). При указанных состояниях головка плода/ первого плода из двойни/тройни находится высоко и в нижнем полюсе плодного пузыря оказывается много вод, которые механически давят на плодные оболочки и риск подтекания околоплодных вод значительно возрастает.
5. Истмико – цервикальная недостаточность (ИЦН)
ИЦН – укорочение шейки матки и расширение внутреннего маточного зева, не соответствующие сроку беременности (раньше срока). Расширение внутреннего зева матки может приводить к пролабированию (выпячиванию) плодного пузыря наружу, что ведет к инфицированию и разрыву плодных оболочек.
6. Аномалии строения матки (двурогая матка, перегородка в матке), последствия оперативного лечения (конизация шейки матки)
Аномалии строения матки предрасполагают к неправильным положениям плода и аномалиям родовой деятельности.
Конизация шейки матки (удаление участка слизистой в области наружного зева) может провоцировать истмико – цервикальную недостаточность.
7. Травма (тупая травма живота, спровоцированная падением на живот или прямым ударом в область живота)
8. Вредные привычки матери (никотинозависимость, наркозависимость)
9. Соматические заболевания матери
Женщины, имеющие в анамнезе длительно существующие заболевания, такие как авитаминоз, синдром соединительнотканной дисплазии, анемией, дефицитом массы тела, длительный прием глюкокортикоидных гормонов (преднизолон, метипред, полькортолон и другие), имеют больший риск преждевременного излития вод и невынашивания.
Симптомы подтекания околоплодных вод
I. Разрыв плодного пузыря (это явное состояние, которое сопровождается излитием передних околоплодных вод)
1) Обильное безболезненное выделение светлой (мутной/зеленоватой/соломенной и др.) жидкости, не связанной с мочеиспусканием
2) Уменьшение высоты стояния дна матки (излитие вод уменьшает внутриматочный объем и живот становится меньше по размеру и плотнее)
3) Развитие родовой деятельности после излития вод (происходит не всегда, излитие околоплодных вод на ранних сроках, как правило, не провоцирует немедленное развитие родовой деятельности)
4) Изменение шевелений плода (замедление шевелений, так как уменьшился объем матки и повысился ее тонус)
II. Высокое/боковое вскрытие плодного пузыря (это состояние может пройти малозамеченным, так как протекает с неявными симптомами и растянуто во времени)
1) Увеличение влагалищных выделений, которые становятся более жидкими, водянистыми, промачивают белье и не прекращаются. Также они усиливаются при кашле и в положении лежа (у большинства).
2) Тянущие боли в низу живота, кровянистые выделения (бывают не всегда)
3) Изменение шевелений плода
Осложнения преждевременного подтекания вод
— прерывание беременности (чаще всего речь идет о позднем выкидыше в сроке до 22 недель)
— преждевременные роды. Преждевременные роды происходят в сроке от 22 недель до 36 недель и 5 дней и влекут за собой множество осложнений для матери и плода, тяжесть состояния зависит от срока беременности.
— аномалии родовой деятельности (слабость родовой деятельности, дискоординация родовой деятельности и другие)
— гипоксия и асфиксия плода (длительный безводный период и аномалии родовой деятельности ведут к нарушению кровоснабжения плода через пуповины и развивается кислородное голодание плода различной тяжести)
— респираторный дистресс-синдром у новорождённого (сурфактант в легких малыша созревает ближе к 35 – 36 неделям, более раннее излитие вод и роды влекут за собой неполноценность функционирования легких)
— инфекционно-воспалительные осложнения у новорожденного (воспалительные заболевания кожи, врожденные пневмонии)
— внутрижелудочковые кровоизлияния, церебральная (мозговая) ишемия у ребенка
— деформация скелета и самоампутация конечностей у ребенка при длительном безводном периоде (образуются амниотические тяжи, которые травмируют плод)
— хорионамнионит (воспаление плодных оболочек при длительном безводном периоде)
— послеродовый эндометрит. Эндометрит (или метроэндометрит) – это воспаление внутренней маточной стенки, чаще развивается именно у женщин с преждевременным излитием вод и чем дольше безводный период (без антибиотикопрофилактики) тем выше риск заболевания. Если в родах развился хорионамнионит, то в послеродовом периоде крайне велика вероятность развития эндометрита.
— акушерский сепсис. Акушерский сепсис – это самое грозное инфекционно-воспалительное осложнение в послеродовом периоде с высокой летальностью.
Как определить подтекание вод
1. Как можно определить преждевременное излитие вод в домашних условиях?
— если вы отметили неясные обильные водянистые выделения, то следует помочиться, принять душ, вытереться насухо (тщательно промокнуть промежность) и положить чистую сухую белую подкладную (лучше всего подходит белая хлопчатобумажная пеленка) между ног, через 15 минут вы должны проконтролировать подкладную. Либо лечь на сухую простынь без белья. Влажное пятно на простыне, промокание подкладной указывает на возможное подтекание околоплодных вод. В этом случае следует собрать минимум вещей в родильный дом и вызвать «Скорую помощь» (или же обратиться приемный покой родильного дома самостоятельно).
 — если вы подозреваете подтекание вод, но выделения необильные, не промачивают белье, не имеют особого запаха и цвета, то в домашних условиях можно выполнить тест на плацентарный микроглобулин (ПАМГ – 1), на данный момент он производится только под одной торговой маркой Amnisure ROM Test (Амнишур).
— если вы подозреваете подтекание вод, но выделения необильные, не промачивают белье, не имеют особого запаха и цвета, то в домашних условиях можно выполнить тест на плацентарный микроглобулин (ПАМГ – 1), на данный момент он производится только под одной торговой маркой Amnisure ROM Test (Амнишур).
Это тест – система, предназначенная для самостоятельного использования, все указанные необходимые предметы входят в комплект.
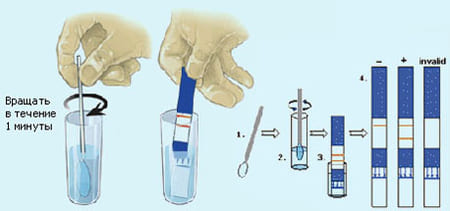
Как делать тест на подтекание вод:
• Поместите во влагалище тампон на глубину 5 – 7 см на время от одной минуты
• Погрузите тампон в пробирку с растворителем на 1 минуту и хорошо промойте вращательными движениями
• Поместите в пробирку тест – полоску на 15 – 20 секунд
• Положите полоску на чистую сухую поверхность и через 5 – 10 минут можно оценить результат
• Одна полоска – подтекания вод нет, две полоски – есть подтекание околоплодных вод
• Достоверность теста 98.7%
• Не считывайте результат, если прошло более 15 минут

— тест-прокладки на подтекание околоплодных вод (Фраутестамнио, Al–sense) представляют собой прокладку с пропитанным реактивом участком (индикатором) или вкладышем. Индикатор содержит колориметрический индикатор, который изменяет желтый цвет на сине – зеленый при контакте с жидкостями с высоким рН. В норме рН во влагалище равен 3,8-4,5, рН околоплодных вод 6,5-7. Тест-прокладка изменяет цвет, когда начинает контактировать с жидкостью, у которой уровень pH более 5,5.

Следует прикрепить прокладку к белью, как обычно, желтый индикатор должен быть обращен к влагалищу. Прокладку используют в течение примерно получаса, либо до достаточного увлажнения, можно использовать до 12 часов, а затем оценивают цвет и сравнивают с цветовой шкалой на упаковке. Сине – зеленый цвет может указывать на истечение околоплодных вод. Стабильность индикаторной окраски сохраняется до 48 часов. Если после высыхания окраска вновь станет желтой, то это с большой вероятностью, означает, что была реакция с аммиаком мочи. Но окончательное заключение вам выдаст только врач.
В продаже также есть прокладки с вынимающимся индикаторным вкладышем (Al — Rekah), после применения прокладки, как описано выше, вкладыш вынимают, потянув за выступающий кончик, помещают в пакет и ждут результата около 30 минут. Цвет будет изменяться также на сине – зеленый.
Прокладки легки в использовании и доступны, однако их информативность несколько ниже, чем тест – системы.
Ложноположительный результат могут вызвать:
— кольпит любой этиологии
— бактериальный вагиноз
— недавний половой акт
— спринцевания
Во всех этих случаях изменяется pH вагинального секрета и возможен ложноположительный результат.
2. Акушерская диагностика подтекания вод
— гинекологический осмотр в зеркалах с проведением кашлевой пробы
При осмотре в зеркалах обнажается шейка матки, и врач просит пациентку покашлять, при разрыве плодного пузыря амниотическая жидкость будет порциями подтекать при кашлевом толчке. Иногда при осмотре в зеркалах видно явное истечение вод, жидкость находится в заднем своде, тогда кашлевая проба может не проводиться.
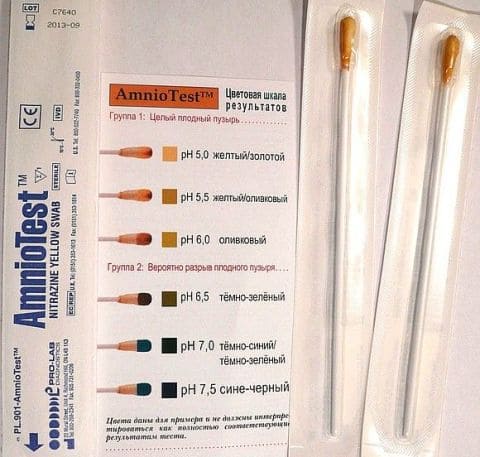
— нитразиновый тест (амниотест) показывает наиболее достоверный результат в течение 1 часа после излития вод. Амниотест представляет собой палочку с ватным наконечником, пропитанным реактивом, который надо поместить в задний свод влагалища и оценить изменение цвета. Однако ложноположительный результат могут вызвать те же факторы, что и при использовании тест – прокладок.
— УЗИ (врач ультразвуковой диагностики измеряет уровень околоплодных вод он же индекс амниотической жидкости – ИАЖ и сравнивает его с данными предыдущего УЗИ; после излития вод он резко уменьшается).
Олигогидрамнион (выраженное маловодие) в сочетании с истечением жидкости, подтвержденным гинекологическим осмотром подтверждает диагноз ПИВ.
Лечение при подтекании околоплодных вод
Тактика при истечении околоплодных вод на разных сроках.
До 22 недель
Пролонгирование беременности нецелесообразно из-за минимального шанса выживания плода и частоты гнойно – септических осложнений со стороны матери. Пациентка подлежит госпитализации в гинекологическое отделение, где производится прерывание беременности по медицинским показаниям.
22 –24 недели
Госпитализация пациентки в отделение патологии беременности и разъяснение рисков и последствий для матери и плода.
Прогноз для плода в этом сроке еще крайне неблагоприятен. Родителей предупреждают, что дети, родившиеся в этом сроке, вряд ли выживут, а те, что выживут, не будут здоровы (велик риск ДЦП, слепоты, глухоты и других неврологических нарушений). При категорическом настоянии пациентки на пролонгировании беременности, несмотря на указанные риски, проводится антибиотикопрофилактика как указано ниже.
25 – 32 недели
В сроке до 34 недель, при отсутствии противопоказаний, показана выжидательная тактика с учетом срока беременности. Выжидательная тактика в сроке 25 – 32 недели не более 11 суток.
32 – 34 недели
Выжидательная тактика показана не более 7 суток.
34 – 36 недель
Выжидательная тактика показана не более 24 часов.
37 недель и более
Выжидательная тактика показана не более 12 часов, далее показано начало родовозбуждения. В этом случае антибиотикопрофилактика начинается по истечении 18 часов безводного периода.
Противопоказания к выжидательной тактике:
— хорионамнионит
— преэклампсия/эклампсия
— преждевременная отслойка нормально расположенной плаценты
— кровотечение при предлежании плаценты
— декомпенсированное состояние матери
— декомпенсированное состояние плода
При наличии противопоказания к выжидательной тактике избирается метод родоразрешения в индивидуальном порядке.
Выжидательная тактика
1. Осмотр шейки матки в зеркалах, влагалищное исследование проводится только при поступлении, далее не проводится
2. При первичном осмотре в зеркалах – посев на флору и чувствительность к антибиотикам
При установлении факта излившихся вод – немедленное начало антибиотикопрофилактики гнойно – септических осложнений матери и плода (хорионамнионит, сепсис новорожденных, акушерский сепсис)
— эритромицин peros 0,5 г через 6 часов до 10 суток;
или
— ампициллин peros 0,5 г каждые 6 часов до 10 суток;
или при выявлении бета-гемолитического стрептококка в микробиологических посевах
— пенициллин по 1,5 г в/м каждые 4 часа
3. Проведение профилактики синдрома дыхательных расстройств (СДР) дексаметазоном (8 мг в/м №3 под наблюдением врача с контролем шевелений и сердцебиения плода), для получения эффекта должно пройти около двух суток. Дексаметазон – это глюкокортикоидный гормон, ускоряющий созреваний сурфактанта в легких малыша. Профилактика СДР проводится в сроках 24 – 34 недели.
4. Термометрия каждые 4 часа
5. Контроль частоты сердцебиения плода, выделений из половых путей, сокращения матки не реже 2-х раз в сутки
6. Общий анализ крови при поступлении и в дальнейшем не реже 1 раза в 2-3 дня;
7. Ультразвуковое исследование 1 раз в 7 дней с определением индекса амниотической жидкости и допплерометрией кровотока в маточных артериях и артерии пуповины
8. Кардиотокография с оценкой нестрессового теста (реакция сердцебиения плода на его собственные шевеления) не реже 1 раза в сутки
9. При наличии маточных сокращений частотой более 3-4 за 10 минут – токолиз (введение лекарственных препаратов, снимающих сократительную активность матки, чаще всего используется препарат гексопреналин, дозу и скорость введения выбирает лечащий врач)
10. При развитии родовой деятельности не менее чем через 48-72 часа после первой инъекции дексаметазона – токолиз не проводится.
По истечении максимального выжидательного срока проводится осмотр консилиума врачей для выбора метода родоразрешения. Возможны подготовка шейки матки и родовозбуждение либо операция кесарева сечения. Оба метода имеют свои преимущества и риски, поэтому в каждом случае вопрос решается строго индивидуально.
Беременные с ВИЧ-инфекцией
1. При ПИВ после 32 недель – немедленное родовозбуждение.
2. При ПИВ до 32 недель – показана выжидательная тактика, направленная на профилактику СДР плода и хорионамнионита (антибиотикопрофилактика, как указано выше).
3. Профилактика вертикальной передачи вируса.
4. Родовозбуждение показано через 48 часов с момента начала профилактики СДР плода.
5. При преждевременном излитии околоплодных вод кесарево сечение не снижает риск передачи вируса от матери к плоду.
Несмотря на простоту и доступность домашних методов диагностики, не стоит пренебрегать внеочередным визитом к вашему врачу в случае подозрения на подтекание околоплодных вод. Чем раньше будет проведена диагностика, тем более благоприятный результат в любом сроке беременности. Мы желаем вам благополучной беременности и легких родов в срок. Следите за собой и будьте здоровы!
Врач акушер-гинеколог Петрова А.В.
Как предотвратить подтекание околоплодных вод. Преждевременное излитие околоплодных вод. Стандартные методы диагностики
По мере роста малыша в материнской утробе, увеличивается и плодный пузырь, в котором он находится. Происходит это, в основном, за счет увеличения объема амниотической жидкости, которую врачи для простоты и понимания беременных называют околоплодными водами. К концу беременности ее объем может достигать 1-1,5 л.
Когда в норме происходит ?В норме, выделение околоплодных вод при беременности происходит на первом этапе родового процесса. Так, на пике одной из схваток, при происходит разрыв околоплодного пузыря, что сопровождается выделением амниотической жидкости наружу. Однако, в некоторых случаях женщины отмечают подтекание околоплодных вод, задумываясь при этом: воды это или выделения.
Чем опасно подтекание околоплодных вод?Подтекание даже небольшого количества околоплодных вод, чревато негативными последствиями, — это явление предупреждает о том, что произошло истончение оболочки плодного пузыря, что в дальнейшем приведет к его разрыву.
При данной ситуации возрастает риск развития инфицирования плода. Кроме того, в большинстве случаев, при таком развитии дел, роды наступают преждевременно. Поэтому когда при беременности женщина отмечает наличие выделений, которые по внешнему виду как вода, — она должна насторожиться.
Как отличить воды от выделений?При увеличении количества физиологических выделений, беременные задумываются над тем, как отличить их от вод.
Амниотическая жидкость не имеет ни запаха, ни цвета, что затрудняет диагностику. Кроме того, в тех случаях, когда объем выделяемой жидкости незначителен, она с легкостью смешивается с влагалищными выделениями и женщина ничего не подозревает.
В большинстве случаев, женщины узнают о выделении околоплодных вод по постоянно влажному нижнему белью. В такой ситуации необходимо срочно обратится к врачу. Но как быть, если данное явление застало врасплох ночью?
Выяснить подтекают воды или же это выделения, в принципе, может беременная и самостоятельно.
Для этого достаточно использовать чистую х/б тряпочку или даже гигиеническую прокладку. Затем, необходимо прилечь на левый бок и подождать 10 минут, после чего сменить положение и лечь на спину. После того как пройдет еще 10 минут, необходимо встать и походить по комнате. По прошествии данного промежутка времени можно проводить оценку результате. Если подклад промок полностью насквозь, необходимо срочно обратится к врачу.
Также, для того чтобы удостовериться и определить, подтекание вод это или все же выделения, можно высушить тряпочку и провести оценку высохшего пятна.
В тех случаях, когда на тряпочке будут воды, пятно будет иметь неровные края и слегка буроватый цвет. Когда это обычные выделения — красноватого оттенка не будет.
В тех ситуациях, когда самостоятельно определить не удалось и беременная теряется в догадках, необходимо обратится к врачу за помощью.
Как проводится диагностика в условиях амбулатории?Для того, чтобы убедится в том, что это не воды, а обычные выделения, беременной назначают мазок из влагалища. После проведения анализа в лабораторных условиях, врач по его результатам может точно установить происхождение данной жидкости.
В тех ситуациях, когда у беременной подтекают воды, женщину срочно госпитализируют и проводят постоянный контроль уровня амниотической жидкости. При снижении ее до критического уровня проводят стимуляцию родового процесса, которая достигается путем введения в организм гормональных препаратов, способствующих сокращению матки.
Здравствуйте, дорогие читатели! Мы привыкли к тому, что в утробе матери малыш находится под надежной защитой. Просто потому, что со всех сторон его окружает амниотическая жидкость, которую в народе называют околоплодными водами.
И все бы ничего, вот только в силу различных причин может нарушиться целостность плодного пузыря, вследствие чего начинается их подтекание. Чем это грозит? В лучшем случае неприятными последствиями, а в худшем – трагедией. Чтобы этого не случилось, всегда нужно знать о том, как определить подтекание околоплодных вод. Об этом мы сегодня и поговорим. Посему усаживайтесь поудобнее и запоминайте!
Для того чтобы осознать всю серьезность ситуации, необходимо разобраться с функциями, которые выполняет амниотическая жидкость. По сути, она представляет собой уникальное наполнение плодного пузыря, которое на протяжении 9 месяцев обеспечивает оптимальную среду для обитания крохи.
Кроме того, она:
- защищает малыша от всевозможных инфекций, которые могут проникнуть к нему через половые органы матери;
- обеспечивает нормальный ток крови к нему, предотвращая сдавливание пуповины;
- защищает его от ударов и толчков, не стесняя движений при этом.
Таким образом, амниотическая жидкость является незаменимым веществом, которое в какой-то момент может начать подтекать. И для того чтобы предупредить возможные последствия, которые такое состояние влечет за собой, нужно знать, как его распознать. Тем более что в распоряжении современной медицины есть несколько вариантов выявления подтекания околоплодных вод. Но обо всем по порядку.
2. Причины
Среди наиболее частых причин подтекания выделяют:
- внешнее физическое воздействие, например, падение беременной или механическую травму;
- истмико-цервикальную недостаточность – она диагностируется в случае, когда шейка матки недостаточно сомкнута, в результате чего просто не справляется с давлением растущего плода;
- появление новообразований в матке, доброкачественных или злокачественных;
- воспалительные процессы и инфекционные недуги шейки матки или влагалища, например, кольпиты, эндоцервициты;
- многоводие и многоплодие;
- неосторожное проведение некоторых диагностических процедур, таких как биопсия хориона, амниоцентез, кордоцентез.
3. Симптомы
Пожалуй, все рожавшие женщины в красках смогут рассказать о том, как понять, что отходят околоплодные воды. Между тем, в случае с их подтеканием все не так однозначно.
Дело в том, что не всегда они могут хлынуть тем самым потоком, который невозможно сдержать даже усилием генитальных мышц. И это хорошо, согласитесь!
Если повреждение плодной оболочки было незначительным, воды вытекают по каплям. Смешиваясь с естественными выделениями женщины, они могут какое-то врем
Преждевременное излитие околоплодных вод — Статьи — Беременность
Фотобанк Лори
Роль околоплодных вод
Околоплодные воды создают среду, в которой малыш существует внутриутробно. Водная среда наиболее благоприятна для ребенка. Она обеспечивает защиту плода от факторов внешнего воздействия, свободу движений, предохраняя пуповину от сдавления, и поддерживая постоянство давления и температуры. Кроме того, по своему химическому составу околоплодные воды содержат различные биологически активные вещества, играющие значительную роль во время родов. А сам по себе плодный пузырь выполняет роль «механического клина», способствующего раскрытию шейки матки в родах.
Что такое преждевременное излитие околоплодных вод
Для ответа на этот вопрос сначала нужно разобраться, когда в норме должны изливаться околоплодные воды. По классическому акушерству это происходит после достижения полного раскрытия шейки матки во время родов. Но, как правило, околоплодные воды изливаются раньше, когда функция плодного пузыря в раскрытии шейки матки исчерпана, примерно в середине первого периода родов (периода схваток и раскрытия шейки матки). Преждевременным излитием называют состояние, когда целостность плодного пузыря нарушена и излитие вод происходит до начала родовой деятельности. Данное состояние относится к патологическому и требует обязательной госпитализации.
Признаки преждевременного излития околоплодных вод
При массивном излитии вод, как правило, сомнений у женщины не возникает. Ему могут предшествовать тянущие боли, повышение тонуса матки. Одномоментно происходит излитие ощутимого количества прозрачной, либо слегка мутноватой жидкости из влагалища. Перепутать данное состояние сложно. Но иногда за излитие вод принимают непроизвольное отделение мочи, что возможно на поздних сроках беременности. Характерный запах и цвет позволят быстро сориентироваться в происходящем. Сложнее обстоит дело с подтеканием околоплодных вод, когда постепенно небольшими порциями или постоянно, но в малых количествах, происходит вытекание околоплодной жидкости. Нередко сопровождающий беременность бактериальный вагиноз или неспецифические кольпиты могут проявляться достаточно обильными жидкими выделениями из влагалища, которые могут вызвать излишнее беспокойство у женщин. В подобных ситуациях необходимо успокоиться, принять горизонтальное положение, подложить контрольную прокладку – лучше использовать обычную хлопчатобумажную пеленку, чем традиционную гигиеническую прокладку, так как это позволяет точнее оценить количество и характер отделяемой жидкости и своевременно обратиться за медицинской помощью.
Тесты для определения преждевременного подтекания вод
Самый верный способ узнать, есть ли подтекание, это сделать тест. Мой гинеколог советовала мне «Амнишур». Он самый точный из всех имеющихся (99%), делается пару минут, а результат известен уже через 10 минут.
К сожалению, в домашних условиях самостоятельно разобраться, особенно при невыраженном подтекании околоплодных вод, невозможно. Фармакологическая индустрия предлагает на сегодняшний день тесты на определение вод, которые по своему применению напоминают тесты на беременность, только для исследования используются влагалищные выделения. Положительный результат теста требует экстренной медицинской помощи и госпитализации в стационар. Но при имеющихся подозрениях и отрицательных результатах также рекомендуется посетить врача.
Помимо жалоб пациентки, факт подтекания вод устанавливается по данным осмотра, ультразвукового исследования (выявление маловодия) и лабораторных тестов. Лабораторная диагностика основана на определении рН-среды, микроскопии (выявлении пушковых волос, частиц смазки, плодовых эпителиальных клеток), «теста папоротника» (при наличии околоплодных вод появляется специфический рисунок на предметном стекле). Более точны специальные тесты на определение специфических белков в околоплодной жидкости. В некоторых ситуациях не всегда удается быстро поставить диагноз и требуется дополнительное наблюдение.
Что делать при преждевременном излитии вод
Преждевременное излитие вод говорит о нарушении целостности плодовых оболочек, что повышает риск инфекционных осложнений. А биологически активные вещества, содержащиеся в водах, способны индуцировать начало родовой деятельности. Если преждевременное излитие произошло при доношенной беременности, то есть, после 37 недель, то происходит родоразрешение через естественные родовые пути при отсутствии каких-либо других показаний к кесареву сечению. Но при недоношенной беременности излитие или подтекание вод – это опасный симптом: чем меньше срок беременности, тем хуже прогноз. В каждой конкретной ситуации все решается индивидуально. Возможно «продление» беременности на фоне контроля за состоянием мамы и ребенка, антибиотикотерапии, так как крайне высок риск гнойно-септических осложнений. В обязательном порядке проводится медикаментозная профилактика легочной недостаточности у ребенка – риск преждевременных родов крайне высок в подобной ситуации.
Несмотря на то, что беременность принято считать нормальным физиологическим состоянием для женщины, это крайне ответственный период. Любые возникшие сомнения необходимо решать со своим врачом. Это позволит избежать возможных проблем на пути к материнству.
Преждевременное излитие околоплодных вод. Беременность и роды

В норме разрыв плодного пузыря должен происходить при полном или почти полном раскрытии шейки матки (в конце первого периода родов).
Излитие вод считается:
- ранним , если оно происходит в I периоде родов до полного или почти полного (7-8 см) раскрытия,
- преждевременным , если плодный пузырь вскрывается до появления регулярных схваток,
- запоздалым , если при полном раскрытии маточного зева плодный пузырь остается какое-то время целым.
Причины
Точные причины раннего или преждевременного излития вод не известны. Однако у тех женщин, которые проходили подготовку к родам, такие случаи встречаются реже. Во многом это связано с эмоциональным состоянием женщины, ее умением расслабляться и общим настроем на благополучные роды.
Что делать?
В случае резкого отхождения вод, даже если схваток еще нет или они слабые и с большими интервалами, необходимо ехать в роддом сразу, не откладывая. Следует помнить, что чем больше времени прошло после отхождения вод, тем выше вероятность осложнений. Ведь плод более не защищен оболочками, и риск инфекции увеличивается.
Обязательно заметьте время, когда отошли воды. Обратите внимание на их цвет и запах. В норме воды прозрачные или слабо розовые, без запаха. Слегка зеленоватый, темно-коричневый или черный цвет околоплодных вод свидетельствует о том, что ребенок испытывает кислородное голодание и ему нужна срочная помощь. Необычный цвет вод связан с попаданием в них мекония (первородного кала), который выделяется из кишечника плода при гипоксии.
Течение родов
Обычно родовая деятельность развивается через 5-6 часов после разрыва плодных оболочек. Если вскоре после отхождения вод схватки не начинаются, их стимулируют.
Течение родов во многом зависит от готовности организма женщины (шейки матки) к ним, от силы родовой деятельности и расположения предлежащей части плода. Если шейка матки готова к родам, преждевременное излитие околоплодных вод может не препятствовать нормальному их течению.
Последствия
В ряде случаев преждевременное или раннее излитие околоплодных вод может приводить к :
- слабости родовой деятельности,
- затяжному течению родов,
- гипоксии плода,
- внутричерепной травме плода,
- воспалительным процессам плодных оболочек и мышц матки.
При запоздалом излитии вод врачи производят искусственное вскрытие плодного пузыря — амниотомию.
Преждевременное излитие околоплодных вод
Преждевременное излитие околоплодных вод может иметь серьёзные последствия как для женщины, так и для ребёнка. Все 9 месяцев до своего рождения малыш живёт и развивается в утробе матери, «плавая» в так называемой «амниотической жидкости». Она окружает плод до тех пор, пока не начнётся процесс родоразрешения. Но приблизительно у 15% беременных происходит сбой, и жидкость выходит из плодного пузыря намного раньше положенного срока. От этого могут пострадать и беременная, и плод. Как вовремя распознать эту патологию, и что надо делать, чтобы избежать тяжёлых последствий?
Какая функция околоплодных вод

Перед тем как ребёнок появится на свет, он 9 месяцев растёт в своём небольшом домике в мамином животе под названием «плодный пузырь». Он состоит из 2 оболочек: хориона и амниона. Хорион – это внешняя его часть, плотная и упругая, которая образует замкнутое пространство и служит преградой для инфекций, которые могут угрожать малышу. Внутренняя часть пузыря — амнион – отвечает за образование жидкости, которая выполняет немало функций, от которых зависит жизнь и здоровье малыша.
Функции амниотической жидкости
Питание. Амниотическая жидкость питательная. «Плавающий» в ней малыш понемногу заглатывает ее небольшими порциями и даже вбирает в себя нужные вещества кожей.
Защищает от травм. Все толчки и давление из внешнего мира околоплодная жидкость смягчает, исполняя роль амортизатора, не позволяет стенкам матки сдавливать ребёнка и пуповину.
Окутывает тишиной и теплом. В амниотической жидкости даже самые громкие звуки приглушаются и не пугают ребёнка. Также в ней тепло и уютно, так как в плодном пузыре соблюдается постоянный температурный режим.
Оберегает от болезней. Вместе с внешней оболочкой хорионом, не допускают внутрь инфекции и болезни, которые существуют вне маминой утробы и составляют серьёзную угрозу еще несформировавшемуся организму.
Причины преждевременного излития амниотической жидкости
Что же становится причиной преждевременного излития вод, учёные абсолютно точно ответить не могут. Но называют несколько наиболее часто встречающиеся факторы.
Внутриутробная инфекция и воспаление половых органов. Эти заболевания сопутствуют чаще всего недоношенной беременности. У каждой такой третьей женщины с преждевременным излитием околоплодных вод выявляют положительные посевы на баккультуры из половых органов. Кроме того, выяснилось, что эти бактерии способны проникать в плодный пузырь и через неповреждённые оболочки, инфицируя при этом ребёнка. Инфекция способствует тому, что шейка матки созревает преждевременно, выделяет ферменты, из-за которых отслаивается плацента, размягчается плодное яйцо и разрывается. Более того, чем меньше срок беременности, тем риск разрыва возрастает.
Узкий таз и аномалии положения ребёнка. При таких рисках ПРПО обычно бывает ранним, то есть когда родовая деятельность уже началась, но матка раскрылась не более чем на 8 см. В этом случае риск для здоровья роженицы и ребёнка минимальный.
Истмико-цервикальная недостаточность. Из-за слабости и недостаточности шейки матки плодный пузырь выпячивается, его низ легко поддаётся инфицированию и легко разрывается даже при незначительных физических нагрузках.
Инструментальное вмешательство во время беременности. Это касается только процедур, во время которых исследуется амниотическая жидкость. К ее излитию не приводят обычные осмотры зеркалами или половые акты.
Вредные привычки беременной. ПРПО чаще всего встречается у женщин с низким социальным статусом, курящих и употребляющих наркотические вещества. Риску также подвержены беременные с анемией, авитаминозом, длительно принимающие гормональные препараты.
Когда околоплодные воды уже не нужны ребёнку
Во время нормально протекающих родов излитие околоплодных вод происходит тогда, когда шейка матки раскрылась полностью или почти полностью. То есть в конце первого этапа родов. Всего их бывает 3.
- Подготовка к родам, в процессе которого открывается шейка матки.
- Прохождение ребёнком родовых путей и появление его на свет.
- Послеродовой период, когда отходит «место».
Именно во время первого этапа готовится родовой путь для выхода ребёнка: внутренний и наружный зев постепенно сливаются, сглаживается шейка матки. К началу 2-го — матка должна раскрыться на 10-12 см, чтобы позволить пройти малышу беспрепятственно. Буквально накануне этого этапа и должна излиться околоплодная жидкость. Это в идеале и называется такой отход вод своевременным. Но бывает, когда воды отходят еще до того, как ребёнок готов выйти из утробы матери. В зависимости от времени, когда это произошло, их подразделяют на преждевременное излитие околоплодных вод и раннее.
Раннее излитие околоплодных вод – это когда схватки уже начались, а шейка матки еще не раскрылась. В таком случае родовая деятельность может быть совсем слабой. Роды могут затянуться, в результате чего акушеры могут столкнуться с гипоксией плода или его внутричерепными травмами.
Еще более опасным может быть преждевременное излитие околоплодных вод, наступающее вследствие преждевременного разрыва плодной оболочки «ПРПО». От четверти до трети всех недоношенных родов провоцирует ПРПО. Он же является причиной около 20% всех перинатальных смертей.
Отклонения развития матки и многоплодная беременность
Травмы. Чаще всего разрывы плодной оболочки бывают при травмах живота, падении беременной или ударах.
Как определить преждевременное излитие околоплодных вод
В зависимости от степени разрыва оболочек наблюдается разная клиническая картина. Если разрыв большой, то жидкость выливается заметно для беременной. Ее количество достаточно большое, обычно она не имеет запаха и цвета. Из-за потери жидкости дно матки укорачивается и вскоре начинается родовая деятельность.
Советуем к прочтению: Укроп при беременности, Чеснок при беременности, Пиво при беременности
Сложнее беременной догадаться о небольших трещинах плодного пузыря, из которых вытекает незначительное количество вод. При этом они могут смешиваться с влагалищными выделениями и вообще остаться незамеченными. В этом случае женщину должны насторожить такие симптомы:
- выделения стали обильнее и водянистые;
- в положении лёжа выделения не уменьшаются;
- низ живота побаливает;
- в выделениях появляется кровь.
При таких явлениях женщине необходимо обратиться к врачу за консультацией не теряя времени.
Чем быстрее начато лечение, тем меньше риск серьёзных осложнений.
Как диагностировать небольшие разрывы и подтекание околоплодных вод
Подозрения на подтекание вод легко подтвердить или опровергнуть в домашних условиях с помощью специального теста – амниотеста (amniotest). Это такая тест — полоска, которая определяет кислотность жидкости. Дело в том, что влагалищная секреция имеет кислую среду, околоплодные воды – щелочную. И если они смешиваются – это может выяснить тест.
Для его проведения надо содержимое влагалища нанести на полоску. Если она станет синей или зелёной – это свидетельствует о присутствии околоплодных вод. Но в 15% результаты такого теста бывают ошибочными из-за попадания мочи или крови.
Сейчас более популярным из-за точности считается тест Amniosure, который работает по другой технологии – определяет специальный белок.
Если дома анализ сделать затруднительно, диагностику сделает врач. В его арсенале несколько больше методов определения аномалии:
- с помощью зеркал врач может обнаружить подтекания жидкости через цервикальный канал. Обычно оно усиливается во время кашля, чихания или тужения;
- УЗИ поможет выяснить количество околоплодных вод, но не информативно при потере малого количества жидкости;
- процедура амниоцентеза, когда делается прокол в передней брюшной стенке. Она информативна, но увеличивает риск осложнений.
Какие угрозы несёт преждевременный разрыв плодного пузыря

Это зависит от того, сколько времени проходит от времени излития вод и началом схваток. Этот период называется латентным, и чем он больше, тем выше риск осложнений. К примеру, 6 часов — это считается уже достаточно большим промежутком времени. Наиболее часто в этот период через трещины или разрывы в плодный пузырь попадают микробы и начинается воспаление плодных оболочек.
Это осложнение сопровождается повышенной температурой тела, сердцебиение у матери учащается до 100 ударов в минуту, у ребёнка – 160. Женщина ощущает боли в матке, а также гнойные выделения. В этом случае необходимо родоразрешение.
После излития вод наблюдается также преждевременная отслойка плаценты, которая сопровождается сильным кровотечением и кислородным голоданием ребенка. В этом случае роженицу ожидают досрочные роды, а у малыша могут возникнуть различные заболевания:
- незрелость лёгких, а значит респираторный дистресс – синдром;
- возможно возникновение ДЦП;
- деформация костей скелета и конечностей.
У роженицы часто наблюдаются послеродовые кровотечения, разрывы шейки матки и воспаление матки.
Ведение женщин с ПРПО

Механизм дальнейшего ведения таких беременных зависит от нескольких факторов:
- Определения сроков беременности и массы малыша
- Сделать оценку состояния матери и ребёнка
- Выяснить сократительную деятельность матки
- Выяснить наличие инфекции
- Выбрать тактику ведения беременной
Тактика бывает двух видов: активная и выжидательная.
Раньше врачи придерживались активной тактики, вызывая роды через 2-6 часов после ПРПО.
Таким образом они пытались предупредить инфекционные осложнения.
Сейчас все чаще пытаются применять выжидательную тактику, чтобы у женского организма было больше времени подготовиться к родовой деятельности. Это, в свою очередь, уменьшает количество акушерских травм и оперативных родоразрешений. Тем более статистика говорит, что у 70% случаев доношенной беременности родовая деятельность наступает через 24 часа, а почти во всех остальных — через 48 часов.
Дольше выжидать не рекомендуется, так как риск инфицирования достаточно высок. К тому же возможно сдавливание пуповины, что ухудшает состояние плода. Если за это время шейка матки, даже вопреки введённым препаратам, не готова к родам, решается вопрос о кесаревом сечении.
Однако тактика выжидания возможна только в случаях, когда не возникает показаний к экстренному родоразрешению.
Как снизить риск преждевременного излияния плодных вод

Чтобы минимизировать риск ПИОВ необходимо ответственно подходить к беременности.
Планировать ее заблаговременно, перед этим полностью обследоваться на различные инфекции и в случае их выявления – пролечить. Уже перед зачатием начать полноценно и правильно питаться, употреблять поливитамины, отказаться от вредных привычек и самое главное, думать только о хорошем. Мы вам желаем благополучной беременности и лёгких родов в срок. Следите за собой и будьте здоровы!
Преждевременное излитие околоплодных вод — Медицинская энциклопедия
Преждевре́менное излитие околоплодных вод
Осложнение беременности, характеризующееся разрывом плодных оболочек и излитием околоплодных вод до начала родовой деятельности. Частота этого осложнения при доношенной беременности составляет 12—15%, при недоношенной — 30—53% от числа родов.
Причины не всегда ясны. При доношенной беременности преждевременное излитие вод наблюдается чаще в тех случаях, когда предлежащая часть плода не заполняет вход в малый таз и не образуется пояс соприкосновения (см. Роды), разделяющий околоплодные воды на передние и задние — при узком тазе, тазовых предлежаниях, поперечных и косых положениях плода, выраженном разгибании головки плода. При этом большое количество околоплодных вод перемещается в нижние отделы плодного пузыря, что способствует растяжению плодных оболочек (Плодные оболочки) и их разрыву. При недоношенной беременности причина заключается в несостоятельности шейки матки (например, функциональная и органическая Истмико-цервикальная недостаточность) и нижнего сегмента матки, что ведет к пролабированию плодного пузыря и преждевременному разрыву плодных оболочек. Преждевременному разрыву плодных оболочек способствуют их воспалительные и дистрофические изменения, недостаточная эластичность.
При доношенной беременности нередко вслед за излитием околоплодных вод развивается родовая деятельность. Роды часто более продолжительные и болезненные, сопровождаются слабостью родовых сил, развитием гипоксии плода (Гипоксия плода). При длительном безводном промежутке (период от момента излития околоплодных вод до рождения плода) часто возникают хориоамнионит (воспаление плодных оболочек — хориона и амниона), эндометрит (см. Эндомиометрит).
Истечение околоплодных вод до начала родовой деятельности служит показанием к госпитализации женщины в акушерский стационар. Диагноз подтверждают с помощью амниоскопии (см. Плод), которую проводят при сформированной шейке матки. В случае раскрытия маточного зева при влагалищном исследовании плодный пузырь не определяется. Диагностическое значение имеет также обнаружение при микроскопии в выделениях из влагалища элементов, содержащихся в околоплодных водах (волос плода, частиц первородной смазки и др.).
Акушерская тактика определяется сроком беременности, состоянием беременной и плода, а также причинами преждевременного излития околоплодных вод. Если после этого при доношенной беременности родовая деятельность самостоятельно не развивается, то, предварительно создав гормональный фон, проводят родовозбуждение средствами, повышающими тонус матки. При узком тазе, неправильном положении плода, аномалиях вставления его головки и других осложнениях возникают показания к акушерским операциям (Акушерские операции). В случае недоношенной беременности акушерская тактика зависит также от наличия или отсутствия инфекции. При выявлении признаков инфекции назначают антибиотики, создают гормональный фон и проводят родовозбуждение. При отсутствии признаков инфекции и сроке беременности до 35 нед. показаны выжидательная тактика и лечебные мероприятия, направленные на пролонгирование беременности. С целью профилактики респираторного дистресс-синдрома у новорожденного назначают глюкокортикоиды. При пролонгировании беременности необходимы тщательный контроль за состоянием женщин (термометрия, анализы крови, бактериологические исследования влагалищного содержимого) и профилактика инфекции (стерильные подкладные пеленки, частые подмывания и др.). Следует также контролировать состояние плода, проводить мероприятия, направленные на предотвращение гипоксии плода и нарушений маточно-плацентарного кровообращения. При высоком риске внутриутробного инфицирования назначают антибиотики. При выраженном маловодии, когда матка плотно обхватывает плод, беременность пролонгируют не более чем на 10—12 дней, т.к. при более длительном выжидании могут возникать деформации скелета плода.
Прогноз зависит от срока беременности, осложнений, состояния здоровья беременной и плода.
См. также Околоплодные воды.
Библиогр.: Персианинов Л.С., Сидельникова В.М. и Елизарова И.П. Гемолитическая болезнь плода и новорожденного, Л., 1981.
Источник: Медицинская энциклопедия на Gufo.me
