симптомы, лечение, классификация, диагностика и прогноз
Опухоль средостения – это новообразование, возникающее в медиастинальной части грудной клетки и отличающееся через морфологический признак. Обнаруженные наросты обычно доброкачественные, но в 30% зафиксированных случаев у пациентов выявляют раковое образование. Патология возникает по разным причинам, а симптомы множественны. Диагностика выполняется проведением лабораторных обследований и с помощью медицинских аппаратов. Опухоль часто поражает переднюю область, затрагивая грудную область, рёберные хрящи и загрудинную фасцию. Сзади наросты образуются на грудном отделе позвоночного столба, реберных шейках и предпозвоночной фасции. Код по МКБ-10 заболевание имеет D15.2 (доброкачественные новообразования) и C38.3 (Злокачественное новообразование средостения неуточнённой части).
Причины развития опухоли средостения
Причины образования опухоли средостения различны. Сложно обнаружить пусковой механизм, провоцирующий создание поражённых очагов. С точки зрения психосоматики онкологические болезни формируются в результате нарушения эмоционального фона человека и психического функционирования мозга. Со стороны генетики причина онкологии кроется в наследственных генах. Гены способствуют образованию атипичных тканей и отклонений, передающихся по наследственной линии.
Предрасположенность к патологическим болезням закладывается ещё в период образования эмбриона, когда наблюдается нарушение эмбриогенеза плода. Существует теория о вирусах, которая выдвигает в качестве возбудителя онкологии вирусы папилломы, СПИД и герпесные бактерии, из-за чего в дальнейшем происходит мутирование генного материала. Однако опухоль средостения не является заразной для других людей. Человек не сможет получить новообразование воздушно-капельным и любыми другими путями.

Лимфома средостения
Доктора отмечают факторы, провоцирующие видоизменение доброкачественных клеток в злокачественный тип. Из них основными считаются:
- Возраст. С возрастом функционирование иммунной системы ослабляется, иммунитет снижается. Так как организм больше не защищен от вредоносных бактерий, повышается риск развития нежелательных патологий.
- Негативное влияние внешних факторов. Процесс мутации тканей и формирование опухолевых клеток происходит в результате продолжительного нахождения под ионизирующим излучением и проживания районе с неблагоприятной экологической средой. Причиной может служить профессиональная деятельность, связанная с постоянными контактами с радиоактивными элементами и вредоносными канцерогенами, проникающими в организм совместно с едой или кислородом.
- Радиация и облучение.
- Патологическое протекание беременности.
- Переживание постоянного стресса.
- Нездоровый образ жизни.
- Курение. Уровень опасности зависит от продолжительности курения и объёма выкуриваемого никотина в течение всего дня.
- Имеющиеся хронические болезни.
Опухоль средостения свойственна не только взрослому населению, но и детям. Зачастую наличие патологии диагностируется у детей, формирующихся в результате врождённых отклонений. Подобные онкологические заболевания обнаруживаются у малышей ещё до достижения двухлетнего возраста. Баланс новообразований доброкачественного и злокачественного характера сохраняется на одинаковом уровне. Прогноз более благоприятен при образованиях, возникающих вначале жизни во время первых месяцев в отличие от подросткового возраста. Болезнь малышей успешнее поддаётся излечению и имеет высокие шансы на полное выздоровление. При этом патология не оказывает негативного влияния и никак не сказывается на дальнейшей жизни ребёнка. Человек продолжает жить привычным образом.

Симптомы опухоли
Раннее диагностирование заболевания повышает шансы на успешное излечение. Доброкачественные новообразования в 60% случаев способны переродиться в злокачественный тип, что ухудшает положительные прогнозы. Своевременное обнаружение минимизирует вероятность негативного протекания болезни и способствует выздоровлению больного. Поэтому необходимо особое внимание уделять ярко выраженной симптоматике онкологии. На ранних стадиях развития патологии симптомы не проявляются. На выраженность признаков влияют такие факторы:
- Величина нароста.
- Особенности месторасположения.
- Характеристика – злокачественная или доброкачественная.
- Скорость распространения.
- Воздействие на работоспособность других органов.
В подобных случаях опухоль средостения обнаруживается случайно после процедуры профилактической флюорографии. При условии, что большинство регулярно проходят обследование, величина нароста при обнаружении некрупная. Когда новообразование увеличивается или видоизменяется в злокачественный тип, пациент замечает у себя ярко выраженные симптомы. В первую очередь возникают постоянные болевые ощущения в грудной области. Это вызвано давлением или проникновением опухоли на нервные окончания. Боль имеет разнородный уровень интенсивности, возникает в шейном отделе, в плечах и проникает в межлопаточное пространство. У взрослых образование проявляется дополнительными признаками:
- Боль в районе сердца. Причина не в патологии органа, а в особенности расположения опухоли с левой стороны области.
- Синдром верхней полой вены. Симптоматика возникает из-за нарушения кровотока в верхней области тела. Человек отмечает у себя посторонние шумы в ушах, мигрень. Также возникает посинение эпидермиса и одышка. Лицо и грудная клетка отёкают, набухают шейные вены.
- При сдавливании трахеи и бронхов пациент мучается кашлем и одышкой.
- Давление на пищевод вызывает дисфагию.
- Быстрая утомляемость и общая слабость в теле.


- Сбой сердечного ритма.
- Лихорадка.
- Беспричинное снижение массы тела.
- Болевые ощущения в суставах, способные распространиться по нескольким суставам.
- Воспалительные процессы в серозной оболочке лёгких или плевры.
Вышеперечисленные симптомы характерны для образований злокачественного типа. Раковые клетки провоцируют повышенную потливость во время сна, зуд кожного покрова, снижение количества глюкозы в крови, дисфункцию кишечника и высокое артериальное давление. Признаки зависят от вида опухоли, отличающегося в отдельных случаях. При проявлении указанных признаков требуется срочно пройти медицинское обследование. Важно соблюдать временной диапазон и не затягивать с посещением врача, чтобы не осложнить патологический процесс.
Классификация опухолей средостения
Клетки медиастинума сильно различны. Поэтому наросты в этой части объединены только общим местоположением. В других сферах они отличаются и формируются из разных источников. Новообразования подразделяются на первичные и вторичные. Первый вид изначально прорастает из клеток данной части тела. Последние локализуются в разных областях. Первичные опухолевые образования отличают по гистогенезу – ткани, ставшей источником формирования онкологии.
Классификация следующая:
- Неврогенные – невринома, нейрофиброма, ганглионеврома (вырастают из периферических нервных клеток и нервного ганглия).
- Мезенхимальные – липома, фиброма, гемангиома, фибросаркома.
- Лимфопролиферативные – болезнь Ходжкина, лимфома, лимфосаркома.
- Дизонтогенетические – тератома, хорионэпителиома (образуются во время нарушения эмбрионального процесса).
- Тимомы – нарост вилочковой железы.
В среднем медиастинуме образуются наросты, ошибочно принимаемые за опухоль – лимфаденопатия во время туберкулеза или саркоидоза, расширяется аневризма и крупные кровеносные сосуды, возникает группа кисты, инфекционные поражения – эхинококк. Медиастинальный нарост может не достичь зрелой формы. При этом называть такие поражённые клетки раком средостения неправильно, принимая во внимание источник их возникновения. Рак – это неоплазия эпидермиса. Средостение покрывается опухолью из соединительных тканей и тератомы. Раковое образование в этой области возможно, однако характеризуется оно вторичным типом и создаётся после метастазирования других органов.

Опухоль тимома
Тимома – это онкология вилочковой железы, характерная людям среднего возраста. Это составляет одну пятую часть из существующих средостенных наростов. Выделяют тимому злокачественного типа с повышенной инвазией соседних тканей и доброкачественного. Оба типа выявляются с одинаковым периодом времени.
Дизэмбриональная неоплазия – не редкое событие. Треть тератом отличаются злокачественной направленностью. Они создаются на основе эмбриональных тканей, оставшихся здесь со времени внутриутробного развития, и имеют в своем составе элементы эпидермиса и соединительных тканей. Онкология способна поразить подростков. Несозревшие тератомы развиваются интенсивно, распространяются на лёгкие и близрасположенные лимфоузлы.
Нейрогенная опухоль зачастую локализуется на нервной структуре заднего средостения. Переносчиками поражённых клеток становятся блуждающие нервы в межреберье, оболочки спинного мозга и симпатическое сплетение. Во время роста они не причиняют вред организму, однако расширение новообразования в спинномозговой канал способно вызвать компрессию тканей нервной системы и нарушение неврологических процессов.
Нарост мезенхимального типа считается распространённым и различается по структуре и источнику происхождения. Наросты возникают по всем областям медиастинума, чаще всего – в передней области. Липомы считаются доброкачественными образованиями из жировой прослойки. В обычных случаях они односторонние и продвигаются вверх или вниз по средостению, углубляются в заднюю часть.
Липома обладает мягкой структурой, потому признаки компрессии окружающего материала не проявляются. Патологические отклонения врач обнаруживает случайным образом при диагностике органов грудной области. Аналогичная болезнь злокачественного типа называется липосаркомой и имеется редкая частота встречаемости.
Фиброма создаётся на основе волокон соединительных тканей, и продолжительное время протекает без симптомов, а клинические проявления чётко просматриваются при укрупнении наростов. Опухоль характеризуется множественностью, различными формами и величинами, а также имеет оболочку из соединительной ткани. Злокачественный тип распространяется с высокой интенсивностью и вызывает опухоли выпотов в плевральной части.

Фиброма средостения
Гемангиома – сосудистый нарост, встречающийся в медиастинуме в редких случаях, но поражающий передний его орган. Образование из сосудов лимфоузлов – лимфангиомы и гигромы – появляется у детей, образуя узлы, смещающие соседние органы. Ранние этапы проходят без видимых симптомов.
Киста средостения представляет процесс развития опухоли в виде округлой полости. Киста отличается врождённым и приобретённым характером. Первые возникают вследствие нарушения развития эмбрионов. В качестве источника выступает бронхиальная и кишечная ткань и перикарда для бронхогенных, энтерогенных опухолевых образований, а также тератомы. Киста вторичного типа возникает из лимфоузлов и клеток, существующих здесь в нормальном количестве.
Диагностика
Заболевание имеет большой спектр симптоматики. Точно диагностировать болезнь по клиническим признакам сложно, из-за чего пациенты проходят ряд обследуемых процедур. У взрослых диагностические мероприятия проходят по следующему алгоритму:
- Опрос пациента. С помощью жалоб и оценки собственного самочувствия больного врач оценивает период формирования симптомов и степень их интенсивности.
- Сбор тканей и ознакомление с историей болезни. Этап важен для определения типа нароста – первичный или вторичный.
- Физическое обследование и врачебный осмотр тела. Назначается аускультация сердечной системы и лёгких при помощи фонендоскопа, изучается поверхность кожи и измеряется артериальное давление, а также температура тела.
Среди лабораторных обследований, назначенных пациентам, также имеются:
- общий анализ мочи и крови;
- биохимический анализ крови;
- тест на онкомаркеры.

Для определения месторасположения и характера новообразования прибегают к помощи инструментальных процедур:
- Торакоскопия – осматривается плевральная область.
- Рентген – необходим для нахождения мест локализации и установления величины опухоли.
- Медиастиноскопия – исследуется состояние лимфоузлов, находящихся в средостении, и крупных кровеносных сосудов, а также бронхиальная система и трахея.
- КТ и МРТ (компьютерная и магнитно-резонансная томография) – проводится для нахождения локального места возникновения очага и для установления взаимосвязей опухолевых тканей с прочими органами.
- Биопсия – собирается биоматериал новообразования для последующего гистологического исследования.
Зачастую биопсию объединяют с торакоскопией или медиастиноскопией. Выбор методов терапии и прогноз для больных зависят от зараженной территории средостения, характера нароста и этапа его развития.
Лечение опухоли средостения
Опухоль средостения доброкачественного или злокачественного характера должна удаляться путём хирургического воздействия за короткий промежуток времени после её обнаружения. Каждый нарост, появляющийся в данной области, губительно влияет на близлежащие органы и ткани. Лечение может проводиться совместно в комплексе с химиотерапией и лучевой терапией. Либо процедуры назначаются таким больных, у которых раковая патология достигла последних этапов и, следовательно, операцией не получится остановить процесс. Запрещается лечить новообразование при помощи народной медицины. Методы не принесут ожидаемого эффекта.
Народные способы помогают лишь облегчить и смягчить губительные воздействия элементов химиотерапии. Подобные средства борются с ощущением тошноты и головокружением. Однако перед применением необходимо проконсультироваться с врачом. При самолечении народными препаратами пациент ухудшает положение и нерационально растрачивает драгоценные часы.
Операция
Успешное лечение новообразования средостения достигается только при помощи оперативных манипуляций, прописывается протокол излечения болезни. Консервативное излечение не принесёт пользы и может привести к летальному исходу ввиду высокого риска перерождения доброкачественных клеток в раковые. Если нет специфических противопоказаний к проведению хирургических воздействий, врач назначает операцию. Проводится процедура торакоскопическим или открытым методами. Выбор уместного способа зависит от следующих факторов:
- Величина образования и особенность его месторасположения.
- Степень углубления в ткани и органы.
- Характер – злокачественный или доброкачественный.
- Наличие метастазных клеток.
- Отсутствует или имеется госпитальная группа необходимого оборудования.
- Наличие или отсутствие прочих онкологических болезней.
- Возрастной критерий пациента.
- Общее самочувствие больного и состояние его здоровья.
В исключительных случаях существует возможность проведения хирургических воздействий малоинвазивным методом. Применяется лапароскопия или эндоскопия. Если образование находится в одной стороне, используют передне-боковую или боковую торактомию. При образовании на обеих сторонах или сзади грудной области прибегают к продольной стернотомии. Запущенные стадии болезни требуют паллиативного иссечения опухоли. Это помогает убрать давление на органы, которым может располагать медиастинальная часть.
Видеоторакоскопия считается новейшим методом излечения наростов средостения. Способ проводится при минимальном хирургическом воздействии с уменьшением вероятности возможного травмирования во время операции. При этом у хирурга остаётся возможность подетально рассмотреть опухолевую часть и устранить поражённые ткани. При помощи видеоторакоскопии достигается заметный высокий результат, в том числе и у больных с осложненной патологией и минимальной вероятностью к последующему выздоровлению.
Вспомогательные процедуры
Курс химиотерапии назначается в зависимости от вида новообразования. Зачастую химические средства выступают помощником совместно к основному лечению либо используются для предупреждения рецидивных проявлений. Химиотерапия может применяться в качестве отдельного самостоятельного метода излечения.

Проведение процедуры химиотерапии
Перед операцией процедура проводится для уменьшения величины опухоли, чтобы уменьшить объём проведения будущей операции. Во время химиотерапии пациент принимает препараты, активирующие функциональность иммунной системы и для смягчения негативного влияния медикаментов и веществ на здоровье организма.
Лучевая терапия назначается после установления типа образования. Воздействие лучами на опухоль проходит как в дооперационное время, так и после проведённых хирургических манипуляций. В первом случае процедура уменьшает величину нароста. Во втором же способ направлен на уничтожение оставшихся поражённых тканей, и чтобы уменьшить риск развития рецидива.
Прогноз и профилактика
Назвать точный прогноз при опухоли средостения сложно. Прогнозирование имеет несколько вариантов развития и основывается на ряде факторов:
- величина нароста;
- месторасположение;
- степень распространения и интенсивность развития болезни;
- наличие или отсутствие метастазных клеток;
- возможная хирургия.
Наиболее благоприятный результат наблюдается при раннем обнаружении онкологической патологии и своевременного оперативного иссечения поражённых тканей. Для предупреждения развития опухолевых болезней важно выполнять профилактические меры. Нет конкретных методов профилактики новообразования средостения. Однако возможно уменьшить вероятность образования подобных патологических наростов. Достаточно учитывать рекомендации врачей. Имеется такая группа мер:
- Отказаться от вредных привычек, перестать курить и употреблять спиртные напитки.
- Соблюдать технику безопасности во время работы с токсичными элементами.
- Стараться избегать стрессовых ситуаций.
- Наполнить свой рацион питания здоровыми продуктами.
- Систематически проходить врачебный осмотр и обследоваться, чтобы вовремя обнаружить отклонения в организме.
Важно следовать здоровому образу жизни и отказаться от вредной пищи, заниматься физическими упражнениями, гимнастикой, почаще гулять на свежем воздухе. Раннее выявление онкологии в районе средостения значительно увеличивает шансы на полное выздоровление пациента, приводит к благоприятному результату и помогает больному вернуться к привычному образу жизни.
Средостение — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 27 июня 2017; проверки требуют 6 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 27 июня 2017; проверки требуют 6 правок.Средостение (лат. mediastinum) — комплекс органов, расположенных между правой и левой плевральными полостями. Средостение ограничено грудиной (спереди) и позвоночником (сзади). Органы средостения окружены жировой клетчаткой. По бокам от средостения расположены плевральные полости.
Средостение для разных целей (описание локализации патологического процесса, планирование лучевой терапии или хирургического вмешательства) принято разделять на верхний и нижний этажи; передний, средний и задний отделы.
Верхнее и нижнее средостение[править | править код]
К верхнему средостению относятся все анатомические структуры, лежащие выше верхнего края перикарда — вилочковая железа или замещающая её клетчатка, плечеголовные вены, внеперикардиальная часть верхней полой вены, дуга аорты и отходящие от неё ветви, трахея, пищевод, грудной (лимфатический) проток, симпатические стволы, блуждающие нервы, диафрагмальные нервы, нервные сплетения органов и сосудов
Нижнее средостение ограничено верхним краем перикарда и диафрагмой, в свою очередь делится на передний, средний и задний отделы.
Переднее, среднее и заднее средостение[править | править код]
В зависимости от целей, на переднее, среднее и заднее средостение разделяют или только нижний этаж, или всё средостение целиком.
Переднее средостение ограничивается грудиной спереди, перикардом и плечеголовными сосудами сзади. В переднем средостении располагаются тимус, передние медиастинальные лимфатические узлы и внутренние грудные артерии и вены.
Среднее (центральное) средостение содержит сердце, восходящий отдел аорты и дугу аорты, верхнюю и нижнюю полые вены; плечеголовные сосуды; диафрагмальные нервы; трахею, главные бронхи и их регионарные лимфоузлы; легочные артерии и легочные вены.
Передней границей заднего средостения являются перикард и трахея, задней — позвоночник. В заднем средостении расположены грудная часть нисходящей аорты, пищевод, блуждающие нервы, грудной лимфатический проток, непарная и полунепарная вены, задние медиастинальные лимфатические узлы.
-

Верхнее и нижнее средостение.
-

Органы средостения.
-

Лёгкие и средостение.
Опухоли средостения — причины, симптомы, диагностика и лечение

Опухоли средостения – группа разнородных в морфологическом плане новообразований, расположенных в медиастинальном пространстве грудной полости. Клиническая картина складывается из симптомов компрессии или прорастания опухоли средостения в соседние органы (болей, синдрома верхней полой вены, кашля, одышки, дисфагии) и общих проявлений (слабости, повышение температуры, потливости, похудания). Диагностика опухолей средостения включает рентгенологическое, томографическое, эндоскопическое обследование, трансторакальную пункционную или аспирационную биопсию. Лечение опухолей средостения – оперативное; при злокачественных новообразованиях дополняется лучевой и химиотерапией.
Общие сведения
Опухоли и кисты средостения составляют 3-7% в структуре всех опухолевых процессов. Из них в 60-80% случаев выявляются доброкачественные опухоли средостения, а в 20-40% — злокачественные (рак средостения). Опухоли средостения возникают с одинаковой частотой у мужчин и у женщин, преимущественно в возрасте 20-40 лет, т. е. у наиболее социально-активной части населения.
Опухоли медиастинальной локализации характеризуются морфологическим разнообразием, вероятностью первичной злокачественности или малигнизации, потенциальной угрозой инвазии или компрессии жизненно важных органов средостения (дыхательных путей, магистральных сосудов и нервных стволов, пищевода), техническими сложностями хирургического удаления. Все это делает опухоли средостения одной из актуальных и наиболее сложных проблем современной торакальной хирургии и пульмонологии.

Опухоли средостения
Анатомия средостения
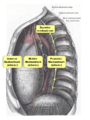
Анатомическое пространство средостения спереди ограничено грудиной, позадигрудинной фасцией и реберными хрящами; сзади — поверхностью грудного отдела позвоночника, предпозвоночной фасцией и шейками ребер; по бокам — листками медиастинальной плевры, снизу – диафрагмой, а сверху — условной плоскостью, проходящей по верхнему краю рукоятки грудины.
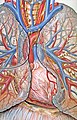
В границах средостения располагаются вилочковая железа, верхние отделы верхней полой вены, дуга аорты и ее ветви, плечеголовной ствол, сонные и подключичные артерии, грудной лимфатический проток, симпатические нервы и их сплетения, ветви блуждающего нерва, фасциальные и клетчаточные образования, лимфатические узлы, пищевод, перикард, бифуркация трахеи, легочные артерии и вены и др. В средостении выделяют 3 этажа (верхний, средний, нижний) и 3 отдела (передний, средний, задний). Этажам и отделам средостения соответствует локализация новообразований, исходящих из расположенных там структур.
Классификация
Все опухоли средостения делятся на первичные (изначально возникающие в медиастинальном пространстве) и вторичные (метастазы новообразований, расположенных вне средостения).
Первичные опухоли средостения образуются из разных тканей. В соответствии с генезом среди опухолей средостения выделяют:
- неврогенные новообразования (невриномы, неврофибромы, ганглионевромы, злокачественные невриномы, параганглиомы и др.)
- мезенхимальные новообразования (липомы, фибромы, лейомиомы, гемангиомы, лимфангиомы, липосаркомы, фибросаркомы, лейомиосаркомы, ангиосаркомы)
- лимфоидные новообразования (лимфогранулематоз, ретикулосаркомы, лимфосаркомы)
- дисэмбриогенетические новообразования (тератомы, внутригрудной зоб, семиномы, хорионэпителиомы)
- опухоли вилочковой железы (доброкачественные и злокачественные тимомы).
Также в средостении встречаются так называемые псевдоопухоли (увеличенные конгломераты лимфоузлов при туберкулезе и саркоидозе Бека, аневризмы крупных сосудов и др.) и истинные кисты (целомические кисты перикарда, энтерогенные и бронхогенные кисты, эхинококковые кисты).
В верхнем средостении чаще всего обнаруживаются тимомы, лимфомы и загрудинный зоб; в переднем средостении — мезенхимальные опухоли, тимомы, лимфомы, тератомы; в среднем средостении — бронхогенные и перикардиальные кисты, лимфомы; в заднем средостении — энтерогенные кисты и неврогенные опухоли.

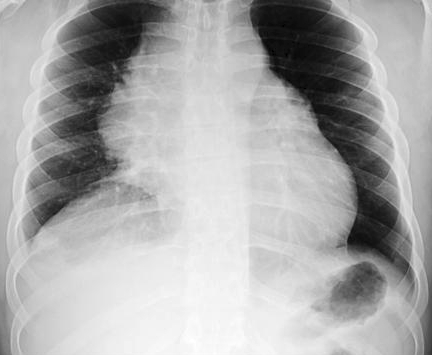
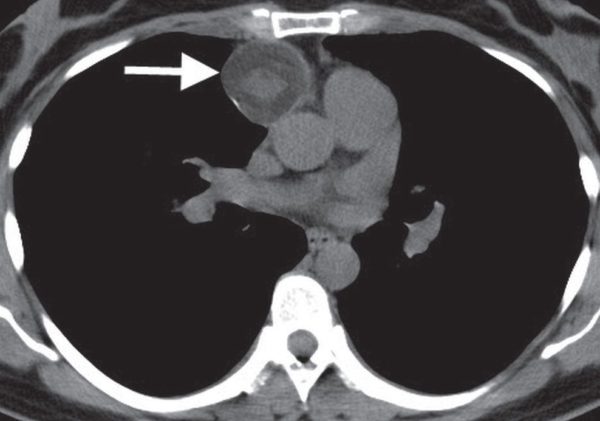
КТ ОГК. Массивное объемное образование верхнего средостения с объемным воздействием на трахею, исходящее из щитовидной железы.
Симптомы опухолей средостения
В клиническом течении опухолей средостения выделяют бессимптомный период и период выраженной симптоматики. Длительность бессимптомного течения определяется локализацией и размерами опухолей средостения, их характером (злокачественным, доброкачественным), скоростью роста, взаимоотношениями с другими органами. Бессимптомные опухоли средостения обычно становятся находкой при проведении профилактической флюорографии.
Общая симптоматика при опухолях средостения включает слабость, лихорадку, аритмии, бради- и тахикардию, похудание, артралгии, плеврит. Данные проявления в большей степени свойственны злокачественным опухолям средостения.
Болевой синдром
Наиболее ранними проявлениями как доброкачественных, так и злокачественных опухолей средостения, являются боли в грудной клетки, обусловленные сдавлением или прорастанием новообразования в нервные сплетения или нервные стволы. Боли обычно носят умеренно интенсивный характер, могут иррадиировать в шею, надплечье, межлопаточную область.
Опухоли средостения с левосторонней локализацией могут симулировать боли, напоминающие стенокардию. При сдавлении или инвазии опухолью средостения пограничного симпатического ствола нередко развивается симптом Горнера, включающий миоз, птоз верхнего века, энофтальм, ангидроз и гиперемию пораженной стороны лица. При болях в костях следует думать о наличии метастазов.
Компрессионный синдром
Компрессия венозных стволов, прежде всего, проявляется так называемым синдромом верхней полой вены (СВПВ), при котором нарушается отток венозной крови от головы и верхней половины туловища. Синдром ВПВ характеризуется тяжестью и шумом в голове, головной болью, болями в груди, одышкой, синюшностью и отечностью лица и грудной клетки, набуханием вен шеи, повышением центрального венозного давления. В случае сдавления трахеи и бронхов возникают кашель, одышка, стридорозное дыхание; возвратного гортанного нерва — дисфония; пищевода – дисфагия.
Специфические проявления
При некоторых опухолях средостения развиваются специфические симптомы. Так, при злокачественных лимфомах отмечаются ночная потливость и кожный зуд. Фибросаркомы средостения могут сопровождаться спонтанным снижением уровня глюкозы в крови (гипогликемией). Ганглионевромы и нейробластомы средостения могут продуцировать норадреналин и адреналин, что приводит к приступам артериальной гипертензии. Иногда они секретируют вазоинтестинальный полипептид, вызывающий диарею. При внутригрудном тиреотоксическом зобе развиваются симптомы тиреотоксикоза. У 50 % пациентов с тимомой выявляется миастения.
Диагностика
Многообразие клинических проявлений не всегда позволяет пульмонологам и торакальным хирургам диагностировать опухоли средостения по данным анамнеза и объективного исследования. Поэтому ведущую роль в выявлении опухолей средостения играют инструментальные методы.
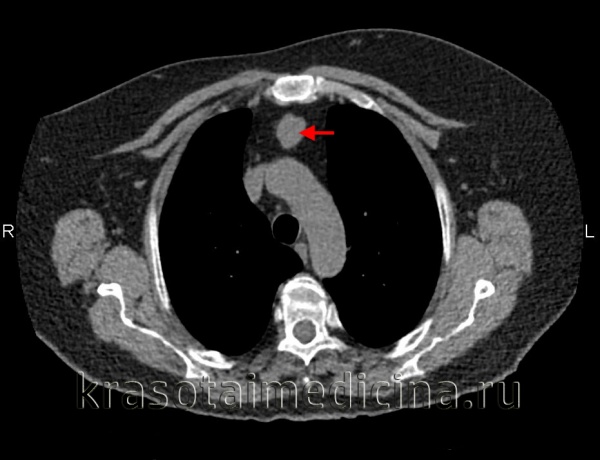
КТ органов грудной клетки. Тимома переднего верхнего средостения
- Эндоскопическая диагностика. При опухолях средостения используются бронхоскопия, медиастиноскопия, видеоторакоскопия. При проведении бронхоскопии исключается бронхогенная локализация опухолей и прорастание опухолью средостения трахеи и крупных бронхов.
- Пункционная биопсия. Также в процессе исследований возможно выполнение транстрахеальной или трансбронхиальной биопсии опухоли средостения. В ряде случаев взятие образцов патологической ткани осуществляется посредством трансторакальной аспирационной или пункционной биопсии, проводимой под ультразвуковым или рентгенологическим контролем. При подозрении на лимфоидные опухоли средостения выполняется костномозговая пункция с исследованием миелограммы.
- Хирургическая биопсия. Предпочтительными способами получения материала для морфологического исследования являются медиастиноскопия и диагностическая торакоскопия, позволяющие осуществить биопсию под контролем зрения. В некоторых случаях возникает необходимость в проведении парастернальной торакотомии (медиастинотомии) для ревизии и биопсии средостения. При наличии увеличенных лимфоузлов в надключичной области проводят прескаленную биопсию.
Лечение опухолей средостения
Пациентам с тяжелым общесоматическим фоном может быть осуществлена трансторакальная ультразвуковая аспирация новообразования средостения. При злокачественном процессе в средостении производится радикальное расширенное удаление опухоли либо паллиативное удаление опухоли в целях декомпрессии органов средостения.
Вопрос о применении лучевой и химиотерапии при злокачественных опухолях средостения решается, исходя из характера, распространенности и морфологических особенностей опухолевого процесса. Лучевое и химиотерапевтическое лечение применяется как самостоятельно, так и в комбинации с оперативным лечением.
Патология органов средостения (стр. 1 из 4)
Средостение. Анатомия.
Средостение, mediastinum, — часть полости грудной клетки, отграниченная сверху верхним грудным отверстием, снизу – диафрагмой, спереди – грудиной, сзади позвоночным столбом, с боков – средостенной плеврой.
Средостение подразделяют на: переднее, среднее и заднее средостение.
Границей между передним и средним средостением служит фронтальная плоскость, проведенная по передней стенке трахеи; граница между средним и задним средостением проходит на уровне задней поверхности трахеи и корней легких в плоскости близкой к фронтальной.
В переднем и среднем средостении размещены: сердце и перикард, восходящая аорта и ее дуга с ветвями, легочной ствол и его ветви, верхняя полая и плечеголовные вены; трахея, бронхи с окружающими лимфоузлами; бронхиальные артерии и вены, легочные вены; грудная часть блуждающих нервов , лежащая выше уровня корней; диафргмальные нервы, лимфатические узлы; у детей вилочковая железа, а у взрослых – замещающая ее жировая ткань.
В заднем средостении расположены: пищевод, нисходящая аорта, нижняя полая вена, непарная и полунепарные вены, грудной лимфатический проток и лимфатические узлы; грудная часть блуждающих нервов, лежащая ниже корней легких; пограничный симпатический ствол вместе с чревными нервами, нервные сплетения.
Кроме того, условно проведенной горизонтальной плоскостью, проходящей на уровне раздвоения трахеи, средостение делят на верхнее и нижнее.
Рентгенанатомический анализ.
Прямая проекция.
При исследовании в прямой проекции органы средостения образуют интенсивную, так называемую срединную тень, представленную в основном сердцем и крупными сосудами, которые проекционно перекрывают остальные органы.
Наружные контуры тени средостения четко отграничены от легких, они более выпуклые на уровне краеобразующих контуров сердца и насколько выпрямлены в области сосудистого пучка особенносправа при краеобразующем расположении верхней полой вены.
Верхний отдел средостения выглядит менее интенсивным и однородным, так как срединно проецируются трахея, образующая продольно расположенную светлую полоску, шириной около 1,5 – 2 см.
Лимфатические узлы средостения в норме не дают дифференцированного изображения и видны лишь при увеличении , кальцинации или контрастировании.
Форма и размеры срединной тени вариабельны и зависят от возраста, конституции, фазы дыхания и положения исследуемого.
При дыхании срединная тень, изменяя свой поперечный размер, не совершает заметных боковых смещений. Боковые толчкообразные смещении срединной тени при быстром и глубоком вдохе – один из признаков нарушения бронхиальной проводимости.
Боковая проекция.
Переднее средостение в рентгеновском изображении проецируется между задней поверхностью грудины и вертикалью, проведенной по передней стенке трахеи. В верхнем отделе его у взрослых видна тень восходящей аорты, передний контур которой несколько выбухает кпереди, четко очерчен, направлен кверху и кзади переходит в тень дуги аорты. У детей кпереди от восходящей аотры расположена вилочковая железа. Участок просветления треугольной формы, отграниченный спереди грудиной, снизу сердцем, сзади – восходящей аортой, называют ретростернальным пространством. Высокую прозрачность ретростернального пространства следует учитывать при распознавании патологических процессов переднего средостения, так как даже массивные патологические образования ( увеличенные преваскулярные лимфатические узлы, опухоли и кисты средостения) могут давать тени небольшой интенсивности в в результате «ослабляющего» эффекта проецируещейся воздушной легочной ткани.
Нижний отдел переднего средостения занят тенью сердца, на фоне которого проецируются сосуды средней доли и язычковых сегментов.
Среднее средостение в верхнем отделе имеет неоднородную структуру, вследствие четкого изображения воздушного столба трахеи, книзу от которой на средостение проецируются тени корней легких. Нижний отдел среднего средостения также занят сердцем. В заднем сердечно-диафрагмальном углу видна тень нижней полой вены.
Заднее средостение проецируется между задней стенкой трахеи и передней поверхностью тел грудных позвонков. В рентгеновском изображении оно имеет вид продольно расположенной полосы просветления, на фоне которой у лиц пожилого возраста видна вертикально расположенная тень нисходящей аорты шириной около 2,5 – 3 см. Верхний отдел заднего средостения перекрыт мышцами верхнего плечевого пояса и лопатками, в силу чего он имеет пониженную прозрачность. Нижний отдел заднего средостения, отграниченный сердцем, диафрагмой и позвонками, имеет большую прозрачность и носит название ретрокардиального пространства. На фоне него проецируются сосуды основных сегментов легких.
В норме прозрачность ретростернального и ретрокардиального пространств в нижнем его отделе почти одинакова.
Twining предложил еще более детальное делениесредостения на 9 частей. Границу между передним и средним средостением проводят по вертикальной линии, соединяющей грудинно-ключичный сустав и переднийотдел диафрагмы в месте его проекционного пересечения с плеврой косой щели. Заднее средостение отделяется тот среднего фронтальной плоскостью, проходящей несколько кзади от трахеи. Разграничительная линия между верхним и средним средостением проходит в горизонтальной плоскости на уровне тела V грудного позвонка, а между средним и нижним – по-горизонтали, проводимой на уровне тела VIII или IX грудного позвонка.
Сердце, перикард и крупные сосуды (аорта, легочной ствол, верхняя полая вена и нижняя полая веана) в рентгеновском изображении представляют собой единый комплекс, называемый сосудистым пучком.
Прямая передняя проекция. Сердце и крупные сосуды образуют интенсивную и однородную тень, которая расположена по отношению к срединной плоскости ассиметрично т.о. 2\3 ее находится слева, а 1\3 – справа. Различают правый и левый контур сердечно-сосудистой тени.
По правому контуру, как правило дифференцируются две дуги. Верхняя дуга образована верхней полой веной и частично восходящей аортой, нижняя – правым предсердием. Непарная вена проецируется несколько справа от срединной линии, обр. тень округлой или овальной формы. По левому контуру с.с. тени различают четыре краеобразующих дуги. Последовательно сверху вниз: дуга и нач. отдел нисходящей аорты,легочной ствол месте с нач. отделом левой легочной артерии обр. вторую дугу, левое ушко является краеобразующим в 30 % случаев, левый желудочек обр. четвертую дугу.
Заболевания которые сопровождаются поражением внутригрудных лимфатических узлов
Рентгенологическая картина при патологических состояниях внутригрудных лимфатических узлов суммарно отражает патоморфологические изменения в области корня легкого которые часто проявляются расширением корней и деконфигурацией срединной тени.
Методики исследования.
1.Полипозиционная рентгеноскопия и полипроекционная рентгенография.
2. Томография в прямой, боковой и косой проекциях. Компютерная томография.
3.Контрастирование пищевода.
4.Пневмомедиастинография.
5.Бронхография и бронхологическое исследование.
6.Биопсия периферических лимфоузлов.
7. Медиастиноскопия с биопсией.
Рентгенанатомия корня легкого.
Рентгеноолгически в корне легкого различают головку (дуга легочной артерии и сосуды отходящие от нее) и тело (ствол легочной артерии). Кнутри от него расположен промежуточный бронх, отделяющий артерию от срединной тени. В образовании этой части корня участвуют а также артериальные сосуды, отходящие от ствола, и венозные сосуды (верхняя, а иногда и нижняя легочная вена). Дистальнее тела располагается хвостовая часть корня (проксимальные отрезки конечных разветвлений легочных артерий, снабжающих кровью нижние зоны и нижние легочные вены). Поперечник корня на уровне тела не должен превышать 2,5 см. Он измеряется от края срединной тени до наружного контура легочной артерии. Наружный контур корня легкого в норме прямой или слегка вогнутый. В норме корень структурен. Описанные объективные критерии позволяют отличить нормальный корень легкого от патологически измененного.
Туберкулезный бронхаденит
Туберкулез внутригрудных лимфатических узлов корня легкого и средостения может быть составной частью первичного туберкулезного комплекса — первичным или вовлекаться в процесс вторично.
В первую очередь поражаются лиматические узлы трахео-бронхиальной группы; в 2/3 случаев справа. Следующей по частоте поражений является бронхо-пульмональная группа лимфатических узлов корня легких справа, реже в процесс вовлекаются лимфоузлы бифуркационной группы.
Рентгенологическая картина при этом достаточно демонстративна. На обзорной рентгенограмме тень пораженного лимфоузла создает картину одностороннего расширения срединной тени. На томограммах в прямой и боковых проекциях, произведенных в плоскости корня легкого, тень пораженных лимфоузлов накладывается на изображение воздушного столба трахеи или бронха. При изолированном поражении одиночного лимфатического узла выявляется одиночная овальная тень размером от 1х2 до 3х4 см. Наружные контуры тени более или менее четкие и ровные. Структура тени неотднородна за счет вкраплений извести, имеющих небольшие размеры и находящихся эксцентрично, ближе к капсуле. Обызвествление выявляемое на обычных и послойных рентгенограммах, служит наибоее характерным симптомом туберкулезного бронхаденита и встречается с частотой около 54% (Розенштраух Л.С., Виннер М.Г.). К типичному варианту рентгенологических проявлений туберкулезного бронхаденита относятся наблюдения, когда наряду с увеличением лимфатических узлов корня легкого определялись туберкулезные изменения и в легочной ткани в виде инфильтрата или туберкуломы. При этом туберкулезный инфильтрат или туберкулома у больных с типичными проявлениями располагаются на стороне пораженных туберкулезом лимфатических узлов и сопровождаются выраженными явлениями лимфангита в виде дорожки к корню. Такое сочетание изменений в легких соответствует классической форме первичного туберкулезного комплекса. Увеличенные лимфоузлы при этом не обызвествлены, поражается в основном бронхопульмональная группа.
5.8.7. Заболевания средостения
Зоб загрудинный — зоб, расположенный позади грудины. Дает однородную интенсивную тень округлой или овальной формы, верхний край которой переходит в тень шеи, нижний сливается с тенью органов средостения. На фоне тени иногда могут быть участки обызвествлений и окостенений. Часто наблюдаются смещения и сдавления трахеи, пищевода. Если патологическая тень смещается толчкообразно вверх и вниз при кашле и особенно при глотании, то говорят о скрывающемся зобе. При нем трахея и пищевод отклоняются и искривляются обычно на более высоком уровне. Иногда зоб может локализоваться и в заднем отделе верхнего средостения. Это устанавливается рентгеновским исследованием грудной клетки в боковых проекциях.
КТ превосходит традиционные методы диагностики. Так, при доброкачественном зобе контуры его четкие, структура чаще неоднородная из-за отложения солей кальция. Большой зоб смещает сосуды плечеголовного пучка латерально, а трахею — медиально. Показатель плотности зоба варьирует в широких пределах от 40 до 120 ед. Н. Обызвествленные участки достигают максимальных значений — 1000 +2 ед. Н. (в норме показатель плотности тканей щитовидной железы составляет 112–118 + 12 ед. Н.). У больных с различными состояниями имеет место дискретность структуры. Признаками злокачественного перерождения являются потеря дифференцировки сосудов на уровне узла, отсутствие жировых прослоек, появление ткани различной плотности и вовлечение в процесс прилежащих органов. Подозрение на малигнизацию узлов щитовидной железы требует обязательного проведения игловой прицельной аспирационной биопсии.
Лимфогранулематоз — злокачественная гиперплазия лимфоидной ткани с образованием в лимфатических узлах лимфагранулем. Характеризуется волнообразным повышением температуры, потливостью, зудом кожи, увеличением печени и селезенки и постепенно нарастающей кахексией.
Медиастинальная форма лимфогранулематоза проявляется расширением сердечно-сосудистой тени за счет отодвигания средостенной плевры увеличенными лимфатическими узлами. Эти изменения могут быть односторонними и двусторонними. Наиболее часто поражаются передне-верхние трахеальные лимфатические узлы. Контуры расширенной срединной тени четкие, полицикличные, с неравномерным выступанием отдельных дуг. В некоторых случаях узлы могут образовать вытянутую овоидную тень, прилежащую к грудине или грудинно-реберным сочленениям и не выявляемую на прямом снимке. Медиально-легочная форма характеризуется сочетанием поражений лимфатических узлов средостения и легочной ткани и отражает дальнейшее прогрессирование болезни.
При поражении лимфатических узлов грудной полости процесс может переходить непосредственно на плевру, образуя мелкие высыпания или массивные разрастания в виде «пластов» лимфоидной ткани, отдельных узловатых фокусов или диффузных утолщений плевральных листков, замуровывающих легкое. Вовлечение плевры в опухолевый процесс может быть также результатом прорастания субплеврально расположенных гранулем. Изолированное поражение плевры при лимфогранулематозе встречается крайне редко.
Рентгеновская компьютерная томография обладает большими диагностическими возможностями, особенно в определении стадий лимфогранулематоза. Отчетливо визуализируются в клетчатке средостения лимфатические узлы размером 3 мм и более. «Зона интереса» у больных при рентгеновской компьютерной томографии имеет большую протяженность — от основания шеи до входа в малый таз. Томографирование выполняют по поисковой программе (толщина среза 10 мм, шаг 20 мм). Обнаружение патологии предусматривает прицельную программу исследования с контрастным усилением. Увеличение количества и размеров лимфатических узлов, появление нечеткости очертаний или слияние отдельных лимфатических узлов в конгломерат — признаки патологии. Вовлечение в процесс паренхимы легкого свидетельствует об агрессивности течения заболевания.
Диагноз лимфагранулематоза считается достоверным только при обнаружении в биопсированном узле или селезенке морфологического субстрата — клеток Березовского-Штернберга.
Легочная форма лимфогранулематоза — злокачественная гиперплазия лимфоидной ткани легких с образованием в ней лимфогранулем. Изолированная форма встречается редко.
Выявляют однородные тени, преимущественно в нижних отделах легких, различной величины — от мелких узелков до крупных узлов. Изменения могут быть солитарные и множественные. В ряде случаев развиваются большие опухоли, которые могут давать картину лобита. При вовлечении в процесс плевры может возникнуть плеврит, фибринозный или эксудативный.
Липома средостения — доброкачественная опухоль, развивающаяся из жировой ткани. На ее долю приходится почти 3% опухолей средостения. Липома обладает относительно медленным ростом. Размеры и масса ее весьма вариабельны. Различают шейно-медиастинальные, медиастинальные и абдомино-медиастинальные липомы. Последние встречаются наиболее часто (80%).
Шейно-медиастинальные липомы на рентгенограмме характеризуются неправильной округлой тенью в верхнем средостении. Структура тени однородная, контуры выпуклые и четкие. В отличие от загрудинного зоба эта тень при глотании не смещается.
Медиастинальные липомы бывают одно- и двусторонними. В первом случае липома чаще располагается справа, имеет форму удлиненной груши, обращенной широким основанием книзу. Тень ее тесно примыкает к сердечному силуэту и не отделяется от него при многопроекционном исследовании. Двусторонние липомы рентгенологически проявляются подковообразной тенью, направленной выпуклостью кверху. Большими диагностическими возможностями обладает газовая медиастинография, при которой опухоль отделяется от тени сердца и медиастинальной плевры. Выявленная при этом дольчатая структура опухоли дает основание поставить диагноз липомы средостения.
Абдомино-медиастинальные липомы локализуются, как правило, в правом сердечно-диафрагмальном синусе переднего средостения. Они по сути являются жировыми грыжами предбрюшинной и забрюшинной клетчатки, проникающей в средостение через щелевидные пространства диафрагмы. Липомы могут симулировать плевральные сращения, частичную релаксацию диафрагмы, целомические кисты перикарда и др. Клинически особо не проявляются.
На рентгенограмме определяется округлая, однородная, средней интенсивности тень, сливающаяся с тенью сердца и диафрагмой. Форма тени при дыхании нередко меняется, становясь на вдохе несколько удлиненной, а на выходе — уплощенной.
Рентгеновская компьютерная томография позволяет распознать липомы любых размеров. Денситометрический показатель липом находится в пределах 15020 ед. Н. Повышение денситометрического показателя до 800 ед. Н. следует рассматривать, чаще всего, как результат трофических нарушений с некротизацией липомы. В некоторых случаях это может наблюдаться при малигнизации ее. Если опухоль растет быстро и теряет четкость контуров, то следует также думать о ее злокачественном перерождении (липосаркома).
Лимфосаркома — злокачественная опухоль из незрелых лимфоидных клеток с преимущественным поражением лимфатических узлов средостения. Характеризуется быстрым ростом, большой злокачественностью.
Обнаруживают или одну значительную полуовальную с четкими контурами тень, сливающуюся с тенью средостения, или двустороннее увеличение лимфатических узлов, чаще паратрахеальных и трахеобронхиальных. Вследствие поражения множества лимфатических узлов различных групп наружные очертания тени обычно полицикличные, иногда неровные, смазанные. Нередко наблюдаются смещение и сдавление трахеи и пищевода. Часто осложняется эксудативным плевритом.
Медиастинит. Острый медиастинит проявляется загрудинными болями, одышкой, дисфагией, ознобом, лихорадкой и другими симптомами. Одним из характерных признаков является симптом Романова — боль за грудиной и в межлопаточной области, усиливающаяся при глотании и запрокидывании головы.
Выявляют расширение срединной тени и выпрямление ее контуров, которые в дальнейшем могут стать выпуклыми, нерезкими. Срединная тень принимает бочкообразную форму; в плевральных полостях появляется эксудат. На боковой рентгенограмме отмечается затемнение загрудинного и позадисердечного пространства. Если медиастинит развился в связи с перфорацией пищевода или трахеи, то в медиастинальной клетчатке можно обнаружить скопление газа (медиастинальная эмфизема) или абсцесс, заполненный газом и жидкостью.
Хронический медиастинит обычно встречается как осложнение туберкулеза или сифилса. Тяжесть его обусловлена образованием фиброзных рубцов, сдавливающих органы средостения. У таких больных наблюдаются отек лица и шеи, набухание вен на передней грудной стенке.
Выявляют сужение и деформацию пищевода на большом протяжении с регидностью стенок. Чрезвычайно важна топическая диагностика медиастинитов, так как от этого зависит выбор оперативного доступа.
Метастазы опухолей в лимфатические узлы средостения клинически проявляются признаками сдавления средостения и верхней полой вены.
Обнаруживают одно- или двустороннее расширение срединной тени с полициклическими четкими контурами и увеличение лимфатических узлов одноименного корня или корней. В ряде случаев можно наблюдать симптом «кулис». Увеличенные лимфатические узлы, особенно трахео-бронхиальные, оказывают давление на переднюю стенку пищевода и нередко, не прорастая, вызывают его оттеснение.
КТ помогает дифференцировать сосудистую и лимфогенную природу расширения корней легких, дает возможность рано обнаружить метастазы в лимфатических узлах средостения, особенно расположенных по внешнему краю дуги аорты, нередко маскирующей даже крупные лимфатические узлы. Так, при раке легкого выявление лимфатических узлов диаметром 1 см заставляет предполагать, а диаметр 1,5 см и более однозначно указывает на метастазы. Показатель плотности пораженных метастазами лимфатических узлов такой же, как и при первичной опухоли.
В наиболее сложных случаях необходимо прибегать к пункционной биопсии (транстрахеальной или транспариетальной).
Саркоидоз (болезнь Бека-Бенье-Шаумана) — хроническая болезнь неясной этиологии. Характеризуется поражением лимфатической системы, внутренних органов и кожи с образованием специфических гранулем, окруженных слоем гиалиноза. Различают 3 стадии болезни.
I стадия характеризуется увеличением внутригрудных лимфатических узлов, что вызывает расширение срединной тени, чаще в обе стороны. Форма лимфатических узлов округлая или овальная, размеры 2–6 см в диаметре, структура гомогенная, контуры гладкие, четкие, без перифокальной инфильтрации или склероза. Наружные границы имеют полициклический контур, иногда с симптомом «кулис», что связано с суперпозицией отдельных лимфатических узлов. Во II стадии имеет место уже и поражение легких в виде сетчатой, мелко- и крупноочаговой инфильтрации, а в ряде случаев даже больших конгломератов с локализацией чаще в нижних отделах или прикорневых зонах. III стадия характеризуется диффузным фиброзом с участками цирроза и эмпиемы. В процесс вовлекается не только междолевая, но и костальная, диафрагмальная и средостенная плевра, которая неравномерно уплотняется.
Рентгеновская компьютерная томография дополняет представление о лимфатических узлах средостения. Так, типичным признаком саркоидоза I стадии является полицикличность корней легких вследствие «гроздьевидных» лимфатических узлов. Переход процесса на легочную паренхиму, наблюдающийся при II стадии заболевания, хорошо визуализируется КТ. Вовлечение легких чаще начинается с развития регионарного, прикорневого лимфангиита, что проявляется усилением и деформацией легочного рисунка. III стадия саркоидоза не имеет определенных признаков и характеризуется развитием склеротических изменений в легких, плевре и корнях. Лимфатические узлы, как правило, не увеличены.
Тимома — опухоль, исходящая из вилочковой железы. Различают доброкачественную и злокачественную ее формы. Клинические симптомы разнообразны и во многом зависят от строения опухоли, ее величины и воздействия на окружающие ткани. Доброкачественные опухоли нередко протекают бессимптомно, в других случаях сопровождаются характерными клиническими симптомами: чувством давления за грудиной, одышкой и синдромом прогрессирующей мышечной слабости.
На рентгенограмме тимома, располагаясь в среднем отделе загрудинного пространства, представляется в виде значительного асимметричного расширения тени средостения, контуры которого четкие, часто волнистые. Структура тени опухоли однородная, форма неправильно овоидная, иногда грушевидная, острие обращено книзу. При злокачественной тимоме характерно двустороннее расширение средостения, контуры ее бугристые, рост опухоли быстрый. Нередко на фоне опухоли в железе бывают тонкостенные кисты. При пневмомедиастинографии такая опухоль может смещаться и менять форму на различных фазах дыхания и при изменении положения тела больного. Емкость кисты может достигать 1 л и более.
КТ проводят при наличии клинических симптомов или рентгенологических признаков от основания шеи до диафрагмы. Чаще всего вилочковая железа располагается в верхнем или среднем этаже переднего средостения между горизонтальной частью левой безымянной вены и правой главной ветвью легочной артерии. У лиц молодого возраста вилочковая железа часто прилежит к восходящему отделу дуги аорты, как бы охватывая ее спереди. Плотность ткани железы у молодых пациентов соответствует плотности крови в крупных сосудах средостения и составляет 30–40 ед. Н. В более зрелом и пожилом возрастах показатель плотности значительно снижен вплоть до отрицательных значений.
Доброкачественные тимомы чаще всего овальной или округлой формы, иногда они имеют умеренную бугристость, но четкие контуры, у 1/4 больных в ткани опухоли имеются участки обызвествления.
Озлокачествленные тимомы отличаются инвазивностью в прилежащие ткани средостения, часто метастазируют в легкие и перикард.
Опухоли средостения — Википедия
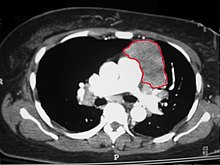 Компьютерная томограмма органов грудной клетки, на которой определяется опухоль переднего средостения слева (обведена красным). По данным гистологического исследования — тимома.
Компьютерная томограмма органов грудной клетки, на которой определяется опухоль переднего средостения слева (обведена красным). По данным гистологического исследования — тимома.Средостение — анатомическое пространство в средних отделах грудной полости. Разными авторами предлагаются различные варианты разделения средостения на отделы в зависимости от анатомических, патогенетических и диагностических аспектов. Для оценки распространения опухолей было выбрано разделение средостения на верхнее и нижнее. Верхнее средостение включает в себя все анатомические образования, находящиеся выше верхней границы перикарда. Нижнее средостение, в свою очередь, подразделяется на передний, средний, и задний отделы. Границей между передним и средним (центральным) отделами средостения является вертикальная линия, проведённая от грудинно-ключичного сочленения к диафрагме. Границей между средним и задним отделами средостения является линия, параллельная первой, проходящая по задней поверхности трахеи. Заднее средостение, в свою очередь, подразделяется на два отдела. Спереди расположено ретрокардиальное пространство (Гольцкнехта), ограниченное спереди задней стенкой трахеи, сзади — передней поверхностью позвоночника. Задний отдел заднего средостения — паравертебральное пространство — простирается от передней поверхности позвоночника до задних отделов ребер.
В группу опухолей средостения входят новообразования различной структуры и злокачественности, находящиеся в анатомических пределах средостения и имеющих внеорганное происхождение. К новообразованиям заднего средостения относятся лимфомы, тимомы и метастатические карциномы.
В число объёмных образований переднего средостения входят тимома, лимфома, феохромоцитома и дизэмбриогенетические опухоли (тератома и др.). Объёмные образования переднего средостения имеют более высокий риск злокачественности, чем объёмные образования других локализаций.[1][2]
Среди опухолей среднего средостения выделяют лимфому, метастатическую карциному, тератодермоидную кисту, бронхогенную кисту и перикардиальную кисту. Что касается новообразований заднего средостения, то к таковым относятся нейрогенные опухоли и лимфомы.
Первичные новообразования средостения[править | править код]
Тимомы[править | править код]
Тимомы наблюдаются в любом возрасте, чаще в 30-40 лет. Наиболее часто встречающаяся первичная опухоль средостения (20 %). Различают лимфоидные, эпителиальные, веретеноклеточные или смешанные тимомы. Злокачественная форма, отличающаяся высокой инвазивностью в окружающие ткани, встречается почти так же часто, как и доброкачественная (35-50 % больных). Характерно распространение тимомы по плевре, при этом гематогенные и лимфогенные метастазы редки. Тимома выявляется у 15 % пациентов с миастенией, при этом миастения выявляется у 50 % пациентов с тимомой. Описаны случаи тимом заднего средостения.
Герминоклеточные опухоли[править | править код]
Экстрагонадные герминоклеточные опухоли чаще всего развиваются в тимусе. Гистологически эти опухоли не отличаются от тестикулярных опухолей — семиномы, тератомы, эмбриональной карциномы, тератокарциномы, хориокарциномы. Герминогенные опухоли средостения встречаются у мужчин 20-30 лет.
Дизэмбриогенетические опухоли[править | править код]
Тератобластомы встречаются почти столь же часто, как тимомы, и составляют 11-17 % опухолей средостения. Малигнизация выявляется в 25-30 % случаев. Тератомы содержат эктодермальные, мезодермальные и эндодермальные компоненты; дермоидные кисты — эпидермального происхождения. Заболевание выявляется чаще всего в подростковом возрасте, в половине случаев опухоль содержит кальцинаты. Быстрый рост характерен для малигнизации, хотя также причиной быстрого увеличения объема опухоли может послужить кровоизлияние в её ткань. Иногда при озлокачествлении могут наблюдаться метастазы в лёгкие и регионарные метастазы.
Мезенхимальные опухоли[править | править код]
Мезенхимальные опухоли встречаются во всех трех отделах средостения, однако чаще — в переднем средостении. Липомы и липоматоз встречаются чаще в нижних отделах с одной из сторон средостения. Они могут распространяться из средостения в каудальном или краниальном направлении. С другой стороны, сальниковый жир может проникать в нижние отделы заднего средостения. Благодаря своей мягкой консистенции, липомы никак не воздействуют на окружающие органы и часто оказываются случайной находкой. Липоматоз может быть ятрогенно обусловлен кортикостероидной терапией. Липо-(фибро-)саркомы являются чрезвычайно редкими опухолями, обычно располагаются в заднем средостении, где могут вызывать смещение прилежащих органов.
Фибромы не вызывают жалоб до тех пор, пока не достигнут значительных размеров. Наличие плеврального выпота иногда может быть признаком фибросаркомы (обычно располагающейся в заднем средостении) и фибромы.
Гемангиомы (кавернозная гемангиома, гемангиоэндотелиома, гемангиосаркома) — в средостении встречаются редко, в 2/3 случаев локализуются в переднем средостении. Они имеют разнообразную форму, окружены соединительнотканной капсулой, могут быть множественными. Часто содержат флеболиты.
Лимфангиомы (гигромы) — в большинстве своем встречаются в детском возрасте. Они развиваются из лимфатических сосудов, разрастаются в разные стороны с образованием узлов. Могут распространяться до области шеи, вызывать значительное смещение соседних органов; встречаются кавернозные и кистозные варианты. Локализуются в нижне-переднем средостении; если не осложнены хилотораксом, обычно протекают бессимптомно.
Нейрогенные опухоли[править | править код]
Наиболее часто встречающающиеся опухоли заднего средостения, чаще располагаются в верхнем его отделе. Развиваются из ветвей блуждающего нерва и межрёберных нервов, симпатического ствола и оболочек спинного мозга; множественные невриномы могут обнаруживаться в рамках нейрофиброматоза (болезни фон Реклингхаузена). Протекают чаще бессимптомно; при росте в просвет спинномозгового канала появляется неврологическая симптоматика.
Увеличение лимфатических узлов средостения наблюдается при лимфомах и метастазах карциномы, а также неопухолевых заболеваниях (туберкулёз, саркоидоз и т. д.).
Поражение медиастинальных лимфатических узлов при лимфомах может быть как изолированным, так и в сочетании с лимфаденопатией других локализаций, а также поражением различных органов. Для агрессивных лимфом характерно прорастание опухоли в окружающие анатомические структуры (сосуды, трахею, бронхи, плевру, лёгкие, пищевод и т.д.).
Характер лимфогенного метастазирования злокачественной опухоли связан с особенностями лимфооттока от пораженного органа. Увеличение лимфатических узлов обусловлено метастазами опухолей интраторакальных и экстраторакальных локализаций лишь в 20 % случаев. Наиболее частой причиной является бронхогенный рак лёгкого, при котором, в поздних стадиях, метастатическое поражение лимфатических узлов происходит более чем в 80 % случаев. Вовлечение лимфатических узлов при бронхогенном раке не одностороннее — благодаря перекрестному лимфооттоку, правая трахеобронхиальная группа лимфоузлов поражается даже при левосторонней локализации опухоли. Менее часто источником метастазов являются злокачественные опухоли желудочно-кишечного тракта (пищевода, желудка, поджелудочной железы), молочных желез, почек, яичек, предстательной, щитовидной желез и гортани). В соответствии с характером лимфооттока, при раке молочных желез внимание должно быть направлено на загрудинные лимфоузлы, при опухолях желудочно-кишечного тракта, почек, яичек и простаты — на задние медиастинальные группы лимфоузлов, при раке гортани и щитовидной железы — на лимфоузлы верхнего средостения. При лимфогенной диссеминации экстраторакальных опухолей, метастазы поражают лимфатические узлы на протяжении в направлении медиастинальных групп, характерно поражение забрюшинных и шейных лимфатических узлов. Опухолевый лимфангит в лёгких наблюдается при раке молочной железы, желудка, поджелудочной железы, щитовидной железы и гортани, и обычно сочетается с лимфаденопатией корней легких. По сравнению с раком, саркомы реже метастазируют в средостение по лимфатическим путям.
Тактика специалиста при лечении опухолей средостения зависит от варианта новообразования и его локализации. Основным способом избавления от подобных патологий является их оперативное иссечение в пределах здоровых тканей.
Так как средостение ограничено грудной клеткой, любое открытое хирургическое вмешательство является очень травматичным. Поэтому сегодня во всех медицинских центрах и онкологических диспансерах предлагается минимально-инвазивное удаление опухолей средостения. Конечно, такая терапия может быть применена не для каждого пациента и некоторым все же требуется открытая операция. Однако часть лиц с опухолями средостения получают менее травматичное и более современное минимально-инвазивное лечение.
Для того чтобы подкрепить полученный результат, операция дополняется химиотерапевтическим, лучевым или медикаментозным лечением, в зависимости от диагноза.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- O.H. Wegener — Whole Body Computerized Tomography (англ.)
- Лучевая анатомия человека под ред. Т. Н. Трофимовой
причины, симптомы, диагностика, лечение, профилактика
Представляют собой группу разнородных в морфологическом плане неоплазий, локализирующихся в медиастинальном пространстве грудной полости.
Причины
На новообразования и кисты средостения приходится от 3 до 7% всех случаев в структуре опухолевых процессов, из которых примерно около 80% случаев приходится на доброкачественные опухоли средостения, а 20% –на злокачественные. Неоплазии средостения обнаруживаются с одинаковой частотой как у мужчин, так и у женщин, преимущественно в возрасте от 20 до 40 лет.
На данный момент причины развития опухолей средостения малоизучены. Однако специалисты выделяют целый ряд факторов, которые могут способствовать развитию опухолей с данной локализацией. Триггерами недуга могут являться неблагоприятная экологическая обстановка, курение, алкоголизм, облучение гамма-излучением, контакт с канцерогенными веществами, длительно текущие воспалительные заболевания и инфицирование вирусами с онкогенным действием. Генетическая предрасположенность официально не доказана, однако установлено, что у лиц чьи родственники страдают опухолями средостенья вероятность развития патологии значительно выше.
Неоплазии с медиастинальной локализацией характеризуются морфологическим разнообразием. При таких опухолевых процессах прослеживается высокая вероятностью первичной злокачественности или малигнизации, а также существует потенциальная угроза инвазии или компрессии жизненно важных органов средостения.
Симптомы
Клиническая картина опухолей средостения состоит из двух периодов – бессимптомного и периода выраженной симптоматики. Продолжительность бессимптомного периода зависит от локализации и размеров опухолей средостения, их вида, скорости развития и взаимоотношения с другими органами. Опухоли с бессимптомным течением в большинстве случаев обнаруживаются случайно во время проведения профилактической флюорографии.
Для заболевания характерно развитие таких общих симптомов, как быстрая утомляемость, слабость, нарушение сердечного ритма, прогрессирующие снижение массы тела, плеврит и боли в костях. Однако такие симптомы чаще наблюдаются при развитии злокачественных новообразований средостения.
Чаще всего заболевание дебютирует развитием болевого синдрома, который характерен как для доброкачественных, так и злокачественных неоплазий. У больных возникают выраженные болевые ощущения в грудной клетке, что объясняется компрессией органов средостения или прорастанием опухоли в нервные стволы и сплетения данной анатомической области. Как правило боли носят умеренный характер и предрасположены к иррадиации в надплечье, шею и межлопаточную область.
Компрессионный синдром ствола характеризуется развитием синдрома верхней полой вены, обусловленный нарушением оттока венозной крови от верхней половины туловища и головы. При развитии синдрома у больного возникает шум и тяжесть в голове, характерно развитие головных болей, болей в груди, одышки, отечности и синюшности лица, а также набухания шейных вен и усиление центрального венозного кровотока.
Иногда опухоли с данной локализацией сопровождаются развитием специфической симптоматики. Например, при возникновении злокачественных лимфом отмечается появление ночной потливости и кожного зуду. Фибросаркомы средостения сигнализируют о себе появлением спонтанного снижения уровня глюкозы в крови. Ганглионевромы и нейробластомы средостения способны вырабатывать норадреналин и адреналин, что сопровождается развитием приступов гипертонии, помимо этого они иногда вырабатывают вазоинтестинальный полипептид, который вызывает развитие диареи.
Диагностика
Полиморфизм проявлений значительно усложняет постановку диагноза и делает ее практически невозможной на основании результатов анамнеза и объективного исследования. В связи с этим при подозрении на опухоли средостения диагностический алгоритм может включать такие инструментальные методы обследования, как рентгенография, ультразвуковое исследование, полипозиционная рентгенография, рентгенография пищевода, а также проведение компьютерной и магниторезонансной томографии. Помимо этого, может применяться бронхоскопия, медиастиноскопия, видеоторакоскопия и пункционная биопсия, с дальнейшим исследованием биоптата.
Лечение
Для исключения малигнизации и развития компрессионного синдрома все неоплазии средостения подлежат удалению. Радикальное удаление опухолей средостения может проводится посредством торакоскопического или открытого способа. При загрудинной и двусторонней локализации образования в качестве оперативного доступа преимущественно используется продольная стернотомия. В случае односторонней локализации опухоли средостения используется передне-боковая или боковая торакотомия.
Профилактика
Специфическая профилактика неоплазий средостения не разработана, для снижения вероятности развития патологического процесса рекомендуется вести здоровый образ жизни и отказаться от вредных привычек.