Парапроктит — Википедия
Материал из Википедии — свободной энциклопедии
Парапроктит (параректальный абсцесс) — острое или хроническое воспаление параректальной клетчатки. Парапроктит — одно из самых частых проктологических заболеваний (20-40 % всех болезней прямой кишки). Парапроктит по частоте стоит на 4-м месте после геморроя, анальных трещин и колитов. Мужчины болеют парапроктитом чаще, чем женщины. Это соотношение колеблется от 1,5:1 до 4,7:1. Парапроктит — заболевание взрослых: редко встречаются описания свищей прямой кишки у детей.
Парапроктит вызывается смешанной микрофлорой, но преобладающее значение имеет E. coli. В этиологии парапроктита ведущее значение имеет внедрение инфекции в параректальную клетчатку.
Пути внедрения инфекции в параректальную клетчатку[править | править код]
Инфекция может проникать через анальные железы, повреждённую слизистую оболочку прямой кишки, гематогенным и лимфогенным путём, из соседних органов, поражённых воспалительным процессом.
Ряд исследователей считает парапроктит довольно частым осложнением неспецифического язвенного колита и болезни Крона.
Гнойные процессы в клетчаточных пространствах вокруг прямой кишки наблюдаются при заболеваниях предстательной железы, уретры, парауретральных, куперовских желёз, органов женской половой сферы (периметриты, бартолиниты), иногда при остеомиелите костей таза, туберкулёзе позвоночника.
Пути распространения воспалительного процесса[править | править код]
Распространение инфекции при парапроктите идёт со стороны прямой кишки. Входными воротами являются анальные крипты, куда открываются протоки анальных желёз, либо (значительно реже) повреждённая слизистая оболочка анального канала. Вначале воспаляется какая-либо крипта, где и формируется внутреннее отверстие свища. Затем инфекция проникает по протокам анальных желёз в их разветвления, локализующиеся в подслизистом или межмышечном слоях. При проникновении инфекции через повреждённую слизистую оболочку кишки дальнейшее её распространение возможно по межтканевым щелям, а также лимфогенным и гематогенным путём. В связи с рыхлостью подслизистого слоя кишки гнойники этой локализации легко и быстро распространяются вверх, отслаивая слизистую оболочку. Затёки гноя, распространяясь по ходу сосудистых ветвей, проникают в межмышечные пространства между циркулярным и продольным слоями мышц кишечной стенки.
Распространяясь по разветвлениям анальных желёз и разрушая их, гной проникает в параректальные клетчаточные пространства (подслизистое, подкожное, подвздошно-прямокишечное, тазово-прямокишечное и позадипрямокишечное). В зависимости от степени вирулентности флоры, реактивности организма процесс может быть отграниченным в какой-либо одной области или распространённым по клетчатке соседних анатомических областей.
При распространении гнойного процесса имеют значение и условия оттока. Если гнойник хорошо дренируется по широкому сообщению с кишкой или имеет выход на кожу, можно ожидать минимальных поражений клетчаточных пространств таза. Если таких условий нет, вокруг прямой кишки может образоваться множество гнойных ходов с затёками в различные клетчаточные пространства. Возможны прорывы гнойника на кожу в различных участках (наружные свищевые отверстия). При парапроктите описаны свищевые отверстия на мошонке, бедре, передней брюшной стенке. Кроме того, не исключена вероятность прорыва абсцесса в просвет кишки на уровне ампулярного отдела её и даже в брюшную полость.
Причины хронического течения заболевания[править | править код]
Современные исследователи рассматривают острый и хронический парапроктит как стадии одного заболевания. В прежние годы широко обсуждался вопрос о том, почему после вскрытия острого парапроктита так часто формируется свищ прямой кишки (хронический парапроктит).
Факторы хронического течения[править | править код]
- Внутреннее отверстие свища (покрытое эпителиальной выстилкой устье инфицированной одной или нескольких анальных желёз, открывающихся в морганиевой крипте) является источником постоянного или периодического инфицирования параректальной клетчатки.
- Наличие сформированного свищевого хода, одиночного или разветвлённого, расположенного поверхностно или глубоко в тканях таза. Заживлению препятствует эпителизация стенок свищевого хода, которая мешает спадению их и оставляет просвет открытым для реинфекции. Внутренняя поверхность свищевого хода бывает выстлана грануляционной тканью или желёзистым эпителием.
- Активизация дремлющей хирургической инфекции. Инфекция может более или менее длительное время пребывать в тканях организма, не вызывая заболевания (латентная фаза), но затем под влиянием различных факторов проявляется в виде острого парапроктита (активная фаза). При парапроктите очаг дремлющей инфекции может иметь морфологический субстрат. Им служат либо рубцы на месте вскрытого гнойника, либо остаток свищевого хода, либо отшнурованный, нераскрытый затёк.
НИИ проктологии была принята относительно простая и удобная в практическом отношении классификация парапроктита.
- По этиологическому признаку парапроктиты делят на банальный, специфический и посттравматический.
- По активности воспалительного процесса — на острый, инфильтративный и хронический (свищи прямой кишки).
- По локализации гнойников, инфильтратов, затёков — на подкожный и подслизистый, ишиоректальный, пельвиоректальный, ретроректальный.
- По расположению внутреннего отверстия свища — на передний, задний, боковой.
- По отношению свищевого хода к волокнам сфинктера — на интрасфинктерный (подкожно-подслизистый), транссфинктерный, экстрасфинктерный (I—IV степени сложности).
- По расположению патологического процесса поверхностный и глубокий.
- Артериальное кровотечение
- Ю. В. Дульцев, К. Н. Саламов «Парапроктит» Серия: Библиотека практического врача. Важнейшие вопросы хирургии. М. Медицина 1981 г. 208с.
причины, симптомы, диагностика и лечение

Парапроктит – воспалительный процесс в области клетчатки прямой кишки. Проявляется резкой болезненностью в области заднего прохода и промежности, высокой температурой, ознобом, нарушениями дефекации и мочеиспускания. Местно выявляется отек и покраснение анальной области, формирование инфильтрата и гнойника. Осложнения включают развитие хронического парапроктита, свищей, вовлечение в воспалительный процесс органов мочеполовой системы, сепсис. Лечение всегда хирургическое, при остром воспалении осуществляют вскрытие, дренирование, при хроническом производят иссечение свища.
Общие сведения
Парапроктит – заболевание, характеризующееся воспалением и нагноением окружающих прямую кишку тканей в результате проникновения бактериальной инфекции из просвета прямой кишки через анальные железы дна морганиевых крипт в глубокие слои параректальной области. В современной проктологии парапроктит разделяют на острый (впервые выявленный) и хронический (длительно существующий, рецидивирующий). Хронический парапроктит является результатом недостаточного или неправильного лечения острого парапроктита.
Хронический парапроктит обычно охватывает морганиевую крипту, пространство между внутренним и внешним сфинктерами и околопрямокишечную клетчатку. Результатом длительно существующего хронического парапроктита такого масштаба может быть параректальные свищи прямой кишки (патологические каналы, соединяющие прямую кишку с кожей или близлежащими полыми органами). Выявление параректального свища говорит об имевшем место остром парапроктите.

Парапроктит
Причины парапроктита
Возбудителем инфекции чаще всего является смешанная флора: стафилококки и стрептококки, кишечная палочка. В некоторых случаях может отмечаться специфическая инфекция: клостридии, актиномикоз, туберкулез. Специфический парапроктит встречается не чаще, чем у 1-2 % больных. Развитию парапроктита способствует снижение иммунных свойств организма, общее истощение, хронические заболевания органов и систем, острая или хроническая инфекция пищеварительного тракта, специфические инфекционные заболевания, расстройства стула (запоры или поносы), проктологические патологии (проктит, геморрой, анальная трещина, криптит, папиллит).
Классификация
Парапроктит в зависимости от локализации и распространенности процесса подразделяется на подкожный парапроктит (параректальный абсцесс), интрасфинктерный, ишиоректальный и пельвиоректальный парапроктиты. Подкожный парапроктит характеризуется гнойным расплавлением подкожной клетчатки в перианальной области. Этот вид парапроктита наиболее легко поддается излечению и имеет самый благоприятный прогноз.
При интрасфинктерном парапроктите воспаление затрагивает ткани анального сфинктера, при ишиоректальном парапроктите гнойный процесс локализуется в подвздошно-прямокишечной ямке. Воспаление при пельвиоректальном парапроктите развивается внутри малого таза.
Симптомы парапроктита
Острый парапроктит проявляется характерными для местного гнойного воспаления симптомами, болью, гиперемией, гипертермией и отеком тканей, гноетечением. В отличие от неспецифической аэробной флоры, анаэробные микроорганизмы способствуют не гнойному расплавлению, а некротической деструкции тканей. Преобладание гнилостное анаэробной флоры способствует развитию гнилостного парапроктита, который характеризуется масштабным поражением, высокой скоростью деструкции тканей и выраженной интоксикацией. При неклостридиальном анаэробном парапроктите зачастую в патологический гнойный процесс вовлекаются мышцы и фасциальные структуры.
Хронический парапроктит является результатом недолеченного острого парапроктита, поэтому симптоматика его чаще всего повторяет таковую острого парапроктита, однако их выраженность обычно меньше. При хроническом парапроктите зачастую развивается параректальный свищ, который проявляется выделениями в область промежности сукровицы или гноя. Постоянные выделения способствуют раздражению кожи промежности и возникновению зуда.
Хорошо дренируемый (имеющий свободный выход для гноя) параректальный свищ обычно не беспокоит пациента болью или дискомфортом. Болевой симптом характерен для неполного внутреннего свища. При этом боль усиливается во время дефекации и стихает после нее (это связано с улучшением дренирования свища в момент растяжения анального клапана).
Клинические признаки параректального свища проявляются волнообразно, стихая и вновь обостряясь. Это связано с периодической закупоркой свищевого просвета, формированием гнойного абсцесса, после вскрытия которого наступает облегчение. Самостоятельно свищ не заживает, гнойные процессы в нем продолжаются. Если в гнойном отделяемом появились примеси крови, необходимо произвести исследования на предмет злокачественного образования.
Осложнения
Наиболее опасным осложнением острого парапроктита является проникновение гнойного процесса в заполненном клетчаткой пространства малого таза, а также гнойное расплавление всех слоев кишечной стенки выше аноректальной линии. При этом происходит выход каловых масс в параректальную клетчатку, поражая близлежащие органы и угрожая выходом инфекции в кровяное русло (развитием сепсиса).
Анатомическая близость тазовой брюшины делает возможным распространение инфекции с развитием перитонита. Соседство тазовой клетчатки с забрюшинной позволяет прорваться гною в забрюшинное пространство. Такое распространение гнойного процесса характерно для пожилых и ослабленных лиц при позднем обращении к врачу.
Помимо прочего, парапроктит может осложниться прорывом абсцесса в прямую кишку, влагалище, на кожу промежности. Обычно после спонтанного вскрытия гнойника без осуществления мер по дренированию формируется свищевой ход. Если свищ не сформировался, но очаг инфекции сохранился, то со временем происходит рецидив – формирование нового гнойника.
 Продолжительное существование свища прямой кишки, тем более имеющего сложную структуру канала (участки инфильтрации, гнойные полости), способствует значительному ухудшению общего состояния больного. Хроническое течение гнойного процесса ведет к рубцовым изменениям, деформации области анального канала, прямой кишки.
Продолжительное существование свища прямой кишки, тем более имеющего сложную структуру канала (участки инфильтрации, гнойные полости), способствует значительному ухудшению общего состояния больного. Хроническое течение гнойного процесса ведет к рубцовым изменениям, деформации области анального канала, прямой кишки.
Деформация приводит к тонической недостаточности анального сфинктера, неполному смыканию анального прохода, подтеканию кишечного содержимого. Другим частым осложнением хронического парапроктита является патологическое рубцевание (пектеноз) стенок анального канала и снижение их эластичности, что приводит к нарушениям опорожнения кишечника. Продолжительно существующий свищ (более 5 лет) может озлокачествляться.
Диагностика
Для предварительной диагностики парапроктита врачу-проктологу достаточно данных опроса, осмотра и физикального обследования. Характерные клинические признаки: лихорадка, местная болезненность, симптомы гнойного воспаления. Ввиду крайней болезненности процедур, пальцевое исследование заднего прохода и методы инструментальной диагностики проктологических заболевания (аноскопия, ректороманоскопия) не производятся. При исследовании крови отмечаются признаки гнойного воспаления: лейкоцитоз с нейтрофилезом, повышение СОЭ.
Острый парапроктит в основном приходится дифференцировать от нагноившейся тератомы околопрямокишечной клетчатки, опухолей прямой кишки и окружающих ее тканей, абсцесса дугласова пространства. Необходимость производить дополнительные исследования для дифференцирования парапроктита от других заболеваний обычно возникает в случае высокого расположения гнойника (в малом тазу или подвздошно-прямокишечной ямке).
Хронический парапроктит диагностируют, осматривая промежность, задний проход, производя пальцевое исследование анального канала. При обнаружении свища производят зондирование его хода. В качестве инструментальной диагностики применяется ректороманоскопия, аноскопия, фистулография — если свищ расположен высоко, имеются обильные выделения и происходит баллотирование (колебание) зонда в канале. Применяется также ультрасонография.
Сформировавшийся параректальный свищ необходимо дифференцировать от кисты околопрямокишечной клетчатки, остеомиелита терминальных отделов позвоночника, туберкулезного свища, эпителиального копчикового хода и свищей у пациентов с болезнью Крона. Для дифференциального диагноза значимы данные анамнеза, лабораторные исследования, рентгенография малого таза.
Лечение парапроктита
Заболевание требует хирургического лечения. Сразу после установления диагноза острого парапроктита необходимо произвести операцию по вскрытию и дренированию гнойного очага. Поскольку расслабление мышц и качественное обезболивание являются немаловажными факторами, необходима полная анестезия операционной зоны. Операцию проводят в настоящее время под перидуральной или сакральной анестезией, в некоторых случаях (при поражении брюшной полости) дают общий наркоз. Местную анестезию при вскрытии параректальных абсцессов не производят.
Во время операции находят и вскрывают скопление гноя, откачивают содержимое, после чего находят крипту, являющуюся источником инфекции, и иссекают ее вместе с гнойным ходом. После полного удаления очага инфекции и качественного дренирования полости абсцесса можно рассчитывать на выздоровление. Наиболее сложной задачей является вскрытие гнойника, располагающегося в полости малого таза.
При хроническом парапроктите сформировавшийся свищ необходимо иссекать. Однако оперирование по поводу удаления свища в период активного гнойного воспаления невозможно. Сначала производят вскрытие имеющихся абсцессов, производят тщательное дренирование, только после этого можно удалять свищ. В случае имеющихся в канале инфильтрированных областей, в качестве предоперационной подготовки назначают курс противовоспалительной и антибактериальной терапии, нередко сочетающийся с методами физиотерапевтического воздействия. Оперативное вмешательство для удаления свищевого хода желательно провести как можно быстрее, поскольку рецидив воспаления и нагноения может произойти достаточно быстро.
В некоторых случаях (старческий возраст, ослабленный организм, тяжелые декомпенсированные заболевания органов и систем) операция становится невозможной. Однако в таких случаях желательно консервативными методами произвести лечение патологий, улучшить состояние пациента и тогда произвести операцию. В некоторых случаях, когда при длительной ремиссии происходит смыкание свищевых ходов, операцию откладывают, поскольку становится проблематично четкое определение подлежащего иссечению канала. Оперировать целесообразно, когда имеется хорошо визуализируемый ориентир – открытый свищевой ход.
Прогноз и профилактика
После своевременного полного хирургического лечения острого парапроктита (с иссечением пораженной крипты и гнойного хода в прямую кишку) наступает выздоровление. При отсутствии лечения или недостаточном дренировании, неудалении источника инфицирования, происходит хронизация парапроктита и формирование свищевого хода.
Иссечение свищей, располагающихся в нижних частях околокишечного пространства, как правило, также ведет к полному выздоровлению. Более высоко расположенные свищи чаще всего могут быть удалены без осложнений, но иногда длительно существующие свищевые ходы способствуют распространению вялотекущего гнойного воспаления в труднодоступные анатомические образования малого таза, что ведет к неполному удалению инфекции и последующим рецидивам. Обширный продолжительный гнойный процесс может спровоцировать рубцовые изменения в стенках анального канала, сфинктерах, а также спаечные процессы в малом тазу.
виды, симптомы, методы лечения и профилактика
В структуре проктологических заболеваний парапроктит составляет до 40% случаев. Парапроктит – это такое трудноизлечимое хирургическое заболевание, которое доставляет больному физические и эмоционально-психологические страдания. Успехи современной хирургии в лечении патологии дают надежду как на полное излечение без рецидива, так и на значительное улучшение состояние больного.

Что такое парапроктит
Парапроктит – воспалительная форма заболевания прямой кишки и тканей, прилежащих к ректальной области.
Локализуется процесс в пространстве между внутренним и внешним сфинктером, поражая ткани около прямой кишки. Со временем образуются неестественные ходы – свищи прямой кишки, соединяющие ректальную область с другими органами тазовой полости или открывающимися на кожу.
Чаще выявляют заболевание у людей трудоспособного возраста 20-60 лет, среди которых в полтора раза больше мужчин. Пока не удалось установить зависимость болезни от профессии, характера, условий работы.
Виды парапроктита
Как у любого заболевания, у парапроктита существуют несколько критериев классификации. Различают виды парапроктита по скорости развития, расположению гнойников и свищей, степени повреждения волокон сфинктера.
Характер течения заболевания
По быстроте развития симптомов различают острый и хронический парапроктит. При первом обращении выявляют острый парапроктит. Если лечение острого воспаления было неэффективным, болезнь переходит в хронический парапроктит.
Хроническая стадия протекает длительно, с периодами обострения и стихания признаков под влиянием лечения. Опасность хронического парапроктита – формирование свищевых ходов из прямой кишки в другие органы.

Классификация острых парапроктитов:
- по причине – обыкновенный, травматический, анаэробный, специфический;
- по нахождению гнойников – ишиоректальный, подслизистый, подкожный, пельвиоректальный, ретроректальный.
Хронические виды заболевания различают:
- по строению – полные, неполные, наружные и внутренние;
- по выходу внутреннего отверстия свища – передние, боковые, задние;
- по тяжести развития процесса – простые, сложные.
Проявляются формы заболевания разными клиническими признаками, возникают по многообразным причинам.
По расположению воспалительного процесса
По месту расположения гнойника различают следующие типы острого воспаления:
- подкожный или параректальный вид встречается в половине случаев заболевания. Внешне виден отёк промежности, деформация анального прохода. Затруднена дефекация, мочеиспускание;
- подслизистый вид патологии, когда гнойник прощупывается, как болезненное плотное образование и может самопроизвольно внезапно прорваться;
- ишиоректальный парапроктит или седалищно-прямокишечный определяется в области седалища, промежности, заднего прохода;
- пельвиоректальный парапроктит или тазово-кишечный считается самой тяжёлой формой заболевания в связи с затруднённой ранней диагностикой воспаления в малом тазу. Регистрируют у 7% больных;
- ретроректальный парапроктит – редкая форма заболевания, регистрируемая в 1-1,5% случаев. Характеризуется резким выбуханием заднего прохода, хорошо заметным при обследовании.
Определить стадию развития заболевания может врач проктолог на приёме после осмотра, сдачи анализов, аппаратного исследования.
Симптомы парапроктита
Первые симптомы парапроктита начинаются покраснением кожи промежности, отёком, болезненность, зудом. Через 3-5 дней симптомы парапроктита становятся ярче, сильнее. Появляются острые, пронзающие мышцы боли. Особенно сильны боли при парапроктите во время дефекации, ходьбы. Область промежности напряжена, болезненна. При прощупывании ощущается подвижное жидкое содержимое под кожей. Повышается температура от 37 до 39°С.

Признаки парапроктита со временем становятся нестерпимыми. Стреляющие, резкие боли отдаются в область крестца, бедро. Человек не может присесть из-за повышенной чувствительности копчика, промежности. В хронической стадии из заднего прохода выделяется гной с прожилками крови, что означает образование свища.
Когда гнойная шишка прорывается, её содержимое изливается наружу. Если гнойник лопнул в просвет прямой кишки, гной вышел из тела, парапроктит может пройти. Однако чаще гной выходит в брюшную полость, начинается воспаление брюшины, чем так опасен парапроктит.
Выглядит патология как красная, отёчная, болезненная промежность. Может быть воспалительное выбухание слизистой анального канала. Из-за отёка и воспаления могут деформироваться ягодицы – одна становится больше другой.
Кроме кишечных проявлений, у взрослых отмечают общие симптомы интоксикации: угнетение, слабость, отсутствие аппетита. Симптомы парапроктита у мужчин могут соседствовать с воспалением предстательной железы. При этом отмечают боли внизу живота, затруднённое мочеиспускание, снижение общего жизненного тонуса.
Симптоматика у женщин соотносится с заболеваниями органов половой сферы. Тянущие боли внизу живота, перепады температуры, опухшая промежность. Запоры сопровождаются ложными позывами к дефекации. Подобная симптоматика обусловлена близким анатомическим расположением прямой кишки и женских половых органов.
Как возникает парапроктит
Пусковым механизмом воспалительной реакции является инфицирование крипт. Крипты – карманы на слизистой толстого кишечника. Расположены крипты на границе верхней и средней трети анального отдела. Бактерии (кишечная палочка, стафилококк, стрептококк, клостридии, микобактерии, актиномикоз) с током крови и лимфы разносятся в глубокие слои около ректальных тканей.

Бактериальному поражению подвергаются анальные железы. Протоки желёз открываются в просвет анального канала, выделяют увлажняющий секрет. Инфекция за несколько дней по протокам желёз из просвета прямой кишки расползается по рыхлой подслизистой клетчатке. Формирующиеся абсцессы в стадии инфильтрации заполняются гнойным содержимым, переходя в фазу острого воспаления.
Причины заболевания
Причинами парапроктита, запускающими патологические процессы, являются:
- травмы анальной области;
- нарушение дефекации – запор, понос;
- колит, неспецифический язвенный колит;
- болезнь Крона;
- геморрой, анальная трещина;
- воспалительные заболевания женских органов;
- простатит;
- снижение иммунитета на фоне вирусных заболеваний;
- нерациональное питание;
- неадекватная физическая нагрузка;
- алкоголь, курение.
Известно явление «спящей инфекции», когда после хирургического удаления гнойника в прямой кишке остаётся маленький очаг воспаления. При неблагоприятных условиях возникает повторный парапроктит. Такое бывает от плохо вычищенного абсцесса. Инфекция может вторично проникать через трещины прямой кишки.
Последствия парапроктита
Возможными осложнениями парапроктита является ряд тяжёлых хирургических состояний:
- свищи, выходящие во влагалище, промежность, мошонку – опасные последствия для мужчин и женщин;
- перитонит – воспаление брюшины;
- рецидив парапроктита с формированием новых свищей;
- раковое перерождение;
- гнойное расплавление кишечной стенки;
- обширный сепсис;
- снижение функциональной способности сфинктера, что проявляется недержанием кала и газов.

Осложнения после парапроктита зависят от качества проводимой терапии прямой кишки, физиологического состояния больного. Поздняя постановка правильного диагноза увеличивает шансы на тяжёлое осложнение.
Как выявить парапроктит
Диагностика парапроктита состоит из комплекса последовательных мероприятий. Методика обследования при остром и хроническом процессе отличается. Острый парапроктит сопровождается сильным воспалением и пульсирующей, нестерпимой болью. Поэтому врач проводит внешний осмотр, измеряет температуру.
Пальцевое исследование и аноскопия будут слишком болезненными. Анализ крови покажет высокую скорость оседания эритроцитов и повышение лейкоцитов – главных индикаторов воспаления.
Хронический вид заболевания подвергается пальцевому и инструментальному исследованию. Проктолог пальцем обследует анальный канал. Обнаружив свищевой просвет, его зондируют. При высоком положении свища делают фистулографию – исследование свищевого хода рентгеном.
При всех типах воспаления используют ультрасонографию, рентгенографию, ректороманоскопию, аноскопию. Необходимо правильно диагностировать парапроктит, отличить его от других заболеваний органов малого таза.
Как лечат парапроктит
Лечение парапроктита в большинстве случаев хирургическое. Подходы к хирургическому вмешательству при остром и хроническом заболевании различаются.
Лечение острого парапроктита
В фазе острого процесса необходима экстренная хирургическая помощь. Установив локализацию гнойников, принимают решение по их вскрытию и очищению. Операция проводится под общим наркозом или обезболивающее средство вводят в спинномозговой канал. Первая помощь при парапроктите заключается в устранении очага инфекции.

Хирург добирается до абсцесса. Рассекает его капсулу полулунным разрезом. Гнойное содержимое удаляется желобоватым зондом. Очищенную полость промывают антисептиком и оставляют дренаж для отвода экссудата.
Следующий шаг – нахождение первичного очага, крипты, с которой пошло воспаление. Крипту и гнойный проток удаляют, обрабатывают антисептиком, дренируют. Обрезают нависшие над раной лоскуты кожи и слизистой. Формируют треугольную рану, с вершиной, направленной внутрь кишечника.
Дальнейшее наблюдение направлено на предупреждение нового нагноения. Качественным удалением гнойников можно навсегда вылечить парапроктит.
Лечение хронической стадии заболевания
В лечении хронического парапроктита существует ряд особенностей. Пациента готовят к операции: назначают антибиотики, проводят обработку воспалённых и отёчных тканей лазером для снятия острого симптома.
Непосредственно во время операции сначала устраняют найденные абсцессы. Их вскрывают, промывают, дренируют. Затем приступают к удалению свищевых ходов. От качества иссечения гнойников зависит эффективность лечения парапроктита.
Иногда между вскрытием, дренированием абсцесса и закрытием внутреннего дефекта кишечной стенки проходит неделя. Это называется двуступенчатая операция. Всё время больной находится в стационаре под наблюдением врачей.
В исключительных случаях – при ослабленном старческом организме, осложнённом течении заболевания, поражения других органов, допускается лечить парапроктит консервативным способом. Больному назначают массированную антибактериальную терапию, состоящую из антибиотиков, физиотерапии. Когда состояние больного стабилизируется, приступают к вскрытию абсцессов.
Послеоперационный период
После операции сохраняется постельный режим на 1-2 суток. Нельзя принимать пищу в течение 24 часов, пить можно через 6 часов. Еда в первые 2-3 дня только жидкая – бульоны, кисели, отвары. Нужно максимально щадить прооперированный кишечник. Через 3 дня больному разрешены протертые супы и каши на воде, слабый чай, отвар ромашки и шиповника.
Уход за послеоперационной раной осуществляет медицинский персонал. Ежедневно шов обрабатывают антисептиком – марганцовкой, 3% перекисью, хлоргексидином. Потом накладывают повязки с антибактериальной и ранозаживляющей мазью – Левомеколь, Левосин, Левометил.
Также больному делают уколы антибиотиков внутримышечно. При сильных болях назначают анестетики и анальгетики. Врач после улучшения состояния прооперированного прописывает курс физиотерапии для ускорения заживления швов.
На протяжении 3-х недель из раны идут кровянистые выделения. Это нормальный процесс регенерации, восстановления тканей. Важно после выписки из больницы продолжить уход за швом – промывать антисептиком, обрабатывать мазью.
Беспокойство должно вызвать сильное кровотечение из раны. В этом случае срочно звонят на станцию скорой помощи. Также должно насторожить повышение температуры, внезапное покраснение, набухание шва, резкая болезненность внизу живота. Операции по удалению гнойников при парапроктите очень сложные, у них высокий риск послеоперационных осложнений и рецидивов заболевания.
Предупреждение парапроктита
Парапроктит – коварное заболевание, трудно поддающееся излечению. Для полного избавления от гнойников придётся претерпеть не одну операцию. Предотвратить болезнь намного проще и эффективнее, чем долго, дорого и больно её лечить.
Профилактика парапроктита заключается в соблюдении правил:
- снижение в рационе доли жирных, маринованных, острых, копчёных изделий, газированных напитков;
- сведение до минимума употребления сладкого и мучного;
- отказ от курения и алкоголя;
- повышение в рационе доли фруктов, овощей, кисломолочных продуктов для профилактики запора;
- ежедневные посильные занятия спортом – ходьба, плавание, аэробика, лёгкий бег. Физическая активность должна приносить радость, а не усталость и скуку. Подберите вид спорта под свои потребности и возможности;
- регулярный медицинский профилактический осмотр;
- лечение заболеваний на ранней стадии;
- соблюдение техники безопасности, предупреждение травм на работе и дома;
- укрепление иммунитета, особенно в осенне-зимний сезон.
Парапроктит – проктологическое заболевание, связанное с поражением параректальной клетчатки. Предрасполагающим фактором заболевания является инфицирование анальных желез и крипт патогенной микрофлорой.
Способствуют образованию гнойников в прямой кишке хронические заболевания ЖКТ, снижение иммунитета, воспаление органов малого таза у женщин и мужчин. Проявляется патология отёком и болью в промежности, температурой, слабостью, проблемами с дефекацией и мочеиспусканием. Оперативное лечение проходит в условиях стационара.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
причины, основные симптомы и лечение
Парапроктит — воспалительный процесс, который затрагивает жировую ткань (клетчатку), окружающую прямую кишку. Эта болезнь считается такой же распространенной, как геморрой или колит, впрочем, о ней знают далеко не все.
Согласно статистике, мужчины страдают парапроктитом чуть ли не вдвое чаще женщин. Начинать лечить воспаление необходимо сразу же и у специалиста. В противном случае велика вероятность, что болезнь перейдет в хроническую форму и возрастет риск появления осложнений.
Заболевание характеризуется возникновением резкой болезненности в зоне промежности и заднего прохода, повышением температуры, появлением проблем при мочеиспускании и дефекации. Местными проявлениями являются покраснение и отечность анальной области, возникновение инфильтрата (уплотнения) и в дальнейшем гнойника.
Воспаление и нагноение тканей вокруг прямой кишки происходит из-за проникновения в них бактериальной инфекции. Она следует из просвета кишки и через железы попадает в более глубокие слои.
Различают острый (впервые возникший у пациента) и хронический (постоянно рецидивирующий) парапроктит. Последний чаще всего является следствием неполного или вовсе неправильного лечения острой стадии.
Причины появления острого парапроктита
Как уже было сказано выше, основная причина появления этого недуга – инфекция, которая попадает в клеточное пространство с поверхности слизистой оболочки прямой кишки. Возбудителями инфекции являются представители смешанной флоры, а именно стрептококки, стафилококки и кишечная палочка. В крайне редких случаях (1-2 % пациентов) заражение может происходить вследствие присоединения специфической инфекции: туберкулеза, клостридий или актиномикоз.

Бактерии могут быть самыми разными, но итог их воздействия на организм один – развитие недуга
Входными воротами при этом являются любые ранки, микроскопические травмы или рубцы, образовавшиеся после операций на слизистой оболочке.Помимо этого существует и другой путь заражения – внутренний. К нему относятся различные хронические инфекции человека, а также такие процессы как синусит и кариес. Возбудители этих болезней следуют из эпицентра воспаления и с потоком крови и лимфы переносятся в ткани прямой кишки.
Предрасполагающие факторы
Развитию болезни также могут способствовать неправильное питание, длительный постельный режим пациента, наличие одного или нескольких хронических болезней. К дополнительным аспектам, увеличивающим риск возникновения парапроктита, относятся:
- слабый иммунитет;
- атеросклероз;
- сахарный диабет;
- трещины анального прохода;
- незащищенный анальный половой акт.
В редких случаях, если запустить болезнь, воспаление может охватывать не одну, а сразу несколько слоев ткани и достигать границы с кишечником.
Основные симптомы
Клинические проявления острого и хронического парапроктита отличаются весьма сильно, поэтому очень важно знать их начальные симптомы, чтоб своевременно обратиться к специалисту.
Первые признаки острого парапроктита
Острая фаза заболевания, как правило, характеризуется обычными симптомами воспалительного процесса в организме. Это: повышение температуры (до 38-39 градусов), слабость, мышечная и суставная боль, снижение аппетита. Сразу же за этими симптомами следует нарушение отхождения кала и мочи. У больного может появиться противоестественное желание дефекации, запор, учащенное мочеиспускание, болезненность во время этих актов.
Симптомы острой фазы во многом зависят от места локализации воспалительного процесса. При подкожной форме изменения пораженной области можно увидеть невооруженным глазом. Вокруг очага воспаления наблюдается покраснение и отек ткани, возле ануса и непосредственно на самой слизистой заднего прохода имеется опухоль. В результате этого пациент испытывает очень сильную боль, которая мешает стоять, сидеть и вести активный образ жизни. Острый парапроктит чаще всего встречается именно в виде подкожного воспаления.
Симптоматика подслизистого парапроктита очень схожа с подкожной формой заболевания. Отличия заключаются лишь в температуре тела, которая повышается не очень сильно, и не сильно выраженных болевых ощущениях. Сам абсцесс образуется в непосредственной близости с кишечником.

Симптомы острого парапроктита зависят от расположения гнойников
Достаточно часто специалисты могут испытывать трудности при диагностике тазово-прямокишечного вида заболевания. Его симптоматика абсолютно идентична вышеописанным, поэтому врачи порой не могут определить вид недуга. Нередки случаи, когда пациенты начинают самостоятельно пытаться избавиться от болезни, наивно полагая, что причиной их недомогания стало самое обычное респираторное заболевание. При этой форме парапроктита очаг находится прямо посередине между мышцами тазового дна и брюшной полости.
Такое воспаление может беспокоить больного до 2-х недель. В этот период человек чувствует не только боль в области ануса, но и общее ухудшение состояния. В моменты дефекации в кале может появляться гной и кровь, при этом их количество будет постепенно увеличиваться изо дня в день. Температура при этом снизится, а боль слегка поутихнет. Все это свидетельствует о том, что образовавшийся гнойник лопнул в прямую кишку. В случае, если воспаление проявилось у представительниц слабого пола, то определенная часть гноя может попасть во влагалище (и выходить из промежности, соответственно).
Важно: если абсцесс прорвался не в прямую кишку, а в брюшную полость, то это станет причиной перитонита. Это при наихудшем сценарии, если содержимое гнойника задержится в полости, при более оптимистичном гнойные массы могут быстро покинуть эту область.
Еще один вид парапроктита – подвздошно-прямокишечный. Его главный отличительный симптом – проявление признаков заболевания только на седьмой день, до этого они будут выражены очень слабо и их легко перепутать с другим недугом. Если именно на седьмой день ягодицы стали разного размера, а кожа вокруг эпицентра воспаления покраснела, то специалисту несложно будет поставить диагноз.
И, наконец, самый опасный вид парапроктита, который называется некротическим. Он характеризуется мгновенной интоксикацией всей пораженной области и возникновением очень сильной боли, локализация которой охватывает всю промежность целиком. При этом у больного констатируется синюшность кожи, резкое понижение давления и увеличение частоты сокращения сердечных мышц. В течение буквально 1-2 дней мягкая ткань начинает отмирать. Гноя в абсцессе не наблюдается, вместо него специалист фиксирует повышенное газообразование и некроз.
Этот вид развивается как следствие проникновения в организм гнилостных микробов:
- фузобактерий;
- клостридий;
- иных анаэробных микроорганизмов.
Если пациент решит самостоятельно вскрыть гнойник или врач назначит неверный курс лечения, то острый парапроктит трансформируется в хронический.
Следует знать: заниматься самолечением запрещено! Это только усугубит ситуацию и ускорит процесс превращения заболевания в хроническое. Наряду с этим в организме могут появиться другие опухоли и иные осложнения.
Первые признаки хронического парапроктита
Хронический парапроктит – это состояние, при котором наблюдается постоянное воспаление и образование свища в заднем проходе (отверстия в коже, появившегося после прорыва гнойника). Практически всегда форма протекает без болевых ощущений.
Этот вид недуга возникает в результате неправильно подобранного лечения или если больной поздно обратился к специалисту. Главными отличительными признаками являются:
- появление свища на коже ягодиц и в области ануса;
- сильная боль при дефекации;
- выделение кала и остатков гноя из свища;
- появление зуда и раздражение в месте прорыва абсцесса.
Хронический парапроктит может быть непостоянным – обострения и ремиссии могут чередоваться друг с другом, причем заранее предугадать сроки невозможно. Если не начать вовремя лечение, то запущенный недуг проявит себя в виде воспаления прямой кишки или недержания каловых масс.
Совет: не стоит затягивать с походом к специалисту, так как в случае проникновения гноя и бактерий в жировой слой таза высока вероятность летального исхода!
В период обострения недуга больной будет испытывать все вышеописанные симптомы, а вот во время ремиссии станут заметны лишь выделения гноя с кровью из эпицентра свища. Если при этом в свищевом канале есть свободное место, то болевых ощущений не возникнет, но когда этот канал забивается, начинают развиваться новые гнойники, что в итоге приведет к образованию новых свищей. При сильной запущенности заболевания появляется целая сеть свищевых каналов с одним большим эпицентром. Именно в нем, как правило, и находится очаг инфекции.
Следует знать: пустить течение хронического парапроктита на самотек и надеяться, что недуг пройдет сам – инициировать некроз тканей и появление злокачественных образований.
Запускать это заболевание ни в коем случае нельзя. Если острая форма лечится врачом-специалистом на любом этапе (на начальном этапе, разумеется, легче), то с хронической возникнут серьезные проблемы.
Методы лечения
Современная медицина в вопросах лечения парапроктита не блещет разнообразием, поэтому самым оптимальным вариантом является хирургическое вмешательство. Перед операцией назначаются стандартные анализы:
- общий анализ крови;
- общий анализ мочи;
- осмотр анестезиолога;
- электрокардиография.
Наркоз применяется общий, раствор вводится внутривенно или через специальную маску.
В процессе операции врач вскрывает и очищает гнойник, после чего иссекает пораженную ткань в поисках крипты – очага гнойной инфекции. Как только она обнаружена, специалист очищает всю полость иссечения во избежание появления новых гнойников. Если крипта располагается глубоко, то операция будет протекать тяжелее.
Подобный способ лечения парапроктита назначается, если у пациента диагностирована острая форма парапроктита. При хронической также выбирается операция, но она в обязательном порядке будет сопровождаться одним из видов консервативной терапии, в которую входят:
- сидячие ванны после каждого акта дефекации;
- промывание свища антисептиками – это способствует эффективному очищению канала и препятствует развитию инфекции;
- введение антибиотиков вглубь свищевого канала. Назначается только после бактериологического исследования образца гнойных масс, так как это помогает определить, насколько чувствительны возбудители инфекции к разным видам антибиотиков;
- микроклизмы с раствором из облепихового масла и антисептика.

Облепиховое масло для лечения парапроктита
Важно: вся информация представлена в ознакомительных целях и носит исключительно справочный характер. Выбирать способ лечения и методы терапии должен только врач.
Операция назначается сразу же, как только врач идентифицировал парапроктит. В случае с хронической формой она будет проведена в момент обострения, так как в период ремиссии обнаружить гнойный очаг достаточно сложно.

Оперативное лечение острой стадии болезни – залог избавления от недуга
Очень часто операция проводится с паузами и в несколько этапов. На первом абсцесс вскрывается и очищается, что не может служить абсолютной гарантией избавления от недуга. Поэтому через определенное время проводится второй этап, в процессе которого врач удаляет пораженную ткань, железы и пазухи.
Если гнойник расположен неглубоко и врач точно определил его местоположение, а также выявил, что ткань вокруг него не заражена бактериями, то оба этапа могут быть проведены за одну операцию. В любом случае курс лечения парапроктита без операции не позволит полностью избавиться от болезни.
Все решения об операции принимает исключительно проктолог после тщательного обследования и изучения результатов анализов. После хирургического вмешательства пациенту выписывается курс антибиотиков и делаются перевязки. Выздоровление, как правило, наступает в течение 4-5 недель после операции. Все это время надлежит строго выполнять указания врача, так как это поспособствует скорейшей реабилитации.
Нетрадиционная медицина при лечении парапроктита
В качестве дополнительных методов при лечении данного заболевания можно активно пользоваться консервативной терапией. Она не заменит основного курса, но их грамотное сочетание позволит существенно увеличить шансы на положительный исход.
Один из таких методов – ванночки с солью. Для их приготовления нужна кипяченая вода, сода и морская соль (обычная не даст нужного эффекта). Альтернатива – ванночки с мумие, этим раствором необходимо промывать область заднего прохода.
Лечение парапроктита народными средствами подразумевает и использование различных трав: коры дуба, тысячелистника, зверобоя, подорожника, алтея, пастушьей сумки, бадана, аира и других. Все они обладают отличным антисептическим действием, а также способствуют ускоренному заживлению тканей в случае прорыва гнойника.
Совет: в процесс лечения очень полезно держать диету. Принимать пищу рекомендуется небольшими порциями каждые 4-5 часов. Рекомендуется не употреблять в вечернее время мясо и блюда, приготовленные на сливочном и/или растительном масле.
Автор статьи: Бычкова Наталья Ильинична
Оценка статьи:
 Загрузка…
Загрузка…Поделиться с друзьями:
Все материалы на сайте ozhivote.ru представлены
для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
симптомы и лечение, причины возникновения
Достаточно часто у взрослого проявляется такая болезнь, как острый парапроктит. При патологии воспаляется жировая клетчатка, локализующаяся возле прямой кишки. Если долго не обращаться за помощью к врачу, то парапроктит переходит в хроническую форму. У женщин хронический или острый подкожный парапроктит диагностируется намного реже, нежели у представителей сильного пола. Важно своевременно начать лечение, поскольку при затягивании с терапией парапрактитный свищ становится все сложнее удалить. Запущенный парапроктит грозит серьезными осложнениями и опасен для жизни человека.
Классификация
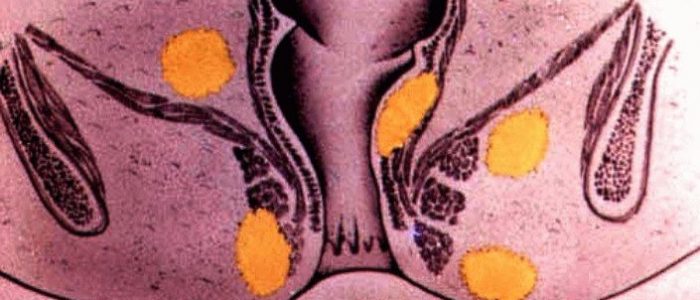
Свищ при парапроктите в районе прямой кишки возникает по разным причинам, классификация патологического процесса разнообразна. Реже у человека появляется специфический тип заболевания: грибковый, туберкулезный и другие виды парапроктита. В таблице приведены наиболее встречаемые виды парапроктита, учитывая разные параметры.
| Классификация | Разновидности болезни |
| По локализации | Подкожный |
| Подслизистый | |
| Ишиоректальный | |
| Пельвиоректальный | |
| Ретроректальный | |
| По характеру течения | Острый |
| Инфильтративный | |
| Хронический | |
| По этиологии | Банальный |
| Специфический | |
| Посттравматический | |
| По расположению отверстия свища | Боковой |
| Передний | |
| Задний | |
| По распространению патологии | Поверхностный |
| Глубокий |
Вернуться к оглавлениюНаиболее редким является ретроректальный парапроктит, который диагностируется лишь у 1% больных.
Причины возникновения и группа риска
 Вызывать воспалительный процесс может стафилококк.
Вызывать воспалительный процесс может стафилококк.Отклонение еще известно как перианальный или параректальный абсцесс. Вызывают парапроктит патогенные микроорганизмы, развивающиеся на слизистой прямой кишки. При наличии микротрещин, ран или других повреждений слизистой стафилококки, стрептококки и другие инфекции распространяются в органе, вызывая острый передний парапроктит. Нередко патология вызывается анаэробными бактериями, в таком случае развивается гнилостный, анаэробный парапроктит и другие тяжелые формы патологии.
Инфекция нередко передается из соседних внутренних органов — простаты, мочеиспускательного канала, женских половых органов. Выделяют следующие причины, провоцирующие заболевание:
- несбалансированный и неправильный рацион;
- недостаточно активный способ жизни;
- воспалительный процесс вялотекущего характера;
- слабые защитные функции иммунной системы;
- признаки сахарного диабета.
Нередко причиной парапроктита становится анальный половой акт, вследствие которого у пациента наблюдаются трещины в анусе. В зоне риска пребывают следующие люди:
- практикующие анальный секс;
- женщины во время беременности, у которых оказывается сильное давление на прямую кишку;
- пациенты с иммунодефицитом и хроническими болезнями;
- алкоголики;
- пациенты с частыми запорами или поносами;
- больные, страдающие от язвенного колита или болезни Крона.
Формы и симптомы
Острый тип заболевания
Симптомы парапроктита острого течения ярко выражены и проявляются в полной мере. При остром течении формируются свищи прямой кишки, доставляющие неприятные ощущения. Начинается отклонение с таких проявлений:
 Симптомом заболевания может быть отсутствие нормального сна.
Симптомом заболевания может быть отсутствие нормального сна.- болезненные ощущения в попе, усиливающиеся при выведении каловых масс;
- лихорадочное состояние, при котором повышается температура тела;
- нарушенная дефекация, при которой запоры чередуются с поносами;
- частые позывы в туалет по-большому, которые чаще всего ложные;
- интоксикационные признаки:
- общее недомогание;
- постоянное желание пить;
- отсутствие нормального сна;
- болезненные ощущения в голове.
В процессе развития гнойника нередко происходит его разрыв, который может проявиться кровотечением из заднего прохода. Вместе с калом нередко выводится гной, а при прорыве гнойника на кожный покров наблюдается заметный свищевой ход. В таком случае симптоматика немного стихает, но при этом осложняется терапия парапроктита.
Вернуться к оглавлениюХронический
Если вовремя не начать лечение острого заболевания, то хронический парапроктит не избежать. При хроническом течении патология повторяется несколько раз даже после медикаментозного лечения. При этом отмечаются такие же признаки, что и при остром течении, но они могут быть выражены не так ярко или проявляться не в полной мере. У больного фиксируется постоянное повышение температуры, которая тяжело сбивается жаропонижающими. Без операции устранить такую форму отклонения не удастся.
Вернуться к оглавлениюСтадии развития
При хроническом течении выделяют 2 стадии парапроктита, каждая из которых проявляется особыми симптомами:
 При остром течении заболевания усталость – характерное состояние для человека.
При остром течении заболевания усталость – характерное состояние для человека.- Обострение. Характеризуется воспалением поверхностных свищей, внутри которых накапливается гнойная жидкость. В этот период человек выглядит очень уставшим и болезненным, поскольку парапроктит сказывается на общем состоянии.
- Ремиссия. Эта фаза характеризуется улучшением общего состояния больного. Но при этом не происходит полное выздоровление, патология может повториться снова.
При стадии обострения пациент жалуется на такие проявления:
- болезненные ощущения в районе прямой кишки;
- воспаление, вследствие которого повышается температура;
- кровотечение из заднего прохода после разрыва свища;
- недержание газов из-за поражения сфинктерной мышцы.
Вернуться к оглавлениюУ представителей мужского пола нередко на стадии обострения снижается потенция.
Осложнения
Если вовремя не избавиться от начинающего заболевания, возможны осложнения парапроктита. К основным последствиям патологического процесса относят:
 Заболевание может осложниться проктосигмоидитом.
Заболевание может осложниться проктосигмоидитом.- Проктит. При отклонении воспаляется слизистая прямой кишки.
- Проктосигмоидит. Патология характеризуется воспалительным процессом в прямой и сигмовидной кишке.
- Повторный парапроктит. Отклонение вызывает инфильтрация отдельных участков прямой кишки и образовавшиеся гнойные полости.
- Гангрена мошонки.
- Заражение крови.
- Рак прямой кишки. Такое осложнение фиксируется, если продолжительность парапроктита более 5-и лет.
Если свищи в прямой кишке диагностируются у беременных, это может привести к тяжелым последствиям. В опасности находится не только будущая мать, но и плод. Парапроктит способен негативно повлиять на беременность и вызвать преждевременные роды, в результате которых малыш появится на свет недоношенным и с отклонениями.
Вернуться к оглавлениюДиагностика
Поставить точный диагноз способен только врач после проведения диагностических процедур. Сперва проводится осмотр пораженной зоны и выясняется локальный статус патологии. Затем пациент сдает общие анализы урины и крови, а также исследуются показатели сахара в кровяной жидкости. Чтобы отличить один вид парапроктита от другого, необходима дифференциальная диагностика. Хронический парапроктит предусматривает инструментальные методы диагностики:
 При хроническом течении заболевания прибегают к аноскопии.
При хроническом течении заболевания прибегают к аноскопии.- Зондирование. При манипуляции пациент должен лежать на спине с раздвинутыми ногами, ему вводят в свищ зонд и обследуют пораженную область.
- Аноскопия. Процедура длится четверть часа, обследуют прямую кишку с помощью аноскопа. Метод выявляет свищи, рубцы и помогает определить, повторятся ли симптомы после медикаментозного лечения.
- Ректороманоскопия. Манипуляция требуется, если врач не может отличить парапроктит от других отклонений прямой кишки.
- Проба с применением красителя. Диагностический метод выявляет свищевое отверстие, находящееся на слизистой прямой кишки.
- Фистулография. Предусматривает проведение рентгеновского исследования с использованием контрастного вещества.
- УЗИ. Проводится с помощью особого датчика, вводимого в прямую кишку. Перед манипуляцией очищают кишечник с помощью клизмы.
Иногда причиной заболевания является психосоматика, т. е. психологические проблемы. В этом случае требуется консультация психотерапевта. В особо тяжелых случаях проводится МРТ и КТ, при которых определяется степень поражения и не травмированы ли соседние органы. После проведения всех диагностических процедур врач скажет, что делать дальше и какая положена схема лечения.
Вернуться к оглавлениюЛечение патологии
Оперативное вмешательство
 При первичном парапроктите важно как можно быстрее сделать операцию.
При первичном парапроктите важно как можно быстрее сделать операцию.Если свищи образуются впервые, то необходимо как можно скорее обращаться к врачу и не заниматься самолечением. Оперативное лечение парапроктита назначается при остром течении, чтобы заболевание больше не повторялось и не осложнялось. При оперативном вмешательстве используется общий наркоз. Операция проходит следующие этапы:
- Уточняется локализация свища посредством обследования прямой кишки.
- Аккуратно вскрывается свищ и устраняется гнойная жидкость. Также очищаются все ходы и карманы.
- Для обработки применяется антисептический раствор.
- Устанавливается дренаж в пораженной зоне, через который будет выходить гнойная жидкость.
- Вставляется трубка в прямую кишку, чтобы по ней выходили газы.
- Зашивают раны и ежедневно обрабатывают антисептиками до полного выздоровления.
Вернуться к оглавлениюЕсли больной затягивает с терапией, развивается хроническое течение парапроктита, требующее длительного лечения препаратами. В таком случае больному назначается 3-я группа инвалидности.
Диетическое питание
После операции следует придерживаться диетического питания, чтобы не допустить повторного возникновения парапроктита и ускорить процесс выздоровления. Больному необходимо пополнить рацион такими продуктами:
 В послеоперационный период можно кушать легкие супы.
В послеоперационный период можно кушать легкие супы.- супы, бульоны;
- свежие овощи, не вызывающие газообразования;
- курица, индейка, нежирная рыба.
Вся пища употребляется в теплом виде и в умеренном количестве, лучше питаться часто, но меньшими порциями. Еду рекомендуется готовить на пару или употреблять в отварном виде. Следует избегать жирных и жареных блюд. Также пациент отказывается от употребления спиртных напитков, соленостей, копченостей, сладостей и сдобы. Суточная норма воды составляет не менее 1,5 литра.
Вернуться к оглавлениюПрепараты
Лечение хронического парапроктита предусматривает оперативное вмешательство, после которого пациент длительно принимает особые медикаментозные препараты, предотвращающие рецидив. Рекомендуется проводить околокопчиковую блокаду по Аминеву, которая устраняет зуд и болезненные ощущения в области анала. Хорошо помогает облегчить состояние сидячая баня, которая проводится после опорожнения кишечника. Для обработки пораженной зоны используется ихтиоловая мазь. Также можно обрабатывать травмированную зону другими антисептиками:
- «Декасан»;
- «Хлоргексидин»;
- «Фурацилин».
Лечить парапроктит требуется системно, используя таблетки антибактериального, противобактериального и противовоспалительного воздействия: «Тетрациклин», «Стрептомицин», «Неомицин», «Амикацин» и другие. Больному назначаются микроклизмы, очищающие и дезинфицирующие пораженную область. Их готовят с использованием облепихового масла или «Колларгола». Лекарство вводят в прямую кишку с помощью резиновой спринцовки или шприца. Манипуляция проводится несколько раз в день.
Вернуться к оглавлениюПрофилактика
Чтобы не допустить поражения прямой кишки, требуется регулярная профилактика парапроктита. Необходимо придерживаться правильного питания и не вести сидячий образ жизни. Следует поддерживать гигиену половых органов и зоны заднего прохода, рекомендуется после каждого опорожнения подмываться теплой водой. Если возникли трещины в анальном отверстии или геморрой, то необходимо обратиться к доктору, который назначит подходящий препарат. Парапроктит на начальной стадии легко поддается лечению и не приводит к осложнениям.
Абсцесс прямой кишки — парапроктит, симптомы, лечение, профилактика, причины
Что такое абсцессы прямой кишки (парапроктит)?
Выделяют острый (впервые возникший) и хронический парапроктит (развивается как результат самопроизвольного или неправильного вскрытия (лечения) острого парапроктита).
Ректальные абсцессы нередко встречаются у больных с предшествующими аноректальными заболеваниями, диабетом, алкоголизмом и неврологическими болезнями; инфекции в этой области наиболее часто развиваются также у больных с острым лейкозом, особенно при наличии нейтропении. Так как клиническая картина может в течение длительного периода расцениваться как лихорадка неясного происхождения, важно, чтобы у больных с необъяснимой лихорадкой обязательно производились тщательное пальцевое и эндоскопическое исследования прямой кишки.
Причины возникновения абсцесса прямой кишки (парапроктита).
Причин возникновения парапроктита достаточно много:
- несоблюдение правил личной гигиены,
- травматические манипуляции в области анального канала,
- наличие заболеваний заднего прохода (геморрой, анальные трещины, криптиты и пр.).
Через особенные железы, расположенные в области заднего прохода, инфекция из просвета прямой кишки проникает в окружающие ткани. Развивается воспаление, формируется гнойник. Поэтому простое вскрытие гнойников снаружи, без санации внутреннего воспаленного участка, не приводит к стойкому выздоровлению.
Острый парапроктит возникает при быстром проникновении инфекции в параректальное (околопрямокишечное) клеточное пространство. В зависимости от иммунитета человека размеры и расположение гнойника могут быть различными. Гнойник может находиться как непосредственно под кожей промежности (подкожный — наиболее часто), так и глубоко между мышцами промежности и ягодиц (ишиоректальный — седалищно-прямокишечный, пельвиоректальный тазово-прямокишечный, и как один из видов тазово-прямокишечного позадипрямокишечный (ретроректальный)).
Хронический парапроктит часто возникает при самопроизвольном или неправильном вскрытии (лечении) острого парапроктита.
Острый парапроктит
Острый парапроктит возникает при быстром проникновении инфекции в параректальное клеточное пространство подкожное (наиболее часто), ишиоректальное, пельвиоректальное, ретроректальное (очень редко). В зависимости от пораженного пространства парапроктит различают по локализации подкожный и т.д. Внутреннее отверстие гнойника почти всегда одно, наружных гнойников может быть и два и более. Более чем у половины пациентов гнойник располагается на границе слизистой и кожи.
Симптомы острого парапроктита — это в первую очередь резкие боли, нарастающие при ходьбе, кашле и т.д. Общее состояние ухудшается, особенно при глубоких (ишиоректальных, тазово-прямокишечных) гнойниках, при этом внешних признаков покраснения кожи, флюктуации — практически нет.
При глубоком (высоком) ишиоректальном и др. остром парапроктите состояние пациента может быть тяжелым высокая температура, признаки интоксикации, боли в глубине таза.
Симптомы острого парапроктита
Заболевание, как правило, начинается остро. Вслед за коротким продромальным периодом с недомоганием, слабостью, головной болью появляется нарастающая боль в прямой кишке, промежности или в тазу, сопровождающаяся повышением температуры тела и ознобом. Степень выраженности симптомов острого парапроктита зависит от локализации воспалительного процесса, распространенности его, характера возбудителя, реактивности организма. При локализации гнойника в подкожной клетчатке клинические проявления выражены более ярко и определенно: болезненный инфильтрат в области заднего прохода, гиперемия кожи, повышение температуры тела вынуждают, как правило, обратиться к врачу в первые дни после начала заболевания.
Ишиоректальный абсцесс в первые дни болезни проявляется общими симптомами: познабливанием, плохим самочувствием, тупой болью в тазу и прямой кишке, усиливающимися при дефекации; местные изменения асимметрия ягодиц, инфильтрация, гиперемия кожи появляются в поздней стадии (5-6-й день).
Наиболее тяжело протекает пельвиоректальный парапроктит, при котором гнойник располагается глубоко в тазу.
В первые дни болезни преобладают общие симптомы воспаления: лихорадка, ознобы, головная боль, боль в суставах, в тазу, внизу живота. Часто пациент обращается к хирургу, урологу, женщины к гинекологу. Нередко их лечат по поводу острого респираторного заболевания, гриппа. Продолжительность этого периода иногда достигает 10-12 дней. В дальнейшем отмечаются усиление боли в тазу и прямой кишке, задержка стула, мочи и выраженная интоксикация.
Хронический парапроктит
Хронический парапроктит часто возникает при самопроизвольном или неправильном вскрытии (лечении) острого парапроктита.
Внутреннее отверстие абсцесса в анальном канале не заживает и остается свищ. Заживление может произойти непрочным рубцом, который разрывается при незначительном травмировании (езда на велосипеде, запор и пр.). Вновь возникает абсцесс, воспаление на том же месте анального канала, при этом локализация абсцесса может быть в другом месте промежности. После неправильного вскрытия и лечения рана на промежности не зарастает прямокишечный свищ остается, при этом происходит повторное заражение кишечной флорой через внутреннее отверстие свища.
У большинства больных причину инфекции выявить не удается. Ректальные абсцессы обычно очень болезненны, легко обнаруживаются при пальпации, часто видимы при осмотре. Лечение заключается в проведении разреза и дренировании.
Диагностика
Первая и главная задача диагностики острого парапроктита на основании жалоб пациента, клиники и осмотра распознать наличие и локализацию гнойника в клетчаточном пространстве, окружающем прямую кишку.
Выявляют заболевание при осмотре и пальцевом исследовании прямой кишки.
Для исключения осложнений острого парапроктита женщинам также необходимо проконсультироваться у гинеколога, а мужчинам — у уролога.
Лечение острого парапроктита только хирургическое. Операция должна быть выполнена сразу после постановки диагноза. Операция проводится под наркозом.
Целью операции является вскрытие гнойника (абсцесса) и удаление гноя. После операции проводят перевязки, назначают антибиотики, витамины, средства, повышающие иммунитет. Такая операция может быть проведена в любом хирургическом стационаре.
Однако вскрытие гнойника не является радикальной операцией: после нее, как правило, возникают повторные нагноения (формируется хронический парапроктит). Причина такого явления в сохранении воспалительного канала (свища) между прямой кишкой и окружающими тканями.
Для полного излечения необходима повторная операция, выполненная в специализированном проктологическом стационаре. В результате такой операции связь между полостью кишки и гнойника ликвидируется. Она называется радикальной, т.к. приводит к полному излечению.
Осложнения
При несвоевременном хирургическом лечении острого парапроктита возможно развитие осложнений: гнойное разрушение стенки прямой кишки и/или стенки мочеиспускательного канала у мужчин, прорыв гноя во влагалище у женщин. Самым грозным осложнением является прорыв гноя в полость таза, что при поздней постановке диагноза может привести к смерти.
После вскрытия гнойника спонтанно или хирургическим способом без ликвидации гнойного хода и пораженной крипты в дальнейшем, как правило, формируется свищ прямой кишки. Если свищ не образовался, но при этом остался очаг воспаления в области анальных желез и межсфинктерного пространства, то через какое-то время возникает рецидив острого парапроктита.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Что такое парапроктит? Причины развития и 4 способа лечения
Содержание статьи
Причины заболевания


Основная причина развития парапроктита – попадание бактериальной флоры в жировую клетчатку. Наиболее часто воспаление вызывают следующие микроорганизмы:
- грамположительные кокки;
- кишечная палочка;
- клостридии.
Нередко заболевание вызывают сразу несколько микроорганизмов, то есть причиной является смешанная флора.
Гнойный парапроктит чаще развивается у ослабленных больных, со сниженным иммунитетом. В этом случае наблюдается быстрое прогрессирование воспаления.
К другим факторам, которые провоцируют развитие воспаления параректальной клетчатки, относят:
- Воспалительные заболевания прямой кишки.
- Проктологическая патология другой этиологии.
- Травматическое поражение прямой кишки.
- Склонность к запорам.
- Инфекционное поражение кишечника.
Основной путь занесения бактерий в жировую клетчатку – через анальные крипты. Воспаление крипты приводит к распространению инфекции через слизистую оболочку, а в дальнейшем и по кровеносным, лимфатическим сосудам.
Медицинская классификация


Существует несколько классификаций заболевания, которые основываются на локализации воспаления, характере течения патологии и других признаках.
Выделяют следующие формы парапроктита:
- Подкожный. Наиболее благоприятная форма заболевания, абсцесс при этом локализуется под кожей.
- Подслизистый. Гнойное воспаление развивается в подслизистом слое прямой кишки. Гнойник обычно открывается в просвет кишечника.
- Интрасфинктерный. Характеризуется развитием воспаления в тканях анального сфинктера.
- Ишиоректальный. Воспаление затрагивает подвздошно-прямокишечную ямку.
- Пельвиоректальный. При этой форме воспаляется клетчатка в тазово-прямокишечном пространстве.
Острый
Симптомы воспаления развиваются остро, часто на фоне проктологического заболевания. К основным клиническим признакам парапроктита относится:
- Болезненные ощущения в области прямой кишки. Боль имеет острый характер, интенсивная, усиливается во время дефекации. При пельвиоректальном парапроктите боль имеет другую локализацию: неприятные ощущения в области промежности, внизу живота.
- Покраснение кожи в области поражения. Особенно выражен этот симптом при подкожном расположении.
- Отечность. Ткани вокруг прямой кишки отечные, что связано с протекающим воспалительным процессом.
Помимо местных признаков воспаления, присутствуют также симптомы общей интоксикации. Они проявляются в виде повышения температуры тела, общей слабости, усталости, головной боли. В некоторых случаях интоксикационный синдром проявляется в начале заболевания и выходит на первый план.
Осложнения острого воспаления связаны с распространением инфекции. Часто развивается воспаление прямой кишки (проктит) и органов мочеполовой системы (уретрит, вагинит). В более тяжелых случаях воспаление распространяется в брюшную полость, на тазовые органы.
Нередко наблюдается хронизация процесса, то есть острый парапроктит переходит в хроническое течение.
Хронический
Хронический парапроктит развивается как осложнение острого воспаления. Такое наблюдается при отсутствии адекватного лечения, несоблюдении врачебных рекомендаций.
Основной признак хронической формы заболевания – формирование свища. Это сопровождается следующими симптомами:
- наличие отверстия, из которого выделяется гнойное содержимое;
- чаще всего свищ открывается в области промежности;
- если свищ не дренируется, то возникает сильная боль;
- в месте стекания гноя возникает вторичное воспаление кожи.
Хроническая форма болезни характеризуется волнообразным течением, периоды обострения чередуются с бессимптомными периодами. Во время обострения возникают признаки острого воспаления: боль, покраснения, отек. Во время ремиссии свищ может закрываться, и симптомы полностью исчезают.
Как осложнение хронического воспаления может возникать распространение инфекции на близлежащие органы. Опасное осложнение хронического парапроктита – озлокачествление свища. Это возникает при длительном существовании фистулы, на фоне постоянного воспаления.
Диагностика


Заподозрить парапроктит можно по клиническим данным и физикальному обследованию. Врач проводит осмотр параректальной области для выявления отечности, покраснения, болезненности. Эти признаки свидетельствуют в пользу парапроктита.
Для диагностики острой формы болезни используются следующие диагностические методы:
- Общий анализ крови. Позволяет выявить признаки бактериальной инфекции и воспаления: увеличение количества лейкоцитов, нейтрофилов, скорости оседания эритроцитов (СОЭ).
- Пальцевое исследование. Позволяет выявить локализацию гнойника.
- Ультразвуковое исследование. Используется в тех случаях, когда воспаление локализуется в пельвиоректальном пространстве.
Для диагностики хронического парапроктита используют следующие исследования:
- Пальцевое исследование. Назначается при обострении воспалительного процесса для выявления локализации поражения.
- Вагинальное исследование. Используется при выделении гноя из влагалища. Это может свидетельствовать о наличии ректовагинального свища.
- Фистулография. Метод заключается во введении контрастного вещества в свищ. Это позволяет визуализировать свищ, его направленность.
- Ректороманоскопия. Дополнительный метод исследования, который используется для оценки состояния прямой кишки.
- Сфинктерометрия. Метод, который позволяет оценить тонус сфинктера.
Лечебная терапия
Для лечения парапроктита используются хирургические и консервативные методы. Нередко применяется комплексный подход, который заключается в одновременном выполнении операции и назначении медикаментов. Как и чем лечить болезнь, зависит от ее формы, локализации поражения и общего состояния пациента.
Медикаменты
Медикаментозное лечение острой формы парапроктита заключается в применении следующих групп препаратов:
- Антибиотики. Являются основным компонентом медикаментозной терапии. Назначаются антибактериальные средства широкого спектра действия: «Амикацин», «Гентамицин», «Цефтриаксон». Выбор антибиотика зависит от характера воспаления (гнойный или гнилостный).
- Противовоспалительные средства. Назначаются нестероидные противовоспалительные средства (НПВС) коротким курсом. Применение этой группы препаратов позволяет купировать воспалительную реакцию, уменьшить боль, отечность, покраснение кожи.
- Солевые растворы. Применяются при выраженном интоксикационном синдроме. Инфузионное вливание солевых растворов позволяет уменьшить признаки интоксикации. Назначаются вливания физиологического раствора, «Рингера».
Для лечения хронической формы применяются системные и местные препараты. К системным средствам относят антибиотики и противовоспалительные препараты. Из местных средств применяются следующие:
- Антисептические растворы для промывания. Например, «Хлоргексидин», «Перекись водорода».
- Мази и гели, которые обладают ранозаживляющим действием. Такие препараты обладают репаративными свойствами и ускоряют заживление слизистой оболочки. Чаще всего применяется «Метилурациловая мазь».
- Ректальные суппозитории. Назначаются вне острого процесса. Например, «Проктозан», «Релиф».
Все медикаментозные средства должны назначаться лечащим врачом. Самостоятельное применение медикаментов может спровоцировать развитие побочных реакций.
Народная медицина


Полностью вылечить парапроктит в домашних условиях невозможно. Народные средства, которые применяются для лечения, обладают противовоспалительным, антисептическим или ранозаживляющим действием. При хроническом парапроктите применяются:
- Сидячие ванночки с травами. Применяются во время ремиссии при хроническом парапроктите. Для приготовления ванночки используются цветки ромашки, календулы, листья мяты.
- Компресс с облепиховым маслом. Накладывается на пораженную область для ускорения заживления. Предварительно нужно очистить участок при помощи антисептических растворов.
- Микроклизмы. Используются при склонности к запорам. За основу можно брать отвар коры дуба, настой цветков календулы и ромашки.
При остром воспалительном процессе использовать народные рецепты не рекомендуется. Это может ускорить генерализацию инфекции и распространение воспаления.
Радикальные методики
Основной метод лечения парапроктита – оперативное вмешательство. Тактика операции зависит от формы заболевания.
При острой форме заболевания выполняется открытая операция, которая заключается в следующем:
- вскрытие гнойника;
- промывание пораженной области;
- установка дренажа;
- поиск и удаление источника инфекции (воспаленной крипты).
Ход операции зависит от локализации поражения.
При хронической форме болезни также показано хирургическое вмешательство. Операция заключается в иссечении свища. В период обострения проводится также вскрытие гнойного процесса, промывание и дренирование этой области.
Так как операция проводится под общей анестезией, для больного существует опасность летального исхода. Поэтому перед проведением оперативного вмешательства нужно пройти ряд лабораторных и инструментальных исследований, проконсультироваться с анестезиологом.
Диета
При парапроктите важно соблюдать лечебную диету. Правильное питание позволяет снизить нагрузку на кишечник, ускорить выздоровление. Питание при болезни основывается на следующих рекомендациях:
- Употребляйте больше клетчатки. В большом количестве она содержится в свежих овощах и фруктах: яблоках, огурцах, капусте, кабачках. Это позволяет сформировать более мягкие каловые массы, и предотвратить травмирование слизистой оболочки кишечника.
- Пейте больше жидкости. Это может быть обычная вода, зеленый и фруктовый чай, свежевыжатые соки, кефир.
- Добавьте в рацион больше каш: гречневую, овсяную. Это также предотвратит развитие запоров.
- Исключите употребление жирных блюд, ароматизаторов и консервантов.
- Не отказывайтесь от первых блюд, их употребление размягчает каловые массы.
Соблюдение диеты – это важный компонент лечения, без которого выздоровление невозможно. Придерживаться диеты нужно не только на период терапии, но также и после окончания лечения, для предотвращения рецидивов.
Профилактика
Предупредить развитие болезни легче и безопаснее, чем проводить его лечение. Поэтому нужно ответственно относиться к правилам профилактики. Профилактические мероприятия по предупреждению парапроктита заключаются в следующем:
- Лечение проктологических заболеваний: геморроя, проктита, анальной трещины.
- Ликвидация хронического запора, поноса. Лечение сопутствующей патологии желудочно-кишечного тракта.
- Соблюдение правильного питания. Исключение употребления грубой пищи, которая травмирует слизистую оболочку.
- Соблюдение правил личной гигиены – это позволяет предотвратить развитие инфекции.
- Укрепление иммунитета. Заключается в лечении заболеваний, которые приводят к иммунодефициту, а также в соблюдении общих рекомендаций (здоровый сон, витаминизированная пища, избегание стресса и эмоционального перенапряжения).
Также профилактика заключается в регулярном посещении врача, особенно при наличии сопутствующей патологии кишечника. Прохождение медицинских осмотров позволяет выявить патологию на ранней стадии.
Соблюдение правил профилактики позволит снизить риск развития парапроктита в несколько раз.
Если радикальное лечение было проведено вовремя, прогноз благоприятный. Наступает полное выздоровление, симптомы болезни исчезают. При отсутствии адекватного лечения прогноз относительно неблагоприятный. Болезнь может осложниться переходом воспаления на другие органы, развитием сепсиса. Не рискуйте своим здоровьем – обращайтесь за медицинской помощью при первых симптомах болезни.