Причины и симптомы кишечной непроходимости — в чем опасность непроходимости кишечника?
Наиболее опасным заболеванием желудочно-кишечного тракта является непроходимость кишечника. В ходе данной патологии происходит полное или частичное перекрытие просвета тонкой или толстой кишки, что негативно влияет на продвижение пищи.
Самый важный момент в лечении указанной болезни – своевременное обращение за квалицированной медицинской помощью. Игнорирование симптоматики может спровоцировать заражение крови и привести к летальному исходу.
Содержание статьи:Причины кишечной непроходимости у детей и взрослых – кто в группе риска?
Рассматриваемый недуг может развиться на фоне следующих факторов:
- Аномальные изменения параметров сигмовидной кишки, что диагностируются у новорожденных, либо у людей преклонного возраста.
- Наличие дополнительных карманов брюшины.
- Грыжи (наружные/внутренние), что локализируются в брюшной полости.
- Спаечная болезнь, которая может возникнуть вследствие травмирования кишечника; после проведения на нем различных хирургических манипуляций; при инфицировании брюшины.
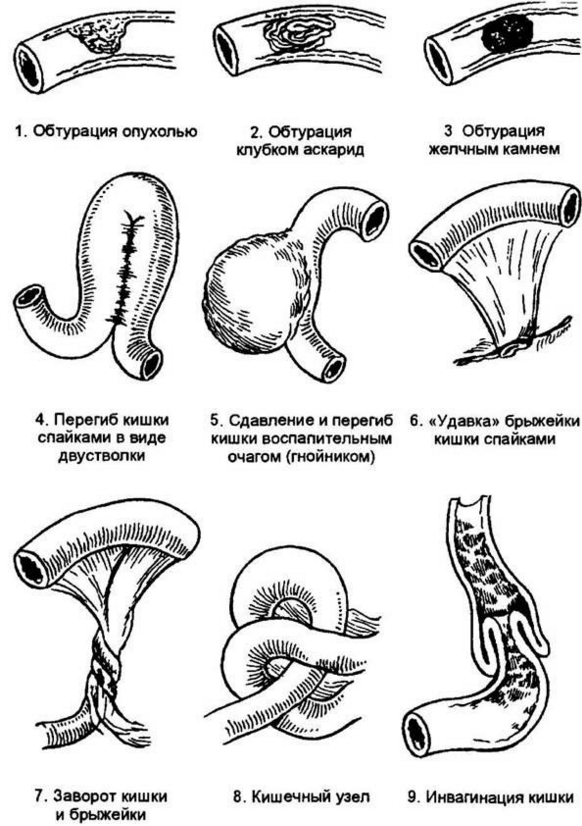
- Закупорка кишечника желчными/каловыми камнями, инородными телами, глистами, злокачественными/доброкачественными образованиями. Причиной указанной патологии могут также стать опухоли соседних органов, что сдавливают кишечную трубку.
- Болезнь Гиршпрунга. Имеет место быть у новорожденных и представляет собой дефицит нервных клеток, что негативно сказывается на двигательной функции кишечника.
- Синдром Такаясу, в процессе которого происходит поражение брюшного отдела аорты. От подобного недуга зачастую страдают молодые женщины.
- Сбои в работе центральной нервной системы.
- Патологии, связанные с нарушением обмена веществ (дефицит калия/натрия; диабетический кетоацидоз).
- Интоксикация организма в результате отравления цинком.
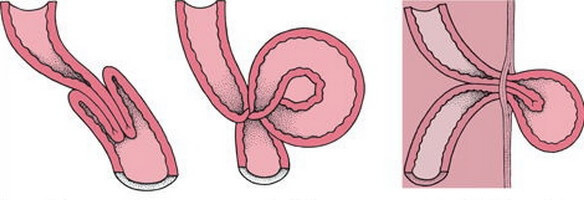
- Заворот кишки. Подобный дефект может быть спровоцирован несколькими факторами:
- Обильный прием пищи после длительного голодания.
- Расстройства психического характера.
- Неправильная фиксация слепой кишки (врожденная аномалия).
- Малоподвижный стиль жизни.
Симптомы непроходимости кишечника и методы диагностики для постановки диагноза
Рассматриваемый недуг будет проявлять себя по-разному, в зависимости от стадии развития и от типа патологии.
1. Ранняя стадия (первые 12 часов)
- Боли приступообразного характера при обтурации кишечника. Их продолжительность ограничивается несколькими минутами не зависимо от приема пищи. Данное явление повторяется каждые 15 минут.
- Регулярные болевые ощущения при странгуляции. Их интенсивность варьируется от слабо выраженных до невыносимых. В ряде случаев может возникнуть болевой шок.
- Рвота. Присутствует при закупорке тонкой кишки.
2. Промежуточная стадия (12-24 часа)
- Регулярные боли в зоне брюшины.
- Вздутие живота.
- Обильная рвота. У взрослых и у детей рвотные массы изначально состоят из остатков пищи. Постепенно наружу выходит желчь, а далее картина усугубляется примесями крови.
3. Поздняя стадия (более суток)
- Интоксикация организма, которая сопровождается повышением температуры тела.
- Прогрессирование перитонита, что проявляется вздутием живота, сложностями/прекращением отхождения каловых масс. После установки клизмы происходит выход кала и газов наружу, однако больной не чувствует облегчения.
- Прекращение мочеобразования.
- Общее заражение организма (не всегда), которое может спровоцировать смерть больного.
Диагностировать указанную патологию кишечника можно посредством следующих методов: При возникновении малейших подозрений на наличие рассматриваемого недуга необходимо срочно вызывать скорую помощь! Запрещено при кишечной непроходимости выполнять следующие действия: Если фельдшер скорой помощи абсолютно уверен в том, что у больного острая кишечная непроходимость, на догоспитальном этапе ему оказывают следующую медицинскую помощь: Консервативная терапия может быть эффективной при динамической непроходимости и заключается в следующем: Хирургическое вмешательство при рассматриваемом заболевании зачастую связано с поздним обращением за квалифицированной помощью, либо с несвоевременной диагностикой патологии.
Первая помощь при кишечной непроходимости – как помочь человеку при подозрении на патологию?
До приезда специалистов можно осуществлять следующие мероприятия:
Неотложная помощь и лечение непроходимости кишечника у взрослых и детей
Исходя из места локализации дефекта, могут выполняться следующие манипуляции:
Полезно? Поделитесь!
Первая помощь при острой кишечной непроходимости
Первая помощь при острой кишечной непроходимости

Острая кишечная непроходимость считается очень тяжелым состоянием, которое, при отсутствии адекватного лечения, может закончиться смертью. Как оказать первую помощь при кишечной непроходимости?
Такое тяжелое осложнение как острая непроходимость кишечника может наблюдаться при различных заболеваниях и состояниях, среди которых рыжи брюшной полости, закупорка кишечника, нарушения в работе центральной нервной системы, патологии обмена веществ, заворот кишки, интоксикация организма и многих других. Малоподвижный образ жизни и несбалансированное питание способствуют появлению непроходимости.
Симптомы острой кишечной непроходимости
Основными симптомами при острой кишечной непроходимости являются:
- Боль в животе. Это самый ранний симптом кишечной непроходимости. Как правило, боли являются схваткообразными и могут возникать в любое время суток. Приступ боли возникает при перистальтических волнах и повторяется каждые 10-15 минут.
- Задержка стула и газов. Еще один ранний признак непроходимости. Возможно появление кровянистых выделений.
- Тошнота и рвота. Рвота может повториться несколько раз и приобрести изнурительный характер.
- Вздутие живота. При механическом нарушении проходимости кишечника вздутие носит ограниченный характер, из-за чего живот становится асимметричным. При паралитической непроходимости вздутие, как правило, равномерное.

Как оказать первую помощь при острой кишечной непроходимости
При возникновении подозрения на острую кишечную непроходимость следует немедленно вызвать скорую медицинскую помощь.
До приезда бригады скорой помощи можно осуществить следующие мероприятия:
- измерьте артериальное давление и температуру тела;
- регулярно проверяйте пульс и следите за сердцебиением;
- обеспечьте полный покой;
- пейте воду в небольших количествах.
Категорически запрещается давать больному лекарственные препараты, которые способствуют дефекации, поскольку от этого станет только хуже. Также нельзя устанавливать очистительные клизмы.
После приезда скорой помощи, если диагноз подтвердится, то больного госпитализируют. В зависимости от локализации патологического процесса (из-за чего произошла острая непроходимость) пациенту могут провести различные виды операций (например, резекцию тонкой кишки, хирургическое вскрытие кишки для устранения инородных предметов, разделение спаек, устранение заворота кишок и так далее).
 25.01.2018
25.01.2018  3713 Показ
Источник. likar.info
3713 Показ
Источник. likar.infoАдминистрация сайта med-practic.com не несет ответственности за содержание информации
Неотложная помощь при острой кишечной непроходимости
Интенсивные боли в животе схваткообразного характера. Тошнота и многократная рвота, задержка стула и газов. Общее состояние тяжелое. Пульс вначале нормальный, температура тела не повышена. Язык сухой. Живот вздут, иногда асимметричен. При пальпации определяется шум плеска жидкости, при аускультации — усиленная перистальтика кишечника с металлическим оттенком. При исследовании через прямую кишку ампула ее пуста и раздута. По мере развития перитонита ухудшается общее состояние, учащается пульс, повышается температура, растет лейкоцитоз. На обзорной рентгенограмме живота — в петлях кишечника горизонтальные уровни жидкости и чаши газа над ними.
Первая медицинская помощь
Покой. Голод. При рвоте — предупреждение аспирации содержимого желудка. Срочное обращение за врачебной помощью.
Доврачебная помощь
Холод на живот, голод, срочная госпитализация.
Врачебная неотложная помощь
Медицинский пункт
При рвоте — промывание желудка через зонд. Введение 0,5 мл 0,1% раствора атропина. Экстренная эвакуация в омедб или госпиталь санитарным транспортом, лежа на носилках, в сопровождении врача, продолжать аспирацию желудочного содержимого через зонд.
Омедб, госпиталь
Отсасывание желудочного содержимого через зонд, попытка разрешить кишечную непроходимость высокой сифонной клизмой, при ее безуспешности показано оперативное вмешательство. В предоперационном, операционном и послеоперационном периодах — антибиотики, инфузионная терапия солевыми растворами, глюкозой, реополиглюкином в целях коррекции водно-электролитного состава, КОС, ОЦК.
Хирургическая тактика: при острой тонкокишечной спаечной непроходимости — рассечение спаек; при некрозе участка кишки — его резекция. Назогастроинтестинальная интубация, дренирование брюшной полости для перитонеального диализа.
При острой кишечной непроходимости опухолевого происхождения по показаниям резекция кишки, наложение обходных анастомозов, формирование разгрузочной колостомы.
Нечаев Э.А.
Инструкция по неотложной помощи при острых заболеваниях, травмах и отравлениях. Часть I
Опубликовал Константин Моканов
Неотложная помощь при острой кишечной непроходимости
Интенсивные боли в животе схваткообразного характера. Тошнота и многократная рвота, задержка стула и газов. Общее состояние тяжелое. Пульс вначале нормальный, температура тела не повышена. Язык сухой. Живот вздут, иногда асимметричен. При пальпации определяется шум плеска жидкости, при аускультации — усиленная перистальтика кишечника с металлическим оттенком. При исследовании через прямую кишку ампула ее пуста и раздута. По мере развития перитонита ухудшается общее состояние, учащается пульс, повышается температура, растет лейкоцитоз. На обзорной рентгенограмме живота — в петлях кишечника горизонтальные уровни жидкости и чаши газа над ними.
Первая медицинская помощь
Покой. Голод. При рвоте — предупреждение аспирации содержимого желудка. Срочное обращение за врачебной помощью.
Доврачебная помощь
Холод на живот, голод, срочная госпитализация.
Врачебная неотложная помощь
Медицинский пункт
При рвоте — промывание желудка через зонд. Введение 0,5 мл 0,1% раствора атропина. Экстренная эвакуация в омедб или госпиталь санитарным транспортом, лежа на носилках, в сопровождении врача, продолжать аспирацию желудочного содержимого через зонд.
Омедб, госпиталь
Отсасывание желудочного содержимого через зонд, попытка разрешить кишечную непроходимость высокой сифонной клизмой, при ее безуспешности показано оперативное вмешательство. В предоперационном, операционном и послеоперационном периодах — антибиотики, инфузионная терапия солевыми растворами, глюкозой, реополиглюкином в целях коррекции водно-электролитного состава, КОС, ОЦК.
Хирургическая тактика: при острой тонкокишечной спаечной непроходимости — рассечение спаек; при некрозе участка кишки — его резекция. Назогастроинтестинальная интубация, дренирование брюшной полости для перитонеального диализа.
При острой кишечной непроходимости опухолевого происхождения по показаниям резекция кишки, наложение обходных анастомозов, формирование разгрузочной колостомы.
Нечаев Э.А.
Инструкция по неотложной помощи при острых заболеваниях, травмах и отравлениях. Часть I
Опубликовал Константин Моканов
Острая кишечная непроходимость. Справочник неотложной помощи
Острая кишечная непроходимость
Непроходимость кишечника представляет собой нарушение продвижения содержимого по кишечнику.
Причины
Острая кишечная непроходимость развивается вследствие закупорки просвета кишечника или нарушения работы мышц кишечника и живота. Непроходимость кишечника может быть механической и динамической (спастической и атонической).
Спастическая кишечная непроходимость – довольно редкое явление. В основе такой патологии лежит стойкий спазм различных участков кишечника. Причиной этого состояния могут быть кишечные паразиты, заболевания почек, отравление солями тяжелых металлов, наличие инородного тела в кишечнике, употребление грубой пищи в большом количестве.
Разновидностями механической кишечной непроходимости являются странгуляционная и обтурационная. Первая связана с образованием узлов кишечника, заворотом кишок, сдавлением кишечника извне и ущемлением его петель. Второй вид механической кишечной непроходимости развивается при закупорке кишки инородным телом, большим количеством пищи, калом, клубком паразитов, опухолью, при спайках в брюшной полости.
Одним из основных признаков спастической непроходимости является прогрессирующее вздутие живота. В дальнейшем развивается непроходимость кишечника, обусловленная нарушением его нервной регуляции (парезом) и развивается атоническая кишечная непроходимость. Последняя связана со значительным снижением тонуса кишечника, чаще развивается после операций, при заболеваниях нервной системы, длительной неподвижности или малоподвижности (постельный режим).
Симптомы
Острая кишечная непроходимость характеризуется схваткообразными болями в животе; тошнотой и рвотой; задержкой отхождения газов и кала.
Наиболее частым признаком кишечной непроходимости является боль в животе. При странгуляционной кишечной непроходимости боль проявляется остро, она очень сильная и схваткообразная. При возникновении заворота тонкой кишки или при образовании узлов быстро развивается болевой шок. Если непроходимость обтурационная, то боль нарастает медленно, но не бывает сильной. Вначале она наиболее выражена в области кишечной патологии, а потом становится разлитой. Боль исчезает при полном омертвении участка кишки.
Постоянным признаком кишечной непроходимости является рвота: в начале заболевания – пищей, потом – желчью, а затем – рвотными массами с каловым запахом. Чем ниже по уровню находится препятствие в кишечнике, тем рвота слабее.
Один из главных признаков кишечной непроходимости – задержка стула и газов. Следует отметить, что при непроходимости верхней части кишечника кал и газы могут выделяться, но при этом нет облегчения.
Отмечается бледность кожных покровов, затем нарастает синюшность, черты лица заостряются. Продолжительное время температура тела не повышается.
При прощупывании брюшная стенка вначале остается мягкой, а затем определяется напряжение мышц, что свидетельствует о развитии перитонита.
Одним из признаков непроходимости нижнего отдела кишечника (при завороте или опухоли толстой кишки) является небольшой объем жидкости, который может вместить кишечник при постановке клизмы.
Неотложная помощь
Больного необходимо срочно госпитализировать в хирургическое отделение больницы. Состояние временно улучшается, если ввести зонд и промыть желудок (см. главу 18).
При введении обезболивающих средств (растворов метамизола натрия, трамадола) состояние временно улучшается, но это смазывает общую картину заболевания. Введение спазмолитиков не только затрудняет диагностику, но и может ухудшить состояние.
В больнице для уточнения диагноза проводят обследование. Одновременно с ним осуществляют экстренное лечение. При механической кишечной непроходимости оперативно устраняют ее причины. Проводят лечение, направленное на борьбу с шоком и отравлением. Спастическую кишечную непроходимость лечат, не прибегая к операции: вводят спазмолитические средства и выполняют местную анестезию (околопочечную блокаду). При атонической кишечной непроходимости необходима нормализация водно-солевого обмена.
Данный текст является ознакомительным фрагментом.Читать книгу целиком
Поделитесь на страничкеСледующая глава >
Острая кишечная непроходимость (непроходимость кишечника) | EUROLAB
Острая кишечная непроходимость является одним из наиболее тяжелых острых хирургических заболеваний органов брюшной полости. Она сопровождается высокой послеоперационной летальностью (15-20 %) и составляет 2-3 % от числа всех острых хирургических заболеваний. Заболеваемость составляет 1,6 на 10 000 населения.
Непроходимость кишечника подразделяют на механическую и динамическую. Различают острую странгуляционную, острую обтурационную механическую непроходимость и сочетанные формы. При странгуляционной кишечной непроходимости отмечается сдавление сосудов брыжейки. К этой форме механической кишечной непроходимости относят: завороты, узлообразование, внутренние ущемления, сдавления и ущемления спайками, дивертикулом подвздошной кишки и воспалительными тяжами.
При обтурационной кишечной непроходимости сосуды брыжейки не сдавлены. Обтурация может быть вызвана желчными и каловыми камнями, инородными телами, аскаридами, доброкачественными и злокачественными опухолями, рубцовыми и воспалительными стенозами.
К сочетанным формам острой кишечной непроходимости относят инвагинации и отдельные формы спаечной кишечной непроходимости, при которых наряду с обтурацией имеются и нарушения кровоснабжения.
Динамическая кишечная непроходимость отмечается у 4-10 % больных с острой кишечной непроходимостью. Различают спастическую и паралитическую формы динамической кишечной непроходимости. Причинами развития динамической кишечной непроходимости могут быть травмы брюшной полости, операции на органах брюшной полости, заболевания нервной системы, гиповитаминоз, аскаридоз, погрешности в диете и др.
Для динамической кишечной непроходимости, в отличие от механической, не характерны тяжелые нарушения общего состояния больных, сердечно-сосудистой деятельности, отсутствуют вздутие живота, усиленная перистальтика и симптомы раздражения брюшины.
Лечение динамической кишечной непроходимости консервативное. Больным назначают двустороннюю новокаиновую блокаду, инфузионную терапию, повторные очистительные или сифонные клизмы. При угнетении перистальтики назначают 1 мл 0,05% раствора прозерина, или 1-2 мл 0,5% раствора пиридостигмина бромида, или 1 мл питуитрина. При наличии симптомов перитонита показано срочное оперативное вмешательство.
Возникновению механической острой кишечной непроходимости способствуют различные факторы. К предрасполагающим факторам относят врожденные аномалии развития кишок и приобретенные их изменения — рубцы, спайки, перегибы, инородные тела, опухоли и др. Механическую острую кишечную непроходимость вызывают резкое повышение внутрибрюшного давления, физическое перенапряжение, обильный прием пищи, бурная перистальтика или, наоборот, парез кишок и их атония.
Диагностика острой кишечной непроходимости представляет определенные трудности, особенно на догоспитальном этапе.
Результаты оперативного лечения острой кишечной непроходимости зависят от особенностей ее патогенеза и сроков выполнения оперативного вмешательства. Среди хирургов бытует афоризм: «Чем дольше больной с острой кишечной непроходимостью живет до операции, тем меньше после нее».
Среди основных патогенетических факторов выделяют следующие: нарушения водно-электролитного обмена и кислотно-основного состояния вследствие прекращения всасывания излившихся в просвет кишок и потери при рвоте пищеварительных соков; развитие шока вследствие боли и гиповолемии на фоне секвестрации кишечного сока и транссудации плазмы в стенку кишки и ее просвет; интоксикацию, обусловленную некротическими изменениями в кишечной стенке, образованием токсических продуктов вследствие застоя содержимого в кишке и бактериальной его трансформации; нарушение углеводного и белкового обмена; нарушение кровообращения в системе воротной вены вследствие прекращения притока жидкости в нее из кишок, в результате блокады ветвей воротной вены.
При оценке клинической картины непроходимости следует помнить о фазном течении заболевания, иолиморфности его симптомов. Необходимо учитывать время, прошедшее от начала заболевания, и вид непроходимости.
Ведущими клиническими признаками кишечной непроходимости являются схваткообразная боль в животе, задержка стула и газов, вздутие живота, усиленная перистальтика кишок, рвота и частый стул.
В клиническом течении кишечной непроходимости можно выделить три фазы:
-
начальную, или фазу «илеусного крика»;
-
фазу интоксикации;
-
терминальную, или фазу перитонита.
Начальная фаза продолжается 12-16 ч. Она характеризуется острой, приступообразной, периодически повторяющейся болью. Боль иногда бывает настолько сильной, что может развиться шок. В «светлые» промежутки при отсутствии боли состояние больных удовлетворительное. При осмотре больного в этот период возможны диагностические ошибки.
Фаза интоксикации длится от 12 до 36 ч. В этот период боль становится постоянной. Появляются вздутие и асимметрия живота. Усиление перистальтики кишок не наблюдается. Появляется частая рвота. Пульс учащается, артериальное давление нормальное или несколько снижено. Задержка стула и газов полная, появляется шум плеска. Именно в этот период обнаруживают четкие рентгенологические признаки непроходимости.
Терминальная фаза непроходимости развивается через 36 ч от начала заболевания. Для этой фазы характерно резкое ухудшение общего состояния больного, нарушение функций целого ряда органов и систем. Живот резко вздут, перистальтика кишок не прослушивается. В свободной брюшной полости отчетливо определяется жидкость. Язык сухой, обложен коричневым налетом. Периодически появляется каловая рвота. Артериальное давление низкое, пульс частый и слабый.
Диагноз острой кишечной непроходимости устанавливают на основании данных тщательно собранного анамнеза, клинических признаков болезни и результатов рентгенологического и лабораторных исследований.
При осмотре живота особое внимание следует обратить на его конфигурацию, состояние грыжевых ворот, наличие видимой перистальтики кишок, а также послеоперационных рубцов. Для начальной стадии острой кишечной непроходимости характерен синдром Валя, который включает 4 местных признака:
-
видимую асимметрию живота;
-
видимую перистальтику кишок;
-
пальпируемую кишечную выпуклость;
-
высокий тимпанит при перкуссии.
При сотрясении брюшной стенки в растянутой, переполненной жидкостью кишке определяется шум плеска (симптом Склярова). При перкуссии брюшной полости обнаруживают притупление перкуторного звука в области расположения опухоли, инфильтрата или переполненной петли и скопление жидкости в отлогих местах брюшной полости. При аускультации в начальной стадии кишечной непроходимости выслушиваются многочисленные, различные но высоте и звуку кишечные шумы. При развитии пареза, а затем и паралича кишок (в терминальной стадии) кишечные шумы исчезают и наступает «мертвая тишина». Осмотр живота заканчивают обязательным ректальным исследованием, позволяющим выявить обтурирующую просвет толстой кишки опухоль, каловый «завал» или баллонообразное вздутие прямой кишки (симптом Обуховской больницы).
Очень большое значение для диагностики имеют рентгенологические методы, позволяющие выявить горизонтальные уровни жидкости (чаши Клойбера).
В сомнительных случаях допустимо рентгенологическое контрастное исследование взвесью бария сульфата с рентген-контролем через каждые 2 ч. При отсутствии непроходимости бария сульфат заполняет слепую кишку через 3 ч, а сигмовидную ободочную кишку — через 6-9 ч. Если в кишке имеется препятствие, то контрастное вещество задерживается на этом уровне и дальше не проходит.
Острая кишечная непроходимость является абсолютным показанием к экстренной операции. В связи с этим на догоспитальном этапе врачу необходимо соблюдать основной принцип медицинской доктрины при оказании неотложной помощи — больного с болью в животе надо немедленно направить в хирургический стационар для уточнения диагноза. Уточнение диагноза острой кишечной непроходимости на догоспитальном этапе недопустимо.
Алгоритм оказания неотложной помощи при острой кишечной непроходимости.
Эталон ответов к билету № 95
Эталон ответа к задаче № 1.
1. Множественная миелома (форма уточнится после обследования).
2. Рентгенологическое обследование (череп, позвоночник, кости таза), белок и фракции, мочевина и креатинин, кальций крови.
3. Общий белок выше нормы (100-150 г/л), диспротеинемия, гипергаммаглобулинемия за счет патологического белка, нормальные гамма-глобулины снижены. При иммунофорезе белков — М-градиент.
4. Миеломная почка с исходом в ХПН, частые инфекции.
5. Лечение ХПН (если выявится), лечение других осложнений, исключение инсоляций, физиолечения.
Эталон ответа к задаче № 2.
1. Острый холецистопанкреатит с явлениями перитонита.
2. Для подтверждения диагноза необходимо сделать: анализ крови, анализ мочи с определением диастазы, обзорную рентгеноскопию брюшной полости, УЗИ печени, желчных путей, поджелудочной железы.
3. Подготовить больного к срочной операции, для чего необходимо: аспирировать желудочное содержимое; провести инфузнонную детоксикационную терапию физраствор 1000,0, р-р 5 % глюкозы 500,0 + корглюкон 0,5 мл, панангин 10 мл, 4% сода 300,0 одногруппная плазма 300,0, 5-фторурацил 5% 10,0, раствор новокаина 0,25% 60,0.
4. Наличие клиники острого холецистопанкреатита с признаками перитонита является показанием к экстренной операции.
5. Сроки нетрудоспособности в среднем составляют от 30 до 40 дней (в зависимости от этиологии). Периодическое наблюдение у врача хирурга, диета пожизненно. Диспансерное наблюдение гр. III.
Эталон ответа к задаче № 3.
1. Срочные роды II. Начало I периода. Неполное предлежание плаценты. Кровотечение. ОАА.
2. Предлежание плаценты, осложнившееся с началом схваток отслойкой плацентарной ткани от нижнего сегмента матки.
3. Амниотомию.
4. Кесарево сечение.
5. Профилактика направлена на предупреждение абортов, адекватное лечение острых и хронических эндометритов, выявление и хирургическая коррекция аномалий развития матки, а также выявление и коррекция различных патологических состояний приводящих к патологии прикрепления плаценты.
Эталон ответа по ЭКГ.
Ритм — фибрилляция предсердий с ЧСЖ 62-150 в мин.
Алгоритм оказания неотложной помощи при острой кишечной непроходимости.
На догоспитальном этапе:
1. Голод.
2. Придать возвышенное положение голове.
3. Зонд в желудок для декомпрессии верхних отделов ЖКТ.
4. Ввести церукал 0,1 мл/кг в/м.
5. Поддержание сердечно-сосудистой деятельности введением сердечных гликозидов: коргликон 0,06% раствор 0,1-0,15 мл/год жизни (не более 0,5-0,8мл) на 10% растворе глюкозы в/в болюсно.
6. Транспортировать в лечебное учреждение.
На госпитальном этапе:
1. Экстренная рентгенография брюшной полости в вертикальном положении (чаши Клойбера, аркады).
3. Ввести постоянный зонд в желудок для декомпрессии, удаления содержимого.
4. Определить группу и резус-фактор крови больного, клинический, биохимический анализы крови, газы крови, КОС, общий анализ мочи.
5. Оценить параметры АД, ЦВД, ЧСС, ЧД, toC.
6. При необходимости – повторить введение сердечно-сосудистых препаратов.
7. Ввести катетер в мочевой пузырь для учёта почасового диуреза.
8. Ввести через зонд в желудок рентгенконтрастное вещество – крахмалконтрастную смесь (детям до 3 лет), сульфат бария 3-5% взвесь (детям старше 3 лет) по 3-5 мл/кг для оценки пассажа контрастного вещества по ЖКТ через 2, 4, 6, 12 часов.
9. Катетеризация магистральной вены.
10. Провести кратковременную инфузионную дезинтоксикационную и регидратационную терапию: коллоидные и кристаллоидные растворы в пропорции 1:2 (реополиглюкин 10-15 мл/кг, глюкоза 10% раствор, дисоль, ацесоль, раствор Рингера, плазма).
11. При спаечной кишечной непроходимости при условии небольшой давности заболевания (не более 12 часов) можно осуществить попытку консервативного разрешения непроходимости: стимулировать перистальтику ЖКТ церукалом 0,1 мл/кг в/м или в/в, прозерином 0,05% раствор 0,05 мг/кг п/к или в/м, натрия хлорид 10% раствор 1мл/год жизни в/в, очистительной клизмой, гипертонической клизмой с раствором натрия хлорида 3-5% или сифонной клизмой с 1% раствором хлорида натрия.
12. Экстренная операция: интубационный наркоз, срединная лапаротомия, ревизия, устранение причинного фактора острой кишечной непроходимости, оценка жизнеспособности кишечника, резекция кишки при её необратимых изменениях, декомпрессионная интубация тонкого кишечника, по показаниям – наложение илеостомы с интубацией тонкой кишки, санация и дренирование брюшной полости.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 96
Задача № 1.
У больного 60 лет 10 лет загрудинные боли утром при ходьбе, быстро проходящие при остановке или при приёме нитроглицерина. Регулярно не лечился. Несколько часов назад развились интенсивные боли за грудиной, не полностью купировавшиеся нитроглицерином. Госпитализирован в ПИТ. АД 120/80 мм рт.ст. Пульс ритмичный. Во время осмотра появились повторные загрудинные боли. ЭКГ: левограмма, подъём сегмента ST в отведениях II, III, aVF, положительный Т в этих отведениях. АЛТ, АСТ в норме. Боли не купированы трехкратным приемом нитроглицерина, купированы морфином.
1. Основное заболевание?
2. Оцените происхождение болевых приступов, аргументы «за» и «против» инфаркта миокарда.
3. Методы контроля за больным?
4. Тактика лечения?
5. Дифференциальный диагноз.
Задача № 2.
Больной 22 лет во время игры в футбол упал на вытянутую правую руку. Почувствовал резкую боль в правом плечевом суставе. Товарищи на автомашине доставили в хирургический кабинет поликлиники через 20 минут после травмы. При осмотре: правая рука отведена, слегка повернута кнаружи. Контуры правого плечевого сустава изменены. При пальпации головка плечевой кости пальпируется в области клювовидного отростка лопатки, ниже акромиального отростка — западение. Умеренная болезненность при пальпации. Активные движения в плечевом суставе невозможны резко болезненны. При попытке пассивных движений, приведения конечности определяется пружинящее сопротивление. Пульс на лучевой артерии сохранен, чувствительность и подвижность пальцев кисти сохранены.
1. Ваш предварительный диагноз?
2. Какие нужны дополнительные исследования?
3. Что делать?
4. Что делать если Ваша манипуляция не дала положительного результата?
5. Профилактика и реабилитация
Задача № 3.
Повторнородящая женщина. В анамнезе 4 искусственных аборта, последний 2 года тому назад осложнился метроэндометритом. Данная беременность закончилась рождением живого доношенного ребенка, массой 3900 г. Через 10 минут после рождения плода из влагалища появились кровянистые выделения. Признаков отделения плаценты нет. Кровопотеря составляет 500 мл. Кровотечение продолжается.
1. Ваш диагноз?
2. Предполагаемая причина данного осложнения?
3. Оцените кровопотерю.
4. Что делать?
5. Меры первичной профилактики данного осложнения в рамках национального проекта «Здоровье»?
Расшифровать ЭКГ.