Эндоскопическая операция на основной пазухе носа по поводу мицетомы основной пазухи.
Мицетома околоносовой пазухи — грибковое заболевание, поражающее верхнечелюстные пазухи. В англоязычной литературе используются термины «грибковый шар» или «грибковое тело»(fungus ball).
Головная боль в различных ее проявлениях знакома каждому из нас. Между тем, не все боли в голове одинаковы по происхождению, характеру, локализации и продолжительности. Зачастую пациенты годами проходят всевозможные курсы лечения, наблюдаются у неврологов, но это не приводит к положительному результату. Чтобы установить истинную причину головной боли требуется осуществить большое количество различных анализов и диагностических исследований.
В госпиталь им. А.А. Вишневского обратилась пациентка 35 лет на протяжении нескольких лет страдавшая от головных болей. В результате проведенной диагностики врачами госпиталя им. А.А. Вишневского ей был поставлен диагноз «хронический сфеноидит», который в связи со слабым иммунитетом пациентки был развит в форме грибка.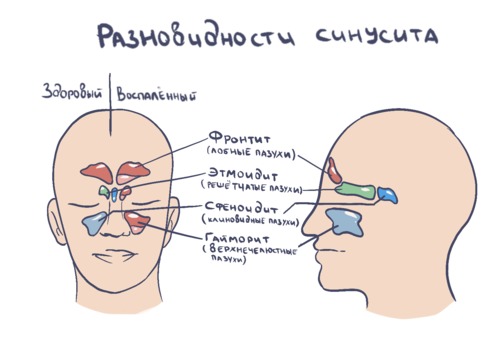
Старший ординатор ЛОР отделения госпиталя им. А.А. Вишневского П.А. Овчинников: «Под эндоскопической стойкой нами проведено вскрытие гайморовых пазух и решетчатого лабиринта, расширены естественные соустия основной пазухи, где мы обнаружили большие скопления грибковых тел. Мицетома околоносовой пазухи была успешна удалена». Операция проводилась полтора часа. На следующие сутки после нее головные боли у пациентки прекратились.
Сфеноидит – воспалительное заболевание слизистой оболочки клиновидной пазухи, рядом с которой расположены важные для организма человека структуры (сонные артерии, зрительные нервы и т.д.). Сфеноидит проявляется общими симптомами — выделения из носа, нарушения зрения и обоняния, головные боли, поэтому сложно поддается правильной диагностике. Одним из первых симптомов становится головная боль, которая не купируется почти никакими болеутоляющими средствами.
В 2017 году отоларингологами госпиталя им. А.А. Вишневского проведено около 400 эндоскопических операций на полости носа и околоносовых пазух, включая лазерную аденотомию и тонзиллоктэмию.
Сфеноидит (синусит клиновидной пазухи): симптомы, диагностика, лечение
- Как и любой синусит, сфеноидит может быть острым и хроническим.
- Типичным симптомом сфеноидита – головная боль, чаще не локализованная в затылочной области, глазнице, темени, висках.
- Диагноз ставится только после клинического обследования.
- Для лечения сфеноидита доступны различные методы, но предпочтительна эндоскопическая хирургия (сфенотомия).
Острая форма любого синусита, в том числе и сфеноидита (синусит клиновидной пазухи) обычно возникает в результате респираторных инфекций. Параназальные пазухи вовлечены почти в каждый ринит или насморк. В 5-10% случаев возникает также бактериальный сфеноидит.
Что такое острый сфеноидит?
Параназальные пазухи – заполненные воздухом образования в черепе, которые связаны узкими проходами с полостью носа.
В околоносовых пазухах образуются выделения и слизь, которые в норме поступают через соустья в носовую полость. Однако если эти проходы закупориваются отеком слизистой от простуды или от других причин, то отток отделяемого нарушается. Тогда существует опасность скопления бактериальной или вирусной инфекции в пазухах.
В 90% случаев сфеноидит является вирусным (грипп, ОРЗ и др.) и только в ходе продолжения заболевания бактерии присоединяются к этому процессу (бактериальная суперинфекция).
Что такое хронический сфеноидит?
Если сфеноидит длится более 12 недель, его называют хроническим, что затрудняет его лечение обычными нехирургическими методами.
Какие симптомы вызывает сфеноидит?
- Острая головная боль, особенно при ее наклоне.

- При сфеноидите боль, чаще не локализованная, а разлитая и ощущается в затылочной области, глазнице, темени, висках.
- Лихорадка, плоть до высоких цифр (39 о
- Заложенность носа – не во всех случаях.
- Накопление выделений и слизи в области носоглотки (часто гнойных).
- Ощущение неприятного запаха и привкуса.
Сфеноидит чаще сочетается с гайморитом и фронтитом. Одиночная локализация встречается достаточно редко.
Какие осложнения сфеноидита?
Если воспалительный процесс не проходит из-за отсутствия или неправильного лечения, то инфекция мигрирует в рядом расположенные отделы. Впоследствии из-за этого может возникнуть менингит, энцефалит (скопление гноя в мозговых оболочках), абсцессы и тромбоз сосудов головного мозга. Другие осложнения включают ухудшение зрения, вплоть до необратимой слепоты.
Как врач диагностирует сфеноидит?
ЛОР-врач после предварительного осмотра и опроса пациента, проводит клиническое обследование с помощью назальной эндоскопии.
Эта так называемая «эндоскопия» не является болезненной, но может быть дискомфортной. Чтобы избежать этого, полость носа предварительно обрабатывают местным анестетиком.
Для диагностики сфеноидита необходимо выполнение Компьютерной томографии (КТ) пазух носа.
Как лечится сфеноидит?
Существует два варианта лечения сфеноидита:
- Медикаментозный.
- Хирургический.
Медикаментозное лечение
Обезболивающие препараты, такие как парацетамол или ибупрофен, подходят для лечения острой боли.
Противоотечные средства, такие как ксилометазолин, псевдоэфедрин или фенилэфрин в форме капель для носа или спреев для носа, способствуют дренажу секрета из околоносовых пазух и клиновидной в том числе.
Кортикостероиды (кортизон), такие как мометазон или флутиказон, могут использоваться в качестве назального спрея.
Если симптомы не проходят более 10 дней, и они усиливаются, или наблюдается высокая температура, это свидетельствует о присоединении бактериальной инфекции.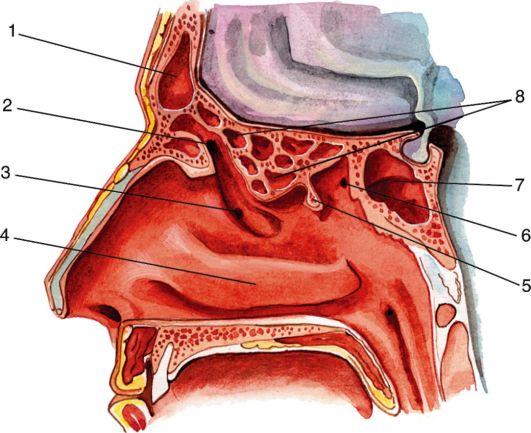 Тогда врачом назначается терапия антибиотиками.
Тогда врачом назначается терапия антибиотиками.
Хирургическое лечение
В случае если медикаментозное лечение не помогает, тогда назначается хирургическое лечение. Наиболее эффективным методом является эндоскопическая сфенотомия – это минимально травматическое воздействие с низким риском осложнений. Так же эта процедура позволяет в более короткие сроки восстановиться пациенту, выписка из стационара обычно происходит через сутки после операции.
Сфеноидит хронический (воспаление пазухи) — причины, жалобы, методы лечения
Хронический сфеноидит — возникает в результате неэффективности лечения воспаления слизистой основной пазухи в течении 1-2 мес. Этмоидит (воспаление решетчатого лабиринта) является сопутствующим сфеноидиту заболеванием. Проявления хронического воспаления основной пазухи
Причины сфеноидита
- воспаление гайморовых, лобных пазух;
- анатомические особенности строения клиновидной пазухи;
- киста или полип в клиновидной пазухе, блокирующие выходное отверстие из пазухи;
- гребни, шипы, искривление носовой перегородки;
- гипертрофический ринит, поллипозный риносинусит;
- в редких случаях — опухоли клиновидной пазухи.

Основные жалобы при неосложненном сфеноидите
- головная боль в затылочной, височной и теменной областях. Боль плохо снимается обезболивающими препаратами;
- чувство тяжести и полноты в голове, глубине носа и орбитах;
- слизисто-гнойное отделяемое, иногда с неприятным запахом, стекающее по задней стенке глотки, раздражение слизистой носоглотки;
- нарушение восприятия запахов, ощущение неприятного запаха при дыхании;
- сухой раздражающий кашель, вызванный стекающим отделяемым из основной пазухи.
В случае развития заболевания на первый план выступают жалобы на зрительные и глазодвигательные нарушения (снижение остроты зрения, периодическое двоение в глазах, опущение верхнего века), симптомы общей интоксикации, в тяжелых случаях признаки септического поражения (тромбоз кавернозного синуса, флегмона орбиты и др.), эндокринных и неврологичеких нарушений (вследствие поражения гипофиза и окружающих структур головного мозга).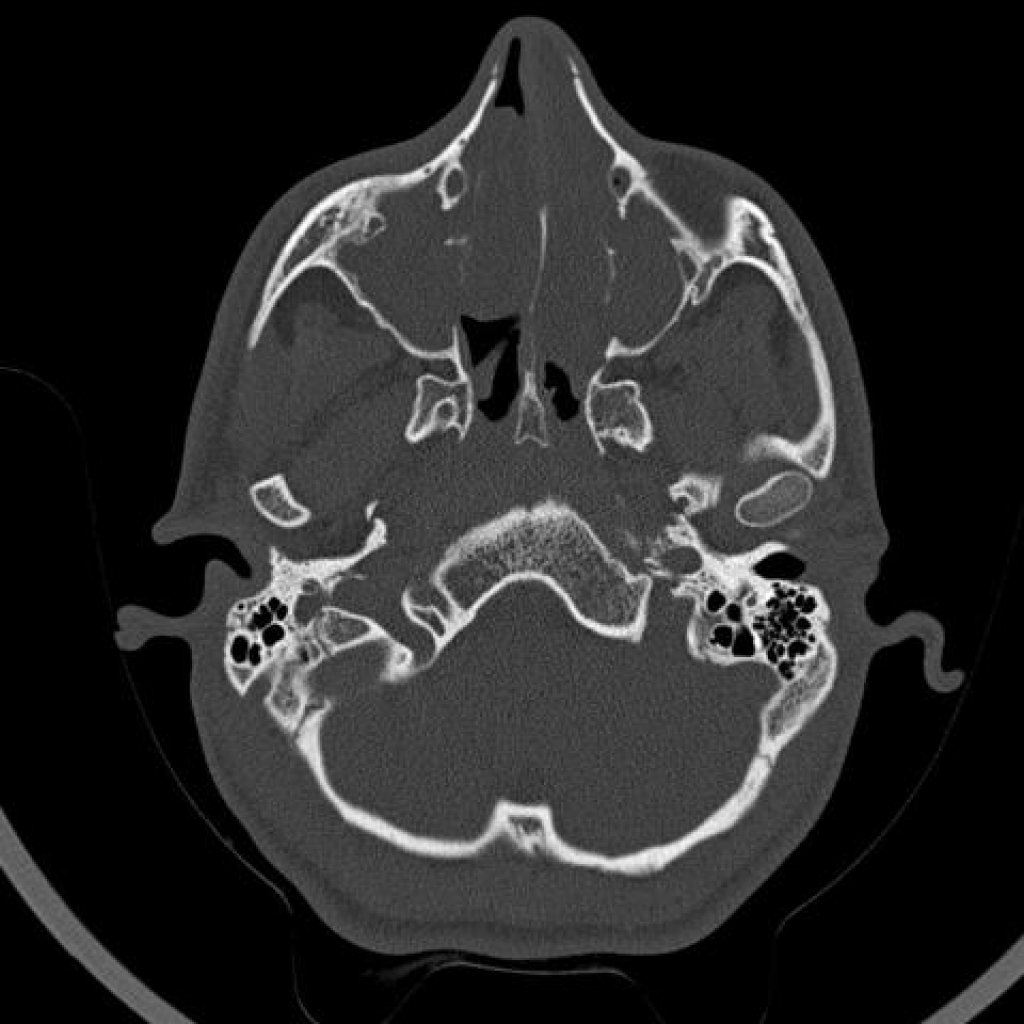
Лечение сфеноидита: консервативные и хирургические методы лечения
Консервативные методы лечения в лор-клинике
- антибактериальная, муколитическая, иммуномодулирующая терапия;
- противоаллергическая терапия;
- анемизация слизистой носа и промывание придаточных пазух носа вакуум-аспиратором.
Хирургическое лечение сфеноидита
Основными принципами лечения сфеноидита — трансназальной хирургии — являются минимальная травматизация здоровых тканей полости носа, максимальный обзор и анатомичность вмешательства. Расширение естественного отверстия приводит к уменьшению или ликвидации воспалительного процесса. Следующим этапом хирургического лечения явдяется удаление из пазухи (под контролем эндоскопа и с помощью микроинструмента) полипов, грануляций, холестеатомных масс. Все это обеспечивает минимальные сроки нахождения в стационаре лор-клиники и быстрое выздоровление пациента.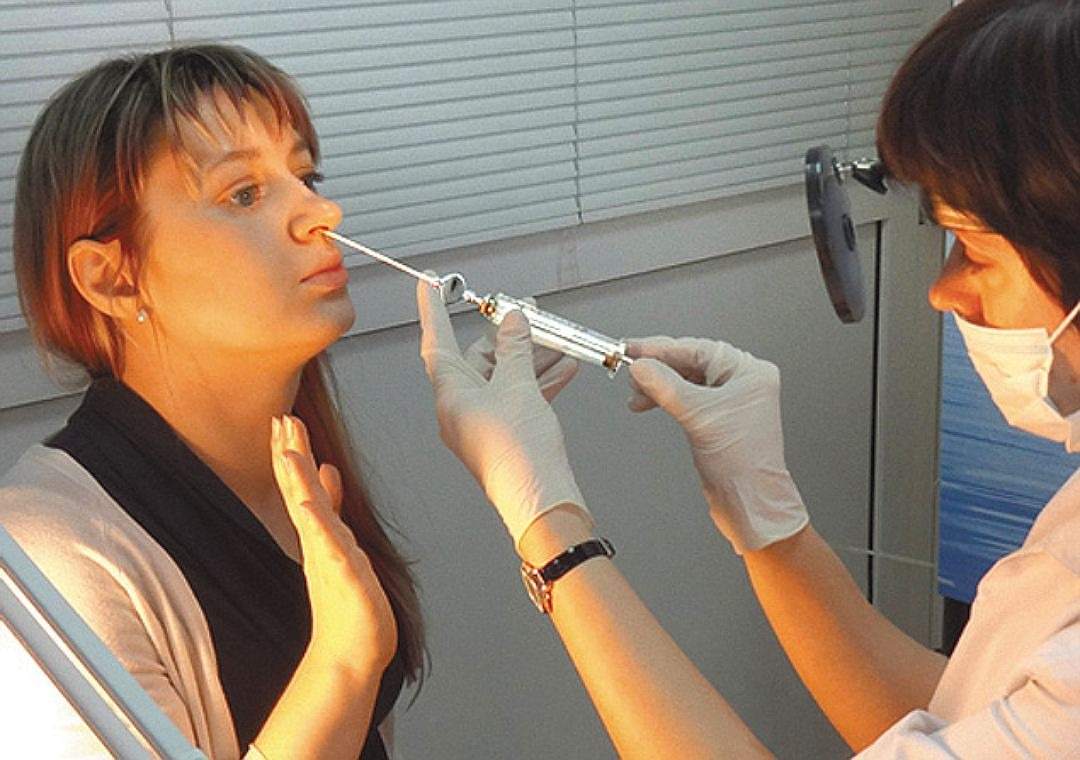
В городской больнице сделали редкую лор-операцию петербурженке, подхватившей насморк на Бали
По словам пациентки, еще на южном курорте появился насморк, а в самолете стало совсем плохо: беспощадно болели уши, все лицо и голова. В клинике предположили, что заболевание, вызванное вирусом, прогрессировало, в результате чего началось полипозное преобразование слизистой ткани пазух носа. Все это наложилось на анатомическую особенность — узкие соустья пазух. В них образовался отек на фоне воспалительного процесса, вызванного вирусом, и содержимое не имело возможности выходить наружу. Консервативная терапия даже с самыми современными антибиотиками справиться с состоянием не помогла и заведующий отделением оториноларингологии, к.м.н. Михаил Комаров принял решение оперировать.
У пациентки диагностировали распространенный синусит (воспаление в околоносовых пазухах): сфеноидит (синусит в клиновидной пазухе, расположенной в центре головы рядом с гипофизом), фронтит (синусит в лобных пазухах), этмоидит (синусит в решетчатом лабиринте, расположенном между глазницами), гайморит (синусит в верхнечелюстных, то есть гайморовых пазухах), а также двусторонний секреторный отит. Во многих городских клиниках при этмоидите и фронтите, чтобы вычистить пазухи до стенок решетчатого лабиринта, до сих пор требуется либо сверлить дрелью лоб и создавать наружный выход для гнойного содержимого пазух, либо разрезать лоб по бровям и вычищать стенки.
Во многих городских клиниках при этмоидите и фронтите, чтобы вычистить пазухи до стенок решетчатого лабиринта, до сих пор требуется либо сверлить дрелью лоб и создавать наружный выход для гнойного содержимого пазух, либо разрезать лоб по бровям и вычищать стенки.
— Мы выполнили эндовидеоскопическую операцию: во все пазухи проникали через ячейки решетчатого лабиринта и расширяемые нами естественные соустья, вычищали их до стенок, — рассказал «Доктору Питеру» Михаил Комаров. — В клиновидной пазухе и в пазухе, расположенной между глазницами, действовали с величайшей осторожностью: в первой — рядом гипофиз, во второй — орбиты глаза и зрительный нерв и переднее основание черепа. Вообще, это сложная операция — она проводится в объемном поле всего 20 мл, при этом рядом расположены и другие жизненно важные органы — мозг, гипофиз, артерии (верхне-челюстная, внутренняя сонная, небно-основная). Кроме того, перед нами стояла важная задача — не обезобразить лицо. В этих условиях очень сложно работать анестезиологу — он должен обеспечить артериальное давление на грани возможного так, чтобы в ране не кровоточило. Операция прошла успешно. Чтобы избавить пациентку от отита, под отохирургическим микроскопом поставили в уши тимпано-вентиляционные трубки для выхода секрета из среднего уха.
Операция прошла успешно. Чтобы избавить пациентку от отита, под отохирургическим микроскопом поставили в уши тимпано-вентиляционные трубки для выхода секрета из среднего уха.
Сфенотомия | ЛДЦ №1 Липецк
Запись по телефонам
+7 (4742) 37-02-52, +7 (4742) 37-03-52, +7 (4742) 37-04-52
Записаться на приём онлайн
Сфенотомия – это вид малотравматичного хирургического лечения с низким риском осложнений, которое проводится на клиновидной пазухе. Эндоскопическая операция производится с помощью микроинструмента и эндоскопа, поэтому весь процесс тщательно контролируется ЛОР-врачом. Хирург получает возможность без препятствий добраться до соустья клиновидной пазухи, расширить его и выполнить все необходимые манипуляции.
Показания к сфенотомии
Основными показаниями к сфенотомии являются:
- острые и хронические заболевания клиновидной пазухи, сопровождаемые образованием гноя;
- кисты клиновидной пазухи;
- полипы, сформировавшиеся в клиновидной пазухе.

Также к такому методу лечения прибегают в том случае, если заболевание уже запущено или обычные способы лечения не дают результата.
Сфеноидит и его лечение
Такое заболевание как сфеноидит (воспаление слизистой придаточной пазухи носа, а именно клиновидной пазухи) в тяжелых случаях может стать показанием для проведения сфенотомии. Проявляется он в большинстве случаев следующей симптоматикой:
- головные боли, особенно усиливающиеся при наклонах;
- выделения из носоглотки, нередко – гнойного характера;
- заложенность носа, из-за чего возникает затрудненное носовое дыхание;
- ощущение неприятного привкуса и запаха;
- повышенная температура;
- состояние общей слабости, головокружение.
Сфеноидит чаще всего имеет вирусную природу и развивается параллельно с ОРВИ, гриппом или ОРЗ, но в некоторых случаях возможно присоединение бактериальной инфекции. Поражение может быть одно- и/или двусторонним.
Существует два основных метода лечения сфеноидита: медикаментозный и хирургический. В первом случае речь идет о применении противоотечных средств, кортикостероидов, антибактериальных и/или противовирусных препаратов. Операция (сфенотомия) назначается, если консервативное методы не дали должного результата, общее состояние пациента ухудшается, заболевание перешло в хроническую форму или сопровождается осложнениями (например, полипозными образованиями).
Подготовка к операции
За несколько дней до операции необходимо прекратить прием препаратов, способствующих разжижению крови. Пациенту предстоит сдать общий анализ крови и мочи, при необходимости – биохимию крови. Проводится ЭКГ, уточняется, нет ли у больного аллергии на медикаменты, использующиеся для анестезии. Может потребоваться рентгенографическое исследование, КТ или МРТ с целью уточнения патологического процесса в клиновидной пазухе.
За 12 часов до операции рекомендуется отказаться от принятия пищи.
Ход операции
В клиновидную пазуху хирург проникает через полость носа с помощью специального инструмента. Делает он это путем естественного расширения анатомического соустья между полостью носа и полостью пазухи или создания искусственного соустья в передней стенке пазухи. Затем выполняется удаление патологического содержимого. Операция проводится под анестезией – местной или общей (в зависимости от тяжести патологии).
Делает он это путем естественного расширения анатомического соустья между полостью носа и полостью пазухи или создания искусственного соустья в передней стенке пазухи. Затем выполняется удаление патологического содержимого. Операция проводится под анестезией – местной или общей (в зависимости от тяжести патологии).
Если заболевание клиновидной пазухи вызвано вирусной или бактериальной инфекцией, наряду со сфенотомией может потребоваться применение антибиотиков или противовирусных, а также противовоспалительных препаратов.
Обычно операция проводится успешно без каких-либо нежелательных последствий. Но, в редких случаях допускаются некоторые риски: снижение обоняния, травма слезного протока, образование гематомы, кровоизлияние в глазницу, невралгия или раздражение тройничного нерва.
Сфенотомия в Липецке
В ЛДЦ №1 действует одно из крупнейших отделений отоларингологии в городе. В стенах нашей клиники применяются всевозможные виды диагностики и лечения, в том числе, наиболее продвинутые. Эффективное ЛОР-хирургическое лечение обеспечивается опытными врачами, использованием малоинвазивных методик хирургического вмешательства и прогрессивным оснащением.
Эффективное ЛОР-хирургическое лечение обеспечивается опытными врачами, использованием малоинвазивных методик хирургического вмешательства и прогрессивным оснащением.
Назначение сфенотомии всегда является обоснованным. Перед проведением операции пациент проходит комплексное обследование, чтобы исключить возможные риски. Для анестезии используются современные сертифицированные препараты, оказывающие минимально негативное воздействие на организм. Сама операция проводится очень аккуратно с целью предотвращения повреждения слизистой.
Лор в Липецке: +7 (4742) 37-02-52, +7 (4742) 37-03-52, +7 (4742) 37-04-52, также вы можете записаться онлайн
Эндоскопическая ринохирургия
Поиск более щадящих методов хирургического лечения заболеваний полости носа и околоносовых пазух, был направлен на возможность минимизировать операционную травму и сохранить нормальную анатомию внутриносовых структур.
Развитие функциональной эндоскопической ринохирургии связано с разработкой жестких эндоскопов. Эндоскоп представляет собой оптическую систему со встроенным стекловолоконным световодом, заключенным в металлическую оболочку. Получаемое изображение можно оценивать непосредственно через объектив или при наличии видеокамеры, на экране монитора. При этом за счет увеличения исследуемой области удается выявлять самые минимальные изменения, просто приблизив конец эндоскопа к подозрительному участку. Эндоскопы с различными углами зрения 00,300,450,700,900 и различного диаметра (2,7 и 4 мм) позволяют визуализировать все отделы полости носа и носоглотки. Возможность сохранять на диске проводимые эндоскопические осмотры и операции позволяет создавать базу для оценки динамики проводимого лечения.
Эндоскоп представляет собой оптическую систему со встроенным стекловолоконным световодом, заключенным в металлическую оболочку. Получаемое изображение можно оценивать непосредственно через объектив или при наличии видеокамеры, на экране монитора. При этом за счет увеличения исследуемой области удается выявлять самые минимальные изменения, просто приблизив конец эндоскопа к подозрительному участку. Эндоскопы с различными углами зрения 00,300,450,700,900 и различного диаметра (2,7 и 4 мм) позволяют визуализировать все отделы полости носа и носоглотки. Возможность сохранять на диске проводимые эндоскопические осмотры и операции позволяет создавать базу для оценки динамики проводимого лечения.
Предоперационная подготовка включает стандартный перечень обследований. В список добавляется эндоскопический осмотр полости носа и компьютерная томография околоносовых пазух, которые необходимы не только для диагностики, но и для ориентирования при проведении операции.
Показания для функциональной эндоскопической хирургии пазух:
-
Хронический полипозный риносинусит.
 Полипы полости носа.
Полипы полости носа.
-
Хронический гайморит, этмоидит, фронтит, сфеноидит.
-
Киста, инородное тело, мукоцеле верхнечелюстной, лобной или клиновидной пазух.
Эндоскопическая хирургия околоносовых пазух (FESS- Functional Endoscopic Sinus Surgery) на сегодняшний день является наиболее оптимальным методом хирургического лечения хронических синуситов. Выполнение подобных операций требует не только хорошего знания эндоскопической анатомии внутриносовых структур, но и умения бимануально выполнять эндоскопические манипуляции.
Большое значение в развитии заболеваний околоносовых пазух играют патологические изменения в области среднего носового хода, где открываются их соустья. Целью оперативного лечения при хроническом верхнечелюстном синусите является создание адекватного сообщения между пазухой и полостью носа. Тем самым, восстанавливается вентиляция и дренаж пазухи.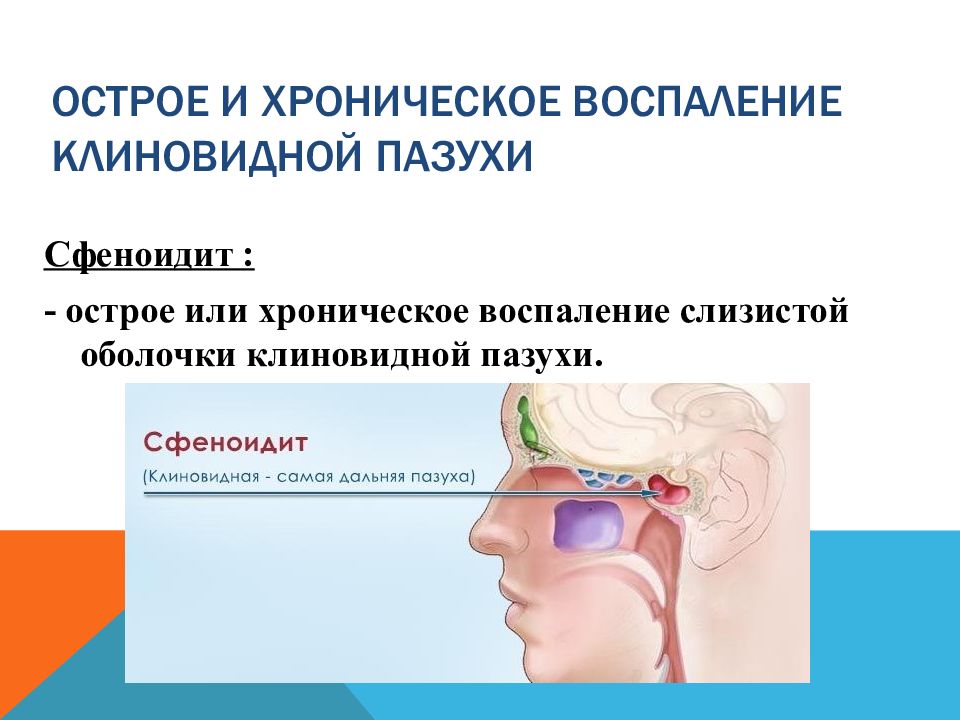 Через расширенное естественное соустье может быть удалено все патологическое содержимое из пазухи – гнойное отделяемое, инородное тело, киста, мукоцеле, полипы. При удалении инородных тел и кист из верхнечелюстных пазух, расположенных в области дна пазухи, нередко применяется подход через нижний носовой ход. Визуальный контроль позволяет максимально сохранять неизмененные структуры. Для лечения фронтита необходимо восстановление вентиляции лобной пазухи через естественный лобно-носовой канал. В отношении решетчатых и клиновидных пазух используется тот же принцип: при необходимости вскрывается максимальное количество пораженных клеток решетчатого лабиринта, но не обязательно все. Сохранение не только нормальной, но и патологически измененной слизистой является одной из концепций эндоскопической хирургии пазух. Было доказано, что восстановление нормальной вентиляции пазух способствует регенерации слизистой оболочки.
Через расширенное естественное соустье может быть удалено все патологическое содержимое из пазухи – гнойное отделяемое, инородное тело, киста, мукоцеле, полипы. При удалении инородных тел и кист из верхнечелюстных пазух, расположенных в области дна пазухи, нередко применяется подход через нижний носовой ход. Визуальный контроль позволяет максимально сохранять неизмененные структуры. Для лечения фронтита необходимо восстановление вентиляции лобной пазухи через естественный лобно-носовой канал. В отношении решетчатых и клиновидных пазух используется тот же принцип: при необходимости вскрывается максимальное количество пораженных клеток решетчатого лабиринта, но не обязательно все. Сохранение не только нормальной, но и патологически измененной слизистой является одной из концепций эндоскопической хирургии пазух. Было доказано, что восстановление нормальной вентиляции пазух способствует регенерации слизистой оболочки.
Необходимо учитывать и тот факт, что развитие хронического синусита может быть связано с патологическими изменениями в полости носа: искривлением перегородки носа, гипертрофией средней или нижней носовой раковин. В связи с этим для достижения хорошего эффекта при операциях на околоносовых пазухах, производится коррекция перегородки носа, деструкция нижних носовых раковин, частичная резекция средней носовой раковины.
Для остановки носового кровотечения в послеоперационном периоде применяются губчатые тампоны Мероцель. Такая тампонада хорошо переносится пациентами, легко и безболезненно удаляется из полости носа на 2й день после операции.
Использование метода FESS позволяет не только восстановить нормальное носовое дыхание, но и максимально сохранить анатомию полости носа и околоносовых пазух. Такие операции легко переносятся пациентами, не требуют длительного пребывания в стационаре. После вмешательства восстановительный период занимает около недели.
Важным является и послеоперационный уход за полостью носа — удаление сгустков и корок, назначение противовоспалительной, противоотечной и антибактериальной терапии. Это позволяет предотвратить спаечный процесс и способствует лучшему заживлению.
Под эндоскопическим контролем в нашем медицинском центре осуществляются следующие операции:
-
Этмоидотомия – вскрытие клеток решетчатого лабиринта.
-
Гайморотомия – вскрытие верхнечелюстной пазухи.
-
Вскрытие клиновидной пазухи.
-
Ревизия лобно-носового кармана.
-
Удаление полипов полости носа.
-
Инфундибулотомия.
-
Удаление инородного тела из верхнечелюстной пазухи.
-
Удаление кистоподобного образования из верхнечелюстной пазухи.
Вы можете записаться на прием к врачу, позвонив по телефону +7 (812) 325-00-03 или оставив онлайн-заявку.
Ревизионная операция у пациентки с хроническим сфеноидитом
Видеозапись операции доступна по ссылке: https://disk.yandex.ru/i/EAXUI6l-t3590Q
Пациентка 57 лет поступила с жлобами на периодические боли в области затылка и в левой половине головы, выделения корочек из левой половины носа, плохой сон.
В июне 2018 г — септопластика, нижняя конхотомия, после которой отмечался резкий подъем температуры, проводился курс системной антибиотикотерапии. В последствии перенесла 2 операции на левой клиновидной пазухе, рассечение синехий в полости носа, еще несколько курсов антибиотикотерапии, лечение противогрибковыми препаратами по поводу кандидоза пищевода, удаление двух зубов с периапикальными кистами. Пациентка наблюдается у невролога, рекомендованы атаракс, сермион, мидокалм по поводу цефалгии сложного генеза.
При осмотре носовое дыхание свободное. Перегородка носа по средней линии с небольшим остаточным гребнем справа. Слизистая оболочка носа бледно-розовая, местами сухая, атрофичная. Нижние носовые раковины уменьшены в размерах, правая резецирована. Патологических выделений нет.
КТ околоносовых пазух: субтотальное снижение пневматизации правой клиновидной пазухи, пазуха асимметрична, правая крупнее левой, межпазушная перегородка смещена влево. Снижение пневматизации левой клиновидной пазухи.
Диагноз: J32.3 Хронический сфеноидит
02.02.21 г. выполнена эндоскопическая операция на клиновидных пазухах под ЭТН.
После инфильтрации тканей 0.5% раствором лидокаина c адреналином произведен разрез в заднем отделе перегородки носа слева перед рострумом клиновидной кости. Слизистая оболочка отсепарована от костного остова на левой стороне, затем через разрез кости на правой стороне. Задние отделы остова перегородки носа удалены вместе с рострумом, вскрыты обе клиновидные пазухи, в них гнойное отделяемое, отечная полипозно измененная слизистая оболочка. Все патологическое удалено. Передние стенки клиновидных пазух и межпазушная перегородка резецированы бором, создано максимально широкое сообщение пазух с задними отделами полости носа и между собой.
Рыхлая тампонада полости пазух гемостатической губкой с дексаметазоном.
Интраоперационная кровопотеря – 20 мл.
Материал – слизистая оболочка левой клиновидной пазухи — направлен на гистологическое исследование. Заключение: хронический полипозный синусит.
Сразу поле операции у пациентки прошла головная боль. Выписана на 2-е сутки после операции, рекомендовано промывание полости носа 1% солевым раствором, терапия кларитромицином в течение 1 месяца. После выписки отмечает нормализацию сна, аппетита, общего самочувствия.
Обсуждение:Этот случай интересен тем, что пациента после 2-х неудачных операций по поводу сфеноидита вместо направления к более опытному хирургу получала медикаментозное лечение у невролога по поводу головной боли и была вынуждена самостоятельно искать хирургической ЛОР-помощи.
Оценка и хирургическое лечение изолированной болезни клиновидной пазухи | Пластическая хирургия лица | JAMA Отоларингология — хирургия головы и шеи
Цели Оценить патологические состояния, предоперационную оценку, лечение и клинические исходы, связанные с заболеванием клиновидной пазухи.
Дизайн Ретроспективное исследование.
Настройка Справочный центр при высшем учебном заведении.
Пациенты Все пациенты с изолированным заболеванием клиновидной пазухи, леченные хирургическим путем или у которых хирургическое вмешательство считалось основным вариантом лечения.
Основные показатели результатов Демографические данные, признаки и симптомы, результаты эндоскопии и визуализации, хирургическое лечение, хирургическая патология и клинические исходы были исследованы у пациентов с заболеванием клиновидной пазухи в Медицинском колледже Висконсина, Милуоки, в период с 1 января 1991 г. по 31 декабря. 2001 г.
Результаты В исследуемую популяцию вошли 17 женщин и 12 мужчин, средний возраст которых составлял 52,3 года (диапазон от 15 до 82 лет). Наиболее частым симптомом была головная боль (20 пациентов [69%]). Визуализационная оценка во всех случаях включала компьютерную томографию и / или магнитно-резонансную томографию. Патология клиновидной пазухи варьировала и включала синусит (11 пациентов [38%]), опухоль (7 [24%]), мукоцеле (5 [17%]), грибковый процесс (3 [10%]) и свищ спинномозговой жидкости ( 3 [10%]).Двадцать один случай (72%) лечили эндоскопически, а 4 (14%) лечили с помощью транссептального доступа. Одному пациенту (3%) был выполнен комбинированный экстракраниально-эндоскопический трансназальный доступ, а другому (3%) — удаленный доступ к средней части лица. Остальным 2 пациентам (7%) хирургическое вмешательство не проводилось.
Выводы Учитывая высокую распространенность невоспалительных поражений в области клиновидной пазухи, тщательное предоперационное обследование является обязательным. Первоначально это должно включать носовую эндоскопию и компьютерную томографию, чтобы помочь определить местоположение, степень и характер поражения.В некоторых случаях магнитно-резонансная томография может помочь определить природу и степень поражения. При подозрении на сосудистое поражение следует рассмотреть возможность проведения ангиографии. При планировании хирургического доступа следует принимать во внимание клинические данные и результаты визуализации.
НАЧАЛЬНЫЕ СИМПТОМЫ болезни клиновидной пазухи часто расплывчаты, и их трудно охарактеризовать. Несмотря на наличие нескольких критических структур, окружающих клиновидный синус, включая сонную артерию, зрительные нервы, твердую мозговую оболочку и черепные нервы с III по VI, симптомы, связанные с этими структурами, возникают реже, чем неспецифические жалобы, такие как головная боль. 1 -6 Наиболее частыми сопутствующими симптомами, описанными в литературе, являются головная боль и нарушение зрения, которые могут возникать как при воспалительных, так и при опухолевых процессах. Заболевание клиновидной пазухи часто обнаруживается рентгенологически как случайная находка при оценке некоторых других аномалий. Различные патологические находки в этом регионе, включая сосудистые новообразования, сосудистые мальформации и энцефалоцеле, могут повысить риски хирургического вмешательства в этом регионе. 2 , 7 , 8 Таким образом, тщательное предоперационное обследование, включая эндоскопическую оценку и передовые методы визуализации, полезно для безопасного лечения поражений, расположенных в этой области.
В этом отчете идентифицировано и рассмотрено 29 случаев патологических изменений, в первую очередь затрагивающих клиновидную пазуху. Целью нашего исследования является обзор нашего опыта с поражениями, расположенными в этом регионе. Особое внимание уделяется предоперационной оценке с упором на визуализацию и ее роль в планировании лечения.
Ретроспективное исследование было предпринято для выявления всех пациентов, пролеченных в Медицинском колледже Висконсина, Милуоки, с диагнозом заболевания, затрагивающего клиновидную пазуху.Все эти случаи подверглись тщательному анализу карт для выявления случаев предполагаемой изолированной болезни клиновидной пазухи. Были включены только случаи, которые лечились хирургическим путем или в которых операция рассматривалась в качестве основного варианта лечения. Были рассмотрены предоперационные симптомы и физические данные, включая дефицит черепных нервов, визуализационные исследования, оперативные процедуры, результаты хирургических вмешательств, патологический диагноз и послеоперационные результаты. В процессе обзора были приняты меры для включения только пациентов с эндоскопическими и / или визуализационными доказательствами аномалии, в первую очередь затрагивающей клиновидную пазуху.Были включены опухоли из соседних внутричерепных структур, которые можно было ошибочно принять за первичные клиновидные отростки. Опухоли, поражающие преимущественно другие носовые пазухи, были исключены из этого отчета.
Выявлено 29 случаев изолированной болезни клиновидной пазухи. Семнадцать пациентов были женщинами и 12 мужчинами в возрасте от 15 до 82 лет (в среднем 52,3 года). Срок наблюдения составил от 2 месяцев до 10 лет (в среднем 19 месяцев). Головная боль была наиболее частым симптомом (20 пациентов [69%]) среди всех пациентов.Головные боли чаще всего характеризовались как ретроорбитальные или затылочные. Другие симптомы, отмеченные при обращении, включали лицевую боль (5 [17%]), снижение остроты зрения или диплопию (6 [21%]), гнойную ринорею (3 [10%]) и одностороннюю заложенность носа (7 [24%]). . У двух пациентов были симптомы, соответствующие менингиту, у 3 — ринорея спинномозговой жидкости (ЦСЖ), а у 2 — эндокринные нарушения. У одного пациента не было симптомов, и поражение было обнаружено случайно при визуализации, выполненной по другой причине.Всем 29 пациентам была сделана компьютерная томография (КТ), 20 — КТ и магнитно-резонансная (МРТ) визуализация, а 1 пациенту — КТ, МРТ и церебральная артериография.
Заболевание клиновидной пазухи включало синусит (11 пациентов [38%]), опухоль (7 [24%]), мукоцеле (5 [17%]), грибковый процесс (3 [10%]) и свищ спинномозговой жидкости (3 [10]). %]). Для наглядности поражения делятся на воспалительные и невоспалительные категории.
Хирургическое лечение пациентов было эндоскопическим у 21 (72%), транссептальным — у 4 (14%), отслоением средней зоны лица — у 1 (3%), комбинированной экстракраниально-эндоскопической трансназальной резекцией — у 1 (3%).Один пациент выбрал первичную лучевую терапию (3%), а дополнительный пациент (3%) отказался от хирургического вмешательства.
В таблице 1 представлены симптомы 11 пациентов с изолированным клиновидным синуситом. Наиболее частым симптомом была головная боль (8 из 11 пациентов). Клинические описания головной боли включали ретроорбитальную (6 из 8 пациентов) и затылочную (2 из 8 пациентов). Пациенты также сообщали, в порядке возрастания частоты, визуальные симптомы, гнойный дренаж и заложенность носа.Из 2 пациентов, сообщивших о визуальных симптомах, один отметил диплопию, а другой — одностороннее снижение остроты зрения. При осмотре у второго пациента были обнаружены асимметричные зрачки, легкий птоз и односторонний синдром сухого глаза, что соответствует синдрому Хорнера. Пациент, описанный в категории «Другое» в Таблице 1, имел данные, соответствующие менингиту (лихорадка, изменения психического статуса, головная боль, ригидность шеи), а также положительный посев крови. При эндоскопическом обследовании у 6 из 11 пациентов был обнаружен гнойный дренаж в клиновидно-этмоидальном кармане, у остальных пациентов — неспецифические признаки.Визуализирующие исследования у этих пациентов показали результаты, соответствующие воспалительному заболеванию, такие как уровни жидкости и воздуха, утолщение слизистой оболочки, помутнение и / или хронический остит. Эрозия костей не была выявлена ни в одном из этих случаев. Пациент с симптомами менингита продемонстрировал результаты МРТ, согласующиеся с острым сфеноидным синуситом с внутричерепными признаками эпидуральной эмпиемы и воспаления твердой мозговой оболочки (рис. 1).
Хирургическое лечение состояло из эндоскопической сфеноидотомии у всех пациентов с использованием эндоскопического трансназального или трансетмоидного доступа во всех случаях.В послеоперационном периоде 10 из 11 пациентов отметили улучшение симптомов. Оставшемуся пациенту впоследствии потребовалась транссептальная сфеноидотомия с полным удалением передней клиновидной поверхности лица из-за тяжелого остеонеогенеза, и через 28 месяцев после операции симптомы отсутствовали. Одному пациенту через 6 лет потребовалась повторная эндоскопическая сфеноидотомия из-за рецидивов симптомов. Один случай осложнился утечкой спинномозговой жидкости в результате повреждения задней решетчатой пластинки. Это было отмечено во время операции и исправлено с помощью свободного трансплантата слизистой оболочки и без люмбального дренажа.Пациент выздоровел, и утечка спинномозговой жидкости исчезла без происшествий. У обоих пациентов с нарушением зрения исчезли визуальные симптомы.
У всех 3 пациентов с диагнозом грибковые поражения наблюдалась головная боль. В 2 случаях головная боль была описана как ретроорбитальная. У одного пациента наблюдалось одностороннее снижение остроты зрения на фоне гнойной ринореи (табл. 1). Носовая эндоскопия показала гнойное дренирование клиновидной ниши у всех 3 пациентов.Результаты КТ и МРТ соответствовали грибковому заболеванию, изолированному в клиновидной пазухе (рис. 2). У пациента со сниженной остротой зрения на КТ была отмечена эрозия костной ткани над зрительным нервом, а МРТ показала воспаление зрительного нерва.
Хирургическое лечение включало эндоскопическую трансназальную сфеноидотомию с обнаружением грибковой мицетомы ( Aspergillus видов) и утолщения слизистой оболочки. Гистопатологическое исследование выявило неинвазивные виды Aspergillus во всех случаях.В послеоперационном периоде у всех пациентов исчезли симптомы. У пациента со сниженной остротой зрения наблюдалось частичное выздоровление с сохранением симптомов, которые было трудно отличить от несвязанной деменции. По данным послеоперационной эндоскопии и КТ ни у одного из пациентов не было рецидива заболевания.
В нашей серии у 5 пациентов были мукоцеле или мукопиоцеле (таблица 1). Наиболее частым симптомом была головная боль (4 из 5 случаев). Другие симптомы включали снижение остроты зрения, заложенность носа и гнойную ринорею.Эндоскопические данные были неспецифическими в 4 из 5 случаев. В оставшемся случае мукоцеле сместило лицевую сторону клиновидной пазухи кпереди. Результаты КТ и МРТ соответствовали мукоцеле у всех 5 пациентов с помутнением и расширением стенок пазух.
Всем 5 пациентам была выполнена эндоскопическая марсупиализация и частичная резекция мукоцеле эндоскопическим трансетмоидным доступом. Интраоперационные и гистопатологические данные соответствовали мукоцеле во всех случаях.В послеоперационном периоде у всех пациентов исчезли симптомы, и повторной операции не потребовалось. Последующие обследования, включая назальную эндоскопию и КТ, не выявили признаков рецидива или стойкого заболевания при среднем периоде наблюдения 37 месяцев (диапазон 24-60 месяцев).
У трех пациентов был выявлен свищ ЦСЖ клиновидной пазухи, подтвержденный исследованиями β2-трансферрина. Причина утечки не была выяснена на основании анамнеза и физического осмотра; однако у 1 пациента в анамнезе была удаленная травма головы.Считалось, что у двух пациентов возник спонтанный свищ спинномозговой жидкости. У двух пациентов была явная односторонняя ринорея, которая усилилась при провокационном позиционировании. Последний пациент поступил с симптомами менингита, включая головную боль, ригидность затылочной кости и лихорадку, наряду с явной односторонней ринореей в анамнезе. В 2 случаях результаты назальной эндоскопии были неспецифическими. В третьем случае было отмечено, что спинномозговая жидкость выходит из устья клиновидной пазухи, когда пациент наклоняется вперед во время процедуры.КТ-исследования у каждого из пациентов продемонстрировали костное расхождение стенок клиновидной пазухи, а также частичное или полное помутнение пазухи (рис. 3). Результаты МРТ включали гиперинтенсивный сигнал на Т2-взвешенных изображениях в пазухах, соответствующих жидкости у всех 3 пациентов. Грыжа паренхимы головного мозга или мозговых оболочек через костный дефект в пазухе не была идентифицирована с помощью МРТ ни в одном из случаев.
Двум пациентам выполнено транссептальное восстановление утечки спинномозговой жидкости с костным и слизистым трансплантатом.Во время операции у одного пациента была обнаружена грыжа паутинной грануляции в латеральной части клиновидной пазухи. Ни у одного пациента не было рецидива утечки спинномозговой жидкости через 11 и 12 месяцев. Ринорея в спинномозговой жидкости у третьего пациента разрешилась спонтанно. Этот пациент отказался от дальнейшего лечения и был потерян для последующего наблюдения.
Выделены две группы пациентов с новообразованиями с вовлечением клиновидной пазухи. У трех пациентов были выявлены первичные опухоли клиновидной пазухи, включая гемангиому, плоскоклеточный рак и аденоидно-кистозный рак.У четырех пациентов были новообразования, возникшие из соседних внутричерепных структур, что привело к полному помутнению клиновидной пазухи. Эти поражения включали менингиому и 3 аденомы гипофиза. В группе пациенты с опухолями, затрагивающими клиновидную пазуху, чаще всего проявляли заложенность носа или визуальные симптомы.
Первичные новообразования клиновидной пазухи.
У трех пациентов были выявлены первичные новообразования клиновидной кости, 2 из которых были злокачественными (таблица 2).Заложенность носа была наиболее частой жалобой (3 [100%]). Ни одно из злокачественных новообразований не привело к дефициту черепных нервов. При эндоскопии были обнаружены поражения мягких тканей в области клиновидно-этмоидальной впадины, одно из которых было пульсирующим. При КТ были отмечены образования плотности мягких тканей с переменным увеличением, частичное или полное помутнение пазух и эрозия 1 или более стенок клиновидной кости. Результаты МРТ варьировали в зависимости от типа опухоли, но во всех случаях помогли дополнительно охарактеризовать опухоль и определить ее размер.Заметное улучшение результатов КТ и МРТ у пациента с кавернозной гемангиомой свидетельствовало о сосудистом поражении, хотя при МРТ не было выявлено пустот (рис. 4). Пациенту была проведена стандартная церебральная ангиография, которая показала плотный румянец опухоли и множественные артериальные каналы от внутренней и внешней сонных артерий. Больному проведена предоперационная транскатетерная эмболизация с баллонной пробной окклюзией внутренней сонной артерии.
Лечение включало хирургическое иссечение у 2 пациентов, а у 1 пациента с плоскоклеточным раком клиновидной пазухи и инвазией кавернозных синусов была проведена первичная лучевая терапия.Иссечение кавернозной гемангиомы потребовало удаленного доступа к средней части лица, в то время как аденоидно-кистозная карцинома была удалена с помощью трансетмоидного эндоскопического доступа. В данном случае опухоль располагалась на передней поверхности клиновидной кости. Этмоидэктомия была выполнена с целью воздействия и облегчения послеоперационного эндоскопического мониторинга. Затем была резецирована передняя поверхность клиновидной кости, а также задняя перегородка вместе с опухолью. Осложнений лечения не было, и все 3 пациента не имели заболевания на основании послеоперационной эндоскопической и рентгенологической оценки в различные периоды наблюдения (таблица 2).
Опухоли из окружающих структур.
В нашей серии 4 опухоли возникли из окружающих структур (таблица 3). Симптомы и результаты эндоскопических исследований были разными. КТ показала частичное или полное помутнение клиновидной пазухи с эрозией стенок клиновидной пазухи. Магнитно-резонансная томография была полезна для определения места происхождения опухоли и взаимосвязи массы с окружающими жизненно важными структурами, такими как зрительный нерв, внутренняя сонная артерия и кавернозные синусы.
В случаях макроаденомы гипофиза применялся транссептальный доступ. Резекцию менингиомы производили комбинированным внутричерепно-эндоскопическим трансназальным доступом. Никаких осложнений не возникло, и все 4 пациента не имели заболевания в разные периоды наблюдения (таблица 3).
Заболевание клиновидной пазухи, хотя и редко по сравнению с другими пазухами, представляет собой ряд диагностических и терапевтических проблем.Начальные признаки и симптомы болезни клиновидной пазухи часто схожи, независимо от аномалии. Согласно обзору литературы и нашему опыту, наиболее частым симптомом является боль в лице или головная боль. Cakmak et al., 1 , сообщая о самой большой задокументированной серии пациентов с изолированной болезнью клиновидной пазухи, сообщили о головной боли в качестве основной жалобы у 72,5% пациентов. Точно так же наша серия выявила головную боль у 69%. Эта боль часто расплывчата и ее трудно охарактеризовать независимо от процесса, затрагивающего регион.Визуальные изменения были вторым наиболее распространенным симптомом в нашей серии (21%), что аналогично частоте, обнаруженной в других сериях. 1 , 2 Хотя сообщается, что они чаще встречаются при злокачественных неопластических процессах, визуальные изменения возникают также при воспалительных и доброкачественных неопластических процессах. Таким образом, изменения зрения, связанные со снижением остроты зрения или глазодвигательной дисфункцией, не дают достоверной информации о патологической природе поражения. Другой дефицит черепных нервов, хотя это важно задокументировать, может возникать как при воспалительных, так и при невоспалительных поражениях.
Эндоскопия носа должна выполняться в рамках обследования пациентов с первичным заболеванием клиновидной пазухи. Это полезно для получения культурального материала и определения любого расширения носовой полости. Для пациентов с ринореей спинномозговой жидкости назальная эндоскопия может быть полезна для определения места утечки в клиновидной пазухе. Эндоскопия также может быть полезна для выявления любых анатомических препятствий, которые, возможно, потребуется устранить во время операции. Однако даже в тех случаях, когда поражение распространяется в носовую полость, можно получить минимальную информацию о причине процесса.Учитывая возможные разрушительные последствия, следует избегать эндоскопической биопсии до завершения обследования и разработки плана лечения.
Синоназальная компьютерная томография показана во всех случаях изолированной болезни клиновидной пазухи. Компьютерная томография в аксиальной плоскости, в дополнение к стандартному корональному сканированию, может предоставить важную информацию. Осевая плоскость четко демонстрирует взаимосвязь зрительных нервов и внутренних сонных артерий со стенками клиновидной пазухи.Компьютерная томография полезна для определения степени поражения и выявления очаговых расхождений в стенках пазух. Хотя эрозия кости часто связана со злокачественными неопластическими процессами, она может быть связана с широким спектром патологических состояний. 1 , 2 Кроме того, поражения внутри клиновидной пазухи, которые происходят из соседних структур, почти всегда демонстрируют костное разрушение. 1 Компьютерная томография несколько ограничена по сравнению с МРТ и, конечно, ангиографией, в ее способности определять васкуляризацию поражения.Биопсия в случае гиперваскулярной массы может быть катастрофической, и смерть сообщается как осложнение диагностической биопсии. 7 Если есть подозрение на сосудистое поражение, перед биопсией можно выполнить МРТ с усилением гадолиния, МР-ангиографию и / или обычную ангиографию. Наличие одного только усиления в очаге поражения на КТ или МРТ не обязательно означает, что оно является гиперваскулярным. Магнитно-резонансная томография может определить, что поражение является сосудистым, если пустоты потока идентифицированы на T2-взвешенных или постгадолиниевых T1-взвешенных изображениях.Интраоперационная кровопотеря во время резекции гиперваскулярных образований может быть уменьшена, если перед операцией провести транскатетерную эмболизацию. Окклюзия с помощью баллонного теста выполняется в случаях, когда может потребоваться умерщвление внутренней сонной артерии, чтобы определить риск ишемии головного мозга после окклюзии сосуда.
Сосудистые поражения, хотя и редко, но встречаются в клиновидной пазухе и должны учитываться при дифференциальной диагностике изолированной болезни клиновидной пазухи. 7 -9 Сообщается, что помимо кавернозных гемангиом, в виде отдельных поражений клиновидной пазухи возникают аневризмы внутренней сонной артерии, каротидно-кавернозные свищи и гемангиоперицитомы. 8
В большинстве случаев округлая или дольчатая масса, частично заполняющая пазуху, представляет собой ретенционную кисту или полип слизистой. Однако, учитывая анатомическое расположение клиновидной пазухи и ее связь с окружающими жизненно важными структурами, полип, расположенный сверху или сбоку, может представлять собой энцефалоцеле или аневризму внутренней сонной артерии.Для различения этих образований рекомендуется использовать МРТ. 2 Хотя ринорея спинномозговой жидкости не представлена в нашей серии, она может быть связана с клиновидным энцефалоцеле. Магнитно-резонансная томография в случаях энцефалоцеле легко демонстрирует грыжу паренхимы головного мозга, мозговых оболочек и спинномозговой жидкости в пазухах. 1 , 2
Мукоцеле клиновидной пазухи выглядит как помутневшая расширенная пазуха на КТ. 10 Магнитно-резонансная томография может быть полезна для дифференциации мукоцеле от других поражений, которые расширяют синус и имеют аналогичную плотность на КТ.Магнитно-резонансная томография обычно демонстрирует однородное расширяющееся гипоинтенсивное поражение на T1-взвешенных изображениях с гиперинтенсивным сигналом T2. Из-за вариабельного содержания белка в давно существующих мукоцеле интенсивность сигнала может сильно варьировать как для T1-, так и для T2-взвешенных последовательностей. 11 Магнитно-резонансная томография может также продемонстрировать неопластические или воспалительные заболевания, препятствующие развитию устья основной кости, что может привести к образованию мукоцеле. 12
Плоскоклеточный рак является наиболее частым первичным злокачественным новообразованием пазух, но редко встречается в клиновидной пазухе.Сообщалось, что различные доброкачественные и злокачественные опухоли возникают из клиновидной пазухи или вторично поражают ее. Сообщалось, что метастатическое заболевание поражает клиновидную пазуху с преобладанием рака простаты, почек и легких. 13 , 14 Использование МРТ полезно для предоперационной оценки этих поражений, как с точки зрения предоставления информации о возможных отклонениях, так и для определения взаимосвязи с окружающими жизненно важными структурами. Кроме того, МРТ превосходит КТ в дифференциации опухоли от закупоренного секрета.
Трансназальные хирургические доступы к изолированным поражениям клиновидной кости включают эндоскопический трансназальный, эндоскопический трансетмоидный, транссептальный и эндоскопический крыловидные ямки. 15 При необходимости каждый из них может использоваться в сочетании с экстракраниальным доступом. В случаях, связанных с воспалительным процессом, трансназальная эндоскопическая сфеноидотомия с использованием верхней носовой раковины в качестве ключевого ориентира считается безопасной и эффективной. 16 Трансназальный доступ наиболее эффективен у пациентов с широким носом; в противном случае может потребоваться частичная резекция средней носовой раковины.Трансетмоидный доступ может быть рассмотрен в случае узкого носа, или если другие носовые пазухи вовлечены в процесс заболевания или требуется более широкое хирургическое вмешательство. У пациентов с осложнением сфеноидита также может быть рассмотрен трансетмоидный доступ для облегчения послеоперационной вентиляции и хирургической обработки раны. Транссептальный доступ обеспечивает более широкую экспозицию всей передней поверхности клиновидной кости и позволяет использовать бинокулярное зрение. В нашем учреждении транссептальный доступ чаще всего используется при хирургии гипофиза, но при необходимости его можно адаптировать для других процессов, затрагивающих клиновидную пазуху.Это позволяет использовать обе руки для рассечения, что особенно полезно при резекции сосудистых опухолей или повреждений и устранении утечек спинномозговой жидкости. Эндоскопы, расположенные под углом, также могут использоваться при таком подходе для улучшения визуализации боковых впадин пазухи. Эндоскопический доступ к крыловидной ямке наиболее полезен для доступа к поражениям на латеральной стороне клиновидной пазухи, в частности к свищам спинномозговой жидкости.
В последние годы мы использовали компьютерную хирургию носовых пазух для резекции опухолей основания черепа и исправления дефектов основания черепа.Эта технология обеспечивает интраоперационную локализацию и полезна, когда анатомия искажена болезненным процессом или предыдущей операцией. 17 Объективная документация по повышению безопасности и результатов, однако, не была создана, и компьютерная хирургия носовых пазух остается дополнением к хирургическому опыту и анатомическим знаниям.
Изолированное заболевание клиновидной пазухи возникает относительно нечасто, и симптомы часто расплывчаты.Наиболее частыми симптомами являются головная боль и визуальные симптомы, которые возникают практически при любой аномалии, затрагивающей этот регион. Дефицит черепных нервов, хотя чаще встречается при злокачественных процессах, может также возникать при доброкачественных и неопухолевых процессах. Таким образом, при обследовании этих пациентов следует учитывать весь дифференциальный диагноз, чтобы избежать потенциально разрушительных хирургических осложнений. Компьютерная томография достоверно демонстрирует эрозию кости, которая может указывать на распространение на соседние структуры или, наоборот, на поражение клиновидной кости поражением, происходящим из окружающей структуры.Магнитно-резонансная томография показана в случаях эрозии или расхождения костей или при обнаружении образований мягких тканей верхней или боковой части клиновидной кости. Ангиографические исследования и вмешательство могут потребоваться, если сосудистые поражения предполагаются на КТ или МРТ исследованиях. Терапевтические варианты должны учитывать желания пациента, а также результаты эндоскопических и рентгенологических исследований, чтобы оптимизировать безопасность пациента и результат.
Принята к публикации 20 мая 2002 г.
Автор, отвечающий за переписку, и оттиски: Тодд А. Лорл, доктор медицины, Медицинский колледж Висконсина, 9200 W Wisconsin Ave, Milwaukee, WI 53226 (электронная почта: [email protected]).
1. чакмак Ошохет MRKern ЕБ Изолированное поражение клиновидной пазухи. Am J Rhinol. 2000; 14: 13-19. Google Scholar2.Lawson. WReino AJ Изолированная болезнь клиновидной пазухи: анализ 132 случаев. Ларингоскоп. 1997; 107: 1590-1595.Google Scholar3.Levine H Клиновидная пазуха, запущенная носовая пазуха. Арка Отоларингол. 1978; 104: 585-587. Google Scholar 4. Перлман. SJLawson WBiller HFFriedman WHPotter GD Изолированная болезнь клиновидной пазухи. Ларингоскоп. 1989; 99: 716-720.Google Scholar 5.Rothfield Реде Фрис EJRueger Р.Г. Изолированная болезнь клиновидной пазухи. Голова Шея. 1991; 13: 208-212.Google Scholar6.Ruoppi. ПСеппа JPukkila М.Нуутинен J Изолированные болезни клиновидной пазухи: сообщение о 39 случаях. Arch Otololaryngol Head Neck Surg. 2000; 126: 777-781.Google Scholar7.Hayden RHLuna MGoepfert H Гемангиомы клиновидной пазухи. Otolaryngol Head Neck Surg. 1980; 88: 136-138.Google Scholar8. Джаноли. GJAmedee Р.Г. Сосудистая мальформация клиновидной пазухи. Ear Nose Throat J. 1991; 70: 373-375.Google Scholar 9Dufour HFesselet JMetellus П.Фигарелла-Брангер Д.Гризоли F Кавернозная гемангиома клиновидной пазухи. Surg Neurol. 2001; 55: 169-173.Google Scholar10.Chui MCBriant TDGray Торси WJHudson ARTucker W Компьютерная томография мукоцеле клиновидной пазухи. J Отоларингол. 1983; 12: 263-269. Google Scholar, 11. Доусон III. РЧортон JA МРТ мукоцеле клиновидной пазухи. AJNR Am J Neuroradiol. 1989; 10: 613-614.Google Scholar, 12, Холт. GRStandefer JABrown Jr WEGates GA Инфекционные болезни клиновидной пазухи. Ларингоскоп. 1984; 94: 330-335.Google Scholar 13.Mickel RAZimmerman MC Клиновидная пазуха — место метастазирования. Otolaryngol Head Neck Surg. 1990; 102: 709-716.Google Scholar14.Barrs. DMMcDonald TJWhisnant JP Метастатические опухоли в клиновидную пазуху. Ларингоскоп. 1979; 89: 1239-1243. Google Scholar, 15, Смит. TLToohill RJLoehrl Т.А. Тонкости эндоскопической хирургии клиновидной пазухи. В: Wackym PA, Рис DH, Шефер SD, ред. Минимально инвазивная хирургия головы, шеи и основания черепа. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2002: 259-269. Google Scholar16.Metson Р.Гликлич RR Эндоскопическое лечение клиновидного синусита. Otolaryngol Head Neck Surg. 1996; 114: 736-744.Google Scholar 17.Loehrl ТАСмит TL Эндоскопическая хирургия носовых пазух под компьютерным контролем. Curr Opin Otolaryngol Head Neck Surg. 2001; 9: 53-56. Google Scholar.Изолированный сфеноидит, скрытая причина головной боли
Абстрактные
Справочная информация: Многие пациенты ежедневно обращаются к оторинологам с жалобами на головную боль из-за риносинусита, которая обычно имеет специфические симптомы.Тем не менее, изолированный сфеноидит является редким типом синусита, но связан с более серьезными осложнениями из-за его соприкосновения с жизненно важными внутричерепными структурами и обычно связан с неспецифическими симптомами, которые могут быть пропущены как причина головной боли.Цели: Выделить случаи головной боли из-за изолированного сфеноидита, проявляющегося неспецифическими признаками и симптомами синусита, и обсудить лучшие методы диагностики и лечения, чтобы избежать серьезных осложнений.
Пациенты и методы: В период с июня 2015 г. по декабрь 2017 г. оценивалась серия исследований 27 пациентов (21 мужчина, 8 женщин) в возрасте от 18 до 32 лет (средний возраст 25 лет). в частной клинике автора в больнице PAR, Эрбиль, Ирак. Эти пациенты были ошибочно диагностированы как пациенты с первичной головной болью (мигрень или головная боль напряжения). Диагноз изолированного сфеноидита у этих пациентов был основан на клинических данных, носовой эндоскопии и подтвержден компьютерной томографией.
Результаты: Исследование проводилось на взрослых пациентах, половина из них были в возрасте от 24 до 28 лет, с соотношением мужчин и женщин 7: 3. Головная боль была основным симптомом с минимальным выражением других симптомов синусита, т. Е .; заложенность носа у 10 пациентов (37%), постназальные выделения у 5 пациентов (18,5%), визуальные симптомы у 3 пациентов (11%) и чихание и зуд у 6 пациентов (22%). Носовая эндоскопия была отрицательной у 5 пациентов (18,5%), девиация перегородки отмечена у 14 пациентов (52%), буллезная раковина — у 1 пациента (3.7%), постназальные выделения у 5 пациентов (18,5) и гранулярный фарингит у 10 пациентов (37%). Компьютерная томография придаточных пазух носа была проведена всем пациентам и подтвердила диагноз изолированного сфеноидита. Головная боль купировалась медикаментозным лечением у 22 пациентов (81,5%). Пяти пациентам (18,5%) потребовалось хирургическое лечение.
Заключение: Хотя это нечасто, у пациентов с головной болью следует заподозрить изолированный сфеноидит. Это потенциально опасное заболевание из-за прилегания пазухи к жизненно важным нервно-сосудистым структурам.Следовательно, ЛОР-специалисты должны быть внимательны к этому редкому состоянию, и радиологическое исследование придаточных пазух носа всегда должно выполняться в случаях длительной и трудноизлечимой головной боли. Компьютерная томография — лучший инструмент для диагностики и наблюдения в таких случаях.
Клиновидные пазухи занимают тело клиновидной кости на стыке передней и средней черепных ямок в основании черепа и впадают в клиновидные впадины.Эти пазухи развиваются асимметрично и разделены межкостной костной перегородкой 1 . Пневматизация клиновидной кости начинается рано в возрасте 3 лет и распространяется в сторону турецкого седла к 7 годам, достигая окончательной формы развития в подростковом возрасте 2,3 . Каждая клиновидная пазуха дренируется через единственное устье: это устье обычно расположено в 7 см от основания колумеллы под углом 30 ° к дну носа в парасагиттальной плоскости, и это обычно соответствует месту на полпути вверх по носу. передняя стенка пазухи.Эндоскопически задне-нижний конец верхней носовой раковины направлен вверх и медиально по направлению к устью клиновидной пазухи. Это важный этап во время эндоскопической хирургии носовых пазух. 1 ( рис. 1 )
Хронический клиновидный риносинусит — воспалительное заболевание клиновидной пазухи, которое может сохраняться в течение 12 недель. Это заболевание отличается от других типов риносинусита, потому что у пациента может быть головная боль, потеря зрения или диплопия, в то время как заложенность носа или выделения из носа могут присутствовать или отсутствовать. 4
В большинстве случаев клиновидного синусита симптомы не проявляются рано или неспецифичны, что затрудняет диагностику. 5 . Тем не менее, ранняя и точная диагностика имеет первостепенное значение из-за анатомической связи пазухи с жизненно важными нервно-сосудистыми структурами, включая зрительный нерв и перекрестный перекрест, кавернозные пазухи и черепные нервы, прилегающие к клиновидной пазухе. Несвоевременное начало лечения может привести к катастрофическим последствиям.Принято считать, что из-за необычных и нечетких симптомов сфеноидного синусита пациенты обычно не направляются к отоларингологу сразу, а вместо этого сначала проходят лечение у других специалистов, что еще больше задерживает диагностику.
Рисунок 1: Устье левой клиновидной пазухи находится в надмедиальной области (стрелка) в хвосте верхней носовой раковины (звездочка). 1
ПАЦИЕНТЫ И МЕТОД
В это исследование серии случаев были включены 27 пациентов, в том числе (21 мужчина и 8 женщин) в возрасте от 18 до 32 лет (средний возраст 25 лет).Их обследовали в период с июня 2015 года по декабрь 2017 года в частной клинике автора в больнице PAR, Эрбиль, Ирак.
У всех пациентов наблюдалась головная боль различной интенсивности. В основном это было локализовано на вершине. Только у десяти пациентов (37%) была заложенность носа, а у пяти пациентов (18,5%) были выделения из носа. Продолжительность симптомов колебалась от трех месяцев до одного года. Ни у одного из пациентов не было диабета или гипертонии. Передняя риноскопия и эндоскопическое обследование (с помощью ригеля 2.Носовой эндоскоп 5 мм 0 °) не выявил признаков инфекции носовых пазух у 17 пациентов (63%), но отклонение перегородки было очевидным у 14 пациентов (52%) и было тяжелым в двух случаях. Коронарная и аксиальная компьютерная томография (КТ) придаточных пазух носа была проведена всем пациентам и подтвердила диагноз изолированного сфеноидита. Критерием исключения было наличие другой патологии носовых пазух. Все пациенты лечились по поводу первичной головной боли (мигрени или головной боли напряжения) до их обращения в клинику автора.Анамнез пациента, обследование, результаты эндоскопии и результаты компьютерной томографии / МРТ были зарегистрированы для надлежащего анализа. Всем пациентам было проведено пробное лечение пероральными антибиотиками. Фторхинолоновые антибиотики, включая Factive ® ( гемифлоксацин ) 320 мг, Avalox ® или Muxava ® ( Moxifloxacine ) 400 мг, или Tavanic ® ( левофлоксацин ). были использованы в лечении в этом исследовании, хотя большинство пациентов принимали нерегулярное самолечение амоксициллином или амоксиклавом, которое не было эффективным.Любой из этих фторхинолоновых антибиотиков вводился один раз в день в течение 10 дней в сочетании с назальным спреем Rhinocort ® Aqua ( будесонид, 64 микрограмма ) в дозе 256 мкг в день, вводимым в виде 2 спреев в каждую ноздрю один раз в день в течение двух недель. .
У большинства (22 пациента) головная боль купировалась медикаментозным лечением в течение одной недели без анальгетиков. Пяти пациентам потребовалась эндоскопическая операция на носовых пазухах, когда не было ответа на лечение через 6 недель, и они были госпитализированы в больницу PAR, и операция была проведена под общей гипотензивной анестезией.
ОПЕРАЦИОННАЯ ПРОЦЕДУРА
Перед началом операции нейрохирургические пирожки пропитывали смесью из 2 ампул адреналина (каждая ампула содержит 1 мл, что эквивалентно 1 мг адреналина) и 0,1% ксилометазолина гидрохлорида (10 мл), и эти пирожки помещали между средней носовой раковиной. и носовая перегородка для снятия отека слизистой оболочки носа. Кроме того, средняя носовая раковина была аккуратно смещена в латеральном направлении, чтобы увеличить пространство между ней и носовой перегородкой и создать адекватный хирургический путь.Затем вводится эндоскоп и направляется вверх по крыше хоаны, сразу позади верхней носовой раковины, пока не достигнет устья клиновидной пазухи. В двух случаях клиновидное устье было расширено с помощью щипцов для кусания грибов, а образец содержимого пазухи сфеноидной кости был отправлен на биопсию, посев и определение чувствительности. Один из них (3,7%) оказался грибковым синуситом после гистологического исследования и посева муцина клиновидной пазухи.
В трех случаях (11%) тяжелое отклонение перегородки затрудняло визуализацию клиновидно-этмоидального кармана, и они получили хороший ответ после септопластики без расширения устья клиновидной пазухи.
Период наблюдения варьировался в зависимости от времени представления каждого случая в период исследования. Таким образом, 10 пациентов (37%) наблюдались более 12 месяцев, в то время как 13 пациентов (48%) наблюдались в течение 6-12 месяцев и 4 пациента (14,8%) в течение 3-6 месяцев.
РЕЗУЛЬТАТЫ
Все отобранные пациенты были взрослыми (> 18 лет), и почти половина из них были в возрасте от 24 до 28 лет.( Фиг.2 )
В этом исследовании мужчины страдают больше, чем женщины. ( Фиг.3 )
Продолжительность симптомов в основном составляла от 6 до 12 месяцев. ( Фиг.4 )
Рисунок 2: Возрастное распределение.
Рисунок 3: Распределение по полу.
Рисунок 4: Продолжительность симптомов.
Головная боль была характерным симптомом у всех пациентов. Боль описывалась как тупая, прерывистая, иногда мешала спать и не снималась простыми анальгетиками. Это было связано с обструкцией носа (от легкой до умеренной) у 10 пациентов (37%) и постназальными выделениями у пяти пациентов (18,5%). Визуальные симптомы были отмечены у трех пациентов (11%). Визуальные симптомы проявлялись в основном в виде нечеткости зрения. Чихание и зуд были положительными у шести пациентов (22%) ( рис.5 ).
Всем пациентам была выполнена коронарная и аксиальная компьютерная томография придаточных пазух носа. Магнитно-резонансная томография (МРТ) была выполнена двум пациентам (7,4%), которые были запрошены неврологом до того, как они были представлены автору.
Всем пациентам была проведена эндоскопическая оценка. У пяти пациентов (18,5%) эндоскопия не была значимой. У 14 пациентов (52%) было отклонение перегородки. Увеличение средней носовой раковины на той же стороне сфеноидита (при компьютерной томографии доказано, что это буллезная раковина, как показано на рис.6 ) наблюдалась у 1 пациента (3,7%). Постназальные выделения наблюдались у 5 пациентов (18,5%), хронический гранулярный фарингит — у 10 пациентов (37%).
( рис.7 )
Во всех случаях поражалась только односторонняя клиновидная пазуха с почти равной частотой (, таблица 1, ) (, рис. 8, ).
Компьютерная томография во всех случаях и МРТ головного мозга (полученная ранее во время неврологического обследования только у 3 пациентов) показали полное помутнение или утолщение слизистой оболочки пораженных клиновидных пазух ( Рисунки 8-9 ).
У 22 пациентов (81,5%) головная боль купировалась медикаментозным лечением в течение одной недели без анальгетиков. Пять пациентов (18,5%) не ответили на лечение в течение 8 недель, и им потребовалась эндоскопическая операция на пазухах, включающая расширение устья клиновидной пазухи и биопсию с септопластикой или без нее. Одним из них оказался грибковый синусит после гистологического исследования и посева муцина клиновидной пазухи.
Двадцать пациентов (74%) вылечились после медикаментозного и / или хирургического лечения без рецидива в течение 30 месяцев.Признаки и симптомы рецидива регистрировались в течение 3–30 месяцев. Последующие результаты показаны в таблице .
Рисунок 5: Признаки.
Рисунок 6: Правый сфеноидит с Rt. concha bullosa.
Рисунок 7: Клинические данные
Таблица 1: Затронутая сторона.
Рт.сфеноидит | 13 пациентов (48%) |
Лейтенант сфеноидит | 14 пациентов (52%) |
A B
Рисунок 8: Компьютерная томография, показывающая (A) левый сфеноидит, (B) правый сфеноидит.
Рисунок 9: МРТ, показывающее левый сфеноидит.
Таблица 2: Результаты наблюдения.
Срок наблюдения (мес.) | Количество случаев (%) | Повторение | |
Число пациентов без признаков рецидива | Повторяющиеся события | ||
3-6 мес. | 4 (14,8%) | 3 | Один пациент вернулся только с постназальными выделениями (3,7%) |
6-12 мес. | 13 (48%) | 10 | Трое пациентов вернулись с легкой головной болью, но компьютерная томография не показала рецидива клиновидного синусита (11%) |
Более 12 мес. | 10 (37%) | 7 | Три пациента вернулись с повторяющимися приступами заложенности носа, ринореи, чихания и боли в горле с легкой головной болью после воздействия дыма, раздражающего запаха или пыли, которые быстро реагировали на противоаллергические препараты и простые анальгетики (26%). |
ОБСУЖДЕНИЕ
Головная боль — частая жалоба, которую отоларингологи рассматривают в своих клиниках.Следовательно, необходимо уметь различать головные боли как сино-носового, так и неназального происхождения. 7
Изолированные болезни клиновидной пазухи встречаются редко и составляют примерно 2–3% всех заболеваний пазух. 8 . Клиновидная пазуха выстлана псевдостратифицированным мерцательным столбчатым эпителием с меньшим количеством слизистых секретирующих клеток по сравнению с другими придаточными пазухами носа. Это вызывает меньше проблем с дренажом и может объяснить относительную редкость изолированной инфекции клиновидной пазухи 9 .Кроме того, предполагается, что глубокое расположение клиновидной пазухи делает ее менее доступной для инфекционных агентов. 6 .
Все пациенты в этом исследовании имели головную боль различной интенсивности. Это сопоставимо с другими исследованиями, так как это был симптом сфеноидита более чем в 80% случаев у Charakorn N и Snidvongs K 4 и 77,7% у Marcolini T. R et. al . 10
В этом исследовании большинство случаев клиновидного синусита было у мужчин.Это сопоставимо с Chen L et al и Sieskiewicz A et al , так как это также было больше у мужчин 11, 5 . Однако у Dilci A et al он был больше у женщин 12 . Это может быть связано со степенью пневматизации клиновидной пазухи, поскольку хронический синусит, как известно, связан с усилением пневматизации придаточных пазух носа 13 . Это может объяснить преобладание случаев у мужчин, поскольку у мужчин объем пазух значительно больше, чем у женщин, хотя пациенты старшего возраста демонстрировали значительно меньший объем пазух клиновидной кости 14 .Более того, расовые различия и генетические факторы также играют роль в развитии клиновидной пазухи 15,16 . Это может объяснить разницу между разными исследованиями, поскольку выборки пациентов различаются по возрасту, полу и этнической принадлежности.
Поскольку на момент обращения симптомы продолжались более трех месяцев, эти случаи были расценены как хронический тип синусита в соответствии с Европейским позиционным документом по риносинуситу и полипам носа 2012 г. 17 .Изолированный сфеноидит отличается от других типов риносинусита, поскольку у пациентов может не быть заложенности носа или выделений из носа, а проявляться только головной болью, нарушениями зрения и / или диплопией 4 .
Головная боль была основным симптомом, и эта жалоба присутствовала до установления диагноза. Период задержки составлял от 3 до 12 месяцев в 89% случаев, тогда как в Sieskiewicz A et al он составлял (75,8%) 5 . Задержка и неправильный диагноз могут возникнуть из-за неспецифических симптомов 18 .
Пациенты со сфеноидитом редко испытывают общие назальные симптомы синусита, которые включают заложенность носа, выделения из носа, постназальные выделения, гипосомию и лицевую боль. 19 . Закупорка носа или заложенность носа является характерным симптомом при других типах синусита, который, хотя и реже при хроническом синусите, но все же является наиболее частым индивидуальным симптомом (93,5%). случаев, и это сопоставимо с Marcolini TR et al , так как было 32.6% 10 .
При риносинусите выделения из носа из передней или задней части считаются одним из основных симптомов. 21 . Это не всегда так при изолированном сфеноидите из-за меньшего количества секретирующих слизистых клеток в слизистой оболочке клиновидной пазухи по сравнению с другими придаточными пазухами носа 9 . В этом исследовании постназальные выделения были выявлены у 18,5% пациентов, а у Marcolini, и соавт., . поскольку он присутствовал в 13% случаев 10 и в Kim, и др. , он присутствовал в 21% случаев 22.
В нашем исследовании у 22% пациентов были выявлены признаки аллергического ринита в виде зуда в носу, чихания и ринореи. В исследовании Berrettini S. и соавт. синусит наблюдается у 67,5% пациентов с аллергией 23 . Это происходит из-за отечных и полиповидных изменений, поражающих слизистую оболочку в клиновидно-этмоидальном углублении, которые препятствуют дренированию клиновидной пазухи и вызывают инфекцию 8, 24.
Ранняя диагностика важна, чтобы избежать серьезных осложнений из-за анатомической связи пазухи с жизненно важными внутричерепными и орбитальными структурами, по которым инфекция может легко распространяться. 19 .В нашем исследовании визуальные симптомы были отмечены у 11% пациентов, тогда как у Ni D, Qi F et al они были очевидны в 50% случаев 25 .
Это зависит от хронического характера инфекции. Таким образом, пациенты с хроническим синуситом могут выглядеть менее тяжелобольными, чем другие пациенты с обострениями инфекции 9 .
Носовая эндоскопия полезна для диагностики, но у 18,5% пациентов в этом исследовании она была нормальной. Однако у Fountoulakis E и соавт. это было нормально в 60% случаев 26 , , тогда как у Sieskiewicz A et al это было нормально в 31.2% 5 .
Следовательно, компьютерная томография — единственный метод, который может последовательно выявить изолированный сфеноидит 26 . С его помощью можно определить патологические характеристики слизистой и костей каждой пораженной околоносовой пазухи в целом. Таким образом, с его помощью можно отличить воспалительные заболевания от новообразований и бактериальные от грибковых инфекций. МРТ требуется только при подозрении на внутричерепное или орбитальное расширение, чтобы исключить любую связанную внутричерепную патологию 16,27 .В этом исследовании все заболевания, поражающие клиновидную пазуху, имели воспалительное происхождение.
ВЫВОДЫ
У пациентов с головной болью следует заподозрить изолированный сфеноидит, хотя это нечасто. Другие симптомы околоносового синусита не всегда наблюдаются у этих пациентов, и нормальное эндоскопическое обследование не может полностью исключить заболевание. Поэтому ЛОР-специалисты должны быть внимательны к этому редкому, но все же потенциально опасному заболеванию из-за прилегания пазухи к жизненно важным нервно-сосудистым структурам.Компьютерная томография придаточных пазух носа всегда должна выполняться при длительных и трудноизлечимых случаях головной боли, поскольку это лучший инструмент в диагностике.
- 1. Sargi ZB, Casiano RR. Хирургическая анатомия придаточных пазух носа. В: Kountakis SE, Onerci M, eds. Ринологические и хирургические методы лечения апноэ сна. Берлин, Гейдельберг, Германия: Springer; 2007: 17–26.
- 2. Райс Д.Х., Шефер С.Д., Анатомия околоносовых пазух.В: Rice DH, Schaefer SD (2004). 3 -е изд. Эндоскопическая хирургия околоносовых пазух. Липпинкотт Уильямс и Уилкинс.
- 3. Van Cauwenberge P, Sys L, De Belder T et al . Анатомия и физиология носа и придаточных пазух носа. Immunol Allergy Clin North Am 2004; 24 (1): 1–17.
- 4. Чаракорн Н., Снидвонгс К. Хронический клиновидный риносинусит: проблемы управления. J Asthma Allergy. 2016; 9: 199–205.
- 5. Сескевич А., Лайсон Т., Ольшевска Э., Хлабич М., Буонамасса С., Роговски М. Изолированные патологии клиновидной пазухи — проблема поздней диагностики. Med Sci Monit. 2011; 17 (3): CR179-CR183.
- 6. Селенк Ф., Гулсен С., Гонулдас Б., и др. . Изолированная болезнь клиновидной пазухи: недооцененная причина головной боли. Журнал черепно-челюстно-лицевой хирургии 2015; 43 (9): 1914-1917.
- 7. Levine HL, Setzen M, Cady RK, Dodick DW, Schreiber CP, Eross EJ, Blumenthal HJ, Lumry WR, Berman GD, Durham PL.Консенсус специалистов по отоларингологии, неврологии, аллергии и первичной медико-санитарной помощи по диагностике и лечению головной боли в пазухах. Отоларингол Хирургия головы и шеи. 2006 Mar; 134 (3): 516-23.
- 8. Ю-Син Линь, Шин-Йи Фанг, Сю-Чеух Хо. Изолированная болезнь клиновидной пазухи: анализ 11 случаев. TZU CHI MED J Сентябрь 2009 г., Том 21, № 3.
- 9. Tan HK, Ong YK. Острый изолированный сфеноидный синусит. Ann Acad Med Singapore. 2004; 33: 656-659.
- 10. Марколини TR, Safraider MC, Socher JA, Lucena GO. Дифференциальная диагностика и лечение изолированных патологий клиновидной пазухи: ретроспективное исследование 46 случаев. Int Arch Otorhinolaryngol 2015; 19: 124-129.
11. Чен Л., Цзян Л., Ян Б., Субраманиан П.С. Клинические особенности нарушений зрения, обусловленных изолированными воспалительными заболеваниями клиновидной пазухи. BMC Ophthalmol. 2017 6 декабря; 17 (1): 237.
12. Dilci A, Bilac Ö, Giritli E.Изолированная патология клиновидной пазухи: ретроспективный анализ 7 случаев, Osmangazi Journal of Medicine 20184; 0 (1): 83-89.
13. MJ Marino, CA Riley, EL Wu, JE Weinstein, ED McCoul. Связаны ли хронический риносинусит и пневматизация околоносовых пазух? Синусит 2016; 1 (1), 92-98.
14. Коэн О., Варман М., Фрид М., Шоффель Хавакук Х., Ади М., и др. . Объемный анализ верхнечелюстных, клиновидных и лобных пазух: сравнительное исследование на основе компьютерной томографии.Аурис Насус Larynx 2017; 45 (1): 96-102.
15. Аль-Абри Р., Бхаргава Д., Аль-Бассам В., Аль-Бадаай Й., Сони С. Клинически значимые анатомические варианты околоносовых пазух. Оманский медицинский журнал. 2014; 29 (2): 110-3.
16. Кикучи Р., Тода М., Томита Т., Огава К., Йошида К. Анализ боковой пневматизации клиновидной пазухи для эндоназальной эндоскопической хирургии. Surg Neurol Int. 2015 окт 27; 6: 166.
17. Fokkens WJ, Lund VJ, Mullol J, Bachert C, Alobid I, Baroody F, et al .EPOS 2012: Европейский позиционный документ по риносинуситу и полипам носа 2012. Резюме для оториноларингологов. Ринология. 2012; 50: 1-12.
18. Alazzawi S, Shahrizal T, Prepageran N, Pailoor J. Изолированное поражение клиновидной пазухи: диагностическая дилемма. Qatar Med J, 16 июня 2014 г .; 2014 (1): 57-60.
19. Кордростами П., Пармар А.Изолированный сфеноидит, проявляющийся параличом отводящего нерва. Энн Отоларингол Ринол 2014; 1 (3): 1014.
20. Абдалла. S, Alreefy H, Hopkins C. Распространенность симптомов синоназального теста на исход (SNOT-22) у пациентов, перенесших операцию по поводу хронического риносинусита в национальном проспективном аудите Англии и Уэльса. Clin. Отоларингол. 2012; 37, 276–282.
21. Fokkens W, Lund V, Mullol J; Европейский позиционный документ по группе риносинуситов и носовых полипов. Европейский позиционный документ по риносинуситу и полипам носа, 2007 г.Rhinol Suppl 2007; 20: 1-163.
22. Ким С.В., Ким Д.В., Конг И.Г., Ким Д.Й., Парк С.В., Ри С.С., и др. : Изолированные заболевания клиновидной пазухи: отчет о 76 случаях. Acta Otolaryngol 2008 Апрель; 128 (4): 455-459,
23. Берреттини С., Карабелли А., Селлари-Франческини С., Брускини Л., Абруззезе А., Куартьери Ф., Сконошуто Ф. Многолетний аллергический ринит и хронический синусит: корреляция с ринологическими факторами риска. Аллергия. 1999 Март; 54 (3): 242-8.
24. Славин Р.Г. Синусит у взрослых и его связь с аллергическим ринитом, астмой и полипами носа. J Allergy Clin Immunol. 1988 ноябрь; 82 (5 п. 2): 950-6.
25. Ni D, Qi F, Xu C. Неврологические проявления изолированного сфеноидита. Китайский медицинский журнал 81:16 2001, 25 августа, стр. 988-90.
26. Fountoulakis E, Chatzakis N, Panagiotaki I., Karatzanis A, Lagoudianakis G, Velegrakis S, Velegrakis G. Изолированный сфеноидит: презентация 2 случаев и обзор литературы.Гиппократия. 2011; 15 (4): 383-384.
27. Socher JA, Cassano M, Fiheiro CA, Cassano P, Felippu A. Диагностика и лечение изолированной болезни клиновидной пазухи: обзор 109 случаев. Acta отоларингол 2008 сен; 128 (9).
Тромбоз кавернозного синуса, вызванный контралатеральным клиновидным синуситом: клинический случай | Медицина головы и лица
Тромбоз кавернозного синуса (CST) — редкое инфекционное заболевание [1]. Хотя это было связано с высокими показателями смертности и заболеваемости в доантибиотическую эпоху, эти показатели остаются высокими в современную эпоху [2].Таким образом, ранняя диагностика CST важна [3]. Клинические проявления внезапного проптоза, сопровождающегося эритемой век, хемозом, проптозом в анамнезе и ограниченным движением глаз, должны предупредить врача о возможности CST. Визуализирующие исследования, такие как компьютерная томография с контрастным усилением (КТ) и магнитно-резонансная томография (МРТ), в последние десятилетия оказали значительное влияние на диагностику CST [1]. CST может возникнуть в результате инфицирования любой ткани, дренируемой кавернозным синусом.Это включает среднюю часть лица, глазницу и носовые пазухи [2]. Ранние отчеты показали, что только 15 процентов CST возникли из придаточных пазух носа, в то время как большинство случаев были вторичными по отношению к инфекциям кожи носа или средней части лица. Однако более поздние отчеты предполагают, что синусит в настоящее время является наиболее частым этиологическим фактором при CST, возможно, в результате заметного уменьшения числа осложненных инфекций кожи лица, связанных с использованием антибиотиков [4, 5]. Когда придаточные пазухи носа являются причиной CST, часто виноваты решетчатая и клиновидная пазухи.Механизм распространения — прямое распространение или ретроградный тромбофлебит по глазным венам.
Сфеноидный синусит возникает в значительной части случаев CST, либо сам по себе, либо в сочетании с поражением других носовых пазух. У нас был случай CST, вызванный контралатеральным сфеноидитом. Этот случай довольно редкий, если судить по обзору литературы.
История болезни
33-летняя женщина обратилась в нашу больницу с тяжелой правосторонней и височной головной болью, хемозом и проптозом левого глаза.Физикальное обследование показало температуру тела 40,5 ° C, периорбитальный отек и хемоз в левом глазу, парез левого отводящего нерва, оба зрачка были одинаковыми, круглыми, реактивными на свет и аккомодацию (рис. 1). Застой эритематозной слизистой оболочки носа и гнойные выделения из носа, оттекающие из правого, контралатерального и верхнего носового прохода. Обследование черепного нерва не показало паралича, офтальмологическое обследование не выявило отклонений. Лабораторные исследования показали лейкоцитов 21700 / мм 3 , С-реактивного белка 15.0 мг / дл и d-димер 54,8 мг / дл. Никакого другого заболевания клинически не было выявлено.
Рисунок 1Левое веко при первичном обращении. При первичном осмотре левый глаз показал отек верхнего и нижнего века, а также периорбитальный отек, хемоз и гиперемию конъюнктивы.
КТ орбит с контрастным усилением показала проптоз правой глазницы и жировую прослойку в левой глазнице. Левая верхняя глазная вена увеличена, что свидетельствует о тромбозе. Было отмечено усиление контраста в левых кавернозных синусах и расширение кавернозного синуса, что указывает на воспаление кавернозного синуса.С левой стороны околоносовые пазухи чистые. Напротив, верхнечелюстная, решетчатая и клиновидная пазухи справа показали утолщение слизистой оболочки и задержку гнойного материала. Правая клиновидная пазуха преобладала и занимала область под кавернозной пазухой. Магнитно-резонансная томография (МРТ) подтвердила результаты КТ. Постконтрастные изображения T1 показали увеличение левого кавернозного синуса с некоторыми дефектами, представляющими тромбоз левого кавернозного синуса. Корональная компьютерная томография показала, что правая клиновидная пазуха была доминирующей и намного больше левой (Рисунки 2, 3, 4 и 5).
Рисунок 2КТ с усилением контраста. КТ с контрастным усилением показала усиление и расширение левого кавернозного синуса (стрелка). Клиновидная пазуха занимала область низкой плотности. Правая клиновидная пазуха проходила кзади от левой пазухи и контактировала с обоими кавернозными пазухами (стрелка).
Рисунок 3КТ с усилением контраста. CT показывает расширение левой верхней глазной вены (стрелка).
Рисунок 4МРТ с контрастным усилением. Т1 МРТ с контрастным усилением показала усиление левого кавернозного синуса с некоторыми дефектами.
Рисунок 5Предоперационная КТ коронки в костном окне. Корональная компьютерная томография показала, что правая клиновидная пазуха преобладает и намного больше левой.
Пациенту немедленно назначили цефтриаксон натрия, бетаметазон и терапевтическую дозу низкомолекулярного гепарина внутривенно. На следующий день выполнена двусторонняя эндоскопическая операция на носовых пазухах под общим наркозом.Интраоперационно проверяли левую клиновидную пазуху и решетчатую пазуху, никаких скоплений гноя и утолщения слизистой в результате воспаления в обеих пазухах не наблюдалось, тогда как правые клиновидные пазухи и пазухи решетчатой кости содержали гной и были выстланы полиповидной слизистой оболочкой. Правая клиновидная и решетчатая пазухи были широко раскрыты и дренировали слизисто-гнойные выделения для очистки пазухи. По поводу двусторонних гайморовых пазух хирургического вмешательства не проводилось. После тампонирования носа операция была завершена (рис. 6).
Рисунок 6Послеоперационная КТ коронки в костном окне. На послеоперационной компьютерной томографии показано дренирование правой клиновидной пазухи операцией.
Повторные посевы образцов, полученных из клиновидной пазухи, на наличие микроорганизмов выявили наличие метициллинчувствительного Staphylococcus aureus . Однако из-за серьезности состояния пациенты получали 14-дневный курс мезилата пазуфлоксацина.
Эндоскопическое дренирование клиновидной пазухи привело к заметному улучшению клинических симптомов и признаков.Низкомолекулярный гепарин продолжался в течение 10 дней после операции, но позже был заменен варфарином, который продолжался еще 3 месяца с целью достижения целевого международного нормализованного отношения 2–3. Анализ крови, связанный с воспалением, улучшился после операции, достигнув нормальных значений через 7 дней после операции. Пациент выписан из стационара на 12-е сутки после операции и регулярно обследовался в течение периода наблюдения в поликлинике. Через месяц МРТ не показала тромбоза кавернозного синуса.Через год пациент был в хорошем состоянии без каких-либо осложнений.
Демографический профиль пациентов, перенесших клиновидную отомию по поводу клиновидного синусита, в центре третичной медицинской помощи в Пенджабе — анализ 75 пациентов | Мунджал
Van Alyea OE. Клиновидная пазуха: анатомическое исследование с учетом клинического значения структурных характеристик клиновидной пазухи. Архив отоларингологии. 1941; 34 (2): 225-53.
Roth field RE, de Vries RJ, Rueger RG.Изолированное заболевание клиновидной пазухи. Голова Шея. 1991; 13 (3): 208-12.
Gilain L, Aidan D, Coste A, Peynegre R. Функциональная эндоскопическая хирургия носовых пазух при изолированном заболевании клиновидной пазухи. Голова Шея. 1994; 16 (5): 433-7.
Хадар, Т., Янив, Э, Шверо, Дж. Изолированные изменения клиновидной пазухи — анамнез, КТ и эндоскопическое исследование. J Laryngol Otol. 1996. 110: 850–3.
Cheung SW, Lee KC, Cha I. Орбитоцеребральные осложнения синусита псевдомонад. Ларингоскоп. 1992; 102 (12): 1385-9.
Фридман WH, Кацантонис Г.П., Розенблюм Б.Н., Купер М.Х., Славин Р.Сфеноэтмоидэктомия: случай сумчатости решетчатой кости. Ларингоскоп. 1986; 96 (5): 473-9.
Мецон Р, Гликлич РЭ. Эндоскопическое лечение клиновидного синусита. Отоларингология-Хирургия головы и шеи. 1996; 114 (6): 736-44.
Pfleiderer AG, Croft CB, Lloyd GA. Антроскопия: ее место в клинической практике. Сравнение результатов антроскопии с рентгенологическими данными верхнечелюстной пазухи. Clin Otolaryngol All Sci. 1986; 11 (6): 455-61.
Хиршманн А. Об эндоскопии носа и носовых пазух.Новый метод исследования. Архивы Оториноларингол. 1903; 14: 195-7.
Messerklinger W. Эндоскопические операции. Эндоскопия носа. Мюнхен: Урбан и Шазенберг. 1978: 4950.
Штамбергер, Х. Эндоскопическая эндоназальная хирургия — концепции лечения рецидивирующего риносинусита. Часть I. Анатомические и патофизиологические соображения. Otolaryngol Head Neck Surg. 1986; 94: 143.
Stankiewicz, JA. Эндоскопический доступ к клиновидной пазухе. Ларингоскоп. 1989; 99: 218–21.
Wigand, ME. Трансназальная этмоидэктомия под эндоскопическим контролем. Ринол. 1981; 19: 7–15.
Fan X, Zhang D, Zhou M, Xu S, Shi L. Эндоскопическая хирургия опухоли гипофиза через носовую полость и клиновидную пазуху. Линь чжуан эр би янь хоу кэ дза чжи = J Clin Otorhinolaryngo. 1999; 13 (5): 210-1.
Shah NJ, Navnit M, Deopujari CE, Mukerji SS. Эндоскопическая хирургия гипофиза-а. Руководство для начинающих. Ind J Otolaryngol Head Neck Surg. 2004; 56 (1): 71-8.
Кеннеди, DW. Функциональная эндоскопическая хирургия носовых пазух.Техника. Арка Отоларингол. 1985; 111: 643-9.
Аль-Кудах М. Взаимосвязь между анатомическими вариациями сино-носовой области и распространением хронического синусита у детей. Интер Джей Паед Оториноларингол. 2008; 72 (6): 817-21.
Sethi DS. Изолированное поражение клиновидной кости: диагностика и лечение. Otolaryngol Head Neck Surg. 1999; 120: 730–6.
Лоусон В., Рейно А.Дж. Изолированная болезнь клиновидной пазухи: анализ 132 случаев. Ларингоскоп 1997; 107: 1590-5.
Kanoh N, Xu R, Wang ZM, Dai CF, Chi FL, Kutler DI, et al.Изолированная болезнь клиновидной пазухи: анализ 122 случаев. Анн Отол Ринол Ларингол. 2002; 111 (4): 323-7.
Ai D, Huang J, Zhang H, Huang M, Chen M, Gao L. Диагностика и лечение изолированного сфеноидита у детей. Lin chuang er bi yan hou tou jing wai ke za zhi = J Clin Otorhinolaryngol Head Neck Surg. 2011; 25 (14): 627-9.
Дэвис I, Бьюкенен Массачусетс, Принсли ПР. Необычная головная боль: сфеноидит у детей и подростков. Inter J Детский оториноларингол. 2011; 75 (12): 1486-91.
Эль Мограби А., Судри Э. Паралич глазных черепных нервов вторичный по отношению к клиновидному синуситу. Мировая йоториноларингология-голова-шея Surg. 2017; 3 (1): 49-53.
Stoll D, Dumon T, Adjibabi W. Осложненный изолированный воспалительный сфеноидит (примерно 23 случая). Revue de laryngologie-otologie-rhinologie. 1997; 118 (2): 87-9.
Сфеноидный синусит излечимо
Сфеноидный синусит, заболевание пазух решетчатой кости, обычно возникает как часть пансинусита. Единичные случаи клиновидного синусита, которые встречаются редко, предрасполагают к высокому риску ряда осложнений.Если вам поставили диагноз клиновидный синусит, не бойтесь, так как синусит можно вылечить . В этой статье будут рассмотрены различные варианты медикаментозного и хирургического лечения.
- Неосложненное заболевание клиновидной пазухи можно лечить с помощью комбинации антибиотиков, противоотечных средств системного или местного действия, горячего брожения, паровых ингаляций и стероидных назальных спреев. Однако в сложных условиях требуется хирургическое вмешательство.
- Хирургическое дренирование носовых пазух и антибактериальная терапия необходимы, если симптомы не улучшаются в течение двух дней.Дренаж пазух облегчит головную боль и жар.
- Трансназальная пункция клиновидной кости используется для дренирования пазухи в случае острого клиновидного синусита, который не поддается антимикробной терапии, состоящей из амоксициллина и ампициллина.
- Если пациент не реагирует на антибиотики, может возникнуть грибковый синусит, который требует хирургического удаления грибкового шарика и орошения пазухи противогрибковым препаратом.
- Хирургические вмешательства практически необходимы для лечения заболеваний клиновидной пазухи. Процедура, называемая сфеноидотомией, выполняется для дренирования носовых пазух, удаления инфицированной слизистой оболочки и сумчатого обезвоживания или экстериоризации.
- Сфеноидотомия может излечить как клиновидный синусит, являющийся частью пансинусита, так и солитарный сфеноидит, но подходы к операции будут разными. Для сфеноидотомии врач может выбрать подходы из антрального отдела желудка и решетчатой пазухи.
- Лечить солитарный сфеноидит относительно просто.
- Промывание (промывание или промывание органа) через устье пазухи
- Промывание и перфорация через переднюю стенку пазухи
- Открыть пазуху через нос
- Синусит требует агрессивного лечения.
- Аспирация (втягивание или высасывание путем всасывания) и деконгестия клиновидной пазухи
- Используйте тампон, содержащий антибиотики, противовоспалительные или противоаллергические агенты, пероральные стероиды или адреналин / тетракаин, чтобы заблокировать или закрыть (тампонада) клиновидную полость.
- Сфеноидный синусит с внутричерепными осложнениями может потребовать трепанации черепа — важной хирургической процедуры для временного удаления костного лоскута из черепа для достижения головного мозга.
Обязательно проконсультируйтесь с врачом вовремя, потому что игнорирование или отсроченное лечение острого клиновидного синусита может иметь смертельные последствия. Следуйте рецепту и будьте уверены, что синусит можно вылечить .
Факторы прогноза послеоперационной остроты зрения у пациентов с риногенной оптической нейропатией
Цель .Изучить прогностические факторы, связанные с остротой зрения после операции у пациентов с риногенной оптической нейропатией. Дизайн исследования . Ретроспективное наблюдательное исследование. Материалы и методы . Мы ретроспективно изучили медицинские карты 15 глаз 15 пациентов, перенесших операцию по лечению риногенной оптической нейропатии в период с 31 января 2010 г. по 30 апреля 2018 г. в больнице Университета Тоямы. Были проанализированы возраст, пол пациента, предоперационная и послеоперационная острота зрения, продолжительность от дефицита зрения до операции, использование стероидов, тип риногенной оптической нейропатии и часть поражения пазухи.Мы также исследовали послеоперационную остроту зрения у пациентов, у которых дооперационная острота зрения была меньше световосприятия. Результатов . Тип оптической нейропатии — синусит в 7 случаях, мукоцеле в 5 случаях и пиоцеле в 3 случаях. Острота зрения улучшилась в 9 случаях и ухудшилась или не изменилась в 6 случаях. Пациенты в группе улучшения были значительно моложе, чем пациенты в группе без улучшения (). При однофакторном регрессионном анализе дооперационная острота зрения и тип оптической нейропатии в значительной степени связаны с послеоперационной остротой зрения.Наконец, в 4 из 15 случаев (27%) до операции острота зрения была ниже, чем у световосприятия, но в 2 из 4 случаев (50%) наблюдалось улучшение послеоперационной остроты зрения. Выводы . Острота зрения до операции является прогностическим фактором послеоперационной остроты зрения у пациентов с риногенной оптической нейропатией, но даже если дооперационная острота зрения меньше, чем световосприятие, ее можно улучшить хирургическим лечением.
1. Введение
Риногенная оптическая нейропатия — это состояние, при котором поражения пазухи поражают зрительный нерв, что приводит к ухудшению зрения.Риногенная оптическая нейропатия в основном подразделяется на компрессионную оптическую нейропатию и оптический неврит. Пиоцеле и мукоцеле в клиновидной пазухе или решетчатой пазухе представляют собой компрессионную оптическую невропатию. Они вызывают воспаление и давление на зрительный нерв и ухудшают остроту зрения [1]. С другой стороны, также может наблюдаться ухудшение зрения из-за синусита, вызванного грибками и бактериями. Клинические симптомы риногенной оптической нейропатии разнообразны и включают нарушение зрения, центральную скотому, глазодвигательный паралич и отводящий паралич [2].Для лечения этого состояния кисту марсупиализируют с помощью эндоскопической хирургии синуса в клиновидной пазухе или решетчатой пазухе, и получают сообщение с полостью носа [3–6].
Однако факторы, связанные с остротой зрения после операции у пациентов с риногенной нейропатией зрительного нерва, не ясны.
Период между постановкой диагноза и операцией рассматривается как один визуальный прогностический фактор. Чем короче срок до операции, тем лучше острота зрения [7]. Однако в других отчетах было обнаружено, что не было никакой связи между послеоперационным зрением и продолжительностью операции, или предоперационной остротой зрения [6].Влияние послеоперационного приема стероидов на послеоперационную остроту зрения также неясно.
Целью данного исследования было изучить потенциальные прогностические факторы, т. Е. Возраст, пол, продолжительность от нарушения зрения до операции, предоперационную остроту зрения, использование стероидов, тип риногенной оптической нейропатии и часть поражения пазух носа. способность прогнозировать послеоперационную остроту зрения у пациентов, леченных по поводу риногенной нейропатии зрительного нерва. Мы также специально исследовали послеоперационную остроту зрения у пациентов, у которых дооперационная острота зрения была меньше световосприятия.
2. Материалы и методы
Мы ретроспективно изучили медицинские карты 15 глаз 15 пациентов, перенесших операцию по лечению риногенной оптической невропатии в период с 31 января 2010 г. по 30 апреля 2018 г. в больнице Университета Тоямы. Утверждение исследования было получено от институционального наблюдательного совета больницы университета Тоямы. Все пациенты были помещены под общий наркоз перед эндоскопической операцией отоларингологом больницы. Стенка мукоцеле или пиоцеле была удалена с использованием методов эндоскопической хирургии носовых пазух для снятия давления на зрительный нерв.Чтобы различать мукоцеле и пиоцеле, грибковые и бактериальные инфекции, мы опирались на результаты хирургического вмешательства и результаты посева. Во время операции осложнений не было.
В случаях послеоперационной пульс-терапии стероидами вводили 1000 или 500 мг метилпреднизолона в течение 3 дней со дня после операции в зависимости от общего состояния пациента. Кратковременные антибиотики использовались для хирургии носовых пазух по поводу синусита. Тест на остроту зрения, осмотр глазного дна, компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ) были выполнены до и после операции, и было подтверждено, что острота зрения снизилась из-за заболевания зрительного нерва.
Классификация типов риногенной оптической нейропатии была разделена на мукоцеле, пиоцеле и синусит. Во всех наших случаях синусита это состояние было вызвано бактериями и грибками. Случаи опухолевой оптической нейропатии были исключены из исследования. Острота зрения рассчитывалась как логарифм значения минимального угла разрешения (logMAR), как описано в предыдущем отчете [8]; острота зрения у наших пациентов составила 2,8 для световосприятия и 2.9 для тех, кто не воспринимает свет.
Были проанализированы возраст, пол пациента, предоперационная и послеоперационная острота зрения и продолжительность от дефицита зрения до операции, применения стероидов, типа риногенной оптической нейропатии и части поражения пазухи. Мы также исследовали послеоперационную остроту зрения у пациентов с дооперационной остротой зрения ниже световосприятия. Все статистические анализы были выполнены с использованием значений logMAR с помощью IBM® SPSS®Statics 21 (Университет Лойолы, Чикаго, Чикаго, Иллинойс).значения менее 0,05 были определены как статистически значимые. Для оценки корреляции между остротой зрения после операции и клиническими параметрами использовалась одномерная регрессия.
3. Результаты и обсуждение
3.1. Результаты
Клинические характеристики 15 случаев представлены в таблице 1. Средний возраст составил 67,8 ± 16,4 года. Средняя продолжительность от нарушения зрения до операции составила 7,6 ± 5,4 дня. В одном случае была большая выемка на головке зрительного нерва, но в других случаях глазное дно было нормальным.Тип оптической нейропатии — синусит в 7 случаях, мукоцеле в 5 случаях и пиоцеле в 3 случаях. У трех глаз был паралич глазодвигательного нерва. В 6 случаях в анамнезе были хирургические операции на носу, и в 11 случаях проводился послеоперационный пульс на стероидных курсах. В восьми случаях были поражения в области клиновидной пазухи и в 9 случаях — в решетчатой пазухе.
| |||||||||||||||||||||||||||||||||
MAR: минимальный угол разрешения. | |||||||||||||||||||||||||||||||||
Средняя предоперационная острота зрения (logMAR) составляла 1,34 ± 1,03, а средняя послеоперационная острота зрения (logMAR) составляла 0,674 ± 1,05 () (Рисунок 1). При переводе в десятичный формат острота зрения улучшилась с 0,05 до 0,21. Острота зрения улучшилась в 9 случаях и ухудшилась или не изменилась в 6 случаях (таблица 2).Острота зрения ухудшилась в 4 случаях (аспергиллез в 3 случаях и пиоцеле в 1 случае). Возраст был значительно моложе в группе улучшения, чем в группе без улучшения (), но пол, предоперационная острота зрения, наличие или отсутствие применения стероидных импульсов и тип оптической невропатии существенно не различались между двумя группами. Хотя не было значительных различий в отношении продолжительности от дефицита зрения до операции, более короткая продолжительность, как правило, была более распространенной в группе улучшения остроты зрения ().
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| MAR: минимальный угол разрешения,, Тест Стьюдента t , Точный тест Фишера. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Послеоперационная острота зрения показана на вертикальной оси, а дооперационная острота зрения — на горизонтальной оси. Острота зрения рассчитывалась по логарифму значения минимального угла разрешения (logMAR).
В одномерном регрессионном анализе послеоперационной остроты зрения факторами, значимо связанными с послеоперационной остротой зрения, были дооперационная острота зрения и пиоцеле (таблица 3). В четырех из 15 случаев (27%) не было световосприятия или световосприятия до операции, но в 2 (50%) из этих случаев наблюдалось улучшение остроты зрения после операции.Острота зрения обоих глаз улучшилась до 0,5 и 0,4 (logMAR) соответственно (таблица 4).
| |||||||||||||||||||||||||||||||||||||||||||||||||
| Минимальный угол разрешения MAR, одномерный линейный регрессионный анализ. | |||||||||||||||||||||||||||||||||||||||||||||||||
3.2. ОбсуждениеО полезности эндоскопической хирургии околоносовых пазух при риногенной оптической невропатии сообщалось в нескольких сообщениях [4, 6]. Накая и др. сообщили, что острота зрения улучшилась на 31 из 38 глаз пациентов с околоносовыми слизистыми оболочками, получавших эндоскопическую операцию на носовых пазухах [6]. Ли и др. сообщили о 15 глазах (6 в случаях с синуситом, 4 в случаях с мукоцеле и 5 в случаях с аспергиллезом) у пациентов, перенесших эндоскопические операции по поводу клиновидной болезни, и обнаружили, что острота зрения улучшилась на 9/15 глазах [4].Хотя прогностические факторы риногенной оптической нейропатии изучались в прошлом, эти анализы были ограничены из-за небольшого числа случаев. В настоящем анализе мы изучили потенциальные прогностические факторы, такие как возраст, пол, тип нейропатии, наличие или отсутствие пульсовой терапии стероидами, продолжительность от дефицита зрения до операции, предоперационная острота зрения и часть поражения пазухи. Наши результаты показали, что более молодой возраст был значительно связан с улучшением остроты зрения и дооперационной остроты зрения, а тип оптической невропатии в значительной степени был связан с послеоперационной остротой зрения. Стероидная пульс-терапия иногда применяется для улучшения остроты зрения после операций по поводу риногенной оптической нейропатии, а в нашем исследовании пульс-терапия стероидами проводилась в 73% случаев. Однако мы не наблюдали каких-либо существенных различий в прогнозе остроты зрения в зависимости от наличия или отсутствия стероидной пульс-терапии. В двух предыдущих исследованиях аналогичным образом сообщалось, что пульс стероидов не влияет на остроту зрения [5, 6]. Поэтому, в зависимости от общего состояния пациента, мы не обязательно можем использовать стероидную пульс-терапию.Тем не менее, в большом количестве случаев потребуется дальнейший анализ, прежде чем можно будет прийти к каким-либо окончательным выводам. Есть несколько отчетов о продолжительности от нарушения зрения до операции. Юн и др. сообщили, что улучшение зрения было лучше, если время от момента снижения остроты зрения до операции составляло менее 2 недель для болезни клиновидной пазухи на 14 глазах (5 случаев с мукоцеле, 2 случая с пиоцеле и 1 случай с менингиомой гипофиза аденома, аденоидно-кистозная карцинома, сфеноидит, аспергиллома, инвазивный аспергиллез и мукормикоз) [5].Юмото и др. сообщили, что заметное улучшение остроты зрения было получено, если хирургическое вмешательство могло быть выполнено в течение 24 часов при клиновидно-этмоидном мукоцеле [7]. Moriyama et al. сообщили о хирургическом лечении случаев мукоцеле в клиновидной и решетчатой пазухах и обнаружили, что степень улучшения остроты зрения зависела от времени от начала заболевания до операции [9]. С другой стороны, Nakaya et al. сообщили, что период ухудшения зрения не был существенно связан с полным послеоперационным восстановлением зрения [6].В нашем исследовании количество дней от снижения зрения до операции, как правило, было короче в группе улучшения зрения. Относительно большое количество отчетов указывает на то, что ранняя операция является важным фактором улучшения остроты зрения, и, если возможно, мы должны поставить диагноз на ранней стадии и проконсультироваться с отоларингологом. Сообщалось, что нет никакой связи между возрастом и улучшением остроты зрения у пациентов с хирургическим лечением риногенной оптической нейропатии [6]. В нашем настоящем исследовании возраст был значительно моложе в группе улучшения остроты зрения.Поскольку продолжительность от дефицита зрения до операции в группе с улучшением остроты зрения была короткой, мы посчитали, что операция должна быть выполнена раньше, чем нарушение зрения станет сильным. Сообщалось, что нет никакой связи между частью поражения пазухи и улучшением остроты зрения у пациентов с хирургическим лечением риногенной оптической нейропатии [5, 6]. В этом исследовании также не было значительного ухудшения послеоперационной остроты зрения из-за разницы в поражениях пазух. Сообщалось, что существует связь между типом оптической нейропатии и улучшением остроты зрения у пациентов с хирургическим лечением болезни клиновидной пазухи [5]. В этом отчете грибки и клиновидный синусит имеют низкую остроту зрения и прямую инфильтрацию зрительного нерва, поскольку считается, что инфекция вызывает плохое выздоровление. В нашем отчете пиоцеле было значимым фактором плохой послеоперационной остроты зрения при одномерном регрессионном анализе. Это говорит о том, что пиоцеле может иметь плохой послеоперационный зрительный прогноз из-за давления на зрительный нерв и инфильтрации в зрительный нерв из-за инфекции по сравнению с мукоцеле.В нашем исследовании острота зрения ухудшилась в 4 случаях (3 случая аспергиллеза и 1 случай пиоцеле), несмотря на хирургическое лечение, антибактериальные препараты и стероиды. Во всех четырех случаях присутствует инфекция. Считается, что произошла инфильтрация зрительного нерва и послеоперационная острота зрения была плохой. Наконец, мы исследовали случаи с дооперационной остротой зрения ниже световосприятия. Имеется несколько сообщений о результатах операций по поводу риногенной оптической нейропатии у пациентов с остротой зрения ниже световосприятия [6, 10].В одном сообщении не наблюдалось выздоровления в 2 случаях риногенной оптической нейропатии без световосприятия (интервалы между началом нарушения зрения и операцией составляли 4 и 16 дней) [6]. Hiratsuka et al. провели хирургическое лечение (сфеноидотомию) с последующим лечением системными стероидами и антибиотиками по поводу риногенной оптической невропатии, вызванной мукоцеле, у пациента с предоперационным двусторонним восприятием света, но восприятие света исчезло, даже если операция была проведена в течение 24 часов с момента начала [10] .Сообщается, что предоперационная острота зрения ниже, чем световосприятие, является плохим прогнозом, но есть также сообщения о восстановлении остроты зрения после операции [3, 6, 7]. Накая и др. сообщили, что острота зрения улучшилась у 5 из 6 пациентов с предоперационной остротой зрения и световосприятия [6]. Другой отчет показал, что количество дней после операции составляло 1–4 в 5 случаях с улучшением остроты зрения по сравнению с 3 месяцами в случае без улучшения [3]. Юмото и др. сообщили, что в 3 из 5 случаев без восприятия света наблюдалось некоторое улучшение остроты зрения после операции в течение 24 часов после начала потери зрения [7].Поэтому, поскольку в описанных случаях, когда в описанных случаях проводилось раннее хирургическое вмешательство, при улучшении остроты зрения рекомендуется ранняя диагностика и лечение. В нашем исследовании улучшение остроты зрения наблюдалось в 1 из 2 случаев без световосприятия. В тех случаях, когда было достигнуто улучшение, хирургическое лечение могло быть выполнено в тот же день, когда произошло ухудшение зрения. Поскольку есть возможность улучшения даже при отсутствии световосприятия, такие случаи следует диагностировать и как можно скорее лечить хирургическим путем. У этого исследования есть ограничение. Ограничение этого исследования состоит в том, что это ретроспективное исследование, в нем было зарегистрировано небольшое количество случаев — 15. В этом исследовании продолжительность от нарушения зрения до операции не была существенно связана с улучшением зрения, но статистически значимая разница может быть обнаружена при изучении большего количества случаев. 4. ВыводыВ заключение мы исследовали факторы, связанные с послеоперационной остротой зрения у пациентов, подвергшихся хирургическому лечению по поводу риногенной оптической нейропатии.Наши результаты показали, что предоперационная острота зрения была фактором, наиболее предсказывающим послеоперационное улучшение остроты зрения. Однако улучшение остроты зрения может быть получено даже в случаях отсутствия световосприятия. Таким образом, важно как можно скорее диагностировать риногенную оптическую невропатию и лечить ее хирургическим путем у отоларинголога. Доступность данныхВ статью включены клинические данные, использованные для подтверждения результатов этого исследования. Конфликт интересовАвторы заявляют об отсутствии конфликта интересов в отношении публикации этой статьи. Случай синдрома несоответствующей секреции антидиуретического гормона, развившегося после операции по поводу сфеноидного синуситаАннотация Синдром несоответствующей секреции антидиуретического гормона (SIADH) — это состояние, при котором нефизиологическая секреция ADH продолжается, несмотря на падение осмоляльности плазмы.SIADH может быть вызван операцией на головном мозге, внутричерепным заболеванием, заболеванием легких или приемом лекарств. Мы сообщаем о случае SIADH, который произошел после операции по поводу сфеноидита. Пациент был 33-летним мужчиной, который был осмотрен участковым врачом по поводу основной жалобы на головную боль. На МРТ головы заподозрили правый сфеноидит, и через 6 дней после появления симптомов он был обследован в нашем отделении. Правый сфеноидит выявлен на КТ и МРТ. Заподозрил менингит как осложнение, но это исключили люмбальной пункцией.В тот же день пациентка поступила в наше отделение. В связи с тем, что он предпочел не получать консервативное лечение, эндоскопическая операция на носовых пазухах была проведена на 4 день госпитализации. Во время операции в клиновидной пазухе было обильное выделение гноя и небольшая перфорация в дне турецкого седла. Поскольку было определено, что это не выделение спинномозговой жидкости, перфорацию закрыли свободным слизистым лоскутом, и операция была завершена.Головная боль возобновилась в послеоперационный день (POD) 3, а анализ крови показал гипонатриемию с уровнем Na 126 мэкв / л. Было начато внутривенное введение добавок, но головная боль усилилась на POD 4, появилась тошнота, и уровень Na упал до 119 мэкв / л. Был диагностирован SIADH, было усилено внутривенное введение добавок и начато ограничение воды. Со временем уровень Na повысился, и клинические симптомы улучшились. На POD 11 пациент был выписан из больницы. В этом случае предполагается, что SIADH возник после операции из-за хирургического напряжения в гипофизе из-за перфорации в дне турецкого седла. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
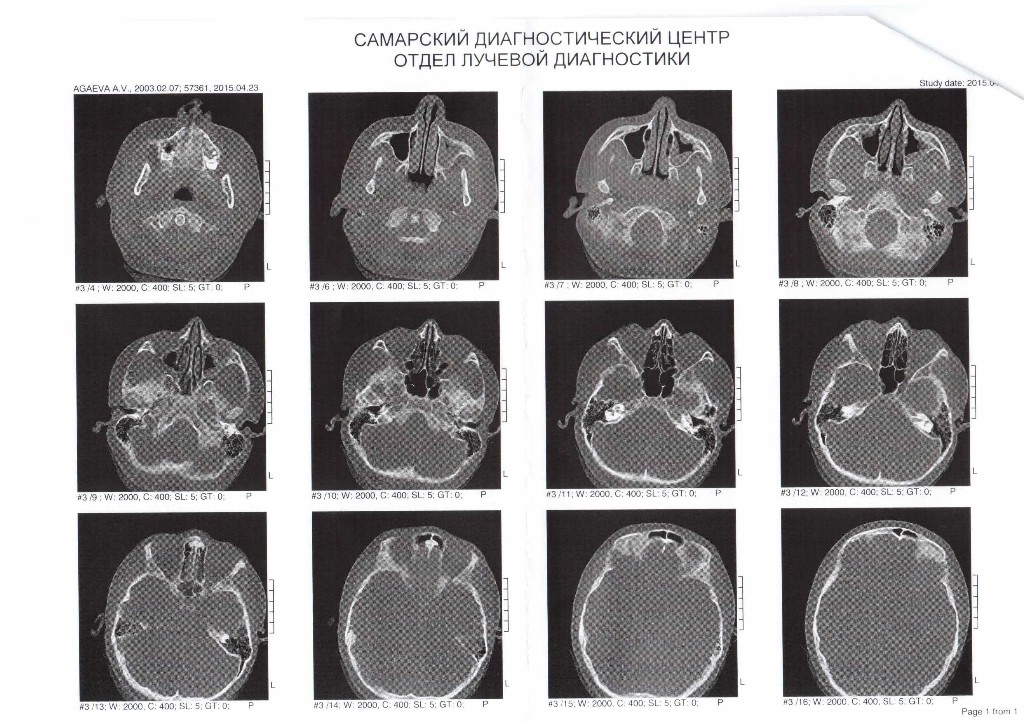
 Полипы полости носа.
Полипы полости носа.