💊 Состав препарата Окситоцин ✅ Применение препарата Окситоцин Сохраните у себя Поделиться с друзьями Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности Описание активных компонентов препарата Окситоцин (Oxytocin)  Дата обновления: 2020.11.07 Владелец регистрационного удостоверения:Лекарственная форма
Форма выпуска, упаковка и состав препарата ОкситоцинРаствор для в/в и в/м введения прозрачный, бесцветный, без запаха.
Вспомогательные вещества: вода д/и. 1 мл — ампулы (5) — пачки картонные. Фармакологическое действиеСинтетическое гормональное средство, по фармакологическому действию подобное эндогенному окситоцину. Обладает утеротонизирующим, стимулирующим родовую деятельность и лактотропным действием. Оказывает стимулирующее действие на гладкую мускулатуру матки, повышает сократительную активность миометрия и в меньшей степени тонус (особенно в конце беременности, в течение родовой деятельности и непосредственно во время родоразрешения). Под влиянием окситоцина увеличивается проницаемость клеточных мембран для ионов кальция Са2+, снижается потенциал покоя и повышается их возбудимость (уменьшение мембранного потенциала приводит к повышению частоты, интенсивности и продолжительности сокращений). В малых дозах окситоцин увеличивает частоту и амплитуду сокращений матки, в больших дозах или при повторном введении способствует повышению тонуса матки, учащению и усилению ее сокращений (вплоть до тетанических). Сокращает миоэпителиальные клетки вокруг альвеол молочной железы, стимулирует поступление молока в крупные протоки или синусы, способствуя усилению отделения молока. Практически лишен вазоконстрикторного и антидиуретического действия (проявляет их только в высоких дозах), не вызывает сокращения мышц мочевого пузыря и кишечника. ФармакокинетикаСвязывание с белками плазмы низкое (30%). Подобно вазопрессину окситоцин распределяется по всему внеклеточному пространству. Небольшое количество окситоцина проникает через плаценту в систему кровообращения плода. Большая часть окситоцина быстро метаболизируется в печени и почках. В процессе ферментативного гидролиза окситоцин инактивируется, прежде всего, под действием тканевой окситокиназы, концентрация которой в плазме, органах-мишенях, плаценте увеличивается в период беременности. Выводится, в основном, почками в неизмененном виде. Т Показания активных веществ препарата ОкситоцинДля возбуждения и стимуляции родовой деятельности (первичная и вторичная слабость родовой деятельности, необходимость досрочного родоразрешения в связи с гестозом, резус-конфликтом, внутриутробной гибелью плода; переношенная беременность, преждевременное отхождение околоплодных вод, ведение родов в тазовом предлежании). Для профилактики и лечения гипотонических маточных кровотечений после медицинского или самопроизвольного аборта в I триместре, или прерывания беременности во II триместре, в раннем послеродовом периоде и для ускорения послеродовой инволюции матки; для усиления сократительной способности матки при кесаревом сечении (после удаления последа). Режим дозированияСпособ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования. Индивидуальный, в зависимости от показаний и клинической ситуации. Разовая доза для в/м введения обычно варьирует от 2 до 10 ME; для в/в введения (струйно медленно или капельно) разовая доза обычно составляет 5-10 ME. Побочное действиеАллергические реакции: анафилаксия и другие аллергические реакции; при слишком быстром введении — бронхоспазм; редко — летальный исход. Со стороны обмена веществ: тяжелая гипергидратация при длительном в/в введении с большим количеством жидкости (антидиуретический эффект окситоцина), может сопровождаться судорогами и комой; редко — летальный исход. Со стороны сердечно-сосудистой системы: тяжелая артериальная гипертензия (в случае применения вазопрессорных препаратов), артериальная гипотензия (при одновременном применении с циклопропаном), шок; при применении в высоких дозах — аритмия, желудочковая экстрасистолия, рефлекторная тахикардия; при слишком быстром введении — брадикардия; ишемия миокарда, удлинение интервала QT; субарахноидальное кровоизлияние; в редких случаях — развитие ДВС-синдрома. Со стороны дыхательной системы: острый отек легких без гипонатриемии. Со стороны пищеварительной системы: тошнота, рвота. Со стороны половой системы: при применении в больших дозах или повышенной чувствительности — гипертонус матки, спазм шейки матки, тетания, разрыв матки; усиление кровотечения в послеродовом периоде в результате вызванной окситоцином тромбоцитопении, афибриногенемии и гипопротромбинемии, иногда — кровоизлияния в органы малого таза; разрывы мягких тканей половых путей. Со стороны лабораторных показателей: гипонатриемия. У плода или новорожденного: как следствие введения окситоцина матери — в течение 5 минут низкая оценка по шкале Апгар, гипербилирубинемия новорожденных, гипонатриемия; при слишком быстром введении — снижение концентрации фибриногена в крови, кровоизлияние в сетчатку глаза; как следствие сократительной активности матки — синусовая брадикардия, тахикардия, желудочковая экстрасистолия и другие аритмии; поражение ЦНС; гибель плода в результате асфиксии. Противопоказания к применениюПовышенная чувствительность к окситоцину; узкий таз (анатомический и клинический), поперечное и косое положение плода, лицевое предлежание плода, преждевременные роды, угрожающий разрыв матки, рубцы на матке (после перенесенного ранее кесарева сечения, операции на матке), незрелая шейка матки; склонность к тетаническим сокращениям матки; риск разрыва матки вследствие ее перерастяжения при многоводии, многоплодной беременности, у многорожавших женщин (более 4 родов в анамнезе), особенно возрастных; частичное предлежание плаценты или предлежание сосудов (vasaprevia), преждевременная отслойка плаценты, маточный сепсис, инвазивная карцинома шейки матки, гипертонус матки (возникший не в ходе родов), признаки дистресса плода, острая гипоксия плода, тяжелые гестозы второй половины беременности (преэклампсия, эклампсия), предлежание или пролапс пуповины; тяжелые сердечно-сосудистые заболевания, хроническая почечная недостаточность. С осторожностью: у женщин в возрасте старше 35 лет; с гестозами второй половины беременности, не относящимися к противопоказаниям; введение окситоцина пациенткам, получающим гипотензивные препараты и препараты, вызывающие удлинение интервала QT; на фоне применения ингаляционных анестетиков (циклопропана, галотана, севофлурана, десфлюрана), симпатомиметиков и вазоконстрикторов; одновременное применение с препаратами метилэргометрина. Применение при беременности и кормлении грудьюОкситоцин применяется при беременности по показаниям с обязательным учетом противопоказаний. В I триместре беременности окситоцин применяют только при самопроизвольном или медицинском аборте. В период грудного вскармливания следует применять только в тех случаях, когда предполагаемая польза для матери превышает потенциальный риск для младенца. Применение при нарушениях функции почекПротивопоказан к применению при хронической почечной недостаточности. Особые указанияВведение окситоцина следует проводить только в условиях специализированного медицинского стационара при строгом врачебном контроле. До момента вставления головки плода во вход таза применять окситоцин для стимуляции родовой деятельности нельзя. Во избежание осложнений во время применения окситоцина для индукции родовой деятельности следует постоянно контролировать частоту маточных сокращений, силу маточных сокращений, сердечную деятельность роженицы и плода, АД роженицы. При признаках гиперактивности матки следует немедленно прекратить введение окситоцина, в результате чего маточные сокращения, вызванные окситоцином, обычно вскоре прекращаются. Следует учитывать риск развития афибриногенемии и увеличения кровопотери. Известны случаи смерти роженицы в результате реакций повышенной чувствительности, субарахноидального кровоизлияния, разрыва матки и гибели плода по различным причинам, связанные с парентеральным введением окситоцина для индукции родов и стимуляции родовой деятельности в первом и втором периодах родов. В результате антидиуретического эффекта окситоцина возможно развитие гипергидратации, особенно при применении постоянной инфузии окситоцина и употреблении жидкости внутрь. Лекарственное взаимодействиеОкситоцин усиливает прессорное действие симпатомиметических средств. При одновременном применении окситоцина с ингибиторами МАО возрастает риск повышения АД. При анестезии циклопропаном, галотаном возможно изменение воздействия окситоцина на сердечно-сосудистую систему с непредвиденным развитием артериальной гипотензии, синусовой брадикардии и нарушения AV-проводимости у роженицы во время анестезии. Сохраните у себя Поделиться с друзьями Пожалуйста, заполните поля e-mail адресов и убедитесь в их правильности |
инструкция по применению, аналоги, состав, показания
1 мл раствора (1 ампула) содержит 5 ME окситоцина.
Вспомогательные вещества: хлорбутанола гемигидрат, вода для инъекций.
Фармакологические свойства
Гормоны задней доли гипофиза. Окситоцин и его производные.
Код АТС: Н01ВВ02
Фармакодинамика
Окситоцин является синтетическим гормоном, сходным с естественным пептидом задней доли гипофиза. Стимулирует сокращение гладкой мускулатуры матки и миоэпителиальных клеток молочной железы.
Под влиянием гормона увеличивается проницаемость мембран для ионов калия, понижается их потенциал и повышается возбудимость. С уменьшением мембранного потенциала увеличивается частота, интенсивность и продолжительность сокращений. Окситоцин стимулирует секрецию молока, усиливая выработку лактогенного гормона передней доли гипофиза (пролактина).
Окситоцин оказывает слабый антидиуретический эффект и в терапевтических дозах существенно не влияет на артериальное давление.
Фармакокинетика
При внутривенном введении действие окситоцина наступает немедленно, интенсивность и частота сокращений матки возрастает постепенно в течение 15-60 мин и затем стабилизируется.
При внутримышечном введении эффект проявляется через 3-5 мин. После прекращения внутривенной инфузии действие препарата продолжается еще 20 мин, и родовая активность матки постепенно уменьшается. Восстановление исходного состояния происходит примерно через 40 мин, при внутримышечном введении — через 30-60 мин.
Период полувыведения (T1/2) окситоцина из плазмы составляет несколько минут. Метаболизм окситоцина происходит в печени и почках. Препарат выводится из организма в виде метаболитов и в небольших количествах в неизмененном виде, в основном с мочой.
Изучение возможной канцерогенности или мутагенности окситоцина не проводились ни в экспериментах на животных, ни в клинике.
Показания для применения
индукция и стимуляция родовой деятельности, профилактика и лечение гипо- и атонических послеродовых кровотечений, в качестве адъювантной терапии неполного или септического аборта, при гинекологических кровотечениях после установления гистологического диагноза.
Способ применения и дозировка
Способ применения: внутривенно (инфузия или инъекция), внутримышечно, в мышцу матки при кесаревом сечении.
Индукция и стимуляция родовой деятельности: окситоцин не следует вводить в течение 6 часов после применения вагинальных простагландинов. Окситоцин следует вводить внутривенно капельно или, предпочтительно, с помощью инфузионного насоса с регулируемой скоростью. Для капельной инфузии рекомендуется 5 ME окситоцина развести в 500 мл физиологического раствора электролита. Если натрия хлорид противопоказан, для разведения используют 5% раствор декстрозы. Для обеспечения равномерного смешивания бутыль или мешочек следует перевернуть несколько раз вверх дном перед применением.
Исходная скорость инфузии должна составлять 1-4 мЕ/мин (2-8 капель/мин). Скорость можно постепенно увеличивать с промежутками не менее 20 мин до получения характера сокращений, сходного со схватками в ходе нормальных родов. При нормальной выношенной беременности это часто достигается со скоростью инфузии менее чем 10 мЕ/мин (20 капель/мин), а рекомендованная максимальная скорость составляет 20 мЕ/мин (40 капель/мин). В тех случаях, когда могут потребоваться более высокие скорости инфузии, например, при гибели плода в матке или при индукции родов на более ранних стадиях беременности, когда матка менее чувствительна к окситоцину, рекомендуется пользоваться более концентрированным раствором окситоцина, например, 10 МЕ в 500 мл.
В тех случаях, когда могут потребоваться более высокие скорости инфузии, например, при гибели плода в матке или при индукции родов на более ранних стадиях беременности, когда матка менее чувствительна к окситоцину, рекомендуется пользоваться более концентрированным раствором окситоцина, например, 10 МЕ в 500 мл.
При использовании инфузионного насоса, который позволяет вводить меньшие объемы по сравнению с капельницей, концентрацию, необходимую для получения нужной дозы следует рассчитать в зависимости от спецификации насоса.
Частоту, силу и продолжительность сокращений матки, а также частоту сердечных сокращений плода следует тщательно мониторировать в течение инфузии. После достижения достаточной активности матки (3-4 сокращения каждые 10 мин) скорость инфузии часто можно уменьшить. При гиперреактивности матки и/или сдавливании плода инфузию следует немедленно прекратить.
Если у женщин с нормальным или почти нормальным сроком беременности регулярных сокращений матки достичь не удается после инфузии окситоцина в количестве 5 МЕ, рекомендуется прекратить попытку вызвать роды; такую попытку можно повторить на следующий день, вновь начав со скорости инфузии 1-4 мЕ/мин.
Кесарево сечение: 5 МЕ вводят медленно путем внутривенной инъекции или непосредственно в мышцу матки после родов.
Профилактика послеродового маточного кровотечения: обычная доза составляет 5 МЕ медленно внутривенно или внутримышечно по 3-5 МЕ 2-3 раза в сутки ежедневно на протяжении 2- 3 дней после отхождения плаценты. У женщин, получивших окситоцин для индукции или стимуляции родов, ускорить во время третьей стадии родов и в течение последующих нескольких
часов.
Лечение послеродовых маточных кровотечений: 5 МЕ вводят медленно внутривенно с последующим увеличением скорости инфузии для контроля атонии матки.
Адъювантная терапия при неполном аборте: 10 МЕ окситоцина в 500 мл 0,9% раствора натрия хлорида. Скорость внутривенной инфузии — 20-40 капель в минуту.
При гинекологических кровотечениях: внутримышечно по 5 МЕ 1-2 раза в день.
Пациенты детского и пожилого возраста: не применяется.
Окситоцин, вводимый в мышцу или в вену для снижения кровопотери после вагинальных родов
В чем суть проблемы?
Мы решили рассмотреть эффективность, риски и побочные эффекты окситоцина, вводимого инъекционно в мышцу (внутримышечно) по сравнению с введением в вену (внутривенно) для профилактики чрезмерной кровопотери в третьем периоде родов. Третий период родов — это когда плацента отделяется от матки матери и рождается после рождения ребенка.
Предыдущие исследования показали, что окситоцин,введённый женщине во время или непосредственно сразу после рождения ребенка, эффективен в снижении чрезмерного кровотечения после вагинальных родов. Не существует надежных исследований, чтобы показать, имеет ли какое-либо значение путь введения окситоцина, в мышцу или в вену, в отношении эффективности окситоцина или здоровья матери и ребенка.
Почему это важно?
Потеря крови в третьем периоде родов зависит от того, насколько быстро плацента отделяется от матки и насколько хорошо матка сжимается (сокращается), чтобы закрыть кровеносные сосуды, шедшие к плаценте.
Большинство смертей матерей, связанных с родами, происходит в первые 24 часа после родов, в основном в результате осложнений этого процесса, приводящих к чрезмерной кровопотере, также известной как «послеродовое кровотечение». Чрезмерное кровотечение является важной причиной материнской смертности, особенно в странах с низким уровнем дохода, где беременные женщины чаще страдают анемией (слишком мало эритроцитов в крови).
Окситоцин, вводимый в вену, иногда может вызвать серьезные побочные эффекты, такие как внезапное падение артериального давления и увеличение частоты сердечных сокращений, особенно когда вводится быстро в небольшом количестве раствора (неразбавленный). Метод введения окситоцина в мышцу требует гораздо меньше времени, чем необходимо для введения его в вену. Это также более удобно для медицинского персонала, поскольку требует относительно меньших навыков и, следовательно, может быть осуществлено персоналом с ограниченными навыками.
Какие доказательства мы обнаружили?
Мы провели поиск доказательств 7 сентября 2017 и выявили три исследования (с участием в целом 1306 женщин) по сравнению внутримышечного и внутривенного введения окситоцина женщинам во время или сразу после рождения ребенка. Исследования были проведены в больницах в Турции (два) и Таиланде (одно) и набирали женщин, рожавших первого ребенка, в срок (не раньше или не позже). Методы, которые использовали в исследованиях для разделения женщин на группы лечения, не были ясны, и во всех трех включенных исследованиях и женщины, и персонал были бы осведомлены о том, какое лечение они получали. Возможно, это оказало влияние на результаты и означает, что мы не можем быть уверены в доказательствах.
Включенные исследования не сообщили о некоторых важных исходах. Только в одном исследовании сообщили о тяжелой кровопотере (литр или более) после рождения и показали, что может не быть различий или различия малы между внутримышечным и внутривенным введением окситоцина. Ни одна из женщин в одном исследовании не нуждалась в хирургической операции по удалению матки после внутримышечного или внутривенного введения окситоцина. В другом исследовании двум женщинам потребовалось переливание крови, одно после внутримышечного окситоцина и одно после внутривенного окситоцина. Качество доказательств было низким или очень низким, поэтому у нас было очень мало уверенности в результатах. В исследованиях не были представлены другие важные исходы, такие как смерть матери, низкое кровяное давление, неудовлетворенность матерей внутримышечным или внутривенным введением окситоцина, а также число младенцев с желтухой (пожелтение кожи). Мы обнаружили отсутствие четкой разницы или минимальную разницу между внутримышечным и внутривенным введением окситоцина в отношении потери крови в 500 мл или более, в отношении использования дополнительных препаратов для уменьшения кровотечения, и в отношении плаценты, естественного её рождения или необходимости удаления её врачами.
Что это значит?
Результаты трех включенных исследований четко не показали, какой метод введения окситоцина лучше для матери или ребенка. Необходимы дополнительные исследования для ответа на этот вопрос.
Число включенных исследований было малым, и наши важные исходы не происходили очень часто, поэтому не было достаточных доказательств, чтобы решить, является ли внутримышечное или внутривенное введение окситоцина более эффективным и безопасным для женщин в третьем периоде родов.
Применение окситоцина для предотвращения послеродового кровотечения (ПРК) при домашних родах
В чем заключается проблема?
Послеродовое кровотечение (ПРК) — это чрезмерная потеря крови (более половины литра) после вагинальных родов — является единственной главной причиной материнской смертности во всем мире. Большинство смертельных случаев, связанных с ПРК, происходят в странах с низким уровнем дохода, где эффективные методы профилактики и лечения не являются легкодоступными.
Почему это важно?
Окситоцин широко используют для профилактики и лечения ПРК, но большая часть доказательств, подтверждающих его эффективность, исходит из наблюдений, полученных в условиях медицинских учреждений стран с высоким уровнем дохода. Более легкие способы введения окситоцина были разработаны для использования в условиях стран с низким доходом, например, предварительно заполненные автоматические одноразовые шприцы для внутримышечных инъекций или окситоцин в виде порошка из мельчайших частиц для доставки через легкие в форме аэрозоля [spray-dried ultrafine formulation of oxytocin]. Эффективность этих методов не была оценена в систематическом обзоре.
Какие доказательства были найдены?
Мы провели поиск доказательств в рандомизированных контролируемых испытаниях по 12 ноября 2015 года и нашли единственное испытание, проведенное в четырех сельских районах в Гане. В испытании были рандомизированы 28 работников здравоохранения, обслуживающих амбулаторно 2404 потенциально подходящих беременных женщин, в группу вмешательства и 26 работников здравоохранения, обслуживающих 3515 потенциально подходящих беременных женщин, в контрольную группу.
Было неясным в этом испытании предотвратило ли вмешательство потерю более одного литра крови (тяжелое ПРК), так как исходы были различными и предполагали любое изменение от 98%-ного уменьшения до 30%-ного увеличения потери крови ( очень низкое качество доказательств ). Так как не было случаев тяжелого заболевания матери (например, разрыва матки) или случаев смерти матери, не было возможности в полной мере оценить влияние вмешательства на эти исходы ( качество доказательств было очень низким ).
Заболеваемость ПРК (>500 мл) у женщин, получающих окситоцин, составила половину по сравнению с контрольной группой ( низкое качество доказательств ). Было выявлено небольшое или отсутствие различий между группой женщин, получивших окситоцин, и контрольной группой в частоте перевода или направления их в учреждение здравоохранения (низкое качество доказательств), мертворождения (низкое качество доказательств) или числе младенцев, которые умерли в течение трех дней после рождения (низкое качество доказательств).
Не было ни одного случая использования окситоцина во время родов, повреждения иглой или каких-либо других больших или незначительных побочных эффектов или непредвиденного вредоносного события.
В целом, качество доказательств было низким/очень низким вследствие методологических ограничений в клиническом испытании и неточностей в оценках эффекта для всех важных исходов.
Что это значит?
Не выяснено снижает ли применение окситоцина сотрудниками здравоохранения без акушерских навыков во внебольничных условиях частоту тяжёлого ПРК, тяжёлого заболевания матери или смерти матери по сравнению с контрольной группой. Однако окситоцин, вероятно, снижает частоту ПРК (> 500 мл).
Принимая во внимание очень специфичные условия проведения испытания и ограниченную роль, которую играл медицинский работник в испытании, применимость доказательств, скорее, ограничена.
Дальнейшие рандомизированные контролируемые испытания высокого качества экстренно необходимы для оценки эффектов использования окситоцина в предварительно заполненных устройствах для инъекций или других новых способах введения окситоцина при серьезных ПРК. Аналогичным образом, будущие исследования должны рассмотреть другие важные исходы, такие как возможные неблагоприятные события и приемлемость вмешательства для матерей и других заинтересованных сторон сообщества.
10 отзывов, инструкция по применению
Окситоцин — гормон задней доли гипофиза, облаченный в форму лекарственного препарата. Относится к стимуляторам родовой деятельности, поскольку повышает сократительную активность и тонус миометрия. В незначительных дозах учащает и увеличивает силу схваток (амплитуду сокращений матки). При повторном введении или при увеличении дозы повышает тонус матки, частоту и силу ее сокращений. Стимулирует секрецию гипофизарного гормона пролактина и усиливает выработку грудного молока (это происходит из-за вызываемого окситоцином сокращения миоэпителиальных клеток, охватывающих своими отростками альвеолы молочной железы). Обладает мягким вазопрессиноподобным и антидиуретическим действием. Было установлено, что органы-мишени окситоцина (матка, молочная железа) имеют окситоцин-связывающие места, являющиеся составной частью специфических рецепторных систем. Матка женщины чувствительна к окситоцину на протяжении всего периода беременности. Ее чувствительность к окситоцину повышается постепенно, достигая своего пика перед или во время родов. Считается, что это связано с повышением уровня эстрогенов в плазме крови во время беременности, при этом катализатором начала родов является не увеличение концентрации окситоцина, а способность матки соответствующим образом отвечать это увеличение. По всей видимости (достоверной информации на этот счет пока нет) инструментами, определяющими действие окситоцина, является цАМФ и кальций: этот гормон может увеличить поступление ионов кальция из межклеточного пространства внутрь клетки и стимулировать выход кальция из внутриклеточных депо. Необходимо учитывать, что чувствительности матки к окситоцину у различных пациенток может отличаться, и отличаться существенно. На это влияет, например, такой фактор, как уровень стероидов в крови: прогестерон снижает, а эстрадиол, дегидроэпиандростерон и кортизол повышают чувствительностью матки к окситоцину.
Было установлено, что эстрогены могут влиять на обменные процессы в клетках, изменять проницаемость клеточных оболочек, активность ферментов, напрямую воздействовать на ДНК клеток-мишеней, проявлять антигипоксантные свойства. Ученые создали и экспериментально опробовали целый ряд аналогов окситоцина, однако ни один из них не продемонстрировал значительных преимуществ перед окситоцином.
После внутривенного введения препарата период его полувыведения из плазмы крови варьирует от одной до нескольких минут. Метаболические трансформации окситоцина происходят в печени. В период протекания беременности в крови, плаценте и органах-мишенях появляется фермент окситоциназа, деактивирующий собственный и поступающий извне окситоцин. Незначительное количество препарата экскретируется почками в первозданном виде.
Окситоцин выпускается в виде раствора для внутривенного и внутримышечного введения. Режим дозирования препарата индивидуален. Разовая доза для внутримышечного введения исходя из текущей клинической ситуации варьирует в пределах от 2 до 10 МЕ; для медленного струйного или капельного внутривенного введения разовая доза составляет, как правило, 5 МЕ. Введение препарата следует осуществлять исключительно в условиях стационара под строгим медицинским контролем. Окситоцин противопоказан при тяжело протекающей преэклампсической токсинемии, выраженных кардиоваскулярных нарушениях. При сочетании препарата со средствами для ингаляционного наркоза ослабляется стимулирующее действие окситоцина матку, а гипотензивное действие, напротив, усиливается. При комбинировании с окситоцином простагландинов стимулирующее действие матку возрастает. Окситоцин может усиливать прессорное действие симпатомиметиков.
Окситоцин как средство стимуляции лактации у свиноматок — БЕЛАГРОГЕН
Окситоцин является распространённым лекарственным средством, используемым в ветеринарии. Одно из основных направлений использования окситоцина – стимуляция лактации у свиноматок при борьбе с агалактией.
Агалактия – распространённая проблема в свиноводстве, это заболевание наносит огромный экономический ущерб и часто является причиной смерти новорождённых поросят. Агалактия выявляется у 10-30% свиноматок, а в неблагополучных хозяйствах эта цифра гораздо больше. Следует отметить, что агалактия чаще всего встречается после первого опороса.
Агалактия – это состояние, при котором у свиноматок не вырабатывается молоко для выкармливания потомства. Новорождённые поросята имеют маленький запас энергии, и для их иммунитета особенно важно регулярно и часто сосать молоко в первые несколько суток после рождения. Агалактия у свиноматки может возникнуть как сразу после опороса, так и спустя несколько часов или суток после родов. Часто заболевание возникает в комплексе метрит-мастит-агалактия (ММА), однако агалактия может быть и самостоятельным заболеванием. Важно как можно скорее его диагностировать, потому что от этого зависит жизнь и дальнейшее здоровье поросят, счёт идет на часы. Внешние признаки агалактии у свиноматок – вялость, повышенная температура, беспокойство при попытке поросят сосать молоко. По состоянию поросят тоже можно заподозрить заболевание: они слабые, плохо набирают вес и не прикладываются регулярно к соскам. Работникам фермы следует насторожиться, если новорождённые поросята выглядели здоровыми и активными, а через короткое время ослабли и перестали набирать вес.
Причин агалактии может быть множество: долгие тяжёлые роды, нарушения на уровне синтеза гормонов, стресс, недоразвитие молочной железы, ожирение свиноматки. Особое внимание нужно уделить инфекционной агалактии, когда инфекция проникает в организм через родовые пути или из кишечника, вызывая мастит и прекращение молокоотдачи. Бактерии выделяют в кровь эндотоксины, которые влияют на синтез молока. Механизм этого влияния также до конца не изучен.
Лечение агалактии после её выявления следует начинать немедленно. Если удалось выявить инфекционную природу заболевания, то лечение будет комплексным с использованием антибиотиков. При агалактии любой природы в схему лечения нужно включать окситоцин для стимуляции лактации.
Окситоцин – это пептидный гормон, состоящий из девяти аминокислот. Окситоцин стимулирует сокращение гладкой мускулатуры матки, стимулируя роды и отделения последа у свиней. Также окситоцин способствует высвобождению молока из молочных желез. Это происходит следующим образом. Большая часть молока у свиней находится в альвеолах. Альвеолы, как и молочные протоки, окружены миоэпетелиальными клетками, которые имеют гладкомышечную природу. Окситоцин вызывает сокращение этих клеток, давление способствует высвобождению молока из альвеол в их полость и продвижению его далее по молочным протокам (Рисунок 1).
Рисунок 1. Сокращение молочной альвеолы под действием окситоцина.
Окситоцин давно вызывал интерес у учёных. Американский биохимик Винсент дю Виньо исследовал и впервые синтезировал этот гормон в лаборатории, за что в 1955 был удостоен Нобелевской премии. С тех пор синтетический окситоцин широко используется как в медицине, так и в ветеринарии.
Учитывая свойство окситоцина вызывать молокоотдачу, он активно применяется при лечении агалактии у свиней. Чаще всего окситоцин выпускается в виде инъекций с дозировкой действующего вещества 5 или 10 МЕ/мл. К примеру, препарат производства БЕЛАГРОГЕН Окситоцин 10 с дозировкой 10 МЕ/мл выпускается в виде раствора для инъекций во флаконах по 10 или 100 мл. Рекомендуемая доза Окситоцина 10 для лечения агалактии свиноматок – 20-40 МЕ каждые 3-4 часа. Важно перестать применять окситоцин тогда, когда молокоотдача нормализовалась, ведь для свиньи каждый укол – это стресс, который в свою очередь плохо влияет на выработку молока.
Таким образом, агалактия – распространённая проблема в свиноводстве, которая является причиной слабости и гибели новорождённых поросят, что приносит большой экономический урон. Оперативная диагностика и лечение играют решающую роль в сохранении поголовья свиней. Окситоцин – это проверенное и популярное средство лечения агалактии, которое даёт хорошие результаты в короткие сроки.
Ветеринарный препарат | Окситоцин от ВИК
Окситоцин — (окситоцин) Применяют при родовспоможении и стимуляции при слабой родовой деятельности, маточное кровотечении, задержании последа, атонимии, гипотонии и воспалении матки
Показания к применению
• родовспоможение и стимуляция при слабой родовой деятельности;
• маточное кровотечение, задержание последа, атония, гипотония и воспаление матки;
• мастит, а также рефлекторная агалактия.
Состав и форма выпуска
ОКСИТОЦИН инъекционный раствор содержит в качестве действующего вещества в 1 мл окситоцина 5 или 10 ЕД. ОКСИТОЦИН производят в форме бесцветного раствора, в стеклянных флаконах или ампулах по 1; 2; 3; 5; 10; 20; 50 и 100 мл.
Фармакологические свойства
ОКСИТОЦИН – синтетический аналог полипептидного гормона задней доли гипофиза. ОКСИТОЦИН обладает способностью усиливать сокращения гладкой мускулатуры матки и миоэпителия молочной железы.
Режим дозирования
Препарат вводят подкожно, внутримышечно, внутривенно, при необходимости – в комбинации с новокаином эпидурально в следующих дозах:
|
Вид животных |
Способ введения и дозы (ЕД) |
||
|
Подкожно или внутримышечно |
Внутривенно |
Эпидурально |
|
|
Кобылы и коровы |
30-60 |
20-40 |
15-30 |
|
Свиноматки массой до 200 кг |
30 |
20 |
10-15 |
|
Козы и овцы |
10-15 |
5-10 |
— |
|
Собаки |
5-10 |
2-7 |
— |
|
Кошки |
3 |
3 |
2 |
Побочное действие
Побочных явлений и осложнений после применения препарата не установлено.
Противопоказания
Раствор окситоцина противопоказан при родовспоможении в случаях крупного плода, его уродства, а также при неправильном положении и членорасположении.
Особые указания
В период применения ОКСИТОЦИНА нет ограничений для использования продуктов животноводства в пищу людям. Применение препарата не исключает использование других лекарственных средств.
Условия и сроки хранения
Препарат хранят в сухом, защищенном от света месте при температуре от 1 °С до 10 °С.
Срок годности препарата — 2 года со дня изготовления.
Окситоцин, вводимый в вену или мышцу для уменьшения кровопотери после родов через естественные родовые пути
Мы начали искать доказательства эффективности и безопасности окситоцина, вводимого в вену, по сравнению с инъекцией в мышцу для предотвращения чрезмерного кровотечения из рандомизированных контролируемых испытаний. сразу после вагинальных родов.
В чем проблема?
Большинство случаев материнской смертности происходит в течение первых 24 часов после родов. До четверти из них вызваны чрезмерным кровотечением (так называемое послеродовое кровотечение).В странах с низким уровнем дохода не всегда доступны лекарства для предотвращения или лечения послеродового кровотечения (утеротоники). Окситоцин — один из таких препаратов. Окситоцин предотвращает чрезмерное послеродовое кровотечение, помогая матке сокращаться. Его вводят матери путем инъекции в вену или в мышцу во время или сразу после рождения ребенка.
Почему это важно?
Кровопотеря после рождения ребенка зависит от того, как быстро плацента отделяется от матки и насколько хорошо матка сокращается, чтобы закрыть кровеносные сосуды, по которым кровь идет к плаценте.
Окситоцин, вводимый непосредственно в вену, оказывает почти немедленный эффект, который длится относительно короткое время. При введении в мышцы окситоцину требуется несколько минут, чтобы действовать, но эффект длится дольше. Введение инъекции в вену требует специальных навыков и стерильного оборудования, которое не всегда может быть доступно. Напротив, инъекция в мышцу происходит быстро и требует относительно меньших навыков.
Окситоцин, введенный в вену, может иногда вызывать серьезные побочные эффекты, такие как внезапное падение артериального давления, особенно при быстром введении в небольшом количестве раствора (неразбавленного).
Какие доказательства мы нашли?
Мы провели поиск доказательств из рандомизированных контролируемых испытаний 19 декабря 2019 г. и выявили семь исследований (с участием 7817 женщин). В исследованиях сравнивали окситоцин, вводимый в вену, с инъекцией в мышцу во время или сразу после вагинальных родов ребенка. Все исследования проводились в больницах и в основном включали женщин, родивших одного ребенка естественным путем. Во всех исследованиях, кроме двух, и женщины, и персонал больницы знали, как вводился окситоцин.Это могло повлиять на результаты. В целом, включенные исследования имели умеренный или низкий риск систематической ошибки, а достоверность полученных доказательств была в целом от умеренной до высокой.
Мы обнаружили, что женщины, получавшие окситоцин через вену, имели более низкий риск потери крови 500 мл или более (шесть испытаний; 7731 женщина) и переливания крови (четыре испытания; 6684 женщины) по сравнению с женщинами, получавшими окситоцин в мышцы. Оба эти исхода имели достоверные доказательства. Введение окситоцина через вену, вероятно, снижает риск тяжелой кровопотери на 1000 мл или более по сравнению с окситоцином в мышцы (четыре испытания; 6681 женщина; доказательства средней степени достоверности).Два высококачественных исследования (1512 женщин) показали, что инъекция окситоцина в вену снижает риск кровопотери на 1000 мл или более по сравнению с инъекцией окситоцина в мышцы. Хотя два способа введения окситоцина могли быть схожими с точки зрения женщин, которым требовались дополнительные лекарства для сокращения матки, мы мало уверены в этих результатах (шесть испытаний; 7327 женщин; доказательства с низкой степенью достоверности). Оба пути введения окситоцина кажутся безопасными, и, вероятно, у одного и того же числа женщин наблюдаются побочные эффекты, включая низкое кровяное давление (четыре испытания; 6468 женщин; доказательства средней степени достоверности).Вероятно, меньшее количество женщин, получавших окситоцин через вену, испытали серьезные осложнения, связанные с чрезмерным кровотечением, такие как госпитализация в отделении интенсивной терапии, потеря сознания или органная недостаточность (четыре испытания; 7028 женщин; доказательства средней степени достоверности). Ни в одном из включенных исследований не умерла ни одна мать.
В исследованиях не сообщалось об удовлетворенности женщин и медицинского персонала любым способом введения окситоцина.
Что это значит?
Окситоцин более эффективен при введении через вену, чем окситоцин, вводимый в мышцы, для предотвращения чрезмерного кровотечения вскоре после вагинальных родов.Введение окситоцина в вену не вызвало дополнительных опасений по поводу безопасности и имело аналогичные побочные эффекты по сравнению с введением окситоцина в мышцу. В будущих исследованиях необходимо рассмотреть приемлемость двух разных способов введения окситоцина женщинам и медицинским работникам в качестве важных результатов исследований. Также важно выяснить, перевешивают ли преимущества введения окситоцина в вену более высокую стоимость.
Роды — третий период родов
Третий период родов наступает после рождения ребенка.Это когда плацента выходит, и вы можете начать связываться со своим ребенком.
После рождения ребенка акушерка может потянуть за пуповину, чтобы доставить плаценту, и может попросить вас помочь, осторожно надавив на нее.
Вам могут предложить инъекцию в бедро сразу после рождения ребенка, чтобы ускорить отхождение плаценты. Инъекция содержит препарат синтоцинон (синтетическая версия гормона окситоцина), который заставляет матку сокращаться и помогает предотвратить сильное кровотечение, известное как «послеродовое кровотечение».
Врач или акушерка должны убедиться, что ваша матка хорошо сокращена, измерит ваше артериальное давление и пульс и проверит, нужны ли вам какие-либо швы.
После рождения
Вашему ребенку понравится быть рядом с вами сразу после рождения. Контакт кожа к коже лучше всего, так как он согревает вашего ребенка и побуждает его к первому кормлению. Время наедине с вашим партнером и вашим ребенком может быть особенным. Ваш ребенок будет осмотрен акушеркой или врачом, а затем взвешен и, возможно, измерен, и ему выдадут идентификационные ленты с вашим именем.
Позвольте вашему ребенку кормить грудью как можно скорее после рождения. В дальнейшем это помогает при кормлении грудью, а также помогает сокращению матки. Младенцы сразу начинают сосать, хотя, возможно, ненадолго. Возможно, им просто хочется пощупать сосок во рту.
Витамин К
Вам предложат инъекцию витамина К для вашего ребенка, что является наиболее эффективным способом предотвратить редкое нарушение свертываемости крови (известное как «геморрагическая болезнь новорожденных»).Ваша акушерка обсудит это с вами заранее и попросит вашего согласия.
Если вы предпочитаете, чтобы вашему ребенку не делали инъекцию, можно заказать пероральные дозы витамина К. Пероральные дозы вводятся в 3 этапа в течение 4-недельного периода.
Подробнее о витамине К.
Петли
Небольшие разрывы и ссадины часто оставляют для заживления без наложения швов, потому что таким образом они лучше заживают. Если вам нужно наложить швы или другое лечение, вы сможете продолжать прижимать ребенка к груди.Ваша акушерка поможет в этом по мере своих возможностей.
Если у вас был большой разрыв или эпизиотомия, вам понадобятся швы. Если вам уже делали эпидуральную анестезию, ее можно пополнить. Если вы этого не сделали, вам должны предложить инъекцию местного анестетика.
Акушерка или работник службы поддержки родовспоможения поможет вам вымыться и освежиться перед тем, как покинуть родильное отделение и отправиться домой или в послеродовое отделение.
Идти домой
Большинство женщин остаются в больнице в течение 1-2 дней после родов, хотя, если у вас были неосложненные вагинальные роды и ваш ребенок чувствует себя хорошо, иногда вы можете пойти домой уже через 6 часов после родов.Если вам сделали кесарево сечение, оставайтесь в больнице от 3 до 4 дней.
Окситоцин для инъекций
Что это за лекарство?
ОКСИТОЦИН (ox i TOE sin) — это искусственная форма природного гормона. Он работает, заставляя матку сокращаться. Он используется для увеличения силы сокращений матки. Его можно использовать во время родов для ускорения родов или после родов для остановки кровотечения. Его также используют для очистки матки после неполного аборта или выкидыша.
Это лекарство можно использовать для других целей; Если у вас есть вопросы, обратитесь к своему врачу или фармацевту.
ОБЩЕЕ НАИМЕНОВАНИЕ БРЕНДА: Pitocin
Что мне следует сказать своему врачу, прежде чем я приму это лекарство?
Им нужно знать, есть ли у вас какое-либо из этих условий:
- любое состояние, при котором роды через естественные родовые пути нежелательны, например рак шейки матки, герпетическая инфекция, слишком большая голова плода
- Опасное положение плода, плаценты или пуповины
- Операции на матке, такие как кесарево сечение, в анамнезе
- беременна много раз до
- сверхстимуляция матки
- необычная или аллергическая реакция на окситоцин, другие лекарства, пищевые продукты, красители или консерванты
- беременна или пытается забеременеть
- грудное вскармливание
Как мне использовать это лекарство?
Это лекарство для вливания в вену.Его дает медицинский работник в больнице или клинике.
Проконсультируйтесь со своим педиатром по поводу использования этого лекарства у детей. Особое внимание может быть необходимо.
Передозировка: Если вы считаете, что приняли слишком много этого лекарства, немедленно обратитесь в токсикологический центр или в отделение неотложной помощи.
ПРИМЕЧАНИЕ: Это лекарство предназначено только для вас. Не делись этим лекарством с другими.
Что делать, если я пропущу дозу?
Это не применимо.
Что может взаимодействовать с этим лекарством?
Не принимайте это лекарство с какими-либо из следующих лекарств:
Это лекарство может также взаимодействовать со следующими лекарствами:
- динопростон, простагландин E2
- лекарства от артериального давления
- Лекарства от сна во время операции
- другие лекарства для сокращения матки
Этот список может не описывать все возможные взаимодействия.Предоставьте своему врачу список всех лекарств, трав, безрецептурных препаратов или пищевых добавок, которые вы используете. Также сообщите им, если вы курите, употребляете алкоголь или запрещенные наркотики. Некоторые предметы могут контактировать с вашим лекарством.
На что следует обращать внимание при использовании этого лекарства?
Пока вы принимаете это лекарство, ваше состояние будет тщательно контролироваться.
Какие побочные эффекты я могу заметить при приеме этого лекарства?
Побочные эффекты, о которых вы должны как можно скорее сообщить своему врачу или медицинскому работнику:
- аллергические реакции, такие как кожная сыпь, зуд или крапивница, отек лица, губ или языка
- проблемы с дыханием
- Обильное или продолжающееся вагинальное кровотечение
- быстрое, нерегулярное сердцебиение
- Чувство дурноты или головокружения, падает
- высокое кровяное давление
- изъятий
- необычное кровотечение или синяк
- необычный отек, резкое увеличение веса
Побочные эффекты, которые обычно не требуют медицинской помощи (сообщите своему врачу или медицинскому работнику, если они продолжаются или вызывают беспокойство):
- головная боль
- тошнота и рвота
Этот список может не описывать все возможные побочные эффекты.Спросите у своего доктора о побочных эффектах. Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088.
Где мне хранить лекарство?
Этот препарат назначают в больнице или клинике и не хранят дома.
ПРИМЕЧАНИЕ. Этот лист является сводным. Он может не покрывать всю возможную информацию. Если у вас есть вопросы об этом лекарстве, поговорите со своим врачом, фармацевтом или поставщиком медицинских услуг.
Послеродовое кровотечение: профилактика и лечение
1.Рыцарь М, Каллаган ВМ, Берг С, и другие. Тенденции послеродовых кровотечений в странах с высокими ресурсами: обзор и рекомендации Международной совместной группы по послеродовым кровотечениям. BMC Беременность и роды . 2009; 9: 55 ….
2. Скажите L, Чжоу Д, Геммилл А, и другие. Глобальные причины материнской смертности: систематический анализ ВОЗ. Ланцетный шар Здоровье . 2014; 2 (6): e323 – e333.
3. Кларк С.Л., Белфорт М.А., Дилди GA, Хербст М.А., Мейерс Дж. А., Хэнкинс Г.Д. Материнская смерть в 21 веке: причины, профилактика и связь с кесаревым сечением. Am J Obstet Gynecol . 2008; 199 (1): 36.e136.e5.
4. Менар МК, Главный ЭК, Currigan SM. Краткое изложение инициативы reVITALize: стандартизация определений акушерских данных. Акушерский гинекол . 2014. 124 (1): 150–153.
5. Американский колледж акушеров и гинекологов. Определения акушерских данных (версия 1.0). Оживить. https://www.acog.org/-/media/Departments/Patient-Safety-and-Quality-Improvement/2014reVITALizeObstetricDataDefinitionsV10.pdf. Доступ 2 октября 2016 г.
6. Эвенсен А., Андерсон Дж. Глава J. Послеродовое кровотечение: третья стадия беременности. В: Leeman L, Quinlan J, Dresang LT, ред. Продвинутое жизнеобеспечение в акушерстве: учебный план. 5-е изд. Ливуд, Кан .: Американская академия семейных врачей; 2014 г.
7. Руководящие принципы и комитет по аудиту Королевского колледжа акушеров и гинекологов. Профилактика и лечение послеродового кровотечения. https://www.rcog.org.uk/en/guidelines-research-services/guidelines/gtg52/. По состоянию на 23 марта 2017 г. [обновлено]
8. Mousa HA, Блюм Дж. Abou El Senoun G, Шакур Х, Альфиревич З. Лечение первичного послеродового кровотечения. Кокрановская база данных Syst Rev . 2014; (2): CD003249.
9.Маганн Э.Ф., Эванс С, Хатчинсон М, Коллинз Р., Говард BC, Моррисон JC. Послеродовое кровотечение после естественных родов: анализ факторов риска. South Med J . 2005. 98 (4): 419–422.
10. Совет по безопасности пациентов при охране здоровья женщин. Связка безопасности пациента при акушерском кровотечении. http://safehealthcareforeverywoman.org/patient-safety-bundles/obstetric-hemorrhage/ [требуется вход в систему]. По состоянию на 16 октября 2016 г.
11.Бегли CM, Gyte GML, Деван Д, Макгуайр В, Недели А. Активная тактика по сравнению с выжидательной тактикой у женщин в третьем периоде родов. Кокрановская база данных Syst Rev . 2015; (3): CD007412.
12. Tunçalp Ö, Хофмейр Г.Дж., Гюльмезоглу AM. Простагландины для предотвращения послеродового кровотечения. Кокрановская база данных Syst Rev . 2012; (8): CD000494.
13. Комитет акушерской практики. Заключение комитета нет.529: приросшая плацента. Акушерский гинекол . 2012; 120 (1): 207–211.
14. Главный ЭК, Гоффман Д., Скавоне БМ, и другие.; Национальное партнерство по охране материнства; Совет по безопасности пациентов при охране здоровья женщин. Национальное партнерство за материнскую безопасность: согласованный пакет по акушерскому кровотечению [опубликованное исправление опубликовано в Obstet Gynecol. 2015; 126 (5): 1111]. Акушерский гинекол . 2015; 126 (1): 155–162.
15. Deneux-Tharaux C, Sentilhes L, Майяр Ф, и другие. Влияние рутинного контролируемого тракции за пуповину в рамках активного ведения третьего периода родов на послеродовое кровотечение: многоцентровое рандомизированное контролируемое исследование (TRACOR) [опубликованные исправления появляются в BMJ. 2013; 347: f6619 и BMJ. 2013; 346: f2542]. BMJ . 2013; 346: f1541.
16. Westhoff G, Коттер А.М., Tolosa JE. Профилактический прием окситоцина в третьем периоде родов для предотвращения послеродового кровотечения. Кокрановская база данных Syst Rev . 2013; (10): CD001808.
17. Солтани H, Хатчон Д.Р., Пулозе Т.А. Сроки профилактического приема утеротоников в третьем периоде родов после естественных родов. Кокрановская база данных Syst Rev . 2010; (8): CD006173.
18. Беллад М.Б., Тара Д, Ганачари М.С., и другие. Профилактика послеродового кровотечения с помощью мизопростола или окситоцина сублингвально: двойное слепое рандомизированное контролируемое исследование. БЖОГ . 2012; 119 (8): 975–982, обсуждение 982–986.
19. Хофмейр Г.Дж., Абдель-Алим Х, Абдель-Алим М.А. Массаж матки для предотвращения послеродового кровотечения. Кокрановская база данных Syst Rev . 2013; (7): CD006431.
20. Чен М., Чанг Q, Дуан Т, Он J, Чжан Л., Лю X. Массаж матки для уменьшения кровопотери после естественных родов: рандомизированное контролируемое исследование. Акушерский гинекол .2013; 122 (2 п.1): 290–295.
21. Хофмейр Г.Дж., Мшвешве NT, Гюльмезоглу AM. Контролируемое вытяжение за пуповину в третьем периоде родов. Кокрановская база данных Syst Rev . 2015; (1): CD008020.
22. Количественная оценка кровопотери: практическое задание AWHONN № 1. J Obstet Gynecol Neonatal Nurs . 2015; 44 (1): 158–160.
23. Американский колледж акушеров и гинекологов. Послеродовое кровотечение при естественных родах.Контрольный список безопасности пациента № 10. Акушерский гинекол . 2013; 121: 1151–1152.
24. Соса К.Г., Альтхабе Ф, Белизан Ю.М., Буекенс П. Использование окситоцина на ранних стадиях родов и его влияние на активное ведение третьего периода родов. Am J Obstet Gynecol . 2011; 204 (3): 238.e1–238.e5.
25. ЖЕНЩИНЫ, соавторы исследования. Влияние раннего введения транексамовой кислоты на смертность, гистерэктомию и другие заболевания у женщин с послеродовым кровотечением (ЖЕНЩИНЫ): международное рандомизированное двойное слепое плацебо-контролируемое исследование. Ланцет . 2017; 389 (10084): 2105–2116.
26. Carroli G, Миннини Л. Эпизиотомия при вагинальных родах. Кокрановская база данных Syst Rev . 2009; (1): CD000081.
27. You WB, Zahn CM. Послеродовое кровотечение: аномально прилегающая плацента, инверсия матки и послеродовые гематомы. Clin Obstet Gynecol . 2006. 49 (1): 184–197.
28. Корзина TF. Острая инверсия матки: обзор 40 случаев. Банка J Obstet Gynaecol . 2002. 24 (12): 953–956.
29. Гильяно М., Шкаф E, Терби Д, LeGoueff F, Деруэль П., Субтил Д. Признаки, симптомы и осложнения полного и частичного разрыва матки во время беременности и родов. Eur J Obstet Gynecol Reprod Biol . 2014. 179: 130–134.
30. Группа участников конференции по развитию консенсуса национальных институтов здравоохранения. Заявление на конференции по развитию консенсуса Национального института здоровья: вагинальные роды после кесарева сечения: новые идеи, 8–10 марта 2010 г. Акушерский гинекол . 2010. 115 (6): 1279–1295.
31. Американский колледж акушеров и гинекологов. Практический бюллетень ACOG № 115: вагинальные роды после предыдущего кесарева сечения. Акушерский гинекол . 2010. 116 (2 ч. 1): 450–463.
32. Гиз Дж. М., МакДонах М.С., Остервейл П., Нигрен П., Чан Б.К., Гельфанд М. Систематический обзор частоты и последствий разрыва матки у женщин, перенесших кесарево сечение в прошлом. BMJ . 2004. 329 (7456): 19–25.
33. Magann EF, Эванс С, Чаухан СП, Lanneau G, Фиск А.Д., Моррисон JC. Продолжительность третьего периода родов и риск послеродового кровотечения. Акушерский гинекол . 2005. 105 (2): 290–293.
34. У С, Кочергинский М, Hibbard JU. Аномальная плацентация: анализ за двадцать лет. Am J Obstet Gynecol . 2005. 192 (5): 1458–1461.
35. Недели нашей эры. Задержка плаценты. Best Practices Clin Obstet Gynaecol . 2008. 22 (6): 1103–1117.
36. Нардин Ю.М., Недели А, Карроли Г. Инъекция в пупочную вену для лечения задержанной плаценты. Кокрановская база данных Syst Rev . 2011; (5): CD001337.
37. Güngördük K, Асичиоглу О, Бесимоглу Б, и другие. Использование инъекции окситоцина в пупковую вену в повседневной практике при активном ведении третьего периода родов: рандомизированное контролируемое исследование. Акушерский гинекол . 2010. 116 (3): 619–624.
38. Каннингем Ф.Г., Нельсон ДБ. Синдромы диссеминированного внутрисосудистого свертывания в акушерстве. Акушерский гинекол . 2015; 126 (5): 999–1011.
39. Линдон А., Лагрю Д., Шилдс Л. Е., Мэйн Э, Кейп V. Улучшение реакции здравоохранения на акушерское кровотечение. (Калифорнийский набор инструментов по обеспечению качества материнской помощи для преобразования системы охраны материнства). Разработан в соответствии с контрактом № 11–10006 с Министерством здравоохранения Калифорнии; Отдел охраны здоровья матери, ребенка и подростков; Опубликовано Калифорнийским объединением по качественному уходу за матерями, 17 марта 2015 г.
40. Neumar RW, Шустер М, Каллавей CW, и другие. Часть 1: Краткое содержание: Обновление рекомендаций Американской кардиологической ассоциации 2015 г. по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи. Тираж . 2015; 132 (18 приложение 2): S315 – S367.
41. Всемирная организация здравоохранения. Рекомендации ВОЗ по ведению послеродового кровотечения и задержки плаценты. http://apps.who.int/iris/bitstream/10665/44171/1/9789241598514_eng.pdf. По состоянию на 29 сентября 2016 г.
42. Grönvall M, Тикканен М, Талльберг Э, Паавонен Дж., Стефанович В. Использование баллонной тампонады Бакри при лечении послеродового кровотечения: серия из 50 случаев из клинической больницы третичного уровня. Acta Obstet Gynecol Scand . 2013. 92 (4): 433–438.
43. Американский колледж акушеров и гинекологов. Бюллетень практики ACOG: руководство по клиническому ведению для акушеров-гинекологов № 76, октябрь 2006 г .: послеродовое кровотечение. Акушерский гинекол . 2006. 108 (4): 1039–1047.
44. Миллер С, Мартин HB, Моррис JL. Противошоковая одежда при послеродовом кровотечении. Best Practices Clin Obstet Gynaecol . 2008. 22 (6): 1057–1074.
45. Робертс Н.П., Китчинер, штат Нью-Джерси, Кенарди Дж. Bisson JI. Ранние психологические вмешательства для лечения симптомов острого травматического стресса. Кокрановская база данных Syst Rev . 2010; (3): CD007944.
46. Предупреждение материнской смертности. Jt Comm Perspect . 2010; 30 (3): 7–9.
47. Райли В, Дэвис С., Миллер К, Хансен Х, Сайнфорт Ф, Сладкий Р. Дидактические и симуляционные командные тренинги по нетехническим навыкам для улучшения перинатальных исходов для пациентов в общественной больнице. Jt Comm J Qual Безопасность пациента . 2011. 37 (8): 357–364.
48. Комитет американских акушеров и гинекологов по безопасности пациентов и повышению качества.Заключение комитета нет. 590: подготовка к неотложной медицинской помощи в акушерстве и гинекологии. Акушерский гинекол . 2014. 123 (3): 722–725.
49. Maughan K, Хайм SW, Галазка СС. Профилактика послеродового кровотечения: ведение третьего периода родов. Ам Фам Врач . 2006. 73 (6): 1025–1028.
50. Андерсон Дж. М., Офорт Д. Профилактика и лечение послеродового кровотечения. Ам Фам Врач .2007. 75 (6): 875–882.
Роль гормонов в родах
Вы (и ваш ребенок) рождены со способностью начинать схватки, роды и роды, кормить грудью и глубоко привязываться друг к другу. Поток гормонов в вашем теле управляет этими хорошо организованными, точно настроенными процессами.
Важно, чтобы вы и ваши работники родильного дома понимали, как работать с этими процессами и не мешать им.
Хотя вас не нужно учить рожать, очень интересно узнать об удивительных способностях женщин и новорожденных.Например, новорожденный, который не принимал обезболивающие и которого прикладывали кожа к коже к своей матери сразу после рождения, может подползти к груди матери и начать кормить грудью!
Роль врожденных гормонов
Родовые гормоны — это химические «посланники», которые производит ваше тело. Ваш ребенок тоже вырабатывает гормоны при рождении. Эти гормоны работают вместе, чтобы направлять важные изменения в вашем теле — изменения, которые помогают сделать роды гладкими и безопасными для вас обоих.
Родовые гормоны помогают вам и вашему ребенку во многих отношениях, в том числе:
- Подготовка тела к родам
- Начало схваток
- Подготовка ребенка к родам и жизни вне вашего тела
- Приказ вашей груди вырабатывать молоко и подготовка ребенка к кормлению грудью
И когда вы и ваш новый ребенок влюбляетесь, гормоны рождения тоже являются частью этих чувств!
Здесь мы обсуждаем четыре гормона, которые важны для воспроизводства: окситоцин, эндорфины, адреналин и родственные гормоны стресса, а также пролактин.Эти гормоны играют важную роль в регулировании родов. Узнав о них, вы сможете понять, что произойдет во время схваток и родов. Решения, которые вы принимаете в отношении своего ухода, могут поддерживать или нарушать работу гормонов, поэтому понимание того, как они работают и как на них влияют, важно для принятия обоснованных решений.
Окситоцин
Окситоцин часто называют «гормоном любви», потому что он участвует в занятиях любовью, фертильности, схватках во время схваток и родов и выделении молока при грудном вскармливании.Это помогает нам чувствовать себя хорошо и вызывает заботливые чувства и поведение.
Рецепторные клетки, которые позволяют вашему организму реагировать на окситоцин, постепенно увеличиваются во время беременности, а затем значительно увеличиваются во время родов. Окситоцин стимулирует сильные сокращения, которые помогают истончить и раскрыть (расширить) шейку матки, вывести ребенка из родовых путей, вытолкнуть плаценту и ограничить кровотечение в месте ее расположения. Во время схваток и родов давление ребенка на шейку матки, а затем на ткани тазового дна стимулирует окситоцин и схватки.То же самое и с новорожденным, кормящим грудью.
Низкий уровень окситоцина во время схваток и родов может вызвать проблемы:
- Вызывает прекращение или замедление схваток и затягивание родов.
- Обильное кровотечение из области плаценты после рождения.
- Ведущие поставщики медицинских услуг для решения этих проблем с помощью вмешательств.
Вы можете стимулировать производство окситоцина в организме во время схваток и родов с помощью:
- Сохранять спокойствие, комфорт и уверенность.
- Избегать неудобств, таких как нежелательные люди, шум и неудобные процедуры.
- Оставайтесь в вертикальном положении и используя силу тяжести, чтобы ребенок прижался к шейке матки, а затем, когда ребенок родился, к тканям вашего тазового дна.
- Стимулирование сосков или клитора перед родами и предоставление вашему ребенку возможности сосать (кормить грудью) вскоре после рождения.
- Как избежать эпидуральной анальгезии.
Эндорфины
Когда вы сталкиваетесь со стрессом или болью, ваше тело вырабатывает успокаивающие и обезболивающие гормоны, называемые эндорфинами.Ближе к концу беременности у вас может быть более высокий уровень эндорфинов. У женщин, которые не принимают обезболивающие во время родов, уровень эндорфинов продолжает неуклонно и резко повышаться на протяжении всего периода рождения ребенка. (Большинство исследований обнаружили резкое падение уровня эндорфина при использовании эпидуральных или опиоидных обезболивающих.)
Высокий уровень эндорфина во время схваток и родов может вызвать измененное состояние сознания, которое может помочь вам справиться с процессом родов, даже если он долгий и трудный.Высокий уровень эндорфина может заставить вас чувствовать себя бодрым, внимательным и даже эйфоричным (очень счастливым) после рождения, когда вы начинаете узнавать своего ребенка и заботиться о нем. Считается, что в этот ранний послеродовой период эндорфины играют роль в укреплении отношений между матерью и младенцем. Падение уровня эндорфина в это время может способствовать возникновению «хандры» или послеродовой депрессии, которую многие женщины испытывают в течение короткого времени после рождения.
Низкий уровень эндорфинов может вызвать проблемы во время родов за счет:
- Чрезмерно болезненные и трудно переносимые роды.
- Ведущие поставщики медицинских услуг ответят на эту проблему с помощью вмешательств.
- Сохранять спокойствие, комфорт и уверенность.
- Избегать неудобств, таких как нежелательные люди, шум и неудобные процедуры.
- Отсрочка или отказ от эпидуральной анестезии или опиоидов для облегчения боли.
Адреналин
Адреналин — это гормон «борьбы или бегства», который люди вырабатывают, чтобы обеспечить выживание.Женщины, которые чувствуют угрозу во время родов (например, из-за страха или сильной боли), могут производить высокий уровень адреналина. Адреналин может замедлить роды или вовсе остановить их. Ранее в эволюции человека это нарушение помогало роженицам переместиться в более безопасное место.
Слишком много адреналина может вызвать проблемы во время родов:
- Причинение страданий ребенку до рождения.
- Вызывает прекращение схваток, замедление или беспорядочный характер схваток и удлинение схваток.
- Создает у матери чувство паники и усиливает боль.
- Ведущие поставщики медицинских услуг для решения этих проблем с помощью кесарева сечения и других вмешательств.
Вы можете снизить уровень адреналина во время схваток и родов с помощью:
- Сохранять спокойствие, комфорт и расслабленность.
- Быть информированным и подготовленным.
- Доверие и уверенность в своем теле и своих способностях как женщины.
- Доверие и уверенность к своим поставщикам медицинских услуг и месту рождения.
- Находиться в спокойной, мирной и уединенной обстановке и избегать конфликтов.
- Быть с людьми, которые могут предоставить меры комфорта, хорошую информацию, положительные слова и другую поддержку.
- Избегайте назойливых, болезненных и разрушительных процедур.
Пролактин
Пролактин известен как «материнский» гормон. Роль пролактина во время рождения менее изучена, чем гормонов, описанных выше. Он увеличивается во время беременности и достигает пика, когда роды начинаются сами по себе.Как было показано на примере других млекопитающих, продолжающаяся выработка пролактина во время и после родов, по-видимому, подготавливает организм женщины к грудному вскармливанию. Это также может сыграть роль в продвижении родов и помочь новорожденному приспособиться к жизни вне матки. Пролактин играет ключевую роль в производстве грудного молока. Высокий уровень пролактина при раннем грудном вскармливании может способствовать развитию у женщин заботливого поведения и адаптации к материнству. Этот гормон также может поддерживать здоровое развитие ребенка.
Низкий уровень пролактина может вызвать проблемы из-за:
- Более плохой переход ребенка во время родов.
- Ухудшение роста и развития ребенка.
- Плохая адаптация женщины к материнству.
Скорее всего, вы можете стимулировать производство пролактина своим организмом с помощью:
- Ожидание начала самостоятельной работы.
- Сведение к минимуму стресса во время родов и после родов.
- Хранение женщины и ребенка вместе после рождения.
- Раннее грудное вскармливание, а затем — по сигналу ребенка.
Максимизация роли врожденных гормонов
Как вы, вероятно, можете понять из приведенной выше информации, некоторые особенности типичных условий родовспоможения в больнице, такие как шум или медицинское вмешательство, могут мешать естественным процессам вашего тела.Чтобы избежать этого и максимально увеличить способность вашего тела следовать своим естественным процессам, рекомендуется найти подходящие условия для родов. Внебольничные условия для родов и индивидуальная непрерывная поддержка родов, например, уход за доулой, могут помочь создать условия, которые увеличивают естественное производство полезных гормонов вашим организмом и контролируют тревожные гормоны.
Подробнее о роли гормонов в родах можно прочитать в буклете Путь к здоровому рождению .
Дозирование, показания, взаимодействия, побочные эффекты и др. Питоцина (окситоцина)
Предупреждения о «черном ящике»
Элективное стимулирование родов определяется как начало родов у беременной женщины, у которой нет медицинских показаний для индукции родов.
Поскольку имеющихся данных недостаточно для оценки соотношения пользы и риска, окситоцин не показан для плановой индукции родов.
Противопоказания
Значительная цефалопельвикальная диспропорция
Неблагоприятное положение или предлежание плода, например, поперечное ложь, которые невозможно родить без преобразования перед родами
Неотложные акушерские ситуации, благоприятствующие хирургическому вмешательству
Дистресс плода, при котором роды не являются неизбежными
активность не приводит к удовлетворительному прогрессу
Гиперактивная или гипертоническая матка
Противопоказанные вагинальные роды, например, инвазивная карцинома шейки матки, активный генитальный герпес, полное предлежание плаценты, предлежание сосудов и предлежание пуповины или выпадение пуповины
Гиперчувствительность
Гиперчувствительность
многоводие, частичное предлежание плаценты, недоношенность, пограничная цефалопельвикальная диспропорция, предыдущая обширная операция на шейке или матке (включая кесарево сечение), чрезмерное растяжение матки, большая множественность, инвазивная карцинома шейки матки, сепсис матки или травматические роды в анамнезе
Может произойти гиперстимуляция матки с сильными (гипертоническими) и / или продолжительными (тетаническими) сокращениями или тонусом матки в состоянии покоя 15-20 мм вод. Ст. Между схватками, что может привести к разрыву матки, цервикальным и вагинальным разрывам, послеродовым кровотечениям, отслойка плаценты, нарушение маточного кровотока, эмболия околоплодными водами и травма плода, включая внутричерепное кровоизлияние
Не показано для планового стимулирования родов
Предостережения
При возникновении гиперактивности матки немедленно прекратите лечение
Внутривенные препараты
должен вводить обученный персоналРиск тяжелой водной интоксикации при длительном приеме из-за его антидиуретического действия
Может потребоваться ограничение приема жидкости
Гипертонус, спазм, разрыв матки и столбнячные схватки могут возникнуть при приеме высоких доз
В / м не рекомендуется для индукции родов / увеличение
Третий период родов: рождение плаценты и пережатие пуповины
Вы встретили своего ребенка, но есть еще работа.Вот что происходит во время третьего — и, хорошие новости, последнего — периода родов…
Что такое третий период родов?
Третий период родов — это время между рождением ребенка и выходом плаценты (или последа) (Begley et al, 2011; NICE, 2017).
После рождения ребенка выброс гормона окситоцина заставляет матку сокращаться и уменьшаться в размерах. Это заставит плаценту отделяться.
У вас будет кровотечение во время третьего периода родов, когда вы пройдете через плаценту (Begley et al, 2011).
Активное лечение в сравнении с физиологическим лечением
Как правило, у вас есть два варианта проведения третьего периода родов: активное ведение и физиологическое ведение. Но есть и третий вариант — смешанное ведение, сочетающее активный и физиологический подходы (Begley et al, 2011; NICE, 2017).
Физиологический менеджмент:
- Обычно это практикуется в акушерских отделениях и при домашних родах.
- Это позволяет плаценте быть готовой к выходу в основном за счет толчка, силы тяжести, сокращений и иногда за счет стимуляции сосков.
- Не использует инъекции окситоцина.
- Пуповину пережимают и перерезают, когда она перестает пульсировать или когда выходит плацента.
- Это может занять до одного часа (и не должно занимать больше).
- Контакт кожа к коже и кормление грудью могут помочь в этом, заставляя ваше тело вырабатывать больше окситоцина.
- Это подразумевает сидение в вертикальном положении, чтобы стимулировать выход плаценты.
- Ваша акушерка будет следить за вашей кровопотерей и согревать вас и вашего ребенка.
- Вы вытолкните плаценту, как только она отделится и переместится во влагалище.
- Обычно используется, если у вас низкий риск тяжелой кровопотери.
- При необходимости вы можете перейти к активному управлению в любое время. (Begley et al, 2011; NICE, 2017)
Когда плацента выйдет наружу, ваша акушерка зажмет и перережет пуповину. Но если хотите, можете попросить их подождать, пока он не перестанет пульсировать (RCM, 2013a). Отсрочка пережатия пуповины не менее чем на 30 секунд, по-видимому, приносит пользу недоношенным детям, но пока не известно, какова наилучшая продолжительность отсрочки сверх этого (Rabe et al, 2019).
Активное управление:
- Включает инъекцию препарата синтоцинон или эргометрин в бедро вскоре после рождения ребенка.
- Ускоряет роды плаценты — обычно это происходит в течение 30 минут после рождения ребенка. Акушерка надавит на матку и вытащит плаценту за пуповину.
- Вам перережут пуповину через одну-пять минут после родов.
- Раннее пережатие пуповины снижает количество крови, которую ребенок получает от вас при рождении, примерно на 20%.Но это также снижает вероятность того, что у них возникнет желтуха новорожденных, требующая лечения.
- Снижает риск тяжелой кровопотери.
- Это может вызвать тошноту или рвоту, а также повысить риск высокого кровяного давления.
(Begley et al, 2011; RCM 2013b; NICE, 2017)
Что мне нужно: активное или физиологическое лечение?
Как правило, всем женщинам рекомендуется активное ведение, чтобы избежать сильного кровотечения. Хотя это больше проблема в странах с низким уровнем дохода, где женщины чаще страдают от плохого питания, анемии или инфекционных заболеваний (Begley et al 2015).
Если у вас действительно случится кровотечение, вас нужно будет перевести в больницу, если вы еще не там. Затем вам будет предложено лечение, включающее:
- окситоцин или другой препарат под названием эргометрин, который помогает матке сокращаться и останавливать кровотечение
- ваша плацента удаляется, если она еще не доставлена
- жидкости через капельницу
- кислород через маску.
Если кровотечение продолжается, вам дадут еще окситоцин, эргометрин или другие препараты.В некоторых случаях может потребоваться обследование под наркозом и хирургическим вмешательством и / или переливание крови (NICE, 2017).
Задержка плаценты и проблемы после родов
Если плацента полностью или частично не вышла в течение одного часа после рождения ребенка, это называется задержкой плаценты.
Если с вами такое случится, вам нужно будет ввести капельницу. Вам также могут предложить вагинальное обследование, чтобы узнать, нужна ли вам операция по удалению плаценты.Вам также предложат обезболивающее (NICE, 2017).
Если вам удаляют плаценту под наркозом, вам нужно будет сделать это в течение нескольких часов после родов, чтобы избежать кровотечения (Weeks, 2001). Затем вас нужно будет перевести в акушерское отделение, если вас еще нет, и вам могут посоветовать сделать эпидуральную или спинномозговую анестезию, когда плацента действительно будет удалена (NICE, 2017).
Последнее обновление этой страницы: июль 2018 г.
Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка, а также общие вопросы для родителей, членов и волонтеров: 0300 330 0700.
Мы также предлагаем дородовые курсы, которые являются отличным способом узнать больше о рождении, родах и жизни с новым ребенком.
Важную информацию о третьем периоде родов можно найти в рекомендациях NICE.
Begley CM, Gyte GML, Murphy DJ и др. (2011) Активное ведение женщин в третьем периоде родов по сравнению с выжидательной тактикой. Кокрановская база данных Syst Rev. (11): CD007412. Доступно по адресу: https: // www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD007412.pub3… [Доступ: 13 августа 2018 г.]
NICE. (2017) Уход за здоровыми женщинами и младенцами во время родов. Доступно по адресу: https://www.nice.org.uk/guidance/cg190/ifp/chapter/delivering-the-placenta [дата обращения: 13 августа 2018 г.]
Rabe H, Gyte GML, Díaz ‐ Rossello JL, Duley L. (2019) Влияние времени пережатия пуповины и других стратегий, влияющих на переливание плаценты при преждевременных родах, на исходы для матери и ребенка.Кокрановская база данных систематических обзоров. Доступно по телефону: (9): CD003248. https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD003248.pub4… [дата обращения: 4 октября 2019 г.]
RCM. (2013) Как вести активное ведение третьего периода родов. Доступно по адресу: https://www.rcm.org.uk/news-views-and-analysis/analysis/how-to-conduct-active-management-of-the-third-stage-of-labour [дата обращения: 13th Август 2018]
недели нашей эры. (2001) Задержанная плацента. Доступно по адресу: https: // www.ncbi.nlm.nih.gov/pmc/articles/PMC2704447/] Науки о здоровье в Африке. 1 (1): 36-41. [Доступ: 13 августа 2018 г.]
Дополнительная литература
Begley CM, Gyte GML, Devane D, McGuire W, Weeks A. (2015) Доставка плаценты с активным, выжидательным или смешанным ведением в третьем периоде родов. Кокрановская база данных Syst Rev.2015. (3): CD007412. Доступно по адресу: https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD007412.pub3… [дата обращения: 13 августа 2018 г.]
Jangsten E, Mattsson LA, Lyckestam I, Hellstrom AL, Berg M.(2011) Сравнение активного ведения и выжидательного ведения третьего периода родов: шведское рандомизированное контролируемое исследование. Британский J Obst Gynaecol. 118 (3): 362-9. Доступно по адресу: https://www.
 5 или 10 шт.
5 или 10 шт.




 Противопоказано введение окситоцина в течение 6 ч после интравагинального введения простагландинов. Длительное введение противопоказано при инертной к введению окситоцина матке.
Противопоказано введение окситоцина в течение 6 ч после интравагинального введения простагландинов. Длительное введение противопоказано при инертной к введению окситоцина матке.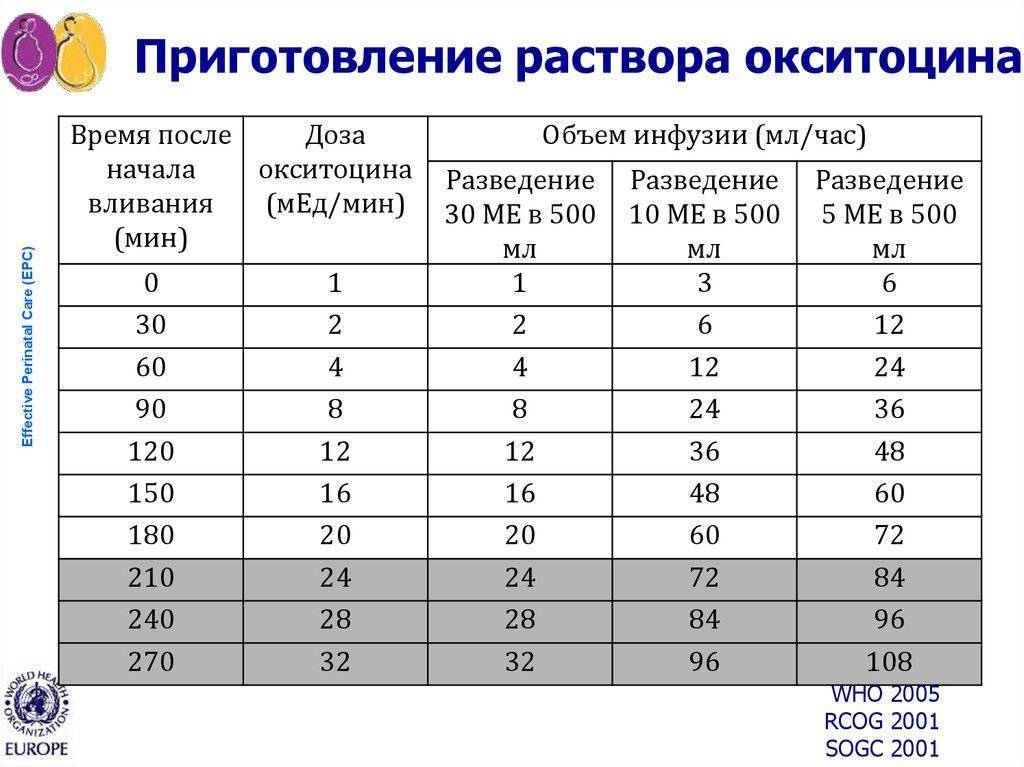
 При адекватном применении окситоцин вызывает маточные сокращения, подобные самопроизвольным родам. Чрезмерная стимуляция матки при неправильном применении окситоцина опасна и для роженицы, и для плода. Даже при адекватном применении окситоцина и соответствующем наблюдении гипертонические сокращения матки возникают при повышенной чувствительности матки к окситоцину.
При адекватном применении окситоцин вызывает маточные сокращения, подобные самопроизвольным родам. Чрезмерная стимуляция матки при неправильном применении окситоцина опасна и для роженицы, и для плода. Даже при адекватном применении окситоцина и соответствующем наблюдении гипертонические сокращения матки возникают при повышенной чувствительности матки к окситоцину.