Невус — виды и способы удаления
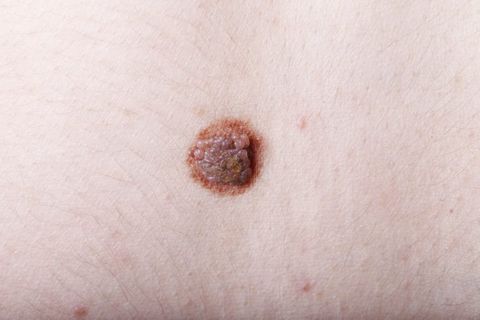
Невус (родинка, родимое пятно) – это доброкачественное опухолевидное новообразование, состоящее из меланоцитов (пигментных клеток). Он имеет яркую окраску – коричневую, черную, красную или фиолетовую и может быть плоским или возвышаться над кожей. Невусы бывают врожденными и приобретенными. И те, и другие наблюдаются у более чем 90% людей. В среднем у человека около 20 невусов на теле, однако это количество может колебаться от 3 до 100.
Болезнь невус или нет? Сами по себе родинки не опасны и не причиняют никакого вреда здоровью. Их следует удалять лишь в том случае, если они доставляют эстетические или физические неудобства или расположены в местах, где их легко повредить механическим воздействием (например, трением об одежду). Однако невусы способны перерождаться в меланому (рак кожи) – злокачественное новообразование. Поэтому при наличии «подозрительных» родинок рекомендуется регулярно наблюдаться у дерматолога, а при признаках их перерождения в меланому незамедлительно обращаться к врачу.
Виды невусов и причины появления
Невус – узелок с обычно гладкой поверхностью. Некоторые родинки имеют ороговевшую или бородавчатую поверхность. Внутри таких образований могут расти волоски.
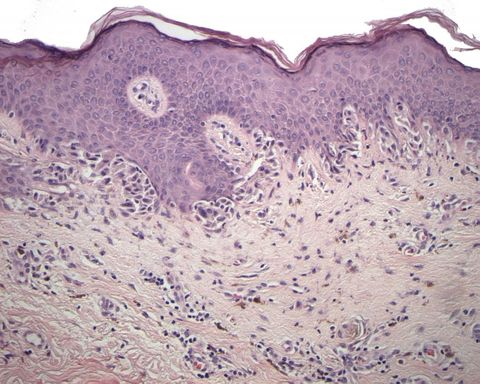
Невусы образуются из пигментных клеток, находящихся между двумя слоями кожи: эпидермисом и дермой. Меланоциты вырабатывают пигмент (меланин) под воздействием ультрафиолетовых лучей. Этим объясняется возникновение загара после длительного нахождения на солнце. Невусы появляются при размножении меланоцитов в слоях кожи.
Родинки могут быть:
- Врожденными – закладываются еще во внутриутробный период.
- Приобретенными – возникают под воздействием провоцирующих факторов.
Причины появления родинок во внутриутробный период:
- Наследственную предрасположенность «склонность» к образованию родинок способна передаваться генетически.
- Нарушения нормального течения беременности – токсикоз, угрозу прерывания.
- Аллергические реакции матери.
- Токсическое воздействие.
- Наличие у беременной патологий мочевыделительной системы.
- Лучевое облучение матери.
- Злоупотребление женщиной спиртными напитками (не только во время, но и до беременности).
- Прием гормональных препаратов до зачатия.
К провоцирующим факторам, повышающим вероятность появления приобретенных родинок, относятся:
- Ультрафиолетовое излучение.
- Гормональные нарушения.
- Травмы участка кожи.
- Вирусные и бактериальные инфекции.
- Воздействие радиации или рентгеновских лучей.
Справка! Так как возникновению невусов способствует изменение гормонального фона, новые родинки часто появляются в период полового созревания, во время беременности и менопаузы.
Существует теория, согласно которой все невусы являются врожденными, однако при появлении ребенка на свет они невидимы и проявляются позднее, в течение жизни. Действительно, всего 4-10% детей рождаются с невусами. В 90% случаев это мелкие родинки (менее 4 мм). 8% невусов у новорожденных – средних размеров, а с гигантскими появляются на свет всего 2% детей. Активно появляться они начинают после 5 лет жизни. К 15-16 годам у большинства подростков есть невусы. С возрастом количество родинок уменьшается. После 80 лет примерно у половины людей невусы на теле исчезают совсем.
Родинки классифицируются по размеру (диаметру):
- Мелкие – до 1,5 мм.
- Средние – до 10 мм.
- Крупные – более 10 мм.
- Гигантские – полностью охватывают какую-то часть тела.
Склонность к перерождению в меланому имеют, как правило, средние и крупные родинки.
Также врожденные невусы подразделяются на виды в зависимости от расположения:
- Эпидермальные – меланоциты скапливаются в верхнем слое кожи, эпидермисе.
- Внутридермальные – находятся в глубоких слоях кожи.
- Пограничные – расположены между эпидермисом и дермой.
В меланому способны перерождаться не все невусы кожи. Поэтому их делят на:
- Меланомоопасные.
- Меланомонеопасные.
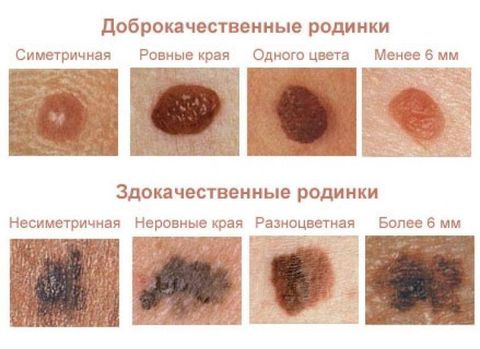
К меланомоопасным относят:
- Пограничный пигментный невус – плоский узелок с гладкой сухой поверхностью, без наличия в нем волосков. Чаще всего достигает 1 см в диаметре, однако его диаметр может колебаться от нескольких миллиметров до нескольких сантиметров. Пограничные невусы имеют разную окраску – от светло-коричневого до черного.
- Невус Ота – одно крупное пигментное пятно (или множественные, сливающиеся воедино) сине-черного цвета, обычно располагается на лице.
- Гигантский пигментный невус – относится к врожденным, растет вместе с ребенком и способен достигать в диаметре 10-40 см, имеет серую или черную окраску и неровную поверхность (может быть покрыт трещинами), в нем часто наблюдаются волоски.
- Невус Дюбрея – плоский, 2-6 см в диаметре, имеет неровные края и неравномерную серо-коричнево-синюю окраску и визуально напоминает географическую карту, поверхность может быть покрыта узелками и бляшками.
- Синий невус – новообразование с четкими границами, имеющее вид полусферы. Его диаметр редко превышает 1 см. Имеет голубую или синюю, иногда коричневую окраску. Поверхность мягкая, лишена волос.
- Диспластический невус – имеет размытые неровные границы, неравномерную окраску (смесь светло- и темно-коричневых оттенков), поверхность покрыта пятнами или узелками, в диаметре обычно превышает 6 мм.
Меланомонеопасными являются такие невусы, как:
- Внутридермальный меланоцитарный – наиболее распространенный вид родинки, представляет собой небольшое мягкое округлое коричневое образование, способен возникнуть на любом участке тела.
- Папилломатозный – напоминает папиллому, имеет несимметричную форму, чуть возвышается над поверхностью кожного покрова, может менять размеры в течение жизни (увеличиваться или уменьшаться), располагается на теле, лице или волосистой части головы.
- Фиброэпителиальный – мягкое новообразование на ножке, достигает до 15 мм в диаметре, имеет телесную, коричневую, черную, розовую или фиолетовую окраску, внутри родинки растут волоски.
- Монгольское пятно – врожденное плоское образование, имеющее синеватую окраску, в диаметре может достигать нескольких сантиметров (иногда десятков сантиметров), чаще всего располагается на ягодицах или в области крестца, обычно проходит само собой к 5-13 годам.
Признаки перерождения невуса в меланому
- Изменение цвета (снижение или повышение пигментации).
- Уплотнение родинки.
- Разрастание новообразования – в диаметре или в высоту.
- Покраснение.
- Наличие на родинке язв.
- Кровотечения из невуса.
- Возникновение вокруг родинки или родимого пятна черных точек.
- Выпадение из невуса волос.
- Ощущение тепла, зуда или жжения в области новообразования.
- Увеличение регионарных лимфатических узлов.
При наличии таких признаков следует незамедлительно обратиться к дерматологу и онкологу.
Причины перерождения невуса в меланому
Спровоцировать озлокачествление новообразования могут:
- Травмы (ушибы, порезы и пр.).
- Некачественное и неполное удаление невуса.
- Воздействие ультрафиолетового или радиоактивного излучения.
Диагностика
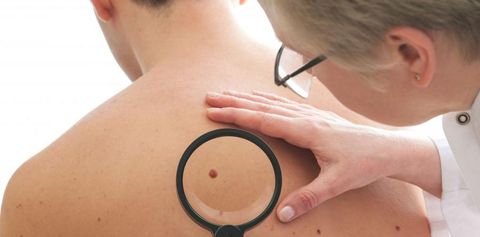
В комплекс диагностических мероприятий входят:
- Осмотр дерматолога/онколога.
- Дерматоскопия – микроскопическое исследование.
- УЗИ новообразования – для оценки глубины прорастания невуса в слои кожи.
Справка! Биопсия «живой» родинки не осуществляется, так как вследствие этой процедуры невус травмируется, а механическое повреждение способно спровоцировать перерождение в меланому. Поэтому гистологическое исследование проводят после удаления новообразования.
Лечение
Лечение невусов в основном хирургическое. Удалить новообразование можно с помощью:
- Обычного хирургического вмешательства.
- Лазера.
- Электрокоагуляции.
- Радионожа.
- Криодеструкции.
Метод устранения потенциально опасного невуса выбирается врачом в зависимости от характера новообразования, его величины, расположения, состояния организма пациента.
что это такое, классификация, причины, как лечить
Людям, которые следят за своим здоровьем, полезно будет узнать что такое невус. Это доброкачественное новообразование, которое имеет вид пигментного пятна различных размеров, называется также родинкой.
Она может быть как незаметной, не более 1-2 мм, так и огромной, параметры которой достигают 15-20 см. Большинство образований не несут опасности для жизни пациента, но некоторые из них относятся к категории предраковых состояний и влекут за собой тяжелые последствия для здоровья.


Понятие новообразования
Доброкачественные невусы – это образования на дермальном слое кожи, которые являются врожденными или приобретенными. Пигментные родинки могут быть плоскими, слегка выступать над поверхностью кожи или же быть выпуклыми, как бородавки. Цвет таких пятен имеет диапазон от коричневого до черного.
Каждый вид невусов имеет свои характерные особенности, причины развития и методики лечения.
Причины появления
Невус кожи представляет собой локальное скопление невоцитов, то есть пигментных клеток, имеющих окраску от светло коричневой до иссиня-черной. Это меланоциты с патологически измененной структурой, которые «отвечают» за цвет эпидермиса. Невоциты отличаются от здоровых клеток красящим пигментом меланином, который содержится в большом количестве и превышает нормальные показатели в 4-6 раз.
Основной причиной формирования родинки считается неконтролируемое деление клеток, которое и приводит к появлению данного новообразования.
Невусы на теле могут развиваться по причинам:
- врожденная предрасположенность;
- воздействие токсических соединений или излучения в период внутриутробного развития ребенка;
- причиной развития невусов часто становятся заболевания органов мочеполовой сферы;
- различные патологии во время беременности, протекающие с резкими перепадами гормонального фона в женском организме;
- приобретенные разновидности невусов развиваются по причине изменений гормонального фона во время подросткового периода;
- использование оральных контрацептивов.
Подобные новообразования на коже формируются на фоне дерматита, акне и других кожных болезней инфекционного или аллергического типа, механических травм эпидермиса, а также интенсивного воздействия ультрафиолетового излучения.
Зачастую появление родимого пятна или родинки наблюдается у людей европеоидной расы – при этом, количество врожденных новообразований составляет 10-12%, появляющихся в период полового созревания 93-95%. Если в молодом возрасте большое количество пигментных пятен и родинок, то после 40-45 лет их количество начинает стремительно уменьшаться.
Разновидности
Каждый вид невуса имеет специфические особенности и симптомы.
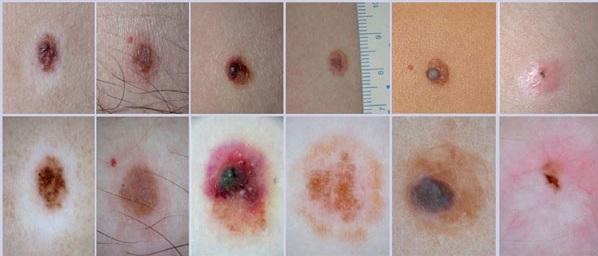

Классификация невусов следующая:
- Меланоцитарный невус кожи — может располагаться на любых участках туловища, спины и лица.
- Интрадермальный.
- Невоклеточный.
- Пигментный.
- Внутридермальный.
- Голубой.
- Невус Сеттона.
- Невус Ота.
- Папилломатозный.
- Невус Беккера.
Комедоновый невус.
Все группы невусов на теле также имеют свою классификацию. К наиболее распространенной группе относится простой диспластический меланоцитарный невус приобретенного типа – в большинстве случаев у взрослого человека может быть от 5 до 20 таких родинок.
В зависимости от цветовой насыщенности различается беспигментный невус и пигментированный тип родинок, которые бывают темными, практически черными и бесцветными, прозрачными. Не менее распространенными считаются голубые подкожные родинки – это врожденный невус, который в большинстве случаев появляется у детей. Размеры от 5 до 10 мм.
Невусы на шее, как и невусы на лице, относятся к группе внутридермальных и располагаются в кожных покровах. Они считаются простыми и распространенными, не имеющими склонности к перерождению в злокачественные формы. Эти невусы неопухолевые, они локализуются в области грудной клетки, паха, верхних и нижних конечностей.
Голубые родинки появляются на разных частях тела – на пояснице, плече, на голове в области шеи или грудной клетки. Также плоские и гладкие пигментные пятна поражают слизистые поверхности ротовой полости и половых органов.
Эпидермальный невус – относится к группе данных образований, хотя по своей структуре таким не является. Врачи-дерматологи подчеркивают, что такие родинки не имеют в своем составе меланинсодержащих клеток.
Диспластический – за счет высокой вероятности перерождения невуса в меланому считается одним из самых опасных типов кожных новообразований, приводя к развитию злокачественных опухолей. Также известен как невус волосистой части головы, так как чаще всего появляется на волосяных покровах человека и других частях тела, закрытых одеждой от солнечного света.
Интрадермальный
Интрадермальный невус, который называют родимым пятном, считается самой распространенной разновидностью кожных образований. Его размер достигает 1 см и более, цвет в диапазоне от золотисто-коричневого до серовато-черного. Родинка интрадермального типа может появиться на любом участке кожи лица и тела.


Невоклеточный
Невоклеточный невус – это выпуклое образование, которое обычно локализуется на коже лица и шеи. Образовывается под воздействием гормональных факторов, перерождается в злокачественную родинку в редких случаях. Требует удаления только при наличии серьезного косметического дефекта.
Пигментный
Врожденный пигментный невус – это разновидность новообразования на коже, при котором нарушается процесс миграции меланобластов. Также известен как линейный. Постепенно они начинают группироваться и превращаются в множественные пигментные невусы.


Пигментные невусы кожи появляются под грудной клеткой, в паховой или подмышечной области, на шее. Могут поражать сальные железы, что чревато развитием злокачественных изменений.
Внутридермальный
Образования кожи, имеющие плоскую форму, бежево-шоколадный или черный оттенок. Такое пятно размещается под слоем эпидермиса и не выступает над его поверхностью. На поверхности родинок могут располагаться волоски. Данный вид родинок часто прикрепляется к коже посредством тонкой ножки.
Голубой
Голубое образование делится на простое и клеточное. В первом случае речь идет о небольшом пятне голубого цвета, размер которого не превышает 1 см. Клеточная форма отличается крупными параметрами и яркой, насыщенной расцветкой.


Клеточный тип новообразования имеет высокий риск малигнизации, чаще появляется в области поясницы, ягодиц, бедер, ладоней и ступней.
Невус Сеттона
Некоторые виды родинок визуально выглядят как пигментные пятна. В большинстве случаев является последствием гормонального дисбаланса в организме и развивается в период полового созревания, беременности или грудного вскармливания. Новообразование выглядит как пигментное пятно, окруженное ореолом кожи более светлого оттенка или небольшого возвышения над эпидермисом. Имеет неприятный внешний вид, поэтому многие пациенты воспринимают его как серьезный косметический недостаток.
Невус Ота
Пигментное пятно Ота – это распространенное явление среди представительниц негроидной и монголоидной расы. Оно выглядит как большой участок кожи с сильной пигментацией, который располагается под одним или двумя глазами. Такая пигментация имеет склонность к сливанию и созданию крупных форм.


Папилломатозный
Папилломатозный тип родинок – это внутридермальный невус, который покрыт крупными или мелкими папилломатозными наростами. Выглядит как крупное, плотное возвышение над кожей, которое отличается по цвету и структуре, являющейся зернистой. В большинстве случаев появляется на волосистой части головы, коже рук и ног.
Невус Беккера
Данное новообразование чаще всего появляется у подростков мужского пола. Внешне выглядит как участок кожи с усиленной пигментацией до 20 см, поверхность которого покрыта волосами. Пятно Беккера не имеет склонности к формированию в меланому, но является серьезным косметическим дефектом, вызывающим психологический дискомфорт.


Диспластический
Кожное образование диспластического типа – это одна из наиболее опасных разновидностей невусов, отличающаяся высоким риском малигнизации. Именно из родинок такого вида чаще всего формируются меланомы. Выглядит как пятно неправильной формы с неровными краями, размерами 3-6 см.
Появляется на пояснице, бедрах, ягодицах, часто располагается в области головы и волос. Диспластический невус уменьшается под воздействием солнечных лучей, поэтому в большинстве случаев возникает на закрытых участках тела.
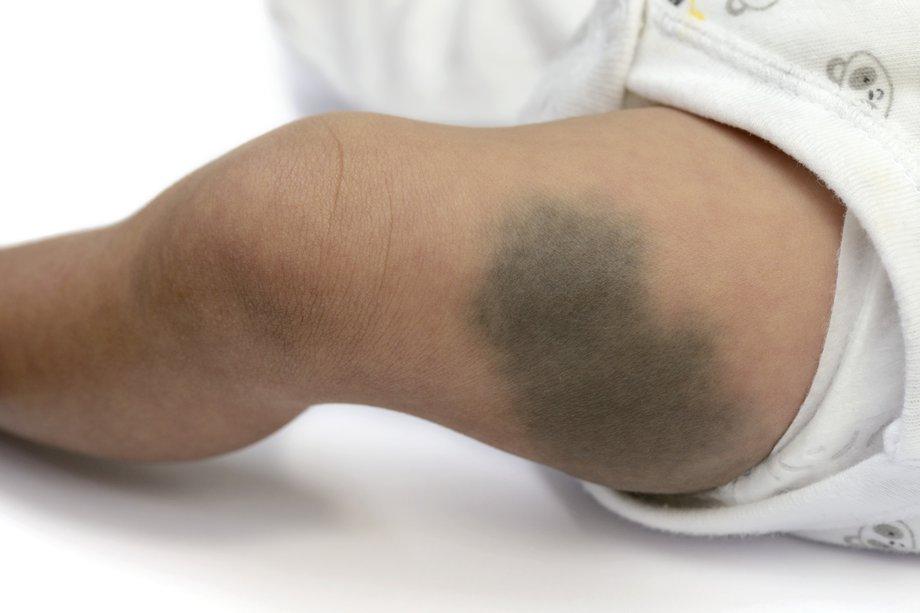
Монгольское пятно
Монгольским пятном называется пигментное пятнышко серого, коричневого или синюшного оттенка, размеры которого могут достигать 9-11 см. Локализуется в области крестца или поясницы. Монгольское пятно встречается у 82% новорожденных негроидной и монголоидной расы. Среди европейских детей этот показатель составляет всего 1,5%. Новообразование не требует лечения, оно самостоятельно исчезает к 11-12 годам.

Сложный
Сложный невус, который называют смешанным, представляет собой переходную форму между пограничной и внутридермальной формой родинок. Смешанный тип новообразования имеет вид папулы размером не более 0,5-1 см, содержащей крошечные папулломатозы.
Фиброэпителиальный
Фиброэпителиальным называется кожное новообразование врожденного или приобретенного типа, которое считается одним из наиболее распространенных среди всех родинок. Отличается круглой формой, может появиться на любой части лица или тела. Имеют минимальную склонность к злокачественному перерождению.
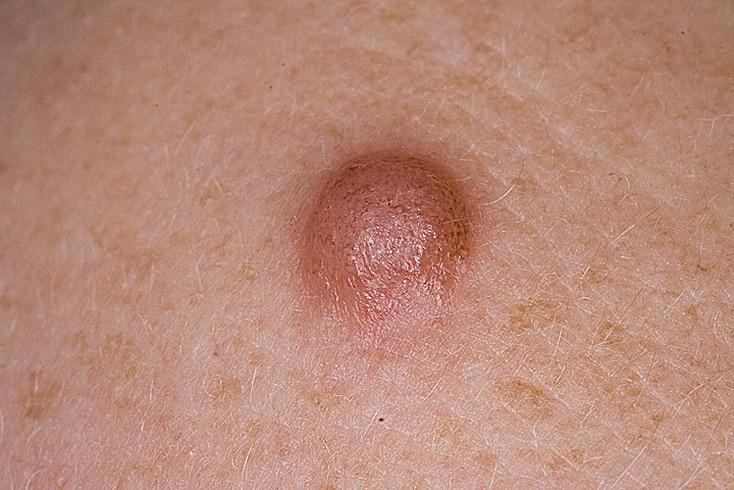

Пограничный
Пограничное новообразование – это родинка, которая получила свое название благодаря особому месту расположения. Формируется в области границы дермы и эпидермиса, может иметь самые разные формы, размеры и располагаться на любом участке тела. Его цвет обусловлен высоким содержанием меланина и может быть от серого или фиолетового до иссиня-черного.
Гигантский пигментный
Гигантский пигментный невус — это пятно с ярко выраженной пигментацией, которое может иметь размеры более 20-30 см. Данное новообразование диагностируется у 1-2% младенцев. Чаще имеет форму «купального костюма», «плавок» или «колготок». Дефект не исчезает с возрастом и только увеличивается в размерах.


Симптомы
Родинки можно обнаружить «невооруженным» взглядом. Они выглядят как плоские или выпуклые пятнышки, цвет которых темнее, чем оттенок кожи – бежевого, кофейного, шоколадного, серовато-синего и даже черного.
Поверхность часто покрыта волосами, но может быть и полностью гладкой. Размеры пигментных пятен от нескольких миллиметров до 30-40 см. Врачи советуют удалять родинки более 1-2 см.
Методы диагностики
Диагностика и лечение родинок начинаются с посещения дерматолога. Также обязательно нужно проконсультироваться с онкологом – это нужно для определения природы новообразования.


Дерматолог проводит опрос пациента, в процессе которого устанавливает, как давно появился дермальный невус, изменялся ли его цвет и размер, не был ли он травмирован. Эффективный метод диагностики — эпилюминисцентная микроскопия. Сутью исследования является изучение новообразования при помощи прибора дерматоскопа.
Вне зависимости от количества данных новообразований до их иссечения гистологическое исследование не проводится. Любое травмирование нароста может вызвать такие опасные осложнения, как его перерождение в злокачественную опухоль. Поэтому биопсия проводится только после удаления родинки.
Лечение
Лечение невуса подбирается после проведения всех необходимых диагностических мероприятий. В терапии крайне редко применяются лекарства и препараты, так как они не приносят выраженного результата. Единственным исключением считается лечение невусов, развивающихся на фоне других заболеваний.
Удаление невуса проводится различными способами:
- иссечение невуса хирургическим способом;
- применение средств народной медицины.
Удаление пигментного невуса и других видов, проводится по назначению врача или по желанию пациента в том случае, если пятно представляет собой серьезный косметический недостаток.


Хирургия рекомендуется в случаях, когда существует высокий риск развития злокачественного новообразования.
Основные методы оперативного вмешательства:
- Иссечение.
- Криодеструкция.
- Электрокоагуляция.
- Лазер.
Классическое иссечение – удаление родинки хирургическим скальпелем. Иссекаются не только ткани новообразования, но и некоторый участок кожи вокруг него. Сегодня применяется крайне редко, так как на месте образования могут оставаться грубые шрамы и рубцы.
Криодеструкция – замораживание невуса жидким азотом, после которого останавливается процесс деления и он отмирает. Основной недостаток методики заключается в том, что есть риск частичного удаления родинки и ее повторного появления.
Криодеструкция наиболее эффективна при удалении небольших образований.
Электрокоагуляция – эффективная методика удаления кожных новообразований при помощи воздействия электрического тока. Обычно назначается для удаления единичных родинок маленького или среднего размера.


Лазер – один из наиболее безопасных и эффективных методов, суть которого заключается в выпаривании жидкости, содержащейся внутри клеток, лазерным лучом. Позволяет быстро и безболезненно избавиться от больших или многочисленных невусов. После лазерной хирургии на коже не остается шрамов и других следов.
Народные средства
Народная медицина имеет множество рецептов и средств для самостоятельного удаления невусов.
Перед их использованием обязательно нужно проконсультироваться с дерматологом или онкологом для того, чтобы исключить возможную злокачественность опухоли.
- Сок чистотела – одно из самых известных народных средств с ярко выраженным прижигающим и дезинфицирующим действием. Сок нужно наносить 2-3 раза в сутки на поверхность родинки.
- Ляпис – ляписный карандаш борется с бактериями, дезинфицирует кожу, уменьшает воспаления. Им рекомендуется смазывать невусы утром и вечером. Если по истечении 1-2 недель регулярного применения они не начали уменьшаться в размерах, от ляписного карандаша следует отказаться.
- Уксус – эффективное средство для прижигания родинок. Его нужно наносить на кожные образования раз в сутки, затем обмотать это место несколькими слоями бинта. Курс лечения не должен превышать 7 дней. Аналогичным действием обладает и свежевыжатый лимонный сок, но его нужно использовать 4-5 раз в день.
Возможные осложнения
Основная опасность образования заключается в перерождении в меланому, то есть злокачественную опухоль. Важную роль играет место расположения родинки, которое относится к основным факторам риска развития осложнений – она может натираться одеждой, что приведет к ее травмированию.
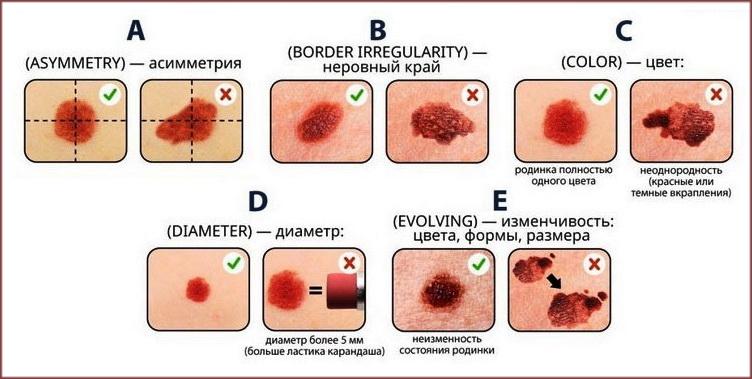

Первым признаком повреждения считается кровоточивость, зуд и жжение в области невуса.
Настороженность должны вызвать изменение формы и другие симптомы:
- расположение кожного образования в месте постоянного натирания одеждой;
- родинки большого размера;
- появление слишком большого количества образований на коже – более 50-60;
- частое возникновение новых образований.
Вне зависимости от параметров и количества родинок за ними нужно внимательно наблюдать. Если пятно стремительно увеличивается в размерах (более чем в 2 раза за 2-3 недели), его контуры стали неровными, изменился цвет, кожа в области родинки кровоточит, шелушится или постоянно мокнет – это повод для неотложного визита к онкологу.
Профилактика
Эпидемиология некоторых образований связана с врожденными факторами. Не существует способа, позволяющего полностью предотвратить развитие родинок.
Но выделяется ряд рекомендаций, помогающих уменьшить риск возникновения злокачественной меланомы:
- Нужно тщательно оберегать родинки от травм, натираний.
- При пребывании на солнце пользоваться солнцезащитными средствами с высокой степенью защиты.
- Отказаться от посещения солярия.
- Тщательно ухаживать за кожей, бороться с повышенной сухостью.
- Регулярно посещать осмотр у дерматолога.
При проявлении любых признаков изменения родинки нужно обратиться за помощью к дерматологу или онкологу.
Невусы – это распространенные кожные образования, которые есть на теле любого человека. Они имеют различный диаметр от нескольких миллиметров до 30-40 сантиметров. Удалением родинок должен заниматься только врач, применяя эффективные методики лечения.
Родинки. Невусы. — причины, диагностика, способы удаления

Родинка или невус – это врожденное или появившееся в течение жизни доброкачественное пигментное образование на коже. Родинки могут быть различными по форме, размеру и цвету: плоские в виде пятнышка или выпуклые, как горошина, точечные или больших размеров, от светло-телесного до темно-коричневого цвета. Под воздействием неблагоприятных внешних агентов (избыточное количество ультрафиолета, травмы невуса и т. д.) из родинки может развиться злокачественное новообразование – меланома.
Общие сведения
Родинка или невус – это врожденное или появившееся в течение жизни доброкачественное пигментное образование на коже. Родинки могут быть различными по форме, размеру и цвету: плоские в виде пятнышка или выпуклые, как горошина, точечные или больших размеров, от светло-телесного до темно-коричневого цвета. Под воздействием неблагоприятных внешних агентов (избыточное количество ультрафиолета, травмы невуса и т. д.) из родинки может развиться злокачественное новообразование – меланома.
Причины появления родинок (невусов)
Врожденные невусы
 Причины возникновения родинок (невусов) можно разделить на две большие группы: врожденного и приобретенного характера. Врожденные невусы являются пороком эмбрионального развития, в основе которого лежит нарушение процесса миграции клеток меланобластов (предшественников пигментных клеток меланоцитов) из нейроэктодермальной трубки в кожу. Скопление этих пигментных клеток в коже и приводит к образованию родинок (невусов).
Причины возникновения родинок (невусов) можно разделить на две большие группы: врожденного и приобретенного характера. Врожденные невусы являются пороком эмбрионального развития, в основе которого лежит нарушение процесса миграции клеток меланобластов (предшественников пигментных клеток меланоцитов) из нейроэктодермальной трубки в кожу. Скопление этих пигментных клеток в коже и приводит к образованию родинок (невусов).
На теле новорожденных родинки не видны, но они начинают проявляться уже на первых годах жизни. В зависимости от размера родинки делятся на мелкие (d — от 0,5 до 1,5 см), средние (d -от 1,5 до 10 см) и крупные (диаметром более 10 см). Крупные невусы, занимающие отдельные анатомические участки тела (например, ягодицу), называются гигантскими.
Мелкие родинки неопасны в плане перерождения в злокачественную опухоль, а средние, крупные и особенно гигантские значительно больше подвержены озлокачествлению. Вероятность злокачественного перерождения гигантских невусов в меланому составляет от 10 до 50%. Люди, имеющие на теле родинки больших размеров, должны находиться под наблюдением дерматолога и онколога. Такие невусы нельзя подвергать ультрафиолетовому облучению, а в некоторых случаях с профилактической целью лучше удалить.
Приобретенные невусы
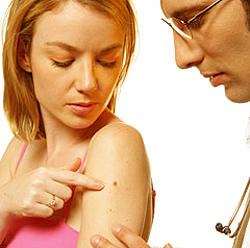 В течение жизни количество родинок постоянно изменяется. Они могут появляться на новых участках тела, изменять свои контуры, цвет, рельеф. Поэтому за родинками следует постоянно наблюдать самостоятельно и показывать их врачу.
В течение жизни количество родинок постоянно изменяется. Они могут появляться на новых участках тела, изменять свои контуры, цвет, рельеф. Поэтому за родинками следует постоянно наблюдать самостоятельно и показывать их врачу.
Появление родинок в течение жизни генетически обусловлено: если родинки были у родителей, то они наверняка передадутся и ребенку.
Значительное увеличение количества родинок связано с эндокринной перестройкой организма и происходит в подростковом возрасте и во время беременности. Появление новых родинок провоцируют кожные инфекции (прыщи, раздражения, сыпь и т. д.), вызывая воспалительные изменения эпидермиса. Но самым мощным катализатором роста и увеличения числа родинок служит избыточная инсоляция кожи. Поэтому обладателям значительного количества родинок следует ограничить себя в посещении солярия и пребывании под солнцем.
У грудных детей невусы встречаются в 4-10% случаев, а в возрасте 15-16 лет они имеются уже более чем у 90% людей. С возрастом происходит уменьшение числа родинок. Так, в 20-25 лет их количество на теле в среднем равно 40, к 80-85 годам у большинства людей нет ни одной родинки. В зрелом возрасте на теле человека располагается 15-20 невусов.
В зависимости от локализации в коже приобретенные невусы делятся на внутридермальные (скопления меланоцитов располагаются глубоко в дермальном слое кожи), эпидермальные (скопления клеток образуются в эпидермисе — верхнем слое кожи) и смешанные или пограничные (скопления меланоцитов находятся на границе эпидермиса и дермы).
Приобретенные внутридермальные и эпидермальные родинки обычно выглядят как горошины. Пограничный невус, в большинстве случаев, имеет вид плоского, на одном уровне с кожей, коричневатого пятна.
Диагностика невусов
 Жизненно важно вовремя распознать злокачественность родинки, отличить ее от доброкачественного невуса. Вовремя поставленный диагноз, точное определение стадии развития меланомы является залогом успешного лечения.
Жизненно важно вовремя распознать злокачественность родинки, отличить ее от доброкачественного невуса. Вовремя поставленный диагноз, точное определение стадии развития меланомы является залогом успешного лечения.
В беседе с пациентом выясняется, когда возникло пигментное образование (является оно врожденным или приобретенным), изменялся ли вид невуса, его размер, форма, цвет. Если происходили изменения, чем они были вызваны (травма, ожог, расчесывание, попытки удаления), как давно были замечены изменения. Выясняется также, проводилось ли лечение невуса и какого плана было это лечение. В ходе осмотра родинки или пятна уточняется их размер, цвет, форма, другие видимые характеристики.
Визуально невозможно с достаточной степенью достоверности различить доброкачественное и злокачественное новообразование, для более точной диагностики необходимы специальные исследования. Следует помнить, что биопсия (частичное удаление невуса) для гистологического исследования категорически недопустима.
Установлено, что любое травматичное воздействие (механическое, химическое, радиационное) может вызвать перерождение некоторых видов меланомоопасных невусов, особенно пограничных, в злокачественную форму. Поэтому биопсия, а также такие виды косметического лечения как электрокоагуляция, криотерапия (криодеструкция), удаление родинок с помощью химических веществ являются угрозой развития злокачественной опухоли.
Материал для гистологического исследования невусов получают с помощью взятия мазка с поверхности новообразования, если на нем имеются трещины и кровоточивость. На следующий день можно уже иметь готовый результат исследования ткани, который проводится под микроскопом.
Подобное исследование следует проводить только в специализированных онкологических учреждениях, где возможно сразу после получения результатов под местной анестезией полностью удалить новообразование (с отступами 3-5 мм от краев) для дальнейшего гистологического исследования. Через несколько дней результат будет готов.
В настоящее время появился новый метод диагностики – эпилюминисцентная микроскопия. Исследование проводится с помощью оптического прибора с искусственным подсвечиванием (дерматоскопа) непосредственно на поверхности тела. На пигментное образование наносится несколько капель растительного масла для создания эффекта эпилюминисценции (возникает масляная среда между объектом исследования и дерматоскопом), затем к месту исследования приставляют прибор. Такой метод исследования не повреждает невус и является наиболее точным в определении структуры пигментного новообразования.
Метод компьютерной диагностики также относится к числу передовых методов исследования. С помощью цифровой видеокамеры фиксируют изображение пигментного образования и сохраняют в памяти компьютера. Специальная компьютерная программа обрабатывает полученные данные, сравнивает с базой данных и выдает точное заключение.
Недостатком компьютерной диагностики и эпилюминисцентной микроскопии является их дороговизна, что мешает их широкому распространению в нашей стране.
Способы удаления родинок
Меланоопасные невусы категорически не рекомендуется подвергать любым косметическим процедурам. Они подлежат обязательному хирургическому иссечению в пределах здоровых тканей.
Вопрос об удалении родинок встает перед пациентом в двух случаях: когда новообразования являются косметической проблемой, а также в случае онкологических показаний. От категории показаний будет зависеть и способ удаления. И в том, и в другом случае решение остается за специалистом.
Косметические показания
 Для решения косметической проблемы удалить родинки и родимые пятна можно хирургическим способом, с помощью жидкого азота (криодеструкция), с помощью электрического тока высокой частоты (электрокоагуляция), с помощью лазера или методом радиохирургии.
Для решения косметической проблемы удалить родинки и родимые пятна можно хирургическим способом, с помощью жидкого азота (криодеструкция), с помощью электрического тока высокой частоты (электрокоагуляция), с помощью лазера или методом радиохирургии.
Хирургический метод является традиционным и особенно подходящим в случае удаления глубокого или обширного невуса. Недостатком хирургического способа являются заметные следы после операции, т.к. родинку приходится удалять с прилегающей кожей, по онкологическим требованиям диаметр иссекаемой поверхности должен составлять 3-5 см в зависимости от места расположения невуса.
Криодеструкция — метод разрушения ткани холодом (жидким азотом сверхнизких температур). Родинка сморщивается, образуя сухой струп (корочку) и надежно предохраняет ранку от проникновения инфекции. Под ней со временем нарастает здоровая ткань. К криодеструкции прибегают для удаления невусов, находящихся на одном уровне с кожей. Иногда воздействие азота распространяется и на здоровые ткани или не полностью разрушает патологически измененные. В последнем случае требуется проведение повторного сеанса.
Метод электрокоагуляции предполагает термическое воздействие высокочастотным током на ткань вокруг удаляемого очага. После электрокоагуляции родинка должна быть отправлена на гистологический анализ. Ранка после удаления невуса заживает под корочкой, с формированием слабовыраженного рубца.
Лазерное удаление родинок. Наиболее результативным сегодня считается удаление образований кожи с помощью лазера. Его часто используют для удаления родинок в области лица и открытых частей тела. Преимуществами лазера являются малый диаметр и точная глубина воздействия, сохранность окружающих тканей. Небольшая корочка после лазерной операции защищает ранку от инфицирования и образования рубца. После удаления небольших родинок не остается никакого следа, при более обширных поражениях иногда возникает участок депигментации.
Радиохирургия – бесконтактный метод иссечения тканей аппаратом-сургитроном (радионожом) при помощи радиоволн. Широко используется в косметологии, применяется для удаления образований доброкачественного и злокачественного характера. Совмещает в себе рассекающее ткани, кровоостанавливающее и дезинфицирующее действие, не оставляет послеоперационных рубцов.
Онкологические показания
Подозрительные в плане злокачественного перерождения невусы подлежат полному хирургическому иссечению в пределах здоровых тканей и последующему гистологическому исследованию.
Профилактика развития меланомы
 В последнее время в мире отмечается тенденция к значительному росту числа заболеваний меланомой кожи, особенно у женщин молодого возраста. У мужчин меланома чаще локализуется на спине, а у женщин – на нижних конечностях. Статистика заболеваемости меланомой кожи в России тоже неутешительна, она составляет четверо заболевших на 100 тыс. населения. Прорастая все слои кожи, опухолевые клетки с током крови и лимфы разносятся по всему организму, образуя отдаленные метастазы (вторичные очаги опухоли) в легких, печени, головном мозге. Летальность при меланоме кожи достигает 50%. Предупредить развитие меланомы кожи можно, соблюдая следующие рекомендации:
В последнее время в мире отмечается тенденция к значительному росту числа заболеваний меланомой кожи, особенно у женщин молодого возраста. У мужчин меланома чаще локализуется на спине, а у женщин – на нижних конечностях. Статистика заболеваемости меланомой кожи в России тоже неутешительна, она составляет четверо заболевших на 100 тыс. населения. Прорастая все слои кожи, опухолевые клетки с током крови и лимфы разносятся по всему организму, образуя отдаленные метастазы (вторичные очаги опухоли) в легких, печени, головном мозге. Летальность при меланоме кожи достигает 50%. Предупредить развитие меланомы кожи можно, соблюдая следующие рекомендации:
- По возможности исключить нахождение на солнце в период его наивысшей активности с 11 до 17 часов. Летом, даже в пасмурную погоду, 85% ультрафиолетовых лучей проникает в кожу.
- Следует иметь в виду, что поглощаемый кожей ультрафиолет удваивается, отражаясь от песка, воды и даже снега.
- Солнцезащитные средства (кремы, лосьоны, спреи) прекрасно защищают кожу от ожога, но не гарантируют защиту от развития меланомы.
- Загар в солярии также провоцирует развитие рака кожи, особенный вред он может нанести женщинам в возрасте до 28 лет.
- Регулярно и внимательно следует наблюдать за уже имеющимися и вновь появляющимися родинками. При изменениях их состояния или количества необходима экстренная консультация онколога или дерматолога.
Невус кожи: что это такое, виды родинок, внешний вид и причины появления
Невусы (родинки, родимые пятна) — это доброкачественные образования, появляющиеся на коже и слизистых оболочках. Невусные клетки на этапе внутриутробного развития формируются из нервного гребня. Невоциты, из которых состоят невусы кожи, являются патологически измененными меланоцитами. Меланоциты — клетки, синтезирующие пигмент меланин, который защищает нижележащие слои кожи от ультрафиолетового излучения.

Ученые считают, что причина появления невусов — врожденные пороки развития кожи, когда невусные клетки попадают или в дерму, или в эпидермис. У младенцев пигментных родинок не обнаруживается, но затем под действием внешних или внутренних факторов невоциты перемещаются из глубоких слоев кожи дермы в поверхностный — эпидермис. В среднем на теле взрослого человека насчитывается до 20 родинок. Характерно, что пигментные образования преобладают у людей со светлой кожей.
Причины развития врожденных невусов
Медики выделяют несколько факторов, которые могут спровоцировать формирование невуса:
- Дисбаланс основных половых гормонов (эстрогенов и андрогенов) в пубертате, во время беременности, при климаксе. Образование пигмента в коже регулируется меланотропным гормоном, синтезируемым в гипофизе. При гормональных перестройках, задевающих работу гипофиза, происходит повышенная продукция гормона, действующего на синтез пигмента.
- Воспалительные заболевания мочеполовой системы у беременной.
- Генетическая предрасположенность.
- Негативное влияние на плод токсинов (алкоголь, никотин, наркотики, отравляющие вещества, лекарственные средства).
- Ультрафиолетовое излучение. Под действием солнечной радиации в базальном слое кожи начинается активация выработки меланоцитами пигмента, появляется более темный окрас кожи — загар. Но при излишней инсоляции запускается патологическая реакция роста клеток кожи с образованием разрастаний в виде пигментных пятен и родинок.
- Действие вирусов, бактерий.
Происходит нарушение процесса деления клеток кожи, и меланобласты — клетки предшественники меланоцитов — скапливаются на локальном участке, где впоследствии и формируется невус.
Классификация невусоподобных образований
По Международной классификации болезней 10 пересмотра (МКБ 10) код меланоформного невуса — D 22.
Меланоцитарные невусы отличаются многообразием форм, цветов, размеров. Единой классификации до настоящего времени не разработано. Некоторые медики относят к этой группе доброкачественные кожные образования, не содержащие меланин.
- Сосудистый невус, или гемангиома, — врожденная доброкачественная опухоль, состоящая из мельчайших сосудов. Часто проходит самопроизвольно в течение нескольких лет.
- Вариант сосудистого невуса — анемический — образуется при недоразвитии сосудистой сети на ограниченном участке кожи. Выглядит как бледное пятно, часто неправильной формы, но с четкими границами. Сочетается с плоскими гемангиомами фиолетового или розового цвета.
- Паукообразные невусы — образования носят приобретенный характер. По виду напоминают паука: центральное место занимает пульсирующий сосуд, от него отходят тонкие ответвления. У женщин часто развиваются в период беременности или при приеме оральных контрацептивов. При нормальном гормональном фоне подвергаются обратной инволюции.
- Невусы сальных желез расположены на волосистой части головы в виде одиночных, локальных зон облысения, покрытых бляшками. При гиперплазии переходят в злокачественное образование.
- Акральные невусы — это пигментные образования на безволосых участках тела: на ладонях и подошвах. Выглядят как пятна и папулы коричневого цвета. Так как это место наибольшей травматизации, лечить их рекомендовано радикальны: удалять из-за высокого риска перерождения этого типа родинок в меланому.


Классификация невусов по локализации
В зависимости от расположения разделяют следующие виды родинок:
- Внутриэпидермальные. Это плоские округлые выросты с отчетливыми краями, равномерно окрашенные, с цветом от телесного до коричневого. Проявляются они в молодом возрасте, постепенно теряют пигмент и становятся более светлыми.
- Внутридермальные. Эти родинки значительно выступают над поверхностью кожи, часто имеют ножки, за счет чего нередко смещаются и травмируются. Размеры бывают различными: от нескольких миллиметров до 5—10 см.
- Смешанные. Переходная форма от внутридермального в внутриэпидермальный. Характерны четкие границы, округлая форма, плотная консистенция.
Виды невусов
Большое количество разновидностей невусов носит имена врачей, которые впервые дали описание этих кожных образований.
Голубой
Голубой меланоформный невус (меланоцитома) представляет собой доброкачественное образование небольшого размера с голубоватой, синей или черной окраской. Располагаться может не только на коже, но и на слизистых оболочках ротовой полости, во влагалище, на шейке матки, у мужчин — в простате. Образование имеет вид узелка, поверхность гладкая, без волос. Родинка не доставляет дискомфорта: безболезненна, не зудит, характеризуется медленным ростом.
Относится к группе меланомонеопасных невусов — перерождение в меланому происходит редко.

Родинка Шпица
Невус Шпица отличается куполообразной формой, небольшими размерами, гладкой поверхностью без роста волос. В основном появляется на лице и шее, редко — на теле и конечностях. Обнаруживается в детском и в пубертатном периоде, когда начинает быстро увеличиваться в размерах. В этом возрасте существует большой риск перехода родинки в меланому, поэтому ее часто называют ювенильной меланомой.
Гигантский пигментный невус
Является врожденным доброкачественным образованием. Характеризуется большими размерами (более 20 см). Располагается на туловище, конечностях, голове. Поверхность шероховатая, бугристая. Цвет гигантского невуса: серый, коричневый, черный. Со временем отдельные участки пятна утолщаются, усиливается окраска. Если его не удаляют, он остается на теле у человека до преклонного возраста. Главная опасность этого вида невуса — риск трансформации в меланому.
Пограничный пигментный
Новообразование на коже имеет вид узелка, состоящего из большого количества меланоцитов. Располагается на любом участке кожных покровов, даже на ладонях и подошвах. Рост усиливается обычно у представителей молодежной возрастной группы. Относится к меланомоопасным, способен перерождаться в злокачественное новообразование. Поверхность родинки гладкая, сухая, размер не превышает 10 мм. Форма овальная или неправильная. Цвет варьирует от серого до черного.
Вариантом пограничного невуса является кокардный невус с характерной пигментацией в виде колец.
Невус Ота
Это одиночное пятно темно-синего или синюшно-черного цвета, покрывающее кожу в области виска, нижнего века, скулы и щеки. Иногда переходит на оболочки и склеры глаз, слизистые носа и глотки.
Наблюдается в основном у лиц монголоидной расы. Проявляется или сразу после рождения, или в подростковом возрасте. Относится к меланомоопасным видам. Редко, но может трансформироваться в меланому.
Диспластичный
Этот подвид представлен родинками различных размеров от минимальных до гигантских (более 20 см), неправильной формы, с негомогенной окраской в разных частях. Родинка плоская, незначительно возвышается в центре над поверхностью кожи. От других невусных образований отличается большими размерами, расположением на груди, ягодицах, на волосистой части головы, неправильной формой с неровными краями.

Внутридермальный
Чаще всего имеет наследственный характер. В раннем детстве мало заметен. Со временем клетки невуса трансформируются, проникают глубже к границе эпидермиса и дермы, образуя пограничные родинки.
Если у образования появляется ножка, родинка приобретает вид бородавки, и формируется папилломатозный невус. Поверхность негладкая, шершавая. Излюбленная локализация — волосистая часть головы. При частой травматизации образование удаляют.
Невоклеточный
Эти выпуклые родинки располагаются на лице, шее. Показываются в период полового созревания. Редко малигнизируются. Удаляются, если находятся на видном месте и доставляют косметический дискомфорт.
Пигментный меланоцитарный
Невус относится к пограничным родинкам с интенсивно выраженной пигментацией. Внешне сходен с папулой. Размеры небольшие: 2—4 мм. Локализация — на коже шеи, у женщин под грудью, в паховой области, под мышками. Если в образовании присутствует сальная железа и растут волосы, такие родинки редко трансформируются в меланому.
Галоневус
Другое название — невус Сеттона. Это пигментная родинка, окруженная ободком обесцвеченной кожи. Считается, что галоневус — результат аутоиммунного процесса в коже. Появляется по причине гиперинсоляции, аутоиммунного заболевания, частых стрессов. Располагающим фактором выступает витилиго у близких родственников.
Часто через 2—3 года родинка подвергается обратной инволюции и пропадает.

Монгольское пятно
Участок пигментированной кожи, обычно в области поясницы, ягодиц, серо-синего цвета. Относится к врожденным невусам. Наиболее часто появляется у лиц монголоидной расы. Это связывают с тем, что у европеоидов с белой кожей меланин вырабатывается только под влиянием ультрафиолета. А у монголоидной расы меланоциты постоянно продуцируют пигмент, который и обуславливает их смуглый цвет кожи.
В процессе эмбрионального развития у плода часть меланоцитов перемещается из дермы в эпидермис. Когда этот процесс нарушается, и часть меланоцитов остается в глубоких слоях дермы, формируется родимое пятно. Оставшиеся меланоциты синтезируют пигмент, который и приводит к сине-фиолетовому окрасу кожи. Наиболее типично единственное пятно округлой или неправильной формы. Размеры различны: от диаметра монеты до 10 см и более.
С ростом ребенка пятно блекнет, уменьшается в размере, а к 7—12 годам исчезает вовсе. У взрослых родимое пятно остается крайне редко.
Фиброэпителиальный невус
Относится к доброкачественным образованиям. Может встречаться в детском и зрелом возрасте. Фиброэпителиальный невус — округлое, эластичное образование, выступающее над кожей. Может иметь ножку, напоминая папиллому. Цвет телесный, красноватый, коричневатый или розовый. Поверхность родинки гладкая, из нее часто пробиваются жесткие волоски. Фиброэпителиальный невус растет медленно, редко меняет окраску и форму. Относится к меланомонеопасным видам.

Опасные невусы
Родинки, представляющие наибольшую опасность:
- врожденные, крупных размеров,
- гигантские невусы,
- многочисленные — более 50,
- расположенные в местах, где они подвергаются постоянному травмированию (шея, спина, подмышки).
Симптомы:
- Бурный рост родинки.
- Спонтанное возникновение новых родинок в пожилом и старческом возрасте.
- Появление дискомфорта: зуд, покалывание, жжение, боль.
- Изменение интенсивности окраски. Тенденция перехода к темно-коричневому, черному цвету.
- Видоизменение поверхности. Она становится бугристой, с признаками шелушения и роста волос.
- Модификация формы образования, силуэт становится менее четким, границы расплывчатыми.
- Увеличение ближайших лимфоузлов.
- Родинка покрывается эрозиями, язвочками, становится влажной, часто кровоточит.
При появлении любого из этих изменений необходимо немедленно обратиться к врачу.
Диагностика
Для постановки диагноза выясняется следующее:
- Время появления родинки (врожденная, приобретенная), в каком возрасте появилась.
- Возможные изменения в форме, размерах, цвете.
- Возникновение зуда, боли.
- Факты травмирования, воздействия на родинку излучения или химических веществ.


Проводят визуальный осмотр патологического образования. Диагностика ведется с применением комбинированных инструментальных методов.
- Дерматоскопия — метод, который позволяет осмотреть новообразование с увеличением в десятки раз.
- Спектрофотометрический интракутанный анализ — сиаскопия. Не инвазивный метод исследования невусов с помощью световых волн разной длины. После преобразования волновые сигналы поступают на экран монитора в виде изображения всех слоев невуса в трехмерном пространстве. Чувствительность метода составляет 94%.
- Компьютерная томография — послойное изучение невуса, оценка строения и глубины залегания.
- При подозрении на злокачественное развитие родинки берется мазок с поверхности, проводится изучение биоматериала под микроскопом на присутствие атипичных (раковых) клеток.
- Анализ крови на наличие специфических белков — онкомаркеров.
Биопсию невусов с диагностической целью не проводят из-за риска спровоцировать перерождение клеток родинки в злокачественные. Гистологическое исследование делают после удаления образования.
На основании результатов принимается решение о динамическом наблюдении за невусами или об удалении.
Тактика лечения
Если имеются данные о малигнизации образования, невусы удаляют хирургическим способом — иссечением, с захватом на 2—3 см здоровой ткани. Метод эффективный, доступный, рецидивы наблюдаются редко. Недостатком является то, что после удаления больших кожных лоскутов, образуются грубые соединительнотканные рубцы. Отсеченные ткани проверяются на наличие раковых клеток.
Криодеструкция
Воздействие сверхнизкими температурами — сжиженным азотом. Патологические ткани замораживаются, отмирают, образуется корочка, под которой идут процессы регенерации кожи. Применяется только при маленьких невусах, с отсутствием малигнизации, как правило, на открытых участках тела, потому что не оставляет шрамов.
Недостатком метода является невозможность точно спрогнозировать глубину воздействия, поэтому часто остаются фрагменты родинки, которые могут продолжать расти.

Электрокоагуляция
Уничтожение высокочастотным током. Метод болезненный, не гарантирует полной элиминации из кожи элементов невуса. Не используется для удаления больших родинок.
Лазер
Удаление лазером доброкачественных родинок проводят для устранения косметического дефекта на лице, шее, зоне декольте, руках. Осложнений практически не бывает, заживление идет без рубцов, ожогов и шрамов. Иногда на месте воздействия образуется белое пятно без пигмента.
Радиоволновой метод
Разрушение под действием радиоволн, преобразованных в тепловую энергию. Происходит послойное выпаривание патологически измененных тканей. При этом пограничные с родинкой участки здоровой кожи не затрагиваются.

Профилактика
Меланома — одно из самых злокачественных новообразований. Раннее выявление до появления отдаленных метастазов, своевременное удаление опухоли и лечение гарантирует жизнь. Полностью защититься от развития меланомы невозможно, но если человек входит в группу риска, он должен придерживаться определенных правил.
- Максимально сократить пребывание на палящем солнце, особенно с 11 до 17 часов. Загар, солярии, южные курорты категорически противопоказаны.
- Не травмировать родинки, не пытаться самостоятельно избавиться от них подручными средствами, чтобы не вызвать их трансформацию в злокачественную опухоль.
- Состоять на учете у дерматолога-онколога, периодически проводить проверки состояния родинок.
На земле не существует людей, на теле которых не было бы ни одной родинки. В абсолютном большинстве, это доброкачественные образования, не причиняющие никаких неудобств, кроме эстетических.
Невус — симптомы, лечение, профилактика, причины, первые признаки
Общие данные и причины возникновения родинок
Невусы могут иметь разные размеры, форму, интенсивность окраски. В настоящее время медицина рассматривает одни родинки, как врожденные нарушения развития кожи, а другие — как доброкачественные опухоли. В среднем на коже каждого взрослого человека находится от 30 до 100 пигментных невусов.
По статистике, 99 детей из ста появляются на свет без родинок. Как утверждают ученые, на самом деле родинки у них есть, просто они пока еще не видны. Большая часть невусов появляется на коже в период полового созревания, новые могут обнаруживаться вплоть до 30 лет. У пожилых людей родинки часто пропадают.
Симптомы
Внешний вид невусов сильно различается. Одни из них едва заметны, а другие имеют насыщенный, почти черный, цвет, большие размеры. Невус может быть плоским или выступать над поверхностью кожи. На нем могут расти волосы. Если родинка имеет диаметр больше 2 см, то ее называют гигантской.
Невусы могут располагаться на коже в любых местах. У некоторых людей они обнаруживаются на слизистой оболочке. Описаны случаи, когда пигментное пятно занимает целую часть тела.
Осложнения
Родинки обладают способностью трансформироваться в злокачественные опухоли – меланомы. Эта опухоль считается одной из самых опасных, так как она рано дает метастазы. Факторы, повышающие риск развития меланомы:
- Большие размеры родинок. Гигантские невусы более склонны к озлокачествлению.
- Большое количество родинок на теле. Если их более 100, то риск существенно повышается.
- Появление родинок в возрасте старше 30 лет.
- Выявленная меланома у близких родственников.
- Ослабление иммунитета.
- Частое и длительное пребывание на солнце без одежды, частые посещения солярия.
- Появление на теле отдельных разновидностей родинок, которые обладают повышенной способностью к озлокачествлению.
- Расположение родинок в зоне ремня, воротника, в тех местах, где они постоянно подвергаются трению, травмированию.
Что можете сделать вы?
Если у человека имеются факторы, повышающие риск развития меланомы, то он должен состоять на учете у дерматолога и регулярно являться на осмотры. Также нужно регулярно самостоятельно осматривать все свои родинки при помощи зеркальца. Основные признаки перерождения родинки в меланому:
- Нарушение симметрии. Обычно невусы симметричны: если мысленно сложить пигментное пятно пополам, то его края примерно совпадут. Асимметрия более характерна для меланомы.
- Быстрое увеличение в размерах.
- Появление нечеткости краев.
- Изменение цвета, появление резких переходов.
- Появление мокнутия, кровоточивости, шелушения и другие изменения.
При появлении этих признаков нужно немедленно посетить врача.
Что может сделать врач?
Существует два вида показаний к удалению родинок:
- высокий риск или начало трансформации в меланому;
- родинки, являющиеся косметическим дефектом и нарушающие внешний вид.
Сегодня существуют разные методы удаления пигментных невусов. Врач выбирает подходящий, исходя из размеров, расположения родинки, степени ее выступания над поверхностью кожи. Чаще всего невусы имеют небольшие размеры и могут быть удалены одномоментно под местным обезболиванием. Иногда приходится давать общий наркоз и удалять невус в несколько этапов. При этом пациента помещают в стационар.
Способы удаления невусов:
- При помощи скальпеля. Этот способ имеет определенные недостатки, но позволяет, в отличие от остальных, удалять крупные родинки.
- При помощи лазера. Этим способом удаляют небольшие родинки, которые не представляют опасности в плане озлокачествления. После операции на коже не остается никакого следа.
- При помощи радиоволн. В данном случае роль скальпеля выполняет радиоволновое излучение высокой частоты. При помощи этого метода можно удалять родинки, выступающие над поверхностью кожи.
- При помощи жидкого азота. Родинку удаляют, воздействуя на нее низкой температурой. Таким способом можно удалять достаточно большие пигментные невусы, но при этом повреждается окружающая кожа.
После операции хирург отправляет удаленный невус на гистологический анализ. Необходимо убедиться, что в нем отсутствуют злокачественные клетки. При использовании лазера и жидкого азота родинка разрушается полностью, поэтому исследование провести не получится.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
фото, как выглядят невусы, видео и описание
Основная терминология
Невус, родинка, родимое пятно — все это названия одного и того же явления на коже, локальной гиперпигментации. Заболеванием невусы не являются, однако могут приводить к серьезным проблемам. Следующие фото и описания к ним подробно расскажут обо всем, что важно знать носителю невусов.
Невус на фото
Невусы есть на теле практического каждого человека. Причина их образования — нарушение миграции клеток-меланобластов. Подробнее о механизмах развития невуса мы расскажем чуть ниже. Пока же посмотрите фото с одной из множества разновидностей невусов.
Подробнее о понятии «невус»
Характерные пятна на теле — результат местного скопления патологически измененных меланоцитов. Меланоциты отвечают за естественный цвет кожи, но если их строение изменяется, они становятся невоцитами, которые в отличие от первых не всегда безобидны. Фото выше с дополнительным описанием родинок позволяет понять, почему.
Происхождение невусов
Обсуждая вопрос о происхождении всех разновидностей родинок, врачи разделились на два лагеря. Одни уверены в том, что явление на фото является врожденным пороком развития, который просто проявляется позже. Другие убеждены, что невусы носят приобретенный характер. Наряду с этим выделяется ряд факторов, способных участвовать в процессах образования невоцитов.
Причины развития врожденных невусов
Дополним фото с описанием видов родинок наблюдениями врачей. Так, вероятность образования невусов повышается в случае генетической предрасположенности, при токсикозах или чрезмерно повышенном гормональном фоне во время беременности, при воздействии на беременную женщину излучения.
Причины развития приобретенных невусов
Выше на фото — приобретенный диспластический невус. Его причиной могут являться кожные заболевания, прием гормональных препаратов, ультрафиолетовое облучение, травмы кожи.
Немного статистики
Статистика утверждает, что пигментный невус — это такое явление, которое встречается повсеместно на фото и в большом количестве. К 35-ти годам у человека насчитывается на теле в среднем 35-40 пигментных пятен. Далее количество невусов сокращается.
Классификация невусов
ВАЖНО ЗНАТЬ!Родинки на фото — лишь немногие из примеров проявления невусов. Одних только групп пигментных пятен насчитывается пять, и в каждой из них — еще разновидности невусов.
Основные разновидности
Меланоцитарные невусы эпидермального и дермального происхождения соответственно, дермальные меланозы, невус Кларка, врожденные меланоцитарные невусы — эти группы невусов являются основными. На фото выше показан папилломатозный невус, принадлежащей к первой группе.
Разновидности с учетом внешнего вида
По характеру проявлений родимые пятна на фото могут выглядеть малыми (1-2 мм), крупными (до 10 см), красными, черными, коричневыми, могут выступать над поверхностью кожи или быть плоскими. Некоторые невусы напоминают бородавки.
Опасность невусов
Пигментный невус, аналогичный тому, что на фото, действительно под воздействием определенных обстоятельств становится опасным. При частом травмировании кожи, чрезмерном увлечении приемом солнечных ванн или ввиду других причин из невуса может развиться рак.
Признаки опасности
Большинство показанных на фото родинок неопасные. Бить тревогу нужно, если пигментное пятно начало стремительно расти или изменилась его структура, стали появляться новые невусы, появилась кровоточивость.
Диагностика
Дифференцированием показанных на фото безопасных родинок от опасных занимается дерматоонколог.
Методы диагностики
Задача врача — опросить пациента по факту образования родинки, измерить пятно, провести эпилюминисцентную микроскопию. Только по фото диагностика родинок на теле, в том числе красных, не проводится.
Что дальше?
По результатам осмотра станет ясно, опасна ли родинка. В случае существования риска малигнизации родинка, независимо от того, красная она или нет, как на фото, удаляется.
СОВЕТУЕМ ПОСМОТРЕТЬ:
Невус. Полное описание: причины, симптомы, диагностика, лечение
 Невус (пигментное пятно, пигментный невус, меланоцитарный невус) – доброкачественное новообразование, которое в большинстве случаев является врожденным пороком развития кожи.
Невус (пигментное пятно, пигментный невус, меланоцитарный невус) – доброкачественное новообразование, которое в большинстве случаев является врожденным пороком развития кожи. На ограниченном участке образуется скопление особых клеток – невоцитов, которые содержат большое количество пигмента меланина.
Невоциты являются патологически измененными меланоцитами – клетками, которые в норме синтезируют меланин и придают окраску коже. Невоклеточный невус – синоним пигментного невуса. Родинка и невус – также идентичные понятия (сам термин происходит от латинского слова naevus – «родинка»).Консультацию специалиста можно получить по телефону:+7(495) 961-27-67
Симптомы:
 Меланоцитарные невусы отличаются большим разнообразием форм, цветов и размеров. До настоящего времени среди врачей нет однозначного мнения по поводу того, какие образования следует обозначать словом «невус».
Меланоцитарные невусы отличаются большим разнообразием форм, цветов и размеров. До настоящего времени среди врачей нет однозначного мнения по поводу того, какие образования следует обозначать словом «невус».Поэтому иногда невусами называют доброкачественные кожные опухоли, в которых не содержится пигмент меланин: Гемангиомы – сосудистые опухоли.
Особенно распространено понятие «клубничный невус» — гемангиома красного цвета, которая имеется у большинства новорожденных детей, и проходит в течение первого года жизни.
Также многие врачи оперируют таким понятием, как сосудистый невус.
Невусы сальных желез – в большинстве случаев расположены на голове, также не содержат меланина. Такое новообразование известно как сальный невус.
Иногда врожденными невусами у детей также называют тератомы (гамартомы), которые, по сути, являются врожденными опухолями, состоящими не только из кожи, но и из всех остальных тканей.
Анемичный невус – разновидность сосудистого невуса. Это участок кожи, на котором недоразвиты сосуды, поэтому он имеет более светлую окраску.
Настоящий меланоформный невус – это образование, которое происходит из измененных клеток-меланоцитов – невоцитов.
Различают следующие виды невусов:
Невоклеточный пограничный невус – простое пятно, которое не возвышается на коже, или слегка выступает над ее поверхностью. Пограничный невус имеет четкие контуры и коричневую окраску. Он может иметь различные размеры и располагаться на разных частях тела. При данном виде меланоформного невуса скопление клеток с пигментом находится между верхним (эпидермис) и средним (дерма) слоем коже – такое расположение обозначается как внутриэпидермальный невус.
Интрадермальный невус – наиболее распространенная разновидность меланоформного невуса. Он так называется, потому что скопление пигментных клеток находится в толще среднего слоя кожи – дерме.
Пигментный сложный невус кожи. Такой невус имеет вид родинки: он возвышается на кожей и может иметь различную окраску, от светло-коричневой до практически черной. Часто на нем растут жесткие волосы. Смешанный невус имеет гладкую поверхность, и может находиться на любой части тела.
 Внутридермальный невус. Также выступает над поверхностью кожи, но, в отличие от сложного невуса, имеет неровную, бугристую поверхность. Практически всегда расположен на голове или на шее, очень редко – на туловище. В большинстве случаев внутриэпидермальный невус появляется в возрасте 10 – 30 лет.
Внутридермальный невус. Также выступает над поверхностью кожи, но, в отличие от сложного невуса, имеет неровную, бугристую поверхность. Практически всегда расположен на голове или на шее, очень редко – на туловище. В большинстве случаев внутриэпидермальный невус появляется в возрасте 10 – 30 лет.Со временем он как бы отделяется от кожи, и располагается на тонкой ножке. Часто затем он превращается в папилломатозный невус (бородавчатый невус). В нем образуется большое количество неровностей, складок и щелей, в которых скапливаются отмершие клетки верхнего слоя. Здесь могут скапливаться болезнетворные организмы, которые затем приводят к инфекционным процессам.
Голубой невус имеет характерную окраску, так как он связан с отложениями меланина под кожей. Голубые невусы характерны в основном для азиатских национальностей. Они немного возвышаются над кожей, плотные на ощупь, их поверхность всегда гладкая, на ней никогда не растут волосы. Голубой невус имеет небольшую величину, чаще всего не более пяти миллиметров.
Базальный невус также имеет вид родинки, но чаще всего он обладает обычным телесным цветом. Это – беспигментный невус.
Невус сетона (невус сеттона, невус саттона, гало невус) – особая разновидность дермального невуса, когда вокруг пигментного пятна находится участок кожи, полностью лишенный пигмента. Происхождение таких невусов пока до конца не изучено. Они часто сочетаются с витилиго (потерей кожей пигментов), меланомами. Чаще всего в области гало невуса имеется небольшое воспаление в коже.
Невус Ота. Располагается на лице, с одной стороны, в виде «грязных» пятен.
Невус Ита напоминает невус Ота, но он находится под ключицей, на груди, в области лопатки и шеи. Обе этих разновидности встречаются в основном у представителей азиатских народов.
Папилломатозный невус (бородавчатый невус). Похожий на папиллому невус часто имеет большие размеры, находится на голове или сзади на шее, но может располагаться и в иных местах. Он имеет неровную поверхность, как бородавка. Часто на нем растут волосы.
Невус Беккера (волосяной эпидермальный невус) – чаще сего возникает у мальчиков и юношей 10 – 15 лет. Сначала на теле образуется несколько мелких пятен, которые имеют светло-коричневую или коричневую окраску, и находятся рядом. Затем они сливаются и образуют пятна с неровными контурами размерами до 20 см. После этого пятна приобретают неровную бородавчатую поверхность, покрываются волосами. Считается, что к росту невусов Беккера приводит выброс в кровь большого количества мужских половых гормонов – андрогенов.
Линейный невус – новообразование, которое появляется с рождения. Представляет собой множество мелких узелков, от светлого до практически черного цвета, которые расположены на коже в виде цепочки. Линейный невус может занимать всего пару сантиметров, а может и всю руку или ногу. Иногда на нем растут волосы.
 Невус глаза – пигментный невус, который расположен на радужной оболочке. Он хорошо заметен в виде пятна, которое может иметь разные размеры и форму. Также невус глаза может находиться на сетчатке: в этом случае он выявляется только во время осмотра офтальмологом.
Невус глаза – пигментный невус, который расположен на радужной оболочке. Он хорошо заметен в виде пятна, которое может иметь разные размеры и форму. Также невус глаза может находиться на сетчатке: в этом случае он выявляется только во время осмотра офтальмологом.
Консультацию специалиста можно получить по телефону:+7(495) 961-27-67
Все невусы кожи можно классифицировать по размерам:
- мелкие невусы, имеющие размеры 0,5 — 1,5 см;
- средние неводермальные невусы — 1,5 — 10 см;
- крупные пигментные невусы имеют размеры более 10 см;
- если невус располагается на целой области тела, занимая ее практически целиком, то он называется гигантским.
Со временем внешний вид пигментных невусов может изменяться. Меняется и их общее количество на теле: Далеко не всегда можно обнаружить невусы на теле новорожденного. Только у 4 – 10% детей грудного возраста можно выявить родинки. Если невусы с рождения имеют большие размеры, то они наиболее опасны в плане озлокачествления (перехода в меланому).
В подростковом возрасте (10–15 лет) дермальные невусы можно встретить у 90% лиц.
В среднем у человека в возрасте 20-25 лет на теле можно насчитать до 40 родинок.
После 30 лет на коже остается только 15 – 20 невусов.
У человека, достигшего 80 – 85 лет практически невозможно обнаружить невусы на теле. Такую динамику связывают с изменением гормонального фона в течение жизни человека.
Причины:
Многие исследователи склоняются к мысли, что абсолютно все пигментные невусы, даже те, которые появляются с возрастом, являются врожденными пороками развития кожи.
Нарушения, которые приводят к образованию этой доброкачественной опухоли, возникают еще в эмбриональном состоянии организма. До настоящего времени пока не изучены все врожденные причины образования диспластических невусов.
В качестве основных факторов можно выделить:
Колебания уровня половых гормонов в организме беременной женщины:
- прогестинов и эстрогенов.
- Инфекции мочеполовой системы у беременных. Воздействие на организм беременной женщины неблагоприятных факторов: токсичных веществ, излучений.
- Генетические нарушения. Под действием всех этих факторов нарушается развитие меланобластов – клеток, из которых впоследствии образуются меланоциты. В итоге меланобласты скапливаются на определенных участках кожи и трансформируются в клетки-невоциты.
Невоциты отличаются от нормальных меланоцитов двумя особенностями:
- У них нет отростков, по которым пигмент мог бы распространяться в другие клетки кожи;
- Диспластические невусы хуже подчиняются общим регулирующим системам организма, но, в отличие от раковых клеток, утратили эту способность не полностью.
Считается, что с возрастом не появляются новые пигментные невусы, а проявляют себя лишь те, которые существовали с рождения, но не были заметны. Следующие причины могут инициировать проявление новых меланоцитарных невусов: Гормональные перестройки организма. Это очень ярко проявляется в подростковом возрасте, когда на теле появляется большая часть невусов. Действие на кожу ультрафиолетовых лучей. Частые солнечные ванны и солярии способствуют росту пигментных пятен. Беременность. Как уже отмечалось выше, это связано с колебанием уровня половых гормонов в организме женщины. Менопауза. Прием контрацептивов. Воспалительные и аллергические заболевания кожи (угри, дерматиты, различные сыпи).
Диагностика:
Перед врачом, который осуществляет диагностику невуса, стоит ряд важных задач:
- установить разновидность невуса и определить возможности его лечения;
- вовремя распознать начало процесса озлокачествления пигментного пятна;
- определить показания к проведению дополнительных методов диагностики.
Обследование пациента начинается классически с беседы и осмотра. Во время расспроса врач устанавливает важные подробности: когда появился неводермальный невус.
Особенно важно, имеется ли он с рождения, или возник с возрастом; как образование вело себя в течение последнего времени:
- увеличивалось ли в размерах,
- изменяло ли цвет, контуры, общий внешний вид;
- проводилась ли ранее диагностика и лечение, каков был результат
Непосредственный контакт с пациентом очень важен. Ни один профессиональный специалист не возьмется ставить диагноз и лечить невус по фото. После расспроса пациента следует осмотр. Доктор должен оценить форму, размер, расположение невуса, наличие на нем волос и иные особенности. После этого уже может быть поставлен точный диагноз и намечены определенные лечебные мероприятия.
При необходимости врачом назначаются дополнительные методы диагностики. Чаще всего применяются мазки с поверхности невуса. Абсолютными показаниями к данному исследованию является мокнутие, кровоточивость, трещины на поверхности пигментного пятна. Во время мазка получают материал, который затем изучают при помощи микроскопа.
Также сегодня все более распространенной становится современная компьютерная диагностика невусов у новорожденных и взрослых людей. При помощи этой методики получают изображение пигментного пятна, которое затем может быть сохранено на компьютере. Быстро сравнив его с имеющейся базой данных, врач может установить верный диагноз и назначить лечение.
Лабораторная диагностика применяется для установления процесса перерождения невуса в меланому. При озлокачествлении пигментного пятна в крови пациента появляются особые вещества – онкомаркеры. Их обнаружение позволяет точно установить диагноз, так как только при меланоме в крови определяются две молекулы, имеющие название TA90 и SU100. При других злокачественных опухолях выявляются другие онкомаркеры.
Для проведения анализа на онкомаркеры необходимы четкие показания: врач должен иметь веские основания подозревать переход невуса в меланому. Кроме того, само удаление дермального невуса может стать диагностической процедурой.
После того, как пигментное пятно удалено, врач обязательно должен отправить его на гистологическое исследование. Его осматривают под микроскопом и, в случае обнаружения злокачественного перерождения, пациента снова просят явиться в клинику.
Лечение:
В настоящее время существует несколько методов лечения пигментных невусов, как хирургическим путем, так и альтернативными способами.
Показания определяются только лечащим врачом с учетом двух факторов:
Особенности самого пигментного пятна: разновидность, размеры, риск перехода в меланому.
Наличие в больнице необходимого оборудования
Хирургический метод
Удаление пигментного невуса хирургическим путем (при помощи скальпеля) – наиболее распространенная методика, так как она не требует специального оборудования и отличается надежностью.
Криодеструкция
Криодеструкция – метод, предусматривающий лечение невуса при помощи заморозки. После обработки низкими температурами пигментное пятно отмирает и превращается в струп (корочку), под которой растет новая нормальная кожа.Лечение невуса низкой температурой может осуществляться только в том случае, если он имеет небольшие размеры, и расположен поверхностно, но не сильно выступая над кожей.
Электрокоагуляция
Это методика, которая противоположна криокоагуляции. Иссечение невуса осуществляется под действием высокой температуры.Процедура болезненная, поэтому требует применения местной анестезии, а у детей – только общего наркоза.
Лазерная терапия
Удаление невусов лазером – метод лечения, который широко распространен в современных косметологических салонах. Он отлично подходит для того, чтобы удалять небольшие родинки в области лица, шеи и на других частях тела. Лазерное излучение отличается тем, что оно способно проникать в кожу на большую глубину в пределах точно заданной площади. При этом не образуется шрамов, ожогов, рубцов и других осложнений. Процедура безболезненна.
Радиохирургические методы
В последние годы радиохирургия все активнее используется в мировой медицине. Суть этих методик состоит в том, что специальным прибором, — радионожом (сургитроном) генерируется пучок радиоактивного излучения, который концентрируется только в области патологического очага, не нанося вреда здоровым окружающим тканям. Таким образом могут быть удалены практически любые доброкачественные и злокачественные опухоли, в том числе и пигментные невусы.
Некоторые особые показания Если имеется подозрение на злокачественное перерождение невуса, то используется, как правило, только хирургическое иссечение.
При этом удаляются все окружающие ткани, для предотвращения дальнейшего роста опухоли. Некоторые разновидности невусов лечатся только хирургическим путем.
Консультацию специалиста можно получить по телефону:+7(495) 961-27-67
Невус: причины, симптомы, диагностика, лечение
Голубой невус
Причины болезни неизвестны. Обычно это происходит у женщин.
Симптомы. Характерно появление мелких пятнистых, пятнистых или пятнисто-папулезных элементов круглой формы от нескольких миллиметров до 1 см в диаметре, темно-синего цвета. Это связано с действием Тиндаля и связано с глубоким расположением меланина в дерме.
Элементы сыпи обычно локализуются на лице, шее, тыльной стороне кистей и стоп, ягодицах, реже на слизистых оболочках.
В старости возможно превращение в меланому. Типичны изъязвления и кровотечение. Иногда возникают множественные синие невусы с сыпью.
Гистопатология. В дерме определяются веретеновидные и разрастающиеся клетки, содержащие меланин в виде крупных, хорошо различимых гранул. Пролиферация клеток фибробластов.
Лечение. Выполняется хирургическое удаление.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Невус Сеттона
Синонимы: Halonews, nevus Bordered
Невус Сеттона — это неклеточный невус, окруженный депигментированным ободком.
Причины и патогенез. В основе заболевания могут быть аутоиммунные нарушения, то есть появление в крови цитотоксических антител и действие цитотоксических лимфоцитов. В месте депигментации отмечается снижение содержания меланина в меланоцитах и исчезновение самих меланоцитов из эпидермиса. Встречается одинаково часто как у мужчин, так и у женщин. В семейном анамнезе часто присутствует витилиго.
Симптомы. Перед появлением галонов вокруг невестикулярного невуса отмечается легкая эритема.Затем образуется круглое или овальное образование — коричневая или темно-коричневая папула диаметром около 3-5 мм (неклеточный невус), окруженная четко очерченным депигментированным или гипопигментированным ободком. Встречается такая галоновость на любой части тела, но чаще на теле. В дальнейшем невестикулярный невус может исчезнуть. Halonews может исчезнуть спонтанно.
Дифференциальный диагноз. Заболевание необходимо дифференцировать от синего невуса, врожденного невовлеточного невуса, невуса шпица, первичной меланомы, простой бородавки и нейрофибромы.
Лечение. При атипичной клинической картине и сомнениях в диагнозе невус подлежит удалению.
Невус шпиц
Синонимы: невус шпица, ювенильный невус, ювенильная меланома
Заболевание возникает в любом возрасте. Около трети пациентов — дети до 10 лет. После 40 лет болезнь возникает редко. 90% невусов приобретенные. Есть информация о семейных делах.
Причины и патогенез заболевания неизвестны.
Симптомы.На коже головы и шеи имеется папула (или узел) с четкими границами, округлой или куполообразной формы, с гладкой поверхностью, лишенной волос, реже — гиперкератозной, бородавчатой. Размеры его обычно небольшие — менее 1 см. Цвет опухолевидного образования коричневый, окраска однородная.
При пальпации невус. В редких случаях возможны кровотечения и проявления.
Гистопатология. Опухолевое образование располагается в эпидермисе и ретикулярном слое дермы.Наблюдается гиперплазия эпидермиса, разрастание меланоцитов, расширение капилляров, смесь крупных эпителиоидных и грубовидных веретеновидных клеток с обильной цитоплазмой, мало митозов.
Дифференциальный диагноз. Невус шпица следует отличать от злокачественной меланомы кожи.
Лечение. Хирургическое иссечение проводится с обязательным гистологическим исследованием.
Невус Беккер
Синоним: Синдром Беккера-Рейтера
Причины и патогенез заболевания неизвестны.Мужчины болеют в 5 раз чаще, чем женщины. Возможные семейные случаи заболевания.
Симптомы. Заболевание начинается в период полового созревания с появления единичного налета с неровной, слегка бородавчатой поверхностью. Цвет поражения от желто-коричневого до коричневого, окраска неравномерная. На коже плеч, спины и предплечий, под молочными железами локализуется большое пятно неправильной формы с зубчатыми границами. В очагах поражения отмечается усиленный рост терминальных волос.Со стороны других органов может наблюдаться укорочение верхних конечностей или недоразвитие грудной клетки.
Гистопатология. В эпидермисе отмечаются акантоз, гиперкератоз, редко — роговые кисты. Клетки невуса не обнаружены. Количество меланоцитов не увеличено. В кератиноцитах базального слоя повышенное содержание меланина.
Дифференциальный диагноз. Невус Беккера следует отличать от синдрома МакКьюна-Олбрайта и гигантского врожденного невоклеточного невуса.
Лечение. Специфического лечения нет.
Эпидермальный невус
Причины и патогенез. Начало болезни связано с дисэмбриогенезом. Отмечаются семейные случаи.
Симптомы. Заболевание существует обычно с рождения: появляются бородавчатые овальные, линейные или неправильной формы, гиперкератотические сосочковые образования разной локализации, часто расположенные односторонне.
Гистопатология. Наблюдается гиперплазия эпидермиса, особенно придатков, иногда вакуолизация.
Лечение. Используются криотерапия, электрокоагуляция, угольный лазер, ароматические ретиноиды.
Невус Ото
Синоним: серо-цианотичный железо-верхнечелюстной невус
Причины и патогенез. Причины остаются неясными. Патология считается наследственной. Передается аутосомно-доминантно. Некоторые авторы рассматривают невус Ото как вариант синего невуса. Чаша встречается у людей азиатского происхождения (японцы, монголы и др.), А также у людей других национальностей.
Симптомы. Невус Ото может развиваться с рождения или появляется в детстве, чаще страдают женщины. Клиническая картина заболевания характеризуется односторонним изменением окраски кожи в зоне иннервации первой и второй ветвей тройничного нерва (кожа лба, вокруг глаз, висков, щек, носа, ушей, конъюнктивы, роговицы, радужки. ). Цвет поражений варьируется от светло-коричневого до серо-черного с голубоватым оттенком. Их поверхность гладкая, не возвышается над уровнем кожи.Склера часто окрашена в синий цвет, конъюнктива коричневая. Границы очага неправильные, нерезкие. Зрение обычно не страдает. Со временем интенсивность цвета ослабевает. Пятнистые высыпания также могут располагаться в области губ. Полость рта (мягкое небо, глотка), на слизистой оболочке носа. Описаны случаи перерождения в меланому в результате раздражения невуса, комбинации с неовусом Ото, двустороннего расположения очага.
Гистопатология. Характеризуется наличием дендритных мелапоцитов между пучками коллагеновых волокон.
Дифференциальная диагностика проводится с другими пигментными невусами.
Лечение. Специфическая терапия отсутствует. Необходимо наблюдение у дерматолога и окулиста.
Врожденный неквлетчеточный невус
Синонимы: врожденный пигментный невус, врожденный меланоцитарный невус
Заболевание врожденное, хотя редкие его разновидности появляются на первом году жизни. Мужчины и женщины болеют одинаково.
Причины и патогенез.Врожденный неквлетчеточный невус возникает в результате нарушения дифференцировки меланоцигов.
Симптомы. Существуют небольшие, большие и гигантские врожденные неквлетчеточные невусы, локализующиеся на любом участке кожи. Невусы на ощупь мягкие, податливые, поверхность их бугристая, морщинистая, складчатая, лопастная, покрыта сосочками или полипами, напоминающими извилины головного мозга. Цвет поражений светло- или темно-коричневый. По форме малые и большие невусы округлые или овальные, а гигантские занимают всю анатомическую область (шею, голову, туловище, конечности).С возрастом они могут увеличиваться в размерах, возможно развитие перивонеозного витилиго.
Лечение. Учитывая риск локализации, желательно удалить хирургическим путем.
 [12], [13], [14], [15], [16]
[12], [13], [14], [15], [16]
Систематизированный пигментный невус
Симптомы. Систематизированные пигментные невусы могут быть врожденными и приобретенными. Они могут возникать внутриутробно и под воздействием различных травм, инфекционных или других распространенных заболеваний матери.
При врожденном систематизированном пигментном невусе на уровне кожи появляются симметричные, уплощенные или слегка приподнятые пятна желто-коричневого цвета, часто разбросанные по коже.Эти пятна резко отграничены от неповрежденной кожи и не имеют воспалительных изменений по периферии.
Очаги поражения, иногда сливающиеся, образуют обширные участки гиперпигментации с нечеткими границами. Чаще всего располагается на шее, в области естественных складок, туловище. Кожа лица, ладоней и подошв, а также ногтевые пластины часто бывают без повреждений. Субъективных ощущений нет.
Дифференциальный диагноз. Заболевание следует отличать от пигментной крапивницы, меланоза кожи, приобретенного лентигиноза и болезни Аддисона.
Невус комедона
Причины и патогенез заболевания неизвестны.
Симптомы. Комедонный невус — редкий вариант невуса, клинически проявляется поражением, внутри которого находятся слегка возвышающиеся над поверхностью кожи тесно сгруппированные фолликулярные папулы, центральная часть которых пропитана плотной роговой массой темно-серого цвета. или черный. При насильственном удалении роговой пробки образуется углубление, на месте которого возникает атрофия.
Невус врожденный или приобретенный. Очаги часто имеют линейную конфигурацию и могут располагаться нижним или двусторонним образом. Невус может появиться на любой части тела, включая ладони и подошвы. Очаги поражения обычно бессимптомны, без субъективных ощущений.
Гистопатология. Гистологически комедонические невусы выявляются по роговым массам, заполненным инвагинациями эпидермиса, в просвет которых могут открываться протоки атрофированных сальных желез или волосяные фолликулы.Характерна ярко выраженная воспалительная реакция в дерме.
Дифференциальный диагноз. Заболевание следует отличать от порокератоза Мибелли, папилломатозного порока развития.
Лечение. Часто прибегают к электроэксцизии.
 [17], [18], [19], [20], [21], [22], [23], [24]
[17], [18], [19], [20], [21], [22], [23], [24]
Невус (Веснушка на глазах) — Американская академия офтальмологии
Что такое невус?
Невус — это обычное цветное образование на глазу или в нем. Иногда ее называют веснушкой на глазу, она похожа на родинку на коже. Невус (множественное число: невусы) может находиться в передней части глаза, вокруг радужной оболочки или под сетчаткой в задней части глаза.
Что вызывает невусы?
Невус состоит из клеток, называемых меланоцитами.Эти клетки производят меланин — пигмент, окрашивающий наши волосы, кожу и глаза. В большинстве случаев меланоциты равномерно распределяются по тканям тела. Однако иногда эти клетки могут слипаться и образовывать невусы.
Люди могут родиться с безвредными невусами глаза. Пигментированное пятно, которое развивается в более позднем возрасте, обычно также безвредно, но может иметь более высокий риск развития рака.
Невус на глазу требует регулярного осмотра офтальмологом, поскольку, как и родинка на коже, он может перерасти в рак глаза.
Может быть связь между воздействием ультрафиолетового (УФ) света и развитием невусов. Всегда рекомендуется носить солнцезащитные очки, защищающие глаза от УФ-излучения.
Невус снаружи
К невусу или веснушке на внешней стороне глаза относятся следующие типы:
- Невус конъюнктивы . Невус конъюнктивы — это веснушчатое или родинчатое пятно на прозрачной пленке (конъюнктиве), покрывающей глазное яблоко.Этот невус — очень распространенный тип. Цвет варьируется от желтого до коричневого и со временем может светлеть или темнеть. Обычно это не злокачественное заболевание. Тем не менее, ваш офтальмолог будет наблюдать за ним с течением времени, и, если он станет больше, они могут проверить его, чтобы увидеть, переходит ли он в разновидность рака, называемого меланомой.
- Ирис веснушки. Веснушки радужки — крошечные темно-коричневые пятна на поверхности цветной части глаза (радужной оболочки). Как и веснушки на коже, они вызваны накоплением пигмента меланина.Они безвредны и обычно не перерастают в меланому.
- Ирис невусы . Как и веснушки радужной оболочки, невусы радужной оболочки — это темные пятна на цветной радужке. Однако невусы радужной оболочки больше, чем веснушки радужки, и они врастают в часть радужной оболочки, называемую стромой. Невусы радужки со временем увеличиваются. Как и веснушки радужки, эти невусы обычно доброкачественные (не злокачественные). Однако офтальмолог будет следить за ними со временем на предмет любых изменений.
Вы можете увидеть веснушки и невусы радужной оболочки невооруженным глазом, но офтальмолог проведет осмотр глаз, чтобы определить, какой у вас тип.
Невус хориоидеи: невус внутри глаза
Невус внутри глаза называется хориоидальным невусом. Он находится под сетчаткой в слое ткани, называемом сосудистой оболочкой. Невус хориоидеи можно увидеть только при осмотре глаза. Хориоидальный невус может быть серым, желтым, коричневым или иметь несколько цветов. Ваш офтальмолог проверит, поднята ли она, имеет ли она оранжевый цвет или нет ли утечки жидкости. Любой из этих результатов означает, что это может быть или стать небольшой меланомой хориоидеи.
.Синдром базально-клеточного невуса: симптомы, причины и лечение
Синдром базально-клеточного невуса относится к группе нарушений, вызванных редким генетическим заболеванием. Он влияет на:
- кожу
- эндокринную систему
- нервную систему
- глаза
- кости
Другие названия синдрома базально-клеточного невуса включают:
- Синдром Горлина
- Синдром горлина-Гольца синдром карциномы (NBCCS)
Ярким признаком этого расстройства является появление базальноклеточной карциномы (BCC) после наступления половой зрелости.Базальноклеточная карцинома — самый распространенный вид рака кожи в мире.
Чаще всего встречается у людей старше 45 лет, обычно возникает в результате длительного воздействия солнечного света. Люди с синдромом базальноклеточного невуса имеют высокий риск развития базальноклеточного рака.
Наиболее частым симптомом синдрома базальноклеточного невуса является развитие базальноклеточного рака в подростковом или молодом возрасте.
Синдром базально-клеточного невуса также ответственен за развитие других видов рака на ранних этапах жизни человека, в том числе:
Люди с синдромом базально-клеточного невуса также часто имеют уникальные физические особенности.Примеры включают:
- ямки в ладонях или стопах
- большой размер головы
- волчья пасть
- широко расставленные глаза
- выступающие челюсти
- проблемы с позвоночником, включая сколиоз или кифоз (аномальное искривление) позвоночника)
У некоторых людей с синдромом базальноклеточного невуса также развиваются опухоли челюсти.
Эти опухоли известны как керато-кистозные одонтогенные опухоли и могут вызывать опухание лица.В некоторых случаях опухоль сместит зубы.
Если состояние тяжелое, могут возникнуть дополнительные симптомы. Например, синдром базальноклеточного невуса может повлиять на нервную систему. Это может вызвать:
Синдром базально-клеточного невуса передается в семьях по аутосомно-доминантному типу. Это означает, что вам нужно получить ген только от одного из ваших родителей, чтобы развить заболевание.
Если у одного из родителей есть ген, у вас есть 50-процентная вероятность унаследовать его и развить заболевание.
Специфическим геном, участвующим в развитии синдрома базально-клеточного невуса, является ген PTCh2, или патченный, ген. Этот ген отвечает за то, чтобы нормальные клетки в организме не размножались слишком быстро.
Когда возникают проблемы с этим геном, организм не может остановить деление и рост клеток. В результате ваше тело не может предотвратить рост некоторых видов рака.
Ваш врач может диагностировать синдром базальноклеточного невуса. Они спросят вас об истории вашего здоровья, в том числе о том, был ли у вас диагностирован рак и были ли в вашей семье случаи заболевания.
Ваш врач также проведет медицинский осмотр, чтобы определить, есть ли у вас что-либо из следующего:
- керато-кистозные одонтогенные опухоли
- гидроцефалия (жидкость в головном мозге, которая приводит к отеку головы)
- аномалии ребер или позвоночника
Чтобы подтвердить ваш диагноз, ваш врач может также назначить дополнительные анализы. Они могут включать:
Лечение синдрома базальноклеточного невуса будет зависеть от ваших симптомов. Если у вас рак, ваш врач может порекомендовать вам обратиться к онкологу (онкологу) для лечения.
Если у вас есть заболевание, но у вас нет рака, ваш врач может порекомендовать вам регулярно посещать дерматолога (кожного врача).
Дерматолог осмотрит вашу кожу, чтобы обнаружить рак кожи, прежде чем он достигнет опасной для жизни стадии.
Людям, у которых развиваются опухоли челюстей, потребуется операция по их удалению. Такие симптомы, как умственная отсталость, можно лечить с помощью служб, направленных на улучшение способностей человека и качества жизни.
Услуги могут включать:
Если у вас синдром базально-клеточного невуса, ваш прогноз будет зависеть от осложнений, которые возникают в результате вашего состояния.Рак кожи, если он обнаружен на ранней стадии, поддается эффективному лечению.
Однако у людей с поздними стадиями этого рака может быть не очень хорошее самочувствие. Осложнения, такие как слепота или глухота, также могут повлиять на ваше мировоззрение.
Если вам диагностировали синдром базально-клеточного невуса, важно знать, что вы не одиноки и что есть ресурсы, которые могут оказать вам поддержку.
Перейдите по ссылкам ниже, чтобы подключиться к местным и онлайн-ресурсам:
Синдром базально-клеточного невуса — это генетическое заболевание, которое невозможно предотвратить.Если вы страдаете этим заболеванием или являетесь носителем его гена, возможно, вы захотите обратиться за генетической консультацией, если планируете иметь детей.
Ваши врачи помогут предоставить вам информацию, необходимую для принятия обоснованного решения.
.Общие родинки, диспластические невусы и риск меланомы
Такер М.А. Эпидемиология меланомы. Гематологические / онкологические клиники Северной Америки 2009; 23 (3): 383–395.
[Аннотация PubMed]Goodson AG, Гроссман Д. Стратегии раннего обнаружения меланомы: подходы к пациенту с невусами. Журнал Американской академии дерматологии 2009; 60 (5): 719–738.
[Аннотация PubMed]Фридман Р.Дж., Фарбер М.Дж., Варича М.А. и др.«Диспластический» невус. Клиника дерматологии 2009; 27 (1): 103–115.
[Аннотация PubMed]Cyr PR. Атипичные родинки. Американский семейный врач 2008; 78 (6): 735–740.
[Аннотация PubMed]Ригель Д.С., Руссак Дж., Фридман Р. Эволюция диагностики меланомы: 25 лет за пределами ABCD. CA: Онкологический журнал для врачей 2010; 60 (5): 301–316.
[Аннотация PubMed]Такер М.А., Халперн А., Холли Е.А. и др. Клинически признанные диспластические невусы: центральный фактор риска меланомы кожи. JAMA 1997; 277 (18): 1439–1444.
[Аннотация PubMed]Titus-Ernstoff L, Ding J, Perry AE, et al. Факторы, связанные с атипичными родинками в Нью-Гэмпшире, США. Acta Dermato Venereologica 2007; 87 (1): 43–48.
[Аннотация PubMed]Гольдштейн AM, Такер MA. Диспластические невусы и меланома. Эпидемиология, биомаркеры и профилактика рака 2013; 22 (4): 528-532.
[Аннотация PubMed]Noone AM, Howlader N, Krapcho M и др. (ред.). Обзор статистики рака SEER, 1975-2015, Национальный институт рака. Bethesda, MD, https://seer.cancer.gov/csr/1975_2015/, на основе данных SEER, представленных в ноябре 2017 г., опубликованных на веб-сайте SEER, апрель 2018 г.
Сигель Р.Л., Миллер К.Д., Джемаль А. Статистика рака, 2018. CA: Онкологический журнал для клиницистов 2018; 68 (1): 7-30.
[Аннотация PubMed]
