Что такое менингит?
Менингит — это воспаление мягких оболочек головного и спинного мозга, которое вызывает различные бактерии и вирусы.
Для всех видов менингита характерны симптомы, общие для всех инфекций. Выявить причину заболевания без лабораторной диагностики практически невозможно.
Менингококковый менингит
Менингококковая инфекция — это острое инфекционное заболевание, возбудителем которого является бактерия менингококк.
Заболевание может проявляться по-разному:
- Бессимптомное носительство,
- Легкая респираторная инфекция,
- Тяжелые формы инфекции: гнойный менингит или сепсис.
Диагноз ставится по анализу крови и спинномозговой жидкости.
Перенесенная менингококковая инфекция может привести к необратимым последствиям!
В некоторых случаев менингококковая инфекция приводит к инвалидизации, глухоте, потере зрения, задержки развития и эпилепсия, ампутация конечностей.
Симптомы менингококковой инфекции на начальной стадии схожи с симптомами ОРВИ и гриппа, поэтому родители зачастую медлят с обращением ко врачу.
Перенесенная менингококковая инфекция приводит к необратимым последствиям! Число носителей в сотни раз превышает число заболевших.
Кто может заболеть?
Менингококковый менингит может возникнуть у любого человека — ребенка первого года жизни, подростка и у взрослого.
Менингококковая инфекция особенно опасна для детей.
Хотя инфекция поражает людей в любом возрасте, чаще заболевают младенцы и дети раннего возраста.
Источники заражения
Заболевание распространяется от человека к человеку при кашле, чихании, поцелуях, и даже при разговоре или через пользование столовыми приборами, Так как заражение происходит при тесном общении, основным источником инфекции для маленьких детей являются их родители, братья и сестры, родственники, а также другие дети в яслях и детском саду.
Менингококки передаются воздушно-капельным путем от заболевшего человека или носителя бактерий при тесном общении. Невозможно полностью оградить ребенка от контакта с инфекциями. Поэтому для защиты от инфекционных заболеваний проводится вакцинация. Прививку от менингококковой инфекции можно сделать ребенку уже на первом году жизни.
Защита от инфекции
Вакцины от менингококковой инфекции не содержат живых бактерий и не могут вызвать менингококковую инфекцию!
Конъюгированные вакцины формируют иммунный ответ даже у детей раннего возраста, что позволит защитить ребенка от опасной инфекции как можно раньше.
Также такие вакцины уменьшает носительство бактерий в носоглотке. Сделав прививку себе, взрослые могут предотвратить передачу бактерий маленьким детям, которые находятся в особой группе риска!
Существует несколько видов (серотипов) менингококка, самыми распространенными из КОТОРЫХ являются А, В, С, У и Ш. Именно поэтому целесообразно выбирать вакцины, в состав которых включено максимальное количество серотипов менингококка для более надежной защиты от инфекции. Более подробную информацию мы можете получить у своего врача.
Именно поэтому целесообразно выбирать вакцины, в состав которых включено максимальное количество серотипов менингококка для более надежной защиты от инфекции. Более подробную информацию мы можете получить у своего врача.
Прививка от менингококковой инфекции
На данный момент вакцинация против такого опасного заболевания, как менингококковая инфекция, не является обязательной и не включена в Национальный календарь прививок. Тем не менее, с целью её профилактики созданы вакцины для детей и взрослых. Обратите внимание, что она способна вызывать острое инфекционное заболевание, проявляющееся различными формами процесса. Это могут быть локальные формы (назофарингит), генерализованные, сопровождающиеся общей тяжелой интоксикацией (менингококцемия), при переходе воспалительного процесса на мягкую мозговую оболочку головного мозга развивается менингит. Две последние формы могут вызвать тяжелые осложнения с необратимыми последствиями вплоть до летального исхода. Имеют место и бессимптомные формы (бактерионосительство).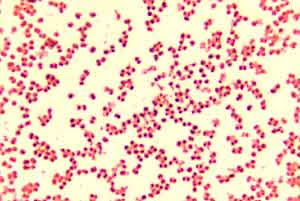
Возбудитель— менингококк (Neisseriameningitidis), делится на 12 серогрупп. В связи с этим разработаны вакцины нескольких типов как моно-, так и поливалентные. Вспышки инфекция возникают через 8-30 лет: менингококк серогруппы А выявлялся при обширных эпидемиях, поражающих десятки стран.
Локальные эпидемические подъемы, ограниченные одной страной, обычно вызывали серогруппы В и С. В то же время спорадическая заболеваемость в межэпидемическом периоде определяется разными серогруппами, наиболее частыми из которых являются А, В, W, VFL, Х. Риск заболеть ощутимо возрастает после летних каникул, зимой и весной, в детских коллективах и коллективах призывников.
К группам риска относятся:
- дети и подростки:
- до 5 лет включительно, так как в этом возрасте заболеваемость обычно высокая;
15-17 лет, так как у них сравнительно высок уровень носительства заболеваемостью; пожилые люди старше 60 лет; люди с первичным и вторичным иммунодефицитом; участники массовых международных мероприятий; лица, посещающие районы, с высоким распространением менингококковой инфекции; живущие в общежитиях; те, кто находится в учреждениях постоянного проживания.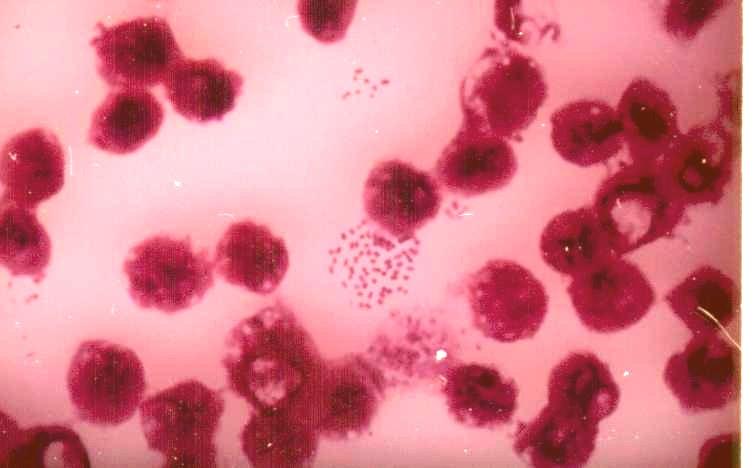
Источник заражения — инфицированный человек, болезнь передается воздушно-капельным путем. Но не исключено и заражение через предметы обихода (посуда, столовые приборы).
Вакцина от менингококковой инфекции
Вакцинация проводится в первую очередь для профилактически, в период эпидемиологического подъема заболеваемости, при наличии контакта с больным или носителем менингококка.
В плановом порядке вакцинацию проводят для лиц из категорий высокого риска инфицирования.
Конкретный тип применяемой вакцины с учетом противопоказаний и необходимую предвакцинальную подготовку определяет врач. Перед введением вакцины пациент ОБЯЗАТЕЛЬНО должен быть осмотрен врачом.
Врач изучает прививочный анамнез пациента, выясняет наличие противопоказаний к иммунизации и оценивает текущее состояние здоровья пациента и назначает необходимые анализы.
Противопоказанием к вакцинации является: острые заболевания (как инфекционные, так и неинфекционные), период обострения хронических заболеваний, патологическая реакция с системными проявлениями при предыдущих вакцинациях и повышенной чувствительности к компоненту вакцины, в том числе дифтерийному анатоксину.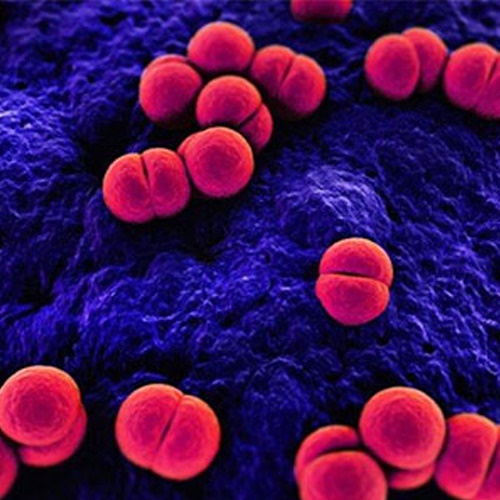
Полисахаридные менингококковые вакцины мало реактогенны. После прививки возможны различные поствакцинальные реакции в первые 3-7 дней. Они могут быть локальными в месте инъекции и общими: температура, головная боль, недомогание, сонливость, аллергические реакции, диарея.
Комплексную диагностику и лечение разных форм патологии проводят неврологи медицинского центра 100med.
Автор статьи:
врач-педиатр высшей квалификационной категории-Салихова Альмира Рахимовна
Менингококковый менингит
Менингококковый менингит
Менингококковый менингит — это бактериальная форма менингита, серьезная инфекция, поражающая оболочку мозга. Он может приводить к тяжелому поражению мозга, а при отсутствии лечения в 75–85% случаев заканчивается смертельным исходом.
Заболеваемость менингококковой инфекцией у детей первых пяти лет жизни в 25 раз выше, чем у взрослых, а 75% всех летальных исходов наступают у детей до 2 лет жизни.
Возбудителями менингита является целый ряд разных бактерий. Одной из таких бактерий, способной вызывать крупные эпидемии, является Neisseria meningitidis. Выявлено 12 серогрупп N. meningitidis, 6 из которых (A, D, C, W135 и X) могут вызывать эпидемии. Их географическое распределение и эпидемический потенциал варьируются между серогруппами.
Передача инфекции:Бактерия передается от человека человеку через капли выделений из дыхательных путей или горла носителя. Тесный и продолжительный контакт, такой как поцелуй, чихание или кашель в сторону другого человека или проживание в непосредственной близости с инфицированным человеком-носителем (например, в одной квартире или при совместном пользовании посудой), способствует распространению болезни. Обычно инкубационный период длится 4 дня, но может варьироваться от 2 до 10 дней.
N. meningitidis инфицирует только людей, животного резервуара не существует. Бактерии могут переноситься в горле, и иногда, по не вполне понятным причинам, подавляя защитные силы организма, инфекция распространяется через поток крови в мозг.
Самыми распространенными симптомами являются ригидность затылочных мышц, высокая температура, чувствительность к свету, спутанность сознания, головная боль и рвота. Даже в случае диагностирования и надлежащего лечения на ранних стадиях болезни 5%-10% пациентов умирают, как правило, через 24–48 часов после появления симптомов. При несвоевременно начатом адекватном лечении до 75–85% случаев менингита и менингококцемии заканчивается смертью. У 10%-20% выживших людей бактериальный менингит может приводить к серьезным осложнениям и даже инвалидизации. Осложнения: внутричерепная гипертензия (32,9%), инфекционно-токсический шок (25,8%), отек головного мозга (8,4%), реже инфаркт мозга (2%), потеря слуха или нейросенсорная тугоухость (2,4%), далее это приводит к трудностям в обучении. К сожалению, не редкостью является ампутация пальцев или даже конечностей. Преимущественно данные осложнения отмечаются у детей первого года жизни. Менее распространенной, но еще более тяжелой (часто смертельной) формой менингококковой инфекции является менингококковый сепсис, для которого характерны геморрагическая сыпь и быстро развивающийся циркуляторный коллапс.
Преимущественно данные осложнения отмечаются у детей первого года жизни. Менее распространенной, но еще более тяжелой (часто смертельной) формой менингококковой инфекции является менингококковый сепсис, для которого характерны геморрагическая сыпь и быстро развивающийся циркуляторный коллапс.
Наиболее эффективным методом профилактики менингококковой инфекции является вакцинация.
До недавнего времени использовались только полисахаридные менингококковые вакцины, для которых формулировались показания. Вакцины такого рода быстро создают хороший иммунитет, но они малоэффективны у детей первого года жизни и вырабатывают кратковременный иммунитет (от 2 до 5 лет). Ситуация с прививками от менингококковой инфекции в корне изменилась с появлением более современных вакцин — конъюгированных. Иммунитет, создаваемый такими вакцинами, длительный за счет формирования иммунологической памяти. Конъюгированные вакцины могут применяться у детей первого года жизни, и показывают хороший уровень эффективности.
Зарегистрированная вакцина в России может применяться у детей с 9-ти месячного возраста, подростков и взрослых (до 55 лет). Вакцина защищает от менингококков групп, А, С, Y и W-135, т. е. охватывает большую часть спектра циркулирующих менингококков.
Инвазивная менингококковая инфекция может унести жизнь ребенка всего за 24 часа….
Вы можете предотвратить это. Сделайте вакцинацию своим приоритетом!
Всё о вакцинах и вакцинации читайте на сайте: privivka@ru
Кондзерская Ольга Сергеевна — врач-педиатр, заведующая педиатрическим отделением.
Менингококковая инфекция | Государственное учреждение «Минский городской центр гигиены и эпидемиологии»
Менингококковая инфекция занимает важное место в инфекционной патологии человека, что обусловлено тяжестью течения и высокой летальностью.
Заболеваемость регистрируется в течение всего календарного года. С наступлением холодов, наряду с гриппом, острыми респираторными вирусными инфекциями (ОРВИ), «поднимает голову» и менингококковая инфекция. Число случаев ее значительно возрастает.
Число случаев ее значительно возрастает.
Летальность при менингококковом менингите, в прошлом очень высокая, значительно снизилась после появления антибиотиков. Однако, по сравнению с другими инфекциями, все еще остается высокой, кроме того, после перенесенного заболевания могут развиться осложнения.
Это острая инфекция, вызываемая менингококком и передающаяся воздушно-капельным путем.
Основной формой менингококковой инфекции является носительство менингококка (без воспалительных процессов в носоглотке).
У части зараженных людей размножение бактерий в носоглотке приводит к местным воспалительным реакциям (назофарингит).
Проявляется заболевание и в таких тяжелых формах, как менингит, менингококцемия, менингоэнцефалит, а также в сочетанной форме (менингококкцемия + менингит, менингоэнцефалит).
Основные критерии: неожиданный подъем температуры до 38-39°C, нестерпимая головная боль, напряженность (ригидность) шейных мышц, изменение сознания и другие проявления.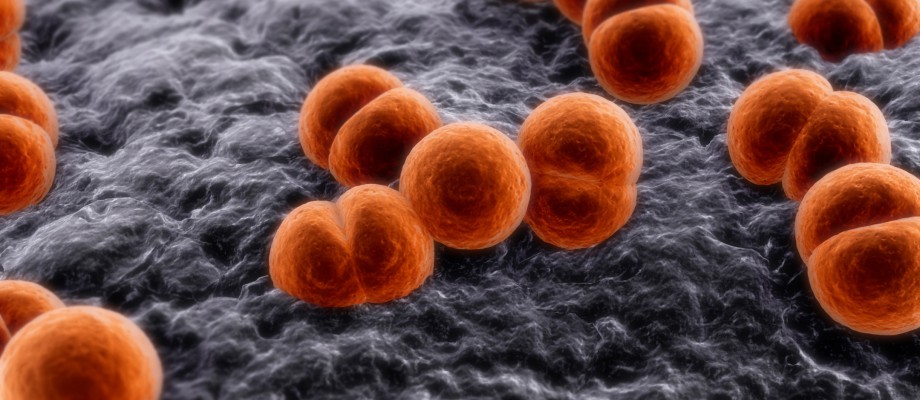 Возбудитель – менингококк, неустойчив во внешней среде, гибнет на солнечном свету через 2-8 часов, в ультрафиолетовых лучах, при низких температурах – мгновенно.
Возбудитель – менингококк, неустойчив во внешней среде, гибнет на солнечном свету через 2-8 часов, в ультрафиолетовых лучах, при низких температурах – мгновенно.
Наиболее опасным источником возбудителя инфекции являются больные тяжелыми формами инфекции, главным образом, в первые дни заболевания. Риск заболевания лиц общавшихся с таким больным очень высок, больного изолируют госпитализируя в стационар. Существенное эпидемиологическое значение имеют больные менингококковым назофарингитом, у которых длительность заразного периода составляет более 2-х недель. «Здоровый носитель» характеризуется меньшей заражающей способностью. Вместе с тем количество носителей в сотни раз превышает число больных. На одного больного приходится от 100 до 2000 носителей менингококка. Длительность менингококконосительства составляет от 2-3-х до 6 недель.
Распространение возбудителя происходит при кашле, чихании и, даже при разговоре. Возбудители из носоглотки с инфицированными капельками слизи попадают в окружающее человека воздушное пространство, в организм восприимчивого человека (прежде всего это дети раннего возраста).
Заражение происходит только при тесном и длительном общении (расстояние — менее 50 сантиметров). Возбудитель в аэрозоле, оставленном источником инфекции, сохраняется до 30 минут. В передаче инфекции наибольшая роль отводится носителям в окружении больного, родственникам, которые ухаживают за детьми. От этого факта зависят и меры профилактики.
Заболевание может возникнуть через 1-10 дней после общения с источником возбудителя инфекции.
Чаще болеют лица, связанные с длительным пребыванием на холоде и в тесных помещениях. Восприимчивость к менингококку зависит от индивидуальных особенностей каждого человека. Дети, рожденные от иммунных матерей, получают защитные антитела, они обнаруживаются у них в течение первых шести месяцев жизни. В дальнейшем большинство детей первых двух лет жизни не имеют иммунитета к менингококкам. В последующие годы он постоянно формируется за счет естественной иммунизации в результате встречи с возбудителем (носителями менингококков). Поэтому большинство заразившихся лиц не заболевает.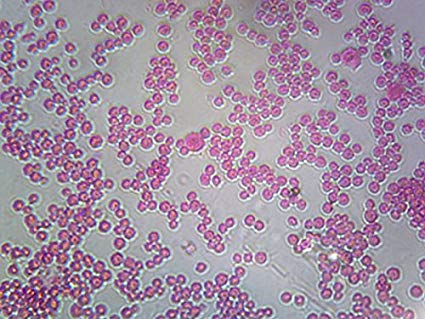 В тоже время чаще других заболевают лица 15-19 лет, как правило, это студенты, обучающиеся в непроветриваемых помещениях и широко контактирующие между собой.
В тоже время чаще других заболевают лица 15-19 лет, как правило, это студенты, обучающиеся в непроветриваемых помещениях и широко контактирующие между собой.
Основные клинические проявления инфекции.
Носитель инфекции — человек, не замечающий у себя признаков болезни, но в носоглотке хранящий микроорганизмы. При этом для самого человека носительство менингококка может быть не опасным. Однако, если этот человек пообщается с ребенком или взрослым с ослабленным иммунитетом, то у последнего может развиться заболевание. Носительство формируется, как правило, у взрослых. Число их с осени к весне возрастает в 4-6 раз.
Менингококковый назофарингит – похож на заболевание ОРВИ, у больного может быть затяжной насморк (сухой ринит). При бактериологическом исследовании слизи выявляются менингококки. Больной либо выздоравливает через 3-7 дней, либо наступают тяжело протекающие варианты инфекции. Такой больной, если не изолирован, не лечится, опасен для окружающих, как источник, от которого можно заболеть.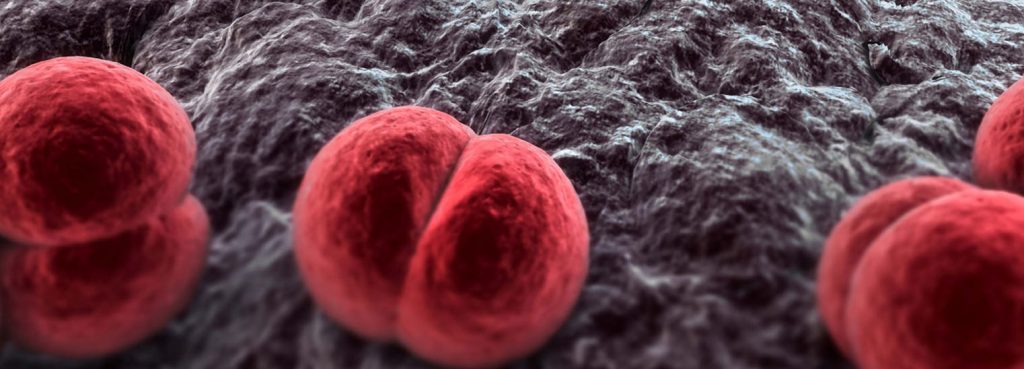
Менингококковый менингит – воспаление мягкой мозговой оболочки, при проникновении бактерий в головной мозг. К простому насморку присоединяются сильные головные боли, скованность шейных мышц, потеря сознания, повышение температуры тела.
Менингококковый сепсис – самая опасная форма заболевания, возникает при проникновении бактерий в кровь. Это грозит человеку тяжелым быстрым течением заболевания, инвалидностью, летальным исходом.
Может протекать молниеносно и быстро заканчиваться смертью пациента. Характеризуется значительным повышением температуры (38°-40°С) в течение 1-3 дней, болями и першением в горле, рвотой; в тяжелых случаях, нарушением сознания, психики (бред, возбуждение), геморрагической сыпью. Очень выражена интоксикация (отравление продуктами распада менингококков), приводящая к нарушению сердечно-сосудистой деятельности, дыхания.
Все больные с менингококковой инфекцией или с подозрением на нее немедленно госпитализируются. При раннем начале лечения происходит обратное развитие симптомов болезни. При отсутствии врачебной помощи через 6-48 часов может наступить смерть.
При раннем начале лечения происходит обратное развитие симптомов болезни. При отсутствии врачебной помощи через 6-48 часов может наступить смерть.
В случае заболевания в семье или в организованном коллективе, все общавшиеся с больным лица должны быть осмотрены врачом и обследоваться в микробиологической лаборатории.
Больных острым назофарингитом, выявленных в очаге менингококковой инфекции, в зависимости от тяжести клинического течения, помещают в инфекционный стационар для лечения. Допускается их лечение на дому при условии проведения регулярного медицинского наблюдения, а также при отсутствии в семье или квартире детей дошкольного возраста и лиц, работающих в детских дошкольных учреждениях, домах ребенка, детских домах и детских стационарах.
Носителям менингококков через 3 дня после проведенного курса химиопрофилактики проводят однократное бактериологическое обследование, и при наличии отрицательного результата они допускаются в детские дошкольные учреждения, школы, школы-интернаты, оздоровительные организации, санатории и стационары. При положительном результате бактериологического обследования курс химиопрофилактики повторяют до получения отрицательного результата. Носители менингококков, выявленные в семейных очагах и в учреждениях для детей, выводятся из коллективов детей на период проведения санации. Из коллективов взрослых носители не изолируются.
При положительном результате бактериологического обследования курс химиопрофилактики повторяют до получения отрицательного результата. Носители менингококков, выявленные в семейных очагах и в учреждениях для детей, выводятся из коллективов детей на период проведения санации. Из коллективов взрослых носители не изолируются.
В детских дошкольных учреждениях, домах ребенка, детских домах, школах, школах-интернатах, оздоровительных организациях, детских санаториях и стационарах устанавливают карантин сроком на 10 дней с момента изоляции последнего больного.
В этот период усиливается контроль за ежедневным утренним приемом детей, соблюдением изоляции групп, запрещается прием новых и временно отсутствующих детей, а также переводы детей и персонала из одной группы (класса) в другую.
В домашних очагах и в организованных коллективах, после госпитализации больного проводят ежедневную влажную уборку, частое проветривание (в течение 30-45 минут), ультрафиолетовое облучение, максимальное разуплотнение в спальных комнатах.
Основные мероприятиями по профилактике менингококковой инфекции:
- Родители должны помнить, что маленьких детей нужно максимально оградить от общения с большим количеством людей, избегать поездок в общественном транспорте.
- Нельзя с ними ходить в магазины, в гости, где тесно, много людей, среди них, несомненно, имеются бактерионосители;
- Избегать приглашения на семейные праздники знакомых, которые кажутся нездоровыми, с признаками ОРВИ, гриппа и т.д.
- Легкое недомогание, насморк, кашель у взрослых должны стать сигналом для надевания масок в помещениях, где находятся маленькие дети и тщательного мытья рук водой с мылом после кашля или чихания.
Необходимо соблюдение простейших меры гигиены:
- Частое проветривание помещения, проведение влажной уборки не реже 2-х раз в день.
- При кашле или чихании, использование одноразовых носовых платков и утилизация использованных.
 При отсутствии носового платка – кашель и чихание – в «локоть.
При отсутствии носового платка – кашель и чихание – в «локоть. - Тщательное и частое мытье рук водой с мылом не менее 20 секунд.
- Санирование хронических заболеваний носоглотки.
Родителям, лицам, наблюдающим за больным, необходимо всегда помнить: при малейших симптомах заболевания надо вызвать скорую помощь и быстро доставить больного в больницу.
Только своевременно начатое лечение может спасти здоровье и жизнь больному.
Диагностика менингококковой инфекции — сдать анализ в СЗЦДМ
Менингококковая инфекция — это группа острых антропонозных заболеваний, возбудителем которых является грам-трицательные парные бактерии Neisseria meningitidise (менингококк).
В зависимости от серотипа поражает различные органы и системы с разными клиническими проявлениями. Объединяет заболевания форма передачи ― воздушно-капельная при тесном контакте с носителем (менее 1 метра).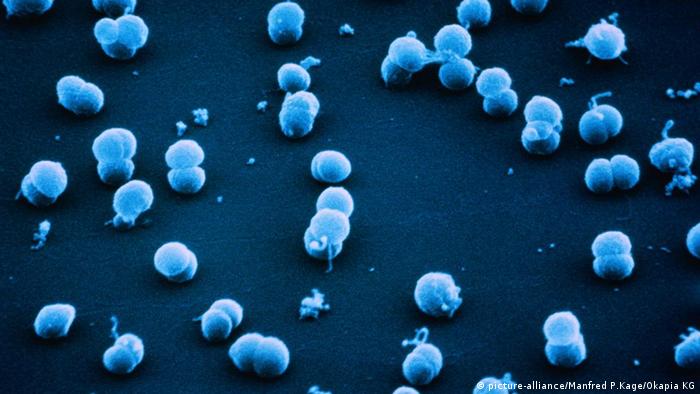 Бактерии не устойчивы во внешней среде, быстро погибают вне организма. Заболевание считается опасным за счет всеобщей восприимчивости населения к инфекции, скоротечности болезни, высокой вероятности развития осложнений и летального исхода.
Бактерии не устойчивы во внешней среде, быстро погибают вне организма. Заболевание считается опасным за счет всеобщей восприимчивости населения к инфекции, скоротечности болезни, высокой вероятности развития осложнений и летального исхода.
По клиническим проявлениям менингококковую инфекцию делятся на следующие типы:
-
Локализованная ― менингококконосительство (бессимптомное пребывание менингококка на слизистой носоглотки), назофарингит.
-
Генерализованная ― менингит, менингоэнцефалит, острая, типичная, хроническая формы менингококкемии, а также смешанная генерализованная форма (менингит и менингококкемия).
-
Редкие формы ― менингококковый артрит (синовит), полиартрит, пневмония, эндокардит, иридоциклит.
По тяжести течения болезни делится на легкую, средне-тяжелую, тяжелую формы. Отдельно выделяют гипертоксическую форму менингококковой инфекции, которую еще именуют «молниеносным убийцей». Состояние больного быстро ухудшается: температура поднимается до +40 С, буквально на глазах появляется сыпь, судороги, давление падает, человек может потерять сознание. Отсутствие скорой медицинской помощи приводит к инфекционно-токсическому шоку, коме и неминуемой смерти.
Отдельно выделяют гипертоксическую форму менингококковой инфекции, которую еще именуют «молниеносным убийцей». Состояние больного быстро ухудшается: температура поднимается до +40 С, буквально на глазах появляется сыпь, судороги, давление падает, человек может потерять сознание. Отсутствие скорой медицинской помощи приводит к инфекционно-токсическому шоку, коме и неминуемой смерти.
Менингококковые инфекции имеют ярко выраженную симптоматику за исключением легких форм назофарингит и менингококконосительства. В последнем случае человека можно назвать условно здоровым, поскольку нет жалоб и клинических признаков. Носитель, как правило взрослых человек, представляет угрозу для своего окружения, особенно для детей, тяжело переносящих инфекцию. В среднем, согласно статистике, период носительства составляет от 15 до 20 дней.
Симптоматика острого назофарингита
-
Субфебрильная лихорадка.

-
Заложенность носа, вызывающая гнусавость речи.
-
Першение в горле, отечность, боль при сглатывании.
-
Бледность кожных покровов.
-
Упадок сил, снижение аппетита, головная боль.
Иногда болезнь проявляется вестибулярными нарушениями, выражающимися в головокружение, шуме в ушах, тошноте. Чихание и кашель отсутствуют, иногда могут быть слизисто-гнойные выделения из носа. В целом симптомы напоминают ОРЗ, поэтому важно провести дифференциальную диагностику. На 5 — 7 день наступает выздоровление либо переход заболевания в генерализованную форму.
Менингококкемия (менингококковый сепсис)-
Внезапное начало заболевания, сопровождающееся повышением температуры до +40 С.
-
Сильные головные боли, светобоязнь, судороги, рвота.
-
Розовая или розово-красная сыпь папулезного типа появляется на 1 — 2 день. Пятна различного размера от 5 до 20 мм.
-
Ригидность мышц затылка ― невозможно прижать подбородок к груди.
-
Симптом Брудзинского. При попытке притянуть голову к груди больной непроизвольное сгибает и подтягивает ноги к животу.
-
Симптом Кернига. Поочередно ноги лежащего на спине пациента поднимают и сгибают под углом 90° в коленном суставе. Попытка вернуть их в первоначальное положение не удается, так как повышается тонус мышц.
Из всех перечисленных признаков наиболее наглядны геморрагические высыпания. Через 2 дня после появления они пигментируются, образуя язвы и некрозы. В тяжелых ситуациях патологические изменения могут привести к сухой гангрене и последующей ампутации.
Менингококковый менингит
-
Быстрый подъем температуры тела до +40 °C.
-
Сильная головная боль, приступы которой вызваны движением, прикосновением, ярким светом и громкими звуками.
-
Неоднократная рвота, не зависимая от приема пищи, не несущая облегчения.
-
Низкое артериальное давление, учащенный пульс, одышка.
Больной часто принимает позу эмбриона ― лежит на боку с подобранными руками, ноги сжимает в коленях. Характерные симптомы, такие как ригидность затылочных мышц, симптомы Брудзинского и Кернига могут присутствовать, а могут не наблюдаться. Болезнь характеризуется высоким показателем смертности, без должного лечения он достигает 50%. У выживших могут проявиться последствия перенесенной инфекции: парезы, глухота, интеллектуальные нарушения, гидроцефалия.
Гипертоксическая (молниеносная) форма менингококковой инфекции-
Внезапный подъем температуры до +40 С и более.
-
Кожа холодная, липкая от пота. Больного лихорадит, могут быть судороги.
-
Многочисленные геморрагические высыпания, появляющиеся на глазах. Мелкие пятна быстро сливаются в большие геморрагии багрово-цианотичного цвета. Кожные изменения похожи на трупные пятна.
-
Артериальное давление пониженное.
Гипертоксическая форма развивается крайне быстро, в течение нескольких часов. Возникает отек головного мозга, сопровождающийся сильнейшими головными болями, головокружением, рвотой, потерей сознания. Это ведет к инфекционно-токсическому шоку ― состоянию требующему немедленной реанимационной помощи. Без своевременного лечения больной может умереть.
Выбор лабораторного материала для анализа зависит от формы заболевания, это может быть кровь, носоглоточная слизь, ликвор, соскоб с геморрагической сыпи, гнойные выделения с мозговых оболочек.
При назофарингите и у бессимптомных носителей берут носоглоточные выделения, используя специальный тампон. Материал необходимо взять с задней стенки глотки за мягким нёбом.
При цереброспинальном менингите осуществляют забор ликвора (спинномозговой жидкости). Его собирают пункцией в количестве 2 — 5 мл в стерильную пробирку. Сразу сеют на питательную среду либо срочно, соблюдая температурный режим, отправляют в лабораторию. В момент сбора спинномозговой жидкости можно визуально определить наличие гноя, в этом случае ликвор будет мутным. В отдельных случаях обнаружить бактерии можно только под микроскопом.
При заборе биоматериала посмертно, наиболее часто для анализа берут гной с оболочек мозга. Исследование необходимо для уточнения диагноза. Если менингококковое заболевание подтвердится, следует выявить круг контактирующих лиц, чтобы не допустить распространение инфекции.
Анализ крови и сыворотки крови является дополнительным. Он позволяет оценить степень тяжести состояния, а также обнаружить антитела к менингококку. Основываясь на данных исследования мочи можно определить работу почек. Для постановки диагноза и оценки степени поражения организма используются такие методы инструментальной диагностики, как эхокардиография, рентгенограмма, УЗИ головного мозга и органов брюшной полости, допплерографическое исследование сосудов, офтальмоскопия, магнитно-резонансная томография.
Бактериоскопическое исследование (РА, ПЦР). Определяет наличие менингококков, серогруппу и их концентрацию. Позволяет проводить дифференциацию от других бактерий, вызывающих воспаление головного и спинного мозга. Посев культуры выводят от 18 до 24 часов в термостате при +37 С, повышенном содержании CO2 (до 10%). Определяют принадлежность к Neisseria meningitidis путем выявления выработки уксусной кислоты в результате ферментации глюкозы и мальтозы.
Серологический метод (ИФА, РИА) основывается на выявлении и определении концентрации антител IgM. Титр значительно повышается в начале менингококковой инфекции при генерализованных формах. Концентрация снижается в период ремиссии, антитела IgG начинают преобладать над иммуноглобулинами IgM. У переболевших в сыворотке крови обнаруживают специфические бактерицидные антитела: агглютинины и гемагглютинины.
Вне зависимости от типа биоматериала, он требует срочного проведения анализа поскольку возбудитель погибает вне тела человека. Лабораторная диагностика включает микроскопию, биологический посев, требует проведения не только идентификации возбудителя, но и определения антибиотикочувствительности.
При терапии менингококковой инфекции, независимо от степени проявления заболевания и его формы, врач рассматривает состояние пациента, как смертельно опасное. Особенно это касается детей, ведь более половины из них проходят через реанимацию. Больного госпитализируют для проведения экстренной диагностики. Назначить антибиотики можно только после проведения лабораторных анализов.
В зависимости от серотипа основой лечения могут стать такие препараты, как пенициллин, ампициллин, хлорамфеникол. В эпидемиологических условиях при ограниченных ресурсах предпочтение отдают цефтриаксону. Антибиотики являются основой лечения, однако, вместе с ними используют жаропонижающие, противосудорожные и противоотечные препараты, медикаменты инфузионной, детоксикационной и оксигенотерапии. Таким образом проводится комплексное лечение менингококковой инфекции с индивидуальным подбором препаратов, под постоянным контролем врача. Терапия осложненных генерализованных форм может длиться в течение месяца, а реабилитация занимать несколько лет.
Во время болезни могут возникнуть следующие осложнения:
-
отек головного мозга;
-
гидроцефалия;
-
геморрагический церебральный инсульт;
-
острая почечная недостаточность;
-
паралич и другие дисфункции.
На фоне инфекции менингококка может развиться герпес, отит, менингококковая пневмония. Тяжелое течение заболевания может стать причиной развития астенического синдрома, выражающегося в общей слабости и периодических головных болях. Привести к артериальной гипертензии, снижению слуха, эпилепсии и гемипарезу (паралитическому поражению одной стороны тела). У пациентов перенесших менингококковую инфекцию часто возникают апатии и депрессии.
Постинфекционный иммунитет. После перенесенного заболевания возникает стойкий иммунитет, защищающий от повторного инфицирования. Однако, он возникает только к той серогруппе бактерий, которые вызвали заболевание. Всего же существует 12 видов менингококковых групп.
-
Вакцинация. Разработано 3 вида вакцин:
-
Поливалентные полисахаридные (изобретены 30 лет назад).
-
Вакцины моно- и поливалентные конъюгированные (применяются с 1999 года).
-
Новая моновалентная конъюгированная вакцина MenA (разработана в 2010—2011 гг.).
Максимально препарат может охватить только 4 серогруппы: А, С, Y и W. К сожалению, такой вакцины, чтобы защитила от всех видов инфекции пока не разработано.
Менингококковая прививка не входит в календарь детских прививок. Пройти вакцинацию можно только самостоятельно. Проводить ее стоит перед поездкой в страны, входящие в зону риска, и по эпидемиологическим показаниями, т.е. в период эпидемии, когда известен серотип.
Лабораторные исследования имеют крайне важное значение в лечении, особенно таких серьезных заболеваний. Важно получить не только быстрый, но и наиболее точный и развернутый результат.
К вашим услугам:
-
Лаборатория с технологичным оборудованием.
-
Квалифицированный и доброжелательный персонал.
-
Быстрое проведение анализов и несколько вариантов получения результатов.
Медицинские центры и терминалы находятся в местах с удобной транспортной развязкой в Санкт-петербурге, Ленинградской области, Великом Новгороде, Старой Руссе, Окуловке и Пскове.
Анализы
перейти к анализам
Менингококк: пути распространения и профилактика. Справка
Первичный вариант менингококковой инфекции ‑ это ее локализованная форма, назофарингит. У больного повышается температура тела, появляется насморк, ощущается першение в горле, увеличиваются лимфатические узлы. Начало болезни по симптоматике мало отличается от обычного респираторного вирусного заболевания. Воспалительный очаг расположен преимущественно в области задней стенки глотки. Менингококковый назофарингит может так и не перейти в генерализованную форму заболевания ‑ менингококцемию и/или менингит.
При менингите менингококк локализуется главным образом в мягких мозговых оболочках, вызывая в них гнойное воспаление. У большинства больных через два-пять дней внезапно возникает сильная головная боль, рвота. У младенцев появляется монотонный сильный, так называемый «мозговой» крик. Быстро развиваются нарушения сознания, бессонница: симптомы воспаления мозговых оболочек, то есть менингита.
От менингита люди умирают редко. Но после окончания лечения у переболевших им могут наблюдаться снижение интеллекта, повышение внутричерепного давления, парезы, параличи, нарушения психического статуса.
Одна из тяжелейших форм менингококковой инфекции — менингококцемия, при которой менингококк попадает в кровеносную систему. В этом случае происходит множественная закупорка мелких сосудов, нарушается свертываемость крови, на теле больного появляются множественные кровоизлияния (геморрагическая сыпь).
Инкубационный период у менингококковой инфекции от двух до десяти дней, в среднем четыре‑шесть. Когда гнойное воспаление поражает многие органы, развивается инфекционно‑токсический шок. Такой вариант заболевания часто протекает молниеносно и приводит к летальному исходу. И наоборот, иногда болезнь протекает нетипичным образом, симптомы инфекции выражены очень слабо.
У менингококковой инфекции (в большей степени ‑ менингита) очень много осложнений, и все они очень неприятные: глухота, слепота, водянка головного мозга.
Своевременное правильно начатое лечение позволяет излечить 95% больных. При обнаружении симптомов болезни необходима обязательная госпитализация в больницу и лечение под постоянным контролем врача. Наиболее эффективна интенсивная терапия пенициллином. Эффективны также полусинтетические пенициллины (ампициллин, оксациллин). Проводят дезинтоксикацию организма (внутривенное введение дезинтоксикационных растворов и т.д.), лечение кислородом, витаминами. При появлении симптомов отека и набухания мозга осуществляют дегидратационную терапию, способствующую выведению лишней жидкости из организма.
Меры профилактики
Универсального средства защиты от болезней, вызванных менингококком, не существует, но уменьшить риск заболевания помогает профилактика. Оптимальный способ профилактики определяется возрастом, состоянием здоровья и окружающей средой.
Для профилактики, например, менингита в некоторых случаях (ослабленным больным, тем, кто меняет место жительства, попадает в те места, где есть наибольшая вероятность заражения менингитом) делается прививка. Чаще всего прививки против менингита делают детям в раннем возрасте, но действует она не более четырех лет. И все‑таки на сегодня вакцинация является одним из наиболее эффективных методов профилактики подобных заболеваний.
Существует несколько видов вакцин, которые препятствуют развитию менингита и сопровождающих его болезней:
‑ Haemophilus influenzae ‑ это вакцина, направленная против воспаления легких, туберкулеза и менингита. Такие прививки обычно делают детям до 5 лет.
‑ Менингококковая вакцина действует против некоторых видов бактерий вызывающих менингит. Подобные прививки делают подросткам 11‑12 лет.
‑ Пневмококковая вакцина также способна развить иммунитет от заболевания менингитом. Выделяют два типа такой вакцины ‑ конъюгационная (для детей младше двух лет) и полисахаридная (для взрослых).
Помимо вакцинации, врачи рекомендуют использовать следующие средства для профилактики: во‑первых, необходимо воздерживаться от контакта с больными менингитом.
Некоторые типы менингита передаются воздушно‑капельным путем, например, при поцелуях, кашле, чихании, а также в результате совместного использования предметов личной гигиены, например, зубной щетки или полотенца. Если в вашей семье есть больные менингитом, постарайтесь изолировать их от остальных членов семьи.
Во‑вторых, всегда надо мыть руки с мылом после контакта с больным менингитом, а после близкого контакта с больным обязательно обратиться к врачу. В зависимости от степени близости контакта и типа менингита необходимо принять антибиотик для профилактики заболевания.
В‑третьих, необходимо быть особенно осторожными во время путешествий в потенциально опасные районы. Некоторые типы менингита переносятся животными и насекомыми, поэтому надо стараться держаться от них как можно дальше, и не забывать пользоваться средством против насекомых
Материал подготовлен на основе информации открытых источников
Все справки>>
Менингококковая инфекция
Дата публикации: .
Менингококковая инфекция — острое инфекционное заболевание, вызываемое менингококком, протекающее с разнообразными клиническими проявлениями: от бессимптомного носительства и назофарингита до генерализованных форм (гнойного менингита, менингоэнцефалита и менингококцемии с поражением различных органов и систем).
Бактерия N. meningitidis передается от человека человеку через капли выделений из дыхательных путей или горла носителя. Курение, а также тесный и продолжительный контакт, такой как поцелуй, чихание или кашель в сторону другого человека или проживание в непосредственной близости с инфицированным человеком-носителем, способствует распространению болезни. Массовые мероприятия также облегчают передачу бактерии.
В группу риска входят дети до 5 лет. Особенность инфекции в том, что по причине наличия у менингококка защитной капсулы маленькие дети (1-5 лет) неспособны эффективно вырабатывать иммунитет против природной инфекции.
Заболеваемость менингококковой инфекцией регистрируется на протяжении всего года, но большинство случаев приходятся на период сезонного подъема — с февраля по апрель.
Обычно инкубационный период длится 4 дня, но может варьировать от 2 до 10 дней.
При попадании менингококка к здоровому человеку возможно три варианта развития событий:
Первый: менингококк живет на слизистой (максимально до 6 недель) и потом исчезает. Человек был и остается здоровым, только распространяет бактерию дальше. Это называется носительство. Так реагирует большинство детей и практически все здоровые взрослые.
Второй: после заражения в месте внедрения бактерии развивается местная воспалительная реакция – менингококковый назофарингит (воспаление носа и глотки). Клиника — как у обычной простуды. Температура, кашель, насморк, красное горло. Заподозрить в этом случае менингококковую инфекцию можно только тогда, когда в районе о подъеме заболеваемости данной инфекцией всем известно. В остальных случаях это будет расценено, как обычное ОРВИ и, как обычное ОРВИ, благополучно и без лечения пройдет самостоятельно за 5-7 дней.
Третий: в 1% случаев, когда организм ослаблен, менингококк прорывает защиту слизистых и попадет в кровь, разносится с её током по всему организму. Так развиваются генерализованные формы менингококковой инфекции: менингит, менингококцемия, менингоэнцефалит, смешанные формы. Это чрезвычайная ситуация. Бактерию легко уничтожить, она хорошо поддается антибиотикам, но вот справиться с последствиями ее пребывания в организме бывает сложно. До сих пор, даже при своевременно начатом лечении, до 10% детей с тяжелыми формами менингококковой инфекции погибают.
Менингит начинается, как правило, остро, с резкого озноба и повышения температуры тела до 38-40°С.
Заболевание также характеризуется:
- выраженной общей слабостью
- болями в глазных яблоках, особенно при движении
- головной болью в лобно-височных, реже — затылочных областях. Головная боль быстро нарастает, становится разлитой, мучительной, давящего или распирающего характера.
- исчезновением аппетита
- тошнотой, рвотой, не приносящая облегчения.
- повышенной чувствительностью ко всем видам внешних раздражителей (например, светобоязнью),
- вялостью, заторможенностью, нарушением сна.
- при тяжелых формах менингита характерны нарушения сознания.
Через 12-14 ч от начала болезни появляются объективные симптомы раздражения мозговых оболочек (невозможно наклонить голову вперед; в положении лежа при приближении подбородка к груди непроизвольно сгибаются ноги).
У новорожденных детей и детей до 2х лет жизни обычно менингит не сопровождается типичными симптомами. В этой возрастной группе менингит чаще проявляется следующими симптомами:
- высокая лихорадка
- постоянный монотонный плач
- чрезмерная сонливость, или напротив — чрезмерная раздражительность
- пассивность или медлительность
- отказ от еды
- выбухание родничков на голове
- скованность в теле ребенка, особенно в области шеи.
Одна из тяжелейших форм менингококковой инфекции –менингококцемия. Ключевым симптомом этой формы является геморрагическая сыпь: в виде мелких синячков; начинается с маленьких розовых пятен или синих пятен звездчатой формы и быстро увеличивается в количестве и диаметре, становясь багрового цвета. Чаще всего сыпь возникает на ягодицах, ногах, руках.
Это крайне опасное заболевание, угрожающее жизни человека. Если вдруг когда-нибудь на фоне высокой температуры Вы обнаружите такую сыпь, особенно если новые элементы сыпи будут появляться один за одним за считанные минуты — СРОЧНО вызывайте скорую помощь.
Профилактика
1.Вакцинация (вакцина от менингококковой инфекции не входит в Национальный календарь профилактических прививок и может вводиться по желанию родителей и при проживании/выезде в регионы, где отмечаются вспышки менингококковой инфекции)
2.Химиопрофилактика (незамедлительное профилактическое назначение антибиотиков лицам, находившимся в тесном контакте с больным, снижает риск передачи инфекции).
3.Неспецифическая профилактика (тщательно мойте руки; не используйте общие напитки, продукты питания, соломки, столовые приборы, бальзамы для губ или зубные щетки; поддерживайте вашу иммунную систему с помощью разумного труда, достаточного отдыха, регулярных физических тренировок и соблюдая здоровую диету с большим количеством свежих фруктов, овощей и цельных злаков; больше гуляйте на открытом воздухе, избегайте поездок в общественном транспорте, длительно не находитесь в помещениях, где имеется большое скопление людей).
Подготовила: врач-инфекционист Некрасова Е.С.
Менингококковая инфекция и ее профилактика
Менингококковая инфекция и ее профилактика
Менингококковая инфекция – острое инфекционное заболевание, вызываемое менингококком, в тяжелых случаях сопровождающееся воспалением мягких мозговых оболочек (менингита). Особое внимание к данному заболеванию санитарно-эпидемиологические службы 150 стран мира, в том числе и Беларуси, проявляют из-за тяжести его течения, а также регистрации летальных случаев.
Возбудитель
Менингококк (Neisseria meningitidis) – это возбудитель и основная причина развития менингита у человека. Выделяют 18 его серологических групп, некоторые из которых (А, В, С) могут стать причиной возникновения вспышки заболевания.
В Беларуси чаще всего выделяют менингококк группы В (75-80%), на втором месте – С (15%).
Инкубационный период составляет от 1 до 10 суток (в среднем около 5-7 суток).
Источник инфекции
Источником инфекции может быть больной человек. Однако можно и не болеть самому, но быть носителем инфекции. В организме человека менингококк в основном живет до 11 дней. Если у пациента есть какие-либо хронические процессы, то он может быть носителем инфекции более длительный период. Эта группа составляет около 1% населения. Инфекция передается воздушно-капельным путем. Обычно заражение происходит при тесном и длительном общении с носителем менингококка. Это объясняется тем, что микроб очень неустойчив к внешней среде. При нагревании до 50 градусов он погибает в течение 5 минут, при кипячении – за 30 секунд, а при низких температурах и даже в непроветренных помещениях – через 20 минут. Впрочем, несмотря на это, восприимчивость людей к заболеванию все же высокая.
Основная группа риска – дети и в основном до трех лет. У них недостаточный иммунитет, чтобы сопротивляться инфекции. До этого возраста дети преимущественно находятся дома. Начинаются различные семейные праздники, во время которых гости, сами о том не подозревая, могут принести инфекцию. Чаще всего менингококковая инфекция регистрируется в зимне-весенний период, больше распространена в городах, где есть скученность людей в общественных местах.
Симптомы
Первые признаки менингококковой инфекции те же, что и у обычной простуды. Болезнь проявляется в виде заложенности носа и насморка, першения в горле, кашля повышения температуры тела, головной боли. Через 3 – 6 дней обычно наступает выздоровление.
Если же иммунная система человека ослаблена, микроб проникает в кровь и тогда развивается тяжелая форма инфекции – менингококковый сепсис. В этом случае заболевание начинается остро, среди полного здоровья, с повышения температуры тела до 38 – 41 градусов, что сопровождается резкой головной болью; при наклоне головы боль увеличивается в области затылка; возможна неукротимая рвота, которая не приносит облегчения, боли в мышцах и суставах. Спустя 3 – 4 часа от начала болезни возможно снижение температуры, но это только кажущееся улучшение. Наиболее характерным и грозным признаком менингококкового сепсиса является быстро нарастающая сыпь звездчатой формы, не исчезающая при надавливании, которая появляется чаще на ягодицах, бедрах, голенях, в области плеч, реже – на туловище и лице; сыпь появляется в течение первых суток от начала болезни, в тяжелых случаях – через несколько часов от начала заболевания. Менингококковый сепсис может протекать быстро с инфекционно-токсическим шоком и смертельным исходом. При проникновении менингококка в головной и спинной мозг у заболевшего развивается менингит и (или) менингоэнцефалит, летальность от которых достигает 40% даже при своевременно начатом лечении.
Как защитить себя и свою семью от менингита?
- Избегать мест массового скопления людей, особенно когда вы с ребенком.
- Проводить больше времени с ребенком на открытом воздухе.
- Праздничные мероприятия, в том числе связанные с днем рождения малыша, проводить вне квартиры.
- Если кто-то из членов семьи простудился, соблюдайте элементарные правила респираторного этикета, почаще проветривайте квартиру и регулярно проводите влажную уборку.
- Все хронические заболевания верхних дыхательных путей (ларингит, тонзиллит, фарингит) требуют своевременного лечения и обращения к врачу за квалифицированной медицинской помощью.
- Если вы имели контакт с носителем или заболевшим менингококковой инфекцией человеком, в обязательном порядке выполните мазок из носоглотки на наличие в слизистой менингококка.
- Повышайте свой иммунитет и членов своей семьи: правильно питайтесь, занимайтесь спортом, закаляйте организм.
В случае появления первых симптомов, характерных для менингококковой инфекции необходимо немедленно вызвать «скорую помощь» и быстро доставить больного в больницу.
До приезда «скорой» необходимо изолировать больного, выделить ему индивидуальные средства личной гигиены и посуды, обеспечить больному абсолютный покой и хороший уход.
Поскольку возбудитель неустойчив во внешней среде, актуальными являются режимы проветривания, влажной уборки с применением дезинфицирующих средств.
К сожалению, многие родители не в полной мере осознают опасность заболевания, а поэтому отказываются от квалифицированной медицинской помощи, сами назначают своим детям жаропонижающие и противовоспалительные лекарственные средства, что в свою очередь может изменить картину заболевания.
Учитывая внезапное начало и тяжесть заболевания менингококковой инфекцией, необходимо при первых его признаках как можно раньше обратиться за помощью к врачу, от этого будут зависеть результаты успешного лечения и благоприятного исхода заболевания.
Берегите себя и своих близких, будьте здоровы!
Менингококковый менингит
Менингит могут вызывать различные организмы, включая различные бактерии, грибы или вирусы. Neisseria meningitidis (Nm, менингококк) является ведущей причиной бактериального менингита во всем мире. Помимо менингита, менингококки могут вызывать сепсис, пневмонию и, иногда, очаговые инфекции, такие как артрит, миокардит, перикардит, эндофтальмит, эпиглоттит, отит и уретрит.
Менингококковый менингит, бактериальная форма менингита, представляет собой серьезную инфекцию мозговых оболочек, поражающую мозговую оболочку.Это может вызвать серьезное повреждение головного мозга и в 50% случаев приводит к летальному исходу при отсутствии лечения.
Было идентифицировано двенадцать типов N. meningitides , называемых серогруппами, шесть из которых (A, B, C, W, X и Y) могут вызывать болезни и эпидемии. Менингококковый менингит имеет особое значение из-за его способности вызывать крупные эпидемии
Менингококковый менингит наблюдается в различных ситуациях, от спорадических случаев, небольших скоплений до огромных эпидемий во всем мире с сезонными колебаниями.Заболевание может поразить любого человека любого возраста, но в основном оно поражает младенцев, детей дошкольного возраста и молодых людей.
Географическое распространение и эпидемический потенциал различаются в зависимости от серогруппы и со временем меняются. Нет надежных оценок глобального бремени менингококковой инфекции из-за неадекватного эпиднадзора в некоторых частях мира. Наибольшее бремя менингококковой инфекции наблюдается в районе Африки к югу от Сахары, известном как пояс менингита, который простирается от Сенегала на западе до Эфиопии на востоке (26 стран).В сухой сезон с декабря по июнь пыльные ветра, холодные ночи и инфекции верхних дыхательных путей в совокупности наносят ущерб слизистой оболочке носоглотки, повышая риск менингококковой инфекции. В то же время передаче N. meningitidis может способствовать перенаселенность жилья. Эта комбинация факторов объясняет крупные эпидемии, которые происходят в засушливый сезон в поясе менингита.
Передача
Neisseria meningitidis заражает только людей; нет резервуара для животных.Бактерии передаются от человека к человеку через капельки респираторных или глоточных выделений носителей. Курение, близкий и продолжительный контакт — например, поцелуи, чихание или кашель с кем-то или проживание в тесном контакте с носителем — способствует распространению болезни. Передача N. meningitidis облегчается во время массовых собраний (недавние примеры включают паломничество в хадж и джамбори).
Бактерии могут переноситься в горле и иногда подавляют защитные силы организма, позволяя бактериям распространяться через кровоток в мозг.Считается, что от 1% до 10% населения носят N. meningitidis в горле в любой момент времени. Однако в эпидемических ситуациях уровень носительства может быть выше (от 10% до 25%).
Симптомы
Средний инкубационный период составляет четыре дня, но может колебаться от двух до 10 дней. Наиболее частыми симптомами являются ригидность шеи, высокая температура, чувствительность к свету, спутанность сознания, головные боли и рвота. Кроме того, у младенцев часто встречается выпуклый родничок и рэгдолл.Менее распространенной, но еще более тяжелой (часто со смертельным исходом) формой менингококковой инфекции является менингококковая септицемия, которая характеризуется геморрагической сыпью и быстрым нарушением кровообращения. Даже если болезнь диагностируется на ранней стадии и начато адекватное лечение, от 8% до 15% пациентов умирают, часто в течение 24-48 часов после появления симптомов. При отсутствии лечения менингококковый менингит приводит к летальному исходу в 50% случаев и может привести к повреждению мозга, потере слуха или инвалидности у 10–20% выживших.
Диагноз
Первоначальный диагноз менингококкового менингита может быть поставлен при клиническом обследовании с последующей люмбальной пункцией, показывающей гнойную спинномозговую жидкость.Бактерии иногда можно увидеть при микроскопическом исследовании спинномозговой жидкости. Диагноз подтверждается или подтверждается выращиванием бактерий из образцов спинномозговой жидкости или крови, тестами на агглютинацию или полимеразной цепной реакцией (ПЦР). Определение серогрупп и тестирование чувствительности к антибиотикам важны для определения мер контроля.
Эпиднадзор
Эпиднадзор, от выявления случая до расследования и лабораторного подтверждения, имеет важное значение для борьбы с менингококковым менингитом.Основные задачи включают:
- Обнаружение и подтверждение вспышек.
- Отслеживайте тенденции заболеваемости, включая распределение и эволюцию менингококковых серогрупп.
- Оценить бремя болезни.
- Отслеживайте профиль устойчивости к антибиотикам.
- Отслеживайте циркуляцию, распространение и эволюцию конкретных штаммов (клонов) менингококков.
- Оценить влияние стратегий борьбы с менингитом, особенно программ профилактической вакцинации.
Лечение
Менингококковая инфекция потенциально смертельна и всегда должна рассматриваться как неотложная медицинская помощь. Необходима госпитализация в больницу или поликлинику. В изоляции пациента нет необходимости. Соответствующее лечение антибиотиками должно быть начато как можно скорее, в идеале после выполнения люмбальной пункции, если такую пункцию можно провести немедленно. Если лечение начато до поясничной пункции, может возникнуть проблема с размножением бактерий из спинномозговой жидкости и подтверждением диагноза.Однако подтверждение диагноза не должно откладывать лечение.
Ряд антибиотиков может лечить инфекцию, включая пенициллин, ампициллин и цефтриаксон. В условиях эпидемии в Африке в районах с ограниченной инфраструктурой и ресурсами здравоохранения цефтриаксон является препаратом выбора.
Профилактика
1. Вакцинация
Лицензионные вакцины против менингококковой инфекции доступны уже более 40 лет. Со временем произошли значительные улучшения в охвате штаммами и доступности вакцины, но на сегодняшний день универсальной вакцины против менингококковой инфекции не существует.Вакцины зависят от серогруппы и обеспечивают разную степень защиты.
Доступны три типа вакцин:
- Полисахаридные вакцины безопасны и эффективны для детей и взрослых, но слабо иммуногенны для младенцев. Предлагаемая защита довольно недолговечна и не способствует защите стада, поскольку не препятствует переносу. Они по-прежнему используются для борьбы со вспышками и постепенно заменяются конъюгированной полисахаридно-белковой вакциной.
- Конъюгированные вакцины используются для профилактики и реагирования на вспышки:
- Они обеспечивают более длительный иммунитет, предотвращают носительство и стимулируют защиту стада.
- Они эффективны для защиты детей в возрасте до двух лет. Вакцины доступны в различных формах:
- Моновалентные вакцины (серогруппа A или C)
- Тетравалентные вакцины (серогруппы A, C, Y, W).
- Комбинация с другими вакцинами (серогруппа C и Haemophilus influenzae тип b)
- Вакцина на основе белка против Neisseria meningitidis B .
2. Химиопрофилактика
При своевременном введении антибиотикопрофилактики для тесных контактов снижается риск передачи.
- Вне пояса африканского менингита, химиопрофилактика рекомендуется для близких контактов в семье.
- В менингитном поясе химиопрофилактика для близких контактов рекомендована в неэпидемических ситуациях.
Антибиотик ципрофлоксацина является антибиотиком выбора, а цефтриаксон — альтернативой.
Глобальные ответные меры общественного здравоохранения — фактическая ликвидация менингококковой инфекции Эпидемии менингита в африканском менингитном поясе
В Африканском менингитном поясе на Neisseria meningitidis серогруппы A приходилось 80–85% эпидемий менингита до введения конъюгированной менингококковой вакцины А. (MenACV) через массовые профилактические кампании (с 2010 г.) и в программы плановой иммунизации (с 2016 г.).По состоянию на апрель 2021 года 24 из 26 стран «пояса менингита» провели массовые профилактические кампании, нацеленные на население 1-29 лет (по всей стране или в зонах повышенного риска), и половина из них включила MenACV в свои национальные расписания плановой иммунизации. Среди вакцинированных популяций заболеваемость менингитом NmA снизилась более чем на 99% — ни одного случая NmA не было подтверждено с 2018 года. Продолжение внедрения в программы плановой иммунизации и поддержание высокого охвата имеют решающее значение для предотвращения катастрофического возобновления эпидемий NmA.
Случаи менингита и вспышки, вызванные другими серогруппами (NmC, NmW и NmX), продолжают иметь место. Внедрение поливалентных конъюгированных менингококковых вакцин для ликвидации эпидемий бактериального менингита является целью «Дорожной карты» «Победить менингит к 2030 году».
(1) Это ориентировочные цены для государственного и частного секторов, по данным ЮНИСЕФ, ПАОЗ и CDC.
Симптомы, причины, методы лечения и вакцины
Менингококковый менингит — редкая, но серьезная бактериальная инфекция.Это вызывает воспаление мембран, покрывающих головной и спинной мозг. Ежегодно около 1000 человек в США заболевают менингококковой инфекцией, в том числе менингитом и сепсисом (инфекцией крови).
Менингококковый менингит может быть смертельным или причинить серьезный вред без своевременного лечения; Каждый пятый человек, заразившийся инфекцией, страдает серьезными осложнениями. По данным Центров по контролю за заболеваниями, около 15% выживших остаются с ограниченными возможностями, включая глухоту, повреждение головного мозга и неврологические проблемы.
Вот что вам нужно знать о симптомах менингококкового менингита и способах его профилактики и лечения.
Что вызывает менингококковый менингит?
Бактерии и вирусы — две основные причины менингита. Бактерия Neisseria meningitidis , также называемая менингококком, вызывает менингококковый менингит. У детей и подростков менингококк является наиболее частой причиной бактериального менингита. У взрослых это вторая по частоте причина.
Менингококковые бактерии могут вызывать инфекцию в некоторых частях тела, например, на коже, желудочно-кишечном тракте или дыхательных путях.По неизвестным причинам бактерии могут распространяться через кровоток в нервную систему. Попадая туда, он вызывает менингококковый менингит. Бактерии также могут попасть в нервную систему сразу после тяжелой травмы головы, операции или инфекции.
Ваш риск менингококкового менингита увеличивается, если вы подвергаетесь воздействию бактерии, вызывающей его. Ваш риск также увеличивается, если вы недавно перенесли инфекцию верхних дыхательных путей. Младенцы, дети и подростки подвергаются наибольшему риску.
Каковы симптомы менингококкового менингита?
Симптомы менингококкового менингита могут варьироваться от случая к случаю.Наиболее частые признаки и симптомы включают:
- Общее плохое самочувствие
- Внезапная высокая температура
- Сильная постоянная головная боль
- Жесткость шеи
- Тошнота или рвота
- Дискомфорт при ярком свете
- Сонливость или трудности с пробуждением
- Боль в суставах
- Путаница или другие психические изменения
Красноватая или пурпурная кожная сыпь — очень важный признак, на который следует обращать внимание. Если она не становится белой при нажатии на нее стаканом, сыпь может быть признаком бактериемии или бактериальной инфекции в кровотоке.Это неотложная медицинская помощь.
Другие симптомы менингита или бактериемии могут включать:
- Напряженное или вздутое мягкое место (у младенцев)
- Высокий или стонущий крик (у младенцев)
- Жесткие, судорожные движения или вялость (у младенцев или детей ясельного возраста)
- Раздражительность
- Учащенное дыхание
- Летаргия или чрезмерная сонливость
- Пятнистая кожа, бледность или посинение
- Дрожь или холодные руки и ноги
- Судороги
Как лечить менингококковый менингит?
Менингококковый менингит может вызвать смерть или серьезные осложнения, такие как повреждение головного мозга, паралич, гангрена или глухота.Чтобы предотвратить эти проблемы, важно действовать быстро. Делайте , а не ждать. Немедленно обратитесь за медицинской помощью. Обратитесь в отделение неотложной помощи или позвоните по номеру 911, если:
- Вы заметили симптомы менингококкового менингита.
- Симптомы не улучшаются при лечении.
- Вы думаете, что заразились менингококковым менингитом.
Продолжение
Анализы могут подтвердить диагноз менингококкового менингита. Врач может назначить антибиотики, такие как пенициллин или цефтриаксон, через капельницу или внутривенно.Вам или вашему ребенку могут потребоваться другие лекарства для лечения проблем, связанных с повышенным давлением спинномозговой жидкости. Иногда врачи назначают стероиды.
Если вы или кто-то, кого вы любите, вступили в тесный контакт (через слюну или другие выделения из полости рта) с кем-то, кто болеет менингококковым менингитом — например, в школе, детском саду, на работе или дома — очень важно получать антибиотики для предотвращения заражения.
Существуют ли вакцины от менингококкового менингита?
Менингококковый менингит — серьезное заболевание, даже если его лечить.Вот почему профилактика — гораздо лучший подход. Менингококковая вакцина может предотвратить инфекцию менингита. В США используются три типа менингококковых вакцин:
- Конъюгированная менингококковая вакцина (MCV4) — Одна из этих вакцин, Menactra, одобрена для людей в возрасте от 9 месяцев до 55 лет. Другая, Menveo, используется при от 2 до 55 лет.
- Менингококковая полисахаридная вакцина (MPSV4) — Эта вакцина была одобрена в 1970-х годах и защищает от большинства форм менингококковой инфекции.Эта вакцина предназначена для людей в возрасте от 9 месяцев и старше 55 лет.
- Менингококковая инфекция серогруппы B (MenB) — Существует две вакцины MenB. Труменба (MenB-FHbp) и Бексеро (MenB-4C). Оба предназначены для детей в возрасте от 10 до 24 лет, но могут применяться у пожилых пациентов.
Продолжение
Хотя они не могут предотвратить все типы менингококковой инфекции, обе вакцины могут предотвратить многие типы болезни. Оба эффективны у девяти из 10 человек. MCV4, как правило, обеспечивает более длительную защиту и лучше предотвращает передачу болезни.
Врачи рекомендуют дозу MCV4, которая вводится в виде инъекции, для детей в возрасте 11 лет, а затем бустерная вакцинация в возрасте 16 лет. Если первая доза пропущена, MCV4 может быть введен в возрасте от 13 до 15 лет, а затем бустерной дозой в возрасте от 16 до 18 лет.
Продолжение
Люди в возрасте 16–18 лет, не относящиеся к группе высокого риска, также должны получить вакцину MenB. Вакцина также предназначена для людей в возрасте от 10 до 24 лет, относящихся к группе повышенного риска. Его можно использовать у пожилых людей.
Другим людям из группы риска также следует подумать о вакцинации.Сюда входят:
- Людей, которые думают, что они заразились менингококковым менингитом
- Студенты колледжей, живущие в общежитиях
- Новобранцы из США
- Путешественники в районы мира, такие как Африка, где менингококковая инфекция распространена
- человек с поврежденной селезенкой или с дефицитом терминального компонента комплемента, что является нарушением иммунной системы
- Персонал лаборатории, который часто контактирует с менингококковыми бактериями
Продолжение
Вторая доза рекомендуется всем.
Дождитесь вакцинации, если вы серьезно заболели на время, назначенное на прививку. Избегайте вакцинации, если вы:
Легкая боль или покраснение в месте инъекции — обычное явление и не должно быть проблемой. Но сразу же позвоните своему врачу, если у вас сильная реакция на вакцину. Это включает высокую температуру, слабость или признаки аллергической реакции, такие как затрудненное дыхание, учащенное сердцебиение или головокружение.
Менингококк — ПАОЗ / ВОЗ | Панамериканская организация здравоохранения
Инвазивное менингококковое заболевание (IMD)
Менингококк может проникать в различные стерильные пространства человеческого тела и инфицировать их, но наиболее серьезными инфекциями являются менингит и менингококковая инфекция.Менингит — наиболее частая клиническая картина.
Менингит — это воспаление оболочек, выстилающих мозг, мозжечок и костный мозг, анатомических участков, окруженных субарахноидальным пространством, по которому циркулирует спинномозговая жидкость. Менингококцемия — это редкая форма инфекции, которая возникает при распространении через кровоток (например, сепсис) с менингитом или без него. То, что начинается как эритематозная и макулярная сыпь, быстро превращается в петехию и, в конечном итоге, в экхимоз.
Менингит и менингококцемия могут быстро привести к ступору, коме и смерти.
Трансмиссия
Менингококк передается при прямом контакте (от человека к человеку) или при контакте с носоглоточными выделениями (каплями) инфицированного человека. Обычно это происходит во время тесного контакта, например, при кашле, чихании, поцелуях, или при длительном контакте, например, при проживании в непосредственной близости от других.
Статус оператора связи
Менингококк может колонизировать ротоглотку человека, опасно вызывая статус носителя.Он может быть передан кому-то еще по мере прогрессирования инвазивного заболевания, приводящего к менингиту, сепсису / менингококцемии или и тем, и другим. Самая высокая распространенность носителей менингококка в носоглотке среди подростков и молодых людей; он реже встречается у маленьких детей и взрослых.
Люди из группы риска
Восприимчивость к менингококковой инфекции универсальна: к инфекциям, вызываемым этой бактерией, подвержен каждый. Однако некоторые условия повышают восприимчивость: перенаселенность, активное или пассивное воздействие табачного дыма и сопутствующие инфекции верхних дыхательных путей.Люди с некоторыми хроническими заболеваниями подвержены повышенному риску инвазивной менингококковой инфекции.
- Распределение и сезонность
Распространение инвазивной менингококковой инфекции очень специфично; существуют региональные различия в серогруппах, пиковом сезоне и заболеваемости. Что касается сезонности, то в Европе и США самая высокая заболеваемость наблюдается зимой и весной. В Африке к югу от Сахары заболеваемость обычно увеличивается в сухой сезон.
- Распространенность менингококковых серогрупп
В глобальном масштабе серогруппа A была наиболее частым возбудителем инвазивных заболеваний у младенцев в возрасте до 1 года, а географическая область, наиболее затронутая этой серогруппой, — это Африка к югу от Сахары (Африканский пояс). Серогруппа А распространена в Американском регионе (Северная Америка и Латинская Америка) и в странах Карибского бассейна в течение последних 65 лет. Однако серогруппа А снизилась в африканском поясе из-за введения вакцины.Большинство случаев серогрупп B и C происходит в Европе и Америке, в то время как серогруппы A и C являются наиболее частой причиной IMD в Азии. С середины 1990-х годов наблюдается рост IMD, вызванный серогруппой Y в Соединенных Штатах и Израиле, в то время как серогруппа X вызвала местные эпидемии в странах Африки к югу от Сахары. Кроме того, растущая доля случаев инфекции серогруппы W была выявлена в t
.Иммунитет
Иммунитет можно получить пассивно через плаценту или активно, в результате предшествующей инфекции или иммунизации.Продолжительность иммунного ответа на клинические и субклинические инфекции неизвестна.
Существует свой иммунный ответ на каждый из трех типов доступных вакцин: полисахариды, конъюгаты и рекомбинанты.
Полисахаридные вакцины имеют ограничения: они не вызывают иммунного ответа у детей младше 2 лет, мало влияют на носителей, приводят к снижению уровня защиты в течение нескольких лет и не вызывают реакции памяти.
Конъюгированные вакцины вызывают хороший и продолжительный сероконверсионный ответ антител, в том числе у детей младше 2 лет, за счет индукции иммунологической памяти.Было показано, что они не только вызывают иммунологическую память и вторичные гуморальные реакции, но и вызывают коллективный иммунитет за счет уменьшения бактериальной колонизации дыхательных путей у вакцинированных людей, тем самым снижая передачу третьим лицам, включая взрослых.
Рекомбинантные вакцины против менингококка B обеспечивают долгосрочную индивидуальную защиту. На сегодняшний день не было продемонстрировано никакого воздействия на носителей.
Менингококковый менингит — NORD (Национальная организация по редким заболеваниям)
Менингококковый менингит — один из трех наиболее распространенных типов бактериального менингита.Инкубационный период в среднем составляет 3-4 дня (диапазон 1-10 дней), что является периодом коммуникативности. Он прогрессирует быстрее, чем любая другая острая форма бактериального менингита. Менингококковый менингит поражает центральную нервную систему. У взрослых и детей этому часто предшествует респираторное заболевание или боль в горле. В острой форме расстройство характеризуется лихорадкой, головной болью, ригидностью шеи, тошнотой, рвотой и измененным психическим состоянием, например спутанностью сознания или комой. Взрослые могут серьезно заболеть в течение нескольких часов.У детей течение инфекции может быть еще короче.
Менингококковый менингит развивается, когда бактерии Neisseria meningitidis (N.meningitidis) прогрессируют от первоначального прилипания к слизистой оболочке носоглотки (носа и горла) до проникновения в более глубокие слои слизистой оболочки (подслизистую основу). Эти бактерии быстро размножаются и могут привести к легкой (субклинической) инфекции. Однако примерно в 10-20% случаев N.meningitidis попадает в кровоток (менингококкемия). Эта системная форма заболевания, менингококкемия, обычно предшествует развитию менингококкового менингита на 24-48 часов.
Менингококкемия характеризуется тяжелым, широко распространенным повреждением сосудов с признаками нарушения кровообращения и диссеминированного внутрисосудистого свертывания (ДВС). Кожные высыпания возникают примерно у половины всех людей с менингококковым менингитом. Сыпь является петехиальной (крошечные, не выступающие, пурпурно-красноватые образования, которые не бледнеют при надавливании и являются результатом внутрисосудистого кровотечения.
Отек или воспаление головного мозга (отек мозга или вентрикулит) или гидроцефалия ( скопление жидкости в полости головного мозга) также может произойти.Дополнительные симптомы могут включать озноб; потливость; слабое место; потеря аппетита; мышечные боли (миалгия) в пояснице или ногах; или непереносимость яркого света (светобоязнь). (Для получения дополнительной информации о гидроцефалии выберите «гидроцефалия» в качестве поискового запроса в базе данных редких заболеваний).
Обезвоживание часто возникает у людей с менингококковым менингитом. В некоторых случаях коллапс кровеносных сосудов может привести к шоку (синдром Уотерхауса-Фридериксена), когда бактерии менингококка распространяются в кровь (сепсис).Более поздние симптомы могут включать паралич одной стороны тела (гемипарез), потерю слуха или дополнительные неврологические нарушения.
Течение менингококкового менингита у младенцев в возрасте от трех месяцев до двух лет менее предсказуемо. Обычно возникают лихорадка, отказ от еды, рвота, раздражительность и судороги. Также могут возникнуть пронзительный крик и выпуклое или плотное мягкое пятно (родничок) на макушке головы (где соединяются части еще не затвердевших костей черепа).Поскольку заболеваемость большинством типов менингита наиболее высока в этой возрастной группе, необходимо внимательно следить за любой необъяснимой лихорадкой. Церебральная жидкость может накапливаться внутри плотной внешней мембраны, покрывающей мозг (субдуральные выпоты), через несколько дней. Предупреждающие признаки могут включать судороги, стойкую лихорадку и увеличение размера головы. Также может возникнуть абсцесс головного мозга или скопление субдурального гноя. Скопление воды в головном мозге (гидроцефалия), глухота и замедленное умственное и физическое развитие — возможные последствия менингита.
Определение менингококка по Merriam-Webster
me · nin · go · coc · cus | \ mə-ˌniŋ-gə-ˈkä-kəs , -ˌNin-jə- \ множественные менингококки \ mə- ˌniŋ- gə- käk- sī , — ˌsē; — kä- kī, — kē , — ˌnin- jə- \ : бактерия ( Neisseria meningitidis ), вызывающая цереброспинальный менингит.Менингококцемия Артикул
.Непрерывное образование
Neisseria meningitidis (менингококк) — важная бактериальная инфекция, проявляющаяся в виде менингита или сепсиса, или, чаще, их комбинации.Бессимптомная колонизация глотки — это начальный этап инфицирования человека, который является естественным резервуаром. Из носоглотки кокк достигает мозговых оболочек, перемещаясь через слизистую носоглотки и периневральную оболочку обонятельного нерва через решетчатую пластинку решетчатой кости. Распространение кровотока на мозговые оболочки вызывает менингит. У некоторых детей преобладающим признаком является сердечно-сосудистый коллапс, приводящий к септическому шоку. В этом упражнении рассматривается представление, оценка и лечение менингококкемии и подчеркивается роль межпрофессиональной группы в ведении пациентов с этой инфекцией.
Целей:
- Определите этиологию менингококкемии.
- Опишите состояние пациента с менингококкемией.
- Обобщите доступные варианты лечения и ведения менингококкемии.
- Обрисовать в общих чертах некоторые стратегии межпрофессиональной команды для улучшения координации медицинской помощи и коммуникации для продвижения лечения менингококкемии и улучшения результатов лечения пациентов.
Введение
Одним из наиболее серьезных и опасных для жизни инфекционных заболеваний детского возраста является бактериемия, следствием которой является септический шок, при котором вследствие эндотоксемии возникает недостаточная перфузия тканей. Neisseria meningitidis ( Meningococcus ) — важная бактериальная инфекция, проявляющаяся в виде менингита или сепсиса, или, чаще, их комбинации. Бессимптомная колонизация глотки — это начальная стадия инфекции, естественными резервуарами которой являются люди.Из носоглотки кокк достигает мозговых оболочек, перемещаясь через слизистую носоглотки и периневральную оболочку обонятельного нерва через решетчатую пластинку решетчатой кости. Распространение кровотока на мозговые оболочки вызывает менингит. У некоторых детей преобладающим признаком является сердечно-сосудистый коллапс, приводящий к септическому шоку.
Передача происходит воздушно-капельным путем и требует тесного прямого контакта. Дети младше 5 лет не обладают адекватным иммунитетом против полисахаридных антигенов Н.meningitidis . Факторы риска инфекционных заболеваний в детских учреждениях включают иммунологическую восприимчивость, недостаточную осведомленность и соблюдение правил гигиены, естественную склонность к близости, частый оральный контакт с объектами окружающей среды.
Инвазивная менингококковая инфекция встречается в 2 возрастных группах: младенцы, которые уязвимы из-за исчезновения в раннем возрасте материнских антител, и подростки с высокой скоростью колонизации носоглотки. [1] [2]
Этиология
Н.meningitidis — грамотрицательный кокк в парах с приплюснутыми соседними сторонами. Он неподвижен, аэробен и факультативно анаэробен. Он производит каталазу и является оксидазоположительным. Он производит кислоту из глюкозы и мальтозы. Свежие изоляты требуют обогащенной среды, такой как кровь или шоколадный агар. Инкубация в увлажненной среде с 10% двуокиси углерода (CO2) ускоряет рост.
Факторы вирулентности включают полисахаридную капсулу, которая увеличивает инвазивность, подавляя фагоцитоз и увеличивая выживаемость организма во время инвазии кровотока и центральной нервной системы (ЦНС).Пили опосредуют прикрепление, колонизацию и вторжение организмов в клетки слизистой оболочки носоглотки. Антигенная вариация пилей по кассетному механизму позволяет бактерии избежать иммунной системы хозяина.
Белки внешней мембраны
Белки поринов могут внедряться в мембраны клеток-мишеней, а фаголизосомы могут вызывать апоптоз. Белок OPC участвует в прилипании к слизистой оболочке и инвазии эндотелиальных клеток. Протеаза IgA1 гидролизует молекулы IgA1 в шарнирных областях.Фермент инактивирует IgA1 на поверхности слизистой оболочки, обеспечивая начальное прикрепление и последующую инвазию. Патогенные Neisseria выживают и размножаются благодаря своей способности извлекать железо из железосвязывающих белков с высоким сродством. N. meningitidis может приобретать устойчивость к пенициллину от комменсальных видов Neisseria в носоглотке через фрагменты ДНК путем трансформации. Meningococcus также демонстрирует изменение фазы поверхностных антигенов, таким образом избегая иммунного ответа хозяина.
Капсульные полисахариды являются антигенными и составляют основу серогрупп. Двенадцать серогрупп — это A, B, C, H, I, K, L, X, Y, Z, W-135 и 29F. Серогруппы A, B, C, W-135, X и Y являются наиболее частыми причинами инвазивных заболеваний во всем мире.
Эпидемиология
США
Инвазивные инфекции, вызываемые N. meningitidis , регистрируются через Национальную систему надзора, подлежащую уведомлению в Соединенных Штатах.Число случаев, о которых было сообщено в Центры по контролю и профилактике заболеваний (CDC) в 2013 и 2014 годах, составило 556 и 564, соответственно. Это самые низкие показатели в США.
В 2014 г. общая заболеваемость инвазивным менингококком в США составила 0,14 на 100 000 населения. Из зарегистрированных случаев 25% случаев были бактериемией с летальным исходом 20%. Распределение серогрупп составляло 26% серогруппы B, 36% серогруппы C, 9% серогруппы Y и 28% других серогрупп.В Соединенных Штатах серогруппа B ответственна за 65% младенческих заболеваний, а серогруппы C и Y ответственны за подростковые заболевания. Среди непривитых вспышки вызваны серогруппой C.
Пик менингококковой инфекции в США приходится на период с ноября по март. Постепенное увеличение защитных антител против менингококков наблюдается между 2 и 12 годами. Пассивный внутриутробный перенос антител IgG происходит у новорожденных, если у матери есть антитела против менингококков.
Международный
В развивающихся странах уровень заболеваемости инвазивным менингококком составляет от 10 до 25 случаев на 100 000 жителей в год. Самый высокий показатель от 10 до 1000 на 100000 в год наблюдается в поясе в Африке к югу от Сахары, называемом поясом менингита, с повторяющимися эпидемиями группы A. Смерть наступает в 6-10% случаев, а осложнения — в 4,3-11,2. % случаев. [3] Группа A преобладала с 2007 по 2009 год, в то время как серогруппа W135 преобладала с 2010 по 2011 год.[4] В 2013 и 2014 годах в Нигерии и Кебби произошли 2 вспышки менингококка серогруппы C, штамма, относительно редкого в Африке. [5]
Международные вспышки инфекций N. meningitidis произошли в 1987 и 2000 годах в связи с паломничеством хаджа в Мекку. Вспышка 1987 г. была вызвана серогруппой А, а вспышка 2000 г. — серогруппой W-135. Серогруппа W появилась в других регионах, включая Южную Америку и Англию. В европейских странах количество инвазивных заболеваний серогруппы C снизилось, а серогруппа B вызывает от 60% до 72% случаев инвазивных заболеваний.В Азии крупные эпидемии, вызванные серогруппой А, исторически происходили в Китае, Индии, Непале и России. Совсем недавно серогруппы B и C стали причиной в этой области. [6]
Сообщается о повышении серогруппы Y в странах Северной Европы. [7]
Патофизиология
Основной причиной сердечно-сосудистого коллапса при сепсисе является недостаточность периферического кровообращения. Дисфункция сердца из-за недостаточности миокарда играет важную роль в развитии менингококковой инфекции.Более высокие концентрации эндотоксина (LOS) были связаны с шоком, почечной недостаточностью и респираторным дистрессом. Высокие концентрации IL-6 и IL-8 наблюдаются у пациентов с менингококковым шоком.
TNF и IL-1 активируют эндотелиальные клетки, увеличивая их проницаемость и адгезию для лейкоцитов. Избыточное производство оксида азота снижает артериальное давление из-за расширения сосудов. Это также ухудшает сократительную способность сердца.
Ретракция эндотелиальных клеток при взаимодействии с бактериальными эндотелиальными клетками приводит к потере целостности, вызывая капиллярные кровоизлияния и образование тромбов в пурпурных поражениях.Когда большое количество бактерий колонизирует кровеносные сосуды и приводит к соответствующей передаче сигналов, это является причиной обширных пурпурных поражений и тяжести шока у Purpura fulminans . [8]
Гистопатология
Гистология кожных поражений показывает эндотелиальный некроз капилляров и мелких вен дермы и подкожной клетчатки. Наблюдаются нейтрофильная инфильтрация и окклюзия сосудов лейкоцитами, тромбоцитами, фибриновыми тромбами и кровоизлияния.Менингококки видны в эндотелии и тромбах.
История и физика
Спектр заболевания, вызываемого N. meningitidis , варьируется от бессимптомного носительства до смерти от молниеносной менингококкемии. Менингококковый менингит и сепсис — частые синдромы, о которых сообщается, хотя в некоторых случаях присутствуют обе клинические картины. [9] [10] [11]
Признаки и симптомы менингококкемии включают раннюю инфекцию верхних дыхательных путей с ринитом, фарингитом, тонзиллитом и ларингитом.У пациентов наблюдается лихорадка с головной болью, рвотой и вялостью. Как правило, у пациентов с менингококкемией наблюдается повышение температуры тела и геморрагическая сыпь, за которыми следуют признаки тяжелого кровообращения. Пурпура и шок часто развиваются в течение нескольких часов. Кожные проявления — от диффузных пятнистостей до обширных пурпурных поражений. Петехии или пурпура наблюдаются у 50-60% пациентов. У 20-30% детей сыпь может не появиться при предъявлении.
Хроническая менингококкемия определяется как менингококковая септицемия с лихорадкой в течение как минимум недели до начала терапии антибиотиками и без менингеальных симптомов.При хронической менингококкемии бактерии никогда не обнаруживаются при биопсии или посеве кожных повреждений. Исследователи предполагают, что изменения кожи и артрит могут быть результатом комплексов антиген-антитело. Диагноз устанавливают путем идентификации организма в посеве крови. Выздоровление наступает быстро после лечения антибиотиками.
Ряд исследователей выявили миокардиальные проявления, связанные с менингококковым менингитом, включая сердечную недостаточность с отеком легких и высокое центральное венозное давление, сопровождающее признаки плохой периферической перфузии.Лечение миокардиальной недостаточности может улучшить ситуацию. Повышенный уровень интерлейкина 6 может быть медиатором депрессии миокарда при септическом шоке, вызванном менингококковой инфекцией. [12]
Оценка
Диагноз должен быть поставлен клинически, и лечение антибиотиками широкого спектра действия должно быть начато до выявления микроорганизмов.
Микробиологическая диагностика
- Контроль общественного здравоохранения
- Чувствительность к антибиотикам
- Исключить другие организмы
Пятно по Граму
Цереброспинальная жидкость (CSF) при менингите показывает грамотрицательные внутриклеточные и внеклеточные диплококки.
- Поражения кожи при менингококкемии: аспирационная игла и соскоб окрашиваются по Граму
- Бледный слой крови Окраска по Граму
Культура
- CSF инокулируют на шоколадный агар и инкубируют в 3–5% CO2
- Образцы слизистой оболочки инокулируют в селективную среду — шоколадный агар Тайера-Мартина, к которому добавлены ванкомицин, колистин и нистатин для подавления комменсалов.
- Посев крови: положительный результат от 40% до 75% до начала лечения.Посевы спинномозговой жидкости положительны у 90% нелеченных пациентов с менингитом
- Объединение результатов посевов крови и ЦСЖ с окрашиванием ЦСЖ по Граму позволяет идентифицировать 94% антигена менингита.
Обнаружение антигена
- Менингококковый антиген в спинномозговой жидкости (сыворотка и моча имеют перекрестные реакции): латексная агглютинация; Низкая чувствительность и специфичность для капсульного типа B Анализ
- ПЦР позволяет обнаруживать менингококковую ДНК в спинномозговой жидкости, плазме и сыворотке.Чувствительность и специфичность выше 90%. Он более чувствителен, чем посев крови. Диагноз можно поставить за 4-8 часов. Предыдущая терапия антибиотиками меньше влияет на ПЦР-анализы.
Визуализация
- Если пациент находится в коме, компьютерная томография (КТ) головного мозга помогает исключить внутричерепное кровоизлияние.
Гематологические и метаболические аномалии
При менингококковом менингите повышаются показатели ЦСЖ, лейкоцитов, лейкоцитов периферической крови и С-реактивного белка, прокальцитонина и СОЭ.ЦСЖ имеет повышенный уровень белка, низкий уровень глюкозы и грамотрицательные Diplococcus .
- При менингококковой сепсисе в тяжелых случаях наблюдаются метаболические нарушения, такие как гипогликемия, гипокалиемия, гипокальциемия, гипомагниемия, гипофосфатемия и метаболический ацидоз. Также наблюдаются анемия, коагулопатия, снижение уровня протеина C, фибриногена, протромбина и факторов свертывания (V, VII и X).
Лечение / менеджмент
Противомикробные препараты
Для начальной терапии используются цефалоспорин-цефтриаксон третьего поколения или цефотаксим.
Продолжающееся заболевание:
- Цефтриаксон (80 мг / кг в день в 1-2 приема внутривенно [в / в])
- Цефотаксим (200 мг / кг в сутки в 3-4 приема внутривенно)
- Пенициллин G (50 мг / кг каждые 4-6 часов в / в)
- Хлорамфеникол (100 мг / кг / день в 4 приема, перорально или внутривенно)
- Меропенем для людей с тяжелой аллергией
Рекомендуемая продолжительность лечения как при менингите, так и при менингококкемии составляет 7 дней.
Дополнительные и экспериментальные методы лечения
Кортикостероидная терапия: Замещающие дозы (25 мг / м3 гидрокортизона 4 раза) ежедневно полезны для детей с рефрактерным шоком, связанным с нарушением реакции надпочечников.
- Рекомбинантный бактерицидный белок, увеличивающий проницаемость (rBPI), связывается с эндотоксином и блокирует воспалительный каскад. У детей, получавших rBPI, было меньше ампутаций и переливаний продуктов крови, а также улучшились функциональные результаты.
- Другими дополнительными методами лечения сепсиса являются плазмаферез, экстракорпоральная мембранная оксигенация (ЭКМО), фибринолиз и антимедиаторная терапия.
Экстренная помощь
- После защиты дыхательных путей приоритетами у детей с менингококковой инфекцией являются:
- Коррекция сердечно-сосудистого шока и
- Контроль повышенного внутричерепного давления
- Агрессивная жидкостная реанимация 0.9% раствор NaCl в объеме 20 мл / кг в течение 5–10 минут имеет значение и повторяется до тех пор, пока шок не пройдет. Инотропная поддержка необходима для поддержания перфузии тканей.
- В качестве альтернативы можно использовать раствор человеческого альбумина.
- Анемия, коагулопатия находится под наблюдением и коррекцией.
- В случаях повышенного внутричерепного давления необходимо обеспечить адекватную церебральную перфузию путем коррекции шока и оказания нейроинтенсивной терапии.
Дифференциальная диагностика
Инфекционный
- Пятнистая лихорадка Скалистых гор
- Эрлихиоз
- Streptococcal pneumoniae
- Hemophilus influenza типа B
- Стрептококк группы А
- Золотистый стафилококк
- Грамотрицательный бактериальный сепсис с DIC
- Инфекционный эндокардит
- Гонококцемия
- Крысиная лихорадка
- Сыпной тиф
- Вторичный сифилис
Неинфекционные Инфекционные
- Пурпура Геноха-Шонлейна
- Острый геморрагический отек у младенцев
- Нарушения тромбоцитов (идиопатическая тромбоцитопеническая пурпура)
- Коллагеновая болезнь сосудов
- Неопластические процессы
Прогноз
- Балльные системы предназначены для прогнозирования прогноза менингококковой инфекции.Большинство прогностических систем оценки сходятся во мнении, что молниеносная пурпура и шок — плохие прогностические признаки.
- Прогностическая шкала менингококковой септицемии Глазго (GMSPS) оценивает 7 ключевых пунктов: гипотензию, разницу в температуре ядра кожи, кома, острое ухудшение состояния, отсутствие менингизма, прогрессирующая пурпура и дефицит оснований.
- В детской больнице Лос-Анджелеса 5 признаков коррелировали с плохим прогнозом: шок или судороги, гипотермия, общее количество лейкоцитов менее 5000 / мм, количество тромбоцитов менее 100000 / мм и развитие Purpura fulminans .
- Общая смертность от инвазивной менингококковой инфекции в США составляет от 7% до 19%.
- Ретроспективный популяционный анализ смертности от менингококковой инфекции в США с 1990 по 2002 год выявил 3335 случаев смерти от менингококков.
Осложнения
- Последствиями менингококкемии являются некроз кожи (ишемический инфаркт кожи и мягких тканей), потеря слуха, глухота, судороги, ампутация и рубцевание кожи.Нарушение перфузии органов из-за гиповолемии, вазоконстрикции и сердечной недостаточности приводит к преренальной недостаточности, проявляющейся в виде олигурии, анурии или острого некроза канальцев.
- Иммунологические или реактивные осложнения, такие как артрит, кожный васкулит, ирит и перикардит, вызваны отложением иммунных комплексов с полисахаридным антигеном, IgG и C3, что приводит к острому воспалению.
Жемчуг и другие предметы
Профилактика / Профилактика
Профилактика вакцин
Моновалентные капсульные конъюгированные менингококковые вакцины группы C (MenC) используются в Европе, Австралии и Канаде для плановой иммунизации младенцев и детей ясельного возраста.Они очень эффективны, хотя рекомендуется их ревакцинация в подростковом возрасте.
Четырехвалентные конъюгированные вакцины против менингококков A, C, Y, W (Men ACYW) используются для иммунизации подростков в Северной Америке. Он используется в качестве вакцины для групп высокого риска и путешественников во многих странах. Он также заменяет Men C в качестве вспомогательного средства для подростков за пределами Соединенных Штатов.
Бустерные дозы Men ACYW рекомендуются в США для детей из групп высокого риска и лиц, иммунизированных в возрасте до 15 лет.Капсульные вакцины везикул наружных мембран группы B (OMV) используются для вспышек заболеваний с участием единичных клонов.
Две капсульные вакцины группы B (Men B-4C, 2 дозы и Men B-FHbp, 3 дозы) лицензированы для людей старше 10 лет. В Соединенных Штатах он рекомендован пациентам из группы риска и при вспышках заболеваний и может назначаться в возрасте от 16 до 23 лет по усмотрению врача.
Химиопрофилактика для контактов с больными менингококковой болезнью
Доза антибиотика
Рифампицин: 10 мг / кг на дозу; Перорально каждые 12 часов, 4 дозы (для младенцев младше 1 месяца, 5 мг / кг на дозу)
Цефтриаксон: однократная инъекция 125 мг для младше 15 лет и 250 мг для старше 15 лет *
Ципрофлоксацин : 20 мг / кг (макс. 500 мг) старше 1 месяца *
* Данные Комитета по инфекционным заболеваниям Американской академии педиатрии.Красная книга 2015 Отчет Комитета по инфекционным болезням, 30-е издание. Элк Гроув, Иллинойс, Американская академия педиатрии, 2015 г.
Улучшение результатов команды здравоохранения
Менингококкемия — это серьезная опасная для жизни инфекция, с которой лучше всего справляется многопрофильная бригада, в которую входят медсестры интенсивной терапии. Лечение следует начинать даже при низком уровне подозрений на инфекцию; даже задержка на несколько часов может оказаться фатальной.Фармацевт должен информировать пациентов о пользе менингококковой вакцины, особенно для пожилых людей, поскольку она может спасти жизнь.
Перспективы пациентов с менингококкемией ограничены; К сожалению, большинство пациентов умирают, несмотря на адекватное лечение.
Neisseria meningitidis — обзор
Определение и история
Neisseria meningitidis (менингококк) является причиной эпидемической цереброспинальной лихорадки, скоплений и спорадических случаев острого бактериального менингита, 1- 5 5 5 от легкой бактериемии до разрушительного сепсиса, пневмонии и, реже, септического артрита, перикардита, хронической бактериемии, конъюнктивита, эпиглоттита, отита, синусита, уретрита и проктита.Ежегодно во всем мире происходит полмиллиона случаев заражения этим организмом. Смертность остается примерно на уровне 10% в развитых странах и выше, примерно на 20%, в развивающихся странах. 6 Заболеваемость увеличивается еще от 11% до 19% и включает потерю пальцев и конечностей, рубцы, потерю слуха, когнитивную дисфункцию, нарушение зрения, трудности с обучением и задержки в развитии, дефицит двигательных нервов, судороги и поведенческие проблемы.
Менингококковая инфекция была впервые описана поздней зимой и весной в Женеве, Швейцария, в 1805 году как «эпидемическая вспышка с быстрым началом, геморрагической сыпью, течением лихорадки и высокой смертностью с серьезным воспалением центральной нервной системы.” 7 В 1806 году аналогичная эпидемическая вспышка была зарегистрирована в Нью-Бедфорде, Массачусетс, 8 , и впоследствии вспышки произошли по всей Европе и в Соединенных Штатах в течение следующих нескольких десятилетий. Любопытно, что до 1805 г. не сообщалось ни об описании этого особого эпидемического заболевания, ни об эпидемиях в поясе менингита в Африке к югу от Сахары примерно до 1900 г., 9 , что дало повод для предположений о том, что в то время это было новое заболевание. возникающее заболевание.
Marchiafava и Celli 10 (1884) впервые описали внутриклеточные овальные микрококки в спинномозговой жидкости (CSF), а Антон Вейксельбаум 11 (1887) идентифицировал и культивировал организм, который он назвал Diplococcus intracellularis meningitidis . внутри нейтрофилов из спинномозговой жидкости, тем самым устанавливая этиологическую связь между этим организмом и эпидемическим менингитом. Кифер, 12 в 1896 году, и Альбрехт и Гон, 13 в 1901 году, обнаружили, что здоровые люди могут стать носоглоточными носителями менингококка.Вспышки менингококкового менингита в Нью-Йорке в начале 1900-х годов привели к введению Флекснером в 1907 году терапии лошадиной сывороткой для лечения менингококковой инфекции. 14 В 1908 году Брунс и Хон 15 отметили тесную взаимосвязь между уровнем носительства в популяции и возникновением, ростом и спадом эпидемии. Серологически разные менингококки были впервые обнаружены Dopter 16 в 1909 году, и этот организм был отделен от комменсала Neisseria lactamica. Во время Первой мировой войны этот организм вызвал значительные вспышки. Гловер 17 (1917) был первым, кто заметил, что количество носителей в лагерях для новобранцев увеличивалось с периодами скученности, а Гордон и Мюррей 18 в 1915 году разработали первую систему классификации менингококков (I, II, III и IV). . Позже (1918 г.) аналогичная система (A, B, C, D) была разработана Николлем, Дебеном и Жуаном. 19 В 1928-1930 гг. И в 1941 г. произошли серьезные эпидемии в США и во всем мире (серогруппа A). 20-22 Rake 23 (1934) дополнительно определил эпидемиологию состояния носительства менингококка. В 1937 году сульфаниламидная терапия радикально изменила исход менингококковой инфекции и заменила сыворотку в качестве лечения. 24 В 1940-х годах Бранхан дополнительно определил серогруппы менингококков на основе различий в капсулярных полисахаридах и разработал международно стандартизованную номенклатуру A, B, C, 25,26 , которая позже была расширена в 1960-х годах работами Слейтера и Институт медицинских исследований Уолтера Рида, чтобы включить серогруппы X, Y, Z и W-135. 27,28 Более поздняя работа определила серогруппы H, I, K и L. 29,30
N. meningitidis остается разрушительной и всемирной причиной сепсиса и менингита, но в борьбе с ним достигнуты значительные успехи последнее десятилетие введением новых вакцин для предотвращения менингококковой инфекции. 31 -33 Изучение менингококка также привело к открытию важных открытий в отношении патогенеза бактерий и эволюции патогенов у людей. 34 Новые менингококковые конъюгированные вакцины против серогрупп C или A, вакцины против серогрупп A, C, Y и W-135, вакцины против C и Y; и новые вакцины серогруппы B, получившие лицензию, открывают большие перспективы для профилактики во всем мире среди увеличившихся популяций людей (например, младенцев и детей раннего возраста) и могут (по крайней мере, для конъюгированных вакцин белок-полисахарид) вызывать значительную защиту за счет косвенных эффектов и коллективного иммунитета.
 При отсутствии носового платка – кашель и чихание – в «локоть.
При отсутствии носового платка – кашель и чихание – в «локоть.