Виды травм. Классификация травм. Степень тяжести травмы :: SYL.ru
Получить травму сегодня можно практически в любом месте и в любое время. В данной статье именно о травматизме и видах травм и хочется более подробно поговорить.
Основная терминология
В данной статье будут использоваться два основных термина:
- Травма. Это воздействие окружающей среды или внешних факторов на органы, ткани или организм человека в целом. Вследствие этих действий происходят различного рода анатомо-физиологические изменения, которые могут сопровождаться как местной, так и общей реакцией организма.
- Травматизм – это совокупность травм, которые повторяются при определенных обстоятельствах для одинаковых групп населения и на одинаковом отрезке времени.
Вариант 1. Целостность кожных покровов
В самом начале нужно сказать о том, что существует огромное количество различных видов травм. Классифицируются они по самым разным характеристикам. Так, травмы бывают:
- Закрытые. Когда при повреждениях не нарушается целостный кожный покров.
- Открытые. В таком случае целостность кожи нарушается. Также происходит разрыв слизистых оболочек, что повышает возможность инфицирования поврежденных тканей (а это, в свою очередь, приводит к возникновению различного рода осложнений). Чаще всего такие травмы возникают в том случае, если речь идет о переломе костей.
Вариант 2. По степени тяжести
Какие еще существуют виды травм? Так, их можно различать по такому показателю, как степень тяжести.
- Легкая травма. Она не вызывает в организме человека серьезных нарушений или потери работоспособности. К таким травмам относят ссадины, царапины, легкие ушибы, потертости, растяжения легких степеней. Однако при таких повреждениях человеку также требуется оказание врачебной помощи. В некоторых случаях больного могут поместить на амбулаторное лечение. Также позволительными остаются умеренные физические нагрузки.
- Травмы средней тяжести. Это травмы, которые приводят к выраженным изменениям в организме. В таком случае без докторской помощи не обойтись (нужно обратиться к травматологу). Больной получит отпуск (больничный) на срок от 10 дней до 1 месяца. Физические нагрузки в этот период нежелательны.
- Тяжелые травмы. Они вызывают серьезные и резко выраженные изменения в организме. Приводят к потере работоспособности на срок более чем на 1 месяц. Пострадавших в самом начале госпитализируют, потом же возможно амбулаторное лечение.
В зависимости от степени травм, различаются лечение и физическая активность пациента. Однако в любом случае нужно обращаться за докторской помощью. Ведь игнорирование проблемы может привести к возникновению серьезных проблем в работе организма.
Вариант 3. Воздействие
Различают такие виды травм, как острые и хронические. В первом случае они возникают как следствие внезапного воздействия травмирующего фактора. Если речь идет о хронических травмах, то тут принято говорить о периодическом воздействии травмирующего фактора на определенную область человеческого организма.
Вариант 3. Спортивный
Еще одна классификация травм связана с физическими упражнениями (о таких речь идет, если говорят о спортсменах или людях, занимающихся спортом):
- Тендиниты. Так называют воспаления сухожилий. Данная проблема отличается воспалительным процессом в сухожилии, а также болевыми ощущениями.
- Растяжения связок и сухожилий. Чаще всего возникает вследствие неправильно проведенной разминки перед тренировкой. Также причиной могут быть недолеченные травмы или недостаточный реабилитационный период.
- Бурсит. Это воспаление суставной сумки, которая содержит синовиальную жидкость. Чаще всего встречаются бурситы плечевого, коленного и локтевого суставов.
- Суставные мыши (или же рассекающий остеохондрит). Данная проблема появляется при частом соударении костей, что является причиной отделения небольших частичек кости или хряща. Образовывается так называемая суставная мышь, которая нарушает работу сустава.
- Перелом. Возникает при резкой нагрузке на кость. Сопровождается чаще всего разрывом внутренних тканей. Наиболее распространенная причина перелома – неправильное падение, а точнее – неправильное приземление во время падения.
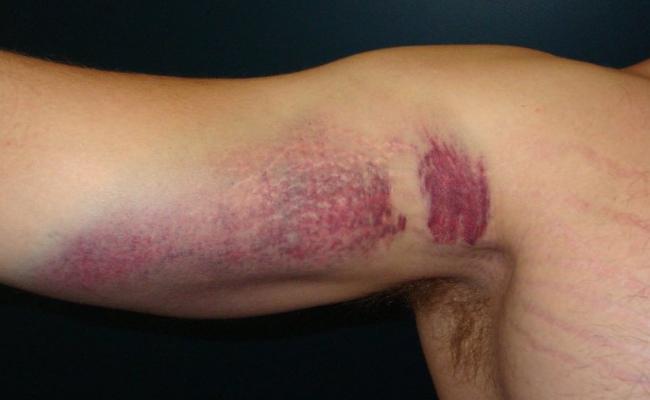
- Следующие виды травм – это ушибы. Они появляются вследствие резкого сильного удара по мышечным тканям. Сопровождающая симптоматика: опухание в месте удара, кровоподтек и возможное последующее образование синяка. Наиболее болезненным является ушиб сустава.
Немного статистики
Какие физические травмы наиболее распространены у спортсменов и людей, которые активно занимаются спортом?
- Для большинства видов спорта характерно повреждение верхних конечностей. К примеру, это спортивная гимнастика (70% всех травм).
- Также могут повреждаться нижние конечности. К примеру, это может быть при занятиях легкой атлетикой (66%).
Для боксеров характерно повреждение лица и головы (это происходит более чем в 65% случаев). Баскетболисты и волейболисты нередко повреждают пальцы рук (80%). У теннисистов страдает локтевой сустав (в 70% случаев), у футболистов – коленный сустав (48% случаев).
Вариант 4. Локализация повреждения
Следующая классификация травм – по локализации повреждения. В таком случае принято говорить о следующих повреждениях:
- Изолированные. Повреждается в таком случае один орган или же сегмент опорно-двигательного аппарата.
- Множественные. Происходит несколько одинаковых повреждений.
- Сочетанные. В таком случае сочетается несколько поврежденных областей. К примеру, может травмироваться голова, грудь и тазовая область. Данные травмы также принято называть политравмами. Если у пациента более пяти областей повреждения, нередко случается травматический шок.
- Комбинированные травмы. Это поражения, которые наносятся последовательно или одномоментно. Однако механический фактор сочетается с разным агентом (химическая, термическая травма). Клиническая картина в таком случае очень тяжелая, а смертность пациентов высокая.
Вариант 5. По глубине проникновения
Существует еще одна классификация травм. Различают их еще по глубине проникновения.
- Поверхностные травмы. Повреждается только кожа или же кожные сосуды. В результате могут возникать гематомы или ссадины.
- Подкожные травмы. В таком случае повреждаются сухожилия, связки, мышцы, суставы, кости.
- Наиболее тяжелая разновидность при данной классификации – полостная травма. Характеризируется сложными повреждениями внутренних органов, которые располагаются в естественных полостях тела.
Травмы позвоночника
Отдельно также хочется рассмотреть различные травмы позвоночника. Причины их возникновения чаще всего бывают следующими:
- Падение с высоты.
- Автомобильные аварии.
- Силовые виды спорта.
Стоит сказать о том, что получить травму позвоночника можно даже в том случае, если неправильно поднят тяжесть. Какие же виды травм в таком случае бывают? В зависимости от причины возникновения, они могут быть:
- Компрессионные. В таком случае происходит сдавливание или перелом тел позвонков. Сюда также относятся трещины в них. При компрессионных травмах может поражаться не только один позвонок, но и несколько.
- Травмы могут возникать вследствие чрезмерного сгибания-разгибания позвоночника. Причиной нередко становятся не только автомобильные аварии, но и несоблюдение техники безопасности.
- Причиной может стать ушиб позвоночника. Серьезные проблемы могут возникать в том случае, если своевременно после ушиба позвоночнику не была оказана нужная помощь.
- Ну и огнестрельное ранение также может привести к травматизации позвоночника.
Различают травмы позвоночника в зависимости от места их размещения. В таком случае принято говорить о:
- Травмах шейного отдела позвоночника.
- Травмах грудного отдела позвоночника (встречаются реже всего).
- Травмах пояснично-крестцового отдела (наиболее часто распространены).
- А также о травмах копчика.
И еще травмы позвоночника различают по характеру травмирования. В таком случае речь идет о:
- Закрытых и открытых травмах.
- Травмах с повреждением спинного мозга и без него.
Мышечные травмы
Существуют также различные травмы мышц. О чем же может идти речь в данном случае?
- Контрактура. Это повышение мышечного тонуса, что вызывает спазм. В таком случае ощущается боль. Нет четкой локализации.
- Крепатура. Это необратимые изменения, происходящие в мышце. Причина — перегрузка мышечной ткани.
- Растяжения. В таком случае происходит повреждение некоторых мышечных волокон. Однако соединительные ткани в данном случае не затрагиваются.
- Разрыв некоторых мышечных волокон. В минимальной степени страдает соединительная ткань.
- Разрыв мышц. Страдает не только мышечная, но и соединительная ткань. Симптоматика: болевой синдром и потеря двигательной функции мышцы.
- Полный разрыв или же отрыв мышцы. В данной классификации самая серьезная травма. Мышца рвется на отдельные части поперечно.
Суставы и кости
Отдельно также нужно рассмотреть травмы суставов и костей. Какие они бывают?
- Ушибы.
- Повреждения внутрисуставных образований.
- Переломы.
- Вывихи и подвывихи.
- Внутрисуставные переломы.
Также травматические повреждения суставов могут быть открытыми (внутрисуставные переломы и ранения) и закрытыми.
Причины травматизма
Какие же существуют наиболее распространенные причины травм? Почему люди так часто травмируются?
- Невнимательность. Человек может просто не увидеть и удариться обо что-то.
- Неосторожность и переоценка своих возможностей нередко также приводят к травматизму.
- Незнание техники безопасности. Особенно актуально это для спортсменов, которые самостоятельно тренируются, или же людей, работающих на производстве.
- Недолеченные травмы. Ранее недолеченные травмы могут становиться причиной нового травматизма.
- Если речь идет о спортсменах, неправильно подобранные упражнения для тренировок также могут стать причиной травматизма.
Причин, почему могут возникать различные травмы, ушибы, множество. Но всегда они связаны с неправильной деятельностью человека.
Что такое травма? Какие виды травм существуют? Что такое
Травма: виды, причины и симптомы

Травмы, по статистике, составляют 9% от общего числа смертей по всему миру. Это одна из самых распространенных причин госпитализации пациентов и обращений за врачебной помощью. Значительная часть пациентов, которые выжили после получения тяжелых травм, получают временную или постоянную инвалидность.
Внезапное кратковременное или продолжительное воздействие на ткани/органы, следствием чего являются анатомические и физиологические изменения различной степени, получило название травмы. Данное воздействие в зависимости от типа поражающего фактора может быть различным, в частности, механическим, химическим и др. Причины травм многообразны. К примеру, механический фактор может представлять собой давление, разрыв, растяжение и др. Электротравма возникает вследствие контакта тканей с электрическим током, а ожоги – в результате взаимодействия с открытым огнем или жидкостями высоких температур. Отдельно стоит отметить химические ожоги, получение которых возможно при контакте с агрессивными химическими веществами. Степень тяжести травмы зависит от скорости и продолжительности внешнего воздействия. Многие травмы требуют неотложной врачебной помощи, а прогноз для пациентов зависит от своевременности начатого лечения.
Что такое травматизм?
Травматизм – термин, подразумевающий степень распространенности различных видов травм среди отдельных групп людей, пребывающих примерно в одинаковых условиях, как в быту, так и на работе. По статистике, среди мужского населения травмы чаще всего случаются в период 20-49 лет, а среди женского – в промежутке между 30 и 59 годами. При этом в любом возрасте мужчины более подвержены травматизму, нежели женщины. Травмы являются третьей по распространенности причиной смертности и первичной инвалидности. Также стоит отметить, что по частоте смертности травмы занимают первое место среди людей трудоспособного возраста.
Огромные усилия на сегодняшний день прилагаются для изучения причин травматизма и причин его возникновения, частоты получения различных видов повреждений, их характера, а также особенностей существования тех или иных групп людей. Согласно обобщенным данным, примерно 6% населения за год подвергаются разным повреждениям.
Существуют различные виды травматизма:
- производственный травматизм, разделяемый на промышленный и сельскохозяйственный;
- непроизводственный, включающий в себя уличный, бытовой и спортивный;
- умышленный травматизм, возникающий на фоне неправомерный действий одного человека по отношению к другому с целью нанести ему увечия или лишить жизни;
- военный травматизм, название которого говорит само за себя и подразумевает получение травм вследствие военных действий или на службе;
- детский, включающий родовой (травмы, полученные во время родов), уличный, бытовой, школьный, спортивный и травматизм, связанный с различными несчастными случаями.
Производственная травма

Несчастные случаи на различных предприятиях нередко являются причиной производственных травм. Именно поэтому социальное страхование на производственных предприятиях для каждого сотрудника является обязательным. Такое страхование распространяется на различные несчастные случаи, возможные на производстве, и так называемые профессиональные заболевания. Причины получения производственных травм могут быть:
- Объективными, в частности техническими и санитарно-гигиеническими.
К первым относятся неисправное состояние используемого оборудования, непредвиденное выключение электроэнергии, неправильное обустройство рабочей зоны и т.д. Среди санитарно-гигиенических причин стоит отметить плохое освещение и загрязненный воздух на предприятии, повышенный уровень радиации и др.
- Субъективными.
К таковым относят в основном организационные и психологические причины травм. Организационными причинами, по которым может возникнуть производственная травма, являются неграмотное распределение рабочего процесса, отсутствие или несоблюдение установленных правил, привлечение неквалифицированных сотрудников к особо опасным работам. Психологические причины являются чисто индивидуальными. К ним относится самонадеянность сотрудников, ослабление самоконтроля, невнимательность, усталость и др.
По статистике, примерно в 80% производственная травма является результатом ошибочных и несвоевременных действий сотрудников. Халатное отношение руководства предприятия и самих его сотрудников создает опасные условия для труда и повышает вероятность травм. Официально расследуются случаи, которые произошли:
- в рабочее время непосредственно на самом предприятии или в другом месте, где сотрудником выполняются рабочие обязательства;
- при выполнении обязанностей, обозначенных работодателем;
- при приведении в надлежащий вид рабочего оборудования, спецодежды, а также во время наведения личной гигиены до и после начала рабочего времени;
- по дороге на работу или домой;
- при авариях на производстве или при ликвидации их последствий.
Производственный травматизм является одной из наиболее важных проблем в современной травматологии, из года в год унося множество жизней или приводя к инвалидности. К основным методам борьбы с производственным травматизмом является профилактика его возникновения, организация квалифицированной травматологической помощи, а также профессиональное лечение для сотрудников.
Виды травм: классификация
По характеру воздействия все типы повреждений принято делить на:
- Механические, возникающие на фоне резкого механического воздействия на ткани. Такого рода повреждения могут иметь различную степень тяжести. К механическим повреждениям также относятся операционные, родовые и случайные травмы.
- Термические, случающиеся при воздействии на ткани чрезмерно низких или высоких температур. Так, к ним относятся, как ожоги, так и обморожения.
- Электрические, возникающие при воздействии на организм разрядов электрического тока, бытового или природного.
- Химические, появляющиеся при контакте тканей организма с щелочами, солями тяжелых металлов, кислотами и другими агрессивными химическими веществами. Химические виды травм могут приводить к местным повреждениям или, всасываясь через кожные покровы, отравлять организм.
- Лучевые, являющиеся следствием продолжительного влияния ионизирующей радиации. Такой вид травмы не всегда имеет моментальное проявление, поскольку защитные функции организма при лучевом воздействии активизируются не сразу.
Кроме вышеперечисленных видов травм выделяют психические и биологические травмы. Последние представляют собой результат воздействия на организм микробов, вирусов и прочих болезнетворных микроорганизмов, а также отравляющих веществ различного происхождения. Психические травмы возникают на фоне воздействия на нервные центры, зрительные и слуховые анализаторы стрессовых факторов и раздражителей.
По характеру воздействия все типы возможных травм принято делить на:
- изолированные, подразумевающие различного рода повреждения одного органа или анатомического отдела;
- множественные – схожие по параметрам повреждения различных частей тела, нижних и верхних конечностей или головы;
- сочетанные, включающие повреждения одного или же сразу нескольких органов, отделов опорно-двигательного аппарата, а также травмы мозга;
- комбинированные, вызываемые действием механического, а также одного или сразу нескольких немеханических травмирующих факторов.
Черепно-мозговая травма (ЧМТ)
По статистике, одной из наиболее распространенных причин смертности и получения инвалидности, в частности лицами молодого возраста, выступает черепно-мозговая травма. Основную группу риска составляют граждане, возрастом до 50 лет. Частота ЧМТ – примерно 300-400 случаев на 100000 человек ежегодно. На территории России ежегодно с диагнозом «черепно-мозговая травма» регистрируется около 400 пациентов на 100 тысяч человек. При этом приблизительно 50 тыс. человек из указанного выше количества пациентов погибают или получают инвалидность. Наиболее распространенными причинами ЧМТ на территории России являются бытовые и производственные несчастные случаи, а также ДТП (дорожно-транспортные происшествия).
Такой вид травмы представляет собой повреждение костей черепа, сосудов, мозга и других внутричерепных образований. Есть и иные варианты ЧМТ:
- тяжелая травма, вследствие которой кости черепа сохраняют свою целостность, а повреждаются внутричерепные структуры;
- нарушение целостности черепа при минимальной мозговой травме.
Среди основных причин ЧМТ выделяют падение с высоты, ДТП, бытовые, производственные и спортивные несчастные случаи. Степень тяжести ЧМТ и индивидуальный прогноз для пациента зависит от степени повреждения головного мозга.
Какой бывает травма головы?
По типу воздействия травмы головы делятся на:
- травмы ускорения, сопровождающиеся диффузным повреждением мозга;
- локальные травмы, возникающие при нанесении удара по голове предметом с определенной силой;
- компрессионные повреждения.
Различные виды травм имеют свои особенности возникновения, клиническую картину и прогноз для пациента. Выделяют разные типы ЧМТ:
- закрытые травмы головы, включающие ушибы, сотрясения, сдавления, а также повреждения черепа при условии сохранения целостности окружающих его мягких тканей;
- открытые – травмы, при которых переломы костей черепа сопровождаются нарушением целостности мягких тканей, различным по интенсивности кровотечением или ликвореей (истечением цереброспинальной жидкости).
Стоит отметить, что открытые травмы мозга подразделяются на проникающие (сопровождающиеся повреждением твердой оболочки) и непроникающие (соответственно, без нее).
По типу полученных повреждений у пациента может быть диагностирована:
- изолированная ЧМТ – травма, не сопровождающаяся другими внечерепными повреждениями;
- сочетанная черепно-мозговая травма, при которой также отмечаются повреждения внутренних органов и костей скелета;
- комбинированная ЧМТ – повреждения, возникающие на фоне воздействия на организм не только механических, но и одного или нескольких немеханических факторов.
Специалистами выделяется три стадии ЧМТ по степени ее тяжести. Так, у пациентов может диагностироваться легкая, средняя и тяжелая стадия черепно-мозговой травмы.
С учетом формы и характера ЧМТ, возраста пациента и состояния его здоровья, а также ряда других факторов выделяют острый, промежуточный и отдаленный периоды ее течения.
Кроме того, выделяют первичную и вторичную ЧМТ. Первичная возникает под воздействием механических факторов, не обусловленных какими-либо церебральными нарушениями. Причиной возникновения вторичной ЧМТ являются падения и механические удары по голове, к примеру, у людей с диагнозом эпилепсии, инсультом и рядом других заболеваний.
Механизмы вторичной мозговой травмы

Вторичное повреждение головного мозга – следствие тяжелой травмы головы. Ее частотность составляет приблизительно 20% всех пациентов с данным диагнозом. Вторичная травма представляет особую опасность для состояния здоровья и даже жизни пациента. Среди основных причин такой патологии стоит отметить гипоксию мозга, развивающуюся из-за отсутствия поступления кислорода через дыхательные пути, артериальной гипотензии и резкого повышения внутричерепного давления.
Тяжелая травма головы
Последствия тяжелой травмы головы для здоровья и жизни пациента зависят от качества и своевременности оказанной врачебной помощи. При таком виде повреждения у пострадавшего может отмечаться целый ряд характерных признаков, в частности:
- неоднократная рвота, которую невозможно преодолеть;
- продолжительная потеря сознания;
- спутанное сознание и потеря памяти;
- непреодолимое желание спать и двоение в глазах;
- судороги и кровь из носа и др.
Состояние пациента при тяжелой травме головы ухудшается стремительно. Для оказания первой помощи при травме головы необходимо:
- уложить пациента в помещении с приглушенным светом, обеспечив ему полный покой;
- подложить под голову и плечи что-то мягкое, слегка приподняв при этом пострадавшего;
- постараться остановить кровотечение из открытой раны на голове (прижимая бинт или же чистую ткань к ране, нельзя давить на нее, если имеется вероятность перелома костей черепа).
Все эти действия необходимо совершать, предварительно вызвав «скорую помощь». До прибытия медиков важно следить за сознанием и наличием дыхания у пострадавшего. В случае отсутствия дыхания необходимо начать выполнение сердечно-легочной реанимации.
Определение и лечение травм мозга
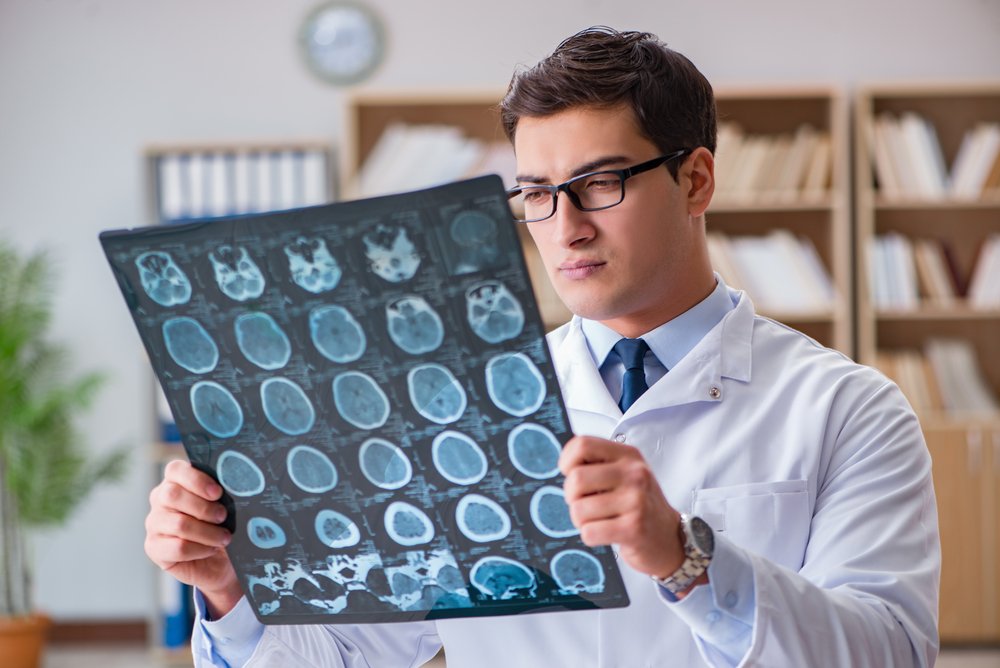
Основными действиями при диагностике ЧМТ можно назвать опрос пострадавшего, сбор анамнеза, осмотр и оценка его состояния. Если человек потерял сознание, нужно, чтобы врачи получили сведения о происшествии от очевидцев и работников бригады «скорой помощи», прибывшей на место. При оценке его состояния важно убедиться в наличие или отсутствие нарушений целостности мягких тканей и произвести неврологический осмотр.
Одним из самых информативных инструментальных методов диагностики является компьютерная томография. Применяя ее, специалисты могут оценить степень повреждения костей черепа, головного мозга и других внутричерепных структур, наличие патологических процессов и характер их течения. КТ может применяться при травмах любых степеней тяжести. Такое исследование дает возможность обойтись без ряда ранее используемых диагностических процедур, в частности краниографии, церебральной ангиографии, эхоэнцефалоскопии и др.
Если возможности незамедлительно провести КТ нет, для диагностики используют магнитно-резонансную томографию. Перед проведением МРТ в обязательном порядке выполняют краниографию с целью исключить наличие металлических инородных тел.
В некоторых случаях применяется эхоэнцефалоскопия, позволяющая наиболее точно оценить смещение внутричерепных структур. При обследовании детей и пациентов с дефектами костей черепа также может использоваться УЗИ. Менее точной, нежели компьютерная томография, является краниография (рентгенологическое исследование без использования контрастных веществ). При обследовании пациента с травмой головы ее необходимо производить сразу в нескольких проекциях. Такое исследование позволяет определить переломы костей черепа, рентгеноконтрастные инородные тела, а также пневмоцефалию.
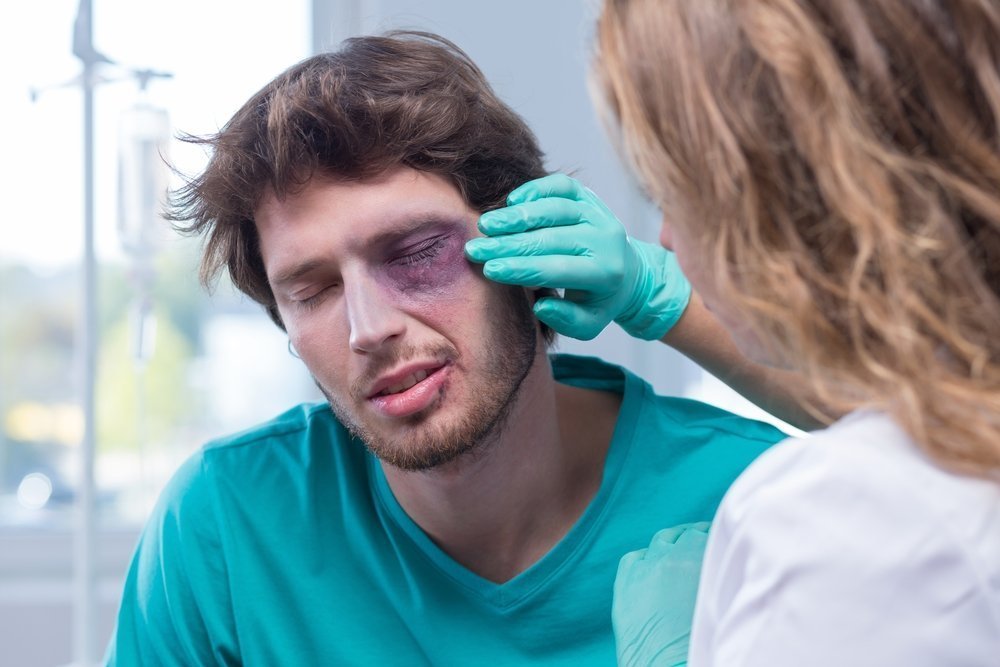
Травма глаза
Довольно уязвимым для различных повреждений является основной орган зрительной системы. Казалось бы, незначительные травмы глаза могут приводить к ухудшению или полной потере зрения. Наиболее подвержены травмам роговица, стекловидное тело или хрусталик. При тяжелой травме глаза повреждению может подвергаться сетчатка и зрительный нерв. По статистике, повреждение глаз составляет 10% от общего числа патологий органа зрения.
Среди основных причин травм глаза отмечают проникающие (сопровождающиеся нарушением целостности оболочек органа) и непроникающие ранения, а также тупые повреждения, воздействие высоких и низких температур, различных химических веществ. По статистике, примерно в 90% случаев повреждения основного органа зрительной системы представляют собой микротравмы и тупые травмы. Общая численность проникающих ранений равна приблизительно 2%, а приблизительно 8% травм глаза приходится на термические ожоги. Рассмотрим подробнее основные виды травмы глаза:
-
Проникающие травмы представляют собой повреждения, при которых инородное тело может нарушать целостность различных отделов основного зрительного органа. Частицы инородных тел могут оставаться в глазу, вызывая резкую боль и обильное слезотечение, светобоязнь и резкое снижение остроты зрения. При проникающем ранении на глазном яблоке пострадавшего можно увидеть саму рану и кровавое пятно вокруг нее. Такое повреждение глаза может привести к разрушению глазного яблока и хрусталика, а также к частичной или полной слепоте.
-
Непроникающие травмы, как правило, являются следствием ушибов и так называемых тупых ударов. Тупая травма – результат повреждения глазного яблока различными предметами. Выделяют три степени тяжести такой травмы. При этом легкой является травма I степени, наиболее тяжелой – III-ей. Такие повреждения могут характеризоваться кровоизлиянием внутрь глаза, отслойкой сетчатки, нарушением целостности сосудистой оболочки органа и сетчатки, а также развитием травматической катаракты.
Причины травм
Для классификации повреждений основного органа зрения используются различные параметры. По сфере деятельности людей, подверженных тем или иным видам травм, повреждения могут иметь промышленное (полученные на производстве), сельскохозяйственное (возможное при выполнении рабочих и бытовых обязанностей), бытовое (травмы, полученные в домашних условиях, на улице и т.д.), спортивное или же боевое происхождение. Последнее на сегодняшний день является наиболее редким. К основным причинам, приводящим к повреждению основного органа зрения, относят:
- мелкие предметы, например, песок, соринки, мошки и др.;
- различные химические вещества, в частности, бытовая химия, строительные составы, косметика и т.д.;
- самые разнообразные острые предметы, к примеру, металлическая стружка на производстве или при выполнении бытовых ремонтных работ;
- тупые удары, возникающие при попадании в глаз, к примеру, камня или снежка, при ударах кулаком или падении с высоты;
- термическое воздействие, подразумевающее контакт глаза с горячими жидкостями, предметами и пр.
Чтобы избежать негативных последствий травмы и сохранить человеку зрение, важно вовремя оказать ему грамотную помощь. Так, первая помощь при травмах глаза должна заключаться в устранении раздражающего фактора, если таковой имеется.
Лечение травм органа зрения
Любое повреждение основного органа зрительной системы требует незамедлительного обращения к врачу. Только квалифицированный специалист с помощью соответствующего оборудования сможет определить степень повреждения и его характер. При первом осмотре пострадавшего окулист проводит осмотр глазного дна с использованием специального зеркала или же ультразвукового исследования, оценивает состояние сетчатки. Если травма проникающая, для оценки состояния пациента применяется рентгенография, позволяющее определить наличие инородного тела в ране. Также при таких повреждениях важно оценить состояние зрительного нерва в пораженном травмой глазу и спрогнозировать возможность сохранения зрения при использовании определенной тактики лечения травмы.
Выбор тактики лечения травм должен проводиться исключительно профильным врачом и может зависеть от различных факторов. Ее подбор – задача опытного офтальмолога. Например, при нарушении целостности стенок глазниц и век пострадавшему требуется срочная хирургическая обработка повреждения. Также может понадобиться восстановление костных структур и оперативное ушивание ран. Если травма получена в результате ударов и контузий, требуется проведение противовоспалительного лечения, а также применение терапии, направленной на рассасывание гематом и предупреждение кровоизлияния. Первая помощь при травмах в результате удара требует незамедлительного наложения холода на пораженный участок. Если повреждения представляют собой проникающие ранения и в органе остается инородное тело, лечение травм требует проведения хирургической операции.
Повреждения глаза: помощь при травмах
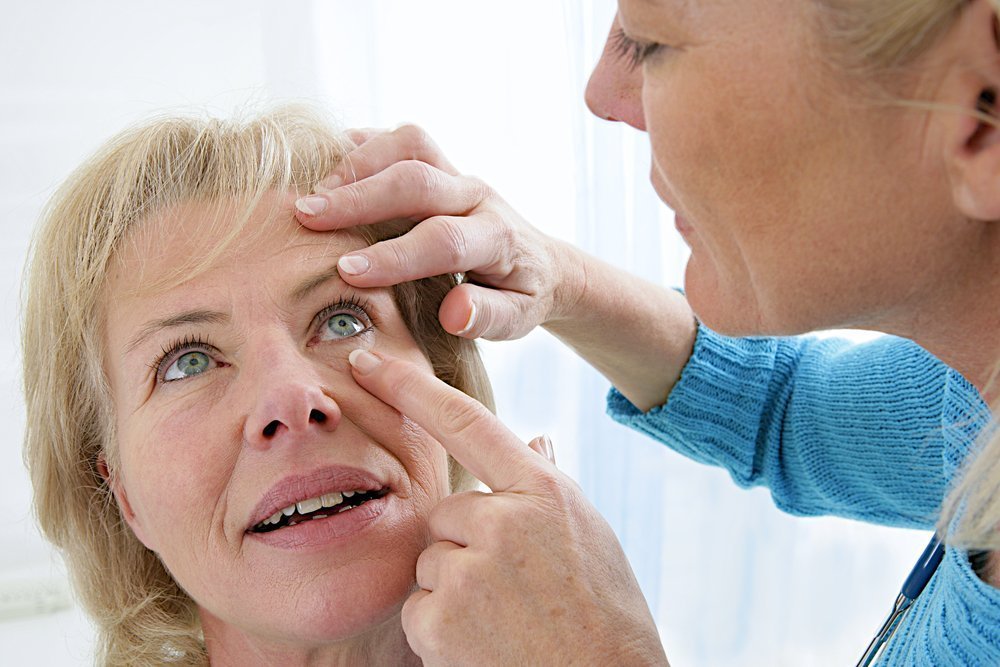
В большинстве своем травмы глаза возникают по причине попадания различных по размерам и типу инородных тел, которые могут быть самыми разнообразными. Основная первая помощь при травмах такого типа может быть оказана пострадавшему, как говорится, на месте. Первое, что необходимо выполнить – не дать пострадавшему тереть глаз, ведь это может лишь усугубить ситуацию. Удалять небольшое по размеру инородное тело надо с помощью чистого куска ткани (например, носового платка). Для аккуратного устранения предмета, раздражающего и травмирующего глаз, следует оттянуть вниз нижнее или постараться слегка вывернуть верхнее веко. Если собственноручно сделать это не удается, следует незамедлительно обратиться к специалисту.
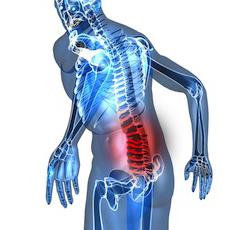
Травмы позвоночника
Причины травм позвоночника могут быть самыми разнообразными. Как правило, к различным повреждениям приводят сильные механические воздействия в результате падения с высоты, ДТП, ударов, обрушивания на человека тяжеловесных предметов и др. Травмирующие факторы в таких ситуациях в большинстве своем определяют и вид получаемого повреждения. Например, травмы позвоночника пассажиров, пребывающих в автомобилях, попавших в ДТП, чаще всего представляют собой повреждения шейного отдела – так называемые, хлыстовые травмы. Причиной их возникновения является резкое сгибание шеи вперед и такое же резкое откидывание головы назад, что характерно для внезапного торможения транспорта. По статистике, хлыстовые травмы намного чаще (примерно в 2.5 раза) случаются у представительниц женского пола, у которых слабо развита шейная мускулатура. Также повреждения шейного отдела позвоночника нередко отмечаются у ныряльщиков, которые не придерживаются основных правил погружения в воду. Для людей, пострадавших в результате падения с высоты, характерным является сочетанный перелом позвоночника с поражением нижнего грудного или тазового отдела, а также пяточных костей.
На спинальные повреждения приходится приблизительно 1% от всех видов травм. Такого плана повреждения включают поражения позвоночника и спинного мозга. В зависимости от того, какой именно участок поражен, травмы позвоночника могут представлять собой:
- повреждение позвонков в различных отделах позвоночного столба
- нарушение целостности поперечного отростка
- повреждение связок, представляющее собой их растяжение или разрыв
- травматический вывих
- повреждения межпозвоночных дисков
Выделяют также неосложненные и осложненные травмы. Неосложненные представляют собой повреждения, при которых нарушение целостности спинного мозга и его корешков отсутствуют.
Симптомы повреждения позвоночника

Выделяют закрытые и открытые травмы позвоночника. Первые распространены в большей мере. При закрытых повреждениях целостность кожи и мягких тканей, которые покрывают позвонки, не нарушается. Также выделяют стабильные и, соответственно, нестабильные травматические повреждения. К первым относятся ушибы, разрывы спинных связок, не сопровождающиеся смещением, хлыстовые травмы (повреждения шейного отдела), а также переломы поперечных и остистых отростков. Под нестабильными травмами подразумевают различные повреждения, которые приводят к появлению патологической подвижности поврежденного отдела позвоночника в момент травмы или прогрессированию патологической деформации в отдаленный период после повреждения. Сюда специалисты относят вывихи, спондололистез, повреждения, связанные со сдвигами и растяжениями и др.
В зависимости от типа повреждения их симптомы могут отличаться, ровно как и последствия травм для пациентов. Так, признаки стабильных травм позвоночника могут выглядеть следующим образом:
- ушибы позвоночника характеризуются разлитой болью в области полученной травмы, припухлостью и кровоизлиянием, незначительной ограниченностью движения;
- дисторсии сопровождаются резкой болью, болезненностью при пальпации и ограничение движения;
- перелом остистых отростков вызывает резкую боль, и, кроме того, поврежденный отросток при пальпации часто выделяется;
- переломы поперечных отростков, являющиеся более распространенными, характеризуются целым рядом признаков, среди которых симптом Пайра, так называемый симптом прилипшей пятки, разлитая боль в области поврежденного участка и др.;
- хлыстовые повреждения шейного отдела сопровождаются головной болью, болезненными ощущениями в области шеи, возможны также нарушения памяти, невралгии и онемение конечностей.
Симптоматика повреждений зависит не только от самого типа травмы, но и от того, какой именно отдел позвоночника поражен.
Последствия травм позвоночника
Вид травмы, ее степень тяжести, локализация пораженного участка – основные факторы, определяющие прогноз лечения и последствий травмы для пациента. По статистике, тяжелые травмы позвоночника наиболее распространены и почти в половине случаев приводят к инвалидности. Если травмы позвоночного столба совмещаются с нарушением целостности спинного мозга, их последствия для пациентов практически всегда являются довольно серьезными и примерно в 80-95% случаях приводят к инвалидности.
Наиболее опасными считаются травмы шейного отдела позвоночного столба, сочетающиеся с поражением спинного мозга. Они нередко приводят к остановке дыхания и блокировке кровообращения, что становится причиной почти моментальной гибели человека. Кроме того, при такой травме возможна гибель пострадавшего в результате развития гипостатической пневмонии, урологических патологий и пролежней, приводящих к заражению крови.
Наиболее перспективными в плане лечения являются спинальные травмы у детей, в том числе и повреждения, полученные при родах. Обусловлено это тем, что детский организм наиболее податлив к адаптации после различных травм позвоночника.
Какими будут последствия травм, зависит не только от их вида, но и от своевременности и качества помощи, оказанной пострадавшему. Если помощь человеку оказана неправильно, это лишь может усугубить его состояние и сделать прогноз лечения травм менее благоприятным.
Лечение травм позвоночника – процесс долгий и требующий комплексного воздействия. Как правило, его выполнение – задача таких специалистов, как травматолог, реабилитолог и нейрохирург.
Травмы нижних конечностей

Причины травм ног многообразны. Это могут быть как сильные удары, так и падения, ДТП, чрезмерные физические нагрузки и др. К ним относятся:
- Ушибы или повреждения, полученные в результате сдавления.
Ушибы могут являться причиной трещин и даже переломов костей, повреждения суставов. На месте ушибов, как правило, возникает гематома. Возможно также образование отека.
- Вывихи, которые могут быть врожденными (полученными во время внутриутробного развития) или же приобретенными в результате различных травм ног.
Основными симптомами вывиха является резкая боль, ограничение подвижности сустава и принятие им неестественного положения.
- Растяжение или же полный разрыв связок – травма ноги, подразумевающая повреждение связочного аппарата голеностопного или коленного суставов, а также повреждение менисков.
Такие травмы возникают, как правило, при чрезмерных нагрузках на связки. В месте повреждения при таком виде травмы образуется гематома и появляется отек, а также отмечается резкая неутихающая боль.
- Переломы – травмы нижних конечностей, которые могут быть закрытыми и открытыми, сопровождаться осложнениями или протекать без них.
Причинами таких повреждений могут быть чрезмерные нагрузки на ноги, ДТП, падения и др. Признаками переломов являются боль, быстрое образование отека, гематома в области пораженного участка, его деформация, характерный хруст при движении, ограниченность движения. Открытый перелом – травма, при которой без специальных диагностических методов можно увидеть поврежденную кость.
Травма колена
Различным видам травм колена подвержены люди всех возрастных категорий. Даже при обычной ходьбе возможно такое повреждение, если тому сопутствуют определенные факторы. Например, увеличивать вероятность травм суставов колена может естественное их изнашивание в результате старения, а также ряд заболеваний, например, артрит или остеопороз. Чаще всего травма ноги в области колена возникает у спортсменов. Но также нередко подвержены ей люди во время активных развлечений (катаний на лыжах, роликовых коньках и др.). Не менее вероятной является производственная и бытовая травма.
В теле человека наиболее крупным суставом можно назвать именно коленный сустав. Между его верхней, именуемой бедренной, и нижними (больше- и малоберцовой) костями локализуются хрящевидные образования, получившие название мениски. Основные кости ног соединяются между собой с помощью связок, сухожилий и мышц. Внутри сустав покрывает так называемый суставный гиалиновый хрящ, обеспечивающий плавность его движения и являющий собой эластичную ткань с гладкой поверхностью. Травмы колена чаще всего представляют собой повреждение одной или сразу нескольких перечисленных выше структур.
Острые травмы колена часто возникают в результате внезапного прямого удара по нему, неестественного изгибания, выкручивания нижней конечности или же падения и удара коленом. Такие повреждения сопровождаются практически моментальным возникновением боли, отека и гематом. При острых травмах могут повреждаться нервы и кровеносные сосуды. Пострадавшие могут отмечать онемение в области повреждения, холод, слабость, бледность кожи и посинение в месте травмы, а также легкую дрожь в колене. Среди основных разновидностей травм ноги в области колена выделяют:
- повреждения связок и сухожилий, в частности их растяжение;
- разрыв мениска;
- трещины коленной чашечки, больше- и малоберцовых костей в верхней их части, бедренной кости в нижней ее части;
- вывих коленной чашечки, наиболее распространенный у девочек 13-18 лет;
- вывих коленного сустава – травма, которая может произойти в результате удара большой силы.
Чрезмерные нагрузки также могут стать причиной травмы колена, приводящие к раздражению и воспалению коленного сустава. Такие повреждения возникают из-за многократно повторяющихся действия или длительных сильных нагрузок. Среди последствий таких воздействий стоит отметить:
- бурсит, представляющий собой воспалительное поражение синовиальных сумок;
- тендинит, являющийся воспалительным поражением сухожилий, а также тендиноз;
- синдром Плика, заключающийся в скручивании и утолщении связок колена и др.
Применяемое лечение травм колена должно включать в себя незамедлительное предоставление медицинской помощи, полный покой для поврежденной конечности, профессиональное наложение шин, различные физиотерапевтические процедуры, медикаментозное лечение и в некоторых случаях оперативное вмешательство. Выбор метода лечения зависит от различных факторов, в частности от области поражения, типа травмы и степени ее тяжести, возраста пациента, состояния его здоровья и привычного образа жизни.
Перелом бедра
Среди основных травм бедра выделяют переломы и вывихи. Первые представляют собой особую опасность для здоровья и полноценной подвижности человека. Среди такого рода травм выделяют:
- перелом верхней части бедренной кости, сопровождающийся нарушением целостности шейки бедра, вертельным переломом;
- перелом нижней части бедренной кости;
- диафизарный перелом.
Основную группу риска для перелома бедра составляют пожилые люди. В большей степени такой травме подвержены представительницы женского пола, часто страдающие остеопорозом и слабым мышечным тонусом. Основной причиной травмы верхней части бедра является падение, резкий удар, ДТП и др. Пожилые люди могут получить такую травму при прямом ударе или при падении на тазобедренный сустав. Также перелом шейки бедра у людей преклонного возраста может быть при неудачном падении, когда человек спотыкается и резко переносит массу своего тела на одну ногу.
Симптомами перелома бедра являются:
- Резкая и ярко выраженная боль в области тазобедренного сустава, отдающая в пах. При внутрисуставном переломе болезненные ощущения могут быть слабыми в состоянии покоя и увеличиваться при движении. Также проявляется болезненность при пальпации.
- Вывернутое положение нижней конечности. Если перелом бедра сопровождается смещением, подвергнувшаяся травме нога кажется значительно короче здоровой. При вколоченном переломе такая особенность не наблюдается.
- Перелом верхней части бедра делает невозможным поднятие и распрямление ноги в лежачем положении.
- Если перелом вертельный, мягкие ткани вокруг поврежденного участка отекают и на них появляются кровоподтеки.
Отдельно стоит сказать об открытых переломах, при которых возможно сильное кровотечение.
При такой травме, как перелом шейки бедренной кости в ней и в головке бедра нарушается кровообращение, что значительно усложняет процесс срастания костных тканей. Последствия травмы такого плана зависит от места перелома. Так, чем выше его расположение, тем менее благоприятным является прогноз для пациента.
Вывих бедра
Вывих бедра – довольно распространенная на сегодняшний день травма. Причинами его возникновения являются прямые сильные воздействия, падение с высоты, сдавление в результате обвалов, ДТП и др. Вывихи бедра могут быть передними и задними. Более распространенным является задний вывих, возникающий в результате резкого вращения или сгибания бедра к внутренней стороне. При этом задний отдел капсулы сустава повреждается головкой бедренной кости. В зависимости от расположения вывихнутой суставной головки, выделяют подвздошный и седалищный вывих.
Передний вывих случается редко. При такой травме головка кости бедра смещается по направлению вниз, в результате чего суставная капсула разрывается. Передние вывихи делятся на запирательные и лонные. Также такая травма может быть врожденной, что обусловлено дефектами, возникшими во время внутриутробного развития.
При вывихе бедра отмечается видимая деформация нижней конечности. При этом пациенты ощущают сильную боль. При заднем вывихе конечность выгибается коленом к внутренней стороне и выворачивается. При сильном сгибании имеется большая вероятность седалищного вывиха. Передний вывих сопровождается выворачиванием колена наружу. При такой травме наблюдается сгибание нижней конечности в области тазобедренного и коленного сустава, а также полная ограниченность движения.
Первая помощь при травме, которая представляет собой вывих бедра, заключается в введении обезболивающего и незамедлительной госпитализации пострадавшего. Важно обеспечить пострадавшему полный покой и обездвижить поврежденную ногу.
При лечении травмы такого плана важно правильно вправить сустав. Данная процедура выполняется с использованием анестезии, которая поможет мышцам, окружающим поврежденный сустав, максимально расслабиться. Вправление вывихов может производиться различными способами. Наиболее востребованы сегодня методы Депре-Бигелоу, Джанелидзе-Коллена и Кефера-Кохера. После вправления вывиха пациенту требуется наложение специальной втягивающей шины, носить которую необходимо примерно один месяц. После снятия наложенной шины при благоприятном течении применяемого лечения пациенту рекомендовано прохождение специального реабилитационного курса. Иногда может потребоваться использование костылей, позволяющих уменьшить нагрузку на поврежденную ногу в процессе движения. Среди осложнений вывиха бедра стоит отметить развитие дегенеративных изменений в поврежденном суставе, именуемых коксартрозом.
Понятие о травме. Классификация и характеристика травм.
Стр 1 из 15Следующая ⇒Понятие о травме. Классификация и характеристика травм.
Травма — это факторы внешней среды, вызывающие в организме повреждение тканей или функциональное нарушение без видимых морфологических изменений в них.
Повреждение — это нарушение целостности или функционального состояния ткани, возникающее в результате воздействия на неё какой-либо травмы. На повреждение организм отвечает соответствующей защтино приспособительной реакцией.
Классификация
1. Механические травмы-воздействие механической силы на организм. Повреждения вызывающие механические травмы разделяются на операционные, случайные, родовые, военного времени. Они могут быть открытыми и закрытыми. Те и другие бывают не-/прямыми, множественными и одиночными.
Закрытые механические повреждения характеризуются сохранением анатомической целостности кожи и слизистых. К ним относятся ушибы или контузии, растяжения, разрывы мягких тканей и паренхиматозных органов, вывихи суставов, нарушение целостности костей. Из-за особенностей анатомо-гистологического строения кожи она обладает большой эластичностью и прочностью. Поэтому её анатомическая непрерывность может сохраниться даже при тяжелых травмах, когда органы и ткани, лежащие под ней, оказываются в состоянии растяжения, разрыва, раздавливания, размозжения, перелома и даже раздробления.
Открытые механические повреждения-раны, характеризуются разъединением кожи, слизистых и лежащих под ними мягких тканей, внутренних органов и костей. Они больше чем закрытые подвержены повторному травмирующему воздействию внешней среды, а также загрязнениям, обсеменению различными микроорганизмами. К ним относятся раны различного вида и характера, открытые переломы и вывихи. Прямые механические повреждения возникают на месте приложения травмирующей механической силы. Непрямые – появляются на некоторм расстоянии от места приложения травмирующего воздействия.
2. Термическая травма встречается реже чем механические и связаны с воздействием на кожу животных высоких (ожоги) или низких (отморожения) температур.
3. Электрическая травма сопряжена с прохождением через организм электрического тока или молнии.
4. Лучевая травма связана с более или менее длительным воздействием лучистой энергии или ионизирующей радиации. Этот вид травмы не вызывает у животных моментальной защитной реакции и не распознается непосредственно после ее нанесения.
5. Химическая травма является следствием воздействия на ткани кислот, щелочей, солей тяжелых металлов, боевых отравляющих веществ и некоторых химических веществ, применяемых для обработки животных. Одни химические вещества вызывают преимущественно местные повреждения, другие, всасываясь через кожу и слизистые оболочки, действуют токсически на весь организм.
6. при Биологической травме повреждающими факторами являются вирусы, микробы, грибки, микропаразиты, токсины и другие продукты их жизнедеятельности, а также яды и алергены животного и растительного происхождения.
7. Психическая травма возникает при испуге, вызванном восприятием внешних явлений зрительным и слуховым анализатором, а также грубым воздействием человека, вызывающим страх у животных. Эта травма чаще наблюдается у животных с повышенной возбудимостью и преобладанием возбудительных процессов над тормозящими. Каждая из выше названных травм может быть острой и хронической. Под действием острых травм в организме немедленно возникают повреждения тканей, функциональные расстройства, и острые реактивные процессы; при хронических травмах указанные явления проявляются после длительного или повторного воздействия её.
Также выделяют комбинированную травму, когда воздействие на ткани одной из травм, например механической, сочетается с повреждающим влиянием на них химической или другой травмы. Тогда в организме возникают более тяжелые повреждения, часто заканчивающиеся гибелью животного.
Непосредственно после нанесения тяжелых трам, а иногда в момент их нанесения возникает опасность развития колапса, шока, парезов, параличей, потери отдельных тканей, органов, частей тела, возможна внезапная смерть. Механические травмы, особенно раны, сопровождаются кровотечением, часто угрожающим жизни животного. Повреждения покровов способствуют проникновению инфекта в ткани внутренней среды организма и создает опасность развития общей или местной инфекции.
При обширных, особенно закрытых, часто развивается травматический токсикоз, обусловленный всасыванием продуктов ферментативного распада мертвых тканей. Под действием травм часто развиваются трофические расстройства, ухудшающие или полностью затормаживающие регенерацию. При больших повреждениях и омертвениях тканей даже после благоприятного заживления, на месте травм развиваются обширные рубцы, затрудняющие или полностью выключающие из функции орган или даже целые части тела.
Исходы травм одной и той же силы и продолжительности воздействия зависят от анатомических и физиологических особенностей поврежденных тканей и органов, их жизненной важности, наличия в них предшествующих патологических изменений, а так же от функционального состояния нервной системы в момент нанесения травмы и видовой реактивности травмированных животных.
2. Понятие о травматизме. Классификация и принципы профилактики травматизма.
Под травматизмом понимают совокупность разнообразных факторов, вызывающих повреждение организма.
В настоящее время различают следующие виды травматизма животных:
1. сельскохозяйственный;
2. эксплуатационный;
3. спортивный;
4. транспортный;
5. случайный;
6. военный и выделенный автором;
7. кормовой, с его причинными и повреждающими особенностями.
1. Сельскохозяйственный травматизм возникает в результате нарушения зоогигиенических условий и правил содержания животных (сквозняки, плохо устроенные полы и жижестоки, сырость, плохая вентиляция, неисправность помещений и оборудования, недостаточность выгульных площадок и моциона, неправильная организация крупно-группового содержания), а также при неправильном и небрежном использовании средств механизации, автоматизации и электрификации (нарушение техники безопасности).
2. Эксплуатационный травматизм наблюдается при неправильной и чрезмерной эксплуатации животных.
3. Спортивный травматизм, являясь разновидностью эксплуатационного, наблюдается преимущественно у лошадей. Чаще всего он обусловлен неправильным тренингом, неумелым управлением и недоучетом физиологических возможностей животного, а также условиями состязания, рельефом местности и пр.
4. Транспортный травматизм возникает у животных при перевозке их железнодорожным, автомобильным, водным и авиационным транспортом.Он характеризуется относительной массовостью и своеобразием поражения стато-динамического аппарата животных (растяжения сухожильно-связочного аппарата, миозиты, миопатозы, артриты, пододерматиты и др.).
5. Случайный травматизм носит преимущественно механический, термический, химический, электрический, радиационный характер. Нередко он, связан с метеорологическими и стихийными бедствиями. Его труднее предусмотреть и профилактировать, чем другие виды травматизма.
6. Военный травматизм— совокупность механических, термических, химических, электрических и радиационных повреждений, причиняемых животным во время войны.
7. Кормовой травматизм связан с кормлением, кормоприготовлением, качеством кормов, а также с состоянием пастбищных угодий (засоренность металлическими предметами, ядовитыми травами и пр.).
Клинические признаки
Эректильная фаза шока развивается в момент нанесения травмы и продолжается от нескольких секунд до нескольких минут. Клинически она проявляется резким, буйным возбуждением: животное издает сильные звуки (визг, рычание и пр.), бьется, стремится освободиться от фиксации. Глаза широко открыты, зрачки и ноздри расширены, дыхание учащено; пульс частый, сильного наполнения, кровяное давление повышено. Может наблюдаться усиленное потоотделение.
При легкой форме эректильного шока и прекращении сильных болевых раздражений животное выходит из шокового состояния. В случаях средней и особенно тяжелой формы эректильная фаза переходит в торпидную фазу шока.
Торпидная фаза шока характеризуется резким угнетением, понижением рефлексов при сохранении «сознания»; отсутствием реакции на вновь наносимую боль; снижением всех функций организма, в результате чего мышцы становятся вялыми, животное ложится или падает, лежит неподвижно, слабо реагируя на слуховые раздражители.
Дыхание станоится поверхностным, неправильным и редким, слизистые оболочки бледные; пульс слабый, частый, едва различимый, кровяное давление прогрессивно падает; наблюдается стеклянный блеск роговицы, зрачки расширены, вяло реагируют на свет; температура тела снижается на 1-2°С; наблюдается непроизвольное отделение фекалий и мочи.
Кровь постепенно сгущается; уменьшается количество плазмы, вследствие чего число эритроцитов в объеме крови оказывается увеличенным; ухудшается гемодинамика, ослабевает сердечная деятельность; нарушается обмен веществ; снижается функция почек, возникает олигурия и даже анурия; изменяется функциональное состояние других органов и систем.
При благоприятном течении и своевременном лечении торпидная фаза шока заканчивается выздоровлением, в других случаях-переходит в паралитическую фазу вследствие истощения нервных центров и возникновения центральных параличей. При этой фазе снижается температура тела на 2°С и даже на 3°С, кровяное давление становится очень низким. Пульс едва уловим, рефлексы и другие реакции на внешние раздражители отсутствуют.
Для лечения применяют этиотропную терапию, направленную на устранение причины шока и симптоматическую, которая включает в себя применение адреналина, длительную (более 5-6 часов) инфузионную терапию,кислородотерапию, а также введение лекарственных препаратов — антибиотиков, мочегонных средств для купирования отека легких, стероидные гормоны, анальгетики и другие, в зависимости от тяжести состояния и динамики течения заболевания.
Клинические признаки
Эректильная фаза шока развивается в момент нанесения травмы и продолжается от нескольких секунд до нескольких минут. Клинически она проявляется резким, буйным возбуждением: животное издает сильные звуки (визг, рычание и пр.), бьется, стремится освободиться от фиксации. Глаза широко открыты, зрачки и ноздри расширены, дыхание учащено; пульс частый, сильного наполнения, кровяное давление повышено. Может наблюдаться усиленное потоотделение.
При легкой форме эректильного шока и прекращении сильных болевых раздражений животное выходит из шокового состояния. В случаях средней и особенно тяжелой формы эректильная фаза переходит в торпидную фазу шока.
Торпидная фаза шока характеризуется резким угнетением, понижением рефлексов при сохранении «сознания»; отсутствием реакции на вновь наносимую боль; снижением всех функций организма, в результате чего мышцы становятся вялыми, животное ложится или падает, лежит неподвижно, слабо реагируя на слуховые раздражители.
Дыхание станоится поверхностным, неправильным и редким, слизистые оболочки бледные; пульс слабый, частый, едва различимый, кровяное давление прогрессивно падает; наблюдается стеклянный блеск роговицы, зрачки расширены, вяло реагируют на свет; температура тела снижается на 1-2°С; наблюдается непроизвольное отделение фекалий и мочи.
Кровь постепенно сгущается; уменьшается количество плазмы, вследствие чего число эритроцитов в объеме крови оказывается увеличенным; ухудшается гемодинамика, ослабевает сердечная деятельность; нарушается обмен веществ; снижается функция почек, возникает олигурия и даже анурия; изменяется функциональное состояние других органов и систем.
При благоприятном течении и своевременном лечении торпидная фаза шока заканчивается выздоровлением, в других случаях-переходит в паралитическую фазу вследствие истощения нервных центров и возникновения центральных параличей. При этой фазе снижается температура тела на 2°С и даже на 3°С, кровяное давление становится очень низким. Пульс едва уловим, рефлексы и другие реакции на внешние раздражители отсутствуют.
Лечение. Рациональная терапия травматического шока должна быть комплексной, как можно ранней, направленной на коррекцию всех нарушенных вегетативных процессов и восстановление функциональных нарушений организма.
Основными принципами лечения при шоке являются:
1) срочное прекращение (блокирование) потока болевых импульсов из зоны травмы в кору головного мозга;
2) ликвидация причины (источника) болевого раздражения (травма, операция и др.) и нормализация функции нервной системы;
3) восстановление гемодинамики и поднятие артериального давления;
4) прекращение токсемии и восстановление нарушенного обмена веществ.
Блокирование болевых импульсов достигается путем срочного применения новокаиновых блокад, вид которых определяется видом и локализацией повреждения, вызвавшего травматический шок. При открытых травмах органов грудной полости (пневмоторакс) применяют шейную вагосимпатическую блокаду, а при брюшной и тазовой — надплевральную новокаиновую блокаду чревных нервов и пограничных симпатических стволов (по В. В. Мосину). Положительный эффект можно получить от внутривенного введения новокаина (0,25 %-й раствор в дозе 1 мл/кг). Срочно назначают витамины С, Bj, В6, В12. Для снятия шока при операциях и травмах, переломах костей немедленно проводят местную анестезию (инфильтрационную, проводниковую, эпидуральную) в зависимости от локализации повреждения, после чего ликвидируют последствия травмы. Проникающие раны в грудную и брюшную полости после тщательной антисептической обработки закрывают швами, в случаях выпадения кишечника его вправляют в брюшную полость. Для предупреждения и снятия болевого раздражения при переломах костей в зону перелома инъецируют 2-3 %-й раствор новокаина на 30% -м этиловом спирте, при ущемлении нервного ствола его высвобождают от костных отломков и накладывают иммобилизующую повязку.
После выключения болевых рефлексов лечение направляют на восстановление нарушенных функций организма. Животному назначают абсолютный покой.
При лечении травматического шока могут быть использованы кровезаменители и противошоковые жидкости. В качестве кровезаменителей применяют белковосодержащие жидкости — коллоидный инфузин, аминопептид, аминокровин, желатиноль и др. Из синтетических средств рекомендуются полиглюкин (декстран), поливинол, поливинилпирралидон. Доза вливаемого кровезаменителя зависит от тяжести травматического шока, особенностей травмы и ее осложнений — в среднем она составляет от 3-4 до 5-6 л.
Необходимо помнить, что вводить следует какое-либо одно трансфузионное средство, так как они в большинстве своем обладают антагонизмом.
Отметим, что рекомендуемые в некоторых учебниках общей хирургии при травматическом шоке прописи противошоковых жидкостей Э. А. Асратяна и И. Попова не безвредны для организма животных ввиду завышенной в них дозы натрия хлорида. В жидкости Э. А. Асратяна его доза превышает терапевтическую в 8-10 раз, а в жидкости И. Попова — в 3-4. В этом отношении заслуживает внимания «камфорная сыворотка» по прописи М. В. Плахотина, которая обеспечивает высокий терапевтический эффект. В ее состав входят следующие наименования: камфора — 3 г, глюкоза — 100 г, кальция хлорид — 20 г, физиологический раствор натрия хлорида — 2000 мл. Вводят внутривенно крупным животным в дозе 1500-2000 мл, мелким — 150-200 мл. Указанная жидкость эффективна также при вторичном шоке, этиологическим фактором которого является интоксикация и инфекция. В этих целях применяют также 40 %-й раствор гексаметилентетрамина в дозе 40-50 мл (крупным животным) с добавлением 10%-го кальция хлорида и дозы кофеина (внутривенно). Оба последних средства обеспечивают дезинтоксикацию, выводят токсины из организма, снижают проницаемость капилляров и клеточных мембран. Однако следует помнить, что во всех случаях лечения при травматическом шоке необходимо проводить полное или частичное иссечение мертвых тканей и тщательное дренирование.
Профилактика травматического шокаоснована на обеспечении оптимальных зоогигиенических условий в содержании, кормлении и эксплуатации животных, исключающих механические и другие виды травм. При проведении хирургических операций в целях профилактики операционного шока применяют наркоз, местное обезболивание и специальные новокаиновые блокады. Так, для профилактики шока перед абдоминальными операциями проводят надплевральную новокаиновую блокаду (по В. В. Мосину). Для профилактики плевропульмонального шока при проникающих ранах и операциях на органах грудной полости проводят ваго- симпатическую блокаду, а также перед хирургической операцией вводят глюкокортикоид, способствующий повышению устойчивости организма к развитию послеоперационного шока.
Этиология воспаления
Воспаление в подавляющем большинстве случаев возникает в результате воздействия на ткани и органы животного разнообразных травм и в том числе микроорганизмов, вирусов и макропаразитов. Большое значение в возникновении воспаления принадлежит реактивности, а также условиям, снижающим сопротивляемость организма.
Фазы воспаления
Первая фаза воспаления характеризуется явлениями гидратации (набуханием), она возникает в очаге воспаления в результате активной гиперемии, экссудации, ацидоза, местного нарушения обмена, окислительно-восстановительных процессов и кислотно-щелочного равновесия. В дальнейшем гидратация усиливается в результате нарушения крово- и лимфообращения и активизации ферментативных процессов, накопления физиологически активных веществ и повышения онкотического и осмотического давления.
Основные процессы, развертывающиеся в первой фазе, сводятся к следующему: в центре очага воспаления создаются условия для внутритканевого переваривания мертвых тканей и инфекта, а по периферии, на границе со здоровыми тканями, возникают процессы локализации и ограничения (барьеризация) зоны повреждения и первичного внедрения инфекта. Вначале формируется клеточный барьер, который постепенно превращается в грануляционный.
В процессе ферментативного расщепления мертвых тканей в очаге воспаления накапливаются токсические продукты тканевой деструкции (асептическое воспаление) или токсины микробов (при инфекционном воспалении). При этом дополнительно некротизируются клетки тканей, повреждаются и гибнут лейкоциты. В результате ферментолиза и фагоцитоза в центральной части очага инфекционного воспаления мертвые ткани разжижаются, накапливается гнойный экссудат, постепенно формируется полость абсцесса, отграниченная от соседних неповрежденных тканей грануляционным барьером. Этот барьер препятствует генерализации инфекта и распространению некроза на поврежденные ткани. Полное отграничение грануляционным барьером гнойной полости указывает на созревание абсцесса. По мере его созревания воспалительные явления начинают ослабевать, и воспаление переходит во вторую фазу.
Вслед за воздействием повреждающего агента в зоне повреждения возникает рефлекторный спазм мелких кровеносных сосудов; вскоре они расширяются, развивается активная гиперемия, ускоряется кровоток, повышается кровяное давление и местный обмен. Одновременно с этим выделяется гистамин, ацетилхолин, лейкотаксин, а из поврежденных клеток освобождаются ионы калия и другие продукты тканевого распада. Воздействуя на стенки сосудов, эти вещества еще более усиливают кровоток, повышают местное кровяное давление, увеличивают проницаемость капилляров и экссудацию жидкой части крови. Вначале вместе с экссудатом в ткани проникают мелкомолекулярные белки — альбумины, позднее белки-глобулины и, наконец, фибриноген. Одновременно из сосудов мигрируют лейкоциты и накапливаются в тканях зоны повреждения (особенно в большом количестве при гнойном воспалении).
Накопление лейкоцитов в воспалительном очаге сопровождается развитием фагоцитоза и ферментативного воздействия на вредоносный агент.
Нарушение жирового обмена приводит к накоплению в экссудате жира и жирных кислот вследствие распада и перерождения клеток. Происходит неполное окисление жиров, в очаге воспаления скопляется большое количество недоокисленных продуктов.
Расщепление белков осуществляется ферментами клеток мезенхимы и протеолитическими ферментами, выделяемыми нейтрофильными лейкоцитами. Под их воздействием в очаге воспаления образуются крупные молекулы полипептидов и аминокислоты. Накопление недоокисленных продуктов углеводного, жирового и белкового обмена и связанной углекислоты сопровождается повышением концентрации водородных ионов и развитием ацидоза. Вначале ацидоз носит компенсированный характер, так как кислые продукты нейтрализуются щелочными резервами тканей (компенсированный ацидоз). В дальнейшем, когда в очаге воспаления затрудняется или совсем прекращается крово- и лимфообращение, концентрация водородных ионов еще более повышается, а щелочные резервы тканей истощаются, наступает декомпенсированный ацидоз
Вследствие гибели и распада клеток в экссудате увеличивается количество ионов калия. Чем интенсивнее воспаление, тем больше накапливается калия в экссудате. Накопление их способствует повышению проницаемости сосудов, усилению боли, развитию нервно-дистрофических явлений и некротизации тканей с пониженной жизнеспособностью.
Распад тканевых элементов сопровождается расщеплением крупных молекул на мелкие, что ведет к повышению молекулярной и ионной концентрации. В результате этого увеличивается осмотическое давление, а это приводит к дальнейшему нарушению крово- и ламфообращения и неблагоприятно сказывается на функциональном состоянии клеток. Наряду с этим повышается и онкотическое, давление, т. е. увеличивается дисперсность тканевых коллоидов, их способность притягивать и задерживать воду. По направлению к периферии очага воспаления онкотическое давление, так же как концентрация водородных ионов и калия, постепенно уменьшается. Описанные био-физико-химические сдвиги, развивающиеся в очаге воспаления, способствуют гидратационным явлениям, т. е. набуханию, в первую очередь поврежденных тканей, а также усилению протеолиза и активного фагоцатоза.
В первой фазе воспаления у лошадей и собак преобладает серозная (асептическое воспаление) или серозно-гнойная (инфекционное воспаление) экссудация и ярко выраженный протеолиз (расплавление) мертвого субстрата, в то время как у крупного рогатого скота и свиней наблюдается серозно-фибринозная или гнойно-фибринозная экссудация с явлениями секвестрации, протеолиз выражен слабо. Вследствие этого мертвые ткани у данных животных задерживаются в очаге воспаления на более продолжительное время. Отторжение их происходит за счет развивающегося гнойно-демаркационного воспаления. Процесс секвестрации при этом сопровождается формированием грануляционного барьера при относительно небольшом накоплении гноя между ним и секвестрирующимися мертвыми тканями, В процессе секвестрации мертвый субстрат подвергается и ферментативному расплавлению Отсеквестрированный кусочек мертвой ткани затем медленно лизируется протеолитическими и другими ферментами, а при открытых повреждениях (раны, ожоги) отторгается во внешнюю среду.
Вторая фаза воспаления характеризуется снижением всех признаков воспаления и постепенной нормализацией био-физико-химических нарушений, возникших в первой фазе. Это способствует развитию в очаге воспаления дегидратационных явлений (отбухания). На фоне которых в воспалительном очаге преобладают компенсаторно-восстановительные процессы, сопровождающиеся уплотнением коллоидов соединительной ткани, клеточных мембран и снижением проницаемости капилляров. Одновременно с этим наступает завершение барьеризации (локализации) очага воспаления формирующейся грануляционной тканью. В дальнейшем она может превращаться в соединительнотканую капсулу, в результате развития которой наступает более совершенная изоляция (инкапсуляция) очага воспаления. Если в этой фазе преобладает экссудативные процессы над пролиферативными, то наступает самоочищение организма от продуктов тканевого распада и микроорганизмов путем выведения содержимого, например абсцесса во внешнюю среду.
Вслед за этим в очаге воспаления основным процессом становится регенерация. Благодаря этому тканевой дефект, возникший вследствие альтеративных (деструктивных) явлений первой фазы воспаления, замещается преимущественно соединительноткаными элементами, превращающимися затем в рубец. Это протекает на фоне постепенной нормализации трофики и обмена веществ. В связи с этим в зоне воспаления уменьшается количество калия и недоокисленных продуктов, снижается онкотическое и осмотическое давление и ациодоз, значительно уменьшается экссудация, понижается эмиграция лейкоцитов и их фагоцитарная реакция. Одновременно увеличивается количество гистиоцитарных элементов, повышается макрофагальная реакция и полнее, чем в первой фазе, развертываются процессы регенерации. Наступает выздоровление.
Исход воспаления
Различают полное разрешение воспалительного процесса и неполное разрешение воспалительного процесса.
Полное разрешение воспалительного процесса это такой исход, когда на месте воспалительного очага восстанавливается поврежденная ткань и восстанавливается их функция. Обычно этот исход наблюдается часто на слизистых оболочках желудочно-кишечного тракта, респираторных путей, а также при незначительных повреждениях.
Неполное разрешение воспалительного процесса это такой исход, когда на месте погибшей ткани разрастается соединительная ткань. Обычно этот процесс наблюдается в случаях значительных повреждений органов или тканей. Функция органов при этом снижается.
6. Стадии развития воспалительного процесса.
7. Клиническое проявление серозного проявления.
8. Клиническое проявление серозно-фибринозного воспаления.
9. Клиническое проявление фибринозного воспаления.
10. Принципы лечения асептического воспаления.
Этиология и патогенез
Чаще всего гнойные процессы вызываются различными видами стафилококков; большое количество их находится на предметах окружающих животное, на нем самом, что создает условия для инфицирования всякой случайной раны.
Патогенное действие их связано с выделением токсинов, разрушающих форменные элементы крови и ферментов, коагулирующих и разрушающих белки. Вирулентность их в гное резко повышается, чем и объясняется особая опасность заражения гнойным отделяемым ран.
Гнойные процессы могут быть вызваны ешерихией коли, которая всегда имеется в большом количестве в кишечном содержимом и на загрязненной поверхности тела животного. Для процесса, вызываемого ешерихией коли характерно гнилостное расплавление тканей, особенно большое значение она имеет при гнойных процессах в брюшной полости. При нарушении барьерной функции слизистой желудочно – кишечного тракта ешерихия коли может проникнуть в общее кровеносное русло и вызвать интоксикацию и даже сепсис.
Пневмококк вызывает воспалительный процесс, носящий фибринозный характер, локализация таких процессов может быть различна.
Фибринозно – гнойное воспаление развивается при инфицировании синегнойной палочкой, которая сапрофитирует на коже, в местах богатых потовыми железами. Её развитие значительно тормозит регенерацию тканей в ране.
В развитие гнойного процесса важное значение имеют пути внедрения и распространения возбудителей. Не поврежденная кожа и слизистые служат надежным барьером, через который не могут проникнуть гноеродные микроорганизмы. Повреждение этого барьера может возникнуть в результате механической травмы, термических поражений, химических веществ и других травмирующих факторов. При этом размер повреждения не имеет решающего значения для проникновения микробов. Через дефект покровов микробы попадают в межклеточные щели, лимфатические сосуды и с током лимфы заносятся в глубжележащие ткани: кожа, под кожная клетчатка, мышцы и лимфатические узлы. Дальнейшее распространение и развитие гнойного процесса зависит от количества и вирулентности попавших микробов и иммунобиологических сил самого организма.
Гнойная инфекция встречает значительное сопротивление в областях тела с хорошим кровоснабжением.
Моментами, благоприятствующими развитию гноеродных микробов при проникновении их через дефект являются:
1. наличие в зоне травмы питательной среды для них (кровоизлияния, мертвые ткани):
2. одновременное проникновение нескольких видов микробов-полиинфекция
3. проникновение микробов с повышенной вирулентностью.
Реакция организма на гнойную инфекцию имеет местные и общие проявления.
Сепсис
Сепсис-тяжелое инфекционное заболеввание, вызываемое разными возбудителями и их токсинами, проявляющееся своеобразной реакцией организма с однотипной, несмотря на различие возбудителей, клинической картиной.
Классификация
1. По времени проявления клинических признаков различают: первичный и вторичный сепсис
Первичный (криптогенный)-скрытый, связан аутоинфекцией, когда не удается найти первичный очаг воспаления.
Вторичный-развивается на фоне существования в организме гнойного очага.
2. По локализации первичного очага: хирургический, пупочный, гинекологический.
3. По виду возбудителя: кокковый, колибацилярный, анаэробный.
4. По источнику: раневой, послеоперационный, воспалительный
5. По времени развития: ранний (до 10-14 дней с момента повреждения) и поздний (через 2 недели и более с момента повреждения).
6. По типу клинического течения:
Молниеносный-характеризуется быстрой генерализацией воспалительного процесса. Длительность течения 5-7 дней, и чаще всего летальный исход.
Острый-характеризуется более благоприятным течением. Длительность течения 2-4 недели.
Подострый-продолжается 6-12 недель с благоприятным исходом
Хроническийесли не удается ликвидировать острый сепсис, то он переходит в хроническую стадию, которая длится годами с периодическими обострениями и ремиссиями.
7. По клинико-анатомическим признакам: септицемия (без метастазов), септикопеимия и пиемия (со вторичными метастотическими гнойными очагами).
Патогенез
В механизме развития сепсиса имеют значение 3 фактора:
1. Микробный-количество, вид и вирулентность микробов.
2. Вид входных ворот (характер разрушения тканей или величина гнойного очага, его расположение, состояние кровообращения в этой области).
3. Реактивность организма, то есть состояние иммунитета и неспецифической резистентности организма.
Развитие сепсиса обусловлено не столько свойствами возбудителя, сколько острым растройством местных иммунобиологических механизмов, которое организм не всилах подавить, создав защитный барьер на уровне входных ворот для инфекции.
Микробы и их токсины, попав в кровеносное русло, во многих случаях уже не могут быть разрушены вследствие расстройства системы биологической защиты.
Клиническая картина определяется формой сепсиса.
Септицемия
Септицемия-токсическая форма сепсиса. Протекает остро или молниеносно, чаще со смертельным исходом.
Характерно массивное поступление в кровь токсинов с тяжелой общей интоксикацией. При этом в крови так же обнаруживаются и бактерии.
Поступление в кровь токсинов и продуктов распада тканей приводит к сильнейшему пере раздражению периферических нервов, спинного и головного мозга.
В связи с этим септицемия протекает при раннем подавлении защитно приспособительных и иммунобиологических реакций. В результате в организме подавляются способности локализации воспалительного очага и возникают остро протекающие анаэробные процессы.
Для септицемии характерно сильное угнетение, отказ от воды и корма, кахексию, повышение температуры тела, лихорадка постоянного типа.
Сразу развиваются гемодинамические расстройства: тахикардия, учащение пульса. АД падает, тоны сердца становятся глухими. Дыхание учащается, появляется цианоз слизистых оболочек и участков кожи без шерсти.
Периодически у животных появляется возбуждение, сопровождающееся судорожным состоянием. Возбуждение сменяется заторможенностью, кожные покровы и склеры желтушны (гемолиз эритроцитов).
Иногда можно пропальпировать увеличенную селезенку, что сопровождается болевой реакцией со стороны животного. Иногда отмечают подкожные кровоизлияния.
У собак-извращение вкуса, тошнота и рвота, профузный понос – все это приводит к обезвоживанию.
У больных животных вследствие тяжелого нарушения трофики появляются пролежни, резко снижаются количество эритроцитов и процент гемоглобина. В крови нарастает количество билли рубина.
В первичном очаге обнаруживают гнойно-некротический, гнилостный или гангренозный распад тканей.
Пиемия
Для неё характерно бактериемия и гнойные метастазы в различных органах.
При этом процессе микробы, поступая из первичного очага в кровеносное русло, транспортируются в капилляры различных органов, где и оседают, создавая гнойные очаги.
Иногда здесь могут образовываться вторичные инфицированные тромбы, поступающие в другие органы, где и развиваются вторичные гнойные метастазы.
Септикопиемия
При септикопиемии защитно-приспосабительные, иммунобиологические реакции полностью не подавлены. Поэтому септикопиемия носит более благоприятное течение. Протекает остро и подостро.
У крупного рогатого скота и свиней метастазирование микробов чаще по лимфатическим сосудам; у собак и лошадей – гематогенный путь метастазирования.
Гнойники локализуются в различных органах и тканях, и бывают единичными или множественными. Оседанию микробов в тканях способствует замедленный ток крови. Это зависит от строения капилляров, ослабления сердечной деятельности, общей слабости, сенсибиллизации организма и других причин.
Общие изменения при метастазирующих формах сепсиса характеризуются тяжелым общим состоянием, отказом от корма и воды. Так же характерна высокая температура тела, но с периодическими ремиссиями. Суточное колебания температуры тела 2-4 0С. причем при снижении температуры – сильное потоотделение.
Ремитирующая лихорадка сочетается с перемежающейся. Такой тип лихорадки с временным снижением температуры указывает на периодическое уменьшение поступления микробов и их токсинов в кровь. Это обычно связано с моментом созревания и образованием грануляционного барьера вокруг абсцесса.
Новый подъем температуры указывает на вторичный прорыв инфекции за пределы метастатического фокуса.
Местные изменения в первичном очаге характеризуются прогрессирующими отеками, некрозом, замедленным образованием грануляционного барьера, болями в мышцах, суставах.
В результате длительных или массивных токсико-микробных воздействий нарушается теплорегуляция:
-при тяжелом общем состоянии, аритмичном пульсе слабого наполнения и снижении АД – температура повышена незначительно.
виды, первая помощь, лечение и последствия
Травмы случаются у людей в разном возрасте и ситуациях. В группу риска входят люди ведущие активный образ жизни, лица преклонного возраста, дети. Травмы чреваты тяжёлыми осложнениями, важно своевременно и правильно оказать первую помощь пострадавшему, максимально быстро обратиться к врачу, соблюдать все рекомендации.


При серьёзной травме обязательно обратитесь к врачу
Классификация травм по степени тяжести
Травма – нарушение целостности кожных покровов, повреждение и ухудшение функций различных тканей, органов, сосудов под воздействием внешних факторов. Существует множество причин травмирования, поэтому патологии делят на разные группы и виды.
Степени тяжести травм:
- Крайне тяжёлые – несовместимые с жизнью, сразу или в течение небольшого промежутка времени приводят к летальному исходу.
- Тяжёлые – характеризуются ярко выраженными признаками нарушения общего самочувствия, требуют незамедлительной врачебной помощи, госпитализации, человек утрачивает работоспособность минимум на 1 месяц.
- Средней тяжести – вызывают некоторые изменения в работе внутренних органов и систем, лечение проводят в стационаре или в домашних условиях, период нетрудоспособности составляет 10–30 дней.
- Лёгкие – человек испытывает лишь незначительный дискомфорт, который не отражается на его трудоспособности. Лечение можно проводить самостоятельно, продолжительность терапии при острых формах около 10 дней.

Серьезные травмы необходимо лечить в стационаре
Травматизм – статистическое понятие, им обозначают массовые травмы, которые происходят в определённых условиях у людей одного типа в какой-либо временной промежуток. Эти показатели имеют большое значение для составления правильного плана профилактических мероприятий. Выделяют производственную, бытовую, спортивную, детскую, бытовую форму патологии.
Виды травм и характеристики
В зависимости от характера повреждений, травмы делят на открытые и закрытые.
При открытых травмах нарушается целостность кожного покрова, они сопровождаются сильными кровотечениями, часто в раны проникает инфекция, что становится причиной развития гнойного процесса. Такие травмы – результат механических повреждений, возникают они и при открытых переломах. Самолечение недопустимо, требуется врачебная помощь.
Закрытые повреждения встречаются чаще, при них на коже отсутствуют раны и глубокие царапины, но могут появляться гематомы, отёчность, иногда развиваются внутренние кровотечения. Наиболее распространённые – сотрясение головного мозга, растяжение, вывихи, ушибы мягких тканей, закрытые переломы.
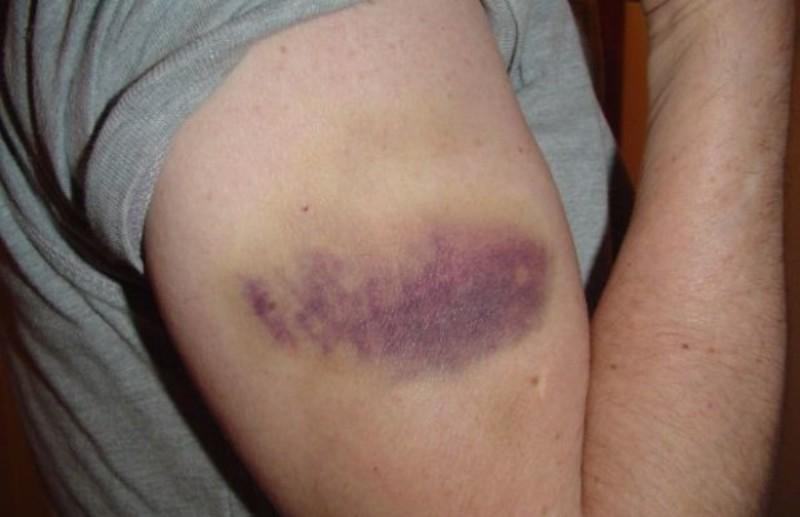

Закрытые травмы характерны появлением синяков и гематом
Основная классификация ран:
- механические – резкое механическое воздействие на ткани, сюда относят операционные и родовые травмы;
- термические – возникают при воздействии на кожные покровы низких или высоких температур, сюда входят ожоги и обморожения разной степени тяжести;
- электрические – воздействие на организм бытовым или природным электрическим током;
- химические – проявляются при контакте или вдыхании агрессивных веществ, могут поражать кожу или внутренние органы;
- лучевые – развиваются на фоне длительного воздействия радиации;
- биологические – развиваются под воздействием на организм патогенных микроорганизмов, отравляющих веществ, ядов насекомых;
- психологические – причиной служат стрессы, пережитые потрясения, на их фоне также формируются психосоматические проблемы.
Дополнительно при классификации учитывают их характер воздействия. При изолированных травмах происходит повреждение только одного органа или отдела. При множественных диагностируют несколько схожих по параметрам повреждений конечностей, головы, мягких тканей. Сочетанные – наблюдается ухудшение сразу нескольких органов, отделов опорно-двигательной системы, мозговые травмы.
Повреждения могут затрагивать различные отделы – конечности, позвоночник, живот и другие внутренние органы, головной мозг, глаза, мягкие ткани, кожу и слизистые.
Механические
Подобные травмы встречаются довольно часто в повседневной жизни – удар об угол мебели, падение на скользком полу, асфальте, льду, страдают мягкие ткани, суставы, кости, сухожилия, мышцы. Чаще всего бывают острыми, внезапными, но иногда диагностируют и хронические повреждения, микротравмы, которые возникают при незначительном, но регулярном воздействии механических факторов.
Виды повреждений:
- Ушиб – возникает при ударе тупым предметом, вследствие падения. Симптомы – целостность кожных покровов не нарушена, повреждённое место отекает, при пальпации возникает боль, быстро развивается гематома. Наиболее опасными считаются ушибы суставов.
- Подкожная гематома – результат ущемления или сильного сдавливания мягких тканей, падения, удара. Под воздействием механических факторов лопаются мелкие сосуды, кровь проникает в подкожную клетчатку. Кровоподтёк изначально имеет красный или синий цвет, постепенно приобретает жёлтый, зелёный оттенок, при надавливании возникает боль.
- Ссадины – неглубокие, но многочисленные повреждения эпидермиса или слизистых оболочек. Травмы сопровождаются незначительной болью, жжением, небольшими кровотечениями, кожа вокруг отекает, приобретает красный оттенок.
- Рана – нарушение целостности кожных покровов или слизистых разной степени интенсивности. Признаки – сильное кровотечение, выраженный болевой синдром, человек бледнеет, может потерять сознание.
- Сдавливание – травмы тканей, костей и внутренних органов, которые возникают при длительном воздействии тяжёлых предметов, их часто диагностируют при землетрясениях, обвалах в горах, шахтах. В повреждённых местах начинают скапливаться токсины, которые могут проникнуть в общий кровоток, начинается некроз.
- Разрыв сухожилий, связок, может быть полным или частичным – распространённая спортивная травма. Симптомы – боль, отёк, кровоподтёк, нарушение функций сустава или всей конечности в целом.
- Вывих – смещение костей в месте сочленения, сопровождается резкой, внезапной сильной болью, сустав полностью или частично теряет подвижность, отекает, нарушается его внешний вид. Такие травмы бывают внутриутробными, родовыми, патологическими.
- Перелом – полное или частичное нарушение целостности кости, характеризуется сильной болью, отёчностью, которая быстро нарастает, иногда повышается температура. При открытом переломе возникают кровотечения, изменяется внешний вид конечности, можно увидеть подвижные обломки, при пальпации слышен хруст. Патологическую форму диагностируют у людей преклонного возраста, возникает она на фоне остеопороза.
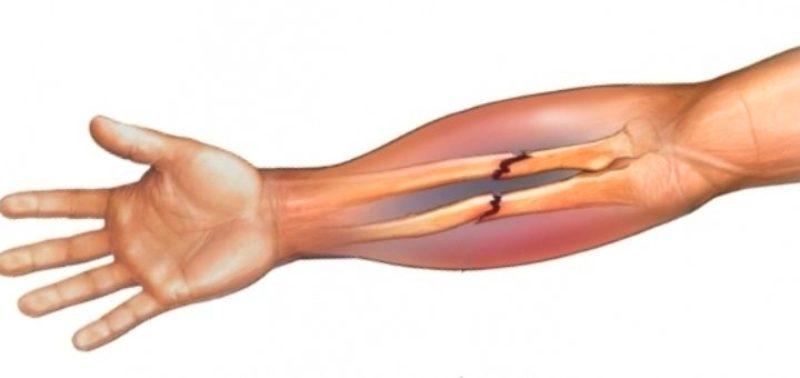

Перелом — один из видов механических травм
Важно!
Тяжёлые механические травмы, особенно мозговые и внутренних органов, представляют угрозу для жизни человека. Нарушается работа нервной, сердечно-сосудистой, эндокринной системы, общая реакция проявляется в виде шока, коллапса, обморока, анемии.
Физические
В эту группу термические ожоги, обморожения, тепловые удары, электротравмы бытовые или на работе.
| Вид | Причины | Симптомы |
| Электротравма | Воздействие на организм током или улар молнии | · вдавленный участок кожи, который имеет жёлтый или бурый оттенок; · судороги, потеря сознания, нарушение сердечного ритма и дыхания; · после удара молнией на коже остаётся разветвлённый рисунок алого цвета. |
| Ожог | Воздействие на ткани тепла, температура которого более 44 градусов – жидкость, огонь, горящие предметы, воспламеняющиеся смеси, солнечные лучи | Делят на 4 группы, в зависимости от глубины поражения: · I – незначительное покраснение, кратковременное жжение; · II – многочисленные пузыри, внутри которых скапливается жидкость белого или жёлтого цвета; · III, IV – при воздействии на ткани высоких температур более 1 минуты начинается процесс омертвения клеток, развивается паралич, нарушаются обменные процессы. |
| Обморожение | Воздействие на организм низких температур, холодной воды, морозного воздуха | Стадии обморожения: · I – кажа становится бледной, возникает покалывание, жжение; · II – появляются пузырьки с жёлтой жидкостью внутри, после согревания возникает боль, зуд; · IIII – жидкость в пузырьках становится кровянистой, начинается процесс омертвения кожи; · IV – некроз распространяется на мягкие ткани. |
Химические и биологические
Химические ожоги возникают при контакте кожных покровов или слизистых со щелочами, кислотами, другими ядовитыми, агрессивными, отравляющими веществами. На начальном этапе на повреждённом участке возникает плёнка, либо верхний слой эпидермиса отторгается, поверхность становится розовой. При III и IV степени появляется сухой или мокрый струп.

Развитие химического ожога
Симптомы биологических травм зависят от типа патогенного микроорганизма. После укуса животных или насекомых травмированный участок отекает, краснеет, может развиться анафилактический шок. Яд некоторых змей оказывает влияние на свёртываемость крови, работу нервной системы, может наблюдаться спутанность сознания, галлюцинации.
Укусы животных могут стать причиной развития столбняка или бешенства.Сложные формы поражений
Многие травмы сопровождаются множеством опасных симптомов, начинают развиваться необратимые процессы в тканях, что чревато инвалидностью, летальным исходом.
| Вид травмы | Основные симптомы |
| Черепно-мозговые | · многократные приступы рвоты; · длительная потеря сознания; · нарушение памяти, бред; · двоение в глазах, сильное желание спать; · судорожные состояния, носовые кровотечения. |
| Повреждение глаз | · зуд, слезотечение; · покраснение слизистой, лопнувшие сосуды в белке; · сильная отёчность, посинение близлежащих тканей |
| Травмы позвоночника | · ушиб – болевой синдром, который охватывает большие участки, отёк, кровоизлияния, снижение подвижности; · дисторсия – боль резкого характера, которая усиливается при движении и пальпации; · перелом отростков – сильная пронзительная боль, повреждённый орган заметно выделяется на поверхности спины. |
| Военные | · признаки сильной интоксикации на фоне отравление токсинами; · переломы, чаще всего открытые; · повреждение внутренних органов; · обширное повреждение кожи ожогами; · контузия, раны. |
При ДТП чаще всего возникают повреждения шейного отдела позвоночника, женщины подвержены подобным травмам больше мужчин из-за слаборазвитой мускулатуры в этой области. Симптомы – головная боль, головокружение, онемение конечностей, провалы в памяти.
К какому врачу обратиться?
В зависимости от места локализации травм, лечением занимается хирург, травматолог, офтальмолог, невропатолог, ортопед. Иногда может потребоваться консультация инфекциониста, токсиколога, дерматолога, психотерапевта. Во время восстановительного периода к терапии подключают физиотерапевта, специалиста по лечебной физкультуре, массажиста.
Диагностика
Первичный сбор анамнеза, опрос пострадавшего или очевидцев проводят врачи скорой помощи, дежурные травматологи – они оценивают вид травмы, степень повреждений, их локализацию, измеряют давление, сердечный ритм. Затем лечением занимается специалист, который назначает необходимые виды исследований.
Основные виды диагностики:
- МРТ, КТ – позволяет оценить степень повреждения костей, мягких тканей, наличие внутренних гематом и патологических процессов;
- УЗИ повреждённых органов, мягких тканей, сухожилий, хрящей;
- рентген – необходим для создания чёткой картины повреждений.
Для определения точного размера повреждённых участков, наличия скрытых отёков и гематом при сложных и комбинированных травмах назначают эндоскопию.

Рентген важен для выявления четкой степени повреждений
Лечение травм
Любые, даже незначительные травмы, требует врачебного контроля, поскольку часто при повреждениях происходят скрытые процессы, определить которые самостоятельно невозможно. В терапии используют лекарственные средства, различные фиксирующие приспособления, на этапе выздоровления подключают лечебную физкультуру, массаж, физиопроцедуры.
Первая помощь
Общие действия при любых видах травмы заключаются в том, что пострадавшего следует уложить в удобную позу, обеспечить полный покой, успокоить, вызвать скорую помощь. При наличии кровотечений его нужно остановить путём наложения жгута, тугой повязки, холодного компресса – обязательно следует отметить время, когда была проведена манипуляция. При артериальном кровотечение зажимают место выше раны, при венозном – ниже.
Что нужно делать при различных видах травм:
- Черепно-мозговые травмы – пострадавшего поместить в помещение с приглушённым светом, голову немного приподнять и повернуть набок, чтобы человек не захлебнулся рвотными массами. Приложить холодный компресс, до приезда скорой следить за сознанием человека.
- При травмах рук и ног повреждённую конечность следует положить на небольшой валик, приложить лёд, после чего наложить фиксирующую повязку.
- При повреждении позвоночника нельзя пытаться усадить человека, пострадавшего нужно аккуратно уложить на твёрдую поверхность, под колени и шею положить валики. Хотя врачи не рекомендуют проводить какие-либо манипуляции при таких травмах.
- Наличие инородного тела в глазу – запретить тереть повреждённый орган, сделать аккуратно промывание. Удалить частички небольшого размера можно чистым носовым платком – нижнее веко немного оттянуть вниз, или немного вывернуть верхнее. При более серьёзных травмах допустимо только приложить холод к месту удара или ушиба, вызвать врача.
- При укусе животного необходимо промыть рану мыльным раствором – в 400 мл воды растворить треть куска хозяйственного мыла, процедуру проводить не менее 5 минут. Нанести антибактериальную мазь, или порошок стрептоцида, наложить стерильную повязку.
- При укусе насекомого – приложить к повреждённому месту кусочек рафинада, при склонности к аллергии принять антигистаминный препарат.
- При обморожении – снять всю холодную одежду, поместить человека в тёплое помещение, напоить тёплым чаем, если волдырей нет, можно растереть кожу спиртом.
- При лёгких ожогах поражённый участок нужно освободить от одежды, приложить холодный компресс на 20 минут, нанести Пантенол, наложить нетугую повязку из стерильного материала. Эти мероприятия можно проводить и при химических ожогах, если они не вызваны известью, серной кислотой. Обожжённое место нельзя обрабатывать йодом и жирными мазями.
- Ожоги серной кислоты нужно обработать раствором из 200 мл воды и 5 г соды, если травмы вызвана щёлочью – разведённым уксусом. При повреждении щёлочью на кожу необходимо нанести масло или жир.
- При тяжёлых ожогах холод, какие-либо местные лекарственные средства использовать нельзя, необходимо сделать повязку, напоить человека тёплым чаем, обожжённую часть тела разместить на одном уровне с сердцем.
- При электротравме необходимо проверить пульс и дыхание, при их отсутствии приступить к реанимации – непрямой массаж сердца, искусственное дыхание.
Не следует самостоятельно пытаться вправить конечность, извлекать обломки костей, злоупотреблять обезболивающими и седативными препаратами.
Препараты
Выбор группы лекарственных средств зависит от степени тяжести повреждений, их локализации, возраста пациента, наличия дополнительных симптомов и хронических заболеваний.
Чем лечат травмы:
- противовоспалительные препараты – Кеторол, Ибупрофен;
- спазмолитики – Папаверин, Но-шпа, улучшают приток крови к поражённому участку;
- средства для предотвращения свёртываемости крови в виде таблеток и мазей – Гепарин, Аспирин, Троксевазин;
- при черепно-мозговых травмах – Пирацетам, Ноотропил;
- при повреждении глаз – Дикло-Ф, Тобрекс, Мезатон, капли устраняют воспаление, обладают антибактериальным действием;
- корректоры микроциркуляции – Актовегин, восстанавливают повреждённые стенки сосудов, ускоряют процесс регенерации;
- охлаждающие мази – Меновазин, Эфкамон, применять в течение первых 24–36 часов после травмы;
- наружные средства с противовоспалительным, обезболивающим действием – Фастум гель, Дип Релиф, назначают на вторые сутки после травмы;
- согревающие мази – Миотон, Финалгон, улучшают кровообращение, процесс регенерации, можно применять через 28 часов после травмы.

Фастум гель обладает противовоспалительным свойством
Обожжённые участки необходимо несколько раз в сутки обрабатывать Пантенолом, смазывать маслом облепихи на этапе заживления. Во время лечения любых видов травм необходимо соблюдать питьевой режим – употреблять не менее 2 л воды, травяного или зелёного чая в день.
Возможные осложнения и последствия
Любая травма, без надлежащего и своевременного лечения опасна различными осложнениями, чтобы избежать негативных последствий, необходимо пройти обследование, прислушиваться ко всем рекомендациям лечащего врача.
Возможные осложнения:
- при травме шейного отдела может пострадать спиной мозг, что приведёт к нарушению процесса дыхания, смерти;
- пролежни из-за длительного пребывания в неподвижном состоянии;
- сепсис – при несвоевременной обработке ран;
- частичная или полная потеря зрения, памяти;
- гангрена, нарушение работы внутренних органов;
- деформация кожных покровов, шрамы, рубцы, дерматозы;
- если кости неправильно срастутся, может уменьшиться длина конечностей, что чревато снижением функциональности, постоянными приступами боли.

После повреждений кожи часто остаются шрамы
При ожогах и обморожениях некротические процессы развиваются быстро, без своевременного лечения может потребоваться ампутация.
Последствия травм могут сказаться и через 10–15 лет, проявляется это в виде артрозов, грыж, защемлений нервных окончаний, хронических бурситов.
От травм никто не застрахован, получить их можно дома, на работе, на улице. Своевременная медицинская помощь, правильное лечение поможет избежать осложнений, а иногда и летального исхода.
16.Классификация повреждений
1.В зависимости от характера внешнего фактора, вызывающего повреждение, различают:
Механические повреждения – вызываются воздействием на ткани организма механической силы. В зависимости от вида и силы механического воздействия (тупой тяжелый предмет, острый предмет) возможен различный характер повреждений: ушибы, переломы, раны.
Физические повреждения – следствие воздействия на ткани высоких или низких температур (ожоги, отморожения), электрического тока, рентгеновского или радиационного излучений.
Химические повреждения – воздействие на ткани агрессивных химических веществ (кислоты, щелочи), продуктов физиологических или патологических выделений организма (желудочный сок, моча).
Психические повреждения – следствие воздействия внешнего фактора на элементы центральной нервной системы (испуг, страх).
2.По механизму возникновения повреждений в зависимости от соотношения локализации повреждения и точки приложения травмирующей силы различают:
3.В зависимости от сохранности кожных и слизистых покровов все травмы могут быть:
4.Все травмы подразделяются на: изолированные и политравмы (множественные, сочетанные и комбинированные).
Изолированная травма – повреждение одного органа или травма в пределах одного сегмента опорно-двигательного аппарата.
Политравма – совокупность нескольких повреждений.
Различают три формы политравмы:
— Множественная травма – повреждение двух и более сегментов опорно-двигательного аппарата при воздействии одного травмирующего фактора (перелом костей голени, бедра и таза). Множественная травма внутренних органов –повреждение двух и более органов одной полости (ножевые ранения печени, кишечника, селезенки).
— Сочетанная травма – повреждения, вызванные одним травмирующим фактором в различных анатомо-функциональных системах организма (перелом таза + разрыв печени; перелом голени + черепно-мозговая травма (ЧМТ)).
— Комбинированная травма возникает в результате воздействия нескольких повреждающих факторов (механического и какого-либо иного: термического, химического, радиационного) например, перелом кости + термический ожог.
Обычно политравма протекает тяжелее, чем изолированное повреждение. Наблюдается так называемый синдром «взаимного отягощения»,например:сращение перелома происходит значительно медленнее в комбинации с термическим ожогом и в тоже время утяжеляется процесс заживления ожоговой раны.
5.Важное значение имеет деление травм на осложненные и неосложненные.
Под осложнением травмы следует понимать развитие нового патологического очага или изменение общего состояния организма пострадавшего, возникающего при травме, но не связанного непосредственно с повреждением пострадавшего органа.
Осложнения травмы следует отличать от сочетанных повреждений в области действия повреждающих факторов. Пример сочетанного повреждения: при повреждении конечности наряду с переломом бедра имеется разрыв бедренной артерии. Пример осложненного повреждения: при транспортировке больного с переломом бедра произошло повреждение бедренной артерии в результате смещения костного отломка (перелом бедра, осложненный повреждением бедренной артерии).
6.В зависимости от времени возникновения различают осложнения развившиеся:
Непосредственно вслед за травмой или в первые часы после нее – острая кровопотеря, травматический шок.
В ближайшее время после травмы (от суток до недели) – нагноение ран, вторичное кровотечение, вторичное смещение костных отломков.
7. По степени тяжести различают следующие виды механических повреждений:
1) легкие — незначительные повреждения, скоро и бесследно заживающие и не приводящие к временной потере трудоспособности больного;
2) средней тяжести — не опасные для жизни, но требующие более длительного лечения и временной нетрудоспобности больного;
3) тяжелые, — создающие угрозу жизни, а также повреждения, требующие длительного лечения и приводящие к стойкой утрате трудоспособности;
4) крайне тяжелые повреждения — несовместимые с жизнью (они сразу или в ближайшее время приводят к смертельному исходу).
17. Классификация переломов проксимального конца большеберцовой кости по AO/ASIF. Клиника,диагностика,Роль КТ в диагностике переломов. Транспортная первичная лечебная и окончательная иммобилизация этих переломов. Восстановительное лечение.
Классификация АО Переломы данной области классифицируются АО по степени поражения проксимальной части большеберцовой кости на A, B, C типы. При этом каждый тип разделяется на 1, 2 и 3 подтипы. Переломы типа А – внесуставные переломы большеберцовой кости. А1 – отрыв межмыщелковой площадки; А2 – простой метафизарный перелом; А3 – многооскольчатый метафизарный перелом. Переломы типа В – неполные внутрисуставные переломы, при которых происходит раскол суставной поверхности большеберцовой кости, но при этом часть ее остается связанной с диафизов кости. В1 – откалывание отломка от одного из мыщелков большеберцовой кости; В2 – вдавление участка одного из мыщелков большеберцовой кости; В3 – комбинация откола и вдавления одного из мыщелков большеберцовой кости. Переломы типа С – полные внутрисуставные переломы большеберцовой кости с полным перерывом линиями перелома суставной поверхности большеберцовой кости от диафиза. С1 – простой перелом суставной и метафизарной части; С2 – простой перелом суставной поверхности и многофрагментарный метафизарной части; С3 – оскольчатый перелом суставной поверхности.
Данные переломы, в основном, относятся к внутрисуставным повреждениям коленного сустава и, соответственно, сопровождаются характерными клиническими признаками: боль, нарушение активной функции сустава, деформация в области сустава, положительный симптом баллотирования надколенника как результат гемартроза коленного сустава.
Компьютерная томография.Является дополнительным методом диагностики. Проводится с трехмерной реконструкцией в аксиальной, фронтальной, сагиттальной плоскостях для визуализации и оценки тяжести повреждения, ориентации линий перелома, количества, размеров и взаимного расположения отломков.
Иммобилизация при подозрении на перелом костей голени — в этом случае используются лестничные и другие шины, подручные предметы: палки, дощечки, ветки и т.д.
Шины прибинтовывают с двух сторон голени. Вверху шина должна заходить выше коленного сустава, внизу – ниже голеностопного. Транспортная иммобилизация предусматривает фиксацию коленного, тазобедренного и голеностопного суставов. При переломах проксимального отдела большеберцовой кости часто наблюдаются внутрисуставные повреждения, в связи с чем оперативное вмешательство должно заключаться не только в анатомической репозиции и стабилизации перелома, но и в лечении мягкотканных повреждений. Операцию рационально выполнять в первый день после травмы.
При переломе костей голени фиксируют два смежных крупных сустава: коленный и голеностопный (со стопой). Коленный сустав фиксируют в положении разгибания до 180°, стопу — под углом 90° по отношению к голени. Транспортную шину накладывают от верхней трети бедра до кончиков пальцев. Применяют стандартные шины: пластмассовые, пластиковые, пневматические, а при их отсутствии можно использовать подручные средства (доски, фанеру, полоски железа, картона, хворост). Предварительно обложив шину ватой или поролоном, прибинтовывают ее к поврежденной конечности бинтами, полосками различной материи или резины. В крайнем случае, когда нет подходящих предметов, которые можно использовать в качестве шин, следует прибинтовать поврежденную нижнюю конечность к здоровой.
При переломах обеих костей голени и изолированных переломах большеберцовой кости без смещения применяют иммобилизацию циркулярной гипсовой повязкой с фиксацией коленного и голеностопного суставов. Сроки иммобилизации при переломах верхней и средней трети — 2 мес, нижней трети — 3 мес. Дозированную нагрузку при поперечном переломе разрешают через 1,5 мес, при косом — через 2,5 — 3 мес трудоспособность восстанавливается через 3 — 4 мес.
У больных с выраженным отеком или при его нарастании, при косом или спиральном переломе большеберцовой кости применяют экстензионный метод лечения. После обезболивания места перелома (20-25 мл 2% раствора новокаина) и соответствующей анестезии пяточной кости через нее проводят спицу Киршнера. Вытяжение осуществляют па стандартной шине в течение 5 — 6 нед грузом 3 — 5 кг с противоупором или приподняв нижний конец кровати на 15-20 см. Затем конечность фиксируют Циркулярной гипсовой повязкой на 1,5 — 2 мес.
При косых и спиральных переломах, когда линия перелома в 2 раза превышает диаметр кости, производят остеосинтез кортикальными винтами.
Остеосинтез косых переломов болыпеберцовой кости, когда линия перелома короткая, достигается применением узкой прямой пластины с 7 — 8 отверстиями для винтов. Пластину размещают по наружной поверхности болыпеберцовой кости. Один винт через отверстие пластины должен проходить в оба фрагмента.
Стабильно-функциональный остеосинтез оскольчатых переломов большеберцовой кости производят с помощью широкой пластины с 10 и более отверстиями для винтов. Пластину обычно размещают на наружной поверхности большеберцовой кости.
При открытых переломах большеберцовой кости, а также при закрытых переломах со значительным повреждением мягких тканей, остеосинтез рационально проводить с помощью аппарата внешней фиксации.
Восстановительное лечение. Период фиксации гипсовой повязкой достаточно долог. Обычно от 6 недель и больше в зависимости от степени тяжести травмы. При винтообразных или косых переломах голени прибегают к костному вытяжению, иногда после того, как оперативным путем провели открытое сопоставление осколков кости. Гипсовая повязка включает в себя и область колена.
После снятия гипса начинается длительный процесс восстановления подвижности и нормального функционирования поврежденной конечности.
В первую очередь пациент после перелома голени проходит курс лечебной физкультуры, массажа и физиотерапевтических процедур, подкрепленных правильным питанием и приемом минералов и витаминов.
18. Внутри и внебрюшинные повреждения мочевого пузыря при закрытой травме живота и таза.Клиника.Специальные методы исследования.Хирургическое лечение. Закрытые повреждения. В механизме возникновения повреждений мочевого пузыря определенную роль играет не только характер травмы, но и условия, которые ей способствуют. Причиной внутрибрюшинного разрыва мочевого пузыря является повышение гидростатического давления, которое наблюдается при переполненном мочевом пузыре. В этом случае большое значение во время травмы имеет не столько сила удара, сколько скорость и внезапность травмирования, степень наполнения мочевого пузыря. Изнутри мочевой пузырь может повреждаться при грубом или форсированном введения различных инструментов — металлического катетера, бужа, цистоскопа и др. При переломе костей таза разрыв мочевого пузыря может повлечь их обломками.
Различают ушибы и неполные разрывы стенки мочевого пузыря, при которых моча не выливается за его пределы, И полные разрывы — с затёком мочи в окружающие ткани и брюшную полость. При ушибе стенки мочевого пузыря образуются подслизистые или внутристеночные кровоизлияния, иногда деформируют форму органа. Гематомы в большинстве случаев рассасываются. При неполном разрыве повреждается только часть слоев стенки пузыря. В зависимости от того, какие слои стенки мочевого пузыря повреждены, различают внешние и внутренние разрывы. Неполные разрывы могут превратиться в полные. Чаще возникает один разрыв, но бывает их два и больше. Величина дефекта различна — от мелкого до массивных повреждений.
При внутренних разрывах кровотечение проникает в полость мочевого пузыря, интенсивность которой зависит от характера поврежденных сосудов: венозное скоро истекает, артериальное часто приводит к тампонады мочевого пузыря кровяными сгустками. При внешних разрывах кровь попадает в околопузырное пространство, вызывая тем самым деформацию и смещение стенки пузыря.
Полные внебрюшинные разрывы сопровождаются обильным кровотечением в околопузырную клетчатку из венозного сплетения и в полость мочевого пузыря из сосудистой сетки шейки и мочепузырного треугольника. Одновременно с кровотечением в паравезикальной ткани поступает моча, что приводит к их инфильтрации. Урогематома, которая образовалась, вызывает деформацию и смещение мочевого пузыря. Кровотечения при внутрибрюшинных разрывах небольшие. Моча, которая вылилась, частично всасывается, вызывая химическое раздражение брюшины, что со временем вызывает гнойный перитонит.
Клиническая картина во многом зависит от степени и характера нарушения целости стенки мочевого пузыря.
При внебрюшном разрыве наблюдается боль в надлобковой области, которая усиливается при влечения к мочеиспусканию, особенно при натуживании. Боль распространяется в промежность, прямую кишку, половой член.
Важным симптомом разрыва мочевого пузыря являются расстройства мочеиспускания. При внебрюшном разрыве наблюдаются ложные позывы к мочеиспусканию, сопровождающиеся тенезмами и выделением незначительного количества мочи, окрашенной кровью, или крови. Возможна задержка мочи. При перкуссии над лобком выявляется тупость, что не имеет четкой границы.
При внутрибрюшинном разрыва мочевого пузыря наиболее ранним симптомом является боль, которая первоначально локализуется в лобковой области, а затем распространяется по всему животу. Иногда она бывает приступообразной. Быстро нарастают явления перитонита. Перкуторно определяется тупость без четких границ, которая распространяется в паховую область. Появляется припухлость тканей в лобковой и паховых участках или промежности, нередко — отек мошонки (у женщин — половых губ).
При сочетанном повреждении мочевого пузыря и костей таза больной бледен, покрыт холодным потом. Отмечаются тахикардия, снижение артериального давления. После присоединения инфекции развиваются мочевая флегмона, уросепсис.
К симптомам внутрибрюшинного разрыва мочевого пузыря принадлежит отсутствие мочеиспускания при частых ложных позывах к нему. У таких больных моча поступает в брюшную полость через дефект в стенке мочевого пузыря. Иногда акт мочеиспускания сохраняется благодаря тампонаде дефекта стенки мочевого пузыря петлей кишки или сальником. В связи с накопление жидкости в брюшной полости отмечаются вздутие живота (метеоризм), притупление перкуторного звука в патологических участках брюшной полости, над лобком.
Диагноз разрыва мочевого пузыря устанавливают на основании данных анамнеза, клинических проявлений и результатов инструментального и рентгенологического исследований, ультразвукового исследования и лапароскопии.
Одним из диагностических методов является катетеризация мочевого пузыря. При внебрюшном разрыве моча через катетер не проходит или выделяется слабым струей, имеет примесь крови. При внутрибрюшинном разрыве, когда катетер нечаянно проводят за дефекта стенки мочевого пузыря в брюшную полость, может выделиться большое количество жидкости, содержащей до 11% белка и более.
Ретроградная цистография позволяет дифференцировать непроникающие и проникающие, внутрибрюшинные и внебрюшинные разрывы мочевого пузыря, выявлять расположение мочевых затёков и приблизительное место разрыва. Признаком внебрюшинного разрыва является накопление рентгеноконтрастного раствора в околопузырной клетчатке, внутрибрюшинного-в брюшной полости, главным образом в одном из боковых каналов в виде полосы с выпуклым внешним и фестончатыми внутренними контурами, в виде сплошной массы над мочевым пузырем или в пузырно-прямокишечной ямке. При отрыве шейки мочевого пузыря на ретроградной уретрограмме наблюдается затёк рентгенконтрастного вещества за пределы контуров мочеиспускательного канала у его внутреннего отверстия.
Если провести катетер через мочеиспускательный канал не удается, надо выполнить экскреторную (инфузионную) урографию или нисходящую цистографию.
Катетеризация мочевого пузыря, цистография, ультразвуковое исследование и лапароскопия — наиболее приемлемые методы для своевременной диагностики.
Лечение. В случае полного закрытого повреждения мочевого пузыря требуется немедленное хирургическое вмешательство. При внутрибрюшном разрыве выполняют широкую лапаротомию, ревизию органов брюшной полости, определяют участок повреждения. После операции на органах брюшной полости (ушивание разрыва печени, резекция кишки, ушивание стенки или раны брыжейки и т.п.), если нет мочевой инфильтрации, рану мочевого пузыря ушивают двухрядными кетгутовыми швами, не захватывая слизистой оболочки. В мочевой пузырь вводят катетер с двумя ходами, через который его в течение 6-8 суток орошают антисептическим раствором. При мочевой инфильтрации, а также объединенных или множественных повреждениях операцию заканчивают наложением надлобкового мочепузырного дренажа — епицистостомия.
При внебрюшном полного разрыва мочевого пузыря обнажают его надлобковым екстраперитонеальним доступом, тщательно осматривают (ревизия) и ушивают двухрядным кетгутовым швом. Обязательно выполняют дренирование путем епицистостомии. При множественных разрывах передней или переднебоковой стенки мочевого пузыря и отсутствии мочевой инфильтрации в околопузырное пространство дополнительно вводят две и более дренажных трубок. В других случаях обязательно дренируют околопузырную клетчатку через затульное отверстие. При отрыве шейки мочевого пузыря притягивают ее к мочеиспускательного канала с помощью катетера с надувным баллоном и соединяют их двухрядным кетгутовым швом. Операцию завершают дренированием предстательной и тазовой клетчатки. Чтобы предотвратить образование мочевых затёков, во всех случаях внебрюшинного разрыва мочевого пузыря околопузырное пространство дренируют через затульное отверстие или седалищно-прямокишечное пространство.
При отрыве шейки мочевого пузыря от мочеиспускательного канала моча удерживается в моче-вом пузыре благодаря сокращению его внутреннего сфинктера, но периодически возникают позывы к мочеиспусканию и следующая порция мочи попадает в ткани. Оперативное вмешательство должно обеспечить не только отведение мочи, но и связь между мочевым пузырем и мочеиспускательным каналом. В противном случае оси мочевого пузыря и мочеиспускательного канала отклоняются друг от друга и восстановить их технически сложно. Целесообразнее вводить в мочевой пузырь через мочеиспускательный канал двухходовой катетер с надувным баллончиком. С его помощью шейка мочевого пузыря прижимается к мочеиспускательному каналу и удерживается в правильном положении.
Ятрогенные повреждения мочевого пузыря возникают при гинекологических операциях и удаления паховой грыжи. При гинекологических вмешательствах повреждается дно или задняя стенка мочевого пузыря (при спайках). Конечно, повреждения обнаруживают сразу и устраняют во время операции.
При удалении прямой паховой грыжи или большой по размеру, когда часть мочевого пузыря содержится в мошонке, он тоже может повреждаться. Поэтому, при любой паховой грыже перед операцией надо убедиться, что не сместился мочевой пузырь. При этой патологии после мочеиспускания при нажатии на грыжу выделяется моча. На цистограми отчетливо проявляется смещение мочевого пузыря.
В некоторых случаях повреждается не сам мочевой пузырь, а выпячивание его стенки (дивертикул), который находится непосредственно у грыжевого мешка. Иногда хирург обнаруживает во время операции у шейки грыжевого мешка кистоподибне образования, рассекает его и пробует вылущить; при этом появляется моча.
При ранении мочевого пузыря надо ушить дефект и отвести мочу.
146. Виды травматизма и классификация травм. Понятие об изолированных, множественных, сочетанных и комбинированных повреждениях. Медицинская и социальная профилактика травматизма.
ТРАВМА — внезапное воздействие внешней среды на ткани, органы или организм в целом. Травмы в итоге приводят к анатомо-физиологическим изменениям, сопровождающимся местной и общей реакцией организма.
ТРАВМАТИЗМ — совокупность травм, повторяющихся при определенных обстоятельствах у одинаковых групп населения за определенный отрезок времени.
Изолированная травма — повреждение одного органа или травма в пределах одного сегмента опорно-двигательного аппарата (например, разрыв печени, перелом бедра, перелом плеча).
Множественная травма — ряд однотипных повреждений конечностей, туловища, головы (одновременные переломы двух и ^более сегментов или отделов опорно-двигательного аппарата, множественные раны). Из всего многообразия сочетанных и множественных повреждений выделяется главенствующая — «доминирующая травма», что очень важно для определения врачебной тактики в остром периоде.
Сочетанная травма — повреждения опорно-двигательного аппарата и одного или нескольких внутренних органов, включая головной мозг (перелом костей таза и разрыв печени, перелом бедра и ушиб головного мозга).
Комбинированная травма — повреждения, возникающие от воздействия механических и одного и более немеханических факторов — термических, химических, радиационных (перелом костей в сочетании с ожогами; раны, ожоги и радиоактивные поражения). Согласно представленной терминологии перелом кости с одновременным повреждением сосудов или нервов в пределах данного сегмента следует считать изолированной травмой (например, перелом плеча, осложненный ловреждением плечевой артерии). Переломы нескольких костей стопы и кисти, переломы одной кости на нескольких уровнях следует рассматривать не как множественные травмы, а как разные виды изолированного повреждения.
Задачами медицинских работников в борьбе с травматизмом являются: — учет и анализ всех случаев производственных и непроизводственных травм по их характеру и локализации; — анализ причин и обстоятельств травм, информация всех заинтересованных учреждений; — разработка медицинских, санитарно-гигиенических мер по снижению травматизма; — постоянный контакт со службой техники безопасности предприятий; — обучение населения приемам само- и взаимопомощи; — гигиеническое воспитание населения и пропаганда здорового образа жизни; — контроль за выполнением мероприятий по снижению всех видов травматизма.
147. Осложнения и опасности травм: непосредственные, ближайшие и поздние. Общие принципы диагностики травматических повреждений.
Непосредственные: кровотечение, шок, анемия. Ближайшие: попадание микробов и воспалительные процессы. Поздние: сепсис
Пальпация- крепитация. Аускультация. Ренген, КТ, МРТ, СПЕКТКТ
148. Оценка функции центральной нервной системы, дыхания и кровообращения при тяжелых повреждениях. Шкалы, определяющие тяжесть травмы. Общие принципы организации догоспитальной и стационарной травматологической помощи.
Оценка ЦНС: сознание, реакция зрачков, сохранность рефлексов, адекватность поведения
Оценка ДС: частота, ритм, глубина дыхания, цвет кожных покровов, участие в дыхании вспомогательных мышц,экскурсия движения грудной клетки
Оценка ССС: характеристики пульса, ад, цвд, цвет кожных покровов, уровень гемоглобина, диурез
ТС травмой сначала на мед пункт предприятия или скорая помощь, затем больница, хирургическое или травматологическое отделение. Если рана не серьезная то в поликлинику, травматологический пункт.
78. Скелетная травма. Определение травмы. Классификация травм. Дифференциальная диагностика ушибов, вывихов, переломов.
Переломом называется полное или частичное нарушение целости кости под
воздействием внешней силы. Различают закрытые и открытые переломы. При
открытых переломах костные отломки через поврежденные мягкие ткани
сообщаются с внешней средой.
Признаки переломов костей:
* положение тела пострадавшего может быть вынужденным, т.к. с помощью
здоровой конечности пытается уменьшить нагрузку на поврежденную
* боль усиливается при осевой нагрузке
* нарушение функции опороспособности
* деформация и укорочение конечности
* подвижность на протяжении кости
* крепитация костных отломков (под руками оказывающего помощь
определяется грубый костный хруст), но специально выявлять симптомы
патологической подвижности и крепитации не следует, т.к. усиливается
боль
* при открытых переломах в рану могут выступать костные отломки.
При переломах без смещения костных отломков, а также при неполных переломах
из названных признаков типичными являются:
* нарушение функции
* усиление болей при осевой нагрузке.
Судьба прострадавшего во многом зависит от своевременности и правильности
оказания первой медицинской помощи.
Следует помнить, что тяжелые травмы сопровождаются развитием шока,
пострадавший в состоянии возбуждения может совершать некоординированные
движения.
Первая медицинская помощь при переломах должна быть направлена:
* на купирование болей (использовать анальгетические средства)
* создание покоя поврежденной конечности (проведение транспортной
иммобилизации)
* предотвращение вторичного инфицирования раны и остановку кровотечения
( при открытых переломах), выступающие костные отломки нельзя
погружать в рану.
Транспортная иммобилизация:
Слово «иммобилизация» происходит от латинского «неподвижный». Под
иммобилизацией понимают создание неподвижности поврежденной части тела для
обеспечения ее покоя.
Транспортная иммобилизация, или иммобилизация на время доставки больного в
стационар имеет большое значение как для жизни пострадавшего, так и для
дальнейшего течения и исхода повреждения. Осуществляется транспортная
иммобилизация посредством специальных шин или изготовленных из подручных
материалов шин, а также путем наложения повязок.
Транспортные шины делятся на шины фиксирующие и шины, сочетающие фиксацию с
вытяжением.
Из фиксирующих шин наибольшее распространение получили шины фанерные,
проволочные лестничные, дощатые, картонные. К шинам с вытяжением относят
шину Дитерихса.
Основные принципы транспортной иммобилизации:
* шина обязательно должна захватывать два сустава (выше и ниже перелома,
а иногда и три сустава ( при переломах бедра, плеча)
* отмоделирование шины необходимо проводить по здоровой конечности
* при иммобилизации конечности необходимо придать ей физиологическое
положение, а если это невозможно, то такое положение, при котором
конечность меньше всего травмируется
* при открытых переломах вправление отломков не производят, накладывают
стерильную повязку и конечность фиксируют в том положении, в каком она
находится в момент повреждения
* при закрытых переломах снимать одежду с пострадавшего не нужно; при
открытых переломах на рану необходимо наложить стерильную повязку
* нельзя накладывать жесткую шину прямо на тело, необходимо подложить
мягкую прокладку (вата, полотенце и т.п.)
* во время перекладывания больного с носилов поервжденную конечность
должен держать помощник
* надо помнить, что неправильно выполненная иммобилизация может принести
вред в результате дополнительной травматизации.