История АКДС и противополиемиелитных прививок
Профилактические прививки против дифтерии, коклюша и столбняка в России и многих других странах начали широко проводиться с 1958—1959 гг. и стали основным, ведущим методом в комплексе профилактических мероприятий. В настоящее время профилактические прививки ассоциированными препаратами (адсорбированная коклюшно-дифтерийно-столбнячная вакцина (АКДС), адсорбированный дифтерийно-столбнячный анатоксин) регламентированы как обязательные для планового проведения на всей территории России. В результате проведения профилактических прививок в России наблюдаются лишь спорадические случаи заболеваний дифтерией, преимущественно среди непривитых или неправильно привитых детей, среди непривитых взрослых; значительно снизилась заболеваемость коклюшем, она утратила свои основные эпидемиологические особенности; регистрируются единичные случаи заболеваний столбняком.
Прививки от полиомиелита
Огромное значение приобрели профилактические прививки в борьбе с полиомиелитом. Клинико-эпидемиологические особенности этой инфекции — высокая контагиозность, всеобщая восприимчивость, быстрое и повсеместное распространение, наличие значительного числа вирусоносителей (более 100— 200 бессимптомных носителей на одного больного) не давали реальной возможности добиться снижения заболеваемости полиомиелитом путем проведения санитарно-гигиенических мероприятий. Начиная с 1940 г и по 1958 г заболеваемость полиомиелитом в СССР возросла с 1243 до 22 054 случаев. За период с 1949 по 1953 г в США ежегодно регистрировалось около 300 тис. инвалидов после заболевания паралитическими формами полиомиелита.
Живая пероральная вакцина из штамма американского ученого Сэбина начала применяться в широкой практике с 1953-1959гг, и уже к 1963 г заболеваемость полиомиелитом была практически ликвидирована на всей территории СССР. Вакцина советского производства, где впервые в мире было организовано крупносерийное производство живой вакцины в форме конфет-драже, обеспечила ликвидацию полиомиелита и во всех социалистических странах, а также с успехом используется в Японии. За создание и производство полиомиелитной живой вакцины и разработу методов иммунизации советские ученые М. П. Чумаков и А. А. Смородинцев удостоены Ленинской премии.
Акдс история создания — Все о детях
Содержание статьи:
Столбнячная адсорбированная жидкая — АКДС
Производитель: ФГУП «НПО «Микроген» МЗ РФ, Россия.
Форма выпуска. Выпускают АКДС в ампулах по 1,0 мл (2 прививочные дозы). В упаковке содержится 10 ампул.
Схема вакцинации: профилактика дифтерии, коклюша, столбняка согласно Национального календаря прививок у детей трехкратно с интервалом 1,5 месяца (3 мес — 4,5 мес — 6 мес).
Инструкция по применению
Вакцина коклюшно-дифтерийно-столбнячная адсорбированная жидкая (АКДС-вакцина) суспензия для инъекций.
Состав. АКДС-вакцина состоит из взвеси убитых коклюшных микробов и очищенных анатоксинов, столбнячного и дифтерийного, адсорбированных на гидроксиде алюминия.
Консервант – мертиолят в концентрации 0,01%. Содержит в 1 мл препарата 20 млрд. коклюшных микробных клеток, 30 флоккулирующих единиц (ЛФ) дифтерийного антитоксинсвязывающих единиц (ЕС) столбнячного анатоксина. В одной первичной дозе (0,5 мл) содержится не менее 30 международных иммунизирующих единиц (МИЕ) дифтерийного анатоксина, не менее 60 МИЕ столбнячного анатоксина и не менее 4 международных защитных единиц коклюшной вакцины. Представляет собой суспензию белого или слегка желтоватого цвета, разделяющуюся при стоянии на прозрачную жидкость и рыхлый осадок, легко разбивающийся при встряхивании.
Свойства. Введение АКДС-вакцины в организм человека вызывает образование специфического иммунитета против коклюша, дифтерии и столбняка.
Назначение. Препарат предназначен для проведения плановой профилактики коклюша, дифтерии и столбняка у детей в возрасте от 3-х месяцев по особой схеме.
Применение. Прививки АКДС-вакциной проводят в возрасте от 3х мес. До достижения возраста 3 года 11 мес. 29 дней. (Прививки детям, переболевшим коклюшем, проводят АДС-анатоксином). АКДС-вакцину вводят внутримышечно, в верхний наружный квадрант ягодицы в дозе 0,5 мл (прививочная разовая доза). Курс вакцинации состоит из 3х прививок с интервалом 1,5 месяца (3 месяца, 4,5 месяца, 6 месяцев.) АКДС-вакцину можно вводить одновременно с полиомиелитной вакциной и другими препаратами национального календаря прививок. Ревакцинацию проводят однократно в возрасте 18мес. (при нарушении сроков прививок — через 12-13 месяцев после последней вакцинации АКДС-вакциной).
Примечание: Если ребенок до достижения 3 лет 11месяцев 29дней. не получил ревакцинацию АКДС-вакциной, то ее проводят АДС-анатоксином (для возрастов 4года – 5лет 11месяцев 29дней) или АДС – М-анатоксином (6 лет и старше)
Противопоказания. Прогрессирующие заболевания нервной системы. Афебрильные судороги в анамнезе. Развитие на предшествующее введение АКДС-вакцины сильной общей реакции (повышение температуры в первые двое суток до 40 и выше) или осложнения.
Особые указания.
1. Дети с противопоказаниями к применению АКДС-вакцины могут быть привиты АДС – анатоксином.
2. Если ребенок привит двукратно, курс вакцинации против дифтерии и столбняка считают законченным, если ребенок получил одну прививку, вакцинация может быть продолжена АДС-М-анатоксином, который вводят однократно не ранее, чем через 3 месяца. В обоих случаях первую ревакцинацию проводят АДС-М-анатоксином через 9-12 месяцев. После последней прививки. Если осложнение развилось после третьей вакцинации АКДС-вакциной, первую ревакцинацию проводят АДС-М-анатоксином через 12-18 месяцев. Последующие ревакцинации проводят в 7, 14 и каждые последующие 10 лет АДС-М-анатоксином.
Хранение. Хранят в сухом темном месте при температуре (6 ± 2)°С. Беречь от замораживания!
Срок годности. 1 год 6 месяцев.
Infanrix™ / ИНФАНРИКС™ (дифтерия, коклюш, столбняк)
ИНФАНРИКС™ вакцина для профилактики дифтерии, столбняка, коклюша ацелюлярная очищенная инактивированная жидкая (INFANRIX™ combined diphteria, tetanus, acellular pertussis vaccine) GlaxoSmithKline J07A X (Бельгия)
Состав и форма выпуска: суспензия для инъекций, шприц 0,5 мл, 1 доза, № 1
Одна доза (0,5 мл) содержит не менее 30 Международных иммунизирующих единиц (МИЕ) дифтерийного анатоксина, не менее 40 МИЕ столбнячного анатоксина и 25 мкг детоксицированного коклюшного токсина, и 25 мкг филаментного гемагглютинина и 8 мкг пертактина. Дифтерийный и столбнячный анатоксины, полученные из культур Corynebacterium diphteriae и Clostridium tetani, инактивируют и очищают. Компоненты бесклеточной коклюшной вакцины готовят путем выращивания I фазы культуры Bordetella pertussis, из которой экстрагируют и очищают РТ, FHA и пертактин.
Показания: активная первичная иммунизация против дифтерии, столбняка и коклюша у детей с 3-месячного возраста.
Применение: режим первичной вакцинации состоит из трех доз на первом году жизни и может начинаться с 3-месячного возраста с последующим введением бустерной дозы на 2-м и 6-м году жизни.
Вакцина Инфанрикс предназначена для глубокого в/м введения. Вакцину Инфанрикс следует назначать с осторожностью лицам с тромбоцитопенией или нарушением свертывания крови, поскольку при в/м введении у таких лиц могут появляться местные кровотечения. Место инъекции нужно крепко прижать (не растирая) не менее 2 мин.
Противопоказания: вакцину инфанрикс не назначать лицам с известной гиперчувствительностью к любому компоненту вакцины или лицам, у которых отмечали признаки гиперчувствительности после предыдущего введения вакцины для профилактики дифтерии, столбняка и коклюша.
Введение инфанрикса противопоказано детям, если у ребенка ранее выявляли энцефалопатию неизвестной этиологии в течение 7 дней после предыдущего введения вакцины, содержащей коклюшный компонент. В этом случае курс вакцинации следует продолжить вакциной с дифтерийным и столбнячным компонентами.
Побочные эффекты: боль, гиперемия, отеки, лихорадка, нетипичный плач или крик, рвота, диарея, потеря аппетита.
Взаимодействие с другими препаратами: вакцина Инфанрикс может применяться одновременно с другими вакцинами, предназначенными для проведения иммунизации у детей. Вакцина может использоваться в одном шприце с вакцинами для профилактики заболеваний, вызванных Haemophilus influenzae (тип В). Места введения вакцин должны быть обязательно разными. У пациентов, получающих иммуносупрессорную терапию, а также у пациентов с иммунодефицитом, достаточный иммунный ответ может не развиться.
Условия хранения: в сухом темном месте при температуре 2–8 °С, не замораживать. Вакцина должна быть сразу введена после вскрытия флакона (не более 8 ч после вскрытия флакона).
ИНФАНРИКС™ ИПВ
Инфанрикс ИПВ (INFANRIX™ IPV)
Комбинированная вакцина для профилактики дифтерии, столбняка, коклюша (ацеллюлярный компонент) и полиомиелита
Производство: GlaxoSmithKline J07C A02 (Бельгия).
Состав и форма выпуска: суспензия для инъекций 0,5 мл шприц однораз., 1 доза, № 1
Доза вакцины 0,5 мл содержит не менее 30 МЕ дифтерийного анатоксина, не менее 40 МЕ столбнячного анатоксина, 25 мкг коклюшного анатоксина, 25 мкг филаментного гемагглютинина, 8 мкг пертактина; 40 Д-антигенных единиц типа 1, 8 Д-антигенных единиц типа 2 и 32 Д-антигенные единицы типа 3 инактивированного вируса полиомиелита.
Фармакологические свойства: Инфанрикс ИПВ — комбинированная вакцина для профилактики дифтерии, столбняка, коклюша/ацеллюлярный компонент/DTPa и полиомиелита (IPV).
Показания: профилактика дифтерии, столбняка, коклюша и полиомиелита у детей в возрасте от 2 мес. Вакцина Инфанрикс ИПВ показана также в виде бустерной (ревакцинирующей) дозы для детей, которые ранее были иммунизированы антигенами дифтерии, столбняка, коклюша и полиомиелита.
Применение: режим первичной вакцинации состоит из 3 доз на первом году жизни и может начинаться в возрасте 3 мес. Между введением последующих доз следует придерживаться интервала по крайней мере в 1,5 мес. Как правило, вакцину назначают ребенку в возрасте 3; 4ю5 и 6 мес с ревакцинацией в 18 мес. После завершения режима первичной вакцинации следует выдержать интервал не менее 6 мес для введения бустерной дозы. Клинические данные относительно использования этой вакцины в виде бустерной дозы были получены для детей в возрасте до 13 лет.
Противопоказания: вакцину Инфанрикс ИПВ не следует назначать лицам с гиперчувствительностью к любому компоненту вакцины или лицам, имеющим признаки гиперчувствительности после предыдущего введения вакцин для профилактики дифтерии, столбняка, коклюша или инактивированных вакцин для профилактики полиомиелита.
Введение вакцины Инфанрикс ИПВ противопоказано, если у ребенка отмечали энцефалопатию неизвестной этиологии в пределах 7 дней после предыдущей прививки вакциной, содержащей коклюшный компонент.
Особые указания: вакцину Инфанрикс ИПВ не следует назначать лицам с известной гиперчувствительностью к любому компоненту вакцины или лицам, у которых отмечались признаки гиперчувствительности после предыдущего введения вакцин для профилактики дифтерии, столбняка, коклюша или инактивированных вакцин для профилактики полиомиелита. Инфанрикс ИПВ противопоказан, если у ребенка была отмечена энцефалопатия неизвестной этиологии в пределах 7 дней после предыдущей прививки вакциной, содержащей коклюшный компонент. Ни при каких обстоятельствах вакцину Инфанрикс ИПВ нельзя вводить внутривенно.
Условия хранения: вакцину Инфанрикс ИПВ следует хранить при температуре 2–8 °С в темном месте. Нельзя замораживать; не использовать, если вакцина Инфанрикс ИПВ была заморожена.
Infanrix™ HEXA / Инфанрикс™ ГЕКСА
Дифтерия, коклюш, столбняк, гепатит B, полиомиелит, Haemophilus influenzae тип b.
ИНФАНРИКС™ ГЕКСА комбинированная вакцина для профилактики дифтерии, столбняка, коклюша (ацеллюлярный компонент), гепатита B, полиомиелита и заболевания, возбудителем которого является Haemophilus influenzae типа b ( INFANRIX™ HEXA combined diphtheria, tetanus, acellular pertussis, hepatitis B, enhanced inactivated polio vaccine and Haemophilus influenzae type b vaccine (DTPa-HBV-IPV/Hib) )
Производитель: GlaxoSmithKline J07C A09 (Бельгия)
Состав и форма выпуска: суспензия для инъекций, шприц однораз., + лиофил. пор. д/ин. во фл., № 1
Содержит дифтерийный анатоксин, столбнячный анатоксин, 3 очищенных коклюшных антигена (коклюшный анатоксин (PT), нитчатый гемагглютинин (FHA) и пертактин (PRN; белок наружной мембраны весом 69 кДа), очищенный основной поверхностный антиген (HBsAg) вируса гепатита B (HBV) и очищенный полирибозил-рибитол-фосфатный капсульный полисахарид (PRP) Haemophilus influenzae типа b (Hib), ковалентно связанный со столбнячным анатоксином, адсорбированные на солях алюминия. Вакцина также содержит инактивированные вирусы полиомиелита 3 типов (IPV) (тип 1: штамм Mahoney; тип 2: штамм MEF-1; тип 3: штамм Saukett).
Препарат представляет собой суспензию (DTPa-HBV-IPV) для инъекций в одноразовом шприце и лиофилизированный порошок (Hib) для инъекий во флаконе, которые смешиваются перед использованием.
Фармакологические свойства: Столбнячный и дифтерийный анатоксины получают обработкой формальдегидом очищенных токсинов Corynebacterium diphtheriae и Clostridium tetani. Компоненты ацеллюлярной коклюшной вакцины получают путем экстракции и очистки из культур Bordetella pertussis в фазе I, которые сопровождаются необратимой детоксикацией коклюшного токсина при обработке глутаральдегидом и формальдегидом, и обработкой формальдегидом FHA и PRN. Дифтерийный анатоксин, столбнячный анатоксин и компоненты ацеллюлярной коклюшной вакцины адсорбированы на солях алюминия. Компоненты DTPa-HBV-IPV приготовлены на изотоническом р-ре натрия хлорида и содержат 2-феноксиэтанол.
Поверхностный антиген HBV продуцируется культурой дрожжевых клеток (Saccharomyces cerevisiae), полученных методом генной инженерии, которые несут ген, кодирующий HBsAg. Этот поверхностный антиген тщательно очищают физико-химическими методами. Он спонтанно трансформируется в сферические частички диаметром 20 нм, в которых содержатся негликозилированные полипептиды антигена и липидный матрикс, состоящий главным образом из фосфолипидов, имеющих характерные свойства природного HBsAg. Полиовирусы 3 типов культивируют на клеточной линии VERO, очищают и инактивируют с помощью формальдегида. Полисахарид Hib готовят из штамма Hib 20752 и соединяют со столбнячным анатоксином. После очищения конъюгат адсорбируют на соли алюминия и лиофилизируют в присутствии лактозы в качестве стабилизатора. Инфанрикс Гекса соответствует требованиям ВОЗ к производству биологических веществ, дифтерийных, столбнячных, коклюшных и комбинированных вакцин, вакцин для профилактики гепатита В, полученных с помощью технологии рекомбинантной ДНК, инактивированных вакцин для профилактики полиомиелита и конъюгированных Hib-вакцин.
Показания: вакцина Инфанрикс Гекса показана для первичной иммунизации с целью профилактики дифтерии, столбняка, коклюша, гепатита В, полиомиелита и инфекции, вызванной Haemophilus influenzae типа b у грудных детей в возрасте от 6 нед, и может быть назначена грудным детям, которые получили первую дозу вакцины для профилактики гепатита В при рождении.
Применение: вакцину Инфанрикс Гекса вводят глубоко в/м в широкую латеральную мышцу в переднебоковой участок средней или верхней части бедра.
Противопоказания: не назначают лицам с известной гиперчувствительностью к любому компоненту вакцины или лицам, у которых отмечались реакции гиперчувствительности после предыдущего введения вакцин для профилактики дифтерии, столбняка, коклюша, гепатита В, полиомиелита или Hib.
Введение Инфанрикс Гекса противопоказано, если у ребенка ранее наблюдалась энцефалопатия неизвестной этиологии в течение 7 дней после предыдущей вакцинации вакциной, содержащей коклюшный компонент. В этом случае вакцинацию против коклюша следует прекратить и продолжить курс вакцинации вакцинами для профилактики дифтерии-столбняка, гепатита В, инактивированной полиомиелитной вакциной и вакциной для профилактики Hib.
Побочные эффекты: в клинических исследованиях наиболее распространенными реакциями (частота 10%), о которых сообщалось после первичной вакцинации, были:
— местные: боль, гиперемия, отек;
— системные: анорексия, лихорадка, сонливость, раздражительность.
В исследованиях с включением 4083 лиц (дозы вакцины задокументированы) из реакций, которые расценивали как обусловленные или вероятно обусловленные вакцинацией, сообщалось о реакциях в месте инъекции и повышенной раздражительности.
Очень редко сообщалось об аллергических реакциях, включая анафилактоидные реакции после иммунизации вакцинами, содержащими DTPa.
В отношении вакцин с коклюшным компонентом сообщалось о крайне редких случаях коллапса или шокоподобного состояния (гипотонически гипореактивного эпизода) и судорог в течение 2–3 дней после вакцинации. Все вакцинированные с подобными реакциями выздоравливали без осложнений.
Условия хранения: в темном месте при температуре 2–8 °С. При транспортировке следует соблюдать рекомендуемые условия хранения. DTPa-HB-Iр-суспензию и приготовленную для введения вакцину нельзя замораживать.
Вакцина «Пентаксим»
Пентаксим (Pentaxim)
Вакцина против дифтерии, столбняка, коклюша, полиомиелита и гемофильной инфекции.
Производитель: «СанофиАвентис Пастер», Франция
Форма выпуска: 1шприц, содержащий по 1 дозе вакцины против дифтерии, столбняка и коклюша, полиомиелита, гемофильной инфекции тип B
Инструкция по применению вакцины
Вакцина для профилактики дифтерии и столбняка адсорбированная, коклюша ацеллюлярная, полиомиелита инактивированная, инфекции, вызываемой Haemophilus influenzae тип b конъюгированная.
Лекарственная форма: Лиофилизат для приготовления суспензии для внутримышечного введения 1 доза, в комплекте с суспензией для внутримышечного введения 0,5 мл.
Состав и дозировка: 1.Вакцина для профилактики дифтерии и столбняка адсорбированная; коклюша ацеллюлярная; полиомиелита инактивированная (суспензия для внутримышечного введения). Одна доза вакцины (0,5 мл) содержит:
Активные вещества:
— Анатоксин дифтерийный… ? 30 МЕ;
— Анатоксин столбнячный… ? 40 МЕ;
— Анатоксин коклюшный… 25 мкг;
— Гемагглютинин филаментозный… 25 мкг;
— Вирус полиомиелита 1-го типа инактивированный……….40 единиц D антигена;
— Вирус полиомиелита 2-го типа инактивированный… 8 единиц D антигена;
— Вирус полиомиелита 3-го типа инактивированный… 32 единицы D антигена;
Вспомогательные вещества:
— алюминия гидроксид 0,3 мг;
— среда Хенкса 199* 0,05 мл;
— формальдегид 12,5 мкг;
— феноксиэтанол 2,5 мкл;
— вода для инъекций до 0,5 мл;
— уксусная кислота или натрия гидроксид — до pH 6,8 — 7,3.
*: не содержит фенолового красного
2. Вакцина для профилактики инфекции, вызываемой Haemophilus influenzae тип b, конъюгированная (лиофилизат для приготовления суспензии для внутримышечного введения)
Одна доза лиофилизата содержит:
Активное вещество: полисахарид Haemophilus influenzae тип b,
конъюгированный со столбнячным анатоксином… 10 мкг.
Вспомогательные вещества: сахароза 42,5 мг; трометамол 0,6 мг;
Описание. Вакцина для профилактики дифтерии и столбняка адсорбированная; коклюша ацеллюлярная; полиомиелита инактивированная (суспензия для внутримышечного введения): Беловатая мутная суспензия.
Вакцина для профилактики инфекции, вызываемой Haemophilus influenzae тип b, конъюгированная (лиофилизат для приготовления суспензии для внутримышечного введения):
Белый гомогенный лиофилизат.
Назначение: Профилактика дифтерии, столбняка, коклюша, полиомиелита и инвазивной инфекции, вызываемой Haemophilus influenzae тип b (менингит, септицемия и др.) у детей, начиная с 3-месячного возраста.
Противопоказания: Прогрессирующая энцефалопатия, сопровождающаяся судорогами или без таковых. Энцефалопатия, развившаяся в течение 7 дней после введения любой вакцины, содержащей антигены Bordetella pertussis. Сильная реакция, развившаяся в течение 48 ч после предыдущей вакцинации вакциной, содержащей коклюшный компонент: повышение температуры тела до 40 °С и выше, синдром длительного необычного плача, фебрильные или афебрильные судороги, гипотонический-гипореактивный синдром. Аллергическая реакция, развившаяся после предыдущего введения вакцины для профилактики дифтерии, столбняка, коклюша, полиомиелита и вакцины для профилактики инфекции, вызываемой Haemophilus influenzae типа b. Подтвержденная системная реакция гиперчувствительности к любому ингредиенту вакцины, а также глютаральдегиду, неомицину, стрептомицину и полимиксину В. Заболевания, сопровождающиеся повышением температуры тела, острые проявления инфекционного заболевания или обострение хронического заболевания. В этих случаях вакцинацию следует отложить до выздоровления.
Способ применения и дозы: Вакцину вводят внутримышечно в дозе 0,5 мл, рекомендуемое место введения — средняя треть передне-латеральной поверхности бедра. Не вводить внутрикожно или внутривенно. Перед введением необходимо убедиться, что игла не проникла в кровеносный сосуд. Для варианта упаковки с двумя отдельными иглами, перед приготовлением вакцины иглу следует плотно закрепить, вращая ее на четверть оборота относительно шприца.
Курс вакцинации ПЕНТАКСИМ состоит из 3 инъекций по одной дозе вакцины (0,5 мл) с интервалом 1-2 месяца, начиная с 3-х месячного возраста. Ревакцинацию осуществляют введением 1 дозы ПЕНТАКСИМ в возрасте 18 мес. жизни. В соответствии с Национальным календарем профилактических прививок Российской Федерации, курс вакцинации для профилактики дифтерии, столбняка, коклюша и полиомиелита состоит из 3-х введений препарата с интервалом в 1,5 месяца, в возрасте 3, 4,5 и 6 месяцев соответственно; ревакцинация проводится однократно в возрасте 18 месяцев. При нарушении графика вакцинации последующие интервалы между введением очередной дозы вакцины не изменяются, в том числе, интервал перед 4-й (ревакцинирующей) дозой — 12 мес.
Если первая доза Пентаксима была введена в возрасте 6-12 мес., то вторая доза вводится через 1,5 мес. после первой, а в качестве 3-й дозы, вводимой через 1,5 мес. после второй, должна использоваться вакцина для профилактики дифтерии, столбняка; коклюша и полиомиелита, исходно представленная в шприце (т.е. без разведения лиофилизата во флаконе (HIb)). В качестве ревакцинирующей (4-й дозы) используется обычная доза Пентаксима (с разведением лиофилизата (HIb)).
Если первая доза Пентаксима вводится в возрасте после 1 года жизни, то для 2-й, 3-й и 4-й (ревакцинирующей) дозы должна использоваться вакцина для профилактики дифтерии, столбняка; коклюша и полиомиелита, исходно представленная в шприце, без разведения лиофилизата во флаконе (HIb).
Условия хранения. Хранить в холодильнике (при температуре от 2 до 8 °С). Не замораживать.
Хранить в недоступном для детей месте.
Тетракок
Адсорбированная вакцина для профилактики дифтерии, коклюша, столбняка и полиомиелита.
Состав: В каждой дозе вакцины (0,5 мл) содержится:
— Очищенный дифтерийный анатоксин……………..1 вакцинная доза*
— Очищенный столбнячный анатоксин……………..1 вакцинная доза**
— Bordetella pertussis……………..минимум 4 МЕ
— Инактивированная вакцина для профилактики полиомиелита, вызываемого вирусом 1-го типа……………..1 вакцинная доза***
— Инактивированная вакцина для профилактики полиомиелита, вызываемого вирусом 2-го типа……………..1 вакцинная доза***
— Инактивированная вакцина для профилактики полиомиелита, вызываемого вирусом 3-го типа……………..1 вакцинная доза***
— Гидроокись алюминия, выраженная в Al……………..максимум 1,25 мг
— Формальдегид……………..максимум 0,1 мг
— 2-фенолэтанол……………..максимум 0,005 мл
*Одна вакцинная доза дифтерийного анатоксина соответствует по меньшей мере 30 международным единицам (МЕ), при измерении протективной активности параллельно со стандартом ВОЗ или с другим стандартом, оттитрованном в соответствии с международным эталоном.
**Одна вакцинная доза столбнячного анатоксина соответствует по меньшей мере 60 международным единицам (МЕ), при измерении протективной активности параллельно со стандартом ВОЗ или с другим стандартом, оттитрованным в соответствии с международным эталоном.
***Одна доза инактивированной вакцины для профилактики полиомиелита, вызываемого вирусом 1, 2 и 3-го типов соответствует количеству антигенов, удовлетворяющих нормам теста антигенной активности, описанного во Французской и Европейской Фармакопеях.
Владелец лицензии на продажу препарата:
Пастер Мерье Сэром & Ваксэн, Лион, Франция.
Свойства. Вакцина производится из дифтерийного и столбнячного токсинов, инактивированных формалином и очищенных, коклюшной палочки, подвергнутой тепловой инактивации, и 3-х типов вируса полиомиелита, приготовленных на культуре клеток Веро и инактивированных формальдегидом. Иммунитет приобретается после 2-й инъекции вакцины и сохраняется не менее 5 лет после первой ревакцинации.
Показания. Комбинированная профилактика дифтерии, коклюша, столбняка и полиомиелита.
Противопоказания:
— Прогрессирующая энцефалопатия, сопровождающаяся судорогами или без таковых.
— Выраженная реакция на предыдущее введение вакцины, содержащей коклюшный компонент: повышение температуры тела до 40°С и выше, синдром длительного плача, судороги, шок (в случае возникновения в течение 48 часов после введения препарата).
Предостережения: Использовать с осторожностью в случае документированной аллергии к стрептомицину.
Дозировка и схема применения:
Подкожные или внутримышечные инъекции.
Препарат перед использованием необходимо тщательно взболтать.
Если вакцина поставлена в шприце, после использования его следует уничтожить.
При проведении массовых кампаний вакцинации вакцину можно вводить при помощи безыгольного инъектора типа Imojet.
Первичная вакцинация:
2 или 3 инъекции по 0,5 мл с интервалом не менее 1 месяца.
Ревакцинация: Однократно через 1 год после последней инъекции первичной вакцинации.
Побочные реакции
— Возможны эритема и/или появление уплотнения в месте инъекции.
— Повышение температуры тела (до 38°С– 39°С).
Как правило, побочные реакции протекают легко и являются преходящими, особенно, если превентивно назначаются салицилаты, барбитураты или антигистаминные препараты. В очень редких случаях коклюшный компонент может вызвать неврологические реакции (судороги, энцефалит, энцефалопатия). Вместе с тем, эти поствакцинальные осложнения наблюдаются в 100-1000 раз реже, чем осложнения в результате заболевания коклюшем.
Хранение
При температуре от + 2°C до + 8°С.
Не замораживать.
Вакцина Бубо-Кок
Представляет собой комбинацию рекомбинантного дрожжевого поверхностного антигена вируса гепатита В (HBsAg) и смесь убитых формалином коклюшных микробов и очищенных от балластных белков дифтерийного и столбнячного анатоксинов (АКДС), адсорбированных на геле алюминия гидроксида.
Препарат содержит в одной прививочной дозе (0,5 мл) 5 мг HBsAg, 10 оптических единиц (ОЕ) коклюшных микробов, 15 флокулирующих единиц (Lf) дифтерийного и 5 единиц связывания (ЕС) столбнячного анатоксинов. Консервант — мертиолят в концентрации 0,01%.
Препарат представляет собой гомогенную суспензию желтоватого цвета, разделяющуюся при стоянии на бесцветную прозрачную жидкость и рыхлый осадок желтовато-белого цвета, легко разбивающийся при встряхивании.
Иммунобиологические свойства: Введение препарата в соответствии с утвержденной схемой вызывает формирование специфического иммунитета против коклюша, дифтерии, столбняка и гепатита В. Проведенные исследования показали, что вакцина Бубо-Кок характеризуется безопасностью и высокой иммунологической активностью.
Назначение: Профилактика коклюша, дифтерии, столбняка и гепатита В у детей.
Способ применения и дозировка: Прививки вакциной Бубо-Кок проводят в возрасте от 3 месяцев до достижения 4 лет. Препарат вводят внутримышечно в верхний наружный квадрант ягодицы или в передненаружную область бедра в дозе 0,5 мл (разовая доза) трехкратно по схеме вакцинации АКДС.
Курс вакцинации состоит из 3-х прививок (3 мес.,4 мес, 5 мес).
Ревакцинация Бубо-Кок проводится в 12-18 месяцев однократно. Исключение должны составить дети, рожденные от HBsAg-позитивных матерей. Таких детей следует прививать в первые дни жизни рекомбинантной моновакциной гепатита В.
Реакции на введение: У части привитых в первые двое суток могут развиться кратковременные общие (повышение температуры, недомогание) и местные (болезненность, гиперемия, отечность) реакции. В редких случаях могут развиться осложнения, обусловленные содержанием в препарате АКДС-компонента: судороги (обычно связанные с повышением температуры), эпизоды пронзительного крика, аллергические проявления (отек Квинке, крапивница, полиморфная сыпь), обострения заболеваний.
Противопоказания: Противопоказания к применению вакцины Бубо-Кок те же, что и для АКДС-вакцины.
Форма выпуска: В ампулах по 0,5 мл (прививочная доза). Упаковка содержит 10 ампул.
Условия хранения: Препарат хранят в сухом темном месте при температуре 62С. Вакцина, подвергшаяся замораживанию, применению не подлежит.
Транспортировка проводится всеми видами крытого транспорта при тех же температурных условиях.
Срок годости: 1 год 6 месяцев.
Разновидности анатоксинов
Для вакцинации только против дифтерии применяют АД или АД-М анатоксин, а отдельно против столбняка — АС анатоксин.
Для иммунизации против дифтерии и столбняка детей в возрасте до 6 лет, если они перенесли коклюш и прививать их от этого заболевания уже не нужно, или у них имеются постоянные противопоказания к применению коклюшного компонента вакцины (афебрильные судороги, прогрессирующее заболевание нервной системы), о которых пойдет речь позже, используют АДС анатоксин. При первичной иммунизации эту вакцину вводят два раза с интервалом 1,5 месяца. Через 12 месяцев после второго введения необходима однократная ревакцинация. Начиная с 7-летнего возраста, детям и взрослым вводят только АДС-М анатоксин. Этот препарат используют для плановых ревакцинаций в соответствии с календарем прививок (в 7, 14 и далее каждые 10 лет). Если по каким-то причинам ребенок до 6 лет не был привит против дифтерии и столбняка, то после этого возраста его прививают АДС-М анатоксином двукратно с интервалом 1,5 месяца и ревакцинацией через 6 — 9 месяцев, а затем ревакцинируют по календарю прививок. АДС-М анатоксин используют также для продолжения иммунизации против дифтерии и столбняка детям младше 6 лет, у которых отмечались осложнения АКДС вакцинации.
Source: www.f-med.ru
Читайте также
вакцинация — панацея или смерть » Печальная история АКДС
 19.10.2016
19.10.2016

Эта история произошла 2 года назад и чуть было не закончилась трагически.
2 записи с перерывом в 1 месяц в блоге Д. (мама троих детей, жена известного российского артиста):
Запись 1
8 сентября сего года мы сделали дочке 1.8 прививку АКДС (НЕ НАДО МНЕ СЕЙЧАС ПИСАТЬ, что нужно было делать пентаксим или другую, но не АКДС)
И понеслась. Дочь стала хромать по утрам — 30-60 минут она не могла становится на ножку(укол в бедро). Прививка не рассасывалась. И вот в одно прекрасное утро дочь просто попытавшись встать на ножку — упала. На след. утро все повторилось и я уже расплакалась рядом с ней. Еду в поликлинику-иду к заведующей(мы с ней в хороших отношениях, смотрит детей она чаще всего).
На счет не рассасывания советует мазь Вишневского, вместо йодовой сеточки, которая нам уже не помогает. И на похрамывания говорит, что такая реакция возможно и все пройдет. Ещё тогда, мне показалось это странным. Но ладно, сама заведующая так считает.
Но ещё спустя неделю у нас с Вишневским на ночь прививка не спешила рассасываться. Тут я стала замечать, что у нас коленка (в ножку, которой делали укол) заметно увеличилась, что явно её отличало от левой коленки. А потом мы заметили, что ножка ещё и не разгибается до конца.
Едем в поликлинику — хирург/ортопед, вместе с заведующей, ставят диагноз ОСТРЫЙ ЮВЕНАЛЬНЫЙ АРТРИТ. Вызван одним из компонентов прививки. Назначили дорогущую мазь и сказали, что пройдет. Ну да)) Как мило)))))И потом сказали, что надо съездить в центр, где занимаются прививками и понять на какой именно компонент такая реакция. ага-бегу.
Я мажу для успокоения. Но продолжаю копать, так как наши врачи встречаются впервые с такой реакцией.
Я познакомилась с несколькими родителями с точно такой же историей. Знаете, чем у них все закончилось? Дети перестали ходить вообще. врачи отвернулись и все. Нужно ехать в Израиль, а все упирается в деньги. Я общалась с девочкой 4 лет, которой в нашем возрасте тоже делали прививку и вот она сидит пере до мной и не умеет ходить… точнее не может… больше не может. уже 2 года.
Она разговаривает на английском, испанском и русском языке. Она сидела и рассказывала, как она снова пойдет и будет в садик ходить и в школу. Я сидела и думала, как бы не расплакаться. Это страшно.
В общем, сегодня мы едем в центр ревматологии на Каширке. Скорее всего мы ляжем в больницу сегодня. Сказать, что я почти жива. ну да, жива. Но слезы катятся сами. Представить своего ребёнка не ходячим. как минимум страшно.
Я буду писать новости, но по состоянию. Держите за нас кулачки.
Запись 2. Мы вернулись из больницы.
В пятницу нас выписали. Никому ничего не говорила-боялась спугнуть.
За эти две недели пережито много страшного — хотя бы одно МРТ под наркозом чего стоило.
В понедельник был собран консилиум и во вторник сделали первый укол, а в пятницу второй и нас тут же отпустили домой.
Диагноз — юношеский полиартрит 2 степени и ещё какие-то аббревиатуры.
Что дальше? Живем на уколах один раз в неделю. Ждем ремиссию, от которой ещё три года точно продолжаем жить на уколах. Каждые две недели сдаем кровь, каждые три месяца наблюдаемся у окулиста и наконец каждые 6 месяцев ложимся в больницу. И да, пожизненный мед.отвод от прививок=))) В след.раз 13 апреля с вещами.
Что обещают? Так как рано стали «бить в колокола»- ребёнка ничем не отличающегося от остальных здоровых детей…
Позитивно!? Позитивно/ Не вешаю нос. Но говорить горько.
Наслаждаюсь сынишкой)))) Я так по нему соскучилась)))) А он первые два дня ходил и постоянно приговаривал, что » я тебя никогда-никогда не видел!!! Тебя так долго не было..»
Спасибо большое, кто за нас держал кулачки, кто молился, кто переживал! Нам с Ксенечкой это необходимо.
Теперь понятно откуда у нас артрит..последняя прививка была акдс в 5 мес, после неё отказались от вакцинации.Спустя год увеличился большой пальчик на ножке,боли не было,бегала,но он плохо сгибался.Были у ортопеда, хирурга, даже отправляли к кардиологу(зачем,непонятно??),делали рентген пальчика, мазали, ходили на прогревания, примочки — результата ноль. Сейчас он практически такой же,как и на другой ножке,потому,что выросла и пальчики сравнялись.Единственное,что почти не гнется,но совсем не беспокоит. В свое время хотели делать томографию,но перспектива делать наркоз..не захотели.
Рубрики: Против вакцинации
Метки: АКДС, вакцина, врачи, новости, отказ, пентаксим, прививка, рак, рентген  2 комментария
2 комментария
Добавить комментарий
Что такое АКДС и насколько она эффективна
АКДС — комбинированная вакцина против дифтерии, коклюша и столбняка. Прививка делается четырёхкратно в первый год жизни, начиная обычно с 3 месяцев. Отличается высоким процентом осложнений и повышенной аллергенностью. Самая опасная вакцина.
Прививка АКДС неэффективна. Историко-статистические доказательства.
Япония. После 37 убитых АКДС младенцев в 1970—1974 гг. начались бойкот и волнения, в результате вакцинация была сначала вовсе отменена, а затем перенесена на двухлетний возраст. И Япония с 17-го места по детской смертности мгновенно стала страной с самым низким уровнем летального исхода среди детей вплоть до 1980 года, когда начались прививки новой бесклеточной коклюшной вакциной в раннем возрасте. За последующие 12 лет частота СВДС (синдрома внезапной детской смертности) возросла в 4,7 раза.
Коклюш, Англия. После просочившихся в СМИ сообщений об убитых и искалеченных прививкой детях начались массовые отказы от прививок в 1974—1978 гг., число привитых детей резко снизилось (с 80 % до 30 % в среднем, в некоторых районах — до 9 %). Купленные журналисты стали раздувать слухи об эпидемии коклюша. Однако сухая статистика была такова: в 1970—1971 гг. имелось 33 тысячи заболевших и 41 смерть, а в 1974—1975 гг. — 25 тысяч заболевших и 25 смертей от коклюша. Это при том, что охват прививками снизился почти в три раза, а в отдельных районах — в девять.
Коклюш, Германия. После серии смертельных осложнений Гамбург отказался от коклюшной прививки в 1962 г. За 15 последующих лет, в течение которых прививки не делались, число обращений в больницы снизилось почти впятеро, так же снизилось число осложнений (Ehrengut W., 1978). Резкое улучшение санитарии маловероятно, т. к. за это же время число заболевших свинкой выросло вшестеро.
Коклюш, Голландия. Долгие годы дети прививаются, охват — 96 %, более чем достаточный по всем вакцинаторским нормам. Количество случаев коклюша по годам: 1995 г. — 325, 1996 г.— 2778, 1997 г. (11 месяцев) — 3747. Значит, прививки не спасли от роста числа заболевших.
Дифтерия, Россия, эпидемия 1990-х годов. Среди заболевших доля привитых составляет около 70 %, что примерно совпадает с охватом населения прививками. Таким образом, прививка абсолютно не защитила от заболевания (вероятность заболеть получается одинаковой для привитых и непривитых). Поскольку на примере этой эпидемии только самые ленивые вакцинаторы и журналисты не поспешили обвинить во всём «антипрививочные» статьи Г. Червонской (грубо говоря, схема очевидна: статьи Червонской — отказы от прививок — снижение охвата — эпидемия) и на примере этой же эпидемии (официальных данных) наглядно видна неэффективность вакцины, я остановлюсь на ней отдельно чуть ниже.

Прививка АКДС неэффективна. Оценка эпидемии середины 1990-х в России и постсоветских странах.
Именно в этой эпидемии прямо обвиняют «антипрививочников» вообще и Г. Червонскую в частности. Поэтому данные «антипрививочников» (Червонская, Коток и другие) как якобы «заинтересованных лиц» (пусть в плане «морального оправдания») могут не пользоваться доверием. В этой статье я их и не буду использовать. Только официальные данные и основанные на них выводы МНИИЭМ им. Габричевского Минздрава РФ. Один из источников — Эпидемическая ситуация по дифтерии в России (далее — ЭСР). По «заболеваемости вообще» среди привитых и непривитых данные уже приведены выше. Она одинакова. Следовательно, утверждения медиков и журналистов вроде: «единственным надёжным способом не заболеть является прививка» — наглая ложь. Но может быть, болезнь у привитых действительно протекала легче? Цитирую ЭСР: (1) «Среди детей, перенёсших дифтерию в токсической форме, 88,6 % имели ревакцинирующие прививки и у большинства из них (85,1 %) заболевание возникло в ранние сроки от прививки (до 3-х лет). При этом первичный комплекс у 89,8 % заболевших детей был проведен АКДС вакциной» (речь о 1996—1998 гг.). Запомним эту цифру: около 89 %. Попробуем выяснить средний охват детей прививками в эти годы. В той же работе (ЭСР) находим: «В 1998 году каждый четвертый ребенок (23,5 %) … не были привиты против дифтерии». Ага, 76,5 % охвата в 1998! Учитывая, что в эти годы охват прививками только рос, а наибольшее число заболевших было именно в 1996—1997 гг., средний охват должен быть явно меньше 76 %. Опуская подробности и вычисления, по косвенным данным из этого же источника получается охват около 70 %. И теперь вернёмся к цитате под цифрой (1). Итак, при охвате детей прививками в 70 % частота привитых среди тяжело заболевших — 89 %. Значит, если вероятность просто заболеть у привитого одинакова с непривитым, то вероятность тяжело заболеть — уже примерно втрое выше у привитого. Итак, прививая ребёнка, вы втрое увеличиваете его риск тяжело заболеть даже во время эпидемии. Для чего тогда прививка нужна вообще?
Впрочем, вероятнее всего, прививка сама по себе не виновата. Виновато массовое зомбирование не только населения, но и медперсонала относительно эффективности прививок. В результате чего у врача в сомнительных случаях не возникала мысль о том, что привитый может заболеть, что приводило к неправильным диагнозам и, соответственно, к запоздалому лечению. Трудно сейчас точно сказать, кому именно поставили неправильный диагноз, однако, по официальным (!) данным таких случаев было немало (вновь цитирую ЭСР): «О низком уровне диагностики говорит и то обстоятельство, что первоначальный диагноз дифтерии установлен лишь у 31,3—40,3 % детей и 37,5—46 % взрослых, заболевших токсической дифтерией…». Впечатляет? Повторяется история с туберкулёзом, когда из-за БЦЖ крайне затруднена ранняя диагностика именно у привитых.

Последним оплотом сторонников прививки остаются смертельные случаи. Привитые якобы не могут умереть. Проверим? Согласно ЭСР: «Всего за последние 3 года (1996—1998, М.А.) в России от дифтерии погибло 499 человек, из них — 123 ребенка. Большинство умерших (75 %) не привиты против дифтерии. …30 детей и 95 взрослых, погибших от дифтерии, имели «сведения о прививках»». Итак, четверть умерших были привиты. Значит, эффективность вакцины всё же заметно больше нуля по летальности. Формально получается, что прививание сокращает шансы смертельного случая примерно всемеро. Это много или мало? Если вспомнить, что простое улучшение санитарии и гигиены с конца XIX века без всяких прививок приводило к сокращению летальных исходов в десятки, а иногда и сотни раз, напрашивается простой вопрос: проводился ли когда-нибудь вообще грамотный факторный анализ смертности от дифтерии? Поскольку даже во время «эпидемии» умерших сравнительно немного (500 человек за рассматриваемые 3 года, что в сотни раз меньше, чем от палёной водки в этот же период), никакого труда не составило бы проанализировать, к примеру, их социальный состав, условия жизни и другие факторы. Ведь хорошо известно, что у бомжей и алкоголиков показатели смертности на порядки выше, чем у прочих граждан, вне всякой связи с прививками (Минздрав РФ, 2002: «Основную группу риска по заболеваемости и смертности от дифтерии представляют дети из неблагополучных семей и дети мигрантов из ближнего зарубежья, бомжи, а также люди, страдающие алкоголизмом и инвалиды». Заметьте, даже слово «непривитые» почему-то забыли. Наверное, спешили очень, цензору-вакцинатору забыли показать).
Мне не удалось своими скромными силами получить точные данные именно по этим 499 несчастным. Однако в процессе поисков случайно в официальном московском документе по санитарно-эпидемиологической обстановке в городе Москве (пусть и за 2002 год, но это даже ближе к жизни) я прочитал следующее: «Умерло от дифтерии 8 человек, в том числе 2 детей. … рост заболеваемости в Москве происходит за счет непривитых детей и взрослых, приезжающих из стран ближнего зарубежья (Приднестровье, Азербайджан, Киргизия) и социально дезадаптированных лиц, труднодоступных для проведения прививок. Так оба ребенка, умершие от дифтерии, были непривиты и прибыли из Приднестровья и Киргизии, а среди умерших взрослых — два лица без определенного места жительства». Я имел счастье наблюдать быт иностранных гастарбайтеров без регистрации на одной из строек. Он зачастую мало отличается от быта бомжей, кроме того, любое обращение к врачу сразу выявляет нелегальность положения этих людей, поэтому неудивительно, что лечение начинается, как правило, слишком поздно. И то, что все СМИ подчёркивают, что «умер очередной непривитый» — крайне безнравственное манипулирование фактами. Да, он непривитый, но пишите честно: «от дифтерии умер очередной бомж», или «умерший жил в подвале с двадцатью такими же строителями-гастарбайтерами и имел липовую регистрацию». Кстати, иногда такие сведения всё-таки просачиваются через цензуру вакцинаторов. Так, набрав в Яндексе «умер от дифтерии» легко найти двух цыганских мальчишек, бомжиху из Казани, асоциальных элементов и т.п. Разумеется, везде подчёркивают, что они были непривиты, и рекомендуют немедленно «усилить охват»… Но я пока не встретил ни одного явного упоминания о смерти социально благополучного непривитого. Я не утверждаю, что их нет, но найти не удалось. Обычно сообщается только пол, возраст, имя и «непривитый». И всё же хочется вернуться к летальности. Даже по данным относительно социально благополучного 2002 года в относительно социально благополучной Москве половину умерших составили, грубо говоря, бомжи. Не думаю, что в 1996—1998 и по РФ в целом их было меньше, если не больше, стало быть, из упомянутых 499 умерших в 1996—1998 гг. в России их было примерно 250. Исключив их из статистики, получаем, что оставшихся непривитых примерно поровну с привитыми (приблизительно по 125 человек). Таким образом, вакцина снижает риск смертности уже всего лишь вдвое. Учитывая тяжёлые осложнения и высокий процент побочных реакций (об этом см. ниже, АКДС даже самими медиками считается наиболее опасной) и реально низкую вероятность дифтерии (если Вы, конечно, не бомж), я бы не стал называть вакцинацию «надёжной защитой». А если учесть, что алкоголизм является доказанным катализатором дифтерийной смертности и его размах в России даже по скромным официальным данным впечатляющ, то совсем не исключено, что из оставшихся 125 непривитых покойников половина злоупотребляли (хоть это и не отражалось ни в каких официальных бумагах. Если исключить и их, то получим ровно тот же результат, что и по заболеваемости: наличие или отсутствие прививок никак не влияет на смертность от дифтерии.

Так почему же с началом повальной ревакцинации эпидемия пошла на спад и затем прекратилась? Неужели это не показатель эффективности вакцин? Для ответа на этот вопрос нужно немножко расширить поле зрения как по времени, так и географически. Вспомним, что никаких карантинов не вводилось и въезд-выезд в зарубежные страны не закрывался. При охваченности прививками зачастую ниже, чем в постсоветском лагере, ни на одну европейскую страну эпидемия не перекинулась (хотя те же финны посещали Санкт-Петербург толпами). По разным данным иммунная прослойка в США была около 60%, в Европе — около 70%, по-разному в разных странах, но Россия в этом плане ничем не выделялась. Однако эпидемии практически одновременно вспыхнули лишь на постсоветском пространстве и продолжались примерно одинаковое время — около 4-х лет, независимо от интенсивности вакцинирования в каждой из стран (а она была очень разной). И если посмотреть, сколько длились эпидемии в допрививочное время, можно с удивлением обнаружить тот же срок. Следовательно, массовая ревакцинация не изменила естественное течение эпидемии. Кто должен был заболеть — заболел, кто не заболел — вероятнее всего, не заболел бы и без вакцинации. Причиной эпидемии стали не пресловутые «уменьшения охватов», а элементарные социальные факторы, характерные для последствий крушения советского режима (бомжи, беженцы, нищие пенсионеры, нищие неквалифицированные медработники и т. п.).
Прививка АКДС опасна.
АКДС — одна из наиболее опасных вакцин. Её история богата судебными исками, многочисленными детскими трупами, подкупами экспертов, официальными запретами в целых государствах. Опасной её делает цельноклеточный коклюшный компонент. Впрочем, и дифтерийно-столбнячная часть не может быть названа безобидной. Но этого мало. Вакцина содержит ртутьорганический пестицид мертиолят (в некоторых зарубежных партиях — тиомерсал) и формальдегид, причём в довольно ощутимых количествах.
Мертиолят
Дозы мертиолята в вакцинах настолько велики, что дают выраженные реакции как на культурах человеческих клеток, так и на мышах. Показательно, что официального тестирования безопасности мертиолята в России так и не было проведено, его нет в утверждённых фармакологических списках, в которые попадают все одобренные лекарственные средства. «Рекомендованные» дозы были рассчитаны когда-то давно, исходя из однократного введения пяти (всего лишь) морским свинкам. А детям с разными вакцинами вводится как минимум пять доз. Между тем, «алкилртутные соединения не применяют в медицине, это высокотоксичные соединения, они, в отличие от большинства других соединений, липофильны: медленно выводятся из организма, поэтому могут накапливаться в нервной ткани…». Более того, есть экспериментальные данные, что ядовитые свойства мертиолята усиливаются в присутствии гидроокиси алюминия в десятки раз, т. е. доза мертиолята, не вызывающая реакции клеточной культуры, при добавлении гидроокиси алюминия приводит к смерти клеток. Надо ли напоминать, что гидроокись алюминия также содержится в АКДС? Но мало того что Минздрав не спешил (и поныне не собирается) проверять безопасность мертиолята, ссылаясь на стандарты пятидесятых годов прошлого столетия, он ещё молчаливо одобряет использование «плохого» мертиолята. Что это значит? Посмотрите на картинки: очень «забавные» документы можно найти в недрах наших медицинских ведомств.
Источник: http://www.afanas.ru/privivki/akds.htm

История создания акдс прививки — Всё о прививках
Дэйли Бэби разбирается, что такое Пентаксим и АКДС, чем одна вакцина отличается от другой и какую из них лучше поставить ребёнку. Мнение врача-педиатра и опыт родителей — в нашем материале.
Содержание статьи:
Спасение от смертельных заболеваний
О вакцине АКДС слышал, пожалуй, каждый родитель. Это прививка, защищающая малышей от трёх серьёзных заболеваний: коклюша, столбняка и дифтерии.
Коклюш — опаснейшее инфекционное заболевание дыхательных путей, вызывает такие осложнения, как пневмония, бронхит, плеврит, гнойный отит. Столбняк — смертельное заболевание, которое поражает нервную систему, сопровождается резкими судорогами. Дифтерию провоцирует ядовитый токсин — дифтерийная палочка — заболевание также протекает очень тяжело, вызывая воспалительные процессы в носоглотке и ротоглотке, а также затрагивая выделительную, нервную и сердечно-сосудистую системы.
Все три заболевания крайне нелегко переносятся детьми, а смертность от них до введения вакцинации шокировала своими масштабами. Так, раньше смертность от столбняка составляла 90%, а от дифтерии умирало примерно 25% заражённых.
Медицина не стоит на месте, и сегодня уже в три месяца малышу делают прививку сразу от всех этих болезней: АКДС. Благодаря ей в организме вырабатывается иммунитет к перечисленным инфекциям.
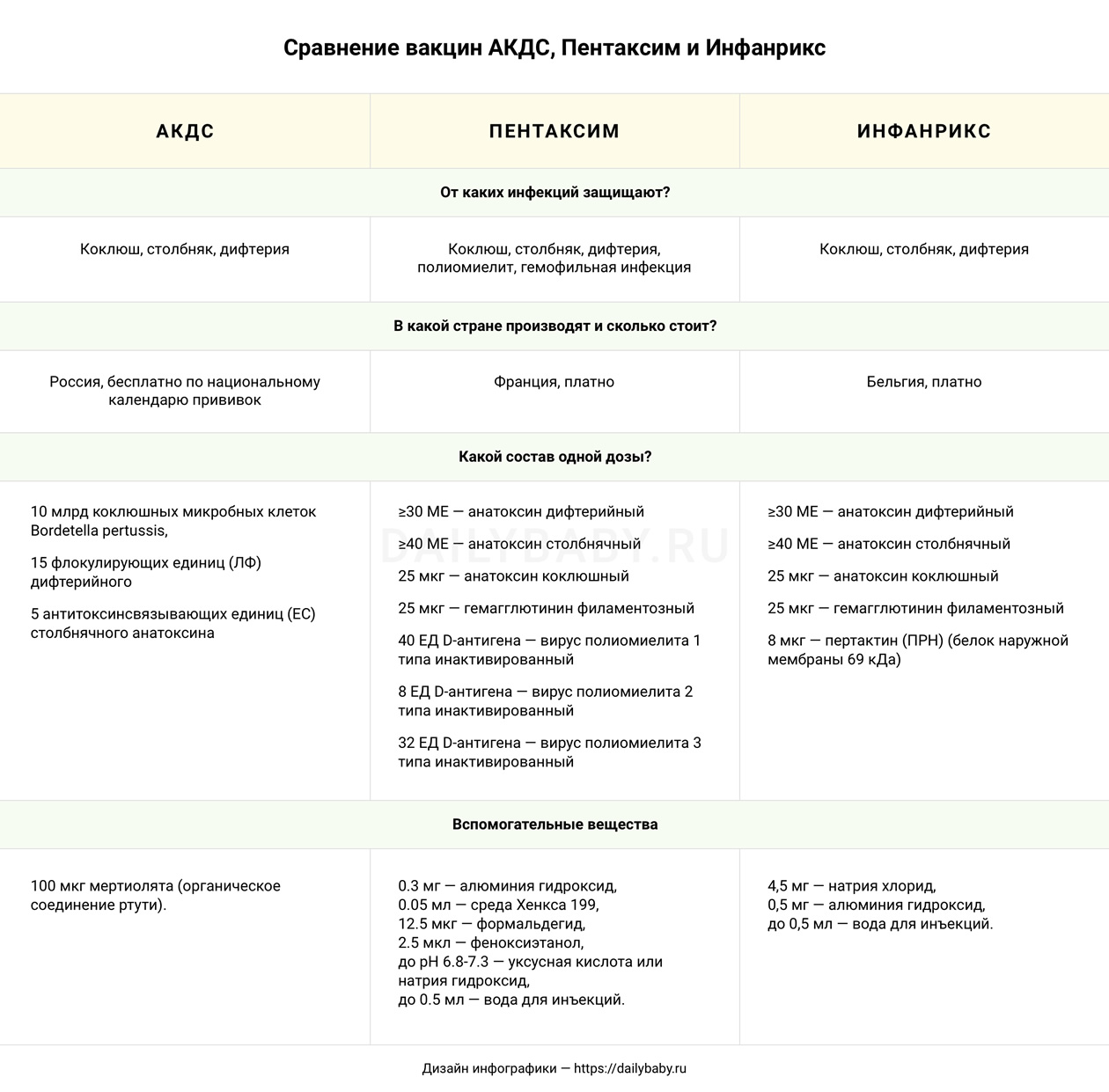
Тем не менее, не всё так безоблачно: АКДС заслужила не очень хорошую репутацию. Вакцина тяжёлая, и после неё иногда бывают осложнения. У АКДС — столбнячной адсорбированной жидкой вакцины — существуют несколько аналогов, самой распространенной вакциной у нас в стране является Пентаксим, на втором месте — также импортный Инфанрикс.
© Инфографика Дэйли Бэби
С кем ведётся бой
Комментирует Анна Ганина, мама троих детей, врач-педиатр клиники «Семейный доктор», город Кемерово:

— Вкратце расскажу об АКДС, потому что до сих пор именно этой вакциной прививается большинство детей в России.
Эта вакцина создана, чтобы натренировать иммунитет на защиту против трех опасных инфекций — коклюша, дифтерии и столбняка.
Сто и более лет назад дифтерия была одной из ведущих причин смертности среди детей. Знатоки русской литературы могут припомнить описания задыхающихся детей в произведениях классиков.
Коклюш не так коварен, но очень тяжело переносится: 100 дней мучительного кашля, который сводит с ума, потому что не даёт дышать, есть, спать, вести обычную жизнь. Коклюш до сих пор можно встретить в нашем обществе, потому что иммунитет от него после пяти лет ослабевает, а повторная вакцинация пока не разработана. И многие длительно кашляющие школьники — это как раз представители «стёртого» коклюша.
Третья инфекция — столбняк. Заразиться можно при загрязнении глубоких ран, в результате попадания земли или пыли. Встречается повсеместно, приводит к генерализованным или локальным судорогам. Эти три инфекции не имеют особо эффективных вариантов лечения. Антибиотики при них почти не помогают из-за специфичности инфекционного процесса.
Пентаксим или АКДС?
Что касается Пентаксима. Первое отличие от АКДС в том, что в Пентаксиме есть ещё дополнительные компоненты против полиомиелита и гемофильной инфекции. Эти составляющие очень важны и есть в национальном календаре прививок.
Благодаря тому, что в Пентаксиме присутствует сразу пять компонентов, ребёнку не придётся делать много уколов, как при АКДС. На мой взгляд, безоговорочный плюс Пентаксима в сокращении количества инъекций.
Второе важное отличие: принципиально разный компонент вакцины против коклюша. В отечественной — это части клеток, крупные соединения, в которых много антигенов. Из-за этого на АКДС довольно часто бывают неприятные реакции.
В составе Пентакима коклюш расщеплён, с него удалена оболочка, поэтому он, как правило, лучше переносится малышом. Обычно именно оболочка и даёт негативный эффект. Иммунная система не так агрессивно вырабатывает защиту, как в случае клеточной вакциной (АКДС).
Однако есть у Пентаксима и недостатки. Хотя многие родители воспринимают этот момент как безусловный плюс: дети куда реже температурят на Пентаксиме.
Почему же это является минусом? Из-за того, что иммунитет срабатывает не так агрессивно, нет большого количества коклюшных антигенов, иммунная память вырабатывается не такая долгосрочная, как при отечественной вакцинации. В старшем дошкольном и школьном возрасте дети могут перенести коклюш почти так же, как непривитые.
Ещё один минус Пентаксима — это его стоимость. Нужно признать, что далеко не все семьи могут позволить себе платные вакцины. К счастью, в некоторых регионах страны есть практика закупать именно Пентаксим, а не АКДС для вакцинации, в таком случае прививка будет бесплатной.
Опыт родителей
Валентина Рубцова, актриса театра и кино, мама шестилетней дочери (город Москва):

— Мы с мужем перед вакцинацией ребёнка тщательно изучали вопрос, что лучше: Пентаксим или АКДС.
Консультировались с ведущими специалистами, чтобы понять, какой вариант вакцины предпочтительнее.
Про АКДС я начиталась и наслушалась такого, что твёрдо решила: своей дочери будем делать только зарубежную вакцину Пентаксим.
Пентаксим дочь перенесла отлично. Мы поставили прививку и спокойно пошли гулять. В то время, как после АКДС, по многочисленным отзывам, дети мучаются от сильнейшей температуры, жуткой слабости и прочих неприятных последствий. От Пентакисма побочных эффектов не было, максимум — небольшое покраснение в области укола.
Ирина Сиверина, мама четырёхлетней дочери (город Екатеринбург):

— В 1,9 года мы делали дочке комплекс прививок: от кори, краснухи и паратита. Также сделали ревакцинацию АКДС. После этого комплекса у ребёнка возникла хромота. Диагноз — острый вялый парез.
Дочь госпитализировали в стационар, там мы пролежали две недели.
Ребёнку пришлось пройти целый курс лечения: массаж, электрофорез, уколы. Лечение дало положительный результат.
Анастасия Костельцева, сыну 2,5 года (город Кемерово):

— Мы делали сыну АКДС. Очень переживали, сомневались, стоит ли вообще делать прививки, ведь, к сожалению, есть куча историй, когда после проставленных вакцин дети умирали или становились инвалидами. Моя свекровь работает врачом, она убедила меня, что от прививок нельзя отказываться.
Слава богу, после АКДС с сыном всё в порядке, он хорошо перенёс вакцину, никаких негативных последствий не было.
Обязательно проконсультируйтесь по этому вопросу со своим лечащим врачом: он подробно объяснит, какая вакцина больше подойдёт вашему ребёнку.
Спецпроект «Вакцинация: последняя битва»
Все материалы спецпроекта
— поделитесь с друзьями!
Эксперты:
 Анна Ганина
Анна Ганина  Подпишитесь на нас в фейсбуке:
Подпишитесь на нас в фейсбуке: Source: dailybaby.ru
Читайте также
Прививка АКДС. Что это такое? | Интересное | Лазарев Сергей Николаевич. Человек будущего
Прививка АКДС. Что это такое?
Понедельник, 16 Апр. 2012АКДС — комбинированная вакцина против дифтерии, коклюша и столбняка. Прививка делается четырёхкратно в первый год жизни, начиная обычно с 3 месяцев. Отличается высоким процентом осложнений и повышенной аллергенностью. Самая опасная вакцина.
Прививка АКДС неэффективна. Историко-статистические доказательства
- Япония. После 37 убитых АКДС младенцев в 1970-1974 гг начался бойкот и волнения, в результате вакцинация была сначала вовсе отменена, а затем перенесена на двухлетний возраст. И Япония со 17-го места по детской смертности мгновенно стала страной с САМОЙ НИЗКОЙ В МИРЕ детской смертностью вплоть до 1980 года, когда начались прививки новой бесклеточной коклюшной вакциной в раннем возрасте. За последующие 12 лет частота СВДС (синдрома внезапной детской смертности) возросла в 4,7 раза.
- Коклюш, Англия. После просочившихся в СМИ сообщений об убитых и искалеченных прививкой детях начались массовые отказы от прививок в 1974-1978 гг, число привитых детей резко снизилось (с 80% до 30% в среднем, в некоторых районах — до 9%). Купленные журналисты стали раздувать слухи об эпидемии коклюша. Однако сухая статистика такова: в 1970-1971 гг имелось 33 тысячи заболевших и 41 смерть, а в 1974-1975 гг — 25 тысяч заболевших и 25 смертей от коклюша. Это при том, что охват прививками снизился почти в три раза, а в отдельных районах — в девять.
- Коклюш, Германия. После серии фатальных осложнений Гамбург отказался от коклюшной прививки в 1962г. За 15 лет после этого, в течении которых прививки не делались, обращения в больницы снизились почти впятеро, так же снизилось число осложнений (Ehrengut W, 1978). Резкое улучшение санитарии маловероятно, т.к. за это же время свинка выросла вшестеро.
- Коклюш, Голландия. Долгие годы дети прививаются, охват — 96%, более чем достаточный по всем вакцинаторским нормам. Количество случаев коклюша по годам — 1995 — 325, 1996 — 2778, 1997 (11месяцев) — 3747. Т.е. прививки НЕ СПАСЛИ от роста заболевания.
- Дифтерия, Россия, эпидемия 1990-х годов. Среди заболевших доля привитых — около 70%, что примерно совпадает с охватом населения прививками. Т.е. прививка АБСОЛЮТНО не защитила от заболевания (вероятность заболеть получается ОДИНАКОВОЙ для привитых и непривитых!). Поскольку на примере этой эпидемии только самые ленивые вакцинаторы и журналисты не поспешили обвинить во всём антипрививочные статьи Г.Червонской (грубо говоря схема очевидна: статьи Червонской — отказы от прививок — снижение охвата — эпидемия), и на примере этой же эпидемии (ОФИЦИАЛЬНЫХ данных) наглядно видно неэффективность вакцины, я остановлюсь на ней отдельно подробнее чуть ниже.
Прививка АКДС неэффективна. Оценка эпидемии середины 1990-х в России и постсоветских странах
Именно в этой эпидемии прямо обвиняют “антипрививочников” вообще и Г.Червонскую в частности. Поэтому данные “антипрививочников” (Червонская, Коток и другие), как якобы “заинтересованных лиц” (пусть в плане “морального оправдания”) могут не пользоваться доверием. В этой главе я их и не буду использовать. Только официальные данные и основанные на них выводы МНИИЭМ им. Габричевского МинЗдрава РФ. Один из источников — Эпидемическая ситуация по дифтерии в России. (далее — ЭСР). По “заболеваемости вообще” среди привитых и непривитых данные уже приведены выше. Она ОДИНАКОВА. Т.е. утверждения медиков и журналистов типа “единственным надёжным способом не заболеть является прививка” — наглая ложь. Но может быть болезнь у привитых действительно протекала легче?
Цитирую ЭСР: 1) ”Среди детей, перенесших дифтерию в токсической форме, 88,6% имели ревакцинирующие прививки и у большинства из них (85,1%) заболевание возникло в ранние сроки от прививки (до 3-х лет). При этом первичный комплекс у 89,8% заболевших детей был проведен АКДС вакциной” (речь о 1996-1998гг). Запомним эту цифру — около 89%. Попробуем выяснить средний охват детей прививками в эти годы. В той же работе (ЭСР) находим: ”В 1998 году каждый четвертый ребенок (23,5%) … не были привиты против дифтерии.” Ага, 76,5% охвата в 1998!
Учитывая, что в эти годы охват прививками только рос, а наибольшее число заболевших было именно в 1996-1997гг, средний охват должен быть явно меньше 76%. Опуская подробности и вычисления, по косвенным данным из этого же источника получается охват около 70%. И теперь вернёмся к цитате под цифрой 1).
Итак, при охвате детей прививками в 70%, частота привитых среди тяжело заболевших — 89%. Т.е. если вероятность просто заболеть у привитого ОДИНАКОВА с непривитым, то вероятность ТЯЖЕЛО заболеть — уже примерно ВТРОЕ ВЫШЕ у привитого (методика расчёта — см ”Разумно о прививках” ). Итак, прививая ребёнка, вы ВТРОЕ УВЕЛИЧИВАЕТЕ его риск тяжело заболеть даже во время эпидемии. Для чего тогда прививка вообще???
Впрочем, наиболее вероятно, прививка сама по себе не виновата. Виноваты массовое зомбирование не только населения, но и медперсонала про эффективность прививок, в результате чего у врача в сомнительных случаях не возникала мысль, что привитой может заболеть, что приводило к неправильным диагнозам, и, соответственно, к запоздалому лечению. Трудно сейчас точно сказать, кому именно поставили неправильный диагноз, однако по официальным (!) данным таких случаев было немало (вновь цитирую ЭСР): ”О низком уровне диагностики говорит и то обстоятельство, что первоначальный диагноз дифтерии установлен лишь у 31,3-40,3% детей и 37,5-46% взрослых, заболевших токсической дифтерией… “. Впечатляет? Повторяется история с туберкулёзом, когда из-за БЦЖ крайне затруднена ранняя диагностика именно у привитых… (см. мой материал о БЦЖ)
Последним оплотом сторонников прививки остаются смертельные случаи. Привитые якобы не могут умереть. Проверим? Согласно ЭСР ”Всего за последние 3 года (1996-1998, М.А.) в России от дифтерии погибло 499 человек из них 123 ребенка. Большинство умерших (75%) не привиты против дифтерии. …30 детей и 95 взрослых, погибших от дифтерии, имели “сведения о прививках”.
Итак, ЧЕТВЕРТЬ умерших были привиты. Т.е. эффективность вакцины всё же заметно больше нуля по летальности — формально получается что прививание сокращает шансы смертельного случая примерно ВСЕМЕРО (см методику подсчёта тут). Это — много или мало?
Если вспомнить, что простое улучшение санитарии и гигиены с конца XIX века без всяких прививок давало десятки и иногда сотни раз, напрашивается простой вопрос — а проводился ли когда-нибудь вообще грамотный ФАКТОРНЫЙ АНАЛИЗ смертности от дифтерии? Поскольку даже во время “эпидемии” умерших сравнительно немного (500человек в рассматриваемые 3 года, что в сотни раз меньше чем от палёной водки в этот же период), никакого труда не составило бы проанализировать, к примеру их социальный состав, условия жизни и другие факторы. Ведь хорошо известно, что у бомжей и алкоголиков показатели смертности на порядки выше чем у прочих граждан, вне всякой связи с прививками (Минздрав РФ 2002: ”Основную группу риска по заболеваемости и смертности от дифтерии представляют дети из неблагополучных семей и дети мигрантов из ближнего зарубежья, бомжи, а также люди, страдающие алкоголизмом и инвалиды., заметьте, даже слово “непривитые” почему-то забыли(!). Наверное, спешили очень, цензору-вакцинатору забыли показать ).
Мне не удалось своими скромными силами получить точные данные именно по этим 499 несчастным. Однако в процессе поисков случайно в официальном московском документе (пусть и за 2002 год, но это даже ближе к жизни), а именно Cанитарно-эпидемиологическая обстановка в городе Москве можно прочитать следующее: ”Умерло от дифтерии 8 человек, в том числе 2 детей. … рост заболеваемости в Москве происходит за счет не привитых детей и взрослых, приезжающих из стран ближнего зарубежья (Приднестровье, Азербайджан, Киргизия) и социально — дезадаптированных лиц, труднодоступных для проведения прививок. Так оба ребенка, умершие от дифтерии, были непривиты и прибыли из Приднестровья и Киргизии, а среди умерших взрослых — два лица без определенного места жительства.”
Я имел “счастье” наблюдать быт иностранных “гастарбайтеров” без регистрации на одной из строек. Он зачастую мало отличается от быта бомжей, кроме того, любое обращение к врачу сразу выявляет полулегальность положения этих людей, поэтому неудивительно, что лечение начинается зачастую слишком поздно. И то, что все СМИ подчёркивают, что “умер очередной непривитой” — крайне безнравственное манипулирование фактами. Да, он непривитой. Но пишите честно — “от дифтерии умер очередной бомж”, или “умерший жил в подвале с двадцатью такими-же строителями-гастарбайтерами и имел липовую регистрацию”. Кстати, ИНОГДА такие сведения всё-таки просачиваются через цензуру вакцинаторов. Так, набрав в Яндексе “умер от дифтерии” легко найти двух цыганских мальчишек, бомжиху из Казани, “асоциальных элементов” и т.п. Разумеется, ВЕЗДЕ подчёркивают что они были непривиты, и рекомендуют немедленно “усилить охват”…
Но я пока не встретил НИ ОДНОГО явного упоминания о смерти социально благополучного непривитого. Я не утверждаю, что их нет, но найти не удалось. Обычно сообщается только пол, возраст, имя и “непривитой”. И всё же хочется вернуться к летальности. Даже по данным относительно социально благополучного 2002 года в относительно социально благополучной Москве ПОЛОВИНУ умерших составили грубо говоря “бомжи”. Не думаю, что в 1996-1998 и по РФ в целом их было меньше, если не больше, стало быть из упомянутых 499 умерших в 1996-1998гг в России их было примерно 250. Исключив их из статистики, получаем что оставшихся непривитых примерно поровну с привитыми (примерно по 125 человек).
Таким образом, вакцина снижает риск смертности уже всего лишь ВДВОЕ. Учитывая тяжёлые осложнения и высокий процент побочных реакций (Об этом см. ниже, АКДС даже самими медиками считается наиболее опасной) и реально низкую вероятность дифтерии (если Вы, конечно не бомж), я бы не стал называть вакцинацию “надёжной защитой”. А если учесть, что алкоголизм является доказанным катализатором дифтерийной смертности и его размах в России даже по скромным официальным данным впечатляющ, то совсем не исключено, что из “оставшихся 125 непривитых покойников” половина “злоупотребляли” (хоть это и не отражалось ни в каких официальных бумагах), и если исключить и их, то получим ровно тот же результат, что и по заболеваемости — наличие или отсутствие прививок НИКАК не влияет на смертность от дифтерии.
Так почему же с началом повальной ревакцинации эпидемия пошла на спад и затем прекратилась? Неужели это не показатель эффективности вакцин? Для ответа на этот вопрос нужно немножко расширить поле зрения, как по времени, так и географически. Вспомним, что никаких карантинов не вводилось, и въезд-выезд в зарубежные страны не закрывался. При охваченности прививками зачастую НИЖЕ чем в постсоветском лагере ни на одну европейскую страну эпидемия не перекинулась (хотя те же финны посещали Питер толпами). По разным данным иммунная прослойка в США была около 60%, в Европе — около 70%, по-разному в разных странах, но Россия в этом плане ничем не выделялась.
Однако эпидемии практически ОДНОВРЕМЕННО вспыхнули лишь в постсоветском пространстве и продолжались примерно одинаковое время — около 4х лет, НЕЗАВИСИМО от интенсивности вакцинирования в каждой из стран (а она была очень разной). И если посмотреть сколько длились эпидемии в ДОПРИВИВОЧНОЕ время можно с удивлением обнаружить тот же срок. Т.е. массовая ревакцинация НЕ ИЗМЕНИЛА естественное течение эпидемии. Кто должен был заболеть — заболел, кто не заболел — наиболее вероятно не заболел бы и без вакцинации. И причиной эпидемии стали не пресловутые “уменьшения охватов”, а элементарные социальные факторы, характерные для последствий крушения советских режимов (бомжи, беженцы, нищие пенсионеры, нищие неквалифицированные медработники и т.п.).
Прививка АКДС опасна
АКДС — одна из наиболее опасных вакцин. Её история наиболее богата судебными исками, многочисленными детскими трупами, подкупом экспертов, официальными запретами в целых государствах. Если интересно, достаточно подробно эту историю можно почитать тут (в американской версии вакцина называется DPT). Наиболее опасным её делает цельноклеточный коклюшный компонент. Впрочем, и дифтерийно-столбнячная часть не может быть названа безобидной. Но этого мало. Вакцина содержит ртутьорганический пестицид — мертиолят (в некоторых зарубежных партиях — тиомерсал) и формальдегид, причём в довольно ощутимых количествах.
Мертиолят
Дозы мертиолята в вакцинах настолько велики, что дают выраженные реакции как на культурах человеческих клеток, так и на мышах. Показательно, что официального тестирования безопасности мертиолята в России так и не было проведено, его нет в утверждённых фармакологических списках, в которые попадают все одобренные лекарственные средства. “Рекомендованные” дозы были рассчитаны когда-то давно, исходя из однократного введения пяти (всего лишь!) морским свинкам. А детям с разными вакцинами вводится как минимум пять доз(!). Между тем, ”алкилртуные соединения не применяют в медицине, это — высокотоксичные соединения, они, в отличие от большинства других соединений, липофильны, медленно выводятся из организма, поэтому могут накапливаться в нервной ткани…”.
Более того, есть экспериментальные данные, что ядовитые свойства мертиолята усиливаются в присутствии гидроокиси алюминия в десятки раз, т.е. доза мертиолята, не вызывающая реакции клеточной культуры при добавлении гидроокиси алюминия вызывает смерть клеток. Надо ли напоминать, что гидроокись алюминия также содержится в АКДС? Но мало того что Минздрав не спешил (и поныне не собирается) проверять безопасность мертиолята, ссылаясь на стандарты пятидесятых годов прошлого столетия, он ещё молчаливо одобряет использование “плохого” мертиолята. Что это значит? Посмотрите на картинки — очень “забавные” документы можно найти в недрах наших медицинских ведомств:
Мало того что пестицид, так ещё и “технический”. А буквально через год Европа испугалась даже производить такой яд на своей территории (!).
Тем не менее, в АКДС он присутствует до сих пор. Достаточно просто набрать в Яндексе слово “мертиолят”, чтобы получить внушительный список публикаций о его вреде.
Коклюшный компонент
И всё же, вероятно, самым опасным компонентом служит коклюшная составляющая. В большой мере именно ей обязана АКДС своим небывало высоким процентом осложнений. Вот только ОФИЦИАЛЬНО признанные ВОЗ (главным продавцом прививок) цифры:
| Характер осложнений | Частота при коклюше (на 100 тыс. случаев) | Частота при вакцинации АКДС на 100 тыс. привитых |
| Стойкие мозговые нарушения | 600-2000 | 0,8-2,4 |
| Энцефалопатия и энцефалит (преходящие неврологические симптомы и судороги) | 90-4000 | 0,4-12,0 |
| Судороги | 600-8000 | 1,2-360 |
| Смерть | 100-4000 | 0,8 |
Про некорректность прямого сравнения условной и безусловной вероятности я уже написал тут (после аналогичной таблицы), так что не буду повторяться.
Про опыт Японии, скачком переместившейся с 17-го на ПЕРВОЕ место в мире всего лишь отменой и затем переносом АКДС на более поздний срок, уже было сказано выше.
Ещё пара цитат из Дэвида и Марка Гейеров:
В 70-е гг. использование цельноклеточной коклюшной вакцины запретила Швеция. После нескольких опубликованных в этой стране исследований, правительство пришло к выводу, что польза не перевешивает риск. Главным шведским авторитетом, стоявшим за этим выводом, был доктор Вольфганг Эренгут (Wolfgang Ehrengut). В 1985 г. он отметил, что с 1970 г., несмотря на прекращение вакцинации, в стране не было ни одного случая смерти от коклюша. Он также заявил, что причинная связь между цельноклеточной вакциной и энцефалопатиями была ясно продемонстрирована.
США. Несмотря на все исследования, цельноклеточная коклюшная вакцина по-прежнему имеет лицензию FDA. Главной причиной этого является зарубежный рынок, куда американские производители поставляют свои вакцины, — там находит спрос более дешевая цельноклеточная версия DPT. Главным агентством по приобретению и распространению цельноклеточной вакцины DPT является Всемирная Организация здравоохранения (ВОЗ). То, что США прекратили использовать цельноклеточную вакцину внутри страны, но продают ее для использования в остальном мире, выглядит нарушением этических норм.
АКДС-ная пытка
Хотя число зарегистрированных серьёзных пострадавших очень велико (а НЕзарегистрированных — ещё больше), всё же процентная их доля может показаться небольшой. Однако, не следует забывать и про “лёгкие” реакции. А их — гораздо больше. Местные реакции и температура вам практически гарантированы ( более 50% случаев, по разным данным примерно от 60 до 80). Но это — мелочи. Идём дальше. Вот что нам пишут на пропрививочном сайте: ”необычный (вплоть до визга) плач ребенка, как правило непрерывно продолжающийся в течение 3 часов. Частота такой реакции оценивается как 1 на 200 случаев. … Несмотря на то, что эта реакция пугает родителей, которые морально не готовы и не информированы о такой возможности, она проходит без последствий.”
Не забудем домножить на четыре (на том сайте всё относят к дозам, а не к людям), и получим — каждого пятидесятого ребёнка пытают невыносимой болью в течение трёх часов. В принципе, втыкание иголок под ногти в Гестапо с медицинской точки зрения тоже “проходило без последствий”, по крайней мере серьёзных (если иголки стерильны, конечно).
Однако всеми международными законами пытки запрещены даже по отношению к рецидивистам, насильникам и убийцам. И даже “в общественных интересах”, например, чтобы узнать и арестовать сообщников. А невинных младенцев пытать — можно??? И так ли уж без последствий? Я не готов оценивать научность классического психоанализа, однако он многие психологические проблемы связывает со стрессами раннего детства — грубым словом отца, конфликтом с матерью и т.п. Неужели трёхчасовое испытание острой болью не является таким стрессом и не может отразиться на психике? Кто и как это проверял???
Разумеется список опасностей далеко не исчерпан, и я не ставил себе цели охватить его весь — если появится интерес, многочисленные публикации на эту тему легко найти, в частности, на сайте “1796” (ссылка на него есть чуть ниже). Важно лишь понять, что опасности РЕАЛЬНО СУЩЕСТВУЮТ. И понять, что “пропрививочные” источники всячески их преуменьшают и при этом раздувают опасности болезней.
Почему мы привыкли к другим цифрам? Почему врачи говорят противоположное?
Если Вам это просто любопытно, краткие причины я назову в небольшом материале ”разумно о прививках”.
Если же Вы всерьёз беспокоитесь за здоровье своего малыша, нынешнего или только планируемого — крайне советую приобрести и прочитать замечательную книгу ”Беспощадная Иммунизация” (Автор — А.Коток). Большая часть ссылок на работы и статистических материалов данной страницы почерпнута именно из этой книги. Это — обширный труд с множеством фактического материала и обширными ссылками на оригинальные работы, а не дежурные фразы “общеизвестно что…” и “научно доказано, что…”, кочующие из учебника в учебник. Вы также можете посетить сайт автора книги, где в свободном доступе выложены многие малоизвестные и тщательно замалчиваемые работы, а также работает форум.
Прививать или нет?
Решать Вам.
Если интересует моё мнение — лично я решил для своего младшего ребёнка однозначно — он не получил НИ ОДНОЙ прививки от чего бы то ни было. За почти четыре года жизни мы не знаем что такое врач и что такое поликлиника. В ледяную воду в Карелии вместе с байдаркой переворачивались, едим всё подряд с взрослого стола, трескаем шоколад, клубнику, цитрусовые, консервы, мороженое. Диатезы и аллергии нам не знакомы. В садике даже когда почти все болеют — наш ходит (здоровый). Старшие четверо привитых детей болели в детстве в значительных количествах. Я готов на собственном опыте воспитания пятерых детей и опыте лично опрошенных знакомых (а среди них есть и родители инвалидов-постпрививочников) подписаться под словами известного доктора Прафулла Виджейкара “Прививки — величайший убийца детей… Ребенок рождается здоровым. Прививки делают его больным. Все мы видели в своей практике, как самые тяжелые болезни начинаются после прививок…” (Виджекар цитируется по книге “Беспощадная Иммунизация”)
Обратная связь
Автор: Афанасенков М.А., Е-mail:.(Этот E-mail адрес защищен от спам-ботов, для его просмотра у Вас должен быть включен JavaScript)
Обсудить эту статью и задать ему вопросы можно в соответствующем форуме.
Предварительно полезно посмотреть небольшой FAQ по этой теме…
22.12.2008
Новость по теме:
Источник: http://antivakcina.org.ua/chto-takoe-akds/Комментарии
Чтобы размещать комментарии, вам нужно зарегистрироваться
Акдс прививка история создания — Всё о прививках
Будущим мамам, папам и молодым родителям интересно, конечно, знать, какие существуют прививки, и как можно позаботиться о здоровье малыша, защитить его от болезней. Подготовка к прививке АКДС – процесс важный. Но не все знают, как подготовиться к этой процедуре, когда она нужна, что подразумевает, какие последствия возможны, есть ли противопоказания.
Содержание статьи:
Прививка АКДС

Как только малыш родился, в первые сутки жизни ему уже делают прививку. График разрабатывает Министерство здравоохранения. Родители могут отказаться от вакцинации младенца, позже пройти процедуру.
Некоторые прививки, если в детстве их не сделали, человеку приходится проходить самостоятельно во взрослой жизни — при приёме на работу и не только. Прививки АКДС делается и взрослым, и детям. В первые дни, месяцы, годы, если иммунная реакция не выработана, риск инфицирования выше.
Многие болезни тяжелее переносятся. Нет в этом ничего удивительного. Организм не окреп. На адаптацию к условиям окружающей среды уйдёт как минимум 12 месяцев. Предстоит познакомиться с местным климатом, временами года. Поэтому рекомендуется проводить вакцинацию как можно раньше.
Организм человека не совершенен. Из-за этого столь часто случались в прошлые века эпидемии. Вся цивилизация оказывалась на краю гибели.
Искусственное формирование у детей и взрослых иммунного ответа помогает избежать многих неприятностей. Качественная вакцина уже изобретена от большинства инфекций. Прививки от самых распространённых и опасных заболеваний, при помощи вакцины эффективной, проверенной, предлагается делать новорожденным для улучшения качества жизни, увеличения её продолжительности.
После выписки из роддома, по достижению трёхмесячного возраста делают прививку АКДС. Прививка АКДС – это введение в организм адсорбированной вакцины от коклюша, дифтерии, а также от столбняка.
Следует серьёзно относиться к этим заболеваниям. Они характеризуются сложностью клинической картины, высоким уровнем смертности, тяжёлыми последствиями. Реакция организма на вакцинацию часто наблюдается непростая.
Есть риск:
- побочных эффектов;
- аллергических реакций.
Список противопоказаний велик. Нужно подготовить малыша к этой процедуре. В результате у него сформируется устойчивый иммунитет.
Особенности вакцины

Произведённая в РФ вакцина содержит мёртвые клетки патогенных микроорганизмов. Она даётся детям бесплатно при проведении стандартной вакцинации.
Есть вакцины акдс зарубежного производства, в которых содержатся части клеток, специфические элементы, наиболее значимые для формирования иммунной реакции. Их можно приобрести при желании. В обоих случаях риска заражения нет, каждый компонент безопасен. Эффективность подтверждена, доказана.
Применяется обычно:
- сделанный в России препарат, который так и называется – АКДС;
- бельгийский Инфанрикс;
- Пентаксим – его производит французская компания.
Есть также препараты, которые используются для вакцинации детей от других заболеваний, не только дифтерии, столбняка и коклюша. Например, может быть использовано такое средство, как Тританрикс-НВ или Бубо-Кок. Это прививка от дифтерии, столбняка, коклюша и гепатита В. Бубо-М – это прививка от дифтерии, столбняка и гепатита В, но не от коклюша.
Если раньше делалась прививка АКДС, её расшифровка нужна была родителям при анализе карты прививок, то теперь дела обстоят иначе. Выработка иммунитета от заболеваний подразумевает выбор оптимальной вакцины, с учётом особенностей ситуации.
Если у малыша нет проблем со здоровьем, родители не возражают против проведения процедур, график вакцинации применяется стандартный.
Иногда ощутима потребность обратить внимание на некоторые индивидуальные особенности организма, ситуации. Они не важны на первый взгляд, но вызывают беспокойство. В этом случае необходимо внести изменения в стандартную схему. Как это сделать, подскажет врач. Календарь проведения процедур станет ориентиром для действий. Можно и свои предложения внести, обсудить с врачом наиболее перспективные варианты.
Разные прививки акдс, их расшифровка, значение вакцин, которое известно до введения препарата, помогает родителям контролировать процесс.
Карта прививок составляется с учётом их мнения, наблюдений. Именно родители первыми заметят, что у малыша есть признаки наличия противопоказаний. Лучше иногда заплатить за вакцину и добиться хорошего результата, более приемлемого, чем отказываться от процедуры вовсе.
Специфический препарат можно получить бесплатно, когда классический не подходит. Но иногда лучше и отказаться от вакцинации вовсе. Прививка АКДС, АДСМ и не только, опасна.
На что следует обратить внимание до и после прививки АКДС? Каких последствий стоит ожидать, остерегаться?
Когда нельзя проводить процедуру

Чем опасна на самом деле вакцина, в которой нет живых микроорганизмов?
На первый взгляд ничем. После прививки АКДС не должно быть негативных реакций. Но при определённых обстоятельствах, всё же, есть риск, угроза для здоровья.
Осложнения от самой вакцины, хотя она и безвредна, могут появиться в том случае, если диагностируются заболевания нервной системы. Они являются противопоказанием к применению вакцины.
Реакция на инородное тело, информацию о потенциальной угрозе будет негативной, не такой, как хотелось бы. На наличие дифтерийных токсинов, столбнячных, коклюшных тоже. Осложнения могут выражаться в виде ухудшения самочувствия, ослабления нервной системы.
При врождённом или приобретённом иммунодефиците тоже вероятны осложнения, введение вакцины запрещено.
Если ранее уже делалась прививка и наблюдалась гипертермия, нельзя делать её повторно. Нельзя делать прививку АКДС при некоторых хронических заболеваниях, на стадии обострения. В этих случаях следует выбрать вакцинацию АДС-анатоксином.
Обстоятельства могут стать причиной временного запрета к вакцинации. В частности, любое острое инфекционное заболевание – серьёзная помеха. Реакция на вакцину непредсказуема, возможны осложнения, опасные для жизни. Если в ближайшем окружении кто-то болеет инфекционным заболеванием, не стоит делать прививку. Вероятность того, что появятся осложнения, в этом случае выше.
Повод для переноса времени вакцинации – стресс. Им можно считать переезд, смерть родственников, режущиеся у малыша зубы, наблюдающуюся при этом температуру и не только. Даже если нет вышеперечисленных угроз, иногда прививка акдс имеет побочные эффекты.
Негативные симптомы после прививки

Бывает так, что появляется покраснение в месте укола, а затем и гнойный абсцесс. Важно наблюдать за состоянием кожи первое время, использовать, возможно, антибактериальную мазь. Начинать беспокоиться следует тогда, когда площадь воспаления превышает 8 мм, заметно уплотнение тканей. Повышается температура тела.
Принято разделять слабовыраженную, средне выраженную и ярко выраженную гипертермию.
Повышение температуры до 37,5 – это слабовыраженная гипертермия. При температуре 38,5 речь идёт о средней степени гипертермии. Сильной гипертермией называют повышение температуры выше 38,5. Следует проинформировать врача, дать жаропонижающие препараты как можно скорее.
Гипертермия после вакцинации АКДС может длиться 2-3 дня.
К более серьёзным из возможных осложнений относится отёк Квинке, аллергические синдромы. В некоторых случаях развивается анафилактический шок, когда делают эту прививку, нарушается кровообращение из-за резкого снижения давления, появляются фебрильные судороги.
Могут наблюдаться отклонения в работе нервной системы, развиваться менингит и другие патологии. Но эти реакции крайне редко встречаются. Слабость, капризность, потеря аппетита – то, чего чаще всего следует ожидать от малыша, которому сделали эту сложную прививку.
Сколько раз надо делать укол
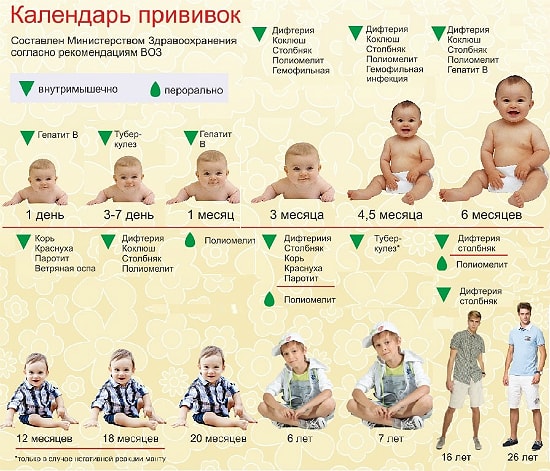
Сколько раз делается укол с вакциной?
Не единожды. АКДС график – это вакцинация в возрасте трёх месяцев, затем в возрасте 4 месяцев. Минимальный период между процедурами – тридцать дней. Максимально допустимый перерыв между первыми процедурами – сорок пять дней. Сроки вакцинации не желательно нарушать. Но если необходима более продолжительная пауза, дополнительно препарат не вводят.
Если наблюдаются негативные реакции, ставится отметка в амбулаторной карточке или карте прививок об этом. Вакцина заменяется в соответствии с ситуацией. В возрасте 6 месяцев делается 3 прививка. Потребуется пройти процедуру также и в 18 месяцев. На этом первый этап завершается.
Выработана стойкая иммунная защита, которая сохраняется до возраста 8,5 лет приблизительно. В шесть лет проводится первая процедура ревакцинации, в семь вторая, а в четырнадцать — третья. Используется уже АДС-М вакцина.
Необходима ревакцинация из-за снижения уровня антител.
Естественным путём угнетается их выработка. У новорожденного от первого дня жизни до 2 месяцев есть иммунитет к этим инфекциям. Антитела получены от организма матери. Тело новорожденного их вырабатывает самостоятельно.
Но после 2 месяцев их уровень значительно снижается. Наблюдаемой концентрации недостаточно для эффективного противодействия инфекции. Поэтому уже в трёхмесячном возрасте рекомендуют первую процедуру.
Через 10 лет после повторной ревакцинации уровень антител в крови вновь снижается. В двадцать четыре года придётся повторить вакцинацию. Взрослым её рекомендуется делать каждые 10 лет в течение всей жизни. Желательно своевременно проводить ревакцинацию акдс, сроки соблюдать.
В том случае, когда родители младенца от иммунизации отказываются, прививка акдс в 3 месяца не проводится, риск заражения постепенно снижается. У взрослого человека, достигшего совершеннолетия, шансов заразится дифтерией или коклюшем немного, а вот столбняком – много.
В связи с этим обычно назначают другую вакцину, исключительно противостолбнячную. Прививка акдс взрослым может рекомендоваться иммунологом в качестве универсального варианта. Иногда именно эта вакцина подходит больше всего, необходимо сделать комплексную прививку.
Как проводится вакцинация

Имеет ли значение то, куда делают прививку?
Препарат вводят изначально в ягодичную мышцу. Позже возможно введение в мышцу руки, под лопатку. Кожа в области укола у младенца подвержена влиянию большего числа негативных факторов. Вызывает сомнения актуальность укола в выбранную специалистами мышцу.
И всё же для гармоничного распределения, сведения к минимуму негативного влияния на нервную систему и опорно-двигательный аппарат, желательно делать укол именно в мышцу бедра. Негативная реакция на препарат может быть нейтрализована при помощи обычных дезинфицирующих средств.
Внимательное отношение к состоянию малыша, самочувствию после процедуры – гарантия безопасности и здоровья.
Перед проведением вакцинации надо пройти обследование у врача. Обычно посещают педиатра или терапевта, хирурга либо ортопеда, невропатолога. Требуется также сдать анализ крови. Перед самой процедурой несколько дней желательно избегать посещения многолюдных мест.
Вероятность заболеть какой-либо болезнью, пропустить вакцинацию, будет при этом сведена к минимуму.
Нежелательно добавлять в рацион новые продукты. Это дополнительная нагрузка для иммунной системы. Увеличивается риск развития аллергических реакций, что нежелательно. Рацион должен быть привычным, чуть менее калорийным.
Сама же прививка делается ребенку натощак – должно пройти не менее часа после приёма пищи. Если ребёнок в течение суток воздерживался от дефекации, следует воспользоваться слабительным средством.
После прививки сутки нельзя ребёнка купать. В последующие 2-3 дня надо избегать попадания воды на место укола. Если вода всё же попала, рекомендуется данный участок аккуратно протереть полотенцем или бумажной салфеткой. Тереть это место нежелательно.
Много раз придётся делать укол с вакциной, но результат того стоит. Иммунная система станет более крепкой. Выработка стабильного иммунного ответа обезопасит малыша от влияния невидимого мира паразитирующих бактерий. Чаще всего к обычной активности ребёнок готов вернуться через час или два после процедуры.
Source: MedTub.ru
Читайте также