Повторный инфаркт миокарда: причины, симптомы, прогноз, профилактика
Повторный инфаркт миокарда возникает у 25 процентов больных. Приступ создает дополнительные проблемы в работе сердечно-сосудистой системы. Предсказать будет ли новый инфаркт у определенного пациента нельзя. Даже если человек строго соблюдает все предписания врача, патология может настигнуть его вновь. А некоторые ведут прежний образ жизни без каких-либо осложнений.
Причины
Главное влияние на развитие проблемы оказывает атеросклероз сосудов. Если на стенках коронарных артерий появляются жировые отложения, то их просвет сужается, и нарушается кровообращение. Если атеросклеротическая бляшка оторвется от стенки артерии, то она перекроет или полностью закупорит просвет. Миокард при этом страдает от недостаточного притока крови, что сопровождается гибелью его клеток и некрозом определенных участков сердечной мышцы.
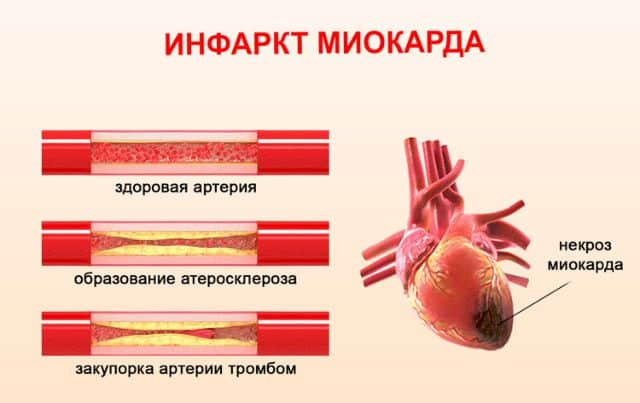
Эта проблема может вызвать и повторный приступ, так как атеросклероз никуда не денется, и бляшки продолжают находиться на стенках сосудов. А если вновь закупорится прежняя артерия, то будут отмирать клетки рядом со старым рубцом, увеличивая этим площадь поражения.
Развитие повторного приступа может происходить под влиянием:
- пола. Мужчины в большей степени страдают от патологий сердечно-сосудистой системы. Это связано с тем, что женские половые гормоны защищают от подобных нарушений, но до определенного возраста. С наступлением климакса последние также становятся уязвимыми перед такими болезнями;
- возрастных изменений в организме. После 50 лет риск инфаркта возрастает;
- генетической предрасположенности;
- ожирения;
- сахарного диабета. Нарушение обменных процессов негативно отражается на состоянии аорты, коронарных артерий и мелких сосудов;
- артериальной гипертонии. Высокое давление приводит к ухудшению сократительных способностей сердца, утолщению стенок миокарда, повышению потребности в кислороде;
- высокого уровня холестерина в крови, который откладывается на стенках и формирует бляшки;
- неправильного питания. Оно способствует повышению уровня холестерина в крови;
- малоподвижного образа жизни, из-за которого увеличивается масса тела и снижается выносливость всего организма;
- хронических стрессов. Они приводят к повышению артериального давления, постоянной тахикардии и другим нарушениям в работе сердца;
- злоупотребления спиртными напитками и курения. Это приводит к повреждению сосудов изнутри.
Второй инфаркт может возникнуть если больной:
- не соблюдает рекомендации врача и ведет прежний образ жизни с употреблением спиртных напитков и курением;
- часто нервничает, переживает стрессы;
- подвергает организм физическим нагрузкам;
- перенес гипертонический криз;
- проходит курс лечения, не оказывающий положительного влияния на организм.
Виды патологии
Второй раз у больного может возникнуть рецидивирующий или повторный инфаркт. Эти приступы имеют одно отличие.
Рецидивирующий инфаркт миокарда – это приступ, который развивается на протяжении нескольких месяцев после предыдущего, он случается в остром периоде.
 Повторный инфаркт может возникнуть позже чем через два месяца. Очаг может находиться в том месте, где и первый, или иметь другую локализацию. Различают обширный и мелкоочаговый инфаркт.
Повторный инфаркт может возникнуть позже чем через два месяца. Очаг может находиться в том месте, где и первый, или иметь другую локализацию. Различают обширный и мелкоочаговый инфаркт.
Подобные случаи не редкость, что связано с несоблюдением пациентами предписаний врача в остром периоде. Рецидивы наблюдаются у 40% больных. Наиболее высок риск повторного приступа в первые дни после инфаркта.
Людям, относящимся к группе риска, желательно на протяжении года состоять на учете у кардиолога.
Сколько повторных инфарктов можно перенести
На вопрос о том, сколько инфарктов может перенести человек, точно ответить нельзя. Все зависит от размера и глубины поражений, количества коронарных сосудов, вовлеченных в патологический процесс. Обширного инфаркта часто достаточно одного, так как при этом повреждаются большие объемы сердечной мышцы, из-за чего полностью меняется работа сердца. В случае с микроинфарктами ситуация лучше, человек может перенести их два–три.
Тяжелое течение инфаркта обычно наблюдается у людей в молодом возрасте. У пожилых пациентов постепенно налаживается коллатеральное кровообращение, при котором кровь обходит пораженный участок.
После перенесенного приступа высока вероятность развития рецидива. Обезопасить себя можно с помощью ацетилсалициловой кислоты, статинов, ингибиторов ангиотензинпревращающего фермента и бета-адреноблокаторов.
Важно также контролировать показатели артериального давления, чтобы оно не превышало допустимые нормы.
Бывают случаи, когда человек умирает после первого приступа. Три инфаркта и более могут перенести те, у кого область поражения небольшая. Это лишь снизит работоспособность сердечной мышцы, но не навредит сократительным способностям сердца. Но и в этом случае важно помнить, что каждый повторный приступ повышает риск летального исхода, так как количество некротической ткани увеличивается.
Характерные симптомы
Рецидивирующий инфаркт миокарда имеет те же симптомы, что и предыдущий приступ. Главным его признаком является сильная боль в области сердца или грудины. Такие ощущения обычно появляются в результате стресса, физических нагрузок или даже в состоянии покоя. Длительность болевого синдрома от 15 минут до нескольких часов. Боль при этом иррадиирует в руку, лопатку, шею, челюсть. Употребление Нитроглицерина не помогает облегчить самочувствие или дает лишь кратковременный эффект. Из-за болей повышается потоотделение, человек бледнеет, ощущает сильную слабость.
 Клиническая картина при повторном приступе будет более выраженной. К основным симптомам присоединяются проявления осложнений. Если произошел отек легких, то возникает удушье и кожа приобретает синюшный оттенок. При сердечной недостаточности и кардиогенном шоке резко снижаются показатели артериального давления.
Клиническая картина при повторном приступе будет более выраженной. К основным симптомам присоединяются проявления осложнений. Если произошел отек легких, то возникает удушье и кожа приобретает синюшный оттенок. При сердечной недостаточности и кардиогенном шоке резко снижаются показатели артериального давления.
Иногда повторный инфаркт протекает без каких-либо проявлений. Больной в этом случае замечает только слабость и недомогание. Приступ может протекать в аритмическом, астматическом или абдоминальном варианте.
Если инфаркт в аритмической форме, то ощущается сильное сердцебиение, перебои и замирание в работе сердца. Это свидетельствует о желудочковой экстрасистолии, мерцательной аритмии, блокаде ножек пучка Гиса и других нарушениях сердечного ритма.
Для астматического варианта характерны не болезненные ощущения в грудной клетке, а одышка, нехватка воздуха, удушливый кашель с мокротой. Это говорит о том, что инфаркт протекает в неблагоприятной форме и к нему присоединился отек легких.
При абдоминальном инфаркте беспокоят боли в области живота, тошнота и рвота, поэтому больные часто путают приступ с болезнями желудка и кишечника и не вовремя обращаются к врачу. Из-за этого вероятность благоприятного прогноза значительно снижается.
Как ставится диагноз
Диагноз при повторном приступе ставят с помощью электрокардиографии. При этом сравнивают данные, полученные при первом инфаркте с результатами в настоящее время.
Также должны учитывать клинические проявления, так как рецидив часто путают с мерцательной аритмией или блокадами. Желательно проходить обследование в условиях стационара.
Главным инструментальным методом считается электрокардиография. Процедура покажет:
- некроз определенной части миокарда;
- отсутствие признаков постинфарктного рубца;
- острую стадию повторного инфаркта.
Также могут провести эхокардиографию. С ее помощью определяют участки, в которых нарушилась сократительная функция миокарда, оценивают фракцию выброса и работу сердца в целом.
Подтвердить инфаркт позволяют и лабораторные исследования. О проблеме свидетельствует повышение ферментов креатинфосфокиназы и лактатдегидрогеназы. Их количество возрастает в течение трех часов от начала приступа и на протяжении двух суток возвращается к норме.
Лечение
Повторный инфаркт миокарда – это опасно для жизни. Если проблему выявили на протяжении 12 часов, то улучшить состояние поможет тромболизис и баллонная ангиопластика.
В первом случае применяют препараты для растворения тромбов в просвете коронарной артерии и восстанавливают приток крови к погибшему участку миокарда. Такую терапию применяют при остром повторном инфаркте не позже 24 часов.
 Тромболизис противопоказан при кровотечениях, инсультах, расслаивающейся аневризме, внутричерепных опухолях, нарушениях свертываемости крови, после тяжелых операций или травм.
Тромболизис противопоказан при кровотечениях, инсультах, расслаивающейся аневризме, внутричерепных опухолях, нарушениях свертываемости крови, после тяжелых операций или травм.
Баллонная ангиопластика является оперативным методом лечения. В ходе процедуры устанавливают баллон, который раздувается под давлением и восстанавливает просвет сосудов. Весь процесс контролируют с помощью рентгенотелевидения. Ангиопластику проводят на протяжении суток после начала приступа или через 5–7 дней.
Показанием к проведению считается отсутствие эффекта от тромболизиса. Противопоказания определяются индивидуально. При кардиогенном шоке ангиопластику проводят в экстренном порядке.
Медикаментозное лечение болезни начинают еще в скорой помощи. Состояние больного нормализуют с применением:
- бета-адреноблокаторов;
- антиагрегантов и антикоагулянтов;
- нитроглицерина и его аналогов;
- ингибиторов ангиотензинпревращающего фермента;
- статинов.
Хорошего эффекта от медикаментов можно добиться на раннем этапе развития приступа. При этом необходимо ограничивать двигательную активность до стабилизации состояния.
Осложнения и прогноз
Повторный приступ опасен вероятностью развития осложнений. После него часто возникают:
- Сердечная недостаточность в острой форме.
- Отек легких.
- Кардиогенный шок.
- Нарушения сердечного ритма.
- Разрыв аневризмы левого желудочка.
Избежать развития подобных состояний можно, если вовремя обратиться к врачу при наличии болей в сердце, постоянно употреблять назначенные препараты и регулярно проходить кардиограмму.
 Прогноз при повторном инфаркте зависит от размера очага повреждения. При мелкоочаговом некрозе прогноз более благоприятный, чем при обширном инфаркте. В последнем случае часто развиваются осложнения, приводящие к смерти больного.
Прогноз при повторном инфаркте зависит от размера очага повреждения. При мелкоочаговом некрозе прогноз более благоприятный, чем при обширном инфаркте. В последнем случае часто развиваются осложнения, приводящие к смерти больного.
При крупноочаговых повреждениях 20% пациентов умирают в течение двух недель. Мужчины в возрасте после 60 лет умирают в 15% случаев, а женщины после 70 лет – в 20%.
Образ жизни после
Чтобы не возникли постинфарктная стенокардия и повторные приступы, необходимо соблюдать все предписания врача:
- постоянно на протяжении всей жизни принимать бета-адреноблокаторы, антиагреганты и статины;
- внести изменения в привычный образ жизни. Важно отказаться от вредных привычек, правильно питаться, исключить стрессы и физические нагрузки;
- в острейшем периоде на протяжении недели соблюдать постельный режим. После этого можно постепенно начинать заниматься лечебной физкультурой. Упражнения подбирает врач с учетом состояния пациента;
- после выписки следить за уровнем двигательной активности. Важно медленно гулять пешком на свежем воздухе. Делать это нужно каждый день;
- в восстановительном периоде желательно посетить санаторий;
- восстановление трудоспособности или назначение группы инвалидности осуществляет клинико-экспертная комиссия в зависимости от степени нарушения кровообращения.
При повторном приступе могут выдать больничный лист на 120 дней. Если проводились операции, то временная нетрудоспособность продлевается до 12 месяцев.
Если состояние сердечно-сосудистой системы в норме, людям, которые работают в ночные смены или посуточно, авиадиспетчеры, водители, летчики не могут возвращаться к привычной деятельности.
Вести нормальный образ жизни при таком диагнозе можно при условии соблюдения всех предписаний врача.
Повторный инфаркт миокарда: признаки, профилактика

Повторный инфаркт миокарда чаще всего случается в течение первого года после первичного приступа. Такое состояние очень опасно и при неоказании своевременной помощи может привести к летальному исходу. Поэтому при возникновении любых неприятных симптомов в области сердца необходимо обратиться к врачу.
Виды патологии
Инфаркт миокарда – это заболевание, при котором поражается сердечная мышца, что вызывается закупоркой сосудов тромбами. Там, где повреждается ткань, формируется рубец. Патология может быть нескольких видов. Это зависит от ряда факторов:
- По объему поражения сердца инфаркт может быть крупноочаговым и мелкоочаговым. Крупноочаговый очень опасен, так как в этом случае поражается большой объем тканей, существует высокая вероятность смерти. Мелкоочаговый инфаркт возникает в результате закупорки мелкой коронарной артерии тромбом. Такая разновидность патологии не вызывает серьезных гемодинамических изменений, так как поражается небольшой участок сердечной мышцы.
- Инфаркт может случиться в любом отделе сердца. В зависимости от этого будут отличаться клинические проявления и особенности диагностики.
- Может быть осложненным и неосложненным. Осложнениями инфаркта могут выступать отек легких, кардиогенный шок и прочие.
Такая классификация применяется как к первичному, так и к повторному инфаркту. Любая разновидность заболевания опасна и требует оказания незамедлительной помощи.
Причины повторных инфарктов
Если новый приступ инфаркта появляется в течение 2 месяцев после патологии, он называется рецидивирующим. Повторный – это такой инфаркт миокарда, который возникает позже двухмесячного срока, когда уже завершилось рубцевание тканей.
Чаще всего он случается в течение года после первого приступа. Более подвержены его возникновению пожилые люди и мужчины среднего возраста.
Острый повторный инфаркт миокарда может произойти по следующим причинам:
- Прекращение приема лекарств или несоблюдение назначенной врачом дозировки. Обычно через некоторое время после перенесенного приступа состояние больного улучшается, поэтому он без ведома специалиста прекращает принимать препараты. Но такие средства необходимы не только для купирования боли, но и предотвращают формирование атеросклеротических бляшек, а также изменения в области сосудов. Это является отличной профилактикой нового приступа. И если ее не соблюдать, может случиться повторный инфаркт.
- Неправильное питание. После перенесенного приступа необходимо соблюдать специальную диету. Она позволит организму быстро восстановиться и поможет избежать повторного инфаркта. Под запретом жареная, жирная пища, острые специи, алкоголь. Запрещается употреблять много мяса, так как это может привести к атеросклерозу сосудов и к очередному приступу. Притом диета должна быть не временной, а постоянной. Необходимо приучить себя правильно питаться и соблюдать такой рацион в течение всей последующей жизни.
- Вредные привычки. Нужно обязательно отказаться от курения, алкоголя и наркотиков. Они пагубно воздействуют на организм, и в частности на сердечно-сосудистую систему.
- Чрезмерные физические нагрузки. После инфаркта нужно обратить внимание на режим бодрствования и отдыха. Разрешены только умеренные физические нагрузки. Если работа связана с большой активностью, от нее лучше отказаться. Запрещено также заниматься активным спортом. Иначе под влиянием больших физических нагрузок сердце будет работать в усиленном режиме, что запрещается, так как оно и так ослаблено.
- Плохое психоэмоциональное состояние. Нужно избегать стрессовых ситуаций. Особенно в восстановительный период полезны только положительные эмоции.

Такой приступ протекает сложнее. Хотя симптоматика может быть менее выраженной. Заболевание может трудно диагностироваться, поэтому есть большая вероятность смертельного исхода. Поэтому нужно стараться избегать факторов, которые могут стать причиной повторного формирования приступа.
Характерные симптомы проявления
Чаще всего признаки повторного инфаркта менее выраженные, заболевание может протекать в стертой форме или вообще без явных симптомов.
К признакам очередного приступа могут относиться следующие:
- Сухой надрывный кашель с неизвестной этиологией. Особенно он должен насторожить, если ему не предшествовали переохлаждения, контакты с больными людьми.
- Появляется тяжесть в груди, преимущественно с левой стороны. Но неприятные ощущения могут отдавать в лопатку и в левую руку. При этом выраженной боли не наблюдается.
- Аритмия. Если сердце начало биться в непривычном ритме, нужно срочно показаться врачу.
После однажды перенесенного инфаркта необходимо внимательно относиться к своему состоянию. Любые изменения, даже незначительные, должны насторожить и стать поводом для посещения специалиста.
Диагностика
Когда пациент поступает в больницу, врач первым делом собирает анамнез и составляет клиническую картину. Для этого он задает больному такие вопросы:
- Когда появились первые признаки? Нужно постараться уточнить время.
- Как давно они длятся – больше или меньше 30 минут?
- Использовался ли нитроглицерин с целью купирования симптоматики, наблюдаются ли улучшения после этого?
- Меняется ли выраженность неприятных ощущений в зависимости от занимаемой позы?
- Связаны ли неприятные ощущения с физическими нагрузками?
- Похожи ли теперешние ощущения на те, что были при прошлом приступе?
Также доктор обязательно осматривает пациента. Может отмечаться общая слабость, побледнение кожных покровов и прочие признаки.

Обязательно проводится ЭКГ, которая позволяет определить инфаркт. Во время нее доктор может заметить ряд изменений, которые помогают уточнить диагноз:
- Сегмент ST слегка приподнят вверх, сливается с положительным зубцом Tили переходит в отрицательный зубец T.
- При крупноочаговом инфаркте появляется патологический зубец Q, уменьшается амплитуда или полностью исчезает зубец Rс формированием QS.
- Для мелкоочагового инфаркта характерно наличие отрицательного симметричного зубца T.
Если диагноз подтверждается, назначается незамедлительное лечение. Иначе могут произойти опасные осложнения.
Методы терапии
Терапия повторного инфаркта не отличается от той, что проводится при первом приступе. Если с момента начала приступа прошло менее 12 часов и нет противопоказаний, назначается тромболитическая терапия. Она заключается во введении препарата, который расщепляет тромб в коронарном сосуде. Такое лечение очень эффективно.
Также может быть сделан обезболивающий укол для купирования неприятных симптомов. Больному ставится капельница с кроворазжижающим препаратом, что также позволяет растворить тромб. Пациент должен находиться в стационаре в течение нескольких дней. Если с момента начала приступа прошло более 12 часов и есть большая вероятность осложнений, может потребоваться оперативное вмешательство.
Чтобы избежать негативных последствий после инфаркта может выполняться стентирование. Его рекомендуется проводить через 1-2 часа после возникновения неприятных симптомов. При такой процедуре к закупоренной сердечной артерии доставляют сжатый стент (сетчатая металлическая трубка). В месте формирования тромба этот стент расширяют.
За счет этого в области сосуда восстанавливается кровоток, а его стенки не смыкаются. К пораженному сердцу поступает достаточное количество кислорода, поэтому инфаркт прекращается.
После такой операции пациента могут выписать уже на вторые сутки. Вероятность повторного инфаркта после стентирования очень низкая, но при условии соблюдения всех врачебных рекомендаций.
Прогноз и осложнения
После инфаркта могут появиться серьезные осложнения. К ним относятся следующие:
- Разрыв сердечной мышцы. Это обычно случается в течение 3-4 дней после перенесенной патологии. Требуется незамедлительная операция, иначе пациент может умереть.
- Кардиогенный шок. Нарушается процесс сокращения сердечной мышцы. От этого резко снижается АД, что может привести к повреждению различных тканей организма.
- Острая сердечная недостаточность. Сердце не может нормально сокращаться. Это может привести к кардиогенному шоку и отеку легких.
- Аритмия. Ритм сердца нарушается, поэтому кровь поступает к органам в недостаточном количестве. Это может привести к фибрилляции желудочков. Если в это время пациент не будет в больнице и ему не окажут помощь, наступит клиническая смерть.
- Тромбоэмболия. Тромбы закупоривают кровеносные сосуды, что приводит к гибели тканей организма.
- Постинфарктный синдром. После инфаркта на сердце остается рубец. Иммунная система может воспринимать его как чужеродную ткань. Поэтому может начаться воспалительный процесс сердца, плевры или легких.
- Хроническая недостаточность сердца. Оно не сможет работать в привычном ритме. А это может отразиться на состоянии здоровья и жизнедеятельности человека.

Такие же осложнения могут развиться и после первого приступа. Но при повторном инфаркте их вероятность значительно повышается. Кроме того, прогнозы куда хуже. Человек может умереть. Это связано с тем, что часть сердца уже поражена и ненормально функционирует. Однако шансы на выздоровление все же есть.
Меры профилактики
Для предупреждения заболевания необходимо соблюдать профилактика повторного инфаркта миокарда:
- Принимать препараты, назначенные врачом. Нужно соблюдать дозировку, пить лекарства в одно и то же время. Отмена препаратов может проводиться только лечащим врачом.
- Отказаться от вредных привычек. Запрещается курить и употреблять спиртное.
- Скорректировать питание. Исключить из рациона острую, жирную пищу. Уменьшить количество потребляемого мяса и отдавать предпочтение растительным продуктам.
- Вести активный образ жизни, но избегать больших физических нагрузок.
- Следить за своим весом. Чрезмерная масса тела приводит к тому, что сердцу приходится работать в усиленном режиме.
- Спать достаточное количество времени – не менее 7 часов в сутки.
- Избегать стрессовых ситуаций. Полезно пить расслабляющие чаи на травах – с мелиссой и валерианой.
- Регулярно консультироваться с кардиологом.
Все вышеперечисленные рекомендации направлены на предотвращение развития повторного приступа инфаркта. Их нужно соблюдать не только в период восстановления, но в течение всей жизни.
Повторный инфаркт случается довольно часто. И он очень опасен. Поэтому чтобы защитить себя, нужно придерживаться рекомендаций врачей. А при появлении любых неприятных признаков, незамедлительно ехать к кардиологу.
Повторный инфаркт: как избежать болезни
Как известно, болезни кровообращения сейчас широко распространены не только в России, но и во многих развитых странах мира. В нашей стране эти заболевания лидируют среди причин смертности: на их долю приходится более 54% всех случаев летальных исходов. В 2016 году, к примеру, патологии кровообращения унесли жизни более 900 000 человек (почти половина от всех смертей в стране). Причем умирают от этих болезней не только старики: около 30% случаев смерти — люди трудоспособного возраста. Одна из причин болезней системы кровообращения — обострение ишемической болезни сердца. А одним из наиболее фатальных проявлений ишемии сердца является острый коронарный синдром. Он несет в себе такие последствия, как нестабильная стенокардия и острый инфаркт миокарда. А это уже потребует не только усилий врачей, но и финансовых затрат государства: на оказание неотложной медицинской помощи, на длительную затратную терапию, на реабилитацию. Но ни с чем не сравнимы человеческие потери, связанные с преждевременной смертностью трудоспособного населения, они невосполнимы.
На современном этапе развития медицины главная роль в лечении острого коронарного синдрома отводится скорейшему восстановлению коронарного кровотока. Одним из современных и наиболее эффективных методов признано чрескожное коронарное вмешательство (ЧКВ).
Чрескожное коронарное вмешательство поможет, но не всем
— Проблема острого коронарного синдрома и высокой смертности, связанной с ним, действительно общемировая, — подчеркнула профессор кафедры профилактической и неотложной кардиологии Первого МГМУ им. И.М.Сеченова, д.м.н. и главный внештатный кардиолог Минздрава Московской области Мария ГЛЕЗЕР. — Несмотря на явные успехи в его лечении, расходы на терапию столь серьезного заболевания ложатся огромным бременем на бюджеты многих стран мира по причине значительного социально-экономического ущерба. Сюда входят и траты систем здравоохранения на экстренную госпитализацию больных, и на проведение дорогостоящих операций, в частности на стентирование сосудов, и на выхаживание. Плюс экономические потери по причине длительной нетрудоспособности пациентов, их инвалидизации и смертности в трудоспособном возрасте. Все это заставляет задуматься о том, как снизить риск развития острого коронарного синдрома, а также возникновения повторных сердечно-сосудистых проблем.
Наиболее опасной и тяжелой формой острого коронарного синдрома является инфаркт миокарда, при котором из-за закупорки тромбом сосуда, кровоснабжающего сердце, происходит гибель клеток сердечной мышцы. Это может стать угрожающим состоянием для жизни больного, вызывать нарушения сердечного ритма, острую сердечную недостаточность и даже повлечь летальный исход.
Справка «МК». В 2016 году в России только инфаркт миокарда стал причиной смерти более 60 000 россиян (5 тысяч в месяц!). Важно, чтобы сами пациенты «не проспали» диагноз. Если появились характерные симптомы инфаркта (боли за грудиной, головокружение, тошнота, рвота и др.), надо срочно вызывать «скорую». Время от обращения пациента за медицинской помощью до прибытия в больницу должно составить не более 90 минут. Когда пациента быстро доставляют до сосудистой клиники, летальность от острого инфаркта снижается на 60%. Если в течение первых часов не открыть просвет сосуда и не восстановить кровоток, начнется омертвение миокарда. Но сегодня, согласно статистике, каждая вторая смерть от инфаркта случается дома, до приезда врача.
Надо также знать: каждый третий инфаркт проходит без особых признаков или со слабо выраженными симптомами. Даже ЭКГ не всегда показывает нарушения в сосудах. Надо быть особенно бдительными в холодное время года сердечникам (16-летнее исследование показало связь холодной погоды с инфарктом) и тем, у кого уже случалась сердечная катастрофа (риск повторного инфаркта — от 10 до 20% в первый же год).
— При любых симптомах, позволяющих заподозрить развитие острого коронарного синдрома, важно без промедления вызвать «скорую», чтобы как можно быстрее оказать пациенту первую помощь, — советует замдиректора по научной работе Медицинского научно-образовательного центра МГУ им. М.В.Ломоносова, д.м.н., членкор РАН, профессор, член президиума Российского кардиологического общества Симон МАЦКЕПЛИШВИЛИ. — Очень важно быстро доставить пациента в стационар и сразу начать лечение. Только так можно предотвратить большинство жизнеугрожающих последствий этого состояния.

фото: Александра Зиновьева
Стентирование, баллонная, лазерная ангиопластика — что еще?
Как пояснили наши эксперты, сегодня лечение инфаркта миокарда в нашей стране, как и за рубежом, проводится в основном с помощью малоинвазивных методов. В острый период врачи проводят коронарографию, обнаруживают проблемную артерию и расширяют ее специальными приспособлениями. Эта процедура называется «чрескожное коронарное вмешательство». Проводится сразу после поступления пациента в лечебное учреждение, не дожидаясь эффекта от терапии, или когда другие методы уже исчерпаны. Правда, при остром инфаркте миокарда риск осложнений при коронарографии значительно возрастает по сравнению с плановой процедурой. Но выбора нет: ни один из препаратов не сможет восстановить кровоток в пораженной артерии так быстро и хорошо, как это можно сделать с помощью механического устранения этой проблемы — чрескожного коронарного вмешательства.
А это — целый ряд методов, предназначенных для уменьшения стеноза (сужения) коронарных артерий: стентирование, лазерная ангиопластика и другие современные методики. Все они имеют свои показания и противопоказания. Эксперты коротко охарактеризовали некоторые из них.
Например, «баллонная коронарная ангиопластика вначале применялась для лиц со стабильной стенокардией, позже при нестабильной стенокардии и для пациентов в острой фазе инфаркта миокарда. Методика расширения суженных атеросклеротическими бляшками артерий сердца давно отработана: в сосуд на бедре или на руке под местной анестезией вводят катетер, снабженный баллоном, и продвигают его к месту стеноза (сужения) коронарной артерии под рентгенологическим контролем в специально оборудованной операционной. В месте стеноза баллон раздувают, и создаваемое таким образом давление разрушает бляшку и восстанавливает просвет сосуда».
Стентирование тоже давно используется. Позволяет быстро восстановить кровоток в затромбированном сосуде сердца и предотвратить повторные нарушения коронарного кровообращения. Этот метод врачи часто сочетают с баллонной коронарной ангиопластикой, что и уменьшает риск развития повторных инфарктов. В последние годы в целях профилактики повторного сужения сосудов применяют стенты с лекарственным покрытием, что позволяет предупреждать увеличение атеросклеротической бляшки. Стентирование может быть плановое и экстренное. Проводится под местной анестезией и под контролем рентгенологического оборудования. После операции необходимо периодически проходить обследование сосудов и принимать поддерживающую дозу аспирина (8 мг/сутки), как советуют эксперты.
А еще механическое (хирургическое) удаление тромбов из пораженных сосудов при помощи специальных катетеров.
Но один из самых эффективных методов лечения сложных поражений коронарных сосудов, по мнению экспертов, — лазерная коронарная ангиопластика. «К месту закупорки или сужения сосуда по специальному волоконно-оптическому катетеру подводится лазерное излучение, и тромб разрушается. Метод хорош тем, что меньше повреждается сосуд, кроме того, лазер не дает склеиваться тромбоцитам».
Конечно, все эти методы не устраняют саму причину заболевания (не воздействуют на атеросклероз), а лишь уменьшают патофизиологическое влияние атеросклеротических бляшек, предупреждают эксперты. Но они позволяют улучшить отдаленный прогноз болезни, предотвратить повторный инфаркт, и приступы реже случаются. В результате снижается смертность. Такой эффект возможен лишь при условии, если эти спасительные методы будут применены к пациенту после сосудистой катастрофы быстро, опытным специалистом и при наличии в клинике соответствующего оснащения.
Но, увы, такие клиники и такие специалисты сегодня есть далеко не везде.
Пофигизм наших пациентов не знает границ
Качество жизни пациентов после перенесенного инфаркта миокарда во многом зависит и от самого пациента, особо подчеркивают эксперты. Да, сегодня в российском здравоохранении сделано немало шагов для спасения жизни больных с острым коронарным синдромом: стало больше региональных сосудистых центров; выросло число хирургических процедур; появились инновационные препараты, позволяющие предотвращать образование тромбов. Тем не менее количество повторных инфарктов миокарда остается высоким. Значит, дело еще и в поведении самих пациентов после случившихся сосудистых катастроф.
— Ключевым фактором, влияющим на риск возникновения повторного инфаркта, остается то, насколько пациент четко следует рекомендациям врачей, — считает зав. отделением реанимации и интенсивной терапии ГКБ №29 г. Москвы, старший научный сотрудник лаборатории кардиологии ФГБУ «Федеральный научно-клинический центр физико-химической медицины» ФМБА, д.м.н. Алексей ЭРЛИХ. — Зачастую больному может показаться, что он уже здоров, у него ничего не болит, и ему нет смысла так долго (в течение года) принимать лекарства. Но практика показывает: если больной прекратит прием специальных лекарств (особенно в первые 6 месяцев после инфаркта), риск смертельного исхода у него возрастет в 2,7 раза! И если бы пациенты относились более ответственно к своему заболеванию, мы бы и не обсуждали многие годы проблему высокой смертности от повторных сердечно-сосудистых патологий в нашей стране.
Но пофигизм наших пациентов, даже сердечников, не знает границ.
Удалось же снизить смертность при лечении таких больных в стационарах, чего не происходит в амбулаторных условиях. Правда, при амбулаторном лечении пациенты и врачи сталкиваются со множеством неразрешимых проблем. В первую очередь с недоступностью для таких тяжелых пациентов эффективных лекарств даже в рамках льготного обеспечения. А их надо принимать как минимум год, а иногда и дольше, что позволяет снизить риск развития повторных сердечно-сосудистых заболеваний. В поликлиниках не хватает и хорошо знающих проблемы кровообращения узких специалистов, специального оборудования. Проблема эта многофакторная, требует внимания как со стороны Минздрава РФ, так и самих пациентов.
Да, образ жизни пациентов после инфаркта миокарда, знание ими правил поведения, а особенно следование этим правилам не менее важны, чем грамотная терапия. Никакие лекарства, усилия врачей не спасут, если сам человек после сосудистой катастрофы будет продолжать курить, пить алкоголь, есть вредную пищу, не принимать вовремя лекарства…
Повторный инфаркт миокарда: второй, симптомы, вероятность
Повторный инфаркт миокарда — это рецидив ишемического некроза сердечной мышцы. Такой патологический процесс происходит при закупорке артерии тромбом, который возникает при повышенной вязкости крови и высоком содержании холестерина в плазме. После инфаркта в области миокарда формируется рубцовая ткань. Возникает такое опасное для жизни состояние при прогрессировании атеросклеротических изменений в сосудах.


Причины
Вероятность повторного инфаркта выше у тех пациентов, которые пренебрегают рекомендациями врача после первого приступа и продолжают вести привычный образ жизни. Если больной человек не изменяет свой рацион и не придерживается необходимой схемы приема медикаментов, то риск рецидива возрастает в несколько раз. При отсутствии лекарственной терапии происходит еще большее отложение холестерина на стенках сосудов, в результате чего их просвет сужается.
Повторный инфаркт часто возникает у лиц с дополнительными патологиями, такими как:
- сахарный диабет;
- гипертония;
- ожирение.
Рецидив возможен при злоупотреблении алкоголем, табаком и жирной пищей. Нервное напряжение и большое количество стрессов также становятся предрасполагающими факторами. Если человек с ишемической болезнью сердца не принимает антикоагулянты, то риск столкнуться со вторым инфарктом резко возрастает.
Как проявляется
Острое нарушение кровообращения часто возникает внезапно. Приступ может длиться от 30 минут до нескольких часов. В некоторых случаях симптоматика сохраняется в течение суток. Боль то стихает, то становится интенсивной. Человек ощущает страх смерти. В момент приступа может возникать одышка. Больной становится возбужденным или, напротив, ощущает слабость во всем теле.
Как часто Вы сдаете анализ крови?Poll Options are limited because JavaScript is disabled in your browser.Только по назначению лечащего врача 31%, 1917 голосов
1917 голосов 31%
1917 голосов — 31% из всех голосов
Один раз в год и считаю этого достаточно 17%, 1049 голосов
1049 голосов 17%
1049 голосов — 17% из всех голосов
Только когда болею 16%, 988 голосов
988 голосов 16%
988 голосов — 16% из всех голосов
Как минимум два раза в год 15%, 930 голосов
930 голосов 15%
930 голосов — 15% из всех голосов
Чаще чем два раза в год но меньше шести раз 11%, 707 голосов
707 голосов 11%
707 голосов — 11% из всех голосов
Я слежу за своим здоровьем и сдаю раз в месяц 6%, 372 голоса
372 голоса 6%
372 голоса — 6% из всех голосов
Боюсь эту процедуру и стараюсь не сдавать 4%, 249 голосов
249 голосов 4%
249 голосов — 4% из всех голосов
Всего голосов: 6212
21.10.2019
×
Вы или с вашего IP уже голосовали.Повторный инфаркт проявляется в виде сильного болевого синдрома в области слева от груди. Человек поначалу может ощущать приступ стенокардии. При этом происходит резкое нарушение кровообращения с возникновением острого коронарного синдрома. Боль может иррадиировать в лопатку, челюсть и шею. Интенсивность симптомов при инфаркте миокарда зависит от очага некроза.


Второй инфаркт может протекать тяжелее первого. При этом у больного становятся бледными кожные покровы, возникает потливость. У большинства людей в момент приступа резко подскакивает артериальное давление или, наоборот, падает до критического уровня, поэтому нередко происходит потеря сознания.
Уделите время для прохождения онлайн тестов:
Человек может ощущать аритмию и учащение пульса. В этот период высок риск развития отека легких. Дополнительно может повышаться температура тела, которая не спадает в течение нескольких дней. При атипичных формах приступа возникает удушье и сильный кашель.
Как избежать
Повторный инфаркт можно предотвратить. Для этих целей нужно соблюдать следующие рекомендации:
- Принимать все лекарства, которые назначает врач. Не отступать от схемы, не снижать дозировки препаратов.
- Стараться не нервничать. Избегать физических и умственных нагрузок.
- Исключить из рациона жирную пищу, фастфуд и уменьшить потребление соли.
- Отказаться от курения и алкоголя.
- Контролировать уровень холестерина в крови. При завышенных показателях принимать соответствующие медикаменты.
- 1 раз в полгода проходить ЭКГ, сдавать анализы крови и мочи.
- Контролировать уровень артериального давления. Избегать скачков АД.
- Посещать санатории, предназначенные в период реабилитации после первого инфаркта.
- Принимать витамины и укреплять иммунитет.
- Чаще бывать на свежем воздухе.
- При сахарном диабете принимать препараты поддерживающей терапии.
- Не поднимать тяжести.


Чтобы прогноз после первого приступа был благоприятным, важно выполнять специальные физические упражнения, разработанные для мягкой тренировки сердечной мышцы. Делать это можно только с разрешения врача.
Особенности лечения
Повторный инфаркт требует оказания первой помощи, которая порой помогает спасти жизнь пациенту. Больного необходимо уложить и расстегнуть пуговицы на одежде. Важно обеспечить приток свежего воздуха. Для этого рекомендуется открыть все форточки. Дать больному таблетку Нитроглицерина под язык и постараться успокоить. Если под рукой есть шипучие таблетки Аспирина, то быстро растворить их в воде и дать пострадавшему.
Если человек потерял сознание, а пульс еле прощупывается, то нужно произвести удар кулаком в область грудины. Такая манипуляция поможет запустить сердце. Скорую помощь нужно вызвать сразу же после начала приступа. Промедление времени может стоить человеку жизни. Если есть возможность, то рекомендуется ввести Нитроглицерин внутривенно при наличии соответствующих навыков.
В отделении реанимации пациенту вводят внутривенно наркотические анальгетики в сочетании с нейролептиками. Для лечения повторного инфаркта применяют ß-адреноблокаторы, лидокаин (для избавления от аритмии), магнезию и препараты для разжижения крови. В тяжелых случаях прибегают к ангиопластике. Такой способ хирургического вмешательства позволяет восстановить кровообращение в пораженной тромбом артерии.
Для этих целей применяют специальные катетеры, которые расширяются при помещении их в просвет сосуда. В особо запущенных случаях проводят аортокоронарное шунтирование — сложную операцию, подразумевающую замену пораженной артерии с помощью искусственного материала, который способствует восстановлению кровообращения.
Второй раз могут не спасти. Как предотвратить повторный инфаркт миокарда | Здоровая жизнь | Здоровье
При этом каждый пятый пациент, перенёсший инфаркт, рискует вновь столкнуться с инфарктом или инсультом и умереть из-за сердечно-сосудистых осложнений в течение трёх последующих лет.
О том, как предотвратить повторный инфаркт и снизить смертность от него, шёл разговор на очередном заседании пресс-клуба «AZбука Фармации», куда были приглашены ведущие кардиологи нашей страны.
7 смертей в час
 Коэффициент смертности от сердечно-сосудистых заболеваний всё время снижается. В среднем по миру он составляет 8,9, а в нашей стране, по данным на 2015 год, эта цифра выше – 13,1, сообщила профессор кафедры профилактической неотложной кардиологии Первого государственного медицинского университета им. И. М. Сеченова, главный внештатный кардиолог Московской области Мария Глезер.
Коэффициент смертности от сердечно-сосудистых заболеваний всё время снижается. В среднем по миру он составляет 8,9, а в нашей стране, по данным на 2015 год, эта цифра выше – 13,1, сообщила профессор кафедры профилактической неотложной кардиологии Первого государственного медицинского университета им. И. М. Сеченова, главный внештатный кардиолог Московской области Мария Глезер.
В структуре смертности от болезней системы кровообращения ишемическая болезнь сердца (ИБС) занимает 53%. При этом вклад инфаркта миокарда в смертность от ИБС составляет 12%. От инфарктов в нашей стране ежегодно умирает 61 тыс человек, или 7 человек в час, из них 17% – люди трудоспособного возраста.
Смерть от ИБС и инфарктов предотвратима. Примером тому Москва, где налажена кардиологическая помощь населению. В столице коэффициент смертности от ИБС – 36, тогда как в среднем по России – 72. В два раза больше!
О том, что у многих регионов страны есть потенциал для снижения смертности, говорит и статистика, приведённая Марией Глезер. Например, смертность от инфаркта в Центральном федеральном округе составляет 42,9 на 100 тысяч населения, в Южном федеральном округе – 48,6, в Уральском – 37,7. Больше всего от инфарктов умирают на Дальнем Востоке, там коэффициент – 63,4.

Только в стационаре
Острый коронарный синдром – собирательное понятие, включающее нестабильную стенокардию, острый инфаркт миокарда. Тактика лечения этого состояния – скорейшее восстановление кровотока, которое сохраняет миокард и жизнь пациенту. И оказать такую помощь могут только в стационаре или сосудистом центре, при условии если пациента доставили в течение двух часов с момента закупорки сосуда. Статистика это подтверждает: летальность в стационарах от инфаркта миокарда – 13–14%, в сосудистых центрах – и того ниже.
Правильная маршрутизация больных, проведение стентирования – это реальная возможность к снижению смертности от инфарктов, подчеркнула Мария Глезер. По её словам, введение системы сосудистых центров позволило снизить в Московской области госпитальную летальность от острого инфаркта на 60% – цифра впечатляющая. Но проблема заключается в том, что люди не звонят в «скорую». 40–50% больных умирают дома, сокрушается Мария Глезер: «Когда я спрашиваю: чего дома сидели, отвечают: думали, пройдёт само, рассосётся». Так что одна из главных задач – образованность населения.
Повторный инфаркт миокарда – это реальная угроза. Он составляет от 10 до 20%. Людям, перенёсшим его, очень важно рассказывать о мерах вторичной профилактики, которые смогут предотвратить нарушение ритма, развитие такой тяжелейшей патологии, как сердечная недостаточность, нередко приводящей к смерти, считает профессор Глезер.
 «Если пациенту повезло и он выжил в первый раз, необязательно он выживет во второй-третий раз, – предупреждает заместитель директора по научной работе медицинского научно-образовательного центра МГУ им. Ломоносова, член Президиума Российского кардиологического сообщества, член-корреспондент РАН, профессор Симон Мацкеплишвили. – Но, к сожалению, очень часто бывает, что врачи сделали всё от них зависящее, чтобы спасти жизнь пациенту: провели первичное коронарное вмешательство, поставили стент и устранили причину острого коронарного синдрома либо пролечили консервативно. А при выписке дали назначения, которые призваны сохранить жизнь и здоровье пациенту. Но, выписавшись из стационара, тот идёт в поликлинику, где ему полностью меняют лечение».
«Если пациенту повезло и он выжил в первый раз, необязательно он выживет во второй-третий раз, – предупреждает заместитель директора по научной работе медицинского научно-образовательного центра МГУ им. Ломоносова, член Президиума Российского кардиологического сообщества, член-корреспондент РАН, профессор Симон Мацкеплишвили. – Но, к сожалению, очень часто бывает, что врачи сделали всё от них зависящее, чтобы спасти жизнь пациенту: провели первичное коронарное вмешательство, поставили стент и устранили причину острого коронарного синдрома либо пролечили консервативно. А при выписке дали назначения, которые призваны сохранить жизнь и здоровье пациенту. Но, выписавшись из стационара, тот идёт в поликлинику, где ему полностью меняют лечение».
Нередко бывает и так, что пациенты и сами отменяют себе лекарства, а вместо прописанных в больнице действительно эффективных препаратов просят врача в поликлинике назначить препараты из весьма ограниченного списка льготных медикаментов. Или того хуже – переходят на БАД.
На мобильник деньги есть, на лекарство – нет
«Наши пациенты могут раз в месяц менять мобильный телефон и два месяца стоять в очереди, чтобы получить бесплатный препарат, – вот такой парадокс», – удивляется Симон Мацкеплишвили.
Впрочем, в том, что больные не принимают столь необходимые им лекарства после операции, виноваты и сами доктора, признаётся профессор: «Мы не объясняем, для чего даём препараты, разжижающие кровь, снижающие холестерин, почему назначаем какие-то другие препараты».
Пациент перестал бояться инфаркта
 «Очень важно, чтобы врач донёс до пациента, что такое инфаркт миокарда и почему мы так его боимся, – считает старший научный сотрудник лаборатории кардиологии Федерального научно-клинического центра физико-химической медицины ФМБА, заведующий отделением реанимации, интенсивной терапии государственной клинической больницы № 29 г. Москвы, доктор медицинских наук Алексей Эрлих. – Сейчас так умело лечат инфаркт миокарда, что для многих пациентов он протекает незаметно. Что-то поболело, привезли в больницу, в линейную операционную, вставили проволочки в сосуде, через пять дней выписали, и вскоре ты уже на работе, забыл про свой инфаркт».
«Очень важно, чтобы врач донёс до пациента, что такое инфаркт миокарда и почему мы так его боимся, – считает старший научный сотрудник лаборатории кардиологии Федерального научно-клинического центра физико-химической медицины ФМБА, заведующий отделением реанимации, интенсивной терапии государственной клинической больницы № 29 г. Москвы, доктор медицинских наук Алексей Эрлих. – Сейчас так умело лечат инфаркт миокарда, что для многих пациентов он протекает незаметно. Что-то поболело, привезли в больницу, в линейную операционную, вставили проволочки в сосуде, через пять дней выписали, и вскоре ты уже на работе, забыл про свой инфаркт».
Важно понимать, что инфаркт миокарда – заболевание, связанное с двумя большими процессами, которые происходят в сердце – атеросклерозом и тромбозом: ростом атеросклеротических бляшек и образованием тромбов на этих бляшках, говорит Алексей Эрлих. «После инфаркта миокарда этот процесс, к сожалению, не останавливается, – объясняет он. – Мы, врачи, можем его замедлить с помощью медикаментозных воздействий, но у каждого пациента, который перенёс инфаркт миокарда, или какое-либо коронарное событие, или имеет факторы риска для него, вероятность повторного приступа очень велика. Причём это не зависит от того, какой это был инфаркт. После нестабильной стенокардии или после маленького инфаркта миокарда вероятность повторных инфарктов даже выше, чем после большого инфаркта».
Пожизненная необходимость
Если раньше человека, перенёсшего инфаркт, на месяц укладывали в постель и запрещали любые движения, то сегодняшние методы лечения даже поощряют двигательную активность. Доказано, что регулярная физическая нагрузка после инфарктов (10 км ходьбы в день или 30 минут аэробной нагрузки) значительно снижает уровень холестерина, повышает выживаемость, уменьшает рецидивы. Кроме того, пациент обязательно должен не курить, правильно питаться, чтобы снизить уровень холестерина и избавиться от лишнего веса.
Людям, перенёсшим инфаркт, врачи назначают два класса лекарственных средств. В первую очередь это препараты, подавляющие агрегацию тромбоцитов, влияющих на свёртываемость крови, и статины, снижающие уровень холестерина в крови. Эти препараты действуют незаметно в отличие от анальгетиков, снимающих головную боль, или от лекарств, снижающих давление, действие которых сразу сказывается на самочувствии.

Современные статины безопасны, уверяют эксперты и советуют не верить всяким ужасам, которые распространяют о них в Интернете. Конечно, как и у любого лекарства, у них есть побочные действия, но глобальная польза – реальное снижение уровня холестерина – многократно перевешивает все нежелательные эффекты.
«Для больных, которым поставили стент, двойная антиагрегантная или антитромбоцитарная терапия – это жизненная необходимость, – говорит Мария Глезер. – Если мы поставили стент и пациент по каким-то своим соображениям перестал принимать препараты – это стопроцентная гибель больного. Важно объяснить ему, что установка стента требует обязательного приёма препаратов».
«Пациенты часто спрашивают меня: «А когда холестерин пришёл в норму, можно прекратить принимать лекарство?» – рассказывает доктор Эрлих. – Я им всегда объясняю: «Представьте, что вы живёте в замечательном доме, который вы очень любите. Но однажды в доме прохудилась крыша, вас начинает заливать дождь. Дождь идёт постоянно, всё портится, и вы уже стоите по колени в воде. Что вы будете делать? Конечно, вызовете мастера и залатаете крышу. Теперь дождь будет идти, но в комнате будет сухо. Что вы потом предпримете? Снимите заплатку? Мне говорят: «Конечно, нет, это безумие!» – «Тогда почему вы прекращаете приём лекарств? Лекарство – это та же заплатка на вашем здоровье, защищающая вас от страшных бед».
причины, симптомы, лечение, восстановительный период и советы кардиолога
Инфаркт миокарда (ИМ) – это очень тяжелое заболевание, связанное с поражением сердечной мышцы в результате закупорки сосудов тромбами. Место, где произошло отмирание ткани, покрывается рубцом. Новый приступ, случившийся в течение двух месяцев после первого, называют рецидивирующим инфарктом. При возникновении заболевания по истечении двухмесячного срока после первого приступа и завершения рубцевания очага, инфаркт считают повторным. По срокам рецидивирующий и повторный инфаркт миокарда никогда не совпадают, первый всегда бывает раньше второго. Очень часто повторный ИМ начинается в течение первого года. В зоне риска находятся люди мужского пола и преклонного возраста. Приступ протекает сложнее, чем в первом случае, но болезненные ощущения выражены слабо, а могут и отсутствовать. Заболевание трудно диагностируется, поэтому процент смертности выше, чем при первичном ИМ.
Особенности повторного ИМ
Повторный инфаркт миокарда, как было сказано ранее, возникает после того, как окончательно зарубцуется очаг после первого приступа. На его клиническую картину оказывает влияние ряд факторов:
- длительность между первым и вторым приступами;
- размеры нового поражения миокарда;
- исходное состояние сердечной мышцы.
Течение повторного заболевания протекает тяжелее первичного. Развивается острая, а затем и хроническая форма сердечной недостаточности. Часто происходит атипичное течение недуга: встречается астматический вариант инфаркта, или он проявляется различными формами аритмии. Диагностика повторного ИМ с использованием электрокардиографического исследования представляет большие трудности.
Иногда наблюдается ложная нормализация ЭКГ. На ней может появиться положительный зубец T вместо отрицательного или интервал S–T вытянется в изоэлектрическую линию. Для выявления локализации очаговых изменений проводят несколько сеансов ЭКГ, а затем делают сравнительный анализ результатов, используя данные предыдущего заболевания. Если на основании сопоставления ЭКГ повторный инфаркт миокарда вызывает сомнения, то точное заключение о наличии новых очагов поражения сердечной мышцы подтверждают путем проведения тщательного анализа клиники болезни, сравнивая исследования крови, состояние больного, температуру тела, симптомы.
Причины повторного ИМ
При индивидуальной склонности к образованию тромбов в сосудах новый приступ заболевания может возникнуть в следующих случаях:
- Прекращение приема лекарственных препаратов. Медикаменты, назначенные врачом после первого приступа болезни, направлены на снятие болезненных ощущений в области сердца, а самое главное, на предотвращение образования новых тромбов и изменений тканей сосудов. Больной, почувствовав себя лучше, самовольно прекращает их прием или уменьшает их дозировку, что категорически нельзя делать.
- Несоблюдение диеты. Правильное питание способствует не только восстановлению после перенесенного, но и предотвращает появление повторного инфаркта миокарда. Употребление жирной, соленой, острой, жареной пищи приводит к образованию тромбов и закупорке сосудов. Следует помнить, что придерживаться диеты необходимо всю жизнь.
- Вредные привычки. Человек, перенесший инфаркт и продолжающий курить и употреблять спиртные напитки, имеет большую вероятность поучить повторный ИМ.
- Физическая активность. Большие нагрузки заставляют работать больное сердце в напряженном режиме, поэтому не рекомендуется заниматься спортивными дисциплинами, требующими больших усилий. Умеренная физическая активность благотворно влияет на процессы восстановления сердечной мышцы. Рекомендуется выполнять лечебную гимнастику, совершать продолжительные прогулки, выполнять аэробные упражнения для предупреждения повторного инфаркта миокарда.
- Эмоциональное состояние. Частые стрессовые ситуации, бесконечные волнения и переживания по любому поводу также способствуют повторному приступу. Во время стрессов возрастает потребность миокарда в кислороде за счет увеличения частоты сердечных сокращений, а из-за нарушения кровообращения в коронарных сосудах – это не желательно, поэтому необходимо избегать излишних психических травм.
- Смена климатических условий. После перенесенного заболевания не желательно резко менять климат, чтобы не спровоцировать неблагоприятные физиологические реакции организма.
Все причины повторного инфаркта миокарда связаны с образом жизни больного и выполнением рекомендаций лечащего доктора, поэтому заболевание можно предупредить и избежать.
Симптомы повторного ИМ
Больному надо быть очень внимательным к своему здоровью, чтобы вовремя заметить признаки ИМ. Они совсем не совпадают с теми, что были в первом случае. У пациента появляется:
- острая кратковременная боль в груди, отдающая в шею и поясничный отдел;
- тошнота и рвота;
- липкая дерма;
- головокружение и рвота:
- сонливость и слабость;
- общее недомогание;
- сухой надрывный кашель;
- тяжесть в груди;
- различные формы аритмии.

При любых вышеперечисленных симптомах повторного инфаркта миокарда и отклонениях в состоянии здоровья, отличающихся от обычных, и даже не связанных с работой сердца, индивиду, у которого уже был инфаркт, следует обратиться к доктору и пройти обследование, чтобы не пропустить повторное заболевание.
Диагностика
Для выставления диагноза повторного ИМ применяют:
- ЭКГ-диагностику – нередко возникают сложности из-за сохранившихся изменений после перенесенной ранее болезни.
- Лабораторные исследования – определение концентрации тропонинов в крови. Оценка результатов измерения этого показателя дает возможность при остром повторном инфаркте миокарда дифференцировать сильную боль в грудной клетке.
- Эхокардиография – с ее помощью выявляют новые очаги поражения миокарда и оценивают функцию сокращения мышцы.
- Коронароангиография – позволяет провести исследование на проходимость сосудов, питающих сердце.
Лечение повторного ИМ
Главная задача лечебного процесса – это восстановить кровоток в поврежденном сосуде. Больной с повторным инфарктом миокарда (МКБ-10 код I 22) обязательно госпитализируется и ему проводится следующее лечение:
- Медикаментозное. Назначается с первого дня заболевания и включает следующие группы препаратов: нитраты, статины, ингибиторы АПФ, антикоагулянты, антиагреганты, бета-адреноблокаторы.
- Тромболизис – введение препаратов для растворения тромба.
- Баллонная ангиопластика – восстанавливается кровоток в поврежденном сосуде. Для этого в сосуд вводится катетер с баллоном, раздуваясь он расширяет просвет, и кровь начинает поступать в поврежденный участок.
- Аортокоронарное шунтирование – применяется хирургическое вмешательство, накладывается обходной сосуд, тем самым восстанавливается нарушенный кровоток.
После выписки из учреждения здравоохранения лечение продолжается в домашних условиях.
Повторный инфаркт нижней стенки миокарда
Это острое аномальное состояние, сопровождающееся некрозом клеток, находящихся вдоль нижней стенки миокарда. Возникает вследствие нехватки кислорода из-за закупорки тромбом правой коронарной артерии. Отсутствие восстановления кровотока в течение получаса грозит летальным исходом. Заболеванием чаще всего страдают люди от сорока до шестидесяти лет. Как раз после сорокалетнего возраста наблюдается нарастание процесса образования атеросклеротических бляшек. Этому способствуют следующие факторы:
- ишемическая болезнь сердца;
- перенесенный инфаркт;
- вредные привычки: курение и спиртные напитки;
- ожирение;
- гипертония;
- малая физическая активность.
Особое значение при развитии этого заболевания имеет генетическая предрасположенность. Степень выраженности симптомов повторного нижнего ИМ зависит от поражения количества слоев нижней стенки миокарда. Нередко заболевание проявляется остро и сопровождается следующими симптомами:
- сильная загрудинная боль, отдающая в руку;
- одышка;
- возникновение приступа в ночное время или рано утром;
- повышенное потоотделение;
- возникновение чувства страха;
- возможен гастрический или бронхиальный вариант течения инфаркта.
Развитие заболевания и прогноз зависят от вовремя оказанной медицинской помощи, физического состояния больного и времени, прошедшего от первого приступа ИМ.
Последствия инфаркта
После перенесенного вторичного ИМ часто возникают различные осложнения. Чаще всего последствиями повторного инфаркта миокарда могут быть:
- Нарушение сердечного ритма – встречается почти у всех пациентов.
- Сердечная недостаточность – появляется через несколько месяцев после болезни и связана с нарушением насосной функции сердца. В результате этой патологии образуются застойные явления крови в различных органах и тканях с последующей гипоксией. Заболеванию присущи следующие признаки: кашель, одышка, головокружение и общая слабость.
- Аневризма сердца – происходит истончение участка сердечной мышцы, теряется сократительная способность. У больного нарушается сердечный ритм, появляется одышка, учащается сердцебиение, возникают приступы сердечной астмы.
- Кардиогенный шок – резко снижается сократительная способность сердечной мышцы. Нарушается кровоснабжение жизненно важных органов. В результате резко падает давление, конечности становятся холодными, возникает олигурия, учащается сердцебиение, слабость, возможен отек легких и обморок.
- Тромбоэмболические осложнения – вызывают в организме аномальные процессы в виде нарушения кровообращения, возникновения воспалительных процессов.
- Разрыв сердца – встречается редко и приводит к моментальной смерти человека.
Для предотвращения возникновения повторного ИМ необходимо вести правильный образ жизни, хорошо питаться, принимать назначенные врачом препараты.
Восстановление после вторичного ИМ. Советы кардиолога
Процесс восстановления после повторного инфаркта миокарда начинается в стационаре под наблюдением врачей и продолжается после выписки больного. Во время этого периода задача индивида состоит в том, чтобы постепенно возобновить физические возможности и уменьшить риск развития осложнений. Для этого необходимы:
- Физическая нагрузка. В первые дни после возвращения домой больному рекомендуют больше отдыхать, а в качестве физической нагрузки использовать ходьбу по лестнице или кратковременные прогулки. С каждым днем следует постепенно увеличивать физическую активность на протяжении нескольких недель и строго следить за состоянием самочувствия. Составить программу кардиореабилитации помогут советы кардиолога. В нее могут входить различные упражнения, но предпочтение отдается аэробным занятиям, которые укрепляют сердце, улучшают кровообращение и снижают артериальное давление. Больному разрешается ездить на велосипеде, быстро ходить и плавать.
- Пожизненная необходимость. Людям, перенесшим инфаркт, кардиологи советуют постоянно принимать две группы препаратов: антиагреганты, влияющие на свертываемость крови и подавляющие образование тромбов и статины, понижающие уровень холестерина. Особенно это необходимо больным, которым поставили стент. Некоторые пациенты по своим соображениям прекращают прием этих важных лекарственных средств, и тогда возникает повторный инфаркт миокарда после стентирования, который заканчивается летальным исходом.
- Диета. Изменение рациона помогает снизить риск осложнений и последующих инфарктов. Каждый день желательно употреблять блюда из овощей и фруктов. Они содержат минеральные вещества и витамины. Для уменьшения холестерина крови надо готовить блюда из селедки, скумбрии, сардин, лосося, есть семечки, орехи, оливковое масло и заморский фрукт авокадо. Кроме этого, кардиологи рекомендуют употреблять поваренную соль в минимальных количествах. Это поможет снизить вероятность многих недугов.

Медики научились лечить ИМ, и для пациентов он нередко протекает незаметно. Важно помнить, что процесс образования бляшек в сосудах и тромбов на них не прекращается после восстановления больного. Для тех, кто перенес первичный и, тем более, повторный ИМ, риск развития последующего приступа очень велик.
Первая помощь при повторном ИМ
При появлении у человека болезненных ощущений в груди, сильного потоотделения, нарушения ритма сердца, общего недомогания следует дать ему таблетку «Нитроглицерина» и сразу же вызвать скорую помощь.
Надо помнить, чем раньше будет оказана квалифицированная медицинская помощь при повторном инфаркте миокарда (МКБ-10 код I 22), тем больше шансов на успешное лечение. Больной обязательно госпитализируется, ему делают кардиограмму. Хорошо, если есть возможность сравнить результаты с предыдущим исследованием. По существующим методикам кардиологи могут сразу восстановить кровоток по пораженной артерии, уменьшив повреждения миокарда. Для этого используют специальные медикаменты, способствующие растворению тромбов, или проводят ангиографию с последующим стентированием поврежденного сосуда. Обе методики дают положительный эффект только в первые часы после начала приступа. Это еще раз говорит о том, что больного требуется срочно доставить в медицинское учреждение, а не выжидать время окончания приступа.
Профилактика повторного ИМ
Для профилактики рецидивирующего и повторного инфаркта миокарда рекомендуются следующие мероприятия:
- Здоровое питание. В результате неправильного питания часто происходит развитие атеросклероза с образованием тромбов в кровеносных сосудах, которые могут попасть с током крови в полость сердца. Поэтому необходимо убрать из рациона продукты богатые холестерином, а употреблять больше растительной пищи.
- Медикаментозное лечение. Терапия, проведенная в лечебном учреждении, при выписке больного не заканчивается. Он постоянно должен принимать в обязательном порядке все препараты, которые назначил врач. В противном случае возможен и третий инфаркт.
- Физическая активность. Для профилактики повторного инфаркта миокарда следует отказаться от изнуряющих упражнений, а перейти на занятия лечебной физкультурой и совершать продолжительные прогулки на свежем воздухе.
- Следить за массой тела, не допускать ожирения.
- Отказаться от вредных привычек – курения и алкоголя.
- Постоянно контролировать артериальное давление.
- Исключить стрессовые ситуации.
Качество жизни станет намного выше, если внимательно относиться к своему здоровью и выполнять рекомендации врача.
Заключение
Рецидивирующий и повторный инфаркт миокарда резко снижает сократительную деятельность сердечной мышцы, что способствует быстрому прогрессированию сердечной недостаточности. Людям, страдающим от ишемической болезни сердца, которая провоцирует инфаркт, следует заботиться о своем здоровье и аккуратно выполнять все предписания доктора. Только так можно избежать тяжелых последствий.
симптомы и методы лечения рецидивирующей стадии
Инфаркт является крайним вариантом течения ишемической сердечной болезни. Он случается при остром недостатке кровоснабжения сердечной мышцы, в результате чего и происходит гибель клеток в определенной области. К сожалению, у некоторых людей даже после успешного лечения может случаться повторный инфаркт миокарда, который связан с большой опасностью, особенно на раннем сроке восстановления.
Это интересно! Статистика говорит, что подобное может случаться у 20-25 % пациентов, перенесших инфаркт.
К сожалению, нельзя точно узнать, случится ли повторение инфаркта у конкретного пациента, или нет. Однако существуют специальные шкалы, позволяющие оценить риск и вероятность такого события.
Повторный и рецидивирующие инфаркты очень сильно снижают сократительную способность миокарда, что провоцирует быстрое прогрессирование сердечной недостаточности, поэтому пациентам, страдающим от ишемической болезни сердца, необходимо внимательнее относиться к состоянию собственного здоровья и выполнять все рекомендации врачей. Это позволит уменьшить вероятность появления тяжелых осложнений.
Этиология
Основной причиной развития данной патологии является атеросклероз, приводящий сначала к хронической ишемической болезни сердца, а затем и к острому ее проявлению — инфаркту. У определенной части пациентов он может развиваться и на фоне полного благополучия, однако, такое встречается реже.
Не существует однозначной причины, которую бы считали основным фактором риска развития атеросклероза, он считается мультифакториальным заболеванием.
Согласно данным последних исследований, основную роль играет нарушение регуляции тонуса сосудов и эндотелиальная дисфункция в сочетание с избыточным количеством атерогенных липидов и липопротеидов.
В результате этого избыток жиров проникает в сосудистые стенки и формирует сначала липидные пятна, а затем и атеросклеротические бляшки. Они могут в значительной мере сужать просвет сосуда, мешая кровотоку, что и будет приводить к ишемии миокарда или других периферических органов.

Выделены следующие факторы риска, которые влияют на вероятность развития атеросклеротического поражения.
К ним относят:
- Возраст.
- Ожирение или метаболический синдром.
- Артериальную гипертонию.
- Сахарный диабет или нарушенную толерантность к глюкозе.
- Врожденную предрасположенность.
- Повышенный уровень холестерина и липопротеидов низкой плотности в крови.
- Сидячий образ жизни, гиподинамию.
- Хронические стрессовые расстройства, неврозы.
- Употребление спиртных напитков, курение.

Обратите внимание! Даже не принимая медикаменты, можно снизить риск развития инфаркта. Достаточно лишь отказаться от вредных привычек, перейти на правильное, сбалансированное питание и вести здоровый образ жизни.
Патогенез
Из-за того, что в месте образования бляшки нарушается целостность эндотелия, это провоцирует постепенное нарастание на ней тромба. При этом существуют нестабильные бляшки, которые легко разваливаются, что приводит к отрыву тромба и кусков бляшки и попаданию их в кровоток. Там они путешествуют с током крови, пока не закупорят более мелкий сосуд, вызвав его полную обструкцию.
При этом на месте бляшки снова может формироваться тромб, что впоследствии может привести к рецидиву инфаркта. Из-за недостатка кислорода клетки сердечной мышцы быстро гибнут или же «оглушаются». В результате этого сократительная способность миокарда резко падает, развивается острая сердечная недостаточность, гипотензия и шок. Частыми последствиями являются желудочковые аритмии, которые повышают летальность.

Классификация
Несмотря на то, что в основе инфаркта всегда лежит недостаточность коронарного кровотока и гибель клеток, существуют разные варианты этой болезни.
В зависимости от того, какой именно отдел сердца поражен, рассматривают следующие виды инфарктов:
- Передний.
- Задний.
- Нижний.
- Боковой.
- Смешанный вариант, например, переднебоковой, задненижний или циркулярный.

Это интересно! Также различают инфаркт левого и правого желудочка и изолированное поражение верхушки сердца или межжелудочковой перегородки.
Рецидивирующим называется инфаркт, который обусловлен повторным попаданием тромба в ту же самую коронарную артерию, что приводит к повторному поражению уже ишемизированной области в течение первой недели от момента первого инфаркта.
Повторным же называется инфаркт, связанный с эмболией другой коронарной артерии, при этом второй очаг появляется не раньше, чем через месяц после первого приступа. Поэтому очень важно не терять выписки из истории болезни – при необходимости это поможет врачам верно установить диагноз.
Клиническая картина
В случае острого коронарного синдрома пациенты жалуются на очень характерную интенсивную боль в области грудины и левее нее, которая часто иррадиирует в область лопатки и левой руки.
Ангинозная боль, как правило, описывается людьми как жгущая, пекущая, реже – как ощущение сильного давления на участок грудной стенки. Вместе с тем бывают случаи, когда превалируют жалобы на боль в животе, тошноту и рвоту.
Такое случается при задненижних локализациях инфарктов. Эти симптомы обусловлены активацией диафрагмальных нервов.
Это важно! В отличие от приступов стенокардии, болевой синдром при инфаркте может длиться гораздо дольше и не исчезает после приема нитратов.
Кроме непосредственно боли уже на ранних этапах могут появляться признаки сердечной недостаточности – пациенты жалуются на резко возникшую или усилившуюся одышку, кашель. При осмотре могут обнаруживаться отеки ног и живота, бледный или даже цианотичный цвет лица. Нередко инфаркт осложняется аритмиями.
Желудочковые нарушения ритма почти всегда приводят к гипотонии, острой сердечной недостаточности и шоковому состоянию больных, поэтому крайне важно как можно быстрее обеспечить пациентам с инфарктом квалифицированную медицинскую помощь.

Первая помощь и дальнейшее лечение
В случае если человек жалуется на боль в груди и другие признаки, позволяющие заподозрить инфаркт, необходимо дать ему таблетку Нитроглицерина, дать ему лечь и вызвать скорую помощь.
Запомните! Чем раньше врачи смогут оказать квалифицированную помощь, тем лучше. Время – один из главных критериев успешного лечения в случае инфаркта.
Врачам на первом этапе следует снять электрокардиограмму пациента. Желательно ознакомиться с предыдущими лентами ЭКГ, если у пациента они имеются. В любом случае больного следует госпитализировать в кардиологический стационар.
Существуют методики, позволяющие на ранних этапах восстановить проходимость пораженной коронарной артерии и возобновить кровоток, минимизировав таким образом повреждения сердечной мышцы.

С этой целью могут применяться специальные препараты, растворяющие тромбы, или же малоинвазивное хирургическое вмешательство – ангиография с последующим стентированием пораженной артерии. Однако, обе эти методики сопровождаются определенными рисками.
Кроме того, наиболее эффективны они лишь в первые часы после начала симптомов. Поэтому очень важно не упускать драгоценного времени и не ждать, пока боль пройдет «сама собой».
Повторный инфаркт миокарда — это довольно тяжелое состояние, которое связано с высокими рисками для пациента. Это обусловлено тем, что после нескольких инфарктов масса рабочего миокарда значительно снижается, он замещается рубцовой тканью, у человека падает сократительная способность сердца, что приводит к усугублению сердечной недостаточности, значительному снижению качества жизни и ухудшению прогноза.

Также не следует забывать о риске развития острой сердечной недостаточности или жизнеугрожающй желудочковой аритмии в острую стадию. Причиной второго инфаркта, как правило, является атеросклероз и дальнейшая дестабилизация бляшки с попаданием тромботических масс в коронарные артерии.
Чтобы избежать этого, уже после первого случая пациентам назначается специальная схема лечения, призванная замедлить процессы атерогенеза и тромбообразования.
Поэтому при втором и последующем инфаркте необходимо пересмотреть схему лечения и убедиться в том, что пациент понимает сделанные назначения и выполняет их. При необходимости нужно еще раз объяснить больному всю серьезность этой патологии и убедить его в том, что ему следует принимать медикаменты и следить за своим здоровьем.
 Загрузка…
Загрузка…