От чего появляется гайморит: основные причины развития недуга
Гайморит считается сложным и опасным заболеванием, которое сопровождается воспалением слизистой оболочки гайморовой пазухи. Причины развития такой патологии могут быть различными, и сопровождается недуг появлением характерной симптоматики. Течение гайморита может напоминать обычную вирусную инфекцию, поэтому часто многие пациенты не спешат за помощью к врачу.
При отсутствии эффективной терапии повышается опасность распространения воспалительного процесса на кости лицевой части черепа и окружающие системы. Именно по этой причине следует знать, от чего появляется гайморит, характерные симптомы такого недуга и наиболее эффективные методы его лечения.
Характеристика патологии

Гайморит – это воспаление слизистой оболочки гайморовой пазухи
Гайморит — это патология, для которой характерно развитие воспалительного процесса в придаточных пазухах носа. Медицинская практика показывает, что чаще всего такой недуг развивается как следствие повторного глубокого ринита либо простуды, которые были пролечены не до конца. В некоторых случаях причиной развития гайморита могут становиться заболевания зубов верхней челюсти. При гайморите закладывает нос изнутри него и начинает скапливаться большое количество слизи, после чего образуется гной.
Гайморит вызывает не только появление характерной симптоматики, но и ухудшение общего состояния больного. Кроме этого, заметно снижается его работоспособность и повышается утомляемость. При отсутствии эффективного и своевременного лечения заболевание с начальной стадии переходит в запущенную гнойную форму. Результатом этого становится развитие у пациента других дополнительных осложнений.
Острая форма гайморита сопровождается развитием воспалительного процесса на тонкой слизистой оболочке, выстилающей гайморовы пазухи.
Подвергаются заболеванию и находящиеся в этой зоне кровеносные сосуды и соединительная ткань. Переход гайморита в хроническую форму сопровождается поражением костных стенок гайморовых пазух и подслизистой основы. Гайморит может диагностироваться у людей любого возраста и пола, а пик такого заболевания обычно приходится на осенне-зимний период и на раннюю весну.
Причины развития болезни

Гайморит может быть вызван целым рядом причин
Первоначально у человек развивается острая форма гайморита по причине проникновения в организм такой инфекции, как золотистый стафилококк. Он может присутствовать в организме человека в течение продолжительного времени и никак себя не проявлять.
Активизация золотистого стафилококка может происходить при снижении защитных функций организма и появлении проблем с дыханием, а также при выявлении у пациента гипертрофического и вазомоторного ринита. Зону риска составляют и те пациенты, которые имеют искривление носовой перегородки. В детском возрасте развитие гайморита могут провоцировать аллергические реакции либо аденоиды.
Специалисты выделяют следующие причины, способные вызвать развитие такой патологии:
- длительное пребывание на сквозняке
- травмы различного характера гайморовых пазух
- попадание в полость носоглотки вирусов и болезнетворных бактерий
- не долеченный насморк либо простуда
- нахождение в течение длительного времени в помещении со слишком сухим воздухом
- проникновение в органы дыхания химических испарений
- различные заболевания зубов и несоблюдение гигиены ротовой полости
- нарушение работы иммунной системы
- появление проблем с функционированием секреторных желез
- аномалии строения секреторных желез и органов носоглотки
- аллергические реакции на различные раздражители
При отсутствии эффективной терапии острого гайморита постепенно он переходит в хроническую форму. Результатом этого становится гнойное бактериальное воспаление носовых пазух.
Признаки заболевания

Симптомы гайморита зависят от стадии и формы недуга
Гайморит у взрослых начинается с появления обычного насморка, который может быть как гнойным, так и прозрачным. Постепенно по мере прогрессирования недуга к нему добавляются дискомфортные ощущения, местом локализации которых становятся верхнечелюстные пазухи. Такие неприятные ощущения особенно усиливаются в вечернее время. В том случае, если у пациента ринит не исчезает в течение 21 дня, то это является поводом для посещения специалиста. Дело в том, что сохраняющийся в течение длительного времени ринит считается одним из первых признаков гайморита.
Постепенно у человека начинает ухудшаться общее самочувствие и проявляется это в усталости, слабости и недомогании всего организма. Возможен подъем температуры тела до высоких показателей. Такая симптоматика связана с тем, что проникшие в организм человека чужеродные микроорганизмы начинают вырабатывать токсины и результатом этого становится общая интоксикация.
В том случае, если не обратить своевременно внимание на первые симптомы гайморита, то постепенно воспалительный процесс переходит в острую стадию болезни. У больного повышается температура тела до 39 градусов и наблюдается постоянный болевой синдром в области гайморовых пазух.
Постепенно по мере прогрессирования болезни беспокоят головные боли, и пациент начинает чувствовать себя все хуже.
Чаще всего усиление болевых ощущений провоцируют:
- кашель
- чихание
- наклоны головы
- надавливание на область пазух
Острая форма гайморита сопровождается появлением слизистых обильных выделений из носовой полости, которые могут быть как прозрачные, так и желто-зеленого цвета.
На самом деле, цвет слизи зависит от стадии, на которой находится гайморит. Прозрачная слизь из носа говорит о том, что патология находится на начальной стадии своего развития. Зеленая окраска соплей сигнализирует о воспалительном процессе, а появление желтого оттенка означает, что у больного развился гнойный гайморит.
Прогрессирование патологии в организме человека приводит к тому, что постепенно снижается обоняние, усиливается слезоточивость и развивается светобоязнь. У некоторых больных наблюдается сильная отечность век и их припухлость. Чаще всего гайморит начинает свое активное развитие на фоне симптоматики ОРВИ, который считается одним из провоцирующих факторов развития такого недуга.
Больше информации о гайморите можно узнать из видео:
При переходе гайморита в хроническую форму симптоматика становится более смазанной по сравнению с острой стадией. В большинстве случаях человека начинает постоянно беспокоить ринит, от которого не удается избавиться при проведении стандартной медикаментозной терапии.
Характерным признаком хронического гайморита считается болевой синдром, местом локализации которого становится голова и глубина глаз. Отличительной особенностью считается тот факт, что при горизонтальном положении пациента такие боли исчезают. Свидетельствовать о том, что гайморит перешел на стенки глаза, может воспалительный процесс на конъюнктиве, а также припухлость и покраснение век в утреннее время.
Специалисты выделяют следующие общие признаки хронического гайморита:
- общая слабость организма и быстрая утомляемость
- постоянный ринит
- небольшой подъем температуры тела
- появление болей в области глаз и голове
- возникновение проблем с обонянием
Коварство хронической формы патологии кроется в том, что возможно развитие различных осложнений, среди которых наиболее коварным считается менингит, менингоэнцефалит и скопление гнойного экссудата в головном мозге.
Виды заболевания
 Специалисты выделяют несколько видов гайморита, каждый из которых вызывает появление определенной симптоматики:
Специалисты выделяют несколько видов гайморита, каждый из которых вызывает появление определенной симптоматики:
- Катаральный гайморит сопровождается развитием воспалительного процесса на слизистой оболочке гайморовых пазух. При таком виде болезни часто выявляется отечность и покраснение носовой полости. Преимущественно катаральный гайморит выявляется у пациентов младшего и школьного возраста.
- Двусторонний гайморит появляется при развитии осложнений как результат патологического процесса на слизистой оболочке гайморовых пазух. Чаще всего патология протекает в острой форме, и при отсутствии эффективной терапии переходит в хронический гайморит. Причиной развития такого вида заболевания обычно становятся любые воспалительные и инфекционные патологии, протекающие в организме человека.
- Полипозный гайморит не поддается устранению с помощью медикаментозной терапии, поэтому приходится прибегать к хирургическому вмешательству. Появление такого заболевания начинается с возникновения проблем с носовым дыханием, и по причине заложенности носовых ходов человек начинает дышать через рот. Характерным признаком такого вида болезни считается появление из носа обильных выделений различной окраски.
- Хронический гайморит часто выявляется у тех пациентов, у которых протекает воспалительный процесс в гайморовых пазухах. Такой вид патологии может переходить в стадию обострения и при отсутствии эффективного лечения возможно развитие многих осложнений.
- Аллергический гайморит может возникать на фоне любого внешнего фактора, который агрессивно воздействует на слизистую оболочку пазух. Появление симптомов аллергии является своеобразной реакцией организма на воздействие аллергена на организм человека. Чаще всего аллергический гайморит выявляется у пациентов весной и осенью.
- Гнойный гайморит часто развивается у пациентов на фоне перенесенных инфекционных, простудных и вирусных патологий, которые не были пролечены до конца. Преимущественно такой вид болезни выявляется у тех больных, которые занимались самолечением и не обращались за помощью к специалисту. При гнойном гайморите наблюдается воспаление и скопление гнойного экссудата в гайморовых пазухах. При дальнейшем прогрессировании такого недуга происходит поражение костных тканей и рядом расположенных органов.
- Острый гайморит вызывает появление таких симптомов, как снижение работоспособности, общее недомогание и постоянная усталость. Иногда патология протекает без появления характерных признаков, но обычно наблюдается подъем температуры тела, затрудненное дыхание и выделение большого количества слизи.
- Одонтогенный гайморит в большинстве случаях начинает свое развитие на фоне острого воспалительного процесса в гайморовых пазухах. Основными возбудителями такого вида недуга являются стафилококки, кишечная палочка и стрептококки. Нередко развитие такой патологии провоцирует плохое состояние зубов и несоблюдение гигиены ротовой полости.
В зависимости от вида гайморита специалистами подбирается эффективное лечение, которое направлено как на устранение причины недуга, так и на снятие неприятной симптоматики.
Особенности лечения болезни

Выбор того или иного метода лечения определяется стадией воспалительного процесса
В том случае, если у пациента диагностирован не осложненный гайморит, то его лечение можно заниматься в домашних условиях после консультации со специалистом.
Хороший эффект дает применение следующих лекарственных средств:
С их помощью удается избавиться от отечности слизистой носовой полости и ускорить выведение слизи из носовых пазух. В том случае, если заболевание перешло в гнойную форму, то лечение должно проводиться только под контролем врача. Он подберет наиболее эффективный метод очищения пазух от гнойного экссудата — прокол либо перемещение слизи.
Кроме промывания назначается прием антибактериальных препаратов по специальной схеме. Для лечения гайморита обычно назначаются антибиотики следующих групп:
- Пенициллин
- Цефалоспорины
- Макролиды
Для скорейшего оттока выделений из носовых пазух и санации полости могут назначаться антисептические препараты:
Для промывания носа можно приготовить в домашних условиях раствор из поваренной соли и воды. Кроме этого для регулярных промываний носа могут применяться приобретенные в аптеке препараты:
Кроме этого, подбираются лекарственные препараты, способствующие укреплению и детоксикации организма больного. При правильно подобранном лечении избавиться от острого гайморита обычно удается за 1-2 недели.
После удаления гноя из гайморовых пазух могут назначаться вспомогательные процедуры:
- кварцевание слизистой оболочки носовых ходов
- инфракрасное лазерное и виброакустическое лечение
При выявлении у больного хронического гайморита лечение предполагает проведение хирургического вмешательства. Проводиться такай операция, как гайморотомия с целью дезинфекции и очистки гайморовых пазух от слизи и гноя.
Одним из современных физиологических методов удаления гайморита считается процедура очищения носовых пазух с помощью специального катетера Ямик. Такой метод позволяет быстро и безболезненно очистить носовые ходы от скопления слизи, причем проводить такое лечение можно даже во время беременности и у детей.
Устранение болезни в домашних условиях

Паровая ингаляция – эффективный метод лечения гайморита
При острой форме гайморита категорически запрещается греть нос. Это связано с тем, что высокая температура провоцирует быстрое распространение инфекции по всему организму, и это еще больше усугубляет состояние больного.
Греть нос разрешается лишь в тех случаях, когда гайморова пазуха уже практически очищена от гнойного экссудата и пациент находится на стадии выздоровления.
В домашних условиях прогревать нос можно с помощью:
- соли
- куриных яиц
- синей лампы
- паровых ингаляций
Важно помнить о том, что проводить такие согревающие процедуры разрешается только после консультации со своим лечащим врачом.
Для лечения гайморита можно использовать сок каланхоэ, который закапывают в нос по несколько капель. Такая процедура вызывает активное чихание и выделение слизи из носа. Кроме этого, в каждую ноздрю рекомендуется закапывать облепиховое масло, что ускоряет выделение слизи и гноя из носа. С помощью такого масла можно проводить ингаляции, добавить 10 капель средства в кастрюлю с кипятком.
Гайморит считается опасным заболеванием, которое требует обязательного лечения. При отсутствии эффективной терапии возможно развитие различных осложнений и единственным методом лечения становится хирургическое вмешательство.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Поделись с друзьями! Будьте здоровы!
Синусит — Википедия
Синуси́т (новолат. sinusitis, от лат. sinus — пазуха и лат. -itis — суффикс, означающий воспаление; синонимы: синуи́т, ри́носинусит) — воспаление слизистой оболочки одной или нескольких придаточных пазух носа. Может возникнуть как осложнение при остром насморке, гриппе, других инфекционных заболеваниях, а также после травм лицевой области. Синусит могут вызывать как вирусы, так и бактерии. Основными симптомами является тяжесть в околоносовой или лобной области, боль при резких движениях головой, густые выделения из носа, повышенная температура. У детей следует подозревать развитие синусита, если после стихания явлений насморка через несколько дней вновь поднимается температура и появляются густые выделения из носа. Диагноз синусит чаще всего ставится именно у детей в возрасте 3-15 лет[источник не указан 1135 дней]. Лечение синусита включает дренаж пазух и антимикробную терапию, вирусные синуситы не требуют применения антибиотиков.[3]
По характеру течения:
- Острые 750 374 диагноза в год[4];
- Хронические 1 863 757 диагнозов в год[5]..
По форме:
- Серозные;
- Катаральные;
- Гнойные.
- Продуктивные:
- Пристеночно-гиперпластические;
- Полипозные.
По этиологическому фактору:
Септический и асептический
По месту локализации выделяют:
- Гайморит (синусит верхнечелюстной пазухи) — воспаление слизистой оболочки верхнечелюстной придаточной пазухи;
- Фронтит (синусит лобной пазухи) — воспаление слизистой оболочки лобной придаточной пазухи;
- Этмоидит — воспаление слизистой оболочки ячеек решётчатой кости;
- Сфеноидит — воспаление слизистой оболочки клиновидной пазухи.
В случае вовлечения в воспалительный процесс всех пазух одной половины лица заболевание имеет название — гемисинусит, а обеих половин лица — пансинусит.[7]
- Врождённые нарушения развития анатомических структур полости носа.
- Полипозные разрастания в воздушных проходах.
- Аллергические риниты.
- Искривление носовой перегородки.
- Острая респираторная вирусная инфекция (ОРВИ).
- Перфорация гайморовой пазухи
- Появляются неприятные ощущения в носу и околоносовой области, переносице или над глазом, которые постепенно усиливаются. Боли менее выражены утром, к вечеру нарастают. Постепенно боль «теряет» определённое место, и у пациента начинает болеть голова. Если процесс односторонний, то боли отмечаются с одной стороны.
- Затруднение носового дыхания. У пациента заложен нос. Голос приобретает гнусавый оттенок. Как правило, заложены обе половины носа. Затруднение носового дыхания постоянное или с небольшими облегчениями. Возможна попеременная заложенность правой и левой половин носа.
- Насморк. В большинстве случаев у больного наблюдаются слизистые (прозрачные) или гнойные (желтые, зеленые) выделения из носа. Этого симптома может не быть, если сильно заложен нос, так как затруднён отток из пазухи (об этом упоминалось выше).
- Повышение температуры тела до +38° C и выше. Как правило, этот симптом наблюдается при остром гайморите. При хроническом процессе температура тела повышается редко.
- Общая слабость. Выражается также в утомляемости, пациенты отказываются от пищи, у них нарушается сон.
- Частое чихание, может болеть горло.
Гайморит[править | править код]
Гайморит (максиллит) — воспаление верхнечелюстной (гайморовой) придаточной пазухи носа, возникает как осложнение при остром насморке, гриппе, кори, скарлатине и других инфекционных заболеваниях.
Придаточные пазухи носа представляют собой образование в виде небольших пещерок, имеющих сообщение с полостью носа. Другое название этого образования — гайморова пазуха, или гайморов синус (новолат. sinus Highmori
Основной причиной возникновения гайморита является инфекция — бактерии или вирусы проникают в гайморову пазуху через полость носа, через кровь, а чаще всего из-за патологических процессов в периапикальных областях верхних зубов и вызывают воспалительный процесс.
Диагностика гайморита проводится путём осмотра врача, а также на основании симптомов. Одним из основных симптомов гайморита является тянущая боль, которая возникает при наклоне туловища вперед. Подтверждение диагноза производится на основании рентгеновского снимка[9].
Гайморит лечится назначением антибиотиков широкого действия, промыванием антисептиками носа. Также врачи назначают для лечения сосудосуживающие препараты. Если же гайморит вызван аллергией, то назначаются антигистаминные средства
Виды гайморита[править | править код]
По этиологии:
- Инфекционный
- Вазомоторный
- Аллергический
По способу проникновения инфекции:
- Гематогенный
- Назальный
- Одонтогенный
- Травматический.
Этмоидит[править | править код]
Острый этмоидит с поражением костных стенок наблюдается преимущественно при скарлатине. Неблагоприятные условия оттока из-за отека слизистой оболочки могут привести к образованию эмпиемы. Заболевание передних клеток решетчатого лабиринта протекает обычно одновременно с поражением гайморовой и лобной пазух, а задних — с воспалением клиновидной пазухи.
При затруднённом оттоке гноя воспалительный процесс может распространяться на глазничную клетчатку. В подобных случаях отекают веки, а глазное яблоко отклоняется кнаружи (эмпиема передних решетчатых клеток) или выпячивается и отклоняется кнаружи (эмпиема задних решетчатых клеток).
Хронические этмоидиты бывают катаральные и гнойные. Утолщение слизистой может сопровождаться развитием грануляций и полипозных перерождений не только в самих клетках, но и в среднем ходе и на средней раковине.
Сфеноидит[править | править код]
Сфеноидит встречается редко и обычно обусловлен распространением воспалительного процесса из решетчатого лабиринта — его задних клеток.
Головная боль чаще всего локализуется в области темени, в глубине головы и затылка, глазнице. При хронических поражениях боль ощущается в области темени, а при больших размерах пазух может распространяться и на затылок. При одностороннем сфеноидите наблюдается односторонний боковой фарингит.
Иногда больные жалуются на быстрое снижение зрения, что связано с вовлечением в процесс перекреста зрительных нервов. Хронический сфеноидит может протекать и со слабовыраженной симптоматикой. Большое значение в диагностике сфеноидита имеет рентгенологическое исследование.
Фронтит[править | править код]
Фронти́т — воспаление лобной придаточной пазухи носа. Причины те же, что и при воспалении гайморовой пазухи. Протекает значительно тяжелее, чем воспаление других придаточных пазух носа. Недостаточное дренирование лобной пазухи, обусловленное гипертрофией средней раковины, искривлением носовой перегородки, способствует переходу острого фронтита в хроническую форму. Чаще наблюдается у мужчин в связи с повышенным травматизмом носовой перегородки.
Отличается болью в области лба, особенно по утрам. Боль нередко невыносимая, приобретает неврологический характер. В тяжёлых случаях — боль в глазах, светобоязнь и снижение обоняния. Головная боль стихает после опорожнения пазухи и возобновляется по мере затруднения оттока.
При остром гриппозном фронтите температура тела повышена, иногда изменён цвет кожных покровов над пазухами, отмечаются припухлость и отечность в области лба и верхнего века, являющиеся следствием расстройства местного кровообращения (коллатеральный отек).
Иногда воспалительный процесс переходит на надкостницу и кость с её некрозом и образованием секвестров, свищей. При некрозе задней стенки пазухи могут развиться экстрадуральный абсцесс, абсцесс головного мозга или менингит.
Гаймороэтмоидит[править | править код]
Гаймороэтмоидит — это воспалительное заболевание лабиринта решетчатой слизистой и гайморовой пазухи. Болезнь может протекать в хронической и острой формах. Хронический гаймороэтмоидит отличается более сглаженными симптомами и, обыкновенно, труднее лечится. Острая форма болезни имеет ярко выраженные симптомы. Лечение гаймороэтмоидита подразумевает комплексный подход. Этмоидит — это воспаление слизистой в ячейках решетчатой пазухи. Эта болезнь протекает довольно тяжело. Однако при своевременном и адекватном лечении прогноз благоприятный. При отсутствии лечения возможны различные осложнения, в том числе и опасные для жизни.
Возможные причины возникновения патологии:
- вирусная инфекция
- проникновение вредоносных микроорганизмов
- грибковая инфекция
- аллергические реакции
- травмы
Часто именно эти факторы являются причинами развития данного заболевания. Однако также возникновению гаймороэтмоидита может сильно поспособствовать наличие запущенного кариеса в зубах верхней челюсти. Воспаление распространяется к верхнечелюстной пазухе, что может запустить развитие гайморита и этмоидита при ослаблении общей резистентности организма.
Заболевание наиболее часто возникает в том случае, когда организм и иммунная система ослаблены.
Диагноз ставится на основании данных анамнеза, клинического обследования и результатов дополнительных методов исследования, в частности рентгенографии, целью которой является выявление затемнений в пораженных пазухах носа или компьютерной томографии придаточных пазух носа, а также риноскопии, в процессе которой выявляются изменения в слизистой полости носа и полипы[11].
Условно благоприятный, при своевременно начатом адекватном лечении заболевание излечивается без последствий, трудоспособность полностью восстанавливается. В случае отсутствия адекватной медицинской помощи возможно развитие опасных для жизни осложнений.
Главные цели лечения синуситов — эрадикация (устранение) инфекции, снижение выраженности и длительности симптомов и предотвращение осложнений. Достигается это путём обеспечения дренажа пазух и системного применения антибактериальных препаратов с обязательным учётом чувствительности к ним микроорганизмов.
Дренаж пазухи может быть обеспечен консервативными и хирургическими методами. Наиболее агрессивному лечению подвергаются пациенты палат интенсивной терапии с синуситом во избежание серьёзных септических осложнений.
Хирургическая пункция пазух применяется с целью удаления густого гнойного содержимого пазух. Задача хирургического дренажа — очистить пазухи от гноя и получить материал для посева на чувствительность к антибиотикам. Хирургический дренаж должен применяться в случаях, когда консервативные методы не дают эффекта, симптомы сохраняются длительно, либо при осложнениях синусита. Другим показанием к пункции пазухи является сложность с выбором антибиотика, низкая результативность антибактериальной терапии. В этом случае можно более точно подобрать препарат, к которому у микробов не будет устойчивости.
Симптоматическая терапия[править | править код]
Симптоматическая и вспомогательная терапия включает:
- Увлажнение воздуха в комнате.
- Обильное питьё.
- Запрет на курение.
- Сбалансированное питание.
- Ненаркотические анальгетики.
Антигистаминные средства не рекомендованы, и их положительный эффект не был доказан при синуситах. Местные сосудосуживающие препараты (оксиметазолин и т. п.) могут быть использованы для уменьшения отечности слизистой оболочки. Длительность их применения не должна быть более 3 дней во избежание рикошетного отека.
15—21-дневные курсы местных стероидов способны уменьшить симптомы в сравнении с плацебо. [12][13]. Системные стероиды не показали пользы при синуситах. Для уменьшения ринореи (выделений из носа) может использоваться ипратропия бромид 0,06 % местно. Выполняют промывание носа антисептическими растворами (например, мирамистином, фурацилином, натрия гипохлоритом [14]).
Антимикробная терапия[править | править код]
Риносинуситы, вызванные вирусами, не требуют применения антибиотиков. Стандартные препараты для лечения вирусных синуситов включают топические стероиды, деконгестанты, муколитики и солевые интраназальные растворы (спреи).
Антимикробная терапия является основой лечения бактериальных синуситов. Выбор антибиотика зависит от того, является ли синусит острым, хроническим или возвратным. При этом должны учитываться его эффективность, стоимость и вероятность побочных эффектов[3].
В клинически диагностированных случаях острых синуситов немногочисленные данные рандомизированных контролируемых исследований подтверждают эффективность антибиотиков[15]. Особенно значительна роль антибиотикотерапии в лечении синусита верхнечелюстной пазухи (гайморита), подтверждённого рентгенографическими и бактериологическими исследованиями.
Основываясь на обзоре литературы, Kaper et al сделали заключение, что ни одно исследование не показало в достаточной мере, отличается ли эффективность антибиотикотерапии в случае повторного острого риносинусита в сравнении с таковой у больных первичным острым синуситом. Таким образом, авторами было сделано заключение, что назначение антибиотиков в случаях повторного синусита должно основываться на тех же критериях, что и при острых эпизодах этой болезни[16].
Антибиотики показаны при синуситах с подозрением на их бактериальную природу, включая синусит тяжёлой степени, или включающий лобные, этмоидальные и клиновидную пазухи, из-за большего риска осложнений при данных локализациях[17]. Пенициллины, цефалоспорины и макролиды показывают одинаковую эффективность[15]. Многие специалисты рекомендуют 10—14-дневный курс амоксициллина 500 мг 3 раза в день в качестве терапии первой линии[18]. При назначении антибиотика обязательно должна учитываться чувствительность флоры и её устойчивость к данному препарату.
Рейтинг эффективности антибиотиков при бактериальных синуситах примерно следующий[19]:
Хирургическое лечение[править | править код]
Пункция (прокол) делается с целью удаления из пазухи густого гнойного содержимого и введения антибактериальных препаратов. После прокола в пазуху устанавливают дренажные катетеры, через которые можно делать промывание пазухи ежедневно.
Резекция заднего конца средней раковины — показана в некоторых случаях сфеноидита.
Также при лечении гайморита используется эндоскопическая техника — FESS-хирургия[en]). Это позволяет минимизировать повреждения тканей и сократить срок реабилитации пациента[источник не указан 264 дня].
Профилактика синуситов должна быть направлена на лечение основного заболевания (грипп, острый насморк, корь, скарлатина и другие инфекционные заболевания, поражение зубов), устранение предрасполагающих факторов (искривление носовой перегородки, атрезии и синехии в полости носа и др.).
- ↑ 1 2 Disease Ontology release 2019-08-06 — 2019-08-06 — 2019.
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 Slavin RG, Spector SL, Bernstein IL, Kaliner MA, Kennedy DW, Virant FS. The diagnosis and management of sinusitis: a practice parameter update. J Allergy Clin Immunol. Dec 2005;116(6 Suppl):S13-47 (неопр.).
- ↑ J01 Острый синусит, медицинская статистика
- ↑ J32 Хронический синусит, медицинская статистика (недоступная ссылка)
- ↑ Руководство по оториноларингологии, под ред. И. Б. Солдатова, М.: Медицина 1997, С.256—272
- ↑ Учебник для медицинских ВУЗов Оториноларингология, под ред. Д. И. Заболотного, К.:Здоров’я 1999, С.228
- ↑ Статья «Гайморит» в Малой медицинской энциклопедии.
- ↑ Гайморит: симптомы, лечение, формы (неопр.).
- ↑ Гайморит — лечение, диагностика и профилактика (неопр.). MedAboutMe.
- ↑ Синусит: что это (неопр.).
- ↑ Ah-See K. Sinusitis (acute). (англ.) // Clin Evid (Online).. — Iss. Mar 10 2008.
- ↑ Zalmanovici A, Yaphe J. Intranasal steroids for acute sinusitis. (англ.) // Cochrane Database Syst Rev.. — Iss. Oct 7 2009;CD005149. — ISSN 1469-493X.
- ↑ Raza T, Elsherif HS, Zulianello L, Plouin-Gaudon I, Landis BN, Lacroix JS. Nasal lavage with sodium hypochlorite solution in Staphylococcus aureus persistent rhinosinusitis // Rhinology. — 2008. — Вып. Mar;46(1):15-22. — PMID 18444487.
- ↑ 1 2 Ah-See K. Sinusitis (acute). Clin Evid (Online). Mar 10 2008;2008:
- ↑ Kaper NM, Breukel L, Venekamp RP, et al. Absence of evidence for enhanced benefit of antibiotic therapy on recurrent acute rhinosinusitis episodes: a systematic review of the evidence base. Otolaryngol Head Neck Surg. Nov 2013;149(5):664-7.
- ↑ Falagas ME, Giannopoulou KP, Vardakas KZ, Dimopoulos G, Karageorgopoulos DE. Comparison of antibiotics with placebo for treatment of acute sinusitis: a meta-analysis of randomised controlled trials. Lancet Infect Dis. Sep 2008;8(9):543-52.
- ↑ National Guidelines Clearinghouse. Clinical practice guideline: adult sinusitis. National Guidelines Clearinghouse.
- ↑ Anon JB, Jacobs MR, Poole MD, Ambrose PG, Benninger MS, Hadley JA, et al. Antimicrobial treatment guidelines for acute bacterial rhinosinusitis. Otolaryngol Head Neck Surg. Jan 2004;130(1 Suppl):1-45.
| |||||||
| |||||||
причины, симптомы, диагностика и лечение

Гайморит – воспаление гайморовых (верхнечелюстных придаточных) пазух носа. Сопровождается затруднением носового дыхания, слизисто-гнойными выделениями из носовых ходов, интенсивными болями в переносице и у крыльев носа, припухлостью щеки и века со стороны поражения, подъемом температуры тела. Своевременно начатое лечение позволит избежать серьезных осложнений: отита, менингита, абсцесса мозга, флегмоны глазницы, остеомиелита, поражений миокарда и почек.
Общие сведения
Гайморит может протекать остро или приобретать хроническую форму. По данным международной медицинской статистики, острым гайморитом и другими синуситами ежегодно заболевает около 10% населения развитых стран. Заболевание поражает людей всех возрастов. У детей до 5 лет гайморит почти не встречается, поскольку в этом возрасте придаточные пазухи еще недостаточно развиты. Своевременно начатое лечение гайморита позволяет избежать серьезных осложнений: отита, менингита, абсцесса мозга, флегмоны глазницы, остеомиелита, поражений миокарда и почек.

Гайморит
Причины гайморита
Гайморит могут вызывать стрептококки, стафилококки, хламидии, гемофильная палочка, грибки, вирусы и микоплазма. У взрослых людей гайморит чаще всего вызывается вирусами, Haemophilus influenzae и Streptococcus pneumoniae. У детей возбудителями гайморита нередко являются хламидии и микоплазма. У ослабленных больных и пациентов с нарушением иммунитета гайморит может вызываться грибковой и сапрофитной микрофлорой.
Факторы риска
В качестве факторов риска выступают заболевания и состояния, затрудняющие нормальную вентиляцию гайморовой пазухи и способствующие проникновению инфекции в полость пазухи:
Риск развития гайморита увеличивается зимой и осенью вследствие естественного сезонного снижения иммунитета.
Патогенез
Гайморова (верхнечелюстная) пазуха – заполненная воздухом полость в верхнечелюстной кости. Гайморова пазуха имеет общие костные стенки со следующими анатомическими образованиями: сверху – с орбитой, снизу – с ротовой полостью, изнутри – с полостью носа.
Наряду с другими околоносовыми пазухами (двумя лобными, двумя решетчатыми и одной клиновидной) верхнечелюстные пазухи выполняют следующие функции:
- участвуют в выравнивании давления в полостных образованиях черепа по отношению к внешнему атмосферному давлению;
- согревают и очищают вдыхаемый воздух;
- формируют индивидуальное звучание голоса.
Все пазухи сообщаются с носовой полостью через маленькие отверстия. Если эти отверстия по какой-то причине закрываются, пазухи перестают вентилироваться и очищаться. В полости скапливаются микробы, развивается воспаление.
Классификация
Гайморит может быть катаральным или гнойным. При катаральном гайморите отделяемое из верхнечелюстной пазухи имеет асептический характер, при гнойном – содержит микрофлору. В зависимости от пути проникновения инфекции выделяют гематогенный (чаще у детей), риногенный (обычно у взрослых), одонтогенный (микробы попадают в гайморову пазуху из расположенных рядом коренных зубов) и травматический гайморит.
В зависимости от характера морфологических изменений выделяют следующие формы хронического гайморита:
- Экссудативные (катаральный и гнойный хронический гайморит). Преобладающий процесс – образование гноя.
- Продуктивные (гнойно-полипозный, полипозный, некротический, атрофический, пристеночно-гиперпластический гайморит и т.д.). Преобладающий процесс – изменение слизистой оболочки гайморовой пазухи (полипы, атрофия, гиперплазия и т.д.).
Из-за закупорки слизистых желез при хроническом гайморите часто образуются истинные кисты и мелкие псевдокисты гайморовой пазухи.
Широко распространены полипозная и полипозно-гнойная формы хронического гайморита. Реже встречаются пристеночно-гиперпластическая и катаральная аллергическая формы, очень редко – казеозная, холестеатомная, озеозная и некротическая формы хронического гайморита.
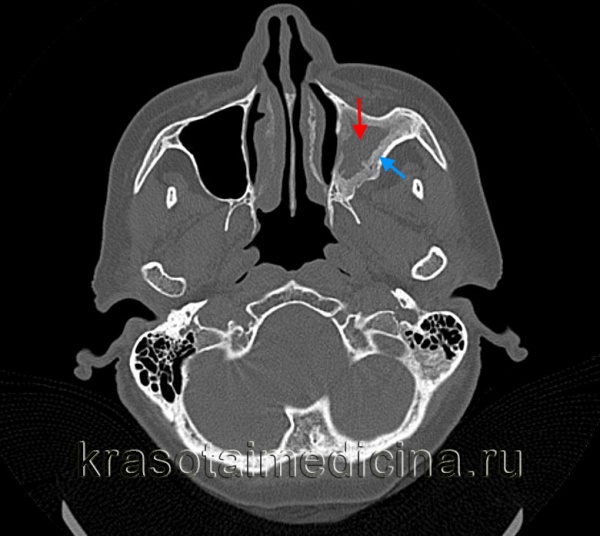
КТ ППН. Хронический гнойный левосторонний гайморит. Гной в пазухе (красная стрелка) на фоне остеосклеротического утолщения стрелок (синяя стрелка).
Симптомы гайморита
Симптомы острого гайморита
Заболевание начинается остро. Температура тела больного повышается до 38-39С, выражены признаки общей интоксикации, возможен озноб. В отдельных случаях температура тела пациента может быть нормальной или субфебрильной. Больного гайморитом беспокоят боли в области пораженной верхнечелюстной пазухи, скуловой кости, лба и корня носа. Боль усиливается при пальпации. Возможна иррадиация в висок или соответствующую половину лица. У некоторых пациентов появляются разлитые головные боли различной интенсивности.
Носовое дыхание на стороне поражения нарушается. При двухстороннем гайморите заложенность носа вынуждает пациента дышать через рот. Иногда вследствие закупорки слезного канала развивается слезотечение. Выделения из носа вначале серозные, жидкие, затем становятся вязкими, мутными, зеленоватыми.
Симптомы хронического гайморита
Как правило, хронический гайморит является исходом острого процесса. В период ремиссии общее состояние пациента не нарушено. При обострении появляются признаки общей интоксикации (слабость, головная боль, разбитость) возможно повышение температуры до фебрильной или субфебрильной.
Для экксудативных форм хронического гайморита характерно отделяемое, количество которого увеличивается в период обострения и становится незначительным при улучшении состояния пациента. При катаральном гайморите отделяемое жидкое, серозное, с неприятным запахом. При гнойной форме заболевания выделения густые, желтовато-зеленые. появляются обильные тягучие слизистые выделения, которые подсыхают и образуют корки в носовой полости.
Головная боль, как правило, появляется лишь в периоды обострений хронического гайморита или при нарушении оттока отделяемого из верхнечелюстной пазухи. Головная боль давящая или распирающая, по словам больных часто локализуется «за глазами», усиливается при поднимании век и давлении на подглазничные области. Уменьшается во время сна и в положении лежа (облегчение объясняется возобновлением оттока гноя в горизонтальном положении).
Нередко больные хроническим гайморитом предъявляют жалобы на ночной кашель, который не поддается обычному лечению. Причиной появления кашля в данном случае становится гной, стекающий из гайморовой пазухи по задней стенке глотки.
У пациентов с хроническим гайморитом часто выявляются кожные повреждения в преддверии носовой полости (трещины, припухлости, мацерации, мокнутия). У многих больных развивается сопутствующий конъюнктивит и кератит.
Диагностика гайморита
Диагноз выставляется на основании жалоб пациента, данных внешнего осмотра (определяется рефлекторное расширение кожных сосудов подглазничной области), осмотра слизистой носовой полости (воспаление, отек, гнойные выделения из отверстия пазухи). На рентгенограмме гайморовой пазухи выявляется затемнение. При недостаточной информативности других методов исследования выполняется пункция гайморовой пазухи.

Рентгенограмма придаточных пазух носа. Уровень «жидкость-газ» в левой в/челюстной пазухе
Лечение гайморита
Острая форма
Для уменьшения отека слизистой и восстановления нормальной вентиляции пазухи применяют сосудосуживающие препараты местного действия (нафазолин, нафазолин, ксилометазолина гидрохлорид) сроком не более 5 дней. При значительной гипертермии назначают жаропонижающие препараты, при выраженной интоксикации – антибиотики. Избежать неблагоприятных побочных эффектов и добиться высокой концентрации препарата в очаге воспаления можно, применяя антибиотики местного действия. После нормализации температуры рекомендовано физиолечение (соллюкс, УВЧ).
Хронический гайморит
Для достижения устойчивого эффекта терапии при хроническом гайморите необходимо устранить причины, способствующие развитию воспаления в верхнечелюстной пазухе (аденоиды, хронические заболевания ЛОР-органов, искривление носовой перегородки, больные зубы и т. д.). В период обострения применяют местные сосудосуживающие средства краткими курсами (чтобы избежать атрофии слизистой).
Проводят дренирование гайморовой пазухи. Промывание пазухи осуществляют методом «кукушка» или синус-эвакуации. Для этого используют дезинфицирующие растворы (фирацилином, перманганатом калия). В полость вводят протеолитические ферменты и растворы антибиотиков. Применяют физиотерапевтические методики (ингаляции, диатермию, ультрафонофорез с гидрокортизоном, УВЧ). Пациентам с гайморитом полезна спелеотерапия.
При гнойно-полипозной, полипозной, казеозной, холестеатомной и некротической форме хронического гайморита показано хирургическое лечение. Производят вскрытие гайморовой пазухи — гайморотомию.
Гайморит: что делать, чтобы насморк не стал кошмаром
Что такое гайморит
Чтобы это понять, нужно разобраться в анатомии.
В костях черепа существуют небольшие полости, которые сообщаются с носом, — пазухи, или синусы. Изнутри они покрыты слизистой оболочкой. Воспаление этих пазух называется синуситом .
Гайморит — это частный случай синусита, воспаление гайморовых пазух, которые находятся в верхнечелюстной кости (по бокам от носа, под глазами).
Кроме гайморита, существуют ещё:
- фронтит — воспаление лобных синусов;
- этмоидит — воспаление пазух решётчатой кости;
- сфеноидит — когда страдают полости клиновидной кости.
В большинстве случаев даже при обычной ОРВИ воспаление захватывает многие пазухи, поэтому правильным будет термин «синусит». Однако для простоты и пациенты, и даже некоторые врачи чаще пользуются определением «гайморит».
Кстати, у детей младше 7 лет большинство пазух не развиты , поэтому дошкольники болеют гайморитом и другими видами синусита гораздо реже взрослых.
Сейчас читают 🔥
Откуда берётся гайморит
Вот основные причины развития заболевания:
- Вирусы. Гайморит, вызванный вирусной инфекцией, многие переносят параллельно с обычной ОРВИ. В большинстве случаев он проходит сам собой вместе с простудой.
- Бактерии. Бактериальная инфекция пазух опаснее вирусной, потому что при ней в синусах скапливается много гноя. Может сформироваться абсцесс, а воспалительный процесс перекинется на другие органы. Например, мозг, что иногда чревато даже летальным исходом. Чаще всего бактерии атакуют ослабленный вирусами организм. Также бактериальный гайморит может быть осложнением некоторых заболеваний — скарлатины, пневмонии, кори или того же хронического ринита.
- Аллергены. Аллергический гайморит может не проходить месяцами и постоянно мешает нормально дышать.
Соответственно, чем чаще вы болеете ОРВИ, тем выше риск подхватить воспаление слизистых в придаточных пазухах носа. А если ОРВИ не лечить (то есть не помогать организму восстанавливаться), активизируются бактерии.
Кроме того, иногда они могут «прорваться» в нос из приболевших ближайших органов: миндалин, ушей и даже невылеченных зубов. И если окружить себя аллергенами, пылью и табачным дымом, то заболеть тоже будет проще.
Как распознать гайморит
У этого вида синусита есть вполне очевидные симптомы :
- Затянувшийся насморк.
- Заложенный нос, затруднённое дыхание и, вследствие этого, некоторая гнусавость голоса.
- Выделения из носа — часто в виде слизи жёлтого или зелёного цвета.
- Потеря или значительное ухудшение обоняния.
- Распирающее чувство в пазухах.
- Боль в передней части лица (в районе носа и переносицы), которая усиливается, когда вы наклоняете голову вперёд.
Иногда к указанным симптомам присоединяются высокая (более 37,8 °C) температура, зубная боль, боль в ухе, неприятный запах изо рта, слабость.
Этих признаков достаточно, чтобы заподозрить гайморит. Если они есть, вам необходимо как можно быстрее обратиться к врачу.
Как лечить гайморит
Сразу уточним: самолечение недопустимо. Даже если самочувствие кажется вам терпимым, это вполне может быть бактериальный синусит. Тот самый, который способен спровоцировать заражение крови и менингит. Не рискуйте.
Назначить лечение может только терапевт или отоларинголог, и лишь после того, как проведёт осмотр, даст вам направление на необходимые анализы и поставит диагноз.
- При вирусном гайморите вам назначат симптоматическое лечение. Оно совпадает с тем, что рекомендуют при ОРВИ, — отдых, покой, больше жидкости, контроль уровня влажности в помещении и так далее. Врач подробно распишет все необходимые элементы лечебной программы.
- Если гайморит вызван бактериальной инфекцией, понадобятся антибиотики. Какие именно, подскажет опять‑таки медик.
- Если причина в аллергии, вам надо будет установить, чем она вызвана, и постараться минимизировать контакты с аллергеном. Также врач может назначить антигистаминные препараты и стероидные назальные спреи или капли, чтобы уменьшить воспаление и отёк.
Вне зависимости от вида гайморита вам могут быть рекомендованы физиопроцедуры, пропускать их не стоит.
Нужно ли делать прокол при гайморите
Если речь идёт об облегчении состояния, то нет. Прокол (пункцию) пазухи носа довольно часто применяли раньше, чтобы убрать скопившийся в синусах гной. Но сегодня эта болезненная процедура стала архаизмом: гайморит гораздо более успешно лечится правильно подобранными врачом препаратами.
Пункцию делают, только если назначенное лечение не даёт результата и нужно взять дополнительный анализ и установить, какой микроб виноват в воспалении.
Как облегчить состояние дома
Вот несколько простых способов улучшить самочувствие в домашних условиях.
Пейте больше жидкости
Обильное питьё разжижает скопившуюся в пазухах слизь и улучшает её отток.
Используйте увлажнитель воздуха
При гайморите крайне важно поддерживать нормальную влажность в носовых проходах — это снимает отёк.
Вдыхайте тёплый пар
Например, над кастрюлей с водой (не горячей: важно не обжечься) или принимая долгий душ. Эти процедуры тоже повышают увлажнённость носовых ходов.
Пользуйтесь назальным солевым спреем
Можно купить солевой аэрозоль в аптеке или приготовить самостоятельно. Рецепт прост: добавьте ½ чайной ложки соли и щепотку соды в стакан тёплой воды. Брызгайте раствор три‑четыре раза в день до полного исчезновения неприятных симптомов.
Применяйте сосудосуживающие капли
Они устраняют отёчность и замедляют образование слизи. Учтите: такие средства нельзя использовать дольше 3 дней. Иначе возможны неприятные побочные эффекты: от простого привыкания к конкретному средству (далее сосуды попросту перестанут на него реагировать) до истончения слизистой оболочки носа и развития медикаментозного ринита.
Сделайте компресс
На 5–10 минут положите на лицо тёплое влажное полотенце. Это поможет снизить дискомфорт и облегчит дыхание.
Примите обезболивающее
Подойдёт безрецептурный препарат, например на основе парацетамола или ибупрофена. Такие средства имеют и противовоспалительный эффект, то есть уменьшают отёк в пазухах и носовых проходах.
Промывайте нос солевым раствором
Как это делать, Лайфхакер подробно писал здесь. Если некогда вчитываться, можете посмотреть подробный ролик, подготовленный экспертами авторитетной исследовательской организации Mayo Clinic.
Ежедневное промывание носа — простой и эффективный способ уменьшить симптомы синусита. Однако у процедуры есть ряд противопоказаний. Не делайте её, если:
- нос заложен настолько, что вы не можете им дышать;
- у вас искривлена носовая перегородка или есть полипы — доброкачественные образования на слизистой оболочке носа;
- вы часто страдаете носовыми кровотечениями;
- у вас отит или вы знаете о вашей предрасположенности к воспалениям уха.
Читайте также 🌡🤧👀
«Какие признаки гайморита у взрослых?» – Яндекс.Знатоки
Добрый день. Большую часть симптомов конечно уже озвучили коллеги. Но мне хотелось более подробно рассмотреть данный вопрос из-за частоты случаев, видов и разнообразия клинической картины верхнечелюстного синусита, который привычно называют гайморитом.
__
Классический острый гайморит или риносинусит.
Как понятно из определения — это острый воспалительный процесс в верхнечелюстной или гайморовой пазухе. Который в большинстве своем имеет бактериальную природу. И чаще возникает как осложнение респираторной вирусной инфекции (ОРВИ, ОРЗ) — более привычный термин «простуда».
Какие типичные признаки:
- Боль в районе скул или пазух. Может быть как односторонняя, так и с двух сторон. Часто усиливается при повороте или наклоне головы, при пальпации или перкусии (постукивании), высмаркивании или втягивании назальных выделений. Может отдавать (иррадиировать) в челюсть, зубы, шею и в районы орбиты глаза (у детей часто в область уха).
- Выделения из носа. Главный показатель — это их обилие и густота. Цвет не является основным критерием, так как может варьироваться от желтовато-зеленых, до коричнево-красных и даже черных — при септических и молниеносных формах. Часто стекают по задней стенке глотки (постназальный синдром).
- Температура. От субфебрильной до высоких цифр, особенно при полисинуситных формах. Соответственно все симптомы инфекционной интоксикации — слабость, утомляемость, потеря аппетита и т.д.
Редкие или атипичные признаки:
- Боль в непривычной локализации (вне скул) — зубы, основание и полость носа. Может напоминать «прорезывание зуба мудрости».
- Извращенное обоняние и вкус — гнилостный, горьковатый и др.
- Тошнота и рвота — из-за обилия гнойных выделений.
_____
Хронический гайморит или хронический верхнечелюстной риносинусит.
В стадии ремиссии явной симптоматики нет. Но есть косвенные признаки указывающие на воспалительный процесс в гайморовых пазухах:
- Постназальный синдром — особенно по утрам (см.выше).
- Периодическая заложенность носа — чаще односторонняя.
- Дентальные проблемы — особенно с зубами верхнего ряда.
- Переодическое апноэ во сне — храп с кратковременной остановкой дыхания.
- Изменение голосовой тональности — одна из функций околоносовых пазух резонатор звуков.
- Боль в области пазух обычно не характерна — возможны периодические головные боли разлитого характера.
- Неприятный запах изо рта — особенно при одонтогенном в/ч синусите.
__
Признаки указывающие на тяжелое протекание гайморита.
В некоторых случаях в/ч синусит может протекать в тяжелых и септических формах, чаще когда речь идет о полисинуситах (например: этмоидогайморит):
- Боль не только в районе гайморовых пазух, но и в районе лба, орбиты глаз, затылка.
- Наблюдаются «орбитальные» симптомы — отек мягких тканей, выпячивание глаза, слезотечение и др.
- Температура — высокие цифры, свыше 39 градусов.
- Выделения из носа — кроваво-коричневые и обильные.
- Нарушение сознания — вплоть до его потери.
_____
Общие рекомендации пациентам.
Описанная мною симптоматика при данной группе заболеваний, это косвенные и первичные внешние признаки. Только после проведения дополнительного обследования, можно подтвердить или опровергнуть патологические процессы в верхнечелюстной пазухе. Поэтому начинайте с посещения врача оториноларингола. Помните что «гайморит» опасен не только частым переходом в хроническую форму, но и смертельными осложнениями — такими как сепсис, менингоэнцефалит и др.
С уважением, будьте здоровы.
основные симптомы заболевания и причины возникновения недуга
При первых проявлениях ринита, которые включают в себя общую слабость и ухудшение работоспособности, люди не отправляются к специалисту за помощью, а ждут, когда симптомы пройдут сами по себе. Но нередко игнорирование проблемы приводит к развитию опасного заболевания — гайморита.
Что такое гайморит?

Разбираясь, что такое гайморит, важно внимательно изучить все его проявления, причины появления и способы лечения. Гайморит (симптомы у взрослых определяются интенсивностью воспалительного процесса) представляет собой хроническое воспаление в придаточных пазухах носа, которое возникает на фоне глубокого насморка или не до конца вылеченных простудных заболеваний. Еще его появление может объясняться запущенным состоянием верхних зубов, когда происходит закладывание носа с последующим накоплением слизи и гноя.
Первые симптомы гайморита у взрослых проявляются в виде потери обоняния, пульсирующей головной боли, повышенной температуры тела, а также снижении работоспособности и хронической усталости. При отсутствии эффективного лечения на ранних стадиях болезни, она может приобретать гнойной характер и вызывать ряд других осложнений после гайморита.
Острый гайморит, симптомы которого выглядят более устрашающе, приводит к воспалению тонкой слизистой оболочки, расположенной в гайморовых пазухах. Под воздействием воспалительного процесса оказываются сосуды и соединительная ткань. Переход в хроническую стадию сопровождается повреждением костных стенок пазух и подслизистой основы.
Развитие заболевания замечается у представителей разных возрастных групп, независимо от их пола или других физиологических особенностей. Последние сведения статистики сообщают, что наибольшее количество случаев поражения гайморитом происходит осенью и зимой. В начале весны многие пациенты страдают от обострений болезни.
Симптомы гайморита и синусита бывают одинаковыми, поскольку это одна из его форм. В большинстве случаев лечебный процесс подразумевает прокол носовых пазух с последующим промыванием носовой полости и приемом антибактериальных медикаментов.
В зависимости от причины появления выделяют такие виды гайморита:
- Гематогенный.
- Травматический.
- Риногенный.
- Одонтогенный.

При подробном осмотре пациента специалисту удается определить следующие разновидности гайморита и их симптомы:
- Аллергический. Ключевые признаки заключаются в назальных выделениях с прозрачной и серозной консистенцией. Болезнь отличается волнообразными вспышками.
- Инфекционный. Появляется на фоне всевозможных возбудителей. К ним относятся разные грибки, бактерии и вирусы. Симптоматика бывает традиционной, а традиционная терапия не дает быстрых положительных результатов.
- Вазомоторный. Его возникновение связано с патологическими процессами в сосудах. По первым проявлениям болезнь похожа на хронический гайморит.
- Атрофический. Воспаление быстро приобретает хронический характер, запускающий процесс атрофии слизистых оболочек в пазухах носа.
- Некротический. Приводит к тупым и сильным болям в челюсти и висках. При прогрессировании болезни происходит некроз тканевых структур.
Любые осложнения гайморита у взрослых часто приводят к появлению острой формы болезни. Симптоматика приобретает более выраженный характер, а в гайморовой пазухе происходит закупорка отверстия, что усугубляет воспаление. Предрасполагающими факторами к развитию острого гайморита становятся простудные заболевания, грипп или ОРВИ.
Проявления этой формы выглядят следующим образом:
- Озноб и повышение температуры тела.
- Хроническая усталость и вялость.
- Забитость носа с различными выделениями.
- Сильная боль в области висков и лба, зубная боль.
- Появление отеков возле век, опухлость щек.
Для диагностирования заболевания нужно немного надавить на забитую пазуху. Если после надавливания боль усиливается — следует срочно обратиться к специалисту. Еще болезненные ощущения могут становиться интенсивными при резком повороте или наклоне головы. Подобные симптомы часто указывают и на прогрессирующий конъюнктивит.
Появление хронической формы случается через 2 месяца после гайморита, симптомы которого остаются малозаметными. Отсутствие эффективного лечения или его отсутствие усугубляет состояние пациента и вызывает ряд осложнений.
Симптоматика хронического воспаления характеризуется размытым и слабым характером, что вызывает ряд трудностей на этапе проведения диагностирования. Порой врач путает болезнь с простудой, назначая несоответствующую форму терапии. В результате это лишь скрывает симптомы, но не останавливает прогрессирование болезни.
Хроническая форма гайморита приводит к таким неприятностям:
- Боль в глазницах, которая усиливается при моргании.
- Боль в голове, напоминающая мигрень.
- Распирание и тяжесть в области ноздрей.
- Интенсивная опухлость век с прогрессирующим конъюнктивитом.
- Появление отеков на лице.
Еще хроническому гаймориту характерен частый ночной кашель, который не поддается лечению. Симптом возникает из-за перемещения гноя и слизи в область носоглотки.
Почему возникает гайморит?

В большинстве случаев к развитию гайморита приводит инфекция или бактерия, которая попала в нос вместе с кровью или воздухом. Есть масса состояний, вызывающих отклонения в носовом дыхании. В их числе деформация перегородки, вазомоторный ринит, гипертрофический ринит, аденоиды или всевозможные аллергии.
Еще причиной подобного заболевания бывает сбой в работе иммунной системы из-за продолжительных хронических болезней, аллергических состояний и несвоевременного лечения простуды, ОРВИ и т. д.
При взятии мазка из носа заболевших людей специалисты находят стафилококк, способный долго жить в носоглотке. В течение долгого времени бактерия может вести пассивный образ жизни, не вызывая каких-либо проблем со здоровьем. Однако малейшая простуда или ОРЗ приводит к ее активизации и проявлению патогенных свойств.
Еще существуют такие причины развития разных форм гайморита:
- Повреждение слизистой оболочки носовой полости и гайморовых пазух.
- Попадание вредоносных организмов в носоглотку.
- Запущенная стадия простудных заболеваний и ОРВИ.
- Продолжительное нахождение в здании с сухим или чрезмерно прогретым воздухом.
- Воздействие сквозняка.
- Неэффективное лечение насморка.
- Попадание в носоглотку химических веществ, особенно при работе на вредных производствах и фабриках.
- Пребывание в агрессивной среде.
- Осложнения после гриппа и ОРЗ.
- Патологии иммунной системы.
- Аллергия на внешние факторы.
- Опасные болезни, включая туберкулез, грибковые нарушения, злокачественные опухоли и т. д.
Если часто применять капли от ринита, в гайморовых пазухах скапливается большое количество слизи, что приводит к проявлению гайморита (без соплей эта проблема встречается редко).
Диагностика гайморита

Грамотное диагностирование гайморита без насморка (симптомы бывают размытыми) или с выраженными выделениями из носа позволит найти эффективную форму терапии и избежать осложнений. Существует несколько поводов, которые указывают на необходимость обращения к специалисту:
- Выраженная симптоматика простудной болезни, которая не проходит через неделю.
- Возникновение болезненных ощущений в области лица и зубов.
- Сильная боль в голове, которая не исчезает даже после употребления обезболивающих таблеток.
- Повышенная температура тела.
- Постоянные выделения из носа, которые обретают густую консистенцию и зеленый или желтоватый окрас.
Еще важно уточнить, к каким врачам обращаться для диагностики болезни. Сегодня этим занимаются такие специалисты:
- Лор. Его работа заключается в комплексном осмотре носа, уха и горла на предмет наличия следов закупорки (полипов) или деформации носовой перегородки.
- Аллерголог. Этот специалист поможет определить аллергическую реакцию внутри организма, посредством выполнения кожных тестов.
- Стоматолог. Если диагноз носит неоднозначный характер, понадобится обследоваться и у стоматолога, чтобы он исключил одонтогенную природу.
Современная медицина использует массу методов диагностики гайморита. Одним из самых эффективных является рентгенография носовых пазух. С ее помощью можно определить такие моменты:
- В каком состоянии находятся пазухи.
- Как выглядит пневматизация пазух.
- Присутствует ли жидкость в пазухах.
В случае бактериального гайморита на снимке появится темное пятно с воспалительной жидкостью. При заполнении всей полости пазухи будут полными.
Но у рентгенографии имеются и минусы. В их числе, отсутствие возможности обнаружить кисту или полипы в гайморовой пазухе. Любые новообразования будут отображаться на снимке в виде отека, поэтому для их определения придется задействовать более усовершенствованные методики.
Следующий метод диагностики — компьютерная томография. Этот способ осуществляется без предварительной подготовки и имеет массу плюсов над рентгеном. При компьютерном обследовании удается послойно изучить структуры органов и составить подробную клиническую картину. КТ при гайморите позволяет:
- Изучить состояние стенок носовых пазух.
- Определить гайморит, как только он проявился.
- Определить наличие новообразований.
- Определить проявления хронического гайморита.
- Найти сторонние предметы в пазухе.
Еще гайморит диагностируют с помощью МРТ. Применение передового оборудования позволяет создать трехмерные изображения и поставить точный диагноз:
- Методика определяет любые изменения в структуре органов.
- Магнитно-резонансная томография используется в качестве дополнительного способа диагностики в случае размытого диагноза.
- МРТ позволяет определить гайморит не только у дорослих, но и у маленьких детей. Однако методика противопоказана для беременных женщин.

Если традиционные варианты осмотра малоэффективны, специалист назначает диагностическую эндоскопию. Сам прибор — это небольшая трубка из пластика с закрепленной на конце миниатюрной видеокамерой и лампочкой. Перед процедурой врач снимает отечность и выполняет анестезию, после чего начинает вводить эндоскоп в пазуху. Процедура отличается отсутствием болезненных ощущений и следующими преимуществами:
- Глубокое изучение состояния внутренних стенок раковины носа.
- Постановка точного диагноза при изолированном поражении.
- Удаление инородного тела.
- Возможность взятия проб для последующего анализа.
Если нужно определить двухсторонний гайморит, остеопериостит или другие формы заболевания, используется пункция гайморовой пазухи. Методика считается слегка устаревшей, но она по-прежнему пользуется популярностью, т. к. позволяет вовремя определить проблему и выбрать оптимальную форму лечения. Пункция обязательна в следующих случаях:
- Если скопление гноя в пазухах носа стало чрезмерно большим, боли усилились, а температура тела повысилась.
- Если специалист заметил риск развития осложнений или перехода болезни в хроническую стадию.
- Если методы антибактериального лечения оказались бесполезными.
С помощью пункции можно откачать гной и слизь перед глубокой очисткой носовой полости с помощью противовоспалительных препаратов.
В процессе выполнения диагностики врач берет материал для гистологического и бактериологического изучения. Дальше он определяет характер и количество экссудата. Перед проведением процедуры вводится обезболивающий препарат.
Симптомы гайморита

Ключевым симптомом гайморита является боль в области носа и возле носовой области. Нередко неприятные ощущения возникают вечером и усиливаются ночью, а к утру стихают. У пациентов может повышаться температура тела, и проявляться такие проблемы:
- Интенсивные слизистые выделения из носа.
- Заложенность носовой полости.
- Проблемы с памятью.
- Сильное давление в области переносицы.
- Проблемы со сном и дыханием.
- Ухудшение общего состояния организма и потеря работоспособности.
- Хроническая усталость.
- Высокая температура тела и прогрессирование затяжного ринита или фарингита.
- Развитие вялости.
Головная боль

Головные боли при гайморите возникают у большинства пациентов. В большинстве случаев они локализируются возле глаз или в лобной части, хотя нередко пациенты ощущают дискомфорт возле зуба. Ключевой проблемой подобного состояния является сходство с симптомами мигрени. Так, иногда болезненные ощущения начинаются утром, а к вечеру они только усиливаются. Сама боль носит глубокий и пульсирующий характер, усиливаясь при наклоне или повороте головы.
Однако отличить мигрень от гайморита несложно, поскольку эта проблема вызывает рвотный рефлекс и тошноту. Еще патология лишена симптомов в виде отечности и гноя.
Причиной боли в области головы и лобной пазухи является повышенное давление в околоносовой пазухе. Это объясняется наличием слизи или гноя. Для эффективного выздоровления при гайморите необходимо выполнить очистку пазух от слизи.
Поставить точный диагноз и отличить боль в голове от аналогичного синдрома при мигрени, может только обученный специалист, который хорошо знаком с симптоматикой. Поэтому помимо традиционной диагностики он должен задать больному вопросы и понять причину боли.
Головная боль при гайморите определяется и с помощью других способов диагностики. Нередко может понадобиться томография, рентгеновское обследование или анализы на аллергию.
После определения точной клинической картины, понадобится выбрать оптимальную форму лечения, изменить рацион и начать вести здоровый образ жизни.
Выделения из носа при гайморите
Независимо от формы гайморита, одним из его ключевых симптомов являются выделения из носа из-за чрезмерного скопления соплей в носовых пазухах. При запущенной стадии заболевания они приобретают вид кровяных сгустков или гноя.
В зависимости от характера воспаления, цвет выделений может меняться, что позволяет специалистам точно описывать клиническую картину и выбирать правильную терапию. Современная медицина классифицирует три группы выделений по оттенку:
- Белые.
- Желто-зеленые.
- Зеленые.
Если из носа выделяются белые сопли, это может свидетельствовать о благополучном лечении. Зеленый цвет указывает на переход болезни в острую или хроническую стадию и необходимость срочного обращения за медицинской помощью. Желтые оттенки появляются при наличии в носовых выделениях гнойных отложений.
В самой запущенной форме гайморита появляются сопли с кровяными прожилками и густой консистенцией. Пациента нужно как можно быстрее доставить в клинику и оказать экстренную помощь. В противном случае могут развиться опасные осложнения.
Прогрессирование болезни часто сопровождается выделением крови из носа. Подобное явление замечается и при чрезмерном использовании носовых капель или перенесении механических повреждений, вызвавших патологические нарушения в слизистой.
Повышенная температура

Поскольку вместе с гайморитом в организм попадает инфекция, естественной реакцией может стать повышение температуры. При хронической стадии ее показатели достигают +40°C, а традиционные методы понижения бывают бесполезными. Еще температура поднимается при проблемах с эндокринной или нервной системами.
Местные признаки воспаления
К местным признакам при гайморите следует отнести:
- Неприятное послевкусие после приема пищи.
- Отечность возле глаз, носа или щек (ее можно определить даже при визуальном осмотре пациента).
- Проблемы с обонянием. Пациент перестает ощущать запахи.
- Интенсивное выделение слез и пота.
- Изменения в тембре голоса, гнусавость.
- Неприятный аромат из носовой или ротовой полости.
На разных стадиях воспаление вызывает обильные выделения из носа, которые связаны со скоплением слизи и гноя в пазухах.
Заметив одно из перечисленных проявлений, нужно как можно быстрее обратиться за помощью к специалисту.
Общие признаки интоксикации
Общими признаками интоксикации является сильная слабость и потеря работоспособности. Больной начинает чувствовать усталость даже при легкой нагрузке. Еще у него развивается апатия и безразличие к внешним раздражающим факторам. Происходит нарушение сна ночью и появление сонливости в дневное время.
Проявления интоксикации присутствуют при разных формах заболевания и указывают не только на наличие гайморита, но и других патологий.
Профилактика гайморита

Чтобы предотвратить прогрессирование воспалительных процессов, нужно помнить о профилактике гайморита. Она заключается в соблюдении следующих советов и правил:
- Выходя на улицу, нужно помнить о теплой и комфортной одежде. Важно, чтобы она соответствовала текущему сезону и погодным условиям.
- С целью укрепления иммунитета необходимо принимать народные средства и медикаменты. Еще следует подкармливать организм витаминами и минеральными комплексами.
- Нельзя забывать о примитивной утренней зарядке или начать посещать фитнес-клуб и бассейн.
- Необходимо регулярно гулять на улице, отдавая предпочтение парковой и лесной зоне.
- Следует проводить дыхательные упражнения, нормализирующие носовое дыхание.
- Заметив симптомы гайморита и фронтита, нужно провести массаж, промыть забитые проходы носа и изменить рацион питания. В ежедневном меню должна присутствовать только здоровая пища.
- Следует забыть о курении и употреблении спиртных напитков, т. к. они усугубляют состояние иммунной системы и приводят к нарушению работы внутренних органов и систем.
- Нельзя допускать переохлаждения организма, т.к. он провоцирует развитие воспалений в носовой полости. Любое воздействие охлажденного воздуха (холодный воздух опасен для всех слизистых) может только усугубить проблему.
- При малейших симптомах аллергической реакции нужно обратиться за помощью к специалистам.
Гайморит — это опасное заболевание, с которым нужно бороться любыми возможными способами. Если запустить его, это приведет к непоправимым последствиям.
модные лекарства, больные зубы, ошибки родителей
Ранняя весна — время гайморитов. Сильные ветра, перепады температур, ослабленный после зимних простуд организм — благодатная почва для развития воспалений носа. По статистике НИИ отолариногологии ФМБА России, примерно у каждого пятого россиянина нос — это слабое место. Стоит чуть простудиться, как начинает лить в три ручья. Многим унять этот нескончаемый поток не удается, и “банальный” синусит (насморк) становится причиной серьезных и отравляющих жизнь болезней, где особое место занимает гайморит.
Разобраться в том, как вовремя распознать эту болезнь, добиться эффекта от лечения и избежать осложнений, нам поможет отоларинголог, врач высшей категории, член международного общества ринологов Анатолий Смирнитский.
КАК ЭТО УСТРОЕНО
Гайморитом называется воспаление слизистой оболочки гайморовой (или верхнечелюстной) пазухи. Она расположена в верхней челюсти и связана с носовой полостью. С гайморитом человечество познакомилось очень давно — еще в XVII веке немецкий врач Хаймар впервые описал симптомы болезни. Понять сам механизм очень легко. Достаточно представить свой нос в виде коридора, по обеим сторонам которого расположены “комнаты”-пазухи. Бывает, что в этих «комнатах» поселяются бактерии и устраивают там злостный бардак. Необходима капитальная уборка, но двери-соустья (отверстия, через которые пазухи сообщаются с внутренним пространством носа) оказываются закрытыми. В этом и заключается болезнь.
Носовая полость имеет несколько придаточных пазух (в том числе две гайморовы, две лобные, одну клиновидую и клетки решетчатого лабиринта), которые, в свою очередь, имеют выходы в полость носа. Во время насморка слизистая носа отекает и закрывает выходы. Это мешает не только свободному дыханию, но в пазухах скапливается слизь, а затем может появиться и гной. Замечено, что чаще развивается односторонний гайморит.
ПЯТЬ НАСТОЯЩИХ ПРИЧИН ГАЙМОРИТА
1. Примерно в половине случаев гайморит возникает после насморков, простуд, как осложнение после инфекционных заболеваний — гриппа, ОРВИ, бронхитов и ангины.
2. Примерно в каждом шестом случае виноваты нелеченные кариозные зубы. Инфекция через зубные каналы проникает в верхнечелюстные пазухи. Поэтому не удивляйтесь, если лор-врач отправит вас на прием к стоматологу. Зачастую воспаленная пульпа становится причиной постоянного вялотекущего воспаления окружающих тканей. И при малейшем “срыве” иммунитета (если чуть продуло, например) такой “кариозный” гайморит обостряется. Так что лучше ликвидировать очаг инфекции раз и навсегда.
3. Аденоиды, полипы в носоглотке (особенно у детей) мешают свободному дыханию, что также вызывает застой слизи в пазухах. Потому аденоиды удалсть надо, если врач это назначил. Не надо путать удаление аденоидов с удалением миндалин. Гланды (миндалины) — это часть иммунной защиты организма, щит на пути бактерий и вирусов, сейчас тонзиллоэктомию (удаление миндалин) проводят нечасто — только по особым показаниям, когда избавиться от частых ангин иначе невозможно. Аденоиды же — это вредные, болезненные разрастания ненужных тканей в носоглотке, от которых нужно избавляться.
4. Врожденное или приобретенное после травмы искривление носовой перегородки. В этом случае никакое консервативное елчение не будет иметь выраженного и долгого эффекта. Придется обсуждать вопрос операции. Вариантов несколько — от лазерных методик до применения современных хирургических технологий. Принять решение может только отолариноголог, иногда в “соавторстве” с челюстно-лицевым хирургом.
5. Злоупотребление сосудосуживающими каплями от насморка. Эти популярные лекарства продаются без рацепта, активно рекламируются как средство первой необходимости, которое должно быть в каждой сумоче. И, действительно, предназначены для того, чтобы снимать отек слизистых оболочек и улучшать проводимость насовых каналов. Но если пользоваться ими постоянно и длительное время, то ситуация меняется радикально: слизистые оболочки пересыхают, нарушается их кровоснабжение и, как следствие, отек и сужение проходов.
КАК ОТЛИЧИТЬ ГАЙМОРИТ ОТ СИЛЬНОГО НАСМОРКА
Острый гайморит развивается поэтапно. Относительно легкая форма (катаральная) начинается с характерной боли в придаточных (гайморовых) пазухах носа, тянущих болей над глазами и переносицей. Нос заложен, чувствуется недомогание и тяжесть в голове, температура немного повышена. Лицо становится отечным. Иногда могут течь слезы и припухать нижнее веко со стороны больной пазухи.
Если не начать лечение, то катаральный гайморит может перейти в гнойный, а это уже не игрушки. Температура может подскочить до 40 градусов, головная боль усиливается, появляются темные гнойные выделения из носа.
И еще. Если обычный насморк через неделю проходит даже без особого лечения то уж от гайморита просто так не отделаться. Если его запустить, то он перейдет в хроническую форму и может дать осложнения.
ЧТО БУДЕТ, ЕСЛИ НЕ ЛЕЧИТЬСЯ
Состояние носа и околоносовых пазух влияет на очень многие функции, том числе и на жизненную активность: человек не спит ночами, у него поднимается давление, развивается синдром ночного апноэ (кратковременной остановки дыхания во сне), болит голова, он не может сосредоточиться…
Но, самое опасное осложнение, которое может дать хронический гнойный гайморит, — менингит (воспаление мозговой оболочки). Кроме того, есть опасность таких заболеваний как миокардит (воспаление сердечной мышцы), поражение почек, гинекологические заболевания. По сути хронический гайморит — это пороховая бочка организма, «эхо взрыва» от которой может докатиться до любого органа.
В ЧЕМ ВИНОВАТ ПРОГРЕСС
По словам нашего консультанта — отоларинголога Анатолия Смирнитского, участились случаи, когда хронический гайморит до поры до времени имеет смазанные симптомы или протекает вообще бессимптомно. Но иногда и диагноз гайморит ставится ложно: за классическими его проявлениями скрываются невралгия, вегето-сосудистая дистония, аллергии.
Картина гайморита часто смазывается из-за того, что пациенты бесконтрольно используют сосудосуживающие капли и популярные противоаллергические препараты. Кстати, сейчас очень много больных, которых попутно приходится лечить от психологической и физической зависимости от сосудосуживающих средств, вызывающих привыкание.
У детей в последнее время в связи с применением антибиотиков для лечения ОРВИ участились атипичные случаи течения гайморитов, когда не повышается температура и нет выраженного затруднения носового дыхания. Часто гайморит у детей проявляется шмыганьем носом, сухим покашливанием, частым морганием глазами.
СТАВИМ ДИАГНОЗ
Наиболее информативное исследованиее — рентгенологическое. В последние годы в ЛОР — кабинетах стали появляться приборы для ультразвукового исследования придаточных пазух носа — эхосинусоскопы. Их применение позволяет определить наличие воспалительного процесса гайморовых пазух, уровень жидкости, отека.
КАК ПРАВИЛЬНО ЛЕЧИТЬ ГАЙМОРИТ
— Лечение острого гайморита, как правило, консервативное. Чтобы облегчить общее состояние, врачи рекомендуют соблюдение постельного режима, прием жаропонижающих, болеутоляющих средств и антибактериальных препаратов.
— Кроме того, проводится местное лечение, помогающее оттоку жидкости из пазухи и рассасыванию отека слизистой оболочки гайморовых пазух. В носовые ходы закладываются марлевые турунды с лекарственными средствами.
— Используется метод перемещения (называемый в народе “кукушка”), когда в одну половину носа вливается жидкость с антисептиком, а из другой половины носа эта жидкость отсасывается с помощью электроотсоса. Штука весьма неприятная, но иногда незаменимая.
— Хороший эффект при хронической форме гайморита дает физиотерапия (ультразвук, СМВ, УВЧ). Но это не панацея, а дополнительный арсенал для борьбы с болезнью.
— Сейчас появилась еще одна методика беспункционного лечения гайморитов — с помощью ЯМИК-катетеров. Принцип такой: специальный катетер, снабженный баллончиками с воздухом, вводится в полость носа до носоглотки. Носоглотка и преддверие носа блокируются путем раздувания баллонов. Шприцем в полости носа создается положительное и отрицательное давление, за счет разницы давлений осуществляется эвакуация содержимого пазух. А потом при помощи шприца пазухи заполняются лекарственным препаратом. Преимущество этого метода в том, что очищается не одна пазуха (как при «традиционном» проколе), а сразу все, к тому же совсем не больно.
— Активно используются лазерные технологии. На курс лечения приходится, как правило, несколько процедур — до 10 и более. Суть в том, что лазерный луч точечно воздействует на поврежденные ткани, стимулирует их восстановление и улучшает капиллярный кровоток. Но не ходите в первую попавшуюся клинику “по обьявлению”: аппараты для лазерных методик сейчас есть у многих, а вот квалифицированные специалисты, как прежде, редкость, говорит наш эксперт Анатолий Смирнитский. Потому лучше обсудить назначение лазерного лечения в крупной научно-исследовательском или лечебном центре, специализирующимся на лор-заболеваниях.
— Но иногда без операции не обойтись. Бывает, что больной приходит к врачу в таком состоянии, когда консервативные методы лечения уже бессмысленны. Бывают даже такие тяжелые случаи, когда из — за гайморита возникают внутричерепные осложнения, тогда оперативное лечение проводится совместно с нейрохирургами.