Виды дерматита, причины возникновения и общие симптомы
Наша кожа − индикатор общего состояния организма и самочувствия. Даже малейшие проявления, такие как шелушение или зуд, высыпания, жировики и гнойники, являются симптомами нарушения обмена веществ или режима питания, переутомления или нервного истощения.
Современный ритм жизни у большинства людей очень насыщенный и рано или поздно все мы сталкиваемся с проблемой возникновения всевозможных аллергий − это ряд воспалительных процессов проявляющихся на коже, и в подкожных покровах.Основные раздражители:
- физического характера – может проявиться под влиянием температурного (ожог, обморожение) и светового (солнечная энергия, электрический ток, рентгеновское и радиоактивное облучение) воздействия;
- химического характера – возникает после попадания на кожу едких веществ, кислот и щелочей, продуктов каких-либо видов кислот, а также медицинских дезинфицирующих средств, в очень высокой концентрации.

Разновидности дерматологического заболевания
В медицине выделяют больше десятка разновидностей этого заболевания, рассмотрим самые распространенные формы его проявления. К ним можно отнести: контактный, сухой, атопический (либо аллергический, токсикодермия, экзема, крапивница), себорейный дерматиты и цена на их лечение зависит от вида поражения.Сухой дерматит
Симптомы сухого дерматита проявляются только в холодное время года, вследствие длительного воздействия холодного либо наоборот, слишком сухого воздуха в закрытом помещении. Происходит снижение иммунитета и ухудшение общего состояния организма. Отличительная особенность − длительность протекания и сезонное проявление обострений.Контактный дерматит
Очаги простого контактного дерматита образуются на месте воздействия первичного раздражителя. Отличается отсутствием проявлений острой реакции и дальнейшим распространением процесса воспаления после исключения раздражающего элемента. Например, когда часто носят одежду, изготовленную из синтетических тканей, к волокнам которой проявляется высокая чувствительность организма.
Например, когда часто носят одежду, изготовленную из синтетических тканей, к волокнам которой проявляется высокая чувствительность организма. Атопический дерматит
Под атопическим дерматитом врачи клиники подразумевают хроническое, часто наследственное аллергическое заболевание с рецидивными периодами протекания и значительными осложнениями. На первых стадиях (у детей от 3 месяцев до 2 лет, и в 4-7 лет) развитие болезни проявляется в виде покраснений с обильными выделениями и образованием мелких пузырьков. А на последних стадиях преобладает выраженная сухость и бледность кожных покровов.Токсидермия
Токсикодермия сопровождается значительным повреждением кожи токсическими веществами. Отличается тем, что аллерген попадает в организм через кровь, органы дыхания и ротовую полость. Это очень серьезное и опасное заболевание и при первых проявлениях (отдышка, отеки слизистой, боли в желудке), надо срочно обратиться к специалистам, которые профессионально окажут первую медицинскую помощь.
Способы заражения
Иногда мы сами того не замечая подвергаем себя опасности, не задумываясь о том, к каким последствиям может привести аллергический дерматит при откладывании визита в клинику . Способы контакта человека с аллергенами, которые могут спровоцировать заболевание:- медикаментозный – проявляется, после введения в организм лекарственных препаратов. Например, антибиотиков, витаминов, анальгезирующих веществ, гамма глобулинов;
- пищевой – аллергены попадают в наш организм вместе с продуктами питания;
- профессиональный – наблюдается у людей, постоянно контактирующих с аллергенами, например на производстве с высокой концентрацией кобальта, никеля, хрома;
- аутоинтоксикационный – отличается скоплением аутоаллергенов, например, у больных с патологиями желудочно-кишечного тракта.
Экзема
Экзема − тоже хроническое заболевание и проявляется в виде острого воспаления кожи и подкожных покровов под влиянием внутренних или внешних раздражителей.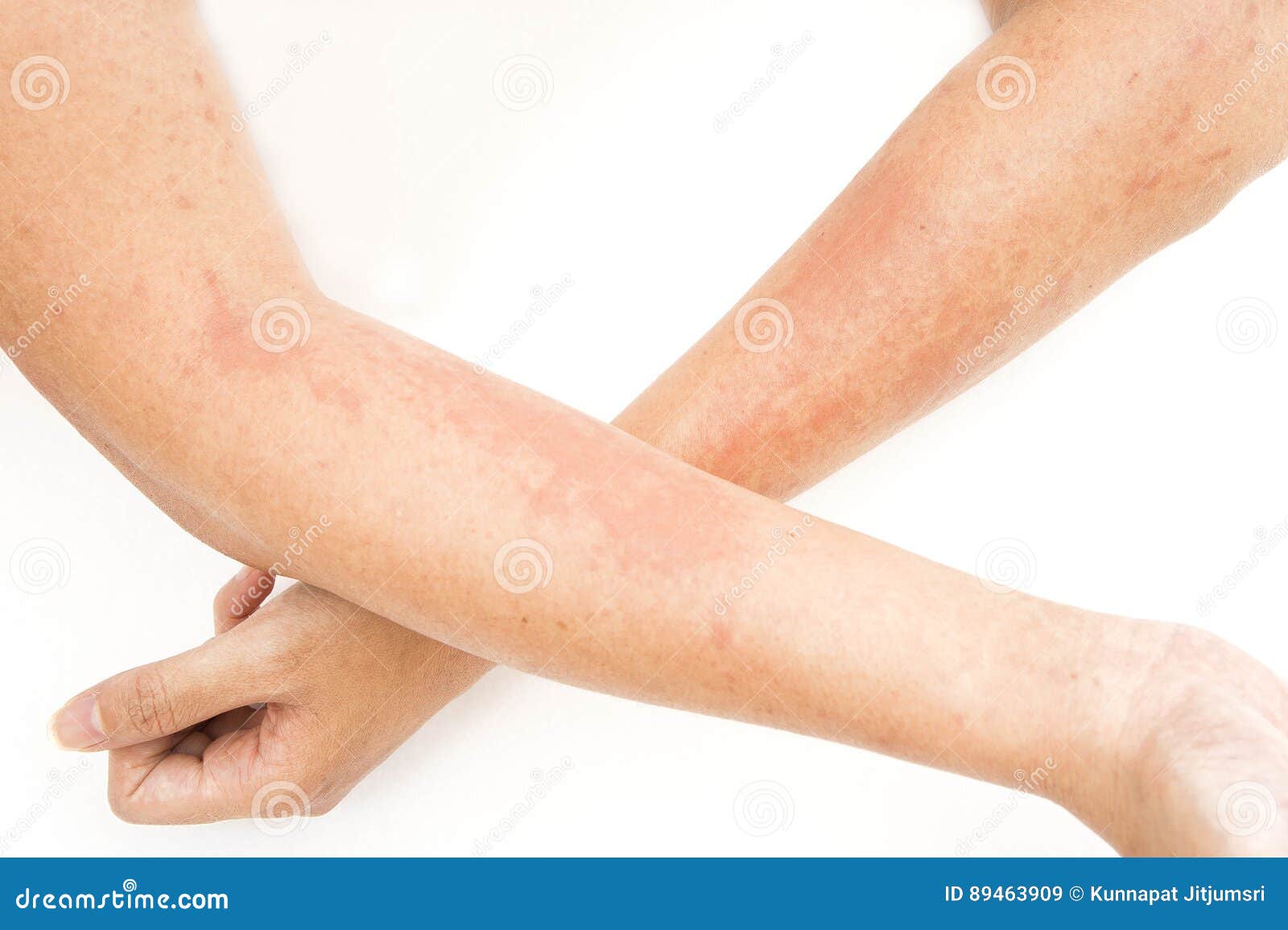 Такая аллергия проявляется участками сухой шелушащейся кожи, трещинами, покраснениями, отечностью и мокнущими повреждениями. В тяжелых случаях даже поражением всей поверхности эпителия. Чаще всего страдают работники металлургических заводов, предприятий фармацевтической и пищевой отраслей.
Такая аллергия проявляется участками сухой шелушащейся кожи, трещинами, покраснениями, отечностью и мокнущими повреждениями. В тяжелых случаях даже поражением всей поверхности эпителия. Чаще всего страдают работники металлургических заводов, предприятий фармацевтической и пищевой отраслей.Себорейный дерматит
Себорейный дерматит – заболевание, вызванное определенным грибком. Очень часто причинами его появления являются стрессовые состояния, гормональные нарушения и болезни нервной системы.Лечение дерматита
Лучшее лечение данных заболеваний – это профилактика, то есть предотвращение возникновения обострений. Не забывать посещать специалиста дерматолога, хотя бы раз в год и сдавать необходимые анализы. Вести здоровый образ жизни, правильно питаться, и не переутомляться. Если место работы подразумевает прямой контакт с токсическими и химическими веществами, важно не забывать правила безопасности, защищать кожу и дыхательные пути от их воздействия.Атипичный дерматит | Столичная медицинская клиника
Прием (осмотр, консультация)
Прием (осмотр, консультация) врача-дерматовенеролога (первичный)
Прием (осмотр, консультация) врача-дерматовенеролога (повторный)
Лабораторная диагностика
Клинический и биохимический анализы крови — основные показатели
до 9:00 следующего дня
Суммарные иммуноглобулины E (IgE) в сыворотке
Общий анализ мочи с микроскопией осадка
до 9:00 следующего дня
Взятие крови из периферической вены
Атипичный дерматит проявляется в виде кожной сыпи красного цвета.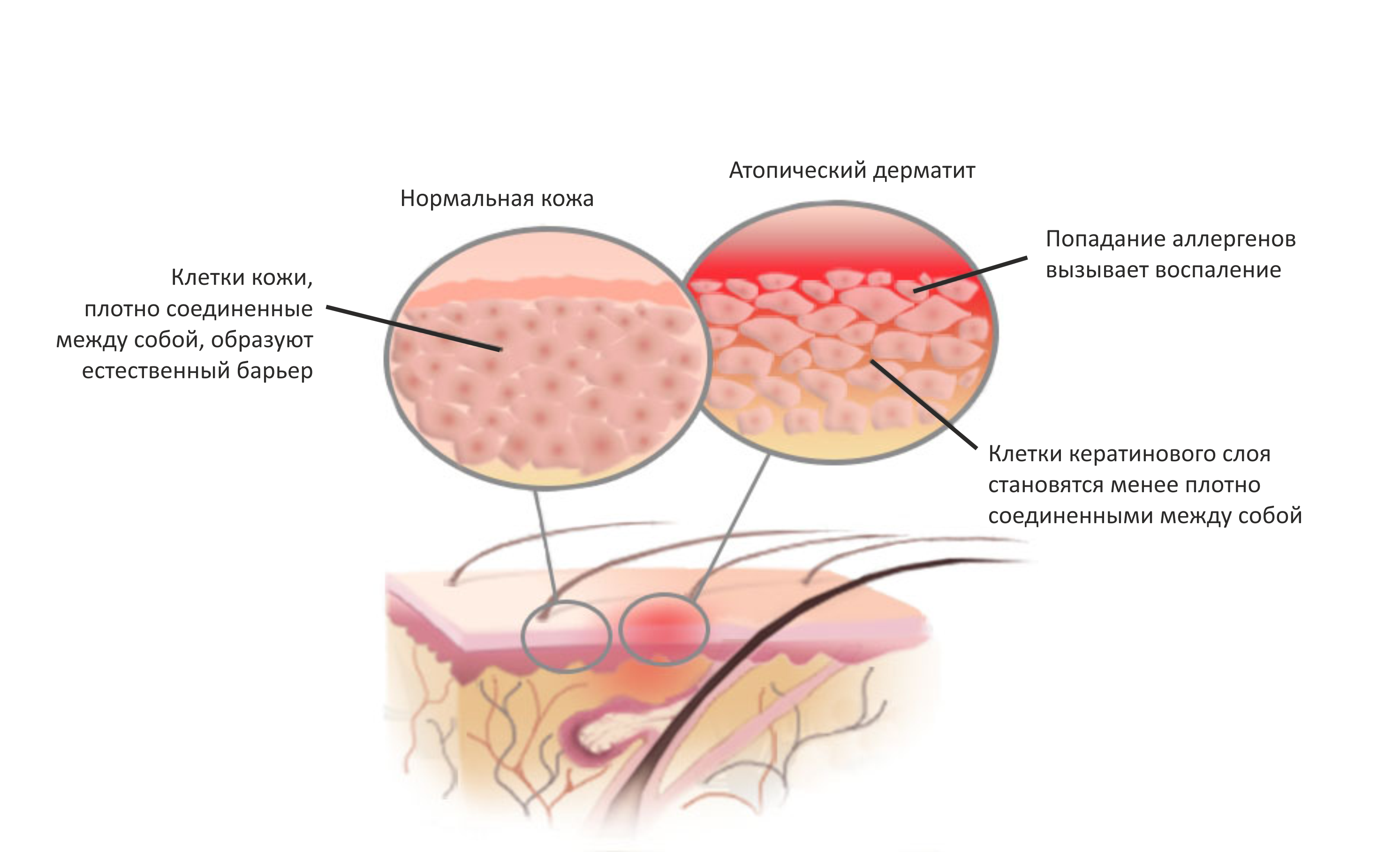 Высыпания сопровождаются зудом, в некоторых случаях и жжением. Неприятные ощущения обычно усиливаются в вечернее время. Встречается атипичный дерматит у взрослых и детей. Сыпь может появиться в любом месте (на локтях, лопатках, кистях рук, лице и т.д.).
Высыпания сопровождаются зудом, в некоторых случаях и жжением. Неприятные ощущения обычно усиливаются в вечернее время. Встречается атипичный дерматит у взрослых и детей. Сыпь может появиться в любом месте (на локтях, лопатках, кистях рук, лице и т.д.).
Развиться заболевание может по разным причинам. Это может быть любой фактор, негативно влияющий на иммунную систему организма. Наиболее вероятными причинами заболевания могут быть следующие:
- Плохая наследственность (генетика)
- Негативное влияние окружающей среды
- Употребление в пищу некачественных продуктов
- Нервные срывы, депрессия (дерматит на нервной почве)
Симптоматика заболевания проявляется индивидуально, в зависимости от возраста и состояния здоровья больного. Типичные проявления дерматита:
- Сыпь, то появляющаяся, то исчезающая (начальная стадия болезни), которую можно перепутать с крапивницей
- Со временем высыпания превращаются в единый очаг ярко красного цвета
- Покраснение на коже сопровождается раздражением и зудом, усиливающимся в вечернее и ночное время
Опытные специалисты Столичной Медицинской Клиники обеспечат эффективное лечение атипичного дерматита в комфортных для вас условиях. Выбрать наиболее удобное время для посещения можно по телефону
Выбрать наиболее удобное время для посещения можно по телефону
Поделиться в соц. сети:
Vkontakte
Google+
ВРАЧИ ОТДЕЛЕНИЯ Атипичный дерматит
БрежневаАнна Александровна
Врач дерматовенеролог, косметолог, трихолог
Нейродермит: симптомы, причины, лечение
Нейродермит – это кожное заболевание, которое одновременно имеет и неврогенный, и аллергический характер. Болезнь хроническая, с проявлением серьезных рецидивов. По-другому ее называют хроническим дерматозом, также она входит в группу заболеваний под названием атопический дерматит. При постановке диагноза может использоваться как общее, так и более точное название. Встречается у 1,5% людей – чаще всего его диагностируют у женщин (65% пациентов), а также у людей, постоянно проживающих в крупных городах.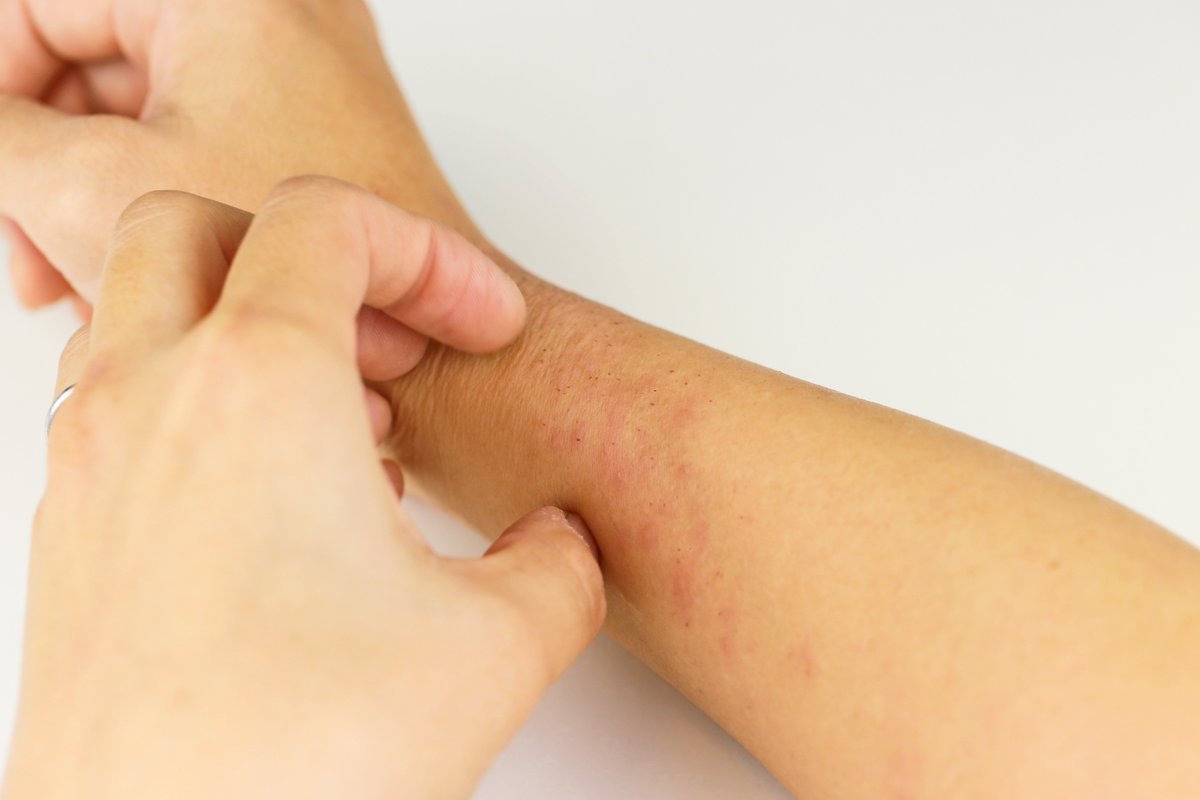
Причины
Это одна из тех болезней, точные факторы развития которой до сих не установлены. Поэтому специалисты говорят не о причинах нейродермита, а о нескольких теориях его происхождения. Наиболее популярные теории такие:
- аллергическая. Она предполагает, что некоторые люди слишком чувствительны к самым разным веществам – химическим, пищевым, медицинским и т.д. И в этом случае нейродермит называют одним из следствий такой чувствительности;
- неврогенная. Сторонники этой теории подчеркивают, что в основе лежат функциональные нарушения нервной системы. Это объясняет, почему стрессовые факторы и ситуации часто провоцируют рецидивы болезни. Более того, у большинства людей, которые испытываются на себе симптомы нейродермита, выявляют тревожность, депрессию, ипохондрию и другие подобные проблемы;
- наследственная. Считается, что до 80% людей, чьи родители страдали подобным недугом, также заболевают впоследствии.
На данный момент многие врачи сходятся на том, что речь идет все-таки о комплексном взаимодействии факторов.
Нельзя не отметить и важность провоцирующих факторов. Кроме аллергии это могут быть патологии ЖКТ, ЛОР-органов, интоксикации разных видов. Есть среди «спусковых механизмов» и такие естественные состояния, как беременность, лактация.
Симптомы
К симптомам относят:
- бляшки с измененными участками кожи, усыпанные мелкими узелками с блестящей поверхностью;
- зуд еще до появления бляшек и высыпаний;
- чешуйки и корки на очаге поражения;
- синюшное, багровое окрашивание очага поражения;
- наличие на участке с образованиями депигментированных мест.

Болезнь прогрессирует постепенно. Сначала появляется зуд, затем развиваются бляшки, после этого кожа может менять свой цвет.
Локализация у болезни разная, но чаще она наблюдается на шее, сгибах локтей и колен, мошонке и половых губах, в паховой области и складке между ягодицами.
Вместе со специфическими есть и общие симптомы атопического дерматоза, связанные со снижением функции надпочечников. К ним относят:
- потемнение кожных покровов;
- снижение артериального давления;
- апатию, слабость, утомляемость. Или же может наблюдаться сильная нервная возбудимость;
- значительную потерю массы тела.
Сильнее всего болезнь проявляет себя в холодное время года, а летом она переносится легче.
У вас появились симптомы нейродермита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Диагностика
Диагноз ставится либо дерматологом, либо аллергологом. Для его постановки потребуются визуальный осмотр, опрос пациента, анализы крови, кожные аллергопробы, а иногда и биопсия кожи. При исследовании важно отличить атопический дерматоз от чесотки, псориаза, экземы и других болезней со схожими признаками.
Для его постановки потребуются визуальный осмотр, опрос пациента, анализы крови, кожные аллергопробы, а иногда и биопсия кожи. При исследовании важно отличить атопический дерматоз от чесотки, псориаза, экземы и других болезней со схожими признаками.
Лечение
Лечение нейродермита проводится комплексно и включает следующее:
- устранение тех факторов, которые непосредственно влияют на заболевание. У каждого это свои факторы: аллергия, инфекция, психические проблемы и т.д. То есть необходимо убрать основу проблемы и улучшить качество здоровья пациента;
- пересмотр питания, соблюдение специальной диеты. Она не должна включать продукты, которые способны вызывать аллергию;
- коррекция образа жизни. Больному необходимо купить белье и одежду, которые не будут травмировать пораженные участки, обязательно пересмотреть качество сна, убрать вредные привычки и т.д.;
- местная терапия. Она предполагает использования специальных лечебных мазей, а также профессиональной косметики.
 Хорошо показывают себя физиотерапия, рефлексотерапия, криомассаж;
Хорошо показывают себя физиотерапия, рефлексотерапия, криомассаж; - системная терапия лекарственными препаратами. В этой категории используют антигистаминные, седативные средства, витамины, а также препараты, укрепляющие иммунитет.
Неплохо, если у пациентов с нейродермитом есть возможность реализовать для себя курортный отдых в местах с сухим морским климатом.
Вопросы-ответы
Что будет, если не лечить нейродермит?
Это заболевание настолько дискомфортно, что на уже существующие проблемы накладывает дополнительное раздражение, психологическое напряжение. В результате это способствует еще большему распространению такой разновидности атопического дерматита. Грамотное лечение крайне важно.
Может ли нейродермит самоизлечиться?
Да, такие случаи бывают. Они наблюдаются с увеличением возраста пациента. Но это не отменяет лечения нейродермита на момент его активного развития.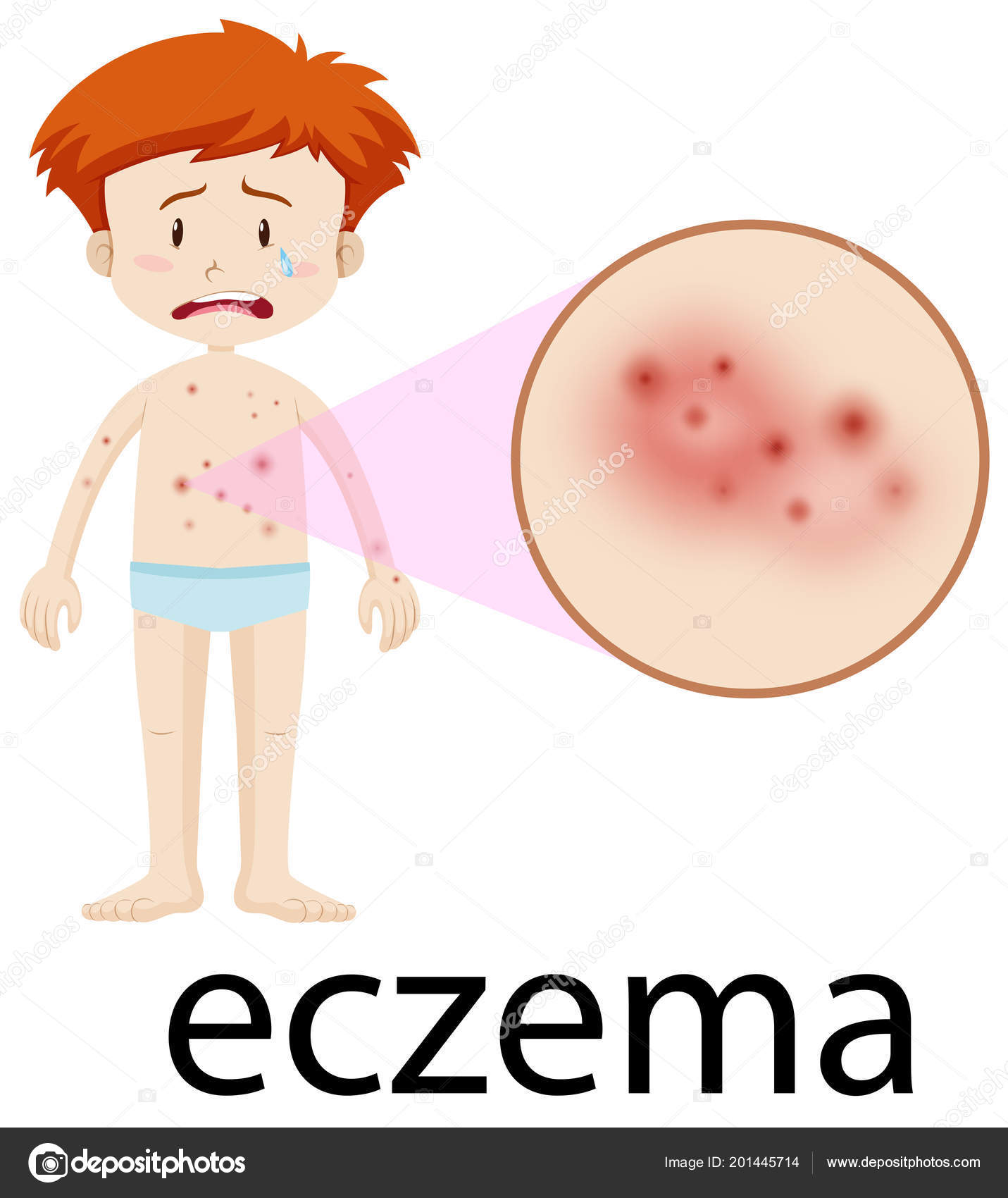
Можно ли вылечить нейродермит в домашних условиях?
Домашних средств для достижения стойкой ремиссии недостаточно. Для начала надо получить точный диагноз, исключить другие болезни, выяснить причины — и только после этого будет подобран эффективный план избавления от недуга. И он, как правило, не ограничивается только мазями или примочками, а требует более серьезного подхода.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
что сломалось и как лечить / Блог компании Гельтек-Медика / Хабр
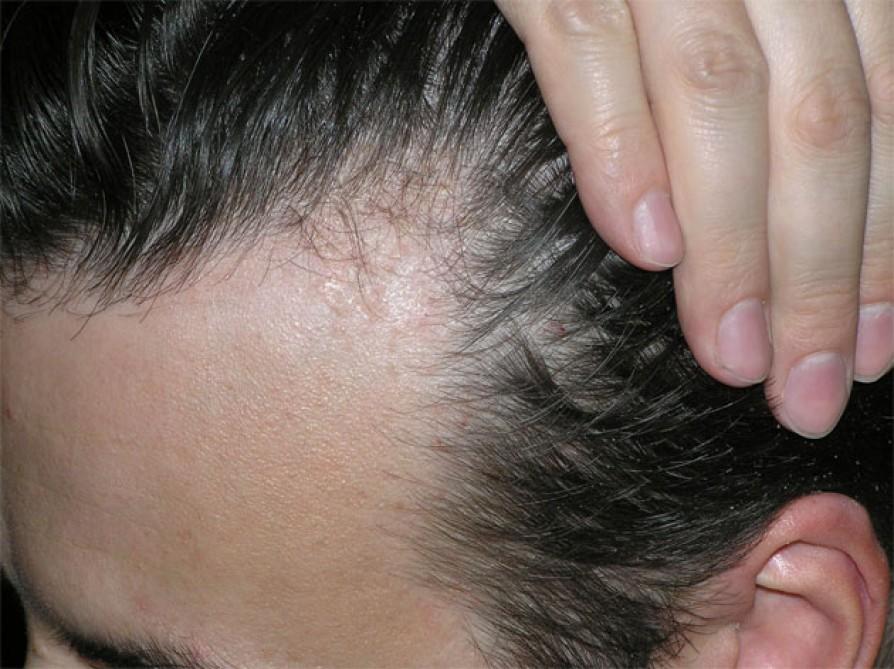
Одно из возможных проявлений атопического дерматита
Знаете, чему учат студентов-медиков, когда они в первый раз попадают на курацию по кожно-венерологическим заболеваниям? Правильно общаться с пациентом и корректно его осматривать. Типичный студент, увидевший кожу с неприглядными корочками или покраснениями, сразу отодвигается на полтора метра и делает круглые глаза.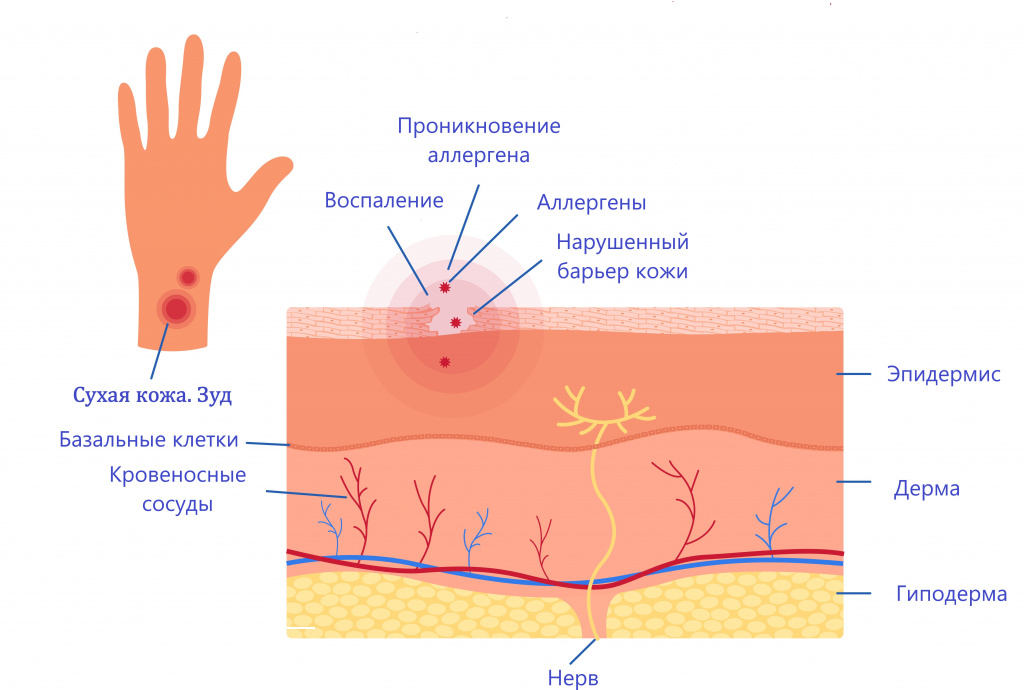 А потом чуть ли не палочкой пытается тыкать в пациента, стараясь не приближаться. Людей это расстраивает, особенно с учётом того, что большинство пациентов там вовсе не болеет чем-то страшным и заразным.
А потом чуть ли не палочкой пытается тыкать в пациента, стараясь не приближаться. Людей это расстраивает, особенно с учётом того, что большинство пациентов там вовсе не болеет чем-то страшным и заразным.
Часто попадаются довольно неприятно выглядящие хронические заболевания, которые радикально не лечатся, но поддаются контролю при правильном подходе. Псориаз или атопический дерматит очень сложно лечить из-за двух причин:
- Базовая причина связана с генетическими дефектами, которые мы пока не можем чинить, несмотря на все успехи генотерапии.
- Есть куча непонятных факторов, которые могут запускать этот процесс.
В итоге можно попытаться загнать заболевание в постоянную ремиссию. Сегодня мы поговорим:
- Что это за патология, с которой сталкивается около 20 % людей.
- Что ломается в организме у атопиков.
- Как это связано с аллергией.
- Что лучше мазать на кожу.
- Почему антидепрессанты могут сильно помочь.

Под катом будет несколько фотографий повреждённой кожи, но не ужас-ужас, как вы и просили.
Что такое атопический дерматит?
К сожалению, это заболевание — одно из самых распространённых поражений кожи в развитых странах. Не то чтобы в бедных этот вид дерматита отсутствовал, но там на статистику влияют другие патологии вроде фрамбезии. Это такой тропический родственник сифилиса, который передаётся бытовым путем. В Европе или США подобные заболевания с кожными проявлениями почти невозможно встретить, потому что они чаще всего лечатся за пару недель обычными антибиотиками.
А ещё есть много свидетельств того, что подобные заболевания аллергической природы как-то связаны с уровнем благосостояния страны. Если вы живёте в хижине из палок и соломы, то, скорее всего, будете страдать от малярии, но атопический дерматит и поллиноз вам, вероятно, не светят. А вот в развитых странах, например в России, почти каждый десятый взрослый сталкивается с этой патологией.
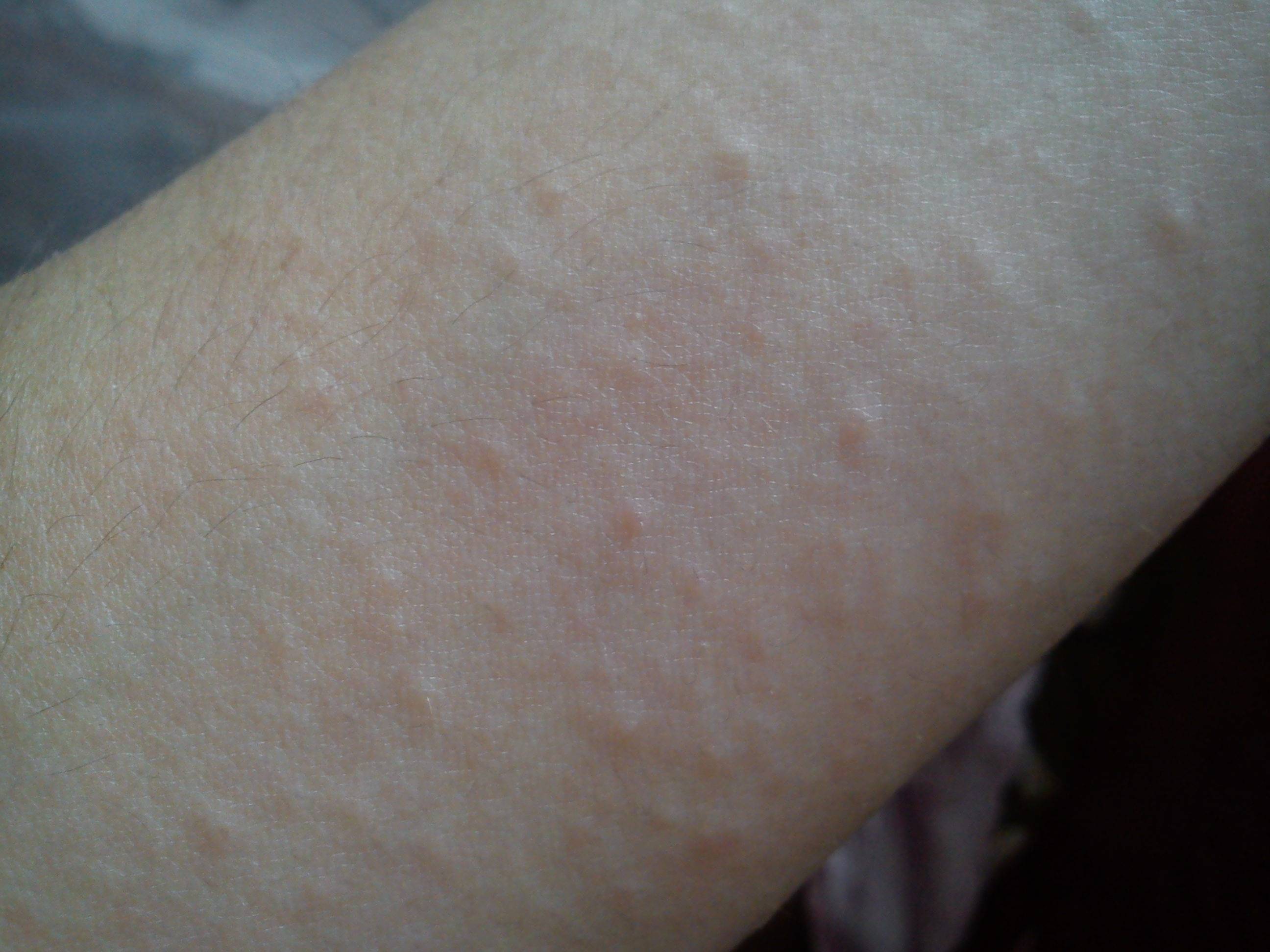
Атопический дерматит у ребёнка
Атопический дерматит, он же — атопическая экзема, или нейродермит, относится к иммунным заболеваниям аллергической природы. Оно незаразное, но выглядит обычно довольно неприятно. Кожа трескается, воспаляется, легко травмируется при расчёсывании и может осложняться бактериальной инфекцией.
Оно незаразное, но выглядит обычно довольно неприятно. Кожа трескается, воспаляется, легко травмируется при расчёсывании и может осложняться бактериальной инфекцией.
Стартует обычно в детском возрасте. Очень часто сочетается одновременно с бронхиальной астмой, аллергическим ринитом и пищевой аллергией. Собственно, именно аллергический компонент и лежит в основе этого заболевания.
Начнём с генетики
Благодаря прогрессу в медицине мы постепенно накапливаем всё больше негативных мутаций в нашей популяции. Почему у людей возникает такая проблема с кожей — до конца непонятно. Но точно ясно, что наследственный фактор является одним из ключевых. Например, если у одного из пары близнецов появился атопический дерматит, то у второго он проявится рано или поздно в 85 % случаев. Большинство генетических дефектов вовсе не означает, что вы гарантированно получите проблему. Это похоже скорее на снижение «прочности» организма в том или ином виде. Если человек с идеальным генотипом может довольно безнаказанно вести нездоровый образ жизни, то другой, с врождёнными дефектами генома, рискует заболеть даже при минимальном воздействии повреждающего фактора.

Атопический дерматит провоцирует не какая-то конкретная мутация, а скорее неудачное их сочетание. Немного дефектная структура кожи, немного более нервные и агрессивные Т-лимфоциты, и вот уже человек непрерывно поливается увлажняющими кремами и питается одной диетической гречкой. Одна из самых распространённых групп мутаций связана с нарушением синтеза филаггрина.
Эпидермис такой плоский в верхних слоях из-за филаггрина
Филаггрин — это ключевой структурный белок кожи, в задачу которого входит связывание другого структурного белка — кератина. Филаггрин в виде мономера связывается с ним в единую структуру, сшивая отдельные волокна между собой в прочный каркас. В результате клетка уплощается и превращается в своеобразный щит, которым организм прикрывает от голодных бактерий и грибов вкусные и питательные глубокие слои кожи. Именно филаггрин во многом обеспечивает защитную функцию верхнего, рогового слоя эпидермиса. Иногда в первой паре хромосом возникает дефект, например, мутации R501X или 2284del4, носителями которых являются порядка 10 % европеоидов.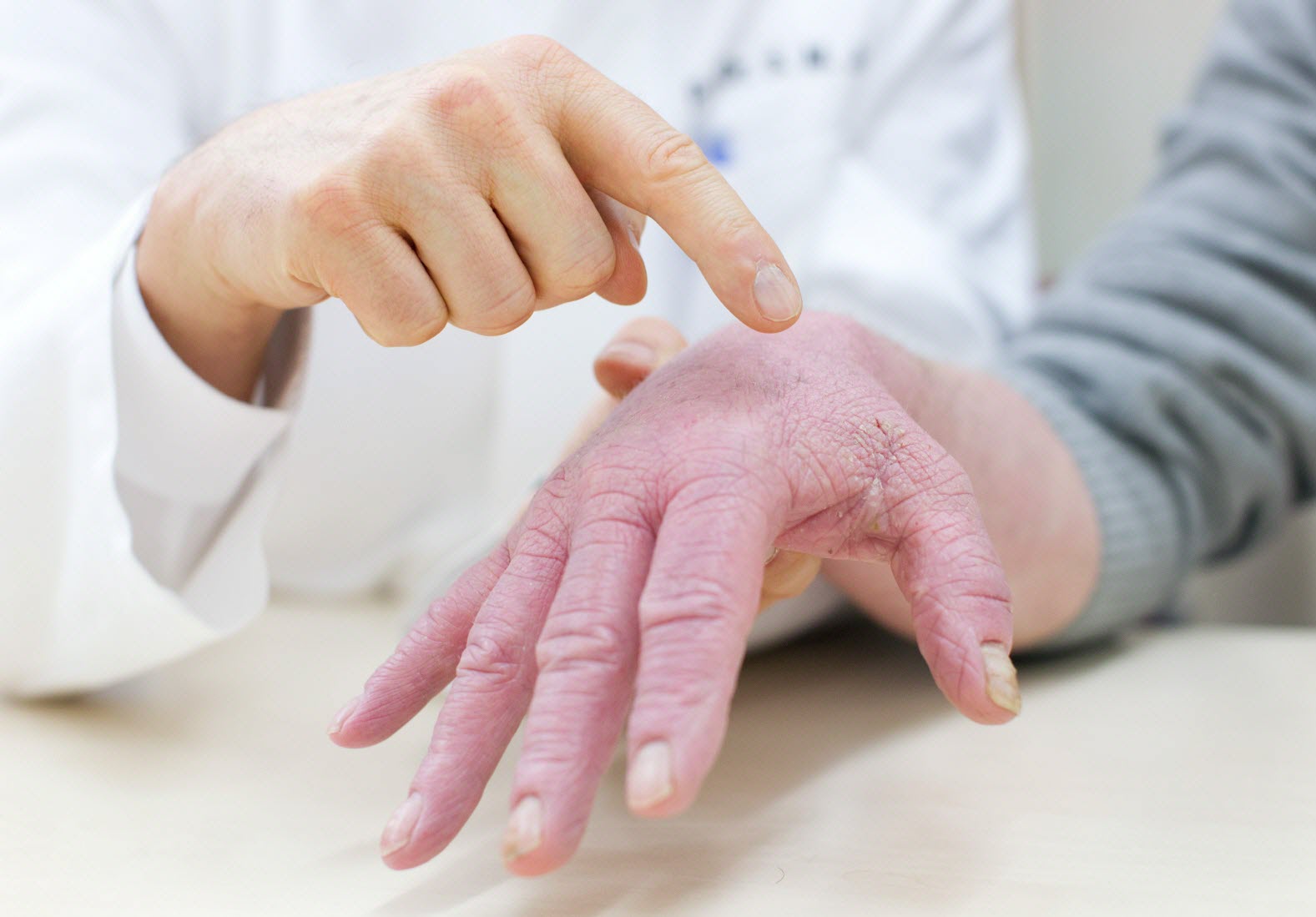 В результате белок синтезируется, но некорректно. Мутация не является смертельной и успешно передаётся детям в следующем поколении. Из-за неправильной структуры филаггрина защитный барьер получается неполноценным, способствуя лёгкому повреждению кожи от самых обычных факторов, например, от хлорки в бассейне или грубой мочалки. Также эта мутантная форма этого белка, по-видимому, приводит к нарушению структуры лёгочной ткани. Так, исследования показывают значительное увеличение риска развития бронхиальной астмы у носителей этой мутации и её более тяжёлое течение.
В результате белок синтезируется, но некорректно. Мутация не является смертельной и успешно передаётся детям в следующем поколении. Из-за неправильной структуры филаггрина защитный барьер получается неполноценным, способствуя лёгкому повреждению кожи от самых обычных факторов, например, от хлорки в бассейне или грубой мочалки. Также эта мутантная форма этого белка, по-видимому, приводит к нарушению структуры лёгочной ткани. Так, исследования показывают значительное увеличение риска развития бронхиальной астмы у носителей этой мутации и её более тяжёлое течение.
Кроме того, у пациентов с атопическим дерматитом снижается количество церамидов в роговом слое эпидермиса. Церамиды — это жиры из класса сфинголипидов. Они являются важным компонентом клеточной мембраны во всех клетках. В коже представлены особые разновидности этих молекул, которые играют ключевую роль в формировании защитного слоя. Нарушение их синтеза и количественного соотношения является дополнительным фактором для начала атопического дерматита.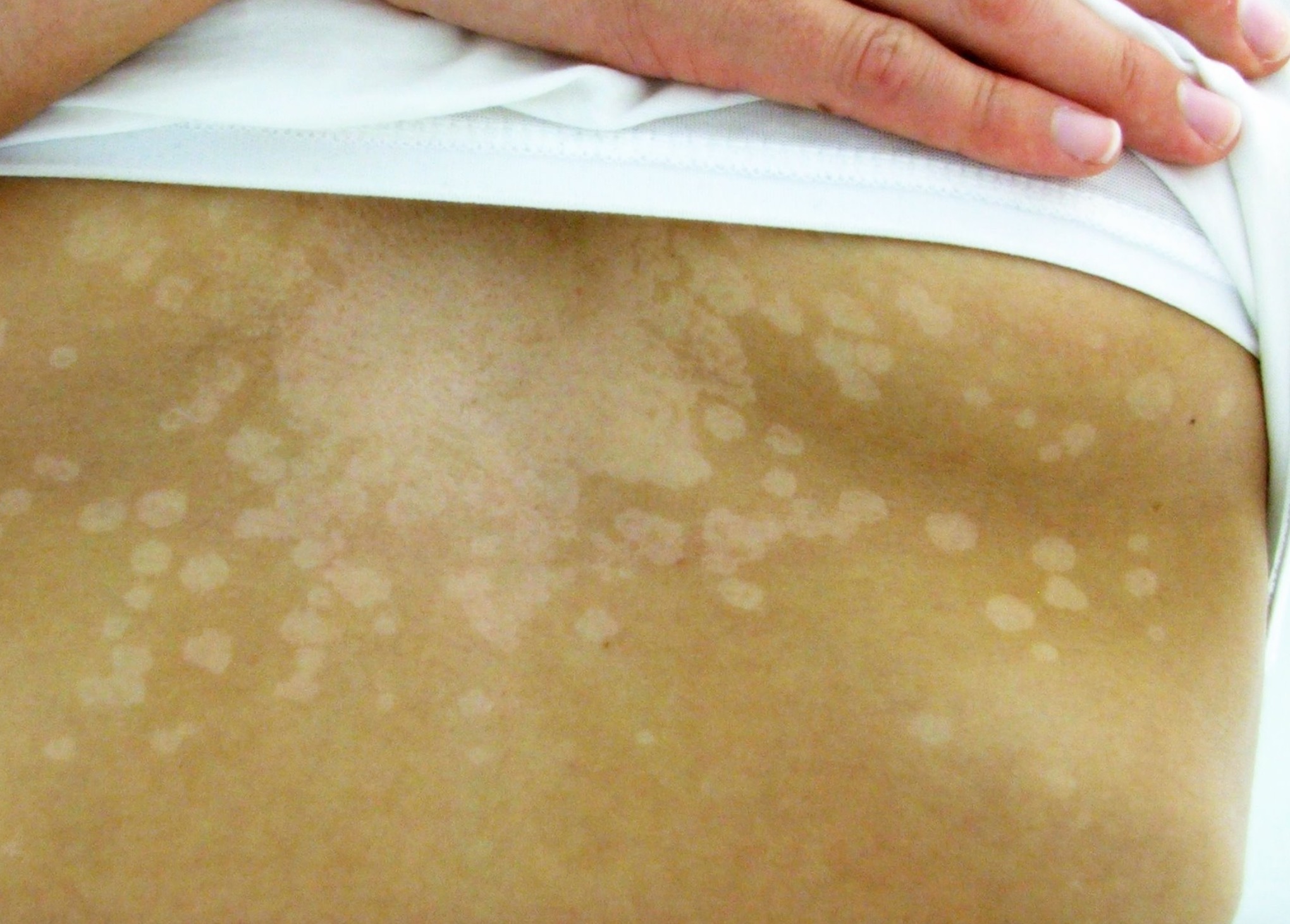
Аллергия
Мало просто сломать кожу. Это неприятно, она будет подвержена травмам, но настоящее комбо получается в ситуации, когда у человека есть генетические дефекты, связанные с иммунной системой. В норме организм должен реагировать на прилетевшие споры плесени, бактерий и другие патогены, которые только спят и видят, как бы вырастить мицелий у вас где-нибудь в теплой и влажной гайморовой пазухе. В норме такого не происходит из-за того, что иммунные реакции активно сопротивляются подобным вторжениям. Это очень сложный механизм, в который вовлекается огромное количество разных иммунокомпетентных клеток, химических маркеров и других механизмов. И всё хорошо ровно до тех пор, пока что-то не ломается в иммунном балансе. Если иммунные реакции недостаточно сильны, то мы получаем иммунодефицит с тем самым мицелием, который бодро начинает расти где-то в лёгких, и тяжелейшее течение любых инфекционных заболеваний. Но есть и обратный вариант, когда организм похож на нервного психопата с крупнокалиберным оружием.
 И тогда с криком: «Пыльца упала!» — высаживается целый десант из иммунных клеток, начинается выброс гистаминов, иммуноглобулинов класса E, и в итоге расстреливается куча непричастных клеток и тканей, которым не повезло оказаться рядом с севшей на эпителий частицей пыльцы. Тогда и возникает состояние, которое называют аллергией.
И тогда с криком: «Пыльца упала!» — высаживается целый десант из иммунных клеток, начинается выброс гистаминов, иммуноглобулинов класса E, и в итоге расстреливается куча непричастных клеток и тканей, которым не повезло оказаться рядом с севшей на эпителий частицей пыльцы. Тогда и возникает состояние, которое называют аллергией.В научной классификации этот тип реакции относится к гиперчувствительности немедленного типа (I типа). Он тесно завязан на уже упомянутый IgE, который немедленно связывается с чужеродным антигеном и вызывает выброс множества медиаторов воспаления в кровь. Именно по такому типу работают аллергическая астма, атопический дерматит, пищевая аллергия и поллинозы. К сожалению, более опасные формы вроде отёка Квинке и анафилактического шока имеют ту же самую природу.
EMSY — белок, ассоциированный с высокими рисками аллергических реакций
Ключевой фактор тут всё тот же — накопление генетических дефектов и аномалий. Там, где болезненного подростка уже съели бы гиены, мы получаем взрослого человека, который постоянно принимает антигистаминные препараты, довольно успешно заводит детей и передаёт аномалии дальше. В 11-й хромосоме есть локус C11orf30. В случае с повышением экспрессии этого участка, например, при мутации C11orf30‐rs2155219, увеличивается синтез EMSY-протеина. Это в итоге удваивает риски полисенсибилизации. В тяжёлом варианте получаются люди с «аллергией на жизнь», которые не могут использовать косметику, почти все типы перчаток, должны носить только определённые виды тканей, а при стирке вынуждены многократно полоскать бельё перед ношением. Кроме этого гена, также отметились STAT6, SLC25A46, HLA-DQB1, IL1RL1/IL18R1, TLR1/TLR6/TLR10, LPP, MYC/PVT1, IL2/ADAD1, HLA-B/MICA, хотя именно C11orf30 относится к ключевым.
В 11-й хромосоме есть локус C11orf30. В случае с повышением экспрессии этого участка, например, при мутации C11orf30‐rs2155219, увеличивается синтез EMSY-протеина. Это в итоге удваивает риски полисенсибилизации. В тяжёлом варианте получаются люди с «аллергией на жизнь», которые не могут использовать косметику, почти все типы перчаток, должны носить только определённые виды тканей, а при стирке вынуждены многократно полоскать бельё перед ношением. Кроме этого гена, также отметились STAT6, SLC25A46, HLA-DQB1, IL1RL1/IL18R1, TLR1/TLR6/TLR10, LPP, MYC/PVT1, IL2/ADAD1, HLA-B/MICA, хотя именно C11orf30 относится к ключевым.
Сложный комплекс причин
В итоге атопический дерматит — это заболевание, которое возникает на стыке трёх факторов: генетических дефектов, иммунологических проблем и недружелюбной окружающей среды. Например, если вы каждый день моете свою кожу жёсткой мочалкой и брусками хозяйственного мыла, ящик которого хранится на антресолях со времен СССР, то кожа не скажет вам спасибо за нарушение защитного липидного слоя.
 Аналогичными негативными факторами будут контакт с хлоркой, агрессивными моющими средствами, синтетическое бельё, в котором вы постоянно потеете, и тому подобное. Могут быть и менее очевидные факторы вроде употребления жёсткой воды с повышенной концентрацией карбоната кальция. Причина непонятна, но корреляция есть. Причём в разных странах, где проводилось исследование: Японии, Великобритании и Испании.
Аналогичными негативными факторами будут контакт с хлоркой, агрессивными моющими средствами, синтетическое бельё, в котором вы постоянно потеете, и тому подобное. Могут быть и менее очевидные факторы вроде употребления жёсткой воды с повышенной концентрацией карбоната кальция. Причина непонятна, но корреляция есть. Причём в разных странах, где проводилось исследование: Японии, Великобритании и Испании.Что делать с кожей?
Пациенты с атопическим дерматитом не могут нормально жить без эмолиентов (эмолентов). Это такой тип гелей и кремов, в задачу которых входят насыщение кожи влагой и её смягчение. Чтобы обеспечить нужный уровень защиты, пациентам требуется много таких препаратов. Очень много. Расход может достигать 600 граммов в неделю для взрослого человека во время обострения. В ремиссию количество может немного уменьшаться, но всё равно препараты требуется наносить не менее двух раз в сутки.
В первую очередь нужно защищать участки тела, подверженные повреждениям. Больше всего страдают открытые участки тела — руки и лицо, так как сильнее других подвергаются воздействию погодных факторов. Кроме того, руки ещё страдают из-за мытья. Оно необходимо с гигиенической точки зрения, но кожа атопиков плохо переносит любые детергенты, которые смывают её защитный слой. Поэтому общая обработка должна быть сразу же после обычного купания под душем со щадящими средствами, перед плаванием в бассейнах с хлорированной водой и после каждого мытья рук. При необходимости частота нанесения может возрастать до семи раз в сутки.
Кроме того, руки ещё страдают из-за мытья. Оно необходимо с гигиенической точки зрения, но кожа атопиков плохо переносит любые детергенты, которые смывают её защитный слой. Поэтому общая обработка должна быть сразу же после обычного купания под душем со щадящими средствами, перед плаванием в бассейнах с хлорированной водой и после каждого мытья рук. При необходимости частота нанесения может возрастать до семи раз в сутки.
Естественно, мы не могли пройти мимо такого рынка, тем более что увлажнение и трансдермальный транспорт — это специализация нашей лаборатории. У нас были и увлажняющий крем, и заживляющее средство «Интенсив-регенерация», которое когда-то хотелось положить чуть ли не в аптечку МКС. Но «Интенсив-регенерация» получился удельно дорогим, и мы искали другие рыночные ниши. А есть такие агрессивные к коже процедуры вроде химических пилингов. В первую фазу задача — снять воспалительный процесс и «покормить» клетки кожи, чтобы помочь процессу регенерации. Кожа требует солей гиалуроновой кислоты для нормальной эпителизации и гидрофильных составов. Любые гидрофобные масляные текстуры тут будут только мешать.
Любые гидрофобные масляные текстуры тут будут только мешать.
Соли гиалуроновой кислоты приносят на своих огромных молекулах связанную влагу. Где-то на третьи–пятые сутки после агрессивного пилинга кожа эпителизируется, но начинает походить на потрескавшуюся пустыню.
Глинистая засолённая пустыня с характерным растрескиванием.
Люди при этом начинают чесаться, причём чаще всего далеко не стерильными ногтями. На фоне таких процедур может прилететь золотистый стафилококк. Кожу нужно как-то увлажнить, размягчить корочки и прикрыть защитным слоем. Если всё сделать правильно, то через какое-то время корочки отпадают, и под ними будет новая симпатичная кожа, которую мы и хотели получить после пилинга. Если же отправить пациента просто брызгать в лицо Д-пантенолом, то велик риск, что он всё равно всё расчешет, и в итоге получит мелкие дефекты в виде шрамов и пигментных пятен. Помните, как при ветрянке запрещали сдирать корочки? Вот тут что-то похожее.
Специально под это дело мы разработали формулу Ceramide SkinSaver. Самое важное — полное отсутствие воды в составе. Вместо воды — устойчивая эмульсия низкомолекулярного силикона и липидов. В качестве липидной фракции выступают церамиды — сфинголипиды, которые важны для образования защитного слоя. Мы их добавили в состав вместе с жирными кислотами и фитостеролами.
Самое важное — полное отсутствие воды в составе. Вместо воды — устойчивая эмульсия низкомолекулярного силикона и липидов. В качестве липидной фракции выступают церамиды — сфинголипиды, которые важны для образования защитного слоя. Мы их добавили в состав вместе с жирными кислотами и фитостеролами.
В результате исследований неожиданно оказалось, что этот состав просто отлично ложится на проблему атопического дерматита, хотя разрабатывали мы его для других целей. Но для начала расскажу, что его отличает от других эмолентов.
Что мы положили внутрь
Как я уже говорила, кожа с генетическими дефектами изначально имеет несостоятельную барьерную функцию и нуждается в непрерывной защите. Эмоленты первого поколения решали это за счёт создания гидрофобной плёнки на базе вазелина, парафинов и восков, которая по факту пытается имитировать естественный барьер, чтобы не выпускать влагу наружу и не пускать злые бактерии внутрь. Проблема применения таких препаратов, особенно на лице, заключается в том, что они закупоривают протоки сальных желёз и провоцируют образование комедонов.
 В результате мы вроде как решаем одну проблему, но параллельно получаем массовое размножение анаэробных Cutibacterium acnes, которые только рады отсутствию кислорода и могут вызывать акне, если сильно расплодятся в протоках сальных желёз.
В результате мы вроде как решаем одну проблему, но параллельно получаем массовое размножение анаэробных Cutibacterium acnes, которые только рады отсутствию кислорода и могут вызывать акне, если сильно расплодятся в протоках сальных желёз.Мы избежали этой проблемы за счёт того, что в качестве базовой основы взяли два полисилоксана — циклопентасилоксан и диметиконол. Первый за счёт малого размера молекулы довольно летучий и может испаряться, а второй формирует газопроницаемый защитный барьер, выступая в роли текстурообразователя. При этом диметиконол позволяет коже дышать, но снижает потерю влаги. В итоге средство при нанесении имеет характерный маслянистый блеск, но очень быстро основная часть силиконовой основы испаряется, и кожа становится матовой без ощущения жирности. Cutibacterium acnes тоже не пытаются размножиться сверх разумных пределов, так как кислород продолжает проникать и сдерживает их размножение и образование комедонов. Бонусом такой лёгкой текстуры стал низкий расход. Вместо 600 граммов в неделю людям с атопическим дерматитом хватает дозировки в 2–2,5 раза ниже.
Вместо 600 граммов в неделю людям с атопическим дерматитом хватает дозировки в 2–2,5 раза ниже.
Кроме того, мы не стали добавлять мочевину, которую содержат многие средства для атопичной кожи, так как при частом применении она разрыхляет эпидермис и, наоборот, провоцирует зуд.
Цветы ромашки аптечной.
Помимо фитостеролов и церамидов, которые являются ключевыми в средстве и нужны для восстановления защитного слоя, мы добавили бисаболол. Это терпен, который содержится в большом количестве в цветах из рода ромашки. В чистом виде очень приятно пахнет чем-то цветочным, но запах слабый. Но для нас важны не его парфюмерные свойства, а противовоспалительные и антимикробные. Благодаря ему уходят зуд и воспаление.
Витамин Е — альфа-токоферол
Ещё мы добавили туда масляный экстракт календулы, который стабилизировали витамином Е, чтобы не окислялся. Обычно традиционным антиоксидантом в составах является витамин C, но в этот раз положить его было невозможно. Аскорбиновая кислота и её соли в маслах и силиконах нерастворимы. Поэтому мы воспользовались жирорастворимым витамином E, который отлично защищает нежные органические компоненты от окисления. Заодно он же вместе с витамином А прикрывает повреждённую кожу от свободнорадикального повреждения, тормозя перекисное окисление липидов клеточных мембран.
Аскорбиновая кислота и её соли в маслах и силиконах нерастворимы. Поэтому мы воспользовались жирорастворимым витамином E, который отлично защищает нежные органические компоненты от окисления. Заодно он же вместе с витамином А прикрывает повреждённую кожу от свободнорадикального повреждения, тормозя перекисное окисление липидов клеточных мембран.
Кроме того, в составе присутствует сквалан — углеводород тритерпенового ряда, собственный аналог которого синтезируется кожей. Он тоже обладает противовоспалительным эффектом и помогает сформировать защитный слой.
Ну и совсем перфекционизма ради мы добавили туда комплекс полиненасыщенных жирных кислот, который ещё иногда называют «витамин F». Хотя где-то с 1930 года его из витаминов перенесли в группу незаменимых жиров и жирных кислот. Эта группа более известна как Омега-3-и Омега-6-ненасыщенные кислоты. В нашем случае их источником является комплекс из натуральных растительных масел, которые заодно улучшают структурные свойства средства.
И немного антидепрессантов
Напоследок я хотела поделиться интересным наблюдением в лечении атопического дерматита. У меня есть знакомый атопик, который страдал уже лет 15 от кожных проявлений на коже под коленями. Вся классическая картина — воспаление, высушенная лихенизированная кожа и постоянный зуд. Так получилось, что невролог назначила ему антидепрессанты для терапии другой патологии. Внезапно где-то через полгода пациент заметил, что проблемы с кожей почти полностью исчезли.
Я поискала научные публикации на эту тему и наткнулась на интересную статью, где у пациентов без клинической депрессии применялся бупропион в малых дозах. В результате у 60 % людей с атопическим дерматитом отметили значительное улучшение. Похоже, что периферическая нервная система, в частности норадренэргические нейроны, могут значительно влиять на течение заболевания. И вот ещё одна неплохая обзорная статья на эту тему.
Важно! Что бы вы ни делали со своим организмом, обязательно сначала дойдите до врача.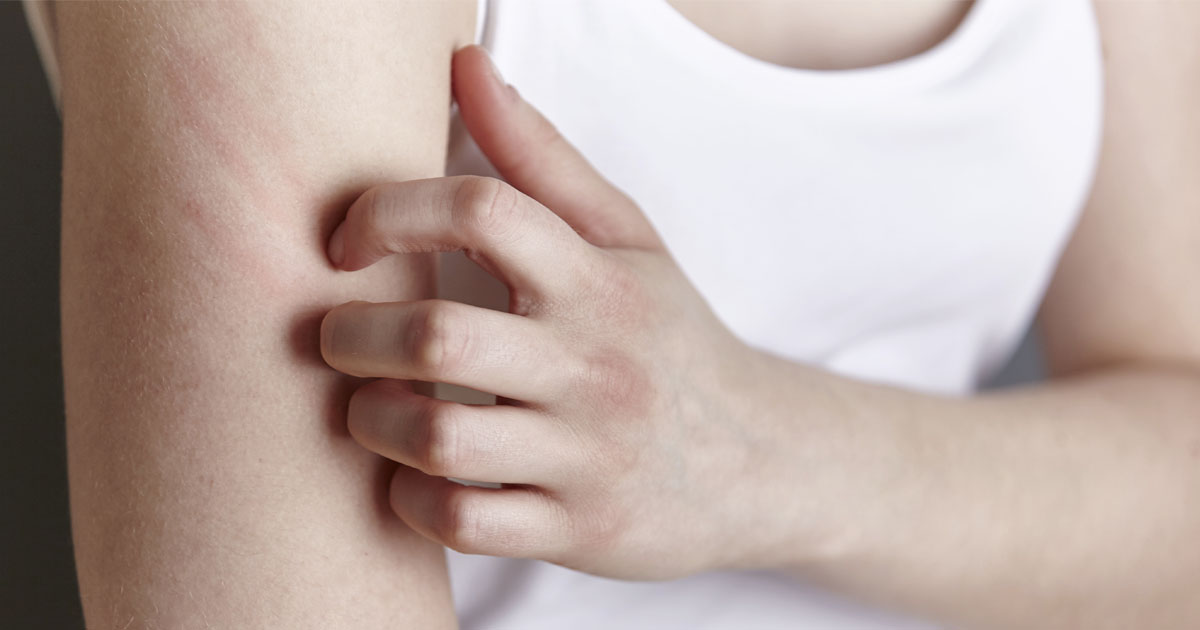 Не надо принимать антидепрессанты просто так и не надо пытаться лечить хронические поражения кожи по советам из Интернета. Сначала — врач, потом — остальное. Ну а если вам захочется немного больше узнать о хрониках нашей лаборатории — заходите на наш канал в Telegram (@geltek_cosmetics). Там мы рассказываем интересные штуки о нашей работе.
Не надо принимать антидепрессанты просто так и не надо пытаться лечить хронические поражения кожи по советам из Интернета. Сначала — врач, потом — остальное. Ну а если вам захочется немного больше узнать о хрониках нашей лаборатории — заходите на наш канал в Telegram (@geltek_cosmetics). Там мы рассказываем интересные штуки о нашей работе.
Нейродермит (атопический дерматит). Как его лечить?
Нейродермит
Является рецидивирующим заболеванием, которое проявляетс двумя основными симптомами: воспалением и зудом кожи.Это хроническое заболевание, которое может проявится в детстве и сопровождать вас на протяжении всей жизни. Людям с нейродермитом живется очень не просто из-за частого проявления симптомов. При борьбе с этой болезнью, главная задача — максимально продлить периоды спокойствия кожи.
Точные причины заболевания не установлено, но принято считать что оно обусловлено генетическими факторами, и особенностями кожных покровов. Существуют факторы, которые чаще всего провоцируют проявление или обострение нейродермита (о них мы расскажем в нашей статье).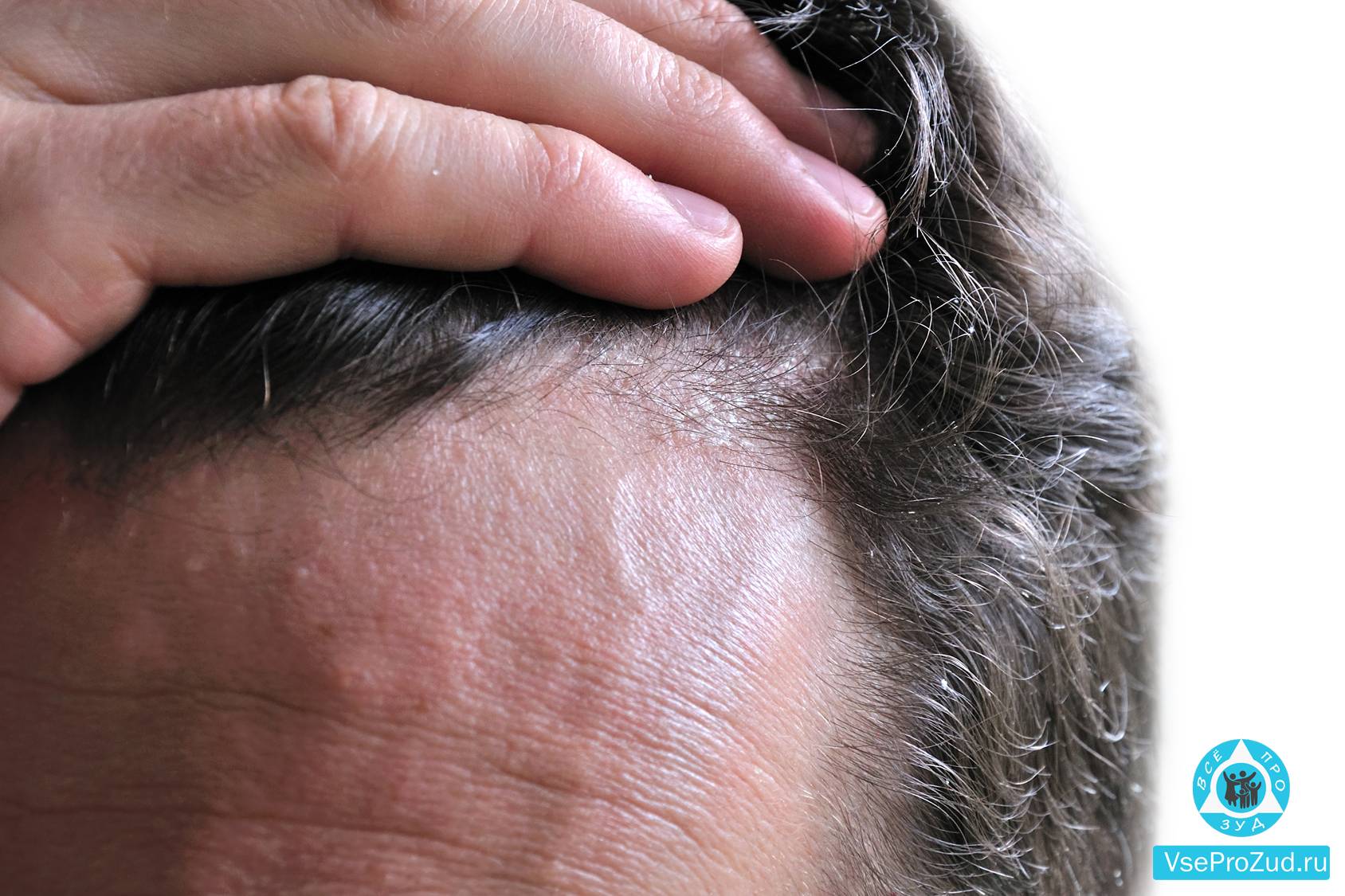
В наши дни термин «нейродермит» является заменой термина — атопический дерматит. Проводимые исследования доказали, что толчком к развитию болезни является стресс или вирусная инфекция (у взрослых). Подавляющее большинство больных узнали о своем диагнозе при проявлении симптомов в детстве (до 7 лет). В детском возрасте проявления провоцирует аллергия.
Симптомы
Нейродермит имеет ярко-выраженные симптомы, а именно: сильный зуд, шелушение кожи, покраснение (на локтевых и коленных сгибах и кожных складках на шее). Кроме того, на лице могут образовываться гнойные образования и сыпь. Иногда болезнь сочетается с другими болезнями, такими как астма, аллергический ринит, поллионоз.
Факторы влияющие на обострение нейродермита:
- • Постоянный контакт с возможными аллергенами: пылью, шерстью животных, пыльцой растений, пищевыми аллергенами;
- • Стрессы, сильные эмоциональные потрясения;
- • Сбои в работе гормональной системы;
- • Проблемы ЖКТ;
- • Неправильное использование медицинских препаратов;
- • Несоблюдение правил гигиены.

* Атопический дерматит связан с наследственностью, поэтому если у одного или обоих родителей присутствует данное заболевание, с большой долей вероятности оно передастся будущему ребенку.
Проявления болезни на различных стадиях.
Обычно самые первые проявления нейродермита заметны в первые месяцы жизни. Они проявляются в виде шелушащихся покраснений кожи на лице (вокруг глаз, за ушами, в области бровей, на щеках). По мере взросления ребенка, локация покраснений может меняться (слизистая глаз, носа, половых органов. Обострения чаще всего происходят в осенне-зимний период, а летом состояние улучшается. Самым заметным симптомом является сильный зуд! Он носит патологический характер. При чесании образуются микро-раны через которые может попасть инфекция. Именно поэтому следует бороться с симптомами нейродермита.
Иногда (во время ремиссии) симптомы облегчаются или пропадают совсем. Этот период может длиться от нескольких недель до нескольких лет. Если симптомы нейродермита не беспокоят вас более 7 лет, значит можно говорить о вашем выздоровлении. Однако, так как болезнь до конца не изучена — нет четкого понимания, ушла ли болезнь навсегда. Существует вероятность ее возвращения.
Если симптомы нейродермита не беспокоят вас более 7 лет, значит можно говорить о вашем выздоровлении. Однако, так как болезнь до конца не изучена — нет четкого понимания, ушла ли болезнь навсегда. Существует вероятность ее возвращения.
Диагностика нейродермита.
При проявлении симптомов следует обращаться к дерматологу для постановки диагноза. При наличии хотя бы 3-ех из перечисленных факторов, врач заподозрит нейродермит:
- • Зуд кожи;
- • Видимость кожных поражений;
- • Наследственный фактор;
- • Наличие рецидивов;
- • Обострения при аллергии или сильном стрессе;
- • Частые инфекции кожных покровов;
- • Темные круги вокруг глаз;
- • Обострения в осенне-зимний период;
- • Сухость кожи;
- • Появление дополнительных складах на нижних веках.
* После изучения факторов диагноз подтверждают или опровергают лабораторными исследованиями. Назначается общий и биохимический анализ крови, мочи и кала, а также аллергопробы.
Профилактика и лечение нейродермита.
Терапия заболевания предполагает две цели — устранить имеющиеся нарушения организма,и уменьшить продолжительность и частоту рецидивов заболевания. В данном случае уместно комплексное лечение,а именно — сочетание улучшения условий больного и прием антигистаминных и гормональных препаратов.
Для начала, необходимо исключить контакт больного с потенциальными аллергенами. Рекомендуется строгая диета, которая исключает все острое, цитрусосодержащее, шоколад, яйца, молока и какао. В помещении должна часто проводится влажная уборка, а также отсутствовать ковры, перьевые подушки, домашние животные.
Медикаментозная терапия должна начинаться с приема антигистаминных средств (II-ого и III-его поколения). Список препаратов должен быть написан вашим лечащим врачом, исходя из индивидуального протекания вашей болезни. В особо тяжелых случаях (при присоединении дополнительной инфекции через поврежденные участки кожи), могут быть назначены системные антибиотики широкого спектра действия.
Физиотерапия может применяться при лечении хронического нейродермита. На пораженные участки воздействуют ультразвуком, ультрафиолетом, током, магнитом, озоном, кислородом, а также комбинацией химического и физического воздействия. Методы могут иметь противопоказания, поэтому необходимо обсуждать данный метод лечения со своим лечащим врачом.
Местное лечение подразумевает использование средств, которые можно нанести прямо на пораженный участок (гели, мази). Эта группа лекарств приносит наиболее выраженный эффект снятия симптомов атопического дерматита. Делятся эти средства на две группы: гормональные и негормональные. Выбор в пользу тех или иных средств, должен быть одобрен вашим лечащим врачом.
Вывод.
Нейродермит (или атопический дерматит) — является хроническим заболеванием, которое может способствовать попаданию других инфекций в организм. Для диагностики заболевания,облегчения симптомов и лечения — необходимо консультация опытного врача-дерматолога.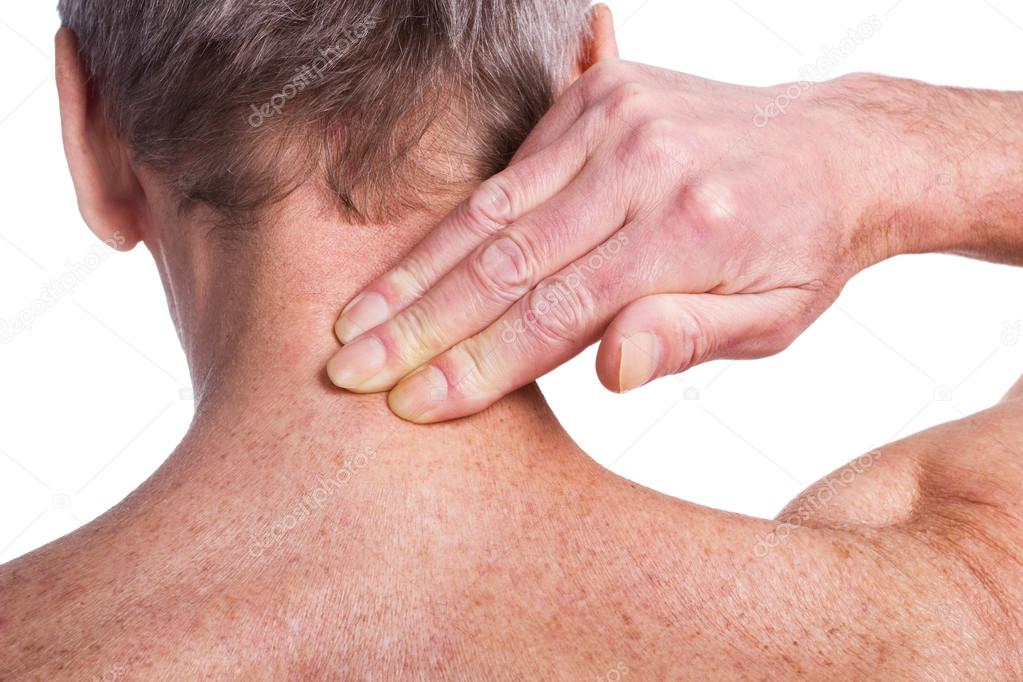 В нашей многопрофильной клинике Sante Clinic работают опытные врачи, которые помогут вам точно установить диагноз и подобрать правильное лечение. Без очередей и не комфортных условий приема! Ждем вас в Sante Clinic!
В нашей многопрофильной клинике Sante Clinic работают опытные врачи, которые помогут вам точно установить диагноз и подобрать правильное лечение. Без очередей и не комфортных условий приема! Ждем вас в Sante Clinic!
В Дерматологию
Атопический дерматит — диагностика, симптомы и лечение в EMC
Атопический дерматит (или нейродермит) — одно из наиболее распространенных кожных заболеваний. Это воспалительное поражение кожи аллергической природы, которое вызывает множество различных факторов — аллергенов, поступающих в организм с пищей, контактным путем (при соприкосновении с кожей) или при вдыхании. Основные проявления — кожные высыпания, чаще всего в местах крупных складок, лица, шеи и главное – зуд. Начинаясь, как правило, в детском возрасте, заболевание принимает хронический характер и протекает с периодами обострений.
С момента открытия заболевание имело более ста обозначений, пока в 1923 году Coca и Cooke не предложили термин «atopia» (с греч. — странность, необычность) для определения состояния гиперчувствительности при поллинозе, астме, “атопической экземе”, которая позже в 1933 году была переименована Wize и Sulzberger в «атопический дерматит». С тех пор это название является общепринятым.
— странность, необычность) для определения состояния гиперчувствительности при поллинозе, астме, “атопической экземе”, которая позже в 1933 году была переименована Wize и Sulzberger в «атопический дерматит». С тех пор это название является общепринятым.
Атопический дерматит – мультифакторное воспалительное заболевание кожи. На его развитие влияют наследственность, нарушения в работе иммунной системы и неблагоприятная окружающая среда.
Причины возникновения заболевания
Первичное появление симптомов заболевания происходит под влиянием различных внешних и внутренних факторов, преимущественно у детей первых лет жизни. Атопический дерматит может рецидивировать, что часто приводит к психологическим проблемам в процессе становления личности и снижению качества жизни во взрослом возрасте.
Одна из главных причин развития атопического дерматита — генетическая предрасположенность. Доказано, что в развитии аллергических заболеваний могут участвовать более 20 генов.
Согласно исследованиям, атопический дерматит развивается у 80% детей, родители которых страдают этим заболеванием. Более 50% детей наследуют эту болезнь, если болен только один родитель. При этом, если атопический дерматит диагностирован у матери, риск повышается в 1,5 раза.
Стадии развития заболевания
Чаще всего атопический дерматит проявляется в детском возрасте и имеет различные стадии течения, симптомы могут различаться в зависимости от возраста.
Единой общепринятой классификации атопического дерматита не существует, но есть рабочая версия, согласно которой выделяются 4 стадии заболевания.
Начальная стадия. Как правило, развивается у детей с повышенной ранимостью кожи и слизистых, неустойчивостью водно-солевого обмена, склонностью к аллергическим реакциям и снижением сопротивляемости к различным инфекциям. Отличительные симптомы стадии: гиперемия, отечность и шелушение кожи на щеках. При своевременной и правильной терапии излечивается полностью. Симптомы не проходят самостоятельно, при неправильном и несвоевременном лечении возможно обострение симптомов или переход заболевания в более тяжелую стадию.
Симптомы не проходят самостоятельно, при неправильном и несвоевременном лечении возможно обострение симптомов или переход заболевания в более тяжелую стадию.
Стадия выраженных кожных изменений, или стадия прогрессирования. Практически всегда включает две фазы: острую и хроническую.
Стадия ремиссии. Исчезновение или значительное сокращение симптомов. Длительность стадии – от нескольких недель до 5-7 лет. В сложных случаях заболевание протекает без ремиссии и сохраняется всю жизнь.
Стадия клинического выздоровления. По данным клинической диагностики проявления заболевания отсутствуют в течение 3-7 лет и более.
Формы атопического дерматита
Для каждой формы характерно наличие зуда разной интенсивности.
Младенческая форма (с рождения до 2 лет). На коже появляются покраснения и маленькие пузырьки, из которых при нажатии выделяется кровянистая жидкость. Жидкость, высыхая, превращается в желтовато-коричневые корочки. Зуд усиливается по ночам. Вследствие расчесов появляются следы и трещины на коже. Симптомы чаще всего проявляются на лице, могут быть на руках и ногах (в локтевых и подколенных сгибах), ягодицах.
Зуд усиливается по ночам. Вследствие расчесов появляются следы и трещины на коже. Симптомы чаще всего проявляются на лице, могут быть на руках и ногах (в локтевых и подколенных сгибах), ягодицах.
Детская форма (3-7 лет). На коже появляются краснота, отек, корочки, нарушается целостность кожных покровов, кожа становится толще, сильнее проявляется кожный рисунок. Образуются узелки, бляшки и эрозии. Трещины на ладонях, пальцах и стопах причиняют сильную боль.
Подростковая форма (8 лет и старше). На коже появляются красные бляшки с расплывчатыми краями, выраженная сухость кожи, множество зудящих трещин. Наиболее часто заболевание локализуется на сгибательных поверхностях рук и ног, запястьях, тыльной поверхности стоп и ладоней.
Распространенность атопического дерматита
Ограниченный. Заболевание проявляется только в области шеи, запястья, локтевых и подколенных сгибов, ладоней и тыльной стороны стоп. Остальная поверхность кожи остается без изменений.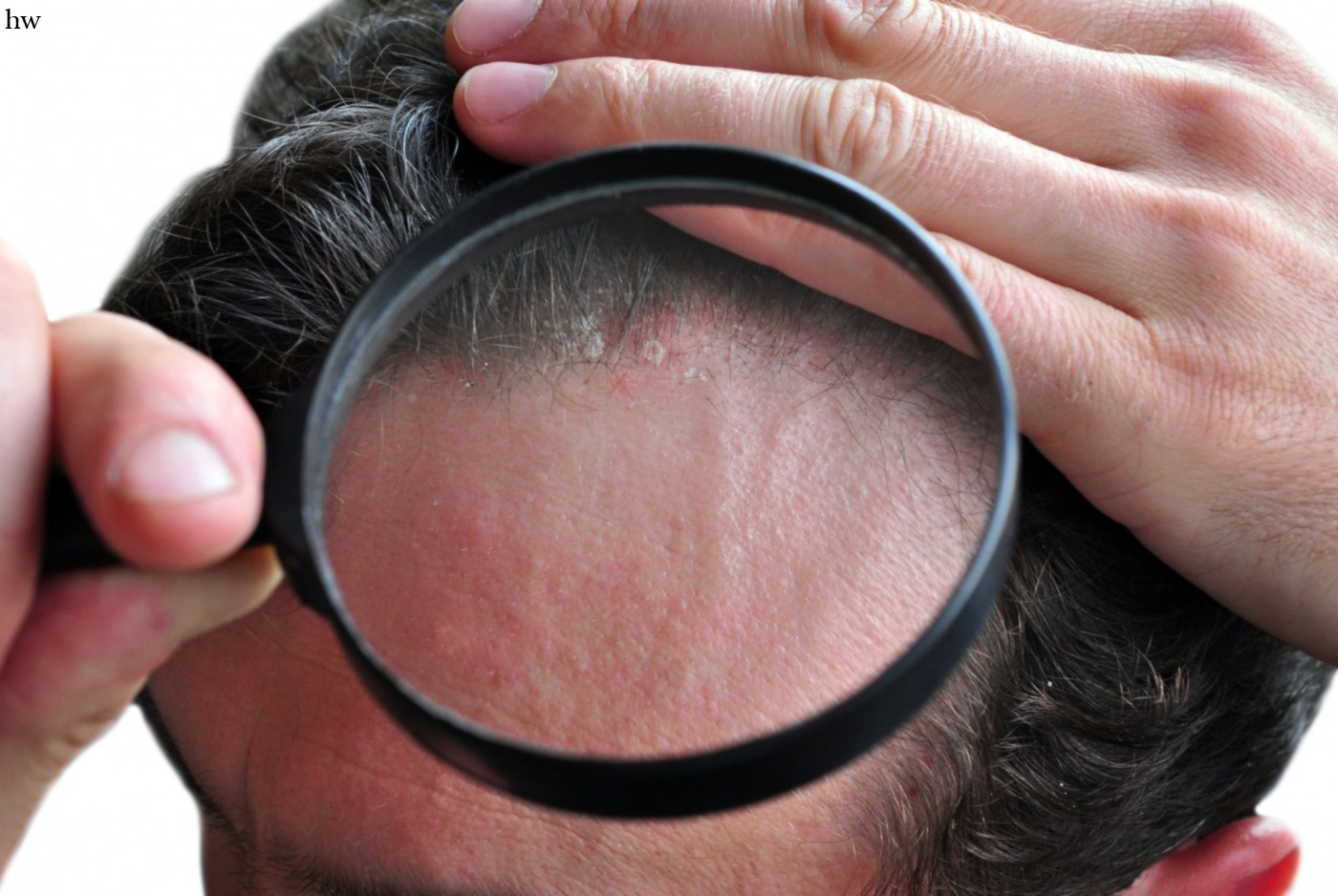 Зуд умеренный.
Зуд умеренный.
Распространенный. Заболевание занимает более 5% поверхности тела. Высыпания распространяются на конечности, грудь и спину. Остальные кожные покровы приобретают землистый оттенок. Зуд становится интенсивнее.
Диффузный. Поражается вся поверхность кожи. Зуд выраженный и интенсивный.
Тяжесть течения
Оценивается на основе интенсивности кожных высыпаний, распространенности процесса, размеров лимфатических узлов и др.
Легкое течение. Отличается легкой гиперемией, выделением жидкости (экссудацией), шелушением, единичными высыпаниями, слабым зудом. Обострения происходят 1-2 раза в год.
Течение средней тяжести. Усиливается выделение жидкости, появляются множественные очаги поражения. Зуд становится более интенсивным. Обострения происходят 3-4 раза в год.
Тяжелое течение. Появляются множественные обширные очаги поражения, глубокие трещины, эрозии. Зуд усиливается, становится непроходящим.
Симптоматика
Клинические проявления характеризуются эритематозными, экссудативными и лихенойдными высыпаниями, которые сопровождаются интенсивным зудом. Атопический дерматит часто связан с аномалиями барьерной функции кожи, сенсибилизацией к аллергенам и рецидивирующими кожными инфекциями. Дисбактериоз микробиоты кожи также может играть ключевую роль в развитии атопического дерматита. Научно доказано, что атопический дерматит является кожным симптомом системного расстройства и часто проявляется, как первый шаг в так называемом «атопическом марше», который вызывает бронхиальную астму, пищевую аллергию и аллергический ринит.
Основные симптомы атопического дерматита
- ихтиоз, ксероз, сухая кожа
- гиперлинеарность ладоней
- потемнение кожи глазниц
- признак Гертога (недостаток или отсутствие волос с наружной части бровей)
- складка Денье-Моргана (продольная складка нижнего века)
- стойкий белый дермографизм
- белый лишай, волосяной лишай
- фолликулярный кератоз
- складки на передней поверхности шеи
Дополнительные симптомы:
- бледность лица
- низкая граница роста волос
- замедленная реакция на ацетилхолин
- линейные борозды на кончиках пальцев
- кератоконус или катаракта
Как диагностировать атопический дерматит?
Диагностика атопического дерматита начинается с обязательного посещения врача дерматолога-аллерголога. В расширенную аллергодиагностику входят лабораторные анализы крови на аллергены, диагностика пищевой непереносимости, молекулярная диагностика, а также прик-тесты.
В расширенную аллергодиагностику входят лабораторные анализы крови на аллергены, диагностика пищевой непереносимости, молекулярная диагностика, а также прик-тесты.
Молекулярная диагностика — самый современный метод, позволяющий максимально точно и быстро выявить причинно-значимые факторы заболевания даже в самых сложных случаях, когда остальные виды анализов оказываются неинформативными.
Основные критерии диагностики:
- Зуд кожи
- Высыпания на коже: у детей до 2 лет – на лице и на сгибах локтей и коленей, у детей старшего возраста и взрослых – утолщение кожи, усиление рисунка, пигментация и расчёсы в области сгибов конечностей
- Хроническое течение с возможностью рецидивов
- Наличие атопических заболеваний в семейном анамнезе
- Заболевание впервые появилось в возрасте до 2 лет
Дополнительные показатели:
- Сезонность обострений (прогрессирование осенью и зимой, регрессирование летом)
- Обострение заболевания при наличии провоцирующих факторов (аллергены, пищевые продукты, стресс и т.
 д.)
д.) - Повышение общего и специфических IgE в крови
- Повышение уровня эозинофилов (подвид гранулоцитарных лейкоцитов) в крови
- Гиперлинеарность ладоней (повышенное количество складок) и подошв
- Фолликулярный гиперкератоз («гусиная кожа») на плечах, предплечьях, локтях
- Появление зуда при повышенном потоотделении
- Сухость кожи (ксероз)
- Белый дермографизм
- Склонность к кожным инфекциям
- Локализация патологического процесса на кистях и стопах
- Экзема сосков
- Рецидивирующие конъюнктивиты
- Гиперпигментация кожи в области вокруг глаз
- Складки на передней поверхности шеи
- Симптом Дэнье-Моргана
- Хейлит (воспаление красной каймы и слизистой оболочки губ)
Для установления диагноза необходимо сочетание 3 основных и не менее 3 дополнительных критериев.
Диагностика эффективности терапии
Оценка степени тяжести
- EASI: индекс площади и тяжести экземы (для врача).
 Оценка распространенности в 4 отдельных областях (голова и шея, туловище, верхние конечности, нижние конечности).
Оценка распространенности в 4 отдельных областях (голова и шея, туловище, верхние конечности, нижние конечности). - POEM: опросник выраженности экземы (для пациентов). Пациент сам оценивает выраженность и интенсивность симптомов за последние 7 дней, отвечая на вопросы анкеты.
Оценка качества жизни пациента
- Дерматологический индекс качества жизни (DLQI). Пациент оценивает влияние заболевания на выраженность симптомов, ощущений, повседневную активность, досуг, трудовую/учебную производительность, личные взаимоотношения и лечение в течение короткого промежутка времени (1 неделя)
- Опросник WPAI:SHP. Оценка влияния атопического дерматита на продуктивность в течение последних 7 дней. Как течение заболевания сказывалось на возможности работать и выполнять ежедневные активности.
Осложнения болезни
Атопический дерматит часто осложняется развитием вторичной инфекции (бактериальной, грибковой или вирусной). Самое частое инфекционное осложнение – появление вторичной бактериальной инфекции в виде стрепто- и/или стафилодермии. Пиококковые (гнойные) осложнения проявляются в виде различных форм гнойного поражения кожи: остиофолликулитов, фолликулитов, вульгарного или стрептококкового импетиго, фурункулов.
Пиококковые (гнойные) осложнения проявляются в виде различных форм гнойного поражения кожи: остиофолликулитов, фолликулитов, вульгарного или стрептококкового импетиго, фурункулов.
Различная грибковая инфекция (дерматофиты, дрожжеподобные, плесневые и другие виды грибов) также часто усложняет течение атопического дерматита, негативно влияет на результативность лечения. Наличие грибковой инфекции может изменить симптоматику атопического дерматита: возникают очаги с четкими фестончатыми и приподнятыми краями, часто рецидивирует хейлит, возможны поражения заушных, паховых складок, ногтевого ложа, гениталий.
Пациенты с атопическим дерматитом чаще страдают вирусной инфекцией (вирусом простого герпеса, вирусом папилломы человека). Герпетическая инфекция может провоцировать развитие редкого и тяжелого осложнения – герпетической экземы Капоши. При экземе Капоши появляются распространенные высыпания, сильный зуд, повышается температура, быстро присоединяется гнойная инфекция. В ряде случаев поражается центральная нервная система, глаза, развивается сепсис.
Увеличение лимфатических узлов в шейной, подмышечной, паховой и бедренной областях может быть связано с обострением атопического дерматита. Данное состояние проходит самостоятельно, либо после адекватно проведенного лечения.
Офтальмологические осложнения атопического дерматита — рецидивирующие конъюнктивиты, сопровождающиеся зудом. Хронический конъюнктивит может прогрессировать в эктропион (выворот века) и вызывать слезотечение.
Способы лечения
Эффективное лечение атопического дерматита невозможно без системного подхода, который включает в себя:
- Элиминационные мероприятия: предотвращение контакта с раздражителями, в том числе в продуктах питания, и бытовыми аллергенами.
- Вне зависимости от тяжести течения заболевания при необходимости лечение дополняют антигистаминными препаратами, антибактериальными, противовирусными и антимикотическими средствами.
- Смягчающие и увлажняющие средства для восстановления нарушенной барьерной функции кожи.
 В настоящее время известно, что добавление смягчающего средства с преобладанием церамидов к стандартной терапии приводит как к клиническому улучшению, так и к уменьшению потери воды через кожу и улучшению целостности рогового слоя. Данные средства рекомендуется использовать в качестве поддерживающей терапии в период ремиссии.
В настоящее время известно, что добавление смягчающего средства с преобладанием церамидов к стандартной терапии приводит как к клиническому улучшению, так и к уменьшению потери воды через кожу и улучшению целостности рогового слоя. Данные средства рекомендуется использовать в качестве поддерживающей терапии в период ремиссии. - Топические глюкокортикостероиды являются основой противовоспалительного лечения, показывая высокую эффективность в борьбе с острым и хроническим воспалением кожи при ограниченных поражениях. Из-за опасений по поводу возможных побочных эффектов, связанных с постоянным применением, данные препараты не используются для поддерживающей терапии.
- Ингибиторы кальциневрина абсолютно безопасны при поражении кожи лица и век. Несколько исследований крема пимекролимус выявили, что применение препарата на самых ранних стадиях заболевания приводит к значительному уменьшению потребности в «спасательной» терапии глюкокортикостероидами.
- При среднетяжелом течении актуально использование фототерапии.
 Она воздействует на воспалительные клетки (нейтрофилы, эозинофилы, макрофаги, клетки Лангерганса) и изменяет выработку цитокинов, также обладает стойким антибактериальным эффектом. Более того, фототерапия лучами УФ-спектра способна оказывать нормализующее влияние на иммунный статус.
Она воздействует на воспалительные клетки (нейтрофилы, эозинофилы, макрофаги, клетки Лангерганса) и изменяет выработку цитокинов, также обладает стойким антибактериальным эффектом. Более того, фототерапия лучами УФ-спектра способна оказывать нормализующее влияние на иммунный статус. - При тяжелом течении атопического дерматита кроме топических средств лечение включает в себя использование системных глюкокортикостеройдов короткими курсами и циклоспорина. В 55% случаев положительный эффект наступает после 6-8 недель использования. Непрерывная терапия не рекомендована более 1-2 лет, потому что циклоспорин обладает потенциальной токсичностью.
- Биологическая терапия в лечении атопического дерматита.
Дупилумаб — первое в мире средство от атопического дерматита на основе моноклональных антител. Это класс препаратов, которые обладают высокой селективностью в отношении ключевых компонентов патологического процесса. Антитела обладают способностью точно связываться с антигеном благодаря специальным антигенсвязывающим участкам, имеющим к нему высокую специфичность.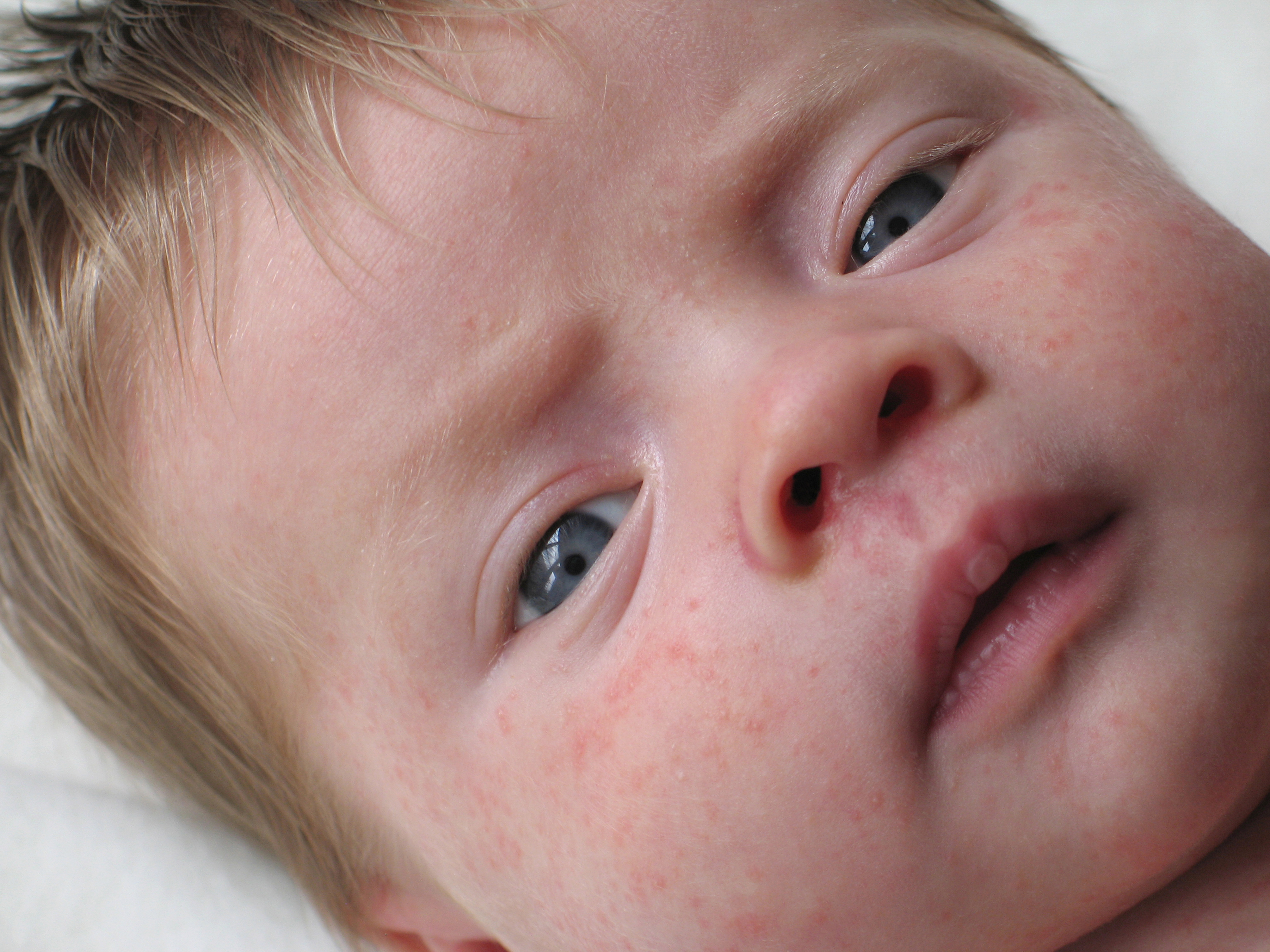 Для лекарств на основе антител это определяет их селективность в отношении конкретной мишени. Новые лекарства действуют там, где предыдущие препараты бессильны. По этой причине они могут быть эффективнее или использоваться в случаях, когда болезнь оказалась резистентной к традиционным препаратам.
Для лекарств на основе антител это определяет их селективность в отношении конкретной мишени. Новые лекарства действуют там, где предыдущие препараты бессильны. По этой причине они могут быть эффективнее или использоваться в случаях, когда болезнь оказалась резистентной к традиционным препаратам.
Также недавно было выявлено, что омализумаб является наиболее эффективным препаратом в лечении аллергической астмы и аллергического ринита. Таким образом, он может потенциально нейтрализовать действие иммуноглобулина при атопическом дерматите.
Профилактика атопического дерматита
При атопическом дерматите кожный зуд могут спровоцировать даже вполне безобидные факторы, например, одежда и влага. Именно поэтому рекомендуется носить натуральные ткани и избегать интенсивных физических нагрузок. Стиральные порошки, даже в небольших количествах остающиеся на белье и одежде, могут раздражать кожу, поэтому рекомендуется использовать гипоаллергенные стиральные порошки на основе мыла, добавляя повторный цикл полоскания белья.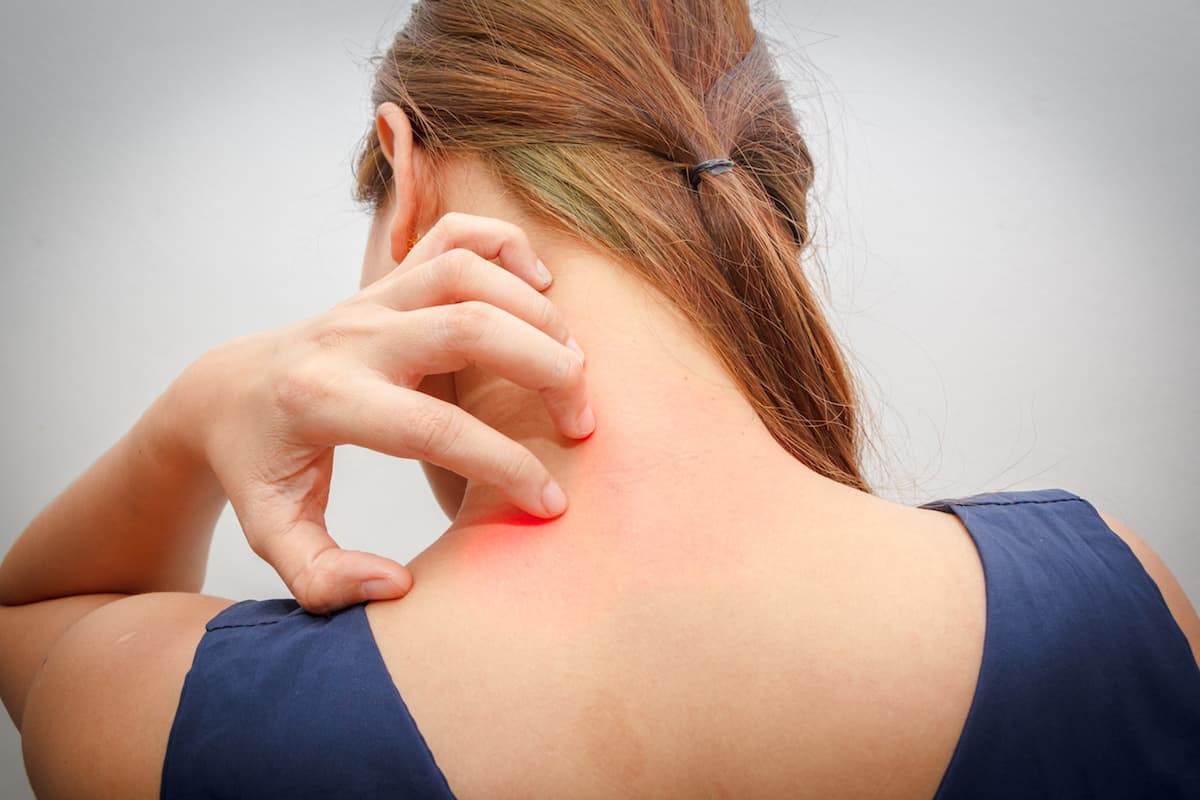 Следует также исключить средства, содержащие отдушки и консерванты, а новые косметические продукты перед употреблением пробовать на небольшом участке кожи.
Следует также исключить средства, содержащие отдушки и консерванты, а новые косметические продукты перед употреблением пробовать на небольшом участке кожи.
Необходимо очищать и увлажнять кожу, т.к. при атопическом дерматите из-за нарушений в липидном обмене кожи повышается ее сухость. Нарушение защитной функции может стать причиной развития вторичных бактериальных, вирусных и грибковых инфекций. Именно поэтому кожа при атопическом дерматите требует особого ухода: очищающие средства для душа («мыло без мыла»), а также масла для ванн; после мытья не растирая кожу необходимо сразу нанести увлажняющее средство. Увлажняющие кремы и бальзамы можно наносить несколько раз в день.
Первичная профилактика
Первичная профилактика направлена на предупреждение развития атопического дерматита и должна проводиться еще во время беременности. Известно, что заболевание передается по наследству, и если оно есть у обоих родителей, вероятность заболеть у будущего ребенка 60 – 80%.
Рекомендуется исключить из рациона беременной высокоаллергенные продукты, такие, как шоколад, цитрусовые, мед, орехи и др. С другой стороны, питание должно быть разнообразным, нужно избегать одностороннего углеводного питания. Важно своевременное лечение гестозов, которые значительно повышают проницаемость барьера «плацента-плод» и способствуют аллергизации. Рекомендуется ограничить медикаментозную нагрузку, так как многие лекарственные средства могут вызывать аллергию. Исключение перегрузок на работе и профессиональной вредности во время беременности.
Не менее важна профилактика после рождения ребенка, где очень важную роль играет грудное вскармливание, так как грудное молоко максимально адаптировано под потребности новорожденного и не содержит чужеродных белков, на которые может возникать аллергия.
Ребенку с предрасположенностью к атопическому дерматиту медикаментозное лечение должно назначаться только по четко обоснованным показаниям, так как лекарства могут выступать в роли аллергенов, стимулирующих выброс иммуноглобулина.
Вторичная профилактика
Проводится, когда у ребенка диагностирован атопический дерматит и предназначена для снижения количества обострений и улучшения качества жизни.
Обострения атопического дерматита могут вызывать:
- клещи домашней пыли;
- плесень, образующаяся на земле домашних растений и в сырых помещениях;
- компоненты косметических или моющих средств;
- шерсть животных и др.
В этом случае помогут регулярная влажная уборка (в том числе – с использованием моющих пылесосов), частая смена постельного белья, обработка стен с кафельным покрытием противогрибковыми растворами, использование одежды из натуральных тканей (кроме шерсти).
Записаться на прием к дерматологу ЕМС можно по телефону: +7 (495) 933 66 55.
Экзема от стресса, или Как вылечить атопический дерматит? | Здоровая жизнь | Здоровье
А суть одна: атопический дерматит (будем называть его так) – наследственное, иммунно-аллергическое заболевание, которым, по некоторым данным, страдают 10–20% населения развитых стран мира.
Наш эксперт – врач-дерматолог, кандидат медицинских наук Лариса Котова.
Болезнь больших городов
С проявлениями атопического дерматита (от греческого «атопос» – странный, чудной) автор этого материала встречалась неоднократно. Время от времени это неприятное заболевание одолевало одну из моих подруг. Как правило, обострению предшествовал сильный стресс. Стоило ей поволноваться, как ее шея и руки покрывались экземой – зудящей, мокнущей коркой, избавиться от которой (и то не сразу) помогала гормональная мазь.
| Важно | |
|---|---|
В последнее время весьма распространенным явлением стало самолечение. В случае с атопическим дерматитом это может иметь роковые последствия. Тем более если речь идет о гормональных препаратах. При неадекватном их использовании и при резкой отмене можно получить еще большее обострение болезни, чем до их приема.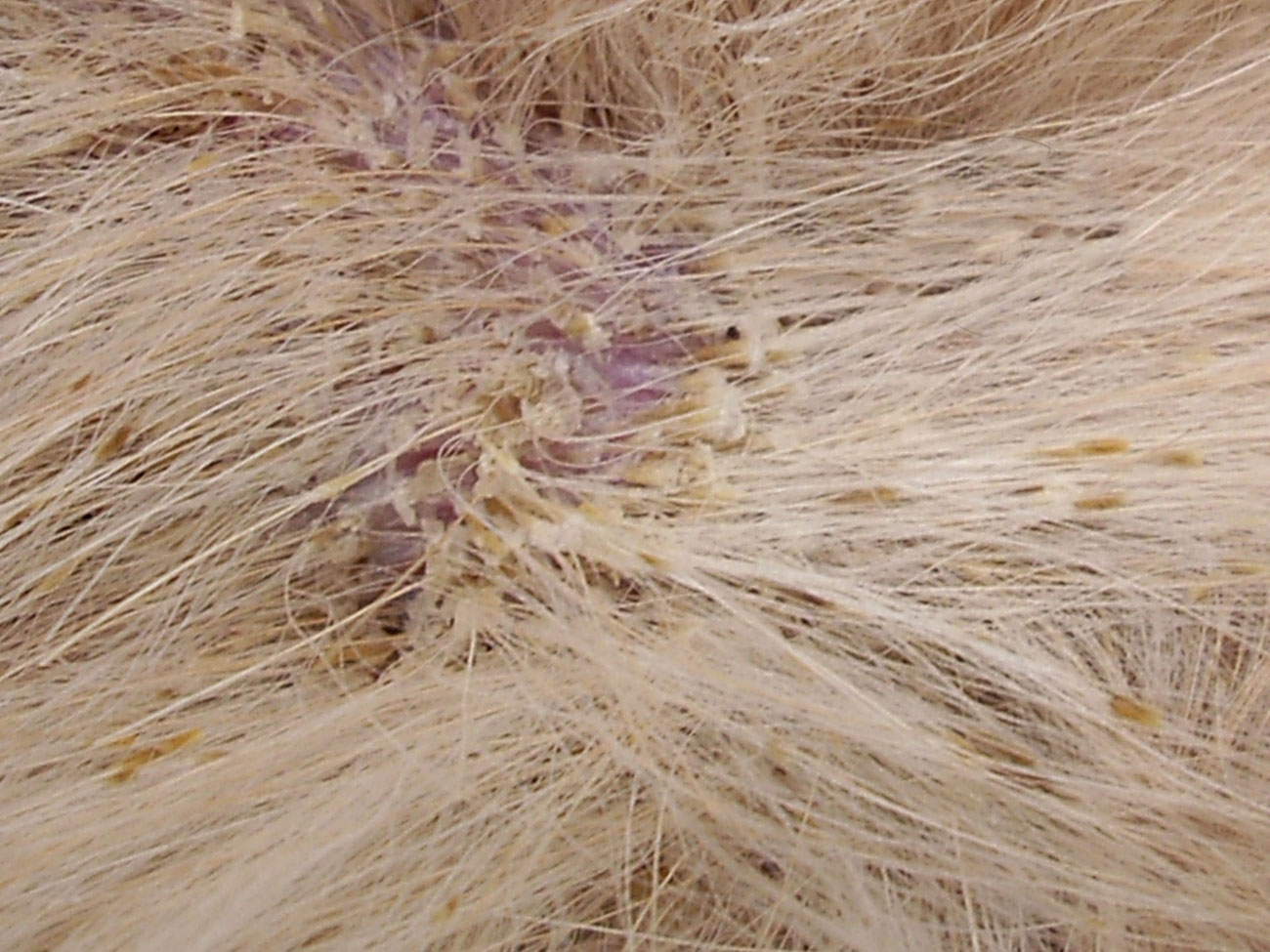 Не говоря уже о серьезных побочных эффектах такой терапии, назначить которую может только врач. Не говоря уже о серьезных побочных эффектах такой терапии, назначить которую может только врач.Ведущим врачом у пациентов с атопическим дерматитом должен быть дерматолог, взаимодействующий с аллергологом и другими специалистами (невропатологом, гастроэнтерологом). |
|
По словам нашего эксперта Ларисы Котовой, при атопическом дерматите подобная картина наблюдается довольно часто. Помимо шеи и локтевых сгибов рук излюбленные места локализации зудящих корок – кожа вокруг глаз, рта (хейлит), в области мочки ушей, подколенных ямок. Площадь кожного поражения может быть и совсем локальной.
Но одной кожей атопический дерматит, как правило, не ограничивается. Недередко к поражениям кожи присоединяется респираторный синдром, напоминающий по своим проявлениям приступы бронхиальной астмы.
Нередко таких больных (в детском возрасте) безуспешно лечат от аденоидов. До тех пор, пока страдалец не попадет на прием к … аллергологу-дерматологу.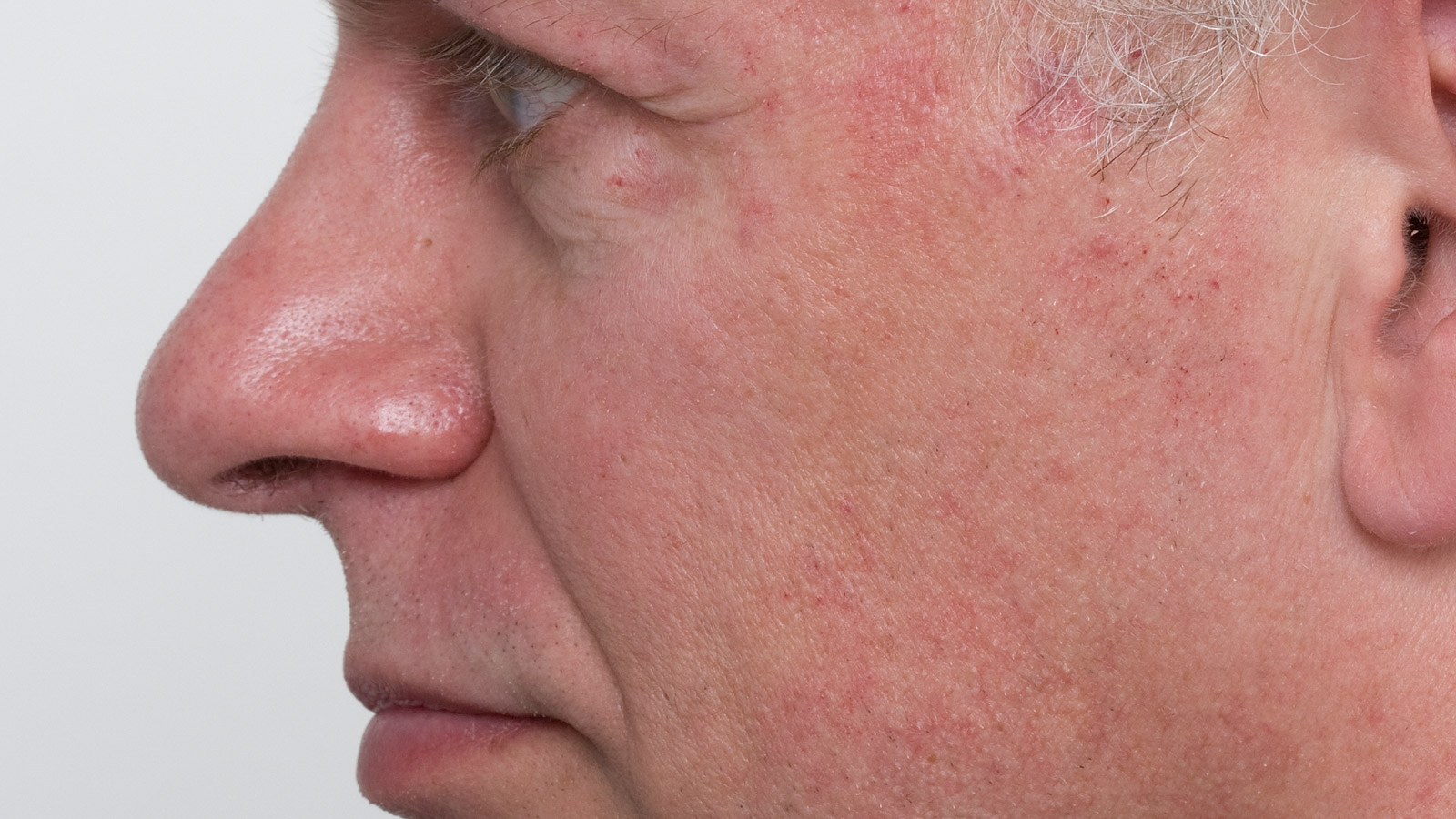
Такие сочетанные формы болезни в последнее время встречаются все чаще и чаще, что большинство специалистов связывают с ухудшающейся экологической обстановкой. Неслучайно атопический дерматит называют болезнью больших городов.
Причины и следствие
Как правило, недуг заявляет о себе в раннем детстве, но может появиться и в зрелом возрасте, то затухая, то возникая вновь.
Толчком к обострению может послужить все что угодно: половое созревание (в детском возрасте), эмоциональные перегрузки (у тех же детишек вспышки атопического дерматита часто совпадают с первым выходом в детский сад и в школу), прием антибиотиков, нарушение режима питания и т. д.
Болезнь часто носит сезонный характер. Весна и осень для атопиков – самое тяжелое время, что многие специалисты связывают с погодными перепадами (осенью) и периодом цветения пыльценосных растений (весной).
Однако, несмотря на схожесть механизмов развития, чисто аллергическим заболеванием, как может показаться на первый взгляд, атопический дерматит не является. Эта болезнь – многофакторная. В основе атопического дерматита может лежать наследственная слабость эндокринной, нервной и/или иммунной систем. У каждого – своя ахиллесова пята, определить которую может только опытный врач.
Эта болезнь – многофакторная. В основе атопического дерматита может лежать наследственная слабость эндокринной, нервной и/или иммунной систем. У каждого – своя ахиллесова пята, определить которую может только опытный врач.
Наряду с визуальным осмотром и анализом жалоб больного выявить истину помогает специфическое аллергологическое обследование, исследование иммунного статуса, анализ кала на дисбактериоз и т. д.
Возрожденные солнцем
От грамотных действий врача зависит и успех лечения, которое в каждом конкретном случае сугубо индивидуально. Одним помогают антигистаминные препараты пролонгированного (длительного) действия, другим – гормональные средства (в виде мазей или спреев – при респираторных проявлениях болезни), третьим – иммуностимуляторы или, наоборот, иммунодепрессанты, подавляющие чрезмерную активность иммунной системы.
А для кого-то единственным спасением от обострений болезни становится переезд в другую климатическую зону с сухим, теплым климатом или ежегодные летние выезды в Крым, на Средиземное море. Замечено: солнечные лучи подавляют активность аллерго-иммунологических комплексов, которые формируют атопическую реакцию.
На этом же принципе основан и основной метод физиотерапии атопического дерматита – селективная фототерапия, которая внешне напоминает солярий. Только в отличие от этой популярной косметической процедуры при фототерапии используются средневолновые (УФБ) и длинноволновые (УФА) ультрафиолетовые лучи, обладающие более мягким действием.
В особо тяжелых случаях, когда экзема покрывает все тело, прибегают к более серьезной разновидности этой процедуры, с использованием фотосенсибилизаторов (веществ, усиливающих воздействие ультрафиолетовых лучей). К счастью, такие ситуации возникают редко.
Не упустить шанс
Чем раньше начать борьбу с болезнью, тем лучше. Без адекватного лечения атопический дерматит чреват довольно серьезными последствиями, начиная от инфицирования пораженных экземой участков кожи, заканчивая развитием бронхиальной астмы.
Нередко люди, страдающие атопическим дерматитом, подхватывают новые болезни. Теряя свои защитные функции, их кожа становится особенно уязвимой для контагиозных моллюсков, плоских бородавок, грибковой и других кожных инфекций.
А сопровождающий обострение болезни кожный зуд доводит страдальцев до исступления. На фоне атопического дерматита нередко возникают психологические расстройства, неврозы. В этом случае не обойтись без современных антидепрессантов, которые назначают не только взрослым, но и детям.
Приручить недуг
| Кстати | |
|---|---|
| Специалисты подсчитали риск генетической передачи атопического дерматита. От отца-атопика он составляет 40–50%, от матери – 60–70%, а если оба родителя являются носителями атопии, риск ее наследования достигает 80%. | |
К сожалению, полностью избавиться от атопического дерматита невозможно. В некоторых случаях болезнь может как бы «заснуть», но затем вспыхнуть вновь.
Не довести до такой ситуации по силам не только врачу, но и самому атопику (как ласково называют тех, кто страдает этим недугом). С этой болезнью нужно научиться жить. Как? Стараясь вести размеренный образ жизни, избегая стрессовых ситуаций, каждый год выезжая на юг (в жаркий, сухой климат), а в межсезонье – в санаторий. Вне обострения атопикам полезен весь спектр санаторно-курортных процедур (за исключением грязевых аппликаций).
Неплохим профилактическим и лечебым эффектом при атопическом дерматите обладают также акупунктура, электрофорез с димедролом, новокаином.
А вот соблюдение диеты при атопическом дерматите, как правило, носит второстепенный характер. Больные и их близкие (если речь идет о ребенке) обычно сами знают, каких продуктов им следует избегать. Правда, есть атопикам нужно часто и дробно, стараясь, чтобы в рационе присутствовали продукты, способствующие хорошему пищеварению (запоры – частый спутник этой болезни).
«АиФ. Здоровье» рекомендует
Нередко источник мучений атопика находится в … его же квартире.
>> Старайтесь поддерживать ее в чистоте! Особенно если в доме есть животные. Без частой влажной уборки в этом случае не обойтись.
>> Не допускайте образования плесени на кухне и в санузле.
>> Постарайтесь уменьшить контакт с химическими бытовыми средствами.
>> Уберите со стен и полов ковры, а с окон – плотные портьеры, не устраивайте скопления книг или держите их в застекленных шкафах.
Смотрите также:
Нейродермит — Диагностика и лечение
Диагноз
Ваш врач может диагностировать нейродермит, осмотрев пораженную кожу и определив, не чешетесь ли вы. Чтобы исключить другие причины, он или она может взять небольшой образец пораженной кожи (биопсия кожи) для исследования.
Лечение
Лечение направлено на борьбу с зудом, предотвращение расчесов и устранение основных причин.
- Кремы против зуда с лекарствами. Если безрецептурный кортикостероидный крем не помогает, ваш врач может прописать более сильный кортикостероид или нестероидное средство от зуда. При поражении вульвы может помочь мазь с ингибитором кальциневрина (такролимус).
- Инъекции кортикостероидов. Ваш врач может вводить кортикостероиды непосредственно в пораженную кожу, чтобы помочь ей заживать.
- Лекарство от зуда. Антигистаминные препараты, отпускаемые по рецепту, помогают облегчить зуд у многих людей с нейродермитом.Некоторые из этих препаратов могут вызывать сонливость и облегчать расчесывание во время сна.
- Лекарства от тревожности. Поскольку тревога и стресс могут вызвать нейродермит, успокаивающие препараты могут помочь предотвратить зуд.
- Лечебные пластыри. При устойчивом зуде ваш врач может порекомендовать местные пластыри с 5-процентным лидокаином или 8-процентным капсаицином.
- Световая терапия. Иногда полезно воздействие на пораженную кожу света определенного типа.
- Психотерапия. Разговор с психологом поможет вам узнать, как ваши эмоции и поведение могут подпитывать или предотвращать зуд и царапины.
Новые методы лечения
Если зуд не проходит, несмотря на лечение, врач может посоветовать нетрадиционный подход. Например, в небольших исследованиях некоторые люди, симптомы которых не улучшились при приеме кортикостероидов, сообщили об успехе следующих методов лечения.
- OnabotulinumtoxinA (Ботокс) для инъекций. Этот метод может уменьшить зуд и убрать огрубевшие участки кожи.
- Препарат для перорального применения, облегчающий тягу к царапинам. В небольшом исследовании было показано, что пероральный препарат под названием N-ацетилцистеин помогает некоторым людям с расстройствами ковыряния и царапания и может помочь людям с нейродермитом.
Образ жизни и домашние средства
Эти меры самопомощи могут помочь вам вылечить нейродермит:
- Перестаньте тереться и царапаться. Зуд может быть сильным, но избегание трения и царапин является ключом к контролю над своим состоянием и предотвращению рецидивов.
- Применяйте прохладные влажные компрессы. Они могут успокоить кожу и уменьшить зуд. Нанесите прохладный влажный компресс на пораженную кожу на несколько минут перед нанесением лечебного крема, чтобы крем впитался в кожу.
- Попробуйте лекарства, отпускаемые без рецепта. Нанесите на пораженный участок крем или лосьон против зуда.Крем с гидрокортизоном может временно уменьшить зуд. Пероральные антигистаминные препараты, такие как дифенгидрамин, могут уменьшить сильный зуд и помочь вам уснуть. Некоторым людям помогает крем с капсаицином (kap-SAY-ih-sin), но поначалу он может ужалить.
- Закройте пораженный участок. Бинты или повязки помогают защитить кожу и предотвратить появление царапин. Это может быть особенно полезно, если вы чешетесь во время сна.
- Держите ногти подстриженными. Короткие ногти могут меньше повредить кожу, особенно если вы склонны царапать во время сна.
Примите короткие теплые ванны и увлажните кожу. Приготовьте ванну с теплой, а не горячей водой. Посыпать коллоидной овсянкой. Используйте мягкое мыло без красителей и отдушек. Ограничьте время и частоту купания.
После умывания насухо промокните кожу и нанесите увлажняющий крем без запаха.
- Избегайте триггеров. Обратите внимание на то, что, кажется, вызывает повторение, и избегайте этого. Например, используйте методы управления стрессом и избегайте одежды, которая раздражает вашу кожу.
Подготовка к приему
Вы можете начать с посещения лечащего врача. Он или она может направить вас к врачу, специализирующемуся на кожных заболеваниях (дерматологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Перед встречей составьте список:
- Симптомы, которые у вас есть и как долго
- Ключевая личная информация, включая любые серьезные стрессы или недавние изменения в жизни
- Все лекарства, витамины и пищевые добавки, которые вы принимаете, включая дозы
- Вопросы к врачу
В отношении нейродермита некоторые основные вопросы, которые следует задать своему врачу, включают:
- Какая у меня наиболее вероятная причина зуда?
- Есть ли другие возможные причины?
- Нужны ли мне тесты?
- Перестанет ли когда-нибудь зуд?
- Какие методы лечения доступны и какие вы рекомендуете?
- Какие побочные эффекты можно ожидать от лечения?
- Какие альтернативы основному подходу вы предлагаете?
- Сколько времени потребуется, чтобы моя кожа стала нормальной?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- Ваши симптомы приходят и уходят, или они довольно постоянны?
- Какие продукты вы используете для ухода за кожей, включая мыло, лосьоны и косметику?
- Какие шаги вы предприняли, чтобы справиться с зудом?
- Помогли ли какие-либо из этих мер?
- Испытывали ли вы в последнее время стресс или тревогу?
- Насколько сильно ваши симптомы влияют на качество вашей жизни, включая вашу способность спать?
Сентябрь18, 2020
Показать ссылки- AskMayoExpert. Зуд без сыпи. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2018.
- Простой хронический лишай (нейродермит). Руководство Merck Professional Version. https://www.merckmanuals.com/professional/dermatologic-disorders/dermatitis/lichen-simplex-chronicus. По состоянию на 28 июня 2018 г.
- Goldsmith LA, et al., Eds. Нуммулярная экзема, простой хронический лишай и узловатая пруриго.В: Дерматология Фитцпатрика в общей медицине. 8-е изд. Нью-Йорк, штат Нью-Йорк: компании McGraw-Hill; 2012. https://www.accessmedicine.mhmedical.com. По состоянию на 29 июля 2015 г.
- Bolognia JL, et al., Eds. Зуд и дизестезия. В кн .: Дерматология. 4-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевир; 2018. https://www.clinicalkey.com. По состоянию на 29 июня 2018 г.
- AskMayoExpert. Склеротический лишай (облитерирующий ксеротический баланит). Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2018.
- Fazio SB, et al. Зуд: обзор лечения. https: //www.uptodate/contents/search. По состоянию на 28 июня 2018 г.
- Ferri FF. Простой хронический лишай. В: Клинический советник Ферри, 2019. Филадельфия, Пенсильвания: Эльзевьер; 2019. https://www.clinicalkey.com. По состоянию на 28 июня 2018 г.
- Нейродермит. Американская академия дерматологии. https://www.aad.org/dermatology-a-to-z/diseases-and-treatments/m—p/neurodermatitis. По состоянию на 28 июня 2018 г.
- Liao YH, et al.Повышенный риск простого хронического лишая у людей с тревожным расстройством: общенациональное популяционное ретроспективное когортное исследование. Британский журнал дерматологии. 2014; 170: 890.
- Cohen KR. Зуд у пожилых людей: клинические подходы к улучшению качества жизни. P&T. 2012; 37: 227.
- Gibson LE (экспертное заключение). Клиника Мэйо, Рочестер, Миннесота, 10 сентября 2018 г.
Связанные
Продукты и услуги
Показать больше продуктов и услуг Mayo ClinicСимптомы, причины, методы лечения, тесты и восстановление
Обзор
Что такое нейродермит?
Нейродермит — это не опасное для жизни кожное заболевание, сопровождающееся зудом и расчесыванием, обычно на одном или двух участках кожи.Его также называют простым хроническим лишаем.
Зуд может возникать где угодно на теле, но чаще всего он встречается на руках, плечах, локтях, ногах, лодыжках, запястьях, руках, задней части шеи или волосистой части головы. Также может чесаться анальная и генитальная области, а также лицо. Зуд может быть сильным, вызывая частое расчесывание, или может приходить и уходить. Он наиболее активен, когда пациент расслабляется или пытается заснуть. В некоторых случаях пациент просыпается, царапая или растирая пораженный участок.
Как выглядит нейродермит?
Зудящие участки размером от 3 на 6 сантиметров до 6 на 10 сантиметров.Патчей можно посмотреть:
- Сухой.
- Толстый.
- Чешуйчатый.
- Кожаный.
- Разного цвета, например красноватого, коричневатого, желтоватого, серого или пурпурного. Старые пятна могут казаться белыми или бледными в центре, окруженными более темными цветами. Со временем могут появиться рубцы.
Расчесывание может раздражать нервные окончания кожи и усиливать зуд, что приводит к еще большему расчесыванию. Состояние может стать хроническим по мере продолжения цикла зуд-царапина.
Кто, скорее всего, заболеет нейродермитом?
По оценкам, нейродермит встречается примерно у 12% населения. Исследования показали, что люди в возрасте от 30 до 50 лет чаще заболевают этим заболеванием. Женщины чаще мужчин страдают нейродермитом в соотношении 2: 1. У людей с тревожными и обсессивно-компульсивными расстройствами, а также у членов семьи в анамнезе есть другие кожные заболевания, включая экзему и контактный дерматит, с большей вероятностью разовьется нейродермит.
Некоторые недавние исследования показали, что люди с определенными личностными качествами, включая плохие социальные навыки, отсутствие гибкости, склонность к избеганию боли, зависимость от других людей, угождение людям и послушание, с большей вероятностью болеют нейродермитом. Однако другие исследования не обнаружили связи между личностью и состоянием.
Симптомы и причины
Что вызывает нейродермит?
Основная причина нейродермита неизвестна.Однако было замечено, что зуд может начаться во время сильного стресса, беспокойства, эмоциональной травмы или депрессии. Иногда зуд продолжается даже после ослабления или прекращения психического стресса.
Другие возможные триггеры нейродермита включают:
- Травмы нервов.
- Укусы насекомых.
- Сухая кожа.
- Ношение тесной одежды, , особенно если материал изготовлен из синтетического волокна, например полиэстера или вискозы.Эти факторы могут вызвать чрезмерную реакцию чувствительной кожи и зуд.
- Прочие кожные болезни. Нейродермит иногда возникает в результате экземы и псориаза.
Каковы симптомы нейродермита?
Помимо зуда, царапин и сухих обесцвеченных участков кожи, симптомы нейродермита могут включать:
- Боль.
- Выпадение волос при появлении зуда и царапин на коже головы.
- Открытые язвы и кровотечение из-за неоднократного расчесывания.
- Инфекция, на которую указывают язвочки с корками желтого цвета, выделения жидкости и / или гнойные шишки.
- Рубцы от царапин.
- Кожные складки на пораженной коже.
Диагностика и тесты
Как диагностируется нейродермит?
Дерматолог осмотрит зудящую область, возможно, с помощью микроскопа.Врач сначала исключит другие кожные заболевания, такие как экзема и псориаз. Врач может собрать полную историю болезни, а затем задать несколько вопросов, например:
- Когда начался зуд?
- Постоянно или приходит и уходит?
- Какие домашние средства были опробованы?
Какие тесты можно использовать для диагностики нейродермита?
- Анализ мазков с кожи позволяет определить наличие инфекции.
- Патч-тестирование, чтобы узнать, не является ли проблема аллергией.
- Тесты на грибок для выявления кожных заболеваний в общей области и исключения инфекций, передающихся половым путем.
- Биопсия кожи для обнаружения или исключения псориаза или грибовидного микоза, которые являются одной из форм лимфомы.
- Анализы крови.
Ведение и лечение
Как лечится нейродермит?
Нейродермит редко проходит без лечения.Дерматолог составит индивидуальный план лечения для каждого пациента. Основная цель — остановить зуд и расчесывание. Лечение может включать такие лекарства, как:
- Кортикостероиды . Эти лекарства можно наносить на зудящий участок или вводить в него инъекцией. Кортикостероиды помогают уменьшить покраснение, отек, жар, зуд и нежность, а также могут смягчить утолщенную кожу.
- Антигистаминные препараты . Принимаемые перед сном антигистаминные препараты могут уменьшить зуд во время сна.Это также может помочь предотвратить аллергические реакции, которые могут ухудшить состояние.
- Антибиотики. Они назначаются, если пятнистая область инфицирована. Антибиотики можно наносить на кожу или принимать внутрь в форме таблеток.
- Увлажняющие средства. Уменьшают сухость и зуд.
- Приготовление каменноугольной смолы . Этот тип лекарства заставляет кожу избавляться от мертвых клеток и замедляет рост новых клеток. Пациенты могут наносить его прямо на кожу или добавлять в ванну.
- Кремы с капсаицином . Они могут облегчить боль и зуд.
Ваш врач также может посоветовать:
- Покрытия. Использование бинтов, носков или перчаток может предотвратить ночные царапины и улучшить сон. Покрытие также помогает лекарству, нанесенному на кожу, лучше проникать. (Это также называется окклюзией.)
- Холодные компрессы . Их можно нанести на кожу примерно за пять минут до применения кортикостероидов. Компресс смягчает кожу, поэтому лекарство легче проникает в кожу, а также снимает зуд.
- Антидепрессанты и / или терапия. Этот тип лечения может быть предложен, если предполагается, что зуд вызывает тревога, депрессия или стресс.
Если ни один из этих методов лечения не эффективен, нетрадиционные методы лечения включают:
- Раствор, который смешивает аспирин и дихлорметан, наносится на зудящую область.
- Средства для лечения атопического дерматита / экземы (такролимус и / или пимекролимус).
- Инъекция ботулотоксина (Botox®), токсичного белка, который может вызвать вялый паралич или мышечную слабость в организме.В исследовании с участием трех пациентов с нейродермитом все трое меньше зудели после одной недели лечения, и в течение четырех недель зудящие пятна исчезли.
- Фототерапия, или световая терапия. Этот подход не следует использовать на гениталиях.
- Традиционная операция по удалению зудящего пятна или криохирургия для разрушения нежелательных тканей с помощью сильного холода.
Что делать, если царапины стали причиной раны?
Если царапины из-за нейродермита стали причиной раны, врач может наложить повязку на эту область.
Другой потенциальный метод лечения — это терапия ран с отрицательным давлением, при которой жидкость откачивается из раны и увеличивается кровоток в ней.
Гипербарическая оксигенотерапия заключается в том, что пациент находится в кислородной камере для вдыхания чистого кислорода, что увеличивает способность организма к самовосстановлению. Другой вариант — операция на ране.
Что вы можете сделать, чтобы ускорить выздоровление, если у вас нейродермит?
Если у вас нейродермит, вам следует следовать плану лечения, назначенному врачом, и стараться сохранять спокойствие, чтобы беспокойство и стресс не спровоцировали вспышку.Также имейте в виду следующие моменты:
- Постарайтесь перестать царапать и тереться. Но держите ногти короткими, чтобы свести к минимуму ущерб, если вы поцарапаете.
- Приложите к зудящей области лед, лекарство от зуда или прохладный компресс. Примите прохладную ванну, чтобы уменьшить жар и снять зуд. Добавьте в ванну коллоидную овсянку, которая также может уменьшить зуд.
- Держите тело в комфортной прохладной температуре.
- Носите свободную одежду, желательно из хлопка.
- Прикройте зудящую область одеждой, скотчем с кортикостероидом или наденьте ботинок Unna, который представляет собой повязку, содержащую целебные ингредиенты, такие как оксид цинка. Покрытие препятствует появлению царапин.
- Избегайте всего, что раздражает кожу или вызывает аллергическую реакцию.
Перспективы / Прогноз
Каков прогноз для людей с нейродермитом?
При правильном плане лечения нейродермит может полностью излечиться.Однако врачу и пациенту, возможно, придется скорректировать план или попробовать разные планы. Придерживаться плана жизненно важно, особенно если нейродермит поражает гениталии, где заболевание протекает наиболее тяжело.
К сожалению, нейродермит может вернуться, если активирован одним из триггеров. Затем пациент должен вернуться на лечение. В некоторых случаях врач будет продолжать лечение выздоровевшего пациента, чтобы это состояние не вернулось.
Иногда нейродермит может перерасти в рак кожи, например плоскоклеточный или бородавчатый рак.Возможно, это связано с постоянным расчесыванием и трением, которые могут активировать химические вещества, вызывающие воспаление, что, в свою очередь, может преобразовывать клетки кожи в раковые.
Симптомы, причины, методы лечения, тесты и восстановление
Обзор
Что такое нейродермит?
Нейродермит — это не опасное для жизни кожное заболевание, сопровождающееся зудом и расчесыванием, обычно на одном или двух участках кожи.Его также называют простым хроническим лишаем.
Зуд может возникать где угодно на теле, но чаще всего он встречается на руках, плечах, локтях, ногах, лодыжках, запястьях, руках, задней части шеи или волосистой части головы. Также может чесаться анальная и генитальная области, а также лицо. Зуд может быть сильным, вызывая частое расчесывание, или может приходить и уходить. Он наиболее активен, когда пациент расслабляется или пытается заснуть. В некоторых случаях пациент просыпается, царапая или растирая пораженный участок.
Как выглядит нейродермит?
Зудящие участки размером от 3 на 6 сантиметров до 6 на 10 сантиметров.Патчей можно посмотреть:
- Сухой.
- Толстый.
- Чешуйчатый.
- Кожаный.
- Разного цвета, например красноватого, коричневатого, желтоватого, серого или пурпурного. Старые пятна могут казаться белыми или бледными в центре, окруженными более темными цветами. Со временем могут появиться рубцы.
Расчесывание может раздражать нервные окончания кожи и усиливать зуд, что приводит к еще большему расчесыванию. Состояние может стать хроническим по мере продолжения цикла зуд-царапина.
Кто, скорее всего, заболеет нейродермитом?
По оценкам, нейродермит встречается примерно у 12% населения. Исследования показали, что люди в возрасте от 30 до 50 лет чаще заболевают этим заболеванием. Женщины чаще мужчин страдают нейродермитом в соотношении 2: 1. У людей с тревожными и обсессивно-компульсивными расстройствами, а также у членов семьи в анамнезе есть другие кожные заболевания, включая экзему и контактный дерматит, с большей вероятностью разовьется нейродермит.
Некоторые недавние исследования показали, что люди с определенными личностными качествами, включая плохие социальные навыки, отсутствие гибкости, склонность к избеганию боли, зависимость от других людей, угождение людям и послушание, с большей вероятностью болеют нейродермитом. Однако другие исследования не обнаружили связи между личностью и состоянием.
Симптомы и причины
Что вызывает нейродермит?
Основная причина нейродермита неизвестна.Однако было замечено, что зуд может начаться во время сильного стресса, беспокойства, эмоциональной травмы или депрессии. Иногда зуд продолжается даже после ослабления или прекращения психического стресса.
Другие возможные триггеры нейродермита включают:
- Травмы нервов.
- Укусы насекомых.
- Сухая кожа.
- Ношение тесной одежды, , особенно если материал изготовлен из синтетического волокна, например полиэстера или вискозы.Эти факторы могут вызвать чрезмерную реакцию чувствительной кожи и зуд.
- Прочие кожные болезни. Нейродермит иногда возникает в результате экземы и псориаза.
Каковы симптомы нейродермита?
Помимо зуда, царапин и сухих обесцвеченных участков кожи, симптомы нейродермита могут включать:
- Боль.
- Выпадение волос при появлении зуда и царапин на коже головы.
- Открытые язвы и кровотечение из-за неоднократного расчесывания.
- Инфекция, на которую указывают язвочки с корками желтого цвета, выделения жидкости и / или гнойные шишки.
- Рубцы от царапин.
- Кожные складки на пораженной коже.
Диагностика и тесты
Как диагностируется нейродермит?
Дерматолог осмотрит зудящую область, возможно, с помощью микроскопа.Врач сначала исключит другие кожные заболевания, такие как экзема и псориаз. Врач может собрать полную историю болезни, а затем задать несколько вопросов, например:
- Когда начался зуд?
- Постоянно или приходит и уходит?
- Какие домашние средства были опробованы?
Какие тесты можно использовать для диагностики нейродермита?
- Анализ мазков с кожи позволяет определить наличие инфекции.
- Патч-тестирование, чтобы узнать, не является ли проблема аллергией.
- Тесты на грибок для выявления кожных заболеваний в общей области и исключения инфекций, передающихся половым путем.
- Биопсия кожи для обнаружения или исключения псориаза или грибовидного микоза, которые являются одной из форм лимфомы.
- Анализы крови.
Ведение и лечение
Как лечится нейродермит?
Нейродермит редко проходит без лечения.Дерматолог составит индивидуальный план лечения для каждого пациента. Основная цель — остановить зуд и расчесывание. Лечение может включать такие лекарства, как:
- Кортикостероиды . Эти лекарства можно наносить на зудящий участок или вводить в него инъекцией. Кортикостероиды помогают уменьшить покраснение, отек, жар, зуд и нежность, а также могут смягчить утолщенную кожу.
- Антигистаминные препараты . Принимаемые перед сном антигистаминные препараты могут уменьшить зуд во время сна.Это также может помочь предотвратить аллергические реакции, которые могут ухудшить состояние.
- Антибиотики. Они назначаются, если пятнистая область инфицирована. Антибиотики можно наносить на кожу или принимать внутрь в форме таблеток.
- Увлажняющие средства. Уменьшают сухость и зуд.
- Приготовление каменноугольной смолы . Этот тип лекарства заставляет кожу избавляться от мертвых клеток и замедляет рост новых клеток. Пациенты могут наносить его прямо на кожу или добавлять в ванну.
- Кремы с капсаицином . Они могут облегчить боль и зуд.
Ваш врач также может посоветовать:
- Покрытия. Использование бинтов, носков или перчаток может предотвратить ночные царапины и улучшить сон. Покрытие также помогает лекарству, нанесенному на кожу, лучше проникать. (Это также называется окклюзией.)
- Холодные компрессы . Их можно нанести на кожу примерно за пять минут до применения кортикостероидов. Компресс смягчает кожу, поэтому лекарство легче проникает в кожу, а также снимает зуд.
- Антидепрессанты и / или терапия. Этот тип лечения может быть предложен, если предполагается, что зуд вызывает тревога, депрессия или стресс.
Если ни один из этих методов лечения не эффективен, нетрадиционные методы лечения включают:
- Раствор, который смешивает аспирин и дихлорметан, наносится на зудящую область.
- Средства для лечения атопического дерматита / экземы (такролимус и / или пимекролимус).
- Инъекция ботулотоксина (Botox®), токсичного белка, который может вызвать вялый паралич или мышечную слабость в организме.В исследовании с участием трех пациентов с нейродермитом все трое меньше зудели после одной недели лечения, и в течение четырех недель зудящие пятна исчезли.
- Фототерапия, или световая терапия. Этот подход не следует использовать на гениталиях.
- Традиционная операция по удалению зудящего пятна или криохирургия для разрушения нежелательных тканей с помощью сильного холода.
Что делать, если царапины стали причиной раны?
Если царапины из-за нейродермита стали причиной раны, врач может наложить повязку на эту область.
Другой потенциальный метод лечения — это терапия ран с отрицательным давлением, при которой жидкость откачивается из раны и увеличивается кровоток в ней.
Гипербарическая оксигенотерапия заключается в том, что пациент находится в кислородной камере для вдыхания чистого кислорода, что увеличивает способность организма к самовосстановлению. Другой вариант — операция на ране.
Что вы можете сделать, чтобы ускорить выздоровление, если у вас нейродермит?
Если у вас нейродермит, вам следует следовать плану лечения, назначенному врачом, и стараться сохранять спокойствие, чтобы беспокойство и стресс не спровоцировали вспышку.Также имейте в виду следующие моменты:
- Постарайтесь перестать царапать и тереться. Но держите ногти короткими, чтобы свести к минимуму ущерб, если вы поцарапаете.
- Приложите к зудящей области лед, лекарство от зуда или прохладный компресс. Примите прохладную ванну, чтобы уменьшить жар и снять зуд. Добавьте в ванну коллоидную овсянку, которая также может уменьшить зуд.
- Держите тело в комфортной прохладной температуре.
- Носите свободную одежду, желательно из хлопка.
- Прикройте зудящую область одеждой, скотчем с кортикостероидом или наденьте ботинок Unna, который представляет собой повязку, содержащую целебные ингредиенты, такие как оксид цинка. Покрытие препятствует появлению царапин.
- Избегайте всего, что раздражает кожу или вызывает аллергическую реакцию.
Перспективы / Прогноз
Каков прогноз для людей с нейродермитом?
При правильном плане лечения нейродермит может полностью излечиться.Однако врачу и пациенту, возможно, придется скорректировать план или попробовать разные планы. Придерживаться плана жизненно важно, особенно если нейродермит поражает гениталии, где заболевание протекает наиболее тяжело.
К сожалению, нейродермит может вернуться, если активирован одним из триггеров. Затем пациент должен вернуться на лечение. В некоторых случаях врач будет продолжать лечение выздоровевшего пациента, чтобы это состояние не вернулось.
Иногда нейродермит может перерасти в рак кожи, например плоскоклеточный или бородавчатый рак.Возможно, это связано с постоянным расчесыванием и трением, которые могут активировать химические вещества, вызывающие воспаление, что, в свою очередь, может преобразовывать клетки кожи в раковые.
Симптомы, причины, методы лечения, тесты и восстановление
Обзор
Что такое нейродермит?
Нейродермит — это не опасное для жизни кожное заболевание, сопровождающееся зудом и расчесыванием, обычно на одном или двух участках кожи.Его также называют простым хроническим лишаем.
Зуд может возникать где угодно на теле, но чаще всего он встречается на руках, плечах, локтях, ногах, лодыжках, запястьях, руках, задней части шеи или волосистой части головы. Также может чесаться анальная и генитальная области, а также лицо. Зуд может быть сильным, вызывая частое расчесывание, или может приходить и уходить. Он наиболее активен, когда пациент расслабляется или пытается заснуть. В некоторых случаях пациент просыпается, царапая или растирая пораженный участок.
Как выглядит нейродермит?
Зудящие участки размером от 3 на 6 сантиметров до 6 на 10 сантиметров.Патчей можно посмотреть:
- Сухой.
- Толстый.
- Чешуйчатый.
- Кожаный.
- Разного цвета, например красноватого, коричневатого, желтоватого, серого или пурпурного. Старые пятна могут казаться белыми или бледными в центре, окруженными более темными цветами. Со временем могут появиться рубцы.
Расчесывание может раздражать нервные окончания кожи и усиливать зуд, что приводит к еще большему расчесыванию. Состояние может стать хроническим по мере продолжения цикла зуд-царапина.
Кто, скорее всего, заболеет нейродермитом?
По оценкам, нейродермит встречается примерно у 12% населения. Исследования показали, что люди в возрасте от 30 до 50 лет чаще заболевают этим заболеванием. Женщины чаще мужчин страдают нейродермитом в соотношении 2: 1. У людей с тревожными и обсессивно-компульсивными расстройствами, а также у членов семьи в анамнезе есть другие кожные заболевания, включая экзему и контактный дерматит, с большей вероятностью разовьется нейродермит.
Некоторые недавние исследования показали, что люди с определенными личностными качествами, включая плохие социальные навыки, отсутствие гибкости, склонность к избеганию боли, зависимость от других людей, угождение людям и послушание, с большей вероятностью болеют нейродермитом. Однако другие исследования не обнаружили связи между личностью и состоянием.
Симптомы и причины
Что вызывает нейродермит?
Основная причина нейродермита неизвестна.Однако было замечено, что зуд может начаться во время сильного стресса, беспокойства, эмоциональной травмы или депрессии. Иногда зуд продолжается даже после ослабления или прекращения психического стресса.
Другие возможные триггеры нейродермита включают:
- Травмы нервов.
- Укусы насекомых.
- Сухая кожа.
- Ношение тесной одежды, , особенно если материал изготовлен из синтетического волокна, например полиэстера или вискозы.Эти факторы могут вызвать чрезмерную реакцию чувствительной кожи и зуд.
- Прочие кожные болезни. Нейродермит иногда возникает в результате экземы и псориаза.
Каковы симптомы нейродермита?
Помимо зуда, царапин и сухих обесцвеченных участков кожи, симптомы нейродермита могут включать:
- Боль.
- Выпадение волос при появлении зуда и царапин на коже головы.
- Открытые язвы и кровотечение из-за неоднократного расчесывания.
- Инфекция, на которую указывают язвочки с корками желтого цвета, выделения жидкости и / или гнойные шишки.
- Рубцы от царапин.
- Кожные складки на пораженной коже.
Диагностика и тесты
Как диагностируется нейродермит?
Дерматолог осмотрит зудящую область, возможно, с помощью микроскопа.Врач сначала исключит другие кожные заболевания, такие как экзема и псориаз. Врач может собрать полную историю болезни, а затем задать несколько вопросов, например:
- Когда начался зуд?
- Постоянно или приходит и уходит?
- Какие домашние средства были опробованы?
Какие тесты можно использовать для диагностики нейродермита?
- Анализ мазков с кожи позволяет определить наличие инфекции.
- Патч-тестирование, чтобы узнать, не является ли проблема аллергией.
- Тесты на грибок для выявления кожных заболеваний в общей области и исключения инфекций, передающихся половым путем.
- Биопсия кожи для обнаружения или исключения псориаза или грибовидного микоза, которые являются одной из форм лимфомы.
- Анализы крови.
Ведение и лечение
Как лечится нейродермит?
Нейродермит редко проходит без лечения.Дерматолог составит индивидуальный план лечения для каждого пациента. Основная цель — остановить зуд и расчесывание. Лечение может включать такие лекарства, как:
- Кортикостероиды . Эти лекарства можно наносить на зудящий участок или вводить в него инъекцией. Кортикостероиды помогают уменьшить покраснение, отек, жар, зуд и нежность, а также могут смягчить утолщенную кожу.
- Антигистаминные препараты . Принимаемые перед сном антигистаминные препараты могут уменьшить зуд во время сна.Это также может помочь предотвратить аллергические реакции, которые могут ухудшить состояние.
- Антибиотики. Они назначаются, если пятнистая область инфицирована. Антибиотики можно наносить на кожу или принимать внутрь в форме таблеток.
- Увлажняющие средства. Уменьшают сухость и зуд.
- Приготовление каменноугольной смолы . Этот тип лекарства заставляет кожу избавляться от мертвых клеток и замедляет рост новых клеток. Пациенты могут наносить его прямо на кожу или добавлять в ванну.
- Кремы с капсаицином . Они могут облегчить боль и зуд.
Ваш врач также может посоветовать:
- Покрытия. Использование бинтов, носков или перчаток может предотвратить ночные царапины и улучшить сон. Покрытие также помогает лекарству, нанесенному на кожу, лучше проникать. (Это также называется окклюзией.)
- Холодные компрессы . Их можно нанести на кожу примерно за пять минут до применения кортикостероидов. Компресс смягчает кожу, поэтому лекарство легче проникает в кожу, а также снимает зуд.
- Антидепрессанты и / или терапия. Этот тип лечения может быть предложен, если предполагается, что зуд вызывает тревога, депрессия или стресс.
Если ни один из этих методов лечения не эффективен, нетрадиционные методы лечения включают:
- Раствор, который смешивает аспирин и дихлорметан, наносится на зудящую область.
- Средства для лечения атопического дерматита / экземы (такролимус и / или пимекролимус).
- Инъекция ботулотоксина (Botox®), токсичного белка, который может вызвать вялый паралич или мышечную слабость в организме.В исследовании с участием трех пациентов с нейродермитом все трое меньше зудели после одной недели лечения, и в течение четырех недель зудящие пятна исчезли.
- Фототерапия, или световая терапия. Этот подход не следует использовать на гениталиях.
- Традиционная операция по удалению зудящего пятна или криохирургия для разрушения нежелательных тканей с помощью сильного холода.
Что делать, если царапины стали причиной раны?
Если царапины из-за нейродермита стали причиной раны, врач может наложить повязку на эту область.
Другой потенциальный метод лечения — это терапия ран с отрицательным давлением, при которой жидкость откачивается из раны и увеличивается кровоток в ней.
Гипербарическая оксигенотерапия заключается в том, что пациент находится в кислородной камере для вдыхания чистого кислорода, что увеличивает способность организма к самовосстановлению. Другой вариант — операция на ране.
Что вы можете сделать, чтобы ускорить выздоровление, если у вас нейродермит?
Если у вас нейродермит, вам следует следовать плану лечения, назначенному врачом, и стараться сохранять спокойствие, чтобы беспокойство и стресс не спровоцировали вспышку.Также имейте в виду следующие моменты:
- Постарайтесь перестать царапать и тереться. Но держите ногти короткими, чтобы свести к минимуму ущерб, если вы поцарапаете.
- Приложите к зудящей области лед, лекарство от зуда или прохладный компресс. Примите прохладную ванну, чтобы уменьшить жар и снять зуд. Добавьте в ванну коллоидную овсянку, которая также может уменьшить зуд.
- Держите тело в комфортной прохладной температуре.
- Носите свободную одежду, желательно из хлопка.
- Прикройте зудящую область одеждой, скотчем с кортикостероидом или наденьте ботинок Unna, который представляет собой повязку, содержащую целебные ингредиенты, такие как оксид цинка. Покрытие препятствует появлению царапин.
- Избегайте всего, что раздражает кожу или вызывает аллергическую реакцию.
Перспективы / Прогноз
Каков прогноз для людей с нейродермитом?
При правильном плане лечения нейродермит может полностью излечиться.Однако врачу и пациенту, возможно, придется скорректировать план или попробовать разные планы. Придерживаться плана жизненно важно, особенно если нейродермит поражает гениталии, где заболевание протекает наиболее тяжело.
К сожалению, нейродермит может вернуться, если активирован одним из триггеров. Затем пациент должен вернуться на лечение. В некоторых случаях врач будет продолжать лечение выздоровевшего пациента, чтобы это состояние не вернулось.
Иногда нейродермит может перерасти в рак кожи, например плоскоклеточный или бородавчатый рак.Возможно, это связано с постоянным расчесыванием и трением, которые могут активировать химические вещества, вызывающие воспаление, что, в свою очередь, может преобразовывать клетки кожи в раковые.
доказательств того, что экзема зуд больше, чем кожа
«Мои пациенты понимают, что зуд передается как нервная боль», — сказал Гил Йосипович, доктор медицины, директор Центра зуда в Майами и председатель научно-консультативного комитета Национальной ассоциации экземы.
Но клиницисты спорят, является ли атопический дерматит «зудящей сыпью» или «зудом с сыпью», — признал он.
Новые данные подтверждают высказанное пациентами ощущение, что «экзема — это зуд, который вызывает сыпь», — сказал Йосипович Medscape Medical News .
Исследование, опубликованное в журнале Nature и представленное на президентском симпозиуме на 28-м Конгрессе Европейской академии дерматологии и венерологии в Мадриде, показывает, что нейроны, обслуживающие кожу, напрямую взаимодействуют с тучными клетками, вызывая массовое высвобождение гистамина, связанное с воспалением атопического дерматита. .
Эти новые данные подтверждают прямую роль нервной системы, ответственной за зуд и уже вовлеченной в воспаление.
«Мы, как профессионалы, думаем, что экзема — это иммунное заболевание, и мы забываем, что иммунная система работает с нервами», — объяснил Йосипович. «Десять лет назад вы бы не приняли это, потому что не было никаких данных».
«Экзема — это сыпь от зуда»Атопический дерматит, форма экземы, — это гораздо больше, чем просто кожный зуд.Состояние циклически проходит через обострения и ремиссии и может охватить все тело, что приводит к дискомфорту и воспалению. Фактически, корень слова «экзема» — это греческое слово, обозначающее кипение, что является подходящим описанием жжения, воспаления и зуда, которые испытывают люди.
Экзема поражает примерно каждого пятого ребенка, у некоторых из которых появляются ее признаки вскоре после рождения. Генетические варианты могут повышать восприимчивость.
Согласно одному исследованию, у новорожденных с высоким риском развития экземы упреждающее применение вазелина может отсрочить начало или ограничить обострение.Однако исследования использования смягчающих кремов и масляных ванн дали неутешительные результаты, как сообщает Medscape Medical News .
Исследователи использовали антигены пылевых клещей с кожи реактивных пациентов, чтобы вызвать реакцию у мышей.
Состояние настолько схоже у мышей и людей, что трудно отличить образцы друг от друга на микроскопическом уровне, сообщил Medscape Medical News докладчик Николя Годенцио, доктор философии, иммунолог INSERM в Тулузе, Франция.
Для своего исследования Гауденцио и его коллеги использовали несколько моделей мышей, чтобы показать, что сенсорные нейроны и иммунные клетки работают вместе для обнаружения аллергенов, связанных с обычным пылевым клещом.
Команда исследовала этот вопрос исследования, потому что уровни нейропептидов — сигнальных молекул, вырабатываемых сенсорными нейронами, называемыми ноцицепторами, — повышены у людей с атопическим дерматитом, как и маркеры тучных клеток.
Чтобы изучить связь между нейронами и тучными клетками, исследователи подвергли мышей воздействию аллергенов пылевых клещей и наблюдали за их кожей.Они обнаружили, что ноцицепторы, передающие сообщения о боли и зуде, и тучные клетки не общаются друг с другом на расстоянии. Вместо этого они группируются вместе и вступают в физический контакт, при этом тучные клетки собираются вокруг ноцицепторов, как пчелы вокруг улья.
Мы действительно не знаем, почему одни люди реагируют, а другие нет.
Мы действительно не знаем, почему одни люди реагируют, а другие нет.
Хотя эти нейронно-тучные клетки кажутся частью нормальной иммунной защиты, не все реагируют на повсеместно распространенные аллергены пылевых клещей.У некоторых людей «они могут буквально активировать нервные волокна, — отметил он, — но мы действительно не знаем, почему одни люди реагируют, а другие нет. Это черный ящик».
Ноцицепторы и тучные клетки встречаются в других тканях, которые проявляют аллергическую реакцию, объясняют исследователи, включая легкие, верхние дыхательные пути и кишечник.
После его презентации вопросы аудитории к Гауденцио были сосредоточены на том же самом: Означает ли это открытие новые терапевтические возможности для этого иногда трудноизлечимого состояния?
Это неясно, сказал Гауденцио, но следующие шаги будут состоять в том, чтобы заблокировать взаимодействие между сенсорным нейроном и тучными клетками, чтобы увидеть, предотвращает ли это каскад событий, ведущих к воспалению.
28-й Конгресс Европейской академии дерматологии и венерологии (EADV). Представлено 12 октября 2019 г.
Следите за Medscape в Facebook, Twitter, Instagram и YouTube
Кожные признаки неврологических заболеваний
Автор: д-р Сара де Менезес, стажер-терапевт, Alfred Health, Мельбурн, Австралия. Главный редактор DermNet New Zealand: достопочтенный A / профессор Аманда Окли, дерматолог, Гамильтон, Новая Зеландия.Декабрь 2016.
Введение
Неврологические заболевания, связанные с кожными признаками, включают:
- Нейрокожные расстройства
- Психоневрологические расстройства и зависимости
- Заболевания, связанные со злоупотреблением наркотиками.
В этой теме также обсуждается нейропатический зуд.
Нейрокожные заболевания
Нейрокожные заболевания — это группа врожденных мультисистемных заболеваний, которые приводят к росту опухолей головного, спинного мозга, кожи и других органов.
Комплекс туберозного склероза
Комплекс туберозного склероза (TSC) представляет собой аутосомно-доминантный синдром, вызванный мутациями в генах-супрессорах опухолей, TSC1 и TSC2 . Диагностика TSC основана на основных и второстепенных клинических критериях. Основные функции имеют более высокую специфичность для TSC, чем второстепенные. Обратите внимание, что нет единой диагностической функции, и ни одна из них не является специфической для TSC.
Кожные проявления туберозного склероза включают:
- Основные признаки:
- Незначительные особенности:
- Множественные и беспорядочно расположенные ямки зубной эмали
- Фиброма десны
- Конфетти поражения кожи.
Другие клинические проявления включают узловые гамартомы сетчатки и поражения почек (ангиомиолипомы), сердца (рабдомиомы) и головного мозга (субэпендимные гигантоклеточные астроцитомы, корковые клубни). Пациенты часто испытывают трудности с обучением и поведением и судороги.
Кожные признаки туберозного склероза
Нейрофиброматоз
Нейрофиброматоз — аутосомно-доминантное заболевание с тремя различными клиническими подтипами:
- Нейрофиброматоз типа 1 (болезнь фон Реклингхаузена; NF1)
- Нейрофиброматоз 2 типа (NF2)
- Шванноматоз.
Подобно туберозному склерозу, пациенты с нейрофиброматозом могут иметь трудности с обучением.
Кожные особенности NF1 включают:
- Макулы Café-au-lait (плоские, коричневые пятна)
- Нейрофибромы любого типа, включая плексиформную нейрофиброму
- Подмышечные или паховые веснушки
- Узелки Лиша (коричневые пятна на радужке).
Кожные особенности NF2 включают:
- Café-au-lait macules
- Кожная шваннома или неврилеммома (пурпурные бляшки)
- Кожные нейрофибромы (редко; неотличимы от NF1).
Некожные признаки NF1 и NF2 включают:
- Двусторонние вестибулярные шванномы (видны на КТ или МРТ)
- Менингиомы, эпендиомы / глиомы центральной нервной системы
- Шванномы спинного мозга, черепных и периферических нервов
- Потеря слуха
- Паралич.
Признаки шванноматоза включают:
- Множественные болезненные шванномы в корешках периферических и параспинальных нервов
- Вестибулярные шванномы не возникают (в отличие от NF2)
- Нормальный срок службы.
Кожные признаки нейрофиброматоза
Атаксия-телеангиэктазия
Атаксия-телеангиэктазия, также известная как синдром Луи-Бара, представляет собой редкое аутосомно-рецессивное заболевание, поражающее центральную и периферическую нервную систему. Атаксия (неустойчивая походка) часто является самым ранним клиническим проявлением этого состояния.
Кожные телеангиэктазии (паутинные кровеносные сосуды) развиваются после 3 лет. Они начинаются в углах глаза (угол глазного дна) и распространяются на мембрану, покрывающую глаз (конъюнктиву глазного яблока).Позже телеангиэктазии могут развиться на щеках, ушах, веках, груди и кожных складках коленей и локтей.
Другие кожные признаки атаксии-телеангиэктазии включают:
Некожные признаки атаксии-телеангиэктазии включают:
- Рецидивирующие бактериальные или вирусные инфекции синуса и легких
- Иммунодефицит с пониженным содержанием IgA, IgE и IgG
- Дизартрия (нечеткая речь) с течением времени
- Ухудшение мелкой и крупной моторики у пациентов, часто использующих инвалидные коляски для мобилизации.
Синдром Стерджа-Вебера
Синдром Стерджа-Вебера — редкое заболевание, которое включает сосудистые мальформации лица и глаз, которые соответствуют лептоменингеальной ангиоме, сосудистой опухоли в головном мозге. Это часто вызывает соответствующие неврологические и глазные нарушения.
Неврологические симптомы прогрессируют и могут включать судороги, очаговые неврологические нарушения и умственную отсталость. Дефекты поля зрения также распространены, если поражена затылочная кора головного мозга.
Синдром Стерджа-Вебера
Психоневрологические и зависимые расстройства
Психиатрические расстройства — это состояния центральной нервной системы, имеющие нейробиологическую основу. Обычно они связаны с нарушениями эмоций, познания, мотивации и социализации. Психиатрические расстройства могут как следствие приводить к кожно-психическим (кожным) проявлениям, либо возникать в результате хронического дерматологического состояния, которое влияет на психическое здоровье пациента.
Психокожные расстройства
Есть четыре основных типа первичных психокожных заболеваний.
Бредовое расстройство
Бредовое расстройство может проявляться как бред паразитоза.
- В таких случаях пациент имеет устойчивое ложное убеждение, что он заражен паразитами. Это может быть единственное явное проявление психоза.
- Пациенты присутствуют со «знаком спичечного коробки», то есть они представляют врачу «доказательства» паразитов в виде корок на коже, ворса одежды или мусора (собранные в спичечном коробке или другом небольшом контейнере).
- Раздражения и язвы — это результат попыток пациента уничтожить «паразитов».
Бред паразитоза
Мнимое заболевание
Мнимое заболевание может проявляться как артефактный дерматит.
- В этих случаях происходит преднамеренное повреждение кожи, чтобы позволить пациенту сыграть «роль больного» и принять болезненное поведение.
- Поражения могут быть на любом участке, но обычно они находятся в легко доступных для пациента участках.
- Поражения могут иметь резкие / четко очерченные границы и не могут быть диагностированы как известное кожное заболевание. Их окружает совершенно нормальная кожа.
- Пациенты не могут предоставить четкую историю развития поражений.
- Параартефактный дерматит может быть сознательной или полусознательной манипуляцией с кожей, в основном возникающей из-за проблем с контролем над импульсами (например, трихотилломания — это повторяющееся выдергивание волос).
Артефактный дерматит
Расстройство соматических симптомов
Расстройство соматических симптомов (ранее известное как соматоформное расстройство) может проявляться как кожная дизестезия.
- Кожная дизестезия также известна как синдром атипичной хронической боли.
- Жжение, боль или дизестезия (неприятное ощущение) от прикосновения.
- Физическая причина симптомов не установлена.
Компульсивное расстройство
Компульсивное расстройство может проявляться как обсессивно-компульсивное расстройство (ОКР).
Кожные признаки компульсивного расстройства
Расстройства, связанные со злоупотреблением наркотиками
Употребление и злоупотребление наркотиками может вызвать кожные проявления и кожные заболевания в результате местного и системного токсического действия соответствующих лекарств.
Хроническое злоупотребление алкоголем и заболевание печени
- Высокий уровень циркулирующего билирубина из-за заболевания печени, связанного со злоупотреблением алкоголем, проявляется в виде желтухи (желтая кожа).
- Низкий уровень альбумина, связанный с хроническим злоупотреблением алкоголем и печеночной недостаточностью, может вызывать появление линий Мюрке (лейконихия или белые линии на ногтях) и махровые ногти (белые ногти с красными кончиками).
- Алкоголь повышает уровень эстрогена, а высокий уровень эстрогена может привести к гинекомастии (увеличению груди), ладонной эритеме и телеангиэктазии.
- Нарушение факторов свертывания крови из-за чрезмерного употребления алкоголя может вызвать пурпуру (легкие синяки) и кровотечение.
Кожные признаки злоупотребления алкоголем
Никотин и курение сигарет
- «Никотиновый знак» — это изменение цвета кончиков пальцев и ногтей в желтый / оранжевый цвет в результате курения сигарет.
- Удары ногтями могут указывать на хроническое заболевание легких в результате курения.
- У курильщиков также наблюдаются признаки преждевременного старения кожи, в том числе морщины из-за нарушения функции эластина и коллагена в коже.
Кожные признаки курения сигарет
Кокаин, вводимый под кожу («лопнувшая кожа»).
- Употребление кокаина вызывает некроз кожи, хронические язвы кожи и фиброз (рубцевание).
- Кожа лиц, употребляющих кокаин, также может быть атрофичной, гипопигментированной или гиперпигментированной.
Внутривенное употребление героина
- У потребителей героина появляются «следы» (линейные шнуровидные шрамы после сосудистого распределения) от иглы.
- Кожные узелки, язвы, панникулит, кожные инфекции, связанные с внутривенным употреблением наркотиков, и отвердение кожи — все это связано с внутривенным употреблением героина.
- «Татуировка сажи» — потемнение кожи от инъекции героина, смешанного с мусором, — также наблюдается у потребителей героина.
Кожные признаки злоупотребления наркотиками
Невропатический зуд
Зуд (зуд) может возникать в любом месте нервной системы. Примеры состояний, связанных с нейропатическим зудом, включают:
- Постгерпетическая невралгия — зуд или боль, затрудняющие выздоровление от опоясывающего лишая (опоясывающий лишай)
- Брахиорадиальный зуд — локальный кожный зуд рук в результате сдавления корешков шейных нервов (C4 – C6)
- Notalgia paraesthetica — локализованный зуд между лопатками в результате защемления задних ветвей спинномозговых нервов, возникающего у грудных позвонков T2 – T6.
- Парастетическая мералгия — локализованный зуд на боковой поверхности бедра в результате ущемления нерва латерального бедренного нерва (L2 – L3) под паховой связкой.
Невропатический зуд
Новые идеи на стыке нервной и иммунной систем
Newswise — Экзему, или атопический дерматит (АД), иногда называют «высыпанием из-за зуда». Часто зуд начинается до появления сыпи, и во многих случаях кожный зуд никогда не проходит.Приблизительно 9,6 миллиона детей и 16,5 миллиона взрослых в США имеют БА, что может серьезно повлиять на качество жизни пациентов. Хотя о неприятных ощущениях, вызывающих желание почесаться, уже многое известно, остается много загадок о хроническом зуде, что затрудняет их лечение. Статья авторов из Бригама и женской больницы и Гарвардской медицинской школы, опубликованная в The Proceedings of the National Academy of Sciences , предлагает новые подсказки о механизмах, лежащих в основе зуда.Результаты предполагают, что ключевой молекулярный игрок, известный как рецептор цистеин-лейкотриена 2 (CysLT2R), может стать новой мишенью для трудноизлечимого хронического зуда.
«При атопическом дерматите зуд может быть ужасным и усугублять болезнь», — сказал соавтор-корреспондент К. Фрэнк Остин, доктор медицины, старший врач отделения аллергии и клинической иммунологии в Бригаме. Остин также является почетным профессором AstraZeneca респираторных и воспалительных заболеваний в Гарвардской медицинской школе. «Мы начали сотрудничать по двум причинам: одна из них — интерес к науке — я забрел на изучение того, что сейчас представляет собой путь цистеина и лейкотриена, несколько десятилетий назад, и с тех пор продолжаю заниматься этим.Вторая причина — зуд — понимание его причины и связи с нейронами ».
Остин и его лаборатория, которая занимается изучением молекулярных компонентов, способствующих аллергическому воспалению, сотрудничали с Исааком Чиу, доктором философии, доцентом иммунологии в Гарвардском медицинском университете. Школа. В команду также входили исследователи из Центра иммунологии и воспалительных заболеваний при Массачусетской больнице общего профиля и Техасского университета в Далласе.
«Как нейроиммунолог, меня интересует, как нервная система и иммунная система взаимодействуют друг с другом. — поговорить », — сказал Чиу, соавтор исследования.«Зуд возникает из-за подмножества нейронов, и острый зуд может быть защитной реакцией, помогающей нам удалить то, что раздражает кожу. Однако хронический зуд не является защитным и может быть патологическим. Основным механизмом, который активирует нейроны и вызывает хронический зуд, является не до конца изучены, и необходимо новое лечение «.
Чиу, Остин и его коллеги решили выяснить молекулярные механизмы, которые могут вызвать хронический зуд. Для этого они искали активность гена в нейронах ганглиев задних корешков (DRG), связанную с зудом у мышей.Они обнаружили поразительный уровень CysLT2R, который уникально и высоко экспрессируется в этих конкретных нейронах. Они также обнаружили экспрессию этого рецептора в нейронах DRG человека. Это побудило исследователей сосредоточить свой анализ на роли рецептора в передаче сигналов зуда. Дополнительные исследования показали, что активация этого рецептора вызывает зуд на модели БА у мышей, но не на других моделях мышей. У мышей, лишенных CysLT2R, зуд уменьшился. В совокупности их результаты указывают на ключевую роль рецептора в возникновении зуда и потенциально способствуют развитию БА.
Ведущий автор Тифейн Вуазен, доктор философии, провела множество доклинических экспериментов на мышиных моделях БА во время ее пребывания в лаборатории Чиу в HMS.
«Последние десять лет исследований в области хронического зуда показали важность и сложность взаимодействия между иммунной и нервной системами», — сказал Вуазен. «Было очень интересно изучить вклад цистеиновых лейкотриенов в эти нейроиммунные перекрестные переговоры, ведущие к зуду, в том числе на мышиной модели БА.»
Лейкотриены представляют собой класс липидных молекул, которые происходят из белых кровяных телец, таких как тучные клетки, которые участвуют в аллергии и воспалении. Сегодня ингибитор лейкотриена монтелукаст, нацеленный на CysLT1R, используется для лечения астмы, но не обеспечивает облегчение от зуда. В настоящее время не существует клинически одобренных ингибиторов CysLT2R, и, хотя исследователи видели доказательства наличия рецепторов у людей, до тех пор, пока ингибитор не будет разработан и испытан на людях, остается открытым вопрос о том, может ли новая мишень приводить к терапии для пациентов.
В то время как Чиу и Остин жаждут увидеть, как их результаты помогут улучшить лечение, Остин, которая занимается лейкотриенами с 1970-х годов, также отмечает важность новых открытий и неожиданных связей с помощью исследований.
«Я верю, что наука идет снизу вверх, а не сверху вниз», — сказала Остин. «Радость исследований заключается в том, что они делают это ради удовольствия узнать что-то, чего вы не знали. Иммунная система намного сложнее, чем мы думаем. Понимание вовлеченности нервов — огромный шаг вперед — это был огромный шаг вперед. недостающий кусок в исследовании воспаления.На мой взгляд, это чрезвычайно важно для того, чтобы связать неврологию с теми из нас, кто занимается изучением воспаления ».


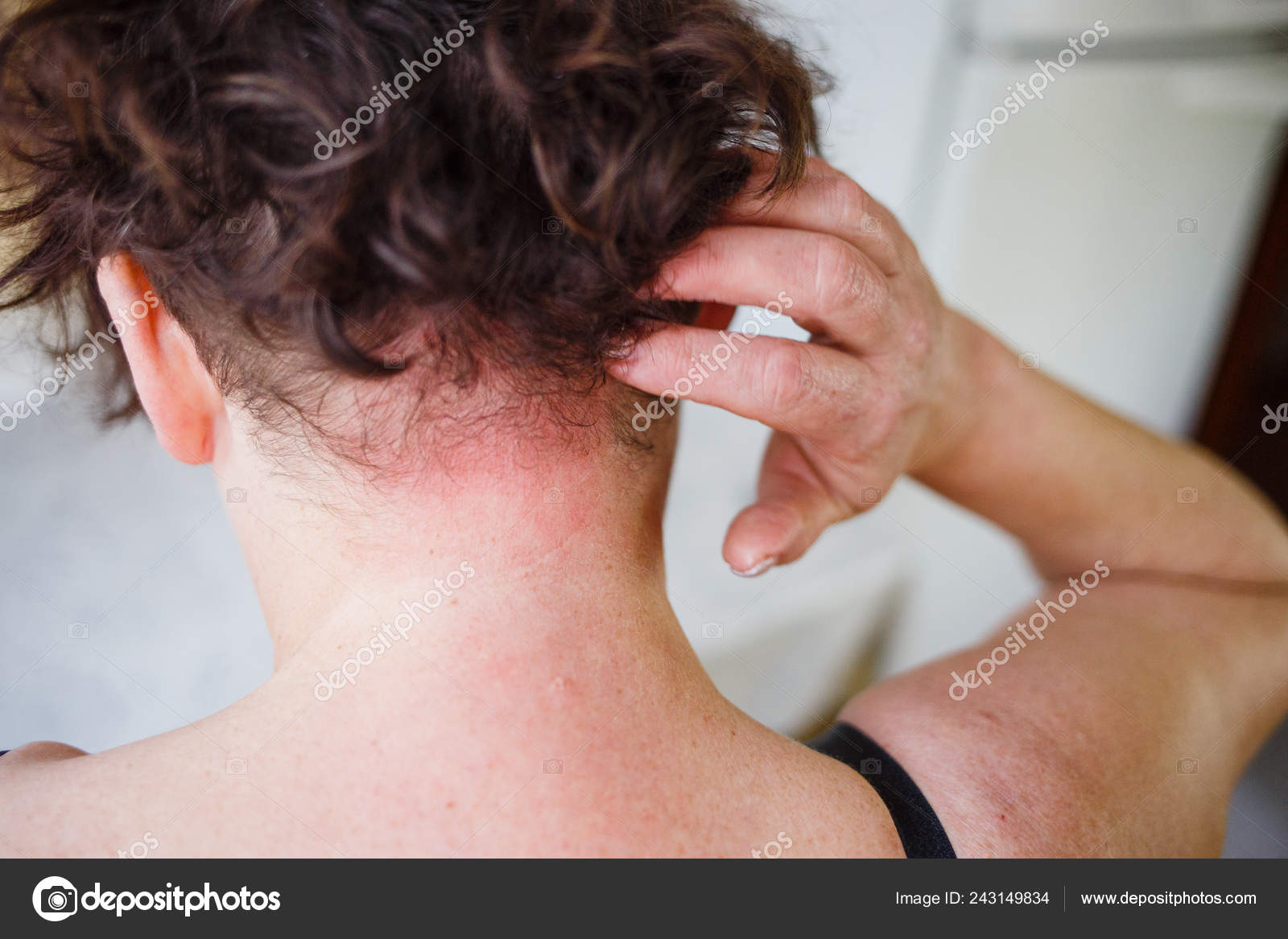 Хорошо показывают себя физиотерапия, рефлексотерапия, криомассаж;
Хорошо показывают себя физиотерапия, рефлексотерапия, криомассаж;
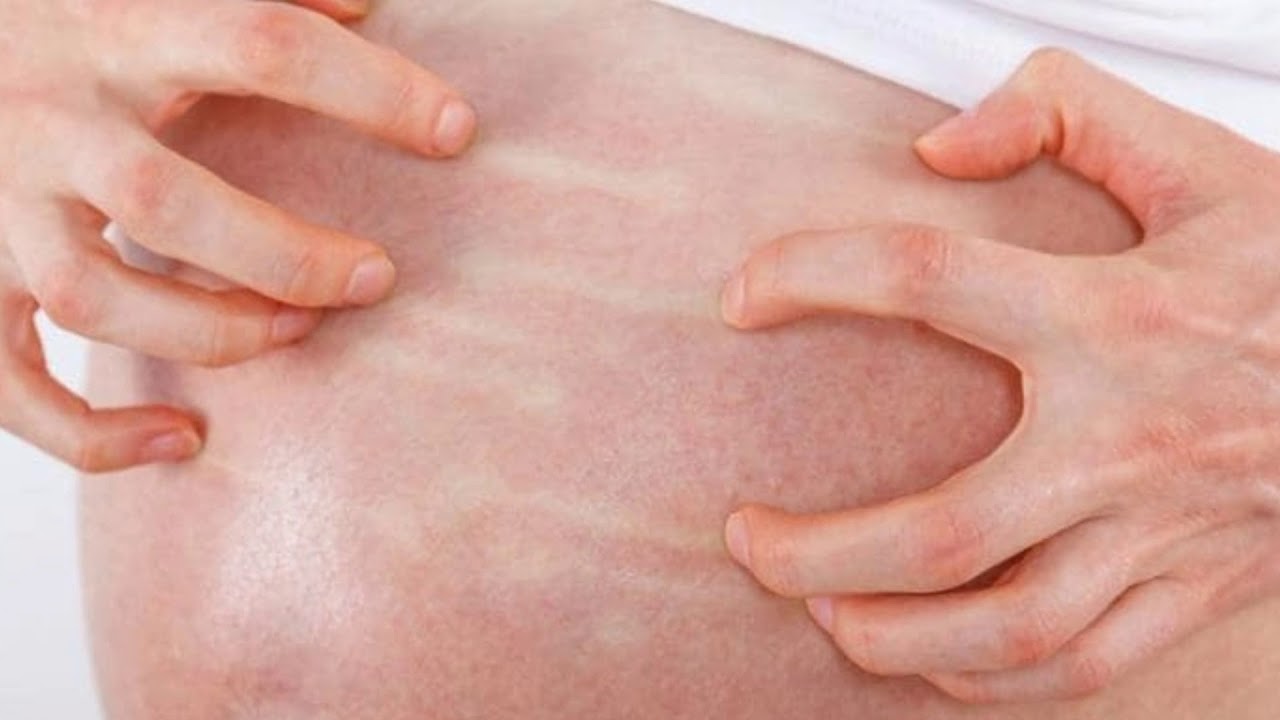
 д.)
д.)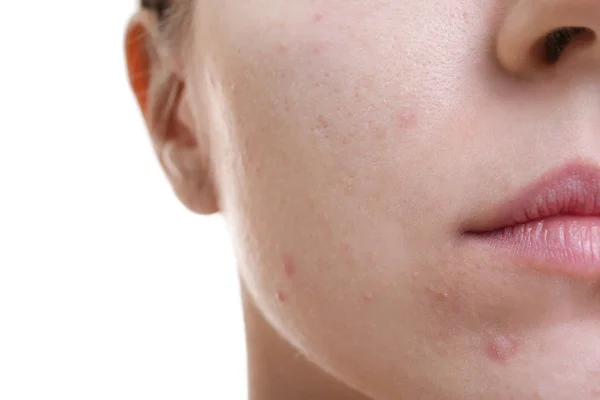 Оценка распространенности в 4 отдельных областях (голова и шея, туловище, верхние конечности, нижние конечности).
Оценка распространенности в 4 отдельных областях (голова и шея, туловище, верхние конечности, нижние конечности).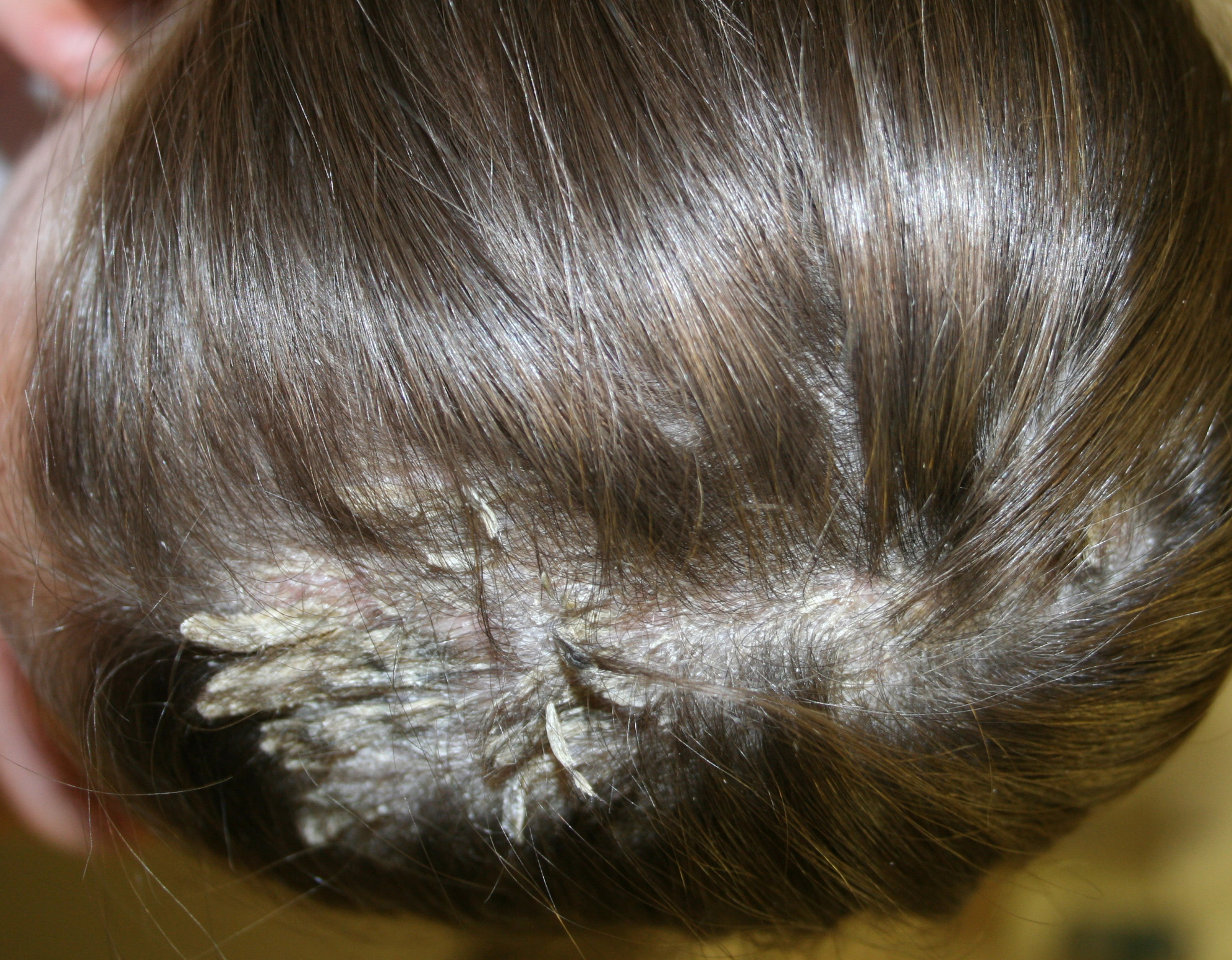 В настоящее время известно, что добавление смягчающего средства с преобладанием церамидов к стандартной терапии приводит как к клиническому улучшению, так и к уменьшению потери воды через кожу и улучшению целостности рогового слоя. Данные средства рекомендуется использовать в качестве поддерживающей терапии в период ремиссии.
В настоящее время известно, что добавление смягчающего средства с преобладанием церамидов к стандартной терапии приводит как к клиническому улучшению, так и к уменьшению потери воды через кожу и улучшению целостности рогового слоя. Данные средства рекомендуется использовать в качестве поддерживающей терапии в период ремиссии. Она воздействует на воспалительные клетки (нейтрофилы, эозинофилы, макрофаги, клетки Лангерганса) и изменяет выработку цитокинов, также обладает стойким антибактериальным эффектом. Более того, фототерапия лучами УФ-спектра способна оказывать нормализующее влияние на иммунный статус.
Она воздействует на воспалительные клетки (нейтрофилы, эозинофилы, макрофаги, клетки Лангерганса) и изменяет выработку цитокинов, также обладает стойким антибактериальным эффектом. Более того, фототерапия лучами УФ-спектра способна оказывать нормализующее влияние на иммунный статус.