Ревакцинация АКДС, кори, краснухи, полиомиелита
Работаем без выходных и праздниковДанную процедуру по праву считают самым эффективным способом защитить свой организм от опасных вирусных инфекций. Сделав все необходимые прививки строго по графику, можно победить такие серьезные заболевания, как столбняк, коклюш, дифтерию, полиомиелит и другие.
Чтобы организм эффективно справлялся с возбудителями заболеваний, важно следовать графику прививок и своевременно делать ревакцинацию – повторно вводить вакцину схожего состава. Повторная прививка проводится обязательно в строго определенное время после первой. Это позволяет достигнуть максимального эффекта. Некоторые прививки ставятся только в детском возрасте. Часть вакцин необходимо периодически вводить в течение всей жизни.
Вакцинация и ревакцинация
Вакцинация представляет собой процесс, который формирует у ребенка иммунитет, защищающий организм от инфекций, приводящих к развитию определенного заболевания.
Обе процедуры проводят схожими составами.
Ревакцинация – это повторная прививка, она необходима для организма для достижения максимального эффекта. Процедура позволяет надежно закрепить реакцию иммунной системы на определенные возбудители заболеваний.
После первичной вакцинации результат может сохраняться в результате непродолжительного времени или проходить совсем. Чтобы этого не произошло, в организм необходимо ввести новую долю вакцины, что позволит усилить и закрепить эффект от первой прививки.
Когда проводят повторную иммунизацию
Определить срок посещения прививочного кабинета можно по Национальному календарю прививок или по индивидуально составленному графику.
У здоровых детей при соблюдении графика прививок ревакцинации начинаются с 15 месяцев в соответствии с видом вакцины. Организм вырабатывает иммунную защиту, которая поможет защитить ребенка до шестилетнего возраста, когда проводится дополнительная ревакцинация. Некоторые вакцины требуют ревакцинацию в подростковом возрасте.
Некоторые вакцины требуют ревакцинацию в подростковом возрасте.
После нескольких прививок в шестилетнем возрасте делается перерыв на шесть-семь лет.
Важно понимать, что Национальным календарем прививок могут руководствоваться только родители здоровых детей, которые точно не имеют противопоказаний к компонентам вакцин.
В противном случае график прививок сдвигается. Также специалист может посоветовать отказаться от некоторых видов уколов. Веской причиной является аллергия на какой-то компонент вакцины.
В идеале повторные прививки должны ставиться в следующем возрасте:
- туберкулез – в 7 и в 14 лет; при необходимости прививка ставится и взрослым;
- коклюш, дифтерия, столбняк – в 18 месяцев, в 7 и в 14 лет; взрослым прививка повторяется раз в 10 лет;
- корь, паротит, краснуха – в 6 лет; далее в 13 лет вакцину против краснухи вводят девочкам, а мальчикам – против эпидемического паротита.
Если прививки не делали…
Если вдруг по каким-то причинам (чаще в всего по медицинским показаниям) ребенку не сделали прививки, график следует составить таким образом, чтобы сначала поставить основные прививки и только после этого начинать процедуру ревакцинации.
Если же прививки не делались из-за нежелания родителей, врач также разработает индивидуальный график вакцинации, на который нужно будет ориентироваться при записи в прививочный кабинет.
Вакцина Пентаксим на страже детского здоровья!
22.03.2020
Комбинированная вакцина Пентаксим предназначена для профилактики пяти наиболее опасных детских инфекций: коклюша, дифтерии, столбняка, полиомиелита, а также заболеваний, вызванных гемофильной палочкой (Haemophilus influenza типа b). Вакцина произведена компанией Sanofi Pasteur S.A. (Франция), в условиях, соответствующих требованиям Надлежащей производственной практики GMP (Good Manufacturing Practice).
Препарат уже много лет успешно используется для вакцинации детей в странах Евросоюза и США, на территории Российской Федерации вакцина Пентаксим применяется с 2008г .
На данный момент в России Пентаксим рекомендован к применению у детей, достигших трехмесячного возраста и разрешен к постановке до 5 лет 11 месяцев 29 дней, затем для дальнейшей ревакцинации применяют вакцины, содержащие уменьшенное количество антигенов (Адасель, АДС-м).
В соответствии с Национальным календарем профилактических прививок Российской Федерации, курс вакцинации для профилактики коклюша, дифтерии, столбняка, полиомиелита состоит из трех введений препарата с интервалом между прививками 45 дней, соответственно в возрасте 3, 4.5, 6 месяцев; ревакцинация проводится однократно в возрасте 18 месяцев.
Когда приходит время вакцинации ребенка, родители всегда задаются вопросами: какой вакциной лучше прививать ребенка? Велика ли разница между Пентаксимом и отечестенной вакциной АКДС, которую предлагают поставить в детской поликлинике?
Главным отличием Пентаксима от цельноклеточной вакцины АКДС является способ его получения, благодаря которому, Пентаксим характеризуется более низкой реактогенностью, в сравнении со своим аналогом. Пентаксим является бесклеточной вакциной, которая содержит в своем составе только лишь фрагменты антигенов коклюшного компонента — это делает французскую вакцину более безопасной, а сам укол менее болезненным, к тому же уменьшает нагрузку на иммунную систему ребенка. Что можно сказать о вирусе полиомиелита в составе вакцины Пентаксим? — он инактивирован, таким образом, привитой Пентаксимом ребенок не является «заразным» для окружающих непривитых лиц, поскольку даже в минимальных дозах не способен выделять в окружающую среду вирус полиомиелита. Исключается необходимость в длительной изоляции (в течение 60 дней!) непривитого человека от привитого ребенка – как в случае с живой полиомиелитной вакциной отечественного производства. После вакцинации ребенок может смело посещать организованные детские коллективы. Что касается дополнительных компонентов, встречающихся в других вакцинах, то ни ртути, ни фенолового красного в составе Пентаксима нет.
Что можно сказать о вирусе полиомиелита в составе вакцины Пентаксим? — он инактивирован, таким образом, привитой Пентаксимом ребенок не является «заразным» для окружающих непривитых лиц, поскольку даже в минимальных дозах не способен выделять в окружающую среду вирус полиомиелита. Исключается необходимость в длительной изоляции (в течение 60 дней!) непривитого человека от привитого ребенка – как в случае с живой полиомиелитной вакциной отечественного производства. После вакцинации ребенок может смело посещать организованные детские коллективы. Что касается дополнительных компонентов, встречающихся в других вакцинах, то ни ртути, ни фенолового красного в составе Пентаксима нет.
Немаловажным «плюсом» Пентаксима является еще и то, что вакцина дает возможность провести иммунизацию ребенка от пяти заболеваний (против коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции (Haemophilus influenza типа b) с помощью всего четырех инъекций.
Пентаксим безопасен, эффективен, при этом нагрузка антигенами значительно ниже, чем если бы ребенка прививали обычными способами от тех же самых заболеваний ( АКДС + полиомиелитная вакцина+ вакцина против гемофильной инфекции).
Во всех случаях нарушения графика вакцинации врач руководствуется инструкцией по применению лекарственного препарата и рекомендациями Национального календаря профилактических прививок РФ. Но несмотря на индивидуальные смещения плана календарных прививок, интервалы между введениями вакцинирующих доз препарата не изменяются, как и интервал перед ревакцинацией (он составляет 12 месяцев).
Пентаксим является лучшей импортной вакциной, которая изготавливается в соответствии с международными нормами производства вакцин, не содержит опасных компонентов, редко вызывает побочные эффекты и обладает хорошей переносимостью.
Благодаря разработкам современной фармакологии, многие смертельно опасные заболевания взяты под контроль. К одним из средств, стоящих на страже здоровья самых маленьких пациентов относится Пентаксим .
В завершение, отвечу на наиболее часто задаваемые вопросы о вакцинации препаратом Пентаксим:
Сделали вакцину Пентаксим, когда следующая?
— Три вакцинирующие дозы вакциной Пентаксим выполняются с интервалом в 45 дней, далее следует ревакцинация — срок её выполнения наступает через 12 месяцев после последней (третьей) вакцинации.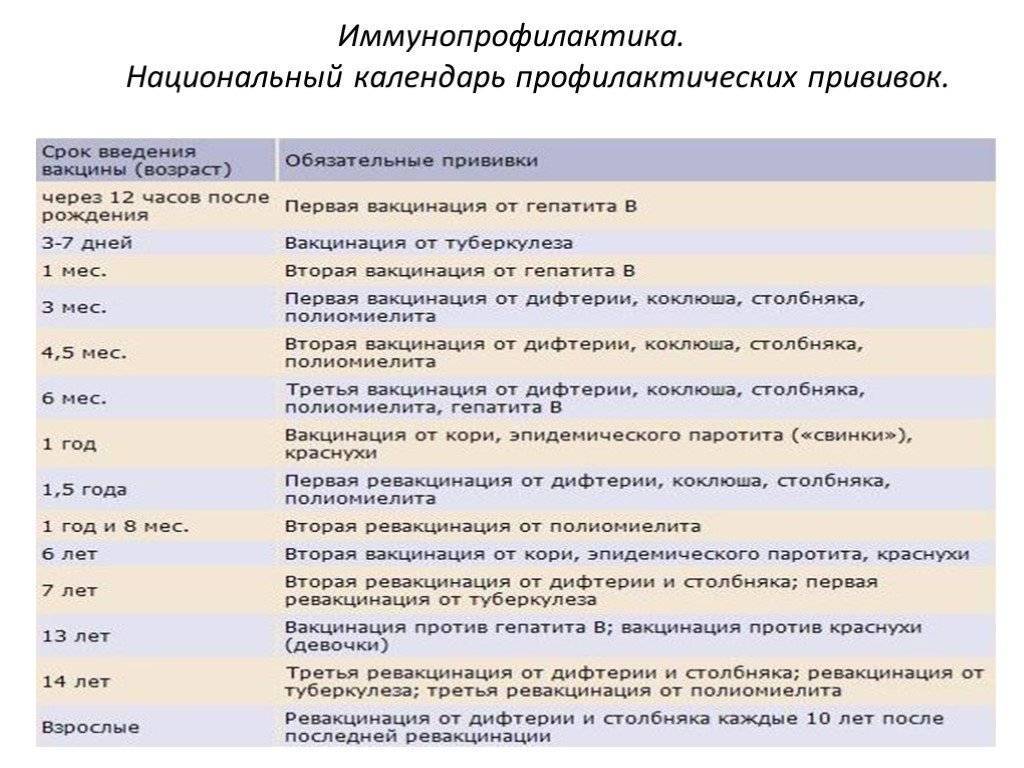
Можно ли ревакцинацию АКДС сделать Пентаксимом?
— Безусловно можно! Срок постановки ревакцинирующей дозы Пентаксим не изменяется и в Вашем случае составляет также 12 месяцев после третьей вакцинации АКДС, но стоит помнить еще и о том, что в составе вакцины Пентаксим есть еще и полиомиелитный компонент- необходимо учесть сроки ревакцинации против полиомиелита (если вакцинации АКДС и от полиомиелита выполнялись не одновременно, как это предусмотрено календарным планом вакцинации, а в разные дни).
Можно ли сделать ревакцинацию Пентаксимом?
— Можно, в случае если ревакцинации АКДС и от полиомиелита совпадают по срокам.
После Пентаксима сделали АКДС, можно ли продолжить вакцинацию снова Пентаксимом?
— Продолжать вакцинацию или выполнять ревакцинация после АКДС вакциной Пентаксим возможно с учетом вакцинации против полиомиелита.
Где сделать ребенку прививку Пентаксимом?
— Будем рады предложить Вам услуги Детского диагностического центра по вакцинации детей.
В январе поставили сыну прививку Пентаксим, врач сказала что нужно ставить ещё через 45 дней. А сколько нужно сделать прививку пентаксим? Каждый раз нужен осмотр врача?
— Прививка Пентаксим ставится трижды, с минимальным перерывом в 45 дней, и четвертая, ровно через год от третьей. Осмотр педиатром перед вакцинацией не просто «нужен», а строго необходим! Ведь при осмотре доктор решает вопрос: ставить прививку сегодня или перенести вакцинацию на другую дату? т.к. у ребенка на момент осмотра могут быть отклонения в состоянии здоровья, которые вероятно понесут за собой отрицательные последствия. Например, чтобы Вам было понятно: ребенок чувствует себя на приеме хорошо, а при осмотре выявлено «красное» горло, педиатр предлагает подойти на прививку в другую дату, а вечером у ребенка появился кашель, насморк и температура. И какая уж тут прививка?! Еще, кроме осмотра педиатра, в нашем центре перед вакцинацией необходимо сдать общие анализы крови и мочи, которые детки сдают не ранее, чем за 3 дня до вакцинации, чтобы быть на 100% уверенным, что данная вакцинация не навредит малышу.
Если у Вас остались какие-либо вопросы касательно вакцинации, приглашаем Вас на бесплатную консультацию педиатра по прививкам. Прием доктора осуществляется по предварительной записи.
Записаться на консультацию Вы можете, позвонив по одному из номеров телефонов:
+7(496)797-01-70
+7(926)535-55-26
+7(925)518-83-86
Чтобы дети были здоровы — прививайте их своевременно и качественными вакцинами!
Возврат к списку
| Вид прививки | Возраст ребенка | Примечания |
| Первая вакцинация против вирусного гепатита В | Проводится новорожденному в первые сутки жизни | Инъекция делается в роддоме внутримышечно в плечо или бедро ребенка. Требуется письменное согласие на вакцинацию матери. |
| Вакцинация против туберкулеза (БЦЖ-М) | Проводится новорожденному на 3-7 день жизни | Инъекция делается в роддоме внутрикожно в левое плечо. Требуется письменное согласие на вакцинацию матери. Другие прививки можно проводить не ранее чем через 1 месяц после БЦЖ. Требуется письменное согласие на вакцинацию матери. Другие прививки можно проводить не ранее чем через 1 месяц после БЦЖ. |
| Вторая вакцинация против вирусного гепатита В | Проводится ребенку после 1 месяца от рождения | Если сроки были сдвинуты, то через 1 месяц после первой. Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция проводится внутримышечно в плечо или бедро ребенка. |
| Первая вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Ребенок должен быть совершенно здоров и после болезни должен пройти месяц. Инъекция проводится внутримышечно в плечо, бедро или под лопатку. Детям до года чаще всего делают в бедро. |
| Первая вакцинация против полиомиелита | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцина против полиомиелита делается в один день с АКДС. Инактивированная полиомиелитная вакцина вводится подкожно под лопатку или в плечо, а также может быть введена внутримышечно в бедро. Вакцины закупаются за рубежом, поэтому заблаговременно узнавайте о ее наличие в поликлинике. Вакцинация производится трехкратно с интервалом в 45 дней. Вакцина против полиомиелита делается в один день с АКДС. Инактивированная полиомиелитная вакцина вводится подкожно под лопатку или в плечо, а также может быть введена внутримышечно в бедро. Вакцины закупаются за рубежом, поэтому заблаговременно узнавайте о ее наличие в поликлинике. Вакцинация производится трехкратно с интервалом в 45 дней. |
| Первая вакцинация против гемофильной инфекции | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцина против гемофильной инфекции делается в один день с АКДС и вакциной против полиомиелита. Вводится внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. |
| Вторая вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери через 45 дней после первой вакцинации. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. |
| Вторая вакцинация против полиомиелита | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется подкожно в плечо, под лопатку или внутримышечно в бедро. |
| Вторая вакцинация против гемофильной инфекции | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от гемофильной инфекции проводится в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. |
| Третья вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери через 45 дней после второй вакцинации. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. |
| Третья вакцинация против полиомиелита | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после второй вакцинации. Живая оральная полиомиелитная вакцина закапывается в рот на лимфоидную ткань глотки. Пить и есть в течение часа строго запрещается. |
| Третья вакцинация против гемофильной инфекции | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация проводится в один день с АКДС через 45 дней после второй вакцинации. Инъекция проводится внутримышечно в бедро или плечо. |
| Третья вакцинация против вирусного гепатита В | Проводится ребенку в 6 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 6 месяцев после первой прививки. Инъекция проводится внутримышечно в плечо или бедро. Инъекция проводится внутримышечно в плечо или бедро. |
| Вакцинация против кори, эпидемического паротита, краснухи (КПК) | Проводится ребенку в 1 год | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция вводится подкожно в бедро или плечо. |
| Первая ревакцинация против дифтерии, коклюша, столбняка | Проводится ребенку в 18 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через год после законченой вакцинации. Способы введения те же. |
| Первая ревакцинация против полиомиелита | Проводится ребенку в 18 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери совместно с АКДС. Живая оральная полиомиелитная вакцина закапывается в рот на лимфоидную ткань глотки. Пить и есть в течение часа строго запрещается. |
| Вторая ревакцинация против полиомиелита | Проводится ребенку в 20 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 2 месяца после первой ревакцинации живой оральной полиомиелитной вакциной. |
| Ревакцинация против кори, краснухи, эпидемического паротита | Проводится ребенку в 6 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 6 месяцев после вакцинации. Основным условием применения вакцины является отсутствие в анамнезе перенесенных заболеваний: кори, краснухи, эпидемического паротита до 6 лет. Способ введения тот же. |
| Вторая ревакцинация против дифтерии, столбняка (АДС) | Проводится ребенку в 6-7 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 5 лет после первой ревакцинации. Инъекция вводится внутримышечно под лопатку. Инъекция вводится внутримышечно под лопатку. |
| Ревакцинация против туберкулеза | Проводится ребенку в 7 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери при отрицательной реакции Манту. Инъекция вводится внутрикожно в левое плечо. |
| Третья ревакцинация против дифтерии, столбняка | Проводится подростку в 14 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 7 лет после второй ревакцинации. Инъекция вводится внутримышечно под лопатку. |
| Третья ревакцинация против полиомиелита | Проводится подростку в 14 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 12 лет 2 месяца после второй ревакцинации. Живая оральная полиомиелитная вакцина закапывается на поверхность небных миндалин, чтобы сформировался иммунитет. Нельзя пить и есть в течение часа после прививки. Нельзя пить и есть в течение часа после прививки. |
Все о вакцинации. Виды вакцин
СОДЕРЖАНИЕ
Что такое вакцинопрофилактика? Это система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок. Вакцины защищают людей от очень тяжелых инфекционных болезней.
Еще несколько десятилетий назад врачам приходилось неустанно бороться с такими инфекциями, как натуральная оспа, полиомиелит, дифтерия, коклюш, корь, эпидемический паротит, краснуха. Многих больных спасти не удавалось, многие оставались инвалидами.
Все радикально изменилось с появлением вакцин. Мир полностью избавлен от натуральной оспы, во многих странах ликвидирован полиомиелит, резко сократилось число и тяжесть течения дифтерии, коклюша, кори, краснухи, эпидемического паротита. С помощью прививок врачи научились бороться с такой инфекцией, как гепатит В, который чрезвычайно опасен возможностью формирования хронического поражения печени (цирроз, рак).
Человеку свойственно быстро забывать неприятные для него вещи: вот и вспышки инфекционных заболеваний, уносившие тысячи, а иногда и миллионы, человеческих жизней, забылись. По мнению некоторых, эпидемии инфекций – это пройденный этап в человеческой истории.
К сожалению – нет!
При снижении порога вакцинации возможна новая вспышка инфекций.
Например:
1973-1974 года – натуральная оспа в Стокгольме;
1990-1999 года – дифтерия в СССР;
Вспышка кори в г. Екатеринбурге в 2016-17 годах у непривитых от кори лиц.
Благодаря вакцинопрофилактике появилась возможность защиты от 40 инфекционных заболеваний. Часть из этих прививок ставят всему населению, часть – по эпидемическим показаниям. Это зависит от опасности распространения инфекции на данной территории.
Обязательными на всей территории России являются прививки против туберкулеза (БЦЖ), коклюша, дифтерии, столбняка, кори, эпидемического паротита, краснухи, пневмококковой и гемофильной (ХИБ) инфекций. На территории Свердловской области в календарь прививок включены прививки против клещевого энцефалита (вся территория области является опасной по возможности инфицирования клещевым энцефалитом), ветряной оспы (велика заболеваемость этой инфекцией), гепатита А.
На территории Свердловской области в календарь прививок включены прививки против клещевого энцефалита (вся территория области является опасной по возможности инфицирования клещевым энцефалитом), ветряной оспы (велика заболеваемость этой инфекцией), гепатита А.
Дети, организм которых ослаблен в силу разных причин врожденного или приобретенного характера, особенно подвержены инфекции, болеют тяжело, часто с осложнениями и возможным неблагоприятным исходом. Такие дети нуждаются в защите от инфекционных болезней в первую очередь.
КАЛЕНДАРЬ ПРИВИВОК
|
Возраст |
Наименование прививки |
|
Новорожденные в первые 24 часа жизни |
Первая вакцинация против гепатита В |
|
Новорожденные (при выписке из родильного дома) |
Вакцинация против туберкулеза |
|
1 месяц |
Вторая вакцинация против гепатита В |
|
2 месяца |
Первая вакцинация против пневмококковой инфекции Первая вакцинация против ротавирусной инфекции |
|
3 месяца |
Первая вакцинация против дифтерии, коклюша, столбняка Первая вакцинация против полиомиелита Первая вакцинация против гемофильной инфекции Вторая вакцинация против ротавирусной инфекции |
|
4,5 месяца |
Вторая вакцинация против дифтерии, коклюша, столбняка Вторая вакцинация против полиомиелита Вторая вакцинация против гемофильной инфекции Вакцинация против пневмококковой инфекции Третья вакцинация против ротавирусной инфекции |
|
6 месяцев |
Третья вакцинация против гепатита В Третья вакцинация против дифтерии, коклюша, столбняка Третья вакцинация против полиомиелита Третья вакцинация против гемофильной инфекции |
|
9 месяцев |
Первая вакцинация против менингококковой инфекции |
|
11 месяцев |
Вторая вакцинация против менингококковой инфекции |
|
12 месяцев |
Четвертая вакцинация против гепатита В Вакцинация против кори, краснухи, эпидемического паротита Вакцинация против ветряной оспы |
|
15 месяцев |
Ревакцинация против пневмококковой инфекции Первая вакцинация против клещевого энцефалита |
|
18 месяцев |
Первая ревакцинация против дифтерии, коклюша, столбняка Первая ревакцинация против полиомиелита Ревакцинация против гемофильной инфекции |
|
20 месяцев |
Вторая ревакцинация против полиомиелита Первая вакцинация против гепатита |
|
21 месяц |
Вторая вакцинация против клещевого энцефалита |
|
26 месяцев |
Вторая вакцинация против гепатита А |
|
2 года 6 месяцев |
Первая ревакцинация против клещевого энцефалита |
|
6 лет |
Ревакцинация против кори, краснухи, эпидемического паротита Вторая вакцинация против ветряной оспы |
|
6-7 лет |
Вторая ревакцинация против дифтерии, столбняка Ревакцинация против туберкулеза |
|
13 лет (обоего пола) |
Вакцинация против папилломавирусной инфекции |
|
14 лет |
Третья ревакцинация против дифтерии, столбняка Третья ревакцинация против полиомиелита |
АКДС
– это вакцина, защищающая от трех тяжелых инфекций – от коклюша, дифтерии и столбняка.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы.

От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: коклюшная убитая вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Вакцинация проводится с трехмесячного возраста трехкратно с интервалом в 1,5 месяца, затем в 1 год 6 месяцев проводится первая ревакцинация. Вакцины АКДС и инфанрикс взаимозаменяемые. АКДС вводится глубоко внутримышечно в передненаружную область бедра.
Зачем нужна ревакцинация?
С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ИНФАНРИКС
– это вакцина, защищающая от трех тяжелых инфекций – от коклюша, дифтерии и столбняка.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: коклюшная бесклеточная вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание). За счет того, что коклюшная вакцина, входящая в состав вакцины «инфанрикс» не имеет поверхностной оболочки, тяжелые реакции и осложнения встречаются после ее введения много реже, чем после АКДС.
За счет того, что коклюшная вакцина, входящая в состав вакцины «инфанрикс» не имеет поверхностной оболочки, тяжелые реакции и осложнения встречаются после ее введения много реже, чем после АКДС.
Вакцинация проводится с трехмесячного возраста трехкратно с интервалом в 1,5 месяца, затем в 1 год 6 месяцев проводится первая ревакцинация. Вакцины АКДС и инфанрикс взаимозаменяемые. Учитывая сложную эпид. обстановку по коклюшу на территории Свердловской области, МЗ Свердловской области рекомендована 2 ревакцинация против коклюша вакциной «инфанрикс» в возрасте 6 лет. Инфанрикс вводится глубоко внутримышечно в передненаружную область бедра.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом
АДС
– это вакцина, защищающая от двух тяжелых инфекций – от дифтерии и столбняка.

Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: дифтерийный и столбнячный анатоксины, (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Так как в состав вакцины не входит коклюшная вакцина, АДС применяется для вакцинации против дифтерии и столбняка у детей младше 6 лет при наличии противопоказаний к введению вакцины АКДС и Инфанрикс. Вакцина в этом случае вводится двукратно с интервалом 1,5 месяца. АДС вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко (много реже, чем при АКДС) встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
АДС-М
– это вакцина, защищающая от двух тяжелых инфекций – от дифтерии и столбняка.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: дифтерийный и столбнячный анатоксины, (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Так как содержание дифтерийного и столбнячного анатоксинов в вакцине АДС-М уменьшено по сравнению с вакцинами АКДС, инфанрикс, АДС, вакцина АДС-М не годится для вакцинации детей до 6 лет и применяется только для вакцинации и ревакцинации детей старше 6 лет и взрослых. Хотя в крайне редких случаях, когда все названные вакцины противопоказаны, вакцина АДС-М применяется и для вакцинации против дифтерии и столбняка детям до 6 лет, которая проводятся двукратно с интервалом в 1,5 месяца.
Ревакцинации вакциной АДС-М проводятся в 7 лет, 14 лет и далее 1 раз в 10 лет пожизненно. АДС-М детям раннего и дошкольного возраста вводится внутримышечно в передненаружную область бедра, старшим детям и взрослым ее можно вводить глубоко подкожно.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко(много реже, чем при АКДС) встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ПОЛИОМИЕЛИТНЫЕ ВАКЦИНЫ
Полиомиелит — это острая вирусная инфекция. Вызывается вирусами полиомиелита трех типов. Поражается в основном спиной мозг, но иногда и головной. Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Схема вакцинации: трехкратно с интервалом в 1,5 месяца на первом году жизни, ревакцинации в 1 год 6 месяцев, 1 год 8 месяцев и в 14 лет.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Крайне редко после введения инактивированной (неживой) вакцины против полиомиелита может быть местная реакция. Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей. Могут быть аллергические реакции при наличии аллергии к стрептомицину.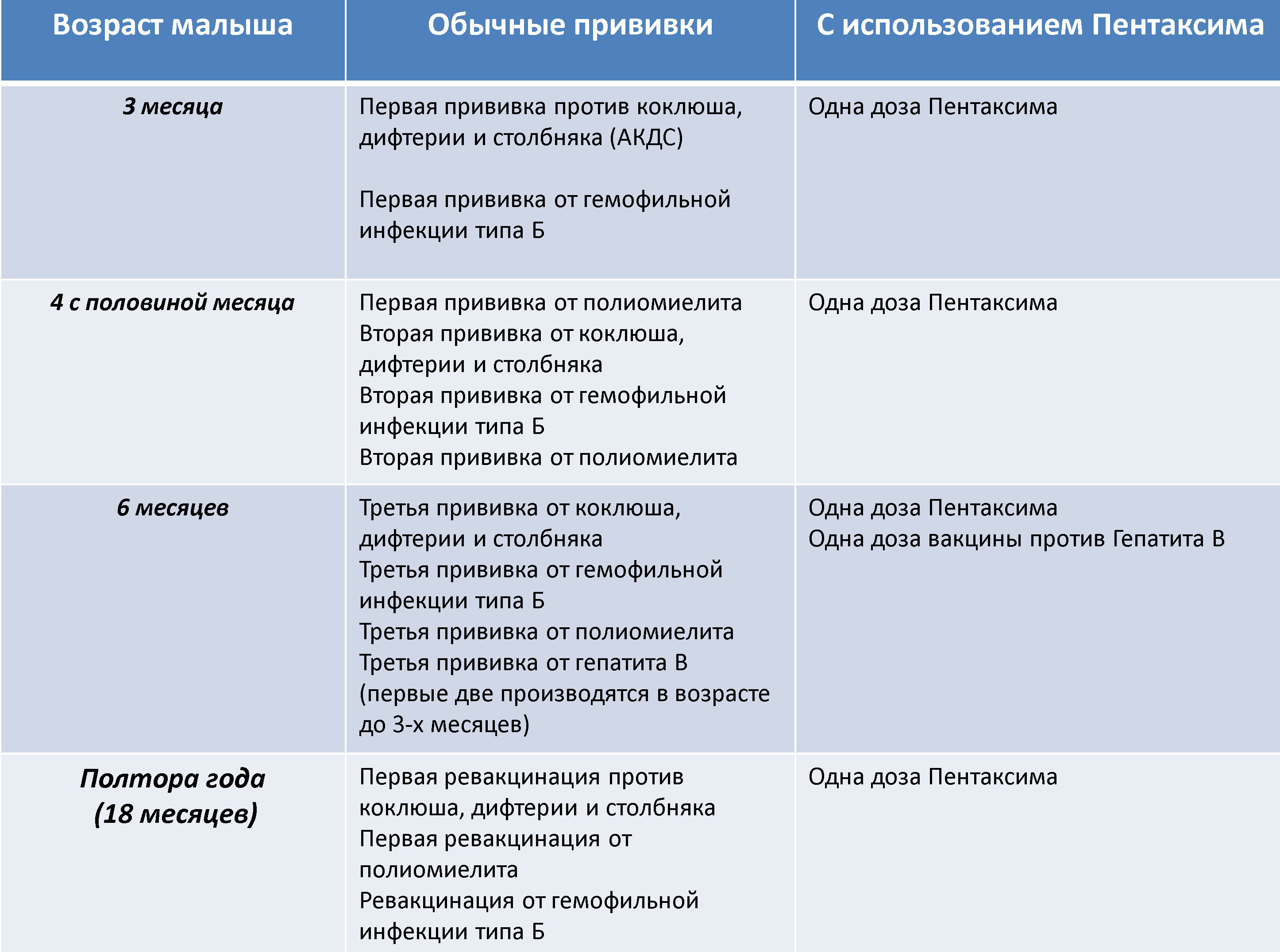
Введение живой полиомиелитной вакцины реакции обычно не вызывает. Очень редко, с частотой 1 на 1 000 000 доз, у детей с иммунодефицитным состоянием возможно развитие вакциноассоциированного паралитического полиомиелита.
Для профилактики этого осложнения все дети получают комбинированную схему вакцинации – первые 2 прививки проводятся инактивированной полиомиелитной вакциной, а третья вакцинация и все ревакцинации – живой. При этом инактивированная полиомиелитная вакцина создает хороший общий иммунитет к полиомиелиту, на его фоне живая полиомиелитная вакцина создает местный иммунитет, надежно защищающий от вируса полиомиелита. При такой схеме вакцинации вакциноассоциированный паралитический полиомиелит не возникает.
Вакцины для профилактики полиомиелита:
- Живая полиомиелитная вакцина – БиВак полио. Вакцину закапывают в рот.
- Имовакс – инактивированная полиомиелитная вакцина
- Полиорикс — инактивированная полиомиелитная вакцина.
- Полимилекс — инактивированная полиомиелитная вакцина
Инактивированные полиомиелитные вакцины вводятся внутримышечно в передненаружную область бедра.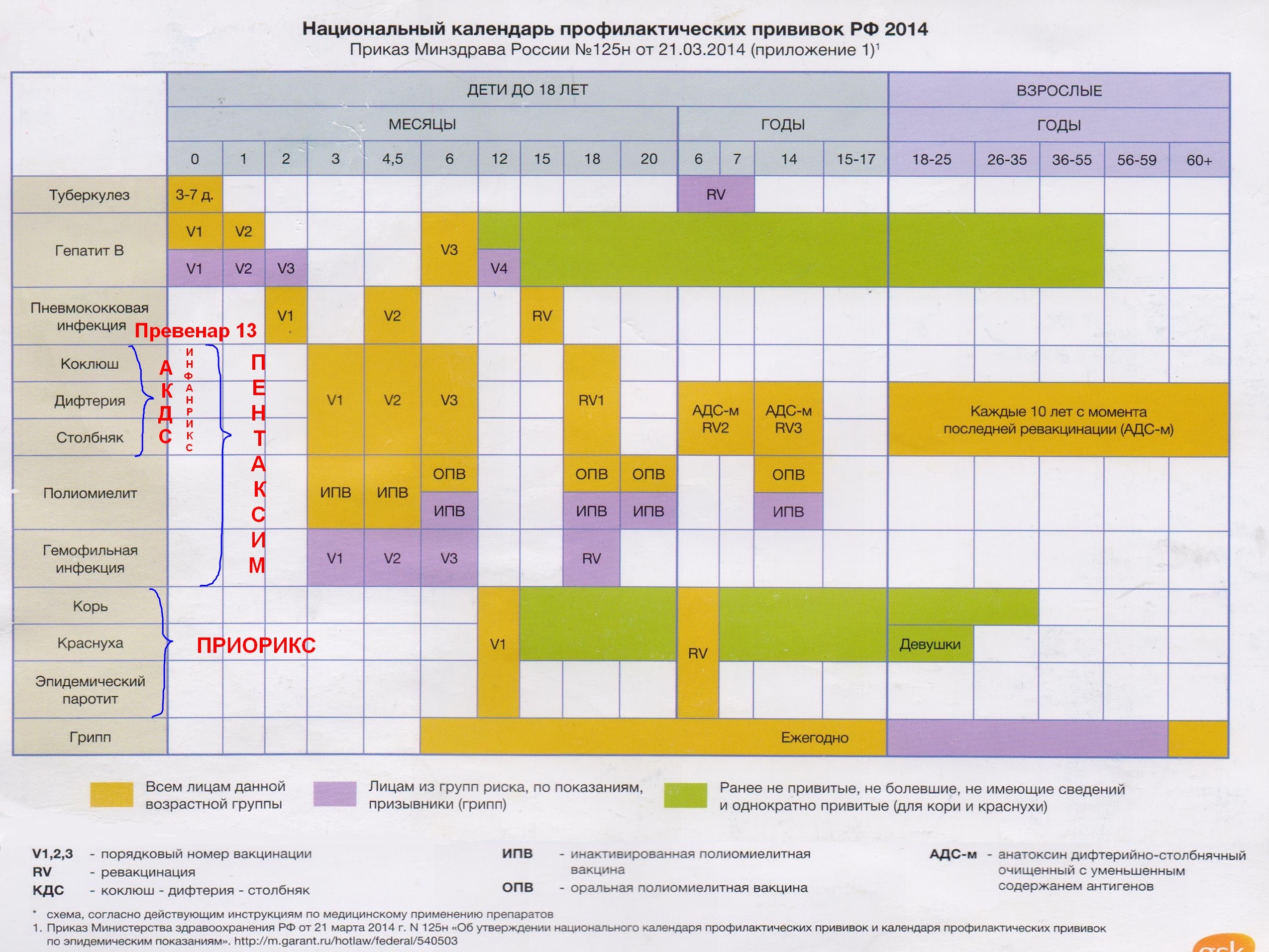 Живая полиомиелитная вакцина – в виде капель на корень языка ребенка.
Живая полиомиелитная вакцина – в виде капель на корень языка ребенка.
ВАКЦИНА ПРОТИВ КОРИ
Корь — острое, чрезвычайно заразное вирусное заболевание, встречающееся только у людей. При контакте с вирусом вероятность развития болезни близка к 100%. Заболевание характеризуется высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, отечностью век, светобоязнью, гнойными выделения из глаз и сыпью. Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Для вакцинации против кори используется отечественная живая коревая вакцина
Вакцинация против кори проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против кори малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых, начиная с 4-5 дня после прививки может подняться температура, с 8-го по 12-й день даже до высоких цифр (выше 39,00С), появиться насморк, кашель, единичные элементы сыпи. Это является допустимой (обычной) реакцией организма на введение живой коревой вакцины, и на 13-14-й день состояние ребенка нормализуется. Реакции на вторую дозу возникают еще реже.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНА ПРОТИВ ЭПИДЕМИЧЕСКОГО ПАРОТИТА («свинки»)
Эпидемический паротит – острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также головного мозга (менингит, менингоэнцефалит). У 20-30% заболевших мальчиков-подростков воспаляются яички (орхит), что может послужить причиной бесплодия. У 5% заболевших девочек могут быть воспалены яичники (оофорит).
Для вакцинации против эпидемического паротита используется отечественная живая паротитная вакцина
Вакцинация против эпидемического паротита проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
в диаметре и более.
Вакцина против эпидемического паротита малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день и очень редко – на один-два дня припухание слюнных желез. Это является допустимой (обычной) реакцией организма на введение живой паротитной вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНА ПРОТИВ КРАСНУХИ
Краснуха – острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и мелкопятнистой сыпи. Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.

Заболевание опасно для беременных женщин. Если беременная заболевает краснухой, особенно в первые три месяца беременности, то нередко беременность заканчивается выкидышем, рождением мертвого ребенка или ребенка с синдромом врожденной краснухи (врожденный порок сердца, слепота, глухота, в последствии – умственная отсталость), при заражении на поздних сроках беременности у ребенка может возникнуть энцефалит.
Для вакцинации против краснухи используется живая краснушная вакцина
Вакцинация против краснухи проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма.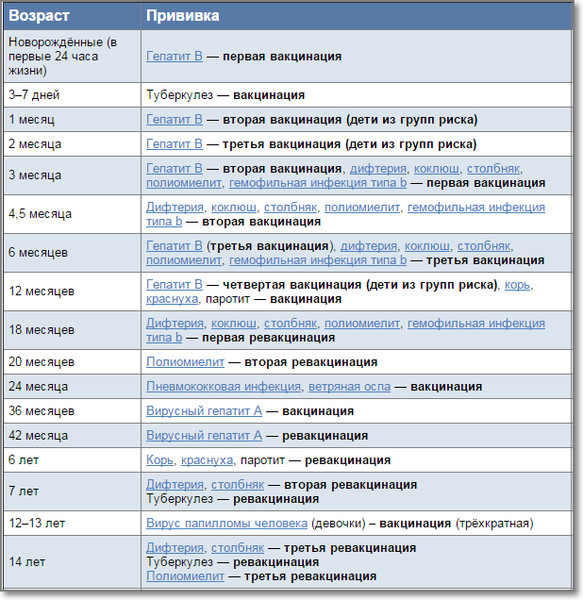 Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против краснухи малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции.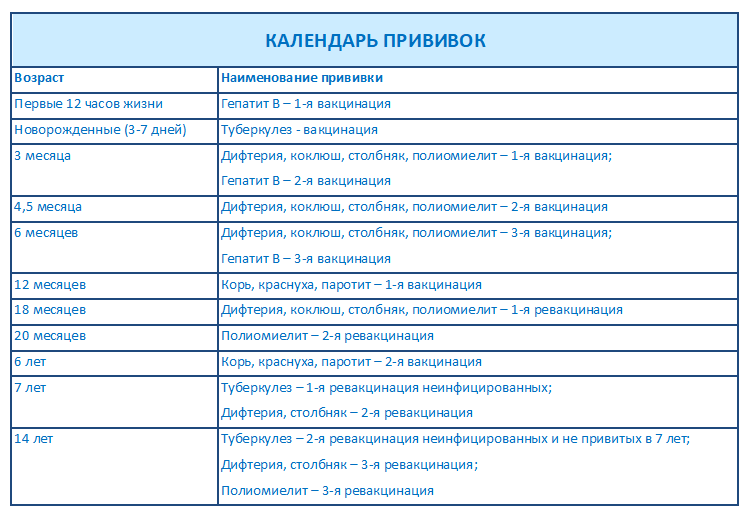 У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморка, а у взрослых – болей в суставах. Это является допустимой (обычной) реакцией организма на введение живой краснушной вакцины, и на 13-14-й день состояние ребенка нормализуется.
У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморка, а у взрослых – болей в суставах. Это является допустимой (обычной) реакцией организма на введение живой краснушной вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ПРИОРИКС
Это вакцина, защищающая сразу от трех вирусных инфекций – кори, эпидемического паротита, краснухи.
Корь — острое, чрезвычайно заразное вирусное заболевание, встречающееся только у людей. При контакте с вирусом вероятность развития болезни близка к 100%. Заболевание характеризуется высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, отечностью век, светобоязнью, гнойными выделения из глаз и сыпью.
 Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.Эпидемический паротит – острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также головного мозга (менингит, менингоэнцефалит). У 20-30% заболевших мальчиков-подростков воспаляются яички (орхит), что может послужить причиной бесплодия. У 5% заболевших девочек могут быть воспалены яичники (оофорит).
Краснуха – острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и мелкопятнистой сыпи.
 Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.
Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.В состав вакцины «приорикс», производства ГлаксоСмитКляйн, Бельгия, входят живые вакцины против кори, эпидемического паротита и краснухи.
Вакцинация проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Вакцина альтернативная, т.е. приобретается за счет средств родителей и по желанию родителей. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморк, очень редко – на один-два дня припухание слюнных желез. Это является допустимой (обычной) реакцией организма на введение живой вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНЫ ПРОТИВ ТУБЕРКУЛЕЗА
Туберкулез – бактериальная инфекция, вызываемая микобактериями туберкулеза человека или животного.
 Поражаются легкие, кости, кожа, мочеполовая система, нервная система, глаза, лимфатические узлы. Туберкулез не поражает только волосы и ногти! Наиболее тяжелой формой заболевания является туберкулезный менингит (воспаление мозговых оболочек).
Поражаются легкие, кости, кожа, мочеполовая система, нервная система, глаза, лимфатические узлы. Туберкулез не поражает только волосы и ногти! Наиболее тяжелой формой заболевания является туберкулезный менингит (воспаление мозговых оболочек).В наши дни в мире ежегодно заболевают туберкулезом более 9 млн. человек и 3-4 млн. умирают от него.
В России заболеваемость туберкулезом ( в том числе детей) за последние годы выросла более, чем в 2 раза и продолжает расти.
Для туберкулеза характерно постепенное, часто незаметное начало заболевания. Клинические проявления туберкулезной инфекции могут быть разные. Но всегда это сопровождается явлениями интоксикации. И всегда требует лечения.
Для вакцинации против туберкулеза существует две вакцины: БЦЖ и БЦЖ-М
Вводят вакцины внутрикожно в наружную верхнюю треть руки. Кожу после введения вакцины не обрабатывают, повязку не накладывают. В месте введения вакцины в течение 3-6 месяцев последовательно развиваются пятно, гнойничковый элемент, корочка и рубчик. Наличие рубчика свидетельствует о правильном проведении прививки. Подъема температуры, ухудшения общего состояния не бывает.
Наличие рубчика свидетельствует о правильном проведении прививки. Подъема температуры, ухудшения общего состояния не бывает.
Вакцинацию против туберкулеза проводят новорожденным в роддоме на 3-7 сутки жизни вакциной БЦЖ, или при наличии при наличии временных противопоказаний – после их отмены дома вакциной БЦЖ-М. До 2-х месячного возраста прививки против туберкулеза проводятся без предварительной реакции Манту, после 2-х месяцев жизни – при отрицательном результате р. Манту. Ревакцинацию вакциной БЦЖ (повторное введение) проводят при отрицательном результате туберкулиновой пробы в 7 лет и в 14 лет.
Возможные осложнения после введения вакцины БЦЖ и БЦЖ-М: лимфаденит, инфильтрат, холодный абсцесс, язва, келоидный рубец, остеит, генерализованный БЦЖ-ит. Осложнения встречаются не часто, но при появлении у ребенка каких-либо симптомов, жалоб необходимо обратиться к врачу.
ВАКЦИНЫ ПРОТИВ ГЕПАТИТА В
Гепатит В – вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени, вплоть до цирроза (гибели клеток печени с образованием рубцовой ткани) или рака печени.
 Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной ) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной ) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.Вакцины против гепатита В не содержат вирус, созданы генно-инженерным путем, содержат белок пищевых дрожжей.
Первую прививку против гепатита В проводят в роддоме в первый день жизни ребенка, через 1 месяц – вторую вакцинацию, в 6 месяцев – третью. Детям, родившимся от матерей-носителей вируса гепатита В или больных гепатитом В, вакцинацию проводят 4-х кратно: в первый день жизни, в 1 месяц, в 2 месяца, в 12 месяцев. Все вакцины против гепатита В вводят внутримышечно: детям до 2 лет – в бедро, старше – в дельтовидную мышцу (высоко в руку).
На месте введения вакцины могут появиться уплотнение и краснота, которые проходят через несколько дней. Небольшое повышение температуры бывает редко и быстро проход.
Теоретически возможна аллергическая сыпь на вакцину при наличии аллергической реакции на пекарские дрожжи, но т.к. аллергическая реакция на пекарские дрожжи встречается крайне редко, аллергическая сыпь на вакцину тоже почти не регистрируется в мире.
БУБОКОКК
Это вакцина против коклюша, дифтерии, столбняка, гепатита В.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
Гепатит В – вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени, вплоть до цирроза (гибели клеток печени с образованием рубцовой ткани) или рака печени. Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
В состав вакцины входят: коклюшная убитая вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание), а также рекомбинантная вакцина против гепатита В.
Вакцина применяется в том случае, если ребенку необходимо сделать АКДС и вакцинацию против гепатита В, вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
МОНОВАКЦИНЫ ПРОТИВ ГЕМОФИЛЬНОЙ ТИПА b ИНФЕКЦИИ (ХИБ-ИНФЕКЦИИ)
Гемофильная типа b (Хиб) инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 5 – 25% всех заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха (развивается глухота). Инфекция вызывает также воспаление легких, суставов, полости рта, является причиной повторных гнойных отитов, респираторных заболеваний. Болеют в основном дети от 2 месяцев до 5 лет и дети с нарушением иммунитета в любом возрасте.
Схема вакцинации против гемофильной типа b (Хиб) инфекции:
— дети, начинающие получать прививки против Хиб-инфекции с 3 до 6 месяцев прививаются трехкратно с интервалов в 1,5 месяца с ревакцинацией в 1 год 6 месяцев;
— дети, начинающие получать прививки против Хиб-инфекции с 6 до 12 месяцев прививаются двукратно с интервалов в 1,5 месяца с ревакцинацией в 1 год 6 месяцев;
— дети старше года прививаются однократно
Для вакцинации против гемофильной типа b (Хиб) инфекции используются две вакцины: Хиберикс (ГласкоСитКляйн, Бельгия) и Акт-хиб (Санофи Пастер, Франция).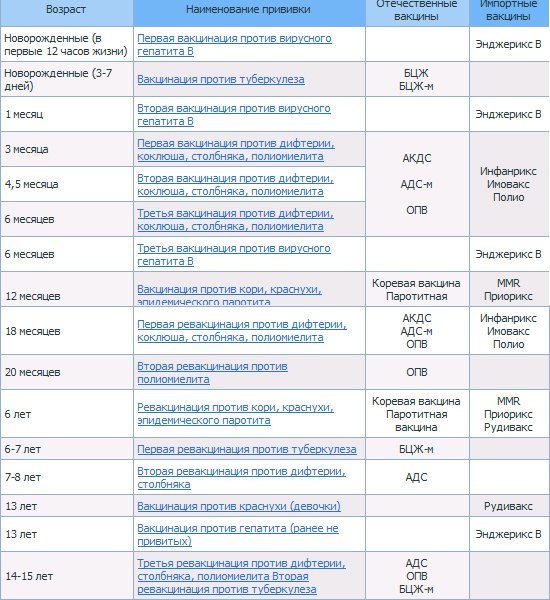 Вакцины против гемофильной типа b (Хиб) инфекции вводятся внутримышечно или подкожно.
Вакцины против гемофильной типа b (Хиб) инфекции вводятся внутримышечно или подкожно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у менее 10 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С (до 1% привитых детей).
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.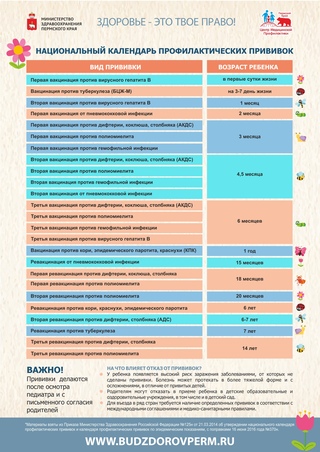
Вакцины не имеют специальных противопоказаний, кроме гиперчувствительности к ее компонентам и сильной реакцией на предыдущую дозу. ВИЧ-инфекция не является противопоказанием.
ПЕНТАКСИМ
Это вакцина против коклюша (бесклеточная), дифтерии, столбняка, полиомиелита (инактивированная) и гемофильной инфекции типа b.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
Полиомиелит — это острая вирусная инфекция. Вызывается вирусами полиомиелита трех типов. Поражается в основном спиной мозг, но иногда и головной.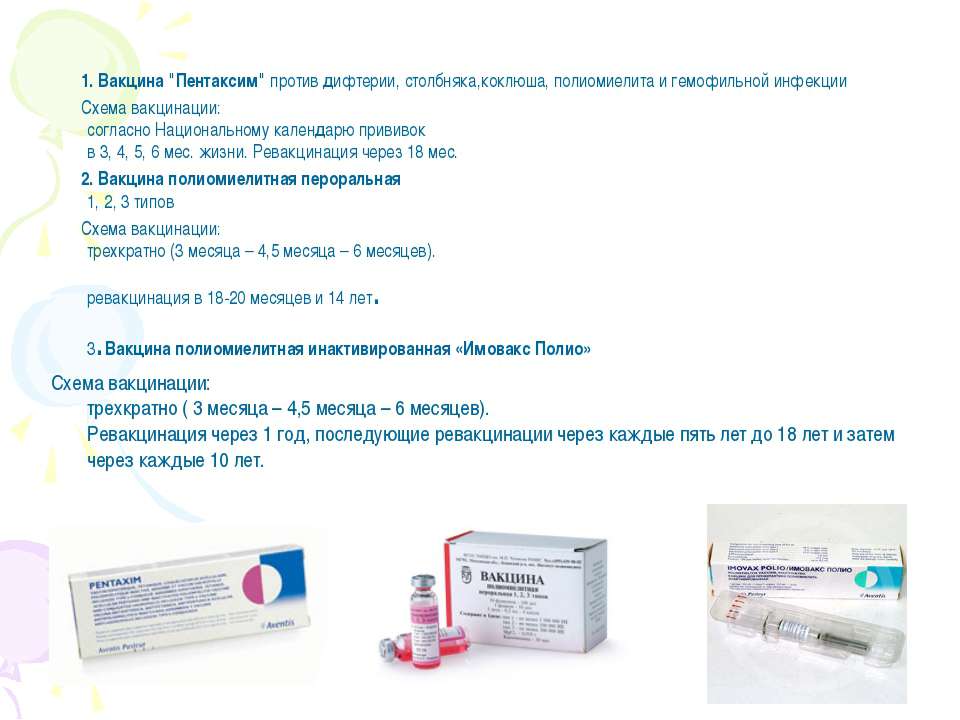 Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Гемофильная типа b (Хиб) инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 5 – 25% всех заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха (развивается глухота). Инфекция вызывает также воспаление легких, суставов, полости рта, является причиной повторных гнойных отитов, респираторных заболеваний. Болеют в основном дети от 2 месяцев до 5 лет и дети с нарушением иммунитета в любом возрасте.
Вакцина вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины.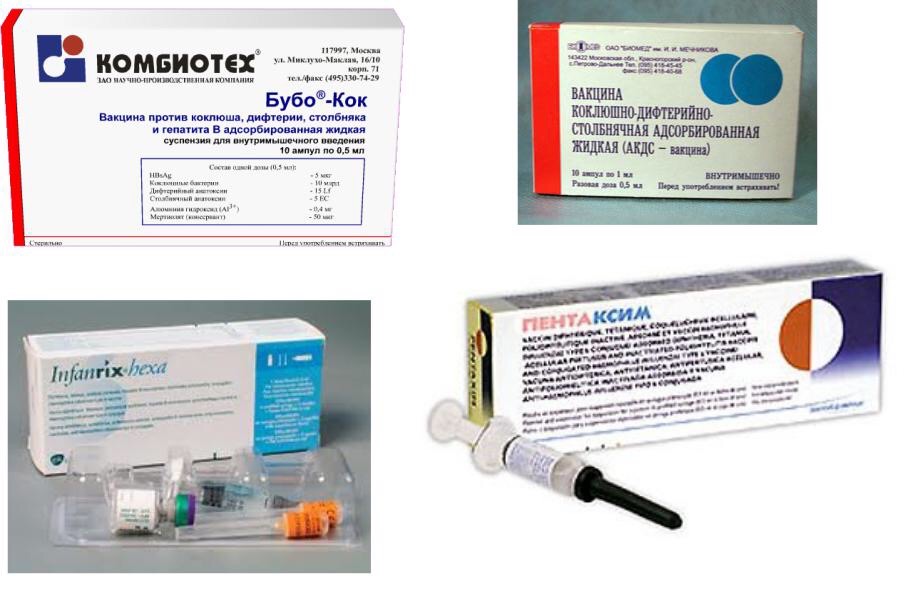 Вакцинальные реакции бывают местными и общими.
Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНЫ ПРОТИВ ГЕПАТИТА А
Гепатит А – острое вирусное заболевание, поражающее печень.
 Проявляется заболевание слабостью, снижением аппетита, рвотой, желтой окраской кожи, обесцвеченным стулом, темной окраской мочи. Бывает затяжное и осложненное течение гепатита А. Наиболее тяжело болеют люди с хроническими заболеваниями печени, у них возможен смертельный исход.
Проявляется заболевание слабостью, снижением аппетита, рвотой, желтой окраской кожи, обесцвеченным стулом, темной окраской мочи. Бывает затяжное и осложненное течение гепатита А. Наиболее тяжело болеют люди с хроническими заболеваниями печени, у них возможен смертельный исход.Для профилактики гепатита А применяются убитые отечественные (ГЕП-А-ин-ВАК, с 3-х лет) и зарубежные (Хаврикс, с 1 года, и Аваксим, с2 лет) вакцины.
Схема вакцинации две прививки с интервалом 6 – 18 месяцев. Вакцина вводится внутримышечно (предпочтительно) или подкожно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие. Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВЕТРЯНАЯ ОСПА
Ветряная оспа -это острое инфекционное заболевание, передающееся воздушно-капельным путем. Инфекция крайне заразна. Она характеризуется лихорадкой, умеренно выраженной интоксикацией и распространенной везикулезной сыпью. Кроме часто встречающейся легкой формы ветряная оспа может протекать в виде среднетяжелой и тяжелой форм, когда резко выражены симптомы интоксикации, может быть поражение головного мозга. А также бывают геморрагическая форма (могут быть кровоизлияния в кожу, слизистые, носовые кровотечения, кровавая рвота), гангренозная форма (некрозы и глубокие язвы на месте пузырьков).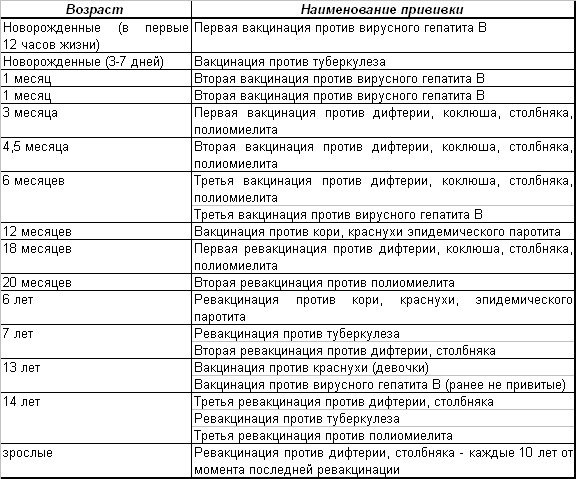 Осложнения при ветряной оспе встречаются редко. К ним относятся пневмонии, круп, энцефалиты, менингоэнцефалиты, миелиты, невриты. Возможно присоединение бактериальной инфекции.
Осложнения при ветряной оспе встречаются редко. К ним относятся пневмонии, круп, энцефалиты, менингоэнцефалиты, миелиты, невриты. Возможно присоединение бактериальной инфекции.
Для вакцинации против ветряной оспы используются следующие живые вакцины:
- Варилрикс (ГласкоСмитКляйн, Бельгия)
- Окавакс ( Институт Бикен, Япония)
Схема вакцинации: вакцинация в год и ревакцинация в 6 лет, при вакцинации против ветряной оспы детей старше 6 лет – прививки проводятся двукратно с интервалом в 6 небель. Вакцины против ветряной оспы вводятся подкожно.
У детей, перенесших ветряную оспу, вакцина уменьшает частоту опоясывающего лишая.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи. Это является допустимой (обычной) реакцией организма на введение живой вакцины, и на 13-14-й день состояние ребенка нормализуется.
В исключительно редких случаях (частота 1:1 000 000) в период от нескольких дней до трех недель после вакцинации может развиться идеопатическая тромбоцитопеническая пурпура.
ВАКЦИНЫ ПРОТИВ ПНЕВМОКОККОВОЙ ИНФЕКЦИИ
Пневмококковая инфекция – вызывается бактериями и характеризуется тяжелыми заболеваниями ушей (отит), легких, других органов, заражением крови (сепсис), поражением мозговых оболочек (менингит). Пик заболеваемости наблюдается на 1 – 2 году жизни и у пожилых людей. Иммунизация рекомендуется детям первых лет жизни, пожилым людям, пожилым людям, пациентам в учреждениях постоянного пребывания, больным при отсутствии селезенки, онкологических заболеваниях, сахарным диабетом, хронической почечной патологией, ВИЧ. Вакцина показана часто болеющим, детям с увеличением аденоидов, с бронхолегочной патологией, инфицированным туберкулезом.
Для вакцинации против пневмококковой инфекции используется три вакцины: превенар и синфлорикс, разрешенные к применению с 2-х месячного возраста, и пневмо-23, разрешенная к применению с 2-х летнего возраста.
Схема вакцинации:
Вакцинация проводится двукратно (в 2 мес. и 4,5 мес.) с ревакцинацией в 1 год 3 месяца. Если ребенок прививается на втором году жизни – двукратно без ревакцинации. У лиц старше 2 лет – однократно.
Если ребенок прививается на втором году жизни – двукратно без ревакцинации. У лиц старше 2 лет – однократно.
Вакцины против пневмококковой инфекции вводятся внутримышечно, детям первых лет жизни в передненаружную поверхность бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5% привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
К редко встречающимся осложнениям при использовании вакцины «превенар» относятся отек Квинке, бронхоспазм, судороги, дерматит, зуд, крапивница.
ВАКЦИНЫ ПРОТИВ КЛЕЩЕВОГО ЭНЦЕФАЛИТА
Клещевой энцефалит – природно-очаговое (характерно только для определенных территорий) вирусное заболевание с преимущественным поражением центральной нервной системы. Переносчиками и резервуарами клещевого энцефалита являются иксодовые клещи. Заражение возможно при употреблении в пищу сырого коровьего или козьего молока. Вирус сохраняется в клещах в течение всей их жизни и передается от поколения к поколению, что делает клещей природным очагом инфекции. Заражение клещевым энцефалитом может произойти и без посещения леса – клещ может быть принесен домой с ветками, цветами, на шерсти домашних животных, на одежде людей. При заболевании вирус поражает головной и спиной мозг, характерны упорные головные боли, судороги, параличи. Заболевание никогда не проходит бесследно, у переболевших на всю жизнь остаются осложнения различной степени тяжести.
Заболевание никогда не проходит бесследно, у переболевших на всю жизнь остаются осложнения различной степени тяжести.
Наша область является эндемичной по этому заболеванию, т.е. опасность инфицирования клещевым энцефалитом на территории Свердловской области (в т.ч. и в нашем городе) довольно велика.
Для вакцинации детского населения применяются следующие вакцины:
- «ФСМЕ-ИММУН Инжект» Австрия, разрешенная к применению с годовалого возраста;
- «ЭНЦЕПУР» Германия, разрешенная к применению с годовалого возраста;
- Вакцина против клещевого энцефалита культуральная очишенная концентрированная инактивированная сухая (г. Москва), разрешенная к применению с 4-х летнего возраста;
- КлещЭвак (г. Москва), разрешенная к применению с годовалого возраста.
- «ЭнцеВир Нео детский» (Россия)
Схема вакцинации: вакцинация двукратно с интервалом для отечественной вакцины 1-6 месяцев, для импортной 1-2 месяца; первая ревакцинация для всех вакцин через год после вакцинации, отдаленные ревакцинации 1 раз в 3 года. Вакцины вводятся внутримышечно, а отечественная для старших возрастов может быть введена подкожно в подлопаточную область.
Вакцины вводятся внутримышечно, а отечественная для старших возрастов может быть введена подкожно в подлопаточную область.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5% привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
После первой дозы иногда наблюдается кратковременное повышение температуры, головная боль, боли в конечностях, тошнота и рвота. На следующие дозы эти симптомы наблюдаются еще реже.
На следующие дозы эти симптомы наблюдаются еще реже.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редки аллергические реакции.
ВАКЦИНЫ ПРОТИВ ГРИППА
Грипп – это острое инфекционное вирусное заболевание, передающееся воздушно-капельным путем, поражающее верхние дыхательные пути.
По своей социальной значимости он находится на первом месте среди всех болезней человека. Заболеваемость гриппом и ОРВИ превышает суммарную заболеваемость всеми остальными инфекциями: даже вне эпидемии грипп и ОРВИ составляют до 40% всех заболеваний взрослых и более 60% заболеваний среди детей. Ежегодно по всему земному шару фиксируется ни одна сотня тысяч смертей. Каждые 2-3 года возникают эпидемии. Во время эпидемии каждый пятый россиянин болеет гриппом.
Случаются и пандемии, когда заболевает большинство населения по всему земному шару. Такое массовое инфицирование населения происходит при возникновении нового типа вируса, имеющего незнакомые для иммунной системы человека антигены, т.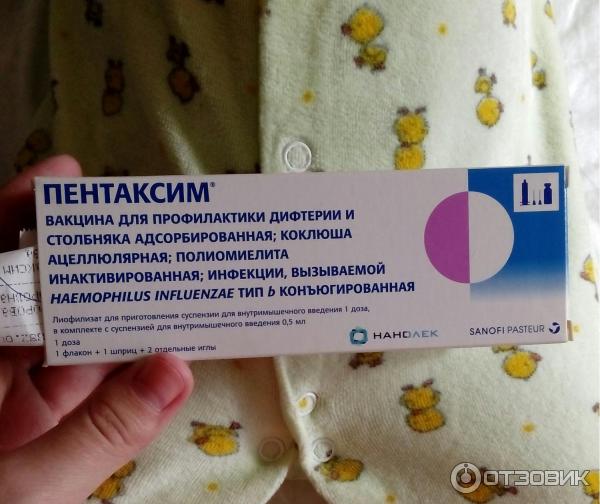 е. когда у всего населения земного шара нет иммунитета к данному вирусу. Пандемии опасны из-за своего масштаба, из-за тяжести заболевания у многих. Так пандемия 1918-1919 гг. унесла 20 миллионов жизней.
е. когда у всего населения земного шара нет иммунитета к данному вирусу. Пандемии опасны из-за своего масштаба, из-за тяжести заболевания у многих. Так пандемия 1918-1919 гг. унесла 20 миллионов жизней.
Иммунитет после перенесенного гриппа кратковременный, типоспецифический (т.е. только к тому типу вируса, который вызвал заболевание). Повторные заболевания, вызванные этим же типом вируса возможны через 2-5 лет.
Наиболее частым осложнением гриппа является вторичная бактериальная пневмония. Именно от нее погибает большинство детей младшего возраста, пожилых людей и больных, страдающих хроническими заболеваниями. Пневмония развивается спустя 4-14 дней после исчезновения симптомов гриппа.
Кроме пневмонии встречаются и другие респираторные осложнения: круп (ларинготрахеит), средний отит, синусит, ринит. Грипп также может спровоцировать обострение хронических заболеваний легких (астма, бронхит), декомпенсацию сердечно-сосудистых заболеваний (миокардит, перикардит), почечной недостаточности или эндокринных расстройств (сахарный диабет).
Для профилактики гриппа используются живые, инактивированные, субъединичные и сплит-вакцины.
В Свердловской области преимущественно для вакцинации против гриппа используются субъединичные и сплит-вакцины.:
- Гриппол и Гриппол-плюс. Применяется с 6-ти месячного возраста.
- Совигрипп. Применяется с 6-ти месячного возраста.
- Ультрикс. Применяется с 6 лет.
- Флюарикс (Бельгия) Применяется с 12-ти месяцев.
- Инфлювак (Нидерланды) Применяется с 6-ти месяцев.
- Агриппал (Италия) Применяется с 6-ти месяцев.
- Бегривак (Германия) Применяется с 6-ти месяцев.
- Ваксигрип (Франция) Применяется с 12-ти месяцев.
Инактивированные вакцины вводят внутримышечно или глубоко подкожно в верхнюю треть наружной поверхности плеча.
Говоря обо всех этих вакцинах, хотелось бы отметить, что в состав данных вакцин не входит вирус ни в живом, ни в убитом виде. Все перечисленные вакцины содержат только поверхностные антигены вируса, на которые и вырабатывается иммунитет. Заболевание они вызывать не могут. Наличие же симптомов вирусной инфекции после прививки у некоторых людей связано с тем, что прививки против гриппа делаются в период роста респираторной инфекции. Это просто ОРВИ, которая была бы и без прививки. Это случайное совпадение. От гриппа же прививки эти защищают очень надежно, даже если иммунитет после прививки формируется на фоне ОРВИ. При этом не утяжеляется течение респираторной инфекции. Прививки против гриппа лучше делать до начала эпидемического сезона гриппа.
Заболевание они вызывать не могут. Наличие же симптомов вирусной инфекции после прививки у некоторых людей связано с тем, что прививки против гриппа делаются в период роста респираторной инфекции. Это просто ОРВИ, которая была бы и без прививки. Это случайное совпадение. От гриппа же прививки эти защищают очень надежно, даже если иммунитет после прививки формируется на фоне ОРВИ. При этом не утяжеляется течение респираторной инфекции. Прививки против гриппа лучше делать до начала эпидемического сезона гриппа.
Прививочные реакции и осложнения. Живые вакцины в течение 3 суток после вакцинации у 2% привитых могут вызывать повышение температуры до 37,50С, легкое недомогание, головную боль, катаральные явления. При подкожном введении убитых вакцин допускается кратковременное повышение температуры выше 37,50С или инфильтратов до 50 мм не более, чем у 3% привитых. При впрыскивании вакцины в нос также возможно кратковременное повышение температуры. Субъединичные и сплит-вакцины дают слабые кратковременные реакции.
Возможны аллергические реакции при наличии анафилактической реакции на куриный белок. В этом случае прививки против гриппа противопоказаны.
ВАКЦИНЫ ПРОТИВ ПАПИЛЛОМАВИРУСНОЙ ИНФЕКЦИИ
В настоящее время известно более 120 типов вируса паппиломы человека, некоторые из них вызывают бородавки на коже, но более 30 типов инфицируют половой тракт. Инфицирование женщин вирусом паппиломы человека является важнейшим фактором канцерогенеза шейки матки. Этот вирус был выявлен в 99,7% биоптатов у женщин с раком шейки матки. Рак шейки матки занимает второе место среди злокачественных опухолей репродуктивных органов у женщин и уступает только раку молочной железы.
По региональному календарю прививки против папилломавирусной инфекции рекомендованы девушкам с 13 летнего возраста.
Для иммунопрофилактики используется две вакцины:
- Гардасил (Мерк Шарп и Доум) – 1 доза (0,5 мл) содержит белок L1 типов 6 и 18 (по 20 мкг), 11 и 16 (по 40 мкг), сорбент –маморфный алюминия гидроксифофатсульфат.
 Схема введения: 0-2-6 мес.
Схема введения: 0-2-6 мес. - Церварикс (ГласкоСмитКляйн) — 1 доза (0,5 мл) содержит белок L1 типов 6 и 18 (по 20 мкг), 50 мкг 3-О-дезацил 1-4-монофосфорил липид А, алюминия 0,5 мг, 0,624 мг дигидрофосфат-динидрата. Схема введения: 0-1-6 мес.
Вакцины вводятся внутримышечно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины.
Из всех реакций на вакцину чаще регистрируется боль в месте инъекции и головная боль, кратковременное повышение температуры, тошнота, рвота, боли в мышцах и суставах. Крайне редко могут быть сыпи, зуд, воспаление органов малого таза.
ВАКЦИНЫ ПРОТИВ РОТОВИРУСНОЙ ИНФЕКЦИИ
Ротовирусная инфекция – основная причина острого гастроэнтерита, к возрасту 5 лет ею переболевают практически все дети.
 Эпидемии наблюдаются в зимне-весенний период. В мире ротовирус уносит более 600000 детских жизней в год.
Эпидемии наблюдаются в зимне-весенний период. В мире ротовирус уносит более 600000 детских жизней в год.Инкубационный период составляет до пяти суток, при этом острый период начинается с третьего-седьмого дня. Для восстановления после перенесённой болезни ребёнку требуется до пяти суток.
Для данного заболевания характерно острое начало. Основными его признаками являются рвота, резкое повышение температуры тела, часто возникает понос. Стул при данном патологическом состоянии довольно характерный. В первый день он жидкий, желтый, затем приобретает глинообразную окраску. Обычно среди заболевших отмечается появление насморка, покраснение горла и болезненные ощущения при глотании. Для острого периода характерно отсутствие аппетита, а также состояние упадка сил. Ротовирусная инфекция у детей имеет следующее течение: утром отмечается вялость, капризность, тошнота, возможна рвота (иногда со слизью). Аппетит значительно снижен, после принятия пищи рвота характеризуется присутствием кусочков непереваренной еды, также она возникает при употреблении жидкости в объёме свыше пятидесяти миллилитров. В течение дня повышается температура тела, причём к вечеру она может достигать тридцати девяти градусов. Длительность состояния с повышенной температурой может составлять пять дней.
Самолечение грозит развитием осложнений и более тяжёлым течением заболевания. К таким осложнениям относят присоединение к вирусу бактериальной инфекции, отмирание клеток головного мозга (при значительном повышении температуры). В тяжёлых случаях может отмечаться летальный исход.
В Российской Федерации зарегистрировано две вакцины против ротовирусной инфекции:
- Роторикс (Англия)
- РотаТек (Швецария)
Реактогенность обеих вакцин низкая. Вакцины живые в виде капель в рот. Крайне редко в поствакцинальный период может быть повышение температуры, разжижение стула, иногда – рвота.
Первую прививку против ротовирусной инфекции необходимо поставить в возрасте с 6 до 12 недель, все три – до 32 недель. Вакцинация проводится трехкратно с интервалом между прививками в 1 месяц.
Вакцинация против коклюша. Кому, когда и какие прививки нужно делать?
Для защиты детей в России делается всем известная АКДС — вакцина коклюшно-дифтерийно-столбнячная адсорбированная. Помимо коклюша она защищает от дифтерии и столбняка (у АКДС есть импортные аналоги — Инфанрикс и многокомпонентные Пентаксим и Инфанрикс Гекса, которые формируют иммунитет к еще большему количеству болезней, а также переносятся намного легче, чем АКДС).
Расскажем подробнее про каждую вакцину.
АКДС
Согласно Национальному календарю профилактических прививок РФ курс вакцинации АКДС состоит из 3-х прививок с интервалом 1,5 месяца: в 3, 4,5 и 6 месяцев. В 18 месяцев однократно проводится ревакцинация.
АКДС-вакцину можно делать только до 4 лет (если быть точнее — 3 лет 11 месяцев 29 дней). Если ребенка до этого возраста не успели привить АКДС, то вакцинацию проводят АДС-анатоксином (в 4-6 лет) или АДС-М-анатоксином (в 6 лет и старше). Но АДС и АДС-М защищают только от дифтерии и столбняка. В них нет коклюшного компонента.
Пентаксим
В соответствии с Национальным календарем профилактических прививок РФ курс вакцинации состоит из 3 доз вакцины с интервалом в 1,5 мес: в возрасте 3, 4,5 и 6 месяцев. По рекомендации врача могут применяться и другие схемы трехдозовой иммунизации (например, 2-3-4, 2-4-6 или 3-4-5). Ревакцинацию проводят однократно в возрасте 18 месяцев.
Инфанрикс
Курс вакцинации состоит из 3 доз вакцины, вводимых согласно Национальному календарю профилактических прививок РФ в 3, 4,5 и 6 месяцев жизни. Ревакцинацию проводят однократно в 18 месяцев.
Инфанрикс-Гекса
Согласно Национальному календарю профилактических прививок РФ курс вакцинации состоит их трех доз вакцины, вводимых в 3, 4, 5 и 6 месяцев. По рекомендации врача могут также применяться другие схемы трехдозовой (например, 2-3-4 месяца, 3-4-5 месяцев, 2-4-6 месяцев) и двудозовой (например, 3-5 месяцев) вакцинации. Необходимо соблюдать интервал между дозами не менее 1 месяца. Ревакцинация проводится однократно в 18 месяцев. Вакцина Инфанрикс Гекса не применяется у детей старше 36 месяцев.
Про то, чем отличаются друг от друга Пентаксим, Инфанрикс и Инфанрикс Гекса и какая когда нужна, смотрите видео с нашим педиатром.
Как защититься от коклюша детям от 4-6 лет и взрослым?
Даже если ребенка привили от коклюша по графику, через 4-5 лет после ревакцинации действие иммунитета к коклюшу заканчивается, и ребенок остается без защиты от коклюша. Что же в таком случае делать? Получается, от коклюша можно защититься только в детстве?
Да, так было у нас в стране до недавнего времени. Около года назад появилась импортная вакцина Адасель, которая формирует иммунитет к коклюшу, дифтерии и столбняку у детей от 4-х лет и взрослых.
Адасель
Адасель — это отличная альтернатива нашим АДС и АДС-М. И ее главное преимущество — это коклюшный компонент, который защищает от коклюша не только детей, но и взрослых. Повторять прививку нужно каждые 10 лет.
Адасель при беременности
Особенно адасель это отличное решение для будущих мам. Если у беременной женщины нет защиты от коклюша, она может заразиться во время беременности, и переносить болезнь ей будет сложно. К тому же если бы она имела иммунитет к коклюшу, она могла бы передать антитела ребенку и он был бы защищен до начала вакцинации в 3 месяца.
Мы в DocDeti полностью поддерживаем вакцинацию Адасель беременных (а это не везде возможно в нашей стране). Вакцину можно вводить с 26 по 36 неделю беременности. Иммунитет развивается довольно быстро — через 2 недели. Ребенок получит антитела от матери, значительно снизятся риски его инфицирования коклюшем и сама будущая мама не заболеет во время беременности.
Давайте подытожим!
Детям до 4-5 лет для защиты от коклюша делаются прививки АКДС / Пентаксим / Инфанрикс / Инфанрикс Гекса.
Детям от 4-6 лет и взрослым (особенно беременным), чтобы защититься от коклюша, нужно делать прививку Адасель 1 раз в 10 лет.
Чтобы мотивировать вас сделать Адасель себе или своим взрослым детям, мы делаем скидку 25% на вакцину: вместо 5 500₽ 4 125₽. Скидка действует до 12 мая 2019 года.
Ждем вас! Чтобы получить скидку, заполните форму по ссылке или позвоните нам и попросите Адасель со скидкой.
Вакцинация против дифтерии, столбняка и коклюша (АКДС) и против полиомиелита
В 3 месяца начинается вакцинация против коклюша, дифтерии, столбняка, полиомиелита. В Национальный календарь защита от данных инфекций введена в 1953 году, а против столбняка с 1966. Для вакцинации используются следующие вакцины:
— АКДС – это адсорбированная комбинированная вакцина, которая содержит убитую цельную коклюшную палочку (поэтому она еще называется цельноклеточная), анатоксин (обезвреженный токсин) дифтерийный и анатоксин столбнячный. Это российская вакцина (Микроген) и ее использование практически ликвидировало дифтерию и столбняк и заметно уменьшило число случаев коклюша.
Единственное, что не нравится многим родителям – это подъем температуры в первые сутки – это вариант нормальной реакции на вакцинацию, так как клетки иммунной системы начинают активно работать в ответ на контакт с обломками коклюшной палочки.
Но вакцинопрофилактика постоянно совершенствуется, и в настоящее время выпускаются вакцины бесклеточные (или ацеллюлярные). Данные вакцины содержат только 2 или 3 коклюшных антигена, в их составе нет целой коклюшной палочки (до 3000 коклюшных антигена). Но на сегодня подобные вакцины только зарубежного производства. В России зарегистрировано несколько подобных вакцин:
— первая вакцина, зарегистрированная в России в начале 2000 годов – Инфанрикс (ГлаксоСмитКляйн, Бельгия). Вакцина содержит 3 коклюшных антигена, дифтерийный и столбнячный анатоксины.
— несколько позже зарегистрирована вакцина Инфанрикс гекса (ГлаксоСмитКляйн. Бельгия). В дополнение к составу предыдущей вакцины здесь содержится еще инактивированная вакцина против полиомиелита, гепатита В и вакцина Хиберикс (против гемофильной палочки, которая является причиной осложнений при ОРВИ у детей раннего возраста).
— Пентаксим (Санофи, Франция), зарегистрирована и с успехом применяется в России с 2008 года. В своей комбинации данная вакцина содержит еще и инактивированную (убитую) вакцину против полиомиелита, вакцину против гемофильной палочки.
В редакции основного приказа по вакцинации в рамках Национального календаря N125н от 13.04.2017 есть следующие дополнения – определены дети из группы риска для вакцинации против гемофильной палочки и полного курса вакцинации инактивированной полиомиелитной вакциной:
- С иммунодефицитными состояниями;
- С анатомическими дефектами, приводящими к резко повышенной опасности заболевания гемофильной инфекцией;
- С аномалиями развития кишечника;
- С онкологическими заболеваниями и /или длительно получающим иммуносупрессивную терапию;
- Рожденные от матерей с ВИЧ инфекцией;
- Находящиеся в домах ребенка;
- Недоношенные и маловесные дети.
Вакцинация и ревакцинация детям, относящимся к группам риска, может осуществляться иммунобиологическими лекарственными препаратами для иммунопрофилактики инфекционных болезней, содержащими комбинации вакцин (например, Пентаксим), предназначенных для применения в соответствующие возрастные периоды (редакция приказа МЗ РФ N 175н от 13.04.2017г).
Дети, не входящие в группу риска, могут по желанию родителей привиться бесклеточными препаратами для вакцинации против коклюша, дифтерии и столбняка платно. Информацию в таком случае можно получить у участкового педиатра.
Могут быть и другие варианты вакцинации детей, что зависит от возможностей регионального бюджета.
В 2016 году в России зарегистрирована вакцина Адасель (Санофи, Франция), она также не содержит целую коклюшную палочку, а содержание дифтерийного и столбнячного анатоксинов в составе меньше, чем в других препаратах. Данная вакцина, в основном, предназначена для ревакцинации детей старше 4 лет и взрослых (после 14 лет можно каждые 10 лет), так как иммунитет против коклюша недлительный.
Для детей, кто не привит вовремя и имеет возраст старше 4 лет, по Национальному календарю прививаются только против дифтерии и столбняка (вакцинация АКДС препаратом проводится до 4 лет, препаратом Инфанрикс гекса до 36 мес), но по желанию родителей может быть выполнена вакцинация и препаратами Пентаксим и Инфанрикс, так как они не имеют возрастных ограничений.
Для вакцинации против полиомиелита также существуют изменения в Национальном календаре с 2014 года.
Если раньше для массовой вакцинации с 1958-59 годов использовали живую ослабленную вакцину Сэбина (она содержала 3 вакцинных штамма полиовируса), далее для предупреждения вакциноассоциированного полиомиелита у привитых и у контактных непривитых с 2014 года схема вакцинации изменилась:
-V1 и V2 все дети получают инактивированную вакцину в 3 мес. и в 4,5 мес.,
-V3 в 6 мес. и последующие ревакцинации в 1 г 6 мес., 1 г 8 мес. и в 14 лет получают оральной полиомиелитной вакциной ОПВ, причем с весны 2017 года ОПВ содержит только 2 штамма прививочных вирусов – I и III- БиВак полио (ФНЦИРИП им Чумакова, Россия).
Инактивированные вакцины, зарегистрированные в России:
- Имовакс Полио (Санофи, Франция) – применяется на сегодня в составе комбинированной вакцины Пентаксим,
- Полиорикс (ГлаксоСмитКляйн, Бельгия) – применяется на сегодня в составе комбинированной вакцины Инфанрикс гекса,
- Полимилекс (Нанолек, Россия) – применяется для проведения V1 и V2 против полиомиелита с весны 2017 г.
Дифтерия – это серьезная инфекция, которой болеют и взрослые, и дети. Причина инфекции – дифтерийная палочка, которая передается воздушно-капельным путем, иногда через общие игрушки, предметы быта. Дифтерия поражает нос, глотку, гортань, реже – кожу, глаза. У больного образуются пленки в зеве, которые могут распространиться в нос и гортань и перекрыть дыхание. У детей до года пленки сразу переходят на гортань, голосовые связки, появляется круп (отек гортани). В этих случаях требуются неотложные мероприятия, иначе человек задохнется. Кроме того, дифтерия чревата серьезными осложнениями – поражением сердца, почек, нервной системы. Избежать заболевания можно только при своевременной вакцинации. Вакцинация защищает от токсина, вырабатываемого бактерией дифтерии, который и вызывает все жизнеугрожающие состояния.
Привитые люди не болеют тяжелой опасной формой дифтерии. У них возможно развитие ангины, но жизни это не угрожает.
Столбняк (тетанус) – острая инфекция с поражением нервной системы, вызванное токсином, который выделяет столбнячная палочка, когда попадает в рану из земли. Столбняк протекает крайне тяжело и может развиться в любом возрасте. Токсин поражает нервную систему, при этом возникают мышечные спазмы и судороги. Смертность при столбняке достигает 90%. Иммунитет при вакцинации формируется против токсина, как и при дифтерии.
Коклюш – заболевание с особым поражением дыхательной системы, характеризуется приступообразным «спазматическим» кашлем. Ребенок «заходится» в кашле до рвоты, покраснения лица и появлением мелких кровоизлияний на лице, склерах глаз. Особенно приступы кашля беспокоят ночью и под утро Коклюш опасен осложнениями- воспалением легких, а у маленьких детей – смертью из-за апноэ – остановки дыхания, судорогами и поражением мозга из-за кислородного голодания
Полиомиелит – вызывается тремя типами полиомиелитных вирусов, передаётся с водой и пищей. От полиомиелита, как правило, не умирают, но может остаться паралич или парез, чаще одной ноги, при котором конечность постепенно худеет и укорачивается, а ребенок или тяжело хромает, или совсем не может двигаться без поддержки. Иногда развивается паралич дыхательных мышц и человек не может дышать без помощи специальных аппаратов.
Вакцины АКДС и инактивированная против полиомиелита вводятся внутримышечно в переднебоковую поверхность бедра.
План вакцинации.
Вакцинация АКДС и против полиомиелита начинается в 3 мес. После проведения вакцинации и ревакцинации АКДС (см ниже), согласно календарю прививок, проводятся ревакцинации взрослых каждые 10 лет (вакциной АДС-М).
Вакцинация детей согласно календарю прививок:
|
Возраст |
|
|
Первая вакцинация АКДС и Полимилекс |
3 месяца |
|
Вторая вакцинация АКДС и Полимилекс |
4,5 месяца |
|
Третья вакцинация АКДС и БиВак полио
Ревакцинация 2 Бивак полио
Ревакцинация 2 АДС-м
Ревакцинация 3 АДС-м и БиВак полио
|
6 месяцев
20 месяцев
7 лет
14 лет |
Побочные эффекты.
Вакцина АКДС вызывает умеренные побочные эффекты: небольшая лихорадка в первые сутки; умеренная болезненность, покраснение и припухание в месте инъекции может возникнуть при V 3 или R 1. Повышение температуры тела (как правило, не выше 37,5 С) и легкое недомогание также могут наблюдаться в течение 1-2 дней после прививки, редко (до 4 % может быть подъем t выше 38). При t выше 38,5 необходимо дать в домашних условиях жаропонижающие препараты по рекомендации врача парацетамол или ибупрофен. В случае повторного подъема t или недостаточного ответа на жаропонижающие препараты нужно вызвать педиатра или скорую помощь и объем необходимой терапии назначит врач. Обтирания водкой или спиртом не рекомендуется.
У детей, склонных к аллергическим реакциям, может быть сыпь, поэтому педиатр может назначить противоаллергические препараты до и после вакцинации.
Серьезные осложнения, вызванные АКДС – иммунизацией редки; они происходят меньше чем в одном проценте случаев. Это могут быть судороги на фоне высокой температуры, поэтому детей с возможной реакцией рекомендуется прививать на фоне жаропонижающих средств (парацетамол или ибупрофен).
Для того, чтобы уменьшить число побочных эффектов на цельноклеточную АКДС вакцину, её можно заменить комбинированным аналогом (вакцина Пентаксим, Инфанрикс), в которых цельноклеточный коклюшный компонент (до 3000 антигенов) заменен на бесклеточный вариант (2-3 антигена), который практически не вызывает побочных реакций. Кроме того, комбинированные вакцины значительно снижают инъекционную нагрузку, позволяют уменьшить суммарную дозу дополнительных веществ (стабилизаторы вакцин, консерванты).
После прививки коклюша иммунитет недолгосрочный и спустя 5-7 лет можно заболеть коклюшем. Для ревакцинации в 7 лет, 14 лет и далее ч/з 10 лет можно использовать вакцину Адасель. Единственное, привитые могут заболеть в более стертой форме – в диагнозе может звучать бронхит или пневмония, может не быть характерных приступов спазматического кашля, но для непривитых такой больной является источником инфекции.
Прививка АКДС (дифтерия, коклюш, столбняк) в Днепре
Впервые вакцина назначается на 2 месяце жизни ребенка, каждая последующая не менее чем через 45 суток после предыдущей. Первая ревакцинация осуществляется через год после последней прививки.
Реакция на прививку АКДС
Независимо от состояния здоровья ребенка, реакция иммунитета на препарат возможна и этого не стоит бояться. Это случается из-за того, что в организм вводится инородный материал и защитная система организма обязана на это отреагировать. Поэтому, считается, что прививка от дифтерии, столбняка или коклюша может вызывать типичные реакции (не вызывающие опасений) и нетипичные (те, с которыми лучше обратиться в больницу).
Возможные реакции, которые могут наблюдаться в течении нескольких дней:
- местные реакции в места укола появляется из-за того, что нарушена целостность кожного покрова и мышцы. К тому же, в этом месте лимфоциты начинают воздействовать на чужеродные элементы;
- температура может повышаться до 39 С из-за коклюшного компонента препарата. Однако высокая температура, которая не спадает в течении более 2 дней — тревожный симптом, с которым следует обращаться в больницу;
- реакции, подобные реакциям на вирусную инфекцию.
Нетипичные реакции, при возникновении которых, обращайтесь к врачу:
- судороги нередко наблюдаются при повышенной температуре или неврологии. Бывают как единичные, так и частые. Вне зависимости от вида судорог следует немедленно за неотложной помощью;
- ухудшение состояние здоровья возникает при скрытом течении какого-либо заболевания на момент вакцинации, в следствии чего иммунитет не в состоянии нормально принять компоненты вакцины;
- аллергические проявления на компоненты вакцины проявляются как симптомы отравления. Зачастую эти признаки проходят довольно быстро, но присутствует риск анафилактического шока — поэтому не стоит медлить, обратитесь сразу же в медучреждение.
Как подготовиться к прививке
Перед прохождением процедуры вакцинации одной из важнейших задач родителей является подготовка ребенка. Необходимо пройти обследование о врача — это делается для того, чтобы выявить наличие или отсутствие заболеваний у ребенка. Причина заключается в том, что прививка от столбняка, коклюша и дифтерии оказывает дополнительную нагрузку на иммунитет. Поэтому при не выявленных болезнях возможно появление серьезных побочных эффектов, о которых мы писали выше.
Куда делают прививку
Прививка от коклюша, столбняка и дифтерии должна вводиться внутримышечно. Это вызвано тем, что компоненты препарата должны высвобождаться с правильной скоростью для формирования иммунитета.
Детям вакцина АКДС вводится в бедро, поскольку мышцы ног лучше развиты у малышей. В более взрослом возрасте прививка осуществляется в плечо при хорошо развитой мышечной системе.
Противопоказания для прививки АКДС
Общие противопоказания:
- острые заболевания у ребенка с температурой;
- иммунодефицит;
- непереносимость компонентов вакцины.
Временные противопоказания, в виде острых заболеваний исключаются путем назначения лечения, и после полного восстановления состояния здоровья проводится вакцинация.
Для соблюдения схемы вакцинации при повышенной температуре или неврологических симптомах, может назначаться инъекция препаратом без коклюшной составляющей.
Не позволяет осуществлять прививку АКДС — наличие аллергических или неврологических реакций на компоненты препарата.
Вакцины АКДС в клинике Семейный Доктор
Прививка АКДС в Днепре в МЦ «Семейный Доктор» осуществляется европейскими препаратами, зарегистрированными в Украине:
Препараты производства «Санофи Пастер С.A.», Франция: «Тетраксим» (АаКДС-ИПВ), «Пентаксим» (АаКДС-ИПВ-Хиб), «Гексаксим» (АаКДС-ИПВ-Хиб-ГепВ).
Препараты производства «ГлаксоСмитКляйн Байолоджикалз С.А.», Бельгия: «Инфанрикс (АаКДС), «Инфанрикс ИПВ» (АаКДС-ИПВ), «Инфанрикс Гекса» (АаКДС-ИПВ-Хиб-ГепВ), «Бустрикс» (АаКДС-м), «Бустрикс полио».
В состав перечисленных выше вакцин, включен ацелюлярный(безклеточный) коклюшный компонент, благодаря чему снижается риск возникновения реакций на прививку в более чем 30 раз (в отличии от цельноклеточных вакцин).
Разовая доза вакцины составляет 0,5 мл, упаковка представлена шприцом со специальной конструкцией, который оснащен иглой, благодаря которой боль от инъекции становится минимальной. Кроме того, такой шприц не может быть использован дважды и его формат исключает введение излишнего количества препарата.
После инъекции не следует торопиться домой — некоторое время за ребенком должен наблюдать медперсонал, который сможет вовремя предпринять меры при появлении аллергических реакций.
Медицинский центр Семейный Доктор
- Комфорт и удобные условия для пациентов и посетителей;
- Внимательный персонал;
- Оформление справок и больничных листов для наших пациентов;
- Ведется предварительная запись, которая исключает формирование очередей и гарантирует экономию времени;
- Ведение электронной медицинской документации.
ДОВЕРЬТЕ СВОЕ ЗДОРОВЬЕ СПЕЦИАЛИСТАМ МЦ «СЕМЕЙНЫЙ ДОКТОР»!
Библиография | Неблагоприятные события, связанные с вакцинами для детей: доказательства причинно-следственной связи
Адамс Дж. М., Браун В. Дж., Кремер Н. Э., Эберле Э. Д., Фьюстер М. Е., Леннетт Э. Атипичное демиелинизирующее заболевание. Журнал неврологии, нейрохирургии и психиатрии 1974; 37: 874-878.
Адамс Дж. М., Браун В. Дж., Эберле Э. Д., Верити А. Вирус осповакцины, участвующий в диффузном демиелинизирующем заболевании. Труды Общества экспериментальной биологии и медицины 1973; 143: 799-803.
Адамс Дж. М., Франк Э., Лиллестол М. Вакцинация от полиомиелита (письмо). Медицинский журнал Новой Англии 1977; 297: 1290-1291.
Адамс В.Г., Дивер К.А., Кочи С.Л. и др. Упадок детства Haemophilus influenzae болезнь типа b (Hib) в эпоху вакцины против Hib. Журнал Американской медицинской ассоциации 1993; 269: 221-226.
Adenyi-Jones SC, Faden H, Ferdon MB, Kwong MS, Ogra PL. Системные и местные иммунные ответы на вакцину с инактивированным полиовирусом повышенной активности у недоношенных и доношенных детей.Журнал педиатрии 1992; 120: 686-689.
Адлер Ж.Б., Маззотта С.А., Баркин Ж.С. Панкреатит, вызванный вакциной против кори, эпидемического паротита и краснухи. Поджелудочная железа 1991; 6: 489-490.
Адлер СП. Эффекты и побочные эффекты вакцин. Медицинский журнал Вирджинии 1982; 109: 410-411.
Консультативная комиссия по детским вакцинам, Мартин Смит, председатель. Программа компенсации травм, полученных вакцинами: прошлое, настоящее и будущее. 20 июня 1991 г. Не опубликовано.
Афзал Массачусетс, Пикфорд АР, Форси Т., Малый Полицейский.Гетерогенная вакцина против эпидемического паротита. Ланцет 1992; 340: 980-981.
Agrawal K, Pandit K, Kannan AT. Разовая доза столбнячного анатоксина: обзор испытаний в Индии с особым упором на борьбу с столбняком новорожденных. Индийский журнал педиатрии 1984; 81: 285-295.
Aho K, Somer T, Salo OP. Реакции ревматоидного фактора и иммуно-конглютинина после различных вакцинаций. Труды Общества экспериментальной биологии и медицины 1967; 124: 229-33.
Ahonkhai VI, Lukacs LJ, Jonas LC, Calandra GB.Клинический опыт применения PedvaxHIB, конъюгированной вакцины полисахарида Haemophilus influenzae типа b — белка наружной мембраны Neisseria meningitidis. Вакцина 1991; 9 (Дополнение): S38-41, S42-43.
Ахонхай В.И., Лукач Л.Дж., Джонас Л.С., Мэтьюз Х., Велла П.П., Эллис Р.В. и др. al. Haemophilus influenzae конъюгированная вакцина типа b (конъюгат менингококкового белка) (PedvaxHIB): клиническая оценка. Педиатрия 1990; 85 (4 Pt 2): 676-681.
Ahronheim G, Allard M, Forsey T, Rydbeck R, Teuwen D, Yamada A.Свинка, связанная с трехвалентной вакциной, содержащей штамм паротита Urabe Am 9 (аннотация). Программные тезисы 30-й Международной конференции по противомикробным препаратам и химиотерапии, стр. 148. Вашингтон, округ Колумбия: Американское общество микробиологии; 1990.
Ahronheim GA, Allard M, Forsey T., Rydbeck R, Teuwen DE, Yamada A. Свинка, связанная с трехвалентной вакциной, содержащей штамм паротита Urabe Am 9 (аннотация). Педиатрические исследования 1991; 29: 166A.
Ajjan N, Bentejac MC. [Вакцинация против эпидемического паротита] Вакцинация против свинки.Revue de Pediatric 1985; 21: 55-61.
Ajjan N, Biron G, Bentejac MC. [Опасности вакцинации] Les опасностей вакцинации. Revue Medicale 1980; 21: 739-750.
Ajjan N, Fayet MT, Biron G et. al. Комбинация аттенуированной противокоревой вакцины (Schwarz) с менингококковой вакциной A и A + C. Развитие биологической стандартизации 1978; 41: 209-216.
Акама К., Ямамото А. [Побочные эффекты столбнячного анатоксина. II. Антигенные материалы, полученные из компонентов среды для приготовления анатоксина].Nippon Saikingaku Zasshi 1969; 24: 595-601.
Akosa AB, All MH, Khoo CT, Evans DM. Ангиолимфоидная гиперплазия с эозинофилией, связанная с вакцинацией столбнячным анатоксином. Гистопатология 1990; 16: 589-593.
Сравните Pentaxim и Infanrix hexa. Вакцинация АКДС. Комаровский дает практические советы по вакцинации детей
11.05.2014 00:28
Инфанрикс — вакцина для профилактики дифтерии, столбняка, коклюша. Она имеет следующие отличия от вакцины АКДС: коклюшный компонент в составе вакцины АКДС представлен убитыми коклюшными палочками.В составе вакцины Инфанрикс коклюшный компонент представлен частями клеток коклюшной палочки. В результате такой разницы в составе коклюшного компонента вакцина Инфанрикс лучше переносится детьми и вызывает меньше реакций.
ПЕНТАКСИМ — комбинированная вакцина для защиты от 5 опасных инфекций — коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции типа b (Hib).
Эту вакцину можно применять у детей от 3 месяцев.
Эффективность соответствует таковой при раздельном введении вакцины, при этом инъекционная нагрузка на ребенка резко снижается.
Бесклеточный коклюшный компонент (как в вакцине Инфнрикс) значительно улучшает переносимость вакцины.
Компонент полиомиелита представлен убитыми вирусами, что исключает риск редкого, но серьезного осложнения, такого как вакцино-связанный полиомиелит.
Инфекция Haemophilus influenzae (Hib-инфекция) — это комплекс заболеваний, вызываемых бактерией Haemophilus influenzae.Инфекция распространяется со слюной — воздушно-капельным путем и контактным способом (через игрушки и другие предметы, которые дети кладут в рот). Наиболее частыми формами инфекции Hib являются острые респираторные инфекции, включая пневмонию и бронхит, а также менингит.
Гемофильная палочка обнаруживается у 5–25% людей, однако в детских садах доля носителей может достигать 40%, что вызывает частые простуды, особенно среди детей, впервые попадающих в ясли или детский сад.
В отличие от детей старшего возраста и взрослых, дети в возрасте до 5 лет из-за недостаточного развития иммунной системы не могут самостоятельно, без вакцинации, сформировать необходимую защиту от гемофильной инфекции.Кроме того, капсула микроба препятствует формированию долговременной защиты от этой инфекции, поэтому дети могут повторно переносить гемофильную инфекцию. Все дети в возрасте до 5 лет подвержены гемофильной инфекции.
Искусственное вскармливание связано с повышенным риском гемофильного менингита и пневмонии, поскольку грудное молоко обеспечивает частичную защиту от гемофильной инфекции. Наиболее распространенными формами гемофильной инфекции являются такие заболевания, как острые респираторные инфекции, пневмония, бронхит и менингит.Доля гемофильных пневмоний в числе всех пневмоний колеблется от 5 до 20%. Часто сочетается с менингитом и эндокардитом.
По данным Центрального научно-исследовательского института эпидемиологии, гемофильная инфекция является причиной от 35% до 50% всех гнойных бактериальных менингитов у детей в возрасте до 5 лет. Гнойный менингит, вызванный гемофильной палочкой, протекает тяжелее и часто вызывает неврологические осложнения, приводящие к инвалидности ребер. однако степень его серьезности выше.и прогноз хуже. Частота осложнений после перенесенного гемофильного менингита достигает 40%, а летальность — 10-30%.
Haemophilus influenzae трудно поддается лечению, поскольку гемофильная палочка обладает рекордной устойчивостью к антибиотикам. По этой причине даже своевременное лечение современными антибиотиками часто бывает безуспешным.
Российские исследования показали снижение заболеваемости острыми респираторными инфекциями среди детей в дошкольных учреждениях в 4-10 раз после вакцинации от гемофильной инфекции.
Единственный способ предотвратить гемофильную инфекцию — это вакцинация.
Hib-компонент вакцины Пентаксим обеспечивает высокий уровень защиты от острых респираторных инфекций, менингита, пневмонии и среднего отита, вызываемых этой инфекцией в очень молодом возрасте.
Вакцина Пентаксим состоит из 2 частей. В одном шприце коклюш, дифтерия, столбняк, полиомиелитный компонент. В другом шприце компонент Hib. Прививка от коклюша, дифтерии, столбняка, полиомиелита проводится 3 раза.Hib-компонент добавляется в шприц при коклюше, дифтерии, столбняке, полиомиелитном компоненте в зависимости от возраста ребенка. Если ребенку до 6 месяцев — трижды. Ребенку второго полугодия — 2 раза. Ребенку старше года — один раз.
Вакцинация АКДС. Комаровский Е.О. — это известный, очень популярный педиатр, знающий о детских болезнях практически все. Он дает очень полезные советы, которые уже помогли многим молодым родителям избежать ранних болезней своего ребенка.Сегодняшняя статья посвящена преимуществам и недостаткам вакцинации АКДС. Комаровский тоже имеет свое мнение об этом , а потому в конце статьи вы увидите видео от этого педиатра.
Что такое вакцина АКДС (Комаровского)? Видео, описание, последствия и показания.
Среди первых детских прививок (когда ребенок достигает трехмесячного возраста) — вакцина против столбняка, коклюша и дифтерии. Наверняка понятно, что переносить эти заболевания крайне сложно, к тому же очень опасно для жизни малыша, а потому делать от них прививки просто необходимо.Самая реактогенная вакцина — АКДС. Реактогенность этой вакцины в основном определяется наличием коклюшного компонента (липополисахарида или коклюшного токсина).Этот токсин провоцирует возникновение кровотечения, приводит к стойкому сужению сосудов и дегенеративным изменениям в почках, печени и селезенке ребенка. Под влиянием этих веществ, присутствующих в вакцине АКДС, могут появиться легкие ранние реакции на вакцину. 95 процентов токсических реакций на вакцинацию развиваются в первый день.У ребенка после вакцинации АКДС может появиться вялость, рвота, нарушение сна, а также температура. Комаровский советует родителям, оказавшимся в подобной ситуации, особо не волноваться, ведь эти симптомы исчезнут сами примерно через три дня.
Какая вакцина лучше для ребенка: АКДС или Инфанрикс? (Комаровский).
На современном медицинском рынке доступны две вакцины от коклюша, дифтерии и столбняка. Во-первых, российская — АКДС (в медицинских учреждениях ее нужно делать бесплатно), а также зарубежная — Инфанрикс (французский препарат).Часто родители самостоятельно приобретают французскую вакцину, в таком случае ее необходимо хранить при определенной температуре (в холодильнике). По возможности следует согласиться и оставить препарат в аптеке до момента вакцинации. Родители сами должны выбрать, какую вакцину нужно сделать ребенку, и поэтому стоит сначала разобраться в преимуществах и недостатках каждой.
- Вакцина АКДС содержит коклюш, мертвые микробы, а также анатоксины дифтерии и столбняка.Анатоксины (или анатоксины) вырабатываются опасными микроорганизмами, которые теряют свою токсичность после термической обработки, но не теряют своей антигенной активности. Поэтому их широко используют для создания различных вакцин. Инфанрикс не содержит мертвых микробов, вакцина состоит исключительно из токсоидов столбняка, коклюша и дифтерии. Благодаря этому она легче переносится, а также вызывает меньше побочных эффектов после вакцинации. Вакцинация
АКДС сама по себе является серьезным стрессом для развивающегося незрелого детского организма.Проявляется многочисленными побочными эффектами, такими как отек и покраснение в месте инъекции, потеря аппетита, диарея, рвота, тошнота, вялость, постоянная сонливость, повышение температуры тела. Принято считать, что Инфанрикс намного легче переносится детским организмом и вызывает меньше побочных эффектов. Но использование иностранной, французской вакцины не может полностью защитить ребенка от возможных осложнений. После любой вакцинации рекомендуется в течение нескольких дней дать ребенку антигистаминное средство (от аллергии).
Какая вакцинация ребенку проще: АКДС или Пентаксим? (Комаровский).
Пентаксим — одна из новых бесклеточных, то есть бесклеточных вакцин, пришедших на смену клеточным (клеточным) вакцинам. Такие вакцинации менее реактогенны, поскольку не имеют бактериальной липополисахаридной мембраны, которая вызывает осложнения после вакцинации. Надо сказать, что Пентаксим также является высокоиммуногенной вакциной, то есть дает высокий иммунный ответ после вакцинации и защищает от коклюша, столбняка, дифтерии, гемофильной инфекции, полиомиелита и прочего.
Нашли опечатку? Выделите фрагмент и отправьте, нажав Ctrl + Enter.
Здравствуйте, дорогие родители и все, кто интересуется вакцинацией детей!
Мои родители часто приходят ко мне с вопросом: « Что лучше вакцины Инфанрикс или Пентаксим? »
Сегодня я постараюсь ответить на этот вопрос с точки зрения практикующего педиатра.
Вот два препарата: Инфанрикс и Пентаксим.
Оба препарата формируют качественную надежную иммунную защиту, обладают хорошей переносимостью и высоким профилем безопасности.Оба препарата импортные, требуют одинаковых условий хранения.
ВакцинаInfanrix — трехкомпонентная вакцина, в состав которой входят компоненты от коклюша, дифтерии и столбняка. По сути, это аналог нашей отечественной вакцины АКДС. Однако есть принципиальное различие между отечественной АКДС и вакциной Инфанрикс. В отечественном препарате коклюшный компонент представлен «фрагментами» клеточной стенки коклюшной бактерии. В Infanrix этот компонент является бесклеточным высокоочищенным, т.е.е. бесклеточный — представлен на молекулярном уровне. Эта разница в структуре вакцины из-за технических особенностей производства дает принципиальную разницу в портативности. По сравнению с отечественной АКДС, дети, вакцинированные вакциной Инфанрикс, реже страдают лихорадкой и другими нежелательными проявлениями.
Вакцина Пентаксим — пятикомпонентный препарат, который также включает компоненты против коклюша, дифтерии, столбнячного анатоксина, а также компоненты против полиомиелита и Haemophilus influenzae B.
Противокашлевой компонент Пентаксим, как и Инфанрикс, является высокоочищенным, бесклеточным — бесклеточным.
Таким образом, вакцина Пентаксим позволяет проводить одновременную профилактику сразу пяти инфекций.
В нашей стране не так давно стал доступен к применению препарат Инфанрикс-гекса.
Этот препарат создан на основе вакцины Инфанрикс и давно применяется за рубежом. На сегодняшний день внедрены десятки миллионов доз вакцины, препарат доказал свою эффективность и безопасность для детей на практике.
Инфанрикс-гекса — это шестикомпонентный препарат, который, помимо бесклеточного коклюшного компонента, компонентов против дифтерии, столбняка, полиомиелита и гемофильной инфекции, включает компонент против гепатита В.
Infanrix-hexa позволяет немедленно предотвратить ШЕСТЬ инфекций.
Таким образом, нет однозначного ответа на вопрос: «Что лучше: Инфанрикс или Пентаксим?»
И Пентаксим, и Инфанрикс, и Инфанрикс-гекс — достойные препараты, схожие по эффективности и безопасности.
Разница в составе, наполнении:
Infanrix — против трех инфекций,
Пентаким против пятерки
Инфанрикс против шести заражений.
Все препараты взаимозаменяемы — т.е. начав вакцинацию одним препаратом, можно продолжить профилактику другим. Такая же возможность замены действует и для отечественных АКДС. Другими словами, начав вакцинацию АКДС, дальнейшую профилактику можно проводить любой из этих вакцин.
Сложность выбора конкретной вакцины заключается не в ответе на вопрос — что лучше, а в понимании того, какой препарат более подходит для использования на каждом конкретном этапе календаря вакцинации для данного ребенка.
Вакцинация против нескольких инфекций сразу дает огромные преимущества. Одно из них — уменьшение количества инъекций ребенку! Что не менее важно!
Подробнее о страхах родителей, преимуществах и недостатках многокомпонентных вакцин я расскажу в следующем видеообращении.
Спасибо за внимание!
Впечатляющий список побочных эффектов: многие вакцины вызывают у родителей жуткую панику: нельзя не пройти вакцинацию, делать это страшно. Бдительные мамы и папы предпочитают импортные щадящие препараты отечественной вакцине АКДС. Говорить о том, насколько они лучше или хуже, не имеет смысла, ведь многое зависит от состояния ребенка и финансовых возможностей родителей. Комаровский уверен в одном: сделать прививку будет непросто, а какие средства выбрать — личное дело каждого.
Самыми популярными препаратами были Инфанрикс Гекса и Пентаксим: что лучше (Комаровский рекомендует отдавать предпочтение комплексному составу) зависит от того, как ребенок реагирует на лекарства и какие прививки ему уже сделали.
Infanrix Hexa и Pentaxim имеют схожий эффект и впечатляющее количество компонентов: их пять в Pentaxim и шесть в Infanrix Hex. Но это не значит, что одно из соединений лучше, а другое хуже. Все зависит от потребности ребенка в конкретных компонентах.
Инфанрикс Гекса и Пентаксим: фармакологическое действие
Обе вакцины предназначены для предотвращения следующих заболеваний:
- дифтерия
- гемофилия
- коклюш и коклюш,
- полиомиелит
- столбняк.
Infanrix Hexa дополнительно включает компоненты, которые являются антигенами вируса гепатита B. Препараты обеспечивают высокую защиту от перечисленных заболеваний. Иммунный ответ наступает быстро и имеет достаточную силу: вероятность заражения заболеваниями, против которых проводится профилактика, снижается до 5% и ниже, а те, кто болеет инфекцией, гораздо легче переносят инфекцию и выздоравливают на 98% без последствий.
Комаровский уклоняется от ответа, что лучше Инфанрикс Гекса или Пентаксим — оптимальный вариант может предложить только лечащий врач. Независимо от того, какой препарат используется, побочные эффекты обоих препаратов примерно одинаковы:
- тревога,
- потеря аппетита,
- повышение температуры,
- аллергические реакции
- припухлость в месте укола.
Обычно побочные эффекты проходят в течение суток. Если через 24 часа состояние ребенка ухудшилось, необходимо срочно обратиться к врачу.Наиболее опасны аллергические реакции, но обычно они возникают быстро. Именно поэтому врачи не рекомендуют покидать клинику сразу после вакцинации. Если через полчаса самочувствие маленького пациента не ухудшилось, то можно не опасаться худших последствий вакцины.
Комаровский о том, что лучше Infanrix Hexa или Pentaxim
Независимо от того, какой препарат выбран Инфанрикс Гекса или Пентаксим, по мнению Комаровского, лучше использовать один препарат на всех этапах вакцинации и ревакцинации.Следует придерживаться графика вакцинации, по которому можно определить не только период проведения процедур, но и состав вакцины. Что лучше для ребенка, Инфанрикс Гекса или Пентаксим, сказать сложно, потому что многое зависит от конкретной партии, которая сама по себе может быть лучше или хуже.
Комаровский напоминает, что при покупке вакцины следует помнить, что ее следует хранить в определенных условиях. Обычно вакцину хранят при низкой температуре: от 2 до 10 ° C, а время нахождения состава вне холодильника должно быть минимальным.Обычно препарат извлекается из холодильной камеры непосредственно перед введением.
Комаровский не говорит конкретно, какой препарат лучше, но отмечает, что количество осложнений после приема Пентаксима на 2-2,5% меньше. Это небольшая разница, учитывая, что побочные эффекты после вакцинации бельгийским или французским препаратом значительно ниже, чем после отечественной АКДС.
Когда ребенку исполнится три месяца, родителям предстоит пройти вакцинацию от трех серьезных инфекций (столбняка, коклюша и дифтерии).Иммунизацию можно проводить российским препаратом АКДС, но он плохо переносится, часто вызывает побочные реакции. Поэтому большинство родителей хотят сделать прививки иностранными вакцинами. Однако какой вакцинный препарат выбрать: Пентаксим или Инфанрикс?
Особенности Infanrix
Вакцинальный препарат является полным аналогом российской вакцины АКДС. Однако благодаря использованию 3 очищенных бесклеточных антигенов коклюша вакцинация переносится легче. Активными ингредиентами вакцины наряду с коклюшным компонентом являются дифтерийный и столбнячный анатоксины.
Важно! Инфанрикс относится к бесклеточным вакцинам — препаратам, прошедшим тщательную очистку. Поэтому вакцина переносится легче, практически не провоцирует развитие осложнений.
Выделяют следующие преимущества использования Инфанрикс:
- Препарат содержит бесклеточный коклюшный компонент, поэтому легко переносится;
- Цена почти в 2 раза ниже по сравнению с Пентаксимом;
- Высокая эффективность;
- Имеет небольшое количество противопоказаний.
Препарат производится в Бельгии фармацевтическим концерном GlaxoSmithKline. В аптечной сети можно найти препарат Инфанрикс Гекса, который также защищает детский организм от инфекций полиомиелита, гепатита В и HIB. Вакцина обычно хорошо переносится, что редко приводит к развитию тяжелых побочных реакций. Его использование позволяет в несколько раз сократить количество необходимых инъекций в рамках иммунизации.
Однако во время использования вакцины необходимо учитывать график вакцинации против гепатита В.Первичная иммунизация против этого заболевания проводится в условиях стационара, вторую вакцинацию делают через 2 месяца. Всего малышу нужно сделать 3 прививки. Поэтому при применении вакцины Инфанрикс Гекса следует отказаться от введения ребенку отдельной вакцины от гепатита.
Можно ли повторно вакцинировать АКДС вакциной Инфанрикс?
Эти вакцины являются аналогами. Следовательно, после 3-х прививок возможна повторная вакцинация Инфанриксом, содержащим очищенные коклюшные антигены.В этом случае удастся минимизировать риск побочных эффектов, при этом иммунный ответ останется достаточно сильным.
Возможна ли ревакцинация АКДС после Инфанрикс?
Если вакцинация проводилась с помощью Инфанрикс, то первую ревакцинацию следует провести той же вакциной. Дело в том, что вакцинный препарат содержит очищенный бесклеточный коклюшный компонент, поэтому после введения АКДС возможно развитие выраженных побочных эффектов. Поэтому врачи рекомендуют использовать один и тот же вакцинный препарат на протяжении всего курса иммунизации ребенка.
Пентаксим Характеристики
Французский вакцинный препарат обладает широким спектром действия, поэтому способствует выработке устойчивого иммунитета в детском организме против коклюша, столбняка, гемофильной инфекции, а также 3 распространенных и опасных штаммов полиомиелита. Вакцина широко применяется для вакцинации детей от 3 месяцев. Каждая упаковка вакцины содержит шприц и флакон.
Шприц наполнен вакциной, которая содержит:
- Дифтерийный анатоксин;
- 2 коклюшных антигена;
- Инактивированные вирусные частицы полиомиелита 1-3 типа.
Отдельно во флаконе выпускается лиофилизат, который содержит полисахарид гемофильной палочки типа b и столбнячный анатоксин. Перед введением препарата медсестра смешивает все компоненты вакцины. Во флаконе и шприце — доза, необходимая для введения 1 ребенку.
Преимущества вакцины Пентаксим:
- Способствует созданию у ребенка выраженной иммунной защиты от 5 опасных инфекций;
- Удобство использования и дозировки — не нужно делать много уколов малышу;
- Препарат редко провоцирует развитие побочных реакций;
- Практически нет противопоказаний;
- Может применяться у детей с нарушенным графиком иммунизации.
Важно! По своей сути Pentaxim — это продвинутая Infanrix. Однако препараты различаются не только набором антигенов, но и вспомогательными веществами. Эти различия могут быть значительными, если у ребенка непереносимость каких-либо веществ.
Какая вакцина лучше?
Иногда бывает сложно выбрать, какой препарат использовать для вакцинации ребенка: Инфанрикс или Пентаксим. Большинство родителей стремятся сократить количество инъекций, которые ребенок должен делать, чтобы защитить его от серьезных заболеваний.Если сравнивать вакцины по этому принципу, то можно рекомендовать применение Пентаксима. Ведь в случае с Инфанриксом ребенку дополнительно придется делать уколы от полиомиелита и HIB-инфекции.
Важно! Пентаксим содержит убитые вирусные частицы полиомиелита, что может привести к повышению реактогенности вакцины.
Инфанрикс содержит в составе 3 коклюшных антигена, поэтому обеспечивает сильный иммунный ответ, сводит к минимуму риск заражения.Пентаксим основан на 2-х антигенах, поэтому в этом аспекте он немного уступает бельгийской вакцине.
Но какую вакцину лучше использовать: Пентаксим или Инфанрикс? Эти вакцины взаимозаменяемы, содержат бесклеточный компонент. Но Пентаксим защищает ребенка от 5 различных инфекций, поэтому многие врачи рекомендуют эту вакцину. Однако перед покупкой вакцины нужно проконсультироваться со специалистом, ведь он сможет оценить состояние здоровья ребенка, посоветовать наиболее оптимальный и безопасный препарат вакцины в каждом конкретном случае.
ПРАЙМ PubMed | [Вакцинация пожилых людей]
Реферат
Старение иммунной системы, так называемое иммуносарение, хорошо известно как причина повышенного уровня инфицирования и тяжелого, часто осложненного течения инфекций у пожилых людей с повышенной заболеваемостью и смертностью. Кроме того, это может привести к снижению эффективности вакцинации. Введение более иммуногенных вакцин может быть полезным для пожилых людей. Выполнение STIKO рекомендаций по вакцинации пожилых людей может снизить бремя инфекционных заболеваний за счет предотвращения заражения или уменьшения тяжести инфекции.STIKO рекомендует следующие вакцинации всем лицам в возрасте 60 лет и старше: ежегодная вакцинация против гриппа (дополнительно для всех жителей дома престарелых, независимо от возраста), однократная вакцинация против пневмококкового полисахарида, завершение вакцинации против столбняка и дифтерии (Td), а также регулярная ревакцинация. Все взрослые должны быть вакцинированы против коклюша вакциной Tdap один раз. Между тем, пневмококковая конъюгированная вакцина разрешена для введения взрослым, но STIKO пока не рекомендует ее.Пожизненная вакцинация может помочь ослабить эффект иммунного старения.
Citation
Kwetkat, A, and M. W. Pletz. «[Вакцинация пожилых людей]». Zeitschrift Fur Gerontologie Und Geriatrie, vol. 46, нет. 7, 2013, стр. 673-9; викторина 680-1.
Kwetkat A, Pletz MW. [Вакцинация пожилых людей]. Z Gerontol Geriatr . 2013; 46 (7): 673-9; викторина 680-1.
Кветкат А., Плетц М. В. (2013). [Вакцинация пожилых людей]. Zeitschrift Fur Gerontologie Und Geriatrie , 46 (7), 673-9; викторина 680-1.https://doi.org/10.1007/s00391-013-0532-6
Kwetkat A, Pletz MW. [Вакцинация пожилым людям]. Z Gerontol Geriatr. 2013; 46 (7): 673-9; викторина 680-1. PubMed PMID: 24127110.
TY — JOUR T1 — [Вакцинация пожилым]. AU — Kwetkat, A, AU — Плетц, МВт, PY — 2013/10/16 / entrez PY — 2013/10/16 / pubmed PY — 2014/06/15 / medline СП — 673-9; викторина 680-1 JF — Zeitschrift fur Gerontologie und Geriatrie JO — Z Gerontol Geriatr ВЛ — 46 ИС — 7 N2 — Старение иммунной системы, так называемое иммунное старение, хорошо задокументировано как причина повышенной частоты инфицирования и тяжелого, часто осложненного течения инфекций у пожилых людей с повышенной заболеваемостью и смертностью.Кроме того, это может привести к снижению эффективности вакцинации. Введение более иммуногенных вакцин может быть полезным для пожилых людей. Выполнение STIKO рекомендаций по вакцинации пожилых людей может снизить бремя инфекционных заболеваний за счет предотвращения заражения или уменьшения тяжести инфекции. STIKO рекомендует следующие вакцинации всем лицам в возрасте 60 лет и старше: ежегодная вакцинация против гриппа (дополнительно для всех жителей дома престарелых, независимо от возраста), однократная вакцинация против пневмококкового полисахарида, завершение вакцинации против столбняка и дифтерии (Td), а также регулярная ревакцинация.Все взрослые должны быть вакцинированы против коклюша вакциной Tdap один раз. Между тем, пневмококковая конъюгированная вакцина разрешена для введения взрослым, но STIKO пока не рекомендует ее. Пожизненная вакцинация может помочь ослабить эффект иммунного старения. SN — 1435-1269 UR — https://neuro.unboundmedicine.com/medline/citation/24127110/[vaccination_in_the_elderly visible_ L2 — https://dx.doi.org/10.1007/s00391-013-0532-6 БД — ПРЕМЬЕР DP — Unbound Medicine ER —
В Азербайджане детей будут вакцинировать от всех видов пневмонии
Сабина Идаятова
Безопасные вакцины — большой вклад медицины в снижение детской смертности во всем мире, поэтому забота правительства в этой области неоспорима.
«13-валентная вакцина будет использоваться против пневмококковой инфекции в Азербайджане в ближайшие годы, и таким образом дети будут защищены от всех видов пневмонии», — сказала заместитель директора Республиканского центра гигиены и эпидемиологии Министерства здравоохранения Азербайджана Афаг Алиева. , — сказали в конце марта.
По словам Алиевой, процесс вакцинации детей от пневмококковой инфекции планируется начать во второй половине этого года.
Детям до одного года будут трижды вакцинированы 10-валентные вакцины.После завершения подготовки необходимое количество вакцин будет импортировано в страну для начала вакцинации.
«В этом году планируется применить 10-валентную вакцину, что означает, что дети будут защищены от 10 различных типов патогенов. Применение 13-валентной вакцины будет означать защиту детей от 13 типов патогенов, т.е. все », — сказала Алиева.
Алиева также отметила, что применение 13-валентной вакцины планируется через год-два после начала использования 10-валентной вакцины.
Мировые медицинские эксперты доказали, что вакцины, изобретенные более 200 лет назад, намного безопаснее терапевтических лекарств. Спасатель человечества — Всемирная организация здравоохранения — рекомендует всем странам воспользоваться политикой иммунизации, однако некоторые страны проводят обязательную программу вакцинации, а другие делают это добровольно. Программа иммунизации, которая в настоящее время осуществляется в 180 странах, осуществляется под контролем ВОЗ и США.S. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов.
Родители несут основную ответственность за здоровье ребенка, поэтому они должны следовать каждому шагу при поддержке государства на благо здоровья детей. Только здоровый ребенок с разрешения родителей может быть вакцинирован при правильном соблюдении графика вакцинации.
Закон Азербайджанской Республики «Об иммунопрофилактике инфекционных заболеваний», направленный на обеспечение охраны здоровья населения и санитарно-эпидемиологического благополучия населения, подписан 14 апреля 2000 года.
Дети в Азербайджане, как и в развитых странах Европы, вакцинированы от 10 инфекционных заболеваний. К ним относятся вакцинация против гепатита В (желтуха) в течение 2-3 часов после рождения ребенка; туберкулез и полиомиелит в течение 2-5 дней после рождения; коклюш, столбняк, дифтерия, полиомиелит и гепатит B, когда ребенку исполнилось два месяца; полиомиелит на третьем месяце жизни ребенка. Также проводится проба Манту (против туберкулёза), затем следует вакцинация против кори, крапивницы, паротита, когда малышу исполняется год; Ревакцинация AKDS проводится, когда ребенку исполняется 1 год.8 лет. Ребенок вакцинирован от столбняка, дифтерии в 6 лет; вакцина против менингита применяется с 2011 г .; Проба Манту проводится на туберкулез в любое время до 18 лет. Еще одна вакцинация — против гемофилии B — проводится с 2012 года.
Кроме обязательной вакцинации, по личному желанию родителей ребенку, не заболевшему водной оспой, ротавирусной инфекцией, может быть проведена дополнительная вакцинация; Кроме того, вакцины против вируса папилломы человека (ВПЧ) могут применяться для девочек в возрасте 12-15 лет.Вакцина против гриппа в основном применяется в осенне-зимний период вне государственной программы и по желанию пациентов.
Перед вакцинацией дети должны быть осмотрены врачом. Если у ребенка есть какое-либо заболевание или какие-либо личные особенности, педиатр принимает решение, когда и какой вид вакцины использовать, и даже иногда прописывает конкретное лекарство для подготовки организма к вакцинации.
Вакцинация в Азербайджане становится добровольной.Некоторые родители отправляют письменное уведомление об отказе от вакцинации своих детей, считая их «опасными для здоровья». Но правы ли они, опасаясь вакцинации?
Широко распространенные аргументы в пользу отказа родителей от вакцины основаны на их подозрениях относительно качества и безопасности инъекций, а также на надежности компании, производившей вакцину.
«Ни одна вакцина не ввозится в Азербайджан без одобрения ВОЗ», — заверяет замминистра здравоохранения Эльсевер Агаев.«Азербайджан импортирует вакцины одобренных ВОЗ производителей».
Результаты целенаправленных мер иммунопрофилактики позволяют предположить, что Азербайджан стал местом, свободным от полиомиелита, хотя ранее он считался широко распространенным в стране.
«Дифтерия и корь в 2011 году не регистрировались, [случаи] эпидемии околоушной железы снизились на 27 процентов, а вспышек острых кишечных инфекций не зарегистрировано. Малярия находится в стадии ликвидации», — отметил Агаев.
Итак, родители, отказывающиеся от вакцинации, подвергают риску своих детей. Дети, не прошедшие вакцинацию, в любой момент могут заразиться различными опасными инфекциями. Родители должны знать, что в соответствии с международной Конвенцией о правах ребенка дети имеют право на помощь, защиту от болезней, а также на лечение. Таким образом, родители, избегающие вакцинации, нарушают права детей.
Родители должны быть проинформированы врачами о возможных органических реакциях, которые могут возникнуть в организме ребенка после вакцинации; Следует учитывать необычную реакцию.Однако осложнения, требующие вмешательства врача, возникают редко. После вакцинации ребенка следует защитить от инфекций, ограничив общение с другими детьми и взрослыми, а также стараясь исключить из рациона продукты, вызывающие аллергию (яйца, рыбу, цитрусовые, орехи, шоколад, консервы и т. Д.).
Хотя дети могут быть вакцинированы в частных клиниках по желанию родителей, обязательные вакцины в Азербайджане являются бесплатными и своевременно проводятся в государственных клиниках.
Между тем Министерство здравоохранения Азербайджана начало использовать электронные сервисы для предоставления гражданам информации о графике иммунизации, сообщается на сайте министерства 12 февраля.
Всем абонентам мобильного оператора будет разрешено пользоваться услугами, которые в настоящее время находятся в стадии тестирования. Для получения необходимой информации гражданам необходимо отправить сообщение на номер 9103, содержащее слово «вакцинация» и уникальный код ребенка в электронной карте здоровья.В дальнейшем подписчики должны иметь возможность получать информацию о дате и названии вакцины.
Электронная услуга по предоставлению информации о календаре прививок является одной из электронных услуг, утвержденных Кабинетом министров. Новая услуга будет распространяться на всю страну.
Климат, окружающая среда и стихийные бедствия также влияют на тип и области применения вакцин. Кроме того, в целях защиты людей, посещающих зарубежные страны, от заболеваний, широко распространенных в разных частях мира, или возможных эпидемий, МИД Азербайджана рекомендует вакцинировать граждан Азербайджана и людей, прибывающих в Азербайджан из-за границы, а также проходить обследование в клиниках, назначенных Министерством иностранных дел Азербайджана. Минздрав.
Во время визитов в зарубежные страны посетителям делают соответствующие вакцины. Детям в возрасте от 12 до 20 месяцев выдается свидетельство о вакцинации при выезде из страны.
Кроме того, с ростом числа путешествий по всему миру возрастает риск заражения инфекционными заболеваниями за границей. Например, в случае мусульманского хаджа местные власти требуют вакцинации против менингококковой инфекции ACWY и рекомендуют паломникам различные другие вакцинации, такие как грипп и гепатит B.
Наиболее распространенными болезнями, которые можно предотвратить с помощью вакцин, среди путешественников являются грипп и гепатит А. Другие вакцины, которые следует учитывать во время путешествия, включают бешенство, гепатит В, брюшной тиф, холеру, желтую лихорадку, японский энцефалит и корь.
Вакцины защищают не только себя, но и окружающих, а значит, и все сообщество. Вакцины жизненно важны для предотвращения болезней и обеспечения здоровья населения. Кроме того, вакцинация имеет хороший экономический смысл и удовлетворяет потребность в заботе о самых слабых членах общества, что ведет к хорошему общественному здоровью и сокращению неравенства и бедности.
Статья о дифтерии по «Свободному словарю»
острое инфекционное заболевание, характеризующееся воспалением, образованием плотной оболочки в месте проникновения возбудителя болезни и тяжелым общим отравлением (интоксикацией) организма.
Возбудитель дифтерии ( Corynebacterium diphtheriae ) был открыт немецким бактериологом Э. Клебсом в 1883 г. и выделен в чистой культуре немецким бактериологом Ф.Лёффлер. Возбудитель имеет форму палочки и вырабатывает экзотоксин дифтерии. Источником инфекции при дифтерии является больной или носитель (здоровый человек или человек, переболевший дифтерией). Бациллы дифтерии выделяются в окружающую среду с каплями слизи при разговоре, чихании или кашле. Заражение происходит, когда микроб попадает в организм через слизистые оболочки глотки, носа и верхних дыхательных путей и, реже, через конъюнктиву глаз, поврежденную кожу и т. Д. (Воздушно-капельный путь).Патоген также может проникать через рот с пищей и через различные предметы, такие как нижнее белье, одежду, книги и игрушки. Дифтерийная палочка, достигнув слизистых оболочек (или кожи), выделяет токсин, который вызывает некроз (отмирание) эпителия и поражение кровеносных сосудов с отложением сети фибрина (белка крови) и образованием мембрана. При попадании токсина в кровь развивается общая интоксикация. Отравление поражает преимущественно нервную и сердечно-сосудистую системы, надпочечники и почки.Инкубационный период от двух до десяти дней.
По локализации процесса различают дифтерию глотки (наиболее частую форму), дыхательных путей, носа, глаз, ушей, наружных половых органов (у молодых девушек), кожи, пупка у женщин. новорожденный, ран и так далее.
При локализованной форме дифтерии глотки оболочки покрывают миндалины, но не выходят за их пределы, лимфатические узлы умеренно увеличены, температура тела повышается до 38.5 ° -39 ° С. Легко проявляются недомогание, снижение аппетита, головные боли. При диффузной форме дифтерии глотки оболочки распространяются от миндалин на слизистые оболочки небных дужек, язычка и глотки; довольно ярко проявляется общее недомогание. Токсическая форма дифтерии глотки характеризуется широким поражением глотки; миндалины отечны, их поверхность покрыта толстыми оболочками грязно-белого цвета. Процесс может распространяться на носоглотку и носовую полость.Обычно отек подкожной клетчатки развивается вокруг увеличенных верхних шейных лимфатических узлов. Постепенно нарастают явления интоксикации: нарушается сердечный ритм, затрудняется глотание, а при распространении процесса на органы дыхания нарушается дыхание. Более того, при явлениях миокардита в остром периоде наблюдаются носовые кровотечения. Возникают боли в животе и диарея, может произойти коллапс.
При дифтерии дыхательных путей с локализацией процесса на слизистой оболочке гортани или трахеи вследствие образования оболочек, отека, инфильтрации слизистой оболочки и спазмов мускулатуры гортани, дыхательных путей. беспорядки растут; это называется дифтерийным крупом.Круп проявляется «лающим» кашлем, хриплым голосом, даже полной афонией (потерей голоса) и острым затруднением вдоха. С распространением процесса на бронхи возникает тяжелая форма дифтерии — диффузный круп.
Дифтерия носа встречается у детей раннего возраста, интоксикации обычно не наблюдается. Дифтерия носа проявляется односторонней простудой с кровянистыми выделениями и имеет тенденцию к длительному течению.
Дифтерия глаз, ушей, наружных половых органов, пищеварительного тракта, кожи и ран, в том числе пупочной ранки у новорожденного, в современной медицинской практике практически не встречается.
Осложнения отмечаются в основном только при токсической форме дифтерии, особенно при отсрочке начала серотерапии. Коллапс развивается на второй, третий или четвертый день болезни, а тяжелый миокардит — на пятый или шестой день. Иногда развиваются периферические параличи, параличи черепных нервов и токсический нефроз; при дифтерийном крупе развивается пневмония.
Лечение включает как можно более раннее введение антитоксической антидифтерной сыворотки, витаминотерапию и антибактериальную терапию.При дифтерийном крупе при усилении явлений нарушения дыхания и гипоксии следует провести экстренную операцию (интубацию или трахеотомию).
Активная иммунизация играет основную роль в борьбе с дифтерией. В СССР противодифтерийные прививки обязательны для всех детей. (В возрасте от пяти-шести месяцев до 12 лет проводится одна вакцинация и три ревакцинации.) Иммунизация осуществляется адсорбированным дифтерийным анатоксином.С 1958 г. в СССР проводят прививки сопутствующим препаратом (АКДС), который, помимо анатоксина дифтерии, включает вакцину от коклюша и столбнячный анатоксин. Благодаря активной программе иммунизации заболеваемость дифтерией в СССР резко снизилась (с 1959 по 1966 г. в 30,7 раза).
Прочие профилактические меры заключаются в скорейшем выявлении и изоляции (госпитализации) больных. После госпитализации больного помещения продезинфицируют.Всем лицам, контактировавшим с пациентом, проводится повторное бактериологическое обследование и медицинское наблюдение в течение семи дней. Детям, контактировавшим с больными, в этот период не разрешается посещать детские учреждения (ясли, ясли, школы и т. Д.). Состояние специфического иммунитета детей проверяется с помощью теста Шика (названного в честь австрийского врача Б. Шика).
СПИСОК ЛИТЕРАТУРЫ
Молчанов В.И. Difteriia , 2-е изд.М., 1960.Титова А.И., С.Я. Флексер. Difteriia . Москва, 1967.
Р. Н. Р ИЛЕЕВА и М. И А . S ТУДЕНИКИН
Большая советская энциклопедия, 3-е издание (1970-1979). © 2010 The Gale Group, Inc. Все права защищены.
возможных реакций. Осложнения после прививки от столбняка.
Когда в семье появляется маленький ребенок, молодые родители уже сбиты с толку: как кормить, как одеваться, что делать, если вдруг заболел… А потом, менее чем через три месяца после рождения, педиатры призывают к вакцинации АКДС (аббревиатура — адсорбированный коклюш-дифтерия столбняк). Мамы, прочитав о негативных последствиях, хватаются за голову. Попробуем разобраться, что хуже: сделать прививку или оставить ребенка беззащитным от грозных болезней?
Случай с Йоханом, 19-летним моряком, является ярким примером такой диагностической и терапевтической процедуры. Лечение проводится с помощью потенцированной вакцины.В каждом случае около 10 шариков вводят непосредственно в рот, не запивая жидкость. Гранулы полностью растворяются за одну минуту. Желательно не есть, не пить и не чистить зубы в течение получаса до или после этого приема, чтобы лекарство не подействовало без вмешательства. Если симптомы ухудшаются после приема одной из четырех потенций, вам всегда следует дождаться полного завершения реакции, прежде чем продолжить лечение.
Что такое вакцина АКДС?
В возрасте до полугода у ребенка формируется собственный иммунитет, чему, конечно же, способствует грудное вскармливание.Поэтому именно в этот период АКДС включается в календарь прививок. Расшифровка говорит о том, что в его составе присутствуют мертвые клетки возбудителей всех трех заболеваний. Это необходимо для того, чтобы организм малыша познакомился с опасными клетками, а иммунная система выработала антитела.
В таких случаях повторяется одна и та же потенция. Эта процедура продолжается до тех пор, пока пациент не перестанет отвечать, обычно после одной или двух повторных доз.Для этого десять глобул растворяют в половине стакана воды, которую вводят глотком или чайной ложкой на один-два дня. Наиболее частая реакция — повышение температуры тела, не требующее дальнейшего лечения. Если ребенок уязвим, например, из-за серьезного состояния, связанного с вакцинацией, или при ожидаемой гиперчувствительности, каждую потенцию можно вводить еженедельно.
Так формируется «клеточная память»: при встрече с подобным патогеном в будущем система запомнит вирус. Готовые антитела моментально начинают вырабатываться, что поможет быстро справиться с болезнью.Возбудители коклюша вызывают наиболее бурную реакцию организма (температура, отек), поэтому ослабленным малышам предлагается аналог вакцины — АДС (адсорбированная дифтерия-столбняк).
Тяжелые реакции можно лечить одинаково с помощью еженедельных повторений с той же энергией, пока реакция не станет четко различимой. Если заболевание не исчезло полностью через три недели, серию можно повторить. Обычно достаточно одной-трех серий. В острых случаях лечение во многом схоже, оно отличается только тем, что в острых случаях предпочтение отдается водным растворам 30 ° C или 200 ° C, как описано выше.Этот раствор вводят из расчета глотка или чайной ложки в течение нескольких дней; обычно достаточно трех доз.
Даже там, где поствакцинальный синдром длится несколько лет, его все же можно успешно лечить, как показано в случае 7, когда пациент страдал одиннадцать лет, и в случае 8 с историей болезни 17 лет. жалобы были полностью излечены. Лично у меня был плохой опыт с этим, и я никогда не мог подтвердить его эффективность. Когда она перешла на профилактическое использование потенцированных вакцин, разница в результатах была несомненной.При вакцинации этим новым методом побочных эффектов было значительно меньше.
Насколько опасны эти заболевания?
Это довольно коварные инфекции, и их последствия особенно тяжелы. Рассмотрим их отдельно:
1. Коклюш . Его легко спутать с гриппом или простудой: все равно кашель и насморк. И только через несколько недель, когда симптомы ОРВИ уже должны пройти, становится ясно, что картина совершенно иная.При коклюше состояние только ухудшается с каждым днем, мучительный кашель может длиться до 15 минут, сопровождаться рвотой или кровотечением. У младенцев это может привести к остановке дыхания. Следствием может быть «остаточная форма», когда каждая простуда протекает с одним и тем же сильным кашлем.
Фактически, уровень энергии защищен, поэтому вакцина больше не может его нарушить. Как будто тело предупреждают о неизбежных «искусственных» заболеваниях, и поэтому он может лучше поддерживать равновесие. Следует помнить, что хронические жалобы могут возникать только потому, что нарушены более глубокие уровни нашей энергии.Гранулы содержат лактозу и быстро всасываются во рту. Дело 9, Лизетта, стр. Хотя специфическая защита организма от некоторых болезней может быть повышена с помощью вакцинации, что, очевидно, является следствием этого эффекта, практика показывает, что защита в целом также может быть значительно нарушена.
В случае дифтерии и столбняка хуже всего не сами бактерии, а яд, который они производят.
2. Дифтерия . Токсины поражают сердце, печень и почки, нервную систему.Результатом может стать подавление.
3. Столбняк . Еще более ужасный токсин, вырабатываемый этими бактериями, вызывает сильные мышечные спазмы, которые сопровождаются болью и спазмами. Остановка сердца или дыхания не редкость.
Мы видим, что у группы детей, которые ранее были в хорошем состоянии, внезапно развиваются все виды инфекций после вакцинации, или у детей, у которых ухудшаются существующие жалобы. Примером этого является пневмония Рагма, которая ослабляет естественные защитные силы организма, что часто проявляется при хронических простудных заболеваниях, ушных инфекциях и бронхиальных инфекциях.В общем, антибиотики пропишет семейный врач, а на более позднем этапе — педиатр. в таких случаях уже очевидна ослабленная защита: антибиотики внезапно оказываются менее эффективными, и необходимо последовательно назначать несколько курсов.
Единственная надежная защита — Decryption иногда пугает родителей своей многокомпонентностью. Но здесь важно не количество, а совместимость. Именно такое сочетание 1940-х годов до сих пор считается идеальным. Дополнительно наряду с АКДС разрешена вакцинация от полиомиелита и гепатита В.
Типы используемых вакцинСегодня родители могут выбирать, как вакцинировать своего ребенка. Для плановой вакцинации обычно используют отечественный вариант АКДС (расшифровка представлена чуть выше). На платной основе можно поставить
Даже тогда инфекции часто сохраняются на несколько недель, а то и месяцев. Более того, после этого повторного лечения общие защитные механизмы могут ухудшиться. Это ослабление защиты может быть связано с переходом от защитной системы на клеточный уровень к преимущественно гуморальной защите.Вакцинация усиливает гуморальную защиту и ослабляет защиту клеток. Если это происходит, когда детям всего несколько месяцев, а их клеточная защита все еще строится, результатом может быть серьезная потеря естественной защиты с последующей чувствительностью к инфекции.
Также используются комбинированные препараты:
- Пентаксим — стандартная АКДС + против полиомиелита +
- Тританрикс-НВ — АКДС + гепатит В.
График вакцинации
Местный педиатр обычно предупреждает, что пора сделать вакцину.В разных странах расписание немного отличается. Сегодня в России ребенок получает первую АКДС в 3 месяца. Второй должен последовать через 4.5, третий через полгода. После длительного перерыва (год) последнюю вакцинацию делают в 18 месяцев. На этом полный курс вакцинации завершается, и ребенок получает 100% защиту от этих заболеваний.
Это связано с самодостаточностью богатых стран и плачевными условиями в бедных странах. Но разве условия в бедных странах сейчас плачевнее, чем всегда? С малярией и туберкулезом становится все труднее бороться, и они возвращаются во многие части мира.Также растут чума, желтая лихорадка, дифтерия и холера. Причинами также являются распад бывших стран советского блока и огромный рост авиасообщения. Однако условия жизни во многих странах существенно не изменились за несколько десятилетий, и улучшение условий в богатых странах не может привести к снижению восприимчивости к инфекции; напротив, в этих местах разрастаются инфекционные заболевания.
Несмотря на это, вопрос о том, сколько вакцины АКДС следует сделать ребенку, остается открытым.В некоторых странах они производятся через 3, 6 и 18 месяцев. Кроме того, существуют медицинские повороты по состоянию здоровья. Если вакцинация сделана первая, а после сделан перерыв, то вакцинацию начинать заново не нужно, достаточно продолжить прерванную цепочку. Ревакцинация проводится в 6 и 14 лет, а затем каждые десять лет.
Эту последнюю причину, конечно, не следует недооценивать. Постепенно выяснилось, что мы на богатом Западе страдаем от недоедания из-за структуры всей нашей пищевой цепочки выращивания, сбора, консервирования, производства и приготовления.Вера в то, что разнообразное питание обеспечивает адекватное питание, долгое время подвергалась сомнению и теперь опровергнута результатами научных исследований. Человека с хорошей защитой почти не беспокоят инфекционные заболевания. Традиционная медицина связывает частоту заражения с внешним загрязнением, тогда как в действительности индивидуальная общая защита играет ведущую роль.
Следует отметить, что коклюш наиболее опасен для детей раннего возраста. Следовательно, если ребенок не был вакцинирован АКДС до 4 лет, то можно сделать прививку АКДС, потому что коклюш гораздо легче переносится в более старшем возрасте.
Подготовка к вакцинации
Не всегда участковый педиатр назначает полное обследование и сбор анализов перед вакцинацией. Это легко объяснить, учитывая его загруженность. Иногда врачи просто спрашивают родителей, здоров ли ребенок, и на основании этого дают разрешение на вакцинацию. Поскольку ответственность за здоровье детей лежит на родителях, они должны предпринять активные действия:
Побочные реакции на введение антигена
Единственная причина, которая действительно влияет на население мира, — это множественность вакцин, которые вводят новорожденным. часто в течение нескольких дней после рождения.В особенно бедных странах, где общая защита низка из-за недоедания и неадекватных условий жизни, массовые программы вакцинации привели к фундаментальному увеличению рисков для здоровья человека, и отсюда следует, что все типы инфекционных заболеваний, как старые, так и новые, могут очень быстро распространяться. без труда.
- Выберите независимого врача.
- Возьмите его направление на анализы и УЗИ.
- Посетите невролога.
- Получите полную информацию о вакцинах, доступных в вашей стране, и рекомендации по выбору наиболее эффективных.
Если ребенок абсолютно здоров, то практически без риска можно сделать прививку АКДС. Расшифровка этой аббревиатуры должна напоминать вам о том, от каких страшных болезней вы ей защищаете. Представьте себе мальчика-непоседа, которому не сделали прививку от столбняка. Сколько раз он сломает колено, поцарапает ржавый забор? И каждая такая травма — это риск заражения инфекцией, которая в 85% случаев заканчивается летальным исходом.
Каковы осложнения вакцинации AKDS?
Если контакт с настоящими инфекциями туберкулеза не обеспечивает устойчивости к более поздней инфекционной трубке, как мы можем ожидать ослабленную форму? Пришло время серьезно подумать о влиянии вакцинации на иммунитет тех, чей интерес или зависимость от вакцинации не является финансовой.
Следующий пример демонстрирует, как можно почти незаметно ослабить резистентность маленького ребенка, а также высокий уровень компетентности, необходимый для распознавания и лечения этого процесса как синдрома после вакцинации. У нее был катар носа, кашель, рвота и диарея. Ей было назначено три курса антибиотиков. До этого ее жизнь была непродуманной. Беременность протекала без проблем, родилось кесарево сечение. Ее кормили семь месяцев. В обычное время ей сделали прививку.
Если дата вакцинации уже назначена, в течение 6 дней (3 до и 3 после вакцинации) необходимо дать ребенку половину таблетки Супрастина утром и вечером. Не кормите малыша перед визитом. После доставки АКДС не рекомендуется покидать клинику на 30 минут, чтобы быстро получить помощь в случае возникновения аллергической реакции. Придя домой, сразу дайте жаропонижающее, например Нурофен, или поставьте свечи с парацетамолом. Также они обладают обезболивающим действием, что поможет крохе легче переносить вакцинацию.Если на вторые сутки температура в норме, жаропонижающее можно отменить. Если сохранилось тепло и на третьи сутки, то вызовите врача.
Проблемы начались не раньше, чем через три месяца, когда она ходила в ясли три раза в неделю. Ее мать описала ее как «настоящую помеху», толкателя, который быстро перекрестился, когда что-то пошло не так, а затем начал выбрасывать вещи. Ей хотелось учиться, развлекаться, шумно, ей было неприятно есть и спать. Она была болтуна, жестоко реагировала на боль и ничего не могла оставить в покое.Ей нравилось, когда ее обнимали, и ей нравилось сосать ее манекен. Она была бледна, с трудом ела горячие блюда, но без хлеба ела хлеб.
Она много пила, а когда болела, даже больше. Ей нужно было много есть между приемами пищи. В семье были случаи рака и диабета. Отцовская сторона имеет тенденцию к ожирению. Очевидно, защита этого ребенка была подорвана, она была единственным ребенком и почти не общалась с другими детьми. Именно поэтому проблема обнаружилась в яслях.Мы договорились о встрече с Сабиной, чтобы увидеть меня, и оказалось, что у нее инфекция обоих ушей. Сахар не мог улучшить свою защиту, и их ослабленное состояние должно было быть причиной чего-то другого, кроме конституционного дела.
Ухудшение после вакцинации
Из всех обязательных наиболее тяжело переносится АКДС — вакцина, толкование которой звучит как адсорбированный коклюш-дифтерия-столбняк. Сегодня можно найти множество материалов, которые говорят против вакцинации в целом, и все они относятся именно к ужасным последствиям вакцинации АКДС.
Опыт научил меня, что вакцины являются наиболее частым источником таких проблем, и мало что в ее короткой жизни могло так заметно ослабить ее защиту. Ее радость жизни значительно возросла; она снова очаровательный и довольный ребенок, которого все любят. Интересен и случай с Санной: она серьезно инвалид, особенно подвержена эпилептическим припадкам и пневмонии. Она показала некоторое улучшение, но через три дня после десятидневного курса она снова была в том же состоянии с очевидной пневмонией.
Она спала весь день, не могла проснуться и закатила глаза. Санн отреагировал, и поэтому его можно было лечить. Это ясно показывает, как «конституциональное» лекарство, которое давало выдающиеся результаты в течение семи лет, может потерпеть неудачу, если пациент был вакцинирован, и как антибиотики также не помогают. Следующие случаи также являются яркими примерами такой ограниченной общей защиты: случай 10, Патрик, стр. 28, дело 11, Ханнеке, стр. 29 и случай 12, Эллен, стр.
Примерно в 30% случаев возникают следующие побочные эффекты:
- покраснение и припухлость в месте инъекции;
- небольшое повышение температуры тела;
- повышенное беспокойство;
- расстройства пищеварительной системы.
Следует отметить, что это нормальная реакция на АКДС, последствия борьбы организма с чужеродными и враждебными клетками. Симптомы исчезают в течение суток после вакцинации. Сегодняшние реалии таковы, что пока дети ждут в очереди на учебу, они контактируют с пациентами, пришедшими на обследование. Поэтому насморк и диарея после вакцинации могут не иметь с ней прямого отношения.
Какая норма?
Ожидается, что ребенок с простудой, некоторым раздражением или с нарушением слуха будет чрезмерно раздражительным, трудным или плачущим.Мы по-прежнему видим ряд детей, у которых после вакцинации проявляются поведенческие расстройства, которые нельзя назвать тревогой или «тревогой». На сегодняшний день на подобные нарушения никто не обращал особого внимания, и никто, кроме горстки «инициаторов», не подозревает, что вакцинация может полностью повлиять на характер детей, не говоря уже о взрослых.
К сожалению, это не самое худшее, что может случиться после вакцинации АКДС. Тяжелыми считаются последствия в виде сильного отека (более 10 см), установившейся температуры и более 39 градусов.Подобные реакции возникают примерно 1 раз у 15 000 детей.
В редких случаях на фоне вакцинации проявление ранее скрытых патологий почек, печени, заболеваний центральной нервной системы. Зарегистрирован случай быстрого развития гломерулонефрита и смерти ребенка через неделю после АКДС. Также возможны анафилактические шоковые судороги, энцефалопатия. Частота таких осложнений очень мала, примерно 1 случай на 500 000–1 000 000 детей.Но для некоторых этот случай фатален …
Люди обычно не жалуются врачу на поведение своих детей, а в тех серьезных случаях, когда они делают причину проблемы, они никогда не были связаны с вакцинацией. Ему ровно год, когда его мама впервые появилась в моей практике. Когда ему было три недели, он заболел простудой, которая еще не прошла. До шести месяцев он был привлекательным и тихим, но все внезапно изменилось: он стал беспокойным и шумным, и в этом году у него часто были однодневные лихорадки десять раз в этом году.Как будто он был другим ребенком », — сказала его мать.
Ему ничего не нравилось, он отказывался сидеть у матери на коленях даже для игры или детских стишков. У него также были аномальные проблемы с прорезыванием зубов с лихорадкой и диареей. Его простуда характеризовалась водянистым насморком, мокротой и шумным дыханием. «Вы всегда можете что-то услышать», — сказала его мать. С шести месяцев ему давали овощи и фруктовый сок, а также бутылку. Что насчет него? Он простудился с трехнедельного возраста, поэтому, вероятно, у него врожденная склонность к инфекциям и плохая защита.
Первая вакцинация: важные моменты
Итак, вам уже исполнилось 3 месяца, и вот оно — первое приглашение на вакцинацию. Почему в таком возрасте? Потому что при внутриутробном развитии плод получил антитела от матери через пуповину. А если вакцину ввести сразу после рождения малыша, они помешают развитию собственного иммунитета. Но постепенно естественный защитный барьер снижается, его нужно восстанавливать. Так объясняют врачи.Кстати, скорее всего, вас обязательно спросят, какую вакцину поставить. Выбирайте импортную рафинированную вакцину, несмотря на то, что она платная.
И еще один очень важный момент. Если вас что-то смущает в состоянии малыша (сопли, недомогание), отложите вакцинацию, не прислушивайтесь к неотложным рекомендациям и немедленно отправляйтесь в процедурный кабинет. Срок доставки — 4 месяца или позже. Медицинские работники — люди привязанные, они обязаны выполнять свою работу вовремя. Но, по большому счету, мало кого волнует здоровье вашего ребенка.Им нужна «галочка» в отчете, а печальные плоды надо пожинать. Не дай бог конечно.
После вакцинации внимательно следите за поведением ребенка. Сильный крик, большие отеки, высокая температура — все это должно быть причиной отмены последующих прививок на время или навсегда, в зависимости от степени тяжести реакции. Нормальной реакцией на АКДС можно считать лишь незначительное повышение температуры (37-38 градусов). Уплотнение и покраснение в месте инъекции не должны длиться более суток и превышать 5 см в диаметре.Кстати, препарат Инфанрикс, как правило, не вызывает реакций и осложнений, переносится хорошо.
Вторая вакцинация
Через 30-45 дней, если первая вакцинация хорошо переносится, врач предложит вам сделать повторную вакцинацию. Если в это время ребенок заболел, то процедура затягивается и выздоровление. Учтите, что реакция может быть сильнее, чем в первый раз. Это считается нормальным явлением, поскольку организм уже успел выработать определенное количество антител.
Если педиатр не спрашивает себя, обязательно напомните ему о реакции на первую вакцину. Если было тяжело, то нужно использовать импортную вакцину, так как она лучше переносится. Если вакцинация протекала с осложнениями, то замените АКДС АКДС (без коклюшного компонента) или отмените ее полностью, независимо от уговоров.
Третья вакцинация
Иногда именно она, а не вторая вакцина вызывает сильнейшую реакцию организма.К этому времени вы уже знаете, как ребенок переносит этот препарат, и можете принять правильное решение. Конечно, не стоит рисковать своим здоровьем, если возникли осложнения. Считается, что именно после введения третьей дозы вакцины организм полностью защищен от этих трех заболеваний.
Зависит ли эффективность вакцинации от места инъекции?
Да. Препарат предназначен для внутримышечного введения. У маленьких детей хорошо развита мышца бедра, и именно здесь проводится вакцинация АКДС.Расшифровка (отзывы часто содержат недовольство содержанием алюминия, выступающего в роли адъюванта) в обязательном порядке присутствует на упаковке, в чем вы можете убедиться, посмотрев на первое фото статьи. К сожалению, специалист не всегда объяснит встревоженным родителям, зачем нужен упомянутый выше алюминий, но между тем это напрямую связано с проблемой, представленной в подзаголовке. Гидроксид алюминия адсорбирует все элементы вакцины и удерживает их в месте инъекции.долгое время, чтобы иммунный ответ успел сформироваться до того, как они попадут в кровоток и будут выведены из организма. Поэтому препарат не вводят под кожу или в жировую ткань, а именно в мышцу. Детям старше 4 лет вводят в предплечье.
Нужно ли мне делать прививки?
Сегодня родители действительно скованы. Не хотите — не надо, отвечайте за себя и вините себя, если малыш серьезно заболел. Ставить? Хорошо. Но учтите: если возникнут осложнения, вы сами хотели вакцину.И, кстати, никто не предлагает и не назначает необходимое комплексное обследование. Родители пытаются найти ответ в книгах, статьях и обсуждениях на форумах DTP. Расшифровка тех очень редких случаев, когда последствия были самыми серьезными — все это явно не говорит в пользу вакцинации. Что делать?
Обратимся к истории. До иммунизации все дети болели коклюшем, и не менее 5% умерли. Около 25% младенцев страдали дифтерией, а смертность наблюдалась почти в 50% случаев.Столбняк — очень опасное заболевание. И сегодня, несмотря на современные достижения медицины, смертность среди пациентов составляет около 80%.
Другое дело, что благодаря массовой иммунизации значительно снизился риск возникновения эпидемии, поэтому ваш ребенок может вырасти и не заболеть. Опять же, в 70-е годы по Европе прошла волна. Количество заболеваний, осложнений и смертей, последовавших за ним в следующее десятилетие, несопоставимо со случаями осложнений после вакцинации.
Подводя итог, можно сказать, что АКДС — это вакцина, отзывы о которой можно встретить самые разнообразные, зачастую очень негативные, из-за ее высокой реактогенности.Но если внимательно подойти к выбору препарата, пройти предварительные анализы и подготовить организм малыша, можно значительно снизить риск возникновения осложнений и уберечь ребенка от опасных заболеваний. Вы родители, решать вам. Вакцину
АКДС нельзя вводить, если: У ребенка были судороги, не являющиеся следствием высоких температур;
— У него прогрессирующий неврологический процесс.
Вакцинацию можно проводить после обострения нервных или аллергических заболеваний.Детям, страдающим заболеваниями почек, сердца, печени, в первую очередь следует делать прививки, так как неудача может привести к плачевным последствиям. Перед каждой вакцинацией, а их всего три, нужно подготовить ребенка. За несколько дней до процедуры можно дать ему противоаллергические препараты и сдать иммунологические тесты. Также будет не лишним посетить невролога.
Преимущества вакцинации АКДС
Все перечисленные заболевания очень опасны. Даже если интенсивное лечение помогает побороть болезнь, нет гарантии, что болезнь не повлияет на дальнейшее развитие хрупкого организма.К сожалению, вероятность этих заболеваний на 100% невозможна. Но болезнь пройдет без осложнений и, главное, без последствий.Эффекты вакцинации АКДС
На месте вакцинации может появиться покраснение, которое ни в коем случае нельзя греть. Прикасаться к пломбе тоже не рекомендуется. Не волнуйтесь, если покраснение исчезнет в течение месяца. Нормальным считается размер тюленя с горошиной.Другой побочный эффект — это повышение температуры тела, которое считается нормальной реакцией на эту вакцину.Но допустимая норма — 37 ° С. Беспокойство должна вызывать температура выше указанной, здесь потребуется помощь врача. Некоторые ошибочно полагают, что кашель — это тоже побочный эффект после вакцинации. Скорее всего, у ребенка просто снижен иммунитет.
Как избежать последствий после вакцинации АКДС
Все осложнения после АКДС делятся на общие и местные. Вне зависимости от того, насколько вакцина переносится детским организмом, через два часа после процедуры можно дать жаропонижающее средство.Если ребенок находится на грудном вскармливании, то рацион матери лучше не менять. Обязательно на несколько дней ограничьте контакт ребенка с посторонними людьми. Желательно больше времени проводить на свежем воздухе и давать ребенку много жидкости.Если, однако, у ребенка поднялась температура и в месте укола появилось покраснение, можно дать антигистаминный препарат. Побочные эффекты некоторые связывают с наличием коклюшного компонента в АКДС. Вызвать врача нужно, если температура достигает +40 С, усиливается покраснение кожи, у ребенка появляются судороги.Подводя итоги, следует отметить, что легкие реакции на вакцинацию специалисты считают вполне допустимым явлением. При отсутствии вакцинации АКДС последствия могут быть очень серьезными.
Coqueluche — MesVaccins.net
Болезнь
La coqueluche — это болезнь, вызывающая респираторную болезнь, это инфекционная болезнь, передающаяся от желудочных желез. Elle causée par des bactéries appartenant à l’espèce Bordetella pertussis или редкость à l’espèce Bordetella parapertussis .
La coqueluche — это манифест по борьбе с вакцинацией детей без вакцинации и без вакцинации.
Chez les très jeunes nourrissons non vacinés (notamment avant 3 mois), la coqueluche entraine des accès de toux mal tolérés, вводит важные респираторные заболевания, удушье, апноэ и сердечные приступы (ralentthissementia cardry). Les autres осложнения как cet âge sont les pneumopathies de surinfection.La contamination des nourrissons se fait dans 50% des à partir de leurs родителей. La coqueluche dite «maligne» se traduit par une détresse respiratoire suivie d’une défaillance polyviscérale (c’est-à-dire de plusieurs organes com le foie, les reins, le cerveau). Cette forme rend compte de la quasi-totalité des décès déclarés liés à la coqueluche. Par ailleurs, la coqueluche est vraisemblablement impliquée dans la mort subite du nourrisson.
Chez l’enfant anciennement vaciné et l’adulte, l’immunité est perdue de manière прогрессивный, ce qui exploique la grande varéte de gravité de la maladie que l’on peut наблюдатель, allant de la formique typique décrite ci-dessus à une toux banale.La coqueluche de l’adulte est une maladie le plus souvent méconnue dont le Diagnostic devrait être évoqué devant toute toux sans cause évidente, persistant ou s’aggravant au-delà d’une semaine, surtout si elle s’accompagne d’une notion de Свяжитесь с avec une personne atteinte de coqueluche et qu’elle revêt les caractéristiques d’une toux dite coquelucheuse (усиливающий вкус и ответственность за неприкосновенность частной жизни). Même s’ils ne sont pas gravement impacts par la maladie, ces peuvent transmettre la coqueluche à des petits nourrissons qui, eux, ont un Risque élevé d’être Victimes d’une forme sévère.
Les Recommandations Vacinales
Pour mieux comprendre les recmandations Vacinales contre la coqueluche, il faut savoir que les vacins contre la coqueluche actuellement disponibles sont tous des Vacins combinés, c’est-à-dire contenant plusieurs antigènes. Например, DTCaPolio et dTcaPolio désignent des Vacins combinés contre la diphtérie, le tétanos, la coqueluche et la polyomyélite. La lettre «D» désigne l’antigène diphtérique à pleine dos, qui est utilisé chez les enfants; la lettre «d» désigne un antigène diphtérique sous-dosé, utilisé chez l’adulte pour diminuer le risque de аллергических проявлений после вакцинации (il s’agit du phénomène d’Arthus, qui se manifest par un gonflement au site d’in ou une fièvre en général modérée).Les Vacins contre la coqueluche désignés par le terme de «Ca» ou ca «sont des Vacins dits acellulaires car ne contenant pas de cellules bactériennes entières mais uniquement des antigènes purifiés (противопоказания к вакцинам для» дезактивированных веществ «). diphtérique «D», «Ca» соответствуют нормальному антигену и нормальной дозе и «ca» антигену восстановленной дозе.
Модерн 2018! Une nouvelle loi, en vigueur depuis le 1er janvier 2018, rend cette вакцинация обязательная вакцинация за 18 месяцев.Elle est exitable pour l’entrée ou le maintien en Collectivité à partir du 1er juin 2018 pour tout enfant né à partir du 1er janvier 2018.
En mai 2018 , вакцинация для женщин enceinte contre la coqueluche рекомендуется на Mayotte à partir du second trimestre de grosses, compte tenu de la position épidémique de cette maladie dans le dépissément de nourtément de la nourtément .
Общие рекомендации
Dans le cadre du Schéma Vacinal Simulator, Le Schéma de primovaccination des nourrissons et l’organisation des rappels ultérieurs onté modifis.
1. Примовакцинация
La primovaccination des nourrissons comporte depuis 2013 двойных инъекций в 2 и 4 раза, suivies d’un rappel в 11 mois («schéma 2 + 1» contre «3 + 1» avant 2013) . Pour garantir l’efficacité de ce schema Vacinal Simplifié, l’intervalle entre les deux premières доз, не doit jamais être inférieur à deux mois, et l’intervalle entre la deuxième et la troisième дозе, не doit jamais être inférieur.
Это критерии, не содержащиеся в системе искусственного интеллекта в книжке электронной вакцинации для проверки качества реальных вакцин и предложения, проводящего адаптацию к вакцинации против вакцинации.
2. Rappels chez l’enfant et l’adolescent
Un rappel coquelucheux est désormais Recommandé à l’âge de 6 и имеет дозу вакцины дифтерий-тетанос-полиомиелит (DTCaP). Ce rappel viendra renforcer la protection vacinale des enfants primo-vacinés avec le coquelucheux acellulaire (qui a remplacé le vacin à germes entiers en 2006) и будущих cohortes de naissance qui seront désormais Vacinées selon le nouveau «2 + 1 вакцина».Ce rappel, ajouté à l’amélioration de la couverture Vacinale, chez les vultes que devrait permettre la упрощение du calendrier vacinal и au renforcement de la stratégie du cocooning, devrait Contribuer à la réduction de la treatment de la bactérie dans l’entourage et des nourrissons , au final, à leur protection indirecte.
Le rappel, prévu depuis 1998 entre 11 et 13, sera pratiqué avec le troisième rappel diphtérie, tétanos et poliomyélite, против вакцины против доз, вызванных анатоксином дифтерийным и d’antigènes coquelucheux.Toutefois, durant la période de transition, les enfants n’ayant pas reçu de rappel coquelucheux à l’âge de 6 ans devront recvoir un vacin DTCaP entre 11 et 13 ans.
3. Rappel chez l’adulte
Dans le cadre du calendrier Vacinal en vigueur, le rappel Recommandé à l’âge de 25 ans doit comporter la valence coqueluche (вакцина dTcaP), sauf si la personne a reçu dans le cadre du cocooning une доза вакцины coqueluche de depenc moin ответ Les personnes qui auront manqué le rendez-vous à l’âge de 25 ans pourront bénéficier d’un rattrapage du vacin dTcaP jusqu’à l’âge de 39 ans révolus.
Особые рекомендации
Стратегия создания коконов, состоящая из вакцины для ухода за питательными веществами.
Qui est Concerné?
№- «Предложения родителей»;
- Au Cours de la Grossesse:
— les enfants de la fratrie, le conjoint;
— les personnes susceptibles d’être en contact étroit et Durable avec le Futur Nourrisson au Cours de ses 6 premiers mois. Ceci peut notamment Concerner les grand-parent. - En post-partum (c’est-à-dire juste après l’accouchement):
— la mère qu’il conviendrait idéalement de vaciner avant la sortie de la maternité, même si elle allaite;
— l’entourage, si la mise à jour de la вакцинация n’a pas été faite antérieicing.
Dans le cadre de la stratégie du cocooning (hors milieu Professionalnel), рекомендуемая очередь:
- les personnes non-antirieurement Аупаравант) .Le recalage sur le calendrier en Cours se fera suivant les recmandations du calendrier Vacinal En vigueur;
- les personnes antérieurement vacinées à l’âge vulte contre la coqueluche dans le cadre du cocooning et à nouveau enposition d’être en contact étroit et прочный avec des nourrissons âgés de moins de moins de 6 mois, reçoivent une dos de rappel de rap la вакцинация anticoquelucheuse antérieure remonte à plus de 10 ans. Делает все, чтобы добиться уважения к вакцине dTP.Le recalage sur le calendrier en Cours se fera suivant les recmandations du calendrier Vacinal En vigueur.
Un intervalle de 10 ans est nécessaire entre une coqueluche documentée et une revaccination coquelucheuse chez un vulte, si celle-ci est Recommandee.
Профессиональные рекомендации
Il s’agit de protéger les nourrissons en vacinant les Professionnels qui sont dans leur окружение.
Qui est Concerné?
- Le staff soignant dans son ensemble, y included dans les établissements d’hébergement pour personnes âgées dépendantes (Ehpad).Les personnes travaillant en contact étroit avec les nourrissons âgés de moins de 6 mois (maternité, service de neonatologie, service de pédiatrie) doivent être vacinées en Priorité;
- Les étudiants des filières médicales et paramédicales;
- Les professionalnels chargés de la petite enfance dont les assistant maternels;
- Эффективное управление присмотром за детьми.
Selon quelles modalités?
- les Personnes Concernées, non-antérieicing vacinées contre la coqueluche ou n’ayant pas reçu de Vacin coquelucheux depuis l’âge de 18 ans et dont le dernier rappel date de plus de cinq ans Recevrontone доза вакцины dTcaPolio en Respectant un dTcaPolio en Respectant d’un mois par rapport au dernier вакцина dTPolio.Le recalage sur le calendrier en Cours se fera suivant les recmandations вводит в 2013 году (см. Таблицу ce);
- для людей, спусковых крючков и администраторов 25, 45, 65 и системной системы валентного коклюша (вакцина dTcaPolio);
- pour les personnes ayant déjà reçu une доза вакцины coquelucheux à l’âge Adults, le recalage sur le calendrier en Cours se fera suivant les recmandations, вводит в 2013 году (см. Таблицу).
L’immunité coquelucheuse après maladie naturelle est de l’ordre d’une d’une d’années.Или нет, вместо ревакцинирующих лиц, имеющих право на вакцинацию, в течение 10 дней после приема документов. En revanche, инъекция Rappel является рекомендуемой для лиц, имеющих право на заболевание, плюс 10 лет назад.
Лечебная вакцина
Примовакцинация против комбинированной вакцины: одна доза 2 и 4 дозы, полученные против вакцины, комбинированной шестивалентной вакциной 11 месяцев (DTCaPHibHepB). Trois Vacins hexavalents DTCaPHibHepB sont disponibles aujourd’hui: les вакцины Infanrix hexa, Hexyon et Vaxelis.
При противопоказании к вакцинации против coqueluche, медицинский препарат требует набора DTVax + Imovax Polio в лаборатории Sanofi Pasteur. Toutefois, il n’est pas specific que ce dispositif perdure.
- Rappel coquelucheux с 6 дозами вакцины DTCaP (Tetravac-acellulaire or Infanrixtetra). En cas de pénurie de ces vacins, используйте комбинацию средней дозировки анатоксинов dTcaP (Boostrixtetra или Repevax).
- Rappel для 11–13 человек: доза вакцины dTcaP (или DTCaP, вводимая dTP или dTcaP после 6 раз).Pendant la période de transition du calendrier Vacinal 2013, les enfants n’ayant pas reçu de rappel coquelucheux à 6 ans devront Recevoir un Vacin DTCaPolio à l’âge de 11-13 ans (sauf en cas de pénurie des Vacins correctors).
Вакцинация против взрослых.
- Rappel dTcaP на 25 человек (в зависимости от того, что сделано для вакцинации dTP, au lieu de deux ans auparavant), после пересчета на календарный план в соответствии с рекомендациями по календарю вакцинации en vigueur.
- Коконирование: спуск за 10 человек против вакцины против взрослого человека.
- Nouveau en 2015 — Dans le cadre Professionnel: вакцинация в отсутствие людей на спуске после 5 человек на человек на спусках до 25, 45 и 65 человек.
Рекомендации по вакцинации иммунодепрессантов или аспирантов, указывающих на вакцинацию против календаря.
Les données épidémiologiques
La coqueluche a été Surveillée en France par declaration Obligatoire jusqu’en 1986. Après un arrêt de 10 ans de la наблюдения, celle-ci a repris au travers d’un réseau de monitoring des formes pédiatriques sévères, Renacoq, qui est constitué de Clinicaliens et de bactériologistes de 42 hôpitaux de la métropole (soit un tiers des admission pédiatriques nationales). En revanche, la survenue de cas groupés doit être notifiée à l’Agence régionale de santé (ARS).
Ce sont les nourrissons de moins de un et specialulièrement de moins de 3 mois qui sont le plus à risque. С 1996 по 2012 год, 3318 cas de coqueluche ont été confirmés chez les nourrissons âgés de moins de 6 moi. С 1979 по 2011 год, 114 обновлений из трех уведомлений по 3 дням (начиная с 0 и 11 за последние несколько дней). Enfants âgés de moins de 1 an.
L’évolution de l’incidence annuelle des cas de coqueluche de moins de 3 mois a permis d’identifier cinq pics épidémiques en 1997, 2000, 2005, 2009 и 2012–2013.L’incidence nationale redressée selon la couverture du réseau значимое уменьшение au Cours de la période, вариант 444 для 100 000 nourrissons âgés de moins de 3 mois в 2000 г. по 96 раз для 100 000 в 2010 г. Parmi les 2 227 cas notifiés , 18% только что введены в эксплуатацию, не 88% étaient âgés de moins de 3 mois. Trente-sept décès (2%), на 89% не согласуются с nourrissons âgés de moins de 3 mois, ont été идентифицирует. La létalité est restée stable au cours de la période, Entre 1 и 3% des cas déclarés.Un seul décès été Identifié chez un nourrisson vaciné âgé de 3 mois qui n’avait reçu qu’une seule Do Vacin (cas ancien, pour lequel le délai entre la Vacation et la survenue de la coqueluche n’est pas connu). La moitié des nourrissons âgés de 3 à 5 mois hospitalisés n’avait reçu aucune dos de vacin, пропорционально уменьшающемуся по курсу за период.
Dans l’entourage du nourrisson confirmé pour la coqueluche dans le réseau Renacoq, la source de contamination a été retrouvée environmental une fois sur deux.Les parent étaient à l’origine de l’infection des enfants dans plus de 50% des cas contre moins de 30% pour la fratrie. Les mères étaient identifiées plus souvent que les pèressent la source de contamination.La coqueluche étant une maladie à interhumaine, la процент контаминантов от 10 до 19, которые имеют тенденцию к уменьшению и увеличению от 30 до более поздних. Depuis 2008, la ratio des contaminateurs âgés de moins de 9 и имеет тенденцию к увеличению également.
Parmi les 2 227 cas notifiés, 18% onté admis en service de réanimation, не 88% étaient âgés de moins de 3 mois.Trente-sept décès (2%), на 89% не согласуются с nourrissons âgés de moins de 3 mois, ont été идентифицирует. La létalité est restée stable au cours de la période, Entre 1 и 3% des cas déclarés. Un seul décès été Identifié chez un nourrisson vaciné âgé de 3 mois qui n’avait reçu qu’une seule Do Vacin (cas ancien, pour lequel le délai entre la Vacation et la survenue de la coqueluche n’est pas connu). La moitié des nourrissons âgés de 3 à 5 mois hospitalisés n’avait reçu aucune dos de vacin, пропорционально уменьшающемуся по курсу за период.
Dans l’entourage du nourrisson confirmé pour la coqueluche dans le réseau Renacoq, la source de contamination a été retrouvée environmental une fois sur deux. Les parent étaient à l’origine de l’infection des enfants dans plus de 50% des cas contre moins de 30% pour la fratrie. Les mères étaient Identifiées плюс souvent que les pères Com étant la source de contamination.
Par ailleurs, s’agissant de la source de contamination retrouvée dans la moitié des cas, la ratio de contaminateurs âgés de plus de de 30 Ans et moins de 9, augmenter, alors que celle des personnes âgées de 10-19 à diminuer.
En parallèle, Национальное агентство santé publique анализирует сигналы группы. Наблюдается за расширением групп в сообществе и внутрибольничных инфекциях. С 2008 по 2010 год, 89 общих эпизодов 308 cas, не 76% соответствуют группам, sont survenus en établissement de santé; 62% de ces 89 épisodes ne Concernaient que des professionalnels de santé. Durant la période de 2000–2005, 31 foyers de cas groupés représentant 262 cas avaient été analysés.Par ailleurs, le nombre de signalements de cas groupés survenus hors établissement de santé a également augmenté: 36 фойе для периода 2000–2005 гг. (333 вставки на 30%), 31 сигнализация для периода 2011–2013 гг. (229 вставок) 30% d’adultes).
В 2017–2018 гг., Мы получили сообщение об этом на Майотте.
Les données de couverture Vacinale
La couverture Vacinale vis à la coqueluche à 2 ans, оценочная часть сертификатов santé du 24ème mois; était en 2016 de:
- 98,7% для первичной вакцинации (двойные дозы);
- 95,8% для спуска на спуск.
Entre 6 et 15 ans la couverture vacinale contre la coqueluche, оценивается в travers les enquêtes scolaires du cycle triennal était de:
- 95,1% в 2012-2013 гг. С детьми от 5 до 6 лет;
- 83,2% в 2014-2015 гг. Из 11 детей;
- 70% в 2008-2009 гг.
Chez les Adults, les données sont partielles. В 2010 году после проведения обсерватории «Вакциноскопия» на 300 мес, 27% от начала вакцинации против 21% после вакцинации.
 Схема введения: 0-2-6 мес.
Схема введения: 0-2-6 мес.