Что нужно и нельзя делать до и после прививки
Прививки — это важный шаг в жизни ребенка и серьезное испытание для родителей. Существует множеством мифов, которые не только осложняют уход за ребенком до и после вакцинации, но и отвлекают внимание родителей от действительно важных моментов, связанных с прививками.
Перед тем как сделать прививку
Принимая во внимание тот факт, что в подавляющем большинстве случаев, прививки хорошо переносятся здоровыми детьми без всякой подготовки и предварительного лечения, самым важным пунктом в подготовке ребенка к прививке является определение противопоказаний к прививкам, то есть тех случаев болезни у ребенка, при которых прививка может дать серьезные побочные реакции. Противопоказания и предосторожности для вакцинации, в некоторых случаях проведение вакцинации у детей либо категорически запрещено, либо должно быть отложено на более поздний срок. Чтобы правильно оценить противопоказания и предосторожности для проведения вакцинации у ребенка важно следовать календарю вакцинации и знать заранее, какая прививка и когда должна быть поставлена ребенку.
Подготовка ребенка к прививке Необходимая подготовка ребенка к прививке обычно гораздо проще, чем принято считать
Питание ребенка За несколько дней до вакцинации не следует вводить в рацион ребенка новые продукты питания. Если ребенок находится на грудном вскармливании – матери лучше отказаться от новых продуктов и питаться как обычно. Это поможет избежать возникновения аллергических реакций, которые могут быть спутаны с действием прививки. Профилактический прием антигистаминных лекарств и жаропонижающих средств Прием антигистаминных препаратов (например, Супрастин) за день до прививки рекомендуется только в случае детей, страдающих различными проявлениями аллергии (крапивница, атопический дерматит, астма), или у которых прошлая доза прививки вызвала появление сильного отека, покраснения и боли на месте инъекции.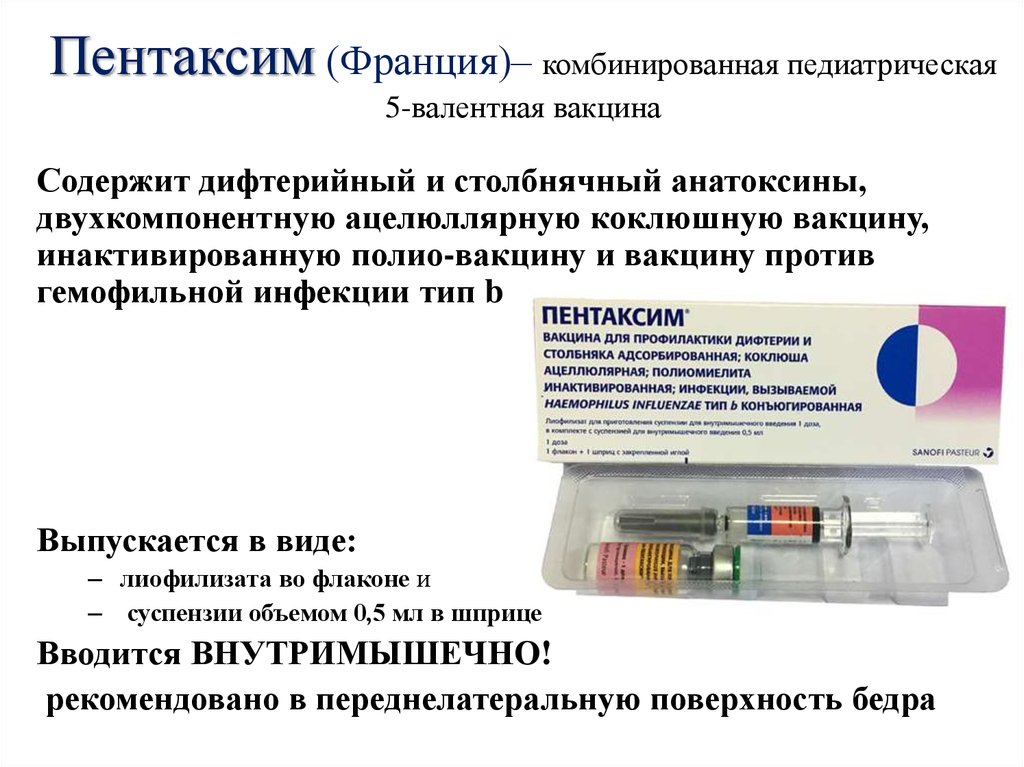
Сразу перед прививкой
Непосредственно перед прививкой расспросите врача о том, какую прививку или прививки получит ребенок и том, какие побочные реакции могут возникнуть после такой прививки и что следует предпринять по их поводу.
В момент прививки и сразу после прививки
В момент прививки постарайтесь подержать ребенка и успокоить его после инъекции. Обычно дети грудного возраста быстро успокаиваются, если их приложить к груди (после живой оральной прививки против полиомиелита нельзя кормить или поить ребенка в течении часа), а дети постарше – если им предложить игрушку (игрушкой лучше запастись из дому).
Обычно дети грудного возраста быстро успокаиваются, если их приложить к груди (после живой оральной прививки против полиомиелита нельзя кормить или поить ребенка в течении часа), а дети постарше – если им предложить игрушку (игрушкой лучше запастись из дому).
Сразу после прививки
Сразу после прививки не спешите покидать поликлинику. Если врач не предложил вам – вам следует по собственной инициативе остаться в поликлинике еще на 10-15 минут. Такая предосторожность связана с риском возникновения коллапса или сильных аллергических реакций на прививку (анафилактический шок). Несмотря на то, что такие реакции возникают исключительно редко, возможность их развития всегда следует иметь в виду.
Уход за ребенком в последующие дни после прививки Уход за ребенком после прививки заключается в следующем
Питание ребенка после прививки В течение нескольких дней после прививки следует воздержаться от введения в рацион ребенка или кормящей матери новых продуктов. После прививки, особенно если у ребенка есть температура, понос или рвота, следите за тем, чтобы ребенок получал достаточно жидкости. Не переживайте, если в течение 2-3 дней после прививки у ребенка нет аппетита.
После прививки, особенно если у ребенка есть температура, понос или рвота, следите за тем, чтобы ребенок получал достаточно жидкости. Не переживайте, если в течение 2-3 дней после прививки у ребенка нет аппетита.
Лечение температуры и профилактика аллергии после прививки
Повышение температуры это нормальная реакция организма ребенка на прививку, которая означает, что иммунная система отреагировала на прививку и начинает вырабатывать иммунитет (однако отсутствие повышенной температуры после прививки не означает, что прививка оказалась неэффективной). В случае совершенно здоровых детей не следует сбивать температуру после прививки, если она не превышает 38, 5С. В случаях более значительного повышения температуры, а также когда температура держится на уровне 38,5 С вечером, ребенку следует дать жаропонижающее. Для лечения температуры после прививки рекомендуется использовать Парацетамол. В качестве жаропонижающего средства у детей ни в коем случае нельзя использовать Аспирин.
В случае детей со склонностью к фебрильным судорогам следует начать лечение температуры при повышении ее выше 37,5 или дать ребенку жаропонижающее до появления температуры, если так посоветовал невропатолог, наблюдающий ребенка.
Профилактика аллергических реакций после прививок показана только в случае детей склонных к развитию аллергии. В таких случаях рекомендуется использовать Супрастин или другое антигистаминное лекарство по назначению врача.
Лечение покраснения и отека на месте инъекции
Большинство прививок приводят к появлению более или менее выраженного покраснения или отека на месте инъекции. Наиболее выжженная местная реакция на введение прививки наблюдается в случае АКДС (покраснение, отек и болезненность на месте инъекции) и БЦЖ (образование долго незаживающей язвочки). В случае всех типов прививок рекомендуется воздержаться от любого локального лечения покраснения или отека на месте инъекции. Если ребенок расчесывает место инъекции, его можно покрыть легкой марлевой повязкой. На месте АКДС нередко образуется уплотнение, располагающееся в глубине мышцы – «шишка». Часто такое уплотнение бывает болезненным, и ребенок легко прихрамывает на одну ножку (если прививка была введена в бедро). Образование плотной «шишки» после АКДС считается нормальной реакцией и не требует никакого лечения. В течение нескольких недель шишка самостоятельно рассасывается.
На месте АКДС нередко образуется уплотнение, располагающееся в глубине мышцы – «шишка». Часто такое уплотнение бывает болезненным, и ребенок легко прихрамывает на одну ножку (если прививка была введена в бедро). Образование плотной «шишки» после АКДС считается нормальной реакцией и не требует никакого лечения. В течение нескольких недель шишка самостоятельно рассасывается.
Можно ли купать ребенка после прививки?
Если после прививки у ребенка нет температуры, его можно купать, без всяких опасений намочить прививку. Место прививки, однако, лучше не растирать мочалкой. Исключение составляет только проба Манту (это не прививка) которую нельзя мочить или растирать до чтения результатов.
Можно ли гулять с ребенком после прививки?
Прививка не является противопоказанием для прогулок и игр на улице. Прогулки после прививок совершенно безопасны, если у ребенка нет температуры и он хорошо себя чувствует.
Понос и рвота после прививки
Из-за высокой чувствительности вегетативной нервной системы детей к любым раздражителям после прививок нередко наблюдаются отдельные эпизоды рвоты или короткие эпизоды поноса. Ни однократная рвота, ни кратковременный понос не должны вызывать беспокойства и не требуют никакого специального лечения.
Ни однократная рвота, ни кратковременный понос не должны вызывать беспокойства и не требуют никакого специального лечения.
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ О ПРИВИВКАХ
Дата публикации: . Категория: Советы врача.
Острый гепатит «В» — тяжелое инфекционное заболевание, характеризующееся воспалительным поражением печени. Перенесенный в раннем возрасте вирусный гепатит «В» в 50–90% случаев переходит в хроническую форму, приводящую в дальнейшем к циррозу печени и первичному раку печени. Чем младше возраст, в котором происходит инфицирование, тем выше вероятность стать хроническим носителем.
Туберкулез — заболевание поражает легкие и бронхи, однако возможно поражение и других органов. При туберкулезе возможно развитие генерализованных форм, в том числе и туберкулезного менингита, устойчивых к противотуберкулезным препаратам.
Коклюш -инфекционное заболевание дыхательных путей. опасным является поражение легких, особенно в грудном возрасте.
Дифтерия — острое инфекционное заболевание, характеризующееся токсическим поражением организма, преимущественно сердечно-сосудистой и нервной систем, а также местным воспалительным процессом с образованием фибринного налета. Возможны такие осложнения как инф.-токсический шок, миокардиты, полиневриты, включая поражение черепных и перифических нервов, поражение надпочечников, токсический невроз.
Столбняк — поражает нервную систему и сопровождается высокой летальностью вследствие паралича дыхания и сердечной мышцы.
Корь — заболевание может вызвать развитие отита, пневмонии, не поддающей антибиотикотерапии, энцефалит. Риск тяжелых осложнений и смерти особенно велик у маленьких детей.
Эпидемический паротит — заболевание может осложняться серозным менингитом, в отдельных случаях воспалением поджелудочной железы. Свинка является одной из причин развития мужского и женского бесплодия.
Свинка является одной из причин развития мужского и женского бесплодия.
РОДИТЕЛИ! ПОМНИТЕ! Прививая ребенка, Вы защищаете его от инфекционных заболеваний! Отказываясь от прививок, Вы рискуете здоровьем и жизнью Вашего ребенка! Помогите Вашему ребенку! Защитите его от инфекционных заболеваний, и от вызываемых ими тяжелых осложнений и последствий! Дайте ребенку возможность бесплатно получить необходимую прививку! Как предупредить болезнь ребёнка? Некоторые болезни можно предотвратить. В этом нет ничего сложного. Все меры 6 предупреждения болезней просты и доступны каждой семье. Соблюдение гигиенических правил, режима, полноценное питание, разумное закаливание, систематические физические упражнения, занятия спортом, своевременные профилактические прививки и ограничение возможного контакта с инфекционными больными — вот почти полный арсенал средств, обеспечивающих здоровье и правильное развитие ребёнка. При малейшем подозрении на инфекционную болезнь в семье до прихода врача надо отделить больного от здоровых детей, предупредить окружающих о заболевании и как можно быстрее сообщить о болезни ребёнка в ясли, детский сад, школу, если заболевший посещал их. Всем этим можно оградить от заражения других детей и предупредить появление бациллоносительства и распространение болезни.
Всем этим можно оградить от заражения других детей и предупредить появление бациллоносительства и распространение болезни.
В целях профилактики заболеваний, предлагаем выполнять следующие правила: • Сообщать медсестре детского сада о малейших признаках нездоровья ребенка накануне посещения детского сада.
• Если ребенок отсутствует в детском саду по болезни, либо по какой-то другой причине более 3-х дней, то родители обязаны предоставить справку от врача-педиатра.
Если ребенок, пришедший в группу, проявляет признаки болезни, педагог имеет право не допустить данного ребенка в группу без осмотра медсестры. Если ребенок заболел в детском саду, врач или медсестра изолируют его, и он находится в изоляторе до приезда родителей. Время нахождения ребенка в изоляторе не должно превышать 2-х часов. Все прививки, необходимые по возрасту, должны быть сделаны. Без прививок ребенок в группу не допускается.
• При проведении плановой вакцинации, родители должны дать письменное согласие на проведение прививки в детском саду. Если ребенок прививается в другом учреждении, родители обязаны сделать прививки в течение недели. В случае медицинского отвода от прививок, необходимо предоставить справку от лечащего педиатра.
Если ребенок прививается в другом учреждении, родители обязаны сделать прививки в течение недели. В случае медицинского отвода от прививок, необходимо предоставить справку от лечащего педиатра.
При направлении ребенка медработниками детского сада на какие-либо бактериологические исследования родители обязаны осуществить его в течение 7 дней.
• Родители должны выполнять все мероприятия (оздоровительные, профилактические, восстановительные — после болезни), назначенные врачом-педиатром.
• С целью ранней диагностики туберкулеза, ежегодно (1 раз в год) в учреждении детям ставится вк проба Манту. Отсутствующим детям необходимо ее сделать в поликлинике по месту жительства.
• После летнего отдыха предоставляется справка от педиатра о состоянии здоровья ребенка, и результаты анализа на энтеробиоз.
«Зачем нужны прививки?»
Прививки или вакцины получили свое название по противооспенному препарату, приготовленному из содержимого коровьих оспинок английский врачом Дженнером в 1798 году. Он заметил, что если ввести содержимое оспины коровы, в котором присутствуют болезнетворные бактерии, в кожный надрез человеку, то он не заболеет натуральной оспой. Прививки (вакцины) — это препараты, способствующие созданию активного специфического иммунитета, приобретенного в процессе прививания и необходимого для защиты организма от конкретного возбудителя болезни. Также прививки могут быть использованы для лечения некоторых инфекционных заболеваний. Прививки (вакцины) изготавливают путем сложных биохимических процессов из микроорганизмов, продуктов их жизнедеятельности или отдельных компонентов микробной клетки. Вакцинный препарат, содержащий определенные дозы возбудителя болезни, оказавшись в организме человека, сталкивается с клетками крови — лимфоцитами, в результате чего образуются антитела — особые защитные белки. Организм в определенный период времени — год, пять лет и т. п. — «помнит» о прививке. С этим связана необходимость повторных 7 вакцинаций — ревакцинации, после чего формируется стойкий длительный иммунитет.
Он заметил, что если ввести содержимое оспины коровы, в котором присутствуют болезнетворные бактерии, в кожный надрез человеку, то он не заболеет натуральной оспой. Прививки (вакцины) — это препараты, способствующие созданию активного специфического иммунитета, приобретенного в процессе прививания и необходимого для защиты организма от конкретного возбудителя болезни. Также прививки могут быть использованы для лечения некоторых инфекционных заболеваний. Прививки (вакцины) изготавливают путем сложных биохимических процессов из микроорганизмов, продуктов их жизнедеятельности или отдельных компонентов микробной клетки. Вакцинный препарат, содержащий определенные дозы возбудителя болезни, оказавшись в организме человека, сталкивается с клетками крови — лимфоцитами, в результате чего образуются антитела — особые защитные белки. Организм в определенный период времени — год, пять лет и т. п. — «помнит» о прививке. С этим связана необходимость повторных 7 вакцинаций — ревакцинации, после чего формируется стойкий длительный иммунитет. При последующей «встрече» с болезнетворным микрорганизмом антитела его узнают и нейтрализуют, и человек не заболевает.
При последующей «встрече» с болезнетворным микрорганизмом антитела его узнают и нейтрализуют, и человек не заболевает.
Календарь плановых прививок
Каждая страна мира имеет свой календарь профилактических прививок. В нашей стране до недавнего времени в него входило семь инфекций: туберкулез, дифтерия, столбняк, коклюш, корь, эпидемический паротит (свинка) и полиомиелит. С 1997 года в календарь обязательных прививок внесены еще две прививки — против гепатита В и краснухи.
Прививка гепатита В. В первые 12 часов жизни малышу делают прививку против вирусного гепатита В. Вирусный гепатит В — инфекционное заболевание печени, вызываемое одноименным вирусом, характеризующееся тяжелым воспалительным поражением печени. Болезнь имеет различные формы — от носительства вируса до острой печеночной недостаточности, цирроза печени и рака печени. У новорожденных вирусный гепатит в большинстве случаев протекает бессимптомно, без классической желтухи, что затрудняет своевременную диагностику и затягивает начало лечения. Если не прививать новорожденных, то у 90% детей, инфицировавшихся вирусным гепатитом В в первом полугодии, и у 50% детей, инфицировавшихся во втором полугодии жизни, разовьется хроническое течение этой тяжелой болезни. Прививку повторяют в 1 и 6 месяцев. В случае, если ребенок родился от матери, носительницы антигена гепатита В или заболевшей гепатитом в третьем триместре беременности, прививку повторяют в 1, 2 и 12 месяцев. Иммунитет сохраняется до 12 лет и более.
Если не прививать новорожденных, то у 90% детей, инфицировавшихся вирусным гепатитом В в первом полугодии, и у 50% детей, инфицировавшихся во втором полугодии жизни, разовьется хроническое течение этой тяжелой болезни. Прививку повторяют в 1 и 6 месяцев. В случае, если ребенок родился от матери, носительницы антигена гепатита В или заболевшей гепатитом в третьем триместре беременности, прививку повторяют в 1, 2 и 12 месяцев. Иммунитет сохраняется до 12 лет и более.
Прививка против туберкулеза. В возрасте трех-семи дней ребенку делают прививку против туберкулеза вакциной БЦЖ (BCG — Bacillus Calmette Guerin, дословно — бацилла Кальметта, Герена — создатели противотуберкулезной вакцины). Туберкулез — хроническая, широко распространенная и тяжело протекающая инфекция, возбудителем которой является микобактерия туберкулеза (палочка Коха). Первоначально поражаются легкие, однако инфекции могут быть подвержены и другие органы. Известно, что микобактерией туберкулеза инфицировано около 2/3 населения планеты. Ежегодно активным туберкулезом заболевает около 8 миллионов человек, около 3 миллионов заболевших погибает. На современном этапе лечение этой инфекции чрезвычайно затруднено из-за высокой устойчивости бациллы к сильнейшим антибиотикам. Положение усугубляется еще и тем, что, в отличие от других вакцин, БЦЖ не является стопроцентно эффективной в предотвращении туберкулеза и абсолютным средством контроля этой инфекции. В то же время доказано, что БЦЖ защищает 85% привитых детей от тяжелых форм туберкулеза. Поэтому Всемирной Организацией Здравоохранения (ВОЗ) эту прививку рекомендовано делать новорожденным тех стран, где туберкулез сильно распространен, в том числе и в нашей стране. Иммунитет после прививки развивается через 8 недель. Для того чтобы не пропустить момент возможного инфицирования туберкулезом, ребенку ежегодно проводится проба Манту. При отрицательной пробе Манту (т. е. отсутствии противотуберкулезного иммунитета) проводится ревакцинация (повторная вакцинация) БЦЖ в 7 и/или 14 лет.
Ежегодно активным туберкулезом заболевает около 8 миллионов человек, около 3 миллионов заболевших погибает. На современном этапе лечение этой инфекции чрезвычайно затруднено из-за высокой устойчивости бациллы к сильнейшим антибиотикам. Положение усугубляется еще и тем, что, в отличие от других вакцин, БЦЖ не является стопроцентно эффективной в предотвращении туберкулеза и абсолютным средством контроля этой инфекции. В то же время доказано, что БЦЖ защищает 85% привитых детей от тяжелых форм туберкулеза. Поэтому Всемирной Организацией Здравоохранения (ВОЗ) эту прививку рекомендовано делать новорожденным тех стран, где туберкулез сильно распространен, в том числе и в нашей стране. Иммунитет после прививки развивается через 8 недель. Для того чтобы не пропустить момент возможного инфицирования туберкулезом, ребенку ежегодно проводится проба Манту. При отрицательной пробе Манту (т. е. отсутствии противотуберкулезного иммунитета) проводится ревакцинация (повторная вакцинация) БЦЖ в 7 и/или 14 лет. Прививки против коклюша, дифтерии, столбняка и полиомиелита. С трехмесячного возраста начинают делать прививку против коклюша, дифтерии, столбняка (АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина) и полиомиелита (ОПВ — оральная (введенная через рот) полиомиелитная вакцина). Обе прививки можно заменить французской вакциной Тетракок — комбинированная вакцина, содержащая АКДС и ОПВ.
Прививки против коклюша, дифтерии, столбняка и полиомиелита. С трехмесячного возраста начинают делать прививку против коклюша, дифтерии, столбняка (АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина) и полиомиелита (ОПВ — оральная (введенная через рот) полиомиелитная вакцина). Обе прививки можно заменить французской вакциной Тетракок — комбинированная вакцина, содержащая АКДС и ОПВ.
Коклюш — инфекционное заболевание, вызываемое коклюшной палочкой. Наиболее характерным признаком коклюша является затяжной, приступообразный спастический кашель. Болезнь наиболее тяжело протекает у детей первых месяцев жизни, сопровождается высокой смертностью, у каждого четвертого заболевшего вызывает патологию легких. Вакцинация состоит из 3 прививок в 3, 4,5 и 6 месяцев, повторная вакцинация проводится в 18 месяцев. Прививают против коклюша детей до 4 лет, в 7 и 14 лет проводят вакцинацию и 8 ревакцинацию только против дифтерии и столбняка, у взрослых это делают — каждые 10 лет.
Дифтерия — заболевание, вызываемое коронебактерией дифтерии. Инфекция протекает тяжело, с образованием характерных пленок на слизистых оболочках верхних дыхательных путей, с поражением нервной и сердечно-сосудистой систем. Возбудитель дифтерии выделяет сильнейший токсин, обладающий способностью разрушать оболочку нервов, повреждать эритроциты (клетки крови). Осложнениями дифтерии могут быть: миокардит (воспаление сердечной мышцы), полиневрит (множественное поражение нервов), параличи, снижение зрения, поражение почек. Всемирной Организацией Здравоохранения прививка рекомендована для всех без исключения стран мира.
Инфекция протекает тяжело, с образованием характерных пленок на слизистых оболочках верхних дыхательных путей, с поражением нервной и сердечно-сосудистой систем. Возбудитель дифтерии выделяет сильнейший токсин, обладающий способностью разрушать оболочку нервов, повреждать эритроциты (клетки крови). Осложнениями дифтерии могут быть: миокардит (воспаление сердечной мышцы), полиневрит (множественное поражение нервов), параличи, снижение зрения, поражение почек. Всемирной Организацией Здравоохранения прививка рекомендована для всех без исключения стран мира.
Столбняк — смертельно опасное заболевание, вызываемое столбнячной палочкой. Возбудители заболевания обитают в почве в виде спор. Они проникают в организм через мельчайшие царапины кожи, слизистых оболочек и токсинами (одними из самых сильных) поражают нервную систему. Возникают спазмы, судороги всех мышц тела, настолько выраженные, что приводят к переломам костей и отрывом мышц от костей. Особенно опасными являются продолжительные судороги дыхательной мускулатуры. Прогноз начавшегося заболевания неблагоприятный. Смертность составляет 40–80%. Наступает спазм дыхательной мускулатуры, паралич сердечной мышцы — это приводит к летальному исходу. Единственным средством профилактики является прививка.
Прогноз начавшегося заболевания неблагоприятный. Смертность составляет 40–80%. Наступает спазм дыхательной мускулатуры, паралич сердечной мышцы — это приводит к летальному исходу. Единственным средством профилактики является прививка.
Полиомиелит — острая вирусная инфекция, поражающая нервную систему (серое вещество спинного мозга). Характеризуется повышением температуры, головными, мышечными болями с последующим развитием параличей нижних конечностей (слабость, боль в мышцах, невозможность или нарушение ходьбы). В наиболее тяжелых случаях поражение спинного мозга приводит к остановке дыхания и смерти. Осложнения полиомиелита: атрофия, т. е. нарушение структуры и функций мышц, в результате чего они становятся слабее, в легких случаях возникает хромота, в тяжелых — параличи. В качестве профилактики используется прививка. Прививки против кори, краснухи и эпидемического паротита. В 1 год ребенку делают прививку против кори, краснухи и эпидемического паротита, повторная вакцинация производится в 6 лет.
Корь — это тяжело протекающая вирусная инфекция, с высокой смертностью (в некоторых странах до 10%), осложняющаяся пневмонией (воспаление легких), энцефалитом (воспаление вещества мозга).
Краснуха — острозаразное вирусное заболевание, проявляющееся сыпью на коже, увеличением лимфоузлов. Опасность этого заболевания в первую очередь состоит в том, что вирус краснухи поражает плод не болевшей краснухой и не привитой беременной женщины, вызывая пороки сердца, мозга и других органов и систем. Поэтому существует три принципиальных подхода к борьбе с краснухой: прививание детей, прививание девушекподростков и прививание женщин детородного возраста, планирующих иметь детей. ВОЗ рекомендует сочетать по мере возможности все три стратегии.
В России в части регионов сочетается вакцинация детей и подростков. Вирус эпидемического паротита поражает не только слюнную железу, но и другие железистые органы: яичники, яички (это может быть причиной бесплодия), поджелудочную железу, возможно воспаление вещества мозга (энцефалит).
О прививках, не входящих в календарь плановых прививок.
Прививка против гриппа. Из-за риска возможных тяжелых осложнений, она показана детям с 6-месячного возраста, страдающих хроническими заболеваниями бронхо-легочной системы, почек, сердца. Необходимо прививаться вакцинами, состав которых меняется ежегодно и соответствует спектру тех вирусов, которые распространены именно в этом году (мониторинг проводит ВОЗ). Делать прививку против гриппа надо еще и потому, что в присутствии вирусов гриппа очень многие слабые вирусы и бактерии становятся более агрессивными и могут вызывать обострения хронических заболеваний или провоцировать возникновение другой инфекции.
Менингит (бактериальный) — воспаление оболочек головного или спинного мозга, вызываемое менингококком, который «обитает» в горле. Заражение происходит от больного человека или внешне здорового носителя этого микроба. Болезнь передается воздушнокапельным путем. Кроме того, при ослабленном иммунитете возбудитель болезни может через кровь попасть в центральную нервную систему, вызывая воспаление оболочек головного и спинного мозга. Повышается температура (свыше 38,0 С), беспокоит сильная головная боль, скованность шейных мышц, тошнота, рвота, сыпь в виде кровоподтеков. Возможны внутренние кровотечения, сепсис, а также потеря сознания, кома, судороги из-за отека головного мозга. Выделение токсинов менингококка приводят к нарушению сердечнососудистой деятельности, дыхания и смерти больного. Менингококковая инфекция наиболее тяжело протекает у детей первого года жизни. По эпидемическим показаниям прививают детей с 6 месяцев, с повторным введение вакцины через 3 месяца, в случае, когда вакцина отечественная прививают с 1 года. В обычных случаях прививают детей старше 2 лет однократно, иммунитет развивается не менее чем на 3 года, у взрослых — на 10 лет. В заключение скажем, что прививки делаются добровольно, по желанию родителей ребенка.
Повышается температура (свыше 38,0 С), беспокоит сильная головная боль, скованность шейных мышц, тошнота, рвота, сыпь в виде кровоподтеков. Возможны внутренние кровотечения, сепсис, а также потеря сознания, кома, судороги из-за отека головного мозга. Выделение токсинов менингококка приводят к нарушению сердечнососудистой деятельности, дыхания и смерти больного. Менингококковая инфекция наиболее тяжело протекает у детей первого года жизни. По эпидемическим показаниям прививают детей с 6 месяцев, с повторным введение вакцины через 3 месяца, в случае, когда вакцина отечественная прививают с 1 года. В обычных случаях прививают детей старше 2 лет однократно, иммунитет развивается не менее чем на 3 года, у взрослых — на 10 лет. В заключение скажем, что прививки делаются добровольно, по желанию родителей ребенка.
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ О РИСКАХ ДЛЯ ЗДОРОВЬЯ ДЕТЕЙ ПРИ ОТКАЗЕ ОТ ВАКЦИНАЦИИ
Что такое вакцинация? До изобретения прививок инфекции и вирусы являлись главной причиной высокой смертности населения Земли и малой продолжительности жизни человека. Уже 200 с лишним лет в мире существует эффективный способ защиты человека и животных от целого ряда инфекционных и некоторых вирусных заболеваний. Вакцинация (от лат. vaccus корова) — это введение медикамента с целью предотвратить заражение или ослабить его проявления и негативные последствия. В качестве материала (антигена) могут быть использованы: • живые, но ослабленные штаммы микробов; • убитые (инактивированные) микробы; • части микробов, например, белки; • синтетические компоненты. При введении вакцины происходит выработка иммунитета на её компоненты, в результате образуются антитела, которые живут в организме. Антитела строго индивидуальны для каждого возбудителя, при встрече с ним очень быстро подавляют его и не дают болезни развиться. Справившись с задачей, защитники не исчезают: они еще долго — несколько лет, а то и всю жизнь готовы противостоять вредителям. Так в чем же плюсы прививок? По статистике, за последнее столетие продолжительность жизни человека увеличилась, в том числе, благодаря вакцинации.
Уже 200 с лишним лет в мире существует эффективный способ защиты человека и животных от целого ряда инфекционных и некоторых вирусных заболеваний. Вакцинация (от лат. vaccus корова) — это введение медикамента с целью предотвратить заражение или ослабить его проявления и негативные последствия. В качестве материала (антигена) могут быть использованы: • живые, но ослабленные штаммы микробов; • убитые (инактивированные) микробы; • части микробов, например, белки; • синтетические компоненты. При введении вакцины происходит выработка иммунитета на её компоненты, в результате образуются антитела, которые живут в организме. Антитела строго индивидуальны для каждого возбудителя, при встрече с ним очень быстро подавляют его и не дают болезни развиться. Справившись с задачей, защитники не исчезают: они еще долго — несколько лет, а то и всю жизнь готовы противостоять вредителям. Так в чем же плюсы прививок? По статистике, за последнее столетие продолжительность жизни человека увеличилась, в том числе, благодаря вакцинации. Однако, многие отказываются от прививок, более того, отказываются прививать своих детей, тем самым, подвергая их большому риску. Если бы не было прививок, нам бы угрожали: • корь — вероятность смертельного исхода 1 случай из 100, инвалидности 5 случаев из 100; • коклюш — очень высок риск осложнений со стороны дыхательной и нервной систем; • дифтерия — вероятность смертельного исхода 10 случаев из 100; • полиомиелит — риск тяжелой инвалидности; • туберкулез — длительное лечение, тяжелые осложнения; • эпидемический паротит — возможно развитие бесплодия; • краснуха — у не болевших в детстве или непривитых женщин, заболевших во время беременности, может родиться ребенок-инвалид или нежизнеспособный ребенок; • гепатит В — высокий риск возникновения тяжелого поражения печени (включая рак). Когда сделать вакцинацию максимально безопасной? Многие дети получают временный отвод от прививок на основе относительных противопоказаний, например: острое заболевание (ОРЗ, грипп, бронхит), обострение хронической патологии (аллергия, дерматит, почечная недостаточность) и предстоящее путешествие.
Однако, многие отказываются от прививок, более того, отказываются прививать своих детей, тем самым, подвергая их большому риску. Если бы не было прививок, нам бы угрожали: • корь — вероятность смертельного исхода 1 случай из 100, инвалидности 5 случаев из 100; • коклюш — очень высок риск осложнений со стороны дыхательной и нервной систем; • дифтерия — вероятность смертельного исхода 10 случаев из 100; • полиомиелит — риск тяжелой инвалидности; • туберкулез — длительное лечение, тяжелые осложнения; • эпидемический паротит — возможно развитие бесплодия; • краснуха — у не болевших в детстве или непривитых женщин, заболевших во время беременности, может родиться ребенок-инвалид или нежизнеспособный ребенок; • гепатит В — высокий риск возникновения тяжелого поражения печени (включая рак). Когда сделать вакцинацию максимально безопасной? Многие дети получают временный отвод от прививок на основе относительных противопоказаний, например: острое заболевание (ОРЗ, грипп, бронхит), обострение хронической патологии (аллергия, дерматит, почечная недостаточность) и предстоящее путешествие. В каждом из названных случаев процедуру переносят до подходящего момента выздоровления, снятия обострения или возвращения из поездки. Все прочие поводы отказа от 11 прививки, включая дисбактериоз, недоношенность, эпилепсию и прочие состояния, считаются ложными. Важно помнить, что к каждому ребёнку применяется индивидуальный подход. Перед любой прививкой врач осматривает ребёнка и решает вопрос о возможности её проведения. Прививки назначаются в соответствии с календарём прививок. Однако, некоторые дети, например, недоношенные или с определёнными отклонениями в состоянии здоровья, к данной вакцине могут иметь медицинские противопоказания. Прививки не проводят в период острого или обострения хронического заболевания, их откладывают до выздоровления или ремиссии. Однако, если риск инфекции велик (например, после контакта с больным), то некоторые вакцины можно ввести на фоне незначительных симптомов острого или хронического заболевания. Проведение в один день нескольких вакцин не опасно, если эти вакцины сочетаются между собой, и их назначение совпадает с календарём прививок, в результате вырабатывается иммунитет сразу к нескольким заболеваниям.
В каждом из названных случаев процедуру переносят до подходящего момента выздоровления, снятия обострения или возвращения из поездки. Все прочие поводы отказа от 11 прививки, включая дисбактериоз, недоношенность, эпилепсию и прочие состояния, считаются ложными. Важно помнить, что к каждому ребёнку применяется индивидуальный подход. Перед любой прививкой врач осматривает ребёнка и решает вопрос о возможности её проведения. Прививки назначаются в соответствии с календарём прививок. Однако, некоторые дети, например, недоношенные или с определёнными отклонениями в состоянии здоровья, к данной вакцине могут иметь медицинские противопоказания. Прививки не проводят в период острого или обострения хронического заболевания, их откладывают до выздоровления или ремиссии. Однако, если риск инфекции велик (например, после контакта с больным), то некоторые вакцины можно ввести на фоне незначительных симптомов острого или хронического заболевания. Проведение в один день нескольких вакцин не опасно, если эти вакцины сочетаются между собой, и их назначение совпадает с календарём прививок, в результате вырабатывается иммунитет сразу к нескольким заболеваниям. Важно: По статистике, до 60% родителей, не прививающих своих детей, ссылаются не на болезни или обострения, а на собственные умозаключения, советы родных, религиозные аспекты и прочие сомнительные обстоятельства. Последствия отказа от прививок Если родители все же решили не вакцинировать ребенка, то они должны понимать, что означает для него статус непривитого. Когда в мир, заполненный микробами и вирусами, выходит совершенно незащищенный кроха, его мама и папа обязаны предпринять дополнительные меры для укрепления иммунной системы и жестко следовать санитарногигиеническим правилам, так как любое нарушение может привести к заражению.
Важно: По статистике, до 60% родителей, не прививающих своих детей, ссылаются не на болезни или обострения, а на собственные умозаключения, советы родных, религиозные аспекты и прочие сомнительные обстоятельства. Последствия отказа от прививок Если родители все же решили не вакцинировать ребенка, то они должны понимать, что означает для него статус непривитого. Когда в мир, заполненный микробами и вирусами, выходит совершенно незащищенный кроха, его мама и папа обязаны предпринять дополнительные меры для укрепления иммунной системы и жестко следовать санитарногигиеническим правилам, так как любое нарушение может привести к заражению.
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ «О ПОЛЬЗЕ ВАКЦИНАЦИИ»
Одним из важнейших мероприятий, предпринимаемых для сохранения и укрепления здоровья детей, является организация и проведение профилактических прививок. Защиту организма от возбудителей инфекционных заболеваний осуществляет иммунная система. Она способна защитить ребёнка от постоянно окружающих нас микроорганизмов (кишечной палочки, стрептококков и других), но не всегда в силах справиться с возбудителями дифтерии, вирусного гепатита «А» и «В», столбняка, коклюша, кори и других инфекционных заболеваний. Важно отметить, что прививки, полученные в детстве, в большинстве случаев, создают основу иммунитета против отдельных инфекций на всю жизнь. При введении вакцины происходит выработка иммунитета на её компоненты, в результате образуются антитела, которые живут в организме. Они строго индивидуальны для каждого возбудителя, при встрече с ним очень быстро подавляют его и не дают болезни развиться. Однако ни одна вакцина не может дать 100% гарантии, что ребёнок не заболеет. Хотя, привитые дети болеют крайне редко, между тем большинство вакцин требуют подкрепляющих прививок через определенные промежутки времени, т. к. со временем иммунитет слабеет и защита будет недостаточной. Например, от дифтерии и столбняка прививки повторяют через 5- 10 лет до шестидесятилетнего возраста.
Важно отметить, что прививки, полученные в детстве, в большинстве случаев, создают основу иммунитета против отдельных инфекций на всю жизнь. При введении вакцины происходит выработка иммунитета на её компоненты, в результате образуются антитела, которые живут в организме. Они строго индивидуальны для каждого возбудителя, при встрече с ним очень быстро подавляют его и не дают болезни развиться. Однако ни одна вакцина не может дать 100% гарантии, что ребёнок не заболеет. Хотя, привитые дети болеют крайне редко, между тем большинство вакцин требуют подкрепляющих прививок через определенные промежутки времени, т. к. со временем иммунитет слабеет и защита будет недостаточной. Например, от дифтерии и столбняка прививки повторяют через 5- 10 лет до шестидесятилетнего возраста.
• Зачастую родители боятся делать прививки детям, страдающими хроническими заболеваниями, тем не менее, риск от инфекции во много раз больше возможных последствий от вакцинации. Например, ребёнок с пороком сердца намного хуже перенесёт тот же коклюш, чем здоровый. • После прививки у некоторых детей может наблюдаться постпрививочная реакция, такая как: повышение температуры, покраснение или уплотнение в месте введения вакцины. Это закономерная реакция, которая говорит о начале формирования защиты от инфекции. Как правило, такая реакция носит кратковременный характер (1–3 дня). При повышении температуры до 38 градусов не требуется никакого лечения. Если температура повысится выше 38 градусов, необходимо использовать жаропонижающие средства, их назначения сделает участковый педиатр, в соответствии с возрастом вашего ребёнка. В случае покраснения или уплотнения в месте введения вакцины, необходимо поставить в известность медработника, проводившего прививку. Рекомендуется сделать содовую примочку (на стакан кипяченной теплой воды 1 чайная ложка соды) или йодовую сеточку. Эти процедуры можно делать только через сутки после введения вакцины. Содовую примочку оставляют до 13 высыхания марлевой повязки, при необходимости процедуру повторяют 2–3 раза в день.
• После прививки у некоторых детей может наблюдаться постпрививочная реакция, такая как: повышение температуры, покраснение или уплотнение в месте введения вакцины. Это закономерная реакция, которая говорит о начале формирования защиты от инфекции. Как правило, такая реакция носит кратковременный характер (1–3 дня). При повышении температуры до 38 градусов не требуется никакого лечения. Если температура повысится выше 38 градусов, необходимо использовать жаропонижающие средства, их назначения сделает участковый педиатр, в соответствии с возрастом вашего ребёнка. В случае покраснения или уплотнения в месте введения вакцины, необходимо поставить в известность медработника, проводившего прививку. Рекомендуется сделать содовую примочку (на стакан кипяченной теплой воды 1 чайная ложка соды) или йодовую сеточку. Эти процедуры можно делать только через сутки после введения вакцины. Содовую примочку оставляют до 13 высыхания марлевой повязки, при необходимости процедуру повторяют 2–3 раза в день. Для детей, у которых наблюдалась постпрививочная реакция, рекомендуются подготовительные мероприятия, которые назначит врач перед следующей прививкой. Это поможет ослабить постпрививочную реакцию или полностью её избежать. О них вам расскажет ваш участковый педиатр или врач, назначающий прививку ребёнку.
Для детей, у которых наблюдалась постпрививочная реакция, рекомендуются подготовительные мероприятия, которые назначит врач перед следующей прививкой. Это поможет ослабить постпрививочную реакцию или полностью её избежать. О них вам расскажет ваш участковый педиатр или врач, назначающий прививку ребёнку.
• Важно помнить, что к каждому ребёнку применяется индивидуальный подход. Перед любой прививкой врач осматривает ребёнка и решает вопрос о возможности её проведения. Прививки назначаются в соответствии с календарём прививок. Однако, некоторые дети, например, недоношенные или с определёнными отклонениями в состоянии здоровья, к данной вакцине могут иметь медицинские противопоказания. Прививки не проводят в период острого или обострения хронического заболевания, их откладывают до выздоровления или ремиссии. Однако, если риск инфекции велик (например, после контакта с больным), то некоторые вакцины можно ввести на фоне незначительных симптомов острого или хронического заболевания.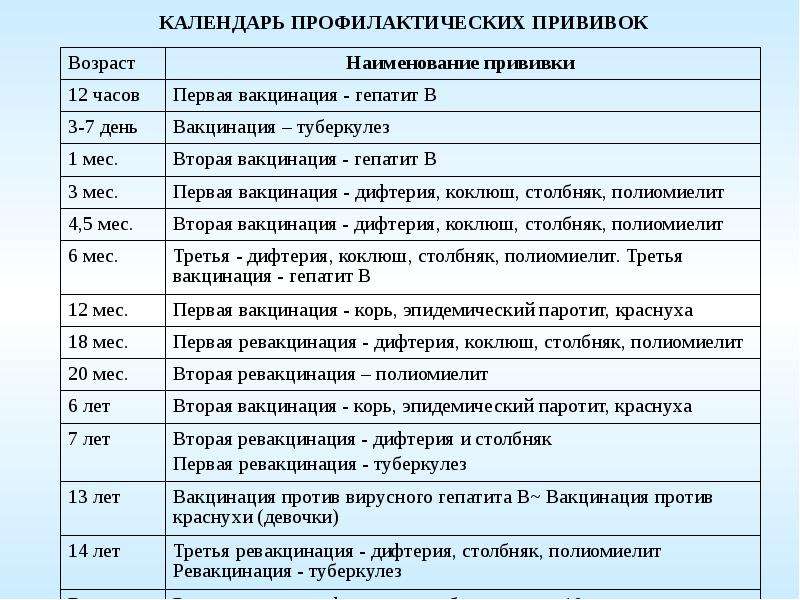 Ответственность за назначение вакцины и её последствия, в данном случае, несёт врач, назначивший прививку.
Ответственность за назначение вакцины и её последствия, в данном случае, несёт врач, назначивший прививку.
• Хочется добавить, что проведение в один день нескольких вакцин не опасно, если эти вакцины сочетаются между собой, и их назначение совпадает с календарём прививок, в результате вырабатывается иммунитет сразу от нескольких заболеваний. При этом вакцины необходимо вводить в разные части тела.
Перед прививкой ребенка нужно оберегать от контактов с больными. При наличии пищевой аллергии необходимо строго соблюдать диету, не вводить в рацион новые продукты. Такой же тактики нужно придерживаться в течение 5 — 7 дней после прививки. В день проведения прививки сокращаются прогулки на улице, ограничиваются контакты с другими детьми, рекомендуется не купать ребёнка в течение суток. • После прививки ребёнок нуждается во внимательном отношении к нему со стороны родителей и наблюдении медперсонала поликлиники в установленные сроки. Для обеспечения медицинского наблюдения за ребёнком в случае возникновения немедленной реакции непосредственно после проведения прививки, родителям следует находиться с ребёнком возле прививочного кабинета в течение 30 минут.
• Каждый человек имеет право сделать свой выбор — прививаться или нет, но родители должны знать, что отказываясь от прививок, они лишают своих детей права на здоровье. Кроме того, если в детском учреждении карантин по какой — то инфекции, а у вашего ребёнка отсутствует прививка, то его могут не принять в детский коллектив.
• Важно подчеркнуть, что современная медицина не имеет пока более эффективного средства профилактики инфекционных заболеваний, чем вакцинация.
Родители! Отказываясь от прививок, вы не только лишаете защиты своего ребёнка, но и подвергаете опасности других детей, а также способствуете распространению инфекционных заболеваний в обществе.
Рекомендации населению по проведению вакцинации и основам безопасности иммунопрофилактики.
Вы должны это знать! Проведение нижеуказанных мероприятий направлено на обеспечение безопасности иммунизации с целью предупреждения возникновения нежелательных реакций на введение вакцины. Профилактические прививки гражданам проводятся в целях создания специфической невосприимчивости к инфекционным болезням. При проведении прививок медицинскими организациями проводятся мероприятия, направленные на обеспечение безопасности иммунизации, в том числе пациента, которому вводят вакцину. В этой связи профилактические прививки проводятся в организациях (медицинских кабинетах) при наличии у них лицензий на медицинскую деятельность. В определенных случаях по согласованию с органами, осуществляющими санитарно-эпидемиологический надзор в субъекте, может быть принято решение о проведении профилактических прививок гражданам на дому или по месту работы с привлечением прививочных бригад. Профилактические прививки проводят медицинские работники, обученные правилам организации и техники проведения иммунизации, а также приемам неотложной помощи в случае возникновения поствакцинальных осложнений. К проведению прививок допускается только здоровый медицинский персонал. Иммунизацию в лечебно-профилактических организациях проводят в специально оборудованных прививочных кабинетах. При отсутствии здравпунктов в организациях для проведения иммунизации с привлечением прививочных бригад выделяют помещения, где должна быть проведена влажная уборка, дезинфекция, проветривание, есть мебель для осмотра пациента и проведения профилактических прививок (стол, стулья, кушетка). Решение о возможности работы прививочной бригады в выделенном помещении принимает врач (в сельской местности — фельдшер) прививочной бригады. С целью выявления противопоказаний к проведению прививок все лица, которым должны проводиться профилактические прививки, предварительно должны быть осмотрены врачом или фельдшером. Перед иммунизацией врач должен тщательно собрать анамнез у пациента с целью выявления предшествующих заболеваний, в том числе хронических, наличия реакций или осложнений на предыдущее введение препарата, аллергических реакций на лекарственные препараты, продукты, выявить индивидуальные особенности организма (недоношенность, родовая травма, 16 судороги), уточнить, имеются ли контакты с инфекционными больными, а также сроки предшествующих прививок, для женщин — наличие беременности. Лица с хроническими заболеваниями, аллергическими состояниями и др. при необходимости подвергаются медицинскому обследованию с использованием лабораторных и инструментальных методов исследования. Непосредственно перед проведением профилактической прививки должна быть проведена термометрия. Убедитесь, что на момент прививки нет повышения температуры. Это является единственным универсальным противопоказанием к проведению прививки. Иммунизация проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке. На всех этапах использования вакцин (транспортирование, хранение) должна соблюдаться «холодовая цепь». Оптимальный режим хранения для вакцин +20 С — +80 С. Все профилактические прививки проводят стерильными шприцами и иглами однократного применения. В случае одновременного проведения одному пациенту нескольких профилактических прививок каждую вакцину вводят отдельным шприцем и иглой в разные участки тела в соответствии с инструкцией по применению препарата. Для введения вакцины используется только тот метод, который указан в инструкции по ее применению. Внутримышечные инъекции детям первых лет жизни проводят только в верхненаружную поверхность средней части бедра. Медицинский работник должен предупредить пациента, родителей (или опекуна) ребенка о возможности возникновения местных реакций и клинических проявлениях поствакцинальных реакций и осложнений, дать рекомендации в каких случаях обращаться за медицинской помощью. В первые 30 минут после прививки, не торопитесь покинуть поликлинику или медицинский центр. Посидите в течение 20–30 минут неподалеку от кабинета. Это позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку. При проведении профилактических прививок детям первого года жизни должно быть обеспечено активное медицинское наблюдение (патронаж) в следующие сроки: — на следующий день после иммунизации против гепатита В, дифтерии, коклюша, столбняка, гемофильной инфекции; — на 2-й и 7-й дни после иммунизации против полиомиелита; — через 1, 3, 6, 9 и 12 мес. после иммунизации против туберкулеза.
Памятка для родителей по вакцинопрофилактике
Предупредить! Защитить! Привить!
Вакционопрофилактика – система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путём проведения профилактических прививок.
Одним из важнейших мероприятий, предпринимаемых для сохранения и укрепления здоровья детей, является организация и проведение профилактических прививок.
Защиту организма от возбудителей инфекционных заболеваний осуществляет иммунная система. Она способна защитить ребенка от постоянно окружающих нас микроорганизмов (кишечной палочки, стрептококков и других), но не всегда в силах справиться с возбудителями дифтерии, вирусного гепатита «А», «В», столбняка, коклюша, кори и других инфекционных заболеваний. Прививки, полученные в детстве, в большинстве случаев, создают основу иммунитета против отдельных инфекций на всю жизнь.
Рекомендации перед вакцинацией и после
Перед прививкой ребенка нужно оберегать от контактов с больными. При наличии пищевой аллергии необходимо строго соблюдать диету, не вводить в рацион новые продукты. Такой же тактики нужно придерживаться в течение 5-7 дней после прививки.
После прививки у некоторых детей может наблюдаться постпрививочная реакция, такая как: повышение температуры, покраснение или уплотнение в месте введения вакцины. Это закономерная реакция, которая говорит о начале формирования защиты от инфекции. Как правило, такая реакция носит кратковременный характер (1-3 дня).
При повышении температуры до 380 не требуется никакого лечения, температура выше 380, необходимо использовать жаропонижающие средства, назначение сделает врач-педиатр, в соответствии с возрастом вашего ребенка.
В случае покраснения и уплотнения в месте введения вакцины, необходимо поставить в известность медработника, проводившего прививку. Для детей, у которых наблюдалась постпрививочная реакция, рекомендуются подготовительные мероприятия, которые назначит врач перед следующей прививкой.
Каждый человек имеет право сделать свой выбор – прививаться или нет, но родители должны знать, что отказываясь от прививок, они лишают своих детей прав на здоровье. Кроме того, если в детском учреждении карантин по какой-то инфекции, а у вашего ребёнка отсутствует прививка, то его могут не принять в детский коллектив.
Родители! Отказываясь от прививок, Вы не только лишаете защиты своего ребенка, но и подвергаете опасности других детей, а также способствуете распространению инфекционных заболеваний в обществе.
Важно подчеркнуть, что современная медицина не имеет пока более эффективного средства профилактики инфекционных заболеваний, чем вакцинация.
Календарь профилактических прививок детям
Возраст | Название прививки | Вид вакцинации |
12 часов | вирусный гепатит В (ВГВ) | первая вакцинация |
3-5 суток | туберкулез (БЦЖ) | вакцинация |
1 мес. | ВГВ | вторая вакцинация |
3 мес. | полиомиелит | первая вакцинация |
4 мес. | АКДС, полиомиелит | вторая вакцинация |
5 мес. | АКДС, ВГВ, полиомиелит [или инактивированная полиомиелитная вакцина (ИПВ)] | третья вакцинация |
1 год | корь, краснуха, эпидемический паротит | первая вакцинация |
2 года | полиомиелит | вторая ревакцинация |
6 лет | корь, краснуха, эпидемический паротит дифтерия, столбняк | ревакцинация |
7 лет | полиомиелит туберкулез (БЦЖ) | третья ревакцинация ревакцинация |
13 лет | ВГВ (если ранее не прививался) | трехкратная вакцинация |
14 лет | туберкулез (БЦЖ) | ревакцинация |
Каждый год до 15 лет ребенку проводится туберкулинодиагностика (проба Манту)
Вакцинация защищает здоровье человека на каждом этапе его жизни
Пять причин сделать прививку:
- Предупредить ненужные страдания, связанные с заболеванием.
- Предупредить развитие осложненных форм болезни.
- Предупредить негативное влияние на планы семьи.
- Наличие широкого спектра вакцин с высоким профилем безопасности и профилактической эффективности.
Возможность индивидуализации иммунизации: применение разных схем и методов вакцинации для создания достаточного иммунитета у каждого прививаемого человека
Иммунизация – метод создания искусственного иммунитета у людей и животных.
Вакцинация: защита или угроза?
Делать прививку ребенку или нет? Этот вопрос в последнее время приобрел почти глобальное значение, хотя сами мамы и папы были в свое время привиты в обязательном порядке и в соответствии с графиком иммунизации. С тех пор вакцины постоянно совершенствовались, но парадокс в том, что многие, избавившись от страха перед инфекциями, обрели страх перед вакцинами, которые так эффективно действовали против этих инфекций.
Основной причиной антипрививочных настроений является страх перед поствакцинальными реакциями и осложнениями. Обращаясь к населению, борцы против прививок оперируют набором ловко упакованной ложной информации, которая порочит вакцинопрофилактику вообще и отдельные вакцины в частности. Именно благодаря мифической природе антипрививочная дезинформация циркулирует в сознании населения – вопреки и одновременно с опровергающими её фактами.
В интернете часто можно встретить истории о том, как тот или иной человек заболел после прививки: поднялась температура, покраснело место укола и т.д. Но при этом там не пишут о том, как непривитой ребёнок кашлял четыре месяца с остановками дыхания, потому что заразился коклюшем; как ребенок после перенесенного полиомиелита остался на всю жизнь инвалидом. Также мало кто знает, что вероятность смерти в случае заражения столбняком даже при современных методах лечения составляет 17-25% . Люди не знают и не видят больных, в то время как прививочные реакции и осложнения постоянно на слуху.
Следует различать реакции на прививки (побочные реакции) и поствакцинальные осложнения. Прививочные реакции (подъем температуры, уплотнение на месте укола, болезненность на месте укола в течение нескольких дней после прививки) — это вариант нормальной реакции организма на введение вакцины, которые проходят в течение короткого времени, никакого вреда организму ребенка они не приносят. Поствакцинальные осложнения огромная редкость, это один случай на миллион прививок. На сегодняшний день, практически все виды поствакцинальных реакций и осложнений известны, о возможности их появления записано в наставлениях по применению вакцин. Однако, не стоит спешить отказываться от вакцинации из страха перед поствакцинальными осложнениями. Большинство нежелательных реакций и осложнений можно предотвратить соблюдая элементарные меры предосторожности ( не вакцинировать ребенка с проявлениями простудных заболеваний, соблюдать рекомендации врача после вакцинации, в некоторых случаях перед вакцинацией может быть назначен курс антигистаминных препаратов).
Принимая решение о необходимости вакцинации, стоит адекватно оценить также и риски возникновения осложнений от самих инфекционных заболеваний у непривитых людей. Возьмем, к примеру, самые реактогенные на сегодняшний день вакцины – БЦЖ (противотуберкулезная вакцина) и АКДС (вакцина против дифтерии, столбняка и коклюша). Если такие тяжелые осложнения, как туберкулез костей, возникают у детей только в 0,1 случае на 100 тыс. привитых детей, то когда ребенок заболевает туберкулезом, эта частота увеличивается в 1000 раз: у более 4500 детей на 100 тысяч, заразившихся туберкулезом, может развиться туберкулез костей. То же самое касается и осложнений после перенесенного коклюша. Энцефалопатия после прививки АКДС встречается в 0,05 % на 100 тысяч привитых, при этом зафиксировано более 4 тыс. случаев энцефалопатии на 100 тыс. у детей, перенесших коклюш.
Таким образом, вероятность осложнения от вакцины в тысячи раз меньше, чем вероятность заболеть инфекцией и получить осложнения от болезни. Кроме того, необходимо помнить, что такие инфекционные заболевания как корь, дифтерия, полиомиелит и др. намного ближе и серьезнее, чем мы привыкли считать. За последние десятилетия имеется немало примеров возвращения этих давно забытых инфекций. Учитывая активные миграционные потоки, невозможно предсказать с какой инфекцией нам придется встретиться завтра. Но мы можем подготовиться к этой «встрече», сделав прививку. Решение, принятое в пользу вакцинации, однажды может помочь сохранить ваше здоровье или даже спасти жизнь! Не отказывайтесь от вакцинации!
Материал предоставлен Управлением Роспотребнадзора по Новгородской области
Поствакцинальные реакции и осложнения
Любая вакцина может вызывать ответную реакцию организма, которая обычно не ведет к серьезным расстройствам жизнедеятельности организма. Вакцинальные реакции для инактивированных вакцин, как правило, однотипны, а для живых вакцин типоспецифичны. В тех случаях, когда вакцинальные реакции проявляются как чрезмерно-сильные (токсические), они переходят в категорию поствакцинальных осложнений.
Вакцинальные реакции принято подразделять на местные и общие.
К местным реакциям относят все проявления, возникшие в месте ведения препарата. Неспецифические местные реакции появляются в течение первых суток после прививки в виде гиперемии, не превышающей 8 см в диаметре, отека, иногда – болезненностью в месте инъекции. При введении адсорбированных препаратов, особенно подкожном, в месте введения может образоваться инфильтрат.
Местные реакции развиваются в день введения вакцины, как живой, так и инактивированной, держатся не более 2-3 суток и, как правило, не требуют назначения лечения.
Сильная местная реакция (гиперемия более 8 см, отек более 5 см в диаметре) является противопоказанием к последующему применению данного препарата.
При повторном введении анатоксинов могут развиваться чрезмерно сильные местные реакции, распространяющиеся на всю ягодицу, а иногда захватывающие поясницу и бедро. Судя по всему, эти реакции имеют аллергическую природу. При этом общее состояние ребенка не нарушается.
При введении живых бактериальных вакцин развиваются специфические местные реакции, которые обусловлены инфекционным вакцинальным процессом в месте аппликации препарата. Они появляются по истечении определенного срока после прививки, и их наличие является непременным условием для развития иммунитета. Так при внутрикожной иммунизации новорожденных вакциной БЦЖ в месте введения через 6—8 недель развивается специфическая реакция в виде инфильтрата диаметром 5—10 мм с небольшим узелком в центре и образованием корочки, в ряде случаев отмечается пустуляция. Данная реакция обусловлена внутриклеточным размножением живых аттенуированных микобактерий с остаточной вирулентностью. Обратное развитие изменений происходит в течение 2—4 месяцев, а иногда и в более длительные сроки. На месте реакции остается поверхностный рубчик размером 3—10 мм. В случае если местная реакция имеет иной характер, ребенка следует проконсультировать у фтизиатра.
К общим реакциям относят изменение состояния и поведения ребенка, как правило, сопровождающееся повышением температуры. На введение инактивированных вакцин общие реакции развиваются спустя несколько часов после прививки, их продолжительность обычно не превышает 48 час. При этом при повышении температуры до 38°С и выше они могут сопровождаться беспокойством, нарушением сна, анорексией, миалгией.
Общие вакцинальные реакции разделяют на:
• слабые – субфебрильная температура до 37,5 С, при отсутствии симптомов интоксикации;
• средней силы – температура от 37,6 С до 38,5 С, умеренно выраженная интоксикация;
• сильные – лихорадка выше 38,6 С, выраженные проявления интоксикации.
Общие реакции после иммунизации живыми вакцинами развиваются на высоте вакцинального инфекционного процесса, как правило, на 8-12 день после прививки с колебаниями с 4 по 15 день. При этом помимо вышеперечисленной симптоматики они могут сопровождаться появлением катаральных симптомов (коревая, паротитная, краснушная вакцины), кореподобной сыпи (коревая вакцина), одно или двусторонним воспалением слюнных желез (паротитная вакцина), лимфаденитом заднешейных и затылочных узлов (краснушная вакцина). Появление симптомов связано с репликацией вакцинного вируса и не имеет ничего общего с поствакцинальными осложнениями. Как правило, эти реакции проходят в течение нескольких дней после назначения симптоматической терапии.
При гипертермических реакциях возможно развитие фебрильных судорог, которые, как правило, бывают кратковременными. Частота развития судорожных (энцефалитических) реакций по данным многолетних наблюдений отечественных педиатров составляет для АКДС-вакцины 4:100 000. Введение АКДС-вакцины может также явиться причиной появления пронзительного крика, продолжающегося в течение нескольких часов и, по-видимому, связанного с развитием внутричерепной гипертензии.
При возникновении сильных общих реакций назначается симптоматическая терапия.
Что касается поствакцинальных осложнений, то такие патологические процессы как вакциноассоциированный полиомиелит (ВАП), генерализованная БЦЖ-инфекция, энцефалит после коревой прививки, менингит после живой паротитной вакцины встречаются в одном и менее случае на миллион вакцинированных. В таблице 1 приведены осложнения, имеющие причинную связь с вакцинацией.
Таблица 1. Осложнения, имеющие причинную связь с вакцинацией
|
Клинические формы осложнений |
Вакцины |
Сроки развития после прививки |
|
Анафилактический шок |
Все, кроме БЦЖ и ОПВ |
До 12 часов |
|
Тяжелые генерализованные аллергические реакции (рецидивирующий ангионевротический отек – отек Квинке, синдром Стивена-Джонсона, синдром Лайела и др.) |
Все, кроме БЦЖ и ОПВ |
До 5 дней |
|
Синдром сывороточной болезни |
Все, кроме БЦЖ и ОПВ |
До 15 дней |
|
Энцефалит |
АКДС, АДС Коревая вакцина |
До 3 дней 5-15 дней |
|
Другие поражения ЦНС с генерализованными или фокальными проявлениями: · энцефалопатия · серозный менингит
· неврит, полиневрит |
АКДС, АДС
Коревая вакцина Паротитная вакцина Инактивированные вакцины |
До 3 дней
5-15 дней 10-40 дней
до 30 дней |
|
Резидуальные судорожные состояния афебрильные судороги (появившиеся после прививки при температуре ниже 38,5° и отсутствовавшие до прививки), повторившиеся в течение первых 12 месяцев после прививки. |
АКДС, АДС Коревая, паротитная, краснушная вакцины |
До 3 дней
5-10 дней |
|
Вакцинноассоциированный полиомиелит · у привитого здорового · у привитого с иммунодефицитом |
ОПВ |
5-30 дней 5 дней — 6 мес. |
|
Тромбоцитопеническая пурпура |
Коревая вакцина |
10-25 дней |
|
Артралгия, артрит |
Краснушная вакцина |
5-40 дней |
|
Генерализованная инфекция, вызванная вакциной (генерализованный БЦЖ-ит) |
БЦЖ, БЦЖ-М |
После 6 недель |
|
Остеит (остит, остеомиелит), вызванный вакциной |
БЦЖ, БЦЖ-М |
После 6 недель |
|
Лимфаденит, келоидный рубец |
БЦЖ, БЦЖ-М |
После 6 недель |
Сам факт чрезвычайно редкого развития поствакцинальных осложнений свидетельствует о значении индивидуальной реактивности организма прививаемого в реализации побочного действия той или иной вакцины. Особенно ярко это проявляется при анализе осложнений после применения живых вакцин. Так, частота вакциноассоциированного полиомиелита у детей первого года жизни с первичным иммунодефицитом более чем в 2000 раз превышает таковую у иммунокомпетентных детей того же возраста (16.216 и 7.6 случаев на 10 млн привитых соответственно). Проведение вакцинации против полиомиелита инактивированной вакциной (ИПВ) в 3 и 4,5 месяца жизни (согласно национальному календарю прививок России) решило проблему ВАП. Такое тяжелое осложнение как генерализованная БЦЖ-инфекция, встречающееся с частотой менее 1 случая на 1 млн первично привитых, обычно развивается у детей с тяжелыми нарушениями клеточного иммунитета (комбинированные иммунодефициты, синдром клеточной иммунной недостаточности, хроническая грануломатозная болезнь и др.). Именно поэтому все первичные иммунодефициты являются противопоказанием к введению живых вакцин.
Вакциноассоциированный менингит после прививки паротитной вакцины возникает обычно в сроки с 10 по 40 день после вакцинации и мало чем отличается от заболевания серозным менингитом, вызванном вирусом эпидемического паротита. При этом помимо общемозгового синдрома (головная боль, рвота) могут определяться слабо выраженные менингеальные симпомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского). В анализах спинномозговой жидкости содержится нормальное или слегка повышенное количество белка, лимфоцитарный плеоцитоз. Для проведения дифференциального диагноза с менингитами другой этиологии проводят вирусологическое и серологическое исследования. Лечение заключается в назначении противовирусных, дезинтоксикационных и дегидратационных средств.
При инъекции в область ягодицы может наблюдаться травматическое повреждение седалищного нерва, клинические признаки которого в виде беспокойства и щажения ножки, на стороне которой был сделан укол, наблюдаются с первого дня. Эти же признаки после введения ОПВ могут быть проявлением вакциноассоциированного полиомиелита.
Тромбоциотопения входит в число возможных осложнений на введение краснушной вакцины. Доказана причинно-следственная связь тромбоцитопении с введением вакцинных препаратов, содержащих вирус кори.
Для того чтобы выяснить, явилось ли ухудшение состояния ребенка следствием присоединения интеркуррентного заболевания или осложнением на прививку, необходимо тщательно собрать сведения об инфекционных заболеваниях в семье, в детском коллективе, на предмет установления очага со схожими клиническими симптомами. Одновременно с изучением анамнеза необходимо обратить внимание на эпидемиологическую ситуацию, т. е. наличие инфекционных заболеваний в окружении ребенка. Это имеет большое значение, поскольку присоединение интеркуррентных инфекций в поствакцинальном периоде отягощает его течение и может вызвать различные осложнения, а также снижает выработку специфического иммунитета.
У детей раннего возраста этими интеркуррентными заболеваниями чаще всего бывают ОРЗ (моно- и микст-инфекции): грипп, парагрипп, респираторно-синцитиальная, аденовирусная, микоплазменная, пневмококковая, стафилококковая и др. инфекции.
Если вакцинация проведена в инкубационном периоде этих заболеваний, последние могут осложниться ангиной, синуситом, отитом, синдромом крупа, обструктивным бронхитом, бронхиолитом, пневмонией и др.
В плане дифференциальной диагностики следует помнить о необходимости исключения интеркуррентной энтеровирусной инфекции (ECHO, Коксаки), которая характеризуется острым началом с подъемом температуры до 39—40 °С, сопровождается головной болью, болью в глазных яблоках, рвотой, головокружением, расстройством сна, герпетической ангиной, экзантемой, симптомами поражения менингеальных оболочек и желудочно-кишечного тракта. Заболевание имеет выраженную весенне-летнюю сезонность («летний грипп») и может распространяться не только воздушно-капельным, но и фекально-оральным путем.
В поствакцинальном периоде возможно возникновение кишечных инфекций, для которых характерно сочетание общей интоксикации со рвотой, диареей и другими проявлениями поражения желудочно-кишечного тракта. Сильное беспокойство, боли в животе, рвота, отсутствие стула требуют дифференциального диагноза с инвагинацией.
После прививки может быть впервые выявлена инфекция мочевыводящих путей, характеризующаяся острым началом, высокой температурой и изменениями в анализах мочи.
Таким образом, учитывая возможность возникновения осложнений на введение различных вакцин, следует иметь в виду, что развитие патологического процесса в поствакцинальном периоде далеко не всегда связано с вакцинацией. Поэтому диагноз поствакцинального осложнения правомерно выставлять только после того, как отвергнуты все остальные возможные причины, приведшие к развитию той или иной патологии.
Важным следует считать постоянное медицинское наблюдение за привитыми в поствакцинальном периоде, оберегать их от чрезмерных физических и психических нагрузок. Необходимо обратить внимание и на питание детей перед и после вакцинации. Это особенно важно для детей, страдающих пищевой аллергией. Они не должны получать в период вакцинации пищу, которая ранее вызывала аллергические реакции, а также продукты, не употребляемые ранее и содержащие облигатные аллергены (яйца, шоколад, цитрусовые, икра, рыба и др.).
Решающее значение играет предупреждение в поствакцинальном периоде инфекционных заболеваний. Не следует ставить перед родителями вопрос о немедленном проведении прививок перед поступлением или сразу после поступления ребенка в детское или дошкольное учреждение. В детском учреждении ребенок попадает в условия большой микробной и вирусной обсемененности, у него изменяется привычный режим, возникает эмоциональный стресс, все это неблагоприятно влияет на его здоровье и потому несовместимо с прививкой.
Определенное значение может иметь выбор времени года для проведения прививок. Показано, что в теплое время года вакцинальный процесс дети переносят легче, поскольку их организм более насыщен витаминами, столь необходимыми в процессе иммунизации. Осень и зима — пора высокой заболеваемости ОРВИ, присоединение которых в поствакцинальном периоде крайне нежелательно.
Детей, часто болеющих острыми респираторными инфекциями, лучше прививать в теплое время года, тогда как детей — аллергиков лучше прививать зимой, вакцинация их весной и летом нежелательна, поскольку возможна пыльцевая аллергия.
Имеются данные, что при проведении вакцинации с целью профилактики поствакцинальной патологии следует учитывать суточные биологические ритмы. Рекомендуется проведение прививок в утренние часы (до 12 часов).
К мерам профилактики поствакцинальных осложнений относится постоянный пересмотр календаря прививок, который осуществляется на государственном уровне, с использованием последних достижений науки в области иммунопрофилактики. Рационализацией сроков и последовательности проведения иммунизации необходимо заниматься каждому педиатру при составлении индивидуального календаря прививок. Иммунопрофилактика по индивидуальному календарю проводится, как правило, детям с отягощенным анамнезом.
В заключение следует сказать, что во избежание развития поствакцинальной патологии необходимо следовать инструкции к вакцине, где даются четкие рекомендации относительно доз, схем и противопоказаний к введению препарата.
Вакцинация не проводится в период острого инфекционного заболевания. Противопоказанием к введению живых вакцин является первичный иммунодефицит. И, наконец, патологическая реакция, непосредственно обусловленная прививкой, является противопоказанием к использованию в дальнейшем данной вакцины.
Как вести себя после прививки и чего не надо бояться — Российская газета
Жители российских регионов все активнее делают прививку от новой коронавирусной инфекции. Но у тех, кто начал профилактику, остаются вопросы. Их мы и задали эксперту «РГ», специалисту-реабилитологу Леониду Дьякову.
На вторую — не опаздывать
Леонид Леонидович, обязательно ли вторую часть вакцины делать ровно через 21 день?
Леонид Дьяков: Разбивка вакцинирования на два этапа — критически важный момент. Ревакцинация — часть единой процедуры, она связана с особенностями ответа иммунной системы. И, конечно, лучше ставить ее в указанные сроки, чтобы был достаточный титр антител, и вакцинация не прошла впустую. Однако плюс-минус один-два дня роли не играет.
А что будет, если не сделать вторую часть вакцины?
Леонид Дьяков: Чтобы закончить процедуру вакцинации, нужно ставить обе части, иначе нет смысла прививаться вообще. Сначала человек получает внутримышечно дозу одного вирусного вектора, через три недели — другого. Такую двухфазную систему называют «прайм-буст». Первый вектор запускает иммунный ответ, а второй развивает и усиливает его.
В чем сила иммунитета
Сейчас появляются новые вакцины. Можно ли через год после вакцинации прививаться другой вакциной от коронавируса?
Леонид Дьяков: Проблемы нет. Можно прививаться другой вакциной от другого производителя. Они отличаются разве что разной реакцией на вакцину и ее компоненты.
Многих пугает эта реакция. Если после прививки, например, у человека поднялась температура, означает ли это, что у него иммунитет будет сильнее, в отличие от того, чей организм вообще не среагировал?
Леонид Дьяков: Температурная реакция — это один из механизмов борьбы с инфекцией. У одних этот механизм работает получше, у других похуже. Реакция, которая необходима после прививки, — это выработка антител. Она не всегда сопровождается повышением температуры.
Так что, если появились симптомы, как при гриппе и ОРВИ, не стоит волноваться. Это значит, что организм нашел имитацию инфекции и начал вырабатывать защиту, за которую принимает препарат. Гриппоподобные эффекты вызывают и другие вакцины, не только против коронавируса.
А если у человека не проявились побочные эффекты?
Леонид Дьяков: Это тоже нормально. Отсутствие гриппоподобных симптомов не говорит о том, что вакцина не сработала.
Эффективность препарата не зависит от того, насколько бурно организм реагирует на его введение. Реакция организма всегда индивидуальна. Она обусловлена многими факторами: возрастом, состоянием иммунной системы и общим состоянием здоровья организма. А также тем, встречался ли организм ранее с другими коронавирусами. Обычно остро реагируют на прививку молодые и сильные люди, потому что у их организма больше сил бороться с «ложной» инфекцией.
Тест-полоски не подходят
Могут ли привитые, не болея сами, быть переносчиками вируса?
Леонид Дьяков: В «Спутнике V» содержится аденовирусный белок, который довольно токсичен и тоже вызывает такую реакцию. После введения вакцины человек будто бы заражается, но это не так. Содержащийся в «Спутнике V» аденовирус не размножается в человеческом организме и распадается через несколько суток. Получается имитация заражения. Так что привитые не могут быть переносчиками вируса. Заболеть от самой вакцины невозможно, потому что она не содержит патогенный для человека вирус
В памятке, которую раздают всем проходящим вакцинацию, говорится, что следует поберечься первые три дня после прививки. Может пояснить, почему?
Леонид Дьяков: Действительно, в эти дни лучше не перегружать себя физически, отменить, к примеру, спортивные тренировки.
Организм должен тратить силы на синтез белка, который нужен для появления антител к коронавирусу. Это энергозатратный процесс, на него также необходимо достаточное количество глюкозы, так что лучше не растрачивать ее на тренировки.
По этой же причине следует избегать таких стрессов для организма, как переохлаждение или перегрев. А значит, не посещать пару дней баню, воздержаться от приема алкогольных напитков, угнетающих иммунитет.
Нужно ли после прививки проверять наличие антител?
Леонид Дьяков: Особого смысла я не вижу. Сегодня для отечественных вакцин представлены достаточные доказательства, что они приводят к выработке антител в достаточных количествах, чтобы обеспечить иммунную защиту.
Тест может быть не всегда информативный. Появление антител после вакцинации — признак того, что «иммунное обучение» прошло нормально.
Но даже если их не обнаружено, вполне вероятно, что организм «запомнил» вирус с помощью В-клеток памяти.
А если все-таки очень хочется проверить?
Леонид Дьяков: Тогда — проверьте. Но не ранее чем через 21 день после второй дозы, когда организм выработает антитела.
Нужно иметь в виду, что у большинства двухдозных вакцин первая инъекция содержит более распространенный вектор, с которым организм уже сталкивался и уничтожит его сразу, до выработки антител. Вторая доза содержит другой вектор.
И чтобы определить антитела, нужно делать тест на IgG к S-белку. И только в лабораторных условиях. Тест-полоски для домашнего тестирования не подходят.
О прививках. Как подготовить ребёнка к прививке?
Главная » Здоровье » О прививках. Как подготовить ребёнка к прививке?Родители знают: уберечь свое чадо от инфекционных заболеваний в большом детском коллективе, будь то ясли, детский садик или школа, практически невозможно. Единственным средством защиты детей остаются прививки.
Цифры в календаре прививок означают лишь приблизительный возраст, с которого можно начинать вакцинацию. Но родителям всегда стоит помнить, что нужный момент подбирается индивидуально. Если у малыша есть отклонения в развитии (не только отставание, но и опережение) или противопоказания (аллергия и т.п.) лечащий врач может отойти от строгого графика.
Раньше срока делаются лишь прививки в случаях, если в группе детского садика или семье кто-то заболел заразной болезнью.
Отложить прививку необходимо, если ребенок только что перенес какое-либо инфекционное или вирусное заболевание. Нужно хорошенько долечить его и только тогда отправляться на прививку. Врачи советуют переждать как минимум месяц после выздоровления, а также воздержаться от плановых прививок во время эпидемий гриппа и ОРЗ.
Количество плановых прививок рассчитано на самый слабый иммунитет. Потому что практически у всех наших детей сегодня он именно такой. И даже еще слабее, потому что участились случаи заболевания привитых детей, чей организм не способен выработать необходимые антитела даже будучи специально спровоцированным вакциной. Правда, в случае заболевания привитый ребенок переносит его в несравнимо более легкой форме и никогда не погибает.
Вакцины не оказывают на организм ребенка по-настоящему вредного воздействия. Реакция на внесение в организм «заразы» хотя часто и пугает родителей (повышение температуры, краснота, припухлость и болезненность в месте прививки), но неизмеримо легче самой инфекции, против которой делается прививка.
Чем мы можем помочь нашему малышу, чтобы прививка подействовала с максимальной пользой? Уже за 5-7 дней до прививки постарайтесь отгородить ребенка от многочисленных сборищ – и не только детских. Не стоит вести его на рынок, запихивать в переполненный автобус и идти с ним на юбилей к любимой троюродной бабушке. Если ребенок часто страдает пищевой аллергией, придется несколько дней соблюдать диету, отказавшись от всех «запретных» лакомств. Накануне искупайте ребенка, ведь, как правило, несколько следующих дней ему придется обойтись без ванны. В день прививки измерьте ребенку температуру.
После прививки будьте повнимательнее к малышу. Его «обычные» капризы на этот раз могут быть вызваны недомоганием: побалуйте его ласками, но не лакомствами. Контролируйте температуру – ее повышение до38,5 градусов можно считать нормой. Она держится не дольше 2-3 дней и снижается без применения каких-либо лекарственных препаратов. Если состояние ребенка выходит за рамки обычного легкого недомогания, побалуйте его ласками, но не лакомством.
О профилактике поствакцинальных осложненийКогда подходит время делать ребенку плановую прививку, у родителей возникает масса опасений и подозрений, касающихся ее безопасности. Как подготовить ребенка к вакцинации и в последствии отличить нормальную реакцию детского организма от негативной? Особенно эти вопросы волнуют родителей детей, страдающих хроническими заболеваниями.Вакцинация — единственный способ защиты от ряда заболеваний, которые невозможно вылечить другими средствами или само лечение может вызвать осложнение (например, корь, дифтерия и пр.). Врожденной невосприимчивости к инфекционным заболеваниям, от которых существуют прививки — нет. Если мама ребенка когда-то болела ими, то первые 3—6 месяцев жизни доношенный ребенок может быть защищен материнскими антителами, которые попали к нему через плаценту во время беременности и через грудное молоко. У недоношенных детей и детей на искусственном вскармливании такой защиты нет. Поскольку возможность заболеть из-за контактов с другими людьми велика, очень важно прививать малышей с самого раннего возраста.
Как же подготовить малыша к прививке и попытаться свести к минимуму риск возникновения осложнений?
Сразу отметим, что здоровых детей не требуется специально готовить к прививке, нужно лишь предварительно измерить температуру тела (она должна быть нормальной, чаще 36,6 градусов С; у детей до 1 года нормальной температурой может быть 37,1—37,2 градусов за счет особенностей теплообмена, он повышен, не зря детей, которые уже ходят, бегают, рекомендуется одевать чуть холоднее, чем взрослых), привести ребенка к специалисту и ответить на его вопросы.
Некоторые врачи прибегают к практике назначения всем детям перед прививкой, так сказать профилактически, приема противоаллергических препаратов, например ТАВЕГИЛА, КЛАРИТИНА, ЗИРТЕКА. В действительности такой «поголовной» необходимости нет. Не все дети предрасположены к аллергии и соответственно не все нуждаются в таких лекарствах. Скорее это происходит из-за желания врача лишний раз подстраховаться или из-за того, что выявление детей группы риска по аллергии это более трудоемкий процесс. Но если ребенок склонен к аллергическим реакциям, то профилактическое применение противоаллергических препаратов оправдано. Например, такая ситуация, ребенок первого года жизни, ранее аллергия не проявлялась, прививается против коклюша, дифтерии, столбняка (АКДС).
Первая прививка (на первом году АКДС делается трижды) прошла без особенностей, но после второй прививки ребенку начали вводить новое питание, и у малыша появилась впервые аллергическая сыпь, значит, перед третьей прививкой следует профилактически дать ребенку противоаллергический препарат, чтобы высыпания не повторились. Для профилактики поствакцинальных осложнений врач должен, в первую очередь, оценить состояние здоровья ребенка перед прививкой. Выявить противопоказания к ней — временные и постоянные (например, выраженная аллергическая реакция на предыдущее введение подобной вакцины), и решить вопрос о необходимости назначения каких-либо предварительных дополнительных обследований и лекарственных препаратов. Перед прививкой врач (фельдшер) осматривает ребенка, измеряет температуру (она должна быть нормальной — 36,6 градусов С), подробно расспрашивает родителей о жизни ребенка, перенесенных им заболеваниях и прочее. Родители, в свою очередь, должны проинформировать врача о всех особенностях и проблемах здоровья своего малыша.
О чем необходимо сказать врачу:
- Не повышалась ли температура в дни, предшествующие вакцинации? Не было ли каких-либо других признаков нездоровья, например, кашля, чихания, насморка, которые могут свидетельствовать о начале заболевания?
- Имеются ли у ребенка какие-либо хронические заболевания и не получает ли он в связи с этим постоянно лекарственные препараты, если да, то какие?
- Не было ли ранее судорог, выраженных аллергических реакций на пищу, лекарства и пр.?
- Необходимо рассказать, как ребенок переносил предыдущие прививки, повышалась ли у него температура, ухудшалось ли самочувствие и др.
- Не рекомендуется делать прививки сразу после возвращения из длительной поездки, особенно, если резко менялся климат, так как это создает условия для заболеваний.
- Необходимо сказать, получал ли ребенок в последние три месяца препараты, изготовленные на основе крови, или производилось ли переливание крови. Это влияет на сроки последующей вакцинации против кори, краснухи и паротита, они увеличиваются, т.к. препараты крови содержат готовые антитела — специфические защитные белки крови против указанных инфекций, которые «мешают» ребенку активно выработать иммунитет самому.
Если при осмотре перед прививкой врач делает заключение, что ребенок практически здоров, проводится прививка.
Когда и как прививают больных детей?Если у ребенка имеются заболевания, находящиеся в настоящее время вне обострения и ему нужно сделать прививку, то к мерам профилактики, проводимым у здоровых детей, добавляются предварительные обследования. Решается вопрос о необходимости назначения различных препаратов за 3—4 дня до проведения прививки и на весь период после процесса: 3—5 дней после введения неживых, химических вакцин и т.д., и 14 дней при использовании живых вакцин. В своих прошлых публикациях мы указывали на возможность развития осложнений после прививок . Их профилактика включает еще целый комплекс мероприятий, к которым относится соблюдение техники вакцинации, назначение в ряде случаев до прививки и после лекарственных средств, помогающих избежать осложнений, определенный режим и питание ребенка, патронаж (специальное наблюдение) после вакцинации. Медицинские работники навещают привитого ребенка на дому или узнают о состоянии его здоровья по телефону, чтобы не пропустить ситуации осложнения, развившиеся после прививки.
Какие признаки могут указать на неврологические проблемы ребенка при осмотре перед прививкой?У маленьких детей — напряжение, выбухание большого родничка в вертикальном положении, расширение подкожных вен головы, частые срыгивания, излишние движения языка, повышение мышечного тонуса рук и ног, тремор (мелкое дрожание) подбородка и рук в спокойном состоянии, нарушение сна и пр. Перечисленные признаки могут свидетельствовать о повышенном внутричерепном давлении. Чрезмерно быстрый рост головы, увеличение размеров большого родничка, вместо его сокращения и другие признаки могут свидетельствовать о гидроцефальном синдроме — избыточном накоплении мозговой жидкости в желудочках мозга и других внутричерепных пространствах. Эти и другие заболевания нервной системы выявляет и описывает при плановом осмотре детей до 3-х месяцев невролог.
Для подтверждения или исключения патологии проводят дополнительные исследования, например, ультразвуковое исследование головного мозга — нейросонографию, когда датчик аппарата устанавливается на большом родничке и на экране отображается картина строения мозга. Многие педиатры, неврологи склонны настороженно относиться к вакцинации детей с неврологическими проблемами из-за боязни усугубить течение патологии в поствакцинальном периоде. Это не правильно, так как инфекция, от которой проводится прививка, гораздо более опасна для ребенка с поражением нервной системы. Например, коклюш у таких детей, особенно в возрасте до года может вызывать тяжелые поражения мозга, судороги и прочее. К сожалению, иногда о поражении нервной системы начинают думать уже после прививки, которая спровоцировала временные ухудшения в работе этой системы. Поэтому основным средством предупреждения поствакцинальных осложнений со стороны нервной системы является своевременное выявление неврологической патологии у новорожденного, ее лечение и проведение прививок на фоне медикаментозной терапии или по ее окончании.
Какие медикаментозные средства обычно применяют при подготовке к иммунизации детей с неврологическими проблемами?
Детям с повышенным внутричерепным давлением и гидроцефальным синдромом, назначают мочегонные средства (в том числе травы), препараты, улучшающие кровоток и обмен веществ в мозговой ткани. Курсы терапии повторяют 2-3 раза в год, в эти же периоды может быть проведена иммунизация ребенка. Если прививкуделают после завершения лечения, то желательно в момент иммунизации снова провести короткий курс ранее применявшихся средств (мочегонных, успокоительных и т.п.). Если у ребенка были судороги, вызванные повышенной температурой, прививкиможно проводить не ранее, чем через 1 месяц после приступа. До и после прививки назначают противосудорожные, и иногда мочегонные лекарства. Детям, перенесшим судороги, причиной которых являлась температура выше 38,0 градусов С, в дальнейшем можно делать все прививки. Если судороги были на фоне температуры менее 38,0 градусов С, то не вводят коклюшную вакцину, входящую в состав комплексной вакцины против коклюша, дифтерии, столбняка (АКДС). Остальные вакцины могут быть использованы. Всем детям, ранее имевшим судороги или предрасположенным к ним, после прививки назначают и жаропонижающие препараты, так как вакцины могут вызвать высокую температуру и снова провоцировать судороги.
При наличии у ребенка эпилепсии, вакцинация также осуществляется не ранее, чем через 1 месяц после приступа, без коклюшной вакцины, на фоне противосудорожной терапии. При тяжелых формах эпилепсии вопрос о прививках решается индивидуально с врачом невропатологом. Дети с непрогрессирующими поражениями нервной системы (хромосомные, генетические заболевания, врожденные аномалии развития, детский церебральный паралич и т.п.), психическими заболеваниями вне острого периода, с умственной отсталостью и перенесшие воспалительные заболевания нервной системы не имеют противопоказаний к прививкам. Их вакцинируют с использованием симптоматической (применяемой при лечении конкретного заболевания) терапии или не назначают лекарств совсем.
Прививки и аллергические заболеванияДостаточно частой патологией на первом году жизни и в более старшем возрасте являются аллергические заболевания: пищевая аллергия, бронхиальная астма и т.п. Прививки в таком случае проводят не ранее 1 месяца после завершения обострения. Основными принципами профилактики осложнений после вакцинации у этой группы детей является — режим питания (особенно для детей с пищевой аллергией), исключающий введение новых продуктов за 5-7 дней до и после прививки. На новую пищу у них возможна аллергическая реакция, которую родители и врач ошибочно будут трактовать как реакцию на вакцину. Так же исключаются аллергены, на которые ребенок заведомо дает аллергические реакции. Например, ребенка с аллергией на пыльцу какого-либо растения не прививают, когда оно цветет.
До и после прививки могут быть назначены противоаллергические препараты, препараты, содержащие бифидо- и лактобактерии. Они благотворно влияют на микрофлору кишечника, так как при аллергических заболеваниях часто происходит ее нарушение. Детям с бронхиальной астмой, постоянно получающим ингаляционные препараты, в том числе и гормональные, это лечение не отменяется, а продолжается.
Вакцинация часто болеющих детейПри иммунизации детей, страдающих частыми респираторными заболеваниями, хроническими заболеваниями ЛОР — органов (уши, гортань, нос), повторными бронхитами, пневмониями, наиболее частой проблемой является развитие респираторных и других инфекций в поствакцинальном периоде. Предрасполагают к возникновению частых заболеваний особенности иммунной системы ребенка. Не у всех детей в одно время «созревают» иммунные реакции, поэтому одни являются более, а другие — менее восприимчивыми к инфекциям. Способствует заболеваниям и стрессовая ситуация, например, когда ребенок не комфортно себя чувствует в детском учреждении и находится в состоянии хронического стресса.
В какой-то мере к стрессу можно отнести и прививку. Для профилактики таких заболеваний до и после вакцинации назначают общеукрепляющие средства (витамины, растительные и гомеопатические средства) или противовирусные препараты, изготовленные на основе крови человека (ИНТЕРФЕРОН) или синтетический интерферон (ВИФЕРОН) и пр., а также, препараты, способные моделировать иммунитет (РИБОМУНИЛ, ПОЛИОКСИДОНИЙ и др.).
Как готовят к прививке старших дошкольников с хроническими заболеваниями?У более старших детей после прививки могут обостриться уже диагностированные хронические заболевания эндокринной системы, соединительной ткани, крови и кроветворных органов, почек, печени, сердца и др. Основной принцип иммунизации таких детей — прививать не ранее, чем через 1 месяц после окончания обострения и осуществлять профилактику обострений после прививки. Детям с хроническими заболеваниями проводят минимальное лабораторное обследование (например, анализы мочи при болезнях почек). Если анализы в норме, то ребенка прививают на фоне противорецидивной терапии, которую назначают за 3-5 дней до и на 7-14 дней после прививки. Рекомендуется провести контрольные лабораторные обследования через 7, 14 и 30 дней после прививки (анализы мочи, крови и др.). Такое обследование позволяет быть уверенным в достаточности медикаментозной терапии, которую получал ребенок в момент прививок. Если в анализах выявляются изменения, характерные для обострения хронического заболевания, то последующие прививки проводят после нормализации состояния на фоне более интенсивного лечения. Вот такая непростая последовательность комбинаций требуется для прививания заведомо нездорового малыша.
Но все же следует помнить о том, что инфекция, в плане обострения хронического заболевания много опаснее, чем возможность минимальных, крайне редко встречающихся, контролируемых обострений при вакцинации. Кроме того, детям с любыми хроническими заболеваниями рекомендуется проводить дополнительные прививки (помимо плановых) против гемофильной инфекции типа В, менингококковой, пневмококковой инфекций, гриппа. После прививки, и в последующие дни, родителям следует обращать внимание на состояние ребенка.
Первые три дня рекомендуется измерять температуру, особенно после прививкипротив коклюша, дифтерии и столбняка (АКДС, Тетракок). Если состояние не изменилось и не ухудшилось, т.е. малыш весел, бодр, у него хороший аппетит, спокойный сон и пр., то его режим жизни менять не нужно. Продолжайте как обычно, кормить, купать ребенка, гулять с ним. Единственно — следует ограничить общение с чихающими, кашляющими людьми, и детьми, чтобы ребенок не имел шансов заразиться. С этой же точки зрения не желательно путешествовать с ребенком сразу после прививки.
Если родителям необходимо куда-то уезжать с малышом, следует подумать о прививках заранее, за 1-2 недели до отъезда. За это время успеют выработаться антитела на введенную вакцину и успеют проявиться нежелательные эффекты от прививки, если им суждено быть. В дороге или в чужом городе может оказаться сложнее оказать медицинскую помощь ребенку.
Что же делать, если после прививки повысилась температура, ухудшилось общее состояние малыша?Следует воздержаться от купания и прогулок. Сообщите о нарушении состояния ребенка медицинской сестре, которая проводит патронаж после прививки или врачу. Дайте жаропонижающие средства в возрастной дозировке: для детей, перенесших ранее судороги — сразу же при любой повышенной температуре (даже если это 37,1 градусов С), для остальных — при температуре выше 38,5 градусов С. Своевременное обращение к врачу позволит выяснить, с чем связана температура — с обычной реакцией на вакцину, случайным заболеванием или с чем-либо еще.
Правильно поставленный диагноз — залог безопасности дальнейшей вакцинации. Помните, что в месте введения всех вакцин может появиться краснота и уплотнение, которые должны пройти через 1-3 дня. Если уплотнение, покраснение держится дольше 4 дней или его размеры более 5-8 см, необходимо обязательно проконсультироваться у врача.
Можно ли делать прививку в специальном центре?Любого ребенка, а тем более, страдающего каким-либо заболеванием можно прививать в специализированных центрах иммунопрофилактики (филиалы таких центров могут существовать и в участковых поликлиниках), под наблюдением врачей иммунологов. Они составят индивидуальный график прививок, подберут оптимальный тип вакцины для конкретного малыша и пр. Такие меры позволят свести к минимуму риск развития поствакцинальных осложнений и создать эффективную защиту организма от тяжелых и опасных инфекций.
Исключение из правилИзвестно, что детям во время острого заболевания или обострения хронического, плановые прививки не проводят. Вакцинацию откладывают до выздоровления или завершения обострения хронического процесса. Однако, если возникает экстренная ситуация, когда нужно привить нездорового ребенка, это может быть сделано (вакцинация по экстренным показаниям). Например, ребенок болен ОРВИ, или у него обострилось хроническое заболевание, и при этом он общался с больным дифтерией или его укусила собака и т.д. В таких случаях противопоказаниями к вакцинации можно пренебречь, чтобы по жизненно важным обстоятельствам срочно привить ребенка.
Почему у нас нет одного через 37 лет, когда у нас есть несколько на COVID-19 через несколько месяцев?
Оспа была уничтожена с лица Земли в результате высокоэффективной всемирной кампании вакцинации. Паралитический полиомиелит больше не является проблемой в США из-за разработки и использования эффективных вакцин против полиовируса. В настоящее время миллионы жизней были спасены благодаря быстрому развертыванию эффективных вакцин против COVID-19. И все же прошло 37 лет с тех пор, как ВИЧ был обнаружен как причина СПИДа, а вакцины еще нет.Здесь я опишу трудности, с которыми сталкивается разработка эффективной вакцины против ВИЧ / СПИДа.
Я профессор патологии Медицинской школы Миллера Университета Майами. Моей лаборатории приписывают открытие вируса обезьян, называемого SIV, или вирусом обезьяньего иммунодефицита. SIV — это близкий родственник обезьяньего вируса, вызывающего СПИД у человека, — ВИЧ или вируса иммунодефицита человека. Мои исследования внесли важный вклад в понимание механизмов, посредством которых ВИЧ вызывает заболевание, и в усилия по разработке вакцины.
Доктор Энтони Фаучи обсуждает трудности с поиском вакцины от ВИЧ / СПИДа в 2017 году.Усилия по разработке вакцины против ВИЧ не увенчались успехом
Вакцины, несомненно, были самым мощным оружием общества против вирусных заболеваний, имеющих важное медицинское значение. Когда в начале 80-х годов прошлого века на сцену вышла новая болезнь СПИД, а в 1983-84 годах был обнаружен вызвавший ее вирус, было вполне естественно думать, что исследовательское сообщество сможет разработать вакцину против него.
На знаменитой пресс-конференции в 1984 году, на которой было объявлено, что ВИЧ является причиной СПИДа, тогдашний министр здравоохранения и социальных служб США Маргарет Хеклер предсказала, что вакцина будет доступна через два года. Что ж, сейчас 37 лет спустя, а вакцины нет. Быстрота разработки и распространения вакцины против COVID-19 резко контрастирует с отсутствием вакцины против ВИЧ. Проблема не в провале правительства. Проблема не в недостатке средств. Трудность заключается в самом вирусе ВИЧ.В частности, это включает замечательное разнообразие штаммов ВИЧ и стратегии иммунного уклонения вируса.
На данный момент было проведено пять крупномасштабных испытаний эффективности вакцины против ВИЧ Фазы 3, каждое стоимостью более 100 миллионов долларов США. Первые три из них довольно убедительно провалились; нет защиты от заражения ВИЧ, нет снижения вирусной нагрузки у инфицированных. Фактически, в третьем из этих испытаний, исследовании STEP, была статистически значимо более высокая частота инфекции у вакцинированных лиц.
Четвертое испытание, противоречивое испытание RV144 в Таиланде, первоначально сообщало о предельной степени успешной защиты от заражения ВИЧ среди вакцинированных лиц. Однако последующий статистический анализ показал, что вероятность того, что защита от кражи действительна, составляет менее 78%.
Пятое испытание вакцины, испытание HVTN 702, было приказано подтвердить и расширить результаты испытания RV144. Испытание HVTN702 было прервано досрочно из-за бесполезности.Нет защиты от приобретения. Никакого снижения вирусной нагрузки. Ой.
Сложность ВИЧ
В чем проблема? Биологические свойства, которые приобрел ВИЧ, очень и очень затрудняют разработку успешной вакцины. Что это за свойства?
Прежде всего, это непрерывная неумолимая репликация вируса. Как только ВИЧ попадает в дверь, это «ошибка». Многие вакцины не защищают абсолютно от заражения инфекцией, но они способны серьезно ограничить репликацию вируса и любую болезнь, которая может возникнуть.Чтобы вакцина была эффективной против ВИЧ, она, вероятно, должна обеспечить абсолютный стерилизующий барьер, а не просто ограничивать репликацию вируса.
ВИЧ развил способность генерировать и переносить многие мутации в своей генетической информации. Следствием этого является огромное количество вариаций среди штаммов вируса не только от одного человека к другому, но даже внутри одного человека. Для сравнения воспользуемся гриппом. Всем известно, что людям необходимо проходить ревакцинацию против вируса гриппа каждый сезон из-за сезонной изменчивости циркулирующего штамма гриппа.Что ж, вариабельность ВИЧ в пределах одного инфицированного человека превышает всю изменчивость последовательности вируса гриппа во всем мире в течение всего сезона.
Что мы собираемся добавить в вакцину, чтобы покрыть такую степень изменчивости штаммов?
ВИЧ также развил невероятную способность защищаться от распознавания антителами. Оболочечные вирусы, такие как коронавирусы и вирусы герпеса, кодируют структуру на своей поверхности, которую каждый вирус использует для проникновения в клетку.Эта структура называется «гликопротеином», что означает, что она состоит как из сахаров, так и из белка. Но гликопротеин оболочки ВИЧ чрезвычайно высок. Это белок с наиболее высоким содержанием сахара из всех вирусов всех 22 семейств. Более половины веса составляет сахар. И вирус нашел способ, то есть вирус эволюционировал в результате естественного отбора, чтобы использовать эти сахара в качестве щитов, чтобы защитить себя от распознавания антителами, которые пытается создать инфицированный хозяин. Клетка-хозяин добавляет эти сахара и затем рассматривает их как свои собственные.
Эти свойства имеют важные последствия для усилий по разработке вакцины. Антитела, которые вырабатывает ВИЧ-инфицированный, обычно обладают очень слабой нейтрализующей активностью против вируса. Кроме того, эти антитела очень специфичны к штамму; они нейтрализуют штамм, которым инфицирован человек, но не тысячи и тысячи других штаммов, циркулирующих среди населения. Исследователи знают, как вызвать антитела, которые нейтрализуют один штамм, но не антитела, способные защищать от тысяч и тысяч штаммов, циркулирующих в популяции.Это серьезная проблема для усилий по разработке вакцин.
ВИЧ постоянно развивается у одного инфицированного человека, чтобы быть на шаг впереди иммунных ответов. Хозяин вызывает особый иммунный ответ, который атакует вирус. Это оказывает избирательное давление на вирус, и в результате естественного отбора появляется мутировавший вариант вируса, который больше не распознается иммунной системой человека. Результатом является непрерывная неумолимая репликация вируса.
[ Каждую неделю узнавайте о новых достижениях в области науки, здравоохранения и технологий. Подпишитесь на информационный бюллетень The Conversation.]
Итак, должны ли мы, исследователи, сдаться? Нет, не надо. Один из подходов, который исследователи пробуют на животных моделях в нескольких лабораториях, заключается в использовании вирусов герпеса в качестве векторов для доставки белков вируса СПИДа. Семейство вирусов герпеса относится к категории «стойких». Заразившись вирусом герпеса, вы инфицированы на всю жизнь. И иммунные реакции сохраняются не только как память, но и постоянно активны. Однако успех этого подхода по-прежнему будет зависеть от выяснения того, как вызвать широту иммунных ответов, которые позволят охватить огромную сложность последовательностей ВИЧ, циркулирующих в популяции.
Другой подход — взглянуть на защитный иммунитет под другим углом. Хотя подавляющее большинство ВИЧ-инфицированных вырабатывают антитела со слабой штамм-специфической нейтрализующей активностью, некоторые редкие люди вырабатывают антитела с сильной нейтрализующей активностью против широкого спектра изолятов ВИЧ. Эти антитела редки и очень необычны, но у нас, ученых, они есть.
Кроме того, ученые недавно выяснили способ достижения защитных уровней этих антител для жизни с помощью однократного введения.Для жизни! Эта доставка зависит от вирусного вектора, вектора, называемого аденоассоциированным вирусом. Когда вектор вводится в мышцу, мышечные клетки становятся фабриками, которые непрерывно производят мощные нейтрализующие антитела широкого спектра действия. Исследователи недавно задокументировали непрерывную продуктивность обезьяны в течение шести с половиной лет.
Мы добиваемся прогресса. Мы не должны сдаваться.
Безопасность вакцин | HHS.gov
В Соединенных Штатах по закону требуется ряд мер безопасности, чтобы гарантировать безопасность получаемых нами вакцин.Поскольку вакцины вводятся миллионам здоровых людей, в том числе детям, для предотвращения серьезных заболеваний, они соблюдают очень высокие стандарты безопасности.
В этом разделе вы узнаете больше о безопасности вакцины и получите ответы на общие вопросы о побочных эффектах вакцины.
Как вакцины проверяются на безопасность?
Каждая разрешенная или одобренная вакцина проходит тестирование на безопасность, в том числе:
- Тестирование и оценка вакцины до того, как она будет лицензирована Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) и рекомендована для использования Центрами по контролю и профилактике заболеваний (CDC)
- Мониторинг безопасности вакцины после того, как она рекомендована для младенцев, детей или взрослых
Вакцины проходят тестирование, прежде чем их рекомендуют к применению
Прежде чем вакцина будет рекомендована к применению, ее тестируют в лабораториях.Этот процесс может занять несколько лет. FDA использует информацию этих тестов, чтобы решить, тестировать ли вакцину на людях.
Во время клинических испытаний вакцина тестируется на людях, добровольно желающих пройти вакцинацию. Клинические испытания обычно начинаются с участием от 20 до 100 добровольцев, но в конечном итоге в них принимают участие тысячи добровольцев. Эти тесты могут занять несколько лет и ответить на такие важные вопросы, как:
- Безопасна ли вакцина?
- Какая доза (количество) работает лучше всего?
- Как на это реагирует иммунная система?
На протяжении всего процесса FDA тесно сотрудничает с компанией, производящей вакцину, для оценки безопасности и эффективности вакцины.Все проблемы безопасности должны быть решены до того, как FDA выдаст лицензию или разрешит вакцину.
Каждая партия вакцины проверяется на качество и безопасность
После того, как вакцина одобрена или разрешена, ее тестирование продолжается. Компания, которая производит партии испытаний вакцины, чтобы убедиться, что вакцина на самом деле:
- Мощный (работает так, как должно)
- Pure (Некоторые ингредиенты, использованные во время производства, были удалены)
- Стерильно (без внешних микробов)
FDA рассматривает результаты этих тестов и инспектирует фабрики, на которых производится вакцина.Это помогает убедиться, что вакцины соответствуют стандартам как по качеству, так и по безопасности.
Вакцины контролируются после того, как они рекомендуются населению
После того, как вакцина рекомендована к использованию, FDA, CDC и другие федеральные агентства продолжают следить за ее безопасностью.
Ознакомьтесь с этой инфографикой, чтобы узнать, как разрабатываются, утверждаются и контролируются вакцины.
Национальная система мониторинга вакцин включает множество различных частей.
В Соединенных Штатах есть одна из самых передовых систем в мире для отслеживания безопасности вакцин.Каждая из перечисленных ниже систем предоставляет исследователям разные типы данных для анализа. Вместе они помогают составить полную картину безопасности вакцин.
- Система сообщений о побочных эффектах вакцин (VAERS) : VAERS — это система раннего предупреждения, управляемая CDC и FDA, которая предназначена для поиска возможных проблем с безопасностью вакцин. Пациенты, медицинские работники, компании, производящие вакцины, и другие лица могут использовать VAERS, чтобы сообщать о побочных эффектах, возникающих после вакцинации пациентом. Некоторые побочные эффекты могут быть связаны с вакцинацией, а другие могут быть случайностью (случайностью).VAERS помогает отслеживать необычные или неожиданные шаблоны сообщений, которые могут означать, что существует возможная проблема безопасности вакцины, требующая дальнейшей оценки.
- Линия данных по безопасности вакцин (VSD) : VSD — это результат сотрудничества CDC и нескольких организаций здравоохранения по всей стране. VSD использует базы данных медицинских записей для отслеживания безопасности вакцин и проведения исследований среди больших групп населения. Используя медицинские записи вместо самоотчетов, VSD может быстро изучить и сравнить данные, чтобы выяснить, связаны ли сообщенные побочные эффекты с вакциной.
- Постлицензионная система быстрого мониторинга безопасности иммунизации (PRISM): PRISM является частью Sentinel Initiative, национальной системы FDA для мониторинга медицинских продуктов после того, как они лицензируются для использования. PRISM фокусируется на безопасности вакцин — он использует базу данных заявлений о страховании здоровья для выявления и оценки возможных проблем с безопасностью лицензированных вакцин.
- Проект оценки безопасности клинической иммунизации (CISA) : CISA — это результат сотрудничества CDC и национальной сети экспертов по безопасности вакцин из медицинских исследовательских центров.CISA проводит клинические исследования безопасности вакцин и по запросу поставщиков оценивает сложные случаи возможных побочных эффектов вакцины у конкретных пациентов.
- Система эффективности и безопасности биопрепаратов (BEST) : Система, которая использует несколько источников данных и быстрые запросы для обнаружения или оценки неблагоприятных событий или изучения конкретных вопросов безопасности.
- Дополнительные исследования и испытания : Министерство обороны (DoD), Министерство по делам ветеранов США (VA) и Служба здравоохранения Индии (IHS) имеют системы для мониторинга безопасности вакцин и проводят исследования безопасности вакцин.Национальные институты здравоохранения (NIH) и Управление по инфекционным заболеваниям и политике в отношении ВИЧ / СПИДа (OIDP) также поддерживают текущие исследования вакцин и их безопасности. Во время чрезвычайных ситуаций, таких как пандемия COVID-19, используются дополнительные меры безопасности, чтобы помочь быстро оценить данные с учетом конкретных групп населения. Например, новый инструмент для смартфонов под названием V-safe использует текстовые сообщения и опросы для проверки получателей вакцины COVID-19 после вакцинации. Узнайте больше о безопасности вакцины COVID-19.
Исследования вакцин Часто задаваемые вопросы
На этой странице
Общие вопросы и ответы
Как долго длится исследования вакцины, и сколько времени мне придется посвятить?
Большинство исследований длятся около года. В зависимости от плана исследования может быть от 1 до 4 инъекций и от 7 до 14 посещений клиники. Посещения для обследования и инъекций могут занять до четырех часов. Все остальные посещения обычно менее часа.
Где и когда я могу записаться на прием?
исследовательских визита в клинику Центра исследований вакцин (VRC) при Национальном институте здравоохранения в Бетесде, штат Мэриленд. Предоставляется бесплатная парковка служащим отеля. Также можно добраться на метро. Сядьте на красную ветку и сойдите на станции метро Medical Center. Клиника работает с понедельника по пятницу с 8:00 до 16:30. Обычно мы можем запланировать посещение клиники в другое время, но мы не можем проводить посещения в праздничные или выходные дни.
Как я могу узнать, могу ли я участвовать в исследовании вакцины?
Позвоните в Центр исследования вакцин по бесплатному телефону 866-833-LIFE (5433), напишите нам по адресу [email protected]. Мы ищем здоровых добровольцев от 18 до 60 лет. Мы зададим вам несколько вопросов о вашем здоровье. Если вы соответствуете определенным критериям, мы организуем контрольный визит. Во время этого визита мы проведем полный медицинский осмотр и анализ крови, чтобы узнать, имеете ли вы право участвовать в клинических испытаниях вакцины.
Какие побочные эффекты можно ожидать от экспериментальной вакцины?
У вас могут быть краткосрочные побочные эффекты, аналогичные побочным эффектам любой вакцинации, например болезненность рук, чувство усталости или недомогания. Поскольку это первые исследования вакцин на людях, могут быть неизвестные риски или побочные эффекты. Мы обсудим с вами возможные побочные эффекты до того, как вы зарегистрируетесь.
Могу ли я сдать кровь во время или после исследования?
Вы не можете сдавать кровь, продукты крови, такие как тромбоциты, или костный мозг во время участия в исследовании.Кроме того, банки крови не принимают пожертвования в течение одного года после последней дозы экспериментальной вакцины. Кроме того, не сдавайте кровь за шесть недель до того, как вы придете на обследование.
Получу ли я деньги за участие?
Да, волонтерам компенсируют дорожные расходы и время, потерянное в работе. Однако эти платежи вряд ли полностью покроют ваши реальные расходы. Выплаты производятся после каждого посещения. В большинстве исследований предлагается около 200 долларов за посещение вакцинации и 175 долларов за большинство других посещений, но компенсация варьируется в зависимости от исследования.
Что делать, если я перееду за город?
Если вы переедете из этого района в течение первых нескольких месяцев после начала исследования, мы не сможем должным образом контролировать вас. Когда вы связываетесь с сотрудником VRC, пожалуйста, обсудите с нами любые планы переезда или расширенных поездок.
Часто задаваемые вопросы по конкретному протоколу: разработка профилактической вакцины против ВИЧ
Могу ли я заразиться ВИЧ / СПИДом от экспериментальной вакцины?
Нет. Вы не можете заразиться ВИЧ от вакцины. В этой экспериментальной вакцине ученые создали синтетические (искусственные) гены.Эти синтетические гены предназначены для производства белков, похожих на те, что присутствуют в настоящем вирусе. Они не содержат информации, необходимой для того, чтобы вызвать ВИЧ-инфекцию. Белки в вакцине присутствуют в вакцине в течение короткого времени, прежде чем они расщепляются организмом. Эти белки похожи друг на друга, не являются живыми, поэтому они не могут вызывать ВИЧ. В исследуемой вакцине нет вируса или инфицированного материала, поэтому он не может вызвать ВИЧ / СПИД.
Как действует эта экспериментальная вакцина против ВИЧ?
Вакцина разработана для имитации формы и структуры белков ВИЧ.Они заставляют иммунную систему вырабатывать антитела и лимфоциты, которые могут распознавать ВИЧ и атаковать его. Таким образом, иммунная система может быть обучена распознавать и потенциально быстро реагировать, если вы столкнетесь с ВИЧ. Есть надежда, что естественный иммунитет организма, созданный вакцинацией, сможет противостоять реальному контакту с ВИЧ. Пожалуйста, помните, что это экспериментальная вакцина. Мы не знаем, работает ли это, и чтобы в конечном итоге ответить на этот вопрос, потребуется обширное тестирование.[Специфическая для аденовируса]: эта вакцина является частью поколения вакцин, называемых «вакцинными векторами». Вектор — это система упаковки, которая может помочь более эффективно доставить вакцину в нужную часть тела или в нужную клетку, чтобы вызвать наилучшие возможные иммунные ответы. В этом исследовании аденовирусный вектор переносит синтетические гены в клетки человека. Оболочка аденовируса защищает гены вакцины до тех пор, пока они не попадут в клетку, способную производить вакцины. Аденовирус не может воспроизводиться, вызывать инфекцию или повреждать иммунную систему, а гены ВИЧ не могут вызывать инфекцию или повторно собираться, чтобы создать вирус.
Что, если я сделаю «ложноположительный» тест на ВИЧ?
Чтобы иметь право на участие в исследовании, вы должны быть ВИЧ-отрицательными. Некоторые исследуемые вакцины могут быть достаточно сильными, чтобы вызывать реакцию антител, обнаруживаемую при стандартных тестах на ВИЧ. Эти тесты измеряют реакцию организма на антитела к ВИЧ и не измеряют непосредственно сам ВИЧ. Таким образом, ложноположительный результат теста на антитела к ВИЧ после вакцинации не является неожиданным. Это не значит, что вы инфицированы. При каждом посещении мы проводим специализированное тестирование, чтобы доказать, что вы не инфицированы ВИЧ.Никакие медицинские побочные эффекты или проблемы не связаны с ложноположительным тестом на антитела. Помните, что эта вакцина не содержит живых вирусов, поэтому вы не можете заразиться ВИЧ или заболеть СПИДом от этой вакцины.
Защитит ли меня эта вакцина от ВИЧ?
Нет. Нет никаких доказательств того, что эта экспериментальная вакцина защитит вас от заражения ВИЧ. Основная цель этого исследования — проверить, безопасна ли исследуемая вакцина. Вам следует избегать рискованного поведения, которое может поставить вас под угрозу заражения ВИЧ.
Приведет ли вакцина к передаче ВИЧ?
Нет. Эта вакцина не сделана из живых вирусов или ВИЧ-инфицированных клеток. Нет никакой возможности, что он содержит живой или убитый ВИЧ; следовательно, невозможно заразиться ВИЧ или заболеть СПИДом от вакцины.
Как вы узнаете, работает ли эта вакцина?
В определенное время после каждой инъекции будет проводиться специализированное лабораторное тестирование вашей крови, чтобы определить, реагирует ли ваша иммунная система на вакцину.Результаты этих тестов будут оценены и сравнены с тем, что мы узнали о защитных реакциях, вызванных вакциной, в исследованиях на животных. Мы не будем подвергать вас воздействию вируса в любое время и просим вас избегать любого риска, который может привести к заражению вас вирусом. Будут доступны специальные консультации, которые помогут вам не заразиться ВИЧ во время испытания. Эта вакцина является частью глобальных усилий по созданию безопасной и эффективной вакцины от ВИЧ. После завершения испытаний на этом объекте наша вакцина будет запущена в расширенные клинические испытания в Соединенных Штатах и во всем мире.В конце концов, будут проведены крупные испытания, чтобы увидеть, может ли вакцина снизить уровень ВИЧ-инфекции.
Часто задаваемые вопросы по протоколу: разработка вакцины против сезонного гриппа
Что такое сезонный грипп?
Сезонный грипп — это инфекция, обычно называемая «гриппом». Это вызвано вирусом гриппа. В Соединенных Штатах сезонный грипп обычно возникает с октября по март. Грипп вызывает симптомы, включая жар и тяжелое недомогание, а также боли в мышцах, головную боль и кашель.Термин пандемический грипп используется, когда новый штамм вируса гриппа заражает очень большое количество людей.
Могу ли я заразиться сезонным гриппом от экспериментальных вакцин, изучаемых в VRC?
Нет. Вы не можете заразиться гриппом от вакцины, изучаемой в VRC. В исследуемой вакцине есть синтетические (искусственные) гены, которые позволяют клеткам вашего тела вырабатывать белки, аналогичные белкам вируса гриппа. После того, как ваше тело вырабатывает белки, они присутствуют в течение короткого времени, прежде чем расщепляются.В исследуемых вакцинах нет вируса гриппа. Они не могут вызвать какой-либо тип инфекции или передать инфекцию другим людям. Вы также не можете заразиться гриппом от лицензированной вакцины против гриппа, изучаемой в VRC. Мы не будем подвергать вас воздействию вируса гриппа в любое время.
Как должны работать исследуемые вакцины?
Вакцина содержит генетическую информацию или генетические инструкции для белков сезонного гриппа. После вакцинации организм должен на короткое время вырабатывать белки сезонного гриппа.Затем иммунная система должна вырабатывать антитела и другие иммунные ответы на эти белки. Пожалуйста, помните, что вакцины являются экспериментальными. Мы не знаем, работают ли они. Первые исследования должны убедиться, что вакцины безопасны. Потребуется дополнительное тестирование, чтобы увидеть, могут ли исследуемые вакцины помочь предотвратить заражение сезонным гриппом.
Какие побочные эффекты можно ожидать от экспериментальной вакцины?
У вас могут быть краткосрочные побочные эффекты, такие как болезненность в руке, чувство усталости или недомогания.Поскольку это первые исследования вакцин на людях, могут быть неизвестные риски или побочные эффекты. Мы обсудим с вами возможные побочные эффекты до того, как вы зарегистрируетесь.
Защитит ли меня экспериментальная вакцина от сезонного гриппа?
Основная цель этого исследования — проверить, является ли исследуемая вакцина безопасной и хорошо переносимой. Еще одна цель исследования — выяснить, «усиливает» ли исследуемая вакцина против сезонного гриппа или усиливает иммунный ответ организма на лицензированную вакцину.Это исследование также поможет нам разработать план изучения того, какая комбинация вакцин (режим первичной бустерной вакцинации) обеспечивает лучшую защиту от вируса сезонного гриппа.
Поскольку оценка экспериментальной вакцины только начинается, мы не знаем, будет ли она работать. Во время исследования берут образцы крови и проводят лабораторные анализы этих образцов, чтобы узнать, реагирует ли ваша иммунная система на вакцину. Результаты этих анализов крови будут сравниваться с иммунными реакциями, наблюдаемыми в исследованиях на животных.В рамках исследования вы получите лицензированную вакцину против сезонного гриппа. Как и каждый год при лицензированной вакцинации против гриппа, вы не должны рассчитывать на гарантированную защиту от сезонного гриппа.
Как я могу узнать, могу ли я участвовать в исследовании?
Позвоните в Центр исследования вакцин по бесплатному телефону 866-833-LIFE (5433) или напишите нам по адресу [email protected]. Мы ищем здоровых добровольцев от 18 до 70 лет. Мы зададим вам несколько вопросов о вашем здоровье.Если вы соответствуете определенным критериям, мы организуем контрольный визит. Во время этого визита мы проведем полный медицинский осмотр и анализ крови, чтобы узнать, имеете ли вы право участвовать в клинических испытаниях вакцины.
Часто задаваемые вопросы по протоколу: Разработка вакцины против Эболы
Могу ли я заразиться лихорадкой Эбола от экспериментальных вакцин, изучаемых в VRC?
Нет. Вы не можете заразиться Эболой от вакцин, изучаемых в VRC. Ученые используют синтетические (искусственные) гены при разработке экспериментальных вакцин.Эти синтетические гены позволяют клеткам организма производить белки, подобные белкам настоящего вируса, но у них нет генетической информации, необходимой для заражения Эбола. Белки, кодируемые вакциной, которые вырабатываются организмом, присутствуют только в течение короткого времени, прежде чем расщепляются. В исследуемых вакцинах нет вируса Эбола, поэтому они не могут вызвать инфекцию Эбола.
Как должны работать исследуемые вакцины?
ДНК вакцины кодирует белки вируса Эбола.После инъекции организм должен в течение короткого времени вырабатывать белки вируса Эбола. Если это произойдет, иммунная система сможет вырабатывать антитела и клеточный иммунный ответ на эти белки. Таким образом, иммунная система сможет распознать Эболу и быстро отреагировать на нее в будущем. Пожалуйста, помните, что вакцины являются экспериментальными. Мы не знаем, работают ли они. Первые исследования должны убедиться, что вакцины безопасны. В конечном итоге потребуется дополнительное тестирование, чтобы увидеть, могут ли вакцинации предотвратить заражение Эболой.
Защитит ли меня экспериментальная вакцина от лихорадки Эбола?
Основная цель этого исследования — проверить, является ли исследуемая вакцина безопасной и хорошо переносимой. Поскольку VRC изучает новую экспериментальную вакцину впервые, нет никаких доказательств того, будет ли она работать. Во время исследования образцы крови собираются в определенное время после каждой инъекции. Лабораторные анализы будут сделаны на ваших образцах крови, чтобы узнать, реагирует ли ваша иммунная система на вакцину.Результаты этих анализов крови будут сравниваться с типом иммунных ответов, наблюдаемых в исследованиях, в которых вакцина защищала животных от заражения вирусом Эбола. Мы никогда не подвергнем вас воздействию вируса Эбола. Это исследование также поможет нам разработать план будущих исследований, чтобы узнать, работает ли вакцинация против вируса Эбола.
Будет ли экспериментальная вакцина вызывать у меня распространение лихорадки Эбола?
Нет. Вакцины VRC против вируса Эбола производятся не из живых вирусов или клеток, инфицированных вирусом Эбола.Мы никогда не подвергнем вас воздействию вируса Эбола. Вы не можете передать вирус Эбола с помощью вакцины.
Почему VRC изучает более одного вида экспериментальной вакцины против вируса Эбола?
Иммунная система человека сложна. Различные виды вакцин вызывают разные виды иммунных ответов. Изучение более чем одного типа вакцины позволяет нам сравнивать ответы. Кроме того, мы можем увидеть, может ли использование расписания, включающего более одного типа исследуемой вакцины, дать лучший ответ, чем расписание, которое включает только один тип вакцины.
Если у вас есть вопрос о конкретном клиническом испытании VRC, и на него нет ответа здесь или где-либо еще на нашем веб-сайте, свяжитесь с нами по электронной почте: [email protected] или позвоните по телефону 866-833-LIFE (5433) .
Клинические испытания приближают вакцину на один шаг
Поделиться на PinterestНовое исследование приближает нас к потенциальной вакцине против ВИЧ. Пауло Соуза / Getty Images- Клинические испытания фазы 1 подтверждают, что первый этап нового подхода к вакцинации безопасен и в принципе может работать против ВИЧ.
- Стратегия будет включать серию вакцинаций, которые активируют и развивают редкий тип иммунных клеток.
- Теоретически полученные иммунные клетки могут продуцировать антитела, которые нацелены на недоступное в противном случае слабое место на внешней поверхности вируса.
- Ученые могли бы использовать тот же подход для разработки вакцин против других сложных патогенов, таких как малярия и вирусы гриппа, денге, Зика и гепатита С.
Исследователи сделали первый шаг к разработке нового типа схемы вакцинации, которая могла бы защитить людей от ВИЧ.
Вирус, который постепенно ослабляет иммунную систему, поражает около 38 миллионов человек во всем мире.
Существуют высокоэффективные противовирусные препараты для лечения ВИЧ, но люди, живущие с этим вирусом, должны принимать их всю оставшуюся жизнь, и долгосрочные последствия инфекции для здоровья остаются серьезными.
Кроме того, в некоторых частях мира доступ к услугам по профилактике и лечению ограничен.
По оценкам Всемирной организации здравоохранения (ВОЗ), в результате их было 1.7 миллионов новых случаев инфицирования ВИЧ в 2019 году и 690 000 человек умерли от причин, связанных с ВИЧ.
Несмотря на десятилетия работы, ученым не удалось разработать эффективную вакцину против вируса.
Причина этого в том, что большая часть поверхности вируса плотно покрыта молекулами сахара, которые не вызывают иммунный ответ, а части, которые подвергаются воздействию, сильно варьируются.
Как и SARS-CoV-2, вирус, вызывающий COVID-19, ВИЧ использует белки-шипы на своей внешней поверхности, чтобы проникнуть в свои клетки-хозяева.
«Спайк-белок у вирусов ВИЧ гораздо более коварный», — объясняет Уильям Шиф, доктор философии, профессор и иммунолог Научно-исследовательского института Скриппса в Ла-Хойя, Калифорния, и исполнительный директор Международной инициативы по вакцинам против СПИДа (IAVI). ).
В результате быстрой мутации генов, вызывающих спайк, у ВИЧ есть миллионы различных штаммов. В связи с этим маловероятно, что антитела против одного штамма нейтрализуют другие.
«Итак, ВИЧ — это не совсем один вирус», — говорит проф.Шиф. «Прямо сейчас во всем мире действительно около 50 миллионов различных вирусов».
Однако исследователям уже давно известно, что есть труднодоступные части шипа, которые не сильно меняются.
Антитела, которые связываются с этими областями, известны как широко нейтрализующие антитела (bnAbs), потому что теоретически они могут быть нацелены на широкий спектр штаммов ВИЧ.
В редких случаях люди с ВИЧ вырабатывают эти антитела естественным путем.
Это естественное производство дает ученым возможность определить, где антитела связываются с вирусом.Обладая этими знаниями, они могут разработать «иммуногены» для использования в вакцинах.
Загвоздка в том, что только редкий тип незрелых иммунных клеток, известный как наивные В-клетки, может развиваться в циркулирующие В-клетки, способные вырабатывать bnAb против ВИЧ.
По словам профессора Шифа, только 1 из миллиона наивных В-клеток обладает таким потенциалом.
Чтобы решить эту проблему, он и его коллеги из Scripps Research и IAVI использовали метод, называемый таргетингом на зародышевые линии, для создания вакцины, активирующей эти редкие клетки.
В ходе клинических испытаний фазы 1 вакцина оказалась безопасной и оказала желаемый эффект почти на всех добровольцев, которые ее получили.
Исследователи из Университета Джорджа Вашингтона в Вашингтоне, округ Колумбия, и Исследовательского центра рака Фреда Хатчинсона в Сиэтле, штат Вашингтон, набрали 48 здоровых взрослых добровольцев для исследования.
Они дали участникам две дозы вакцины или плацебо.
Ученые сообщают, что вакцина активировала наивные В-клетки у 97% участников, получивших ее.
«Святой Грааль в области вакцины против ВИЧ — это получение широко нейтрализующих антител путем вакцинации. И здесь мы показали на людях, что можем запустить этот процесс », — говорит профессор Шиф.
Он представил результаты на виртуальной конференции Международного общества СПИДа по исследованиям в области профилактики ВИЧ 3 февраля 2021 года.
Стоит отметить, что исследование было небольшим и результаты еще не были опубликованы в научном журнале.
Кроме того, важно отметить, что потребуются дальнейшие исследования и еще несколько клинических испытаний для разработки и тестирования более поздних этапов схемы вакцинации.
Вакцина будет только первой из серии инъекций, направленных на создание иммунитета против вируса.
Первый укол «разбудит» наивные В-клетки, а последующие уколы научат их потомков производить bnAbs против ВИЧ.
«Мы считаем, что этот подход будет ключом к созданию вакцины против ВИЧ и, возможно, важным для создания вакцин против других патогенов», — говорит профессор Шиф в пресс-релизе Scripps.
Он считает, что исследователи могли бы использовать тот же подход для разработки вакцин против других сложных патогенов, таких как грипп, денге, вирус Зика, гепатит С и малярия.
Теперь команда объединила усилия с биотехнологической компанией Moderna для разработки вакцины на основе мРНК, нацеленной на те же клетки.
Как и при разработке вакцин против COVID-19, технология мРНК должна ускорить процесс разработки вакцин.
Часто задаваемые вопросы о вакцинах и вакцинах против COVID-19
Английский | Español
Обновление 25 мая 2021 г.
Эта страница будет регулярно обновляться по мере поступления информации.
1-866-365-8110
Каждый день с 7 до 19
Получите ответы на вопросы о вакцинах или помогите найти контактную информацию для записи на прием.
Как это работает
вакцины против COVID-19 учат наш организм бороться с вирусом, вызывающим COVID-19. Обычно организму требуется две недели после вакцинации, чтобы сформировать иммунитет против COVID-19.
Вы не можете заразиться COVID-19 от вакцины. Компоненты вакцины включают:
- Активный ингредиент, модифицированная нуклеозидами информационная РНК (modRNA), кодирующая вирусный спайковый белок SARS-CoV-2
- Ген спайк-белка плюс ослабленный «холодный» вирус для вирусных векторных вакцин (вакцина Янссена)
Четыре липида (включая полиэтиленгликоль или ПЭГ)
- ПЭГ используется в слабительных средствах и при подготовке кишечника перед колоноскопией и является наиболее вероятным компонентом, вызывающим симптомы или аллергическую реакцию
- Четыре соли (включая NaCl), которые действуют как буфер pH
- Сахар (сахароза)
- Полисорбат 80, обычно используемый в пищевых продуктах, таких как мороженое, пудинги, желатин и т. Д.(компонент вакцины Янссен)
Текущая вакцина против COVID-19 не содержит тимеросала, ртути, алюминия, яиц, адъювантов, антибиотиков или консервантов.
Нет. Ни одна из разрешенных вакцин не содержит живых вирусов, вызывающих COVID-19, поэтому они не могут заразить вас COVID-19.
После вакцинации от COVID-19 у вас могут возникнуть некоторые побочные эффекты, которые являются нормальными признаками того, что ваше тело строит защиту. Побочные эффекты обычно от слабых до умеренных, возникают в течение первых 3 дней, начиная с дня вакцинации, и исчезают в течение 1-2 дней после начала вакцинации.У некоторых людей нет побочных эффектов.
Общие побочные эффекты на руке, в которую была сделана прививка, включают боль, покраснение и отек . Во всем остальном теле вы можете чувствовать усталость, головную боль, боль в мышцах, озноб, жар и тошноту .
Дополнительную информацию см. В разделе «Возможные побочные эффекты после вакцинации против COVID-19».
Нет. Вакцины против COVID-19, которые никоим образом не изменяют и не взаимодействуют с вашей ДНК. Вакцины учат наш организм защищаться от будущих инфекций COVID.Узнайте больше о том, как действуют вакцины, из CDC
.Эксперты и ученые в области здравоохранения отслеживают наличие и значение различных генетических штаммов вируса SARS-CoV-2 с начала пандемии. Ученые все еще работают над тем, чтобы лучше понять, насколько широко распространены последние интересующие их варианты и их влияние на существующие методы лечения, вакцины и тесты. Ранние исследования показывают, что доступные в настоящее время вакцины на основе мРНК обеспечивают определенный уровень защиты от болезни COVID-19, но полное воздействие все еще оценивается.Щелкните здесь, чтобы узнать последние новости о вариантах от CDC.
В настоящее время нет информации о том, насколько хорошо вакцины COVID-19 действуют у людей, получивших моноклональные антитела или выздоравливающую плазму. Данные свидетельствуют о том, что люди редко снова заразятся в течение 90 дней после первого заболевания. По этой причине людям, которые прошли одно из этих курсов лечения, следует подождать не менее 90 дней после лечения, прежде чем делать прививки.
Если вы получили первую дозу вакцины, а затем получили моноклональные антитела, вам следует подождать 90 дней, прежде чем получить вторую дозу вакцины.Однако, если вы получили первую или вторую дозу вакцины до того, как прошли полные 90 дней, повторные дозы вакцины не требуются.
Пока не ясно, как долго сохраняется естественный и индуцированный вакциной иммунитет и потребуются ли дополнительные дозы вакцины в будущем. Сообщается, что Pfizer / BioNTech и Moderna разрабатывают бустерную вакцину, которую можно было бы использовать, если вариант SARS-CoV-2 покажет доказательства того, что вакцины недостаточно эффективны против них. Щелкните здесь, чтобы узнать последние новости о вариантах от CDC.
Получение вакцины
Кто имеет право?
С 12 мая 2021 г. все жители Южной Каролины в возрасте от 12 лет и старше имеют право на вакцинацию Pfizer, а все жители Южной Каролины в возрасте 18 лет и старше имеют право на вакцины Pfizer, Moderna и Janssen (Johnson & Johnson). Вам не нужно удостоверение личности или страховка, чтобы сделать прививки, и в большинстве клиник принимаются входящие (без предварительной записи) или запись на прием.
Нет. Вам не нужно доказывать, что вы имеете право на участие в программе.Вам не нужно предъявлять удостоверение личности или документы, чтобы подтвердить свой возраст, работу или состояние здоровья.
По завершении периода изоляции люди, ранее инфицированные COVID-19, могут получить вакцину. По данным CDC, люди становятся восприимчивыми к повторному заражению по прошествии более 90 дней с момента первоначального заражения. В течение первых 90 дней после заражения COVID-19 повторное заражение встречается редко.
Да. Непостоянные жители, проживающие в Южной Каролине в то время, когда они имеют право на вакцинацию, могут быть вакцинированы здесь, так же как жители Южной Каролины, проживающие в другом штате, могут получить свою вакцину там.Хотя в настоящее время нет необходимости в подтверждении места жительства для получения вакцины, рекомендуется, чтобы вы получали обе дозы от одного и того же поставщика вакцины.
Чего ожидать
Федеральное правительство бесплатно предоставляет вакцину всем людям, живущим в Соединенных Штатах. Плата за вакцинацию поставщикам вакцины может быть возмещена государственной или частной страховой компанией пациента или, для незастрахованных пациентов, Фондом помощи поставщикам Управления ресурсов и услуг здравоохранения.Никому не может быть отказано в вакцине, если он не может оплатить сбор за введение вакцины, и никто не должен получать счет за получение вакцины.
Всем, кто получил вакцину и у кого есть вопросы о сборах, сборах или сопутствующих расходах, следует связаться со своим поставщиком вакцины.
Нет. Страховка не нужна. Поставщик не может отказать вам в вакцине, если у вас нет страховки.
Не знаете, почему поставщик услуг просит вашу карту медицинского страхования? Это потому, что поставщику может быть возмещена стоимость вакцины.Им нужна ваша карта для получения платежа. Комиссия может быть уплачена вашей медицинской страховой компанией или федеральным правительством.
Даже если вы предоставите свою страховую карту, вы не будете оплачивать наличные расходы на вакцину COVID-19. Вы не будете платить франшиз, совместное страхование или доплаты.
вакцины COVID-19 будут вводиться путем внутримышечной (IM) инъекции, укола в руку.
После вакцинации от COVID-19 у вас могут возникнуть некоторые побочные эффекты, которые являются нормальными признаками того, что ваше тело строит защиту.Побочные эффекты обычно от слабых до умеренных, возникают в течение первых 3 дней, начиная с дня вакцинации, и исчезают в течение 1-2 дней после начала вакцинации. У некоторых людей нет побочных эффектов.
Общие побочные эффекты на руке, в которую была сделана прививка, включают боль, покраснение и отек . Во всем остальном теле вы можете чувствовать усталость, головную боль, боль в мышцах, озноб, жар и тошноту .
Дополнительную информацию см. В разделе «Возможные побочные эффекты после вакцинации против COVID-19».
Дозирование вакцины
Вакцина Pfizer-BioNTech требует двух прививок с интервалом 21 день. Вакцина Moderna требует двух прививок с интервалом 28 дней. Вы должны получить обе вакцины одного и того же типа: либо две вакцины Pfizer, либо две вакцины Moderna.
Для вакцины Янссена требуется всего одна инъекция.
После того, как вы сделаете первую прививку, каждый получит бумажную карту вакцинации, которая будет заполнена во время вакцинации. Он будет включать в себя полученную вами вакцину, дату и место, а также дату, когда потребуется ваша следующая прививка.Людям будет напоминать, когда пришло время сделать вторую прививку.
Вакцина, которую вы получите и когда вам понадобится вторая доза, является конфиденциальной медицинской информацией, которую тщательно обрабатывают для защиты вашей конфиденциальности.
Рекомендуется сделать обе прививки только от одного типа вакцины COVID-19.
Для вакцины Pfizer и Moderna требуется две дозы / прививки, и вы должны получить обе дозы / прививки одной и той же марки вакцины. Получение обеих доз / прививок обеих вакцин не было протестировано, поэтому данных о безопасности нет.
Сделайте вторую дозу / укол как можно ближе к рекомендованному сроку. В случае Pfizer сделайте вторую прививку через 21 день после первой дозы. Для Moderna сделайте вторую прививку через 28 дней после первой. CDC рекомендует отложить введение второй дозы вакцины после рекомендованного срока. Максимального интервала между первой и второй дозами для любой вакцины нет.
Лучше всего получить вторую дозу как можно ближе к сроку, но это нормально, если она будет отложена.CDC рекомендует получить вторую дозу в течение 6 недель (42 дней) после первой дозы.
Если вторая доза введена дольше 42 дней, нет необходимости возобновлять серию.
Если вы заразились COVID-19 между дозами вакцины, вам следует подождать, пока не пройдет острое заболевание и вы не завершите период изоляции. Ваш врач предоставит дополнительную информацию и рекомендации специально для вас.
Это решение необходимо принять вашему врачу.Нет данных о безопасности и эффективности вакцин COVID-19 у лиц, получающих моноклональные антитела. Теоретически, если вы получите пассивные антитела, ваше тело может не получить длительный иммунитет от вакцины. CDC рекомендует при получении пассивных антител подождать не менее 90 дней до вакцинации
.Безопасность вакцин
Развитие
Да. Вакцины COVID-19 безопасны и эффективны. Ни одна вакцина не будет выпущена до тех пор, пока она не пройдет те же строгие научные и клинические испытания, которым проводятся все вакцины, находящиеся в разработке.
На разработку вакцины обычно уходит много лет, однако ученые уже начали исследования вакцины против коронавируса во время предыдущих вспышек, вызванных родственными коронавирусами, такими как SARS (тяжелый острый респираторный синдром) и MERS (ближневосточный респираторный синдром). Это более раннее исследование обеспечило фору для быстрой разработки вакцин для защиты от заражения новым коронавирусом SARS-CoV2, вирусом, вызывающим COVID-19.
FDA может выдать разрешение на использование в чрезвычайных ситуациях (EUA), чтобы разрешить использование неутвержденных медицинских продуктов (или неутвержденных видов использования одобренных медицинских продуктов) в экстренных случаях для диагностики, лечения или предотвращения серьезных или опасных для жизни заболеваний или состояний при определенных критериях. были выполнены, в том числе отсутствие адекватных, утвержденных и доступных альтернатив.
Производители подают запрос на EUA в FDA, который рассматривается, и FDA принимает решение о разрешении EUA.
До 18 лет
В настоящее время вакцина Pfizer-BioNTech разрешена для лиц в возрасте от 12 лет и старше, а вакцины Moderna и Janssen (Johnson & Johnson) разрешены для лиц в возрасте 18 лет и старше.
В Южной Каролине люди от 16 лет и старше могут давать согласие на вакцинацию без разрешения родителей.Их не нужно сопровождать на прием вакцины родителем или опекуном. Однако для получения вакцины Pfizer от родителей или законных опекунов требуется согласие родителей в возрасте от 12 до 15 лет. Все поставщики вакцин имеют свои собственные уникальные формы согласия на иммунизацию.
вакцины против COVID-19 не одобрены для людей младше 12 лет. Есть некоторые свидетельства того, что другие вакцины, в частности MMR и Pneumovax, могут помочь защитить от COVID-19. Это обычные педиатрические вакцины.Посоветуйтесь со своим педиатром, чтобы убедиться, что ваши дети в курсе дел о своих прививках, а если нет, поговорите со своим врачом о том, чтобы наверстать упущенное от этих прививок.
Особые группы населения
Люди с аутоиммунными заболеваниями могут получить вакцину с мРНК COVID-19. Однако им следует знать, что в настоящее время нет данных о безопасности мРНК вакцины COVID-19 для них. Люди с аутоиммунными заболеваниями были включены в исследования фазы 3 для вакцин Pfizer и Moderna, и вспышек заболевания не наблюдалось.Однако это представляет лишь небольшое количество людей. По мере введения большего количества вакцины CDC и FDA будут получать больше информации о риске воспалительной реакции (обострения) у человека с аутоиммунным заболеванием. Однако клинические испытания убедительно свидетельствуют о том, что вакцинация значительно снижает вероятность заражения человека COVID-19, который может быть серьезным или даже смертельным заболеванием.
Лица, ранее перенесшие СГБ, могут получить вакцину на основе мРНК COVID-19.На сегодняшний день не было зарегистрировано ни одного случая GBS после вакцинации среди участников клинических испытаний мРНК вакцины COVID-19. За некоторыми исключениями, общие рекомендации Независимого Консультативного комитета по практике иммунизации (ACIP) по передовой практике иммунизации не включают анамнез СГБ в качестве меры предосторожности при вакцинации другими вакцинами.
случаев паралича Белла было зарегистрировано у участников клинических испытаний мРНК вакцины COVID-19. Однако Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) не считает, что эти показатели превышают ожидаемые для населения в целом.Они не пришли к выводу, что эти случаи были вызваны вакцинацией. Таким образом, люди, у которых ранее был паралич Белла, могут получить вакцину с мРНК COVID-19.
Общество медицины плода и материнства и рекомендует женщинам, которым в первую очередь проводится первичная вакцинация, предлагать вакцину во время беременности. Хотя беременные женщины были исключены из национальных испытаний вакцин, предполагается, что теоретический риск вреда для плода от этих вакцин очень низок. Вакцины Pfizer и Moderna не содержат живых вирусов.
Дополнительная информация и ресурсы о вакцине COVID-19, беременных и кормящих женщинах доступны здесь и здесь.
В целом у людей с диабетом не бывает более серьезных или иных побочных эффектов, чем у других. Однако вы можете испытать некоторые изменения в вашем контроле уровня глюкозы (сахара) в крови. На всякий случай разумно планировать заранее. Держите дневной набор с дополнительными лекарствами и принадлежностями на случай, если вы почувствуете себя плохо. Возможно, вы захотите более внимательно следить за уровнем глюкозы в крови.Если вы принимаете инсулин, проконсультируйтесь с врачом о том, следует ли вам при необходимости изменить дозу инсулина.
После вакцины
Может быть. Ряд факторов будет определять, нужно ли вам помещать в карантин. Самые свежие инструкции можно найти на веб-сайте CDC.
Теги
COVID-19 вакцина В масштабе штатаРазработка вакцины против ВИЧ-инфекции
КЛЮЧЕВЫЕ МОМЕНТЫ- Исследователи работали над вакциной против ВИЧ с 1980-х годов, но прогресс в создании эффективной вакцины был намного медленнее, чем предполагалось.
- Поиск хотя бы частично эффективной вакцины по-прежнему имеет решающее значение для противодействия ВИЧ.
- Наибольшее сокращение числа новых инфекций будет достигнуто за счет комбинации PrEP, универсального антиретровирусного лечения для людей, уже живущих с ВИЧ, и вакцины.
- Вакцина против ВИЧ — это более реалистичная перспектива сегодня, чем десять лет назад, и оптимистичный прогноз доступности вакцины против ВИЧ заключается в том, что она может быть доступна к 2030 году.
Изучите эту страницу, чтобы узнать больше о необходимости вакцины против ВИЧ, проблемах в разработке вакцины, прогрессе в разработке вакцины и создании эффективной вакцины против ВИЧ.
Что такое вакцина против ВИЧ?
Сегодня эффективной вакцины против ВИЧ не существует. Вакцина, которая может предотвратить инфекцию, научит иммунную систему реагировать на ВИЧ, вырабатывая антитела, которые могут связываться с вирусом и не давать ему инфицировать клетки, или путем стимулирования других иммунных реакций, убивающих вирус.
Ни одна вакцина не эффективна на 100%, как и в случае с ВИЧ. Некоторые люди, получившие вакцину, не будут достаточно сильно реагировать на вакцину и не будут защищены, как в случае вакцины от сезонного гриппа . Но поиск хотя бы частично эффективной вакцины по-прежнему имеет решающее значение для противодействия ВИЧ, поскольку все успешные стратегии ликвидации болезни включают вакцину в свой арсенал.
По оценкам ЮНЭЙДС, в 2017 году 1,8 миллиона человек заразились ВИЧ, 36,9 миллиона человек жили с ВИЧ и 21,7 миллиона получали антиретровирусную терапию. Несмотря на резкое улучшение доступа к антиретровирусной терапии и свидетельства того, что в некоторых регионах мира расширение масштабов лечения привело к сокращению числа новых случаев инфицирования ВИЧ, все еще существует потребность в вакцине против ВИЧ.
Модель, разработанная Международной инициативой по вакцине против СПИДа, показала, что даже если цели ЮНЭЙДС по расширению масштабов лечения будут достигнуты к 2020 году, вакцина, которая остановит 70% инфекций, сократит количество новых инфекций на 44% в первые 10 лет после прогнозируемого внедрение в 2027 году. К 2070 году вакцина с эффективностью 70% снизит количество новых инфекций на 78%.
Модель также обнаружила, что вакцина с эффективностью 70% будет иметь большее влияние на новые инфекции, чем доконтактная профилактика (PrEP).Наибольшее сокращение числа новых инфекций будет достигнуто за счет комбинации PrEP, универсального антиретровирусного лечения для людей, уже живущих с ВИЧ, и вакцины.
В этом исследовании предполагалось, что вакцина обеспечит защиту только на пять лет, прежде чем людям понадобится повторная вакцинация. Стоимость введения такой вакцины все равно будет значительно ниже, чем стоимость лечения PrEP или ВИЧ. За счет предотвращения новых инфекций и снижения затрат на профилактику вакцина против ВИЧ повысит устойчивость противодействия ВИЧ.
Другое модельное исследование показало, что вакцина с 50% -ной эффективностью окажет наибольшее влияние на восток и юг Африки. Даже если все эти страны достигнут целей ЮНЭЙДС по расширению масштабов лечения к 2020 году, внедрение вакцины предотвратит примерно 7 миллионов новых случаев инфицирования к 2035 году.
Исследователи работали над вакциной против ВИЧ с 1980-х годов, но прогресс в создании эффективной вакцины был намного медленнее, чем ожидалось.
Большинство вакцин против других болезней стимулируют выработку антител, которые «нейтрализуют» вирусную инфекционность, но в случае ВИЧ нейтрализующие антитела не избавляют от инфекции.Это связано с тем, что ВИЧ так быстро воспроизводится и мутирует так быстро, что антитела, вырабатываемые против вируса, быстро становятся неэффективными против новых вирусов. Ежедневно производятся миллионы новых вирусов, каждый из которых немного отличается от вирусов предыдущих поколений. Антитела против ВИЧ могут быть эффективными только в том случае, если они могут связываться с участками вируса, которые мало различаются между вирусами.
Другая проблема заключается в том, что у ВИЧ есть несколько подтипов, которые сосредоточены в разных регионах мира.Например, подтип B распространен в Северной Америке и Европе, но подтип C распространен в южной и восточной Африке. Любая вакцина должна быть эффективной против всех подтипов, или против разных подтипов должны быть разработаны разные вакцины.
Вакцина может также стимулировать выработку клеток иммунной системы, называемых Т-лимфоцитами, которые могут очищать ВИЧ-инфицированные клетки. Но ВИЧ также эволюционировал, чтобы подавить некоторые иммунные реакции, которые важны на ранних стадиях вирусной инфекции.
Еще одна проблема в разработке вакцины — найти эффективные способы безопасной доставки белков ВИЧ, которые позволят иммунной системе распознавать ВИЧ и реагировать на него, не вызывая инфекции. ВИЧ интегрируется в человеческие клетки и использует эти клетки для размножения, поэтому живые или ослабленные цельновирусные вакцины непригодны для использования при ВИЧ. Вместо этого белки ВИЧ должны быть сконструированы таким образом, чтобы сделать их безвредными, но все же распознаваемыми иммунной системой. Эти белки или последовательности вирусного материала должны быть доставлены с помощью вектора — другого безвредного вируса, такого как вирус оспы канареек или вируса простуды, — который представляет их иммунной системе.
Исследователи все еще работают над тем, чтобы понять, что они называют «коррелятами защиты» — маркеры иммунной системы, которые показывают, что человек защищен от ВИЧ после вакцинации. Эти измерения должны быть основаны на наблюдениях в клинических испытаниях и исследованиях на животных. Прогресс в определении коррелятов защиты был медленным из-за отсутствия моделей на животных. Животные не могут быть инфицированы вирусом иммунодефицита человека, поэтому исследования должны проводиться на обезьянах с использованием обезьяньего эквивалента SIV или конструкции под названием SHIV.
Первое крупное испытание вакцины против ВИЧ сообщило о результатах в 2003 году. В этом испытании была протестирована вакцина под названием AIDSVax, которая объединила фрагменты поверхностного белка gp120 ВИЧ из подтипа B. Вакцина была разработана для производства нейтрализующих антител против gp120 . Испытание показало, что вакцина не обеспечивает защиты по сравнению с фиктивной вакциной. Испытание вакцины с использованием того же дизайна, но с комбинацией последовательностей gp120 из подтипов A и E, также не показало защитного эффекта.
Другая стратегия вакцины, использующая векторный вирус для доставки последовательностей белка ВИЧ для стимуляции клеточного иммунитета , а не выработки антител, была протестирована в исследовании STEP.В качестве переносчика пробной вакцины использовался аденовирус, вызывающий симптомы простуды. Исследование STEP было остановлено в 2007 году после того, как анализ показал, что вакцина не снизила риск заражения.
Последующий анализ показал, что люди с наивысшими уровнями ранее существовавших антител к аденовирусам имели более высокий риск заражения, чем люди, получившие фиктивную вакцину. Результаты исследования показали, что необходимы дополнительные исследования для разработки вакцин, вызывающих защитные Т-клеточные реакции против ВИЧ.
В 2009 году испытание RV144 сообщило о небольшом снижении риска заражения в испытании с использованием подхода с первичной буст-вакцинацией — первое испытание, в котором это было сделано. В ходе испытания был протестирован вакцинационный подход, при котором люди получали «первичную» дозу ALVAC-HIV, вектор канареек, содержащий три генно-инженерные последовательности генов ВИЧ, и бустерную дозу с использованием вакцины AIDSVax gp120. «Первичная» вакцина была разработана для стимуляции клеточного иммунного ответа, тогда как цель бустерной вакцины состояла в том, чтобы стимулировать нейтрализующие ответы антител.Прайм-буст-вакцинация снизила риск заражения на 31%, что значительно снизило риск.
Результат испытания RV144 стал неожиданностью для исследователей вакцин. Они предположили, что одним из эффектов вакцины будет выработка сильных Т-клеточных ответов CD8, что приведет к снижению вирусной нагрузки у тех, кто действительно заразился, несмотря на вакцинацию. Но вакцина не вызвала сильных ответов Т-лимфоцитов CD8 и не вызвала сильных ответов антител.
Результаты испытания RV144 показывают, с какой проблемой сталкиваются ученые, пытаясь определить, как определить, стоит ли испытывать потенциальную вакцину в крупных клинических испытаниях.Результаты испытаний предполагают, что вакцина может потребоваться для стимуляции антител и клеточного иммунного ответа на ВИЧ, и что клеточные ответы зависят от специфических ответов антител.
Версия вакцины, испытанная в исследовании RV144, впоследствии была протестирована в Южной Африке в исследовании HVTN 100. Эта вакцина содержала последовательности вируса ВИЧ подтипа C, который чаще всего встречается в южной части Африки, и использовала другой график дозирования, разработанный для получения более сильных ответов на вакцину.Исследование показало, что вакцина вызывает сильный ответ антител на белки оболочки ВИЧ. Вакцина вызвала особенно сильные ответы антител, которые коррелировали с защитой от инфекции в исследовании RV144.
Текущие испытания вакцин: Ухамбо и ИмбокодоМодифицированная вакцина RV144, испытанная в испытании HVTN100, сейчас проходит испытания в крупном исследовании фазы 3, HVTN 702 (также известном как Uhambo), в южной части Африки. Исследование, в котором примут участие 5400 человек, призвано показать, снижает ли вакцина риск заражения как минимум на 50% и продлевает ли период защиты по сравнению с исследованием RV144.Результаты исследования ожидаются к 2021 году.
Второе крупное исследование вакцины, HVTN 705 (также известное как Imbokodo), тестирует первичную буст-вакцину другой конструкции, которая показала многообещающие эффекты в предварительных исследованиях. Вакцина, которая будет тестироваться в HVTN 705, сочетает в себе «первичную» вакцину, в которой используется аденовирусный вектор для доставки «мозаичных» белков, предназначенных для выработки ответов против широкого спектра вирусов, и бустер ВИЧ подтипа C, разработанный для стимуляции выработки антител против белок оболочки ВИЧ gp140.
Эта вакцина, разработанная фармацевтической компанией Janssen, тестируется на 2600 женщинах в возрасте от 18 до 35 лет в южной и восточной Африке. Результаты ожидаются к 2022 году.
Если вакцина, протестированная в исследовании HVTN 702, окажется эффективной, это не приведет к немедленному лицензированию и развертыванию вакцины. Вместо этого исследователи говорят, что они будут использовать результаты исследования, чтобы улучшить вакцину и узнать, как расширить производство вакцины. То же самое и с исследованием HVTN 705.
Будущие подходы к разработке вакцины против ВИЧ
Также разрабатываются несколько других многообещающих подходов к разработке вакцины против ВИЧ.
Широко нейтрализующие антитела могут распознавать множество различных штаммов ВИЧ. Они нацелены на области ВИЧ, которые не мутируют и мало различаются между вирусными подтипами. Эти антитела вырабатывают менее 20% людей, живущих с ВИЧ. Широко нейтрализующие антитела можно выделить и воспроизвести в лаборатории. Инфузии широко нейтрализующих антител проходят испытания в качестве метода профилактики ВИЧ в клиническом испытании AMP, результаты которого должны быть представлены в 2020 году.В нескольких других исследованиях тестируются различные комбинации нейтрализующих антител широкого спектра действия.
Тестируются другие исследования ДНК-вакцины против ВИЧ . ДНК-вакцины предназначены для преодоления проблем, связанных с использованием целых вирусов или попытками создания рекомбинантных вирусных последовательностей, которые могут стимулировать сильные иммунные ответы. ДНК-вакцины доставляют ДНК, которая содержит код определенных вирусных белков. Клетки захватывают ДНК и производят белки, которые распознаются иммунной системой, что приводит к более сильным иммунным ответам, чем вакцины на основе вирусных векторов.Некоторые ДНК-вакцины находятся на ранней стадии исследований на людях.
ПОМОГИТЕ НАМ ПОМОГИТЕ ДРУГИМ
Avert.org помогает предотвратить распространение ВИЧ и улучшить сексуальное здоровье, предоставляя людям достоверную и актуальную информацию.
Мы предоставляем все это БЕСПЛАТНО, но для того, чтобы Avert.org продолжал работать, нужны время и деньги.
Можете ли вы поддержать нас и защитить наше будущее?
Помогает каждый вклад, даже самый маленький.
Этические вопросы разработки вакцин
Помимо этических проблем, возникающих при всех формах медицинских исследований, испытания вакцины против ВИЧ поднимают несколько собственных.
Участники испытаний должны иметь доступ к стандартному уходу в дополнение к тестируемому вмешательству. Стандарт ухода за профилактикой ВИЧ быстро меняется, поскольку все больше и больше стран начинают предоставлять PrEP. Появление в будущем вагинального кольца, содержащего антиретровирусный препарат, также повлияет на стандарты ухода за женщинами при испытаниях вакцин.
Получение экспериментальной вакцины может снизить пользу, которую участники испытаний могут получить от будущей более эффективной вакцины, а также может создать у участников впечатление, что они защищены от ВИЧ.Это ложное чувство безопасности может побудить участников пойти на риск во время и после испытания, ведущий к ВИЧ-инфекции.
Люди, принимающие участие в испытаниях вакцины и получающие активную вакцину, могут иметь положительный результат теста на антитела к ВИЧ. Участникам испытаний требуется конфиденциальность и защита от дискриминации, как и людям, живущим с ВИЧ.
Испытания вакцины также поднимают вопросы относительно лечения людей, инфицированных, несмотря на вакцинацию. Испытания предназначены для измерения вирусной нагрузки у инфицированных людей, чтобы выяснить, оказывает ли вакцина какое-либо влияние на естественное течение ВИЧ после заражения.Но поскольку в настоящее время руководства рекомендуют лечение для всех, живущих с ВИЧ, на какой срок этично откладывать лечение после заражения во время испытания вакцины? И если лечение предоставляется немедленно, когда оно недоступно для других вне исследования, поощряет ли это участие в исследовании?
Что произойдет, если будет обнаружена высокоэффективная вакцина?
Оптимистический прогноз доступности вакцины против ВИЧ состоит в том, что она может быть доступна к 2030 году. Более пессимистичный взгляд заключается в том, что разработка вакцины, которая будет признана достаточно эффективной, чтобы оправдать финансирование широкомасштабных кампаний вакцинации в России, может занять от 20 до 30 лет. регионы, где ВИЧ является эндемическим заболеванием.
Решающим фактором, определяющим скорость, с которой вакцина станет доступной, является вопрос минимальной эффективности, необходимой для того, чтобы сделать ее рентабельной.
Ни одна вакцина не защищает каждого, кто ее получает. Эффективность вакцины против сезонного гриппа сильно меняется из года в год. Вопрос к исследователям вакцины против ВИЧ: следует ли внедрять вакцину, которая снижает риск заражения на 50%, немедленно или следует продолжить исследования в надежде, что вакцина с эффективностью 90% станет возможной через несколько лет?
Моделирование, проведенное Международной инициативой по вакцине против СПИДа, показывает, что даже если вакцина эффективна только на 30%, она снизит количество новых инфекций на 44% за 10 лет при использовании вместе с универсальным лечением и PrEP.Обзор всех исследований экономической эффективности вакцины против ВИЧ показал, что эффективность вакцины гораздо менее важна, чем стоимость лечения ВИЧ или уровень передачи ВИЧ при определении того, будет ли вакцина рентабельной. Если вакцина будет признана пригодной для широкого использования людьми, потребуется адекватное финансирование, чтобы гарантировать закупку вакцины. Производителям потребуются гарантии для увеличения объемов производства. После проверки производственных процессов для обеспечения стабильно высокого качества партий вакцины необходимо будет получить лицензию на вакцину в каждой стране, где она будет использоваться.
Национальные органы власти также должны будут решить, кому сделать вакцинацию в первую очередь. Эти решения, вероятно, будут приниматься для каждой страны и будут зависеть от эффективности и стоимости вакцины, а также от скорости передачи. Например, некоторые страны с высоким уровнем заболеваемости ВИЧ среди молодых женщин могут решить отдать приоритет девочкам-подросткам и молодым женщинам. В других странах с концентрированными эпидемиями приоритетными группами могут быть потребители инъекционных наркотиков, секс-работники или мужчины, практикующие секс с мужчинами.
Вакцина против ВИЧ — более реалистичная перспектива сегодня, чем десять лет назад. Исследования показали некоторые доказательства того, что современные разработки вакцин могут вызывать сильные иммунные реакции, которые защищают некоторых людей от ВИЧ-инфекции. Результаты более крупных исследований между 2021 и 2022 годами, вероятно, предоставят гораздо больше информации о сроках создания эффективной вакцины.
вакцин против COVID-19 и людей, живущих с ВИЧ
Многие исследования вакцин против COVID-19 включали в свои испытания небольшое количество людей, живущих с ВИЧ.Несмотря на ограниченность данных, имеющаяся информация свидетельствует о том, что рекомендованные ВОЗ вакцины против COVID-19 (Pfizer / BioNtech, Oxford / AstraZeneca, Johnson & Johnson) безопасны для людей, живущих с ВИЧ. Доступные в настоящее время вакцины не являются живыми вакцинами, они включают генетический материал от SARS-CoV-2, который не может реплицироваться. Поэтому не ожидается, что эти вакцины будут менее безопасными для людей с ослабленным иммунитетом. Кроме того, не сообщалось о фармакологических взаимодействиях между вакцинами COVID-19 и антиретровирусными препаратами, которые люди, живущие с ВИЧ, должны продолжать принимать после вакцинации для поддержания здоровья.
В последнее время дискуссии в научной литературе привели к более широким опасениям относительно потенциальной связи, наблюдаемой более десяти лет назад между вакцинами на основе аденовирусных векторов и повышенным риском заражения ВИЧ среди мужчин, получивших этот тип вакцины [1] . Этот неожиданный результат был обнаружен в двух испытаниях вакцины против ВИЧ, в которых использовались продукты, содержащие аденовирусный вектор [2], [3]. Причина такого наблюдаемого риска ВИЧ остается неясной, хотя несколько последующих исследований предположили возможное вмешательство в специфический ответ на вакцину против ВИЧ или в чувствительность клеток CD4 к ВИЧ-инфекции, вызванную вакциной этого типа [4], [5].Однако третье исследование с использованием другой вакцины на основе аденовирусного вектора, проведенное совсем недавно, не сообщило об этом открытии [6]. Необходимы специальные исследования по этой теме с вакцинами против COVID-19. Несмотря на эти потенциальные опасения, важно подчеркнуть, что преимущества всех разрешенных вакцин против COVID-19 в контексте пандемии в настоящее время перевешивают потенциальные риски. ВОЗ будет продолжать следить за ситуацией по мере появления новых данных и соответствующих обновлений рекомендаций СКГЭ.
Теоретически возможно, что люди, живущие с ВИЧ, с низким числом клеток CD4 могут иметь более слабый иммунный ответ на вакцины.Однако на практике это документально подтверждено не для всех вакцин, и нет никаких доказательств, подтверждающих менее устойчивый иммунный ответ на вакцины COVID-19 среди людей, живущих с ВИЧ, и низкое количество клеток CD4. ВОЗ изучает новые данные по мере их появления и будет предоставлять обновленные данные. Что еще более важно, необходима пропаганда, чтобы никто не остался без внимания и чтобы национальные программы вакцинации против COVID-19 не исключали людей из ключевых и уязвимых групп населения, подверженных риску заражения ВИЧ, которые могут иметь ограниченный доступ к услугам здравоохранения.Также важно выступать за включение людей, живущих с ВИЧ, в том числе людей с более поздними стадиями заболевания, в испытания вакцины против COVID-19, чтобы предоставить информацию, подтверждающую эффективность.
ВОЗ рекомендует странам обратиться к Дорожной карте ВОЗ SAGE для определения приоритетности использования вакцин COVID-19 в контексте ограниченных поставок [7], которая была создана с предположением, что не будет существенных различий в эффективности вакцин между подгруппами (например, у людей с сопутствующими заболеваниями, повышающими риск тяжелой формы COVID-19 (например, с положительным ВИЧ-статусом).Поэтому страны могут составлять планы вакцинации людей в порядке приоритетности в зависимости от их возраста, состояния здоровья, рода занятий и других факторов, таких как люди, проживающие в домах для престарелых или интернатах, или в закрытых помещениях, таких как тюрьмы. Некоторые страны отдают приоритет вакцинации всех людей, живущих с ВИЧ, или людей с ослабленным иммунитетом (на что указывает количество клеток CD4 <200 / мм 3 ) [8], [9].
Неофициальный опрос 52 стран выявил 24 страны, в которых проводится политика иммунизации, в которой вакцинация отдается приоритетным лицам, живущим с ВИЧ.Эта политика поддерживается недавней литературой, в которой говорится, что люди, живущие с ВИЧ при любом количестве CD4, по-видимому, подвергаются повышенному риску тяжелых исходов и смерти из-за COVID-19 по сравнению с людьми без ВИЧ [10], [11], [12] . Независимо от иммунного статуса у многих людей, живущих с ВИЧ, есть одна или несколько сопутствующих заболеваний, которые могут подвергнуть их повышенному риску более серьезного заболевания COVID-19. Таким образом, люди, живущие с ВИЧ и имеющие сопутствующие заболевания (такие как ХОБЛ, астма, диабет, болезни сердца, заболевания почек, болезни печени, болезнь Паркинсона, рассеянный склероз, заболевание двигательных нейронов, тяжелое ожирение), должны иметь приоритет для ранней вакцинации в большинстве случаев. .Людей, живущих с ВИЧ, не следует исключать из планов доступа к вакцине против COVID-19 независимо от их иммунного статуса, и странам следует рассмотреть возможность включения людей, живущих с ВИЧ, в качестве приоритетной группы для вакцинации против COVID-19 в соответствии с их эпидемиологическим контекстом.
В то время как ВОЗ работает со странами для обеспечения справедливого и равноправного доступа к безопасным и эффективным вакцинам против COVID-19, важно продолжать действия по предотвращению передачи SARS-CoV-2 и сокращению смертности от COVID-19.Наряду с реагированием на COVID-19 крайне важно поддерживать доступ к основным медицинским услугам. Сюда входят:
- Поддержка людей, живущих с ВИЧ, в продолжении приема антиретровирусной терапии (АРТ) и адаптация услуг, чтобы сделать это проще и эффективнее во время реагирования на COVID-19.
- Продолжение предоставления услуг по профилактике и тестированию на ВИЧ с привязкой к началу АРТ в качестве приоритетной задачи.
- Обеспечение того, чтобы те, кто начал АРТ, могли оставаться на ней, чтобы снизить риски для здоровья и осложнения во время COVID-19.Это должно быть классифицировано как основная услуга вместе с профилактикой, диагностикой и лечением сопутствующих заболеваний и сопутствующих инфекций.
- Мониторинг всех людей, живущих с ВИЧ и инфекциями SARS-CoV-2, особенно с запущенным заболеванием ВИЧ или с сопутствующими заболеваниями.
Хотя риск развития тяжелого заболевания COVID-19 среди людей, живущих с ВИЧ, может возрасти, обеспечение доступа людей к эффективной АРТ и другой необходимой им медицинской помощи поможет свести к минимуму этот риск.
Для получения дополнительной информации о вакцинах против COVID-19 и всех руководств ВОЗ, касающихся COVID-19, см. Https://www.who.int/emergencies/diseases/novel-coronavirus-2019/technical-guidance.
Информацию о ресурсах, удобных для сообщества, см. На странице https://i-base.info/covid-19/
[1] Бухбиндер С.П., МакЭлрат М.Дж., Диффенбэк С., Кори Л. Использование векторных вакцин против аденовируса 5-го типа: поучительная история.Ланцет. 2020, 396 (10260): E68-E69, https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)32156-5/fulltext#articleInformation.
[2] Buchbinder SP Mehrotra DV Duerr A et al. Оценка эффективности вакцины против ВИЧ-1 с клеточным иммунитетом (Step Study): двойное слепое рандомизированное плацебо-контролируемое испытание концепции. Ланцет. 2008; 372: 1881–1893.
[3] Gray GE Allen M Moodie Z et al. Безопасность и эффективность исследования HVTN 503 / Phambili вакцины против ВИЧ-1 на основе клады B в Южной Африке: двойное слепое рандомизированное плацебо-контролируемое испытание фазы 2b исследования концепции.Lancet Infect Dis. 2011; 11: 507-515.
[4] Frahm N, DeCamp AC, Friedrich DP et al. Т-клетки, специфичные к аденовирусу человека, модулируют ВИЧ-специфические Т-клеточные ответы на вакцину против ВИЧ-1 с вектором Ad5. J Clin Invest. 2012; 122: 359-367.
[5] Перро М., Панталео Дж., Кремер Э.Дж. Активация оси дендритная клетка-Т-клетка иммунными комплексами Ad5 создает улучшенную среду для репликации ВИЧ в Т-клетках. J Exp Med. 2008; 205: 2717-2725.
[6] Hammer SM, Sobieszczyk ME, Janes H et al.Испытание эффективности профилактической вакцины против ВИЧ-1 ДНК / rAd5. N Engl J Med. 2013; 369: 2083-2092.
[7] Дорожная карта SAGE ВОЗ по приоритизации использования вакцин COVID-19 в условиях ограниченного предложения. https://www.who.int/publications/m/item/who-sage-roadmap-for-prioritizing-uses-of-covid-19-vaccines-in-the-context-of-limited-supply
[ 8] Рекомендации по вакцинации против SARS-CoV-2 для взрослых, живущих с ВИЧ: Руководство Британской ассоциации по ВИЧ (BHIVA) и Фонда Терренса Хиггинса (THT). https: //www.bhiva.org / SARS-CoV-2-вакцина-совет-взрослым-живущим-с-ВИЧ-обычному-английскому-обновлению-версии.
[9] Временное руководство для COVID-19 и людей с ВИЧ. https://clinicalinfo.hiv.gov/sites/default/files/guidelines/documents/HIV_COVID_19_GL__2021.pdf.[10] Bhaskaran K et al. ВИЧ-инфекция и смерть от COVID-19: популяционный когортный анализ данных первичной медико-санитарной помощи Великобритании и связанных национальных регистраций смертей в рамках платформы OpenSAFELY. Предварительная печать, см. Https://www.medrxiv.org/content/10.1101/2020.08.07.20169490v1.
[11] Geretti AM et al. Результаты госпитализации людей с ВИЧ в связи с COVID-19 в Протоколе клинических характеристик ISARIC ВОЗ (Великобритания): проспективное обсервационное исследование. Клинические инфекционные заболевания, ciaa1605, октябрь 2020 г. https://doi.org/10.1093/cid/ciaa1605.
[12] Boulle A et al. Факторы риска смерти от COVID-19 в когортном исследовании населения из провинции Западный Кейп, Южная Африка.