Первичный гипопаратиреоз, симптомы и лечение
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г]
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой пок
Гипопаратиреоз. Причины, симптомы и лечение гипопаратиреоза.
ГИПОПАРАТИРЕОЗ — полная или частичная недостаточность функции околощитовидных желез различного характера.
Этиология.
- В недавнем прошлом причиной гипопаратиреоза часто являлось случайное удаление околощитовидных желез при субтотальной тиреоидэктомии.
- Реже гипопаратиреоз развивается вследствие тиреоидитов и паратиреоидитов с последующей атрофией околощитовидных желез. Бывает вследствие инфекций — кори, ангины, гриппа или дистрофических изменений, амилоидоза и др.
- Может развиваться после удаления гормонально-активных аденом околощитовидных желез, когда в результате гиперфункции одной аденоматозной железы атрофируются другие.
- Наконец, существуют аутоиммунные, идиопатические и врожденные (Фаге синдром) формы.
- У кормящей матери может нарушиться компенсация функций паращитовидных желез. Одна из причин — потеря организмом кальция и витамина Д при обильном приеме фосфатов.
Патогенез.
Механизм развития заболевания заключается в понижении фильтрации и увеличении реабсорбции фосфатов в нефронах и канальцах почек с повышением содержания фосфата в крови и гипокальциемией. При этом избыток фосфора удаляется с калом в виде фосфорно-кальциевых нерастворимых солей.
Следует отметить, что гиперфосфатемия не является непосредственной причиной клинических проявлений гипопаратиреоза и тетании. Нарушение кальциевого равновесия влечет за собой нарушение соотношения Са—Na, Са—Mg и Са—К, в крови. Все это приводит к повышению нервно-мышечной возбудимости. Такое состояние может усугубляться нарушением деятельности высших отделов центральной нервной системы под влиянием эмоциональных факторов и других неблагоприятных для организма ситуаций.
Патологическая анатомия.
Часто отмечаются атрофические и дистрофические изменения в околощитовидных железах, а иногда никаких изменений не наблюдается. Эти случаи относят к идиопатическому гипопаратиреозу. У детей младшего возраста, умерших от тетании, нередко обнаруживается кровоизлияние в околощитовидных железах отложение гемосидерина, кистозное перерождение, рубцовые изменения вследствие воспалительных процессов. Выявляется атрофия сердечной мышцы, эрозия и кровоизлияние в слизистой оболочке желудка, жировая дистрофия и воспалительные процессы почек.
Клиника.
По тяжести заболевания и клиническому течению различают следующие формы:
- Латентную (скрытую)
- Хроническую
- Острую
- Сверхострую
Латентный Гипопаратиреоз.
Жалобы больных при латентном (скрытом) гипопаратиреозе многочисленны, но не патогномоничны. В основном они выражаются в слабости, чувстве ползания мурашек, отсутствии аппетита, онемении пальцев конечностей, болях в желудке, запорах, изжоге.
Обычные объективные методы исследования особых патологических отклонений чаще всего не обнаруживают.
Они основаны на повышении нервной возбудимости.
Получили общее признание Симптомы Труссо, Эрба, Хофмана, Хофи, Шлезингера,. Шульца, симптом малоберцового нерва.
Вышеперечисленные симптомы для их лучшего выявления можно усилить путем смещения» кислотно-щелочного состояния организма в сторону алкалоза, что достигается путем гиперпное. Больному, лежащему на спине, предлагают в течение 3 мин. делать глубокий’ вдох с усиленным выдохом, с ритмом около 15 дыханий в минуту. Опыт нельзя продолжать длительное время, так как можно вызвать приступ тетании. Наряду с повышением сухожильных рефлексов отмечается укорочение времени хронаксии.
Замечено, что у женщин в предменструальном периоде приступы тетании обостряются, что объясняется повышением секреции эстрогенов. Исходя из этого, Борбье и Клотц предложили Диагностический тест с эстрогенами: больному внутримышечно вводят 20 мг эстрадиол-бензоата и определяют содержание кальция в крови. В норме после введения эстрогенов уровень кальция в крови не снижается, а при латентном гипопаратиреозе происходит его заметное снижение.
Лабораторные методы.
- Наиболее ценным является определение содержания кальция, уровень которого снижается соответственно тяжести заболевания, однако не всегда. Поэтому лучше, когда определяется ионизированный, не связанный с белками кальций. Он является биологически более активным, более мобильным и лучше отражает истинную картину кальциемии. В норме содержание
- Кальциурия: в норме в 1 л мочи содержится в среднем 120 мг% кальция. При гипопаратиреозе кальциурия уменьшается. О кальциемии и кальциурии ориентировочные сведения можно получить по пробе Сулковича. Определяется и фосфатурия. За сутки в норме выделяется 2,8 г фосфора (Р2О5), при гипопаратиреозе фосфатурия уменьшается.
- Уровень щелочной фосфатазы понижается. В норме у взрослых ов составляет 3—5 ЕД. у детей 5—15 ЕД.
- Картина крови: характерен умеренный лимфоцитоз и эозинофилия.
- Существует ряд динамических тестов определения кальциево-фосфорного равновесия. Часть из них не представляет большой ценности и дает сомнительные результаты. Наиболее достоверной является проба с паратиреоидином (проба Олбрайта). Суть ее заключается в том, что при введении паратиреоидина у больных значительно повышается фосфатурия. При латентном гипопаратиреозе суточная фосфатурия от 2 мг может дойти до 60 мг (проба с паратгормоном). ЭКГ— для гипопаратиреоза, как и при гипокальциемии, характерно удлинение интервала QRST.
Выраженный Гипопаратиреоз.
При длительном существовании выраженного гипопаратиреоза развивается ряд трофических изменений: ороговение кожи, ломкость ногтей, раннее поседение и выпадение волос, катаракта, кариес зубов, задержка полового развития у детей, понижение либидо у взрослых, аменорея и гипо-менорея у женщин. Нарушения психические чаще наблюдаются при ювенильном идиопатическом гипопаратиреозе и выражаются в виде деменции, изменения личности.
Для Выраженного Гипопаратиреоза характерно:
- Раннее развитие кальциноза и атеросклероза сосудов, что приводит к коронарной недостаточности и ишемии мозга.
- Повышение чувствительности нейромышечной системы часто приводит к спастическим явлениям со стороны вегетативных органов: коронароспазму, дуоденоспазму, спазму мочевого пузыря с явлениями дизурии и др.
- Самым тяжелым проявлением гипопаратиреоза является тетания, которая может привести к смертельному исходу.
Нередко клиника ее напоминает джексоновскую эпилепсию, и бывают определенные затруднения в дифференциальной диагностике. Первые проявления тетании начинаются с лица: чувство онемения, ощущение ползания мурашек в области губ, скованность мышц рта, тонический спазм лицевых мышц придает вид «Risus sardonicus» или «рыбьей пасти», в дальнейшем следуют тонические и клонические судороги конечнрстей. Пальцы сжимаются в пястнофаланговых суставах, кисть тянется в сторону локтевой кости, большой палец приводится в середину и кисть принимает своеобразный вид «руки акушера». Речь становится невнятной, ноги принимают положение подошвенной флексии. Сокращение мышц брюшного пресса и брюшных органов вызывает боли в животе, затрудняется глотание. В случае ларингоспазма дыхание становится шумным, появляется синюшность, а при наличии и бронхоспазма создается впечатление бронхиальной астмы.У детей до трехмесячного возраста тетания появляется исключительно редко. Часто наблюдается в возрасте 6—12 месяцев и реже после трехлетнего возраста. Заболевание учащается в пубертатном периоде и после 25-летнего возраста вновь наблюдается реже. Тетания, как и спазмофилия, часто наблюдается у лиц женского пола. В этом определенную роль играет вариация у них гормональной продукции, которая осложняется при беременности и в период лактации.
ЛЕЧЕНИЕ.
Диета, содержащая больше кальция, меньше фосфора и богатая витамином Д.
Вне приступов больных надо оберегать от инфекции и факторов, вызывающих возбуждение нервной системы.
- Назначают успокаивающие средства, барбитураты, бромиды, седуксен.
- Необходимо проводить лечение хронических гастроэнтеритов, особенно гипоацидных состояний, препятствующих всасыванию кальция. Для сохранения кислотности в. желудке назначается натуральный желудочный сок или бетацид, соляная кислота с пепсином.
- Назначаются препараты кальция за 30 мин. до.еды, в среднем по 1—2 г в сутки, в виде молочнокислотного, хлористого кальция или глюконата кальция.
- С целью подавления всасывания фосфора .назначают гидроокись алюминия, 1,5—3 г в сутки перед едой.
- Для усиления всасывания кальция в кишечнике назначается дигидротахистерол (тахистин-форте) по 10—20 капель в день, витамин Д, рыбий жир.
- В острых случаях тетании немедленно вводится внутривенно 10% раствор хлористого кальция, 10—30 мл, медленно. Эффект наступает сразу же. Действие продолжается 2 часа.
- Глюконат кальция действует в течение 8 часов. Вводится 10% раствор 5—10 мл внутривенно или внутримышечно. Инъекции препаратов кальция повторяются 3—4 раза в сутки; одновременно назначается и внутрь.
- Паратиреоидин (для инъекций)—2 мл, 1—2 раза в сутки подкожно; действие его наступает спустя 2—4 часа и сохраняется в течение 12—24 часов. Препарат лучше применять для предупреждения приступов, чем для их купирования. Его длительное использование может привести к рефрактерности в отношении препарата и анафилактическим реакциям.
- В случае выраженного ларингоспазма, неподдающегося лечению, прибегают к интубации или трахеотомии.
- При лечении тетании рекомендуется частое определение содержания кальция в крови.
что это такое, симптомы и лечение у женщин и мужчин
 Гипопаратиреоз – снижение функции паращитовидных желез, падение уровня паратгормона. Следствием становятся нарушения в обмене кальция, снижение плотности костной ткани, мочекаменная болезнь, неврологические расстройства, катаракта. Частое осложнение – обызвествление сосудов сердца и мозга. Заболевание считается редкой и единственной эндокринной патологией, для которой не всегда актуально заместительное гормональное лечение. Максимальная вероятность заболеть патологией у больных с прооперированной щитовидной железой или детей с наследственными мутациями. Стандарт диагностики — определение паратгормона, ионизированного кальция сыворотки крови. Лечение проводится препаратами витамина Д и кальция.
Гипопаратиреоз – снижение функции паращитовидных желез, падение уровня паратгормона. Следствием становятся нарушения в обмене кальция, снижение плотности костной ткани, мочекаменная болезнь, неврологические расстройства, катаракта. Частое осложнение – обызвествление сосудов сердца и мозга. Заболевание считается редкой и единственной эндокринной патологией, для которой не всегда актуально заместительное гормональное лечение. Максимальная вероятность заболеть патологией у больных с прооперированной щитовидной железой или детей с наследственными мутациями. Стандарт диагностики — определение паратгормона, ионизированного кальция сыворотки крови. Лечение проводится препаратами витамина Д и кальция.
Оглавление: 1. Гипопаратиреоз: что это такое 2.Причины гипопаратиреоза 3.Классификация 4.Патогенез 5.Симптомы гипопаратиреоза 6.Диагностика 7.Лечение гипопаратиреоза 8.Прогноз и профилактика
Гипопаратиреоз: что это такое
Паращитовидными называются четыре мелкие железы внутренней секреции, попарно расположенные на задней поверхности верхних и нижних полюсов щитовидной железы. Ими вырабатывается один из регуляторов фосфорно-кальциевого обмена, паратгормон. Его действие противоположно работе тиреокальцитонина щитовидки, направлено на поддержание нормального кальциевого баланса. Гормон дает рост концентрации свободных ионов кальция крови. Кальциевый дефицит (ниже 2, 25 ммоль/л) восполняется вымыванием металла из костей путем активации остеокластов, синтеза ферментов, участвующих в рассасывании костных структур.
Обратите внимание
В среднем заболеваемость составляет 24 случая на 100 000 населения. Только 2 случая из них имеют не травматическую природу. Операции на щитовидной железе осложняются таким состоянием в 2-10% случаев.
Болезнь может развиться в любом возрасте.
Причины гипопаратиреоза
Функциональный дефицит околощитовидных желез возникает как результат недоразвития, разрушения или удаления железистой ткани. Другой вариант гипопаратиреоза – падение чувствительности к нему тканевых рецепторов органов-мишеней (почек, кишечника, хрусталика глаза). Все причины развития состояния можно сгруппировать так:
- Травматического происхождения:
 Хирургическое удаление. Становится осложнением оперативных вмешательств на щитовидной железе. Самый неблагоприятный исход – удаление всех околощитовидных образований. Даже при сохранении железистой ткани нарушения кровоснабжения оканчиваются фиброзом и потерей функциональных возможностей.
Хирургическое удаление. Становится осложнением оперативных вмешательств на щитовидной железе. Самый неблагоприятный исход – удаление всех околощитовидных образований. Даже при сохранении железистой ткани нарушения кровоснабжения оканчиваются фиброзом и потерей функциональных возможностей. - Ионизирующее облучение и радиотерапия. Лучевое лечение по поводу опухолей или воспалений щитовидки, в том числе, введение радиоактивного йода.
- Травмы шеи, желез и питающих их сосудов.
- При замещении тканей желез:
- Опухоли и метастатические поражения.
- Аутоимунное воспаление. Характеризуется формированием антител к железистой ткани. В результате формируется соединительная ткань, не обладающая способностью продуцировать гормон.
- Болезни накопления (амилоидоз, гемохроматоз). Ведут к замещению железистых структур, например, белково- полисахаридным комплексом (амилоидом).
- Наследственные нарушения:
- Мутации, ведущие к отсутствию глиальных клеток, выработки паратгормона, внеклеточных кальцийчувствительных рецепторов.
- Варианты аутоимунного полигландулярного синдрома:
А) Ди Джорджи. Включает врожденное недоразвитие паращитовидных, вилочковой желез, сочетающееся с пороками сердца и костей лицевого черепа.
Б) Санджад-Сакати. Сочетает тетраду Фалло (общий артериальный ствол) с паращитовидной гипоплазией, задержкой умственного развития, роста, дисморфизмом лица. Наследуется аутосомно-рецессивно.
В) Кенни-Кафи 1 типа. Дополняется остеосклерозом и иммунодефицитом.
Г) Кенни-Каффи 2 типа. Аутосомно-доминантное расстройство с приступообразными падениями кальция, утолщением трубчатых костей, низким ростом, сохранным интеллектом.
Обратите внимание
Предрасполагающими факторами к развитию послеоперационного гипопаратиреоза становятся: женский пол, молодой возраст, диффузный токсический зоб, удаление щитовидки вместе с лимфатическими узлами, малый объем оставленной железистой паращитовидной ткани.
Классификация
Заболевание разделяют по причинам возникновения на врожденный, идиопатический (аутоиммунный), постоперационный, посттравматический. МКБ-10 предлагает только четыре варианта патологии с кодом E20: идиопатический, псевдогипопаратиреоз, неуточненный и другие формы. Течение болезни отражается делением на:
- острый вариант, развивающийся внезапно, как приступ судорог, носит название гипокальциемического криза, развивается в первые сутки после удаления или травмы желез,
- латентный, определяемый только по лабораторным показателям в отсутствие клинических проявлений,
- хронический с периодами ремиссии и обострений, на фоне инфекций, сезонных простуд.
Патогенез
Недостаток паратгормона сопровождается падением уровня кальция, ростом фосфора крови. Нарушение тока ионов через клеточные мембраны облегчает мышечные сокращения, результатом становятся судороги. Избыток кальция в виде солей откладывается в сосудистых стенках и внутренних органах (почках, хрусталике глаза). Параллельно развивается мышечная ригидность, миалгии. Пациент страдают от неустойчивого настроения, депрессий, биполярных расстройств из-за нарушений нервно-мышечной проводимости и обызвествления сосудов головного мозга, ведущего к нарушению кровоснабжения.
Симптомы гипопаратиреоза
Судорожный синдром – самое характерное проявление заболевания. Наблюдаются отдельные подергивания мышечных волокон (фасцикуляции) или генерализованные судороги (тетания).
Перед навязчивыми сокращениями ощущается онемение кожи, покалывание в пальцах рук, ног, на лице. Судороги сопровождаются мышечной болью. Типичные проявления:
- Симметричные сокращения сгибателей рук. Подергивания отдельной мышцы или симметричное скрючивание кистей, вынужденное положение.
- Ноги чаще вытягиваются, прижимаются друг к другу, пальцы сгибаются, стопы поворачиваются вовнутрь.
- Веки полуопущены, брови сдвинуты, рот полуоткрыт, губы вытянуты хоботкообразно.
- Шея и спина разгибаются, затрудняя приведение головы к груди и наклоны вперед.
- Вовлечение дыхательной мускулатуры ведет к одышке и гипервентиляционным проявлениям: головокружению, потемнению в глазах, сердцебиению, в тяжелых случаях – потере сознания.
- Спазм мышечных элементов гортани вызывает удушье.
- Поражение внутренних органов характеризуется спастическими болями в животе, грудной полости, малом тазу. Наблюдается задержка мочи, боли при дефекации, тенезмы.
- Сердце может ответить приступом загрудинных болей в нагрузке, отдающих в левую руку, лопатку, нижнюю челюсть. Возможен срыв ритма вплоть до фибрилляции предсердий или желудочков, смерть от остановки сердца.
 Повышенная нервная возбудимость ведет к тому, что поколачивание по точкам выхода нервов провоцирует сокращения мышц. Например, при раздражении верхней скуловой дуги непроизвольно сокращаются крылья носа и углы рта, при сдавливании плеча – контрактура пальцев. Центральная нервная система отвечает повышенной раздражительностью, головными болями, сонливостью, депрессией, расстройствами ориентации в месте и времени, спутанностью сознания или припадками.
Повышенная нервная возбудимость ведет к тому, что поколачивание по точкам выхода нервов провоцирует сокращения мышц. Например, при раздражении верхней скуловой дуги непроизвольно сокращаются крылья носа и углы рта, при сдавливании плеча – контрактура пальцев. Центральная нервная система отвечает повышенной раздражительностью, головными болями, сонливостью, депрессией, расстройствами ориентации в месте и времени, спутанностью сознания или припадками.
Кальцинаты в почках ведут к мочекаменной болезни и обызвествлению клубочков. Исходом становится хроническая болезнь почек с нарушением выведения азотистых шлаков. Возможна смерть от уремии.
Глаза страдают от помутнения хрусталика – катаракты со значительным снижением остроты зрения.
Уменьшение костной ткани становится причиной переломов длинных трубчатых костей. Также истончаются ногти, ломаются волосы, наблюдаются дефекты зубной эмали.
Нарушения дренажных функций полых трубок в сочетании с падением иммунитета обусловливает частые инфекции респираторного тракта, мочеполовой системы.
Обратите внимание
Судорожный приступ может возникать спонтанно или провоцируется механическим, термическим раздражением кожи, эмоциональным возбуждением. Инфекционное заболевание может стать спусковым крючком для клинических проявлений ранее скрытого гипопаратиреоза.
Диагностика
Заподозрить состояние помогают приступы судорог, которые надо дифференцировать с эпилепсией, отравлением ботулотоксином, столбняком, обезвоживанием. У детей тетанию надо отличать от рахита и инфекционного ларингоспазма. Парестезии следует отличать от неврологических нарушений на уровне корешков спинного мозга, поражений черепно-мозговых нервов и демиелинизирующих заболеваний ЦНС. Для постановки диагноза обязательны лабораторные анализы и инструментальная диагностика.
- Лабораторные методики предполагают определение паратгормона в сыворотке крови, оценка уровня ионов кальция, фосфатов и магния, 25-гидроксивитамина Д. Характерно в крови падение кальция, паратгормона, рост фосфатов.
- Ведется мониторинг суточной экскреции кальция с мочой. Отмечается гиперкальциурия.
- Генетические обследования рекомендованы при подозрении на наследственные формы заболевания.
- Если дебютом стали переломы, обязательна денситометрия и дифдиагностика с метастатическими поражениями костей, остеопорозом другого происхождения.
- Уровень креатинина, калия обязательны для оценки почечной фильтрации. При наличии симптомов мочекаменной болезни или высоком креатинине показаны УЗИ, МРТ или КТ почек.
- При снижении зрения показана консультация окулиста.
Лечение гипопаратиреоза
Терапия острой формы проводится внутривенными вливаниями препаратов кальция (хлорида или глюконата). Немедикаментозное лечение хронических форм требует диеты с большим количеством молочных продуктов, листовой зелени, капусты, цитрусовых, злаков. Одновременно требуется животная пища: печень, жирные сорта рыбы, яйца. Ограничивается потребление фосфора с мясом.
Назначаются препараты витамина Д (преимущественно холекальциферола в суточной дозе 1000-2000 МЕ) в сочетании с кальцием (800 – 2000 мг в сутки) У пациентов с высоким выделением кальция с мочой его потребление ограничивается, назначаются тиазидные диуретики.
Когда терапия кальцием и витамином Д не приносит успеха (при нарушениях всасывания в кишечнике) может использоваться заместительная терапия синтетическими препаратами паратгормона (ПТГ 1-34, 1-84).
Прогноз и профилактика
Прогноз при своевременной диагностике и адекватном ведении пациента врачом-эндокринологом благоприятный. Для генетических вариантов патологии перспективы определяются своевременностью распознавания, тяжестью сопутствующих кардиальных патологий.
Предупреждение состояния сводится к рациональной оперативной тактике лечения заболеваний щитовидной железы, предпочтение радиойодтерапии.
Постнова Мария, врач-терапевт, медицинский обозреватель
726 просмотров всего, 1 просмотров сегодня
 Загрузка…
Загрузка… Причины и симптомы гипопаратиреоза, методы лечения — Щитовидная железа
Гипопаратиреоз — это патологическое состояние, характеризующееся недостаточной продукцией паратгормона или нарушением рецепторной чувствительности тканей к нему. Данное заболевание становится причиной нарушения обмена фосфора и кальция.
 В международной классификации болезней эта патология значится под кодом МКБ 10 — Е20. Чаще это патологическое состояние диагностируется у женщин. При тяжелой форме гипопаратиреоза возможна инвалидность, т. к. из-за нарушения обмена кальция и фосфора возможны тяжелые осложнения.
В международной классификации болезней эта патология значится под кодом МКБ 10 — Е20. Чаще это патологическое состояние диагностируется у женщин. При тяжелой форме гипопаратиреоза возможна инвалидность, т. к. из-за нарушения обмена кальция и фосфора возможны тяжелые осложнения.
Причины
Развитие этого патологического состояния может наблюдаться при ряде тяжелых нарушений. У взрослых людей это заболевание может являться результатом:
- воспалительных процессов в железах;
- травм шеи;
- проведенной терапии радиоактивным йодом;
- аутоиммунных заболеваний;
- эндокринных патологий;
- некоторых врожденных патологий.
 У некоторых людей имеется наследственная предрасположенность к развитию гипопаратиреоза.
У некоторых людей имеется наследственная предрасположенность к развитию гипопаратиреоза.
Основные симптомы
Клиническая картина острой формы патологии включает множество признаков, нарастающих на протяжении длительного времени. К проявлениям этой формы относятся: судорожный синдром, симптомы поражения ЦНС, сбои в работе вегетативной системы и трофические изменения.
При судорожном синдроме на фоне гипопаратиреоза наблюдается непреднамеренное сжимание и разжимание мышц-сгибателей конечностей, а также туловища, кишечника, мочевого пузыря, пищевода. Судорожный синдром может затронуть и лицевые мышцы. Перед приступом у пациентов появляются жалобы на покалывания в конечностях, нарушения чувствительности. Судороги на фоне гипопаратиреоза могут сохраняться на протяжении нескольких часов. Они возникают внезапно. Провоцирующими факторами могут быть:
- эмоциональное перенапряжение;
- физические перегрузки;
- резкое выпрямление ног;
- прием горячей ванны.

Чем опасен вторичный гипотиреоз?
Чем лечиться, при обнаружении узлов на щитовидной железе?
Симптомы и лечение аденомы щитовидной железы. Подробнее>>
В тяжелых случаях судорожный синдром, наблюдающийся при этой патологии, сопровождается появлением таких общих симптомов, как:
- тахикардия;
- тошнота;
- нарушение АД;
- рвотные позывы;
- потеря сознания.
При прогрессировании гипопаратиреоза присоединяются признаки нарушения в работе вегетососудистой системы, в том числе:
- повышенное потоотделение;
- головокружение;
- обмороки;
- звон в ушах;
- нарушение равновесия.
 Это патологическое состояние сопровождается нарушениями работы ЦНС:
Это патологическое состояние сопровождается нарушениями работы ЦНС:
- снижение памяти;
- раздражительность;
- депрессия;
- эпилептические припадки.
Трофические изменения на фоне гипопаратиреоза появляются при переходе заболевания в хроническую форму. Этот синдром проявляется сухостью и шелушением кожных покровов. В дальнейшем формируются очаги пигментации и пузырьковая сыпь, заполненная экссудатом. При неблагоприятном течении наблюдается помутнение хрусталика, сопровождающееся снижением остроты зрения.
В дальнейшем развитие гипопаратиреоза может привести к слепоте.
Классификация гипопаратиреоза
В зависимости от характера течения болезни выделяются следующие формы патологии:
- острая;
- латентная;
- хроническая.
Наиболее опасной является острая форма, которая сопровождается тяжелыми симптомами, сложно поддающимися коррекции. При хроническом течении наблюдаются нечастые обострения, возникающие на фоне стрессов и физических перегрузок, инфекций и травм. При латентной форме болезнь может не проявляться какой-либо симптоматикой.
В зависимости от причины выделяются следующие виды гипопаратиреоза:
- посттравматический;
- врожденный;
- идиопатический;
- послеоперационный.
Врожденный вариант возникает в результате аномалий развития паращитовидных желез. Идиопатическая разновидность патологии может возникать в любом возрасте без какой-либо причины. Посттравматический вариант болезни обусловлен кровотечением, возникшим в результате механического воздействия. Послеоперационный гипопаратиреоз развивается после проведенного хирургического вмешательства по удалению щитовидной железы.
Диагностика заболевания
Для постановки диагноза требуется консультация эндокринолога.
 Сначала проводится внешний осмотр и сбор анамнеза, назначается проведение исследований. Лабораторная диагностика включает в себя анализ крови и мочи на содержание паратгормона, кальция и фосфора. Кроме того, назначаются рентгенография, денситометрия и МРТ.
Сначала проводится внешний осмотр и сбор анамнеза, назначается проведение исследований. Лабораторная диагностика включает в себя анализ крови и мочи на содержание паратгормона, кальция и фосфора. Кроме того, назначаются рентгенография, денситометрия и МРТ.
Лечение
После подтверждения гипопаратиреоза назначается специальная диета, предполагающая включение в рацион продуктов с высоким содержанием фосфора, кальция и магния. При обострении следует отказаться от мяса. В схему лечения вводят препараты кальция:
- Глюконат кальция.
- Эргокальциферол.
- Колекальциферол.
- Кальций карбонат.
- Альфакальцидол.
Дополнительно назначается хлорид аммония и разведенная хлористоводородная кислота. В схему лечения вводятся витаминные комплексы. Для устранения симптомов гипопаратиреоза нередко назначают седативные и противосудорожные препараты.
Гипопаратиреоз у детей
У детей наиболее часто встречаются врожденная и идиопатическая формы этого заболевания. Нередко данная патология является результатом врожденного отсутствия вилочковой железы, дефектов сердца и сосудов. Частые приступы судорог у детей способствуют повышению ВЧД, появлению головных болей и отека зрительных нервов. Нередко появление гипопаратиреоза у больных этой возрастной группы сопровождается:
- нарушением формирования зубов;
- аутоиммунным кератоконъюнктивитом;
- катарактой;
- гнездовой или тотальной алопецией;
- недостаточностью надпочечников.
При отсутствии лечения эта патология у детей приводит к необратимому отставанию в умственном и физическом развитии.
Терапия гипопаратиреоза в детском возрасте должна проводиться комплексно и под контролем эндокринолога.
симптомы, диагностика, лечение и профилактика
Патологическое состояние, при котором снижены функции околощитовидных желез и отмечается чрезмерная нервно-мышечная возбудимость, а также болевой судорожный синдром, называется тетанией или гипопаратиреозом, симптомы его обусловлены гипокальциемией. Современная диагностика и правильно подобранный курс терапии позволяют стабилизировать состояние пациента и свести к минимуму последствия недуга.
Классификация гипопаратиреоза
Известно несколько классификаций этого недуга. По характеру патологического процесса различают такие формы, как:
- Латентная – признаки болезни отсутствуют. Для выявления заболевания и установки диагноза проводят диагностические пробы: Хофи, Эрба, Хофмана и Труссо.
- Острая – у индивида наблюдаются частые и довольно сильные судороги.
- Хроническая – приступам сопутствует физическая или психическая нагрузка, стресс, а также травмы.
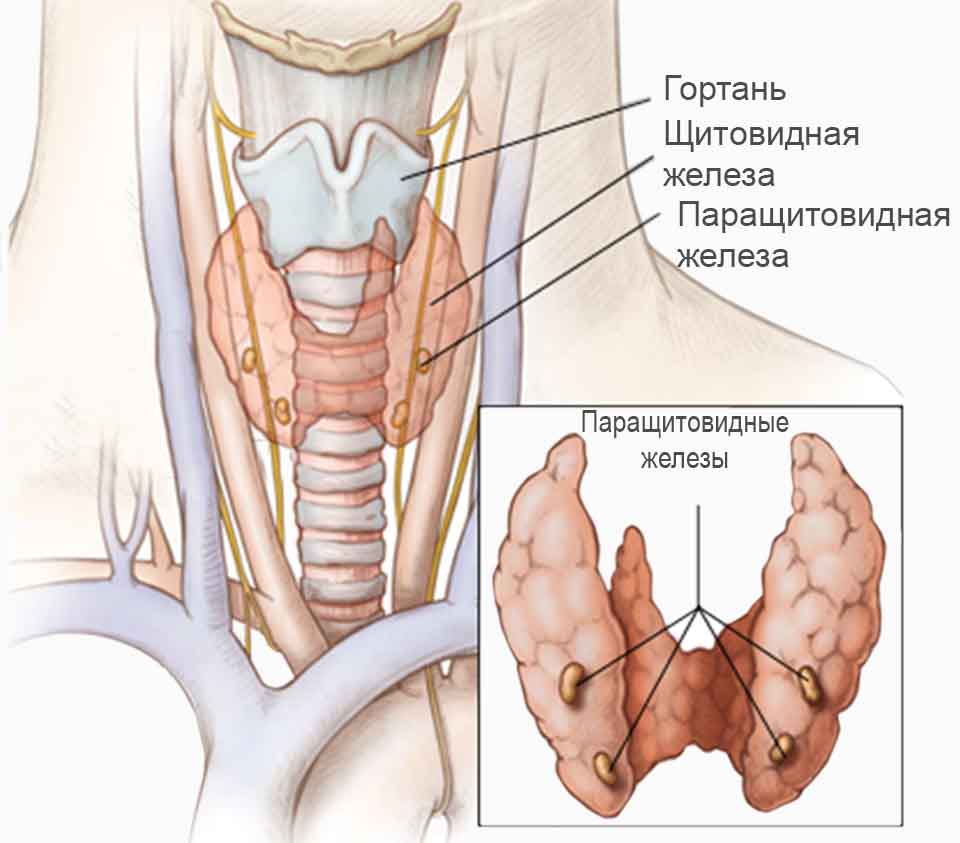
По этиологии выделяют следующие виды:
- Врожденный – неправильное внутриутробное развитие эмбриона способствует развитию этого вида патологии. Признаки болезни проявляются в первые месяцы жизни малютки. Они могут быть как постоянными, так и проходящими.
- Посттравматический – провокационным фактором выступает облучение или инфицирование организма индивида.
- Аутоиммунный – причина кроется в патологических процессах, протекающих в железах внутренней секреции. В основном его диагностируют у детей.
- Послеоперационный – причиной его возникновения являются последствия после операции на щитовидке или шейной области.
В зависимости от содержания магния, который провоцирует развитие гипопаратиреоза, выделяют следующие его виды:
- Псевдогипопаратиреоз – в результате патологических изменений костной системы возникает сбой баланса фосфора и магния, что приводит к отклонениям в физическом и психическом развитии.
- Функциональный – связан с недостаточной концентрацией магния в организме, возникающем на фоне патологии почек, сахарного диабета, приема некоторых медикаментов. В результате происходит сбой в работе паращитовидной железы. При восполнении микроэлемента до нормы, патология исчезает.
- Гипермагеземия – следствие болезни почек, а также лечения препаратами магния.
Диагностика заболевания
У женщин и мужчин одинаковые симптомы гипопаратиреоза. Диагностика этого недуга не представляет трудностей. Доктор оценивает жалобы пациента, анамнез, данные визуального обследования. Информацию о работе паращитовидных желез и о состоянии обмена электролитов получают, изучая следующие результаты анализов:
- Недостаток кальция – гипокальциемия.
- Низкий уровень паратиреоидного гормона в сыворотке крови.
- Малая концентрация кальция в урине — гипокальциурия.
- Увеличенное содержание фосфора – гиперфосфатемия.
- Нехватка костного белка.
При скрытой форме приступы болезни выявляют, используя диагностические пробы:
- Симптом Вейса – сокращение лобной и круговой мышцы век возникает при простукивании специальным молоточком у наружного края глазницы.
- Симптом Труссо при гипопаратиреозе – судороги мышц кисти наблюдаются через две-три минуты при наложении жгута на плечевую область.
- Признак Хвостека – при поколачивании впереди наружного слухового прохода происходит сокращение лицевых мышц в том месте, где выходит лицевой нерв.
Кроме того, выполняют ЭКГ, МРТ, денситометрию. С помощью рентгенографии определяют плотность костей. Проводят дифференциальную диагностику, которая особо важна для постановки правильного диагноза.
Причины возникновения заболевания
Прежде чем рассматривать симптомы и лечение гипопаратиреоза, ознакомимся с причинами его возникновения. Доказано, что этот недуг может являться частью синдрома полигландулярной эндокринной недостаточности, а не только самостоятельной патологией. В этом случае к нему примыкают такие нарушения, как недостаточность надпочечников, функций щитовидки и половых желез. Факторы, провоцирующие заболевание:
- аутоиммунный или инфекционный процесс;
- облучение, вследствие терапии радиоактивным йодом или лучевой терапии;
- удаление части или всей полностью железы;
- отсутствие паращитовидных желез или гипоплазия врожденная;
- сбой снабжения кровью желез или нарушение иннервации.
Такая причина симптомов гипопаратиреоза, как недостаточная концентрация паратгормона в организме индивида, способствует сбою обмена электролитов. Гипокальциемия, которая образовалась из-за ухудшения поглощения кальция в кишечнике и малой реабсорбции в почках, считается одним из проявлений гипопаратиреоза. Кроме того, малую концентрацию в крови кальция, провоцирует сокращение производства в почечных тканях активного метаболита витамина D. Уровень фосфора в сыворотке крови увеличивается в результате снижения фосфатурического действия паратгормона. Эти расстройства ведут к сбою процессов реполяризации в нервных тканях и проницаемости мембран клеток.
Клиническая картина
Симптомы гипопаратиреоза у женщин и мужчин одинаковые. Основное проявление – это возникновение судорожного синдрома (тетания). Перед приступом у индивида:
- мышцы сковываются и немеют;
- конечности становятся холодными;
- над верхней губой появляется ощущение ползания мурашек;
- покалывание в верхних и нижних конечностях.
Тетания является главным признаком недуга. Отмечаются следующие особенности при судорогах:
- Мимических мышц – брови сдвигаются, веки опускаются, челюсть сжимается, а уголки рта опускаются.
- Верхних конечностей – они сгибаются в локтевых и запястных суставах и прижимаются к телу.
- Мышц корпуса – он резко разгибается назад.
- Межреберных мышц, а также живота, шеи и диафрагмы – появляется одышка и трудности с дыханием.
- Гладкой мускулатуры ЖКТ – дисфагия, колики.
- Мышц мочевого пузыря – способствуют анурии.
При спазме коронарных сосудов наблюдается приступ стенокардии.

Судороги при этой патологии очень болезненны. При легкой форме болезни они длятся несколько минут и бывают от одного до двух раз в сутки. При тяжелом течении у индивида регистрируется длительный судорожный припадок, который иногда сопровождается утратой сознания. Таких эпизодов может быть несколько в течение суток.
Симптомы гипопаратиреоза, проявляющиеся нарушением со стороны вегетативной нервной системы:
- головокружение;
- усиленное образование пота;
- учащение пульса;
- отсутствие зрения в темноте;
- звон и закладывание ушей.
Если довольно длительный период организм индивида испытывает нехватку кальция в крови, то это приводит к снижению интеллекта, эмоциональной лабильности, расстройству сна.
Из трофических нарушений следует выделить:
- грибковые поражения дермы;
- катаракту;
- ломкость ногтей;
- экземы;
- шелушение и сухость кожных покровов;
- облысение;
- усиленную пигментацию.
Нелекарственный метод лечения симптомов гипопаратиреоза
Особое внимание при этой патологии уделяют диетическому питанию как детей, так и взрослых. Рацион обогащают кальцием, магнием и обедняют фосфором. Продукты, содержащие большое количество фосфора и кальция, ограничивают. В периоды обострения мясные блюда выводят из меню. В неограниченном количестве можно употреблять фрукты, овощи и молочную продукцию. Рекомендуется включить в рацион продукты, обогащенные эргокальциферолом – яичные желтки, рыбий жир, печень и другие.

Кроме того, всем индивидам показаны солнечные ванны или ультрафиолетовое облучение в умеренных количествах.
Медикаментозное лечение
Применяют комплексные методы лечения симптомов гипопаратиреоза, так как монотерапия не дает ощутимого эффекта. Для приведения уровня кальция до нормальных величин доктора рекомендуют:
- «Кальция глюконат» или «Кальция карбонат» используют с растворами (хлорид аммония, сок желудочный), которые существенно улучшает всасывание микроэлемента из кишечника.
- «Эргокальциферол», «Колекальциферол», «Альфакальцидол» – аналоги витамина D.
Гипокальциемический криз купируют внутривенным введением «Кальция глюконата».
Клиника гипопаратиреоза у детей
В основе комплекса симптомов гипопаратиреоза у детей находится уменьшение в организме количества ионизированного кальция, который способствует увеличению мышечной и нервной возбудимости, что провоцирует судороги. Признаки недуга могут быть незначительными и проявляться похолоданием конечностей, покалыванием и дрожью в мимических мышцах, пальцах, кистях, скованностью, онемением. А также тяжелыми, которые выражаются генерализованными судорогами и тетанией.
Судороги мышц верхних конечностей вызваны сокращением мышц-сгибателей, а при тетании нижних конечностей преобладает тонус подошвенных сгибателей и разгибателей конечностей.
При судорогах мышц лица – челюсть сжимается, брови сдвинуты, уголки рта опущены, веки полуопущены. Такое состояние называется «рыбий рот», или, по-другому, сардоническая улыбка.

Сокращение диафрагмы и межреберных мышц провоцирует болевой синдром в области грудной клетки и расстройство дыхания. При спазме коронарных артерий боль отдает в левую верхнюю конечность и лопатку.
Особо опасен такой симптом гипопаратиреоза, как спазм бронхов и мышц гортани у детишек раннего возраста.
Судороги гладкой мускулатуры ЖКТ и мышц передней стенки живота способствуют болям в области живота. Кроме того, болевой синдром в нижней части живота провоцирует спазм мочевого пузыря.
Мышечные судороги довольно болезненны. При легкой стадии недуга они недлительные и беспокоят один-два раза в неделю. При тяжелой – продолжаются несколько часов и наблюдаются в течение суток неоднократно. Могут появиться неожиданно или под воздействием внешних раздражителей. При спазме мускулатуры у ребенка появляется:
- тошнота;
- жидкий стул;
- рвота;
- усиленное сердцебиение;
- бледные кожные покровы.
Вегетативные нарушения проявляются следующими симптомами гипопаратиреоза:
- повышенной чувствительностью к различным звукам и шуму;
- головокружением;
- усиленным потоотделением;
- ухудшением остроты слуха;
- сбоем сердечных ритмов;
- светобоязнью;
- болями в сердце;
- потерей сознания;
- конъюнктивитом;
- и другими.
Спазмы мышц при бессимптомном течении недуга вызывают:
- интоксикацию;
- сдвиг баланса кислот и щелочей;
- гиповитаминоз витамина D;
- острые инфекции.
Признаки гипопаратиреоза при хроническом течении у детей
Длительное течение болезни провоцирует следующие нарушения:
- ломкость ногтей;
- шелушение, изменение цвета и сухость дермы;
- появление везикул;
- грибковые поражения;
- экзему;
- раннее поседение;
- нарушение роста волос;
- выпадение ресниц и бровей;
- у грудничков наблюдается сбой в последовательности прорезывания зубов;
- детишки отстают в росте;
- мутнеет хрусталик;
- острота зрения падает, развивается слепота.
Дефицит кальция в течение длительного периода снижает память, интеллект и изменяет психику. Наблюдается усталость, утомляемость.
Терапия гипопаратиреоза у детей
Цель лечения симптомов гипопаратиреоза у детей – это поддержание в сыворотке крови определенного количества кальция, что позволит избежать серьезных почечных осложнений. После подбора адекватной дозы витамина D осуществляется ежемесячный контроль концентрации кальция.
При острых проявлениях гипокальциемии проводят ургентные манипуляции, используя следующие медикамент, которые вводят внутривенно струйно:
- «Кальция хлорид» или «Кальция глюконат».
- «Натрия хлорид» или раствор глюкозы.
- «Сульфат магния».

После снятия приступа индивидуально подбирается дозировка витамина D и кальция – «Кальция карбонат» или «Кальция цитрат». При необходимости добавляют препараты магния, который нужны для нормальной выработки паратиреотропного гормона. В последние годы активно используют «Кальцитриол», «Альфакальцидол», которые весьма успешно себя зарекомендовали в лечении гипопаратиреоза. В случае отсутствия лечения симптомов гипопаратиреоза, малыш отстает в умственном и физическом развитии.
Особенности протекания гипопаратиреоза в детском возрасте
У детей в основном диагностируют аутоиммунную форму недуга. Судорожные приступы имеют разные интервалы. Первоначально у детишек болевые ощущения концентрируются в области живота, а далее наблюдаются тонические судороги, при которых голова запрокидывается назад. Когда приступы повторяются часто, то внутричерепное давление повышается, что провоцирует постоянную головную боль и отек дисков зрительного нерва. Слой зубной эмали у таких малышей плохо развит, а сами коронки неправильной формы. Кроме того, зубы прорезаются с опозданием. На фоне гипопаратиреоза у ребенка проявляются следующие болезни:
- хроническая почечная недостаточность;
- облысение;
- кератоконъюнктивит аутоиммунный;
- тиреоидит лимфоцитарный хронический;
- катаракта;
- и другие патологии.
Прогноз и профилактика симптомов гипопаратиреоза
С целью профилактики главного признака заболевания показаны противосудорожные медикаменты. Для предотвращения развития послеоперационного гипопаратиреоза следует придерживаться щадящих оперативных вмешательств. При токсическом зобе с частыми рецидивами надо проводить терапию радиоактивным йодом, ввиду того, что повторное хирургическое вмешательство увеличивает в разы поражение паращитовидных желез. После операций на органах шеи рекомендуется в обязательном порядке активно профилактировать послеоперационные осложнения, которые ухудшают снабжение кровью паращитовидных желез.
При соблюдении регулярного лечения и систематического диспансерного наблюдения (каждые три месяца) прогноз весьма благоприятен. Каждые шесть месяцев индивиду показан осмотр врача-офтальмолога, так как существует высокий риск развития катаракты.

Прочитав статью, вы познакомились с диагностикой, признаками, симптомами и лечением гипопаратиреоза. У женщин и мужчин клинические проявления одинаковы, у детей есть некоторые особенности, которые изложены выше.
причины, симптомы, виды, диагностика и лечение заболевания
Не все знают, что гипопаратиреоз относится к эндокринным заболеваниям и при отсутствии должного лечения приводит к нарушению минерального обмена, судорожному синдрому, трофическим расстройствам, поражению внутренних органов и другим последствиям.
При данной патологии снижается активность паращитовидных желез. Это парный орган, расположенный на щитовидке. Его функциями являются регуляция обмена кальция и обеспечение функционирования мышц, а также нервной системы.

При гипопаратиреозе снижается активность паращитовидных желез.
Причины
Гипопаратиреоз – это заболевание, характеризующееся снижением концентрации в крови паратгормона или нарушением чувствительности к нему клеток. Патология обусловлена несколькими причинами. Главными этиологическими факторами являются следующие:
- опухоли щитовидной железы;
- тиреоидэктомия;
- метастазы в щитовидную железу из других органов;
- травмы шеи;
- внутренние кровоизлияния;
- врожденное недоразвитие органа;
- лечение радиоактивным йодом;
- гипотиреоз;
- недостаточность надпочечников;
- амилоидоз;
- гемохроматоз;
- облучение.
Развитие этой патологии возможно на фоне аутоиммунных заболеваний, когда клетки иммунной системы атакуют собственные ткани, принимая их за антиген. Если точная причина болезни не установлена, то речь идет об идиопатическом воспалении.
Основные симптомы
Гипопаратиреоз отличается специфической клинической картиной, позволяющей дифференцировать его от другой патологии. Главными признаками являются:
- боль в различных участках тела;
- судороги;
- парестезии;
- снижение местной температуры;
- лабильность давления;
- бледность кожных покровов;
- слуховые расстройства;
- нарушение вкуса;
- невротические расстройства;
- нарушение сна;
- эмоциональная неустойчивость;
- трофические нарушения.
Главный симптом этой патологии у женщин и мужчин – судороги. Причиной спазма мышц является нарушение возбудимости. Если имеется гипопаратиреоз, то при судорогах появляется боль. В процесс вовлекаются мышцы конечностей, лица, сосудов, туловища и внутренних органов (сердца, мочевого пузыря, пищевода, желудка).
Судороги имеют следующие особенности:
- длятся минуты или часы;
- в тяжелых случаях появляются несколько раз в день;
- возникают симметрично;
- появляются спонтанно;
- сочетаются с вегетативными расстройствами.

Судороги длятся минуты или часы.
Иногда больные теряют сознание. Гипопаратиреоз проявляется ощущением ползания мурашек, покалыванием или онемением отдельных участков тела. Наличие одышки, кашля, осиплости голоса и ощущения нехватки воздуха указывает на нарушение функции дыхательных мышц. Иногда при недостатке паратгормона нарушается работа миокарда. Проявляется это чувством сердцебиения в груди.
Такую патологию, как гипопаратиреоз, можно заподозрить в процессе осмотра пациента. У больных наблюдаются: выраженное сгибание рук в локте и их приведение к туловищу, опускание уголков рта, опущение век, изменение формы бровей и спазм челюсти. Внешний вид больных меняется. Рвота и диарея свидетельствуют о дисфункции кишечника или желудка. Такая патология, как гипопаратиреоз, может привести к нарушению мочеиспускания в виде болей или острой задержки урины.
Вегетативные изменения при этом заболевании включают гипергидроз (усиленное выделение пота), шум в ушах, снижение остроты сумеречного зрения и обоняния, тугоухость и расстройство температурной чувствительности.
Данная патология и обусловленный им недостаток кальция вызывают снижение интеллекта, ухудшение памяти и неустойчивость настроения.
При хроническом течении болезни поражается кожа и придатки.
Классификация гипопаратиреоза
В МКБ 10 прописаны различные формы данной патологии. В зависимости от характера течения гипопаратиреоз подразделяется на острый, хронический и скрытый. В последнем случае симптомы отсутствуют. Изменения выявляются в ходе лабораторных и инструментальных исследований. В зависимости от этиологического фактора выделяют травматическую, идиопатическую, аутоиммунную и врожденную формы заболевания. После хирургических вмешательств часто развивается послеоперационный гипопаратиреоз.
Диагностика заболевания
Решающее значение имеет лабораторная диагностика. В урине и крови больного определяется уровень паратгормона, кальция и фосфора. При данной патологии фосфор и кальций в моче снижены. В крови недостаточно паратгормона. Отмечаются гипокальциемия и гиперфосфатемия. Дополнительно проводятся общие клинические анализы, МРТ или КТ, денситометрия, рентгенография, неврологический осмотр и опрос.

Дополнительно проводятся общие МРТ.
Лечение
Гипопаратиреоз лечится после консультации с эндокринологом. Своевременная терапия позволяет предупредить развитие инвалидности. Главными аспектами лечения являются:
- прием препаратов кальция;
- прием витамина D и минеральных добавок;
- ультрафиолетовое облучение;
- принятие солнечных ванн;
- соблюдение молочной диеты;
- применение противосудорожных лекарств.
При нарушении обмена кальция нужно обогатить рацион творогом, йогуртами, субпродуктами, яичным желтком, овощами и фруктами. Блюда должны быть богаты кальцием и магнием, но бедны фосфором. Нужно отказаться от мяса. Если гипопаратиреоз обусловлен патологией щитовидной железы, то можно начинать терапию радиоактивным йодом.
Гипопаратиреоз у детей
Данное эндокринное заболевание может развиться и у ребенка. Оно часто протекает скрыто. Причинами могут быть: патология беременности, сахарный диабет у будущей мамы и гестоз. Иногда дети появляются на свет с врожденной формой заболевания. Таким образом, гипопаратиреоз является распространенной эндокринной патологией.
симптомы и лечение у женщин
Что такое гиперпаратиреоз?
Гиперпаратиреоз – это заболевание, характеризующееся избытком паратиреоидного гормона в кровотоке. Паращитовидные железы расположены в области шеи на поверхности щитовидной железы и выделяют гормон, называемый паратиреоидным гормоном (паратгормон).
Основная задача паращитовидных желез – регулировать уровень кальция и фосфора в организме. У каждого человека четыре маленькие паращитовидные железы, которые обычно имеют размер рисового зерна (3).
Обычно, когда уровень кальция снижается, организм вырабатывает больше паратиреоидного гормона (ПТГ) для восстановления его уровня. И когда уровень кальция увеличивается, организм вырабатывает меньше паратиреоидного гормона, поэтому уровни снижаются. Люди с гиперпаратиреозом имеют слишком много кальция в крови и ниже нормального (или иногда почти нормальное) количества фосфора.
Паратиреоидный гормон выполняет следующие важные функции (4):
- Стимулирует кости выделять кальций и фосфат в кровоток.
- Заставляет почки выделять меньше кальция в мочу.
- Заставляет почки выделять больше фосфата в кровь.
- Стимулирует пищеварительный тракт усваивать большее количество кальция.
- Заставляет почки активировать больше витамина D, что позволяет увеличить усвоение кальция.
Существует два основных типа гиперпаратиреоза:
- Первичный гиперпаратиреоз: Возникает, когда увеличивается одна или несколько паращитовидных желез. Это вызывает избыточное производство паратиреоидного гормона и высокий уровень кальция в крови (гиперкальциемия).
- Вторичный гиперпаратиреоз: Возникает в результате другого заболевания, такого как заболевание почек или дефицит витамина D. Это приводит к низким уровням кальция. Низкий уровень кальция в крови вызывает увеличение производства паратиреоидных гормонов.
- Нормокальцемический первичный гиперпаратиреоз: Это когда уровни паратиреоидных гормонов выше, чем обычно, но уровень кальция в крови нормальный. У многих пациентов с нормокальцемическим первичным гиперпаратиреозом будет продолжать развиваться классический первичный гиперпаратиреоз.
Симптомы и признаки гиперпаратиреоза
Симптомы гиперпаратиреоза у женщин возникают, когда органы или ткани повреждены, или не функционируют должным образом из-за аномально высоких уровней кальция, циркулирующих в крови и моче. Также может наблюдаться слишком мало кальция в костях и повреждение почек.
Минерал кальций очень важен для многих функций организма, за исключением того, что он укрепляет кости. Кальций является самым распространенным минералом в организме, и почти 99% кальция организма хранится в структуре костей и зубов. Кальций необходим для поддержания здоровья зубов, передачи нервных сигналов, сокращения мышц и работы с другими минералами, такими как фосфор и магний для многих других функций.
Часто симптомы гиперпаратиреоза могут быть неспецифическими и очень слабо выраженными, поэтому их можно принять за другую проблему со здоровьем или просто проигнорировать. Когда женщина испытывает симптомы, наиболее распространенными из них являются (5):
- Хрупкие кости, боль в суставах и костях и повышенная восприимчивость к переломам (остеопороз).
- Камни в почках (избыток кальция в моче может вызвать небольшие, твердые отложения кальция, которые очень болезненны).
- Чрезмерное мочеиспускание.
- Боль в животе и запор.
- Усталость, слабость и чувство истощения.
- Тошнота, рвота или потеря аппетита.
- Спутанность сознания, потеря памяти и забывчивость.
- Депрессия.
- Покалывание в руках и ногах.
- Скованность и болезненность мышц.
- Повышенный риск сердечно-сосудистых заболеваний.
- Повышенный риск осложнений у новорожденных, которые рождаются у матерей с нелеченым гиперпаратиреозом.
Может ли гиперпаратиреоз вызвать увеличение массы тела? Некоторые исследования показывают, что многие взрослые женщины с первичным гиперпаратиреозом имеют больший вес, чем взрослые женщины того же возраста без этого заболевания (6).
Первичный гиперпаратиреоз также может быть связан с увеличением распространенности гипертонии, резистентности к инсулину, проблем с липидами/жирами/холестерином и сердечно-сосудистых заболеваний.
Если женщина чувствует себя очень измученной, подавленной и немотивированной, чтобы хорошо питаться или оставаться физически активной, гиперпаратиреоз может привести к увеличению веса. Однако это заболевание также может вызывать потерю аппетита, тошноту и потенциально снижение массы тела.
Причины и факторы риска развития гиперпаратиреоза
Гиперпаратиреоз возникает, когда выделяется слишком много паратиреоидного гормона, что приводит к увеличению абсорбции кальция в пищеварительном тракте и высвобождению накопленного в костях кальция.
Примерно у 90% людей с первичным гиперпаратиреозом основной причиной является нераковая опухоль (аденома) в одной или нескольких паращитовидных железах. У других 10% людей с этим заболеванием паращитовидные железы расширяются и производят слишком много гормона.
В редких случаях гиперпаратиреоз вызывает раковая опухоль, расположенная на одной или нескольких паращитовидных железах. Случаи рака паращитовидной железы составляют менее 1% от общего числа пациентов с первичным гиперпаратиреозом. Когда опухоль образуется или развивается рак, это мешает способности паращитовидной железы регулировать количество вырабатываемого ПТГ.
Факторы риска гиперпаратиреоза включают:
- Женский пол, поскольку это заболевание чаще встречается у женщин (особенно женщин в постменопаузе), чем у мужчин. В развитых странах, по оценкам, примерно одна из 500 женщин старше 60 лет имеет это заболевание (7).
- Пожилой возраст.
- Прохождение лучевой терапии в области шеи, например, для лечения рака.
- Генетическая предрасположенность или семейная история гиперпаратиреоза.
- Множественная эндокринная неоплазия, которая является редким наследственным состоянием.
- История болезни почек или почечной недостаточности. Ваши почки превращают витамин D в форму, которую может использовать ваш организм. Также следует помнить, что витамин D необходим для регулирования уровня кальция. Хроническая почечная недостаточность является наиболее распространенной причиной вторичного гиперпаратиреоза.
- Сильный дефицит кальция.
- Сильный дефицит витамина D, который влияет на усвоение кальция.
- Прием лекарственных препаратов, таких как литий, который чаще всего используется для лечения биполярного расстройства.
Стандартное лечение гиперпаратиреоза
Гиперпаратиреоз обычно обнаруживается посредством обычного анализа крови, который может указывать на то, что у вас повышенный уровень кальция в крови. Общеизвестно, что диагноз может быть сделан еще до того, как у женщины появятся какие-либо заметные симптомы.
К другим тестам, которые могут быть использованы для подтверждения диагноза гиперпаратиреоза, относятся:
- Тест на минеральную плотность кости для измерения уровней кальция и других минералов в костях.
- Анализ мочи, чтобы определить, сколько кальция выделяется в вашей моче.
- Ультразвуковое исследование, чтобы посмотреть на ткань вокруг паращитовидных желез
- УЗИ почек, чтобы проверить аномалии.
- Компьютерная томография с внутривенным контрастированием.
- Радионуклидная диагностика, посредством которой производится оценка функциональной активности образований паращитовидных желез.
Как традиционно лечат гиперпаратиреоз у женщин? Если существует лишь небольшой риск осложнений, таких как низкая плотность костной ткани или камни в почках, лечение обычно не производят. Когда это заболевание требует лечения, обычно это делают следующим образом:
- Хирургия для удаления пораженной паращитовидной железы (паратиреоидэктомия) (8). Хирургия – наиболее распространенный метод лечения первичного гиперпаратиреоза. Цель этой операции – удалить любую аномальную ткань в паращитовидной железе, которая влияет на выработку гормонов. Хирургия гиперпаратиреоза обычно эффективна, так как решает проблему примерно в 90-95% случаев (9).
- Прием кальцимиметиков, таких, как Цинакалцет, которые заставляют паращитовидные железы выделять меньше паратиреоидного гормона, имитируя действие кальция (10).
- Заместительная гормональная терапия, которая может помочь костям удерживать кальций.
- Прием бисфосфонатов, которые помогают остановить потерю кальция в костях и снизить риск переломов.
Когда считается уровень паратиреоидного гормона (ПТГ) высоким? Нормальный/средний уровень ПТГ составляет от 10 до 65 пг/мл. Гиперпаратиреоз можно диагностировать или подозревать, когда уровни ПТГ выше этого нормального диапазона. Однако, как правило, необходимы другие тесты для подтверждения гиперпаратиреоза, а не только одно это значение (11).
6 естественных способов лечения симптомов гиперпаратиреоза
Существует несколько естественных способов безмедикаментозного лечения гиперпаратиреоза у женщин, о которых и пойдет речь ниже.
1. Диета при гиперпаратиреозе
Какие продукты вы должны есть при гиперпаратиреозе?
Чтобы предотвратить дефицит кальция, который может усугубить симптомы и осложнения гиперпаратиреоза, важно употреблять в пищу продукты с высоким содержанием кальция. Взрослым женщинам в возрасте от 10 до 50 лет требуется около 1000 миллиграммов кальция в день, или 1200 миллиграммов в день для женщин в возрасте от 51 года и старше.
- К лучшим источникам кальция относятся: Молочные продукты (коровье и козье молоко, кефир, йогурт или выдержанные твердые сыры), зеленые листовые и другие овощи, такие как брокколи, брокколи рааб (рапини), кудрявая капуста, пекинская капуста, ботва, окра, швейцарский мангольд, стручковая фасоль, морковь, репа, ревень и кресс-салат, миндаль, фасоль белая Нэви, коровий горох, органический эдамамэ/тофу, тортильи с лаймом, сардины, камбала, моллюски, морские водоросли, семена кунжута, семена подсолнечника, картофель, ягоды, инжир и апельсины.
- К другим продуктам, которые могут помочь в лечении гиперпаратиреоза, относятся: Продукты с высоким содержанием магния, такие как все виды зеленых листовых овощей, какао, авокадо, бананы, полезные жиры, такие как оливковое масло и кокосовое масло, органическое мясо, свежие травы и специи.
- Обязательно пейте много воды: Чтобы предотвратить образование камней в почках выпивайте один стакан воды каждые 1-2 часа или пока вы не заметите, что ваша моча очень светло-желтая. Чтобы защитить почки, лучше пить по крайней мере шесть-восемь стаканов воды каждый день.
- Избегайте употребления некоторых продуктов: Вы получите максимальную пользу от кальция, если будете избегать продуктов, вызывающих воспаление, ухудшение здоровья кишечника и препятствующих усвоению питательных веществ. К воспалительным продуктам, которых следует избегать, относятся продукты с добавленным сахаром, обработанные зерна, рафинированные растительные масла и синтетические ингредиенты.
Имейте в виду, что, если вы подверглись хирургическому вмешательству при гиперпаратиреозе, у вас могут возникнуть боль в горле и проблемы с жеванием в течение нескольких дней или более после операции. В связи с этим попробуйте несколько дней употреблять в пищу мягкие или полутвердые продукты, такие как коктейли, овсянка, авокадо, банан, картофельное пюре, супы или пудинги.
2. Минимизация боли в костях и суставах
Постарайтесь на сколько это возможно оставаться физически активными и ежедневно заниматься растяжками для поддержания гибкости и уменьшения скованности. Регулярные физические упражнения, особенно силовые тренировки, также важны для поддержания сильных костей. Кроме того, упражнения могут помочь снизить риск возникновения таких осложнений, как сердечно-сосудистые заболевания.
Вот также другие способы лечения боли в костях и суставах:
- Применение эфирного масла перечной мяты в пораженной области
- Занятия йогой или тайцзицюань
- Прием теплых ванн с солью Эпсома
- Массажная терапия или иглоукалывание
- Прием противовоспалительных добавок, включая куркуму и омега-3 жирные кислоты
- Получение достаточного количества сна
3. Борьба с тошнотой и потерей аппетита
Если вы боретесь с тошнотой, рвотой или потерей аппетита, эти советы могут помочь:
- Избегайте продуктов, которые могут ухудшить пищеварение, включая жирные продукты, продукты с высоким содержанием натрия, слишком много животного белка, специи, растительное масло или сыр. Ешьте меньшими порциями в течение дня, а не от одного до трех больших блюд.
- Удостоверьтесь, что вы пьете много жидкости, например, питьевой воды или травяного чая, и едите свежие фрукты и овощи.
- Добавьте лимонный и лаймовый сок в воду и выпейте ее в течение дня.
- Попробуйте употреблять имбирный корень, имбирный чай, используя имбирные эфирные масла или принимайте имбирные капсулы несколько раз в день. Прием витамина B6 один-три раза в день, может также сдерживать тошноту.
- Бывайте на свежем воздухе. Постарайтесь на свежем воздухе как можно дольше выполнять легкие упражнения, поскольку это может помочь вам отрегулировать ваш аппетит.
- Вот также эфирные масла, которые могут помочь успокоить ваш желудок и улучшить ваше настроение или аппетит: имбирное, ромашковое, лавандовое, масло ладана, перечной мяты и лимона.
- Получайте достаточное количество сна, так как усталость может вызвать у вас плохое самочувствие.
4. Контроль депрессии и усталости
Если вы чувствуете себя подавленными, вялыми и не похожими на себя, рассмотрите психотерапию, решение-фокусированную психотерапию, когнитивно-поведенческую психотерапию или интерперсональную (межличностную) психотерапию.
Также старайтесь есть цельные продукты, которые поддерживают производство нейромедиаторов, контролирующих ваше настроение, уровни энергии и аппетит. Кроме того, поднять настроение вам могут помочь добавки, такие как омега-3, пробиотики, витамины группы B, зверобой и адаптогенные травы, такие как родиола и ашваганда.
Вот также другие способы контроля стресса и поддержки психического здоровья: физические упражнения, полноценный сон, поиск социальной поддержки, проведение времени на свежем воздухе, медитация, иглоукалывание, ведение журнала, чтение и волонтерство.
5. Предотвращение дефицита витамина D
Витамин D помогает поддерживать надлежащие уровни кальция в крови и помогает вашей пищеварительной системе усваивать кальций из пищи. Стандартная рекомендация относительно дозировки витамина D составляет 600 международных единиц (МЕ) витамина D в день для женщин в возрасте от 7 до 70 лет и 800 МЕ в день для женщин в возрасте 71 год и старше.
Самый лучший способ предотвратить дефицит витамина D – прием солнечных ванн. Ваш организм производит витамин D, когда ваша кожа подвергается воздействию солнечного света. В меньшей степени вы также можете потреблять витамин D из своего рациона.
Старайтесь ежедневно проводить около 15-20 минут на солнце без солнцезащитного крема, позволяя солнечным лучам попадать на как можно большую площадь вашей кожи. Зимой или если вы не можете проводить время на открытом воздухе, вы можете ежедневно принимать добавки витамина D.
Поговорите со своим врачом о том, следует ли вам принимать добавки витамина D и кальция круглый год, поскольку необходимо постоянно поддерживать его нормальный уровень (13).
6. Избегайте курения и некоторых лекарств
Курение может привести к различным проблемам со здоровьем, включая ослабление ваших костей и способствуя развитию сердечно-сосудистых заболеваний. Поговорите со своим врачом или терапевтом о том, как лучше всего бросить курить, например, присоединиться к группе анонимных курильщиков, использовать никотиновый пластырь или попробовать гипноз, медитацию или другие методы.
Вы также должны избегать употребления большого количества алкоголя или приема препаратов, повышающих выведение кальция из организма, включая некоторые диуретики и литий (12).
Обсудите любые лекарства, которые вы принимаете с вашим врачом, чтобы убедиться, что они не ухудшают ваше состояние.
Меры предосторожности
Посетите своего врача или эндокринолога (который специализируется на заболеваниях, связанных с гормонами), если у вас возникнут какие-либо признаки или симптомы гиперпаратиреоза. Симптомы могут включать усталость, депрессию, суставную и костную боль и т.д.
Имейте в виду, что многие симптомы гиперпаратиреоза могут быть вызваны различными заболеваниями, включая аутоиммунные заболевания, генетические расстройства или другие заболевания щитовидной железы.
Существуют также заболевания, которые могут привести к высоким уровням кальция в крови, например, саркоидоз, множественная миелома, болезнь Педжета, молочно-щелочной синдром, высокий уровень витамина D и распространенные раковые опухоли, такие как рак молочной железы, рак легких и рак почки.
Чем раньше выявить и начать лечение гиперпаратиреоза, тем лучше. Ранний, точный диагноз и соответствующее лечение могут помочь исправить заболевание и предотвратить ухудшение симптомов.
Подведем итог
- Гиперпаратиреоз – это заболевание, характеризующееся избытком паратиреоидного гормона в кровотоке. Паращитовидные железы расположены в области шеи на поверхности щитовидной железы. Они выделяют гормон под названием паратиреоидный гормон. Основная задача паращитовидных желез – регулировать уровень кальция и фосфора в организме.
- Симптомы гиперпаратиреоза не всегда возникают, но если заболевание проявляет себя, то вы можете испытывать усталость, боли в костях и суставах, слабость, потерю аппетита, чрезмерное мочеиспускание и спутанность сознания.
- Гиперпаратиреоз влияет на уровень кальция, который оказывает влияние на органы и ткани, включая сердце, кости, зубы и почки. Нелеченый гиперпаратиреоз может вызывать такие осложнения, как камни в почках, сердечно-сосудистые заболевания и остеопороз.
- К факторам риска развития гиперпаратиреоза относятся: женский пол, возраст старше 60 лет, дефицит кальция и витамина D, проведение лучевой терапии, генетические факторы/семейная история болезни, заболевание почек и почечная недостаточность или прием лития.
- Стандартными методами лечения гиперпаратиреоза является хирургическая операция, заместительная гормональная терапия и/или лекарства, включая кальцимиметики и бисфосфонаты.
- Существуют также естественные методы, которые могут помочь в лечении симптомов и восстановлении. К ним относятся: здоровая диета, лечение боли в костях и суставах с помощью упражнений и многого другого, уменьшение депрессии и усталости, предотвращение дефицита витамина D, отказ от курения и контроль тошноты.
 Хирургическое удаление. Становится осложнением оперативных вмешательств на щитовидной железе. Самый неблагоприятный исход – удаление всех околощитовидных образований. Даже при сохранении железистой ткани нарушения кровоснабжения оканчиваются фиброзом и потерей функциональных возможностей.
Хирургическое удаление. Становится осложнением оперативных вмешательств на щитовидной железе. Самый неблагоприятный исход – удаление всех околощитовидных образований. Даже при сохранении железистой ткани нарушения кровоснабжения оканчиваются фиброзом и потерей функциональных возможностей.