ОРВИ — описание, симптомы, причины, лечение и профилактика ОРВИ
Что такое ОРВИ?
ОРВИ (острая респираторная вирусная инфекция) – заболевание дыхательных путей, причиной которого является попадание в организм вирусной инфекции. Среди возбудителей, наиболее частыми являются – вирусы гриппа, парагриппа, аденовирусы и риновирусы.
В зону поражения ОРВИ входят — нос, околоносовые пазухи, горло, гортань, трахея, бронхи, легкие. Под «прицелом» также находится конъюнктива (слизистая оболочка глаза).
Заболевание ОРВИ является одним из самых распространенных инфекционных болезней. Больше всего ней болеют дети, посещающие детский сад, школу – до 10 раз в год. Это обусловлено еще не сформировавшимся иммунитетом, близком контакте друг с другом, отсутствие знаний и/или нежелание соблюдать превентивные меры во избежание заражения. Другими группами, входящими в зону риска являются студенты, учителя, офисные сотрудники, медработники и другие.
Как передается ОРВИ?
ОРВИ передается преимущественно воздушно-капельным путем (при чихании, кашле, близком разговоре), однако возможно заражение при прямом контакте с возбудителем (поцелуи, рукопожатия и дальнейший контакт рук с ротовой полостью) или контакте с предметами носителя инфекции (посуда, одежда). Когда человек подхватывает инфекцию, он сразу же становится ее носителем. При первых же признаках ОРВИ (общее недомогание, слабость, насморк) – больной начинает заражать всех, кто его окружает. Как правило, первый удар берут на себя родные, рабочий коллектив, люди в транспорте.
Инкубационный период и развитие ОРВИ
Во время контакта человека с инфекцией, вирус в начале оседает на слизистой оболочке верхних дыхательных путей (нос, носоглотка, рот), своей потенциальной жертвы. Далее инфекция начинает выделять токсины, которые всасываются в кровеносную систему и разносятся кровью по всему организму. Когда у пациента поднимается температура тела, это свидетельствует о том, что инфекция уже попала в кровеносную систему и включились защитные функции организма, т.к. повышенная температура фактически уничтожает вирус и производные ним токсины.
Инкубационный период острой респираторной вирусной инфекции составляет около 2 дней, т.е. от попадания вируса на слизистую и до появления первых симптомов заболевания.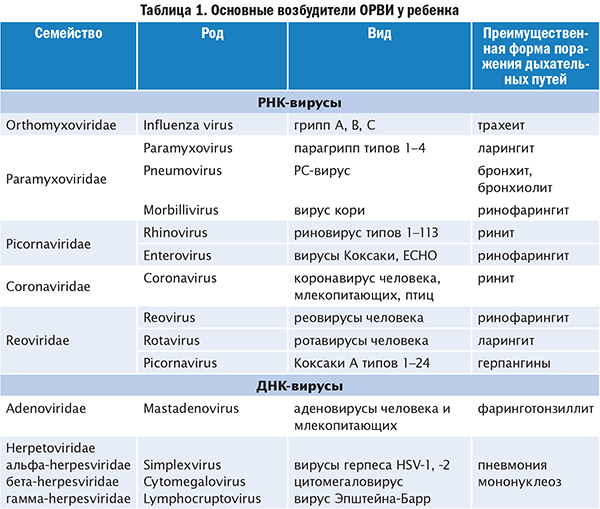
После перенесенной болезни иммунитет не вырабатывает стойкость к ОРВИ, что обусловлено с большим количеством различных вирусов и их штаммами. Более того, вирусы подвержены мутации. Это приводит к тому, что взрослый человек может болеть ОРВИ до 4 раз в год.
Чем отличаются ОРВИ, ОРЗ и простуда?
У многих людей существует множество неточностей и неясностей по этому вопросу, поэтому, коротко пробежимся по теме, и узнаем, чем отличаются данные термины.
ОРВИ – заболевание вирусной этиологии, т.е. причина болезни – вирусная инфекция.
ОРЗ (острое респираторное заболевание) — собирательное название инфекционных заболеваний дыхательных путей. Применяется в случае, если точная причина болезни органов дыхания не установлена, т.е. причиной может быть как вирус, так и бактерия. В группу ОРЗ заболеваний входят – ОРВИ, грипп, парагрипп и др.
Простуда – разговорный термин, подразумевающий под собой ОРВИ-заболевания.
Симптомы ОРВИ
Начало ОРВИ характеризуется такими симптомами, как заложенность носа, насморк, зуд в носу, чихание и покраснение глаз. При этом выделяемый слизистый секрет жидкий и прозрачный.
Через сутки секрет становится вязким и густым, а его цвет приобретает желтоватый или зеленоватый оттенки. Температура тела начинает подниматься до 37,5-38 °С, что свидетельствует о начале борьбы иммунной системы с инфекцией.
Среди других признаков ОРВИ различают:
ОРВИ у маленьких детей может сопровождаться:
Осложнения ОРВИ
Если при ОРВИ не принять необходимых мер по его лечению, могут развиться осложнения, которые выражаются в развитии следующих болезней и состояний:
Причины ОРВИ
Первым фактором, который приводит к заболеванию ОРВИ, как уже и отмечалось выше, является попадание в организм вирусной инфекции – вирусы гриппа (типы А, В, С), парагриппа, аденовирусы, риновирусы, реовирусы, респираторно-синцитиальный вирус (РСВ), энтеровирусы (Коксаки), коронавирусы и другие.
Вторым фактором, который приводит к развитию ОРВИ – ослабленный иммунитет, который выполняет защитные функции организма от тех самых инфекций.
Иммунная система ослабляется в основном из-за:
- некачественного питания — недостаток в пище витаминов и микроэлементов, а также употребление малополезной и вредной пищи;
- переохлаждения организма;
- стрессов, которые пагубно воздействуют на иммунитет не меньше, чем переохлаждение организма;
- хронических заболеваний, таких как – сахарный диабет, язва, бронхит, пневмония и др.;
- обильного приема различных лекарственных препаратов;
- неблагоприятная экологическая обстановка в месте проживания или работы.
Диагностика ОРВИ
Чтобы поставить диагноз «ОРВИ» необходимо тщательное лабораторное исследование, на которое может уйти около недели, поэтому чаще всего при наличии вышеперечисленных симптомов ставится диагноз – ОРЗ (Острое респираторное заболевание).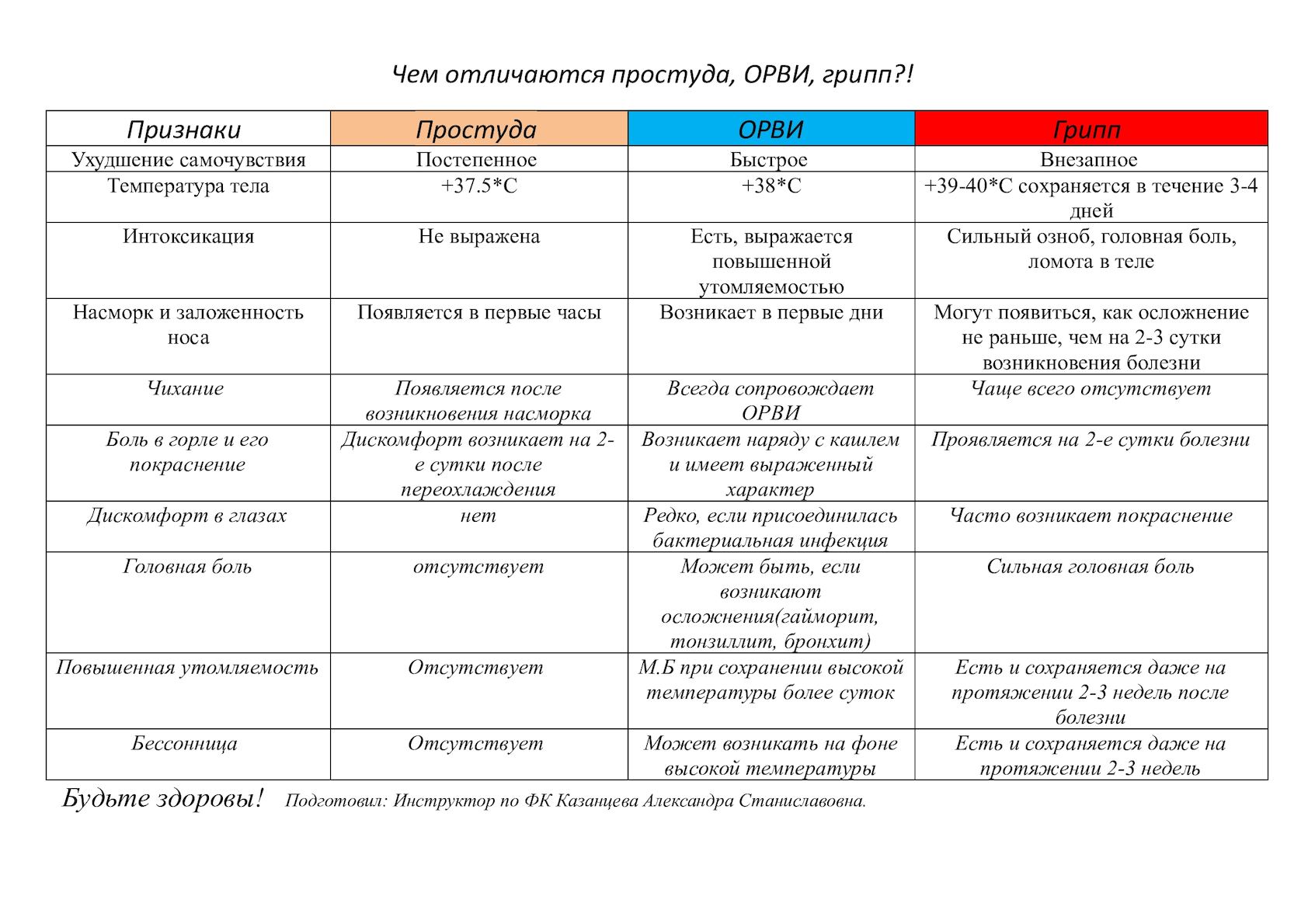
Диагноз «ОРВИ» обычно ставят в том случае, если в данном регионе, т.е. месте проживания пациента было достаточно много других подобных случаев заболевания, и лабораторное исследование проводилось ранее.
Для диагностики же ОРВИ обычно используют следующие методы обследования:
- Осмотр пациента;
- Иммуннофлюоресцентную экспресс-диагностику;
- Бактериологическое исследование.
Дополнительно может быть назначен рентген придаточных пазух носа (синусов) и грудной клетки.
- < Назад
- Вперёд >
Простуда у ребёнка: как лечить ее правильно
Многие родители готовы к тому, что малыши будут подхватывать распространенные, в том числе сезонные инфекции, что характерно именно для детского возраста. Некоторые родители заранее изучают методы лечения ОРВИ и простуд, читают об этом у опытных мамочек в блогах и дневниках, советуются со знакомыми врачами, смотрят медицинские программы.
Что такое ОРЗ и ОРВИ
Чаще всего дети сталкиваются с острыми респираторными заболеваниями, именуемыми сокращенно ОРЗ или простудами. Особенно это проявляется при посещении детских коллективов, где они контактируют с другими малышами, и фактически обмениваются различными возбудителями. Мамам «детсадовских» ребятишек очень хорошо знакома фраза: «2 дня ходим, потом 2 недели — на больничном».
 Например, слизистые носовые выделения свидетельствуют в пользу острой респираторной вирусной инфекции, которая обычно начинается с легкого недомогания, снижения аппетита, капризности, нарушения сна у ребенка. Это продромальный период, он длится от нескольких часов до 1-2 дней. А такая вирусная инфекция как грипп начинается остро, сразу с очень высокой температуры, интоксикации, продромального периода почти нет, сухой кашель появляется в поздние сроки болезни. Часто ОРВИ проходит с катаральными симптомами: заложенность носа, изменение оттенка голоса, «круги», «синева» под глазами, насморк, отделяемое из носа, кашель, боли в горле и при глотании.
Например, слизистые носовые выделения свидетельствуют в пользу острой респираторной вирусной инфекции, которая обычно начинается с легкого недомогания, снижения аппетита, капризности, нарушения сна у ребенка. Это продромальный период, он длится от нескольких часов до 1-2 дней. А такая вирусная инфекция как грипп начинается остро, сразу с очень высокой температуры, интоксикации, продромального периода почти нет, сухой кашель появляется в поздние сроки болезни. Часто ОРВИ проходит с катаральными симптомами: заложенность носа, изменение оттенка голоса, «круги», «синева» под глазами, насморк, отделяемое из носа, кашель, боли в горле и при глотании. В первую очередь нужно запомнить, что родителям не стоит паниковать, если у ребенка поднялась температура и возникли прочие неприятные симптомы простуды. Любое настроение матери передается малышу. Простуда при грамотном подходе просто ОБЯЗАНА пройти за 5-7 дней без осложнений. И важно знать, что лечение простуды является комплексным, куда входят основные препараты – противовирусные, антибактериальные и пр.
 , а также средства симптоматической терапии. Не стоит надеяться только на одно какое-то лекарство, как на панацею, волшебную пилюлю из рекламы или совета работника аптеки.
, а также средства симптоматической терапии. Не стоит надеяться только на одно какое-то лекарство, как на панацею, волшебную пилюлю из рекламы или совета работника аптеки. Как лечить?
Противовирусные препараты. Сейчас встречается много недостоверной информации в отношении противовирусных препаратов. Им приписывают мифические побочные эффекты и действия. Если такое исходит от врача, то он должен предоставить подтверждающие его точку зрения данные в официальных источниках, которыми являются государственные медицинские учреждения, крупные научные журналы.
Антибиотики. Что касается антибиотиков, то в настоящее время их применение ограничено очень четкими показаниями, противопоказаниями, возрастом больного и т.д. Кроме того, антибиотики, особенно при бесконтрольном, частом применении, способствуют образованию новых, трудно поддающихся лечению штаммов вредных бактерий. Обычно на фоне лечения антибиотиками принято назначать биопрепараты – живые микробы, составляющие кишечной микрофлоры человека. Но существует мнение, что антибиотик губительно действует и на эти бактерии и такая терапия не приносит желаемого результата.
Но существует мнение, что антибиотик губительно действует и на эти бактерии и такая терапия не приносит желаемого результата.
Вспомогательные средства. В лечении простуды любого происхождения используются средства симптоматической терапии, действие которых направлено против симптомов болезни. Они называются вспомогательными, так как именно помогают облегчить течение простуды. Они не избавляют от причины ОРВИ, а против вирусов работают собственные антитела ребенка.
Чем лечить насморк? При насморке проводят туалет носа с солевыми растворами. Процедура простая, но требует определенных навыков и осторожности. Для этого следует усадить ребенка к себе спиной, предварительно очистить ему нос. У малышей это можно сделать при помощи ватных палочек (у детей до полугода только обычными ватными турундочками), а в старшем возрасте дети уже могут сами высмаркиваться. После этого нужно приподнять подбородок, удерживая лицо ребенка своей ладонью в приподнятом состоянии. С помощью пипетки закапать в оба носовые хода солевой раствор, опустить голову ребенка вперед. Из носа может вылиться часть лекарства, но результат такой процедуры все равно будет достигнут. Если особых рекомендаций педиатра заболевшего ребенка нет, можно пользоваться пипеткой и обычным физиологическим раствором. Но предпочтительнее стерильным раствором на основе морской воды. Заблуждение думать, что промывание носа ребенка вызовет привыкание или сопли сами вытекут. Часть, конечно, может вытечь наружу, но если не очищать нос, высок риск распространения инфекции в ниже лежащие дыхательные пути, развития таких осложнений, как воспаление трахеи, бронхов, легких.
С помощью пипетки закапать в оба носовые хода солевой раствор, опустить голову ребенка вперед. Из носа может вылиться часть лекарства, но результат такой процедуры все равно будет достигнут. Если особых рекомендаций педиатра заболевшего ребенка нет, можно пользоваться пипеткой и обычным физиологическим раствором. Но предпочтительнее стерильным раствором на основе морской воды. Заблуждение думать, что промывание носа ребенка вызовет привыкание или сопли сами вытекут. Часть, конечно, может вытечь наружу, но если не очищать нос, высок риск распространения инфекции в ниже лежащие дыхательные пути, развития таких осложнений, как воспаление трахеи, бронхов, легких.
Если насморк обильный, водянистый, мучительный, сопровождается заложенностью носа, применяют сосудосуживающие препараты (на основе оксиметазолина, ксилометазолина) в виде капель перед сном, перед прогулкой с ребенком. Это помогает малышу хорошо отдохнуть во сне, не просыпаясь, а на прогулке нормально дышать носом, не захватывая ртом холодный воздух.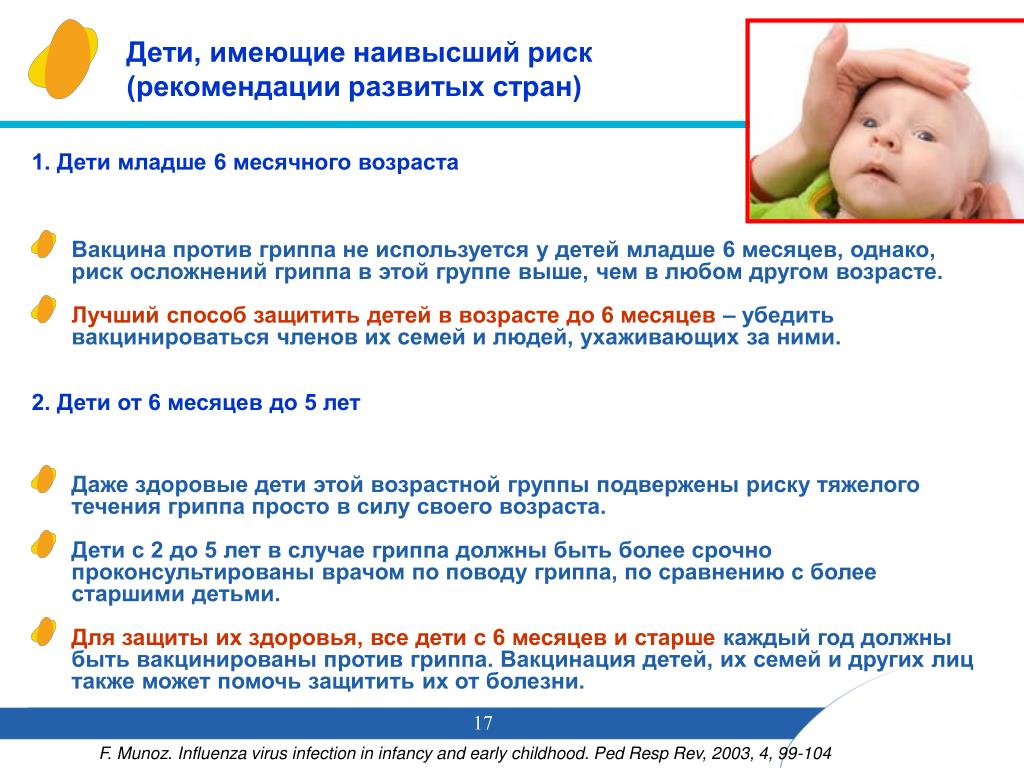 Не следует проводить закапывания в нос ребенку в лежачем состоянии, поскольку высока вероятность изменения давления при такой манипуляции и есть риск возникновения отита. Все закапывания необходимо проводить сидя. Использование специальных препаратов в виде софта (спрей с ограниченным давлением струи) следует проводить с большой осторожностью, поскольку тоже есть риск под давлением способствовать распространению инфекции.
Не следует проводить закапывания в нос ребенку в лежачем состоянии, поскольку высока вероятность изменения давления при такой манипуляции и есть риск возникновения отита. Все закапывания необходимо проводить сидя. Использование специальных препаратов в виде софта (спрей с ограниченным давлением струи) следует проводить с большой осторожностью, поскольку тоже есть риск под давлением способствовать распространению инфекции.
Жаропонижающие средства. Зачастую возникают вопросы по поводу применения жаропонижающих средств, для детей – это препараты на основе парацетамола или ибупрофена, для малышей — в сиропе, свечах. Следует отметить, что если нет особых рекомендаций на этот счет, снижать необходимо температуру выше 38,3 – 38,5°С. Если ребенок чувствует себя неплохо, играет, сохранен аппетит, и, вообще, температуру переносит хорошо, жаропонижающее препараты можно не применять. Если родители видят, что состояние ребенка плохое, он отказывается от еды и питья, становится вялым, возникает рвота, головная боль, температура повышается дальше, можно начать давать жаропонижающие и при невысокой температуре.
Как лечить кашель? Вопросы про кашель являются самыми частыми и порой самыми сложными на педиатрическом приеме по поводу ОРВИ. Лучше всего, если врач динамически наблюдает кашляющего ребенка. При этом специалист может отличить изменения оттенка голоса, лающий компонент, сухой или влажный кашель, хрипы, локализацию хрипов. Если педиатр рекомендует сделать рентгеновский снимок, не следует отказываться от такого обследования, это поможет поставить правильный диагноз и назначить адекватное лечение. В настоящее время при лечении кашля широко применяются ингаляционные препараты – через специальный прибор – ингалятор. Такая тактика снижает системное воздействие лекарства на организм ребенка, где препарат достигает точки своего приложения — крупных и средних бронхов, и даже альвеол. Ингаляторы можно использовать с самого рождения ребенка, но необходимо обратить внимание на тип прибора, рекомендованные для него лекарственные вещества, их дозировки и кратность применения.
Действия до прихода врача
Иногда, особенно в сезон высокой заболеваемости гриппом и простудой, возникают затруднения с визитом врача, приходится ждать приема, врач не успевает прийти так быстро, как хотелось бы родителям. Есть такие меры, которые можно предпринять до прихода специалиста. Нужно померить температуру ребенку и данные о проведенной термометрии записать в дневничок, который затем показать доктору. Если температура высокая, не следует кутать или даже тепло одевать ребенка. Дома вообще можно раздеть до нижнего белья. Одноразовый подгузник с младенцев тоже рекомендовано снять. Не стоит забывать про физические методы охлаждения — можно обтирать прохладной водой, на голову, живот, места магистральных сосудов можно положить смоченную водой ткань. Следует обильно дробно поить заболевшего ребенка, даже если отказывается пить, необходимо постоянно предлагать из чайной ложечки, смачивать губы.
Не бывает ребятишек, которые не болеют. Болеют все, только одни часто, а другие не очень. Главное помнить, что любые лекарственные средства должны назначаться врачом на очном приеме, после осмотра.
Болеют все, только одни часто, а другие не очень. Главное помнить, что любые лекарственные средства должны назначаться врачом на очном приеме, после осмотра.
Грипп у детей: начальные симптомы, профилактика
Симптомы гриппа у детей зависят от того, в какой клинической форме протекает заболевание. Для типичной клинической картины гриппа характерно сочетание двух ведущих синдромов — общей интоксикации и катаральных явлений верхних дыхательных путей.
Чаще всего грипп развивается резко: озноб, слабость, боли в теле, слабость, вялость, разбитость, головная боль; еще несколько часов – и температура тела поднимается до 38-40 градусов по Цельсию. На следующий день (или через день) возникают кашель, насморк. Они, как правило, досаждают ребенку меньше, чем нарушение общего состояния.
У грудных детей симптомами гриппа могут быть беспокойство, отказ от груди, срыгивание. Дети подолгу не могут уснуть или, наоборот, весь день спят, нарушая обычный режим и пропуская кормления.
Дети подолгу не могут уснуть или, наоборот, весь день спят, нарушая обычный режим и пропуская кормления.
Аппетит у детей при гриппе, как правило, ниже обычного. Сильно тревожиться по этому поводу не стоит, гораздо важнее, пьет ребенок жидкость или нет.
Советы для родителей по вопросам лечения
- Вызвать врача на дом и если диагноз гриппа подтвердится выполнять назначенное лечение.
- Соблюдать постельный режим всем детям независимо от степени тяжести болезни до нормализации температуры тела и стойкого улучшения состояния, но не менее 3-5 дней.
- Не давать антибиотики и сульфаниламиды – на вирус они не действуют и при неосложненном течении гриппа не нужны.
- Не давать в качестве жаропонижающего средства аспирин (ацетилсалициловую кислоту) из-за высокого риска развития синдрома Рея – заболевания, характеризующегося отеком головного мозга, рвотой и спутанностью сознания.
- Не давать детям в возрасте до 12 лет анальгин в связи с высоким риском возникновения таких побочных явлений, как заболевания крови и нарушение функции почек.

- Использовать в качестве жаропонижающего средства парацетамол, который выпускается в разных формах – для маленьких детей в виде сиропа, свечей. Перед тем как дать очередную дозу препарата, которую рассчитает лечащий врач, необходимо измерить ребенку температуру. Если она после предыдущего приема лекарства не повышена, то давать очередную порцию нет необходимости. Не стоит использовать парацетамол более 3-х суток подряд. При неэффективности препарата осуществляется его замена на другой.
- Не капать в нос растворы антибиотиков. Не рекомендуется использование при вирусном насморке сосудосуживающих капель. Если слизь в носу высыхает и ребенок начинает дышать носом, то увлажнять носовые ходы можно каплями физиологического раствора (он есть во всех аптеках). Насморк – это защита, если ему не мешать, он скорее всего пройдет сам (исключение составляет случай, когда присоединяется осложнение).
- Недопустимо без согласования с врачом использовать противокашлевые средства.
 В домашних условиях главное – предотвратить высыхание мокроты. В этом случае помогут опять же прохладный воздух и обильное питье.
В домашних условиях главное – предотвратить высыхание мокроты. В этом случае помогут опять же прохладный воздух и обильное питье.
по правилам гигиены:
- Проветривать помещение, в котором находится ребенок, несколько раз в день (на время проветривания переводить ребенка в другое помещение).
- Проводить влажную уборку детской комнаты не менее двух раз в течение дня.
по вопросам профилактики
- На сегодняшний день, самым эффективным методом предупреждения распространения заболевания считается вакцинация. Однако она должна быть проведена своевременно – оптимальные сроки иммунизации сентябрь-октябрь. В период разгара эпидемии метод специфической иммунопрофилактики малоэффективен.
- Иметь в домашней аптечке противовирусные препараты интеферон (в ампулах — капли в нос), виферон (свечи), альгирем (сироп), ремантадин (для детей школьного возраста – в таблетках). Дозы и курс лечения согласовать с врачом.

- Одним из наиболее распространенных и доступных средств для профилактики гриппа является ватно-марлевая повязка (маска). Однако, это недостаточно эффективный метод защиты себя, а при заболевании — окружающих от заражения
- Для профилактики гриппа важно уменьшить число контактов с источниками инфекции, это особенно важно для детей. Не рекомендуется активно пользоваться городским общественным транспортом и ходить в гости и т.п. Дети должны как можно больше гулять: на свежем воздухе заразиться гриппом практически невозможно.
- Необходимо часто мыть руки, так как инфекция легко передается через грязные руки.
по питанию
- Предлагать блюда молочно-растительной диеты в первые 2-3 дня заболевания, затем – по возрасту.
- Давать обильное питье частыми дробными порциями для уменьшения риска обезвоживания – клюквенный или брусничный морс, подслащенную воду с лимоном, настойку шиповника, щелочную минеральную воду без газа.
 Суточный объем жидкости для детей раннего возраста должен составлять на период лихорадки 150 мл на 1 кг веса, после снижения температуры – 100 мл.
Суточный объем жидкости для детей раннего возраста должен составлять на период лихорадки 150 мл на 1 кг веса, после снижения температуры – 100 мл. - Дополнительно необходимо принимать аскорбиновую кислоту и поливитамины. Аскорбиновая кислота (витамин С) способствует повышению сопротивляемости организм. Витамин С применяют внутрь в возрастной дозировки. Следует отметить, что наибольшее количество витамина С содержится в соке квашеной капусты, а также цитрусовых — лимонах, киви, мандаринах, апельсинах, грейпфрутах. Полезен салат из свежей капусты с подсолнечным маслом, содержащий большой запас витаминов и микроэлементов.
- Ежедневно использовать в рационе свежие овощи и фрукты, что позволит повысить общий иммунитет к вирусным заболеваниям, а также значительно облегчит бюджет семьи, по сравнению с затратами на медикаментозные средства.
- Приучить детей к потреблению чеснока. Для того, чтобы дети не отворачивались от его жгучего, горького вкуса, следует его мелко порезать или потолочь и положить на бутерброд с маслом.
 Можно истолченный чеснок настоять на молоке — 2 — 3 дольки на полстакана молока. И даже детям до года можно в таком виде давать по каплям. «Чесночное» масло: измельченный чеснок смешать со сливочным маслом и использовать для бутербродов. Очищенный чеснок можно повесить в марлевом мешочке над кроватью или положить под подушку.
Можно истолченный чеснок настоять на молоке — 2 — 3 дольки на полстакана молока. И даже детям до года можно в таком виде давать по каплям. «Чесночное» масло: измельченный чеснок смешать со сливочным маслом и использовать для бутербродов. Очищенный чеснок можно повесить в марлевом мешочке над кроватью или положить под подушку.
Профилактика гриппа и ОРВИ у детей
Острые респираторные вирусные инфекции — наиболее частые заболевания у детей и иметь представление о них для родителей очень важно. При этих заболеваниях поражаются органы дыхания, поэтому они и называются респираторными. Виновниками острых респираторных вирусных инфекций могут стать более трехсот разновидностей вирусов и бактерий. Наиболее часто причиной заболеваний являются вирусы гриппа, парагриппа, аденовирусы, риновирусы, респираторно-синцитиальные вирусы. Наиболее часто «простудные» заболевания отмечаются у детей со сниженным или ослабленным иммунитетом, а также у имеющих многочисленные контакты в детских дошкольных учреждениях и школах. Маленький ребенок легко может заболеть при встрече с возбудителем, к которому у него нет иммунитета.
Маленький ребенок легко может заболеть при встрече с возбудителем, к которому у него нет иммунитета.
Источником инфекции являются больные и носители вируса. Передается заболевание воздушно-капельным путем, однако заразиться можно и через предметы и вещи, находившиеся в пользовании больного, например через полотенца и носовые платки. Восприимчивость к инфекции высока и зависит от состояния иммунитета человека. Возможно и повторное заболевание, что особенно часто отмечается у ослабленных детей. Продолжительность болезни зависит от тяжести заболевания, типа вируса, наличия или отсутствия осложнений.
Признаки заболевания обусловлены интоксикацией и катаральными явлениями. Интоксикация организма различна: от легкого недомогания и невысокой температуры до значительных нарушений общего состояния при гриппе с сильной головной болью, лихорадкой, рвотой, бредом, помрачением сознания, болями в мышцах и суставах, судорогами. Для гриппа характерны также носовые кровотечения. Катаральный синдром проявляется в виде насморка, заложенности носа и кашля. Кашель обычно отмечается с первых дней болезни, вначале сухой и частый, затем влажный с выделением мокроты. Болезнь поражает практически все органы дыхания. При воспалении гортани на фоне хриплого голоса и грубого «лающего кашля» может развиться стеноз, который проявляется внезапным затруднением дыхания, резкой бледностью или появлением синеватого оттенка кожи. Такое состояние ребенка требует принятия срочных мер, при этом необходимо вызвать «Скорую помощь». У ослабленных и часто болеющих детей возможно развитие воспаления легких. Родители должны знать признаки, позволяющие заподозрить пневмонию у ребенка. Температура выше 38 градусов более трех дней, кряхтящее дыхание, учащенное дыхание, втяжение податливых мест грудной клетки при вдохе, посинение губ и кожи, полный отказ от еды, беспокойство или сонливость — это признаки, требующие повторного вызова врача.
Для гриппа характерны также носовые кровотечения. Катаральный синдром проявляется в виде насморка, заложенности носа и кашля. Кашель обычно отмечается с первых дней болезни, вначале сухой и частый, затем влажный с выделением мокроты. Болезнь поражает практически все органы дыхания. При воспалении гортани на фоне хриплого голоса и грубого «лающего кашля» может развиться стеноз, который проявляется внезапным затруднением дыхания, резкой бледностью или появлением синеватого оттенка кожи. Такое состояние ребенка требует принятия срочных мер, при этом необходимо вызвать «Скорую помощь». У ослабленных и часто болеющих детей возможно развитие воспаления легких. Родители должны знать признаки, позволяющие заподозрить пневмонию у ребенка. Температура выше 38 градусов более трех дней, кряхтящее дыхание, учащенное дыхание, втяжение податливых мест грудной клетки при вдохе, посинение губ и кожи, полный отказ от еды, беспокойство или сонливость — это признаки, требующие повторного вызова врача.
Вирусные заболевания могут сопровождаться бактериальными осложнениями, и тогда картина болезни усложняется. Бактериальные инфекции могут проявляться как боль в ухе, гноетечение из уха или из глаз, отек и покраснение кожи щеки или вокруг глаз, увеличение и болезненность лимфоузлов, боль при глотании.
Бактериальные инфекции могут проявляться как боль в ухе, гноетечение из уха или из глаз, отек и покраснение кожи щеки или вокруг глаз, увеличение и болезненность лимфоузлов, боль при глотании.
Общие принципы лечения ОРВИ
— Режим больного должен соответствовать его состоянию — постельный в тяжелых случаях, полупостельный при улучшении состояния и обычный — через один-два дня после падения температуры. Температура в комнате должна быть 20-21ºС, а во время сна — ниже; частое проветривание облегчает дыхание, уменьшает насморк.
— Питание не требует особой коррекции. Если ребенок не ест, не надо настаивать — при улучшении состояния аппетит восстановится.
— Питьевой режим имеет немаловажное значение. Больной теряет много жидкости с потом, при дыхании, поэтому он должен много пить: чай, морсы, овощные отвары. Растворы для приема внутрь, продающиеся в аптеках, лучше давать пополам с чаем, соком, кипяченой водой.
— Лекарственные препараты должен назначить врач. Какие медикаменты нужны ребенку — решает врач в зависимости от состояния организма. Выбор и назначение лекарств зависят также от признаков и тяжести заболевания.
— Повторный вызов врача необходим в следующих ситуациях: сохранение температуры выше 38°С в течение двух-трех дней после начала лечения, усиление беспокойства или чрезмерной сонливости, появление рвоты и нарушения сознания, появление признаков стеноза гортани или пневмонии.
Неспецифическая профилактика ОРВИ
Правильная организация режима дня ребенка, не требующая материальных затрат, но требующая максимального внимания и времени родителей, — это основа здоровья растущего организма. Достаточное и разнообразное питание обеспечит потребность в витаминах и микроэлементах. Важно оздоровить воздушную среду в доме — часто проветривать комнаты, спать с открытым окном. Среди общеукрепляющих мер наиболее эффективнозакаливание. Оно позволяет, если и не полностью избежать «простуд», то снизить вероятность заболевания ребенка. Хорошо закаливает охлаждение подошв ног, кожи шеи, поясницы, однако для получения равномерного эффекта лучше всего воздействовать на все тело. Максимальная длительность холодового воздействия на ребенка не должна превышать десяти-двадцати минут, гораздо важнее его повторность и постепенность. Начинать закаливание надо с первых недель жизни — это воздушные ванны во время пеленания, гимнастика перед купанием, купание, растирание полотенцем после купания. Уже с первого месяца жизни следует приучать ребенка к прогулкам на воздухе, постепенно доводя их продолжительность до трех-четырех часов в день. Летом надо разрешать ребенку бегать босиком. Хорошо закаливает купание в открытом водоеме, посещение бани или сауны. Опасными для ребенка считаются такие виды закаливания, как «моржевание», хождение босиком по снегу, обливание холодной водой, при этом ребенок охлаждается намного быстрее взрослого и заболевает.
Среди общеукрепляющих мер наиболее эффективнозакаливание. Оно позволяет, если и не полностью избежать «простуд», то снизить вероятность заболевания ребенка. Хорошо закаливает охлаждение подошв ног, кожи шеи, поясницы, однако для получения равномерного эффекта лучше всего воздействовать на все тело. Максимальная длительность холодового воздействия на ребенка не должна превышать десяти-двадцати минут, гораздо важнее его повторность и постепенность. Начинать закаливание надо с первых недель жизни — это воздушные ванны во время пеленания, гимнастика перед купанием, купание, растирание полотенцем после купания. Уже с первого месяца жизни следует приучать ребенка к прогулкам на воздухе, постепенно доводя их продолжительность до трех-четырех часов в день. Летом надо разрешать ребенку бегать босиком. Хорошо закаливает купание в открытом водоеме, посещение бани или сауны. Опасными для ребенка считаются такие виды закаливания, как «моржевание», хождение босиком по снегу, обливание холодной водой, при этом ребенок охлаждается намного быстрее взрослого и заболевает. Закаливание после нетяжелой острой респираторной инфекции можно начать через десять-четырнадцать дней, а в случае заболевания с длительной температурной реакцией — через четыре-пять недель после выздоровления.
Закаливание после нетяжелой острой респираторной инфекции можно начать через десять-четырнадцать дней, а в случае заболевания с длительной температурной реакцией — через четыре-пять недель после выздоровления.
Специфическая профилактика ОРВИ
Об угрозе гриппа знает каждый, предотвратить заболевание гриппом, особенно ребенка — первоочередная забота, как родителей, так и педиатров.
В настоящее время в России зарегистрированы и разрешены к применению различные препараты живых и инактивированных гриппозных вакцин. Для детей рекомендуется применять инактивированные вакцины, которые представляют собой высокоочищенные иммунизирующие антигены вирусов гриппа типов А и Б. Вакцины нового поколения содержат лишь убитые, разрушенные вирусы гриппа, в результате специальной обработки удалены частицы вируса, вызывающие побочные реакции, и сохранены главные компоненты, которые обеспечивают длительную защиту от разных вариантов вируса гриппа. Это позволило существенно уменьшить частоту нежелательных реакций при сохранении высокой эффективности вакцинации. Вакцины нового поколения разрешено применять как у взрослых, так и у детей. Из наиболее известных противогриппозных вакцин следует отметить вакцины Гриппол (Россия), Инфлювак (Германия), Флюарикс (Бельгия). Эти вакцины можно применять у детей начиная с шести месячного возраста. Вакцины подтвердили свою высокую результативность и отличную переносимость. Это особенно важно для детей с хроническими заболеваниями органов дыхания, сердечно-сосудистой системы, патологией центральной нервной системы. Эти дети тяжело болеют гриппом, их обязательно нужно прививать.
Это позволило существенно уменьшить частоту нежелательных реакций при сохранении высокой эффективности вакцинации. Вакцины нового поколения разрешено применять как у взрослых, так и у детей. Из наиболее известных противогриппозных вакцин следует отметить вакцины Гриппол (Россия), Инфлювак (Германия), Флюарикс (Бельгия). Эти вакцины можно применять у детей начиная с шести месячного возраста. Вакцины подтвердили свою высокую результативность и отличную переносимость. Это особенно важно для детей с хроническими заболеваниями органов дыхания, сердечно-сосудистой системы, патологией центральной нервной системы. Эти дети тяжело болеют гриппом, их обязательно нужно прививать.
Городская детская больница №3
Сугутская Галина Дмитриевна, заведующая дошкольно-школьным отделением
признаки, симптомы, лечение и профилактика
Грипп – это тяжелая вирусная инфекция, которая поражает мужчин, женщин и детей всех возрастов и национальностей. Эпидемии гриппа случаются каждый год обычно в холодное время года. По количеству случаев в мире грипп и ОРВИ занимают первое место, удельный вес в структуре инфекционных заболеваний достигает 95%.
Эпидемии гриппа случаются каждый год обычно в холодное время года. По количеству случаев в мире грипп и ОРВИ занимают первое место, удельный вес в структуре инфекционных заболеваний достигает 95%.
Грипп и ОРВИ, постепенно подрывая здоровье, сокращают на несколько лет среднюю продолжительность жизни человека. При тяжелом течении гриппа часто возникают необратимые поражения сердечно-сосудистой системы, дыхательных органов, центральной нервной системы, провоцирующие заболевания сердца и сосудов, пневмонии, трахеобронхиты, менингоэнцефалиты.
Наибольшие жертвы грипп собирает среди пожилых групп населения, страдающих хроническими болезнями.
Вирус гриппа очень легко передается:
- Самый распространенный путь передачи инфекции — воздушно-капельный.
- Также возможен и бытовой путь передачи, например, через предметы обихода.
 Вокруг больного образуется зараженная зона с максимальной концентрацией аэрозольных частиц. Дальность их рассеивания обычно не превышает 2 — 3 м.
Вокруг больного образуется зараженная зона с максимальной концентрацией аэрозольных частиц. Дальность их рассеивания обычно не превышает 2 — 3 м.Что такое ОРВИ? В чём отличие от гриппа?
Термин «острое респираторное заболевание» (ОРЗ) или «острая респираторная вирусная инфекция» (ОРВИ) охватывает большое количество заболеваний, во многом похожих друг на друга. Основное их сходство состоит в пути передачи (проникают в организм вместе с вдыхаемым воздухом через рот и носоглотку) и в наборе симптомов:
- У больного несколько дней отмечается повышенная температура тела, воспаление в горле, кашель, озноб, боль в мышцах и головная боль.
- Самым распространенным симптомом респираторных заболеваний является насморк; он вызывается целым рядом родственных вирусов, известных как риновирусы.
В основном возбудители острых респираторных инфекций передаются от человека к человеку через кашель или чихание больного. Любой человек, близко (приблизительно на расстоянии 1 метра) контактирующий с другими человеком с симптомами ОРВИ подвергается риску воздействия потенциально инфекционных вдыхаемых капель. Вирусы могут попасть в организм (в глаза, нос или рот) через руки при соприкосновении с инфицированной поверхностью.
Любой человек, близко (приблизительно на расстоянии 1 метра) контактирующий с другими человеком с симптомами ОРВИ подвергается риску воздействия потенциально инфекционных вдыхаемых капель. Вирусы могут попасть в организм (в глаза, нос или рот) через руки при соприкосновении с инфицированной поверхностью.
С помощью соблюдения личной гигиены можно предупредить распространение возбудителей, вызывающих респираторные инфекции.
| Признаки и симптомы гриппа | Признаки и симптомы ОРВИ |
|
|
Различия между коронавирусом COVID-19, простудой и гриппом
Как известно, новая коронавирусная инфекция COVID-19 передается преимущественно воздушно-капельным путем. Ей характерно наличие клинических симптомов ОРВИ (вы можете ознакомиться с подробным ликбезом от Севздрава по ссылке — https://sevdz.ru/mednavigator/profilaktika/koronavirus/).
Важно! COVID-19 иногда протекает бессимптомно, но от этого носитель вируса не становится менее заразным. Особенно в таких случаях страдают люди с хроническими заболеваниями.
Особенно в таких случаях страдают люди с хроническими заболеваниями.
Наглядная инфографика от Роспотребнадзора:
Основные рекомендации по профилактике гриппа и ОРВИ для населения
Меры профилактики особенно важно соблюдать сейчас — в период пандемии новой коронавирусной инфекции.
Режим самоизоляции отменен, но пандемия никуда не исчезла! Нам всем необходимо думать о своем здоровье и здоровье окружающих людей.
- Избегайте близкого контакта с людьми, которые кажутся нездоровыми, обнаруживают явления жара (температуры) и кашель.
- Избегать многолюдных мест или сократить время пребывания в многолюдных местах.
- Стараться не прикасаться ко рту и носу.
- Соблюдать гиену рук – чаще мыть руки водой с мылом или использовать средство для дезинфекции рук на спиртовой основе, особенно в случае прикосновения ко рту, носу.
- Увеличить приток свежего воздуха в жилые помещения, как можно чаще открывать окна.

- Используйте маски при контакте с больным человеком.
- Придерживайтесь здорового образа жизни, включая полноценный сон, употребление «здоровой» пищи, физическую активность.
Профилактическая иммунизация населения (вакцинация) – самая лучшая профилактика гриппа. В свою очередь, самая главная опасность отказа от вакцинации – это возможность заболеть гриппом при контакте с заболевшем человеком. Кроме того, человек, не прошедший вакцинацию, потенциально опасен для окружающих, так как является вероятным переносчиком инфекционного заболевания.
Подробно: зачем нужна вакцинация и где сделать прививку от гриппа в Севастополе.
Рекомендации для лиц с симптомами ОРВИ
- При плохом самочувствии оставаться дома и выполнять рекомендации врача, по возможности держаться от здоровых людей на расстоянии (1 метр).
- Отдыхать и принимать большое количество жидкости.

- Закрывать рот и нос при кашле или чихании носовым платком или другими пригодными для этой цели материалами. Утилизировать этот материал сразу после использования или стирать его. Мойте руки сразу после контакта с выделениями из дыхательных путей!
- Необходимо носить маску, если находитесь на общей территории дома поблизости от других людей.
- Сообщите своим близким и друзьям о болезни.
Важно! Медицинские маски
Рекомендации по использованию защитных медицинских масок:
- Ношение медицинских масок обязательно для лиц, имеющих тесный контакт с больным пациентом.
- Аккуратно надевайте маску так, чтобы она закрывала рот и нос, и крепко завязывайте ее так, чтобы щелей между лицом и маской было, как можно меньше.
- При использовании маски старайтесь не прикасаться к ней.
- Прикоснувшись к использованной маске, например при снятии, вымойте руки водой с мылом или с использованием средств для дезинфекции рук на спиртовой основе.

- Заменяйте используемую маску на новую чистую, сухую маску, как только используемая маска станет сырой (влажной).
- Не следует использовать повторно маски, предназначенные для одноразового использования.
- Выбрасывайте одноразовые маски после каждого использования и утилизируйте их сразу после снятия.
Рекомендации по уходу за больным в домашних условиях
- Изолируйте больного от других, по крайней мере, на расстоянии не менее 1 метра от окружающих.
- Прикрывайте свой рот и нос при осуществлении ухода за больным с использованием масок.
- Тщательно мойте руки водой с мылом после каждого контакта с больным. Выделите отдельные полотенца каждому члену семьи.
- Кроме лиц, осуществляющих уход, больного не должны посещать другие посетители.
- По возможности, только один взрослый в доме должен осуществлять уход за больным.

- Избегайте того, чтобы за больным ухаживала беременная женщина.
- Постоянно проветривайте помещение, в котором находится больной.
- Содержите помещение в чистоте, используя моющие средства.
Рекомендации для родителей заболевших детей
- При заболевании ребенка обратитесь за медицинской помощью к врачу.
- Оставляйте больного ребенка дома, кроме тех случаев, когда ему нужна медицинская помощь.
- Давайте ребенку много жидкости (сок, воду).
- Создайте ребенку комфортные условия, крайне важен покой.
- Если у ребенка жар, боль в горле и ломота в теле, вы можете дать ему жаропонижающие средства, которые пропишет врач с учетом возраста пациента.
- Держите салфетки и корзину для использованных салфеток в пределах досягаемости больного.
- Научите детей часто мыть руки с мылом в течение 20 секунд. Родители тоже должны выполнять эту процедуру, что послужит хорошим примером для детей.

- Научите детей кашлять и чихать в салфетку или в руку. Родители тоже должны выполнять эту процедуру, что послужит хорошим примером для детей.
- Научите детей не подходить к больным ближе, чем на полтора-два метра.
- Заболевшие дети должны оставаться дома (не посещать дошкольные учреждения и школы), а также держаться на расстоянии от других людей, пока их состояние не улучшится.
- Воздержитесь от частых посещений мест скопления людей.
- Если ребенок имел контакт с больным гриппом, спросите у врача необходимость приема антивирусных лекарств для предупреждения заболевания.
/upload/iblock/8fb/8fb3203939955ff7f105f494ffa830a6.pngКод PHP» data-counter>
Острые респираторные вирусные инфекции
Дата публикации: . Категория: Советы врача.
Категория: Советы врача.
Четыре лика простуды
Для опытных врачей давно не секрет: даже в период эпидемии гриппа на долю ближайших его соратников — респираторно-вирусных инфекций — приходится львиная доля заболевших. Таких провокаторов, заставляющих нас чихать и кашлять, насчитывается более 300 видов.
На первый взгляд большого различия между ними нет. И все же некоторые отличительные особенности в поведении «простудных» вирусов существуют.
Провокатор № 1 -парагрипп
Его особые приметы — осипший до неузнаваемости у заболевшего им человека голос, «лающий» кашель. Но в целом парагрипп протекает мягче, чем грипп, с невысокой температурой, которая если и поднимается, то постепенно. Правда, если вовремя не принять адекватных мер, парагрипп может перейти в ларингит, бронхит и даже в воспаление легких. Особенно опасен парагрипп для малышни, у которой этот вирус может вызвать ложный круп, чреватый развитием острого стеноза (отека) гортани. Поэтому так важно в лечении парагриппа к традиционной лекарственной терапии подключать увлажняющие дыхательные пути ингаляции. Длится парагрипп недели полторы.
Поэтому так важно в лечении парагриппа к традиционной лекарственной терапии подключать увлажняющие дыхательные пути ингаляции. Длится парагрипп недели полторы.
Провокатор № 2 -респираторно-синцитиальная инфекция
В отличие от парагриппа проявляет себя уже тогда, когда поражает мелкие бронхи и бронхиолы. И в этом самое большое коварство респираторно-синцитиальной инфекции, которая может затянуться на две недели и более. При этом состояние подхватившего ее человека часто напоминает астматическое: бедолага страдает от удушья (особенно на выдохе), его легкие свистят на все лады.
В группе риска — пожилые люди, маленькие дети (до трех лет) и обладатели хронических недугов.
Особенно опасна респираторно-синцитиальная инфекция для сердечников, аллергиков и лиц с легочной патологией. Они переносят этот вирус тяжелее всего. Спасение — в своевременной диагностике, которую в этом случае лучше всего начать с рентгена грудной клетки.
Провокатор № 3 -аденовирусная инфекция
У вас несколько дней высокая температура, тело налилось свинцом, а на шее и под мышками прощупываются увеличившиеся в размере лимфоузлы? Скорее всего, в вашем организме «поселился» аденовирус.
Помимо, перечисленных выше симптомов отличительной особенностью этой инфекции является так называемая «фарингоконъюнктивальная лихорадка», проявляющаяся чувством рези в глазах (сперва — в одном, затем — в другом), таким сильным, что через пару дней начинают рекой течь слезы, а под веками и в уголках глаз появляются заметные белые или сероватые пленочки. В отличие от гриппа и парагриппа кашель при аденовирусной инфекции, как правило, мокрый. У маленьких детей болезнь довольно часто сопровождается еще и диареей (поносом).
Провокатор № 4-риноинфекция
Самостоятельно особой опасности для подхватившего ее человека не представляет, но, присоединившись к гриппу или парагриппу, например, становится чемпионом по производству соплей. Одно из самых неприятных осложнений риноинфекции — гайморит. Чтобы до этого состояния себя не доводить, важно как можно раньше начать лечение насморка.
Борьба по правилам
Учитывая сложность в диагностике острых респираторно-вирусных заболеваний, лучше всего доверить ее врачу. А, начав выполнять его предписания, придерживаться десяти простых и эффективных правил борьбы с респираторно-вирусными инфекциями.
А, начав выполнять его предписания, придерживаться десяти простых и эффективных правил борьбы с респираторно-вирусными инфекциями.
- Одно из самых главных условий — постельный режим. Хотя бы неделю отлежитесь дома. И болезнь пройдет быстрее, и окружающих ею не «наградите».
- Пейте не меньше 2 литров жидкости в день. Что это будет — чай, горячее молоко или минералка, особой роли не играет. С жидкостью из организма выводятся продукты интоксикации.
- На время болезни перейдите на растительно-молочную диету. Такая пища не потребует от вашего организма больших энергетических затрат на ее переваривание и сэкономит силы для борьбы с напастью.
- Если у вас температура, не спешите ее сбивать. Сам по себе подъем температуры — явление естественное, защитная реакция на внедрение чужеродных вирусов и микробов в наш организм (такое же, как боль, рвота, понос). С началом микробной атаки в нашей голове раздражаются особые мозговые центры, отвечающие за терморегуляцию.
 Это и приводит к повышению температуры, которая не комфортна не только для нас, но и для самой инфекции. А посему, если лихорадка нормально переносится и не превышает 38 градусов, многие врачи сбивать ее не рекомендуют. Снижая ее, мы тем самым уменьшаем защитные силы организма; К тому же популярный в народе аспирин может вызвать изжогу и проблемы с желудком, а если шипучие таблетки выпить вечером или на ночь — это может способствовать образованию камней в почках.
Это и приводит к повышению температуры, которая не комфортна не только для нас, но и для самой инфекции. А посему, если лихорадка нормально переносится и не превышает 38 градусов, многие врачи сбивать ее не рекомендуют. Снижая ее, мы тем самым уменьшаем защитные силы организма; К тому же популярный в народе аспирин может вызвать изжогу и проблемы с желудком, а если шипучие таблетки выпить вечером или на ночь — это может способствовать образованию камней в почках. - Не стоит забывать и о витаминах. Особенно о витамине С. Он повышает выработку интерферона, стимулируя деятельность иммунной системы. Кстати, больше всего этого витамина содержится в грейпфрутах. Один грейп в день — и ваша физиологическая норма жизненно важного витамина обеспечена.
- Регулярно увлажняйте и проветривайте комнату. В сухой атмосфере дыхательным путям труднее противостоять инфекции.
- Чтобы не плодить инфекцию и дальше, откажитесь от традиционных носовых платков из ткани, заменив их одноразовыми бумажными платками или салфетками, а также чаще меняйте полотенца и мойте руки.
 Особенно после того как высморкались.
Особенно после того как высморкались. - Не злоупотребляйте сосудосуживающими каплями. Заливая в нос все, что может облегчить их муки, многие становятся настоящими лекарственными наркоманами, не подозревая, какой тем самым наносят себе вред. Сосуды очень быстро к ним привыкают и требуют все большей «дозы», нарушается функция ресничек эпителия слизистой оболочки носа, которая удаляет слизь.
- То же с кашлем. В первые дни болезни, когда из-за раздражения дыхательных путей кашель сухой, помогают питье и ингаляции из смягчающих и противовоспалительных отваров из ромашки, подорожника, шалфея, корня алтея, липового цвета. В стакан готового отвара можно добавить чайную ложку пищевой соды. Когда кашель «повлажнеет», лучше использовать отвар трав с подсушивающим и отхаркивающим эффектом — горца змеиного, листа брусники и эвкалипта, корня солодки и алтея, травы багульника и тысячелистника.
- Не принимайте лекарства, не посоветовавшись с врачом. Особенно если речь идет об антибиотиках.
 На вирусы они не действуют, а при бесконтрольном применении быстро вырабатывают лекарственную устойчивость у болезнетворных бактерий.
На вирусы они не действуют, а при бесконтрольном применении быстро вырабатывают лекарственную устойчивость у болезнетворных бактерий.
Не бывает детей без соплей
И дети и взрослые болеют простудами одинаково: тот же насморк, тот же кашель. Но в лечении детей есть некоторые особенности.Время знакомства
В первые три года дети переносят в среднем по 6–8 респираторных заболеваний в год. До 10 раз в год болеют дети в крупных городах. В яслях и детских садах малыши болеют особенно часто. Это и понятно — они встречаются с массой новых инфекций, принесенных из разных семей. Но, так как респираторные заболевания оставляют после себя иммунитет, длящийся несколько лет, к школе детсадовцы начинают болеть реже. А домашние дети в первые 7 лет жизни болеют меньше, чем «организованные», зато в первых классах — гораздо чаще.
Ой, температура
Родителей простудившегося ребенка обычно больше всего волнует повышенная температура.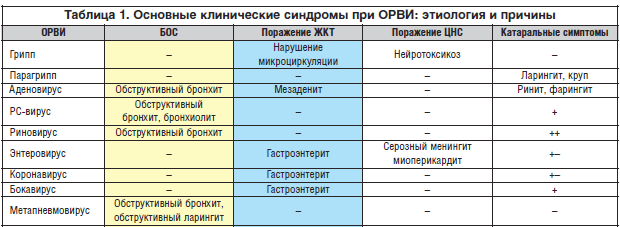 Они во что бы то ни стало хотят ее сбить.
Они во что бы то ни стало хотят ее сбить.
Снижать температуру, если она не достигла отметки 39 °С, не стоит.
Во-первых, большинство микробов и вирусов перестает размножаться при температуре выше 38°. Раньше некоторые инфекции даже лечили, искусственно вызывая жар.
Во-вторых, температура — ценный свидетель: при большинстве вирусных инфекций, вызывающих простуду, она держится всего 2–3 дня, а то и меньше, тогда как при бактериальных инфекциях, например при отите или пневмонии, высокая температура не будет спадать и 4, и 5 дней. А этот симптом — сигнал для врача, что ребенку необходимо назначить антибиотики. Если температуру вы будете постоянно сбивать, врач не сможет правильно поставить диагноз.
Но из этого правила есть исключения. Снижать температуру, начиная с 38°, надо:
- младенцам первых двух месяцев;
- детям, у которых ранее при высокой температуре наблюдались судороги.
Домашними средствами
Если температуру все-таки надо снизить:
- Дайте ребенку потогонное питье: чай с медом или малиной, с липовым цветом.
 Пить предлагайте часто, но понемногу. Большое количество жидкости за один прием может вызвать рвоту.
Пить предлагайте часто, но понемногу. Большое количество жидкости за один прием может вызвать рвоту. - Оботрите его тело теплым влажным полотенцем. Вода, испаряясь, увеличивает отдачу тепла. Не используйте для обтирания уксус или водку. После такой процедуры ребенок начнет дрожать, дрожь снова повысит температуру тела.
- Школьника можно поставить под теплый душ. Но не рассчитывайте, что температура сразу же станет нормальной. И обтирание, и душ снизят ее на 1–1,5 градуса.
- С младенца надо снять памперс и подержать его голеньким пару минут.
Процедуры для трусишки
Лечить маленького больного — сущее наказание. То он не дает себе в нос закапать, то лекарство не хочет проглотить. А можно сделать так:
Пропитайте каплями от насморка или физиологическим раствором ватные фитильки и вставьте их себе в ноздри. Какие у вас получились бивни, просто загляденье.
Никто не хочет пободаться с вами? Хочет малыш? Тогда сделаем ему такие же.
Горчичники — непереносимая пытка для детей: тонкая кожа обжигается, прежде чем грудь успевает прогреться. Сварите картошку в мундире, заверните в полиэтилен, а потом в полотенце. Одна картофелина — на грудку, одна — на спинку, малыш сидит в объятиях мамы и слушает сказки — какое приятное лечение. При кашле и першении в горле помогут ингаляции. Дышите над паром свежесваренной картошки, накрывшись полотенцем, конечно, вместе, голова к голове, представляя, что вы прячетесь в теплом домике от злого волка.
Простуды детей — явление неизбежное, делать из них трагедию не надо, не подверженных простудам детей еще не изобрели.
Важно
Детям до 15 лет при острых вирусных инфекциях противопоказан аспирин. Давать его им для снижения температуры нельзя ни в коем случае. Аспирин может вызвать синдром Рея — тяжелейшее поражение печени и мозга. Летальный исход при этом заболевании превышает 50%.
Осторожность не повредит
Одни из наиболее популярных на сегодня лекарств — это средства для повышения иммунитета.
Большинство людей относятся к ним, как к обычным витаминам, полагая, что эти препараты абсолютно безопасны и полезны всем без исключения. Но так ли это?
А иммунитет-то в порядке
Многие знающие медики уверены: прежде чем назначать больному иммуномодуляторы, врач обязательно должен:- иметь на руках исследования иммунного статуса больного;
- обладать обоснованием для рекомендации препарата, подтвержденным клиническими и лабораторными данными;
- быть знакомым с критериями эффективности и безопасности таких препаратов.
Кстати, недавно после проведения подробного обследования у группы часто болеющих детей выяснилось, что только у половины из них есть нарушения иммунитета. У 40% была найдена бронхиальная астма, а у 10% болезни были связаны с особенностями строения дыхательной системы.
Кстати
Большинству препаратов, применяемых в иммунологии, от роду всего 10–15 лет, поэтому отдаленных исследований по их безопасности еще не было проведено.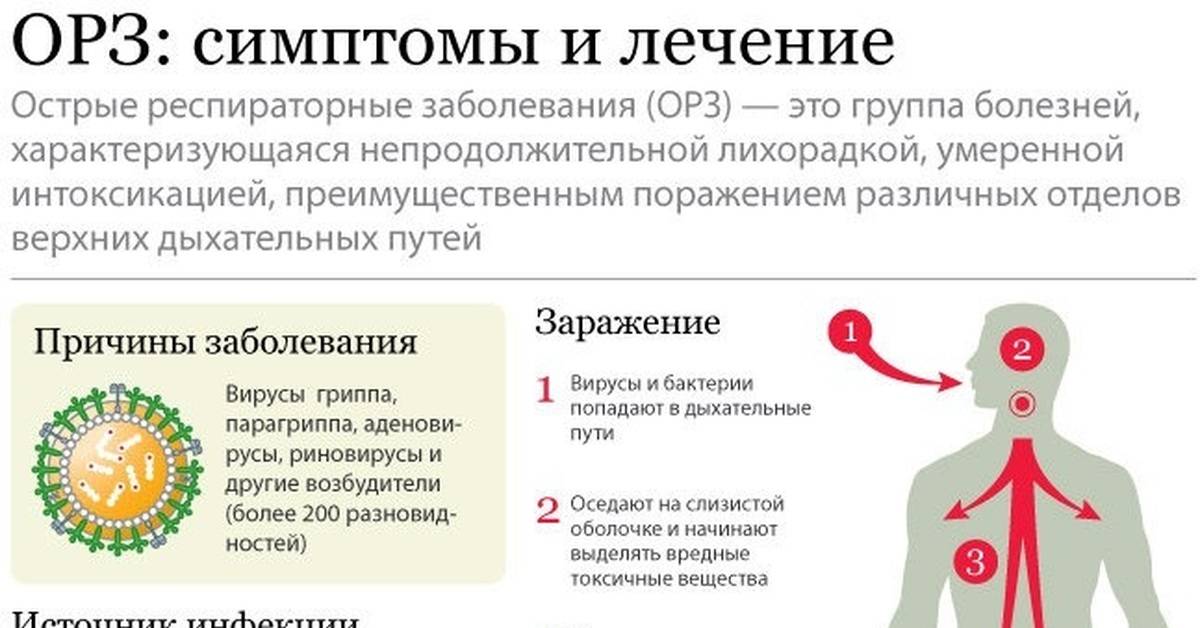 Но зато известно, что за рубежом сегодня уже закрыли производство нескольких иммуномодуляторов, поскольку было обнаружено, что те провоцируют развитие аутоиммунных заболеваний. Поэтому применять иммуностимулирующие препараты следует с осмотрительностью и ни в коем случае не назначать их самостоятельно.
Но зато известно, что за рубежом сегодня уже закрыли производство нескольких иммуномодуляторов, поскольку было обнаружено, что те провоцируют развитие аутоиммунных заболеваний. Поэтому применять иммуностимулирующие препараты следует с осмотрительностью и ни в коем случае не назначать их самостоятельно.
Антибиотики: польза или вред?
Перед вирусами антибиотики совершенно бессильны. Именно поэтому эти препараты противопоказаны при ОРВИ или гриппе, гепатитах и некоторых других острых инфекционных заболеваниях.Но, если к ОРВИ присоединяется вторичная инфекция, если возникает опасность бактериальной пневмонии, антибиотики необходимы, чтобы защитить больного от осложнений.
Однако для этого у врача должны быть серьезные основания. Антибиотики могут быть назначены, если вдруг вернулась высокая температура, после того как она несколько дней была нормальной.
Или усилился кашель, появилась одышка-то есть налицо симптомы, которые говорят о бактериальной инфекции.
Что назначить?
При инфекционном заболевании чаще всего врач, установив диагноз, назначает один из препаратов, которые используются для лечения именно этой болезни. Но, чтобы сделать «прицельный выбор», врач должен знать: нет ли у вас аллергии (и на что именно), хронических заболеваний, какими антибиотиками вас лечили прежде и когда.
Дело в том, что бактерии довольно быстро вырабатывают устойчивость к препарату, и при вторичном использовании он не в состоянии с ними справиться. Поэтому в таких ситуациях сразу назначают антибиотик второго поколения, который имеет более широкий спектр действия. Эффективность препарата оценивают в течение трех суток с начала лечения, если сдвигов в лучшую сторону не произошло, антибиотик отменяют и назначают другой.
Важно
Антибиотики нельзя запивать молоком — из-за этого нарушается процесс всасывания лекарства в кишечнике. Чтобы снизить возможные побочные реакции, перед приемом лекарства можно выпить полстакана киселя, он обволакивает слизистую кишечника, защищает его полезную микрофлору, но не мешает всасыванию препарата.
Осень без простуд
Если застать простуду в самом начале, вполне можно справиться с болезнью при помощи народных средств.Чтобы горло не болело
- При начинающемся дискомфорте в горле помогает медленное жевание сырого лимона, особенно цедры. Чтобы эфирные масла и лимонная кислота успели подействовать на воспаленные слизистые оболочки, после того как пожевали лимон, не ешьте ничего в течение часа. Процедуру повторяйте два-три раза в день.
- Фиалка душистая — прекрасное средство при ангине, фарингите и других воспалениях слизистой оболочки верхних дыхательных путей. Применяется в виде отвара или спиртовой настойки. Отвар: 1 ч. ложку цветков залить стаканом кипятка. Полоскать и принимать внутрь по 2 ст. ложки 4–5 раз в день. Настойка: 1 ст. ложку цветков залить 100 мл спирта. Принимать по 1 ст. ложке настойки 3 раза в день перед едой. Для приготовления полоскания 10 мл настойки разведите стаканом теплой воды.
- Любителям специй понравится такой согревающий коктейль: 4; стакана тмина залить 1,5 стакана горячей воды и довести до кипения. Процедить, добавить 1 ст. ложку коньяка или водки. Пить по 1 ст. ложке смеси 3–4 раза в день.
- Чесночные ингаляции. Раздавите несколько зубчиков чеснока в кружке, наклонитесь над ней и подышите в течение пяти минут. Сначала ртом, потом носом.
- Справиться с воспалением слизистой оболочки горла поможет полоскание свежевыжатым свекольным соком.
- Если сел голос, попробуйте настой аниса. 1 ч. ложку семян аниса заварите стаканом кипятка и дайте настояться в течение 20 минут. Пейте теплый настой по ¼ стакана 3 раза в день за 30 минут до еды.
Дышите глубже
- Едва начавшийся насморк лечат паровыми ингаляциями. Заварите кипятком сухие листья мяты или эвкалипта и подышите над паром несколько минут. Эти растения обладают противовес палительным эффектом и не дают болезни развиваться.
- Когда заложен нос, а под рукой нет капель, можно сделать лекарство из того, что есть в любом доме, а именно — из обычного зеленого чая.
Настой приготовить несложно: заливаем 1 ч. ложку сухого чая стаканом кипятка. Ждем, пока заварка настоится и остынет. Закапываем в ноздри так, чтобы слизистая обильно промывалась раствором. Процедуру следует повторять 6–8 раз в день.
Средства от кашля
- Отвар из листьев мать-и-мачехи: 1 ст. ложку листьев мать-и-мачехи заварите стаканом кипятка, дайте настояться в течение 30 минут и принимайте по 1 ст. ложке каждый час.
- Яблочный чай: 2 ст. ложки измельченных сушеных яблок залейте стаканом воды и кипятите в течение 10–15 минут. Пейте теплым.
- Алоэ с медом: Срежьте несколько листьев алоэ, измельчите и отожмите сок. Смешайте сок с медом в пропорции 1:1. Принимайте смесь по 1 ч. ложке 3 раза в день.
Это средство обладает отхаркивающим эффектом, снимает воспаление верхних дыхательных путей.
- Настой шалфея: 2 ст. ложки сухой травы шалфея залейте стаканом кипятка и настаивайте в течение часа. Теплый настой принимайте по ½ стакана 2–3 раза в день.
- Лимонное масло: Ошпарьте лимон в горячей воде, затем пропустите вместе с цедрой через мясорубку, смешайте со 100 г сливочного масла и 1 ст. ложкой меда. Лимонное масло — замечательное профилактическое средство, которое убережет вас от простуды.
- Молоко с маком: Если кашель не дает заснуть, выпейте перед сном стакан теплого молока, в которое добавьте 2 ч. ложки мака.
- Сок редьки: Возьмите крупную редьку, очистите ее, натрите на терке и отожмите сок. Смешайте сок с 1 ст. ложкой меда и принимайте по 2 ст. ложки 2 -3 раза в день.
Повышаем защиту
В сезон простуд все силы нужно направить на усиление защитных сил организма, которые помогут не заболеть. Эти средства просты. Среди них:- Витамины
- Утром выпивайте натощак стакан апельсинового или грейпфрутового сока, а вечером съешьте салат с луком. Это поможет вам усилить иммунитет и расправиться с вирусами, которые проникли в ваш организм. Но такой способ профилактики не подходит людям с рядом хронических заболеваний желудочно-кишечного тракта.
- Добавочный сон
- Недостаток сна снижает иммунную защиту в несколько раз. Поэтому, чтобы уменьшить риск заражения, увеличьте время сна на 1–2 часа. Иногда это трудно, но лучше отказаться от просмотра любимого сериала или похода в театр, где высока вероятность подхватить инфекцию.
- Точечный массаж
- Массирование активных точек в направлении по часовой стрелке обеспечивает тонизирование организма, в то время как массирование в противоположном направлении — релаксацию. Найдите точку на пересечении линий, проведенных от большого и указательного пальца, в углублении кисти. При надавливании на нее должна ощущаться небольшая боль. Сделайте 50–100 массирующих движений: утром по часовой стрелке, вечером, чтобы быстро уснуть, — против часовой стрелки.
- Травы
- Американские ученые в течение последних десяти лет исследовали несколько десятков растений, которые могут влиять на иммунитет и обеспечивать защиту от ОРВИ. Оказалось, что максимальной и проверенной эффективностью обладает только одно: эхинацея пурпурная. Прием водной настойки этого растения в течение двух недель снижает вероятность заболевания гриппом на 30%, а употребление ее во время заболевания сокращает продолжительность болезни вдвое. Чтобы обеспечить себе защиту, принимайте эхинацею с профилактической целью — по 20 капель утром и вечером. Дает результат и массированный прием эхинацеи в ситуации «скорой помощи» — по 40 капель с интервалом в 1–2 часа.
- Чесночная терапия
- В разгар простудного сезона никак не обойтись без чеснока. Любите ли вы его в натуральном виде или предпочитаете обходиться капсулами с чесночным маслом, не важно. Аллицин, содержащийся в чесноке, действует эффективно в любой фирме и великолепно расправляется с микробами.
- Гомеопатия и адаптогены
- Прекрасное средство профилактики гриппа — гомеопатические комплексы. Хорошо действует также прием элеутерококка, женьшеня, пантокрина и других адаптогенов, повышающих тонус защитных сил организма.
- Правильная еда
- Идею похудеть отложите до весны. Если в холодное время года вы лишаете свой организм необходимых жировых отложений, страдает прежде всего иммунитет. Особенно вредны обезжиренные диеты, поскольку стенки лимфоцитов и макрофагов — наших защитных клеток — состоят из липидов. В том числе — из холестерина, которого так панически боятся многие сторонники здорового образа жизни.
Помните: в зимнем рационе должно быть достаточно белка как растительного, так и животного происхождения. Ведь иммуноглобулины, обеспечивающие устойчивость организма к заболеваниям — это белки, для синтеза которых требуется весь набор незаменимых аминокислот.
Но и переедать не стоит. Избыток жиров подавляет иммунитет. Большое количество белков перегружает желудочно-кишечный тракт и почки. Излишки сахаров — прямой путь к ожирению, которое является еще большим врагом иммунитета, чем чрезмерная худоба.
Вернуться
Профилактика ОРВИ у часто болеющих детей
Самыми распространенными болезнями среди людей являются острые респираторные заболевания (ОРЗ). ОРЗ, вызванное вирусами, называют острыми респираторными вирусными инфекциями (ОРВИ), которые в 95% случаях вызываются респираторными вирусами.
Практически на земле не найдется человека, который бы не болел ими в детстве или в зрелом возрасте. С ОРВИ связано 30-50% потерь рабочего времени у взрослых и 60-80% пропусков школьных занятий у детей.
К сожалению ОРВИ могут поражать одного и того же ребенка в течение «простудного сезона» не единожды, и таких детей становится все больше. Они относятся к группе так называемых «часто и длительно болеющих детей» (ЧДБ) и находятся на диспансерном наблюдении. Но слудует отметить, что ЧДБ – это не заболевание и не диагноз. В каждом конкретном случае следует выяснить причину частых респираторных инфекций у ребенка, так как от этого зависит комплекс мероприятий его реабилитационной программы.
Что представляют собой ОРВИ и причина их возникновения
Острые респираторные вирусные инфекции (ОРВИ) – это группа заболеваний, в которую входят: грипп, парагрипп, аденовирусная, риновирусная, реовирусная, коронавирусная инфекции, характеризующиеся коротким инкубационным периодом, непродолжительными лихорадкой и интоксикацией, поражением различных отделов респираторного тракта.
Возбудителями ОРВИ являются различные вирусы. Известно более 200 респираторных вирусов. В основном они поражают верхние дыхательные пути (нос, глотку, гортань, трахею), однако у детей раннего возраста во время эпидемий возникают бронхиты и пневмонии.
Каждый из видов ОРВИ имеет своего возбудителя и свои особенности протекания.
Риновирусная инфекция — считается основной причиной банальной простуды. Чаще всего протекает легко и специального лечения не требует.
Коронавирусная инфекция — протекает аналогично риновирусной инфекции, однако продолжительность заболевания несколько меньше (6-7суток).
Аденовирусная инфекция — этому виду заболевания подвержены в основном дети, в том числе грудные. Часто сопровождается симптомами конъюнктивита (ощущение песка в глазах, покраснение, слезотечение).
Парагрипп — частыми симптомами парагриппа являются боль в горле, осиплость, лающий кашель.
Причин возникновения ОРВИ множество, основные из них следующие:
- значительная распространенность вирусов в природе и большое количество видов (серотипов) каждого из них;
- повышенная восприимчивость детей (особенно раннего возраста) к возбудителям респираторных инфекций. Чувствительность ребенка к различным вирусам в значительной мере определяется пассивным иммунитетом, который мать передает ребенку во время беременности (через плаценту), а также с грудным молоком. Если же ребенок находится на искусственном вскармливании, то материнской защиты хватает лишь на первые 2-3 месяца жизни. Потом малыш остается практически беззащитным перед группой ОРВИ, поскольку его иммунная система еще не сформирована полностью, а потому противодействие вирусам будет слабым;
- наследственная предрасположенность к ОРВИ, характеризующаяся наличием у ребенка с рождения каких-либо «малых аномалий» иммунитета;
- влияние неблагоприятных экологических и социальных воздействий достаточно быстро истощают иммунную систему ребенка — различные загрязнители внешней среды (ксенобиотики – вещества промышленного производства, отходы, загрязнения, лекарства, пестециды), оказывающие вредное воздействие на организм;
- частые психоэмоциональные стрессы;
- нерациональное питание;
- недостаточность витаминов и микроэлементов в пищевом рационе;
- социальная и экономическая нестабильность семьи;
- наличие хронических очагов инфекции у ребенка (хронический тонзиллит, аденоиды, кариозные зубы и т.д.), способствующих напряжению иммунной системы и приводящих к развитию вторичных иммунодефицитных состояний, что способствует хронизации инфекции, особенно вирусной (чаще герпетической).
Источники инфекций, пути передачи и течение болезни
Источником инфекции выступает больной человек, который выделяет вирусы в окружающую среду, а поэтому он опасен для окружающих. Максимальное выделение вирусов больным длится 2-3 дня. Но до седьмого дня, при неосложненном течении ОРВИ, и к четырнадцатому — в осложненных случаях, больной остается опасным для окружающих в плане заражения.
Кроме того, для детей источником инфекции могут быть взрослые, которые переносят болезнь «на ногах». Вирусоносителями становятся также дети с хроническими очагами инфекции, поскольку в случае заболевания они более длительно выделяют вирусы.
Путь передачи ОРВИ — воздушно-капельный. Во время кашля, чихания, а также с выделениями из носа вирусы из дыхательных путей больного попадают в воздух, а дальше в органы дыхания лиц, которые контактируют с больным.
Из всех ОРВИ наибольшую опасность для организма ребенка своими осложнениями представляет грипп.
Болезнь начинается внезапно, и первым признаком является повышение температуры тела. В первые же часы температура достигает 39-41о и держится на протяжении нескольких дней. У детей первого года жизни повышение температуры может сопровождаться рвотой, общим беспокойством. Для гриппа характерны и такие признаки, как сильная головная боль, слезотечение, боль в мышцах, горле, заложенность носа, охриплость голоса, общее недомогание. В дальнейшем больного может тревожить частый сухой и болезненный кашель, который через 2-3 дня приобретает влажный характер.
Течение гриппа у детей грудного возраста имеет определенные особенности. Температура достигает максимума на вторые сутки заболевания, сопровождается двигательным беспокойством, раздражимостью, нарушением сна, отказом от груди, покашливанием. Ребенок дышит полуоткрытым ртом, сопит носиком. Нередко вздувается животик, стул частый, жидкий, с примесями слизи.
Заболеваемость парагриппом по большей части характерна для детей первого года жизни. Первые симптомы это появление незначительного кашля, изменение голоса, нарушение носового дыхания, повышение температуры тела. Кашель имеет стойкий характер, но остается сухим и грубым. В среднем на 2-3 день заболевания возможно ухудшение состояния ребенка: в ночное время возникает грубый, приступоподобный кашель («лающий»), с длительным шумным вдохом, который сопровождается отдышкой.
Аденовирусная инфекция представляет не меньшую опасность для организма ребенка при несвоевременном лечении. Она имеет острое начало с повышением температуры тела до 38-39о. Одновременно появляется вялость ребенка, быстрая утомляемость, сонливость, снижение аппетита, насморк (с первых же дней избыточные водянистые выделения). Течение аденовирусной инфекции сопровождается увеличением миндалин и шейных лимфатических узлов.
Все перечисленные ОРВИ не столь опасны, если они своевременно выявлены и начато лечение. В противном случае не исключены осложнения, перерастающие в хроническую форму; осложнения в первую очередь касаются органов дыхания. 60% осложнений составляют пневмонии, поражения нервной системы (энцефаломиелиты) — 0.3-3%, патология ЛОР-органов — 1%, воспаление сердечной мышцы до 1%.
Лечения ОРВИ при несложных формах осуществляется в основном в домашних условиях при строгом выполнении рекомендаций лечащего врача.
- Должен соблюдаться спокойный полупостельный режим при регулярном проветривании комнаты больного.
- Обильное теплое питье (не менее 2л в сутки), лучше богатое витамином С — чай с лимоном, настой шиповника, морс.
Профилактика заболеваний ОРВИ у ЧДБ
Наилучшей системой профилактики острых респираторных заболеваний у часто и длительно болеющих детей является формирование у них стойкого иммунитета к болезням. Этому способствуют:
- здоровый образ жизни;
- рациональный режим дня;
- полноценное питание;
- разнообразные программы закаливания;
- ограничение контактов ребенка с больными гриппом и ОРВИ;
- проведение санитарно-гигиенических мероприятий;
- одежда ребенка должна соответствовать его возрасту (быть по размеру) и погодным условиям;
- сокращение использования городского транспорта и удлинение времени пребывания ребенка на воздухе;
- исключение пассивного курения;
- в случае наличия у ребенка очагов хронической инфекции (хронический тонзиллит, аденоидит, кариес и др.) они должны быть санированы;
- закаливание ребенка (как основного метода повышения сопротивляемости организма различным инфекциям) должно начинаться с самого раннего детства;
- проведение профилактических прививок в соответствии с возрастом ребенка;
- использование адаптогенов (по рекомендации врача).
Систематическое контрастное воздушное или водное закаливание сопровождается повышением устойчивости организма к температурным колебаниям окружающей среды и повышением иммунологической реактивности организма. Закаливание не требует очень низких температур, важна контрастность воздействия и систематичность процедур. Максимальная деятельность закаливающих процедур не должна превышать 10-20 минут. Закаливающие процедуры хорошо сочетать с проведением гимнастики и массажа грудной клетки.
Из средств неспецифической профилактики хорошо известны такие растения как: китайский лимонник, элеутерококк, женьшень, эхинацея, левзея.
Нередко возникает вопрос о возможности и целесообразности проведения календарной вакцинации или гриппозной прививки детям, получающим лечение бактериальными вакцинами. Специальными исследованиями было доказано, что вакцинация часто болеющих детей является одним из самых важных профилактических мероприятий, поскольку частые ОРВИ у этой группы детей не свидетельствуют о наличии иммунодефицита, они не могут быть поводом для отвода от прививок.
Родителям часто болеющих детей необходимо знать и помнить, что их дети нуждаются в проведении регулярных комплексных профилактических мероприятий, а при развитии острой респираторной инфекции – в своевременной и адекватной терапии,
а самое главное – в постоянном родительском внимании к своим детям!
Автор: Некрасова О.В., главный педиатр комитета по здравоохранению Мингорисполкома
Редактор: Арский Ю.М.
Компьютерная верстка и оформление: Згирская И.А.
Ответственный за выпуск: Тарашкевич И.И.
Комитет по здравоохранению Мингорисполкома
Городской Центр здоровьяОстрые респираторные инфекции у детей — приоритеты борьбы с болезнями в развивающихся странах
Острые респираторные инфекции (ОРИ) классифицируются как инфекции верхних дыхательных путей (ИВДП) или инфекции нижних дыхательных путей (ИИП). Верхние дыхательные пути состоят из дыхательных путей от ноздрей до голосовых связок в гортани, включая придаточные пазухи носа и среднее ухо. Нижние дыхательные пути покрывают продолжение дыхательных путей от трахеи и бронхов к бронхиолам и альвеолам.ОРИ не ограничиваются дыхательными путями и имеют системные эффекты из-за возможного распространения инфекции или микробных токсинов, воспаления и снижения функции легких. Дифтерия, коклюш (коклюш) и корь — это болезни, которые можно предотвратить с помощью вакцин, которые могут иметь компонент дыхательных путей, но также влияют на другие системы; они обсуждаются в главе 20.
За исключением неонатального периода, ОРИ являются наиболее частой причиной как болезней, так и смертности детей в возрасте до пяти лет, у которых в среднем от трех до шести эпизодов ОРИ ежегодно, независимо от того, где они живут и каково их экономическое положение. есть (Камат и другие, 1969; Монто и Ульман, 1974).Однако соотношение легкой и тяжелой формы заболевания варьируется между странами с высоким и низким уровнем доходов, и из-за различий в конкретной этиологии и факторах риска тяжесть ИПП у детей в возрасте до пяти лет хуже в развивающихся странах, что приводит к более высокому уровню заболеваемости. летальность. Хотя медицинская помощь может в некоторой степени снизить как тяжесть заболевания, так и летальный исход, многие тяжелые формы LRI не поддаются лечению, в основном из-за отсутствия высокоэффективных противовирусных препаратов. Ежегодно умирает около 10,8 миллиона детей (Black, Morris, and Bryce, 2003).По оценкам, в 2000 году 1,9 миллиона из них умерли от ОРИ, 70 процентов из них — в Африке и Юго-Восточной Азии (Williams and others 2002). По оценкам Всемирной организации здравоохранения (ВОЗ), 2 миллиона детей в возрасте до пяти лет умирают от пневмонии ежегодно (Bryce and others 2005).
Причины ОРИ и бремя болезней
ОРИ у детей серьезно уносят жизни, особенно там, где медицинская помощь недоступна или не обращаются за ней.
Инфекции верхних дыхательных путей
URI являются наиболее распространенными инфекционными заболеваниями.К ним относятся ринит (простуда), синусит, инфекции уха, острый фарингит или тонзиллофарингит, эпиглоттит и ларингит, из которых инфекции уха и фарингит вызывают более серьезные осложнения (глухота и острая ревматическая лихорадка соответственно). Подавляющее большинство URI имеют вирусную этиологию. Риновирусы составляют от 25 до 30 процентов URI; респираторно-синцитиальные вирусы (РСВ), вирусы парагриппа и гриппа, метапневмовирус человека и аденовирусы — от 25 до 35 процентов; вирусы короны на 10 процентов; и неопознанные вирусы для остальных (Denny 1995).Поскольку большинство URI являются самоограничивающимися, их осложнения более важны, чем инфекции. Острые вирусные инфекции предрасполагают детей к бактериальным инфекциям носовых пазух и среднего уха (Berman 1995a), а аспирация инфицированных секретов и клеток может привести к LRIs.
Острый фарингит
Острый фарингит у детей младшего возраста более чем в 70% случаев вызывается вирусами. Типичны легкое покраснение глотки, отек и увеличение миндалин. Стрептококковая инфекция редко встречается у детей до пяти лет и более часто встречается у детей старшего возраста.В странах с многолюдными условиями жизни и группами населения, которые могут иметь генетическую предрасположенность, постстрептококковые последствия, такие как острый ревматизм и кардит, распространены у детей школьного возраста, но могут также возникать у детей младше пяти лет. Острый фарингит в сочетании с развитием перепонки в горле почти всегда вызывается в развивающихся странах Corynebacterium diphtheriae . Однако при почти повсеместной вакцинации младенцев вакциной АКДС (дифтерия-столбняк-коклюш) дифтерия встречается редко.
Острая ушная инфекция
Острая ушная инфекция встречается у 30 процентов URI. В развивающихся странах с неадекватной медицинской помощью это может привести к перфорации барабанных перепонок и хроническим выделениям из уха в более позднем детстве и, в конечном итоге, к ухудшению слуха или глухоте (Berman 1995b). Хроническая ушная инфекция после повторных эпизодов острой ушной инфекции распространена в развивающихся странах, поражая от 2 до 6 процентов детей школьного возраста. Связанная с этим потеря слуха может приводить к инвалидности и влиять на обучение.Повторные ушные инфекции могут привести к мастоидиту, который, в свою очередь, может распространить инфекцию на мозговые оболочки. Мастоидит и другие осложнения, вызванные ОРВИ, являются причиной почти 5% всех смертей от ОРИ во всем мире (Williams и др., 2002).
Инфекции нижних дыхательных путей
Распространенными инфекциями нижних дыхательных путей у детей являются пневмония и бронхиолит. Частота дыхания является ценным клиническим признаком для диагностики острой ЛРН у кашляющих и учащенно дышащих детей. Наличие втягивания нижней грудной стенки указывает на более тяжелое заболевание (Mulholland и др., 1992; Shann, Hart, and Thomas 1984).
В настоящее время наиболее частыми причинами вирусных LRIs являются RSV. Они имеют тенденцию быть очень сезонными, в отличие от вирусов парагриппа, следующей наиболее частой причины вирусных LRI. Эпидемиология вирусов гриппа у детей в развивающихся странах заслуживает срочного исследования, поскольку доступны безопасные и эффективные вакцины. До эффективного использования противокоревой вакцины вирус кори был наиболее важной вирусной причиной заболеваемости и смертности детей, связанных с респираторными путями, в развивающихся странах.
Пневмония
И бактерии, и вирусы могут вызывать пневмонию. Бактериальная пневмония часто вызывается Streptococcus pneumoniae (пневмококк) или Haemophilus influenzae, в основном типом b (Hib) и иногда Staphylococcus aureus или другими стрептококками. Всего от 8 до 12 из множества типов пневмококка вызывают большинство случаев бактериальной пневмонии, хотя конкретные типы могут различаться у взрослых и детей и в разных географических регионах.Другие патогены, такие как Mycoplasma pneumoniae и Chlamydia pneumoniae, , вызывают атипичные пневмонии. Их роль как причины тяжелых заболеваний у детей до пяти лет в развивающихся странах неясна.
Бремя LRIs, вызванных Hib или S. pneumoniae , трудно определить, поскольку современные методы установления бактериальной этиологии не обладают чувствительностью и специфичностью. Результаты посева из глотки не всегда выявляют патоген, который является причиной LRI.Бактериальные культуры образцов аспирата легких часто считаются золотым стандартом, но они не подходят для применения в полевых условиях. Обзор нескольких исследований Вуори-Холопайнен и Пелтола (2001) показывает, что на S. pneumoniae и Hib приходится от 13 до 34 процентов и от 1,4 до 42,0 процентов бактериальных пневмоний, соответственно, тогда как исследования Адегбола и др. (1994), Шэнн, Граттен и другие (1984) и Уолл и другие (1986) предполагают, что Hib составляет от 5 до 11 процентов случаев пневмонии.
Пониженные уровни клинической или радиологической пневмонии при клинических испытаниях девятивалентной пневмококковой конъюгированной вакцины позволяют оценить бремя болезни, предупреждаемого с помощью вакцины ( валентность указывает количество серотипов, от которых вакцина обеспечивает защиту; конъюгат относится к конъюгации полисахаридов с белковым остовом). В исследовании, проведенном в Гамбии, было предотвращено 37 процентов радиологической пневмонии, что отражает количество заболеваний, вызванных S.pneumoniae, , а смертность снизилась на 16 процентов (Cutts and others 2005).
Колонизация верхних дыхательных путей потенциально патогенными организмами и аспирация зараженных секретов участвуют в патогенезе бактериальной пневмонии у детей раннего возраста. Было показано, что инфицирование верхних дыхательных путей вирусом гриппа или RSV увеличивает связывание как H. influenzae (Jiang и др., 1999), так и S. pneumoniae (Hament and others 2004; McCullers and Bartmess 2003) с подкладкой. клетки носоглотки.Это открытие может объяснить, почему рост пневмококковой пневмонии идет параллельно с эпидемиями гриппа и RSV. Исследование, проведенное в Южной Африке, показало, что вакцинация девятивалентной пневмококковой конъюгированной вакциной снижает заболеваемость вирус-ассоциированной пневмонией, вызывающей госпитализацию, на 31 процент, что свидетельствует о том, что пневмококк играет важную роль в патогенезе вирус-ассоциированной пневмонии (Madhi, Petersen, Мадхи, Васас и др. 2000).
Попадание бактерий из кишечника с распространением через кровоток в легкие также было предложено для патогенеза грамотрицательных организмов (Fiddian-Green and Baker 1991), но такие бактерии являются необычными этиологическими агентами пневмонии у иммунокомпетентных дети.Однако у новорожденных и младенцев грудного возраста грамотрицательная пневмония не редкость (Quiambao готовится к печати).
Вирусы ответственны за от 40 до 50 процентов инфекций у младенцев и детей, госпитализированных по поводу пневмонии в развивающихся странах (Hortal and others 1990; John and others 1991; Tupasi and others 1990). Вирус кори, RSV, вирусы парагриппа, вирус гриппа типа A и аденовирусы являются наиболее важными причинами вирусной пневмонии. Рентгенологически сложно отличить вирусную пневмонию от бактериальной, отчасти потому, что поражения выглядят одинаково, а отчасти потому, что бактериальная суперинфекция возникает при гриппе, кори и инфекциях RSV (Ghafoor and others 1990).
В развивающихся странах уровень летальности среди детей с вирусной пневмонией колеблется от 1,0 до 7,3 процента (John и др., 1991; Stensballe, Devasundaram, and Simoes, 2003), с бактериальной пневмонией от 10 до 14 процентов и со смешанной вирусной и вирусной пневмонией. бактериальные инфекции от 16 до 18 процентов (Ghafoor и др., 1990; Shann, 1986).
Бронхиолит
Бронхиолит возникает преимущественно в первый год жизни и с уменьшающейся частотой во второй и третий годы.Клинические признаки включают учащенное дыхание и втягивание нижней грудной стенки, лихорадку в одной трети случаев и хрипы (Cherian и др., 1990). Воспалительная обструкция мелких дыхательных путей, которая приводит к гиперинфляции легких и коллапсу сегментов легкого. Поскольку признаки и симптомы также характерны для пневмонии, работникам здравоохранения может быть сложно провести различие между бронхиолитом и пневмонией. Две особенности, которые могут помочь, — это определение сезонности RSV в данной местности и умение обнаруживать хрипы.RSV являются основной причиной бронхиолита во всем мире и могут вызывать до 70 или 80 процентов LRI в высокий сезон (Simoes 1999; Stensballe, Devasundaram и Simoes 2003). Недавно обнаруженный метапневмовирус человека также вызывает бронхиолит (Van den Hoogen и др., 2001), который неотличим от болезни RSV. Другие вирусы, вызывающие бронхиолит, включают вирус парагриппа 3-го типа и вирусы гриппа.
Грипп
Несмотря на то, что вирусы гриппа обычно вызывают инфекционные заболевания дыхательных путей у взрослых, они все чаще рассматриваются как важная причина инфекций нижних дыхательных путей у детей и, возможно, вторая по значимости причина госпитализации детей с ОРВ после RSV (Neuzil and others 2002). .Хотя грипп считается нечастым в развивающихся странах, его эпидемиология еще требует тщательного изучения. Потенциальное бремя гриппа как причина смерти детей неизвестно. Вирус гриппа типа A может вызывать сезонные вспышки, а тип B может вызывать спорадические инфекции. В последнее время вирус птичьего гриппа стал причиной инфекции, болезней и смерти небольшого числа людей, включая детей, в нескольких азиатских странах. Его потенциал для возникновения вспышек среди людей или пандемии неизвестен, но он может иметь разрушительные последствия для развивающихся стран (Peiris and others 2004) и может представлять угрозу для здоровья во всем мире.Новые штаммы вирусов типа А почти наверняка возникнут в результате мутации, как это произошло в случае пандемий в Азии и Гонконге в 1950-х и 1960-х годах.
ВИЧ-инфекция и педиатрические LRIs
Во всем мире 3,2 миллиона детей живут с ВИЧ / СПИДом, 85 процентов из них — в странах Африки к югу от Сахары (ЮНЭЙДС, 2002). В южной части Африки инфекционные заболевания, связанные с ВИЧ, составляют от 30 до 40 процентов случаев госпитализации детей и имеют показатель летальности от 15 до 34 процентов, что намного выше, чем 5-10 процентов для детей, не инфицированных ВИЧ (Bobat and others 1999; Мадхи, Петерсен, Мадхи, Хосал и другие, 2000; Натху и другие, 1993; Цви, Петтифиор и Содерлунд, 1999). Pneumocystis jiroveci и цитомегаловирус являются важными условно-патогенными инфекциями более чем у 50 процентов ВИЧ-инфицированных младенцев (Jeena, Coovadia, and Chrystal, 1996; Lucas and others 1996). Грамотрицательные бактерии также важны для более чем 70 процентов ВИЧ-инфицированных детей с недостаточным питанием (Ikeogu, Wolf, and Mathe, 1997). Исследования пациентов подтвердили частую ассоциацию этих бактерий, но добавили S. pneumoniae и S. aureus в качестве важных патогенов (Gilks 1993; Goel and others 1999).В первом южноафриканском отчете об общем бремени инвазивной пневмококковой инфекции сообщается о 41,7-кратном увеличении числа ВИЧ-инфицированных детей по сравнению с неинфицированными детьми (Фарли и др., 1994).
Вмешательства
Вмешательства по борьбе с ОРИ можно разделить на четыре основные категории: иммунизация против конкретных патогенов, ранняя диагностика и лечение заболеваний, улучшение питания и более безопасная среда (John 1994). Первые два относятся к сфере компетенции системы здравоохранения, тогда как последние два относятся к сфере общественного здравоохранения и требуют многосекторального участия.
Прививки
Широкое использование вакцин против кори, дифтерии, коклюша, Hib, пневмококка и гриппа может существенно снизить заболеваемость ОРИ у детей в развивающихся странах. Влияние вакцин против кори, дифтерии и коклюша обсуждается в главе 20. Ограниченные данные о гриппе в развивающихся странах не позволяют провести подробный анализ потенциальных преимуществ этой вакцины. Поэтому в этой главе основное внимание уделяется потенциальному воздействию вакцин против Hib и пневмококка на LRI.
Вакцина против Hib
В настоящее время доступны три конъюгированные вакцины против Hib для применения у младенцев и детей младшего возраста. Эффективность вакцины против Hib в предотвращении инвазивных заболеваний (в основном менингита, но также и пневмонии) была хорошо задокументирована в нескольких исследованиях, проведенных в промышленно развитых странах (Black and others 1992; Booy and others 1994; Eskola and others 1990; Fritzell and Plotkin 1992; Heath 1998; Lagos and others 1996; Santosham and others 1991) и в одном исследовании в Гамбии (Mulholland and others 1997).Все исследования показали защитную эффективность более 90% против лабораторно подтвержденного инвазивного заболевания, независимо от выбора вакцины. Следовательно, все промышленно развитые страны включают вакцину против Hib в свои национальные программы иммунизации, что приводит к фактической ликвидации инвазивной болезни Hib из-за иммунитета у вакцинированных и эффекта стада у тех, кто не вакцинирован. Имеющиеся данные из нескольких развивающихся стран показывают аналогичный эффект стада (Адегбола и др., 1999; Венгер и др., 1999).
Первоначальное обещание и последующее общее мнение заключалось в том, что вакцина против Hib предназначена для защиты от менингита, но в развивающихся странах вакцина, вероятно, будет иметь больший эффект в предотвращении LRIs. Эффект легко измерить при инвазивных заболеваниях, включая бактериемическую пневмонию. Вакцина, вероятно, оказывает влияние на небактериемическую пневмонию, но этот эффект трудно определить количественно из-за отсутствия адекватного метода установления бактериальной этиологии. В Бангладеш, Бразилии, Чили и Гамбии вакцина против Hib была связана с уменьшением на 20-30 процентов числа госпитализированных с рентгенологически подтвержденной пневмонией (de Andrade and others 2004; Levine and others 1999; Mulholland and others 1997; WHO 2004a ).Однако результаты большого исследования в Ломбоке, Индонезия, не дали окончательных результатов в отношении влияния вакцины против Hib на пневмонию (Gessner and others 2005).
Пневмококковые вакцины
В настоящее время доступны два вида вакцин против пневмококков: 23-валентная полисахаридная вакцина (23-PSV), которая больше подходит для взрослых, чем для детей, и 7-валентная полисахаридная вакцина, конъюгированная с белком (7- PCV). 9-валентная вакцина (9-PCV) прошла клинические испытания в Гамбии и Южной Африке, а 11-валентная вакцина (11-PCV) проходит испытания на Филиппинах.
Исследования эффективности полисахаридной вакцины в профилактике ОРИ или ушных инфекций у детей в промышленно развитых странах показали противоречивые результаты. В то время как некоторые исследования этой вакцины не показывают значительной эффективности (Douglas and Miles 1984; Sloyer, Ploussard and Howie 1981), исследования из Финляндии показывают в целом защитный эффект против серотипов, содержащихся в 14-PSV (Douglas and Miles 1984; Karma and другие 1980; Макела и другие 1980). Эффективность была более выражена у детей старше двух лет, чем у детей младшего возраста.Единственные исследования, оценивающие действие полисахаридной вакцины на детей в развивающихся странах, — это серия из трех испытаний, проведенных в Папуа-Новой Гвинее (Дуглас и Майлз, 1984; Леманн и другие, 1991; Райли и другие, 1981; Райли, Леманн и Альперс, 1991). . Анализ объединенных данных этих испытаний показал снижение смертности от LRI на 59 процентов среди детей до пяти лет на момент вакцинации и на 50 процентов среди детей до двух лет. На основании этих и других исследований исследователи пришли к выводу, что вакцина оказывает влияние на тяжелую пневмонию.Более высокая, чем ожидалось, эффективность в этих испытаниях была приписана большему вкладу более иммуногенных серотипов взрослых в пневмонию в Папуа-Новой Гвинее (Douglas and Miles 1984; Riley, Lehmann, and Alpers 1991). Из-за низкой иммуногенности антигенов в 23-PSV против преобладающих детских серотипов внимание теперь направлено на более иммуногенные конъюгированные вакцины (Mulholland 1998; Obaro 1998; Temple 1991).
Эффективность 7-PCV и 9-PCV была оценена на предмет эффективности против инвазивного пневмококкового заболевания в четырех испытаниях, которые продемонстрировали эффективность вакцины от 71.От 0 до 97,4 процента (от 58 до 65 процентов для ВИЧ-положительных детей, среди которых заболеваемость пневмококком в 40 раз выше, чем среди ВИЧ-отрицательных детей) (Black and others 2000; Cutts and others 2005; Klugman and others 2003; O ‘ Брайен и другие 2003).
В США 7-PCV был включен в плановую вакцинацию младенцев и детей в возрасте до двух лет в 2000 году. К 2001 году заболеваемость всеми инвазивными пневмококковыми заболеваниями в этой возрастной группе снизилась на 69 процентов, а заболевания, вызываемые включенными серотипами. вакцины и родственных серотипов снизились на 78 процентов (Whitney and others 2003).Подобные сокращения были подтверждены в исследовании, проведенном в северной Калифорнии (Black and others 2001). Наблюдалось небольшое увеличение частоты инвазивных заболеваний, вызванных серотипами пневмококков, не включенных в вакцину, но оно было недостаточно большим, чтобы компенсировать существенное снижение заболеваемости, вызванное вакциной. Исследования также обнаружили значительное снижение инвазивной пневмококковой инфекции в непривитых старших возрастных группах, особенно среди взрослых в возрасте от 20 до 39 лет и в возрасте 65 лет и старше, что позволяет предположить, что вакцинация маленьких детей оказала значительный эффект в обществе.Такое преимущество может иметь место даже там, где распространенность ВИЧ-инфекции среди взрослых высока, а пневмококковая инфекция может быть рецидивирующей и опасной для жизни.
Воздействие вакцины на пневмококковую пневмонию как таковое трудно определить из-за проблем, связанных с установлением бактериальной этиологии пневмонии. Три исследования оценивали влияние вакцины на рентгенологическую пневмонию (независимо от этиологического агента) и показали снижение на 20,5–37,0% случаев пневмонии, подтвержденной рентгенологически (9.0 процентов для ВИЧ-инфицированных) (Black and others 2000; Cutts and others 2005; Klugman and others 2003).
Несколько полевых испытаний оценили эффективность PCV против ушной инфекции. Несмотря на то, что вакцина привела к значительному сокращению подтвержденного посевом пневмококка отита, чистого снижения ушной инфекции среди вакцинированных детей не наблюдалось, вероятно, из-за увеличения частоты отита, вызванного видами пневмококков, не охваченных вакциной, ЧАС.influenzae и Moraxella catarrhalis (Eskola and others 2001; Kilpi and others 2003). Однако испытание в северной Калифорнии показало, что вакцина имеет защитный эффект от частых инфекций уха и снижает потребность в установке тимпаностомической трубки (Fireman and others 2003). Таким образом, вакцина от ушной инфекции может быть полезной в развивающихся странах с высокими показателями хронического отита и кондуктивной тугоухости, и ее следует оценивать с помощью клинических испытаний.
Самым заметным преимуществом вакцины для общественного здравоохранения в развивающихся странах будет очевидное снижение смертности.Хотя первичным результатом исследования в Гамбии изначально была детская смертность, она была изменена на радиологическую пневмонию. Тем не менее, испытание показало снижение смертности на 16 процентов (уровень достоверности 95 процентов, от 3 до 38). Это испытание проводилось в сельской местности на востоке Гамбии, где трудно обеспечить круглосуточную лечебную помощь, включая ведение больных. Это испытание демонстрирует, что иммунизация, проводимая в рамках аутрич-программ, принесет значительную пользу для здоровья и экономики таких групп населения.Еще одно исследование, оценивающее влияние 11-PCV на радиологическую пневмонию, продолжается на Филиппинах; результаты ожидаются во второй половине 2005 года.
Ведение пациентов
Упрощение и систематизация ведения пациентов для ранней диагностики и лечения ОРИ позволили значительно снизить смертность в развивающихся странах, где доступ к педиатрам ограничен. В клинических рекомендациях ВОЗ по ведению случаев ОРИ (ВОЗ, 1991 г.) используются два ключевых клинических признака: частота дыхания, , чтобы отличить детей с пневмонией от детей без, и , втягивание нижней грудной клетки, , для выявления тяжелой пневмонии, требующей направления и госпитализации.Детям со слышимым стридором в спокойном и спокойном состоянии или такими опасными признаками тяжелого заболевания, как неспособность есть, также требуется направление. Дети без этих признаков классифицируются как страдающие ОРИ, но не пневмонией. Детей, у которых наблюдается только учащенное дыхание, лечат пневмонию амбулаторно. Детей, которые кашляют более 30 дней, направляют для дальнейшего обследования на туберкулез и другие хронические инфекции.
Диагностика пневмонии на основе учащенного дыхания
Первоначальные рекомендации по выявлению пневмонии на основе учащенного дыхания были разработаны в Папуа-Новой Гвинее в 1970-х годах.В исследовании 200 последовательных педиатрических пациентов и 50 последовательных госпитализаций (Shann, Hart, and Thomas 1984) 72 процента детей со слышимым хрипом в легких имели частоту дыхания 50 или более вдохов в минуту, тогда как только 19 процентов детей без потрескивания дышал с такой стремительной скоростью. Поэтому в первоначальных рекомендациях ВОЗ использовался порог в 50 вдохов в минуту, при достижении которого кашель у ребенка считался пневмонией.
Основное беспокойство вызывает относительно низкая чувствительность этого подхода, который может упустить от 25 до 40 процентов случаев пневмонии.Исследование в Веллоре, Индия, показало, что чувствительность можно улучшить, снизив порог до 40 для детей в возрасте от 1 до 4 лет, сохранив порог в 50 вдохов в минуту для младенцев в возрасте от 2 до 11 месяцев (Cherian and others 1988). Последующие исследования показали, что при использовании этих пороговых значений чувствительность улучшилась с 62 до 79 процентов на Филиппинах и с 65 до 77 процентов в Свазиленде, но в то же время специфичность упала с 92 до 77 процентов на Филиппинах и с 92 до 80 процентов. процентов в Свазиленде (Mulholland и др., 1992).На основе этих и других данных (Кэмпбелл, Байасс и др., 1989; Колстад и др., 1997; Перкинс и др., 1997; Редд, 1994; Симоес и др., 1997; Вебер и др., 1997) ВОЗ рекомендует ограничить частоту дыхания на 50 вдохов. в минуту для детей в возрасте от 2 до 11 месяцев и 40 вдохов в минуту для детей в возрасте от 12 месяцев до 5 лет.
Учащенное дыхание, по определению ВОЗ, выявляет около 85 процентов детей с пневмонией, и более 80 процентов детей с потенциально смертельной пневмонией, вероятно, успешно выявляются и лечатся с использованием диагностических критериев ВОЗ.Было показано, что лечение детей с учащенным дыханием антибиотиками снижает смертность (Sazawal and Black 2003). Проблема низкой специфичности критерия учащенного дыхания заключается в том, что от 70 до 80 процентов детей, которые могут не нуждаться в антибиотиках, получат их. Тем не менее, для медицинских работников первичного звена, для которых важна простота диагностики, учащенное дыхание, несомненно, является наиболее полезным клиническим признаком.
Диагностика пневмонии на основании втягивания грудной стенки
Дети поступают в больницу с тяжелой пневмонией, когда медицинские работники считают, что необходимы кислородные или парентеральные антибиотики (антибиотики, вводимые не перорально), или когда они не уверены в способности матери справиться .Обоснование парентеральных антибиотиков состоит в том, чтобы достичь более высоких уровней антибиотиков и преодолеть опасения по поводу абсорбции пероральных препаратов у больных детей.
В исследовании Папуа-Новой Гвинеи (Shann, Hart, and Thomas 1984) втягивание грудной клетки использовалось в качестве основного показателя тяжести, но исследования, проведенные в разных частях мира, показывают большие различия в темпах втягивания из-за различных определений. Ограничение этого термина втягиванием нижней грудной стенки, определяемым как движение внутрь костных структур грудной стенки с вдохом, предоставило лучший индикатор тяжести пневмонии, который можно научить медработникам.Он более специфичен, чем втяжение межреберных промежутков, которое часто встречается при бронхиолите.
В исследовании, проведенном в Гамбии (Кэмпбелл, Байасс и др., 1989), когорта из 500 детей от рождения до четырех лет посещалась дома еженедельно в течение одного года. За это время в клинику было направлено 222 эпизода LRI (учащенное дыхание, любое втягивание грудной стенки, расширение носа, свистящее дыхание, стридор или признаки опасности). Втяжение грудной клетки имело место в 62 процентах этих случаев, во многих случаях втягивание межреберных мышц.Если бы всех детей с каким-либо втягиванием грудной клетки госпитализировали, их количество превысило бы количество детских стационаров.
Исследования, проведенные на Филиппинах и в Свазиленде (Mulholland и др., 1992), показали, что втягивание нижней грудной стенки было более специфичным, чем втягивание межреберья, для диагностики тяжелой пневмонии, требующей госпитализации. В исследовании Веллора (Cherian and others 1988) втягивание нижней грудной стенки правильно предсказало 79 процентов детей с LRI, которые были госпитализированы педиатром.
Варианты противомикробных препаратов для перорального лечения пневмонии
Выбор противомикробного препарата для лечения основан на хорошо известных данных о том, что большинство бактериальных пневмоний у детей вызывается S. pneumoniae или H. influenzae . Однократная инъекция бензатин-пенициллина, хотя и длится долго, не обеспечивает адекватных уровней пенициллина для уничтожения H. influenzae . У ВОЗ есть технические документы, помогающие оценить соответствующие факторы при выборе противомикробных препаратов первого и второго ряда и сравнения различных противомикробных препаратов в отношении их антибактериальной активности, эффективности лечения и токсичности (ВОЗ, 1990).
Возникновение устойчивости к противомикробным препаратам у S. pneumoniae и H. influenzae вызывает серьезную озабоченность. В некоторых условиях тесты in vitro показывают, что более 50 процентов респираторных изолятов обеих бактерий устойчивы к ко-тримоксазолу, а устойчивость к пенициллину к S. pneumoniae постепенно становится проблемой во всем мире.
При пневмонии, в отличие от менингита, устойчивость возбудителя in vitro не всегда приводит к неэффективности лечения.Сообщения из Испании и Южной Африки предполагают, что пневмонию, вызванную устойчивым к пенициллину S. pneumoniae , можно успешно лечить с помощью достаточно высоких доз пенициллина. Амоксициллин концентрируется в тканях и макрофагах, и уровни препарата напрямую зависят от пероральных дозировок. Поэтому для успешного лечения ушных инфекций, вызванных устойчивым к пенициллину S. pneumoniae , в настоящее время используются более высокие дозы, чем в прошлом, — назначаемые дважды в день. Амоксициллин явно лучше пенициллина при таких инфекциях.Ситуация с ко-тримоксазолом менее ясна (Strauss and others 1998), и перед лицом высоких показателей устойчивости к ко-тримоксазолу амоксициллин может быть лучше для детей с тяжелой пневмонией.
Внутримышечные антибиотики для лечения тяжелой пневмонии
Несмотря на то, что хлорамфеникол активен против S. pneumoniae и H. influenzae, его пероральное всасывание у чрезвычайно больных детей неустойчиво. Таким образом, рекомендации ВОЗ рекомендуют вводить хлорамфеникол внутримышечно в половине суточной дозы до срочного направления пациентов с тяжелой пневмонией.Дополнительным объяснением является то, что у крайне больных детей может быть сепсис или менингит, которые трудно исключить, и их необходимо немедленно лечить. Хотя внутривенный хлорамфеникол превосходит внутримышечный хлорамфеникол, процедура может отсрочить срочно необходимое лечение и увеличивает его стоимость.
Исследователи поставили под сомнение адекватность и безопасность внутримышечного хлорамфеникола. Хотя ранние исследования предполагали, что уровни в крови взрослых после внутримышечного введения были значительно ниже, чем уровни, достигнутые после внутривенного введения, внутримышечный путь введения получил широкое признание после клинических отчетов, которые подтвердили его эффективность.Местные осложнения при внутримышечном введении сукцината левомицетина возникают редко, в отличие от более ранних внутримышечных препаратов. Хотя беспокойство по поводу апластической анемии после приема хлорамфеникола является обычным явлением, это осложнение крайне редко встречается у маленьких детей. Нет никаких доказательств того, что внутримышечный сукцинат хлорамфеникола с большей вероятностью вызывает побочные эффекты, чем другие формы и пути введения хлорамфеникола.
Диагностика гипоксемии на основе критериев ВОЗ
Стратегии ведения случаев ОРИ и комплексного ведения болезней грудного и детского возраста (ИВБДВ) зависят от точного направления больных детей в больницу и правильного стационарного лечения ИРН с применением кислорода или антибиотиков.Гипоксемия (дефицит кислорода в крови) у детей с LRI является хорошим предиктором смертности, коэффициент летальности в 1,2-4,6 раза выше при гипоксическом LRI, чем при негипоксемическом LRI (Duke, Mgone, and Frank 2001; Onyango and others 1993). ), а кислород снижает смертность. Таким образом, важно как можно раньше выявлять гипоксемию у детей с LRI, чтобы предотвратить смерть. Хотя диагноз острой LRIs очень легко устанавливается путем распознавания тахипноэ, и хотя тяжелая LRI связана с втягиванием грудной стенки, клиническое распознавание гипоксемии более проблематично.Были изучены различные наборы клинических правил для прогнозирования наличия гипоксемии у детей с LRI (Cherian и др., 1988; Onyango и др., 1993; Usen и др., 1999). Хотя некоторые клинические инструменты обладают высокой чувствительностью для выявления гипоксемии, большое количество детей с гипоксемией все равно будет пропущено при использовании этих критериев. Пульсоксиметрия — лучший инструмент для быстрого выявления гипоксемии у больных детей. Однако пульсоксиметры дороги и требуют периодических затрат на замену датчиков, по которым они недоступны в большинстве районных или даже специализированных больниц в развивающихся странах.
Руководство по лечению
Текущие рекомендации включают прием ко-тримоксазола два раза в день в течение пяти дней при пневмонии и внутримышечный пенициллин или хлорамфеникол для детей с тяжелой пневмонией. Проблемы повышения устойчивости к ко-тримоксазолу и ненужных направлений детей с втягиванием грудной стенки привели к исследованиям, в которых изучаются альтернативы антибиотикам, которые в настоящее время используются при лечении ОРИ. Одно исследование показало, что амоксициллин и котримоксазол одинаково эффективны при нетяжелой пневмонии (Catchup Study Group 2002), хотя амоксициллин стоит в два раза дороже, чем котримоксазол.Что касается продолжительности лечения антибиотиками, исследования в Бангладеш, Индии и Индонезии показывают, что трехдневный пероральный прием котримоксазола или амоксициллина так же эффективен, как пять дней приема любого из препаратов у детей с нетяжелой пневмонией (Agarwal and others 2004; Kartasasmita 2003). ). В многоцентровом исследовании пенициллина, вводимого внутримышечно, и перорального амоксициллина у детей с тяжелой пневмонией, Аддо-Йобо и другие (2004) обнаружили схожие показатели излечения. Поскольку пациенты получали кислород при необходимости от гипоксемии и были переведены на другие антибиотики в случае неудачи, этот режим не подходит для лечения тяжелой пневмонии в амбулаторных условиях.
ВОЗ рекомендует назначать кислород, если он имеется в достаточном количестве, детям с признаками и симптомами тяжелой пневмонии и, если подача ограничена, детям с любым из следующих признаков: неспособность есть и пить, цианоз, частота дыхания выше или равный 70 вдохам в минуту, или серьезное втягивание грудной стенки (ВОЗ, 1993). Кислород следует вводить со скоростью 0,5 литра в минуту для детей младше 2 месяцев и 1 литр в минуту для детей старшего возраста. Поскольку кислород стоит дорого и его не хватает, особенно в отдаленных сельских районах развивающихся стран, ВОЗ рекомендует простые клинические признаки для выявления и лечения гипоксемии.Несмотря на эти рекомендации, исследование 21 учреждения первого уровня и районной больницы в семи развивающихся странах показало, что более 50 процентов госпитализированных детей с LRI неправильно лечились антибиотиками или кислородом (Nolan and others 2001), а в некоторых случаях кислород был недостаточным. в дефиците. Очевидно, что обеспечение кислородом младенцев с гипоксемией спасает жизнь, хотя никаких рандомизированных испытаний, подтверждающих это, не проводилось.
Профилактика и лечение пневмонии у ВИЧ-позитивных детей
Текущие рекомендации группы ВОЗ по лечению пневмонии у ВИЧ-позитивных детей и профилактике Pneumocystis jiroveci следующие (ВОЗ 2003):
Нетяжелая пневмония в возрасте до 5 лет. Пероральный котримоксазол должен оставаться антибиотиком первой линии, но следует использовать пероральный амоксициллин, если он доступен по цене или если ребенок проходил профилактику котримоксазолом.
Тяжелая или очень тяжелая пневмония. Нормальные руководящие принципы ВОЗ по ведению больных следует использовать для детей в возрасте до 2 месяцев. Детям от 2 до 11 месяцев рекомендуются инъекционные антибиотики и лечение пневмонии Pneumocystis jiroveci , а также начинается профилактика пневмонии Pneumocystis jiroveci после выздоровления.Для детей в возрасте от 12 до 59 месяцев лечение состоит из инъекционных антибиотиков и терапии пневмонии Pneumocystis jiroveci . Pneumocystis jiroveci Профилактика пневмонии должна проводиться в течение 15 месяцев детям, рожденным от ВИЧ-инфицированных матерей; однако эта рекомендация редко выполнялась.
Рентабельность вмешательств
Пневмония является причиной примерно пятой части из примерно 10,6 миллиона случаев смерти детей в возрасте до пяти лет в год.Там, где первичная медико-санитарная помощь является слабой, сокращение смертности с помощью мер общественного здравоохранения является приоритетной задачей. Как отмечалось ранее, доступные вмешательства — это первичная профилактика путем вакцинации и вторичная профилактика путем раннего выявления и ведения случаев заболевания.
Рентабельность вакцин против Hib обсуждается в главе 20. Мы не пытались анализировать рентабельность пневмококковых вакцин, потому что глобальные и региональные оценки бремени пневмококковой пневмонии в настоящее время разрабатываются и будут доступны только после позже в 2005 году.Кроме того, текущие цены на вакцины относительно стабильны в развитых странах, но ожидается, что цены для стран с низким и средним уровнем доходов будут значительно ниже, если вакцины закупаются на глобальном тендере.
Мы оцениваем стратегии вмешательства по ведению случаев LRIs у детей до пяти лет. Медицинские работники, осуществляющие ведение больных, диагностируют ИРН на основании учащенного дыхания, втягивания нижней грудной стенки или отдельных признаков опасности у детей с респираторными симптомами.Поскольку этот метод не делает различий между пневмонией и бронхиолитом, а также между бактериальной и вирусной пневмонией, мы группируем эти состояния в общую категорию «клиническая пневмония» (Rudan and others 2004). Этот подход предполагает, что большая часть клинической пневмонии имеет бактериальное происхождение и что медицинские работники могут значительно снизить летальность посредством диагностики частоты дыхания и своевременного приема антибиотиков (Sazawal and Black 2003). Мы рассчитали затраты на лечение по регионам Всемирного банка с использованием стандартизированных исходных затрат, предоставленных редакторами томов, и затрат, опубликованных в Международном справочнике по индикаторам цен на лекарства (Management Sciences for Health 2005) и другой литературе ().В анализе рассматриваются четыре категории ведения пациентов, которые различаются тяжестью инфекции и точкой лечения:
Таблица 25.1
Входные данные для ведения случаев пневмонии в странах с низким и средним уровнем доходов.
нетяжелая пневмония, лечение в больнице
нетяжелая пневмония, лечение в медицинском учреждении
тяжелая пневмония, лечение в больнице
очень тяжелая пневмония, лечение в больнице.
Информация об этих категориях ведения пациентов и их результатах взята из отчета о методологии и предположениях, использованных для оценки затрат на расширение масштабов отдельных медицинских вмешательств, направленных на детей (ВОЗ и Здоровье детей-подростков, готовится к печати). Мы предположили, что для каждого пациента, которого лечит местный медицинский работник, в общей сложности будет три последующих визита, а не два раза в день в течение 10 дней, рекомендованных в отчете. Мы также предположили, что все пациенты с тяжелой пневмонией проходят рентгенологическое обследование, а не только 20 процентов, как это предлагается в отчете.Более того, мы приняли пятичасовой рабочий день для общинного медработника, минимальный рабочий день, необходимый для общинных медицинских работников в рамках инициативы «Здоровье и выживание детей» Агентства США по международному развитию (Bhattacharyya and others 2001).
представляет региональные оценки средних затрат на лечение на эпизод для четырех стратегий ведения случая. Поскольку мы считали, что цены на торгуемые товары, такие как лекарства и кислород, постоянны в разных регионах, региональные различия были вызваны различиями в расходах на больницы и медицинских работников.Латинская Америка и Карибский бассейн, Ближний Восток и Северная Африка имели самые высокие затраты на лечение.
Таблица 25.2
Средние затраты на лечение за один эпизод вмешательств по ведению пациентов с острой респираторной инфекцией нижних дыхательных путей (2001 долл. США).
Мы рассчитали региональные коэффициенты экономической эффективности (ССВ) для модельной численности населения в 1 миллион человек в каждом регионе, следуя стандартизированным руководящим принципам для экономического анализа (подробности см. В главе 15). Входные переменные включали стоимость лечения, подробно описанную в и, региональные показатели заболеваемости LRI, адаптированные из материалов Рудана и других (в печати), региональные показатели смертности и возрастные структуры, предоставленные редакторами томов, а также соотношение городского и сельского населения по регионам (World Банк 2002).Регион Европы и Центральной Азии был исключен из этого анализа из-за отсутствия информации о заболеваемости. Ввиду отсутствия информации по регионам, мы предположили, что уровни эффективности вмешательства будут одинаковыми.
Годы жизни с поправкой на инвалидность можно избежать за счет сокращения продолжительности болезни и снижения смертности с помощью лечения. Мы предположили, что средняя продолжительность болезни составляет 8,5 дней для тех, кто не лечился, и 6,0 дней для тех, кто лечился. Мы использовали снижение летальности на 36,0% за счет лечения (Sazawal and Black 2003) и специфичность диагноза 78.5 процентов для пациентов, которым поставлен диагноз только на основании частоты дыхания. Вес нетрудоспособности одновременно с инфекцией составил 0,28. Мы не рассматривали инвалидность, вызванную хроническими последствиями LRI, потому что неясно, вызывает ли LRI в детстве долгосрочное нарушение функции легких или дети, у которых развивается нарушение функции легких, более склонны к инфекции (von Mutius 2001).
Поскольку один год этих вмешательств дает только одновременные выгоды — поскольку эффективно пролеченные люди не обязательно доживают до ожидаемой продолжительности жизни, учитывая, что они, вероятно, снова заразятся в следующем году, — мы рассчитали рентабельность пятилетнего вмешательства .Этот период времени позволил нам рассмотреть случай, в котором целая когорта новорожденных до четырехлетнего возраста избежала ранней детской смертности от клинической пневмонии из-за вмешательства и получила преимущество, дожившее до ожидаемой продолжительности жизни. Наконец, в этом анализе учитывались только долгосрочные предельные затраты, которые варьируются в зависимости от количества пациентов, прошедших лечение, и не учитывались постоянные затраты на запуск программы, которых в настоящее время не существует.
представляет ССВ для конкретных регионов четырех категорий ведения больных, а также ССВ для предоставления всех четырех категорий населению в 1 миллион человек.Во всех странах с низким и средним уровнем доходов лечение нетяжелой клинической пневмонии было более рентабельным на уровне учреждения, чем на уровне общины, и из всех четырех категорий ведения случая лечение очень тяжелой клинической пневмонии на уровне стационара было более эффективным. наименее рентабельный. Лечение нетяжелой клинической пневмонии на уровне учреждения было более рентабельным, чем лечение общинным работником здравоохранения, из-за более низкой стоимости одного посещения медицинского учреждения, чем многократных посещений медицинского работника.CER предоставления всех уровней лечения для всех стран с низким и средним уровнем доходов оценивается в 398 долларов США на год жизни с поправкой на инвалидность.
Таблица 25.3
ССВ вмешательств по ведению пациентов с пневмонией (2001 долл. США / год жизни с поправкой на инвалидность).
Поскольку мы предположили, что показатели эффективности были постоянными, региональные различия в CER для каждой категории ведения случая были обусловлены только вариациями затрат на вмешательство, а относительный рейтинг экономической эффективности для стратегий был одинаковым для всех регионов.Различия в ССВ для оказания всех категорий медицинской помощи также были обусловлены региональным соотношением городского и сельского населения. Мы предположили, что все пациенты в городских районах обращаются за лечением на уровне учреждения или выше, тогда как 80 процентов нетяжелых пациентов в сельской местности получают лечение на уровне сообщества, а остальные обращаются за лечением на уровне учреждения.
Внедрение стратегий борьбы с ОРИ: уроки опыта
Уроки, извлеченные из стратегий профилактики и контроля ОРИ, которые были реализованы национальными программами, включают стратегии вакцинации и ведения больных, описанные ниже.
Vaccine Strategies
Вакцина против Hib была включена в календарь плановой иммунизации младенцев в Северной Америке и Западной Европе в начале 1990-х годов. С созданием Глобального альянса по вакцинам и иммунизации (ГАВИ) и Фонда вакцин был достигнут прогресс в их внедрении в развивающихся странах, хотя серьезные препятствия остаются. К 2002 г. только 84 из 193 стран-членов ВОЗ ввели вакцину против Hib. С тех пор пять стран получили одобрение ГАВИ на поддержку внедрения вакцины против Hib в 2004–2005 годах.
Соединенные Штаты добавили 7-PCV в программу иммунизации младенцев в 2000 году. Некоторые другие промышленно развитые страны планируют включить вакцину в свои национальные программы иммунизации в 2005 году, тогда как другие рекомендуют использовать вакцину только в отдельных группах высокого риска. . В некоторых из этих последних стран определение высокого риска является довольно широким и включает значительную долю всех младенцев. В лицензированном в настоящее время 7-PCV отсутствуют определенные серотипы, важные для развивающихся стран, но 9-PCV и 11-PCV охватят почти 80 процентов серотипов, вызывающих серьезные заболевания во всем мире.
Несмотря на успех вакцины против Hib в промышленно развитых странах и общепризнанное значение LRI как причины детской смертности, в результате действия ряда взаимосвязанных факторов внедрение вакцины в развивающихся странах было медленным. Устойчивое использование вакцины находится под угрозой в нескольких странах, которые ввели вакцину. Во-первых, масштабы заболеваний и смертей, вызванных Hib, не признаются в этих странах, отчасти из-за недостаточного использования бактериологической диагностики (в результате нехватки оборудования и ресурсов).Во-вторых, поскольку охват, достигнутый с помощью традиционных расширенных программ иммунизации вакцинами, остается низким во многих странах, добавление дополнительных вакцин не было определено в качестве приоритета. В-третьих, развивающиеся страны не предпринимали усилий по установлению полезности вакцины до тех пор, пока вакцина не была лицензирована и не использовалась регулярно в течение нескольких лет в промышленно развитых странах. Следовательно, вакцинация против Hib воспринималась как средство вмешательства для богатых стран. В результате всех этих факторов фактический спрос на вакцину оставался низким, даже когда поддержка предоставлялась через ГАВИ и Фонд вакцин.
В 2004 году правление ГАВИ поручило целевой группе по Hib изучить, как лучше всего поддержать национальные усилия по принятию основанных на фактических данных решений о внедрении вакцины против Hib. На основе рекомендаций целевой группы правление ГАВИ одобрило создание Инициативы против Hib для поддержки тех стран, которые желают либо продолжить вакцинацию против Hib, либо изучить вопрос о том, должно ли внедрение вакцины против Hib быть приоритетом для их систем здравоохранения. Консорциум, состоящий из Школы общественного здравоохранения Блумберга Джонса Хопкинса, Лондонской школы гигиены и тропической медицины, Центров по контролю и профилактике заболеваний и ВОЗ, был выбран для руководства этими усилиями.
Стратегии ведения случаев
Метаанализ исследований Сазавала и Блэка (Sazawal and Black, 2003) на уровне сообществ, посвященных стратегии ведения случаев ОРИ, включает 10 исследований, в которых оценивалось ее влияние на смертность, 7 с одновременной контрольной группой. Метаанализ показал снижение смертности от всех причин на 27 процентов среди новорожденных, на 20 процентов среди младенцев и на 24 процента среди детей в возрасте от одного до четырех лет. Смертность от LRI снизилась на 42, 36 и 36 процентов соответственно. Эти данные ясно показывают, что относительно упрощенное, но стандартизованное ведение случаев ОРИ может иметь значительное влияние на смертность не только от пневмонии, но и от других причин у детей от рождения до четырех лет.В настоящее время стратегия ведения пациентов с ОРИ включена в стратегию ИВБДВ, которая в настоящее время применяется более чем в 80 странах (см. Главу 63).
Несмотря на то, что ежегодно от пневмонии гибнет огромное количество людей, обещания, заложенные в упрощенном ведении больных, не были успешно реализованы во всем мире. Одна из основных причин — недостаточное использование медицинских учреждений в странах или сообществах, в которых многие дети умирают от ОРИ. В Бангладеш, например, 92 процента больных детей не попадают в соответствующие медицинские учреждения (ВОЗ, 2002 г.).В Боливии 62 процента умерших детей не были доставлены к врачу в случае болезни (Aguilar and others 1998). В Гвинее 61 процент умерших больных детей не были доставлены к врачу (Schumacher and others 2002). Исследование Шелленберга и других (2003), проведенное в Танзании, показывает, что дети из более бедных семей реже получают антибиотики от пневмонии, чем дети из более обеспеченных семей, и что только 41 процент больных детей доставляют в медицинские учреждения.Таким образом, исследования неизменно подтверждают, что больные дети, особенно из бедных семей, не посещают медицинские учреждения.
Ряд стран разработали крупномасштабные и устойчивые программы лечения на уровне сообществ:
- В Гамбии действует национальная программа по ведению пневмонии на уровне общин (ВОЗ 2004b).
- В районе Сиая в Кении неправительственная организация эффективно предоставляет медицинскими работниками лечение пневмонии и других детских болезней (ВОЗ, 2004b).
- В Гондурасе управление ОРИ было включено в Национальную интегрированную общинную программу по уходу за детьми, в соответствии с которой добровольцы из местных сообществ проводят мониторинг роста, проводят санитарное просвещение и лечат пневмонию и диарею в более чем 1800 сообществах (ВОЗ 2004b).
В Бангладеш Комитет по развитию сельских районов Бангладеш и правительство внедрили программу борьбы с ОРИ, охватывающую 10 подокругов, с привлечением добровольцев из местных медицинских работников. Каждый работник отвечает за лечение детской пневмонии примерно в 100–120 домашних хозяйствах после трехдневной программы обучения.
- В Непале в 1986–89 гг. Общинная программа лечения ОРИ и диарейных заболеваний была протестирована в двух округах и показала существенное снижение смертности от LRI (Pandey and others 1989, 1991). В результате программа была интегрирована в службы здравоохранения Непала и реализуется в 17 из 75 округов страны женщинами-добровольцами, обученными выявлять и лечить пневмонию.
- В Пакистане в программе Lady Health Worker Program работает около 70 000 женщин, которые работают в общинах, обеспечивая образование и ведение детской пневмонии более чем 30 миллионам человек (ВОЗ 2004b).
Программа научных исследований и разработок
Программа исследований и разработок, изложенная ниже, суммирует приоритеты, установленные консультативными группами Инициативы по исследованиям вакцин (стратегии вмешательства в отношении вакцин) и Отдела ВОЗ по охране здоровья детей и подростков (случай- стратегии управления).
Стратегии вакцинации
Целевая группа ГАВИ по иммунизации против Hib дала ряд рекомендаций, которые различаются в зависимости от страны.Страны, внедрившие вакцину против Hib, должны сосредоточиться на документировании ее эффекта и должны использовать данные для информирования национальных органов власти, партнеров по развитию и других учреждений, занимающихся вопросами общественного здравоохранения, для обеспечения постоянной поддержки таких программ вакцинации. Страны, имеющие право на поддержку ГАВИ, которые еще не внедрили вакцины против Hib, часто сталкиваются с ограничениями из-за отсутствия местных данных и недостаточной осведомленности о региональных данных. Они могут решать эти вопросы на субрегиональных встречах, на которых страновые эксперты могут объединять данные и анализировать информацию из других стран.Кроме того, большинству стран необходимо проводить экономический анализ, основанный на стандартизированном инструменте. Наконец, все страны, которые сталкиваются с высоким бременем болезни, вызванной Hib, должны создать лабораторное оборудование, чтобы они могли определять заболеваемость менингитом, вызванным Hib, в выбранных местах. Страны, в которых бремя болезни остается неясным, могут иметь ограниченные возможности для документирования случаев заболевания Hib с использованием протоколов, основанных на эпиднадзоре за инвазивным менингитом. Им необходимо будет изучить возможности использования альтернативных методов измерения бремени болезней, включая использование исследований вакцины.
Основываясь на опыте внедрения вакцин против Hib и гепатита B, ГАВИ проявил инициативу и в 2003 году на базе Школы общественного здравоохранения Джона Хопкинса в Балтиморе учредил инициативу по реализации программы ускоренной разработки и внедрения пневмококковых вакцин ( PneumoADIP; см. Http://www.preventpneumonia.org). Целью программы является установление и информирование о ценности пневмококковых вакцин и поддержка их доставки. Установление ценности вакцины требует разработки местных данных о бремени болезни и потенциальном воздействии вакцины на здоровье населения.Этого можно добиться за счет усиленного эпиднадзора за болезнями и проведения соответствующих клинических испытаний в выбранном числе ведущих стран. После создания доказательная база будет передана лицам, принимающим решения, и ключевым лидерам общественного мнения, чтобы гарантировать принятие решений на основе данных. После того, как будет установлена рентабельность плановой вакцинации, необходимо будет создать системы доставки, и странам потребуется финансовая поддержка, чтобы вакцины могли быть включены в их программы иммунизации.Эти мероприятия инициируются до выпуска вакцин, предназначенных для использования в развивающихся странах, чтобы информировать о планировании потенциала, доступности продуктов и ценообразовании.
Стратегии ведения случаев
В 2003 г. Отдел здоровья детей и подростков ВОЗ созвал совещание для обзора данных и доказательств недавних исследований лечения ОРИ и предложения следующих изменений в руководящие принципы ведения случаев и приоритеты будущих исследований:
- Нетяжелая пневмония:
Повышение специфичности клинических диагностических критериев.
Пересмотреть текущие рекомендуемые ВОЗ критерии для выявления и лечения неудач лечения с учетом высоких показателей неудач терапии.
Проведите повторный анализ данных краткосрочных курсов терапии, чтобы лучше определить факторы, определяющие неэффективность лечения.
Провести плацебо-контролируемые испытания среди детей с хрипом и пневмонией в выбранных условиях с высокой распространенностью хрипов, чтобы определить, нуждаются ли такие дети в антибиотиках.
- Тяжелая пневмония. В рандомизированном клиническом исследовании в контролируемой среде Аддо-Йобо и другие (2004) показали, что пероральный амоксициллин так же эффективен, как парентеральный пенициллин или ампициллин; тем не менее, прежде чем его можно будет рекомендовать в целом, необходимо предпринять следующие действия:
Проанализировать данные об исключениях из исследования.
Определите предикторы, которые могут помочь отличить детей, нуждающихся в госпитализации и у которых впоследствии ухудшается состояние.
Пересмотреть текущие рекомендуемые ВОЗ критерии неэффективности лечения тяжелой пневмонии с учетом общих высоких показателей неэффективности терапии.
Провести описательные исследования в условиях общественного здравоохранения в нескольких центрах по всему миру, чтобы оценить клинические результаты перорального приема амоксициллина у детей в возрасте от 2 до 59 месяцев, у которых наблюдается втягивание нижней грудной стенки.
Задокументировать эффективность руководящих принципов ВОЗ по лечению детей с пневмонией и ВИЧ-инфекцией.
- Смертей от LRI:
Чтобы помочь разработать более эффективные меры по снижению смертности от LRI, подробно изучите эпидемиологию смертей от LRI в различных регионах, используя рутинные и передовые лабораторные методы.
- Кислородная терапия:
Проведите исследования, чтобы показать эффективность кислорода для лечения тяжелых респираторных инфекций.
Соберите базовую информацию о наличии и доставке кислорода и его использовании в больницах в странах с низким уровнем дохода.
Изучите возможности пульсоксиметрии для оптимизации кислородной терапии в различных клинических условиях.
Провести исследования для улучшения специфичности клинических признаков при наложении признаков и симптомов малярии и пневмонии.
Изучите быстрые диагностические тесты на малярию, чтобы оценить их эффективность в различении малярии и пневмонии.
Изучить влияние широкого применения котримоксазола на устойчивость к сульфадоксин-пириметамину к Plasmodium falciparum .
Этиология: данные об этиологии пневмонии у детей несколько устарели, и необходимы новые этиологические исследования, в которых используются современные технологии для идентификации патогенов.
Выводы: обещания и ловушки
Фактические данные ясно показывают, что подход ВОЗ к ведению больных и более широкое использование имеющихся вакцин снизят смертность от ОРИ среди детей младшего возраста от половины до двух третей. Само по себе систематическое применение упрощенного ведения больных, стоимость которого достаточно низка, чтобы быть доступным практически для любой развивающейся страны, снизит смертность от ОРИ как минимум на треть.Срочно нужно воплотить эту информацию в жизнь.
Стратегия ведения случая должна применяться и проспективно оцениваться, чтобы возникающие проблемы устойчивости к противомикробным препаратам, снижение эффективности текущего лечения рекомендованными противомикробными препаратами или появление неожиданных патогенов могли быть обнаружены на ранней стадии и чтобы можно было быстро принять меры по исправлению положения. Если действия медицинских работников на уровне сообществ будут дополнены внедрением стратегии ИВБДВ на всех уровнях первичной медико-санитарной помощи, то применять и оценивать эту стратегию будет проще.Такая синергия также может помочь в сборе информации, которая поможет в дальнейшей точной настройке клинических признаков, чтобы даже сельские медицинские работники могли лучше отличить бронхиолит и хрипы от бактериальной пневмонии. Критике того, что меры по ведению пациентов могут привести к чрезмерному использованию противомикробных препаратов, следует противодействовать путем документального подтверждения их чрезмерного и неправильного использования врачами и другими медицинскими работниками. Хотя наблюдается возрождение интереса к проведению вмешательств на уровне сообществ, наш анализ показывает, что это может оказаться нерентабельным.Действительно, ведение случаев ОРИ в учреждении первого уровня все еще может быть наиболее рентабельным в сочетании с более эффективными поведенческими вмешательствами, связанными с обращением за медицинской помощью.
Международное медицинское сообщество только начинает осознавать потенциальные преимущества вакцин против Hib и пневмококка. В настоящее время они дороги по сравнению с вакцинами Расширенной программы иммунизации, но цена вакцины Hib может упасть с выходом на рынок большего числа производителей в ближайшие несколько лет. Тем не менее, убедительные доказательства экономической эффективности вакцин необходимы для облегчения принятия национальных решений по внедрению вакцины и ее устойчивому использованию.В странах с низкими доходами одних только положительных соотношений затрат и выгод и экономической эффективности оказывается недостаточно для включения этих вакцин в национальные программы иммунизации.
Ссылки
- Аддо-Йобо Э., Чисака Н., Хассан М., Хибберд П., Лозано Дж. М., Джина П. и др. Пероральный амоксициллин по сравнению с инъекционным пенициллином при тяжелой пневмонии у детей в возрасте от 3 до 59 месяцев: рандомизированное многоцентровое исследование эквивалентности. Ланцет. 2004. 364 (9440): 1141–48. [PubMed: 15451221]
- Адегбола Р.A., Falade A. G., Sam B. E., Aidoo M., Baldeh I., Hazlett D. et al. Этиология пневмонии у недоедающих и хорошо питающихся детей Гамбии. Журнал детских инфекционных болезней. 1994. 13 (11): 975–82. [PubMed: 7845751]
- Адегбола Р. А., Усен С. О., Вебер М., Ллойд-Эванс Н., Джоб К., Малхолланд К. и др. Haemophilus influenzae Менингит типа B в Гамбии после введения конъюгированной вакцины. Ланцет. 1999; 354 (9184): 1091–92. [PubMed: 10509502]
Агилар, А.М., Р. Альварадо, Д. Кордеро, П. Келли, А. Замора и Р. Сальгадо. 1998 г. Обследование смертности в Боливии: окончательный отчет — исследование и определение причин смерти детей в возрасте до пяти лет . Вена, Вирджиния: Базовая поддержка проекта институционализации выживания детей.
- Берман С. Средний отит у детей. Медицинский журнал Новой Англии. 1995a; 332 (23): 1560–65. [PubMed: 7739711]
- ———. 1995b Отитные средства в педиатрии развивающихся стран 961, часть 1126–31. [PubMed: 7596700]
Бхаттачарья, К., П. Винч, К. ЛеБан и М. Тьен. 2001. «Стимулы и сдерживающие факторы для работников здравоохранения в сообществе: как они влияют на мотивацию, удержание и устойчивость». Basic Support for Institutionalizing Child Survival Project Агентства США по международному развитию, Арлингтон, Вирджиния.
- Блэк Р. Э., Моррис С. С., Брайс Дж. Где и почему 10 миллионов детей умирают каждый год? Ланцет. 2003. 361 (9376): 2226–34. [PubMed: 12842379]
- Блэк С. Б., Шайнфилд Х. Р., Файерман Б., Льюис Э., Рэй П., Хансен Дж. Р. Группа Центра изучения вакцин Kaiser Permanente Северной Калифорнии. Эффективность, безопасность и иммуногенность гептавалентной пневмококковой конъюгированной вакцины у детей. Журнал детских инфекционных болезней. 2000. 19 (3): 187–95. [PubMed: 10749457]
- Блэк С. Б., Шайнфилд Х. Р., Файерман Б., Хиатт Р. Безопасность, иммуногенность и эффективность олигосахаридного конъюгата у младенцев Haemophilus influenzae Вакцина типа B для населения США: возможные последствия для оптимального использования.Журнал инфекционных болезней. 1992; 165 (Приложение 43): S139–43. [PubMed: 1588149]
- Блэк С. Б., Шайнфилд Х. Р., Хансен Дж., Элвин Л., Лауфер Д., Малиноски Ф. Постлицензионная оценка эффективности семивалентной пневмококковой конъюгированной вакцины. Журнал детских инфекционных болезней. 2001. 20 (12): 1105–7. [PubMed: 11740313]
- Бобат Р., Кувадия Х. М., Мудли Д., Коутсудис А. Смертность в когорте детей, рожденных ВИЧ-1 инфицированными женщинами из Дурбана, Южная Африка. Южноафриканский медицинский журнал.1999. 89 (6): 646–48. [PubMed: 10443216]
- Booy R., Hodgson S., Carpenter L., Mayon-White R. T., Slack M. P., Macfarlane J. A. et al. Эффективность Haemophilus influenzae PRP-T конъюгированной вакцины типа B. Ланцет. 1994. 344 (8919): 362–66. [PubMed: 7
- 6]
- Брайс Дж., Боски-Пинто К., Сибуя К., Блэк Р. Э. Справочная группа ВОЗ по эпидемиологии здоровья детей. . Оценки ВОЗ причин смерти у детей. Ланцет. 2005; 365: 1147–52. [PubMed: 15794969]
- Кэмпбелл Х., Армстронг Дж. Р. М., Байасс П. Загрязнение воздуха в помещениях в развивающихся странах и острая респираторная инфекция у детей. Ланцет. 1989; 1 (8645): 1012. [PubMed: 2565480]
- Кэмпбелл Х., Байасс П., Ламонт А. С., Форги И. М., О’Нил К. П., Ллойд-Эанс Н., Гринвуд Б. М. Оценка клинических критериев для выявления тяжелых острых инфекций нижних дыхательных путей у детей. Ланцет. 1989; 1 (8633): 297–99. [PubMed: 2563457]
- Группа изучения догоняющих событий. Клиническая эффективность ко-тримоксазола по сравнению с амоксициллином дважды в день для лечения пневмонии: рандомизированное контролируемое клиническое испытание в Пакистане.Архив болезней детства. 2002; 86: 113–18. [Бесплатная статья PMC: PMC1761064] [PubMed: 11827905]
- Cherian T., John T. J., Simoes E. A., Steinhoff M. C., John M. Оценка простых клинических признаков для диагностики острой инфекции нижних дыхательных путей. Ланцет. 1988. 2: 125–28. [PubMed: 2899187]
- Cherian T., Simoes E. A., Steinhoff M. C., Chitra K., John M., Raghupathy P. et al. Бронхиолит в тропической южной Индии. Американский журнал болезней детей. 1990. 144 (9): 1026–30.[PubMed: 2396617]
- Каттс Ф. Т., Заман С. М. А., Энвере Г., Джаффар С., Левин О. С., Ококо Дж. Б. и др. Эффективность девятивалентной пневмококковой конъюгированной вакцины против пневмонии и инвазивного пневмококкового заболевания в Гамбии: рандомизированное, двойное слепое, плацебо-контролируемое исследование. Ланцет. 2005; 365 (9465): 1139–46. [PubMed: 15794968]
- де Андраде А. Л., де Андраде Дж. Г., Мартелли К. М., Сильва С. А., де Оливейра Р. М., Коста М. С. и др. Эффективность конъюгированной вакцины Haemophilus influenzae B при детской пневмонии: исследование случай-контроль в Бразилии.Международный журнал эпидемиологии. 2004. 33 (1): 173–81. [PubMed: 15075166]
- Денни Ф. У. мл. Клиническое влияние респираторных вирусных инфекций человека. Американский журнал респираторной медицины и реанимации. 1995; 152 (4, часть 2): S4–12. [PubMed: 7551411]
- Dobson M. Концентраторы кислорода обеспечивают экономию средств для развивающихся стран: исследование, основанное на Новой Гвинее. Анестезия. 1991; 146: 217–19. [PubMed: 2014901]
- Дуглас Р. М., Майлз Х. Б. Вакцинация против Streptococcus pneumoniae в детстве: отсутствие очевидной пользы для маленьких австралийских детей.Журнал инфекционных болезней. 1984. 149 (6): 861–69. [PubMed: 6376653]
- Duke T, Mgone J., Frank D. Гипоксемия у детей с тяжелой пневмонией в Папуа-Новой Гвинее. Международный журнал туберкулеза и болезней легких. 2001; 5: 511–19. [PubMed: 11409576]
- Эскола Дж., Кайхти Х., Такала А. К., Пелтола Х., Роннберг П. Р., Кела Э. и др. Рандомизированное проспективное полевое испытание конъюгированной вакцины для защиты младенцев и детей младшего возраста от инвазивной болезни Haemophilus influenzae типа B.Медицинский журнал Новой Англии. 1990. 323 (20): 1381–87. [PubMed: 2233904]
- Eskola J., Kilpi T., Palmu A., Jokinen J., Haapakoski J., Herva E. et al. Эффективность пневмококковой конъюгированной вакцины против острого среднего отита. Медицинский журнал Новой Англии. 2001. 344 (6): 403–9. [PubMed: 11172176]
- Фарли Дж., Кинг Дж. К., Наир П., Хайнс С. Э., Трессьер Р. Л., Винк П. Э. Инвазивное пневмококковое заболевание среди инфицированных и неинфицированных детей матерей с инфекцией, вызванной вирусом иммунодефицита человека.Журнал педиатрии. 1994; 124: 853–58. [PubMed: 8201466]
- Фиддиан-Грин Р. Г., Бейкер С. Нозокомиальная пневмония у критически больных: продукт аспирации или перемещения? Реанимационная медицина. 1991; 19: 763–69. [PubMed: 2055052]
- Файерман Б., Блэк С. Б., Шайнфилд Х. Р., Ли Дж., Льюис Э., Рэй П. Воздействие пневмококковой конъюгированной вакцины на средний отит. Журнал детских инфекционных болезней. 2003. 22 (1): 10–16. [PubMed: 12544402]
- Фритцелл Б., Плоткин С. Эффективность и безопасность вакцины, конъюгированной с капсульным полисахаридом столбняка и белком столбняка, Haemophilus influenzae.Журнал педиатрии. 1992. 121 (3): 355–62. [PubMed: 1517908]
- Гесснер Б. Д., Сутанто А., Линехан М., Джелантик И. Г., Флетчер Т., Герудуг И. К. и др. Заболеваемость гемофильной пневмонией и менингитом, предотвращаемым вакцинацией, Haemophilus Influenzae у индонезийских детей: рандомизированное исследование вакцины Hamlet. Ланцет. 2005; 365 (9453): 43–52. [PubMed: 15643700]
- Гафур А., Номани Н. К., Исхак З., Заиди С. З., Анвар Ф., Берни М. И. и др. Диагностика острых инфекций нижних дыхательных путей у детей в Равалпинди и Исламабаде, Пакистан.Обзоры инфекционных болезней. 1990; 12 (Приложение 8): S907–14. [PubMed: 2270413]
- Гилкс К. Ф. Пневмококковая болезнь и ВИЧ-инфекция. Анналы внутренней медицины. 1993; 118: 393–94. [PubMed: 8430986]
- Гоэль А., Бэмфорд Л., Хансло Д., Хасси Г. Первичная стафилококковая пневмония у детей раннего возраста: обзор 100 случаев. Журнал тропической педиатрии. 1999. 45 (4): 233–36. [PubMed: 10467836]
- Hament J. M., Aerts P. C., Fleer A., Van Dijk H., Harmsen T., Kimpen J. L., Wolfs T.F. Повышенная адгезия Streptococcus pneumoniae к эпителиальным клеткам человека, инфицированным респираторно-синцитиальным вирусом. Педиатрические исследования. 2004; 55 (6): 972–78. [PubMed: 15103015]
- Heath P. T. Haemophilus influenzae Конъюгированные вакцины типа B: обзор данных об эффективности. Журнал детских инфекционных болезней. 1998. 17 (9 доп.): S117–22. [PubMed: 9781743]
- Hortal M., Mogdasy C., Russi J. C., Deleon C., Suarez A. Микробные агенты, ассоциированные с пневмонией у детей из Уругвая.Обзоры инфекционных болезней. 1990; 12 (Приложение 8): S915–22. [PubMed: 2270414]
- Икеогу М. О., Вольф Б., Мате С. Легочные проявления у ВИЧ-серопозитивных и недоедающих детей в Зимбабве. Архив болезней детства. 1997. 76: 124–28. [Бесплатная статья PMC: PMC1717076] [PubMed:
- 01]
- Джина П. М., Кувадия Х. М., Кристал В. Pneumocystis carinii и cytomegalo Вирусные инфекции у тяжелобольных ВИЧ-инфицированных африканских младенцев. Анналы тропической педиатрии.1996; 16: 361–68. [PubMed: 8985536]
- Цзян З., Нагата Н., Молина Э., Бакалетз Л. О., Хокинс Х., Патель Дж. А. Усиленное прикрепление нетипируемого Haemophilus influenzae , инфицированного респираторно-синцитиальным вирусом, к респираторным эпителиальным клеткам, инфицированным синцитиальным вирусом. Инфекция и иммунитет. 1999; 67: 187–92. [Бесплатная статья PMC: PMC96295] [PubMed: 9864214]
Джон Т. Дж. 1994. «Кто определяет национальную политику здравоохранения?» In Вакцинация и здоровье в мире: четвертый ежегодный форум общественного здравоохранения Лондонской школы гигиены и тропической медицины , изд.Каттс Ф. Т., Смит П. Г., 205–11. Чичестер, Великобритания: Джон Вили.
- Джон Т. Дж., Чериан Т., Стейнхофф М. К., Симоэс Э. А., Джон М. Этиология острых респираторных инфекций у детей в тропиках на юге Индии. Обзоры инфекционных болезней. 1991; 13 (Дополнение 6): S463–69. [PubMed: 1862277]
- Камат К. Р., Фельдман Р. А., Рао П. С., Уэбб Дж. К. Инфекция и болезнь в группе южноиндийских семей. Американский журнал эпидемиологии. 1969; 89: 375–83. [PubMed: 5778926]
- Карма П., Луотонен Дж., Тимонен М., Понтинен С., Пукандер Дж., Херва Э. и др. Эффективность пневмококковой вакцины против рецидивирующего среднего отита: предварительные результаты полевых испытаний в Финляндии. Annals of Otology, Rhinology, and Laryngology Suppl. 1980. 89 (3, часть 2): 357–62. [PubMed: 6778346]
Картасасмита, С. 2003. «Пероральный котримоксазол три или пять дней при нетяжелой пневмонии». Документ, представленный на Консультативном совещании Всемирной организации здравоохранения по обзору текущих исследований и лечению острых респираторных инфекций, Женева, 29 сентября — 1 октября.
- Килпи Т., Ахман Х., Йокинен Дж., Ланкинен К. С., Палму А., Саволайнен Х. и др. Защитная эффективность второй пневмококковой конъюгированной вакцины против пневмококкового острого среднего отита у младенцев и детей: рандомизированное контролируемое испытание семивалентной конъюгированной вакцины комплексного пневмококкового полисахарида и менингококкового белка наружной мембраны с белком у 1666 детей. Клинические инфекционные болезни. 2003. 37 (9): 1155–64. [PubMed: 14557958]
- Клугман К. П., Мадхи С. А., Хюбнер Р.E., Kohberger R., Mbelle N., Pierce N. et al. Испытание пневмококковой конъюгированной вакцины 9-Valent у детей с ВИЧ-инфекцией и без нее. Медицинский журнал Новой Англии. 2003. 349 (14): 1341–48. [PubMed: 14523142]
- Колстад П. Р., Бернем Г., Калтер Х. Д., Кения-Мугиша Н., Блэк Р. Э. Комплексное ведение детских болезней в Западной Уганде. Бюллетень Всемирной организации здравоохранения. 1997; 75 (Приложение 1): 77–85. [Бесплатная статья PMC: PMC2486998] [PubMed: 9529720]
- Lagos R., Хорвиц И., Торо Дж., Сан Мартин О., Абрего П., Бустаманте С. и др. Крупномасштабная, постлицензионная, селективная вакцинация чилийских младенцев конъюгированной вакциной PRP-T: практичность и эффективность в предотвращении инвазивных инфекций Haemophilus influenzae типа B. Журнал детских инфекционных болезней. 1996; 15: 216–22. [PubMed: 8852909]
- Леманн Д., Маршалл Т. Ф., Райли И. Д., Альперс М. П. Влияние пневмококковой вакцины на заболеваемость острыми инфекциями нижних дыхательных путей у детей Папуа-Новой Гвинеи.Анналы тропической педиатрии. 1991. 11 (3): 247–57. [PubMed: 1719924]
- Левин О. С., Лагос Р., Муньос А., Вильяроэль Дж., Альварес А. М., Абрего П. и др. Определение бремени пневмонии у детей, которую можно предотвратить с помощью вакцинации против Haemophilus influenzae Тип B. Журнал детских инфекционных болезней. 1999. 18 (12): 1060–64. [PubMed: 10608624]
- Лукас С. Б., Пикок С. С., Хунноу А., Браттегаард К., Коффи К., Хонде М. и др. Заболевание у детей, инфицированных ВИЧ в Абиджане, Кот-д’Ивуар.Британский медицинский журнал. 1996; 312: 335–38. [Бесплатная статья PMC: PMC2350283] [PubMed: 8611829]
- Мадхи С.А., Петерсен К., Мадхи А., Хосал М., Клугман К.П. Повышенное бремя болезней и устойчивость бактерий к антибиотикам, вызывающая тяжелые инфекции нижних дыхательных путей, приобретенные в сообществе Дети, инфицированные вирусом иммунодефицита человека 1. Клинические инфекционные болезни. 2000. 31: 170–76. [PubMed: 10
7]
- Мадхи С. А., Петерсен К., Мадхи А., Васас А., Клугман К. П.Влияние вируса иммунодефицита человека типа 1 на спектр заболеваний Streptococcus pneumoniae у детей Южной Африки. Журнал детских инфекционных болезней. 2000. 19 (12): 1141–47. [PubMed: 11144373]
- Макела П. Х., Сибаков М., Херва Э., Хенрихсен Дж., Луотонен Дж., Тимонен М. и др. Пневмококковая вакцина и средний отит. Ланцет. 1980; 2 (8194): 547–51. [PubMed: 6106735]
Управленческие науки для здравоохранения. 2005. Международный справочник по индикаторам цен на лекарства .Кембридж, Массачусетс: Управленческие науки для здоровья.
- МакКуллерс Дж. А., Бартмесс К. С. Роль нейраминидазы в летальном синергизме между вирусом гриппа и Streptococcus pneumoniae . Журнал инфекционных болезней. 2003. 187: 1000–9. [PubMed: 12660947]
- Монто А. С., Ульман Б. М. Острое респираторное заболевание в американском сообществе: исследование Текумсе. Журнал Американской медицинской ассоциации. 1974. 227 (2): 164–69. [PubMed: 4357298]
- Малхолланд К., Усен С., Адегбола Р., Вебер Использование пневмококковой полисахаридной вакцины у детей. Ланцет. 1998. 352 (9127): 575–76. [PubMed: 9716087]
- Малхолланд Э. К., Симоэс Э. А., Касталес М. О., МакГрат Э. Дж., Маналак Э. М., Гоув С. Стандартизированная диагностика пневмонии в развивающихся странах. Журнал детских инфекционных болезней. 1992; 11: 77–81. [PubMed: 1741202]
- Малхолланд К., Хилтон С., Адегбола Р., Усен С., Опарауго А., Омосиго С. и др. Рандомизированное исследование Haemophilus influenzae вакцины конъюгированной против столбняка с белком типа B для профилактики пневмонии и менингита у младенцев в Гамбии.Ланцет. 1997. 349 (9060): 1191–97. [PubMed: 39]
- Натху К. Дж., Нкрума Ф. К., Ндлову Д., Нхембе Д., Пири Дж., Ково Х. Острая инфекция нижних дыхательных путей у госпитализированных детей в Зимбабве. Анналы тропической педиатрии. 1993; 13: 253–61. [PubMed: 7505550]
- Нойзил К. М., Чжу Ю., Гриффин М. Р., Эдвардс К. М., Томпсон Дж. М., Толлефсон С. Дж., Райт П. Ф. Бремя межпандемического гриппа у детей младше 5 лет: 25-летнее перспективное исследование. Журнал инфекционных болезней.2002; 185: 147–52. [PubMed: 11807687]
- Nolan T., Angos P., Cunha A. J., Muhe L., Qazi S., Simoes E. A. et al. Качество стационарной помощи тяжелобольным детям в менее развитых странах. Ланцет. 2001. 357 (9250): 106–10. [PubMed: 11197397]
- Обаро С., Лич А., Макадам К. В. Использование пневмококковой полисахаридной вакцины у детей. Ланцет. 1998; 352 (9127): 575. [PubMed: 9716086]
- О’Брайен К. Л., Моултон Л. Х., Рид Р., Уэзерхольц Р., Оски Дж., Браун Л. и др. Эффективность и безопасность семивалентной конъюгированной пневмококковой вакцины у детей американских индейцев: групповое рандомизированное исследование.Ланцет. 2003. 362 (9381): 355–61. [PubMed: 12 8]
- Оньянго Ф. Э., Стейнхофф М. С., Вафула Э. М., Вариуа С., Мусиа Дж., Китони Дж. Гипоксемия у маленьких кенийских детей с острой инфекцией нижних дыхательных путей. Британский медицинский журнал. 1993. 306 (6878): 612–15. [Бесплатная статья PMC: PMC1676956] [PubMed: 8369033]
- Пандей М. Р., Даулер Н. М., Старбак Э. С., Хьюстон Р. М., Макферсон К. Снижение общей смертности детей в возрасте до пяти лет в Западном Непале с помощью противомикробного лечения пневмонии на уровне местных сообществ.Ланцет. 1991. 338 (8773): 993–97. [PubMed: 1681351]
- Пандей М. Р., Шарма П. Р., Губхаджу Б. Б., Шакья Г. М., Неупане Р. П., Гаутам А. и др. Воздействие пилотной программы борьбы с острыми респираторными инфекциями (ОРИ) в сельской местности Горного региона Непала. Анналы тропической педиатрии. 1989. 9 (4): 212–20. [PubMed: 2482002]
- Педерсон Дж., Найроп М. Анестезиологическое оборудование для развивающихся стран. Британский журнал анестезии. 1991; 66: 264–70. [PubMed: 1817634]
- Пейрис Дж.S., Yu W. C., Leung C. W., Cheung C. Y., Ng W. F., Nicholls J. M. et al. Повторное появление заболевания подтипа H5N1 гриппа человека со смертельным исходом. Ланцет. 2004; 363 (9409): 617–19. [Бесплатная статья PMC: PMC7112424] [PubMed: 14987888]
- Перкинс Б. А., Цукер Дж. Р., Отинео Дж., Джафари Х. С., Пакстон Л., Редд С. С. и др. Оценка алгоритма интегрированного ведения детских болезней в районе Кении с высоким уровнем передачи малярии. Бюллетень Всемирной организации здравоохранения. 1997; 75 (Приложение 1): 33–42.[Бесплатная статья PMC: PMC2487004] [PubMed: 9529716]
Киамбао, Б. П., Э. А. Симоес, Э. Абучехо-Ладесма, Л. С. Гозум, С. П. Луписан, Л. Т. Сомбреро и П. Дж. Рууту (Консорциум ARIVAC). Скоро. «Серьезные детские инфекции, приобретенные в сообществе, в сельских районах Азии (остров Бохол, Филиппины)». Журнал детских инфекционных болезней .
Редд С. Диагностика и лечение острых респираторных инфекций в Лесото. Политика и управление здравоохранением. 1994; 5: 255–60.
- Райли И. Д., Эверингем Ф. А., Смит Д. Э., Дуглас Р. М. Иммунизация поливалентной пневмококковой вакциной: влияние респираторной смертности у детей, живущих в Высокогорье Новой Гвинеи. Архив болезней детства. 1981. 56 (5): 354–57. [Бесплатная статья PMC: PMC1627425] [PubMed: 7020609]
- Райли И. Д., Леманн Д., Альперс М. П. Испытания пневмококковой вакцины в Папуа-Новой Гвинее: взаимосвязь между эпидемиологией пневмококковой инфекции и эффективностью вакцины. Обзоры инфекционных болезней.1991; 13 (Приложение 6): S535–41. [PubMed: 1862283]
- Рудан И., Томаскович Л., Боски-Пинто К., Кэмпбелл Х. Справочная группа ВОЗ по эпидемиологии здоровья детей. Глобальная оценка заболеваемости клинической пневмонией среди детей в возрасте до пяти лет. Бюллетень Всемирной организации здравоохранения. 2004. 82 (12): 895–903. [Бесплатная статья PMC: PMC2623105] [PubMed: 15654403]
Рудан и другие. Скоро.
- Santosham M., Wolff M., Reid R., Hohenboken M., Bateman M., Goepp J.и другие. Эффективность конъюгированной вакцины, состоящей из Haemophilus influenzae типа B и Neisseria meningitidis Внешнемембранного белкового комплекса, у младенцев навахо. Медицинский журнал Новой Англии. 1991. 324 (25): 1767–72. [PubMed: 1
6]
- Сазавал С., Блэк Р. Е. Группа исследований по ведению больных с пневмонией: влияние ведения больных с пневмонией на смертность новорожденных, младенцев и детей дошкольного возраста — метаанализ испытаний на уровне сообществ. Ланцетные инфекционные болезни.2003; 3: 547–56. [PubMed: 12954560]
- Schellenberg J. A., Victora C.G., Mushi A., de Savigny D., Schellenberg D., Mshinda H. et al. Неравенство среди очень бедных: здравоохранение для детей в сельских районах Южной Танзании. Ланцет. 2003. 361 (9357): 561–66. [PubMed: 12598141]
- Шнайдер Г. Обеспечение кислородом в сельских районах Африки: личный опыт. Международный журнал туберкулеза и болезней легких. 2001. 5 (6): 524–26. [PubMed: 11409578]
Шумахер, Р., Э. Сведберг, М.О. Диалло, Д. Р. Кейта, Х. Кальтер, О. Паша. 2002. Исследование смертности в Гвинее: исследование причин смерти детей в возрасте до пяти лет . Арлингтон, Вирджиния: Спасите детей и базовая поддержка для институционализации проекта выживания детей.
- Шэнн Ф. Этиология тяжелой пневмонии у детей в развивающихся странах. Детская инфекционная болезнь. 1986. 5 (2): 247–52. [PubMed: 3952013]
- Шенн Ф., Граттен М., Гермер С., Линнеманн В., Хазлетт Д., Пейн Р. Этиология пневмонии у детей в больнице Горока, Папуа-Новая Гвинея.Ланцет. 1984; 2 (8402): 537–41. [PubMed: 6147602]
- Шэнн Ф., Харт К., Томас Д. Острые инфекции нижних дыхательных путей у детей: возможные критерии отбора пациентов для антибактериальной терапии и госпитализации. Бюллетень Всемирной организации здравоохранения. 1984; 62: 749–51. [Бесплатная статья PMC: PMC2536213] [PubMed: 6334573]
- Simoes E. A. Респираторно-синцитиальная вирусная инфекция. Ланцет. 1999. 354 (9181): 847–52. [PubMed: 10485741]
- Симоэс Э. А., Деста Т., Тессема Т., Gerbresellassie T., Dagnew M., Gove S. Эффективность медицинских работников после обучения комплексному ведению детских болезней в Гондаре, Эфиопия. Бюллетень Всемирной организации здравоохранения. 1997; 75 (Приложение 1): 43–53. [Бесплатная статья PMC: PMC2487005] [PubMed: 9529717]
- Слойер Дж. Л. Дж., Плуссард Дж. Х., Хоуи В. М. Эффективность пневмококковой полисахаридной вакцины в предотвращении острого среднего отита у младенцев в Хантсвилле, Алабама. Обзоры инфекционных болезней. 1981; 3 (Прил.): S119–23. [PubMed: 7280444]
- Стенсбаль Л.Г., Девасундарам Дж. К., Симоэс Э. А. Эпидемии респираторно-синцитиального вируса: взлеты и падения сезонного вируса. Журнал детских инфекционных болезней. 2003; 22 (2 доп.): S21–32. [PubMed: 12671449]
- Штраус В. Л., Кази С. А., Кунди З., Номани Н. К., Шварц Б. Группа по изучению ко-тримоксазола. Устойчивость к противомикробным препаратам и клиническая эффективность ко-тримоксазола по сравнению с амоксициллином при пневмонии у детей в Пакистане: рандомизированное контролируемое исследование. Ланцет. 1998. 352: 270–74. [PubMed: 96]
- Темпл К., Гринвуд Б., Инскип Х., Холл А., Коскела М., Лейнонен М. Ответ антител на пневмококковую капсульную полисахаридную вакцину у африканских детей. Журнал детских инфекционных болезней. 1991. 10 (5): 386–90. [PubMed: 2067888]
- Тупаси Т. Э., Лусеро М. Г., Магдангал Д. М., Мангубат Н. В., Сунико М. Э., Торрес К. У. и др. Этиология острой инфекции нижних дыхательных путей у детей из Алабанга, Метро Манила. Обзоры инфекционных болезней. 1990; 12 (Приложение 8): S929–39. [PubMed: 2270415]
ЮНЭЙДС (Объединенная программа Организации Объединенных Наций по ВИЧ / СПИДу).2002. Обновление эпидемии СПИДа . Женева: ЮНЭЙДС.
- Усен С., Вебер М., Малхолланд К., Джаффар С., Опарауго А., Омосиго С. и др. Клинические предикторы гипоксемии у детей Гамбии с острой инфекцией нижних дыхательных путей: проспективное когортное исследование. Британский медицинский журнал. 1999. 318 (7176): 86–91. [Бесплатная статья PMC: PMC27680] [PubMed: 9880280]
- Van den Hoogen BG, de Jong JC, Groen J., Kuiken T., de Groot R., Fouchier RA, Osterhaus AD Недавно обнаруженный человеческий пневмовирус, выделенный у детей раннего возраста при заболевании дыхательных путей.Природная медицина. 2001; 7: 719–24. [Бесплатная статья PMC: PMC7095854] [PubMed: 11385510]
- Вуори-Холопайнен Э., Пелтола Х. Переоценка легочного легочного: обзор старого метода для лучшей этиологической диагностики детской пневмонии. Клинические инфекционные болезни. 2001. 32 (5): 715–26. [PubMed: 11229839]
- Вебер М. В., Малхолланд Э. К., Джаффар С., Трёдссон Х., Гоув С., Гринвуд Б. М. Оценка алгоритма комплексного ведения детских болезней в районе с сезонной малярией в Гамбии.Бюллетень Всемирной организации здравоохранения. 1997; 75 (Приложение 1): 25–32. [Бесплатная статья PMC: PMC2486992] [PubMed: 9529715]
- Венгер Дж. Д., ДиФабио Дж., Ландаверде Дж. М., Левин О. С., Гаафар Т. Внедрение конъюгированных вакцин против Hib в непромышленно развитых странах: опыт в четырех странах, которые «недавно начали принимать» . Вакцина. 1999. 18 (78): 736–42. [PubMed: 10547434]
Венгер, Дж. Д. и М. М. Левин, ред. 1997. Эпидемиологическое влияние конъюгированной вакцины на инвазивное заболевание, вызываемое гемофильной палочкой Haemophilus influenzae Тип B .Нью-Йорк: Марсель Деккер.
- Уитни К. Г., Фарли М. М., Хадлер Дж., Харрисон Л. Х., Беннет Н. М., Линфилд Р. и др. Снижение инвазивного пневмококкового заболевания после введения протеин-полисахаридной конъюгированной вакцины. Медицинский журнал Новой Англии. 2003. 348 (18): 1737–46. [PubMed: 12724479]
ВОЗ (Всемирная организация здравоохранения). 1990. «Антибиотики в лечении острых респираторных инфекций у детей раннего возраста». Неопубликованный документ WHO / ARI / 90.10, доступный по запросу в Отделе здоровья и развития детей, бывшего Отдела борьбы с диарейными и острыми респираторными заболеваниями, ВОЗ, Женева.
———. 1991. «Ведение маленького ребенка с острой респираторной инфекцией. Модуль обучения навыкам супервизии». Неопубликованный документ, доступный по запросу в Отделе здоровья и развития детей ВОЗ, бывшем Отделении борьбы с диарейными и острыми респираторными заболеваниями, ВОЗ, Женева.
———. 2002. Многострановая оценка эффективности, затрат и воздействия ИВБДВ (MCE): отчет о ходе работы, май 2001 г. — апрель 2002 г. .WHO / FCH / CAH / 02.16. Женева: Отдел здоровья и развития детей и подростков, ВОЗ.
———. 2003 г. Консультативное совещание по ведению детей с пневмонией и ВИЧ-инфекцией, 30–31 января 2003 г., Хараре, Зимбабве . WHO / FCH / CAH / 03.4. Женева: ВОЗ.
- ———. 2004a Группа по обзору Haemophilus influenzae Бремя болезни типа B (Hib) в Бангладеш, Индонезия и других азиатских странах, Бангкок, 28–29 января 2004 г. Еженедельный эпидемиологический отчет 79 (18): 173–75.[PubMed: 15168565]
———. 2004b. «Совместное заявление ВОЗ / ЮНИСЕФ: ведение пневмонии в общественных местах». WHO / FCH / CAG / 04.06. ВОЗ, Женева.
ВОЗ (Всемирная организация здравоохранения) и здоровье детей-подростков. Скоро. Отчет о методологии и предположениях, использованных для оценки затрат на расширение отдельных мероприятий по охране здоровья детей до 95% с целью снижения смертности детей в возрасте до пяти лет . Женева: ВОЗ.
- Уильямс Б. Г., Гоус Э., Боски-Пинто К., Брайс Дж., Дай С. Оценки глобального распределения детской смертности от острых респираторных инфекций. Ланцетные инфекционные болезни. 2002; 2: 25–32. [PubMed: 11892493]
Всемирный банк. 2002. Показатели мирового развития . CD-ROM. Вашингтон, округ Колумбия: Всемирный банк.
- Цви К. Дж., Петтифиор Дж. М., Содерлунд Н. Педиатрическая больница при городской региональной больнице Южной Африки: влияние ВИЧ, 1992–1997. Анналы тропической педиатрии. 1999; 19: 135–42. [PubMed: 106]
Лечение гриппа и ОРВИ у детей препаратом Кагоцел ® — Полный текст
В это неинтервенционное обсервационное исследование были включены 80 пациентов в возрасте от 3 до 11 лет, госпитализированных с гриппом и острыми респираторными вирусными инфекциями (ОРВИ). ) симптомы в любой момент от начала заболевания (до 15 дней) и которым в качестве противовирусного препарата был назначен индуктор интерферона Кагоцел.
Диагноз гриппа и ОРВИ был подтвержден в соответствии с рекомендациями Всемирной организации здравоохранения (ВОЗ) по фармакологическому лечению пандемического гриппа A (h2N1) 2009 и других вирусов гриппа.
Все обследования пациентов проводятся в соответствии с местной повседневной клинической практикой и местными и международными стандартами лечения.
После окончания лечения были собраны и проанализированы следующие данные:
- демография
- степень тяжести заболевания
- данных анамнеза (данные о вакцинации против гриппа в текущем сезоне; посещение дошкольных учреждений; предыдущие контакты с больным гриппом / ОРВИ; предыдущая противовирусная терапия при текущем эпизоде заболевания; сопутствующие заболевания)
- температура тела (утро / вечер)
- озноб и лихорадка (совокупная оценка по всем симптомам: 0 — нет симптомов, 1 — легкая, 2 — умеренная, 3 — тяжелая)
- Симптом интоксикации (совокупная оценка по всем симптомам: 0 — нет симптомов, 1 — легкая, 2 — умеренная, 3 — тяжелая)
- катаральных симптомов (совокупный балл по всем симптомам: 0 — нет симптомов, 1 — легкие, 2 — умеренные, 3 — тяжелые)
- сроки: начало заболевания, первый визит к врачу, начало лечения, длительность заболевания
- определение возбудителя методом ПЦР (при поступлении пациентов и их выписке через 5-6 дней от начала терапии)
- противовирусная терапия (доза Кагоцела в зависимости от возраста)
- симптоматическое лечение текущего эпизода гриппа или ОРВИ до и во время госпитализации пациента
- бактериальных обострений (да / нет)
- Лечение бактериальных обострений (название препарата)
- нежелательных явлений
Особенности течения гриппа у детей в эпидемический сезон 2016–2017 гг.
Авторы
- О.С. Коренюк Государственное учреждение «Днепропетровская медицинская академия МОЗ Украины», г. Днепр, Украина
- В.И. Иванченко Днепропетровская детская городская клиническая больница № 2, Днепр, Украина
- О.Г. Алексеева Днепропетровская детская городская клиническая больница № 2, Днепр, Украина
DOI:
https: // doi.org / 10.22141 / 2224-0551.12.6.2017.112839Ключевые слова:
дети, грипп, особенности конечноАннотация
Справочная информация. Грипп — одна из самых распространенных острых респираторных вирусных инфекций. В период восстановления эпидемии заболеваемость увеличивается до 25%. Наибольшая распространенность гриппа наблюдается среди детей. Серьезность проблемы определяется не только высокой заболеваемостью гриппом, который часто принимает формы эпидемий и пандемий, но и риском развития тяжелых осложнений с частыми летальными исходами.Целью исследования был анализ респираторной заболеваемости детей за период с 2009 по 2017 год, а также изучение клинико-лабораторных особенностей гриппа в прошедшем эпидемическом сезоне 2016–2017 годов. Материалы и методы. Проанализировано 335 историй болезни детей с острой респираторной вирусной инфекцией (ОРВИ) и гриппом за период с ноября 2016 года по март 2017 года. Вирусологические исследования проводили методами полимеразной цепной реакции и иммуноферментного анализа в вирусологической лаборатории Днепропетровского областного лабораторного центра МЗ Украины.Исследование проводилось выборочным методом с учетом особенностей клинической картины респираторного заболевания и времени поступления в стационар от начала заболевания. Результаты. Анализ заболеваемости гриппом и ОРВИ за период с 2009 по 2017 гг. Позволил выделить ранний рост заболеваемости гриппом в 2009–2010 гг. И в прошедший эпидемический сезон 2016–2017 гг. В течение сезонов 2012–2013 и 2013–2014 годов в марте наблюдался рост заболеваемости ОРВИ и гриппом.В сезоне 2016-17 гг. Более высокая заболеваемость гриппом была выявлена среди детей ясельного возраста и школьников. Только у 24 (26,6%) из 90 детей с клиническим подозрением на грипп получен положительный результат вирусологического исследования. Диагноз гриппа A / h4N2 подтвержден у большинства обследованных детей (24,4%), гриппа B — у 2,2% детей. В клинической картине наблюдались типичные для гриппа симптомы интоксикации, лихорадки, катаральные симптомы. У большинства детей гипертермия находилась в пределах 38–39 ° C (46.2% случаев). Однако почти у трети детей (35,1%) была высокая и гиперпиретическая лихорадка, что свидетельствовало о тяжелой форме гриппа. Мы отметили, что более выраженный синдром интоксикации наблюдается у детей старшего школьного возраста. Симптомы типичной гриппозной интоксикации у детей раннего возраста отсутствовали или были не столь критичны. Катаральный синдром выявлен только у 85% детей. В 11,7% случаев симптомы поражения ЖКТ в виде рвоты (8,2%), тошноты (1,2%), болей в животе (2.3%). Осложненное течение гриппа характеризовалось вовлечением судорожного синдрома и инфекцией нижних дыхательных путей в виде бронхита и пневмонии. В возрастной группе от 1 года до 3 лет судорожный синдром наблюдался у 5 детей (5,5%) с высокой температурой. В группе дошкольников течение гриппозной инфекции осложнилось развитием бронхита у 3,6% обследованных детей. Тяжелое течение гриппа привело к развитию пневмонии у 5.4% пациентов. Пневмония в основном наблюдалась у детей старшего школьного возраста и характеризовалась слабосимптоматической клинической картиной. Выводы. Исследование позволило отметить следующие особенности эпидемического сезона 2016–2017 гг .: раннее начало активного периода гриппа с ноября; преобладание гриппа A / h4N2; менее агрессивное течение гриппа (средние формы). Осложненное течение гриппа A / h4N2 чаще наблюдалось в возрастных группах школьников и детей раннего возраста.Тяжелое течение гриппозной инфекции характеризовалось длительным повышением температуры, а также вовлечением судорожного синдрома и поражением нижних дыхательных путей. Особенностью течения гриппозной инфекции у детей раннего возраста было отсутствие специфических симптомов, что затрудняло раннюю диагностику гриппа и оценку риска осложненного течения болезни.
Рекомендации
Грипп и ОРВИ: актуальная проблема современности.В кн .: II Всероссийская научно-практическая конференция с международным участием «Социально значимые и особо опасные инфекционные болезни». Эффективная фармакотерапия. Эпидемиология и инфекции. 2016; 1 (3): 6-13. (на русском). Сергиенко Е.Н., Шмелева Н.П., Германенко И.Г., Грибкова Н.В. Грипп у детей: клинико-эпидемиологические особенности и новые терапевтические возможности. Новости медицины и фармации, 2010; 3 (308): 12-13. (на русском).
Зинчук О.М., Зубач О.О.Особенности ранней диагностики, причинно-следственного лечения и химиопрофилактики гриппа. Актуальная инфектология. 2013; 1 (1): 85-9. (на украинском языке).
Голубовская О. Грипп-2016: штаммы, группы риска, лечение, профилактика. Доступно по ссылке: https://www.segodnya.ua/life/health/gripp-2016-shtammy-gruppy-riska-lechenie-profilaktika-685882.html. Дата обращения: 25 января 2016 г.
Родына Р.А., Свита В.М., Дыхановская Т.А. и др.Грипп и ОРВИ в Украине: информационный бюллетень. Киев, 2016. 13 с. (на украинском языке).
Лещенко И.В., Кривоногов А.В. Особенности характера внебольничной пневмонии во время пандемии гриппа A / N1N1 / 2009. Пульмонология. 2011; 6: 62-8. (на русском).
Харламова Ф.С., Кладова О.В., Сергеева Е.М. и др. Профилактика гриппа и ОРВИ у детей.Журнал «Лечащий врач». 2011; 6: 108. (на русском).
Галкина С.Н., Осидак Л.В., Волощук Л.В. и др. Раннее поражение легких при гриппе. Детские инфекции. 2017; 16 (2): 13-22. DOI: 10.22627 / 2072-8107-2017-16-2-13-22. (на русском).
Эрлих И.В., Абрахам С, Кондамуди В.К. Управление гриппом. Я семейный врач. 2010, 1 ноября; 82 (9): 1087-95. PMID: 21121554.
Кумар В. Грипп у детей.Индийский J Pediatr. 2017 Февраль; 84 (2): 139-143. DOI: 10.1007 / s12098-016-2232-х.
Проблема
Раздел
Клиническая педиатрия
Лицензия
Авторские права (c) 1970 O.S. Коренюк, В. Иванченко, О. Алексеева
Это произведение находится под лицензией Creative Commons Attribution 4.0 Международная лицензия.
В нашем издании используются условия авторского права Creative Commons для журналов с открытым доступом.
Авторы, опубликованные в этом журнале, соглашаются со следующими условиями:
- Авторы сохраняют за собой право на авторство своей статьи и предоставляют редакции право первой публикации статьи на сайте Creative Commons Attribution 4.0 International. Лицензия , которая позволяет другим лицам свободно распространять опубликованные статьи с обязательной ссылкой на авторов оригинальных работ и оригинальных публикаций в этом журнале.
- Направляя статью для публикации в редакцию (издательство), автор соглашается с передачей прав на охрану и использование статьи, в том числе частей статьи, охраняемых авторскими правами, например фото автора, рисунки, диаграммы, таблицы и др., в том числе воспроизведение в СМИ и Интернете; для раздачи; за перевод рукописи на все языки; для экспорта и импорта публикаций копии статей авторов для распространения, доведения до общей информации.
- Указанные выше права авторы переходят редакции (издателю) на неограниченный срок действия и на территории всех стран мира.
- Авторы гарантируют, что обладают исключительными правами на использование статьи, отправленной в редакцию (издателя). Редакция (издатель) не несет ответственности за нарушение авторами гарантий перед третьими лицами.
- Авторы имеют право заключать отдельные дополнительные соглашения, которые касаются неисключительного распространения их статьи в том виде, в котором она была опубликована в журнале (например, для загрузки работы в онлайн-хранилище журнала или опубликовать как часть монографии) при условии ссылки на первую публикацию работы в этом журнале.
- Политика журнала разрешает и поощряет публикацию статьи в Интернете (в институциональном репозитории или на личном веб-сайте) авторами, поскольку это способствует продуктивной научной дискуссии и положительно влияет на эффективность и динамику цитирования. статьи.
- Права на статью считаются переданными авторами редакции (издателю) с момента публикации статьи в печатной или электронной версии журнала.
| Острый синусит 1, 2 | Синусит может быть вызван вирусами или бактериями, и антибиотики не гарантируют помощь, даже если возбудитель является бактериальным. | Галитоз, утомляемость, головная боль, снижение аппетита, но большинство результатов физикального обследования неспецифичны и не позволяют отличить бактериальную причину от вирусной. Бактериальный диагноз может быть установлен на основании наличия одного следующих критериев:
Визуализирующие исследования больше не рекомендуются для неосложненных случаев. | Если установлена бактериальная инфекция:
|
| Острый средний отит (AOM) 3-5 |
| Для окончательного диагноза требуется либо
АОМ не следует диагностировать у детей без выпота в среднем ухе (на основании пневматической отоскопии и / или тимпанометрии). |
|
| Фарингит 4, 6 |
|
|
|
| Простуда или неспецифическая инфекция верхних дыхательных путей (URI) 4,7 |
|
|
|
| Бронхиолит 8 |
|
|
|
| Инфекции мочевыводящих путей (ИМП) 8, 9 |
|
|
|
Использование антибиотиков при острых инфекциях верхних дыхательных путей
2. Gonzales R, Мэлоун округ Колумбия, Маселли JH, Sande MA. Чрезмерное употребление антибиотиков при острых респираторных инфекциях в США. Клин Инфекция Дис . 2001. 33 (6): 757–762.
3. Smucny J, Фэйи Т, Беккер Л, Глейзер Р.Антибиотики при остром бронхите. Кокрановская база данных Syst Rev . 2004; (4): CD000245.
4. Гонсалес Р., Бартлетт Дж. Г., Бессер Р.Э., и другие.; Американская академия семейных врачей; Американский колледж врачей-Американское общество внутренней медицины; Центры по контролю за заболеваниями; Общество инфекционных болезней Америки. Принципы правильного использования антибиотиков для лечения неосложненного острого бронхита: история вопроса. Энн Интерн Мед. 2001. 134 (6): 521–529.
5. Национальный институт здравоохранения и передовой клинической практики. Инфекции дыхательных путей — назначение антибиотиков. http://www.nice.org.uk/nicemedia/live/12015/41323/41323.pdf. По состоянию на 14 августа 2012 г.
6. Shields MD, Буш А, Эверард М.Л., Маккензи С, Примхак Р, Британский торакальный, Общество Кашель; Группа рекомендаций. Рекомендации BTS: рекомендации по оценке и лечению кашля у детей. Грудь . 2008; 63 (приложение 3): iii1 – iii15.
7. Подкомитет Американской академии педиатрии по лечению острого среднего отита. Диагностика и лечение острого среднего отита. Педиатрия . 2004. 113 (5): 1451–1465.
8. Мичиганский университет. Система здоровья. Руководство по клинической помощи: средний отит. http://www.med.umich.edu/1info/fhp/practiceguides/om/OM.pdf. По состоянию на 14 августа 2012 г.
9. Coker TR, Чан Л.С., Ньюберри SJ, и другие.Диагностика, микробная эпидемиология и лечение антибиотиками острого среднего отита у детей: систематический обзор. ЯМА . 2010. 304 (19): 2161–2169.
10. Розенфельд Р.М., Анды D, Бхаттачарья Н, и другие. Руководство по клинической практике: синусит у взрослых. Отоларингол Хирургия головы и шеи . 2007; 137 (3 доп.): S1 – S31.
11. Arroll B, Кинили Т. Антибиотики при насморке и остром гнойном рините. Кокрановская база данных Syst Rev . 2005; (3): CD000247.
12. Ward MA. Отделение неотложной помощи при ОРЗ. Заражение семенами респира . 2002. 17 (1): 65–71.
13. Шах РК, Роберсон Д.В., Джонс Д.Т. Эпиглоттит в эпоху вакцины против Hemophilus influenzae типа b: меняющиеся тенденции. Ларингоскоп . 2004. 114 (3): 557–560.
14. Таннер К., Фитцсиммонс Дж., Кэррол ЭД, Флуд TJ, Кларк Дж. Э.Эпиглоттит Haemophilus influenzae типа b как причина острой обструкции верхних дыхательных путей у детей. BMJ . 2002. 325 (7372): 1099–1100.
15. Фэрбенкс DN. Карманное руководство по антимикробной терапии в отоларингологии — хирургии головы и шеи. 13 изд. http://www.entnet.org/EducationAndResearch/upload/AAO-PGS-9-4-2.pdf. По состоянию на 14 августа 2012 г.
16. Treanor JJ, Хайден Ф.Г., Врооман П.С., и другие.; Группа по изучению пероральной нейраминидазы США.Эффективность и безопасность перорального ингибитора нейраминидазы осельтамивира при лечении острого гриппа: рандомизированное контролируемое исследование. ЯМА . 2000. 283 (8): 1016–1024.
17. Джефферсон Т., Демичели В, Риветти Д, Джонс М, Ди Пьетрантонж C, Риветти А. Противовирусные препараты от гриппа у здоровых взрослых: систематический обзор [исправление опубликовано в Lancet. 2006; 367 (9528): 2060]. Ланцет . 2006. 367 (9507): 303–313.
18. Шварц С.Р., Коэн С.М., Дейли Ш., и другие. Рекомендации по клинической практике: охриплость голоса (дисфония). Отоларингол Хирургия головы и шеи . 2009; 141 (3 доп. 2): S1 – S31.
19. Джилл Дж. М., Флейшут П., Haas S, Пеллини Б, Кроуфорд А, Нэш БД. Использование антибиотиков при инфекциях верхних дыхательных путей у взрослых в амбулаторных условиях: исследование национальной амбулаторной сети. Фам Мед .2006. 38 (5): 349–354.
20. Центр РМ, Эллисон Дж. Дж., Cohen SJ. Ведение фарингита: определение противоречия. J Gen Intern Med . 2007. 22 (1): 127–130.
21. Винтер Б. Риновирусные инфекции верхних дыхательных путей. Proc Am Thorac Soc . 2011; 8 (1): 79–89.
22. Штейнман М.А., Гонсалес Р, Линдер Я., Landefeld CS. Изменение использования антибиотиков в амбулаторной практике по месту жительства, 1991–1999 гг. Энн Интерн Мед. 2003. 138 (7): 525–533.
23. Харпер С.А., Брэдли Дж. С., Englund JA, и другие.; Группа экспертов Американского общества инфекционных болезней. Сезонный грипп у взрослых и детей — диагностика, лечение, химиопрофилактика и управление вспышками в учреждениях: руководящие принципы клинической практики Американского общества инфекционистов. Клин Инфекция Дис . 2009. 48 (8): 1003–1032.
24.Фиоре А.Е., Фрай А, Шей Д, Губарева Л, Bresee JS, Uyeki TM; Центры по контролю и профилактике заболеваний (CDC). Противовирусные средства для лечения и химиопрофилактики гриппа — рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Рекомендуемая репутация . 2011; 60 (1): 1–24.
25. Центры по контролю и профилактике заболеваний. Сводная статистика здоровья взрослых в США: Национальное интервью по вопросам здоровья, 2009 г.http://www.cdc.gov/nchs/data/series/sr_10/sr10_249.pdf. По состоянию на 14 августа 2012 г.
26. Thomas M, Зевать БП, Цена D, Лунд V, Муллол Дж. Fokkens W; Европейский документ с изложением позиции по группе риносинуситов и носовых полипов. Руководство EPOS по первичной медико-санитарной помощи: Европейский документ с изложением позиции по первичной медико-санитарной диагностике и лечению риносинусита и полипов носа, 2007 г. — резюме. Prim Care Respir J . 2008. 17 (2): 79–89.
27.Гонсалес Р, Бартлетт Дж. Г., Бессер Р.Э., Хикнер Дж. М., Хоффман-младший, Sande MA; Американская академия семейных врачей; Общество инфекционных болезней Америки; Центры по контролю за заболеваниями; Американский колледж врачей-Американское общество внутренней медицины. Принципы правильного использования антибиотиков для лечения неспецифических инфекций верхних дыхательных путей у взрослых: история вопроса. Энн Интерн Мед. 2001. 134 (6): 490–494.
28.Чау А.В., Беннингер М.С., Ручей I, и другие.; Общество инфекционных болезней Америки. Руководство IDSA по клинической практике острого бактериального риносинусита у детей и взрослых. Клин Инфекция Дис . 2012; 54 (8): e72 – e112.
29. Williams JW Jr, Агилар C, Корнелл Дж, и другие. Антибиотики при остром гайморите Кокрановская база данных Syst Rev . 2008; (2): CD000243.
30. Пул MD. Острый бактериальный риносинусит: клиническое влияние резистентности и восприимчивости. Ам Дж. Мед. . 2004; 117 (доп. 3А): 29С – 38С.
31. Фалагас МЭ, Карагеоргопулос DE, Грамматикос А.П., Matthaiou DK. Эффективность и безопасность короткой и длительной антибактериальной терапии острого бактериального синусита: метаанализ рандомизированных исследований. Br J Clin Pharmacol . 2009. 67 (2): 161–171.
32.Klein JO. Средний отит. Клин Инфекция Дис . 1994. 19 (5): 823–833.
33. Хейккинен Т, Тонкий M, Чонмайтри Т. Распространенность различных респираторных вирусов в среднем ухе при остром среднем отите. N Engl J Med . 1999. 340 (4): 260–264.
34. Питкяранта А, Виролайнен А, Джеро Дж, Арруда Э, Хайден Ф.Г. Выявление риновирусных, респираторно-синцитиальных вирусов и коронавирусных инфекций при остром среднем отите с помощью полимеразной цепной реакции с обратной транскриптазой. Педиатрия . 1998. 102 (2 ч. 1): 291–295.
35. Чонмайтри Т. Взаимодействие вирусов и бактерий при остром среднем отите. Педиатр Инфекция Дис. J . 2000; 19 (5 доп.): S24 – S30.
36. Розенфельд Р.М., Кей Д. Естественная история нелеченого среднего отита. Ларингоскоп . 2003. 113 (10): 1645–1657.
37. Tähtinen PA, Лайне МК, Хуовинен П., Ялава J, Руусканен О, Руохола А.Плацебо-контролируемое исследование противомикробного лечения острого среднего отита. N Engl J Med . 2011. 364 (2): 116–126.
38. Хоберман А, Paradise JL, Rockette HE, и другие. Лечение острого среднего отита у детей до 2 лет. N Engl J Med . 2011. 364 (2): 105–115.
39. Роверс ММ, Гласзиу П., Аппельман К.Л., и другие. Антибиотики при остром среднем отите: метаанализ с индивидуальными данными пациента. Ланцет . 2006. 368 (9545): 1429–1435.
40. Glasziou PP, Дель Мар CB, Сандерс С.Л., Хайем М. Антибиотики при остром среднем отите у детей Кокрановская база данных Syst Rev . 2004; (1): CD000219.
41. Козырский А, Классен Т.П., Моффатт М, Харви К. Краткосрочный курс антибиотиков при остром среднем отите Кокрановская база данных Syst Rev . 2010; (9): CD001095.
42. Leach AJ, Моррис PS.Антибиотики для профилактики острого и хронического гнойного среднего отита у детей Кокрановская база данных Syst Rev . 2006; (4): CD004401.
43. Американская академия семейных врачей; Американская академия отоларингологии — хирургия головы и шеи; Подкомитет Американской академии педиатрии по среднему отиту с выпотом. Средний отит с выпотом. Педиатрия . 2004. 113 (5): 1412–1429.
44. Институт усовершенствования клинических систем.Диагностика и лечение респираторных заболеваний у детей и взрослых: процент пациентов со стрептококковым фарингитом, которым был проведен экспресс-тест на стрептококк группы А или посев на стрептококк. http://qualitymeasures.ahrq.gov/content.aspx?id=32415. По состоянию на 26 сентября 2012 г.
45. Bisno AL, Гербер М.А., Гвалтни Дж. М. младший, Каплан Э.Л., Schwartz RH; Общество инфекционных болезней Америки. Практическое руководство по диагностике и лечению стрептококкового фарингита группы А. Клин Инфекция Дис . 2002. 35 (2): 113–125.
46. Bisno AL. Острый фарингит: этиология и диагностика. Педиатрия . 1996; 97 (6 пт 2): 949–954.
47. Купер Р.Дж., Хоффман-младший, Бартлетт Дж. Г., и другие.; Американская академия семейных врачей; Американский колледж врачей-Американское общество внутренней медицины; Центры по контролю за заболеваниями. Принципы правильного применения антибиотиков при остром фарингите у взрослых: история вопроса. Энн Интерн Мед. 2001. 134 (6): 509–517.
48. Эбелл М.Х. Принятие решения по месту оказания медицинской помощи: боль в горле. Фам Прак Манаг . 2003. 10 (8): 68–69.
49. Чоби Б.А. Диагностика и лечение стрептококкового фарингита. Ам Фам Врач . 2009. 79 (5): 383–390.
50. McIsaac WJ, Белый D, Танненбаум Д, Низкая DE. Клиническая оценка для снижения ненужного использования антибиотиков у пациентов с болью в горле. CMAJ . 1998. 158 (1): 75–83.
51. McIsaac WJ, Гоэль V, К Т, Низкая DE. Обоснованность оценки боли в горле в семейной практике. CMAJ . 2000. 163 (7): 811–815.
52. Lan AJ, Колфорд Дж. М., Колфорд Дж. М. мл. Влияние частоты дозирования на эффективность 10-дневной терапии пенициллина или амоксициллина при стрептококковом тонзиллофарингите: метаанализ. Педиатрия . 2000; 105 (2): E19.
53. Снежный V, Моттур-Пилсон C, Купер Р.Дж., Хоффман-младший; Американская академия семейных врачей; Американский колледж врачей-Американское общество внутренней медицины; Центры по контролю за заболеваниями. Принципы правильного применения антибиотиков при остром фарингите у взрослых. Энн Интерн Мед. 2001. 134 (6): 506–508.
54. Reveiz L, Кардона А.Ф., Оспина Е.Г. Антибиотики при остром ларингите у взрослых Кокрановская база данных Syst Rev .2007; (2): CD004783.
55. Рафей К., Лихенштейн Р. Экстренные случаи инфекционных заболеваний дыхательных путей. Педиатрическая клиника North Am . 2006. 53 (2): 215–242.
56. Гульдфред Л.А., Lyhne D, Беккер BC. Острый эпиглоттит: эпидемиология, клиника, лечение и исход. Дж Ларингол Отол . 2008. 122 (8): 818–823.
57. González Valdepeña H, Вальд ER, Роза E, Унгканонт К, Casselbrant ML.Иммунизация против эпиглотита и Haemophilus influenzae: опыт Питтсбурга — пятилетний обзор. Педиатрия . 1995. 96 (3 ч. 1): 424–427.
58. Ирвин Р.С., Бауманн М.Х., Болсер округ Колумбия, и другие.; Американский колледж грудных врачей (ACCP). Диагностика и лечение кашля. Краткое изложение: клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006; 129 (1 доп.): 1С – 23С.
Лихорадка — фебрильные судороги — Better Health Channel
Фебрильные судороги — это припадок или припадок, возникающий у детей, когда у них высокая температура.Это может произойти у детей в возрасте от шести месяцев до пяти лет. Приступ может длиться от нескольких секунд до 15 минут и сопровождается сонливостью. Большинство приступов длятся менее двух-трех минут. У каждого 20-го ребенка будет один или несколько фебрильных судорог. Фебрильные судороги не являются эпилепсией и не вызывают повреждения головного мозга. Около 30 процентов младенцев и детей, у которых были одни фебрильные судороги, будут иметь другие. Невозможно предсказать, кто пострадает и когда это произойдет.
Симптомы фебрильных судорог
Симптомы включают:- потеря сознания (затемнение)
- подергивание или подергивание рук и ног
- затрудненное дыхание
- пена во рту
- бледность или синюшность кожи
- глаза закатываются, поэтому видны только белки глаз
- Вашему ребенку может потребоваться от 10 до 15 минут, чтобы потом как следует проснуться. В это время они могут быть раздражительными и не узнавать вас.
Утешение родителей и фебрильные судороги
Признаки и симптомы фебрильных судорог могут очень пугать родителей. Следует помнить следующие важные вещи:- Дети не испытывают боли или дискомфорта во время припадка.
- Лихорадочные судороги не являются эпилепсией. Никаких регулярных лекарств не требуется.
- Кратковременный припадок не приведет к повреждению головного мозга. Даже длительный припадок почти никогда не причиняет вреда. Дети, у которых были фебрильные судороги, растут здоровыми.
- Если у вас есть проблемы или вопросы, обратитесь к местному врачу. В экстренных случаях доставьте ребенка в ближайшее отделение неотложной помощи больницы.
- Существует лекарство под названием Мидазолам, которое иногда рекомендуется детям, у которых в анамнезе наблюдались фебрильные судороги, длящиеся более пяти минут. Большинству детей это лекарство не требуется. Если вы хотите получить дополнительную информацию об этом лечении, поговорите со своим врачом.
Причины фебрильных судорог
Лихорадочные судороги возникают только при резком повышении температуры тела.Лихорадка обычно возникает из-за вирусного заболевания или, иногда, бактериальной инфекции. Растущий мозг ребенка более чувствителен к лихорадке, чем мозг взрослого. Лихорадочные судороги, как правило, передаются по наследству, хотя причина этого неизвестна.Лечение лихорадки
Лихорадка — нормальная реакция на инфекцию и обычно безвредна. Если у вашего ребенка высокая температура, предложите следующие рекомендации:- Держите его в прохладе, не переодеваясь и не перегревая комнату.
- Дайте им побольше пить.Лучше всего пить воду небольшими порциями и часто.
- Дайте жидкий парацетамол, если ваш ребенок болит или плохо себя чувствует. Проверьте этикетку, чтобы узнать, сколько и как часто давать. Парацетамол не защищает от фебрильных судорог.
Первая помощь при фебрильных судорогах
Если у вашего ребенка случился припадок, предложите следующие варианты:- Постарайтесь сохранять спокойствие и не паникуйте.
- Поставьте ребенка на пол, чтобы он был в безопасности. Удалите все предметы, о которых они могут столкнуться.
- Не засовывайте ничего ребенку в рот.
- Не трясите ребенка и не бейте его.
- Не удерживайте ребенка.
- Когда судороги прекратятся, переверните ребенка на бок, это также называется позой для восстановления. Если во рту есть еда, поверните голову набок и не пытайтесь вытащить ее.
- Отметьте моменты, когда припадок начинался и прекращался, чтобы сообщить об этом врачу.
- Обратитесь к местному врачу или в отделение неотложной помощи ближайшей больницы для осмотра вашего ребенка как можно скорее после прекращения припадка.
- Вызовите скорую помощь, если припадок длится более пяти минут, поскольку могут потребоваться лекарства, чтобы остановить припадок.
Куда обратиться за помощью
- Ваш врач
- Отделение неотложной помощи ближайшей больницы
- В экстренных случаях всегда вызывайте скорую помощь Тел. 000
- Линия охраны здоровья матери и ребенка Тел. 13 22 29 (круглосуточно)
- МЕДСЕСТРА ТЕЛ. 1300 606 024 — для получения медицинской информации и консультации (круглосуточно, 7 дней)
- Королевская детская больница тел.(03) 9345 5522
Что следует помнить
- Лихорадочные судороги — это припадки или судороги, которые возникают у детей при высокой температуре.
- Лихорадочные судороги — это не эпилепсия, и кратковременный припадок не вызывает повреждения мозга — даже длительный припадок почти никогда не причиняет вреда.
- Вызовите скорую помощь, если припадок длится более пяти минут, поскольку для его остановки могут потребоваться лекарства.
Профилактика гриппа и ОРВИ у детей
Профилактика гриппа и ОРВИ у детей — важная и обязательная мера, с помощью которой вы можете защитить здоровье своих детей от опасных вирусов.Своевременная и правильная профилактика гриппа у детей помогает не только снизить риски заражения, но и облегчить течение болезни в случае ее возникновения. Как будет протекать болезнь у ребенка, предсказать невозможно. Поэтому лучше принять меры по профилактике гриппа у детей, постараться полностью защитить его от заражения.
Чаще всего вирусами заражаются дети, посещающие дошкольные и образовательные учреждения.Важно знать, что вирусы гриппа, как и другие ОРВИ и ОРВИ, передаются воздушно-капельным путем и могут длительно сохраняться на любых предметах.
Не существует универсальных средств защиты ребенка от заражения ОРВИ, простуды или гриппа, но можно снизить возможный риск и облегчить течение болезни.
Следует помнить, что с возрастом восприимчивость к вирусу меняется, например, малыши до года, находящиеся на естественном грудном вскармливании, гораздо менее подвержены заражению, чем их сверстники, которые питаются искусственными молочными смесями.
Организм матери вырабатывает достаточно антител, чтобы защитить ребенка, но с прекращением грудного вскармливания организм ребенка должен бороться самостоятельно, поэтому профилактика гриппа у детей от года и старше очень важна.
Существуют неспецифические и специфические меры по профилактике гриппа и ОРВИ.
- Личная гигиена — основная неспецифическая мера профилактики гриппа и ОРВИ у детей.Необходимо приучать детей мыть руки с мылом, особенно после возвращения с улицы, напоминать ребенку не трогать лицо руками в общественных местах — на поручнях, столах и других предметах может оставаться слюна больного человека. .
- Важно уменьшить контакт с больными гриппом и ОРВИ в период сезонной заболеваемости. Конечно, здоровый ребенок должен посещать детский сад или школу, но не стоит водить его в магазины и водить в развлекательные центры.Следует временно отказаться от посещения гостей и, по возможности, от общественного транспорта. Также в этот период лучше воздержаться от планового осмотра в поликлинике, так как контакт ребенка с пациентами будет неизбежен, особенно младенцам до года, которые проходят ежемесячный осмотр.
- Распространенная ошибка родителей — боязнь «заморозить» ребенка, поэтому весь отопительный сезон окна и окна в доме закрываются и герметизируются, а комнаты не вентилируются.Сухой и теплый воздух отлично способствует распространению вируса.
- Если в доме появился больной, его следует изолировать от ребенка, надеть маску, выделить отдельный набор посуды.
- Чтобы не допустить гриппа и ОРВИ у детей, необходимо вести здоровый образ жизни. Регулярный сон, прогулки на свежем воздухе, сбалансированное питание, включающее в себя достаточное количество овощей и фруктов, а также продуктов, обогащенных бифидобактериями, отсутствие стресса — все это усилит сопротивляемость малыша болезням.
Специфическая профилактика. Особое внимание следует уделять различным иммуностимуляторам и противовирусным препаратам, которые часто рекомендуют использовать для повышения иммунных сил организма и борьбы с вирусом. Прежде чем отправиться в аптеку за покупкой противовирусного или иммуностимулирующего средства, следует проконсультироваться с врачом и уточнить необходимость его приема. Под вопросом и необходимость приема синтетических витаминов для профилактики гриппа и простуды.Желательно, чтобы человек получал их с пищей, однако, если это невозможно, то следует принимать синтетические витамины группы В, аскорбиновую кислоту, витамин А.
При первых признаках гриппа и ОРВИ не стоит полагаться на собственные силы — это опасно для здоровья и жизни ребенка. Обратитесь к врачу — только он сможет поставить правильный диагноз и назначить эффективный курс лечения.
Главный внештатный специалист детский пульмонолог
управления здравоохранения Липецкой области
Полянская Людмила Владимировна
Профилактика гриппа и ОРВИ у детей
Вернуться к списку
.

 В домашних условиях главное – предотвратить высыхание мокроты. В этом случае помогут опять же прохладный воздух и обильное питье.
В домашних условиях главное – предотвратить высыхание мокроты. В этом случае помогут опять же прохладный воздух и обильное питье.
 Суточный объем жидкости для детей раннего возраста должен составлять на период лихорадки 150 мл на 1 кг веса, после снижения температуры – 100 мл.
Суточный объем жидкости для детей раннего возраста должен составлять на период лихорадки 150 мл на 1 кг веса, после снижения температуры – 100 мл. Можно истолченный чеснок настоять на молоке — 2 — 3 дольки на полстакана молока. И даже детям до года можно в таком виде давать по каплям. «Чесночное» масло: измельченный чеснок смешать со сливочным маслом и использовать для бутербродов. Очищенный чеснок можно повесить в марлевом мешочке над кроватью или положить под подушку.
Можно истолченный чеснок настоять на молоке — 2 — 3 дольки на полстакана молока. И даже детям до года можно в таком виде давать по каплям. «Чесночное» масло: измельченный чеснок смешать со сливочным маслом и использовать для бутербродов. Очищенный чеснок можно повесить в марлевом мешочке над кроватью или положить под подушку.





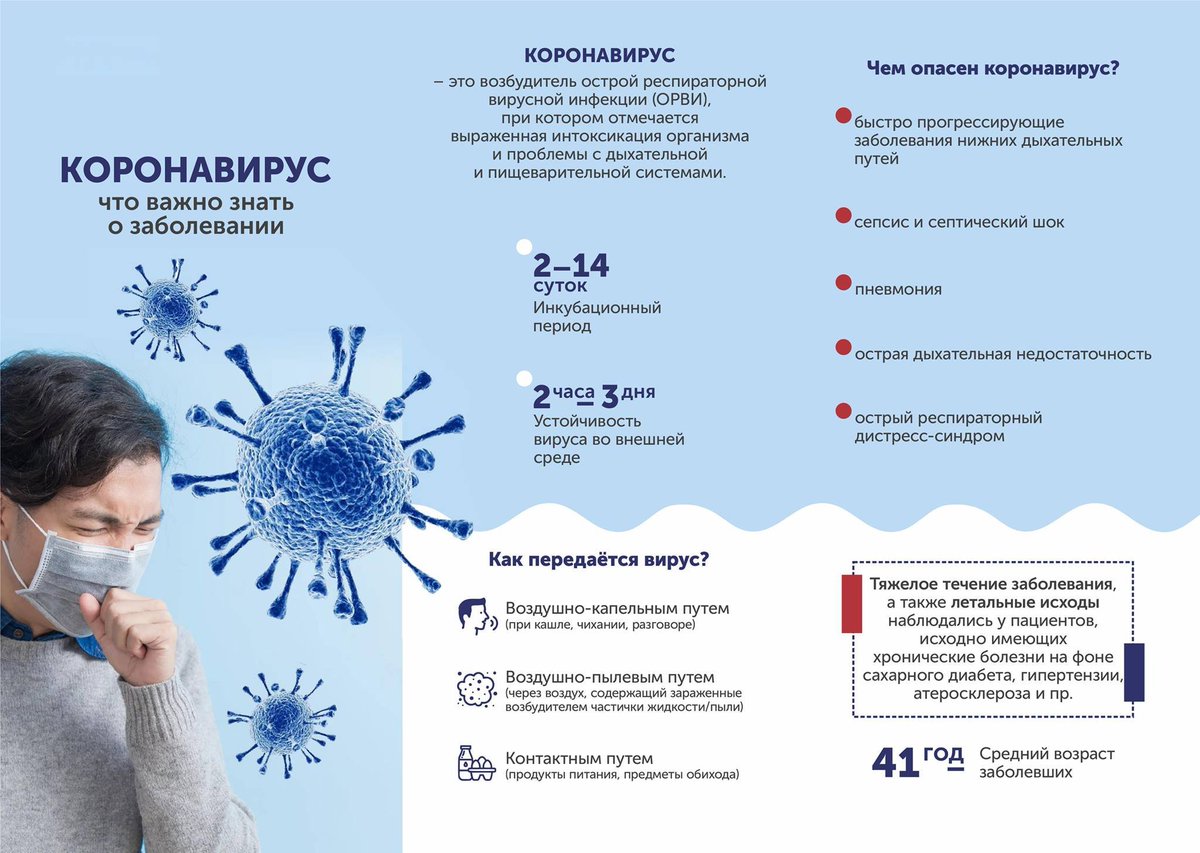 Это и приводит к повышению температуры, которая не комфортна не только для нас, но и для самой инфекции. А посему, если лихорадка нормально переносится и не превышает 38 градусов, многие врачи сбивать ее не рекомендуют. Снижая ее, мы тем самым уменьшаем защитные силы организма; К тому же популярный в народе аспирин может вызвать изжогу и проблемы с желудком, а если шипучие таблетки выпить вечером или на ночь — это может способствовать образованию камней в почках.
Это и приводит к повышению температуры, которая не комфортна не только для нас, но и для самой инфекции. А посему, если лихорадка нормально переносится и не превышает 38 градусов, многие врачи сбивать ее не рекомендуют. Снижая ее, мы тем самым уменьшаем защитные силы организма; К тому же популярный в народе аспирин может вызвать изжогу и проблемы с желудком, а если шипучие таблетки выпить вечером или на ночь — это может способствовать образованию камней в почках. Особенно после того как высморкались.
Особенно после того как высморкались. На вирусы они не действуют, а при бесконтрольном применении быстро вырабатывают лекарственную устойчивость у болезнетворных бактерий.
На вирусы они не действуют, а при бесконтрольном применении быстро вырабатывают лекарственную устойчивость у болезнетворных бактерий. Пить предлагайте часто, но понемногу. Большое количество жидкости за один прием может вызвать рвоту.
Пить предлагайте часто, но понемногу. Большое количество жидкости за один прием может вызвать рвоту.