Краснуха у детей: симптомы, диагностика, осложнения
Инфекционная патология, вызванная вирусом, носит название краснуха. Болезнь не имеет разновидностей. Благодаря этому врачи уже давно знают о том, что такое краснуха и как она распространяется и нашли от нее лекарство, которое подходит для всех детей. Однако каждому родителю необходимо знать об типичных симптомах болезни у детей. Это поможет вовремя обратиться к специалисту и избежать появления опасных последствий.
Что такое краснуха?
 Вирус является высоко устойчивым микроорганизмом. Он снабжен двойной мембраной и собственной молекулой РНК. Это помогает его клеткам выжить даже в неблагоприятных условиях окружающей среды. Из-за этого нужно вовремя вакцинировать детей, так как самостоятельно иммунная система справиться с вирусом не способна. Обычно краснуха поражает детей в возрасте от 1,5 до 4 лет. Пик заболеваемости приходится на осенне-весенний период. В группу риска входят малыши, посещающие детский сад и школу, а также дети из интернатов.
Вирус является высоко устойчивым микроорганизмом. Он снабжен двойной мембраной и собственной молекулой РНК. Это помогает его клеткам выжить даже в неблагоприятных условиях окружающей среды. Из-за этого нужно вовремя вакцинировать детей, так как самостоятельно иммунная система справиться с вирусом не способна. Обычно краснуха поражает детей в возрасте от 1,5 до 4 лет. Пик заболеваемости приходится на осенне-весенний период. В группу риска входят малыши, посещающие детский сад и школу, а также дети из интернатов.
Также в группу риска попадают дети:
- которым не была сделана прививка;
- в чьих семьях были выявлены случаи заболевания краснухой.
Также медики отмечают факты врожденного присутствия у малыша клеток вируса.
Взрослые, кто не знает, как выглядит болезнь, могут набрать в поисковой строке запрос со словами: « фото краснуха». Так они смогут визуально представить, с чем они столкнулись.
Как проникает вирус?
 Попадая в организм он, проникает в лимфатические узлы и начинает там активно размножаться. Оттуда клетки вируса с током крови распространяются по всему организму. По мере увеличения концентрации вирусных клеток болезнь начинает выработку нейраминидазы, которая способна поражать нервные ткани человеческого организма.
Попадая в организм он, проникает в лимфатические узлы и начинает там активно размножаться. Оттуда клетки вируса с током крови распространяются по всему организму. По мере увеличения концентрации вирусных клеток болезнь начинает выработку нейраминидазы, которая способна поражать нервные ткани человеческого организма.
Медики отмечают, что существует несколько способов передачи вируса:
- Воздушно-капельный. Клетки вируса распространяются во время кашля и чихания, разговора и даже с дыханием больного человека.
- Через назофарингеальные выделения заболевшего человека.
- Через прямой контакт с больным человеком.
Как развивается краснуха, и какие симптомы ее у детей
Медики отмечают, что краснуха развивается в 3 этапа. Каждый из этапов имеет определенные признаки краснухи у детей:
- Инкубационный период. На этом этапе вирус проникает внутрь человеческого организма. Длиться этап до возникновения кожной сыпи. Начальные симптомы развития у малыша болезни: головные боли, заложенность носа, дискомфорт в области горла, мышцы и суставы ноют, боль в области затылочной части шеи.
Также начальные симптомы краснухи у детей заключаются в увеличении лимфатических узлов.
При этом активируется иммунная система, которая начинает более активно вырабатывать антитела. За 1-2 суток вирусные клетки полностью уничтожаются в кровном русле, но на данный момент они уже распространились по всему организму. Длительность инкубационного периода составляет от 16 до 22 суток. У некоторых людей этот период длиться от 10 до 24 дней. Более подробно изучить фото начальной стадии болезни родители могут в интернете.
Многих родителей интересует вопрос: « Когда ребенок, заболевший краснухой, становится опасным?». Специалисты отмечают, что за 5-8 дней до окончания инкубационного периода организм ребенка начинает вырабатывать клетки вируса в окружающую среду. В результате этого он становится потенциально опасным для других детей.
- Медики его называют « разгаром болезни». Он характеризуется резким увеличением температуры тела, появлением приступов непродуктивного кашля, заложенности носа, которая связана с отеком слизистой оболочки носа. Также данная стадия характеризуется распространением кожной сыпи, преимущественно за ушными раковинами и на коже головы. Это проявление представляет собой небольшие круглые пятна, которые располагаются на определенном расстоянии друг от друга. Сыпь появляется из-за того, что в кровь продолжают активно поступать антитела, выработанные организмом. Длительность этапа разгара заболевания длиться от 1 до 3 суток. Внешне малыш чувствует себя абсолютно нормально, но он может жаловаться на общее недомогание. Если развивается скрытая форма болезни, то высыпаний не проявится. Диагностируется болезнь только врачом, после сдачи пациентом анализа крови на антитела. Более подробно изучить фото симптомов скрытой формы краснухи у детей можно в интернете.
Важно помнить, что на этом этапе болезни ребенок является потенциально опасным для других детей.
Частый вопрос от родителей специалисту: « Чешется ли пятна краснухи?». Они отмечают, что кожные пятна не вызывают зуд и не оставляют след после исчезновения.
- Этап выздоровления. Вирусные клетки еще присутствуют в организме ребенка, но кожная сыпь начинает пропадать. Данный период длиться от 12 до 14 дней. По истечению двух недель ребенок полностью выздоравливает.
Важно помнить, что ребенок считается потенциально опасным для окружающих детей за 1 неделю до и 1 неделю после появления кожной сыпи. После выздоровления у ребенка появляется иммунитет к краснухе на всю жизнь.
Как выглядит краснуха у детей фото?
Большинство родителей при появлении признаков болезни путают ее с обычной простудой. И это не удивительно: по фото симптомы недуга очень схожи с симптомами других заболеваний. Для постановки точного диагноза рекомендуется обратиться к опытному специалисту. В интернете можно встретить большое количество разнообразных фотографий. На них хорошо видны кожные проявления и припухшие лимфатические узлы.
Важно помнить, что ответить на вопрос: « Как проявляется краснуха?», — ответит опытный специалист.
Как распространяется сыпь?
Начальная стадия развития болезни характеризуется появлением высыпаний около ушей: на передней стенки шеи, на щеках и на носогубном треугольнике. По истечению 1-2 дней высыпания начинают проявляться на верхнем плечевом поясе, спине, животе, в паху и бедрах. На 3 день они становятся менее заметными и исчезают.
Одним из самых излюбленных мест кожной сыпи являются ягодицы, внутренняя поверхность бедра и разгибательные части предплечий. Сыпь никогда не захватывает ладони и ступни ног. Обычно продолжительность высыпаний составляет от 3 дней до 1 недели. После этого сыпь при краснухе не появляется, общее состояние здоровья ребенка нормализуется, у него появляется аппетит. Кашель, заложенность носа и боли в области горла исчезают. По истечению 14-18 дней приходят в норму лимфатические узлы. По фото в интернете хорошо видно поверхность кожи больного. На ней не остается никаких заметных следов после полного выздоровления.
Диагностика
При краснухе у детей берутся анализы крови, и изучается эпидемиологический статус в регионе его проживания. Это помогает выявить болезнь на ранней стадии.
Также проверяется информация о вспышках или эпизодических случаях появления болезни в образовательном учреждении. Оно закрывается на карантин. Во время осмотра врач изучает верхнее небо, гортань и зев пациента на наличие высыпаний. Также ребенку ощупывают лимфатические узлы. Если высыпаний нет, то малыша отправляют на сдачу серологического анализа крови и мочи. Для того чтобы исключить появление осложнений ребенку делают ЭКГ и рентген диагностику легких.
Важно помнить, что если в анализе крови показатель титра антител превышает норму в 4 и более раз, то диагноз можно поставить точный.
По фото краснуху у детей может выявить только опытный специалист.
Почему опасна краснуха у ребенка младшего возраста?
Медики отмечают, что краснуха у грудничка встречается крайне редко и ее появление требует тщательного внимания доктора. Она очень опасна для новорожденного ребенка. Это связано с тем, что во время беременности женщина передает ребенку определенный набор антител к тем заболеваниям, с которыми ее организм сталкивался ранее. Но не редко бывает так, что с краснухой организм матери ранее не встречался. Из-за этого новорожденный, заболевший краснухой, может сильно от нее пострадать: болезнь быстро перейдет в тяжелую форму, у него будут появляться судороги и диссеминированная свертываемость крови. Больного ребенка следует незамедлительно отправить в инфекционный стационар.
Как вылечить краснуху в домашних условиях?
 Легкая форма краснухи лечится дома. Для этого медики рекомендуют родителям выполнять следующие несложные рекомендации:
Легкая форма краснухи лечится дома. Для этого медики рекомендуют родителям выполнять следующие несложные рекомендации:
- Изолировать ребенка на 3 недели.
- Соблюдать постельный режим на протяжении 1 недели.
- Пищу ребенку давать дробно. В рационе малыша должны быть: кисломолочные продукты, мясо и рыба мелкого помола, яйца.
- Давать ребенку больше жидкости. Объем жидкости в день должен быть не менее 2 литров. Также воду можно заменить минеральной водой без газа или Регидроном.
Для того чтобы снять неприятные симптомы и снизить риск появления опасных последствий врачи назначают следующие лекарственные препараты:
- Аскорутин. Дозировка 500мг, 3 раза в день. Он помогает снять ДВС-синдром.
- Но-Шпу, детский Нурофен и Парацетамол. Они помогают избавиться от головной боли, ломоты в теле и снижают температуру тела.
Важно помнить, что кожную сыпь смазывать ничем не нужно.
- Диазолин, Кларитин, Фенистил, Тавегил и Супрастин назначают для снижения интенсивности высыпаний и снятия кожного зуда.
В том случае, если во время краснухи у ребенка появился ангина, пневмония или лимфаденит, то ему могут быть назначены антибиотики.
Важно помнить, что появление у ребенка судорог, повышения температуры тела до критических отметок и появление признаков поражения нервной системы являются показателями для экстренной госпитализации больного.
Осложнения
Коревая краснуха является заболеванием, которое очень легко переносится в детском возрасте. В редких случаях у ребенка могут появляться такие осложнения как:
- ангина и воспаление легких;
- бронхит, менингит и энцефалит.
Профилактика краснухи
Медики отмечают, что все профилактические мероприятия подразделяются на активные и пассивные:
- Активные меры включают в себя своевременную вакцинацию младенцев. Первая прививка ставится в возрасте 1 года. Далее повторно она проводится в 6-7 лет. До 28 иммунитет сохраняется. Также прививку следует делать женщинам старше 30 лет, которые желают завести ребенка.
- Пассивные меры включают в себя обучение ребенка определенному поведению в критических ситуациях и правилам личной гигиены.
Таким образом, изучив какими симптомами, характеризуется краснуха у детей можно точно понять, как осуществляется лечение и ее профилактика. Благодаря этому риск появления опасных осложнений снижается несколько раз.
Видео
признаки и симптомы на начальной стадии

Распознать, как проявляется краснуха в начальной стадии, достаточно сложно. Начинается болезнь совсем нетипично. В начале недуга многие родители могут даже спутать краснуху с острыми респираторными заболеваниями. Отличить краснушную инфекцию от многих других болезней можно только в том случае, если вы знаете основные специфические признаки.

Как определить проявление первых признаков и симптомов краснушной инфекции?
Важно отметить, что сыпь при краснухе появляется только через три недели с момента заражения. Во время инкубационного периода заболевание ярко не проявляется и протекает в очень легкой форме. У малыша могут появиться лишь неспецифические симптомы: температура тела повышается до 37-37,5 градусов, может возникнуть насморк или заложенность носа при дыхании. Поведение ребенка изменяется незначительно. Малыши могут немножко капризничать или отказываться от любимых занятий. Пояснение этому — отсутствие в начале заболевания агрессивного токсического воздействия вируса на детский организм.


Следующим важным диагностическим симптомом, который возникает уже через две недели с момента заражения, является увеличение разных групп лимфоузлов.

Наиболее характерно увеличение лимфатических узлов в области затылка. Они становятся плотными, в поздних стадиях — даже несколько болезненными. У малышей увеличиваются паховые и подмышечные лимфатические узлы. При ощупывании они достаточно большие (до 2 см), плотные.
Наиболее характерным и ярким признаком краснухи является появление сыпи. Она возникает уже при окончании инкубационного периода. Когда появляется сыпь, малыш сразу начинает чувствовать себя гораздо лучше. Он становится более активным, нормализуется аппетит, улучшается сон.


Как выглядят и проявляются высыпания на теле?
Различных детских инфекций, которые вызывают у ребенка появление сыпи, насчитывают более 50 видов.

Для каждого из заболеваний доктора выделяют характерные специфические признаки кожных высыпаний, которые помогают установить верный диагноз.

Для краснухи более характерны следующие признаки сыпи:
- Ступенчатое появление. Сначала она появляется на голове и лице, позже начинает спускаться по всему телу. Участки с наибольшей концентрацией красных элементов располагаются на ягодицах, внутренних поверхностях предплечий и ножках ребенка. Это является ярким диагностическим признаком краснухи (в отличие, например, от кори или скарлатины).
- Единичный характер кожных элементов. Если присмотреться, то сыпь состоит из мелких единичных высыпаний. Краснушные пятнышки красного цвета. В размере обычно достигают 3-5 мм. Они не чешутся и не приносят выраженного беспокойства, как при коревой краснухе.
- Отсутствие кожных проявлений на ладонях и подошвах. Это локализация является нетипичной для инфекции. Очень редко возможны высыпания на верхнем небе. Однако они могут появиться примерно у каждого третьего заболевшего ребенка. В этом случае малышу нельзя кушать твердую пищу, которая может поранить воспаленный зев и ротоглотку.
- Возможность прощупывания кожных высыпаний над поверхностью кожи. Пятнышки легко потрогать. Они немного возвышаются над поверхностью кожи. Даже в темное время суток можно определить появление новых участков кожных высыпаний. На ощупь кожа над пятнышками более теплая, чем на неизмененных участках.
- Постепенное исчезновение кожных проявлений. Примерно через пару дней пятна начинают бледнеть и потихоньку исчезать. Важно отметить, что после исчезновения пятен на коже нет некрасивых рубцов или шрамов. Вся сыпь полностью проходит за три-четыре дня (без применения лекарственных мазей или кремов). Заболевание протекает в достаточно легкой форме.
- Последовательное очищение кожи от красных высыпаний. Сыпь проходит сверху вниз. Сначала исчезают элементы на волосистой части головы, затем — с шеи, живота и спины. В самую последнюю очередь очищаются ноги и бедра. На внутренней поверхности бедер и предплечий элементы сыпи могут сохраняться достаточно длительное время. Это также является важным отличием от аллергии.
- Появление небольшого шелушения после разрешения сыпи. После того как кожа очищается от высыпаний, на ней практически не остается никаких следов от прошедшей болезни. В ряде случаев у малышей возникает лишь небольшое шелушение, которое проходит через несколько дней без каких-либо негативных последствий.

Особенности проявлений сыпи у грудничка и новорожденного ребенка
У малышей до года краснушная инфекция имеет ряд особенностей проявления болезни. В подавляющем большинстве случаев заболевание протекает в типичной классической форме. При таком варианте обязательно образуется сыпь. Малыши болеют сравнительно легко. С момента разрешения сыпи они чувствуют себя гораздо лучше и быстро выздоравливают.
У деток с ослабленным иммунитетом или хроническими заболеваниями краснуха не всегда протекает по типичному варианту. Примерно в 10-15% случаев сыпь не образуется. При таком варианте мамы обязательно должны обратить внимание на наличие увеличенных лимфатических узлов.

Если у ребенка стали заметны шишки или бугры в области шеи, а также в подмышечных впадинах, следует в обязательном порядке показать малыша врачу.
Скорее всего, чтобы поставить правильный диагноз, доктор назначит дополнительные анализы крови. С помощью таких тестов можно обнаружить специфические антитела, которые начинают вырабатываться во время болезни.
У малышей, которые заразились от мамы еще внутриутробно, после рождения также могут присутствовать признаки краснушной инфекции. Такой ребенок является заразным в течение нескольких месяцев. Новорожденные детки с врожденной краснушной инфекцией значительно отстают в развитии от своих сверстников и имеют множество хронических заболеваний.


Если мамочка не имеет прививок от краснухи и не болела ранее, но заболевает краснухой во время лактации, она легко может передать инфекцию своему малышу. Вирус краснухи очень быстро проникает в грудное молоко. Ребенок заражается от мамы и через три недели заболевает. У новорожденных и малышей в первый год жизни краснуха может протекать достаточно тяжело.
У детей значительно повышается температура тела, ухудшается самочувствие. Малыши отказываются от грудных кормлений, плачут. Многие детки становятся более сонливыми. Сыпь у грудничков появляется быстро и стремительно распространяется по всему телу.
У малышей с более нежной кожей очаги высыпаний даже могут сливаться в крупные конгломераты. Это является нехарактерным признаком краснухи, но довольно часто встречается у малышей в первый год жизни.

Если болезнь протекает в тяжелой форме или у малыша сильно повышена температура, требуется срочная госпитализация.
У новорожденного ребенка из-за слабого иммунитета риск развития осложнений возрастает в несколько раз. Чтобы предотвратить возможные неблагоприятные последствия, малыша вместе с мамой госпитализируют и осуществляют необходимое лечение.
Сыпь является основным и классическим проявлением краснухи. Важно помнить, что не во всех случаях возникновение кожных проявлений говорит о наличии краснушной инфекции. Только проведение дифференциальной диагностики может помочь в постановке точного и правильного диагноза.
Подробнее о краснухе — в следующем видео.
Краснуха у детей: симптомы, фото, начальная стадия, прививка
Краснуха – это острое вирусное заболевание, проявляющееся в виде характерных высыпаний на коже. Патологический процесс сопровождается умеренной симптоматикой.
В большинстве случаев заболевание не дает осложнений. Опасность представляет врожденная форма краснухи, для которой характерно наличие аномалий в развитии сердца, органов зрения и слуха.
Профилактика заболевания проводится посредством прививок.
Содержание статьи
Что это за болезнь?
Краснуха развивается на фоне заражения организма тогавирусом.
Выделяют три пути передачи инфекции:
- непосредственный контакт с носителем возбудителя;
- нахождение в помещении, в котором присутствует носитель;
- передача вируса от зараженной беременной женщины ребенку (трансплацетарный путь).

В сравнении с другими инфекциями (корь, коклюш и другое) рассматриваемый вирус отличается слабой стойкостью к воздействию окружающей атмосферы: вне человеческого организма он сохраняет жизнеспособность в течение одного часа. В частности, инфекционная патогенная микрофлора гибнет в кислой и щелочной средах, а также при температуре свыше 56 градусов.
Понимание того, как передается инфекция, объясняется, почему краснуха чаще возникает у детей. Кроме того, высокая распространенность патологии у пациентов в возрасте 2-9 лет обусловлена отсутствием в их организме антигена к вирусу.
Вероятность заражения инфекцией велика в течение двух недель, исчисляемых с момента начала инкубационного периода.
Впоследствии, когда вирус начинает проникать в кожные покровы, наступает иммунный ответ, проявляющийся в виде характерных признаков заболевания — высыпаний.

Код по МКБ-10
По МКБ-10 краснуху классифицируют на несколько видов в зависимости от характера протекания заболевания:

- В06 – обычная краснуха;
- В06.0+ — заболевание, осложненное неврологическими нарушениями типа энцефалита или менингита;
- В06.8 – краснуха с другими осложнениями.
Из приведенного перечня исключена врожденная форма краснухи, которой присвоен код Р35.0.
Симптомы и признаки
Ввиду того что заболевание возникает у людей, организм которых не выработал антитела к вирусу, чаще выявляют признаки краснухи у ребенка.
Однако нельзя исключать вероятности появления симптомов патологии у непривитых взрослых. Причем особенно опасно это заболевание для беременных женщин в возрасте до 30 лет.

Прежде чем обращаться к порядку выполнения прививки от краснухи, когда делают, сколько раз, стоит рассмотреть особенности клинической картины, характерной для патологии.
Четыре периода болезни:
- инкубационный;
- продромальный;
- период высыпаний;
- период выздоровления.
То, как проявляется краснуха у детей, зависит от текущей стадии развития патологического процесса.
Инкубационный период длится примерно 2-3 недели. В этот период у пациентов не наблюдаются клинические проявления заболевания.
В редких случаях начальная стадия развития патологии характеризуется следующими признаками:
- повышение температуры тела до 38 градусов;
- высокая утомляемость;
- слабость;
- общее недомогание.
Появление указанных симптомов объясняется тем, что вирус краснухи оседает в крови, тем самым провоцируя возникновение интоксикации.
Также на начальной стадии развития заболевания у пациента отмечаются:
- заложенность носа;
- покраснение слизистой оболочки рта и глаз;
- увеличение лимфатических узлов.
По окончании инкубационного периода появляется характерная сыпь красного цвета. Она поражает лицо, сгибаемые поверхности и ягодицы. Впоследствии сыпь при краснухе распространяется на другие участки тела. Появление таких новообразований объясняется тем, что вирус оказывает токсическое воздействие на мелкие сосуды, пролегающие под кожей.

Как выглядит краснуха у детей: фото
Сыпь характеризуется следующими признаками:
- возникает на множественных участках;
- не сливается между собой;
- при надавливании может полностью исчезнуть, после чего сразу возвращается.
Редко у пациентов при краснухе возникают следующие нехарактерные высыпания:
- пятна, размер которых превышает 10 мм в диаметре;
- папулы;
- крупные пятна, имеющие фестончатые края.

Фото в начальной стадии у новорожденного
Среди нетипичных симптомов, также появляющихся при краснухе, выделяют:
- кожный зуд;
- насморк;
- болевые ощущения в горле;
- сухой кашель;
- слезоточивость глаз.
Сыпь на коже и небе при краснухе постепенно проходит спустя 2-3 после появления. Одновременно с этим уменьшаются в размерах лимфатические узлы.
В тяжелых случаях заболевание сопровождается следующими явлениями:
- Артрит. Боль и отеки в области суставов возникают через несколько дней после исчезновения сыпи и держатся на протяжении недели.
- Тромбоцитопеническая пурпура. Патология характеризуется снижением свертываемости крови. Заболевание возникает из-за токсического поражения клетками вируса. При тромбоцитопенической пурпуре в моче появляются кровяные сгустки, а во время месячных наблюдается обильное выделение жидкости.
- Энцефалит. Возникает, если клетки вируса поражают головной мозг. Симптоматика при энцефалите носит разнообразный характер. Такое заболевание сопровождается нарушениями нервной системы. Иногда краснуха, осложненная энцефалитом, вызывает смерть.
Частота распространенности врожденной формы заболевания у детей зависит от срока беременности, на котором произошло заражение организма матери: в течение первых четырех недель вероятность возникновения пороков развития плода достигает 60%.
Симптомы у взрослых
Течение краснухи у взрослых носит более тяжелый характер, чем у детей. При этом у первых диагностируются те же формы патологии, что и у последних.
Симптомы аналогичны проявлениям краснухи у детей:
- появление сыпи на коже;
- симптомы интоксикации.

Разница в течении заболевания у взрослых и детей заключается в том, что у первых патология проявляет себя более интенсивно. Также часто у них возникают различные осложнения:
- снижение уровня тромбоцитов в крови;
- поражение суставов;
- появление энцефалита.

Краснуха: фото у взрослых
Исследователи предполагают, что данная разница в интенсивности протекания патологии обусловлена приверженностью взрослых вредным привычкам и наличием у них заболеваний, затронувших иммунную систему.
Лечение
Часто лечение краснухи не проводится. Организм пациента самостоятельно справляется с вирусом, подавляя его активность. Лечение назначается с целью устранения симптомов, характерных для заболевания.
После появления кожных высыпаний и повышения температуры тела пациенту показан полный покой.
В это время проводится лекарственная терапия, предусматривающая прием препаратов, не оказывающих побочные действия на организм больного:
- Противовоспалительные лекарства. К ним относятся Парацетамол, Аспирин и Нурофен. Рекомендованы для восстановления температуры тела.

- Антигистаминные средства. Назначаются при наличии выраженных симптомов аллергии.
- Делагил. Применяется для подавления иммунных реакций. Назначается, когда течение краснухи вызвало развитие артрита. В подобных обстоятельствах иммунная система, подавляя активность вируса, вырабатывает антитела, которые поддерживают воспалительный процесс в суставах.

- Глюкокортикоиды. Назначаются при тромбоцитопенической пурпуре для подавления воспалительного процесса.
- Гепарин. Также рекомендован при пурпуре. Помогает нормализовать свертываемость крови.
Порядок лечения меняется в зависимости от характера протекания краснухи. Если заболевание вызвало развитие энцефалита, пациента помещают в стационар.
Профилактика
Профилактика краснухи предусматривает проведение всеобщей вакцинации детей и беременных. В состав прививки входит ослабленный вирус. После вакцинации у ребенка вырабатывается стойкий иммунитет к инфекции, который в 95% случаев подавляет ее активность.

Реакция на прививку практически у всех пациентов положительная. Редко процедура не назначается из-за наличия индивидуальной непереносимости компонентов вводимого раствора.
Вакцинация впервые проводится в возрасте 12-16 месяцев. В состав вводимого раствора входят ослабленные вирусы краснухи, кори и паротита (свинка). Также существуют вакцины, содержащие только одну из указанных инфекций. Последующая вакцинация назначается в шесть лет. Для профилактики развития патологии у беременных девочкам в возрасте 14-15 лет в третий раз вводится раствор с ослабленными вирусами.
Существует мнение, что краснуха развивается из-за прививки кори и паротита. Но никакой связи между вакцинацией пациента и возникновением патологии нет. Корь и краснуха характеризуются сходной клинической картиной. Обычный человек легче переносит течение последнего заболевания, а для беременных оно является более опасным. Это объясняется тем, что вирус краснухи способен поражать хромосомы в эмбриональных клетках. В результате развиваются врожденные пороки. Именно поэтому так важна прививка от краснухи перед беременностью.
Необходимость введения комбинированной вакцины объясняется также тем, что в ее состав входят ослабленные вирусы, вызывающие свинку (паротит). Это заболевание, как и краснуха, нередко проходит самостоятельно. Однако, если возник паротит, как переносится патология зависит от индивидуальных особенностей пациента.
Отсутствие вакцины может стать причиной развития множества осложнений, включая менингит и сахарный диабет.
Видео
Лучшие статьи по теме:Бородавки на руках, ногах: фото, причины и лечение, средства для удаления, удаление лазером
Д-Пантенол (мазь, крем): инструкция по применению, цена в аптеке, отзывы, для чего применяется
Рожа на ноге (руке): фото, лечение, причины, стадии, симптомы
Пигментные пятна на лице и теле: причины, лечение, удаление

симптомы и лечение, профилактика, фото. Как выглядит начальная стадия краснухи у ребенка фото

Краснуха – это острая инфекционная патология, которая вызывается специфическим вирусом. Заболеваемость этим заболеванием выше у детей, поэтому оно отнесено в группу детских инфекций. В случае инфицирования взрослой женщины детородного возраста, особенно в период беременности, эта инфекция несет значительную угрозу для плода, и приводить к различным порокам его развития, нарушения течения беременности, вплоть до ее прерывания (выкидыши).
Вирус, вызывающий краснуху, относится к семейству Togaviridae, род Rubiviridae. Это небольшой РНК-содержащий вирус, покрыт белковой капсулой с гликопротеиновыми шипами (Е1 и Е2), которые способствуют его проникновению в клетку. После проникновения вируса в клетку, в ее цитоплазме происходит освобождение вирусного РНК, которое встраивается в геном. При этом жизнедеятельность клетки полностью изменяется, все метаболические процессы направлены на синтез и сборку новых вирусных частиц («фабрика вирусов»). Выход дочерних вирусных частиц их клетки осуществляется «отпочкованием», при этом часть цитоплазмы клетки обволакивает вирусную частику, образуя суперкапсид. Это свойство является характерным для всех вирусов семейства Togaviridae (с латинского языка toga — плащ). Вирус отличается выраженным тропизмом (предпочтение) к клеткам, которые активно делятся. Именно в них есть все необходимые условия для репликации (деление) вирусов, синтеза и сборки его частиц. Вирус является неустойчивым в окружающей среде и гибнет вне организма в течение короткого времени (до получаса). Также на него губительно действует солнечный свет, высокая температура и растворы антисептиков.
Пути заражения краснухой
Возбудитель краснухи является облигатным антропонозом, это означает, источником инфекции является только человек. Патология распространена повсеместно, встречается во всех странах. Заболеваемость выше в тех государствах, где вакцинация от краснухи не введена в календарь обязательных прививок. Всплеск количества заболевших выше в зимне-весенний период года, что связано со снижением иммунитета у населения и частой скученности людей в закрытых помещениях. Заражение краснухой происходит 2-мя путями – воздушно-капельный, при вдыхании воздуха, содержащего аэрозоль с вирусными частицами, и трансплацентарно, при котором происходит заражение плода от матери во время беременности. В зависимости от реализации этих путей передачи инфекции, отличается ее течение и механизм развития в зараженном организме.
Механизм развития заболевания
Механизм развития заболевания и течение краснухи имеют существенные различия, в зависимости от пути передачи возбудителя – воздушно-капельном (приобретенная краснуха) и трансплацентарном заражении (врожденная краснуха).
Патогенез приобретенной краснухи
Заражение воздушно-капельным путем происходит при выделении вируса из носоглотки больного человека (в том числе и бессимптомной формой) и вирусоносителя. При вдыхании воздуха с вирусами здоровым человеком, они оседают на слизистой оболочке носоглотки. Затем по лимфатическим сосудам с током лимфы они распространяются в лимфатические узлы, где в клетках лимфоидной ткани начинают активно реплицироваться. Затем из лимфоузлов они попадают в кровь (вирусемия) и распространяются по всему организму. Большое количество вирусных частиц из крови проникают в кожу, что приводит к развитию характерной сыпи на ней. В дальнейшем, по мере усиления иммунного ответа и продукции противовирусных антител, происходит элиминация (освобождение организма) вируса. В большей степени вирус при этой форме механизма развития краснухи в окружающую среду выделяется со слизью носоглотки при чихании, разговоре, кашле.
Патогенез краснухи врожденной
Врожденная краснуха развивается при заражении плода от матери через плаценту (трансплацентарный путь передачи) во время беременности. Это происходит в случае наличия активной инфекции у беременной женщины. При этом вирус из крови матери вначале поражает клетки плаценты, приводя к развитию очагов некроза (участки гибели тканей) в ней и ухудшению питания плода (гипотрофия). В дальнейшем он проникает непосредственно в клетки плода, которые находятся в процессе активного деления и развития. Это создает прекрасные условия для репликации вирусных частиц, которые обладают тропностью к развивающимся клеткам. Патогенез и последствия паразитирования вируса для плода зависят от срока беременности, на котором произошло заражение:
- 1-3 неделя беременности – происходят выраженные изменения во всех клетках эмбриона с генетическими мутациями в них. Это часто заканчивается самопроизвольным выкидышем.
- 3-11 неделя – это период активного формирования и становления нервной системы плода и головного мозга. Попадание вируса вызывает выраженные пороки развития нервной системы – микроцефалия (недоразвитие головного мозга) или аненцефалия (его полное отсутствие). В большинстве случаев такие пороки развития плода являются несовместимыми с жизнью и заканчиваются мертворождением плода.
- 4-7 неделя – период становления органов зрения и сердца. Соответственно заражение плода в этот период приводит к порокам сердца в виде недостаточности клапанов, незаращения овального окна, и нарушениям зрения вплоть до слепоты.
- 7-12 неделя – на этом сроке беременности происходит формирования органов слуха, заражение краснухой может привести к потере слуха у ребенка после рождения.
Частота и выраженность развития пороков в случае трансплацентарного заражения также зависят от срока беременности. Заражение на ранних сроках беременности приводит к порокам развития плода в более чем в 60% случаев. В случае заражения на поздних сроках (ІІІ триместр беременности), ребенок рождается без пороков, но вирус при этом находится длительное время в его организме и выделяется в окружающую среду.
Симптомы краснухи у детей
Инкубационный период инфекции составляет период времени от 11 до 20 дней.
Клиническая картина заболевания, также как и патогенез имеет различия при врожденной и приобретенной краснухе. Основным проявлением приобретенной краснухи у ребенка является развитие характерной сыпи на коже. В зависимости от ее наличия при заболевании, выделяют типичную и атипичную форму краснухи.
Типичная форма приобретенной краснухи

Эта форма клинического проявления инфекции у детей является наиболее частой. Появление и развитие симптоматики при ней имеет определенную периодичность:
- Продромальный период – начинается непосредственно после завершения инкубационного периода на 21-22 день от момента заражения. Он может продолжаться от нескольких часов до нескольких дней. Характеризуется небольшим повышением температуры тела до субфебрильных цифр (37,5-37,8º С), незначительной общей интоксикацией (умеренное недомогание, слабость, сонливость, головная боль, плохой аппетит, капризность у ребенка) и слабовыраженным катаральным синдромом (нечастый сухой кашель, насморк, першение в горле). Также в этом периоде возможно незначительное увеличение затылочных и заднешейных лимфатических узлов.
- Период появления высыпаний – продолжается 3-4 дня, на коже в течение суток в области лица, грудной клетки, спины, живота и конечностях появляется мелкопятнистая красная сыпь, которая не сливается. В большей степени сыпь выражена на лице и разгибательных поверхностях крупных суставов рук и ног (коленные и локтевые суставы). На фоне сыпи развивается увеличение лимфатических узлов (лимфаденит), в первую очередь затылочных и заднешейных групп, также возможно незначительное увеличение околоушных, переднейшейных, подмышечных и подколенных лимфоузлов. Они обычно безболезненны, при надавливании может возникать чувство дискомфорта и небольшая боль. На фоне высыпания сохраняется симптоматика продромального периода – незначительная общая интоксикации и катаральные явления. Иногда у старших детей температура тела повышается до 39,0º С.
- Реконвалесценция (выздоровление) – в этот период высыпания на коже постепенно исчезают, причем бесследно, на месте сыпи не остается рубцов, гиперпигментации или шелушения. Также снижается выраженность общеинтоксикационного и катарального синдрома.
Выраженность и интенсивность высыпания при краснухе зависят от степени тяжести ее течения. При легкой степени сыпи может практически не быть (что значительно усложняет диагностику заболевания), тогда как тяжелое течение характеризуется обильной сыпью, которая распространяется по всему телу, включая и сгибательные поверхности суставов.
Атипичная форма приобретенной краснухи
Эта клиническая форма течения инфекции характеризуется отсутствием типичной сыпи. Выделяют 2 варианта атипичной формы краснухи:
- С изолированным синдромом экзантемы – основным симптомом является появление и быстрое исчезновение сыпи на коже, непостоянной локализации. Она исчезает в течение 1 дня (иногда нескольких часов) бесследно. Превалирующими являются синдром общей интоксикации и катаральные явления, что часто приводит к постановке ошибочного диагноза простуды или острой респираторной инфекции у ребенка.
- С изолированным синдромом множественного лимфаденита (полиаденит) – их симптомов обращает на себя внимание только увеличение затылочных и заднешейных лимфатических узлов, которые являются подвижными и безболезненными.
Также при атипичной форме краснухи, также бывает ее бессимптомное течение, при котором абсолютно нет никаких проявлений. В редких случаях при краснухе могут развиваться осложнения в виде артритов (воспаление суставов вследствие циркуляции в крови специфических иммунных комплексов), энцефалита (воспаление вещества головного мозга), серозного менингита (вирусное воспаление оболочек головного и спинного мозга).
Врожденная краснуха
Это самая тяжелая форма заболевания, которая диагностируется внутриутробно или после рождения ребенка и характеризуется в основном пороками развития. В зависимости от множественности пороков развития выделяют:
- «Малый» синдром врожденной краснухи (триада Грегга) – включает 3 порока развития – глухота, врожденная катаракта (помутнение хрусталика глаза) и пороки сердца. Такой вариант краснухи развивается при заражении плода на более поздних сроках беременности.
- «Большой» или расширенный синдром врожденной краснухи – характеризуется глубокими пороками нервной системы (анэнцефалия, микроцефалия), пороками сердца (сужение легочной артерии или аорты, дефект межжжелудочковой перегородки), поражением глаз (глаукома, ретинопатия, микроофтальмия) и слуха (полная глухота). Также могут быть дефекты костной основы черепа (незаращение твердого неба – «волчья пасть»), пороки развития мочеполовой системы и пищеварительной системы. Этот вариант развивается при заражении плода краснухой на более ранних сроках беременности.
Очень часто пороки развития плода при врожденной краснухе бывают несовместимыми с жизнью, что заканчивается выкидышем или мертворождением.
Диагностика
Заподозрить краснуху у ребенка помогает появление характерной мелкозернистой сыпи на коже в комбинации с увеличением затылочных и заднешейных лимфатических узлов. Окончательный диагноз ставится на основании получения положительных результатов проведенной специфической диагностики, которая включает:
- Выявление РНК вируса с помощью полимеразной цепной реакции (ПЦР) в мазке, взятом со слизистой носоглотки, крови, кале или моче.
- Серологическая диагностика – направлена на выявление в крови специфических антител к вирусу краснухи, титр (активность) которых начинает нарастать уже с 1-го дня заболевания, еще до появления сыпи.
Дополнительно заподозрить краснуху помогает клинический анализ крови, в котором уменьшается количество лейкоцитов (лейкопения) и увеличивается СОЭ (скорость оседания эритроцитов).
Лечение краснухи у детей
При легком и среднетяжелом течении лечение краснухи проводится дома и включает постельный режим с его переходом в полупостельный на 3-4 день заболевания, диету с достаточным количеством витаминов и белков, обильное питье. Для этиотропной терапии (лечение, направленное на уничтожение вируса краснухи в организме) используются лекарственные средства фармакологической группы рекомбинантных интерферонов – виферон, интрон А. Они показаны при тяжелом течении и во всех случаях врожденной краснухи. Также проводится симптоматическое лечение кашля (отхаркивающие средства), снижение температуры тела (антипиретики). При развитии артрита применяются нестероидные противовоспалительные средства (нимесил, диклофенак). Прогноз при развитии приобретенной краснухи благоприятный, инфекционный процесс заканчивается выздоровлением и полным освобождением организма от вируса. В случае врожденной краснухи, прогноз зависит от срока беременности, при котором произошло заражения плода.
Профилактика
Для предотвращения заражения других детей в организованном коллективе (школа, садик), больного ребенка изолируют (лечение дома или в стационаре) до полного клинического выздоровления (не менее 5-ти дней от начала заболевания при легком течении краснухи). Контактных детей изолируют от организованного коллектива (особенно это касается детских домов, санаториев) на период в 21 день от момента разобщения с заболевшим ребенком. На сегодняшний день для борьбы с краснухой и предотвращения заболеваний, используется вакцинация, которая включена в календарь обязательных прививок в большинстве стран мира. В состав вакцины входят живые, но ослабленные вирусы. Вакцинация проводится для мальчиков двукратно, а для девочек (ввиду дополнительной профилактики заболевания краснухи при беременности в будущем) троекратно.
В целом краснуха считается детским инфекционным заболеванием с благоприятным прогнозом. Но в отношении врожденной краснухи, ее актуальность на сегодняшний день остается значительной, что связано с невозможностью этиотропной терапии и элиминации вируса из организма плода. В итоге это приводит к выкидышам, мертворождению или рождения ребенка с выраженными пороками развития различных органов и систем организма.
Симптомы и лечение краснухи у ребенка
Краснуха – вирусная инфекция, которая характеризуется типичной сыпью и общими признаками интоксикации. Симптомы заболевания хорошо изучены, поэтому сложности с диагностикой не возникает. Лечение при неосложненных формах симптоматическое, проводится амбулаторно.
Своевременное выявление болезни важно с эпидемиологической точки зрения. Заболевание молниеносно распространяется в детских коллективах. Большую опасность приобретает при беременности, так как вызывает необратимые изменения важных систем и органов плода (является показанием для прерывания беременности на любых сроках).
Причины заражения краснухой
Возбудитель заболевания – РНК содержащий вирус. Существует только один антигенный тип. После перенесенного заболевания возникает стойкий иммунитет. Быстро погибает под воздействием ультрафиолетовых лучей и высокой температуры. Но длительное время сохраняется при замораживании.
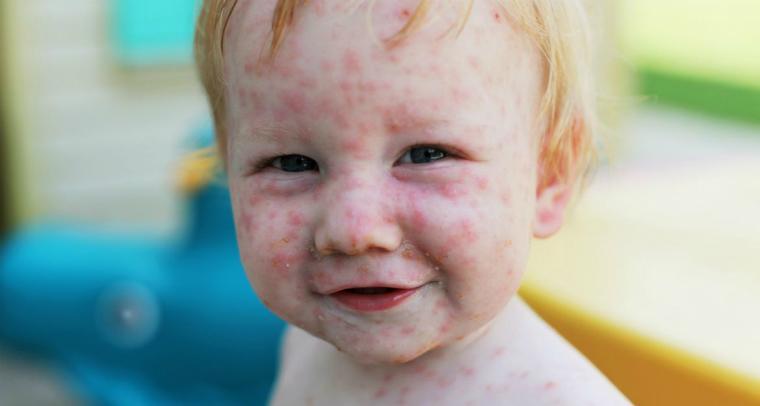

Свойства вируса объясняют механизмы заражения краснухой и профилактические меры для предотвращения инфицирования. Циркуляция возбудителя описывается следующим образом:
- Источник инфекции – только больной человек. Наиболее опасны субклинические (стертые) формы заболевания, при которых больной даже не подозревает, что выделяет в окружающую среду возбудителя.
- Механизм передачи – воздушно-капельный. При чихании, кашле, разговоре с микрочастицами слюны вирус попадает в воздух. Ребенок заражается при близком контакте с источником, обычно в закрытых помещениях (детские сады, школы, поликлиники и больницы).
- При инфицировании беременной женщины происходит заражение плода через плацентарный кровоток.
- Предрасполагают к передаче вируса холодное время года и замкнутые помещения.
Не восприимчивы к заболеванию дети до 6 месяцев на естественном вскармливании, рожденные от привитых или переболевших женщин. Их защищают антитела матери.
Симптомы
Начало заболевания напоминает обычную респираторную инфекцию. Иногда диагноз устанавливается постфактум, при обследовании других детей в эпидемиологическом очаге и выявлении всех контактов заболевших.
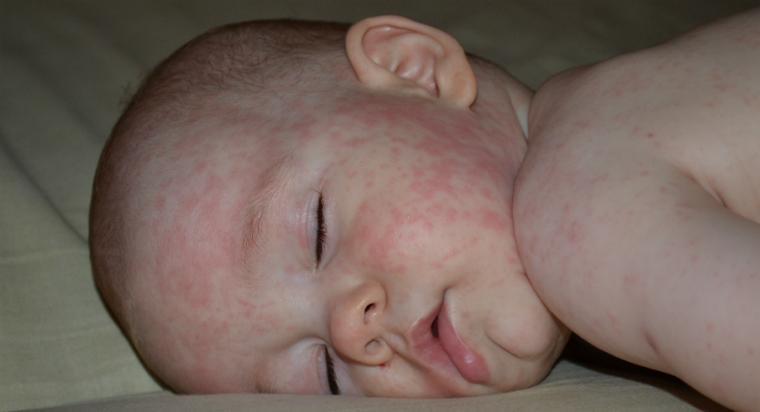

Инкубационный период может продолжаться до 3-х недель. В это время ребенок испытывает только небольшое недомогание, часто вообще не предъявляет жалоб.
Симптомы и признаки болезни следующие:
- Начальная стадия: слабость, разбитость, головная боль и боль в мышцах. Першение в горле и небольшая заложенность носа, что является поводом для родителей думать, что ребенок просто простудился.
- Увеличение лимфоузлов: наступает через 24-36 часов. Преимущественно поражается затылочная группа, так как вирусу легче проникнуть в лимфоидную ткань именно в этом месте. Затрагиваются и паховые, подчелюстные, подмышечные лимфоузлы. Все они болезненные при пальпации, плотные, неподвижные.
- Лихорадка: появляется одновременно с лимфаденопатией. Характер умеренный (в районе 38 °С).
- Кашель – сухой, не сильный. Першение в горле. Насморка обычно нет, иногда присутствует заложенность носа.
- Сыпь – появляется через два дня от начала заболевания. Мелкие точечные красные элементы возникают в любом месте тела. Сохраняется в течение недели (обычно 2-3 дня).
- Период реконвалесценции: состояние быстро улучшается (появляется аппетит, нормализуется температура тела, кожа очищается от сыпи). Дольше всего сохраняется увеличение лимфоузлов – до 2-3 недель. Но это нормальная реакция лимфоидной ткани, которая не свидетельствует о патологии или осложнении.
Такая типичная клиническая картина не угрожает жизни и здоровью ребенка. Все стадии краснухи занимают несколько дней. Выздоровление наступает без последствий. Несмотря на кажущуюся легкость течения, недооценивать инфекцию нельзя. Как и многие вирусы, возбудитель снижает иммунитет. Иногда возникают тяжелые осложнения (особенно у детей до года).
Как выглядит краснуха
Поскольку сыпь является основным диагностическим критерием, стоит остановиться на ее описании подробнее. Важно уметь отличить ее от других детских инфекций, таких как корь, скарлатина, инфекционный мононуклеоз и других. На фото показано как выглядит сыпь при типичной краснухе.
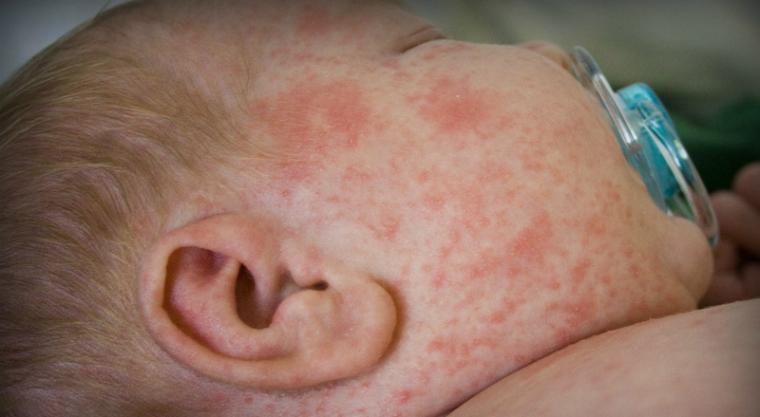

На голове (лице и волосистой части) появляются мелкие красноватые пятна. Затем происходит их распространение по всему телу. Не бывает на ладонях и ступнях. Элементы бледно-розовые, овальной формы с четкими краями. Располагаются на неизменной коже. Склонности к слиянию в сплошные гиперемированные участки не имеет (в отличие от кори).
Лечение
Неосложненные формы заболевания у детей до года не требуют госпитализации. Карантин объявляют на 21 день. Это то время, когда запрещены контакты больного ребенка со здоровыми. Дома желательно оборудовать изолированное хорошо проветриваемое помещение. Изоляции на срок карантина подлежат и все контактировавшие с источником инфекции.
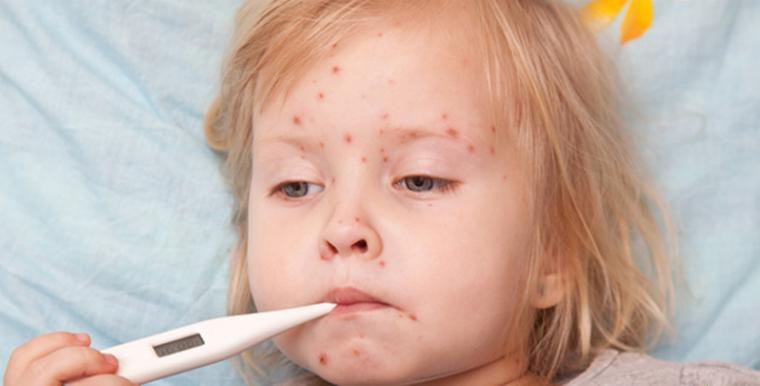

Основной принцип лечения заболевания – симптоматический. Специфических противовирусных препаратов против этой инфекции не существует. Постельный режим лучше обеспечить на 5-7 дней.
- Обильное питье. Для эффективной борьбы с симптомами интоксикации важно выпивать 1-2 литра жидкости в сутки (в зависимости от возраста ребенка). Это фруктовый морс, чай с лимоном, минеральная вода без газа. Идеально подходит готовый раствор «Регидрона» (порошок разводится литром кипяченой воды).
- Питание. Рацион щадящий, обогащенный белком (растительным и животным). Это необходимо для усиленной работы иммунной системы. Предпочтение отдают кисломолочным продуктам, нежирному мясу, рыбе.
- Поскольку вирус поражает сосудистую стенку, назначают «Аскорутин» – укрепляет стенки сосудов, пополняет запасы витамина С (необходим для работы иммунной системы).
- Иммуномодулирующие средства, такие как «Вобэнзим». Он же обладает противовоспалительным действием (снимает отечность тканей, уменьшает болезненные ощущения в горле и мышцах).
- Антигистаминные препараты – «Супрастин», «Кларитин», «Тавегил», «Диазолин». Они облегчают неприятные ощущения, связанные с высыпаниями.
- При боли в горле назначаются местные спреи, при заложенности носа – промывание солевым раствором. В применении сосудосуживающих препаратов нет необходимости.
- Жаропонижающие. Необходимы при повышении температуры выше 38,5-39°С.
Антибиотики не эффективны при вирусных инфекциях. Госпитализировать ребенка нужно только при риске возникновения судорог, высокой температуре у детей до трех лет, при возникновении осложнений.
Профилактика заболевания
Отсутствие массовых эпидемий краснухи объясняется комплексом разработанных профилактических мероприятий. Они бывают активные – вакцинация всех детей в определенном возрасте, и пассивные – направленные на предотвращение распространения вируса из очага инфекции.

Если в семье появляется больной краснухой, нужно так организовать уход за ним, чтобы свести к минимуму заражение остальных домочадцев, особенно маленьких детей и беременных женщин. Меры пассивной профилактики:
- Изоляция больного на 5 суток после появления первых высыпаний, карантин на 21 день для всех контактировавших с инфицированным.
- Выделение отдельной комнаты для ребенка.
- Личная гигиена – частое мытье рук, смена постельного и нательного белья.
- Посуда, игрушки, предметы ухода должны быть только индивидуальными.
- Одежда больного должна стираться отдельно, а лучше ее кипятить. Тогда вирус гарантированно погибает.
- В комнате проводится ежедневная влажная уборки и проветривание. Лучше мыть полы и предметы, с которыми контактирует ребенок, с добавлением перекиси водорода.
- Для детей до года идеальным способом профилактики является естественное вскармливание.
- Беременные женщины не должны ухаживать за больными, да и просто находиться в одном помещении с ними.
Если будущая мама не помнит, была ли она привита в детстве, или прошло уже больше 20 лет после прививки, ей обязательно нужно сдать кровь на антитела к вирусу. Высокий титр сводит риск заражения к нулю. Если антител мало, женщине лучше вообще на время уехать из очага инфекции.
Прививки
Самым надежным способом избежать заражения является профилактическая прививка. Она дает стойкий иммунитет на 15-20 лет. Вакцина против краснухи создана на основе живых вирусов, которые были инактивированы. Это позволяет выработать организму эффективную защиту.

После вакцинации иммунитет формируется чрез три недели. Существуют определенные правила, которые отражены в национальном календаре прививок:
- Вакцинация против краснухи является обязательной. исключение составляют дети с выраженным иммунодефицитом и другими заболеваниями, которые обеспечивают ему освобождение от всех прививок.
- Оптимальный срок первой прививки – 12-18 месяцев, совместно с корью и эпидемическим паротитом.
- Ревакцинация – в 6 лет.
- Рекомендательный характер носит прививка девочкам подросткам и взрослым женщинам детородного возраста (старше 25 лет).
Результатом прививки является отсутствие массовых эпидемий. Он достигается, если вакцину получили 80% детей соответствующего возраста.
Возможные осложнения
Краснуха считается нетяжелым заболеванием, которое имеет благоприятное течение. Но бывают случаи, когда вирус проникает в органы и вызывает тяжелые осложнения. Другой механизм – присоединение вторичной инфекции. Это случается при сниженном иммунитете и у детей до 1 года.


Особое место занимают последствия инфицирования беременной женщины. На плод вирус действует уничтожающе – на ранних сроках это приводит к выкидышам, на поздних – к множественным порокам развития.
Наиболее распространённые осложнения после перенесённого заболевания:
- Воспалительные процессы в различных органах бактериальной природы (отиты, синуситы, бронхиты, пневмония).
- Поражение оболочек и вещества головного мозга (менингоэнцефалит). Проявляется на 3-6 день болезни: резкое повышение температуры, головная боль, судороги, рвота, разнообразная неврологическая симптоматика. К счастью, встречается редко, но летальность достигает 20%.
- Другое поражение нервной системы – парезы и параличи (ограничение или отсутствие движения отдельных групп мышц).
- Артриты: множественные воспалительные процессы в суставах. Проявляются болью, скованностью движений, покраснением кожи. Обычно вовлекаются мелкие суставы кистей, реже – коленный и локтевой. Течение благоприятное.
- Тромбоцитопеническая пурпура. В результате вирусного поражения костного мозга снижается количество тромбоцитов. Возникают частые кровотечения (носовые, почечные, желудочные). На коже постоянно возникают синяки при малейших травмах и ушибах.
Подозрение на любое описанное состояние требует немедленной госпитализации ребенка. При внутриутробном заражении возникают пороки – катаракта, глухота, врожденные пороки сердца.
Краснуха, благодаря массовой иммунизации, встречается в единичных случаях. Но помнить о заболевании важно из-за его опасности для беременных женщин. Любое появление сыпи, даже при нормальной температуре, должно настораживать родителей и приводить их на прием к педиатру и инфекционисту.
Симптомы краснухи у детей – стадии, опасность краснухи и лечение
Среди всех детских инфекций, краснуха обладает самым благоприятным течением в детском возрасте; ею обычно болеют дети в возрасте от 2-х до 10-ти лет.
В сравнении с другими детскими инфекциями, она реже выставляется, как диагноз, и в силу этого считается менее распространенной.
Основная опасность краснухи:
Между тем, нередко краснуха протекает атипично, под маской банального ОРВИ, в чем ее самая большая опасность.Связана эта опасность с риском заражения данной инфекцией беременных (если мать ждет второго малыша), и развитием у плода тяжелых пороков развития глаз, сердца или нервной системы, либо формирования синдрома врожденной краснухи.
Нередко вставление краснухи у женщины в первом триместре беременности приводит к тому, что рекомендуется прерывание беременности.
В связи с такой высокой опасностью ее для плода при беременности, вакцинация против краснухи для детей введена в национальный календарь прививок.
Видео: Краснуха, этиология краснухи, патогенез краснухи, симптомы краснухи, лечение краснухи
Причины краснухи у детей – этиология и патогенез
Краснуху относят к группе вирусных респираторных инфекций, обладающих высокой заразностью (контагиозностью). При отсутствии иммунитета, восприимчивость детей или взрослых к данной болезни может достигать 90%, но старшие дети и взрослые нередко переносят инфекцию под маской ОРВИ.
После прививки дети не заболевают совсем – или, спустя примерно 10 лет, могут переносить ее в легкой форме.
Возбудителем является вирус Rubella virus, относящийся к группе РНК-содержащих, и являющийся единственным патогенным для человека представителем этой группы. Он не обладает устойчивостью во внешней среде, выживая вне хозяина не более 5-6 часов, поэтому передается он при тесных контактах среди детей в организованных коллективах.
Вирус чувствителен к различным методам дезинфекции и воздействию УФ-лучей, кварцеванию, высоким температурам, и даже после обычной влажной уборки можно резко снизить концентрацию вирусов в помещении.
При низких температурах вирус хорошо сохраняет активность, поэтому чаще встречается в холодное время года.
Пути передачи краснухи:
Заразиться можно только от больного человека.Через животных же или предметы не передается, от третьих лиц заболеть невозможно. Вирусы, преимущественно, передаются с частицами слюны и слизи из носоглотки при чихании или кашле, плаче детей.
Возможна передача при поцелуях и при облизывании детских ложек, сосок. Но предметы быта, из-за нестойкости вируса, редко становятся причиной инфекции.
Особый путь передачи – при беременности от матери к плоду трансплацентарно. В отличие от всех предыдущих, в этом случае говорят о врожденной краснухе, при заражении после рождения – приобретенной.
Как выглядит краснуха у детей на начальной стадии – признаки и симптомы заболевания
Вирус изначально попадает от больного человека на слизистые оболочки респираторного тракта, и проникает через капиллярные стенки в кровь, разносясь по всему организму, поражая все органы и ткани в стадии вирусемии.
Период бессимптомной инкубации с вирусемией длится до 2-3 недель, а при внутриутробном заражении плода у матери вообще может не быть внешних проявлений.
Зараженные вирусом люди становятся опасными для окружающих в плане заражения во второй половине периода инкубации. Заразность повышается еще за неделю до появления типичной сыпи, и длится еще неделю с момента высыпаний.
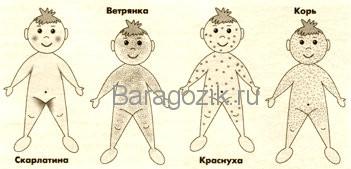
Локализация сыпи при разных инфекционных заболеваниях у детей первых лет жизни
Чаще всего, вирусы распространяются среди детей в закрытых помещениях и местах скопления людей (больницы, школы или садики).
- Если ребенок переносит приобретенную форму краснухи, иммунитет остается пожизненным и стойким. Случаи повторного заражения крайне редки (при резких проблемах с иммунной системой). После вакцинации, на фоне ослабления иммунитета, через 20 лет возможно повторное заражение, протекающее без ярких и явно выраженных проявлений краснухи, без высыпаний по телу, с преобладанием респираторных симптомов.
- Если ребенок переносит врожденную форму краснухи, иммунитет может быть не таким стойким, так как он формируется при незрелости иммунной системы у плода. Но такие дети остаются носителями вируса примерно два года с момента рождения, выделяя вирусы во внешнюю среду — и заражая окружающих.
Для краснухи характерны две основные клинические формы – это типичная, со всеми проявлениями сыпи и лихорадки, поражениями лимфоузлов, и атипичная, протекающая под маской ОРВИ.
Важно!
При последней не возникает сыпи вообще, или она имеет нехарактерный вид, ее мало.Также возможны только респираторные симптомы — или вообще бессимптомное течение, с распространением вируса в окружающую среду.
Дети с такой формой опасны другим детям и беременным в плане заражения вирусами.
Видео: Краснуха — основные симптомы и методы лечения
Течение заболевания, стадии краснухи
Начальные проявления краснушного поражения в детском возрасте отмечают в конце периода инкубации. Возникают легкое недомогание и слабость, возможна сонливость или заторможенность, вялость.
Как признак наличия вируса краснухи в теле, встречается увеличение лимфоузлов в области паха и подмышечной зоны, а также подчелюстной группы. Затем лимфоузлы начинают увеличиваться в области затылка и заушного пространства.
Именно в области заушных лимфоузлов максимально копится вирус, откуда он распространяется по телу.
1. Период продрома
У краснухи выделяют продромальную стадию, которая возникает не у каждого ребенка, она длится по времени несколько часов — или пару суток.
За счет размножения вируса, возникают болезненность в области суставов и мышц, снижение аппетита с головными болями, слабостью и першением в глотке, возникает отек носа и заложенность.
2. Период разгара
Постепенно продром переходит в типичные признаки краснухи, и отмечается резким формированием болезненности затылочных и шейных лимфоузлов, на фоне их увеличения до 1 см и уплотнения, неподвижности.
Могут также формироваться сухой кашель приступами, явления конъюнктивита, отек слизистой и заложенность носа, легкий насморк, повышение температуры до 38 градусов — примерно на двое суток, с постепенным ее снижением.
3. Сыпь при краснухе
По мере того, как температура постепенно снижается, в области волосистой части головы, лица с шеей и ниже появляются мелкие пятнышки красно-розового цвета. Они обычно овальные или круглые, размерами до 3-5 мм, не сливаются между собой. Поражения кожи связаны с токсическим действием вируса на сосуды и эпителий кожи.
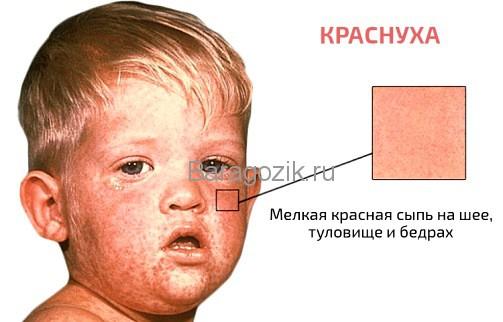
За несколько часов сыпь с головы спускается на плечи и грудь, живот и спину, конечности, паховую зону, поражая все тело, за исключением ступней с ладонями.
Через трое суток пятна превращается в узелковые элементы, постепенно бледнеют и пропадают, не оставляя пигментации или рубцов. Сходит сыпь в той же последовательности, как она и возникала. Где она наиболее плотная — высыпания держатся дольше всего.
Период сыпи длится до недели.По мере того, как сходит сыпь, состояние детей значительно улучшается, возвращается нормальный сон и аппетит, устраняются насморк и кашель, размеры лимфоузлов приходят в норму за 2-3 недели.
Чем опасна краснуха для детей разного возраста – возможные осложнения у мальчиков и девочек
Обычно краснуха у детей протекает нетяжело, и не формирует осложнений, но опасно наличие атипичной формы, которая может стать опасной для будущих матерей в раннем сроке беременности.
Вирус имеет небольшие размеры, легко проникая через трансплацентарный барьер, поражая плод.
Чем меньше сроки гестации при заражении вирусом — тем более опасными последствиями может она обернуться:
 .
.
Методы лечения краснухи у ребенка
У детей краснуха обычно протекает нетяжело, и требует общих подходов к лечению, аналогичных таковым при ОРВИ:
- Показан постельный режим на время лихорадки — и полупостельным режимом на время высыпаний.
- Также показана влажная уборка в помещении, где находится ребенок, с частым проветриванием и дезинфекцией.
- Малышу показана еда по аппетиту и обильное теплое питье, витаминизированные блюда и напитки — понемногу, но часто.
- Антибиотики и противовирусные препараты при краснухе не назначаются, они не показаны для лечения. Применяют симптоматические препараты – жаропонижающие при высокой температуре, комплексы витаминов в виде аскорутина, витаминов группы В или витамин С, применение антигистаминных средств в возрастной дозировке, препараты для облегчения боли в горле и устранения заложенности, нормализации носового дыхания местно.
Профилактика краснухи у детей – эффективна ли прививка от краснухи?
Основной профилактикой краснухи считается вакцинация. Она защищает, как самих детей, так и беременных женщин и плод на раннем сроке.
Проводится прививка против краснухи малышам за счет живой, но ослабленной вакцины, по схеме. Параллельно с нею, проводят вакцинацию против кори и вируса паротита.
Обычно первую прививку ставят в 12-15 месяцев. В последующем, для подкрепления и оживления иммунитета — в возрасте 6-7 лет.
К сведению родителей:
Такая вакцинация надежно защищает от всех трех инфекций на весь период детства, формируя устойчивый иммунитет.Прививка дает эффективность до 98%, если она выполняется по всем правилам, переносится хорошо, побочных эффектов не дает.
Поделитесь с друзьями:фото, симптомы, лечение и профилактика
 Краснуха – это серьезная вирусная инфекция, встречающаяся преимущественно у детей. Передается болезнь воздушно-капельным путем от зараженного пациента к здоровому. Несмотря на то что протекает она довольно легко и редко провоцирует осложнения, большинство стран проводит вакцинацию против этого заболевания. Итак, что же такое краснуха и что делать при обнаружении ее симптомов у ребенка? Давайте разбираться.
Краснуха – это серьезная вирусная инфекция, встречающаяся преимущественно у детей. Передается болезнь воздушно-капельным путем от зараженного пациента к здоровому. Несмотря на то что протекает она довольно легко и редко провоцирует осложнения, большинство стран проводит вакцинацию против этого заболевания. Итак, что же такое краснуха и что делать при обнаружении ее симптомов у ребенка? Давайте разбираться.
Возбудитель болезни и пути передачи
Возбудитель краснухи обладает чрезвычайной заразностью. Это микроскопический организм, относящийся к семейству Тогавирусов, из рода Рубивирусов. Если человек, не имеющий иммунитета к этому возбудителю, вступает в контакт с зараженным пациентом, вероятность заболевания составляет более 90%. Именно поэтому единственным путем предотвращения эпидемии болезни считается ранняя вакцинация и ревакцинация детей.
Сколько длится инкубационный период? Время созревания вируса краснухи длится приблизительно от 15 до 25 суток. За это время вирус проходит активное размножение, поселяется в тканях организма. Длительность этого периода зависит от иммунной системы ребенка и некоторых других индивидуальных особенностей.
Пути передачи:
- воздушно-капельный;
- контактно-бытовой.
То есть заразиться краснухой можно, вступив в контакт с инфицированным человеком. Среди детей инфицирование происходит через игрушки, посуду и другие предметы общего быта.
Даже вполне здоровый с виду ребенок может быть носителем инфекции, если вирус в его организме находится в инкубационной стадии.
Как проявляется краснуха в детском возрасте
Попадая в организм, возбудитель болезни быстро разносится кровью по всем внутренним органам и системам. При этом у детей наблюдаются такие симптомы, как увеличение в размере лимфатических узлов в области шеи, челюсти, подмышек, паха. Обычно этот признак носит кратковременный характер, длится несколько дней, после чего развиваются основные проявления краснухи.
Отличить начальный этап заболевания у детей от обычной простуды родителям бывает очень тяжело. Начало болезни характеризуется у маленького пациента такими признаками:
- сонливостью;
- упадком сил;
- плаксивостью;
- потерей аппетита;
- раздражительностью.
Эти проявления чаще встречаются во время течения инкубационного периода. С дальнейшим развитием краснухи клиническая картина резко ухудшается. Для этого этапа характерны следующие симптомы:
- головная боль;
- появление насморка;
- першение в горле;
- мышечная слабость;
- ломота в суставах;
- болезненность в области шеи, что связано с увеличением в размере лимфатических узлов.
Вышеописанные признаки свойственны для типичного течения болезни.

Сразу после этого у ребенка поднимается высокая температура. Она может достигать 38 – 40 градусов, держаться от 3 до 5 суток. Кашель обычно сухой, лающий. Слизистая оболочка носа отекает, но выделения, как правило, не возникают.
Характер сыпи при заболевании
До того момента, как первые высыпания появляются на теле у детей, характерные пятна можно обнаружить на слизистой оболочке рта. Это небольшие прыщи, которые постепенно сливаются в участки с темно-красным оттенком.
Процесс образования сыпи на теле начинается с поражения участка в области шейных складок, носогубного треугольника, ушей, щек. Позже покраснение распространяется по всему телу, пятна начинают чесаться. Наиболее отчетливо можно увидеть сыпь на коленях, локтях, ягодицах. Форма пятен обычно округлая или овальная, высыпания сливаются между собой.
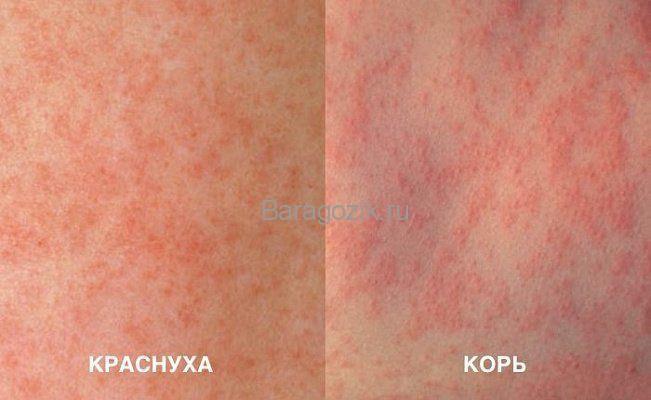
Распознать болезнь у детей можно по такому характерному признаку, как отсутствие сыпи на ладонях, стопах и в области паха. Именно это позволяет отличить краснуху от ветрянки, кори, паротита и других патологий.
Можно ли самостоятельно отличить краснуху от других более опасных болезней
Самостоятельно определить краснуху у детей в домашних условиях бывает очень тяжело, ведь ее симптомы могут отличаться от типичного течения. Начинаться заболевание может не с признаков простуды, а сопровождаться такими нехарактерными симптомами, как рвота, диарея, тошнота. Именно поэтому не рекомендуется самостоятельно ставить диагноз. При появлении подозрения на болезнь малыша следует показать педиатру.
На приеме у врача мама должна ответить специалисту на следующие вопросы:
- была ли поставленная ребенку прививка от краснухи, а также какая была реакция;
- вступал ли маленький пациент в контакт с инфицированным человеком;
- посещает ли сад, школу;
- болела ли мать краснухой в недавнем времени или в период беременности.
Эта информация поможет врачу в постановке диагноза.

Наибольшему риску заболевания поддаются дети, которые посещают детский сад и школу, но не получили вакцину. Дети до года болеют реже, так как меньше бывают в людных местах, не посещают детские учреждения. У взрослых краснуха может протекать более тяжело, часто вызывать осложнения. Именно поэтому так важно прививать малыша в обозначенный календарем прививок период.
Стадии патологии
Существует несколько стадий краснухи. К ним относят инкубационный период, во время которого клинические признаки отсутствуют или выражены в наименьшей степени, продромальный период, характеризующийся симптомами, напоминающими простуду – лихорадкой, сухим кашлем, общим ухудшением состояния, появлением высыпаний. Последний этап – это выздоровление. Здесь отмечается снижение всех проявлений, улучшение аппетита, нормализация температуры тела и других жизненно важных показателей у детей.
Диагностика
В связи с длительным инкубационным периодом краснухи, диагностика заболевания довольно затруднена. Стоит отметить, что от инфицированных детей к здоровым вирус начинает передаваться уже на вторые сутки, то есть признаков болезни еще нет, но больной уже выступает в роли источника заражения. Особенно легко заболеть краснухой в людных помещениях, саду, школе, больнице.
Диагностика включает:
- осмотр ребенка у педиатра;
- оценивание состояния слизистой оболочки рта и кожных покровов;
- ощупывание лимфатических узлов;
- назначение серологического анализа крови, который помогает выявить антитела, образовывающиеся при заболевании;
- общий анализ крови с определением количества лейкоцитов, эритроцитов, тромбоцитов и других форменных элементов.
Обычно этих мероприятий достаточно для выявления патологии и назначения необходимого лечения.
Дифференциальная диагностика
Так как краснуха у мальчиков и девочек часто имеет очень похожее течение с другими болезнями, проводится дифференциальная диагностика. Здесь отличие ищут с такими болезнями:
- корью, которая протекает у детей с более яркими признаками, может проявляться в виде высокой температуры, поэтапного развития сыпи, сильных катаральных проявлений;
- скарлатиной, характеризующейся более мелкими пятнами, отсутствием высыпаний в области носогубного треугольника;
- инфекционным мононуклеозом, который может начинаться с резкого увеличения лимфатических узлов, повышения температуры тела, ангины;
- детской розеолой – сопровождающейся температурой тела до 40 градусов на протяжении трех суток, после чего она нормализуется и на теле появляется сыпь.
Дифференциальная диагностика необходима для постановки диагноза и выбора правильной тактики лечения.

При атипичном течении краснухи у детей сыпь может выглядеть в виде незначительного покраснения дермы. Нередко мамы путают ее с диатезом, потницей или аллергией у грудничка.
Классификация болезни
В зависимости от пути заражения краснуху делят на приобретенный и врожденный вид. В первом случае речь идет об инфицировании от носителя вируса. Заболеть может любой человек – младенец, дети дошкольного и школьного возраста и даже взрослые мужчины и женщины. При втором варианте болезнь передается детям через плаценту матери. При этом ее течение очень опасное, нередко вызывает тяжелые последствия, поражение слуха, зрения, сердца и других внутренних органов. Если не лечить данное состояние, прогноз для новорожденного крайне неблагоприятный.
Локализация сыпи при краснухе
Краснуха сопровождается сыпью у детей по всему телу. На фото можно увидеть, как отличается характер высыпаний при этом и других заболеваниях.

Картинка поможет сформировать представление о характере высыпаний у малыша при заболевании.
Особенности течения заболевания у грудничков
Новорожденные дети могут также болеть краснухой, если произошел контакт с заразным человеком. В группе риска находятся малыши, у которых регулярно происходит общение со старшими братьями, сестрами и родителями, которые в детстве не получили вакцинацию, но им так и не довелось переболеть этим коварным заболеванием.
В младенческом возрасте болезнь переносится легко, особенно среди детей, находящихся на грудном вскармливании. Несмотря на это, первое что должны помнить родители – лечить болезнь у маленького пациента следует только под присмотром врача.
В грудном возрасте выражаться краснуха может в виде таких же симптомов, что и у более старших детей. К ее признакам относят:
- ухудшение аппетита;
- плаксивость;
- нарушение стула, рвоту;
- повышение температуры;
- появление сыпи.
Лечение у малышей проводится путем облегчения клинических признаков заболевания с помощью медикаментов, соблюдения диеты и питьевого режима, обработки сипи специальными средствами, о которых поговорим позже.
У детей до года наиболее часто встречается атипичная форма краснухи, при которой признаки выражены слабо или некоторые из них отсутствуют.
Способы лечения у детей
Что делать родителям для облегчения состояния своего чада? Необходимое условие лечения краснухи – своевременная диагностика заболевания и назначение грамотной медикаментозной терапии. Для этого нужно посетить больницу, сдать необходимые анализы.

Кроме приема лекарственных средств, малышу необходим правильный уход со стороны матери, так как данная патология при не осложненном течении обычно лечится в домашних условиях. Госпитализация и сестринский уход может понадобиться при различных осложнениях, требующих контроля врачей.
Применение медикаментов
Какого-то специфического лечения среди детей с помощью лекарств при краснухе не существует. Действие медикаментов направлено прежде всего на устранение симптомов. Лекарства подбираются в зависимости от клинической картинки у маленького пациента. При этом используются такие препараты:
- жаропонижающие средства – Парацетамол, Нурофен, Ибупрофен. Для детей первых месяцев жизни лучше использовать лекарства в виде ректальных свечей. Такая форма более удобна в этом возрасте, реже вызывает побочные эффекты;
- противоаллергические средства – помогают устранить мышечные и суставные боли, сильный зуд. Здесь назначают Супрастин, Диазолин, Зиртек. С ними малыш будет намного легче переносить болезнь;
- при конъюнктивите эффективен будет Альбуцид;
- снизить сухость и воспаление кожного покрова помогут обычные детские кремы и масла, которыми нужно мазать пораженную кожу несколько раз в день. Обычно высыпания не требуют отдельного лечения, не оставляют на теле рубцов и пигментных пятен.
Использовать любые препараты против проявлений болезни следует в четком соответствии с инструкцией по применению и только по назначению врача.
Как правильно купать малыша
Многие родители, столкнувшись с краснухой у своего ребенка, обеспокоены вопросом о том, что делать для облегчения зуда и можно ли мыться малышу? На начальной стадии болезни водные процедуры лучше исключить, врачи рекомендуют дождаться снижения температуры, после чего можно приготовить маленькому пациенту ванну с отваром трав (ромашки, череды, зверобоя). Купание поможет быстрее справиться с высыпаниями, предотвратить присоединение бактериальной инфекции, облегчить симптомы болезни во время лечения. При этом мыть участки, пораженные сыпью, следует очень осторожно, без использования мочалки.
Особенности режима дня и питания
Соблюдение режима дня и здорового питания – это необходимое условие выздоровления, ведь в этот период организм ребенка нуждается в особом уходе и легком питании. Победить краснуху и предотвратить развитие осложнений помогут следующие рекомендации:
- пища не должна содержать большого количества углеводов и животных жиров. Предпочтение следует отдать кашам, овощным супам, кисломолочным продуктам, запеченным овощам, фруктам;
- ребенок во время лечения должен выпивать достаточное количество воды. Это поможет предотвратить обезвоживание, вывести из организма вредные продукты распада;
- медикаментозные препараты следует использовать в четком соответствии с рекомендациями врача;
- необходимо регулярно менять постельное белье и проветривать помещение, в котором он находится;
- совершать прогулки детям можно после снижения температуры, избегая при этом контакта с другими людьми.
Придерживаясь этих рекомендаций, родители помогут ребенку быстрее и легче перенести болезнь.

Меню для ребенка при краснухе должно основываться на возрасте маленького пациента и его вкусовых предпочтениях. В таблице можно увидеть полезные и вредные продукты для детей при заболевании:
| Рекомендуемые блюда | Запрещенные продукты |
| Каши – гречневая, овсяная, рисовая, пшеничная | Фаст-фуд |
| Кисломолочные продукты – кефир, йогурт, ряженка, простокваша | Сдобная выпечка, торты, пирожные, леденцы |
| Нежирные сорта рыбы и мяса | Чипсы, шоколадные батончики, орешки |
| Овощи – морковь, свекла, картофель, огурцы, томаты, цветная капуста, брокколи | Копчености, маринады, острые специи, приправы |
| Молочные продукты – сметана, сливочное масло, творог с низким процентом жирности | Жирные сорта рыбы, мяса |
| Яйца всмятку, не более одного в день | Жареные яйца, макароны |
| Фрукты – яблоки, бананы, абрикосы, персики, цитрусовые в ограниченных количествах | Блюда с добавлением маргарина |
| Зеленый чай, отвар шиповника, компоты, натуральные соки | Кофе, крепкий чай, газированные напитки, соки с консервантами |
Если ребенок находится на грудном вскармливании, проблема отпадает. Грудное молоко содержит все необходимые компоненты, которые помогут организму быстрее справиться с краснухой.
Вакцинация детей
В последнее время многие мамы отказываются от прививок, считая, что вакцинация может привести к тяжелым последствиям. На форумах действительно можно встретить негативные отзывы родителей о некоторых видах прививок. Такая позиция в корне неправильная, ведь отказываясь от вакцины, они подвергают малыша значительно большему риску. Только своевременная вакцинация способна сформировать у малыша искусственный иммунитет к этому заболеванию, предотвратить эпидемию.
Главное условие постановки прививки – это то, что она должна делаться здоровому ребенку. Для этого малыша следует подготовить, вылечить хронические болезни, пропоить противоаллергическим препаратом.

Первый раз прививку от краснухи делают в годовалом возрасте. В шесть лет проводится ревакцинация. В обоих случаях вакцина включает тройной компонент против кори, краснухи и эпидемического паротита.
После проведения процедуры у ребенка может возникнуть временная реакция в виде увеличения лимфатических узлов, плаксивости, повышения температуры. Это нормальные проявления, не требующие лечения.
Профилактика краснухи
Профилактика заболевания заключается в его своевременной вакцинации. Это единственный способ, помогающий на 100% предотвратить болезнь. Кроме этого, в осенне-зимний период рекомендуется избегать людный мест, часто мыть руки с мылом. В учебных учреждениях, больницах и других людных местах необходимо несколько раз в день проводить уборку с использованием специальных дезинфицирующих средств. Ребенка следует научить не брать руки в рот и не касаться ими лица. В детских садах игрушки и посуда должны тщательно мыться в грачей воде с мылом. Если ребенок заболел, его нельзя отправлять в группу. Если женщина беременная, но не получила вакцины, ей рекомендуется избегать любого контакта с инфицированными людьми.
Видео о заболевании
В одном из своих уроков популярный доктор Евгений Олегович Комаровский пояснил, какая сыпь возникает у малышей при различных патологиях (кори, краснухе, ветрянке и других). Как отличить ложные симптомы от настоящих, а также что делать в подобной ситуации, можно узнать, посмотрев видео.




