Стафилококк у ребенка в кишечнике не является экстраординарным событием, ведь, как и все условно-патогенные бактерии — это нормальная часть микрофлоры человека. Разговор о кишечных стафилококковых инфекциях — не столько о заражении кишечника бактериями, сколько о пище, на которой скопилось множество токсинов, выработанных этими бактериями.
В чем разница и как это влияет на лечение пищевых отравлений?


СодержаниеПоказать
Возбудитель инфекции
Стафилококк — это не одна бактерия, а многочисленное семейство, в которое входит не менее 27-ми разновидностей. 14 из них могут паразитировать у человека, а вызывать заболевания способны только три:
- сапрофитный — не встречается у детей, обитает во влагалище и в основном вызывает болезни женской мочеполовой сферы;
- эпидермальный — название происходит от слова «эпидермис», поскольку бактерия может существовать повсеместно на коже и слизистых оболочках, однако никогда их не инфицирует. Внутрь организма попадает через повреждения на коже, места установки капельниц, катетеров и так далее;
- золотистый стафилококк — самая опасная разновидность этого рода микроорганизмов.
Чем может быть опасен стафилококк?
Сапрофитный стафилококк может причинить множество неприятностей женщинам и их врачам. Эпидермальный стафилококк — бич хирургов, специализирующихся на внутреннем протезировании (вживлении искусственных сосудов, клапанов, суставов), так как большинство послеоперационных инфекций их пациентов происходит по вине этого микроба.
В сравнении с золотистым, два предыдущих возбудителя выглядят вполне невинно. За красивым названием кроется возбудитель около сотни заболеваний, включая настолько опасные, что способны привести к инвалидности и даже смерти пациента.
В чем секрет стафилококка? Их несколько:
- потрясающая способность выживать при различных температурных условиях, сухости, под действием антисептиков. Единственное, чего боится бактерия — анилиновые красители, например, бриллиантовый зеленый, известный как обычная аптечная зеленка;
- бактерия постоянно присутствует в микрофлоре многих здоровых людей, используя слабость их иммунной системы, чтобы начать бесконтрольно размножаться и вызывать болезни;
- Всемирная организация здравоохранения (ВОЗ) внесла стафилококк в список из семи опаснейших бактерий из-за ее способности вырабатывать устойчивость к антибиотикам;
- множество факторов патогенности.


Факторы патогенности — это своего рода оружие и броня бактерий, без которых они не представляют особой угрозы. Как правило, в распоряжении одного возбудителя один, максимум несколько таких способов воздействия на организм. У золотистого стафилококка их десятки:
- бактерия защищена микрокапсулой, которая сначала помогает ей проникнуть в организм, а потом защищает от атак макрофагов, призванных поглотить захватчиков;
- стенка клетки также защищает бактерию от нападок элементов иммунитета, обездвиживая фагоциты и нейтрализуя действие антител; вызывает воспаление и аллергическую реакцию в зараженных тканях;
- около десяти токсинов отравляют организм;
- четыре гемолизина разрушают эритроциты, лейкоциты, а также некоторые другие клетки;
- бесчисленное количество ферментов способны на самые разнообразные подвиги — противостоят антибиотикам, разрушают клетки тканей и так далее.
Золотистый стафилококк неспособен даже передвигаться, но каждый его элемент и происходящие внутри химические реакции — потенциальная угроза здоровью человека.
Симптомы активизации бактерии в кишечнике
Полезные и условно-патогенные бактерии в организме человека находятся в равновесии. Как только оно нарушается в силу различных причин — ослабление иммунитета, сопутствующие заболевания, стресс, травма, прием определенных препаратов и многие другие — количество полезных бактерий может снижаться, а условно-патогенных увеличиваться, приводя к различным заболеваниям.
Автор:
Трофимова Ирина
Не разобрался в материале статьи или нужна помощь? Задай вопрос сейчас и получи на него ответ.
Задать вопрос авторуКишечные инфекции в основном попадают в организм извне, как правило, с пищей. Золотистый стафилококк любит селиться на готовых блюдах, особенно мясных или с масляным кремом. При нарушении правил хранения бактерии бесконтрольно развиваются, выделяя около шести энтеротоксинов.


Симптомы наличия в организме ядов возбудителя кишечных инфекций являются на самом деле реакцией организма, который стремится очиститься от заразы. Таких признаков два:
- Рвота — появляется на этапе заражения желудка.
- Диарея — свидетельствует о поражении кишечника. Если в каловых массах преобладает жидкость, значит, пострадал тонкий кишечник, появление примесей (кровь, слизь и другие) — свидетельство заражения толстого кишечника.


Другие симптомы стафилококковых кишечных инфекций связаны с общим воздействием ядов на организм:
- повышение температуры тела, озноб;
- головная боль;
- слабость;
- судороги, бред и ряд менингиальных симптомов появляются либо при тяжелом отравлении, либо при обезвоживании организма, что особенно часто встречается у детей.
Диагностические методы
В странах бывшего СССР врачи активно используют анализ кала на дисбактериоз для диагностики состояния кишечной флоры. В странах с развитой медициной этот анализ давно признан неинформативным по ряду причин:
- показывает состояние флоры просвета кишечника, а не пристеночной, которая участвует в пищеварении;
- демонстрирует флору конечных отделов кишечника, наименее задействованных при переваривании пищи и усвоении из нее полезных веществ;
- несмотря на попытки вывести некие стандарты кишечной флоры, ученые немного о ней знают, и все нормы достаточно условны;
- даже значительные отклонения от нормативных показателей без серьезных симптомов бесполезны с медицинской точки зрения.
При обращении к врачу с жалобами на кишечную инфекцию, медики обязательно берут пробы кала или рвотных масс для бактериального посева, однако за время, необходимое для получения результатов (5-7 дней), пик заболевания, как правило, проходит.


Подавляющее большинство кишечных инфекций лечится одинаково, независимо от возбудителя. При лечении детей важнее знать не инфекционного агента, а состояние организма, для этого показательны клинический анализ крови и ряд показателей биохимии.
Лечение кишечного стафилококка у ребенка
При первых признаках пищевого отравления уместно провести промывание желудка. Для этого ребенку нужно дать много воды и вызвать рвоту. Также в первые часы после появления симптомов могут помочь энтеросорбенты, задача которых впитывать и выводить токсины.
Рвота и диарея избавляют организм от бактерий и их токсинов, но приводят к обезвоживанию. Предотвратить его можно обильным питьем. Для детей лучше всего подходит раствор регидратационных солей, который восполняет запасы электролитов, которые также вымываются из организма при отравлении.


Пить необходимо часто, но понемногу, чтобы не спровоцировать рвоту. Детей грудного возраста отпаивают из ложечки, постепенно увеличивая дозу. Если ребенок спит, ему необходимо смачивать раствором губы.
Дети постарше могут наотрез отказываться от питья из аптеки, тогда допустимо поить отваром из сухофруктов, чаем, компотом или другим напитком.
При признаках обезвоживания (запавшие глаза, заострившиеся черты лица, запавший родничок, судороги и так далее) необходимо вызвать скорую помощь.
Второе важнейшее условие выздоровления после кишечных инфекций — голодная диета. Голод дает возможность печени, которая участвует не только в пищеварительной, но и иммунной деятельности, выполнять более важную работу при отравлении.
Антибиотики при стафилококковых кишечных инфекциях не применяются, поскольку лечение заключается не в борьбе с бактерией, а в выведении из тела ее токсинов, попавших в ЖКТ извне.
Симптоматическое лечение состоит, в основном, в жаропонижающих препаратах, так как повышенная температура тела при отравлении не выполняет никаких значимых функций.
Профилактика заболевания
Дети страдают от кишечных инфекций гораздо чаще взрослых из-за:
- несформированных навыков личной гигиены;
- привычки есть все подряд, что кажется им вкусным;
- особенностей иммунной и пищеварительной систем детского организма.
В видеоматериале мнение доктора Комаровского о лучших мерах профилактики стафилококковых кишечных инфекций у детей:
Лучшее, что могут сделать взрослые для здоровья пищеварительной системы своего ребенка — научить его мыть руки и не класть пальцы в рот. Не менее важно следить за свежестью употребляемых в пищу продуктов, особенно из группы риска.
Победить паразитов можно!
Антипаразитарный комплекс® — Надежное и безопасное избавление от паразитов за 21 день!
- В состав входят только природные компоненты;
- Не вызывает побочных эффектов;
- Абсолютно безопасен;
- Защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Выводит из организма продукты жизнедеятельности паразитов.
- Эффективно уничтожает большую часть видов гельминтов за 21 день.
Сейчас действует акция на бесплатную упаковку. Читать мнение экспертов.
Гельминты могут привести к многочисленным проблемам со здоровьем, сокращающие вашу драгоценную жизнь на несколько лет. В организме человека многие паразиты крайне трудно обнаружимы. Они могут быть где угодно — в крови, кишечнике, легких, сердце, мозге. Симптомы глистной инвазии можно спутать с ОРВИ, болезнями ЖКТ и другими. Основная ошибка в таких случаях — наплевательское отношение к своем здоровью! Если у вас есть подозрения на наличие паразитов, то необходимо срочно обратиться к специалисту. Если же говорить о лекарствах и самостоятельном лечении, то от наиболее распространенных паразитов подойдет этот антипаразитный комплекс.
Что за «зверь» — стафилококк?
Стафилококк — это бактерия, особый микроб. Она соседствует с человеком так же тесно, как и сотни других микроорганизмов. Разновидностей стафилококка великое множество — сегодня медикам известно уже около 27 видов этого микроба. Из них порядка 14 постоянно обитают на коже и в организме человека, и из этих 14 только 3 считаются потенциально опасными для здоровья человека.. Причем нет такого органа в теле человека (и в частности — ребенка), где бы стафилококк не мог жить и размножаться.
Стафилококк у детей может вызвать внушительное количество всевозможных болезней — от банального прыща на коже до воспаления почек, от кишечной инфекции до гнойного менингита и так далее. Существуют также «болячки», которые вызываются только стафилококком (и чаще всего именно золотистым стафилококком) и никаким другим микробом — например, ячмень в глазу, фурункул на коже и прочие.
Но пугаться раньше времени никаких оснований нет. Поскольку (повторимся!) лишь три вида стафилококка реально опасны для здоровья взрослых и детей. Причем, даже их обнаружение в человеческом организме еще не означает развитие инфекции — для старта болезни требуются особые условия. Главное из которых — ослабленный иммунитет.
Согласно данным, которые сообщает Всемирная организация здравоохранения (ВОЗ), как минимум у 65 % городского населения (включая и детей с новорожденного возраста) стафилококк постоянно присутствует на коже. Еще примерно у 20 % этот микроб появляется эпизодически.
Более того, по данным все той же ВОЗ один из видов опасного стафилококка — а именно золотистый стафилококк — наиболее часто вызывает инфекционное заболевание у людей, которые находятся в стационаре (около 35% всех случаев заболевания золотистым стафилококком у детей регистрируются именно в больницах).
Проще говоря, больше всего шансов подцепить золотистый стафилококк возникает не где-нибудь, а именно в больничной палате. Ведь одно из условий для потенциального развития инфекции — это ослабленный организм с низким иммунитетом. А где «собираются» люди (и в том числе дети!) с ослабленным иммунитетом? Конечно же, в медицинских стационарах…
Стафилококк и стафилококковая инфекция у детей — принципиально разные вещи!
Наличие стафилококка в организме ребенка — это далеко еще не повод для паники и беготни по аптекам в поисках самых дорогих антибиотиков. Как мы уже упомянули, стафилококк носит на себе или в себе более 80% населения, и при этом большая часть из них так ни разу в жизни и не «удосуживается» заболеть стафилококковой инфекцией.
О реальном развитии стафилококковой инфекции у детей говорит не положительный анализ на стафилококк, а возникшие при этом симптомы стафилококковой инфекционной болезни:
- высокая температура;
- появление гнойной слизи;
- краснота;
- болезненное ощущение (как правило, оно появляется именно в том месте, где возникает воспалительный процесс).
Типичное проявление стафилококковой инфекции — гнойные воспаления, которые могут развиваться в любом месте детского организма (хотя наиболее часто возникают в носоглотке). И если при анализе стафилококк обнаружен, но никаких гнойных процессов в организме ребенка не наблюдается — значит ни о какой стафилококковой инфекции речи быть не может.
Такая ситуация говорит лишь о том, что ваш малыш и стафилококк мирно сосуществуют друг с другом, и иммунная система ребенка успешно контролирует это «поселение» микробов в его организме.
Стафилококк и герпес: какая связь?
Увы, но у детей довольно часто фоном и стимулом для развития стафилококковой инфекции является течение герпетической инфекции. Все дело в том, что вирус герпеса у детей обладает крайне выраженной способностью угнетать иммунитет.
Поэтому у детей на фоне герпетической инфекции очень часто возникает и стафилококковая инфекция. Если с ребенком произошла эта неприятность единожды — на фоне герпеса возникла стафилококковая инфекция — то в этом случае опытные врачи советуют родителям направить основные силы не на борьбу со стафилококком, а именно на борьбу с рецидивирующим герпесом, чтобы в будущем просто не давать «почвы» для развития стафилококковой инфекции.
Самые опасные стафилококки для детей: золотистый и компания
Итак, в компании тех 14 видов стафилококков, которые постоянно присутствуют у большинства людей (и детей в том числе), большинство — относительно мирных. И только 3 вида потенциально способны вызывать серьезные и опасные заболевания. Это:
- золотистый стафилококк;
- эпидермальный стафилококк;
- сапрофитный стафилококк.
У детей чаще всего наблюдается вредоносная деятельность первых двух микробов, а вот активность сапрофитного стафилококка — редкое явление. Место обитание сапрофитного стафилококка — кожа в области гениталий и слизистая мочевого канала, поэтому наиболее часто он вызывает воспаление мочевого пузыря или почек.
Эпидермальный стафилококк живет исключительно на коже, но — вот парадокс! — при этом никогда не вызывает никаких кожных гнойников. Наиболее часто микроб с поверхности кожи просачивается внутрь организма (через ранки, царапины, а также «оседлав» какое-либо медицинское оборудование вроде дренажных трубок и тому подобное) и вызывает воспалительные процессы в сосудах, суставах, может вызвать заражение крови и т.д.
Но самый печально известный среди этой троицы — золотистый стафилококк. Этот микроб — один из самых вредных и живучий типов среди всех прочих разновидностей потенциально опасных для здоровья стафилококков. В процессе своей жизнедеятельности этот микроб создает огромное количество ядов и токсинов, а размножаться способен практически в любой среде (даже в растворе соли, в этиловом спирте или в растворе перекиси водорода). Этот микроб выживает при температуре в 150 ° С. Кроме того золотистый стафилококк быстро вырабатывает устойчивость к антибиотикам и для эффективного лечения инфекции золотистого стафилококка как правило трудно подобрать «убийственный» препарат. Поэтому зачастую лечение этого рода инфекции у детей затягивается на несколько месяцев.
Наиболее вредоносными и стойкими считаются «больничные» золотистые стафилококки. Не в пример «домашним», выжившие после многочисленных сан-обработок, кварцеваний и проветриваний микробы приобретают буквально «железо-бетонную» устойчивость к большинству лекарств.
Любой врач подтвердит, что заразиться золотистым стафилококком в стационаре или вне его стен — это две огромные разницы. Самые страшные и продолжительные гнойные инфекции вызывает у ребенка именно золотистый стафилококк, которого малыш «подцепил» именно в больнице.
Золотистый стафилококк способен жить и размножаться в любом органе детского тела и вызывает около сотни опаснейших болезней (большинство этих болезней вызываются только золотистым стафилококком и больше никаким другим микробом). Среди наиболее страшных заболеваний, вызванных золотистым стафилококком: остеомиелит (воспаление костной ткани), поражение клапанов сердца, стафилококковый сепсис, стафилококковый менингит и другие.
Более того — золотистый стафилококк вырабатывает в процессе своей жизнедеятельности сильнейшие яды и токсины. Один из таких токсинов иногда поражает новорожденных младенцев, вызывая воспаления на коже в виде многочисленных пузырей (как при ожогах). В медико-родительском окружении этот недуг чаще именуют как «болезнь ошпаренных младенцев». А виновник всего этого кошмара — именно золотистый стафилококк!
Лечение стафилококка у детей
Стафилококковые инфекции у детей лечатся, как правило, долго и сложно. И поскольку сам стафилококк по природе своей — микроб, то и большинство болезней, им вызванных, подразумевают противомикробную терапию (прием антибиотиков). На начальном этапе этой терапии врач должен не просто уточнить вид стафилококка, атаковавшего организм ребенка, но и определить его чувствительность к разного рода противомикробных лекарств — дабы подобрать наиболее действенное.
Кроме того, при лечении стафилококковой инфекции у детей, естественно, особое внимание уделяется гнойным очагам, расположенным во внутренних органах — обычно их удаляют оперативным вмешательством.
Если на возникновение стафилококковой инфекции повлияло наличие другого заболевания, ослабившего иммунитет (как уже в упомянутом случае, когда на фоне герпетической инфекции мгновенно развивается и стафилококковая), то лечение включается в себя также и профилактику против этого заболевания.
И наконец, при лечении любой стафилококковой инфекции обычно проводятся различные мероприятия по укреплению общего иммунитета — ведь пока он ослаблен или «подорван», риск возникновения очередной стафилококковой инфекции довольно велик.
Профилактика стафилококковой инфекции у детей: жить надо по-соседски
И тем не менее! Какими бы страшными и опасными не были стафилококки (и даже самый грозный из них — золотистый стафилококк), большинство здоровых людей и детей мирно соседствуют с ним на протяжении всей жизни. Наша иммунная система, будучи в нормальном «рабочем» состоянии, способна полностью блокировать любую деятельность стафилококков.
И только серьезное ослабление иммунитета (на фоне травмы, какого-либо заболевания, длительного истощения организма и т.п.) дает реальные шансы опасным стафилококкам атаковать организм ребенка. Таким образом, против любых стафилококковых инфекций реально эффективна одна-единственная профилактическая мера — поддержание иммунитета в образцовом порядке.
Чему, как правило, способствуют здоровое питание, систематическое закаливание, активный отдых, частые и длительные прогулки на свежем воздухе. И этот список «мероприятий» любой ответственный родитель — и сам знает наизусть!
В кишечнике человека обитает большое количество различных микроорганизмов. Большинство из них поддерживают иммунитет, а некоторые патогенные бактерии способны вызвать развитие опасных заболеваний. Золотистый стафилококк считается устойчивой, условно-патогенной бактерией и имеется в организме каждого человека. Под воздействием благоприятных факторов золотистый стафилококк начинает активно размножаться в кишечнике, выделяет эндотоксины и вызывает развитие тяжелых заболеваний. Данный микроорганизм способен распространяться по всем органам провоцируя различные заболевания как у взрослых, так и у детей.
Что такое золотистый стафилококк
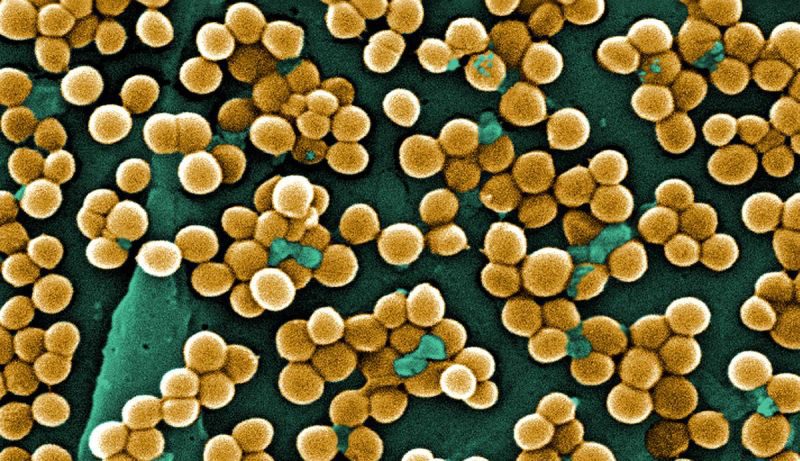
Стафилококковая бактерия характеризуется шарообразной формой и собирается в колонии, напоминающие грозди. У микроорганизма желтоватый окрас, из-за которого он и получил свое название. Опасность проникновения золотистого стафилококка в кишечник у взрослого или у ребенка объясняется следующими факторами:
- Данная бактерия характеризуется высокой устойчивостью к воздействию внешних факторов.
- Стафилококк золотистый синтезирует ферменты, защищающие его от большинства антибиотиков и способствующие его проникновению вглубь организма.
- Бактерия вырабатывает эндотоксины, провоцирующие пищевые отравления и интоксикацию организма. В некоторых ситуациях существует риск формирования инфекционно-токсического шока.
К сожалению, человеческий организм не вырабатывает иммунитет к данному микроорганизму и переболевший способен вновь заразиться. Золотистый стафилококк в кишечнике считается самой опасной разновидностью, особенно при обнаружении у грудничка, иммунная система которого очень ослаблена.
Причины инфицирования
Стафилококк золотистый находится в различных зонах: на мебели, коже, одежде, игрушках и даже в грудном молоке. Кишечный стафилококк передается в основном через пищу, кровь, медицинские инструменты или по дыхательным путям.
В группу риска попадают:
К причинам снижения иммунитета относят:

Заражение может произойти и через кашель и чиханье, раны и царапины, при гемодиализе. В кишечник стафилококк проникает обычно с молочными продуктами или мясом, яйцами и сладкими мучными изделиями.
Инфицирование может произойти внутриутробным путем и продолжиться при грудном вскармливании.
В таких ситуациях инфицированию чаще всего подвержены:
А также грудничок может заразиться при нарушении гигиенических правил его содержания. Бактерия, поражая кишечник малыша, вызывает неприятные симптомы.
Формы кишечного стафилококка
Стафилококк кишечника встречается в следующих клинических формах:
- Энтерит и энтероколит. Болезням предшествует воспаление слизистых оболочек ЛОР-органов. Признаки заболеваний нарастают постепенно. Отмечается незначительное повышение температуры, общее недомогание. Про наличие стафилококка в желудке либо в кишечнике указывает лишь частый жидкий стул.
- Стафилококковая токсикоинфекция. Воспалительные очаги возникают в полости кишечника. Протекает тяжело, без характерных проявлений, напоминает пищевое отравление и тяжело диагностируется.
При энтероколите микроорганизм поражает ткани тонкого и толстого кишечника. При энтерите воспалительный процесс затрагивает лишь слизистые оболочки тонкого кишечника.
Признаки кишечного стафилококка

Проникнув в кишечник, золотистый стафилококк моментально провоцирует появление первых симптомов интоксикации. Обычно инкубационный период составляет от 30 минут до 6 часов.
У заразившегося человека отмечаются следующие признаки:
У детей инфицирование протекает более остро. Кожные покровы покрываются высыпаниями, ребенок часто срыгивает. Чаще всего стул учащенный, пенистый, обильный с зеленоватым оттенком. В каловых массах могут присутствовать кровяные примеси и слизь. В некоторых ситуациях у малыша может повыситься температура. Грудничок становится капризным и вялым, отказывается от кормления. Для подтверждения инфицирования назначаются анализы и лабораторные исследования.
Диагностические мероприятия
Для подтверждения диагноза доктор назначает сдачу общего анализа крови. Уровень лейкоцитов позволит выявить гнойные и воспалительные процессы в организме.
Для определения возбудителя болезни проводится тест на обнаружение коагулазы, токсина, выделяемого золотистым стафилококком. Для исследования берут кровь и кал.
Бакпосев помогает подтвердить либо опровергнуть присутствие золотистого стафилококка. В качестве биологического материала используют материнское молоко, кал и мазки из слизистых оболочек. Данный анализ также позволяет определить чувствительность микроорганизма к воздействию медикаментов.
Лечение кишечного стафилококка

Оценив результаты исследований, врач определяет схему лечения.
Терапия стафилококковой инфекции направлена:
Данный недуг требует комплексного лечения. Кроме того, важную роль при золотистом стафилококке в кишечнике отводят диете. Употребляемая пища должна быть легкой и не травмировать кишечник. Необходимо исключить из рациона острое и жирное. Если инфицирование ребенка произошло от грудного молока, то лечение проходят и мама, и малыш.
Медикаментозная терапия
Золотистый стафилококк характеризуется стремительным размножением и агрессивным поведением. Для терапии применяют антибактериальные средства пенициллиновой группы, антисептические средства и бактериофаги. В комплексе для нормализации микрофлоры кишечника рекомендуется принимать пробиотики, иммуномодуляторы и витаминные комплексы. Эффективным считается прием следующих антибиотиков:

Продолжительность лечения обычно составляет неделю. Если заболевание сопровождается частой рвотой назначается Регидрон. Если рвота не прекратилась, то назначается Церукал. Чтобы вывести токсины из организма можно принять Смекту или Активированный уголь, Полифепан либо Энтеросгель.
Распространенными пробиотиками считаются:
Излечиться от диареи поможет Лоперамид, а снять кишечные спазмы – Папаверин либо Но-шпа. При аллергических реакциях рекомендуется прием антигистаминных препаратов: Кларитина, Зиртека Зодака.

Методы народной медицины
Излечиться от кишечного стафилококка и снять симптоматику болезни помогут народные методы и рецепты. Для приготовления целебного снадобья понадобятся измельченные листья лабазника, ромашка, хмелевые шишки, душистая мята и аирный корень. Каждый из компонентов берут по 2 ч. ложки, смешивают и добавляют к смеси 3 ч. ложки листьев иван-чая и по 1 ч. ложке семян укропа и синюхи. Полученный сбор измельчить блендером. Каждый день готовят следующий настой: 2 ст. ложки смеси заливают литром кипятка и настаивают 8 часов в термосе. Перед употреблением процедить и выпивать по 100 мл трижды в день. Употреблять напиток за полчаса перед едой. Продолжительность терапии – 3 месяца.
А также результативным средством для лечения кишечного стафилококка считается настой из листьев окопника и лопуха. Для приготовления напитка ингредиенты измельчают на блендере и заливают кипятком в равном соотношении. Полученный настой пить по 200 мл три раза в день натощак. Продолжительность терапии – 2-6 недели.
Сегодня золотистый стафилококк считается одним из самых распространенных и изученных микробов. Однако несмотря на это данная бактерия тяжело поддается терапии. Это объясняется высокой устойчивостью микроорганизма ко многим антибактериальным препаратам. По этой причине при появлении первых признаков инициирования не стоит заниматься самолечением, а нужно посетить врача, который назначит эффективную терапию.
 Загрузка…
Загрузка…Бактерии стафилококка относятся к условно-патогенным видам. Это означает, что они могут свободно находиться в нашем организме, никак себя не проявляя. Вместе с тем, в благоприятных ситуациях жизнедеятельность этих микроорганизмов может привести к возникновению заболеваний. Чем опасен золотистый стафилококк и каковы признаки неполадок в организме при попадании этой бактерии в кишечник, расскажет наша информация.
Описание бактерии
Золотистый стафилококк относится к типу грамположительных бактерий. Они могут развиваться без доступа воздуха и практически при любой температуре.
Большинство людей (по разным данным от 25 до 40%) являются постоянными носителями этой бактерии. Именно золотистый стафилококк является причиной гнойно-воспалительных процессов в организме, а также примерно в 25% случаев — возбудителем внутрибольничной инфекции.
Свое название бактерия получила благодаря соответствующему окрасу, различимому под микроскопом. Активный рост и размножение в организме происходит при снижении иммунной защиты.
Бактерии этого рода вызывают широкий спектр заболеваний, в основном на кожных покровах, либо верхних дыхательных путях. Применение антибактериальных средств на основе пенициллина, эффективное на заре открытия, постепенно теряет свою актуальность.
У микроорганизмов выработался своеобразный иммунитет, поэтому сейчас лечение инфекций этого типа происходит синтетическими антибиотиками или бактериофагами.
Симптомы золотистого стафилококка в кишечнике
В процессе жизнедеятельности бактерии выделяют опасные токсины. Именно они приводят к ухудшению состояния и могут стать причиной тяжелых осложнений и даже летального исхода.
В группе риска — люди с ослабленным иммунитетом, в том числе и после перенесенных трав и болезней, беременные женщины, пожилые и новорожденные. Точно распознать симптомы инфицирования сможет только специалист, а насторожить должны следующие негативные «сигналы» организма.
Симптоматика заражения золотистым стафилококком:
- Кожные высыпания.
- Расстройство пищеварения.
- Мигрирующие боли в животе.
- Общая интоксикация организма.
- Повышение температуры тела.
- Мышечные боли и спазмы.
- Снижение артериального давления.
- Тахикардия.
- Общая слабость.
Инфицирование стафилококком очень опасно в детском возрасте, когда собственная иммунная защита еще только формируется. Насторожить должны любые негативные симптомы, но чаще всего заражение проявляется следующими признаками.
Симптомы недуга в детском возрасте:
- Частый жидкий стул зеленоватого цвета.
- Кишечные колики и вздутие живота.
- Покраснение и сыпь вокруг анального отверстия.
- Частые срыгивания и рвота.
В первые дни после рождения кишечник малыша абсолютно стерильный. Заселение полезными микроорганизмами происходит постепенно, поэтому очень важно следить, чтобы в числе «полезных» бактерий не произошло инфицирование патогенными штаммами.
Причины
В детском возрасте инфицирование происходит при прямом контакте от матери ребенку, при несоблюдении правил личной гигиены, употреблении недостаточно обработанных термически продуктов питания. Попадание бактерий стафилококка в кишечник чревато не только развитием желудочного расстройства, но и общей интоксикаций.
Распространенные пути заражения:
- Употребление неправильно приготовленных или недостаточно обработанных продуктов, в особенности рыбных, мясных и молочных.
- Несоблюдение правил личной гигиены.
- Питьевая вода сомнительного качества.
- Контактирование с зараженными людьми.
- Пребывание в условиях стационара.
Заражение стафилококковой инфекцией является частой причиной развития сепсиса, когда бактерии проникают в кровь. Это одно из самых тяжелых осложнений подобных недугов, с высоким процентом смертности среди пациентов.
Кроме того, последствиями может стать развитие почечной или печеночной недостаточности, поражение клеток головного мозга, а также нарушение нормальной функции кроветворения, в результате чего возникает анемия.
Диагностика
Выявить возбудителя заболевания можно простыми анализами, доступные в любой лаборатории.
Как определить недуг:
- В анализах крови повышенное содержание лейкоцитов и СОЭ.
- Анализы мочи также показывают воспалительный процесс в организме.
- Бактериальный посев наиболее точно определит тип инфекции.
В зависимости от симптомов и результатов личного осмотра, назначается проведение бактериального исследования различных биологических материалов. Это может быть кровь, моча или кал. В случае с подозрением на проникновение золотистого стафилококка в кишечник, исследуются образцы каловых масс.
Как лечить инфекцию?
При подтверждении бактериального инфицирования золотистым стафилококком, все лечебные мероприятия должны быть направлены на борьбу с недугом. Этот микроорганизм в благоприятной среде размножается очень быстро, вытесняя полезную микрофлору и приводя к отравлению тканей продуктами своей жизнедеятельности.
Что необходимо обеспечить:
- Обязательный прием антибактериальных препаратов после выявления чувствительности данного штамма.
- Укрепление естественных иммунных сил организма за счет приема специальных препаратов, витаминных комплексов.
- Ускорение обменных процессов происходит не только методами медикаментозной терапии, но и соблюдение достаточного водного режима и выведением из организма токсинов и продуктов распада этих бактерий.
- Применение специальных вирусов-бактериофагов, действие которых носит избирательный характер. Это более щадящий вариант, но для тяжелых случаев заражения необходимо предусмотреть подходящие комбинации с антибактериальными препаратами.
- Диетическое питание должно быть максимально щадящим, но полностью обеспечивающим потребности организма. На усваивание пищи должно расходоваться минимум сил, поэтому в приоритете — пюреобразная консистенция и употребление продуктов в теплом виде.
Народные средства при лечении бактериального заражения должны быть согласованы с лечащим врачом и не отменяют основного лечения. Обычно используются отвары трав, укрепляющие организм и способствующие выздоровлению. Также хорошо помогают витаминные сборы и детоксицирующие рецепты.
Возможные осложнения
Среди возможных осложнений часто наблюдается интоксикация и обезвоживание организма. Если пациенту вовремя не оказать врачебную помощь, нередки случаи кислородного голодания клеток мозга, развитие сепсиса и тяжелых патологий почек и печени.
Все это может привести к летальному исходу, в особенности для пациентов, ослабленных перенесенным заболеванием, травмой или операцией.
Видео-программа про стафилококк:
Прогноз и профилактика
Продолжительность лечения и риск осложнений напрямую зависят от индивидуальных показателей пациента. Чем меньше ребенок, тем быстрей должна быть оказана медицинская помощь.
Ввиду быстрых темпов развития этого микроорганизма, первые симптомы интоксикации проявляются уже через 4-6 часов после попадания патогенной микрофлоры в организм.
Именно поэтому не стоит испытывать судьбу и заниматься самолечением. Заболевания бактериального происхождения невозможно вылечить без применения антибиотиков, а перед назначением обязательно нужно выяснить разновидность патогенных штаммов, иначе лечение не принесет ожидаемого результата.
Нелишним будет также узнать основные методы профилактики:
- Использовать для приготовления пищи продукты проверенного качества, которые хранились в соответствии с требованиями производителя.
- Не использовать для приготовления еды некачественную воду из непроверенных источников. Особенно опасна «стоячая» вода из непроточных водоемов.
- Достаточная обработка ран и повреждений. Стафилококк часто проникает через повреждения кожи и усугубляет заживление вторичной инфекцией.
- Укрепление иммунитета и регулярные оздоровительные процедуры. Прогулки на свежем воздухе, физическая активность и полноценное питание помогает сформировать достаточную иммунную защиту от патогенных вирусов и бактерий.
Золотистый стафилококк — наиболее известный вид патогенных бактерий. Он может находиться в нашем организме годами, не причиняя беспокойства, а может спровоцировать тяжелейший инфекционный процесс, вплоть до летального исхода.
Уберечься от подобных недугов непросто, а лечение обязательно необходимо проводить под контролем специалиста. Особенности протекания подобных заболеваний, а также методы избавления от недуга рассмотрены в нашей статье.
Золотистый стафилококк в кишечнике — Педиатрия
Здравствуйте! Цитирую Вам строчку из таблицы «Нормальный микробный состав испражнений» ( из справочного руководства «Участковый педиатр М. Рзянкиной, 2006 г.): «…стафилококки — 10*5 ( 10 в пятой степени), лактобациллы — 10*9-10*12. » Т.е такое содержание стафилококков лактобактерй в кале, как у вас — абсолютная НОРМА. При этом несколько увеличено содержание других условнопатогенных микробов — и полностью «выбиты» кишечная палочка и энтерококки; тут, я думаю, нужно «благодарить» активное лечение…. Вероятнее всего, изначально проблемы со стулом были связаны с широко распространенными у детей в возрасте от 2 недель до 3-6 месяцев функциональными нарушениями ЖКТ. Кишечник никогда не бывает стерильным; он заселен многими и многими видами микробов. Есть ориентировочные нормативы их содержания. И если количество микробов отличается от него несильно ( не во много-много раз), обычно никакого медикаментозного вмешательства не требуется. Порой мы одно лечим, другое калечим. Диагноз «дисбактериоз» относится к числу самых распространенных в нашей стране — но не признается более, кажется, нигде. Серьезные педиатры чаще говорят о синдроме раздраженного кишечника, который может развиваться по всяким причинам — в том числе и из-за питания ( ребенка или мамы), и из-за эмоционального стресса. Состав микробной флоры очень индивидуален. У очень многих людей высевают разные микробы — в том числе и золотистый стафилококк. Уверена, если сделать посевы с кожи, слизистых или кала у вас или родственников, тоже выявится носительство этого микроба, что не мешает вам спокойно жить.. Диагноз «дизбактериоз» применяется только у нас в стране, и то часто как дань привычке и по коммерческим соображениям. Мое глубокое убеждение — что «лечить стафилококк » не надо. В крайнем случае в такой запущенной ситуации, как у вас, можно использовать современные пробиотики примадофилус или симбитер -или травы. Часто при проблемах с пищеварением помогают ромашка аптечная, мята. Можно использовать многократно цитированный мной сбор: СБОР ДЛЯ ЛЕЧЕНИЯ ДИСБАКТЕРИОЗА (Авторы – Косов В.А., Ермолин С.И. и др., Центральный клинический военный санаторий «Архангельское»; был опубликован в «Военно-медицинском журнале» №9, 1996 г., стр. 53-56) Валериана лекарственная, корень – 2 части Ромашка аптечная, цветы – 2 части Мята перечная, лист – 1 часть Малина обыкновенная, плоды – 2 части Все компоненты смешать в указанных пропорциях. Авторы рекомендовали дозировать сбор КАПЛЯМИ, но он настолько приятен и полезен, что дети охотно пьют его в больших дозах. Я назначаю его по обычной методике: 1 столовую ложку смеси заварить 1 стаканом кипятка в термосе, настаивать 2-6 часов ( или ночь). Курс лечения – 1 месяц. Малину лучше всего брать свежую или свежемороженую; но были случаи, когда вместо свежих ягод пациенты просто добавляли в сбор малиновое варенье. Отзывы об этом сборе очень хорошие. И насчет переноса АКДС я бы особо переживать не стала; успеется. Уже сделанная вакцинация никуда не «пропадет»; продолжите вакцинацию позже, при полном здоровье ребенка. Удачи!Этот материал нельзя использовать в коммерческих целях или в каких-либо больницах или медицинских учреждениях. Невыполнение может привести к судебному иску.
Что такое устойчивый к метициллину золотистый стафилококк?
- Staphylococcus aureus (MRSA), устойчивый к метициллину, — это микроб, называемый бактериями. Бактерии MRSA могут вызывать инфекции в организме вашего ребенка. Антибиотики используются для уничтожения микробов.Когда микроб под названием Staphylococcus aureus (Staph) становится устойчивым (не убитым) некоторыми антибиотиками, его называют MRSA. Зародыш Staph обычно находится на коже и в носу. Ваш ребенок может нести зародыш Staph, но не может заразиться или заболеть. Перевозчик MRSA может передать его другим людям и сделать их больными.
- Инфекция MRSA очень заразна. Это означает, что он легко распространяется от человека к человеку. Любой может заразиться MRSA. Ваш ребенок может заразиться MRSA в больнице или за ее пределами.MRSA может вызвать легкую, тяжелую (очень тяжелую) или смертельную инфекцию в организме вашего ребенка. Инфекция может быть в коже, крови, легких, сердце или мозге вашего ребенка.
Что увеличивает риск заражения MRSA у моего ребенка?
- Использование антибиотиков: Если вы не будете следовать инструкциям вашего ребенка по назначению антибиотиков, это может привести к тому, что микробы станут резистентными. Если вы будете давать ребенку антибиотик часто или в течение длительного времени, это может вызвать сопротивление.Если вы даете ребенку антибиотики, когда они ему не нужны, это также может вызвать резистентность. Когда определенные микробы не могут быть уничтожены лекарством, ваш ребенок может заразиться MRSA.
- Пребывание в больнице: Это включает в себя хирургическое вмешательство, пребывание в отделении интенсивной терапии или на аппарате ИВЛ (аппарат для поддержки дыхания). Длительное пребывание в больнице или совместное проживание в комнате с кем-то, у кого есть инфекция MRSA, увеличивает риск заражения вашего ребенка MRSA.
- Наличие трубок, линий или металлических имплантатов в вашем теле: Медицинские трубки, помещенные в тело вашего ребенка, увеличивают риск заражения MRSA.Эти трубки могут включать внутривенные (IV) трубки и большие трубки, называемые центральными венозными линиями. Центральная венозная линия может использоваться, если вашему ребенку требуется диализ или другое лечение. Другие пробирки, повышающие риск заражения вашего ребенка MRSA, включают в себя трубки для кормления и катетеры. Мочевой катетер — это трубка, которая используется для слива мочи. MRSA также может жить на металлических имплантатах и вокруг них, таких как протезы (искусственные части тела).
- Наличие слабой иммунной системы: MRSA с большей вероятностью вызывает инфекцию, если у вашего ребенка слабая иммунная система.Иммунная система — это часть тела, которая борется с инфекцией. Диабет (высокий уровень сахара в крови) может ослабить иммунную систему вашего ребенка. Если у вашего ребенка недавно была химиотерапия (лекарство от рака), у него может быть слабая иммунная система.
- Грипп или ветряная оспа: Если ваш ребенок болен гриппом (грипп) или ветряной оспой (ветряная оспа), он также может получить MRSA. Это может сделать вашего ребенка очень больным.
- Распространение MRSA на детей: Если вы женщина, у которой есть MRSA, вы можете дать ее своему ребенку, когда родите его.Поговорите со своим воспитателем, если вы женщина, у которой есть MRSA, и вы хотите кормить ребенка грудью.
Что еще увеличивает риск заражения моего ребенка MRSA?
- Не содержать в чистоте: Это включает в себя вашего ребенка, который плохо моет руки (используя мыло и воду) или недостаточно долго. Смена подгузника и вытирание насморка также увеличивают риск распространения MRSA от одного человека к другому.
- Наличие члена семьи с инфекцией MRSA: Если у кого-то, живущего в вашем доме, есть инфекция MRSA, риск заражения вашего ребенка выше.
- Совместное использование личных вещей: MRSA может распространяться при совместном использовании таких предметов, как игрушки, одежда, постельное белье, мочалки и кусочки мыла.
- Совместное пространство с другими детьми: Дети в детских учреждениях имеют повышенный риск получения MRSA.
- Игра в спортивной команде: Ваш ребенок может ловить MRSA во время занятий спортом. Это может произойти при контакте с телом (касании) или совместном использовании оборудования. В некоторых видах спорта, таких как футбол, кожа может поцарапаться во время игры.Это создает возможность проникновения микробов в организм.
- Злоупотребление внутривенными наркотиками: Старшие дети могут заразиться MRSA, если они употребляют внутривенные (в / в) нелегальные (уличные) наркотики.
Какие проблемы может вызвать инфекция MRSA?
MRSA может вызвать серьезные, а иногда и смертельные инфекции. Попросите опекуна вашего ребенка получить дополнительную информацию о любой из следующих инфекций:
- Кожные, мягкие ткани или раневые инфекции: Эти инфекции могут быть небольшими или очень тяжелыми инфекциями кожи, мышц и других областей мягких тканей.Это может включать в себя инфекцию пня пуповины вашего ребенка. Пуповина соединяет ребенка с матерью ребенка до его рождения. Ваш ребенок может также получить инфекции в ранах, вызванные травмой, болезнью или порезом, сделанным во время операции.
- Инфекции мочевыводящих путей: Инфекция мочевыводящих путей (ИМП) — это инфекция почек, мочеточников или мочевого пузыря. Эти органы производят и хранят мочу в организме вашего ребенка.
- Остеомиелит или артрит: Остеомиелит — это инфекция в кости вашего ребенка.Артрит — это болезнь, при которой суставы вашего ребенка опухают. Суставы — это места в теле, где встречаются две кости, такие как колени и локти вашего ребенка. Наличие MRSA и остеомиелита может увеличить риск сгустков крови у вашего ребенка. Если это произойдет, у вашего ребенка может появиться покраснение, боль и припухлость в местах сгустка. Сгусток крови в легких вашего ребенка вызывает боль в груди и проблемы с дыханием.
- Инфекция органов брюшной полости: Органы брюшной полости вашего ребенка, такие как печень и селезенка вашего ребенка, могут заразиться.
- Менингит: Менингит — это отек оболочек мозга и позвоночника вашего ребенка.
- Пневмония: Пневмония возникает, когда есть инфекция и отек легких вашего ребенка.
- Бактериемия: Бактериемия возникает, когда микробы MRSA попадают в кровоток вашего ребенка и вызывают заражение крови.
- Инфекционный эндокардит: Эндокардит — это воспаление (отек) и инфекция внутренней оболочки сердца вашего ребенка.
Каковы признаки и симптомы инфекции MRSA?
Признаки и симптомы вашего ребенка зависят от того, в какой области его тела есть инфекция. Они могут включать в себя:
- Лихорадка: Это высокая температура тела.
- Зараженная кожа: У вашего ребенка может быть покрасневшая и опухшая кожа с ощущением тепла и боли. У него может быть темное пятно на коже, похожее на укус паука. У вашего ребенка могут быть фурункулы, мертвая кожа или гной на или под кожей.Кожные раны могут случиться где угодно на теле вашего ребенка. У детей, которые носят подгузники, язвы чаще появляются в подгузнике.
- Выпот в суставах: Жидкость может накапливаться в суставах вашего ребенка, вызывая отеки, боль и скованность.
- Кашель: У вашего ребенка может быть кашель. Он может кашлять кровью.
- Проблемы с дыханием: Вашему ребенку может быть трудно дышать.
Как диагностируется инфекция MRSA?
Опекун вашего ребенка проверит его тело.Он может спросить вас, был ли ваш ребенок рядом с кем-то, кто имеет MRSA. Вашему ребенку понадобятся анализы крови и одно или несколько из следующих:
- Культуры: Опекун вашего ребенка может взять образцы мокроты (слизи) из горла или носа вашего ребенка. Он может взять образцы гноя из раны. Эти жидкости отправляются в лабораторию и проверяются на наличие MRSA.
- Биопсия: Биопсия может быть сделана путем взятия образца кожи вашего ребенка или другой инфицированной ткани. Эта ткань будет отправлена в лабораторию и проверена на MRSA.
- Рентген грудной клетки: Это изображение легких и сердца вашего ребенка. Лица, осуществляющие уход, могут использовать рентген для поиска признаков инфекции (например, пневмонии) или коллапса легкого.
- Компьютерная томография: Это также называется компьютерной томографией. Это рентген, который снимает области тела. Это может показать места, где могла распространиться инфекция вашего ребенка.
- МРТ: Этот тест называется магнитно-резонансной томографией. Во время МРТ делаются снимки тела вашего ребенка.
- Эхо: Этот тест также называется эхокардиограммой. Звуковые волны используются, чтобы показать картины размера и формы сердца вашего ребенка. Эхо может сказать, насколько хорошо сердце качает и как кровь течет через него. Это может показать признаки инфекции, такие как жидкость вокруг сердца.
- Сканирование костей: Опекун вашего ребенка может использовать этот тест, чтобы определить, распространяется ли инфекция на кости вашего ребенка.
Как лечится инфекция MRSA?
Лечение вашего ребенка будет зависеть от того, где находится инфекция в его организме.При лечении могут уменьшиться признаки и симптомы, такие как лихорадка, кашель и боль, и раны могут зажить. Лечение вашего ребенка может включать в себя любое из следующего:
- Антибиотики: Это лекарство от микробов, которое используется для лечения MRSA. Вашему ребенку может потребоваться принимать более одного антибиотика одновременно.
- Разжижители крови: Это лекарства, которые могут помочь разрушить сгустки крови и предотвратить их образование.
- Изоляция: Если ваш ребенок находится в больнице, воспитатели и посетители будут носить халат и перчатки, когда находятся в своей комнате.Воспитатели и другие лица, которые входят в комнату вашего ребенка, также могут носить маску. Поставки, которые находятся в его комнате, не будут переданы другим пациентам. Это сделано, чтобы предотвратить распространение его инфекции другим людям. Посетители также должны вымыть руки перед уходом, чтобы предотвратить распространение микробов.
- Операция: Вашему ребенку может потребоваться операция по удалению MRSA-инфицированной кожи или кости. Если вашему ребенку была сделана операция, когда в его теле были установлены искусственные имплантаты, возможно, их необходимо удалить.
- Разрез и дренаж: Если у вашего ребенка инфекция кожи MRSA, лица, осуществляющие уход, могут порезаться на зараженном участке его кожи.Это поможет слить жидкость (гной), скопившуюся в области.
Каковы риски лечения от инфекции MRSA?
- Антибиотики, используемые для лечения MRSA-инфекции вашего ребенка, могут вызвать сыпь, тошноту, рвоту (рвоту) и диарею. Они могут повредить его почки, нервы или глаза. Он может чувствовать мышечную боль или слабость. Его зубы могут быть испачканы, и его кожа может стать чувствительной к свету. У вашего ребенка может быть нерегулярное сердцебиение.Его язык может распухнуть, и у него могут быть проблемы с речью. Антибиотики могут не сработать с другими лекарствами, которые он принимает. Препарат, разжижающий кровь, позволяет ребенку начать кровоточить даже без травм. Некоторые антибиотики могут вызвать судороги или очень серьезные проблемы, которые могут быть опасными для жизни.
- Если инфекция MRSA вашего ребенка не лечится, она может ухудшиться. Инфекция может распространиться на его кожу, суставы, почки, легкие, печень, селезенку, кости, мозг и сердце.Если у вашего ребенка инфекция в позвоночнике, это может ухудшиться и привести к тому, что он лишится ног. Ваш ребенок может получить сгустки крови в его легких и других областях тела. Эти проблемы могут быть опасными для жизни. Поговорите с опекуном вашего ребенка, если у вас есть вопросы или сомнения по поводу инфекции или лечения вашего ребенка MRSA.
Что я могу сделать, чтобы предотвратить или распространить MRSA у моего ребенка?
- Дайте антибиотики в соответствии с инструкциями: Всегда давайте ребенку антибиотики в точном соответствии с указаниями его опекуна.Убедитесь, что ваш ребенок принимает все лекарства в соответствии с предписаниями, даже если он чувствует себя лучше. Отказ от этого может привести к тому, что микроб станет труднее убить. Никогда не назначайте лекарства по рецепту без указания лица, осуществляющего уход. Никогда не сохраняйте антибиотики и не давайте оставшиеся антибиотики, которые были даны вашему ребенку для другого заболевания.
- Мойте руки и руки своего ребенка: Скажите всем в вашем доме, чтобы вымыть руки с мылом, уничтожающим микробы, и водой после посещения туалета. Мойте руки после смены подгузников и перед приготовлением или приемом пищи.Все члены семьи должны мыть руки после кашля и чихания и всякий раз, когда они грязные. После посещения человека, у которого есть MRSA, каждый должен вымыть руки. Держите вас и ваших детей в чистоте и обрежьте.
- Часто купайтесь: Попросите вашего ребенка регулярно купаться с мылом и водой. Попросите его сделать это особенно после занятий спортом, таких как футбол и борьба, где есть физический контакт с другими. Дети, которые используют тренажеры, которые также используются другими, должны часто купаться.
- Постирайте всю одежду вашего ребенка: Постирайте всю одежду с мылом и водой после того, как ее носит кто-то, кто может иметь или имеет инфекцию MRSA. Пусть ваш ребенок каждый день меняет нижнее белье и одежду для сна.
- Держите раны покрытыми: Сохраняйте все раны, которые у вашего ребенка чистыми, и покрывайте их повязкой, пока они не заживут. Следуйте инструкциям опекуна вашего ребенка, чтобы держать рану чистой и покрытой. Не позволяйте вашему ребенку заниматься другими делами, пока его язвы не исцелятся.Не берите детей младшего возраста в детские учреждения, пока все язвы не зажили.
- Не передавайте личные вещи: Не позволяйте ребенку делиться едой, напитками, вилками, ножами, ложками, тарелками или чашками с другими. Не позволяйте ему делиться мылом или полотенцами и не позволяйте детям делиться игрушками. Не давайте разным детям одну и ту же соску.
- Тщательно очищайте поверхности: Используйте чистящее средство на основе спирта или хлора для чистки микробов при чистке поверхностей, таких как столы, к которым часто и часто прикасаются.Держите дверные ручки, ручки крана и пол в чистоте. Игрушки, с которыми играют дети, нужно хорошо чистить.
- Избавьтесь от микробов: Если кто-то в вашем доме инфицирован MRSA, ваш ребенок и другие члены семьи подвергаются большему риску заражения. Вам и вашей семье может понадобиться антибиотик-крем для носа или специальное мыло при мытье.
- Играйте безопасно: Убедитесь, что ваш ребенок использует надлежащие защитные средства и одежду при занятиях спортом. Это может предотвратить порезы или другие травмы, а также защитить его кожу от микробов других детей.
Где я могу найти поддержку и дополнительную информацию?
Наличие инфекции MRSA может изменить жизнь вашего ребенка и вашей семьи. Вы и ваш ребенок можете чувствовать злость, печаль или испуг. Эти чувства нормальные. Ваш ребенок должен поговорить со своими опекунами, семьей или друзьями о своих чувствах. Свяжитесь со следующим:
- Центров по контролю и профилактике заболеваний
1600 Clifton Rd.
Атланта, Джорджия 30333
Телефон: 1-800 — 232-4636
Веб-адрес: http: // www.cdc.gov
- Национальный институт аллергии и инфекционных заболеваний
NIAID Управление связи и правительственных связей
5601 Fishers Lane, MSC 9806
Bethesda, MD 20892-9806
Для поставок используйте Rockville, MD 20852
Телефон: 1- 301 — 496-5717
Телефон: 1- 866 — 284-4107
Веб-адрес: www3.niaid.nih.gov
Когда я должен позвонить опекуну моего ребенка?
Позвоните по уходу за ребенком, если у него есть:
- Лихорадка (высокая температура тела).
- Сыпь, которая зудит, или распространяется по его телу.
- Кожные покровы красные, опухшие и теплые. Эти области также могут быть болезненными.
- Рана или область гноя под кожей, которая не проходит.
- Тошнота (тошнота в животе), рвота (рвота) или диарея.
- Мышечная боль или слабость.
- Кровь в моче или кишечнике.
Когда мне следует немедленно обратиться за помощью?
Немедленно обратитесь за помощью или позвоните 911, если:
- Ваш ребенок кашляет кровью.
- У вашего ребенка внезапно возникают проблемы с речью.
- У вашего ребенка новые проблемы с дыханием.
- У вашего ребенка учащенное сердцебиение, он чувствует слабость или головокружение.
- Боль вашего ребенка становится очень сильной.
- Язык вашего ребенка опухает.
- У вашего ребенка припадок (судорога).
- У вашего ребенка головная боль с жесткой шеей, он очень устал или смущен.
- У вашего ребенка сильное кровотечение.
Соглашение об уходе
Вы имеете право помочь в планировании ухода за вашим ребенком.Узнайте о состоянии здоровья вашего ребенка и о том, как его можно лечить. Обсудите варианты лечения с опекунами вашего ребенка, чтобы решить, какой уход вы хотите получить от своего ребенка.
Copyright © 2012. Thomson Reuters. Все права защищены. Информация предназначена только для конечного пользователя и не может быть продана, распространена или иным образом использована в коммерческих целях.
Приведенная выше информация является только образовательной помощью. Он не предназначен в качестве медицинского совета для индивидуальных условий или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы узнать, является ли она безопасной и эффективной для вас.
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы убедиться, что информация, отображаемая на этой странице, относится к вашим личным обстоятельствам.
Медицинский отказ от ответственности
Узнайте больше о метициллин-резистентной инфекции Staphylococcus Aureus у детей
Сопутствующие препараты
IBM Watson Micromedex
,Управление инфекциями Staphylococcus aureus
ДЭВИД М. БАМБЕРГЕР, М.Д., и САРА Э. БОЙД, М.Д. 2005 дек. 15; 72 (12): 2474-2481.
Из-за высокой заболеваемости, заболеваемости и устойчивости к противомикробным препаратам инфекции Staphylococcus aureus вызывают все большую обеспокоенность у семейных врачей. Штаммы S. aureus, устойчивые к ванкомицину, теперь признаны. Увеличение заболеваемости нераспознанным сообществом приобретенного метициллинрезистентного S.инфекции aureus представляют высокий риск заболеваемости и смертности. Хотя заболеваемость сложными инфекциями S. aureus растет, в качестве лечения доступны новые противомикробные препараты, в том числе даптомицин и линезолид. S. aureus является распространенным патогеном при инфекциях кожи, мягких тканей, катетеров, костей, суставов, легких и центральной нервной системы. S. aureus bacteremias особенно проблематичны из-за высокой частоты ассоциированных осложненных инфекций, включая инфекционный эндокардит.Соблюдение мер предосторожности, рекомендованных Центрами по контролю и профилактике заболеваний, особенно мытья рук, является неоптимальным.
Приблизительно 20 процентов здоровых людей являются постоянными носителями золотистого стафилококка, а 60 процентов — прерывистыми носителями. Частота колонизации повышается у пациентов, находящихся на гемодиализе, потребителей запрещенных инъекционных наркотиков, хирургических пациентов и пациентов с инсулинозависимым или плохо контролируемым диабетом1. Национальная система эпиднадзора за внутрибольничными инфекциями2 обнаружила, что 60 процентов приобретенных в стационаре S.изоляты aureus в 2003 г. были устойчивы к метициллину S. aureus (MRSA). У госпитализированных пациентов с инфекцией S. aureus риск внутрибольничной смертности в пять раз выше, чем у стационарных пациентов без этой инфекции. Уровень доказательности
Ванкомицин (ванкоцин) не следует применять при известных метициллин-восприимчивых инфекциях Staphylococcus aureus, если только нет аллергии на беталактам.
C
10, 11
Врачи должны знать о региональной распространенности внебольничных MRSA и планировать эмпирическую терапию для инфекций S. aureus соответственно.
C
8
У пациентов с бактериемией нетуннелированные центральные венозные катетеры и туннелированные катетеры с туннельной, карманной или экситозной инфекцией должны быть удалены.
C
20
Все центральные венозные катетеры должны быть удалены, если у пациента бактериемия в течение более 72 часов.
C
16, 20
Большинству взрослых пациентов с остеомиелитом требуется от четырех до шести недель парентеральной терапии или длительных курсов (от трех до шести месяцев) пероральных антибиотиков с высокой биодоступностью. Некоторые дети с острым гематогенным остеомиелитом восприимчивых организмов реагируют на более короткий курс парентеральной терапии с последующим курсом пероральной терапии.
C
22, 23
Большинство инфицированных аппаратных устройств, таких как шунты центральной нервной системы, устройства для ортопедической фиксации и протезные суставы, необходимо удалить, но имеются ограниченные доказательства того, что ранняя стабильность Инфекции протезов суставов могут отвечать на длительные курсы комбинированной терапии хинолон-рифампином (рифадином) для чувствительных организмов.
B
22, 25
Для большинства абсцессов и эмпием требуется дренаж, но имеются ограниченные данные из клинических случаев о том, что некоторые небольшие абсцессы чувствительных организмов у клинически стабильных пациентов реагируют на медикаментозную терапию без дренажа ,
C
28
Госпитализированные пациенты, инфицированные или колонизированные MRSA, должны находиться в контактных мерах предосторожности.Использование культур активного наблюдения может предотвратить распространение MRSA среди госпитализированных пациентов.
C
29–31
СОРТИРОВКА: ОСНОВНЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клиническая рекомендация | Оценка доказательств | Ссылки |
|---|---|---|
Ванкомицин не должен используется для известных чувствительных к метициллину инфекций Staphylococcus aureus, если нет аллергии на беталактам. | C | 10, 11 |
Врачи должны знать о региональной распространенности внебольничных MRSA и планировать эмпирическую терапию для инфекций S. aureus соответственно. | C | 8 |
У пациентов с бактериемией нетуннелированные центральные венозные катетеры и туннелированные катетеры с туннельной, карманной или экситозной инфекцией должны быть удалены. | C | 20 |
Все центральные венозные катетеры должны быть удалены, если у пациента бактериемия в течение более 72 часов. | C | 16, 20 |
Большинству взрослых пациентов с остеомиелитом требуется от четырех до шести недель парентеральной терапии или длительных курсов (от трех до шести месяцев) пероральных антибиотиков с высокой биодоступностью. Некоторые дети с острым гематогенным остеомиелитом восприимчивых организмов реагируют на более короткий курс парентеральной терапии с последующим курсом пероральной терапии. | C | 22, 23 |
Большинство инфицированных аппаратных устройств, таких как шунты центральной нервной системы, устройства для ортопедической фиксации и протезные суставы, необходимо удалить, но имеются ограниченные доказательства того, что ранняя стабильность Инфекции протезов суставов могут отвечать на длительные курсы комбинированной терапии хинолон-рифампином (рифадином) для чувствительных организмов. | B | 22, 25 |
Для большинства абсцессов и эмпием требуется дренаж, но имеются ограниченные данные из клинических случаев о том, что некоторые небольшие абсцессы чувствительных организмов у клинически стабильных пациентов реагируют на медикаментозную терапию без дренажа , | C | 28 |
Госпитализированные пациенты, инфицированные или колонизированные MRSA, должны находиться в контактных мерах предосторожности.Использование культур активного наблюдения может предотвратить распространение MRSA среди госпитализированных пациентов. | C | 29–31 |
Инфекции, вызванные сообществом MRSA, которые обычно вызывают инфекции кожи и мягких тканей, стали более распространенными.4,5 Распространенность этих инфекций у спортсменов возросла, военные новобранцы, дети, жители тихоокеанских островов, коренные жители Аляски, коренные американцы, мужчины, имеющие половые контакты с мужчинами, и заключенные 6.
Эти изоляты часто связаны с лейкоцидином Panton-Valentine и стафилококковой хромосомой типа IV, что не характерно госпитальной MRSA.Также наблюдались постгриппозная пневмония, 7 некротический фасциит, пиомиозит, 8 и синдром Уотерхауса-Фридрихсена9, вызванные приобретенной сообществом MRSA.
Антимикробная терапия
В таблице 1 перечислены затраты на антибактериальную терапию при инфекциях S. aureus. Антимикробная терапия должна основываться на профиле восприимчивости организма6. Бета-лактамаз-продуцирующие штаммы восприимчивого к метициллину S. aureus (MSSA) предпочтительно обрабатывают полусинтетическим пенициллином (e.внутривенно нафциллин, оксациллин [Bactocill], пероральный диклоксациллин [Dynapen]) у пациентов, не страдающих аллергией на пенициллин. Цефалоспорины первого поколения (например, пероральный цефалексин [Keflex], внутривенный цефазолин [Ancef]) являются альтернативой. Ванкомицин (Ванкоцин) следует применять только для лечения MSSA у пациентов, страдающих аллергией на пенициллины из-за чрезмерного использования и развития резистентных организмов, а также из-за того, что клиренс бактериемии может быть медленным. 10
Посмотреть / Распечатать Таблица
ТАБЛИЦА 1Стоимость антибиотикотерапии при инфекциях Staphylococcus aureus
| Антибиотик | Репрезентативная доза | Стоимость в сутки (универсальная) * |
|---|---|---|
Цефалексин (Keflex) | 500 мг перорально каждые шесть часов | 9030 $ 14 (от 2 до 5)|
Диклоксациллин (Dynapen) | 500 мг перорально каждые шесть часов | 8 (от 5 до 7) |
триметоприм / сульфаметриксазол, B ( | 160 мг / 800 мг каждые 12 часов | 2 (от 1 до 2) |
C Линдамицин (Cleocin) | 300 мг перорально каждые шесть часов | 24 (14-15) |
600 мг внутривенно каждые восемь часов | 25 (13) | |
Линезолид (Zyvox) | 600 мг перорально каждые 12 часов | 130 |
600 мг внутривенно каждые 12 часов | 164 | |
9002 каждые четыре часа | 124 | |
цефазолин (Ancef) | 2 г внутривенно каждые восемь часов | 33 (от 7 до 16) |
ванкомицин (ванкоцин) | 1 г внутривенно каждые 12 часов | 69 (от 18 до 40) |
D аптомицин (кубицин) | 300 мг внутривенно один раз в день | 171 |
Стоимость антибиотикотерапии при инфекции Staphylococcus aureus
| Стоимость антибиотика | в день ( | представителя) ) * |
|---|---|---|
Цефалексин (Keflex) | 500 мг перорально каждые шесть часов | $ 14 (от 2 до 5) |
диклоксациллин (динапен) | 9000 каждый 1000000 шесть часов | 8 (от 5 до 7) |
Триметоприм / сульфаметоксазол (Бактрим, Септра) | 160 мг / 800 мг каждые 12 часов | 2 (от 1 до 2) |
клиндамицин (Cleocin) | 300 мг перорально каждые шесть часов | 24 (14-15) 9 0035 |
600 мг внутривенно каждые восемь часов | 25 (13) | |
Линезолид (Zyvox) | 600 мг перорально каждые 12 часов | 130 |
164 | ||
Нафциллин | 2 г внутривенно каждые четыре часа | 124 |
Цефазолин 2 9005 2 00035 каждые восемь часов | 33 (от 7 до 16) | |
ванкомицин (ванкоцин) | 1 г внутривенно каждые 12 часов | 69 (от 18 до 40) |
Dapt (Кубицин) | 300 мг внутривенно один раз в день | 171 | 900 29
Ванкомицин предпочтителен для лечения тяжелых инфекций MRSA и используется только внутривенно, потому что пероральная композиция нелегко всасывается из желудочно-кишечного тракта.Сообщалось о ванкомицин-промежуточных восприимчивых и ванкомицин-устойчивых штаммах S. aureus. Даже у пациентов с ванкомицин-восприимчивым MRSA были сообщения о неудаче лечения ванкомицином, что, как полагают, связано с гетерогенными субпопуляциями с различной восприимчивостью к ванкомицину 11 или с наличием регуляторного гена agr группы II полиморфизма.
Линезолид (Zyvox) обладает бактериостатическим действием против S. aureus и одобрен для лечения сложных кожных инфекций, инфекций мягких тканей и пневмонии у взрослых и детей.Он входит в класс препаратов оксазолидинона и имеет парентеральные и пероральные составы с хорошей пероральной биодоступностью. Один ретроспективный анализ13 базы данных проспективного рандомизированного исследования показал, что эффективность линезолида повышена по сравнению с ванкомицином при нозокомиальной пневмонии MRSA. Обоснование может быть связано с повышенными концентрациями линезолида в жидкости эпителиальной выстилки легких. Основным побочным эффектом, связанным с линезолидом, является подавление костного мозга, особенно тромбоцитопения, которая увеличивается с увеличением дозы и продолжительности терапии.Следует избегать совместного назначения селективных ингибиторов обратного захвата серотонина и адренергических препаратов из-за токсичности центральной нервной системы.
Даптомицин (Кубицин) из нового класса циклических липопептидов является антибиотиком, обладающим активностью в отношении MSSA и MRSA. Быстро бактерицидно против S. aureus in vitro; одобрен для взрослых с осложненными инфекциями кожи и мягких тканей14; сильно связывается с сывороточными белками, но плохо проникает в легочную ткань; инактивируется сурфактантом, поэтому его не следует применять при легочных инфекциях.Уровни креатинин киназы должны контролироваться во время терапии, потому что были сообщения о мышечной токсичности. Даптомицин доступен только для внутривенного введения, и рекомендуемая дозировка составляет 4 мг на кг в течение 30 минут путем внутривенной инфузии в 0,9% хлорида натрия один раз в день в течение одной-двух недель.
Общественные изоляты MRSA часто чувствительны к фторхинолонам, триметоприму / сульфаметоксазолу (Бактрим, Септра), тетрациклинам и клиндамицину (Клеоцин). Если место заражения является поверхностным, может быть целесообразно лечить его одним из этих агентов.На основании анализа минимальной ингибирующей концентрации лабораторная информация о MRSA, полученной от сообщества, может быть признана чувствительной к клиндамицину и устойчивой к эритромицину. В этих случаях клиндамицин может иметь индуцибельную резистентность, которая может возникнуть при терапии, поэтому лаборатория может выполнить двухдиффический диффузионный тест для проверки индуцибельной резистентности и определения истинной восприимчивости. 15
Кожные и мягкие тканевые инфекции
S. aureus ассоциируется с различными инфекциями кожи и мягких тканей, включая фолликулит, импетиго, фурункулы, карбункулы, гнойный гнойный и целлюлит.Управление зависит от степени вовлеченности. Уход за раной и дренаж могут быть все, что необходимо при небольших локальных поражениях. Локализованное импетиго можно лечить местно мупироцином (Бактробан). Системные антибиотики используются при целлюлите или при наличии системных симптомов. Рекомендуются короткие курсы (то есть от пяти до 14 дней) (Таблица 2). Большие карбункулы или локализованные абсцессы требуют разреза и дренирования. Из-за растущей озабоченности приобретенной сообществом MRSA следует культивировать гнойные поражения, которые требуют системной терапии, с тем чтобы можно было проводить тестирование на антимикробную чувствительность, а при начальном эмпирическом лечении следует учитывать местную распространенность приобретенной сообществом MRSA.8
Просмотреть / Распечатать таблицу
ТАБЛИЦА 2Антимикробная терапия при инфекциях Staphylococcus aureus
| Тип инфекции | Выбор антибиотиков | Выбор альтернативных антибиотиков | Продолжительность терапии | ||||||
|---|---|---|---|---|---|---|---|---|---|
| 2 9000 инфекции кожи | от пяти до семи дней | ||||||||
MSSA | Цефалексин (Keflex), Dicloxacillin (Dynapen) | Клиндамицин (Cleocin) | |||||||
MRSA | Клиндамицин , триметоприм / сульфаметоксазол (Bactrim, Septra), линезолид (Zyvox) | –– | |||||||
Сложные инфекции кожи и мягких тканей | От двух до четырех недель (варьируется) | ||||||||
| MSSA | Нафциллин | Цефазолин (Ancef), клиндамицин | |||||||
MRSA | ванкомицин (Vancocin) | линезолид, даптомицином (Cubicin) | |||||||
бактериемии | Два-четыре недели | ||||||||
MSSA | Nafcillin | цефазолин, ванкомицин | |||||||
MRSA | ванкомицин | линезолид, Даптомицин | |||||||
Катетер инфекций, связанных с | Две недели если нет инфекционного эндокардита | ||||||||
MSSA | Нафциллин | Цефазолин, ванкомицин | |||||||
MRSA | От четырех до шести недель | ||||||||
MSSA | Нафциллин, цефазолин | Клиндамицин, хинолон плюс рифампин (рифадин) | |||||||
| Клональный комплекс | Тип молекулярной последовательности | Общие имена для конкретных клонов MRSA | Комментарий | ||||||
|---|---|---|---|---|---|---|---|---|---|
| CC5 | США 5 | США | 901 США 901 MRSA, связанная с медицинским обслуживанием, SCCmecII|||||||
| ST5 | EMRSA-3 | SCCmecI | |||||||
| ST5 | США800 / педиатрический клон | в США, | 901 в США, | 9011 | HDE288 / педиатрический клон | SCCmecVI | |||
| CC8 | ST250 | Archiac | Первый идентифицированный клон MRSA, штамм COL в качестве примера; SCCmecI | ||||||
| ST247 Иберийский клон и EMRSA-5 | Потомок штаммов COL-типа, SCCmecIII | ||||||||
| ST239 Бразильских / Венгерский клон | |||||||||
| ST239 EMRSA- 1 | Восточно-австралийский эпидемический клон 1980-х годов, SCCmecIII | ||||||||
| ST8 | AUS-2 и Aus-3 | SCCmecII | |||||||
| ST8 | ирландских 1 000-х годов в 1990 году в Ирландии-1 901 1910 человек в Ирландии и Соединенные Штаты | ||||||||
| ST8 | USA500 и EMRSA-2-6 | SCCmecIV | |||||||
| CC22 | ST22 | EMRSA-15 | SIC, известной в Европе и Австралии, а также в Австралии и Австралии | CC30 | ST36 | USA200 и EMRSA-16 | Единственная наиболее распространенная причина инфекций MRSA в Великобритании; вторая наиболее распространенная причина MRSA-инфекций в больницах США в 2003 году, SCCmecII | ||
| CC45 | ST45 | USA600 и Berlin | SCCmecII |
Таблица 2.
Происхождение общих HA-MRSA (основано на [49]).
4.3.2. Связанное с сообществом MRSA (CA-MRSA)
Изоляты MRSA, полученные от амбулаторных пациентов или от пациентов в течение 48 часов после госпитализации, и если у них отсутствуют факторы риска HA-MRSA, упомянутые ранее, называются CA-MRSA [52]. Разрозненные отчеты о случаях MRSA-инфекций у здоровых людей, которые не имели доступа к медицинским учреждениям, были опубликованы в 1980-х и середине 1990-х годов. Начиная с 1993 г. были зарегистрированы случаи заражения MRSA и колонизации пациентов, у которых отсутствовали факторы риска, связанные со здравоохранением, с шести континентов, в разных штатах, странах и регионах [51, 53].Фенотипическая и генотипическая характеристика изолятов CA-MRSA выявила различия между штаммами CA-MRSA и HA-MRSA. В то время как штаммы HA-MRSA несут относительно большие SCC mec , относящиеся к типу I, II или III, штаммы CA-MRSA содержали меньшие элементы SCC mec , чаще всего штаммы типа IV или типа V. HA-MRSA были устойчивы к многие классы не бета-лактамных антибиотиков, таким образом, демонстрируют фенотипы с множественной лекарственной устойчивостью. Штаммы CA-MRSA часто были чувствительны к не бета-лактамным антибиотикам.Другой примечательной особенностью штаммов CA-MRSA было наличие генов для PVL, что было редко среди HA-MRSA. Что касается клинических случаев, инфекции CA-MRSA были распространены у ранее здоровых молодых пациентов в отличие от HA-MRSA, которые вызывают инфекции у госпитализированных пациентов. CA-MRSA часто ассоциировался с инфекциями кожи и структуры кожи, тогда как HA-MRSA был вовлечен в широкий спектр инфекций, таких как пневмония, бактериемия и инвазивные инфекции [48, 51]. По сравнению с инфекциями, вызванными HA-MRSA, инфекции CA-MRSA были связаны с молниеносными и летальными инфекциями и худшими клиническими исходами [49, 53].
Среди различных клонов CA-MRSA ST93, ST80 и ST8 в настоящее время являются преобладающими клонами в Австралии, Европе и Соединенных Штатах, соответственно. В Соединенных Штатах ST8-USA 300 является наиболее распространенным клоном CA-MRSA [54], который содержит SCC mec тип IV и гены, кодирующие PVL. Обеспокоенность этим клоном вызывает высокая вирулентность и повышение устойчивости к небета-лактамным антибиотикам [50, 53]. В Великобритании EMRSA-15 (ST22) и EMRSA-16 (ST36) являются доминирующими клонами [49].В Европе обычно сообщалось о ST80-IV, ST8-IV, ST398-V и ST152-V [55]. В странах Средиземноморья доминирующими клонами являются ST80-IV и ST5-IV / V [55, 56].
За последние 10 лет произошли резкие изменения в эпидемиологии CA-MRSA, когда они проникли в медицинские учреждения. В 2008 году первым случаем MRSA, выделенным из госпитализированного пациента, оказался CA-MRSA, который ознаменовал появление CA-MRSA в нозокомиальных условиях [57]. С тех пор о вспышках в стационарах штаммов S. aureus , которые являются фенотипически и генотипически CA-MRSA, сообщалось во многих частях мира [55].Поступление CA-MRSA в больницы размыло различия между CA-MRSA и HA-MRSA. Увеличение количества сообщений о вспышках CA-MRSA в больницах позволяет предположить, что CA-MRSA может в конечном итоге вытеснить HA-MRSA в больницах [58].